Author: Королюк И.П. Линденбратен Л.Д.
Tags: семиология симптоматология признаки и симптомы заболеваний исследование диагностика пропедевтика медицинская радиология и рентгенология медицина лучевая диагностика
ISBN: 978-5-9518-0548-5
Year: 2013
И.П. Короток, Л.Д. Линденбратен
АЧЧЕВЙЯ
ДИАГНОСТИКА
3-е издание
Учебная литература
для студентов
медицинских вузов
БИНОМ
Учебная литература для студентов медицинских вузов
И.П. Королюк, Л.Д. Линденбратен
ЛУЧЕВАЯ
ДИАГНОСТИКА
Издание третье, переработанное и дополненное
Рекомендовано Учебно-методическим объединением по медицинскому
и фармацевтическому образованию вузов России в качестве учебника
для студентов, обучающихся по специальностям 060101.65 «Лечебное дело»,
060103.65 «Педиатрия», 060201.65 «Стоматология»
Москва
Издател ьство Б11 НОМ
2013
УДК 616-073.75 (075.8)
ББК 53.6
К68
Постановлением Правительства Российской Федерации
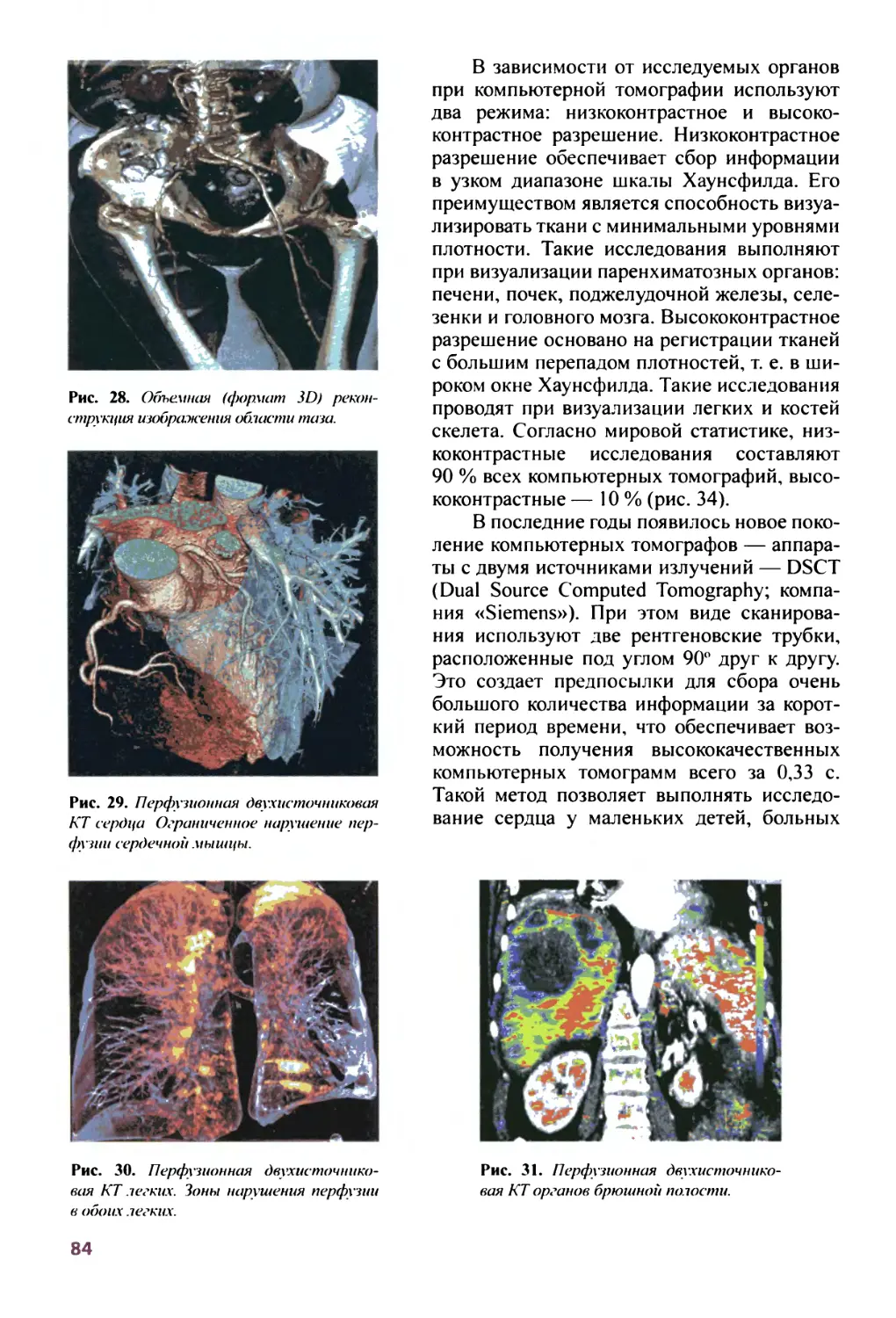
от 20 августа 2001 г. № 595 г. Москва
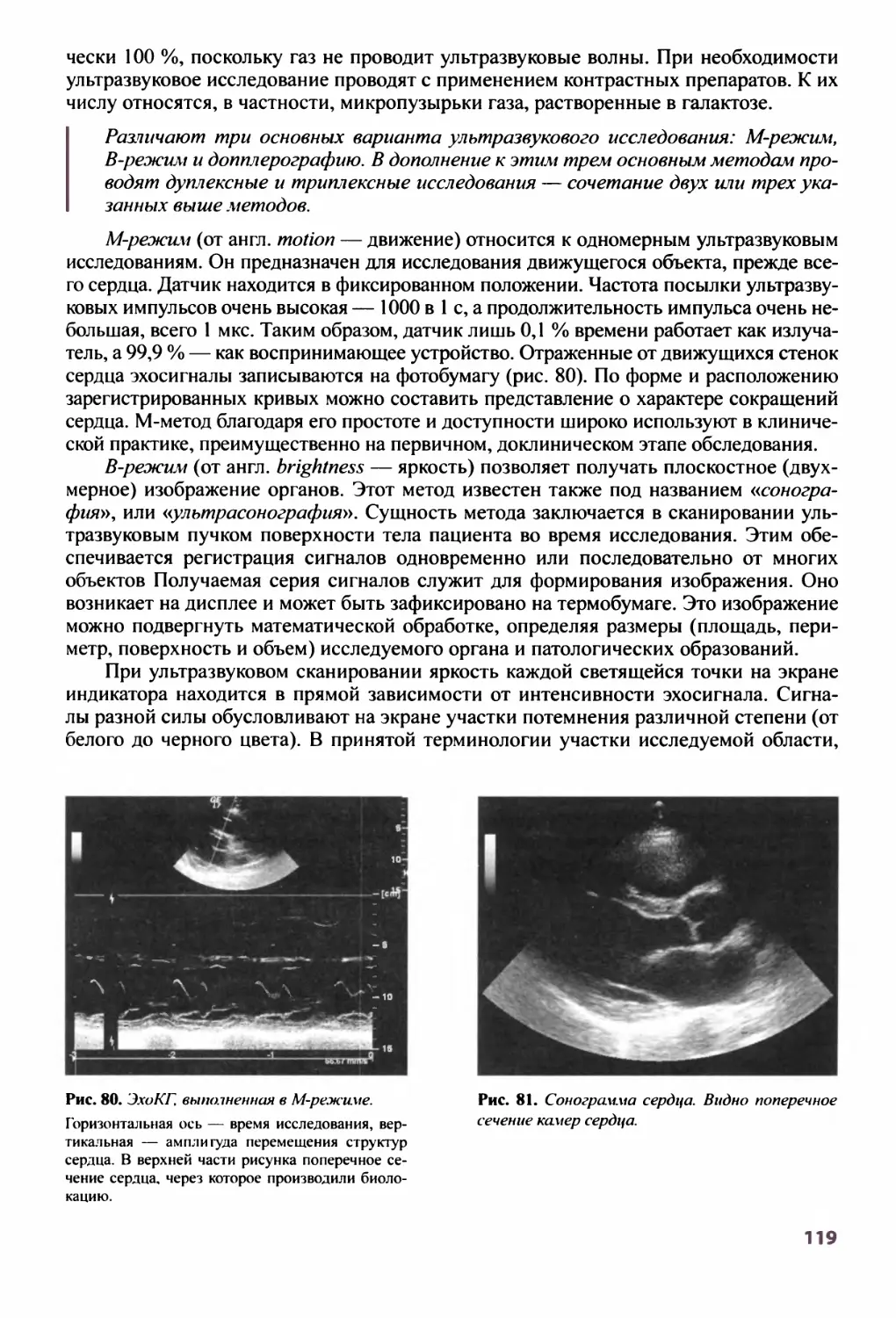
премия Правительства Российской Федерации присуждена
Линденбратену Леониду Давидовичу,
Королюку Игорю Петровичу
за учебник «Медицинская радиология и рентгенология
(основы лучевой диагностики и лучевой терапии)»
Рецензенты:
Я. А. Карлова — доктор медицинских наук, профессор, главный научный сотрудник науч-
но-клинического и образовательного центра «Лучевая диагностика и ядерная медицина»
Санкт-Петербургского государственного университета
М. К. Михайлов — доктор медицинских наук, профессор, заслуженный деятель науки
Российской Федерации и Республики Татарстан, академик Академии наук Республики
Татарстан, заведующий кафедрой лучевой диагностики Казанской государственной ме-
дицинской академии
Королюк И. П., Линденбратен Л. Д.
К68 Лучевая диагностика: Учебник. — 3-е изд., перераб. и доп. — М.: Издательство
БИНОМ, 2013. — 496 с.: ил. (Учеб. лит. для студентов мед. вузов).
ISBN 978-5-9518-0548-5
В третьем издании учебника (второе вышло в 2001 г.) рассмотрены основы лучевой
диагностики повреждений и заболеваний органов и систем человека, представлены пока-
зания к применению рентгенологического, ультразвукового, радионуклидного и магнитно-
резонансного методов исследования в кардиологии, пульмонологии, гастроэнтерологии,
неврологии и других областях медицины. Изложены принципы доказательной радиологии.
Освещены вопросы, касающиеся использования медицинских изображений в клинической
практике. Рассмотрены принципы работы в компьютерных сетях и на компьютеризирован-
ном рабочем месте (рабочей станции) врача-радиолога. Все разделы учебника содержат ука-
затели новейших книжных изданий.
Предназначена для студентов медицинских вузов. Может быть также использована при
изучении лучевой диагностики в интернатуре и клинической ординатуре.
ISBN 978-5-9518-0548-5
УДК 616-073.75 (075.8)
ББК 53.6
с И. П. Королюк, Л. Д. Линденбратен, 2013
Все права авторов защищены. Ни одна часть этого издания не может быть
занесена в память компьютера либо воспроизведена любым способом без
предварительного письменного разрешения издателя.
От издательства БИНОМ
Выход настоящего учебника совпал с юбилеем обоих авторов: в прошлом, 2012 году Л. Д. Лин-
денбратену исполнилось 90 лет, И. П. Королюку — 75 лет. Оба ученых принадлежат к блестящей
школе отечественных рентгенологов. В течение многих десятилетий они плодотворно развивали
российскую рентгенорадиологию, публиковали монографии, учебники, руководства, работали
в редакциях престижных научных журналах, участвовали в многочисленных научных мероприя-
тиях по рентгенорадиологии и высшему профессиональному медицинскому образованию.
КОРОЛЮК Игорь Петрович — видный ученый-рентге-
норадиолог, блестящий лектор и клиницист. Один из ве-
дущих специалистов России в области диагностической
радиологии. Более 30 лет заведовал кафедрой лучевой
диагностики и лучевой терапии Самарского государ-
ственного медицинского университета, с 2008 г. рабо-
тает в должности профессора этой кафедры. В 1968—
1969 гг. преподавал рентгенологию в Университете
Сант-Яго-де-Куба. Прошел стажировку в ряде ведущих
медицинских центров Западной Европы — Швеции,
Голландии, Германии, Великобритании. В 1989 г. рабо-
тал в штаб-квартире ВОЗ (Женева). Основные направ-
ления его научной деятельности — визуализация вну-
тренних органов на основе современных технических
средств и компьютерных технологий, медицинская ин-
форматика, теория принятия решений в медицинской
диагностике. И. П. Королюк награжден орденом «Друж-
ба», Почетным знаком им. Ю. Н. Соколова, Почетной
медалью им. М. И. Неменова, имеет звание «Почетный
профессор Самарского государственного медицинского
университета».
ЛИНДЕНБРАТЕН Леонид Давидович — видный уче-
ный-радиолог, известный врач-клиницист и блестящий
лектор. В течение 32 лет заведовал кафедрой рентгено-
логии и радиологии Московской медицинской академии
им. И. М. Сеченова. С 1995 г. он руководит отделом На-
уч но-практическог о центра медицинской радиологии.
В лечение длительного времени был главным редактором
журналов «Медицинская радиология и радиационная без-
опасность» и «Радиология-практика». Основные направ-
ления его научной деятельности — общие методологиче-
ские проблемы медицинской радиологии, рентгенофизио-
логия и функциональная патология печени и желчных
путей, синдромная рентгенодиагностика заболеваний
лег ких, ранняя диагностика рака и дисгормональных по-
ражений молочных желез. Л. Д. Линденбрален награжден
орденами Красной Звезды и Отечественной войны 11 сте-
пени, Почетной медалью им. М. И. Неменова, Почетным
знаком им. Ю. Н. Соколова, имеет звание «Почетный про-
фессор Российского научного центра радиологии и хи-
рургических технологий», а также является почетным
членом ряда зарубежных научных обществ.
Коллектив издательства БИНОМ поздравляет дорогих юбиляров
и желает им крепкого здоровья, благополучия и творческих успехов.
БЛАГОДАРНОСТЬ
Сердечная благодарность и признательность всем, кто помогал в работе
над учебником:
сотрудникам сектора здравоохранения компании «SIEMENS» за по-
мощь в подготовке иллюстраций,
самарским врачам — специалистам в области лучевой диагностики:
Э. Н. Алехину, Н. Ю. Бабичевой, М. А. Бурмистрову, С. Ю. Горину, А. Г. Еф-
ремову, И. Ю. Ефремовой, Ю. Ю. Журавлеву, П. М. Зельтеру, А. В. Капиш-
никову, И. Н. Колосовой, А. И. Кривченко, А. С. Осадчему, П. А. Попову,
Л. А. Рыбаковой, А. И. Сердобинцеву, Е. М. Сухининой, В. В. Сухорукову,
О. В. Терешиной, Е. В. Усенко, С. В. Фоминой, А. Е. Юдину,
московским врачам-рентгенологам:
Я. В. Лазаревой, Г. В. Ратобыльскому, П. Н. Садикову.
ОГЛАВЛЕНИЕ
Предисловие..................................................ю
От авторов...................................................и
Часть I
Общие вопросы медицинской радиологии
1. ЧТО ТАКОЕ РАДИОЛОГИЯ.....................................15
2. «МИНУВШЕЕ ПРОХОДИТ ПРЕДО МНОЮ...»........................18
2.1. Открытие странного мира..............................18
2.2. Лучи имени Рентгена..................................20
2.3. Звездный час Беккереля...............................21
2.4. Что скрывалось за беккерелевыми лучами?...............22
2.5. Наступление продолжается. Врачи следуют за физиками .24
2.6. Радиология — дисциплина Нобелевских лауреатов.........26
2.7. История отечественной радиологии ....................30
3. ИЗЛУЧЕНИЯ, ИСПОЛЬЗУЕМЫЕ В РАДИОЛОГИИ,
ИХ БИОЛОГИЧЕСКОЕ ДЕЙСТВИЕ...................................32
3.1. Группировка излучений, применяемых в радиологии......32
3.2. Источники ионизирующих излучений, применяемых в радиологии .. 33
3.3. Взаимодействие ионизирующих излучений с веществом ...34
3.4. Биологическое действие излучений.....................37
3.5. Осторожно, радиация!.................................39
4. ДОКАЗАТЕЛЬНАЯ РАДИОЛОГИЯ ................................43
4.1. Основные понятия ....................................43
4.2. Операционные характеристики диагностических
методов исследования......................................47
4.3. Операционные характеристики наблюдателя (ROC-кривые).52
4.4. Мета-анализ..........................................53
Часть II
Методы и средства лучевой диагностики
1. РЕНТГЕНОЛОГИЧЕСКИЙ МЕТОД ................................57
1.1. Получение рентгеновского изображения ................57
1.2. Искусственное контрастирование органов...............61
1.3. Рентгенография ......................................63
1.4. Цифровая рентгенография..............................66
1.5. Рентгеноскопия ......................................73
1.6. Флюорография.........................................74
1.7. Линейная томография.......................................76
1.8. Компьютерная томография...................................78
1.9. Ангиография ..............................................89
1.10. Интервенционная радиология...............................95
2. РАДИОНУКЛИДНЫЙ МЕТОД..........................................103
3. УЛЬТРАЗВУКОВОЙ МЕТОД..........................................116
4. МАГНИТНО-РЕЗОНАНСНЫЙ МЕТОД ...................................126
5. КОМПЬЮТЕРНЫЕ СЕТИ В РАДИОЛОГИИ ...............................138
5.1. Компьютерные сети общего назначения .....................139
5.2. Специальные медицинские компьютерные сети ...............143
5.3. Всемирная компьютерная сеть — Интернет...................151
б. МЕДИЦИНСКОЕ ИЗОБРАЖЕНИЕ КАК ОБЪЕКТ ЛУЧЕВОЙ ДИАГНОСТИКИ ... 154
Часть III
Лучевая диагностика заболеваний и повреждений
1. ОБЩИЕ ПРИНЦИПЫ ЛУЧЕВОЙ ДИАГНОСТИКИ............................168
2. ЛЕГКИЕ........................................................170
2.1. Рентгенологическая анатомия легких.......................171
2.2. Лучевые методы исследования функции легких...............179
2.3. Рентгенологическая семиотика поражений легких............182
2.3.1. Затемнение легочного поля или его части.........183
2.3.2. Изменения легочного и корневого рисунка ............191
2.3.3. Просветление легочного поля или его части ..........194
2.4. Лучевые симптомы поражений легких........................195
2.4.1. Повреждения легких и диафрагмы .....................195
2.4.2. Пневмонии ..........................................197
2.4.3. Тромбоэмболия легочной артерии .....................202
2.4.4. Рак легкого ........................................204
2.4.5. Туберкулез легких...................................208
2.4.6. Пневмокониозы ......................................215
2.4.7. Плевриты............................................217
3. СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА...............................221
3.1. Лучевые методы исследования сердечно-сосудистой системы .222
3.2. Лучевая картина заболеваний сердца...................235
3.2.1. Ишемическая болезнь сердца. Инфаркт миокарда .......236
3.2.2. Пороки развития митрального клапана ................238
3.2.3. Пороки развития аортального клапана.................240
3.2.4. Врожденные пороки...................................241
3.2.5. Перикардиты.........................................242
3.3. Лучевая ангиология.......................................243
3.3.1. Грудная часть аорты.................................243
3.3.2. Брюшная часть аорты и артерии нижних конечностей ...246
3.3.3. Вены нижних конечностей.............................247
4. ПИЩЕВОД, ЖЕЛУДОК, КИШЕЧНИК...................................249
4.1. Рентгенологическое исследование глотки и пищевода........250
4.1.1. Пищевод в норме.....................................251
4.1.2. Инородные тела глотки и пищевода....................253
4.1.3. Заболевания пищевода................................253
4.1.4. Дисфагия ...........................................259
4.2. Лучевые методы исследования желудка
и двенадцатиперстной кишки....................................261
4.2.1. Желудок и двенадцатиперстная кишка в норме .........262
4.2.2. Заболевания желудка и двенадцатиперстной кишки .....266
4.3. Лучевые методы исследования кишечника....................275
4.3.1. Тонкая кишка в норме ...............................276
4.3.2. Толстая кишка в норме ..............................278
4.3.3. Заболевания кишечника...............................281
5. ОПОРНО-ДВИГАТЕЛЬНАЯ СИСТЕМА .................................294
5.1. Рентгенологическая анатомия скелета .....................295
5.2. Рентгенологические симптомы поражения скелета ...........303
5.3. Повреждения костей и суставов............................310
5.4. Заболевания костей и суставов............................316
5.4.1. Системные и распространенные поражения .............316
5.4.2. Очаговые поражения костей ..........................325
б. ПЕЧЕНЬ И ЖЕЛЧНЫЕ ПУТИ. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА. СЕЛЕЗЕНКА.......342
6.1. Лучевые методы исследование печени и желчных путей.......342
6.2. Лучевая картина поражений печени и желчных путей ........346
6.3. Лучевые методы исследования поджелудочной железы ........357
6.3.1. Лучевая диагностика поражений поджелудочной железы .359
6.4. Селезенка ...............................................361
7. МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА. ПРЕДСТАТЕЛЬНАЯ ЖЕЛЕЗА.............362
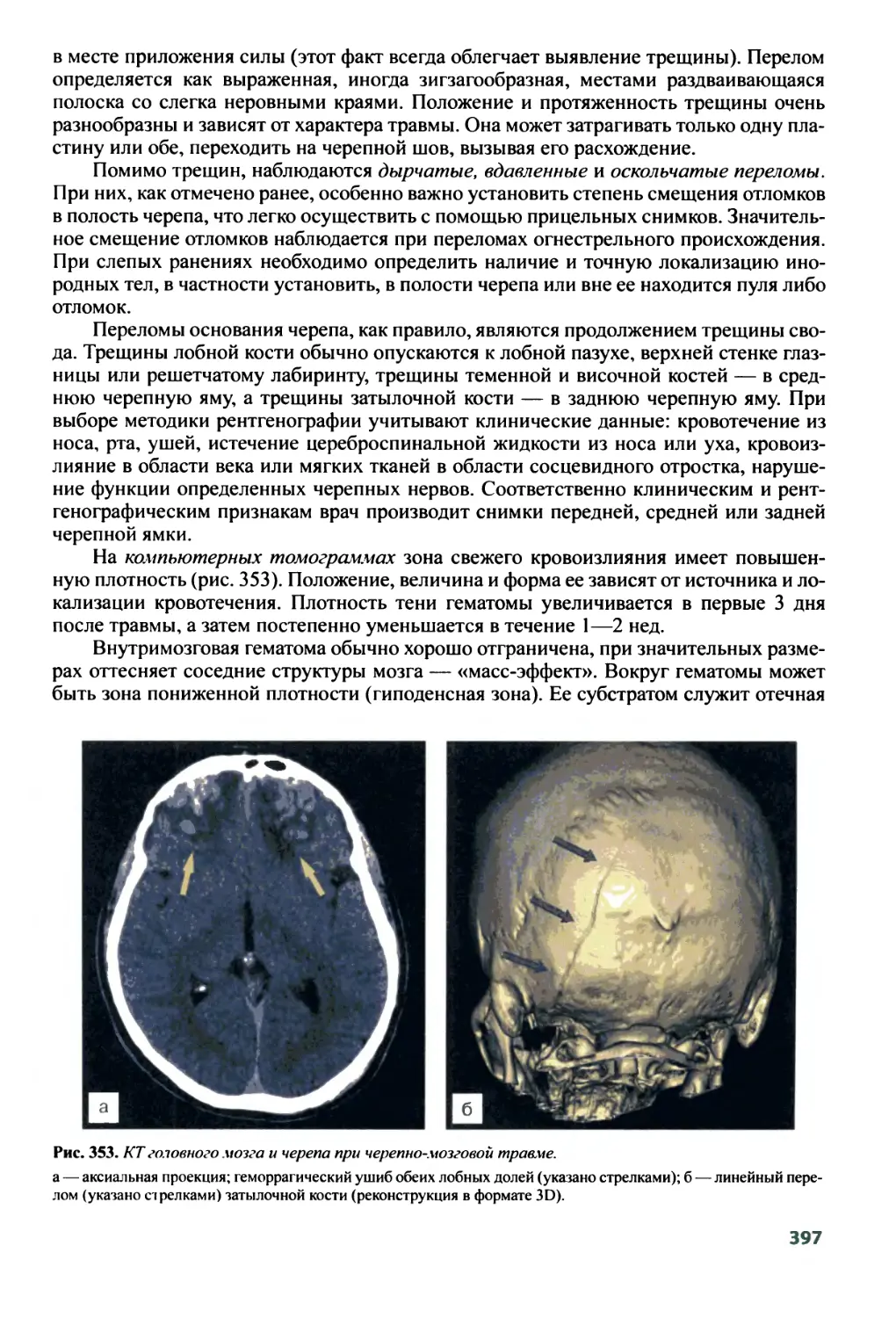
7.1. Лучевые методы исследования
мочевыделительной системы ....................................362
7.2. Основные клинические синдромы и тактика
лучевого исследования ........................................371
7.3. Пороки развития почек и мочевых путей ...................384
7.3. Заболевания предстательной железы........................388
8. ЧЕРЕП И ПОЗВОНОЧНИК, ГОЛОВНОЙ И СПИННОЙ МОЗГ...............390
8.1. Рентгенологическая анатомия черепа......................390
8.2. Лучевая анатомия головного мозга........................393
8.3. Повреждения черепа и головного мозга ..................396
8.4. Нарушения мозгового кровообращения. Инсульт............399
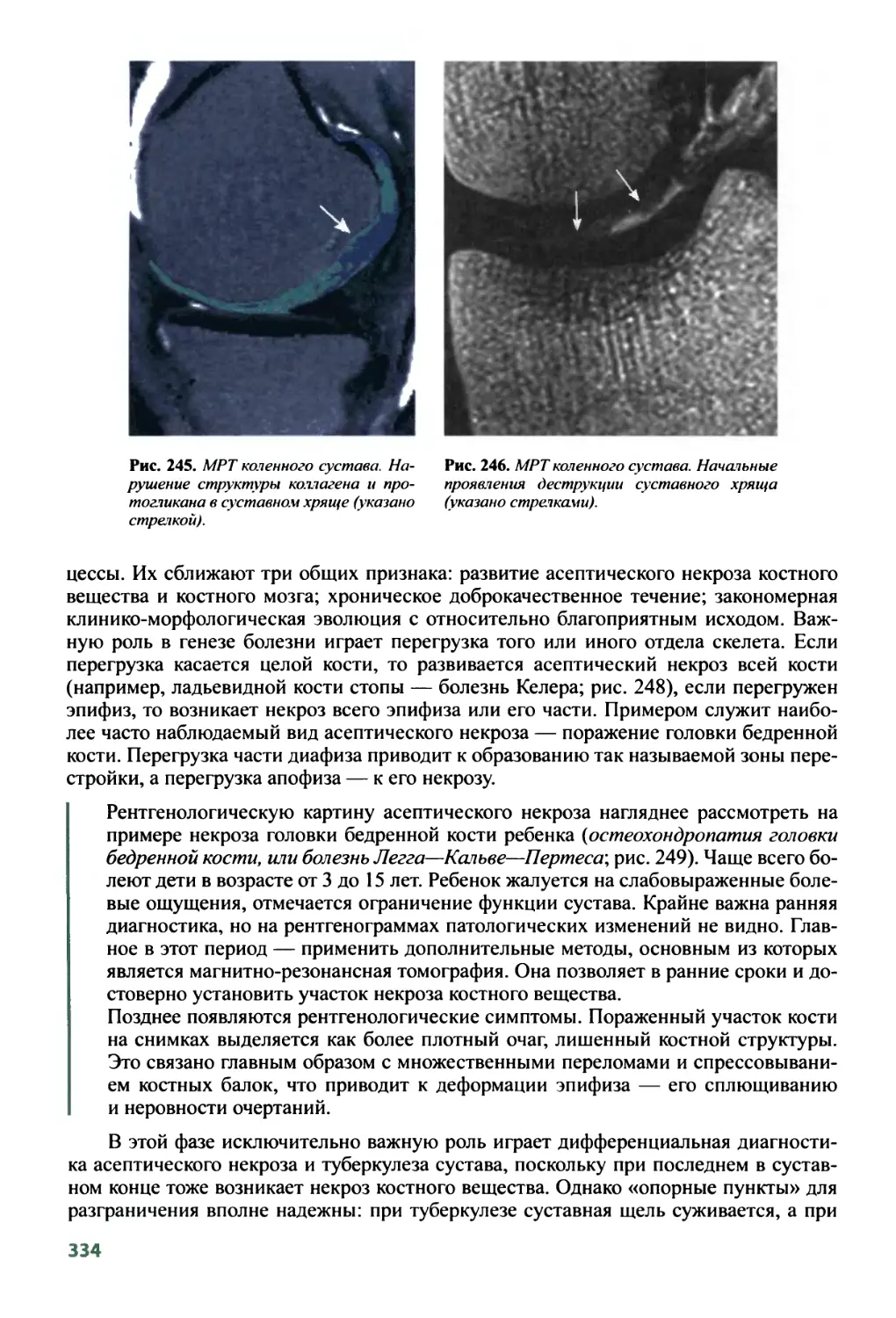
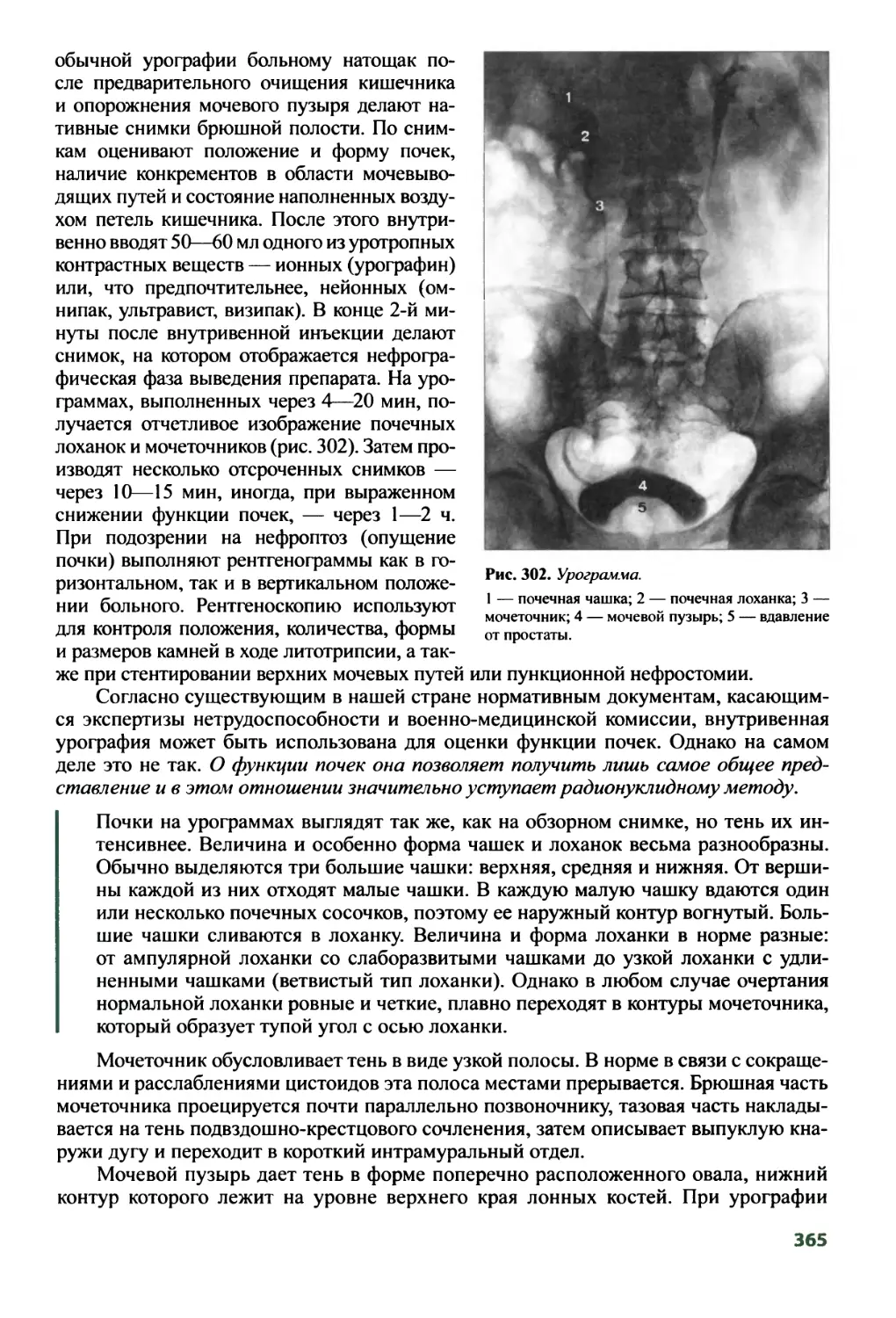
8.5. Другие неопухолевые заболевания головного мозга........403
8.6. Опухоли головного мозга ...............................406
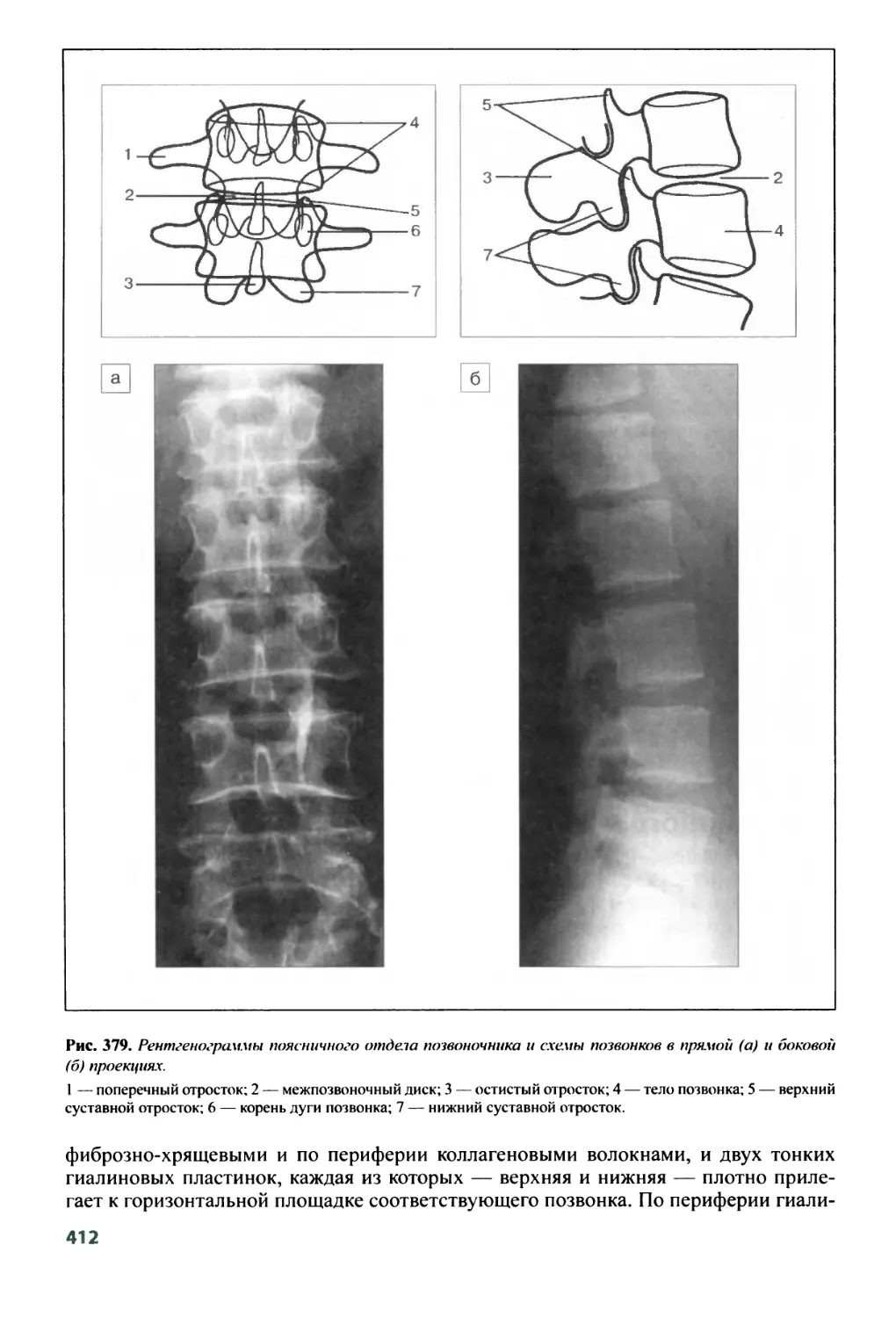
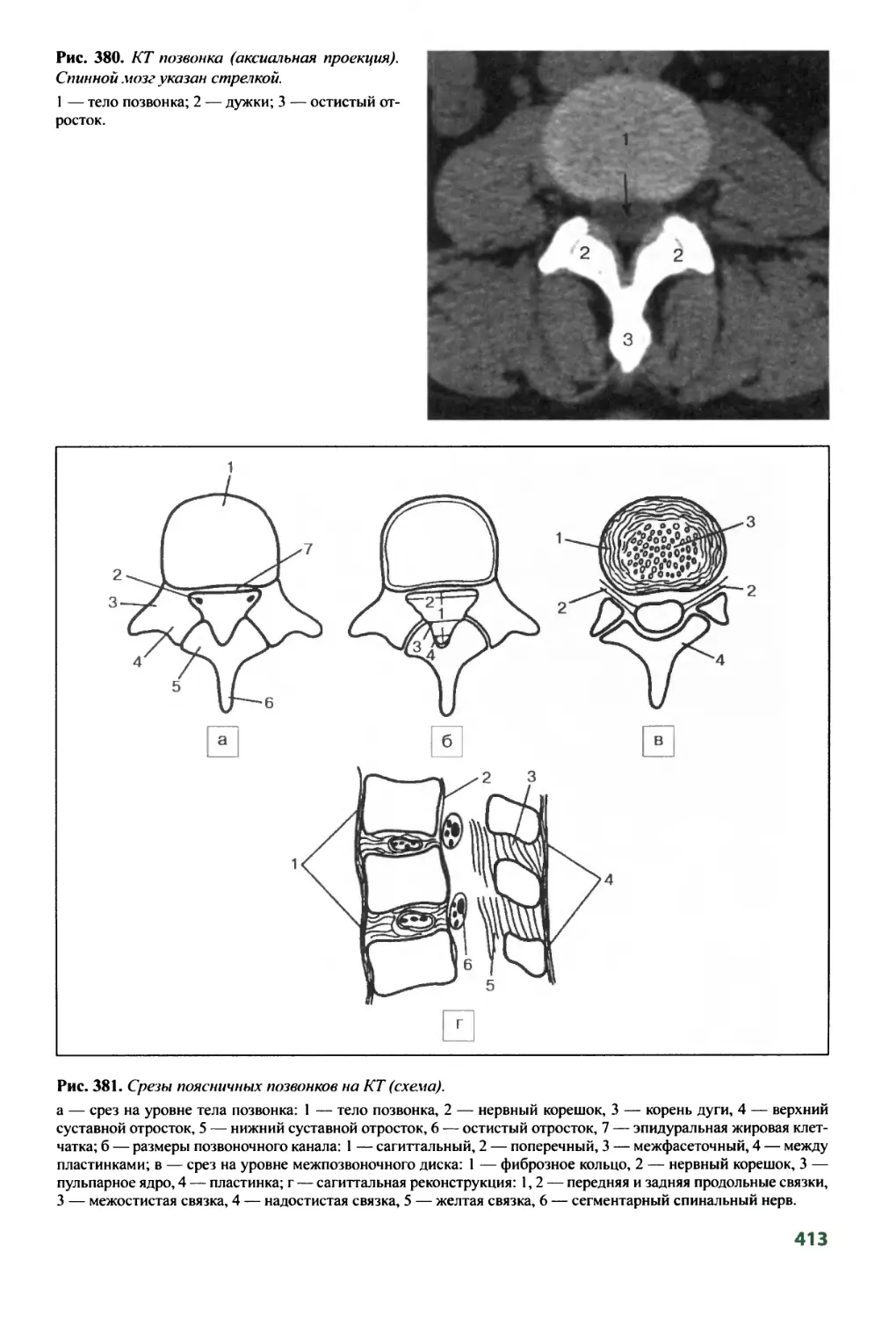
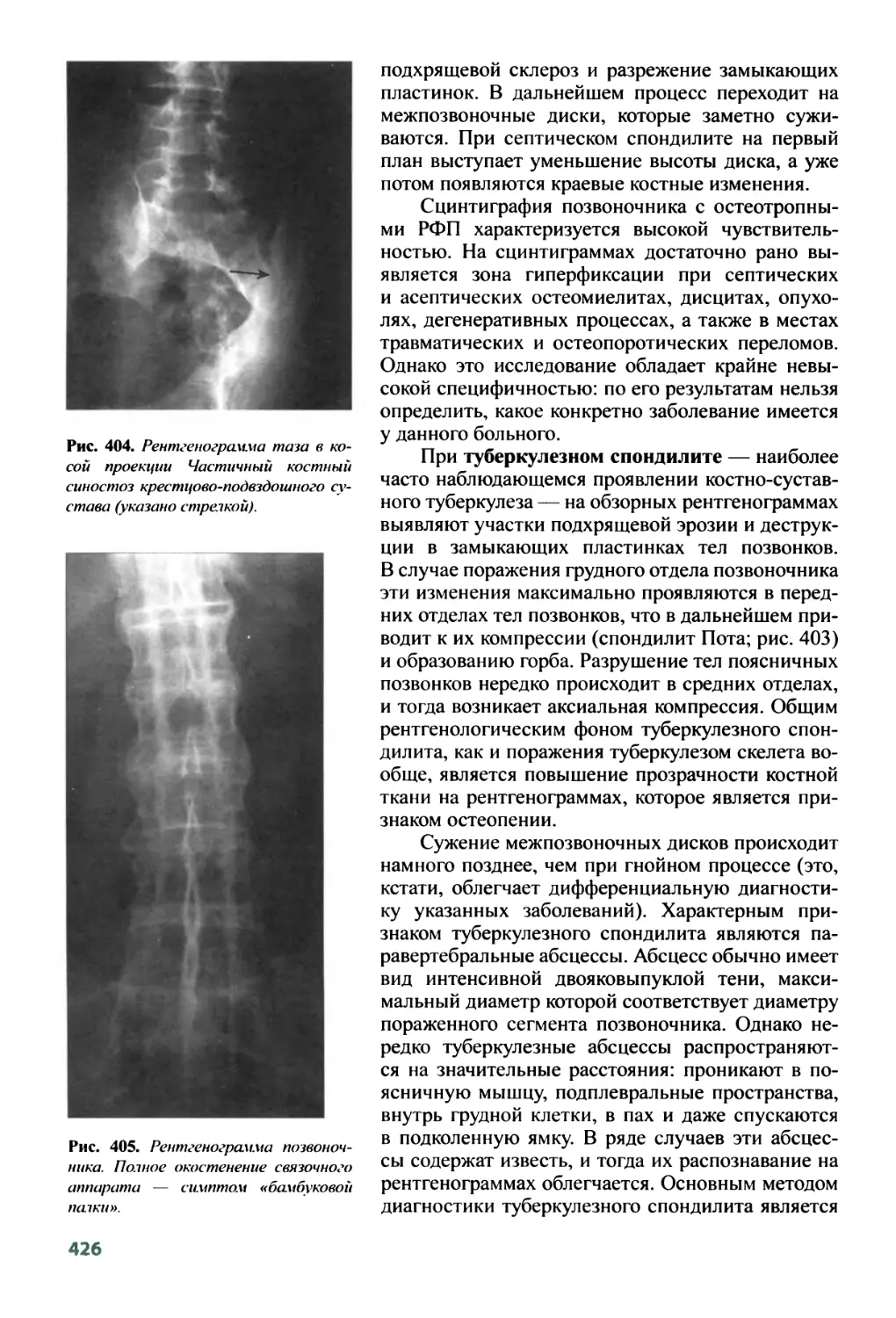
8.7. Лучевая анатомия позвоночника и спинного мозга ........411
8.8. Повреждения позвоночника и спинного мозга..............415
8.9. Вертеброгенный болевой синдром..........................418
8.10. Воспалительные заболевания позвоночника ...............425
9. ЩИТОВИДНАЯ ЖЕЛЕЗА И ПАРАЩИТОВИДНЫЕ ЖЕЛЕЗЫ.
НАДПОЧЕЧНИКИ .................................................428
9.1. Лучевая анатомия щитовидной железы ...................428
9.2. Радиоиммунологическое исследование
физиологии щитовидной железы ...............................430
9.3. Клинико-радиологические синдромы и диагностические программы
при заболеваниях щитовидной железы .........................431
9.4. Паращитовидные железы .................................437
9.5. Надпочечники...........................................437
10. МОЛОЧНАЯ ЖЕЛЕЗА. РЕПРОДУКТИВНАЯ СИСТЕМА ЖЕНЩИНЫ ..........439
10.1. Молочная железа ......................................439
10.1.1. Лучевые методы исследования. Молочная железа в норме .... 439
10.1.2. Заболевания молочных желез.......................446
10.2. Репродуктивная система женщин.........................453
10.2.1. Лучевая анатомия матки и яичников ...............453
10.2.2. Беременность и ее нарушения .....................455
10.2.3. Заболевания органов репродуктивной системы ......457
11. ЛОР-ОРГАНЫ. ГЛАЗ И ГЛАЗНИЦА................................459
11.1. Полость носа и околоносовые пазухи....................460
11.2. Гортань. Глотка ......................................466
11.3. Ухо и височная кость..................................467
11.4. Глаз и глазница.......................................468
12. РЕНТГЕНОДИАГНОСТИКА В СТОМАТОЛОГИИ........................472
12.1. Лучевые методы исследования зубочелюстной системы.....472
12.2. Аномалии развития и заболевания зубочелюстной системы..479
«DO UT DES»
«ДАЮ, ЧТОБЫ ТЫ ДАЛ»
«Ах, если бы можно было сделать
тело человека прозрачным, как хрусталь!»
«Медицинские сказки» (1885 г. — за 10 лет
до открытия В. Рентгена)
Предисловие
Настоящий учебник выходит в период, когда лучевая диагностика находится
в эпицентре развития передовых научных дисциплин — медицинской информатики,
биофизики, ядерной физики, электроники, информационных и компьютерных техно-
логий. В современной клинической практике независимо от специализации лучевые
методы диагностики стали ведущими в распознавании заболеваний. Приблизительно
в 70 % случаев при установлении диагноза учитывают результаты лучевых исследо-
ваний. В ведущих европейских и американских лечебных центрах на поддержание
лучевой диагностики затрачивают около 20 % бюджета учреждения.
Этот учебник стал логическим развитием ранее подготовленных нами изданий
для высшей медицинской школы — учебников «Медицинская радиология и рентгено-
логия» (М.: Медицина, 1992) и «Медицинская радиология и рентгенология (основы
лучевой диагностики и лучевой терапии)» (М.: Медицина, 2000).
В соответствии с Федеральным государственным образовательным стандартом
высшего профессионального образования третьего поколения, вступившим в силу
с 2011—2012 учебного года, преподавание лучевой диагностики в медицинских вузах
начинают на 3-м курсе лечебного, педиатрического и стоматологического факульте-
тов. На этом этапе студенты знакомятся с основными понятиями дисциплины, из-
учают технологию проведения лучевых исследований и правила радиационной без-
опасности при работе с источниками ионизирующих излучений. По мере продвиже-
ния студента по образовательной лестнице элементы лучевой диагностики включают
в программы изучения отдельных клинических синдромов и нозологических форм
заболеваний на всех клинических кафедрах.
Таким образом, изучение лучевой диагностики в медицинских вузах — это не-
прерывный образовательный процесс в течение всего периода обучения. Данную
особенность современной дидактики высшей медицинской школы авторы постара-
лись учесть при подготовке этого учебника. В нем изложены как базовые принци-
пы лучевой диагностики, включающие описание методик лучевых исследования, так
и сведения по их применению в различных областях медицины — терапии, хирургии,
кардиологии, неврологии и др. В связи с этим учебник может быть полезен не только
при изучении собственно лучевой диагностики, но и при освоении клинических дис-
циплин в течение всего периода обучения в медицинском вузе.
Отличительной особенностью учебника является наличие в нем новых, не изучав-
шихся ранее разделов, знание которых тем не менее является обязательным требовани-
ем при ознакомлении с лучевой диагностикой. К ним относятся компьютерные сетевые
технологии и персональные рабочие станции врача-специалиста, без которых немысли-
ма современная лучевая диагностика. Важное место отведено новому направлению —
доказательной радиологии. Особое внимание уделено изложению основ медицинского
изображения как основного инструмента медицинской визуализации. При этом акцент
сделан на современных цифровых технологиях их получения. Для улучшения усвоения
изучаемого материала наиболее важные части текста выделены рантовыми линейками.
Характерной чертой образовательного процесса на современном этапе стало «па-
раллельное» обучение: с использованием бумажных носителей (книг) и электронных
версий на оптических и магнитных носителях. Это заставило студентов вплотную
приблизиться к персональному компьютеру. Значительно возросла роль Интернета,
что облегчило доступ к информационным ресурсам медицинских знаний.
В настоящем издании мы постарались учесть все изменения в образовательном
процессе, произошедшие за последнее время, и по возможности максимально адапти-
ровать его к задачам настоящего времени.
Авторы
10
От авторов
Уважаемый читатель!
Признаемся сразу, что трудно найти главные слова в разговоре с новым поко-
лением медиков. Ведь у каждого поколения — свое. Когда Н. И. Пирогов, будущий
знаменитый хирург, поступал на медицинский факультет Московского универси-
тета, при входе в клинику на стене был крест с надписью по-латыни: «Per cruces
ad luces» («Через религию — к просвещению»). У одного из авторов этой книги
в 1940 г. были казарма Военно-морского медицинского училища и песня «Если
завтра война...», а у вас — глубокие социально-экономические преобразования
общества, Интернет. Однако есть что-то главное, объединяющее различные по-
коления врачей!
Борис Васильев в повести о своей жизни создал трогательный образ доктора
Янсена, который всю жизнь лечил бедных людей в окраинном районе Смоленска.
Когда он умер, у открытого гроба стоял инвалид-красноармеец Родион Петров,
размахивал единственной рукой и прощался «от народа» с доктором Янсеном,
а под серым небом на мокрой глинистой почве по всему кладбищу стояли на ко-
ленях дети, женщины и мужчины, молясь за доктора Янсена. Может быть, глав-
ное — гуманность и доброта? «Я не знаю иных признаков превосходства, кроме
доброты!» — писал Бетховен.
...На поле Ватерлоо разгоралась битва между армией Наполеона и войсками со-
юзников. Командующий этими войсками фельдмаршал Веллингтон наблюдал за боем
с холма Сен-Жан. Сквозь постепенно расходящийся туман он увидел, что среди раз-
рывов ядер по полю медленно движется пожилой человек с повязкой и оказывает
помощь раненым. «Кто этот смельчак?», — воскликнул главнокомандующий. «Это
главный хирург Бонапарта Ларей», — ответили ему. Веллингтон приказал отвести
в сторону огонь орудий, снял шляпу и поклонился. Стоявший рядом герцог Кем-
бриджский спросил Веллингтона, кому он кланяется. «Я преклоняюсь перед честью
и мужеством!», — ответил Веллингтон. Так, может быть, главное — честь и муже-
ство? Недаром народная пословица гласит: «Береги честь смолоду».
Одним из героев, о которых предполагал написать Л. Н. Толстой, был москов-
ский врач Илларион Иванович Дуброво, который высосал у больного дифтерийный
яд и умер. Другой молодой врач, будущий академик С. И. Спасокукоцкий, отсасывая
дифтерийную пленку из горла ребенка, заразился сам и заразил своего единственного
сына, который вследствие осложнения потерял слух. В 1929 г. немецкий врач Вернер
Форсман вопреки запрету начальства ввел себе в локтевую вену мочеточниковый ка-
тетер, под контролем рентгеновского просвечивания продвинул его по венам в сердце
и впрыснул через этот катетер контрастное вещество — он мечтал разработать рент-
генологический метод исследования полостей сердца. И добился успеха! 6 мая 1961 г.
А. А. Шаткин заразил себя лабораторной культурой возбудителя трахомы, доказав тем
самым, что она патогенна для человека. Может быть, главное — ежедневный подвиг,
чувство долга, обнаженная совесть?
Почему мы вспоминаем эти примеры? Ведь мы представляем самую техниче-
ски вооруженную медицинскую дисциплину — радиологию. У нас великолепные
рентгеновские установки — с телевизионными экранами, видеозаписью и компью-
терными устройствами. Гамма-камеры, эмиссионные позитронные томографы по-
зволяют следить за превращениями отдельных молекул различных препаратов и ве-
ществ, странствующих по организму. Похоже на сказку, не правда ли? В распоря-
11
жении радиологов мощные источники излучения вплоть до аппаратов, тонкий луч
которых способен уничтожить маленькую опухоль в глубине мозга, не повреждая
окружающие ткани.
Да потому вспоминаем, что за всем удивительным техническим оснащением со-
временной медицины должно быть главное, о котором великий врач средневековья
Парацельс сказал: «Сила врача — в его сердце». Именно это делает человека врачом.
Именно поэтому А. М. Горький называл врачей «маленькими великими людьми»,
а Поль де Крюи, написавший прекрасную книгу «Охотники за микробами», утверж-
дал: «Медицина — это любовь, иначе она ничего не стоит».
И пусть вас не удивляет наше вступление. Этот учебник — не для терапевтов, не
для радиологов, не для хирургов, не для стоматологов, а для будущего врача. Значит,
он должен быть шире и глубже, чем учебник по одной специальности, должен касать-
ся врача любого профиля.
И вот эта книга перед вами. Авторы поставили перед собой честолюбивую
и почти неосуществимую задачу — добиться, чтобы каждый читатель (подумайте
только — каждый!) полюбил эту книгу (подумайте только — учебник!), сделал ее
на какое-то время своим помощником, а затем сохранил о ней добрую память. И не
потому, что книга легка для восприятия. Нет! Перед Вами трудный учебник. Он тру-
ден для авторов, так как он первый в своем роде. Он труден для преподавателей, ко-
торым придется отказаться от многих привычных понятий и представлений и стать
на путь перестройки процесса преподавания. И, наконец, он труден для студента,
поскольку требует вдумчивости, настойчивости, сообразительности, использования
интерактивных обучающих программ, модульных блоков по основным темам учеб-
ной программы, компьютерных атласов и телеконсультаций. А впрочем, стоит ли
учиться иначе?
В чем же особенности учебника? Прежде всего — в новизне содержания. Оно от-
ражает величественные достижения научно-технического прогресса. В книге немало
сведений, которые сегодня неизвестны даже квалифицированным врачам, но завтра
станут буднями медицинской практики. Впервые в учебник введены материалы по
доказательной радиологии, без которой невозможно использовать новые технические
средства и анализировать получаемую с их помощью диагностическую информацию.
Доказательная радиология в настоящее время является стандартом в медицинской
науке и практике.
В распоряжении современного врача имеется большой набор лучевых, инстру-
ментальных и лабораторных методов обследования больного. Их рациональное ис-
пользование во многих типовых клинических ситуациях обеспечивает быстрое и точ-
ное распознавание болезни. Однако непременным условием является продуманный
выбор необходимых методов и рациональная последовательность их применения, по-
этому в учебнике даны рекомендации относительно тактики комплексного лучевого
обследования больных с наиболее часто встречающимися и опасными заболеваниями
и клиническими синдромами.
Другой особенностью учебника является его гуманитарная и эмоциональная
направленность. Мы не можем одобрить обучение любой медицинской профессии
вне связи с высокими нравственными идеалами, вне атмосферы новых идей и, пожа-
луй, доброго юмора. «К большинству серьезнейших своих достижений человечество
пришло под спасительным прикрытием шутки», — писал Герберт Уэллс. Читатель,
конечно, почувствует и то, что авторы неравнодушны к истории. «История, в том
числе древнейшая, — не давно прошедшее вчера, но важнейшее звено живой связи
времен...» (А. С. Пушкин). Отголоском этих вещих слов кажется нам стихотворение
В. Шефнера:
12
Распадаясь на микрочастицы,
Жизнь минувшая не умерла.
И когда-то умершие птицы
Пролетают сквозь наши тела.
Мир пронизан минувшим. Он вечен.
С каждым днем он богаче стократ.
В нем живут наши давние встречи
И погасшие звезды горят.
Уважаемый читатель! Вам предоставлено право выбора. «В сущности, почти чу-
до, что современные методы обучения еще не совсем удушили святую любознатель-
ность, ибо это нежное растеньице требует наряду с поощрением прежде всего сво-
боды — без нее оно неизбежно погибает» (А. Эйнштейн). Так вот — Вы свободны в
выборе пути! Забирайте из учебника то, что подходит Вам лично. Ведь учебник — это
средство индивидуальной работы, это самоучитель. Однако помните: «В 20 лет мож-
но колебаться перед каким-либо решением, но не отступать, когда решение принято»
(А. Мюссе). Мы убеждены, что удача поджидает не на легком, а на верном пути.
Твой ум уклончивый ведет тебя в обход,
Ища проторенных тропинок.
Но ты вступи с ним в поединок:
Дать радость может только взлет!
Эмиль Верхарн
Сейчас Вы все рядом, на старте изучения новой для Вас дисциплины — радиоло-
гии. На финиш Вы придете уже по отдельности: ведь некоторые глубоко изучат книгу,
и наши взгляды, быть может, станут частью их собственной системы мышления, а
другие лишь мельком просмотрят учебник перед занятиями. Составьте же себе сами
«модель потребного будущего». Сегодня нам не нравится многое из того, что было
сделано вчера; не стоит распространять подобный опыт на будущее. Нужно наблю-
дать за меняющимся миром и предвидеть.
Объем и содержание учебника соответствуют современным требованиям, предъ-
являемым к врачу общей практики. Учебник предназначен не только для студентов,
изучающих основы радиологии — лучевой диагностики. Он может быть использован
также студентами всех курсов — начиная от тех, кто проходит анатомию и физиоло-
гию, и кончая теми, кто поступил в интернатуру и клиническую ординатуру по основ-
ным клиническим дисциплинам.
СТУДЕНТУ НА ЗАМЕТКУ
Вы — начинаете изучать медицинскую радиологию.
Мы — продолжаем ее преподавать. На практических занятиях и на лекциях.
Но помните, что у лектора передача информации вам составляет:
55 % — через выражение лица, позы и жесты,
38 % — через модуляции и интонации голоса,
7 % (только!) — через слова.
(Е. Mihrobien. «Non-verbal communication». — London, 1949)
Такова реальность психологического общения в аудитории.
13
Часть I
ОБЩИЕ ВОПРОСЫ
МЕДИЦИНСКОЙ РАДИОЛОГИИ
Живые борются! И живы только те,
Чье сердце предано возвышенной мечте,
Кто, цель прекрасную поставив пред собою,
К вершинам доблести идут крутой тропою
И, точно факел свой, в грядущее несут
Великую любовь или священный труд.
Виктор Гюго
Сальвадор Дат
Открытие Америки Христофором Колумбом, 1958.
1. ЧТО ТАКОЕ РАДИОЛОГИЯ
Наука — одна из тех замечательных сфер
человеческой деятельности, где наиболее
ярко проявляется творческий потенциал
отдельных людей и всего человечества.
Евгений Трунковский
Мы — жители планеты Земля. Все живое на ней существует и развивается
в постоянном взаимодействии с излучениями и упругими колебаниями. Излучения
и жизнь неразрывны!
Анри Беккерель открыл явление естественной радиоактивности. Мария Склодов-
ская и Пьер Кюри выделили необычайно радиоактивный химический элемент, кото-
рому присвоили романтическое наименование — «радий», что в переводе с латинско-
го означает «лучистый». От этого «лучезарного» слова и произошло название науки
об излучениях — «радиология».
Радиология — область медицины, изучающая действие ионизирующего излуче-
ния на организм человека, разрабатывающая методы его применения с лечебной
или диагностической целью, а также вопросы противолучевой защиты и радиа-
ционной гигиены. Радиология включает три основные дисциплины (или поддис-
циплины): лучевую диагностику (диагностическая радиология), лучевую тера-
пию (радиотерапия) и радиационную медицину (схема 1).
В практическом здравоохранении лучевая диагностика представлена четырьмя
врачебными специальностями, одна из которых является основной — рентгено-
логия (включая магнитно-резонансную томографию), а три —дополнительными:
рентгеноэндоваскулярная диагностика и лечение, радионуклидная диагностика,
ультразвуковая диагностика (схема 2).
Схема 1
Структура дисциплины «Радиология»
Современному читателю, постоянно обращающемуся к Интернету в поисках но-
вых сведений по лучевой диагностике, полезно знать не только русские, но и между-
народные названия составляющих ее специальностей.
Русское название Международное название
Лучевая диагностика Diagnostic Radiology
Рентгенология Radiology (Roentgenology — редко)
Радионуклидная диагностика Nuclear Mtdicine (NM)
Ультразвуковая диагностика, УЗИ, сонография Ultrasound (US)
Магнитно-резонансная томография (МРТ) Magnetic Resonance Imaging (MRI)
15
Схема 2
Структура дисциплины «Лучевая диагностика»
и составляющих ее специальностей
События, произошедшие в конце XX — начале XXI века, оказали большое вли-
яние на развитие медицины и фактически открыли новый период в истории меди-
цинской радиологии. Они повлияли на оформление важного раздела радиационной
физики, который теперь именуют «медицинская физика». Невольно вспоминаются
слова Михаила Эпштейна (2001): «Основное содержание новой эры — сращение моз-
га и вселенной, техники и органики, создание мыслящих машин, работающих атомов
и квантов, смыслопроводящих физических полей, доведение всех бытийных процес-
сов до скорости мысли».
Лучевая диагностика объединяет все диагностические специальности радио-
логии — рентгенологическую (к ней примыкает магнитно-резонансная томогра-
фия), ультразвуковую и радионуклидную. В настоящее время она претерпевает бук-
вально революционные преобразования: разрабатываются новые методы лучевой
визуализации, меняются их технология и техническое оснащение. Стали возможны
изучение тонких анатомических деталей, в том числе с получением трехмерных
изображений, исследование диффузионно-перфузионных процессов, построение
функциональных и виртуальных моделей органов и патологических образований.
Новые горизонты обозначились в связи с бурным развитием молекулярной радио-
логии. На базе биологических и лучевых технологий строят «молекулярные изобра-
жения» (Molecular Imaging) и «биохимические изображения» (Biochemical Imaging).
В большинстве лучевых исследований оперируют с образами нормальных или па-
тологически измененных органов, поэтому их логично объединяют терминами «ме-
дицинское изображение» (Medical Imaging) или «диагностическое изображение»
(Diagnostic Imaging).
Последние новации в области лучевой диагностики еще сильнее укрепили ее
связь со всеми клиническими дисциплинами. Они способствовали также более широ-
кому проведению диагностических и лечебных процедур, осуществляемых совместно
радиологами и клиницистами, т. е. развитию интервенционной радиологии. Техноло-
гии интервенционной радиологии активно используют при инвазивной диагностике,
выполняемой под рентгенологическим, ультразвуковым или магнитно-резонансным
контролем (биопсия, эндоскопия). Под лучевым контролем выполняют также лечеб-
ные интервенционные процедуры при ряде оперативных вмешательств, а также при-
цельную доставку лечебных препаратов к патологическим образованиям (в частно-
сти, к злокачественным опухолям).
16
Роль лучевой диагностики в подготовке врача к медицинской практике непре-
рывно возрастает. Это связано с созданием в стране консультативно-диагностических
и лечебно-профилактических центров, вводом в строй крупных городских, областных
и республиканских больниц со специализированными радиологическими отделения-
ми и лабораториями.
Лучевая терапия — это наука о применении ионизирующих излучений для ле-
чения преимущественно онкологических заболеваний. Лучевая терапия располагает
большим набором источников квантового и корпускулярного излучений, обеспечива-
ющих облучение нужного объема тканей в оптимальной лечебной дозе. Естественно,
лучевые терапевты работают в тесном контакте с онкологами, хирургами, химиоте-
рапевтами. Для российского читателя будет небезынтересно узнать, что за рубежом
в высшей медицинской школе лучевую терапию изучают в курсе онкологии.
Радиационная медицина — важная часть радиологии, посвященная диагно-
стике и лечению лучевой болезни и различных патологических изменений в органах
и тканях человека, возникающих в результате воздействия ионизирующих излучений.
Естественно, ее развитие тесно связано с важным направлением биологической нау-
ки — радиационной биологией.
Без радиологии сегодня не могут обойтись никакие медицинские дисциплины.
Лучевые методы широко используют не только в клинической медицине, но и в ана-
томии (лучевая нормальная и патологическая анатомия), физиологии (лучевая фи-
зиология и патофизиология), химии (радиационная биохимия), криминалистике
(судебная радиология). В связи с развитием ядерных технологий и широким при-
менением излучений в медицинской практике, народном хозяйстве и научных ис-
следованиях все большее значение приобретает радиационная гигиена, предметом
которой является изучение радиационной ситуации в зоне потока ионизирующего
излучения.
Помимо радиационной гигиены, современный радиолог должен иметь представ-
ление о радиобиологии (раздел биологии, изучающий воздействие ионизирующего
излучения на живые организмы), радиационной физике (раздел физики, освещающий
природу радиоактивных излучений), радиационной технологии (раздел инженер-
ных знаний об устройстве и принципах работы генерирующих излучение аппаратов
и принципах регистрации этих излучений), радиоэкологии (раздел экологии, изучаю-
щий воздействие ионизирующего излучения на окружающую среду), доказательной
медицине (методический инструмент, позволяющий подтвердить качество и досто-
верность выполненных исследований).
Небезынтересно добавить, что радиологические методы исследования широко
применяют также в археологии (изучение ископаемых останков животных с рекон-
струкцией их внешнего облика, особенностей строения и состояния тела), атрибуции
произведений искусств (установление автора, времени, технологии и места создания
произведений живописи), в технике для изучения структуры веществ (рентгенострук-
турный анализ). Рентгеновские сканеры повсеместно установлены на границах госу-
дарств в зонах таможенного досмотра.
В этом содружестве дисциплин радиология занимает обширную территорию.
В учебнике мы постарались очертить ее контуры, изложить главные теоретические
построения, описать наиболее распространенные методики и тем самым дать Вам,
читатель, в руки путеводитель для клинической практики, а уж обходить эту стра-
ну — «Радиологию» — Вам придется самостоятельно. Некоторые захотят стать
специалистами и заглянут во все углы. Другие будут врачами общей практики, для
них главное — сведения по радиологии, необходимые в повседневной деятельности
врача. Одним словом, «судьба твоих грядущих дней, мой сын, в твоей отныне воле»
(А. С. Пушкин).
17
2. «МИНУВШЕЕ ПРОХОДИТ ПРЕДО МНОЮ...»
Взобравшись на плечи своих предшественников,
мы увидим оттуда, как со сторожевых башен,
дальше и яснее.
Амбруаз Паре
Неторопливо, по нынешним меркам, сменялись столетия, и неторопливо разви-
валась медицина. И во все времена, в продолжение многих веков основой врачевания
оставался осмотр больного. «Глаз — тот орган чувств, который приносит нам более
всего удовлетворения, ибо позволяет постичь суть природы...» (Аристотель). Вели-
кий Гете в старости уже не мог совершать экскурсии на гору Брокен, описанную им
в «Фаусте», но зато часами созерцал свою коллекцию минералов. Он писал Шиллеру:
«Возникает... мир глаза, который исчерпывается формой и цветом... Если внимательно
последить за собой, я мало пользуюсь помощью других органов чувств». Теперь мы
знаем, что на зрительный анализатор работают едва ли не 3/4 головного мозга.
2.1. Открытие странного мира
Мгновенье длился этот миг,
Но он и вечность бы затмил.
Б. Пастернак
Поразительно, но факт: день рождения медицинской радиологии точно обозначен
в истории — 8 ноября 1895 г. Вечером этого дня в баварском городе Вюрцбурге, в фи-
зической лаборатории местного университета профессор Вильгельм Конрад Рентген,
работая с катодной трубкой, заметил свечение, которое исходило от банки с кристалла-
ми платиносинеродистого бария. Он не мог тогда знать, что начинал прорыв научного
фронта, прорыв из нашего зримого мира в невидимый мир фантастических скоростей
и энергий, исчезающе малых длительностей и необычных превращений, но предчув-
ствие великого, очевидно, овладело ученым. Он не ушел в тот вечер из лаборатории и на
ближайшие недели стал ее добровольным узником. В короткий срок с помощью само-
дельных приборов и остроумных приемов, которые затем были использованы в дру-
гих областях физики, Рентген настолько полно изучил новое излучение, что до 1908 г.
к установленным им данным не было добавлено ничего существенного.
Остановитесь, читатель, и задумайтесь над произошедшим! Случайны ли круп-
ные открытия? Датский физик Ханс Кристиан Эрстед установил взаимосвязь электри-
чества и магнетизма, когда работавший с ним студент заметил отклонение намагни-
ченной стрелки при пропускании тока по проводнику. Майкл Фарадей зафиксировал
отклонение стрелки прибора и сформулировал закон электромагнитной индукции.
Серебряная ложка французского художника Луи Дагера оказалась на полированной
металлической поверхности, и полученное изображение назвали дагеротипом (про-
образ фотографии).
И все же прав Луи Пастер: «Случай выбирает подготовленный ум». Многие уче-
ные до Рентгена работали с катодными лучами, замечали свечение экранов и непо-
нятные темные полосы на фотопластинках (например, преподаватель физики Бакин-
ского реального училища Е. С. Каменский, профессор из Праги И. П. Пулюй), однако
открытие совершил Рент ген. Объяснение можно найти в воспоминаниях его ученика,
в будущем известного российского физика А. Ф. Иоффе. Рентген вышел из блестящей
классической школы А. Кундта в Страсбурге (вот она — роль Учителя!). Воспитанни-
18
ками этой школы были крупные физики, в том числе замечательный русский ученый
П. Н. Лебедев, открывший давление света. В школе А. Кундта развил свой талант
экспериментатора Рентген, здесь он научился тщательному анализу возможных оши-
бок и строго продуманной постановке опыта, стал лучшим экспериментатором своего
времени.
Историческая заслуга Рентгена состоит в том, что он не прошел мимо случайно
замеченного факта, как многие его коллеги, а подверг его всестороннему ана-
лизу и установил его причину. Как отметил известный русский физиолог А. А. Ух-
томский, «...бесценные вещи и бесценные области реального бытия проходят мимо
наших ушей и мимо наших глаз, если не подготовлены уши, чтобы слышать, и не
подготовлены глаза, чтобы видеть...».
Легенда о «случайном» открытии рентгеновского излучения весьма живуча, од-
нако ее нетрудно поколебать. В июле 1896 г. Рентген объяснил своему коллеге, по-
чему он использовал экран, покрытый платиносинеродистым барием: «В Германии
мы пользуемся этим экраном, чтобы найти невидимые лучи спектра, и я полагал, что
платиносинеродистый барий окажется подходящей субстанцией, чтобы открыть не-
видимые лучи, которые могли бы исходить от трубки».
23 января 1896 г. Рентген выступил с докладом на заседании местного научного
общества. Он сообщил о своем открытии и тут же сделал рентгеновский снимок кисти
председателя заседания — известного анатома А. Р. фон Кёлликера. Подумайте, как
символично! Делая этот снимок, Рентген как бы передавал открытие в руки медика.
И старик Кёлликер, потрясенный, встал и заявил, что за 48 лет пребывания в научном
обществе он впервые присутствует при столь великом открытии. Он провозгласил
троекратное «ура» в честь ученого и предложил назвать новые лучи его именем.
После сообщения Рентгена разразилась подлинная научная буря. Более 1200 пу-
бликаций появилось только в 1896 г. История науки еще не знала подобного бума.
Имя Рентгена сразу стало известно всему миру, но он не изменил ни своим занятиям,
ни своему относительно замкнутому образу жизни. Он отказался от места президен-
та научного общества, звания акаде-
мика Прусской академии наук, дво-
рянства и различных орденов, а сами
лучи до последних лет жизни называл
Х-лучами. Он не согласился получить
патент, предложенный Берлинским
всеобщим электрическим обществом,
заявив, что его открытие принадле-
жит всему миру и не может быть за-
креплено за одним предприятием.
Уместно отметить благородные
качества Рентгена, характеризующие
его как выдающегося ученого и чело-
века: глубокий ум, тонкую наблюда-
тельность, скромность, отсутствие ко-
рыстных замыслов. 10 декабря 1901 г.
Рентгену была присуждена первая
Нобелевская премия по физике. Ее де-
нежную часть — 50 000 крон — Рент-
ген передал Вюрцбургскому универ-
ситету. Мы можем гордиться тем, что
правительство России первым увеко-
вечило имя ученого. 29 января 1920 г.
19
в Петрограде на маленькой улочке, которая называлась Лицейской, а затем получила
имя Рентгена, был открыт первый памятник ученому.
1895 г. был весьма примечательным. Вначале А. С. Попов изобрел радио, летом
на улицах европейских городов появились первые автомобили, а в декабре в Париже
загорелся экран первого кинематографа братьев Люмьер. Не правда ли, целая серия
открытий! Объяснялось это тем, что вторая половина XIX столетия была ознамено-
вана бурным развитием естественных наук. Открытие Рентгена было одним из зве-
ньев этой цепи и в свою очередь сыграло революционизирующую роль, открыв че-
ловечеству путь в атомную эру. Первый Рентгеновский конгресс состоялся в Берлине
30 апреля — 3 мая 1905 г. На этом конгрессе были приняты термины «рентгенология»,
«рентгеноскопия», «рентгенография», «рентгенограмма».
Однако остановимся, читатель. Подобно тому, как Шехерезада при восходе солн-
ца прерывала свой рассказ на самом интересном месте, мы на время отвлечемся от
прошлого, чтобы рассмотреть предмет открытия Рентгена — рентгеновское излуче-
ние — и напомнить о его свойствах.
2.2. Лучи имени Рентгена
Открытие рентгеновских лучей было первым
великим прорывом в область, куда ни один
человеческий ум не дерзал проникнуть.
Артур Кларк
Рентгеновское излучение занимает область электромагнитного спектра между
гамма- и ультрафиолетовым излучением и представляет собой поток квантов (фото-
нов), распространяющихся со скоростью света (300 000 км/с). Кванты не имеют элек-
трического заряда. Масса кванта составляет ничтожно малую часть атомной единицы
массы. Энергию квантов измеряют в джоулях (Дж), но на практике часто используют
внесистемную единицу — электрон-вольт (эВ).
Один электрон-вольт — это энергия, которую приобретает один электрон, пройдя
в электрическом поле разность потенциалов в 1 В. 1 эВ = 1,6 • 10-19 Дж. Производ-
ными являются килоэлектрон-вольт (кэВ), равный 1 тыс. эВ, и мегаэлектрон-вольт
(МэВ), равный 1 млн эВ.
Рентгеновское излучение возникает при торможении быстрых электронов в элек-
трическом поле атомов вещества (тормозное излучение) или при перестройке вну-
тренних оболочек атомов (характеристическое излучение). Тормозное излучение име-
ет непрерывный спектр, зависящий от анодного напряжения на рентгеновской трубке.
Средняя эффективная энергия квантов составляет приблизительно 2/3 от максималь-
ного напряжения, приложенного к трубке. Например, при максимальном напряжении
50 киловольт (кВ) средняя энергия рентгеновских квантов около 30 кэВ, при 100 кВ —
65 кэВ, при 150 кВ — 100 кэВ. Рентгеновское излучение именно в данном диапазоне
энергий используют в рентгенодиагностике.
Рентгеновское излучение обладает рядом свойств, обусловливающих его значи-
тельные отличия от видимого света. Оно проникает через тела и предметы, не про-
пускающие свет, вызывает свечение ряда химических соединений (на этом основана
методика рентгеновского просвечивания), разлагает галоидные соединения серебра,
в том числе находящиеся в фотоэмульсиях, что позволяет получать рентгеновские
снимки. Важнейшим свойством рентгеновского излучения является способность вы-
зывать распад нейтральных атомов на положительно и отрицательно заряженные ча-
стицы (ионизирующее действие). В связи с этим понятно, что это излучение небез-
20
различно для живых организмов, поскольку обусловливает определенные изменения
в биосубстрате.
Рентгеновское излучение широко используют в науке, технике и промышленно-
сти, но наибольшее значение оно приобрело в медицине, где это излучение легло в ос-
нову одного из ведущих методов клинического обследования. Однако это «уже совсем
другая история», как любил повторять датский сказочник Ханс Кристиан Андерсен,
и мы вернемся к ней позднее.
2.3. Звездный час Беккереля
Как бы ни было разнообразно воображение
человека, природа в тысячу раз богаче.
А. Пуанкаре
Стокгольм, 10 декабря 1903 г. В зале Шведской академии наук, на том месте, где
2 года назад стоял Рентген, находился невысокий человек, тоже физик, но из Фран-
ции — Анри Беккерель. Король Швеции вручал ему диплом лауреата Нобелевской
премии. О чем думал Анри Беккерель в эти минуты душевного волнения, когда перед
человеком порой проходит вся его жизнь?
Может быть, в памяти Анри Беккереля возник на мгновение образ деда — чле-
на Парижской академии наук Антуана Беккереля. Красота светящегося ночного моря
в Венеции заставила его еще в молодости задуматься над удивительным явлением
люминесценции — способности некоторых веществ светиться в темноте после воз-
действия на них видимого света. С тех пор эта проблема стала чуть ли не фамильным
достоянием семьи Беккерелей. Или Анри Беккерель мысленно обратился к тем уже
далеким дням, когда вместе с отцом — профессором физики Александром Беккере-
лем — он ставил первые опыты по изучению люминесценции солей урана. Уже тог-
да он знал, что эти соли светятся в темноте, если их предварительно подвергнуть
действию солнечных лучей. А может быть, ему вспомнился период научного поиска
и вдохновения, охватившего физиков всего мира после открытия Рентгена и побудив-
шего многих ученых возвратиться к загадочному явлению люминесценции. Научный
мир тогда был словно заражен лихорадкой открытий — поиском таинственных из-
лучений. Именно Анри Беккерель вместе с другим французским ученым — физиком,
математиком и философом Анри Пуанкаре — предположил, что «Х-лучи» могут ис-
пускаться фосфоресцирующими веществами.
Для своих опытов Беккерель выбрал кристаллы калийуранилсульфата — одно-
го из наиболее сильных фосфоресцирующих веществ. Беккерель был страстным, но
строгим искателем, и даже сильное волнение не могло нарушить педантичность экспе-
риментатора. Проследите за чистотой его опытов! Он ставит исходный эксперимент:
в полной темноте берет фотопластинку, заворачивает ее в два слоя черной бумаги, не
пропускающей видимый свет, и выставляет в окно: пусть весеннее солнце заливает
ее лучами. Затем он проявляет пластинку и убеждается, что она не экспонирована. На
следующий день Беккерель повторяет опыт, но сверху на пластинку помещает метал-
лический крест, покрытый солью урана. Под действием солнечных лучей соль должна
сильно светиться. Если она, кроме видимого света (фосфоресценция), испускает не-
видимое излучение, то через несколько часов... Скорее проявим пластинку... Успех!
На пластинке получено изображение креста, следовательно, урановая соль дает излу-
чение, проходящее через черную бумагу и разлагающее соли серебра в фотоэмульсии,
подобно рентгеновскому излучению. Значит, фосфоресцирующие вещества испуска-
ют не только видимый свет, но и невидимое излучение?
21
24 февраля 1896 г. Анри Беккерель доложил результаты своих опытов на заседании
Парижской академии наук. Это было предварительное сообщение, казалось бы, под-
тверждающее предположение А. Беккереля и А. Пуанкаре. Однако дальше события при-
няли иной оборот. 2 марта должен был состояться основной доклад Беккереля. Готовясь
к нему, ученый наметил провести новую серию опытов, но 26 и 27 февраля в Париже
было пасмурно и пластинки, подготовленные для эксперимента, пролежали два дня на
полке вместе с кристаллами калийуранилсульфата. 1 марта, наконец, выглянуло солнце,
и, хотя это был воскресный день, Беккерель пришел в лабораторию, чтобы закончить
опыт. Однако остановимся на мгновение, ибо здесь кульминация драмы и торжество
мастера! Он не выставляет пластинки в окно, а проявляет их. Ведь они пролежали дол-
гое время вместе с солями урана, а это не соответствует условиям прежних опытов. Вот
оно — господство над случаем! Впрочем, Беккерель позднее скажет: «Я сделал новый
опыт, который все равно провел бы рано или поздно, когда я систематически изучил
бы формы и продолжительность действия фосфоресцирующих веществ через непро-
зрачные тела на фотографическую пластинку». Значит, и случай может быть пойман
в ловушку искусного последовательного экспериментатора.
Начал Беккерель с того, что проявил пластинки, предполагая увидеть на них лишь
легкую вуаль. Каково же было его удивление, когда оказалось, что пластинки засвече-
ны, причем очень сильно. Что это могло означать? Только то, что соли урана способны
самостоятельно, без возбуждения извне засвечивать фотопластинки. Благодаря чему?
Очевидно, вследствие того, что они испускают невидимые лучи особого рода, проника-
ющие через черную бумагу. Бесконечной вереницей тянутся новые и новые опыты. Бек-
керель устанавливает, что источником излучения является сам уран. 23 ноября 1896 г.
на заседании Парижской академии наук Беккерель окончательно прощается с мыслью о
связи фосфоресценции и открытого им излучения, которое он называет урановыми лу-
чами. Так теоретическая догадка, пусть и не до конца правильная, послужила толчком
к познанию неведомого естественного явления природы. «Гипотезы — писал В. Гете —
это леса, которые возводят перед зданием и сносят, когда здание готово, — они необхо-
димы для работника: он не должен только принимать леса за здание».
Гипотеза о специфических «урановых лучах» была вскоре развенчана. Оказалось,
что способностью испускать проникающее излучение обладает также торий. Об этом
сообщили 4 февраля 1898 г. Берлинскому научному обществу Г. Шмидт и 12 апреля
того же года Парижской академии наук М. Склодовская-Кюри, а Э. Резерфорд устано-
вил, что так называемые урановые лучи — это на самом деле смесь излучений. Стало
известно, что в их состав входят а-, р-частицы и у-излучение.
Итак, Беккерель открыл явление естественной радиоактивности. Открытие рент-
геновского излучения и естественной радиоактивности — звенья одной цепи, пер-
вые камни фундамента, на котором были построены и современная ядерная физика,
и современная медицинская радиология. В следующем разделе мы познакомимся со
свойствами у-излучения, а- и р-частицами.
2.4. Что скрывалось за беккерелевыми лучами?
Глаза, вы видали так много прекрасных мгновений...
Скажите, что краше всего?
— Шаг вперед — без сомненья.
Расул Гамзатов
Излучение, открытое Рентгеном, было названо рентгеновским, поэтому излу-
чение, обнаруженное Беккерелем, первоначально стали именовать беккерелевыми
22
лучами. Однако, возможно, к неудовольствию Беккереля, это название скоро было
оставлено. Оказалось, что новое излучение неоднородно и представляет собой смесь
трех излучений, которым дали новые «имена» — по первым трем буквам греческого
алфавита: а-частица, 0-частица и у-излучение.
Альфа-частица (4а,) — как бы голое ядро атома гелия, состоящее из двух про-
тонов (р) и двух нейтронов (п). Следовательно, она имеет положительный двойной
заряд и относительно большую массу, равную 4 атомным единицам массы. Эта части-
ца возникает при «-распаде естественных радиоактивных элементов. В тканях тела
человека а-частицы пробегают расстояние лишь несколько десятков микрон.
Бета-частица — это либо электрон (е ’), либо позитрон (еч). Каждая такая части-
ца обладает одним элементарным электрическим зарядом: электрон — отрицатель-
ным, позитрон — положительным. Масса частицы невелика, всего 7 массы ядра
атома водорода. Позитроны образуются при распаде некоторых искусственных ради-
онуклидов. Происхождение электронов может быть двояким. С одной стороны, они
могут возникать при распаде радионуклидов. В этом случае энергетический спектр
0-излучения непрерывный с максимумом до 2 МэВ. В мягких тканях человека такие
электроны распространяются всего на несколько миллиметров. С другой стороны,
электроны могут быть получены в ускорителях заряженных частиц в результате тер-
моэлектронной эмиссии. Энергия таких электронов достигает 50—100 МэВ, и они
характеризуются большим пробегом в тканях.
Гамма-излучение — электромагнитное излучение, испускаемое при распаде
радиоактивных веществ и ядерных реакциях. В отличие от спектра тормозного излу-
чения спектр у-излучения дискретный, так как переход ядра атома из одного энерге-
тического состояния в другое осуществляется скачкообразно. Свойства у-излучения,
как и других электромагнитных излучений, определяются длиной волны (К) и энер-
гией квантов (Е). Энергия у-квантов находится в пределах от нескольких десятков
килоэлектрон-вольт до нескольких десятков мегаэлектрон-вольт, поэтому они ха-
рактеризуются высокой проникающей способностью и выраженным биологическим
действием.
Излучение, содержащее а-, р-частицы и у-лучи, испускают естественные радио-
нуклиды — уран, радий, торий, актиний, радон, поэтому на заре радиологии их ис-
пользовали в качестве радиоактивных препаратов для лечения больных, впрочем, их
биологическое действие не сразу было оценено. В апреле 1902 г. Беккерель по просьбе
Пьера Кюри подготовил препарат радия для демонстрации его свойств на конферен-
ции. Он положил стеклянную трубочку с радием в карман жилета, где она находилась
почти 6 ч. Спустя 10 дней на коже под карманом появилась эритема, а еще через не-
сколько дней образовалась язва, которая долго не заживала. Встретившись с Пьером
Кюри и Марией Склодовской-Кюри, Беккерель сказал: «Я очень люблю радий, но я
на него в обиде».
Шутка Беккереля не была случайной. Остроумие находится в родстве с научной
мыслью. Юмор свойствен ученым, в том числе физикам и медикам-радиологам. «Весе-
лый куплет может опрокинуть трон и низвергнуть богов», — говорил Анатоль Франс.
Рентген не был лишен чувства юмора. Однажды он получил письмо, автор кото-
рого просил выслать ему «несколько рентгеновских лучей» и инструкцию, как
ими пользоваться. В прошлом он был ранен револьверной пулей, но для поезд-
ки к Рентгену у него, видите ли, не было времени. Рентген ответил так: «К сожа-
А* лению, в настоящее время у меня нет Х-лучей. К тому же пересылка их — дело
Jr очень сложное. Поступим проще: пришлите мне вашу грудную клетку».
23
2.5. Наступление продолжается.
Врачи следуют за физиками
Самое большое достоинство хорошо выполненной работы
в том, что она открывает путь другой, еще лучшей работе...
Цель научно-исследовательской работы — продвижение не ученого, а науки.
А. Лоуэлл
В течение полувека после открытия рентгеновского излучения и естественной
радиоактивности стремительно развивалось наступление физиков на тайны микро-
мира. Одно открытие влекло за собой другое. Сообщение А. Беккереля определило
научную судьбу Марии Склодовской-Кюри. Она установила странный факт: урановая
и ториевая руды оказались более «радиоактивными» (предложенный ею термин), чем
чистый уран или торий. М. Склодовская-Кюри предположила, что в урановой руде
должны содержаться очень радиоактивные примеси.
В оборудованной на собственные средства примитивной лаборатории
М. Склодовская-Кюри и ее муж Пьер Кюри в течение 2 лет с поразительным упор-
ством вели работу по выявлению этих примесей. «В этом скверном сарае, — вспо-
минала М. Склодовская-Кюри, — прошли лучшие, счастливые годы нашей жизни,
целиком посвященные работе. Часто я тут же готовила себе и Пьеру что-нибудь по-
есть, чтобы не прерывать опытов. К вечеру я падала от усталости». Урановая руда
была получена супругами Кюри в небольшом чешском городке Якимово. Она имела
сложный состав и содержала большое количество элементов: серебро, висмут, барий,
свинец и др. Каково же было изумление ученых, когда выяснилось, что выделенные
ими из руды фракции бария и висмута также были радиоактивными, хотя чистые ба-
рий и висмут такими свойствами не обладают.
Дальнейшую гигантскую работу супругов Кюри историки охарактеризовали как
величайший научный подвиг. Переработав около 7 т руды, они получили около 1 г
нового элемента, который оказался в 1 млн раз активнее урана. Этот элемент был на-
зван ими «радий», что в переводе с латинского означает «лучистый». Открытие радия
и исследование его излучения явились новым этапом в развитии атомной физики.
«Великий революционер — радий», — так называли его ученые в начале XX в. Су-
пруги Кюри были удостоены Нобелевской премии по физике. Затем ими был открыт
элемент, испускавший еще более интенсивное (в 10 млрд раз) излучение, чем уран. Он
получил название «полоний» в честь Польши — родины М. Склодовской. В 1911 г. ей
была присуждена вторая Нобелевская премия, на этот раз по химии. В последующие
годы были обнаружены все другие элементы, способные к самопроизвольному рас-
паду. Они были названы «естественные радиоактивные вещества». В 1904 г. в России
вышла в свет первая переведенная на русский язык книга М. Склодовской-Кюри «Ис-
следования над радиоактивными веществами».
Следом за авангардом физиков продвигался фронт врачей, инженеров и кон-
структоров, пытавшихся использовать новейшие достижения теории для практиче-
ских медицинских целей. Применение рентгеновского излучения в медицине, как уже
отмечалось ранее, началось в 1896 г. Первоначально рентгеновские снимки произво-
дили главным образом для распознавания инородных металлических тел, переломов
и болезней костей. В дальнейшем были разработаны способы рентгенологического
исследования сердца, легких, желудка и других органов. Одновременно исследова-
тели приступили к глубокому изучению биологического действия рентгеновского
излучения и излучения радиоактивных веществ. В 1896—1899 гг. появились первые
сообщения об успешном применении рентгеновского излучения для эпиляции (удале-
24
ния волос) и лечения некоторых дерматозов,
а также о попытках провести рентгенотера-
пию опухолей внутренних органов.
Благодаря дальнейшим физическим
и радиобиологическим изысканиям были
открыты новые возможности для развития
медицинской радиологии. Исключитель-
ное значение имели работы Эрнеста Ре-
зерфорда. В 1919 г. путем бомбардировки
ядер атомов азота а-частицами он добился
превращения их в ядра атомов кислорода,
т. е. превращения одного химического эле-
мента в другой. Полушутя, полусерьезно
мы можем назвать Э. Резерфорда алхими-
ком XX в. Ученик Э. Резерфорда академик
П. Капица вспоминал, что его шефа про-
звали «крокодилом». По-видимому, потому,
что он всегда целеустремленно продвигался
вперед и не мог, как и крокодил, двигаться
назад. В 1920 г. на заседании Британской ас-
социации содействия развитию наук Э. Ре-
зерфорд высказал предположение, которое,
ИЗСЛЬДОВАШЯ
Reiher hn Ж* аиМмпг
РЛДи’АКТИЧНЫМИ ВЕЩЕСТВАМИ
Съ 14 фигурами
Г ПКГЕГ •ЬУИ'Ь
И лла те К. Л. Рикк гг
как это нередко случается в науке, не было
понято и оценено современниками. Ученый предположил, что в созданной им мо-
дели ядра атома существует некая гипотетическая частица, которая по массе равна
протону (протон тоже был открыт Э. Резерфордом), но в отличие от него не имеет
заряда. Эту частицу Э. Резерфорд предложил назвать «нейтрон». В эксперименте
нейтрон обнаружил Д. Чедвик — ученик Э. Резерфорда. Открытие нейтрона по-
зволило немецкому ученому В. Гейзенбергу и независимо от него российскому уче-
ному Д. Д. Иваненко создать теорию строения ядра, которую в течение многих лет
использовали в физике и радиологии.
Поворотным моментом в развитии ядерной физики явилось открытие искус-
ственной радиоактивности супругами Ирен и Фредериком Жолио-Кюри. С целью по-
лучения нейтронов они облучали а-частицами различные элементы. При облучении
алюминия было установлено, что наряду с нейтронами он испускает еще одну части-
цу — позитрон. Последующие опыты показали, что при облучении ряда элементов
а-частицами рождаются новые химические элементы, которые обладают радиоактив-
ностью. Впервые появилась возможность получать радиоактивные элементы искус-
ственным путем. В 1935 г. супругам Жолио-Кюри за открытие искусственной радио-
активности была присуждена Нобелевская премия по химии.
Еще о роли юмора и случайности в науке.
Академик А. С. Боровик-Романов рассказывал: «...Долгое время не удавалось
напылить франций на германий. Тогда нидерландский физик Хендрик Казимир
предложил в качестве промежуточного слоя использовать рений. Логика его
предложения состояла в том, что... между Францией и Германией в качестве
«скрепляющего» природного элемента протекает река Рейн. Результат превзо-
шел все ожидания».
Добавим, что эта работа способствовала открытию сверхпроводимости при от-
носительно высоких температурах.
25
Еще один важный шаг на пути становления радиологии сделал американский
физик Эрнест Лоуренс. В ЗО-е годы он предложил использовать ускорение элемен-
тарных частиц для придания им высоких энергий. Вскоре Э. Лоуренс воплотил эту
идею в жизнь, построив циклотрон, за что в 1938 г. был удостоен Нобелевской пре-
мии. Циклотрон стал одним из основных источников получения искусственных ра-
диоактивных элементов и генерации электромагнитных излучений высоких энергий.
Появились даже специальные циклотроны медицинского назначения.
Другой физик — итальянец Энрике Ферми — предложил эффективный способ
получения радиоактивных элементов посредством облучения стабильных элементов
нейтронами. Удостоенный за это открытие Нобелевской премии Э. Ферми вынужден
был эмигрировать из фашистской Италии в США, где в 1944 г. запустил первый в ми-
ре атомный реактор. В настоящее время многие радионуклиды получают в атомных
реакторах. Именно открытию Э. Ферми мы обязаны становлением ядерной медицины
как важного раздела лучевой диагностики.
В то же время нельзя не вспомнить грустную страницу истории медицинской
радиологии, связанную с неизвестной вначале или недооцененной опасностью об-
лучения. Г. Мейеру принадлежит предложение воздвигнуть монумент жертвам ра-
диации. Памятник был сооружен на территории больницы Святого Георга в Гамбурге
и открыт 4 апреля 1936 г. В 1940 г. основная стела была дополнена двумя небольшими
колоннами. На скрижалях памятника начертаны имена врачей, инженеров, физиков,
ставших жертвами радиационного облучения (к 1959 г. их было 360). Из числа рос-
сийских рентгенологов и радиологов к 1959 г. были приведены фамилии 13: С. П. Гри-
горьев. П. Баумгартен, И. М. Розенблат, И. Г. Либерзон, А. И. Штернман, С. В. Голь-
дберг, Н. Н. Исаченко, Б. К. Розенцвейг, А. И. Арутюнов, А. Т. Будинов, С. Ф. Иванова,
М. И. Карлин, М. Е. Веселый.
2.6. Радиология —
дисциплина Нобелевских лауреатов
Редко какая из медицинских дисциплин зарождается и так бурно развивается в те-
чение столетия. Фейерверк открытий в области ядерной физики, приборостроения,
компьютерных технологий — все это стало фундаментом радиологии. Ее история —
цепь величайших открытий, которые удостоены наивысшей награды за научные от-
крытия — Нобелевской премии. Вот они — герои науки, получившие Нобелевскую
премию за выдающиеся достижения в области физики, химии и медицины, обеспе-
чившие создание и развитие радиологии:
1901 г. Вильгельм Конрад Рентген (Wilhelm Conrad Rontgen) — за открытие из-
лучения, впоследствии названного его именем.
1903 г. Антуан Анри Беккерель (Antoine Henri Becquerel) — за открытие спонтан-
ной радиоактивности.
Пьер Кюри, Мария Кюри (Pierre Curie, Marie Curie) — за исследование радиаци-
онных феноменов, открытых А. А. Беккерелем.
1911 г. Мария Кюри /Мария Склодовская-Кюри (Marie Curie) — за открытие ра-
дия и полония и изучение природы и связей этих элементов.
1935 г. Фредерик Жолио, Ирен Жолио-Кюри (Frederic Joliot, Irene Joliot-Curie) —
за синтез новых радиоактивных элементов.
1938 г. Энрико Ферми (Enrico Fermi) — за открытие ядерной реакции под воздей-
ствием медленных нейтронов и новых радиоактивных элементов.
26
1939 г. Эрнест Орландо Лоуренс (Ernest Orlando Lawrence) — за создание цикло-
трона — устройства для получения искусственных радиоактивных элементов и гене-
рации электромагнитных излучений высоких энергий.
1943 г. Дьёрдь де Хевеши (George de Hevesy) — за работу по применению изо-
топов как индикаторов химических процессов.
1952 г. Феликс Блох, Эдвард Миллс Перселл (Felix Block, Edward Mills Pursell) —
за разработку метода измерения ядерно-магнитной прецессии.
1956 г. Андре Фредерик Курнан, Вернер Форсман, Дикинсон Ричардс (Andre
Frederic Coumand, Werner Forssman, Dickinson W. Richards) — за разработку метода
катетеризации сердца и изучение патологии сосудистой системы.
1979 г. Аллан Кормак, Годфри Хаунсфилд (Allan М. Cormack, Godfrey N. Houns-
field) — за разработку компьютерной томографии.
1991 г. Ричард Эрнст (Richard R. Ernst) — за развитие методологии магнитно-
резонансной спектроскопии высокого разрешения.
2003 г. Питер Мэнсфилд, Пол Лаутербур (Peter Mansfield, Paul С. Lauterbur) — за
открытия в области получения магнитно-резонансных изображений.
Вильгельм Рентген
(1845-1923)
Антуан Беккерель
(1852-1908)
Пьер Кюри
(1859-1906)
Мария Кюри (1867-1934)
Фредерик Жолио (1900-1958)
Ирен Жолио-Кюри (1897-1956)
27
Энрико Ферми (1901-1954)
Эрнест Лоуренс (1901-1958)
Дьёрдь де Хевеши (1885-1966)
Феликс Блох (1905-1983)
Эдвард Перселл (1912-1997)
Андре Курнан (1895-1988)
Вернер Форсман (1904-1979)
Аллан Кормак (1924-1998)
Дикинсон Ричардс-.мл.
(1895-1973)
28
Сэр Годфри Хаунсфилд
(1919-2004)
Ричард Эрнст (род. 1933 г.)
Сэр Питер Мэнсфилд
(род. 1933 г.)
Пол Лаутербур (1929-2007)
Интер нет-ресурсы Нобелевских лауреатов
http://nobelprize.org/nobel_prizes/physics/laureates/1901/rontgen-bio.htmlhttp://en.wikipedia.org/wiki/George_de_Hevesy
http://nobelprize.org/nobel_prizes/physics/laureates/1903/
http://nobelprize.org/nobel_prizes/physics/laureates/1903/marie-curie.htmlhttp://nobelprize.org/nobel_prizes/physics/laureates/1903/pierre-curie.html
http://en.wikipedia.org/wiki/Fr%C3%A9d%C3%A9ric_Joliot-Curie
http://en.wikipedia.org/wiki/Emest_Lawrence
http://n-t.ru/nl/fz/fermi.htm
http://nobelprize.org/nobel_prizes/chemistry/laureates/1935/joliot-curie-bio.htmlhttp://en.wikipedia.org/wiki/George_de_Hevesy
http://en.wikipedia.org/wiki/Felix_Bloch
http://en.wikipedia.org/wiki/Edward_Mills_Purcell
http://www.nobel-winners.com/Medicine/wemer_forssmann.html
http://nobelprize.org/nobel_prizes/medicine/laureates/1956/richards-bio.htmlhttp://en.wikipedia.org/wiki/Allan_McLeod_Cormack
http://en.wikipedia.org/wiki/Godfrey_Hounsfield
http://en.wikipedia.org/wiki/Richard_R._Emsthttp://en.wikipedia.org/wiki/Peter_Mansfield
29
2.7. История отечественной радиологии
Будущее всегда зависит от прошедшего: это следствие
уже положенных оснований, жатва того, что было
посеяно прежде, воздаяние за дела прошедшие.
Н. Добролюбов
В первых рядах физиков и врачей, применивших рентгеновское излучение и лучи
радия для диагностики и лечения болезней, были русские ученые. Они встретили от-
крытие Рентгена с энтузиазмом. Уже 6—8 января 1896 г. в Риге и 12 января в Петер-
бургском университете были сделаны первые снимки кисти. 16 января Н. Г. Егоров
произвел аналогичный снимок в Медико-хирургической академии, а П. Н. Лебедев —
на кафедре физики Московского университета. Одновременно А. С. Попов — изобре-
татель радио — изготовил первую в России рентгеновскую трубку на собранной им
рентгеновской установке и выполнил обследование раненного дробью.
В первых числах февраля Рентген получил телеграмму из Петербурга: «Петер-
бургская студенческая молодежь, собравшаяся в Физической лаборатории СПб. Ун-та
на блестящую демонстрацию рентгеновых лучей проф. Боргманом и его ассистента-
ми Гершуном и Скобельцыным, горячо приветствует проф. Рентгена с его открыти-
ем». Рентген ответил студентам благодарственным письмом. В феврале 1896 г. нача-
лись рентгенологические обследования больных в Медико-хирургической академии
в Петербурге, а несколько позднее — на медицинском факультете Московского уни-
верситета.
Профессор А. И. Лебедев выступил 1 февраля 1896 г. на заседании Петербургско-
го медико-хирургического общества и поставил вопрос о применении рентгенологи-
ческого метода в акушерстве и гинекологии. Он продемонстрировал рентгенограмму
макропрепарата, полученного при выполнении операции по поводу внематочной бе-
ременности. 13 февраля того же года в Медико-хирургической академии молодой врач
В. Н. Тонков доложил о результатах рентгенологического изучения роста костей. Ему
принадлежат вещие слова: «...до открытия Рентгена анатомия была наукой о строении
мертвых элементов. В свете рентгеновских лучей она стала анатомией на живом для
живого». Большое значение для радиационной биологии и лучевой терапии имели ра-
боты И. Р. Тарханова, Е. С. Лондона, М. Н. Жуковского, С. В. Гольдберга, изучавших
биологическое действие ионизирующих излучений.
К сожалению, в те годы в России не было условий для развития медицинской ра-
диологии: электротехнической промышленности практически не существовало, рент-
геновские кабинеты были оснащены примитивным оборудованием, причем никакой
защиты от излучения не применяли, во всей стране было лишь несколько десятков
врачей-рентгенологов. Становление медицинской радиологии как самостоятельной
научной и клинической дисциплины произошло только после первой мировой войны.
Радиологи рассматривают это как ее второе рождение.
В начале 1918 г. рентгенолог Женского медицинского института в Петрограде
М. И. Неменов обратился к народному комиссару просвещения А. В. Луначарско-
му с предложением об организации научно-исследовательского рентгенологического
и радиологического института. «Бурное революционное время, — писал впослед-
ствии М. И. Неменов. — Время от времени где-то потрескивают выстрелы. Кабинет
народного комиссара по просвещению на Чернышевском переулке. Я делаю краткий
десятиминутный доклад о жалком положении рентгенологии в России и о той роли,
которую она должна играть для советской науки, для советской медицины. Я выхо-
жу из кабинета А. В. Луначарского с принципиальным постановлением об органи-
30
зации в Петрограде крупного научно-исследо-
вательского института, посвященного вопросам
рентгенологии и радиоактивности, первого науч-
но-исследовательского учреждения, созданного
Советской властью». Добавим, что при новом ин-
ституте была создана первая в мире рентгенологи-
ческая клиника; 29 января 1919 г. в нее поступила
первая больная с саркомой правого плеча. Из тем-
ных сырых подвалов, где рентгенология ютилась
в русских больницах и клиниках, она перешла, по
образному выражению М. И. Неменова, «в свой
собственный дворец».
Приоритет применения рентгенологического
метода во время морского боя и в первый период
после него принадлежит старшему врачу крейсера
«Аврора» В. С. Кравченко. Во время Цусимского
сражения он произвел рентгенологическое обследо-
вание 40 раненых на борту корабля. М. И. Неменов
В 1921 Г. ВЫПУСТИЛ фундаментальные Монографии М. И. Неменов
«Рентгенотерапия» и «Рентгенология», ставшие в
России первыми учебниками по этим дисциплинам. Л. Л. Левшин открыл в 1899 г. пер-
вую рентгеновскую станцию при госпитальной хирургической клинике медицинского
факультета Московского университета.
Началась радостная и тревожная юность радиологии, совпавшая с годами граж-
данской войны и восстановления народного хозяйства. В 1919 г. в Институте усовер-
шенствования врачей в Петрограде была учреждена первая кафедра рентгенологии,
которую возглавил А. К. Яновский. С 1920 г. стал выходить журнал «Вестник рент-
генологии и радиологии», первым главным редактором которого был М. И. Неменов.
В последующие годы были организованы институты рентгенологии в Москве, Киеве,
Харькове, Одессе, Ереване, Тбилиси и других городах, созданы заводы по производству
рентгеновских аппаратов. Отечественная рентгенология уже в свои молодые годы суме-
ла занять лидирующее положение в остеологии и остеопатологии, рентгеноанатомии,
рентгенофизиологии и экспериментальной рентгенологии. Важнейшей особенностью
российской рентгенологии была ее профилактическая и клиническая направленность.
В развитии этих направлений особую роль сыграл выдающийся клиницист-рентгено-
лог С. А. Рейнберг. Рентгенология внесла живую струю в клиническую медицину и яви-
лась важным фактором технической реконструкции здравоохранения. Заканчивалась
молодость отечественной рентгенологии, она вступала в пору зрелости, но вероломное
нападение фашистской Германии прервало ее мирное развитие.
Велика роль рентгенологии в Великой Отечественной войне. Была разработана новая
организационно-тактическая система военно-полевой рентгенологии. На первый план
выдвинулись проблемы рентгенодиагностики огнестрельных ранений и их осложнений.
Лучшие силы рентгенологии были отданы фронту. Рентгенологи достойно выполнили
свой патриотический долг на фронте и в тылу. В годы Великой Отечественной войны
рентгенологи служили в действующей армии и прифронтовых медицинских учрежде-
ниях. М. И. Неменов был главным рентгенологом Советской Армии, Г. А. Зедгенидзе —
главным рентгенологом Военно-морского флота. В блокадном Ленинграде в труднейших
условиях трудились врачи-рентгенологи. Главным рентгенологом Ленинградского фрон-
та был Д. С. Линденбратен — отец одного из авторов настоящего учебника.
Послевоенные годы ознаменовались быстрым развитием рентгенологической
службы, созданием специализированных радиологических отделений, немалыми
31
успехами в совершенствовании лучевых методов диагностики и лечения болезней.
В 60—80-е годы эра традиционной рентгенодиагностики стала постепенно сменяться
эрой комплексных лучевых технологий. В медицинскую практику начали внедрять
новые методы лучевого исследования: ангиографию, радионуклидную и ультразвуко-
вую диагностику, компьютерную томографию, магнитно-резонансную визуализацию.
Наступил новый период в развитии отечественной медицинской радиологии, когда
она была признана одним из лидеров диагностической медицины. Открылись удиви-
тельные перспективы, о которых мы расскажем в следующих главах.
Список литературы
Линденбратен Л. Д. Очерки истории российской рентгенологии. — М.: Видар-М, 1993. — 288 с.
3.ИЗЛУЧЕНИЯ,ИСПОЛЬЗУЕМЫЕВРАДИОЛОГИИ,
ИХ БИОЛОГИЧЕСКОЕ ДЕЙСТВИЕ
Современная рентгенорадиология служит связующим
звеном между так называемыми точными естественными
науками и медико-биологическими дисциплинами... Через
рентгенорадиологические каналы в медицину проникают
те замечательные новейшие достижения физики и
техники, которыми вправе гордиться человеческий гений.
С. А. Рейнберг
Богат арсенал современной медицинской радиологии. При посредстве разно-
образных технических устройств радиолог имеет возможность использовать излу-
чения различной природы и энергии. С их помощью удается получить изображение
любого органа и изучить его структуру (лучевая морфология), можно наблюдать и ре-
гистрировать функцию любого органа в норме и при патологии (лучевая физиоло-
гия и функциональная лучевая патология). Лучевые методы позволяют исследовать
элементный состав органов и тканей и содержание в них биологически активных
веществ, что следует назвать прижизненной лучевой биохимией. Многие излучения
оказывают выраженное биологическое действие, что можно использовать в лечебных
целях (лучевая терапия).
3.1. Группировка излучений,
применяемых в радиологии
Все излучения, используемые в медицинской радиологии, делят на две большие
группы: неионизирующие и ионизирующие. Первые, как показывает их назва-
ние, в отличие от вторых при взаимодействии со средой не вызывают ионизации
атомов, т. е. их распада на противоположно заряженные частицы — ионы.
К числу неионизирующих излучений принадлежат тепловое (инфракрасное —
ИК) излучение и резонансное, возникающее в объекте (тело человека), помещен-
ном в стабильное магнитное поле, под действием высокочастотных электромаг-
нитных импульсов. Кроме того, к неионизирующим излучениям условно относят
ультразвуковые волны, представляющие собой упругие колебания среды.
32
ИК-излучение испускают все тела, температура которых выше абсолютного нуля.
Интенсивным источником такого излучения являются ткани тела человека. Как из-
вестно, ИК-волны относят к электромагнитным излучениям. По длине они занимают
промежуточное положение между видимым светом и радиоволнами. Максимальное
излучение тела человека лежит в области длинноволнового ИК-излучения и состав-
ляет в среднем 9,6 мкм. Энергия ИК-лучей меньше, чем световых, поэтому они не
действуют на фотоматериалы.
Ультразвук представляет собой волнообразно распространяющееся колебатель-
ное движение частиц упругой среды. В зависимости от частоты колебаний звуковые
волны делят на инфразвук — до 20 колебаний в секунду — 20 герц (Гц), собственно
звук — от 20 Гц до 20 килогерц (кГц) и ультразвук — свыше 20 кГц. В медицинской
диагностике применяют ультразвук частотой от 0,8 до 45 млн герц (МГц).
Общим свойством ионизирующих излучений является их способность ионизи-
ровать атомы окружающей среды, в том числе атомы, входящие в состав тканей
тела человека. Все эти излучения делят на две группы: квантовые, т. е. состоящие
из фотонов, и корпускулярные, состоящие из частиц.
Такое деление в значительной мере условно, поскольку любое излучение имеет
двойственную природу и в определенных условиях проявляет то свойства волны, то
свойства частицы, однако в радиологической практике подобное деление по ряду со-
ображений удобно.
К квантовым ионизирующим излучениям относят тормозное, в частности рент-
геновское, излучение и у-излучение. К корпускулярным излучениям причисляют
пучки электронов, протонов, нейтронов, мезонов и других частиц.
Различают естественные и искусственные источники ионизирующих излучений.
Первым естественным источником является космическое излучение, приходящее на
Землю из Вселенной. В его состав входят протоны, нейтроны, атомные ядра и другие
частицы. Они нередко обладают исключительно высокой энергией, но благодаря на-
личию атмосферы (кстати, ее масса составляет около 5 000 000 млрд т) тратят эту
энергию главным образом на взаимодействие с атомами воздуха. На поверхности Зем-
ли интенсивность космического излучения сравнительно мала. Вторым естественным
источником ионизирующих излучений являются радиоактивные элементы, распреде-
ленные в земных породах, воздухе, воде, живых организмах, в том числе в тканях
тела человека. Все указанные источники определяют радиоактивность окружающей
среды — естественный (природный) радиационный фон.
Искусственными источниками ионизирующих излучений являются различные
технические устройства, созданные человеком.
3.2. Источники ионизирующих излучений,
применяемых в радиологии
Источниками ионизирующих излучений, используемых для медицинских целей,
являются рентгеновские трубки, радиоактивные нуклиды и ускорители заряжен-
ных частиц.
Рентгеновская трубка представляет собой вакуумный стеклянный сосуд, в концы
которого впаяны два электрода — катод и анод. Последний выполнен в виде тонкой
вольфрамовой спирали, вокруг которой при ее нагревании образуется облако свобод-
33
ных электронов (термоэлектронная эмиссия). Под действием высокого напряжения,
приложенного к полюсам рентгеновской трубки, они разгоняются и фокусируются
на аноде, который вращается с огромной скоростью — до 10 тыс. оборотов в 1 мин,
чтобы поток электронов не попадал в одну точку и не вызвал расплавления анода из-
за его перегрева. В результате торможения электронов на аноде часть их кинетической
энергии превращается в электромагнитное излучение.
Исторически сложилось так, что это излучение было впервые обнаружено Рент-
геном и получило название «рентгеновское». Таким образом, рентгеновское излуче-
ние — это разновидность тормозного излучения.
Другим источником ионизирующих излучений, используемых для медицинских
целей, являются радиоактивные нуклиды. Их получают в атомных реакторах, на уско-
рителях заряженных частиц или с помощью генераторов радионуклидов.
Ускорители заряженных частиц — это установки для получения заряженных
частиц высоких энергий с помощью электрического поля. Частицы движутся
в вакуумной камере. Их движением управляет магнитное или, реже, электриче-
ское поле. В зависимости от траекторий движения частиц различают циркуляр-
ные и линейные ускорители, а по характеру ускоряемых частиц — ускорители
электронов (бетатрон, микротрон, линейный ускоритель электронов) и тяжелых
частиц — протонов и др. (циклотрон, синхрофазотрон). Ускорители являются ис-
точником не только заряженных частиц, но и вторичных частиц — нейтронов,
мезонов, а также тормозного электромагнитного излучения.
В лучевой терапии ускорители заряженных частиц используют как источники
электромагнитного излучения высоких энергий, реже — электронов, протонов и ней-
тронов. В радионуклидной диагностике ускорители применяют для получения радио-
нуклидов преимущественно с коротким и ультракоротким периодом полураспада.
3.3. Взаимодействие ионизирующих излучений
с веществом
Проходя через любую среду, в том числе через ткани организма человека, все ио-
низирующие излучения действуют в принципе одинаково — передают свою энергию
атомам этих тканей, вызывая их возбуждение и ионизацию. Распределение возникаю-
щих ионов по пути следования частиц или фотонов различно, так как оно зависит от
их природы и энергии.
Протоны и особенно а-частицы имеют большую массу, заряд и энергию, поэтому
они движутся в тканях прямолинейно, образуя густые скопления ионов, т. е. отмеча-
ется большая линейная потеря энергии этих частиц в тканях. Длина же их пробега
зависит от исходной энергии частицы и характера вещества, в котором она перемеща-
ется. Линейная потеря энергии (ЛПЭ) = Е/Р, где Е — энергия частицы; Р — пробег ее
в данной среде.
Путь электрона в ткани извилист, так как он имеет небольшую массу и изменяет
направление движения под действием электрических полей атомов. Однако электрон
способен вырвать орбитальный электрон из системы встречного атома, т. е. произво-
дить ионизацию вещества. Только образующиеся пары ионов распределены по пути
следования электрона гораздо менее густо, чем при движении протонного пучка или
а-частиц.
Быстрые нейтроны теряют энергию главным образом в результате столкновений
с ядрами водорода. Эти ядра вырываются из атомов и сами создают в тканях густые
34
скопления ионов. После замедления движения нейтроны захватываются ядрами ато-
мов, что может сопровождаться выделением у-квантов или протонов высокой энер-
гии, которые в свою очередь образуют плотные скопления ионов. Часть ядер, в част-
ности ядра атомов натрия, фосфора и хлора, вследствие взаимодействия с нейтронами
становятся радиоактивными, поэтому после облучения человека потоком нейтронов
в его теле остаются радионуклиды, являющиеся источником излучения (так называе-
мая наведенная радиоактивность).
Таким образом, в результате взаимодействия заряженных и нейтральных частиц
с атомами тканей организма человека происходит их ионизация. При этом для
каждого вида излучения характерно определенное микрораспределение ионов
(энергии) в тканях.
Поток фотонов уменьшается в любой среде, в том числе в биосубстрате, за счет
двух факторов: рассеяния фотонов в пространстве и их взаимодействия с атомами
среды. Пространственное рассеяние происходит так же, как ослабление лучей види-
мого света: чем дальше от источника, тем в большем объеме рассеиваются фотоны
и тем меньшее количество их приходится на единицу облучаемой поверхности. Ин-
тенсивность излучения обратно пропорциональна квадрату расстояния до источника
излучения (закон «обратных квадратов»).
Типы взаимодействия фотонов с атомами среды известны читателю из курса фи-
зики. При низких энергиях фотонов (5—50 кэВ) и для веществ с небольшим порядко-
вым номером имеет значение фотоэффект. Фотон вырывает орбитальный электрон из
атома и придает ему определенную энергию. Выбитый электрон вызывает ионизацию
окружающих атомов. При более высоких энергиях фотонов преобладающее значе-
ние имеет второй тип взаимодействия — неупругое рассеяние электронов на атомах.
В этом случае как сам фотон, так и образуемые им электроны отдачи также вызывают
ионизацию вещества. Однако и при фотоэффекте, и при комптоновском неупругом
рассеянии все фотоны с энергией до 1 МэВ обусловливают максимум поглощения
энергии в поверхностном слое тканей (до 0,5 см), так как именно в этом слое образу-
ется наибольшее количество вторичных электронов.
Фотоны с энергией выше 1 МэВ вызывают максимум актов ионизации в глубине
тканей — тем глубже, чем больше их энергия. При высокой энергии фотонов приоб-
ретает значение третий тип взаимодействия — образование электронно-позитронных
пар. Сам фотон исчезает, давая жизнь паре элементарных частиц — электрону и по-
зитрону. Последний быстро теряет энергию и объединяется с встречным электроном.
При этом обе частицы тоже исчезают (так называемая аннигиляция), а взамен возни-
кают два фотона, которые расходятся в противоположные стороны. Энергия каждого
из этих фотонов в 2 раза меньше энергии исходного фотона.
Таким образом, при основных типах взаимодействия тормозного излучения и у-излу-
чения с веществом часть их энергии превращается в кинетическую энергию электро-
нов, которые осуществляют ионизацию среды. Процесс ионизации обусловливает
биологические эффекты излучений.
Дозиметрия ионизирующих излучений — специальный раздел радиационной фи-
зики и техники. Дозиметрический анализ предполагает: измерение активности
источника излучения; определение качества и количества испускаемых им из-
лучений, т. е. создаваемого им поля излучения (лучевое поле); определение ве-
личины и распределения энергии, поглощенной в любом объекте, находящемся
в сфере действия данного источника (внесенном в лучевое поле). С характеристи-
кой источника радиолог знакомится по паспорту установки или радиоактивного
препарата.
35
Единицей активности радионуклида в системе единиц СИ является беккерель
(Бк): 1 Бк равен 1 ядерному превращению за 1 с. На практике также используют вне-
системную единицу — кюри (Ки): 1 Ки = 3,7 • 1010 ядерных превращений за 1 с, крат-
ную единицу — мегакюри (МКи): 1 МКи = 1 • 106 Ки, и дольные единицы — милли-
кюри (мКи): 1 мКи = 1 • 10 3 Ки, микрокюри (мкКи): 1 мкКи =1 • 10 6 Ки, нанокюри
(нКи): 1 нКи = 1 • 10 9 Ки. Нетрудно подсчитать, что 1 Бк равен 0,027 нКи.
Характеристику поля излучения получают расчетным путем (по таблицам) или
с помощью измерительных приборов. Их приемной частью — детекторами — слу-
жат ионизационные камеры, газоразрядные и сцинтилляционные счетчики, полупро-
водниковые кристаллы или химические системы. Однако решающее значение для
оценки возможного биологического действия излучения имеет характеристика его
поглощения в тканях. Величина энергии, поглощенной в единице массы облучаемо-
го вещества, называется дозой, а та же величина, отнесенная к единице времени, —
мощностью дозы излучения.
Поглощенная доза (Д) — основная дозиметрическая единица. Она равна отноше-
нию средней энергии, переданной ионизирующим излучением веществу в эле-
ментарном объеме, к массе вещества в этом объеме. Единицей поглощенной до-
зы в системе единиц СИ является грей (Гр): 1 Гр = 1 Дж/кг. Поглощенную дозу
определяют расчетным путем (используя для этой цели компьютеры и математи-
ческие программы) или посредством введения миниатюрных датчиков излучения
в облучаемые ткани и полости тела.
При рентгенологической и радионуклидной диагностике, а также при терапев-
тическом облучении больного поглощенная энергия в его теле всегда распределе-
на неравномерно, поэтому для более точной характеристики дозного поля введены
дополнительные величины. Это, во-первых, интегральная доза — общее количе-
ство энергии, поглощенной в организме человека; во-вторых, гонадная, костно-
мозговая дозы и доза в «критическом органе». Как показывают эти термины, речь
идет о дозах энергии, поглощенной в половых органах, костном мозге и в органе,
который подвергается наиболее сильному облучению (при радионуклидной диа-
гностике — это орган, в котором создается наиболее высокая концентрация радио-
нуклида).
— Никак не могу найти себе помощника, — пожаловался однажды Эдисон Эйн-
штейну. — Каждый день заходят молодые люди, но ни один не подходит.
— А как Вы определяете их пригодность? — поинтересовался Эйнштейн.
Эдисон показал ему листок с вопросами:
— Кто на них ответит, тот и станет моим помощником.
«Сколько миль от Нью-Йорка до Чикаго?» — прочитал Эйнштейн и ответил:
«Нужно заглянуть в железнодорожный справочник». — «Из чего делают не-
ржавеющую сталь?» — «Об этом можно узнать в справочнике по металлове-
дению...».
Пробежав глазами остальные вопросы, Эйнштейн сказал:
— Не дожидаясь отказа, свою кандидатуру снимаю сам.
(Физики шутят. — М.: Мир, 1966)
Сказка — ложь, но в ней намек. Читатель, надеемся, сам поймет и не будет увле-
каться зазубриванием некоторых справочных материалов, приведенных в учебнике.
36
3.4. Биологическое действие излучений
Все излучения, как неионизирующие, так и ионизирующие, способны вызывать
изменения в живых организмах, т. е. обладают биологическим действием, которое
является результатом поглощения энергии излучения элементами биоструктур. Од-
нако энергия ультразвуковых волн и высокочастотных электромагнитных колебаний,
используемых в диагностике, значительно ниже энергии, которая вызывает механи-
ческую и химическую реакции тканей. В настоящее время продолжается изучение
биологического действия ультразвука, стабильного магнитного поля и высокоча-
стотных радиоволн, однако выраженных негативных последствий от ультразвуковых
и магнитно-резонансных воздействий не зарегистрировано.
Совсем иное дело — ионизирующие излучения. Их биологическое действие ста-
ло известно вскоре после открытия рентгеновского излучения. В частности, И. Р. Тар-
ханов в 1896 г. на основании результатов экспериментов на лягушках, домашних му-
хах и бабочках установил влияние рентгеновского излучения на ряд систем организма
и прозорливо предсказал, что «...в недалеком будущем лучами этими будут пользо-
ваться с лечебной целью».
Родоначальником радиационной биологии считают Е. С. Лондона. Он изучил
действие у-излучения радия на ферменты, токсины и различные ткани животных
объектов и установил высокую чувствительность кроветворной системы и половых
желез к облучению. Е. С. Лондону принадлежит первая в мире монография по радио-
биологии «Радий в биологии и медицине» (1911). В 1925 г. Г. С. Филиппов и Г. А. Над-
сон впервые в мире установили влияние излучений на наследственность. Эта работа
явилась предтечей радиационной генетики.
Первый этап биологического действия ионизирующих излучений представляет
собой физический процесс взаимодействия излучения с веществом. Все излучения
непосредственно или опосредованно вызывают возбуждение либо ионизацию ато-
мов биосистем. В результате этого в тканях появляются возбужденные и ионизи-
рованные атомы и молекулы, обладающие высокой химической активностью. Они
вступают во взаимодействие друг с другом и с окружающими атомами, при этом под
влиянием облучения возникает большое количество высокоактивных свободных ра-
дикалов и перекисей. Поглощение энергии излучения и первичные радиационно-
химические реакции совершаются практически мгновенно — в течение миллион-
ных долей секунды.
Затем за тысячные доли секунды радиационно-химический процесс приводит
к изменению расположения и структуры молекул и, следовательно, к нарушению
биохимии клеток. Морфологические и функциональные изменения клеток проявля-
ются уже в первые минуты и часы после облучения. Последнее воздействует на все
компоненты клеток, но в первую очередь, особенно при использовании сублеталь-
ных и летальных доз излучения, поражаются ядерные структуры —ДНК, дезоксину-
клеопротеиды и ДНК-мембранные комплексы. Прекращаются рост и деление клетки,
в ней обнаруживают дистрофические изменения вплоть до гибели клетки. Изменения
в хромосомном аппарате клетки отражаются на ее наследственных свойствах — при-
водят к радиационным мутациям. Они могут развиться в соматических клетках, обу-
словливая снижение жизнеспособности их потомства или появление клеток с новыми
качествами. Полагают, что эти новые популяции клеток могут быть источником рака
и лейкоза. Мутации, развившиеся в половых клетках, не отражаются на состоянии
облученного организма, но могут проявиться в следующих поколениях, а это может
37
вести к увеличению числа наследственных болезней, которых и без того много в че-
ловеческой популяции.
Разумеется, биологические последствия облучения отнюдь не сводятся только
к клеточным и тканевым реакциям: они лишь лежат в основе сложных процессов на-
рушения деятельности нервной, кроветворной, эндокринной, иммунной и других си-
стем организма. Исключительно высока радиочувствительность организма эмбриона
и плода (особенно в период с 8-й по 15-ю неделю после зачатия). Установлено, что
облучение эмбриона даже в малых дозах в 1,5—2 раза повышает спонтанный уровень
развития детского рака (в первые 10—15 лет жизни).
Биологический эффект в первую очередь определяется величиной поглощенной
дозы и распределением ее в теле человека. При равной дозе наиболее значитель-
ные последствия наблюдаются при облучении всего тела, менее выражена реак-
ция в случае облучения его отдельных частей. При этом не все равно, какие части
облучены. Облучение живота, например, дает гораздо более выраженный эффект,
чем воздействие в той же дозе на конечности. Вместе с тем биологический эф-
фект зависит от радиочувствительности облученных тканей и органов. Радиочув-
ствительность — очень важное понятие в медицинской радиологии. Она опреде-
ляется выраженностью лучевого повреждения клеток и тканей и способностью
их к восстановлению после облучения.
Чувствительность клетки к облучению зависит от многих факторов: вида излуче-
ния (энергии квантов или частиц), стадии митотического цикла, степени оксигенации,
функционального состояния клетки в момент облучения. Особенно значительно по-
ражаются клетки, которые в этот момент находились в состоянии повышенной актив-
ности (например, в период синтеза ДНК). Большую роль играют внешние условия:
температура, содержание воды, кислорода и т. д.
Степень лучевых реакций зависит от парциального напряжения кислорода в био-
субстрате: чем меньше кислорода в клетке, тем менее значительно лучевое по-
вреждение. Это явление получило название «кислородный эффект».
Лучевые повреждения ярко проявляются в активно пролиферирующих тканях
(лимфоидная, кроветворная и т. д.) и гораздо менее выражены и возникают в более
отдаленные сроки в мало обновляющихся тканях (костная, хрящевая, мышечная, жи-
ровая). Малодифференцированные клетки более чувствительны к облучению. Рас-
сматривая вопрос о тканевой радиочувствительности, нужно учитывать, что гибель
части клеток компенсируется деятельностью систем клеточного обновления, а она
зависит от общего числа стволовых клеток, интенсивности клеточной пролиферации,
состояния кровотока и оксигенации клеток. Подробнее этот вопрос будет рассмотрен
в главах, посвященных лучевой терапии опухолей.
Мы лишь вкратце описали биологическое действие ионизирующих излучений.
Подробнее эта проблема рассмотрена в руководстве С. П. Ярмоненко, А. А. Вайнсона
«Радиобиология человека и животных». На данном этапе для нас важно подчеркнуть
следующее: при любом медицинском применении ионизирующих излучений необхо-
димо соблюдать правила радиационной безопасности и противолучевой зашиты па-
циентов и персонала лучевых отделений.
Список литературы
Ярмоненко С. П., Вайнсон А. А. Радиобиология человека и животных. — М.: Высшая школа,
2004. — 549 с.
38
3.5. Осторожно, радиация!
Знак радиоактивности
Новый знак радиоактивности МАГАТЭ
(Международное агентство по атомной
энергии)
В связи с появлением ядерных технологий и широким использованием иони-
зирующих излучений в медицинской практике, народном хозяйстве и научных ис-
следованиях увеличилась вероятность облучения человека в дозах, превышающих
естественный радиационный фон. Под радиационным фоном понимают ионизирую-
щее излучение земного и космического происхождения. Технологически измененный
естественный радиационный фон формируется за счет природных источников иони-
зирующего излучения, извлеченных из недр Земли вместе с полезными ископаемыми
или содержащихся в строительных материалах. Глобальное загрязнение окружающей
среды искусственными радионуклидами происходит после испытаний ядерного ору-
жия и крупных радиационных катастроф.
За последние 55 лет человечеством накоплено 270 000 т радиоактивных отходов от
работы атомных электростанций. Отходы погружают в воду и затем помещают в сталь-
ные контейнеры, которые будут хранить в подземных хранилищах сотни лет. Согласно
расчетам финских специалистов, количество 23ОР1 в отходах уменьшится в 2 раза через
26 тыс. лет, l35Cs — через 2,3 млн лет, ,291 — через 15,7 млн лет. В настоящее время в ми-
ре действует 441 энергетический атомный реактор (http://ru.wikipedia.org/wiki/). Неиз-
вестно, сколько еще функционирует реакторов для производства оружейного плутония
(а также, между прочим, для получения в качестве побочного продукта используемых
в радиологии радиофармпрепаратов). Срок эксплуатации атомного реактора составляет
30 лет, максимум 35. Далее возникает необходимость его остановки и консервации, что
представляет собой серьезную техническую и финансовую проблему. Есть над чем за-
думаться нашим современникам, апологетам «мирного атома».
Однако наибольшее значение в облучении людей имеет медицинское облучение:
оно обусловливает свыше 90 % лучевой нагрузки на население. Основной вклад в эту
нагрузку вносят медицинские радиологические процедуры — рентгенологические диа-
гностические исследования, методы ядерной медицины и лучевая терапия. Суммарная
доза ионизирующих излучений, применяемых в медицине, занимает второе место по-
сле дозы излучения естественных источников. Средняя эффективная доза ионизирую-
щего излучения в России достигает 1,4 мЗв в год на человека (для сравнения: в Велико-
британии — 0,3 мЗв, в США и Франции — 0,4 мЗв, в Японии — 0,8 мЗв).
Созданная в 1928 г. Международная комиссия по радиологической защите (МКРЗ)
каждые 13—15 лет публикует документ, в котором содержатся основополагающие ре-
комендации по данной проблеме. На основании этих рекомендаций в разных странах
составляют соответствующие национальные документы. В России техника безопас-
ности и охрана труда при работе с ионизирующими излучениями регламентированы
следующими основными документами:
39
• Федеральный закон «О радиационной безопасности населения» (ФЗ № 3 от
0.9.01.1996 г.);
• Федеральный закон «О санитарно-эпидемиологическом благополучии населения»
(Ф3№ 52 от 30.03.1999 г.);
• «Основные санитарные правила обеспечения радиационной безопасности»
(ОСПОРЬ—99/2010);
• «Нормы радиационной безопасности» (НРБ—99/2009).
«Нормы радиационной безопасности» — основополагающий документ, регла-
ментирующий требования Федерального закона «О радиационной безопасности насе-
ления» в форме основных пределов доз, допустимых уровней воздействия ионизирую-
щего излучения и других требований по ограничению облучения человека. Контроль
за выполнением инструкций осуществляют органы санитарно-эпидемиологического
надзора. Однако многие положения должны быть известны каждому врачу, поскольку
он устанавливает показания к радиологическим исследованиям, а нередко и участвует
в их проведении.
Первое обязательное требование заключается в том, что всякое лучевое иссле-
дование должно быть обосновано, т. е. проводить его следует по строгим пока-
заниям. Главным аргументом должна стать необходимость получения важной
диагностической информации. При равной информативности нужно отдавать
предпочтение тем исследованиям, которые являются неинвазивными, не связаны
с облучением больного или сопровождаются меньшим облучением.
С особой осторожностью подходят к проверочным (профилактическим) лучевым
исследованиям. Проверочные рентгенологические исследования не проводят бере-
менным и детям до 14 лет, а радионуклидные процедуры — детям до 16 лет, беремен-
ным и кормящим матерям. Детям до 1 года радионуклидные исследования вообще
не выполняют, если нет жизненных показаний. Рентгенологические исследования,
связанные со значительным облучением гонад (исследования кишечника, почек, по-
ясничного отдела позвоночника, таза и др.), женщинам в детородном возрасте реко-
мендуется проводить в течение первой недели после менструации.
Второе обязательное требование — соблюдение правил радиологического об-
следования больных. Его должны проводить только лица, имеющие специальную
подготовку по радиационной безопасности. Терапевты, хирурги, урологи и врачи
других специальностей, не прошедшие такую подготовку, не имеют права само-
стоятельно выполнять радиологические процедуры. Ответственность за обосно-
ванность, планирование и проведение исследования несет врач-радиолог.
Данные о лучевой нагрузке вводят в историю болезни или амбулаторную карту
пациента. Больной имеет право получить информацию о дозе и возможных послед-
ствиях облучения. Все работники радиологических отделений, лица, находящиеся
в смежных помещениях, а также больные, которым проводят исследование или лече-
ние, должны быть защищены от действия ионизирующих излучений.
Защитой называют совокупность устройств и мероприятий, предназначенных
для снижения физической дозы излучения, воздействующей на человека, ниже
предельно допустимой дозы (ППД).
Установлены следующие категории облучаемых лиц: персонал, т. е. лица, непо-
средственно работающие с техногенными источниками (группа А) или в связи с усло-
виями работы находящиеся в сфере их воздействия (группа Б); все остальное населе-
ние (группа В). Для групп А и Б установлены основные дозовые пределы в зивертах.
40
Эта единица была введена для того, чтобы оценивать радиационную опасность воз-
действия ионизирующего излучения любого вида.
Зиверт (Зв) — доза ионизирующего излучения любого вида, производящая такое
же биологическое действие, как и доза рентгеновского излучения или у-излучения
в 1 Грей (Гр).
Эффективная доза для лиц группы А не должна превышать 20 мЗв в год в среднем
за любые последовательные 5 лет , но не более 50 мЗв в год, а для лиц группы Б —
1 мЗв в год в среднем за любые последовательные 5 лет, но не более 5 мЗв в год.
Противолучевую защиту обеспечивает ряд факторов. К ним относят правиль-
ное размещение радиологических кабинетов в медицинских учреждениях, наличие
стационарных и нестационарных защитных устройств. Стационарными устрой-
ствами являются неподвижные сооружения, изготовленные из соответствующих
материалов (кирпич, баритобетон, свинец, свинцовое стекло и др.). Эти сооруже-
ния — стены, перекрытия, защитные двери, смотровые окна — обеспечивают за-
щиту от прямого и рассеянного излучения всех лиц, находящихся в помещениях,
смежных с тем, в котором находится источник излучения. Нестационарные устрой-
ства — перемещаемые приспособления, предназначенные для защиты персонала
и больных, находящихся в тех же кабинетах, в которых расположены источники
излучения. К таковым относят разнообразные защитные ширмы, кожухи, в которые
заключены рентгеновские трубки, сейфы для хранения радиоактивных препаратов,
контейнеры для размещения и транспортировки радионуклидов, защитные стери-
лизаторы.
В рентгеновских кабинетах обязательным является использование средств ин-
дивидуальной защиты — фартуков и перчаток из просвинцованной резины. Участ-
ки тела больного, которые не должны подвергаться облучению, также покрывают
просвинцованной резиной. В радионуклидных лабораториях все сотрудники также
обязаны применять средства индивидуальной защиты — спецодежду, фартуки, ба-
хилы, перчатки, а также использовать дистанционно управляемый инструментарий.
При работе с открытыми источниками излучения используют пневмокостюмы, пла-
стиковые полукомбинезоны, фартуки, нарукавники, респираторы, перчатки, обувь,
очки, халаты.
Существенным фактором противолучевой защиты является рациональное рас-
положение рабочих мест персонала с максимальным удалением их от источников
излучения — так называемая защита расстоянием (вспомните, что интенсивность
облучения снижается обратно пропорционально квадрату расстояния от источника
до облучаемой поверхности). К работе в рентгенологическом отделении не допу-
скают лиц моложе 18 лет, а также беременных. Кроме того, существует перечень
заболеваний, при которых запрещена работа в сфере действия ионизирующего из-
лучения.
Во всех медицинских учреждениях, в которых имеются источники ионизирую-
щих излучений, организован радиационный контроль. Его осуществляет служба
радиационной безопасности учреждения или специально выделенное должностное
лицо, а также соответствующие ведомственные службы с применением дозиметри-
ческих приборов.
Список литературы
Иванов В. К., Цыб А. Ф., Панфилов А. П. и др. Оптимизация радиационной защиты: «Дозовая
матрица». — М.: Медицина, 2006. — 304 с.
Малаховский В. Н. Радиационная безопасность рентгенологических исследований: Учебно-
методическое пособие. — СПб.: ЭЛБИ-СПб., 2007. — 104 с.
Чечеткин Ю. В. Основы радиационной безопасности человека. — Димитроград: ГНЦ РФ
НИИАР, 2008. — 383 с.
41
МОЛОДОМУ ИССЛЕДОВАТЕЛЮ
В науках же и в искусствах... все должно шуметь новыми
работами и дальнейшим продвижением вперед.
Френсис Бэкон
На лекции по лучевой диагностике один из авторов обратился к студентам с просьбой
высказать пожелания по поводу нового учебника. Поднялся студент 3-го курса и предложил,
чтобы в учебнике были рекомендации по научно-исследовательской работе студентов. Это
заставило нас задуматься. Ведь учебник пишут и издают в течение нескольких лет. За это
время конкретные научные темы устаревают. Да и нужны ли всем студентам подобные ре-
комендации?
Сомнения быстро оставили нас. Да, мы убеждены, что все студенты должны заниматься
научными исследованиями. Прежде всего потому, что врач должен уметь мыслить. Коэффи-
циент полезного действия нашего мозга, увы, крайне низок. Из 10—14 млрд нейронов, как
полагают, мы обычно используем 4 %. Мы можем только догадываться о возможностях моз-
га по тем высотам, которых временами достигает человеческая мысль (Ломоносов, Гегель,
Эйнштейн). Поразительный факт — нас почти не учат мыслить. Нас учат правилам хорошего
тона (нередко без особого успеха), учат писать и считать, танцевать и плавать, перкутиро-
вать и накладывать швы, делать рентгеновские снимки, но очень мало учат технологии мыш-
ления. Так вот: одним из главных способов обучения мышлению является самостоятельная
научная работа под руководством опытного наставника. Наука учит человека мыслить, со-
поставлять и взвешивать факты. Она приучает его к непрерывному труду, пытливости и со-
средоточенности, наполняет жизнь творческим содержанием, своеобразной романтикой —
романтикой научного поиска. Врач должен быть умным, потому что перед ним стоят трудные
задачи, от решения которых зависят здоровье и жизнь людей. Так в учебнике появился раз-
дел «Молодому исследователю».
Жизнь молодого человека должна быть полнокровной. Нелегко соединить учебу, фи-
зическую культуру, научную работу, искусство, дружбу, любовь и для всего найти время. Для
этого потребуются продуманная организация жизни и определенные усилия.
Усилья, усилья, усилья.
Спина — будто натертая солью.
А вдруг это — крылья, крылья
Проклевываются с болью ?!
В. Шефнер
Мы не привлекаем Вас к научной работе призывами, а лишь формулируем некоторые
общие проблемы, над которыми стоит задуматься. Некоторые из них, кто знает, могут стать
в будущем главным содержанием Вашей профессиональной деятельности.
Проблема первая. XX век был преимущественно веком диагностики болезней. XXI век дол-
жен стать веком диагностики и охраны здоровья, веком превентивной медицины. Ее основой
будет определение у каждого члена общества всех необходимых показателей его генетиче-
ской, биохимической, иммунологической, морфологической организации и распределение их
в пространстве признаков. Отклонение любого признака за пределы поля допуска в любой
период развития индивидуума — от внутриутробного до старческого — будет сигналом для
медицинского воздействия. Анализ всех показателей должен быть основанием для выработки
плана охраны здоровья индивидуума (индивидуальный маршрут здоровья).
42
Проблема вторая. В процессе развития превентивной медицины неизбежно возникнут
социальные, экономические, этические и медицинские проблемы и необходимость в ре-
структуризации здравоохранения: понадобятся специальные службы превентивной меди-
цины, значительно возрастет значение санитарного просвещения населения с помощью
всех средств массовой информации.
СТУДЕНТУ НА ЗАМЕТКУ
Пройдет время, и некоторые из вас вольются в большие научные коллективы.
Учтите действующее в медицине «правило 20 %»:
20 % научных сотрудников дают 80 % научной продукции,
20 % ошибок влекут за собою 60 % потери ресурсов,
20 % времени занимает творчество, а 80 % — рутинная работа.
4. ДОКАЗАТЕЛЬНАЯ РАДИОЛОГИЯ
4.1. Основные понятия
Медицинская радиология, в распоряжении которой широкий ассортимент ме-
тодов исследования — дешевых и дорогостоящих, инвазивных и необременитель-
ных для больного, высокоинформативных и ограниченной информативности, ставит
врача-диагноста перед выбором: как обеспечить наиболее высокую эффективность
диагностического процесса, каким методам отдать предпочтение, в какой комбина-
ции и последовательности их применить. Очевидно, что подходы к диагностике будут
значительно различаться в зависимости от того, имеет место острое или хроническое
заболевание, проводят плановое обследование или оказывают неотложную медицин-
скую помощь, выполняют детальное и углубленное обследование или организуют
скрининг, охватывающий значительную часть населения. Во всех этих ситуациях не-
обходимо уметь правильно оценивать эффективность метода диагностики, причем
сделать это нужно на объективной, научной основе. Для научного обоснования при-
меняемых в медицине диагностических исследований и способов лечения существует
методологический инструмент — доказательная медицина. В настоящее время до-
казательная медицина является общепринятым международным стандартом при про-
ведении диагностических и лечебных мероприятий.
Доказательная медицина — это концепция организации медицинских знаний,
основанная на строгих научных данных. При этом личный опыт, авторитет коллег
и данные литературы имеют вспомогательное, подчиненное значение. Главен-
ствующим принципом принятия врачебного и управленческого решения является
только объективный факт.
За рубежом существуют другие наименования этого раздела медицинской науки:
evidence-based medicine — ЕВМ (медицина, основанная на фактах), evidence-based
practice — ЕВР (практика, основанная на доказательствах), evidence-based decision
making — EBDM (принятие решения, основанное на фактах), evidence-based health
care — ЕВНС (доказательное здравоохранение). Современный врач обязан знать эти
понятия, поскольку он имеет постоянный и тесный контакт с Интернетом и, следова-
тельно, должен быть знаком с англоязычной терминологией. Частью доказательной
медицины является доказательная радиология (evidence-based Radiology — EBR).
43
Все рассматриваемые термины отражают концепцию принятия врачебного ре-
шения, исходя из приемлемости научных и практических знаний, почерпнутых
в научной литературе и полученных в наиболее достоверных исследованиях,
а также с учетом интересов здоровья пациентов и организации здравоохранения
в целом. Таким образом, основная идея введения доказательной медицины во
врачебную практику — минимизировать влияние человеческого фактора на де-
ятельность врача.
Доказательная радиология состоит из четырех основных частей:
1) доказательное использование лучевых методов диагностики;
2) доказательное использование лучевой терапии;
3) доказательный анализ медицинской литературы;
4) доказательные организация службы радиологии и управление ею.
Предпосылками для введения доказательной медицины и, в частности, доказа-
тельной радиологии (лучевая диагностика) как научного знания явились несколько
факторов, характерных для медицинской деятельности. Главные из них следующие.
• Диагноз, устанавливаемый на основании результатов лучевых исследований всег-
да в известной степени неопределенный, поэтому его необходимо выражать через
вероятности.
• В каждом лучевом исследовании заложена предвзятость.
• В любом лучевом исследовании в той или иной степени обязательно присутствуют
случайные ошибки.
• Решение относительно организации управления службой лучевой диагностики
всегда принимают с учетом политических и экономических обстоятельств, а также
личностных особенностей руководителя.
• Информационные потоки медицинских данных, в том числе получаемых при лу-
чевых исследованиях, как правило, слабо структурированы.
Необходимо добавить, что диагностическая информация постоянно развивается
в соответствии с новыми сведениями, накапливаемыми в лучевых базах данных и ин-
тегрированных лучевых коммуникационных системах. Нужно учитывать и то обстоя-
тельство, что при разумном подходе к диагностике всегда можно найти оптимальное
взаимоотношение между наилучшим использованием информации, ее ценой, прием-
лемостью и обстоятельствами (контекстом) использования.
Для оценки эффективности диагностических исследований существует большое
число критериев. Многие из них универсальны, т. е. применимы во всех областях
клинической медицины, другие, характеризующие медицинские изображения, специ-
фичны для лучевой диагностики.
Под диагностической эффективностью метода исследования следует понимать
способность данного метода (теста) выявить заболевание и охарактеризовать со-
стояние организма при экономической доступности метода.
В лучевой диагностике выделяют качественную, или описательную, и количе-
ственную характеристики результатов. Последняя включает различные виды из-
мерений: радиоактивности биологических проб, величины органов, изображенных
на экране дисплея, рентгеновской пленке, компьютерной томограмме и др. Все эти
измерения, как бы точны они не были, обязательно имеют некоторую степень по-
грешности, что объясняется как ограниченной точностью инструментов, с помощью
которых проводят измерения (линейка, электронный прибор или другие технические
средства), так и с вариабельностью измеряемого объекта: колебаниями биологиче-
ских параметров человека во время исследования, флюктуациями радиоактивного
распада, неоднородностью потока электромагнитных квантов.
44
Перечисленные выше погрешности имеют случайный характер. Их влияние на
точность измерения может быть уменьшено, если увеличить количество измерений
объекта исследования или увеличить продолжительность каждого измерения. По-
грешности такого рода называют случайными, или рандомизированными, ошибками.
Погрешности другого типа возникают при неправильной работе аппаратуры, ка-
либровке лабораторного оборудования, технологии приготовления радиофармпрепа-
ратов или химических растворов, вследствие ошибок, допущенных в расчетах. Конеч-
ные результаты таких измерений во всех случаях оказываются либо завышенными,
либо заниженными, т. е. всегда однозначно искаженными. Подобные погрешности
носят название «систематические ошибки». Единственный способ избежать этих
погрешностей — тщательно контролировать качество технических средств лучевой
диагностики, следить за правильностью проведения диагностических процедур, кор-
ректно выполнять расчеты.
Для оценки эффективности методов измерения в лучевой диагностике, как
и в других разделах медицины и биологии, применяют ряд критериев, главными из
которых являются:
• точность измерения (accuracy) — соответствие результатов измерения истинному
значению определяемой величины. Высокой точности измерения достигают при
минимальных рандомизированных и систематических погрешностях;
• правильность измерения (correctness). Это качество измерения характеризует ве-
личину систематических погрешностей: чем они меньше, тем правильнее изме-
рение;
• сходимость измерений (precision). Данное качество измерения характеризует вели-
чину случайных ошибок: чем они меньше, тем лучше сходимость измерений. Этот
критерий показывает, насколько близки измерения, выполненные в одинаковых
условиях, т. е. в одной и той же лаборатории и на одном и том же приборе;
• воспроизводимость измерений (reliability). Этот критерий показывает, насколько
близки между собой результаты измерений, выполненных в различных условиях,
т. е. в разных лабораториях и на разных аппаратах, поэтому в лучевой диагностике
существует незыблемое правило — необходимо иметь собственный «внутренний»
стандарт оценки результатов исследования, естественно, с учетом всех имеющих-
ся «внешних» данных.
Соотношение между точностью и сходимостью измерений при лучевых иссле-
дованиях, а также соотношение между рандомизированными и систематическими
ошибками представлены на рис. 1.
Тип ошибок
Нет ошибок
Рандомизированные Систематические
ошибки ошибки
Точность Очень хорошая Удовлетворительная I
-------------.----------------------------------------J.
Сходимость Хорошая Плохая
Плохая
Очень хорошая
Рис. 1. Связь между точностью и сходимостью результатов исследований, рандомизи-
рованными и систематическими ошибками.
45
Основными критериями успешности выполнения лучевого исследования явля-
ются его результативность, эффективность, действенность (сила) и доступность
использованного диагностического метода.
Результативность лучевой диагностики (effective, effectiveness). Этот критерий
применяют для выражения вероятности получения положительного результата при
обследовании индивидуума или популяции в целом благодаря использованию дан-
ной лучевой технологии в усредненных условиях ее выполнения. Другими словами,
результативность — это следствие того, что были выполнены необходимые исследо-
вания (doing the right things).
Эффективность лучевой диагностики (efficient, efficiency). Данный критерий
характеризует мастерство, с которым используют ресурсы для решения данной про-
блемы, в частности диагностику считают эффективной, если наибольшее количество
истинно положительных и истинно отрицательных результатов получают при мини-
мальных затратах (финансов, времени, ресурсов). Эффективность — это следствие
того, что правильно выполнены необходимые исследования (doing the things right).
Характеристика теста, обозначаемая как эффективность, предполагает использова-
ние данного метода в обычных (усредненных) условиях. Понятно, что эффективность
всегда будет ниже, чем действенность (сила) метода. Отметим, что большинство лу-
чевых диагностов работают именно на уровне эффективности процедуры. Для обо-
значения этого понятия используют также термин «реальная эффективность».
Действенность (сила) лучевой диагностики (efficacy) — это способность диагности-
ческого теста, примененного в оптимальных условиях, влиять на решение врача относи-
тельно диагностики заболевания и ведения больного (лечения, реабилитации), т. е. влиять
на здоровье как индивидуума, так и населения в целом. Таким образом, термин «сила»
метода лучевой диагностики определяет меру эффективного данного диагностического
теста в идеальных условиях. Этот показатель иногда называют также внутренней оценкой
метода исследования или идеальной эффективностью метода диагностики.
Понятно, что результативность метода всегда будет ниже, чем его действенность
(сила), поскольку она зависит от мастерства специалиста, обеспечивающего получе-
ние диагностического изображения, а также потому, что инфраструктура в усреднен-
ных условиях не соответствует таковой в оптимальных условиях.
Оценивая метод лучевой диагностики в целом, необходимо учитывать, какова
доступность (availability) данного метода лучевой диагностики для людей, которым
необходимо выполнить данное исследование (имеются в виду финансовые и органи-
зационные аспекты этой проблемы).
В идеале лучевой диагност должен иметь приемлемую стратегию исследо-
вания, которая обеспечит получение актуальной, достоверной и необходи-
мой информации, чтобы руководствоваться ею при принятии клинических,
научных и административно-управленческих решений. Эта информация
должна быть приемлемой в нужное время, в нужном месте и в нужном фор-
мате. Она должна включать непредвзятое отношение к имеющимся данным,
базироваться на самых современных технологиях и стимулировать мастер-
ство исполнения диагностических процедур.
Для того чтобы оценить диагностическую эффективность лучевого метода иссле-
дования, сравнивают его информативность, т. е. способность распознавать заболевание,
с так называемым референтным, или эталонным, диагнозом, который также называют
«золотым стандартом» диагностики. Его устанавливают на основании результатов ги-
стологического исследования (биопсия) или вскрытия (аутопсия) либо с учетом точных
биохимических или клинических признаков болезни. Иногда под «золотым стандартом»
понимают совокупность методов исследования, позволяющих максимально полно и бы-
46
стро решить вопросы диагностики, но это не вполне корректно. Существует также по-
нятие «стандартный критерий» (АМА Style Guide). Это тест, обладающий наивысшей
информативностью в разумных условиях, т. е. в случае его применения, исходя из наибо-
лее благоприятных соотношений между его ценой, безопасностью, информативностью
и доступностью. И еще одно замечание. В последние годы в связи с небывалым повыше-
нием информативности лучевых методов исследования специалисты-радиологи стано-
вятся держателями «золотого стандарта» в медицине. В первую очередь это относиться
к ангиографии, рентгеновской и магнитно-резонансной томографии.
Для оценки информативности метода результаты его применения у пациентов опре-
деленной группы сводят в таблицу, называемую матрицей решений диагностики (см. да-
лее). При этом в зависимости от совпадения результатов лучевого исследования (Т+ — по-
ложительные, Т — отрицательные) и фактического наличия заболевания (D — здоро-
вые, D — больные), т. е. референтного диагноза, ответ может оказаться правильным или
неправильным. Возможны следующие варианты результатов оценки метода.
• Интерпретация «положительный» у больных с наличием заболевания — истинно
положительные результаты (TP, true positive).
• Интерпретация «отрицательный» у обследованных без заболевания (здоровые) —
истинно отрицательные результаты (TN, true negative).
• Интерпретация «положительный» у здоровых — ложноположительные решения,
«ложные тревоги», «гипердиагностика» (FP, false positive). В теории проверки ги-
потез такие ошибки относят к первому роду, или а-ошибкам.
• Интерпретация «отрицательный» у больных с наличием заболевания — ложноо-
трицательные решения, «пропуски» (FN, false negative). В теории проверки гипо-
тез их называют ошибками второго рода, или Р-ошибками.
Как ложноположительные, так и ложноотрицательные ошибки представляют собой
потери системы диагностики, они снижают диагностическую эффективность лучевого
исследования. Ложноположительные решения («ложные тревоги») приводят к увели-
чению стоимости диагностики, так как в этом случае требуются дополнительные за-
траты на обследование пациентов, поэтому в медицинском менеджменте они получили
название «ошибки производителя». Ложноотрицательные решения (пропуски заболе-
вания), по понятным причинам, относят к ошибкам потребителей, т. е. пациентов.
4.2. Операционные характеристики
диагностических методов исследования
Для определения операционных характеристик прежде всего составляют матри-
цу решений, которая основывается на результатах исследования когорты пациентов,
состоящей из двух групп — здоровых и больных с точно выверенным (референтным)
диагнозом заболевания.
К операционным характеристикам метода диагностики относят:
• чувствительность (Se, sensitivity);
• специфичность (Sp, specificity);
• точность (Ac, accuracy), или эффективность;
• прогностичность положительного результата (+VP, positive predictive value);
• прогностичность отрицательного результата (-VP, negative predictive value).
Некоторые из перечисленных критериев информативности лучевой диагностики
непостоянны. Они зависят от распространенности заболевания, или преваленса.
Преваленс (Ps) — это вероятность наличия определенного заболевания, или, про-
ще, частота его встречаемости в изучаемой группе людей (когорта) или популяции в
47
Матрица решений для вычислений операционных характеристик
методов диагностики
Результаты теста Заболевание имеется, D+ Заболевание отсутствует, D. Всего
Положительные Истинно положительные (ТР) Ложноположительные (FP) Т+
Отрицательные Ложноотрицательные (FN) Истинно отрицательные (TN) Т_
целом. От преваленса следует отличать инцидент (In) — вероятность возникновения
нового заболевания в рассматриваемой группе людей за определенный промежуток
времени, чаще за 1 год.
Чувствительность (Se) — доля правильных положительных результатов теста
среди всех больных. Ее определяют по формуле:
ТР
Se=---100%,
где ТР — истинно положительные решения; D — число пациентов с заболеванием.
Чувствительность априори показывает, какова будет доля больных, у которых по-
лучен положительный результат данного исследования. Чем выше чувствительность
теста, тем чаще с его помощью будут выявлять заболевание, следовательно, он эф-
фективнее. В то же время, если такой высокочувствительный тест оказывается от-
рицательным, то наличие заболевания маловероятно, поэтому высокочувствительные
тесты следует применять для исключения заболеваний, в связи с чем их нередко на-
зывают идентификаторами.
Тесты с высокой чувствительностью рекомендуют выполнять на ранних этапах
диагностического процесса, когда требуется сузить круг предполагаемых заболева-
ний. Необходимо также отметить, что высокочувствительный тест дает много «лож-
ных тревог», в связи с чем требуются дополнительные финансовые затраты на даль-
нейшее обследование.
Специфичность (Sp) — доля истинно отрицательных результатов теста среди
здоровых обследованных. Данный показатель определяют по формуле:
TN
Sp =--100%,
D_
где TN — истинно отрицательные решения; D — число здоровых обследованных.
Определив специфичность, можно априори предположить, какова доля здоровых
лиц, у которых это исследование даст отрицательный результат. Чем выше специ-
фичность метода, тем надежнее с его помощью подтверждается наличие заболева-
ния, следовательно, он более эффективен. Высокоспецифичные тесты в диагности-
ке называют дискриминаторами. Они эффективны на втором этапе диагностики,
когда круг предполагаемых заболеваний сужен и необходимо с большей уверенно-
стью доказать наличие болезни. Недостатком высокоспецифичных тестов является
значительное количество пропусков заболевания при их использовании.
Из изложенного следует очень важный практический вывод: в лучевой диагно-
стике желательно применять тест, который был бы априори высокоспецифичен и вы-
сокочувствителен. Однако в реальной клинической практике этого достичь нельзя,
так как повышение чувствительности теста неизбежно будет сопровождаться потерей
его специфичности и, наоборот, повышение специфичности теста сопряжено со сни-
жением его чувствительности. Из этого следует вывод: чтобы создать оптимальную
диагностическую систему лучевой диагностики, нужно найти компромисс между по-
48
казателями чувствительности и специфичности, при которых финансовые затраты на
обследование будут оптимально отражать баланс между рисками «ложных тревог»
и пропуска заболеваний.
Точность (Ас), или эффективность, диагностического теста — доля правильных
результатов теста среди всех обследованных пациентов. Ее определяют по формуле:
ТР + TN 1Z4Z4ft
Ас =--------100%,
D ¥ + D
где ТР — истинно положительные решения; TN — истинно отрицательные решения;
D+ — все здоровые обследованные; D — все больные пациенты. Таким образом, точ-
ность показывает, сколько правильных ответов получено в результате проведения
данного теста.
Для правильного понимания диагностической эффективности методов лучевой
диагностики важную роль играют критерии апостериорной вероятности — про-
гностичность положительного и отрицательного результатов. Именно эти крите-
рии показывают, какова вероятность наличия заболевания (или его отсутствия)
при известном результате исследования. Нетрудно заметить, что апостериорные
показатели имеют большее значение, чем априорные.
Прогностичностъ положительного результата (+PV) — доля истинно поло-
жительных результатов среди всех положительных значений теста. Этот показатель
определяют по формуле:
ТР
+PV= • 100%,
TP + FN
где TP— истинно положительные результаты; FN— ложноотрицательные результаты.
Таким образом, прогностичность положительного результата показывает, насколь-
ко велика вероятность болезни при положительных результатах лучевого исследования.
Прогностичность отрицательного результата (-PV) — доля истинно отрицатель-
ных результатов среди всех отрицательных решений. Критерий определяют по формуле:
TN
-PV=—• 100%,
TN + FP
где TN — истинно отрицательные решения; FP — ложноположительные решения.
По этому показателю определяют, насколько велика вероятность того, что паци-
ент здоров, если результаты лучевого исследования отрицательные.
Если такие операционные характеристики лучевых тестов, как чувствительность,
специфичность и точность, существенно не зависят от частоты заболевания, то про-
гностичность результатов, как положительного, так и отрицательного, напрямую свя-
зана с преваленсом: чем выше преваленс заболевания, тем выше прогностичность
положительного результата и ниже прогностичность отрицательного теста. Действи-
тельно, хорошо известен тот факт, что частота гипердиагностики у лучевого диагно-
ста, работающего в специализированном стационаре, всегда выше, чем у такого же
врача, работающего в поликлинике. Естественно, подразумевается, что квалификация
обоих специалистов равнозначна.
Установлено взаимное влияние характеристик лучевых тестов. Так, чем выше чув-
ствительность лучевого метода, тем выше прогностическая ценность его отрицатель-
ного результата. Прогностичность положительного результата лучевого исследования
в основном зависит от его специфичности. При использовании низкоспецифичных ме-
тодов отмечается большее количество ложноположительных решений. Это приводит
к снижению прогностичности положительных результатов лучевого исследования.
49
Перечисленные выше критерии информативности диагностики базируются на
принципах дихотомических решений: «да» — «нет», «норма» — «патология». Одна-
ко хорошо известно, что в практической работе лучевого диагноста не всегда удается
классифицировать получаемые данные по такой схеме. В ряде случаев специалист
может дать другие заключения, такие, например, как «наиболее вероятно, заболева-
ние имеется» или «наиболее вероятно, заболевание отсутствует». Подобные нюансы
во врачебных заключениях отражают другие характеристики информативности — от-
ношения правдоподобия (likelihood ratio).
Отношение правдоподобия положительного результата (+Lr) показывает, во
сколько раз вероятность получения положительного результата у больных выше, чем
у здоровых. Соответственно отношение правдоподобия отрицательного результата
(-Lr) показывает, во сколько раз вероятность получения отрицательного результата у
здоровых выше по сравнению с больными. Эти критерии информативности диагности-
ки определяют, исходя из представленной ранее таблицы, по следующим формулам:
. Se Sp
+Lr = ; -Lr = —-------•
b/(h + d) с/(a + c)
Лучевому диагносту часто приходится применять несколько диагностических
методов. Возможны два варианта выполнения нескольких лучевых исследований: па-
раллельно и последовательно.
Параллельное проведение тестов часто применяют в диагностике неотложных со-
стояний, т. е. в тех случаях, когда за короткий период необходимо провести макси-
мально возможное количество диагностических процедур. Такое выполнение те-
стов обеспечивает их большую чувствительность и, следовательно, более высокую
прогностическую ценность отрицательного результата, однако при этом снижают-
ся специфичность и прогностическая ценность положительного результата.
Последовательное применение нескольких методов лучевой диагностики целесоо-
бразно при необходимости уточнить диагноз и характер патологического процесса,
детализации состояния больного. При этом снижаются чувствительность и прогно-
стическая ценность отрицательного результата исследования, но вместе с тем повы-
шаются специфичность и прогностическая ценность положительного результата.
Таким образом, при использовании комбинации различных методик исследова-
ния, изменении порядка их применения изменяются совокупность операционных ха-
рактеристик каждого теста в отдельности и общая прогностичность их результатов.
Из изложенного следует важный вывод доказательной медицины: прогностические
характеристики любого теста нельзя автоматически, без учета преваленса и ряда дру-
гих обстоятельств, переносить во все лечебные учреждения.
Давая оценку диагностической эффективности метода исследования, обычно ука-
зывают общее количество ошибочных заключений: чем их меньше, тем эффективнее
метод. Однако, как уже отмечалось, одновременно уменьшить количество ложнополо-
жительных и ложноотрицательных ошибок нереально, поскольку они связаны между
собой. Кроме того, принято считать, что ошибки первого типа — ложноположитель-
ные — не так опасны, как ошибки второго типа — ложноотрицательные. Это в первую
очередь относится к выявлению инфекционных и онкологических заболеваний: про-
пустить болезнь во много раз опаснее, чем диагностировать ее у здорового человека.
В тех случаях, когда результаты диагностического исследования выражают количе-
ственно, их классифицируют как норму и патологию условно. Часть значений теста, при-
нимаемых за норму, будет наблюдаться у больных, и, наоборот, в зоне патологии окажутся
некоторые изменения у здоровых. Это и понятно: граница между здоровьем и начальной
стадией болезни всегда условна. И все же в практической работе, анализируя цифровые
50
показатели, полученные при выполнении диагностического исследования, врач вынуж-
ден принимать альтернативные решения: отнести данного пациента к группе здоровых
либо больных, при этом он использует разделительное значением применяемого теста.
Изменение границы между нормой и патологией всегда сопровождается изменением
операционных характеристик метода. Если к методу предъявляют более жесткие требова-
ния, т. е. границу между нормой и патологией устанавливают на высоких значениях теста,
то увеличивается количество ложноотрицательных заключений (пропусков заболеваний),
что приводит к повышению специфичности теста, но одновременно к снижению его чув-
ствительности. Если целесообразно смягчить требования к тесту, границу между нормой
и патологией сдвигают в сторону нормальных значений, что сопровождается увеличе-
нием количества ложноположительных заключений (ложные тревоги) и одновременно
уменьшением количества ложноотрицательных (пропуски заболевания), при этом повы-
шается чувствительность метода, но снижается его специфичность.
Таким образом, проводя диагностические исследования и оценивая их результаты ко-
личественно, врач всегда находится в условиях выбора: то жертвует чувствительностью,
чтобы повысить специфичность, то, наоборот, отдает предпочтение специфичности за
счет снижения чувствительности. Как правильно поступать в каждом конкретном случае,
зависит от многих факторов: социальной значимости заболевания, его характера, состоя-
ния больного и, что не менее важно, от психологических особенностей личности врача.
Из изложенного следует важнейший для современной лучевой диагностики вы-
вод: количественный математический метод, каким бы совершенным не был
математический аппарат или технические средства, всегда имеет ограниченное,
прикладное значение, подчиняясь логическому мышлению врача и соотносясь
с конкретной клинической и социальной ситуацией.
Теория доказательной медицины показала, что разграничение групп пациентов
по состоянию здоровья на здоровых и больных условно и зависит от точки разде-
ления этих состояний в зависимости от субъективных качеств исследователя — его
решительности или осторожности, а также от других предпосылок — внешних и вну-
тренних. На рис. 2 представлена система координат, отражающих принятие решений
в медицине. Ось ординат является показателем заболеваемости, а ось абсцисс — по-
казателем принятия диагностических решений. Обращает на себя внимание тот факт,
Рис. 2. Связь между четырьмя возможными решениями — истинно положительными (ИП), истинно от-
рицательными (ИО), ложноположительными (ЛП) и ложноотрицатечьными (ЛО).
X — ось принятия решений; d — критерий распознавания сигнала (болезни). Видно, что при перемещении
прямой X по оси абсцисс (значения регистрируемого сигнала) изменяется взаимоотношение ложных решений:
для того чтобы увеличить количество ложноотрицательных решений, прямую X нужно сместить вправо, а для
увеличения частоты ложноположительных решений — влево.
51
что кривые пуассоновского распределения совокупностей нормы и патологии наслаи-
ваются друг на друга, в результате чего формируется графическое распределение пра-
вильных и ошибочных решений в диагностике, как положительных, так и отрицатель-
ных: точные попадания, пропуски, «ложные тревоги».
Точка X на оси принятия решений является точкой разделения результатов на по-
ложительные и отрицательные. Слева от этой оси находятся истинно отрицательные
результаты и пропуски заболевания, справа — истинно положительные результаты
и «ложные тревоги». Взаимоотношение этих показателей формирует графическое
представление об операционных характеристиках метода исследования. На данную
картину накладываются характерологические особенности личности врача: если врач
осторожный, ось принятия решений смещается влево, если решительный — вправо.
Соответствующим образом изменяется взаимоотношение операционных характери-
стик применяемого диагностического теста. Интервал d обозначает величину крите-
рия распознавания заболевания. Чем он больше, тем выше информативность теста
и тем увереннее распознается заболевание.
4.3. Операционные характеристики
наблюдателя (ROC-кривые)
Для того чтобы оценить диагностическую эффективность метода с учетом по-
следствий ложных решений, используют характеристические кривые. Они отражают
взаимную зависимость ложноположительных и истинно положительных результатов.
Полное название таких кривых — «операционные характеристические кривые на-
блюдателя» — «Receiver Operating Characteristic curve», сокращенно ROC-curve, поэ-
тому часто такие кривые называют ROC-кривыми, а выполняемые для их построения
действия — ROC-анализом.
Характеристические кривые позволяют наглядно сопоставить диагностическую
эффективность различных методов исследования, дисплеев и твердых копий меди-
цинских изображений (рентгенограммы, сцинтиграммы и др.). С этой целью органи-
зуют группу экспертов — специалистов в области лучевой диагностики, которым для
анализа предъявляют серию верифицированных медицинских изображений. Ответы
экспертов кодируют по указанной ранее 5-балльной системе и на основании получен-
ных данных строят характеристические кривые для каждого изучаемого метода.
С целью построения характеристических кривых результаты обследования вери-
фицированной группы больных и здоровых распределяют в несколько групп. Если эти
результаты имеют количественный характер, то их ранжируют по значению точки раз-
деления на норму и патологию. Качественные же результаты применения изучаемого
метода (например, описание рентгенологической или сцинтиграфической картины) ран-
жируют по степени уверенности врача в диагнозе. Полученные таким образом данные
сводят в таблицы и по ним строят характеристические кривые — ROC-кривые (рис. 3).
Чем больше изгиб характеристической кривой, т. е. чем ближе к верхнему левому углу
системы координат она расположена, тем выше эффективность диагностического
метода. Приближение же ROC-кривой к диагонали, проходящей через начало коор-
динат, свидетельствует о низкой эффективности метода исследования. Сопоставление
площадей, находящихся под ROC-кривыми, позволяет произвести сравнительную ко-
личественную оценку информативности изучаемых методов диагностики (рис. 4).
ROC-анализ и построение ROC-кривых дают возможность оценить професси-
ональные навыки и квалификацию специалистов. С этой целью врачу предъявляют
для опознания верифицированный архив медицинских изображений (рентгенограм-
мы, томограммы, сцинтиграммы и др.) органов и систем организма человека в нор-
52
Рис. 3. ROC-кривые, построенные по
категориям оценок двух сравниваемых
методов диагностики.
Кривая красного цвета отображает метод
с более высокой информативностью, чем
информативность метода, которому соот-
ветствует кривая зеленого цвета.
Рис. 4. ROC-кривые для количест-
венной оценки информативности
двух методов диагностики (исполь-
зован сравнитечъный анализ площа-
дей под кривыми).
Под кривой А площадь больше, чем
под кривой В, следовательно, метод А
более информативный.
ме и при патологии. Ответы врача соответствующим образом ранжируют и по по-
лученным данным строят характеристические кривые. У более квалифицированного
специалиста ROC-кривая имеет крутой изгиб, она вплотную приближена к верхнему
левому углу системы координат.
Необходимо добавить, что в настоящее время на смену ручному построению
ROC-кривых пришли электронные статистические программы (например, SPSS 12,
NCSS), которые позволяют более эффективно использовать этот инструмент опреде-
ления информативности лучевой диагностики.
4.4. Мета-анализ
Важным разделом доказательной медицины является мета-анализ.
Мета-анализ — это обобщение результатов научных исследований, основанное
на формализованных статистических принципах. Другое его название — «много-
центровой анализ». Он является наивысшим стандартом корректно выполненно-
го исследования, которое определяет модель исследуемой системы и тенденции
в изучаемой области знаний на основе протоколов и математического инстру-
мента. С помощью мета-анализа можно определить, например, эффективность
скрининга, проводимого с целью раннего выявления рака молочной железы или
туберкулеза легких в различных лечебных учреждениях, городах или странах,
дать объективную оценку эффективности этого скрининга, выполняемого с по-
мощью разных диагностических методов. Мета-анализ позволяет объединить
разнородные, порой противоречивые результаты нескольких исследований. Его
проводят в несколько этапов. Обычно их четыре.
На первом этапе выявляют наиболее достоверные публикации, построенные, как
правило, на основе слепой контролируемой рандомизации и содержащие операцион-
ные характеристики результатов проведенных исследований, которые затем подлежат
обобщению и дальнейшему анализу.
53
Второй этап — оценка качества исследований, рассмотренных в каждой публи-
кации, по установленным критериям: корректный подбор пациентов (когорты) для
исследования, определение характера исследований и особенностей использованных
методов, а также наличие ретроспективных и главное (!) проспективных наблюдений.
Последний термин подразумевает оценку правильности диагноза заболевания по эф-
фективности его лечения.
Третий этап — обобщение всех результатов, т. е. формирование одного общего,
суммарного исследования, включающего несколько составляющих, каждое из кото-
рых имеет свой «вес» и репрезентативность.
Четвертый этап — математическая обработка объединенных результатов (чаще
всего на основе регрессионного анализа) и представление всех данных графически,
в виде таблиц или обобщенного показателя.
В лучевой диагностике мета-анализ применяют в тех случаях, когда:
• результаты опубликованных исследований, проведенных с использованием анализи-
руемого метода, в значительно большей степени эмпирические, чем теоретические;
• в проведенных исследованиях получены в большей степени количественные ре-
зультаты, чем качественные;
• имеется расхождение между задачей поиска и инструментом тестирования метода.
Таким образом, с помощью мета-анализа лучевой диагност получает исключи-
тельно важную информацию об объективной характеристике лучевого метода иссле-
дования, его эффективности, информационной значимости, моральном, финансовом
и социальном значении.
СТУДЕНТУ НА ЗАМЕТКУ
Семь причин, по которым медицинская практика может не быть основана на
принципах доказательной медицины.
1. Авторитет врача: увеличение количества однотипных ошибок с увеличени-
ем стажа работы.
2. Страстность: эмоциональное воздействие на более спокойных коллег и па-
циентов.
3. Внешний облик врача и его красноречие: хороший загар, красивый галстук,
вальяжная поза и красноречие как замена доказанных фактов.
4. Провидение: если неизвестно, что делать с больным, полагаются на волю
божью.
5. Неуверенность: от растерянности и отчаяния решение вообще не принимают.
6. Нервозность: из-за постоянного страха перед возможным судебным процес-
сом врач назначает чрезмерное обследование и лечение.
7. Самоуверенность: наблюдается в основном у хирургов.
(«British Medical Journal». — 1998. — Vol. 316. — P. 361)
Список литературы
Васильев А. Ю. Анализ данных лучевых методов исследования на основе принципов дока-
зательной медицины: Учебное пособие /А. Ю. Васильев, А. Ю. Малый, Н. С. Серова. — М.:
ГЭОТАР-Медиа, 2008. — 22 с.
Власов В. В. Введение в доказательную медицину. — М.: Медиа Сфера. 2001. — 392 с.
Королюк И. П. Медицинская информатика. — Самара: ОФОРТ. 2012. — 241 с.
Котельников Г. П., Шпигель А. С. Доказательная медицина (научно-обоснованная медицинская
практика). — Самара: СамГМУ, 2009. — 114 с.
Флетчер R, Флэтчер С., Вагнер Э. Клиническая эпидемиология (основы доказательной меди-
цины). — М.: Медиа Сфера, 1998. — 347 с.
Хенеган К. Доказательная медицина / Карл Хенеган, Дуглас Баденоч: Пер. с англ. / Под ред.
В. И. Петрова. — М.: ГЭОТАР-Медиа, 2011. — 125 с.
54
Часть II
МЕТОДЫ И СРЕДСТВА
ЛУЧЕВОЙ ДИАГНОСТИКИ
С каждым шагом методики вперед мы как бы поднимаемся
ступенью выше, с которой открывается нам более широкий
горизонт, с невидимыми раньше предметами.
И. 77. Павлов
Caibfiadop Дали. Тайная вечеря. 1955.
Медицинская диагностика основана на выявлении патологических изменений
в органах и системах человека и установлении связи обнаруженного комплекса
симптомов с определенным заболеванием. Эта задача не из легких ввиду очень
большого количества болезней и крайней вариабельности их проявлений у боль-
ных. Выдающийся русский терапевт С. П. Боткин с грустью отмечал, что он был
бы рад, если бы ему в 30 % случаев удалось добиться полного совпадения кли-
нического и патолого-анатомического диагнозов. С тех пор утекло много воды
и диагностика сделала поистине гигантский шаг вперед. Это произошло в первую
очередь благодаря тому, что врач смог дополнить клинический осмотр больного
многочисленными исследованиями, из которых наибольшее значение приобрели
лучевые.
Основные методы современной лучевой диагностики можно сгруппировать сле-
дующим образом:
• рентгенологический;
• ультразвуковой;
• радионуклидный;
• магнитно-резонансный.
Далее приведена схема лучевого обследования больного (схема 1).
Схема 1
Алгоритм лучевого обследования больного
56
1. рентгенологический метод
Вдруг стало видимо далеко во все концы света.
Н. В. Гоголь
Рентгенологический метод — это способ изучения строения и функции различ-
ных органов и систем, основанный на качественном и количественном анализе
пучка рентгеновского излучения, прошедшего через тело человека.
1.1. Получение рентгеновского изображения
Современная рентгеновская установка — сложное техническое устройство,
включающее элементы телеавтоматики, электроники, компьютерной техники. Много-
ступенчатая система защиты обеспечивает полную радиационную и электрическую
безопасность персонала и обследуемых больных.
Рентгенодиагностические аппараты принято делить на универсальные {общего
назначения), позволяющие производить рентгеновское просвечивание и рентгенов-
ские снимки всех частей тела, и аппараты специального назначения (специализиро-
ванные), предназначенные для выполнения рентгенологических исследований в не-
врологии, стоматологии, урологии, маммологии, ангиологии. Созданы также специа-
лизированные аппараты для обследования детей, проведения массовых проверочных
исследований (флюорография), исследований в палатах и операционных.
В состав типового рентгенодиагностического аппарата входят питающее
устройство, излучатель (рентгеновская трубка), устройство для коллимации пучка,
усилитель рентгеновского изображения (УРИ), рентгеноэкспонометр и приемники
излучения (рис. 1). У цифровых рентгеновских аппаратов имеется дополнительный
компьютерный терминал, включающий приемник рентгеновского изображения, мо-
дуль его оцифровки, компьютер и рабочую станцию (специализированный медицин-
ский компьютер).
Рентгеновский аппарат питается от городской сети переменным током напря-
жением 220 или, чаще, 380 В. Питающее устройство преобразует это напряжение
в высокое (40—150 кВ). Пульсацию напряжения доводят до минимальных уровней;
в аппаратах со среднечастотным или высокочастотным генератором это напряжение
Рис. 1. Выполнение рентгенологического исследования на рентгенодиагностическом
аппарате (схема).
I —питающее устройство; 2—излучатель; 3—устройство для коллимации пучка лучей; 4 — пациент;
5 — отсеивающий растр; 6 — рентгеноэкспонометр; 7 — приемник излучения.
57
Рис. 2. Рентгенодиагностический аппарат
общего назначения с телеуправляемым шта-
тивом.
Рис. 3. Мобильный рентгенодиагностический
аппарат.
практически постоянное. От величины анодного напряжения зависят качество рентге-
новского пучка, в частности его проникающая способность, и характер получаемого
рентгеновского изображения.
Рентгенодиагностический аппарат общего назначения (рис. 2) включает поворот-
ный стол-штатив, на котором располагается обследуемый. Врач-рентгенолог находится
либо поблизости, у экрана монитора, либо в соседнем помещении и управляет аппара-
том дистанционно (телеуправляемый аппарат). Существуют аппараты, предназначен-
ные только для выполнения рентгенограмм в палате и хирургическом блоке, — так на-
зываемые мобильные установки (рис. 3). Последний вариант имеет название «С-дуга».
Управлять аппаратом несложно, так как выбор и регулировка технических условий
осуществляются, как правило, автоматически с помощью микропроцессорной техники.
При прохождении через тело человека пучок рентгеновского излучения ослабевает.
Тело человека представляет собой неоднородную среду, поэтому разные органы погло-
щают неодинаковое количество излучения ввиду различной толщины и плотности тка-
ни. При равной толщине слоя больше всего излучения поглощает костная ткань, почти
в 2 раза меньшее количество его задерживается в паренхиматозных органах, а через газ,
находящийся в легких, желудке, кишечнике, рентгеновские лучи проходят свободно.
Из изложенного нетрудно сделать простой вывод: чем сильнее исследуемый орган по-
глощает излучение, тем интенсивнее его тень на приемнике излучения, и наоборот, чем
больше лучей пройдет через орган, тем прозрачнее будет его изображение.
Поясним это положение на примере. На рис. 4, а представлено изображение ор-
ганов грудной полости, каким его видит врач на экране рентгеновского дисплея. На
изображении четко выделяются ключицы и ребра, поскольку костная ткань задержи-
вает большое количество рентгеновского излучения. Органы средостения — сердце
с находящейся в нем кровью, клетчатка, пищевод, лимфатические узлы — поглощают
меньше рентгеновского излучения, однако из-за большой обшей массы этих органов
их тень на рентгенограмме также кажется интенсивной. По бокам от средостения вид-
ны светлые легочные поля. Легочная ткань содержит много воздуха и мало мягких
тканей в единице объема, поэтому задерживает меньше рентгеновского излучения.
Таким образом, полученное изображение объективно отразило степень поглощения
рентгеновского излучения в разных тканях и органах грудной полости.
Приведенное изображение представлено на рисунке так, как его видит рентгено-
лог на экране дисплея; это — позитив, на нем более плотные ткани более темные. На
рентгенограмме же (рис. 4, б) все наоборот: плотные ткани выглядят более светлыми,
а менее плотные — темными; это — негатив.
58
Рис. 4. Рентгенограм мы грудной клетки.
а — позитив; б — негатив.
I Наука об интерпретации теневых изображений имеет название «скиалогия» (от
греч. skia — тень, logos — учение).
Основы скиалогии заложены в зрительном анализаторе человека и структурах го-
ловного мозга, ответственных за анализ теневого изображения. Дтя будущего рентге-
нолога важно знать главные принципы, на которых базируется восприятие человеком
теневой картины органа.
• Зрительный анализатор человека может одновременно воспринять не более
5—7 объектов; это соответствует объему его оперативной памяти. Следовательно,
именно столько элементарных структур на рентгенограмме можно одновременно
осознать. Отсюда вывод: рентгенограмму нужно анализировать по отдельным бло-
кам, или «зонам интереса».
• Интенсивность тени на рентгенограмме рентгенолог оценивает, исходя из «серой
шкалы», т. е. количества ступенек (градаций) «от черного к белому». Это соот-
ветствует определению плотности тени на рентгенограмме. У разных людей она
различна, но в целом не превышает 200—250 ступенек. Художники видят больше
градаций серого цвета — до 400—500. Опытные рентгенологи тоже. Отсюда вы-
вод: при обучении рентгенологии врачу необходимо постоянно тренировать свой
зрительный анализатор на специальных градационных фантомах.
• Рентгенограмма является двухмерным изображением сложного трехмерного объ-
екта — человека. Следовательно, рентгенолог должен воспринимать плоскую
картину с позиций объемного представления органов. Отсюда вывод: в скиалогии
нужно соотносить теневые изображения с реальными образами органов, увиден-
ными на вскрытии или заимствованными из анатомических атласов.
• При интерпретации рентгенограмм важно научиться выделять в теневой картине
доминантную установку зрительного анализатора — на «темное» или на «светлое»
(рис. 5, а, б).
• При анализе рентгенологического образа зрительный анализатор человека осмыс-
ливает предмет в целом, используя его отдельные детали только в качестве опор-
ных структурных элементов (рис. 5, в).
• Визуальная оценка размеров объектов на рентгенограмме в значительной мере за-
висит от размера окружающих деталей (рис. 5, г).
• Максимальной информативностью на рентгеновском изображении обладают точ-
ки в области максимальной кривизны и пересечение контуров.
59
Рис. 5. Особенности работы зрительного анализатора при интерпретации рентгенограмм. Иллюстра-
ция значения выбора доминанты «темное» или «светлое» при восприятии рентгеновского изображения.
а, б — что здесь: ваза или две молодые девушки? (а), улыбающийся мужчина или старуха? (б); в — изображение
разложено на различное число элементов: на рисунках 1, 2 и даже 3 угадывается слон, дальнейшее увеличение
размеров элементов матрицы приводит к исчезновению изображения образа (-4—6); г — две группы окружно-
стей: центральная окружность слева кажется больше, чем справа, хотя их истинный размер одинаковый.
60
Указанные правила скиалогии относятся только к аналоговым рентгенограммам.
В цифровой рентгенографии существуют другие принципы анализа рентгенограмм:
значительно расширенная «серая шкала» — до 500—700 ступенек яркости, автомати-
ческое выделение «зоны интереса», трехмерная (3D) графика.
При анализе рентгенограмм, работая с негативом, рентгенолог оперирует кате-
гориями, относящимися именно к такому негативному изображению: те объекты,
в которых задерживается больше рентгеновских лучей, на рентгенограммах будут
отображены в виде более светлых зон, и наоборот, исследуемые объекты с меньшей
плотностью будут на рентгенограмме более темными.
В учебниках, журналах и других публичных изданиях, а также в Интернете при-
нято приводить рентгеновские изображения только в позитиве, однако иногда (как,
например, в этом учебнике) с целью улучшения восприятия некоторые рентгенограм-
мы приводят в негативе.
Список литературы
Анатомия человека при лучевых исследованиях / С. Райан, М. Мак Николас, С. Юстейс. — М.:
МЕДпресс-информ, 2009. — 328 с.
Атлас лучевой анатомии человека / В. И. Филимонов, В. В. Шипкин, А. А. Степанков, О. Ю. Чу-
раков. — М.: ГЭОТАР-Медиа. 2010. — 447 с.
Основы рентгенодиагностической техники: Учебное пособие / Под ред. Н. Н. Блинова. — М.:
Медицина, 2002. — 392 с.
Холин А.В. Принципы современных методов лучевой диагностики: Пособие для врачей. —
СПб.: Изд-во СПбМАПО, 2009. — 19 с.
1.2. Искусственное контрастирование органов
Обратитесь вновь к рис. 4. На нем легко различить изображения сердца и легких,
так как они в разной степени поглощают излучение. Эти органы обладают, как при-
нято говорить в рентгенодиагностике, естественной контрастностью. Однако на
снимке не различимы бронхи, поскольку они, как и легочная ткань, содержат воздух.
Не видны также полости сердца, потому что они заполнены кровью, которая задержи-
вает излучение в той же степени, что и сердечная мышца.
Для того чтобы получить дифференцированное изображение тканей, поглощаю-
щих примерно одинаково количество излучения, применяют искусственное контра-
стирование. С этой целью в организм вводят вещества, которые поглощают больше
или, наоборот, меньше рентгеновского излучения, чем мягкие ткани, и тем самым
создают достаточный контраст с исследуемыми органами. Вещества, задерживающие
больше излучения, чем мягкие ткани, называют рентгенопозитивными. Они созданы
на основе тяжелых элементов — бария или йода. В качестве же рентгенонегатив-
ных контрастных веществ используют газы — воздух, закись азота, углекислый газ.
Основные требования к рентеноконтрастным веществам очевидны: создание высокой
контрастности изображения, безвредность при введении в организм больного, бы-
строе выведение из организма.
Для контрастирования органов используют два принципиально различных спо-
соба. Один из них заключается в прямом механическом введении контрастного ве-
щества в полость органа: в пищевод, желудок, кишечник, слезные или слюнные про-
токи, желчные пути, полость матки, кровеносные сосуды или полости сердца. Второй
способ контрастирования основан на способности некоторых органов поглощать из
крови введенное в нее контрастное вещество, концентрировать и выделять его. Этот
принцип — концентрации и выведения — используют при рентгенологическом ис-
следовании мочевыделительной системы.
61
В рентгенологической практике применяют следующие контрастные средства.
Препараты сульфата бария (BaSOJ. Водная взвесь сульфата бария — основной
препарат для исследования пищеварительного канала. Сульфат бария нерастворим
в воде и пищеварительных соках, безвреден. Его применяют в виде суспензии в кон-
центрации 1:1 или более высокой — до 5:1. Для придания препарату дополнитель-
ных свойств (замедление оседания твердых частиц бария, повышение прилипаемости
к слизистой оболочке) в водную взвесь добавляют химически активные вещества (та-
нин, цитрат натрия, сорбит и др.), для увеличения вязкости — желатин, пищевую цел-
люлозу. Существуют готовые официнальные препараты сульфата бария, отвечающие
всем перечисленным требованиям, например отечественный препарат «Бар-ВИПС».
Йодсодержащие растворы органических соединений. Это большая группа ор-
ганических препаратов, представляющих собою главным образом производные не-
которых ароматических кислот — бензойной, адипиновой, фенилпропионовой и др.
Их используют для контрастирования кровеносных сосудов и полостей сердца. Эти
препараты выделяются через мочевыводящую систему, поэтому их применяют также
для исследования чашечно-лоханочного комплекса почек, мочеточников и мочевого
пузыря.
Иодсодержащие препараты делят на две большие группы — ионные (высокоосмо-
лярные — их осмолярность при 37 °C около 2000мосмомоль/кг Н,О) и неионные (низ-
коосмолярные — их осмолярность при 37 °C 600—800 мосмомоль/кг Н,О). К группе
ионных препаратов относят урографин, неионных — омнипак, ультравист, оптирей,
а также визипак, который имеет такую же осмолярность при 37 °C (290 мосмомоль/кг
Н2О), как и кровь (300 мосмомоль/кг Н,О), т. е. является изоосмолярным.
Все йодсодержащие препараты, особенно ионные, могут вызывать аллерги-
ческие реакции и оказывать токсическое воздействие на организм. Общие аллер-
гические проявления наблюдаются со стороны кожи и слизистых оболочек (конъ-
юнктивит, ринит, крапивница, отек слизистой оболочки гортани, бронхов, трахеи),
сердечно-сосудистой системы (снижение кровяного давления, коллапс), централь-
ной нервной системы (судороги, иногда параличи), почек (нарушение выделитель-
ной функции). Указанные реакции обычно преходящие, но могут достигать высокой
степени выраженности и даже привести к смерти. В связи с этим при выполнении
рентгеноконтрастных исследований перед введением в кровь йодсодержащих пре-
паратов, особенно высокоосмолярных ионных, необходимо провести биологиче-
скую пробу: осторожно вводят 1 мл рентгеноконтрастного препарата внутривенно
и в течение 2—3 мин внимательно наблюдают за состоянием больного. В случае
отсутствия аллергической реакции вводят основную дозу, которая при разных ис-
следованиях варьирует от 20 до 200 мл.
При введении йодсодержащих препаратов наиболее часто поражаются почки.
Именно мочевыводящая система человека принимает основной удар при рентгено-
контрастных исследованиях. Иногда через несколько часов после введения рентге-
ноконтрастных препаратов, особенно в большом количестве, возникает недостаточ-
ность почек — контрастиндуцированная нефропатия.
При малейших признаках реакции на введение пробной дозы рентгеноконтраст-
ного препарата исследование прекращают. С большой осторожностью проводят рент-
геноконтрастные исследования лицам с аллергическими заболеваниями: бронхиаль-
ной астмой, сенной лихорадкой, аллергическим назофарингитом, а также с сахарным
диабетом и особенно с заболеваниями почек. В рентгеновском кабинете всегда хранят
средства для предотвращения и устранения аллергических и токсических реакций.
Еще раз подчеркнем, что благодаря введению в клиническую практику ионных кон-
трастных препаратов значительно уменьшились частота возникновения и выражен-
ность неблагоприятных реакций.
62
Газы (закись азота, углекислый газ, воздух). Наиболее часто газообразующие ве-
щества применяют при исследовании пищеварительного канала.
В некоторых случаях рентгенологическое исследование проводят с двумя рентге-
ноконтрастными веществами — рентгенопозитивным и рентгенонегативным. Это так
называемое двойное контрастирование. Чаще такой прием используют в гастроэнте-
рологии: при исследовании пищеварительного канала одновременно вводят сульфат
бария и воздух.
Список литературы
Сергеев П. В., Поляков Ю. А., Юдин А. Л., Шимановский Н. Л. Контрастные средства. — М.:
Известия, 2007. — 498 с.
1.3. Рентгенография
Рентгенография (рентгеновская съемка) — способ рентгенологического ис-
следования, при котором фиксированное рентгеновское изображение объекта
получают на твердом носителе, в нашей стране в большинстве случаев на рент-
геновской пленке. За рубежом рентгеновскую пленку не применяют: она усту-
пила место цифровой беспленочной рентгенографии (см. далее). Рентгеновское
изображение, получаемое на рентгеновской пленке, называют аналоговым. Оно
становится видимым после фотообработки пленки. В цифровых рентгеновских
аппаратах это изображение может быть получено на экране дисплея и зафиксиро-
вано на мультиформатной пленке или бумаге. Получаемые при этом изображения
называют цифровыми.
Пленочную рентгенографию выполняют либо на универсальном рентгеновском
аппарате, либо на специальном штативе, предназначенном только для этого вида ис-
следования. Исследуемая часть тела располагается между рентгеновским излучате-
лем и кассетой (рис. 6). Внутренние стенки кассеты покрыты усиливающими экрана-
ми, между которыми и помещают рентгеновскую пленку.
Усиливающие экраны содержат люминофор, который под действием рентгенов-
ского излучения светится и,
воздействуя таким образом на
пленку, усиливает его фото-
химический эффект. Основное
назначение усиливающих экра-
нов — уменьшить экспозицию,
а значит, и радиационное облу-
чение пациента.
В зависимости от назначе-
ния усиливающие экраны делят
на стандартные, мелкозерни-
стые и скоростные. У мелко-
зернистых экранов мелкое зер-
но люминофора, пониженная
светоотдача, но очень высокое
пространственное разрешение,
поэтому их применяют глав-
ным образом в остеологии.
У скоростных экранов крупные
зерна люминофора, они харак-
Рис. 6. Выполнение рентгенографии.
63
теризуются высокой светоотдачей, но пониженным разрешением. Эти экраны исполь-
зуют при проведении рентгенологических исследований у детей и беременных, когда
их необходимо выполнять по строгим показаниям (например, при подозрении на ту-
беркулез легких).
Исследуемую часть тела помещают максимально близко к кассете, чтобы умень-
шить проекционное искажение (в основном увеличение), которое возникает из-за рас-
ходящегося характера пучка рентгеновских лучей.
Рентгенографию производят в различных проекциях и положениях больного.
Проекции съемки — это взаиморасположение рентгеновского излучателя, пациента и
приемника излучения. Излучатель устанавливают так, чтобы центральный пучок про-
ходил через центр исследуемой части тела. Проекции могут быть прямыми (передние
и задние), боковыми, косыми, аксиальными (осевые) и специальными. В некоторых
случаях, например при исследовании височной кости, применяют наклонное положе-
ние излучателя. Положение больного при рентгенологическом исследовании может
быть вертикальным (ортопозиция), горизонтальным (лежа на спине или животе), ле-
жа на боку (латеропозиция). Съемка в разных положениях позволяет оценить сме-
щаемость органов и выявить некоторые важные диагностические признаки, например
растекание жидкости в плевральной полости или наличие уровней жидкости в петлях
кишечника. Проекции съемки и положения больного, используемые в рентгенодиаг-
ностике, представлены в специальных атласах, которые должны быть в каждом рент-
геновском кабинете.
Снимок части тела (голова, таз и др.) или целого органа (легкие, желудок)
называют обзорным. Снимки с изображением интересующей врача части органа
в проекции, оптимальной для исследования той или иной детали, именуют при-
цельными. Их нередко производит сам врач под контролем просвечивания. Сним-
ки могут быть одиночными или серийными. Серия может состоять из 3—5 рент-
генограмм, на которых зафиксированы разные состояния органа (например, пери-
стальтика желудка).
Из вариантов рентгенографии заслуживает упоминания съемка с прямым увели-
чением изображения, которого обычно достигают, отодвигая рентгеновскую кассету
на 20—30 см от объекта съемки. В результате этого на рентгенограмме получается
изображение мелких деталей, не различимых на обычных снимках. Эту технологию
можно использовать только при наличии специальных трубок, в которых фокусное
пятно имеет очень небольшие размеры — 0,1—0,3 мм2. Для исследования костно-су-
ставной системы оптимальным считается увеличение в 5—7 раз.
На рентгенограммах можно получить изображение любой части тела. Некоторые
органы (кости, сердце, легкие) хорошо различимы на снимках благодаря естествен-
ной контрастности. Другие органы (бронхи, сосуды, желчные протоки, полости серд-
ца, желудок, кишечник) достаточно четко отображаются только после их искусствен-
ного контрастирования. В любом случае рентгенологическая картина формируется
из светлых и темных участков. Почернение рентгеновской пленки, как и фотопленки,
происходит вследствие восстановления металлического серебра в ее экспонирован-
ном эмульсионном слое. Для этого пленку подвергают химической и физической об-
работке: проявляют, фиксируют, промывают, сушат. В современных рентгеновских
кабинетах весь процесс обработки пленки автоматизирован благодаря наличию про-
явочных машин. Применение микропроцессорной техники, высокой температуры
и быстродействующих химических реактивов позволяет уменьшить время получения
рентгенограммы до 45—90 с.
Каждый луч при прохождении через тело человека пересекает не одну точку,
а огромное количество точек, расположенных как на поверхности, так и в глубине
тканей. Следовательно, каждой точке на снимке соответствует множество точек на
64
объекте, которые проецируются друг на друга,
поэтому рентгеновское изображение является
суммационным, плоскостным. Это обстоятель-
ство приводит к потере изображения многих
элементов объекта, поскольку изображение
одних деталей накладывается на тень других
(рис. 7). Из этого вытекает основное правило
рентгенологического исследования: рентге-
нограммы любой части тела (органа) должны
быть произведены как минимум в двух, пред-
почтительно взаимно перпендикулярных, про-
екциях — прямой и боковой. В дополнение к
Рис. 7. Различные виды суммации (1—3)
и вычитания (4) теней на рентгенограмме
(схема).
ним могут быть выполнены снимки в косых и аксиальных (осевые) проекциях.
Рентгенографию применяют повсеместно. Она проста и необременительна для
пациента и может быть выполнена во всех лечебных учреждениях. Снимки можно
производить в стационарном рентгеновском кабинете, палате, операционной, реа-
нимационном отделении. При правильном выборе технических условий на снимке
отображаются мелкие анатомические детали. Рентгенограмма — документ, ко-
торый можно хранить продолжительное время, использовать для сопоставления
с рентгенограммами, получаемыми при повторных исследованиях, и предъявлять
для обсуждения неограниченному числу специалистов. Рентгенограмма также яв-
ляется важным юридическим документом в судебной медицине, экспертизе нетру-
доспособности и при определении готовности к военной службе, а также в крими-
налистике.
Показания к проведению рентгенографии весьма широки, но в каждом конкрет-
ном случае должны быть обоснованы, так как рентгенологическое исследование со-
пряжено с лучевой нагрузкой. Относительными противопоказаниями служат крайне
тяжелое состояние или сильное возбуждение больного, а также острые состояния,
при которых требуется экстренная хирургическая помощь (например, кровотечение
из крупного сосуда, открытый пневмоторакс).
Гимн рентгенограмме
Она тонка, стройна, ее скелет
Из хрупких кальция соединений
Лучей катодных всепроникновеньем
Воссоздан здесь. Рентгеновский портрет
Рисует гармоничность позвонков,
Стряхнувших эпидермиса покров.
И в дымке очертаний плоти слабой
Я вижу сердца трепетный овал;
Твою улыбку взор дорисовал,
И я шепчу: «Любимая, я раб твой.
О, жемчуг рта! О, полутеней гамма!
Любовь и страсть моя, рентгенограмма».
Лоренс Рассел
Список литературы
Бонтрагер К. Л. Руководство по рентгенографии с рентгеноанатомическим атласом укла-
док. — М.: ИНТЕЛМЕДТЕХНИКА. 2005. — 648 с.
Лучевая анатомия: Учебное пособие для медвузов / М. В. Бабаев и др.: под обшей редакцией
А. В. Кондрашова. — Ростов н/Д: Феникс, 2009. — 342 с.
65
1.4. Цифровая рентгенография
Прогресс компьютерной техники открыл возможность разработки дигитальных
(цифровых) способов получения рентгеновского изображения (от англ, digit —
цифра). Для этих способов характерно представление рентгеновского изображе-
ния в цифровом варианте.
Единицей цифрового изображения на рентгенограмме, как и всех других цифро-
вых изображений в лучевой диагностике, является пиксель (иногда говорят пик-
сел). Пиксель (от англ, picture cell — буквенный элемент изображений) — это
наименьший элемент двухмерного цифрового изображения в растровой графике.
Пикселем обозначают также элемент светочувствительной матрицы или экрана
дисплея. Растровое компьютерное изображение (рис. 8) состоит из пикселей, рас-
положенных в виде строк и столбцов. Каждый пиксель растрового изображения ха-
рактеризуется цветом, яркостью и прозрачностью. Чем больше пикселей на единицу
площади содержит изображение, тем оно более детальное. Максимальная детализа-
ция растрового изображения задаётся при его создании и не может быть увеличена.
Обычно матрица рентгеновского изображения составляет 1024 х 768 или 2048 х 2560
(при более высоком качестве) точек.
Важной характеристикой растрового изображения является глубина пикселя, т. е.
количество содержащихся в нем единиц памяти — бит. Бит (от англ, binary digit,
также игра слов: англ, bit — немного) — единица измерения информации, яв-
ляется одним двоичным разрядом в двоичной системе исчисления, т. е. может
принимать значение 0 или 1. Восемь битов составляют 1 байт, в нем можно зако-
дировать значение одного символа (цифры, буквы) из 256 возможных. 1024 байта
составляют 1 килобайт (кбайт). Один мегабайт (Мбайт) равен 1024 кбайт, 1 ги-
габайт (Гбайт) — 1024 Мбайт. Байт (от англ, byte) — единица хранения и об-
работки цифровой информации, а его производные — килобайт, мегабайт и гига-
байт — единицами-носителями.
Величина матрицы и глубина пикселя являются решающими факторами, формиру-
ющими качество рентгеновского изображения: чем мельче матрица, тем лучше раз-
решающая способность метода и выше качество изображения (рис. 9), чем больше
глубина пикселя, тем большее число градаций серого цвета передает рентгенов-
ский образ, а значит, лучше визуализируются мелкие детали объекта. Так, 8-бит-
ный пиксель позволяет получать 256 градаций серого цвета, 10-битный — 1024,
12-битный — 4096, 14-битный — 16 384 градаций. Отметим, что при цифровой
рентгенографии, как правило, используют пиксели глубиной 10—14 бит.
Цифровые рентгеновские изображения формируют с помощью различных
устройств (рис. 10). Соответственно им различают следующие системы цифро-
вой рентгенографии: «экран — оптика — ПЗС-матрица», «экран — УРИ — ПЗС-
матрица», «матричный приемник», «запоминающий люминофор), «цифровая
сканирующая линейка».
В системах «экран — оптика — ПЗС-матрица» (см. рис. 10, а) элементом, вос-
принимающим рентгеновское изображение, является флюоресцентный экран. Возни-
кающее на нем видимое изображение с помощью светооптического узла (объектив)
передается на ПЗС-матрицу. ПЗС-матрица (сокр. от «прибор с зарядовой связью»),
или CCD-матрица (сокр. от англ. CCD — «Charge-CoupledDevice»), — специализиро-
ванная аналоговая интегральная микросхема, состоящая из светочувствительных фо-
тодиодов, выполненная на основе кремния. Ее размер обычно составляет 25 х 25 мм.
66
Рис. 8. Матрица рентгенов-
ского изображения грудной по-
лости
Полученный на выходе ПЗС-матрицы аналоговый сигнал
передается на аналого-цифровой преобразователь (АЦП).
В нем все электрические сигналы, несущие информацию
об исследуемом объекте, превращаются в череду цифр.
Иными словами, создается цифровой образ объекта. За-
тем цифровая информация поступает в компьютер, где
обрабатывается по заранее составленным программам.
Программу выбирает врач, исходя из задач исследования.
По существу подобная схема цифрового рентгеновского
аппарата напоминает современную цифровую фотокаме-
ру и действует по такому же принципу.
В системах «экран — УРИ — ПЗС-матрица»
(см. рис. 10, б) сохраняется тот же принцип: изображение
с флюоресцентного экрана передается на ПЗС-матрицу,
но только не через объектив, а с помощью усилителя
рентгеновского изображения (УРИ). Этот электронный
комплекс значительно увеличивает эффективность передачи светового изображе-
ния с флюоресцентного экрана на воспринимающий элемент (ПЗС-матрицу) и тем
самым способствует повышению эффективности регистрации рентгеновского изо-
бражения в целом.
Цифровая рентгенографическая система «матричный приемник» (см. рис. 10, в)
является самым современным и перспективным видом цифровой рентгенографии.
В этой системе элементом, воспринимающим рентгеновское излучение, прошедшее
через тело пациента, является плоский детектор, выполненный из йодида цезия, ак-
тивированного таллием. Его размер 43 х 43 см, т. е. такой же, как размер стандарт-
ной рентгеновской кассеты. С этим экраном в непосредственном контакте находится
светочувствительная матрица на фотодиодах из аморфного кремния. В матрице воз-
никает аналоговый электрический сигнал, который далее следует по обычному пути:
АЦП — компьютер. Плоский детектор другого типа, работающий по описанной ранее
схеме, изготавливают на основе матрицы тонкопленочных полевых транзисторов, по-
крытых аморфным селеном. Еще раз напомним, что рентгенография с использовани-
ехМ плоских матричных детекторов является самой прогрессивной цифровой техноло-
гией, на которой в недалеком будущем будет базироваться вся рентгенодиагностика.
Этот метод иногда обозначают как ddR (от англ, direct digital Radiography — прямая
цифровая радиография).
В системах «запоминающий люминофор» (см. рис. 10, г) в качестве последнего
используют тонкие люминесцентные пластины, изготавливаемые из фторида бария,
Рис. 9. Взаимоотношение размера .матрицы и структуры изображения. Мезкая матрица (16*16 пиксе-
leiij пчше передает форму объекта, чем более крупная (8*8 и 4*4 пиксезей).
67
Рис. 10. Основные виды цифровых рентгенографических систем.
а — «экран—оптика—ПЗС-матрица»; б — «экран—УРИ—ПЗС-матрица»; в — матричный приемник; г — «за-
поминающий» люминофор; д — сканирующая линейка.
ФЭ — флюоресцентный экран; ПЗС-матрица — прибор с зарядовой связью; АЦП — аналого-цифро-
вой преобразователь; УРИ — усилитель рентгеновского изображения; МП — матричный приемник;
ЗЛ — «запоминающий» люминофор; ФЭУ — фотоэлектронный умножитель; СЛ — сканирующая линейка;
ФД — фотодиод; МПК — многопроволочная пропорциональная камера.
68
Рис. 11. Цифровой рентгеновский аппарат.
Рис. 12. Система CR фирмы «Agfa» для
работы с кассетами, имеющими "запо-
минающий " люминофор.
активированного европием. Размеры этих пластин такие же, как и размеры стандарт-
ных рентгеновских кассет. При рентгенографии они экспонируются на обычных ана-
логовых рентгеновских аппаратах. Пространственный рентгеновский образ воспри-
нимается запоминающей люминесцентной пластиной, способной сохранять скрытое
в ней изображение в течение нескольких минут. Затем эта пластина сканируется спе-
циальным лазерным устройством, а возникающий при этом световой поток преоб-
разуется в цифровой сигнал. Этот метод называют иногда технологией фотости.му-
лируемого люминофора. Еще одно его название — CR-система (от англ. Computer
Radiography — компьютерная радиография). Образно говоря, CR-системы предназна-
чены для того, чтобы перевести на «цифру» все уже имеющееся в лечебных учрежде-
ниях аналоговое рентгеновское оборудование.
В системах «цифровая сканирующая линейка» (см. рис. 10, д) используют технику
сканирования объекта. Через него пропускают движущийся узкий пучок рентгеновских
лучей, т. е. последовательно «просвечивают» все отделы объекта. В качестве такой чув-
ствительной линейки используют многопроводные пропорциональные камеры либо
наборы фотодиодов, сочлененные с люминофором. Прошедшее через объект и заре-
гистрированное детектором рентгеновское излучение преобразуется в электрический
сигнал, который после оцифровки в АЦП передается на компьютер для последующей
обработки. Подобные системы используют только в цифровой флюорографии.
На рис. 11 изображен цифровой рентгеновский аппарат, а на рис. 12 — CR-сис-
тема для работы с кассетами из «запоминающего люминофора».
Зафиксированное в памяти компьютера цифровое изображение может быть в лю-
бое время вызвано на дисплей и проанализировано либо передано по локальной ком-
пьютерной сети или через Всемирную паутину www. Общую структуру цифровой
рентгенографии и взаимоотношение ее с различными модулями и вычислительными
сетями иллюстрирует рис. 13.
Для того чтобы получить цифровое изображение из уже имеющегося на анало-
говых рентгенограммах, применяют специальные транспарентные сканеры с повы-
шенной светимостью люминесцентного источника (D > 2,5). Таким способом удает-
69
Рис. 13. С 'хема комплекса для цифровой рентгенографии.
ся «осовременить» архив, переведя его в цифровые формы на магнитные носители.
«Оцифровать» архив аналоговых рентгенограмм можно также с помощью цифровой
фотокамеры. При этом рентгенограммы устанавливают на негатоскоп — специаль-
ное устройство для просмотра рентгенограмм.
Независимо от вида цифровой рентгенографии полученное при ее проведении
окончательное изображение сохраняется на различных магнитных носителях (дис-
кеты, жесткие диски, магнитные ленты) либо в виде твердой копии (воспроизводится
с помощью мультиформатной камеры на специальной фотопленке), либо на писчей
бумаге (воспроизводится с помощью лазерного принтера).
К достоинствам цифровой рентгенографии относят высокое качество изобра-
жения, пониженная лучевая нагрузка и возможность сохранять изображения на
магнитных носителях со всеми вытекающими из этого последствиями: удобное
хранение, возможность создания упорядоченных архивов с оперативным досту-
пом к данным и передачей изображения на расстояние — как внутри больницы,
так и за ее пределы.
70
Рис. 14. Рабочая станция (АРМрентгенолога) компании «Siemens».
Наличие электронного образа в виде цифрового ряда позволяет, используя ком-
пьютер, производить так называемую постпроцессорную обработку изображения’.
регулировать яркость и контрастность изображения, проводить его гармонизацию,
выделять «зоны интереса» для последующего анализа, определить линейные размеры
и площадь интересующей области на снимке и др.
Для работы с цифровыми рентгеновскими изображениями требуется специаль-
ный компьютерный комплекс — автоматизированное рабочее место рентгенолога.
Автоматизированное рабочее место (АРМ) — программно-технический ком-
плекс, предназначенный для выполнения, обработки, хранения, представления
и передачи цифровых рентгеновских изображений. Существует другое название
АРМ — «рабочая станция».
Рабочие станции, или АРМ, в настоящее время являются неотъемлемой ча-
стью компьютеризованных рабочих мест не только медицинского работника, но
и представителей многих других специальностей: инженера, менеджера, музы-
канта, дизайнера и пр. Они являются также терминалом для работы в компьютер-
ных сетях.
В современных рентгеновских цифровых комплексах, как правило, имеются два
АРМ — для рентгенолаборанта и врача. С автоматизированного рабочего места
рентгенолаборанта осуществляют ввод данных о пациенте, управление рентгенов-
ским аппаратом, регистрацию рентгеновских изображений и другой необходимой ин-
формации, организацию хранения полученных данных и, при необходимости, пред-
ставление этих данных в виде твердых копий.
Автоматизированное рабочее место рентгенолога устроено более сложно
(рис. 14). В его структуру входит мощный высокопроизводительный компьютер со
специальным видеотрактом, монитор больших размеров с высокой разрешающей
способностью, развитая система ввода-вывода информации, средства для изготов-
ления твердых копий рентгеновских изображений, а также системное и специализи-
рованное программное обеспечение. По понятным соображениям, АРМ рентгено-
71
лога должно иметь интерфейс для подключения к локальной вычислительной сети
и Интернету.
АРМ рентгенолога позволяет проводить постпроцессорную обработку изобра-
жений: осуществлять оптимизацию изображений по функциям контрастности и яр-
кости, их гармонизацию, устранять неоднородность рентгенологической картины,
проводить различные измерения, выделять «зоны интереса» и обрабатывать их по
заданным программам, работать с широким спектром форматов по представлению
данных (увеличения, линзы, мультиэкрана) и, конечно, оформлять врачебные заклю-
чения. АРМ оснащены системой компенсации изображений, которая позволяет одно-
временно с обеспечением высокого качества визуализировать ткани различной плот-
ности. Важным назначением АРМ является использование его в качестве терминала
при работе в сетях.
В качестве источников твердых носителей в рентгенодиагностике применяют
мультиформатные лазерные камеры, термопринтеры, лазерные принтеры с разреше-
нием 600 pdi (точек на дюйм), что составляет 24 линии на 1 мм.
Последнее достижение в информационном обеспечении АРМ рентгенолога —
программа CAD (Computer-Aided Diagnosis — компьютерная помощь в диагно-
стике). Эта система может быть обозначена как компьютерная помощь в диа-
гностике заболевания на основе построения вероятностных моделей типичных
рентгенологических образов.
Система CAD строится на трех базовых принципах: выделение и усиление
патологических изменений на рентгенограмме; математическая оценка фор-
мы, контрастности и размеров найденных очагов патологии; разделение вы-
явленных изменений на норму и патологию. Возникла и развивается новая
технология CAD — использование для ее реализации внешних компьютерных
ресурсов, установленных на мощных серверах (так называемые облачные тех-
нологии).
Система CAD ни в коем случае не ставит диагноз и не подменяет врача. Она
лишь его умный компьютерный помощник. Ее метко характеризуют как «вторичное
компьютерное мнение» в медицинской диагностике. Наиболее широко систему CAD
используют в рентгенодиагностике заболеваний молочной железы, легких и стено-
зирующих поражений сосудов. Эту систему применяют не только в рентгенологии,
но и в других разделах лучевой диагностики: ультрасонографии, радионуклидной
сцинтиграфии и магнитно-резонансной томографии. Отметим также, что эту систему
начинают широко использовать также в проектировании, дизайне, инженерном моде-
лировании.
В настоящее время наиболее перспектиными направлениями использования циф-
ровой рентгенографии в клинике являются:
• пульмонология;
• маммология;
• диагностика заболеваний и повреждений опорно-двигательной системы.
Список литературы
Герасимов А. //. Медицинская информатика: Учебное пособие для медвузов. — М.: Мед. ин-
форм. агентство, 2008. — 321 с.
Зеликмаи XL И. Цифровые системы в медицинской рентгенодиагностике. — М.: Медицина,
2007. — 208 с.
Краткий атлас по цифровой рентгенографии: Учебное пособие / А. Ю. Васильев, Е. А. Кулю-
шина, Н. С. Серова и др. — М.: ГЭОТАР-Медиа, 2008. — 84 с.
72
1.5. Рентгеноскопия
Рентгеноскопия (рентгеновское просвечивание, флюороскопия) — метод
рентгенологического исследования, при котором изображение объекта получа-
ют на экране монитора. Рентгеноскопию выполняют с помощью УРИ, в состав
которого входят рентгеновский электронно-оптический преобразователь (РЭОП)
и замкнутая телевизионная система.
РЭОП представляет собой вакуумную трубку, внутри которой с одной стороны
расположен рентгеновский флюоресцентный экран, а с противоположной — катодно-
люминесцирующий экран, между ними — электрическое ускоряющее поле с разно-
стью потенциалов около 25 кВ (рис. 15). Световой образ, возникающий при просвечи-
вании на флюоресцентном экране, на фотокатоде превращается в поток электронов.
Под воздействием ускоряющего поля и в результате фокусировки (повышение плот-
ности потока) энергия электронов значительно, в несколько тысяч раз, возрастает. По-
падая на катодно-люминесцентный экран, поток электронов создает на нем видимое,
аналогичное исходному, но очень яркое изображение, которое через систему зеркал
и линз передается на телевизионную трубку — видикон. Возникающие в ней электри-
ческие сигналы поступают в блок телевизионного канала, а затем — на экран дисплея.
При необходимости изображение можно фиксировать с помощью видеомагнитофона.
Таким образом, в УРИ осуществляется такая цепочка преобразования образа ис-
следуемого объекта: рентгеновский — световой — электронный (на этом этапе про-
исходит усиление сигнала) — вновь световой — электронный (здесь возможно ис-
правление некоторых характеристик образа) — вновь световой.
Следует отметить один принципиально важный момент. В настоящее время
рентгеновские аппараты без УРИ уже не выпускают, и проведение так называемой
обычной рентгеноскопии, т. е. исследования с помощью только светящегося в тем-
ноте флюоресцентного экрана, что в России пока еще отнюдь не редкость, допусти-
мо лишь в исключительных случаях. В детской практике рентгеноскопию без УРИ
проводить нельзя.
Любому рентгеноскопическому
исследованию свойствен ряд недо-
статков, из-за которых сужается сфе-
ра его применения. Во-первых, при
этом исследовании лучевая нагрузка
достаточно высока, намного выше,
чем при рентгенографии. Во-вторых,
пространственное разрешение мето-
да, т. е. возможность выявлять мелкие
детали в рентгенологической картине,
довольно низкое. Вследствие этого
некоторые патологические состояния
легких могут остаться незамеченны-
ми, например милиарный туберкулез
или карциноматоз легких, лимфанги-
ит, некоторые поражения, обуслов-
ленные воздействием пыли, и др.
Цифровая рентгеноскопия лише-
на многих из перечисленных недо-
статков этого метода исследования.
Рис. 15. Рентгеновский электронно-оптический преоб-
разоватезь (схема).
1 — колба; 2 — входной экран: 3 - фотокатод; 4 — выход-
ной жран; 5 — фокусирующий электрод; 6 — основной
анод; 7 — дополнительный анод.
73
Суть ее состоит в том, что рентгеновское изображение, получаемое с УРИ или пло-
ского матричного детектора, оцифровывается и передается в режиме реального вре-
мени на экран монитора. Для снижения лучевой нагрузки цифровую рентгеноскопию
выполняют в импульсном режиме: аппарат включают в точно заданные периоды кар-
диоцикла на короткое время, которое задается электрокардиограммой. Визуальные
качества изображения при этом не ухудшаются.
У цифровой рентгеноскопии много достоинств: высокое качество изображения;
низкая лучевая нагрузка; возможность проводить в режиме реального времени
манипуляции с изображениями, например вычитание или сложение отдельных
кадров; определять оптическую плотность отдельных участков изображения, т. е.
выполнять денситометрию в режиме реального времени; увеличивать отдельные
участки изображения для их детального изучения; получать качественные функ-
циональные изображения органов с динамическими цифровыми параметрами.
При цифровой рентгеноскопии применяют матрицу с 8-битным пикселем, кото-
рый имеет 256 градаций серого цвета. Используя при рентгеноскопии окно в этой
шкале различной ширины и меняя его месторасположение, рентгенолог может изу-
чать на экране монитора внутренние органы человека различной плотности.
В настоящее время в диагностике круг задач, решаемых с помощью рентгеноско-
пии, может быть сведен к следующему:
• контроль за заполнением органов пациента контрастным веществом, например
при исследовании пищеварительного канала;
• контроль за проведением инструментов (катетеры, иглы и др.) при выполнении инва-
зивных рентгенологических процедур, в частности катетеризации сердца и сосудов;
• оценка функциональной активности органов или выявление функциональных сим-
птомов заболевания, например ограничения подвижности диафрагмы, у больных,
которым ультразвуковое исследование по каким-либо причинам не может быть вы-
полнено.
1.6. Флюорография
Флюорография — метод проверочного рентгенологического исследования органов
грудной полости. Существуют два способа получения флюорографического изобра-
жения. При использовании аналогового метода рентгеновское изображение получа-
ют путем фотографирования специальной фотокамерой с флюоресцентного экрана.
В случае применения цифрового метода изображение формируется либо при скани-
ровании поля визуализации линейным детектором, либо посредством регистрации
изображения с помощью ПЗС-матрицы, установленной на выходе РЭОП, при этом
изображение фиксируется в четырех заданных участках грудной полости, а затем с
помощью программы «сшивается» в единый образ грудной полости. Цифровой ме-
тод флюорографии имеет существенные преимущества перед аналоговым, основ-
ными из которых являются: низкая лучевая нагрузка, высокое качество изображения
и цифровой характер всей получаемой и используемой информации.
Важнейшим качеством флюорографии, обусловленным низкой стоимостью, явля-
ется возможность проводить с ее помощью массовые проверочные (скрининговые) ис-
следования, в первую очередь с целью выявления туберкулеза легких. Это и определило
место флюорографии в рентгенодиагностике, а если брать шире, то и во всей медицине.
При пленочной флюорографии уменьшенные рентгеновские снимки получают
на специальном рентгеновском аппарате — флюорографе. В этом аппарате имеются
74
Рис. 16. Получение пленочных флюорограмм (схема).
I — излучатель; 2 — флюоресцентный экран; 3 —линзо-
вая оптика; 4 — фотокамера.
Рис. 17. Цифровой флюорограф «Проскан».
флюоресцентный экран и механизм автоматического перемещения рулонной пленки.
Фотографирование изображения осуществляют с помощью фотокамеры на рулонную
ленту, получая кадры размером НО х ПО или 100 х 100 мм (рис. 16). Экспониро-
ванную и проявленную рулонную пленку просматривают на специальном приспосо-
блении — флюороскопе. Для повышения надежности метода принято производить
«двойной слепой просмотр» — двумя рентгенологами, каждый из которых не знает
результаты, полученные другим.
Шагом вперед явилась разработка цифровой флюорографии (рис. 17). По принци-
пу получения рентгеновского изображения различают три основных типа цифровых
флюорографических систем:
• системы на базе УРИ (в одну цифровую рентгенограмму органов грудной полости
математически «сшиваются» четыре фрагмента изображения, полученного с по-
мощью УРИ);
• системы на базе ПЗС-матриц (используют одну или несколько ПЗС-матриц, пе-
реводящих световое аналоговое изображение на люминесцентном экране в циф-
ровое);
• системы сканирующего типа (используют газовые или твердотельные полупрово-
дниковые линейки детекторов, в которых энергия рентгеновских квантов превра-
щается в электрические сигналы, которые записываются в математическом виде
при движении линейки и «сшиваются» в единое изображение в компьютере).
К преимуществам цифровой флюорографии относится значительно более низкая
(в 20 раз и более) лучевая нагрузка по сравнению с нагрузкой при пленочной
флюорографии. Кроме того, цифровая флюорография обладает всеми достоин-
ствами цифрового рентгеновского изображения: его можно обрабатывать на ком-
пьютере, меняя яркость и контрастность, проводить гармонизацию изображения
и передавать его на расстояние. Важным положительным качеством цифровой
флюорографии является электронное архивирование цифровых изображений на
магнитных или оптических носителях, что значительно упрощает организацию
скрининговых исследований.
В нашей стране флюорографию в качестве метода рентгенологического исследо-
вания органов грудной полости применяют как составную часть комплексной про-
75
граммы раннего выявления туберкулеза легких. Естественно, попутно обнаруживают
и другие легочные заболевания, в первую очередь онкологические. Однако вследствие
невысокой чувствительности и специфичности метода было много противников его ис-
пользования. За рубежом пошли по другому пути — пути развития альтернативных ме-
тодов диагностики туберкулеза, в частности цитологического исследования мокроты.
К недостаткам флюорографии как массового проверочного исследования следует от-
нести достаточно высокую стоимость флюорографических исследований в масштабах
страны и определенную лучевую нагрузку на популяцию в целом. (Не путать с радио-
биологическим воздействием на отдельного индивидуума!) Оно невелико и опасности
для здоровья обследуемого не представляет. К тому же при флюорографии используют
простейшие меры радиационной защиты (передник для защиты гонад и костей таза).
Несмотря на ряд недостатков флюорографии, в нашей стране она является основ-
ным методом раннего распознавания туберкулеза. В соответствии с существую-
щими положениями и регламентациями флюорографию проводят не поголовно,
а дифференцированно, ограниченной категории лиц из группы высокого риска
развития легочных заболеваний, с учетом местных условий, в первую очередь
эпидемиологической обстановки по туберкулезу, но обязательно по достижении
15-летнего возраста. Всем лицам, относимым к так называемой декретирован-
ной группе (работники лечебных учреждений, детских дошкольных учреждений
и школ, учреждений общественного питания и др.), флюорографию проводят
обязательно не реже 1 раза в год.
К декретированным группам относят также: эпидемиологические группы риска
(группы населения, подлежащие обязательным профилактическим осмотрам в
связи с профессией; взрослое семейное окружение новорожденных; лица, про-
живающие в общежитиях); социальные группы риска (лица, освобожденные из
исправительных трудовых учреждений; мигранты, беженцы, лица без определен-
ного места жительства); медицинские группы риска (больные с хроническими
неспецифическими болезнями органов дыхания, сахарным диабетом, язвенной
болезнью, лица, получающие кортикостероидные и цитостатические препараты).
1.7. Линейная томография
I Линейная томография (от греч. tomos — слой) — метод послойного рентгено-
логического исследования.
На обычной рентгенограмме получают суммационное изображение всей толщи
исследуемой части тела. Изображение одних анатомических структур частично или
полностью накладывается на изображение других. Вследствие этого теряется очень
много важных структурных элементов органов. Линейная томография служит для по-
лучения изолированного изображения структур, расположенных в одной плоскости,
т. е. как бы для расчленения суммационного изображения на составляющие его изо-
бражения отдельных слоев объекта.
Эффект томографии достигается благодаря непрерывному движению во время
съемки двух из трех компонентов рентгеновской системы «излучатель — пациент —
пленка». Чаще всего перемещаются излучатель и пленка, в то время как пациент
остается неподвижным, при этом излучатель и пленка двигаются по прямой линии
в противоположных направлениях (рис. 18). При таком перемещении изображение
большинства деталей на рентгенограмме оказывается нечетким, размазанным, а чет-
ким получается изображение только тех образований, которые находятся на уровне
центра вращения системы «излучатель — пленка» (рис. 19).
76
Рис. 19. Линейная томограмма грудной
клетки. Затемнение на верхушке легкого
(указано стрелкой!.
Конструктивно томографы выполняют в виде дополнительных штативов (рис. 20)
или специального приспособления к универсальному поворотному штативу. Если на
томографе изменить уровень центра вращения системы «излучатель — пленка», то из-
менится уровень выделяемого слоя. Толщина этого слоя зависит от амплитуды движе-
ния упомянутой системы: чем она больше, тем тоньше томографический слой. Обычно
величина этого угла от 20 до 50°. Если же выбирают очень малый угол перемещения,
порядка 3—5°, то получают изображение толстого слоя, по существу целой зоны. Этот
вариант томографии получил название «зонография» (не путать с сонографией — мето-
дом ультразвукового исследования). Одновременно при томографии выбирают позицию
исследования, т. е. пространственное расположение пациента в рентгеновском пучке.
В последние годы появилась цифровая линейная томография, принцип которой
тот же, что и ее аналогового варианта, только вместо кассеты с пенкой в аппарате ис-
пользуют плоский цифровой детектор. Излучение при такой томографии меньше, она
экономичнее, но главное ее преимущество — цифровой характер изображения.
Несмотря на ошеломляющий успех компьютерной томографии, которая в по-
следние десятилетия изменила всю струк-
туру лучевой диагностики, линейную томо-
графию продолжают использовать в рент-
генологии. Ее преимуществами являются
простота выполнения и доступность. Пока-
зания к линейной томографии достаточно
широки, особенно в учреждениях, в кото-
рых нет компьютерного томографа. Наи-
более широкое распространение этот метод
получил в пульмонологии. Томография лег-
ких очень эффективна при выявлении по-
лости распада на участках инфильтрации
или в опухолях, а также при обнаружении
гиперплазии внутригрудных лимфатиче-
ских узлов. Она также позволяет изучить
структуру околоносовых пазух и гортани,
получить изображение отдельных деталей
такого сложного объекта, как позвоночник.
Рис. 20. Штатив для выполнения линейной то-
мографии.
77
1.8. Компьютерная томография
Мы живем в эпоху, когда расстояние от самых безумных
фантазий до совершенно реальной действительности
сокращается с невероятной быстротой.
М. Горький
Компьютерная томография (КТ) — это послойное рентгенологическое иссле-
дование, основанное на компьютерной реконструкции изображения, получаемо-
го при круговом сканировании объекта (от англ, scan — бегло просматривать)
узким пучком рентгеновского излучения.
Идея компьютерной томографии родилась в далекой Южно-Африканской Респу-
блике у физика А. Кормака. В Кейптаунской больнице Хорте Схюр его поразило несо-
вершенство технологии исследования головного мозга. Он рассчитал взаимодействие
узкого пучка рентгеновского излучения с веществом мозга и в 1963 г. опубликовал
статью о возможности компьютерной реконструкции изображения мозга. Спустя
7 лет изучением этого вопроса занялась группа инженеров английской фирмы по про-
изводству электромузыкальных инструментов во главе с Г. Хаунсфилдом. Продолжи-
тельность сканирования первого объекта (мозг, консервированный в формалине) на
созданной ими экспериментальной установке составила 9 ч.
Как робки были первые шаги компьютерной томографии и далеки первые резуль-
таты исследований от нынешних блестящих успехов! Однако мы не случайно расска-
зываем об истории создания нового метода. Для молодых исследователей она поучи-
тельна и дерзким замыслом первых исследователей, и не меньшей смелостью фирмы,
предоставившей средства для создания прибора, весьма далекого от ее основной про-
дукции. Уже в 1972 г. была произведена первая томография женщине с опухолевым
Рис. 21. Компьютерный томограф
I — гентри: 2 — ложемент для укладки больного; 3 — устройство реконструкции: 4 — шприц-инжектор для
болюсного введения рентгеноконтрастного вещества; 5 — лазерная мультиформатная камера для получения
копий на твердых носителях.
78
поражением мозга. 19 апреля 1972 г. на конгрессе Британского радиологического ин-
ститута Г. Хаунсфилд и врач Дж. Амброус выступили с сенсационным сообщени-
ем «Рентгенология проникает в мозг», а в 1979 г. А. Кормаку и Г. Хаунсфилду была
присуждена Нобелевская премия. В настоящее время в мире функционируют десятки
тысяч компьютерных томографов, что соизмеримо с количеством классических рент-
геновских аппаратов.
Компьютерный томограф — чрезвычайно сложное устройство, при создании кото-
рого были использованы наиболее прогрессивные компьютерные, электронные и меха-
нические технологии (рис. 21). Он состоит из штатива (гентри), на котором закреплены
вращающаяся вокруг больного рентгеновская трубка и кольцо детекторов рентгенов-
ского излучения, и стола для пациента (ложемент). Центральное отверстие гентри по-
лучило название «апертура». В современном томографе несколько тысяч детекторов,
которые располагаются рядами в один или несколько слоев. Для настройки плоскости
исследования гентри может быть наклонен по отношению к ложементу на 30°.
Компьютерный томограф включает также мощный высокопроизводительный
компьютер, снабженный системным и специализированным программным обеспече-
нием, два автоматизированных рабочих места — для лаборанта и врача, автономную
рабочую станцию, инжектор для быстрого внутривенного введения рентгенокон-
трастного вещества, а также другое вспомогательное оборудование: подставки для
крепления больного, электрокардиограф (кардиосинхронизатор), средства для инга-
ляции и проведения интервенционных процедур и др.
Схема получения томограмм представлена на рис. 22. Узкий пучок рентгенов-
ского излучения сканирует тело обследуемого по окружности. Проходя через ткани,
излучение ослабевает соответственно плотности и атомному составу этих тканей. По
другую сторону от пациента установлена круговая система детекторов рентгеновско-
го излучения, каждый из которых (а их количество может достигать нескольких ты-
сяч) превращает энергию излучения в электрические сигналы. После усиления эти
Рис. 22. Получение компьютерных томограмм (схема)
1 — излучатель; 2 — круговой ячеистый детектор; 3 — компьютер; 4 — система получения изображения.
79
Сбор данных во
множестве срезов
за одно вращение
трубки
Изображения
2D и 3D
Рис. 24. КТ брюшной полости (аксиаль-
ная проекция).
1 — печень; 2 — поджелудочная железа;
3 — селезенка; 4 — почки; 5 — аорта; 6 —
желудок; 7 — толстая кишка: 8 — желчный
пузырь; 9 — позвонок. Стрелкой указана
мелкая киста в печени.
Изображение
2D
Изображения
2D и 3D
(срез)
(срезы) (объем)
(срезы) (объем)
Рис. 23. Технологии сканирования в компьютерной томо-
графии.
сигналы преобразуются в цифровой код, который поступает в память компьютера.
Зафиксированные сигналы отражают степень ослабления пучка рентгеновских лучей
(и, следовательно, степень поглощения излучения) в каком-либо одном направлении.
Вращаясь вокруг пациента, рентгеновский излучатель «просматривает» его тело в
разных ракурсах, в общей сложности под углом 360°. К концу вращения излучателя в
памяти компьютера оказываются зафиксированными все сигналы от всех детекторов.
Продолжительность вращения излучателя в современных томографах очень неболь-
шая: у томографов последнего поколения всего 0,33 с, что позволяет изучать движу-
щиеся объекты в режиме реального времени. С помощью томографов можно получать
снимки тонкого среза ткани в любой проекции и создавать трехмерные изображения.
В зависимости от вида сканирования различают компьютерные томографы
трех типов: с пошаговым, спиральным и мультисрезовым спирачьным (МСКТ)
сканированием (рис. 23).
При пошаговом сканировании трубка совершает вокруг больного один полный
круг, после чего сканирование прекращается — получают один срез томограммы. За-
тем ложемент перемещается в апертуре гентри на некоторое расстояние, обычно на
несколько миллиметров (его называют шаг сканирования), и начинается второе круго-
вое движение трубки — получают второй срез, после чего в таком же порядке следу-
ют третий, четвертый срез и т. д. В итоге получают серию тонких срезов изучаемого
органа (рис. 24). Изображения срезов выводят на дисплей, и врач обрабатывает их в
соответствии с поставленной перед ним задаче: может масштабировать изображение
(увеличивать и уменьшать), выделять интересующие его области («зоны интереса»),
определять размеры органа, количество или характер патологических образований.
Необходимо отметить, что выпуск аппаратов с пошаговым сканированием в настоя-
щее время прекращен.
Попутно определяют плотность ткани на отдельных участках, которую изме-
ряют в условных единицах — единицах Хаунсфилда (UH — ед. Н). За нулевую от-
метку принята плотность воды — 0 ед. Н. Плотность кости достигает +1000 ед. Н
80
Рис. 25. Денситометрическая шкала плотностей тканей
тела чеювека (в единицах Хаунсфилда — HU).
1 — вода; 2 — кость: 3 — селезенка; 4 — поджелудочная желе-
за; 5 — почки; 6 — надпочечники: 7 — кровь; 8 — сердце; 9 —
печень; 10 — кишечник; 11 — опухоли; 12 — мочевой пузырь;
13 — молочная железа; 14 — жир; 15 —легкие; 16 — воздух.
и выше, плотность воздуха равна —1000 HU. Все остальные ткани тела человека
занимают промежуточное положение (обычно от 0 до 200—300 ед. Н) (рис. 25).
Естественно, такой диапазон плотностей отобразить ни на дисплее, ни на фото-
пленке нельзя, поэтому врач выбирает ограниченный диапазон на шкале Хаунс-
филда — «окно», размеры которого обычно не более нескольких десятков еди-
ниц Хаунсфилда. Параметры «окна» (его ширина и расположение на всей шкале
Хаунсфилда) всегда обозначают на компьютерных томограммах. При описании
томограмм к теневым образованиям применяют термины: «изоденсный», когда
плотность изучаемого участка равна плотности окружающей ткани, «гиподенс-
ный» — для описания участков с плотностью ниже, чем плотность окружающей
ткани, и «гиперденсный» — в том случае, если плотность тени выше плотности
окружающих тканей.
Метод измерения плотности компьютерных томограмм по шкале Хаунсфилда по-
лучил название «денситометрия». На заключительном этапе исследования получен-
ные данные архивируют в памяти компьютера или сервера либо выводят на твердый
носитель — фотопленку. Добавим, что при компьютерной томографии выявляют да-
же незначительные перепады плотности, около 0,2—0,5 %, тогда как обычная рентге-
нограмма может отобразить градиент плотности только в 15—20 %.
При спиральном варианте сканирования вращение трубки осуществляется непре-
рывно в течение нескольких секунд за один период задержки дыхания. В это временя
ложемент с больным плавно движется в апертуре штатива, при этом происходит не-
прерывное экспонирование значительного объема тела пациента — 20—50 см. Это
позволяет значительно уменьшить общую продолжительность исследования и улуч-
шить пространственное разрешение метода.
В настоящее время спиральную компьютерную томографию выполняют с ис-
пользованием многоядерного детектора. Такое исследование называют мультисрезо-
вой компьютерной томографией (МСКТ). При ее проведении за время экспозиции,
измеряемое долями секунды, удается собрать информацию с большого числа срезов.
В компьютерных томографах последнего поколения количество срезов достигает 320,
81
Рис. 26. Плоскости реконструкции при спиральной компьютерной томографии.
а — аксиальная; б — коронарная; в — саг ипальная.
а время экспозиции составляет всего 0,3 с. При таком исследовании компьютер со-
бирает информацию из очень небольших объемов объекта, который имеет форму ку-
ба. Такое изображение называют изотропным. При этом толщина выделяемого среза
составляет всего 0,33 мм. Подобное исследование позволяет выявить очень мелкие
анатомические детали, размером в доли миллиметра. Кроме того, благодаря неболь-
шой длительности экспозиции удается получать изображения быстро двигающихся
органов — сердца и коронарных сосудов.
Получаемое при компьютерной томографии изображение органов в аксиальной
проекции является первичным. Оно состоит из большого количества располагаю-
щихся в одной плоскости (аксиальной) элементарных объемов — воксилей — размер
около 0.5 х 0,5 мм. Это первичное аксиальное изображение. Затем с помощью ком-
пьютерных программ из исходных аксиальных КТ-изображений производят рекон-
струкцию изображений в других плоскостях — коронарной, сагиттальной, наклонной
(косая) и изогнутой (криволинейная). Подобное построение КТ-изображений получи-
ло название «мультипланарная реконструкция» (рис. 26; 27).
Затем выполняют трехмерные (3D) реконструкции. Их несколько:
• отображение затененной поверхности - SSD (Surface Shaded Display), при этом
в создании итогового изображения участвуют только воксели, располагающиеся
первыми на границах анатомических структур;
• проекция максимальной интенсивности — MIP (Maximum Intensity Projection);
в этом случае в создании итогового изображения участвуют только воксели с мак-
симальной плотностью;
• проекция минимальной интенсивности — MinIP (Minimum Intensity Projection);
при этом итоговые изображения создаются только из векселей с минимальной
плотностью;
• объемный рендеринг (Volume Rendering); при нем используют все воксели, заре-
гистрированные в процессе сканирования. Каждому уровню плотностей векселей
присваивают определенный цвет, и конечное трехмерное изображение становится
цветным. Для улучшения восприятия таких изображений добавляют виртуальный
источник света.
Создание всех перечисленных изображений из первоначального исходного акси-
ального получило названия «постобработка», «процессинг» или «вторичная рекон-
струкция».
82
Рис. 27. Мультипланарная реконструкция голеностопного сустава. Пере-
лом пяточной кости.
а — аксиальная проекция; б — коронарная проекция; в — сагиттальная проекция.
Особое значение приобрела компьютерная томография высокого разрешения (КТВР).
Суть этой методики состоит в использовании тонких срезов с величиной коллимации
излучения 0,3—1,5 мм и реконструкции результатов сканирования на основе высоко-
го пространственного разрешения. Наибольшее значение КТВР имеет при исследо-
вании органов с большими различиями в плотности тканей, особенно в целях ото-
бражения мелких анатомических структур. Так, при КТВР легких пространственное
разрешение достигает 0,5—0,3 мм, а иногда и 0,1—0,2 мм. Это позволяет получать
изображения внутридолькового интерстиция и внутридольковой ацинарной артерии.
Важным преимуществом спиральной компьютерной томографии является возмож-
ность проводить трехмерную реконструкцию (3D) исследуемой области (рис. 28), что
позволяет изучить ее анатомическую структуру и точно определить местонахождение
патологических образований как внутриорганной, так и внеорганной локализации.
В настоящее время изготовление пошаговых и односрезовых спиральных ком-
пьютерных томографов во всем мире приостановлено. Единственным аппаратом,
который используют в большинстве лечебных учреждений, стал мультисрезовый
спиральный компьютерный томограф. В связи с этим, согласно установившему-
ся международному терминологическому стандарту, эти аппараты стали упро-
щенно называть компьютерными томографами, а метод исследования — ком-
пьютерной томографией. Именно этим термином мы будем обозначать данное
исследование в последующих разделах настоящего учебника. В отечественной
литературе пока еще часто используют термин «мультиспиразьная компьютер-
ная томография», что нельзя признать корректным.
Большой объем покрытия тела человека в компьютерных томографах последнего
поколения — до 50 см по длине тела — позволяет получать трехмерное изображение
в режиме реального времени (4D). Это создает предпосылки для исследования ткане-
вого кровоснабжения в сердце (рис. 29), легких (рис. 30), органах брюшной полости
(рис. 31), головном мозге (рис. 32), а также для изучения кинематики опорно-двига-
тельной системы. Еще одно интересное и перспективное направление компьютерной
томографии (КТ) — визуализация полых органов, так называемая виртуальная эндо-
скопия (рис. 33) — венец современной медицинской визуализации. Некоторые модели
компьютерных томографов снабжены кардиосинхронизаторами, которые включают
излучатель в точно заданные моменты времени — в систолу или диастолу.
В настоящее время в компьютерной томографии развивается экологическое на-
правление — выполнение процедуры с минимазьным дискомфортом для больного
и с использованием предельно низких доз облучения —менее 1 мЗв на исследование.
83
Рис. 28. Объемная (формат 3D) рекон-
струкция изображения области таза.
Рис. 29. Перфузионная двухисточ пиковая
КТ сердца Ограниченное нарушение пер-
фузии сердечной мышцы.
В зависимости от исследуемых органов
при компьютерной томографии используют
два режима: низкоконтрастное и высоко-
контрастное разрешение. Низкоконтрастное
разрешение обеспечивает сбор информации
в узком диапазоне шкалы Хаунсфилда. Его
преимуществом является способность визуа-
лизировать ткани с минимальными уровнями
плотности. Такие исследования выполняют
при визуализации паренхиматозных органов:
печени, почек, поджелудочной железы, селе-
зенки и головного мозга. Высококонтрастное
разрешение основано на регистрации тканей
с большим перепадом плотностей, т. е. в ши-
роком окне Хаунсфилда. Такие исследования
проводят при визуализации легких и костей
скелета. Согласно мировой статистике, низ-
коконтрастные исследования составляют
90 % всех компьютерных томографий, высо-
коконтрастные — 10 % (рис. 34).
В последние годы появилось новое поко-
ление компьютерных томографов — аппара-
ты с двумя источниками излучений — DSCT
(Dual Source Computed Tomography; компа-
ния «Siemens»). При этом виде сканирова-
ния используют две рентгеновские трубки,
расположенные под углом 90° друг к другу.
Это создает предпосылки для сбора очень
большого количества информации за корот-
кий период времени, что обеспечивает воз-
можность получения высококачественных
компьютерных томограмм всего за 0,33 с.
Такой метод позволяет выполнять исследо-
вание сердца у маленьких детей, больных
Рис. 30. Перфузионная двухисточнико-
вая КТ легких. Зоны нарушения перфузии
в обоих легких.
Рис. 31. Перфузионная двухисточнико-
вая КТ органов брюшной полости.
84
Рис. 32. Перфузионные двухисточниковые КТ головного мозга Нарушение перфузии в правой доле.
Рис. 33. Виртуальная колоноскопия
Рис. 34. Частота использования высококонтрастных (ВКР)
и низкоконтрастных (НКР) томографических исследований
в клинической практике.
85
Рис. 35. Двухиспючниковая КТ каротидных сосудов.
Дифференцированные изображения сосуда и атеро-
склеротической бляшки.
Рис. 36. Двухиспючниковая КТ почек. Опре-
деление характера камней.
а — оксалатный камень; б — уратный камень.
с аритмией и тахикардией, не применяя p-блокаторы, в результате чего значительно
уменьшается продолжительность исследования — с 1 ч до нескольких минут при до-
зе облучения менее 1мЗв. Кроме того, используя в DSCT две рентгеновские трубки
с различным анодным напряжением (обычно 80 и 140 кВ), за счет компьютерного ана-
лиза удается получить изображение сложных для обычной МСКТ объектов, например
костной структуры вблизи металлических предметов (штифтов).
DSCT позволяет также дифференцировать изображения искусственно контра-
стированного сосуда и атеросклеротических бляшек (рис. 35), что очень важно для
определения тактики лечения облитерирующих поражений сосудов. Перспективным
представляется использование DSCT для отличительного распознавания характера
почечных камней — уратов и оксалатов (рис. 36), что определяет тактику последую-
щего лечения таких больных. Можно констатировать, что в настоящее время благо-
даря DSCT зарождается новое направление в диагностике — КТ-спектрография.
Для облегчения дифференциации органов друг от друга и нормальных анатоми-
ческих структур от патологически измененных используют контрастное усиление.
С этой целью применяют водорастворимые йодистые рентгеноконтрастные препара-
ты. При пероральном контрастировании, которое используют при исследовании же-
лудочно-кишечного тракта, больной перед его выполнением выпивает дробно 500 мл
2,5 % раствора одного из этих препаратов.
86
Рис. 37. Динамическая КТ печени.
а — нативная фаза: патологические изменения не выявлены; б — артериальная фаза после введения РКП
(20-я секхнда): скопление препарата преимущественно по краям образования; в — портально-венозная фаза
(40-я секунда) опухолевый узел контрастируется более интенсивно, видны внутрипеченочные вены; г — отсро-
ченная фаза (180-я секунда): виден опухолевый узел, плотность которого ниже плотности ткани печени (симп-
том вымывания РКП из опухоли). Красными кружками обозначены "зоны интереса".
Внутривенный метод контрастирования применяют при исследовании сосудов
(КТ-ангиография) и сердца (КТ-кардиография), а также для уточнения характера
патологических изменений во внутренних органах (динамическая компьютерная
томография). При внутривенном контрастировании используют только неион-
ные препараты (омнипак, ультравист, визипак и др.). Рентгеноконтрастный пре-
парат в количестве 100—150 мл вводят струйно с помощью шприца-инжектора.
Сканирование начинают до введения препарата (нативная томограмма). Через
20—30 с выполняют исследование, при этом визуализируется артериальное рус-
ло (артериальная фаза). Далее томограммы повторяют через 40—60 с (портально-
венозная фаза) и 180 с (отсроченная фаза) (рис. 37).
КТ-ангиография — рентгенологическое исследование сосудистого русла с по-
мощью компьютерной томографии. На основе изображений, полученных в момент
струйного введения 100 мл рентгеноконтрастного препарата, производят трехмерную
87
Рис. 38. Двухисточииковая КТ-ангиограм \ta.
а — изображение головы в формате 3D; б — изолированная визуализация сосудов головного мозга после устра-
нения окружающего фона (изображения костей черепа) на первом снимке.
Рис. 39. Двххлкпючииковая КТ стопы.
Хорошо ви зуализируются связки и сухо-
жилия
реконструкцию, результатом которой являет-
ся трехмерная модель (3D) сосудистого русла.
DSCT позволяет произвести субтракцию (вы-
читание) изображений, что улучшает качество
визуализации сосудов (рис. 38).
Новым направлением в компьютерной то-
мографии является использование DSCT для
визуализации сухожилий и связок опорно-дви-
гательной системы (рис. 39). Значение этого ме-
тода в травматологии, ортопедии, сухожильно-
мышечной пластике трудно переоценить.
Современные компьютерные томографы
имеют специализированное программное обе-
спечение в виде готовых пакетов программ,
предназначенных для решения конкретных
клинических задач. Наиболее популярными из
них являются:
• онкологический пакету с его помощью осуществляют диагностику злокачествен-
ных опухолей, их идентификацию, разграничение с другими патологическими
процессами, поиск метастазов в ближайших («сторожевых») лимфатических
узлах, мониторинг заболевания;
• сердечно-сосудистый пакету он предназначен для решения вопросов, связанных
с диагностикой заболеваний сердца, определением его функциональных параметров,
диагностикой клапанных пороков и мышечных дисфункций, заболеваний сосудов;
• нейропакепк он обеспечивает установление причин различных неврологических
нарушений, выявление опухолей головного мозга, диагностику ишемических и ге-
моррагических инсультов, определение характера перфузии в них;
• пакет диагностики неотложных состояний — грудной и брюшной жабы, выра-
женного болевого синдрома неопределенного характера.
88
В дополнение к стандартным пакетам в арсенале компьютерных томографов име-
ется система CAD — «компьютерный помощник в диагностике».
В последние годы компьютерные томографы используют в радионуклидной диа-
гностике — так называемые гибридные технологии.
Значение компьютерной томографии не ограничивается ее использованием в диа-
гностике заболеваний. Под ее контролем производят пункцию и прицельную биоп-
сию различных органов и патологических очагов. Компьютерная томография играет
важную роль в контроле эффективности консервативного и хирургического лечения
больных. Наконец, она позволяет точно определить локализацию опухолевых пора-
жений. что необходимо для наводки источника радиоактивного излучения на очаг при
проведении лучевой терапии злокачественных новообразований.
Список литературы
Алексеев К Н и др. Рентгеновская компьютерная томография: Руководство для врачей / Под
ред. Г. Е. Труфанова. С. Д. Руля. — СПб.: Фолиант. 2008. — 1194 с.
Глаголев Н А. Основы и принципы рентгеновской компьютерной томографии: методологиче-
ские аспекты — М.: Видар-М. 2009. — 79 с.
Морозов С П Мультиспиральная компьютерная томография / С. П. Морозов, И. Ю. Насникова,
В. Е. Синицын Под ред. С. К. Тернового. — М.: ГЭОТАР-Медиа, 2009. — 107 с.
Прокоп М. Спиральная и многослойная компьютерная томография: Учебное пособие для
системы послевузовского профессионального образования врачей / Под ред. А. В. Зубарева,
Ш. Ш. Шотемора. — 2-е изд. — М.: МЕДпресс-информ, 2009. — Т. 1. — 413 с.; Т. 2. — 710 с.
Терновой С. К. Компьютерная томография: Учебное пособие для системы послевузовского
профессионального образования врачей / С. К. Терновой. А. Б. Абдураимов, И. С. Федотен-
ков. — М.: ГЭОТАР-Медиа, 2009. — 176 с.
1.9. Ангиография
На обычных рентгенограммах не удается получить изображение артерий, вен
и лимфатических сосудов, поскольку они поглощают рентгеновское излучение так
же, как окружающие их ткани. Исключением являются артерии и вены легких, ко-
торые вырисовываются как ветвящиеся темные полоски на фоне светлых легочных
полей. Кроме того, у больных атеросклерозом, в основном пожилого и старческого
возраста, наблюдается отложение извести в стенках сосудов, и эти известковые бляш-
ки хорошо видны на снимках.
Ангиография — рентгенологическое исследование кровеносных сосудов, произ-
водимое с применением контрастных препаратов. В зависимости от того, какую
часть сосудистой системы контрастируют, различают артериографию, флебогра-
фию (венография) и лимфографию. Артериографию иногда обозначают по анато-
мическому названию сосуда: аортография, коронарография, целиакография и т. д.
Ангиографию выполняют только после общеклинического обследования и лишь
в тех случаях, когда с помощью неинвазивных методов не удается диагностиро-
вать болезнь и предполагается, что на основании картины сосудов или результа-
тов изучения кровотока можно выявить поражение собственно сосудов или их
изменения при заболеваниях других органов. Однако нужно помнить, что ангио-
графия — инвазивное исследование, которое может сопровождаться осложнени-
ями и сопряжено со значительной лучевой нагрузкой.
Показаниями к ангиографии являются заболевания сосудистой системы (суже-
ния, окклюзии, аневризмы), артериовенозные мальформации (нарушения развития),
фистулы, опухоли различных органов, тромбоэмболия легочных артерий. Противопо-
казаниями к ангиографии служат крайне тяжелое, нестабильное состояние больного,
89
острые инфекционные, воспалительные и психические заболевания, выраженная сер-
дечная, печеночная и почечная недостаточность, беременность, повышенная чувстви-
тельность к рентеноконтрастным препаратам.
На современном уровне развития лучевой визуализации сосудов, характеризую-
щемся применением неинвазивных исследований, таких как магнитно-резонанс-
ная ангиография, допплерография, рентгеновская ангиография остает «золотым
стандартом» получения изображения просвета сосудов. С ней в научных исследо-
ваниях сверяют точность всех других методов визуализации сосудов. Однако с кли-
нических позиций ее роль в большинстве случаев заключается лишь в получении
анатомических ориентиров при выполнении эндоваскулярных вмешательств.
Рис. 40. Аортограмма.
Сужение просвета аорты на уровне ее
бифуркации.
Рис. 41. Селективная ангиограмма по-
чечной артерии.
Возможность идиосинкразии к рентгенокон-
трастным препаратам выясняют во время опроса
больного до исследования, а также путем проведе-
ния пробы на чувствительность к препарату, кото-
рый собираются использовать. Для этого больному
вводят внутривенно 1—2 мл этого препарата. При-
знаками аллергической реакции считают головную
боль, тошноту, кожный зуд, крапивницу, конъюн-
ктивит, ринит, нарушение сердечного ритма.
До проведения ангиографии выполняют раз-
вернутое исследование крови: определяют про-
тромбированное время (оно должно быть менее
15 с), международное нормализованное отноше-
ние (оно не должно превышать 1,5 ед.), количество
тромбоцитов (оно должно быть более 180 109/л)
и уровень креатинина в крови (нормальные показа-
тели 53—115 мкмоль/л, его повышение — признак
почечной недостаточности).
Перед исследованием врач должен разъяснить
пациенту необходимость и характер процедуры
и получить его согласие на ее проведение. Для того
чтобы уменьшить токсическое действие рентгено-
контрастного препарата на почки, а его обычно вво-
дят в большом количестве (нередко 100 мл и более),
больному накануне исследования проводят гидра-
тацию — насыщение жидкостью. Одновременно
назначают транквилизаторы и антигистаминные
препараты.
Артериографию производят путем катете-
ризации артерии по методике шведского врача
Сельдингера. Чаще всего для катетеризации ис-
пользуют бедренную артерию на уровне паховой
области. После местной анестезии делают разрез
кожи длиной 0,3—0,4 см. Из него тупым путем
прокладывают узкий ход к артерии. В проделанный
ход с небольшим наклоном вводят специальную
иглу с широким просветом. Ею прокалывают стен-
ку артерии, после чего колющий стилет удаляют.
Подтягивая иглу, локализуют ее конец в просвете
артерии. Через иглу в артерию вводят металличе-
90
Рис. 42. Рентгенооперационный зал.
ский проводник, который затем продвигают во внутреннюю и общую подвздошную
артерии и далее в аорту до избранного уровня. Иглу удаляют, а по проводнику вводят
тонкостенный катетер-интродьюсера с гомеостатическим клапаном, который оста-
ется в сосуде на все время исследования. Затем через просвет интродьюсера вводят
рентгеноконтрастный катетер. За его продвижением наблюдают по дисплею.
По достижении заданного участка артериального русла через катетер под высо-
ким давлением с помощью специального шприца-автомата — инжектора вводят рент-
геноконтрастный препарат, после чего начинается компьютерная регистрация изобра-
жений. В зависимости от места введения рентгеноконтрастного препарата в сосуди-
стое русло различают общую и селективную ангиографию. При общей ангиографии
рентгеноконтрастный препарат вводят в аорту (рис. 40), при селективной — в иссле-
дуемые сосуды: коронарные, мезентериальные, головного мозга и др. (рис. 41).
Ангиографию проводят в специально выделенном рентгенооперационном каби-
нете (рис. 42), входящем в струк-
туру операционного блока боль-
ницы, в котором соблюдаются
все правила асептики и анти-
септики. Такое требование необ-
ходимо, чтобы обеспечить опе-
рационное пособие открытым
доступом при возникновении
осложнений, которые могут воз-
никнуть при катетеризации со-
судов и эндоваскулярных микро-
хирургических вмешательствах.
Рентгеновский аппарат для
ангиографии — ангиограф —
устроен по типу С-дуги. В не-
которых сложных ангиографах
имеются две дуги, располага-
ющиеся под разными углами
к телу больного. Это позволя-
ет одновременно производить
рентгеносъемку в различных
ракурсах, что дает возможность
провести анализ топографиче-
ской картины сосудистого русла.
Наряду с мощными рентгенов-
скими излучателями в аппарате
имеется сложная система колли-
мации рентгеновского излуче-
ния, управляемая компьютером.
Это позволяет снизить дозу об-
лучения и улучшить качество
рентгеновского изображения.
В качестве детектора излучения
используют плоские матрич-
ные детекторы высокого разре-
шения с матрицей 1924 х 1024
и 12-битным пикселем. Таким
Рис. 43. Демонстрационная дисплейная панель.
образом, современная ангиогра-
91
Рис. 44. Серия ангиограмм гоювного мозга, выполненных по методике дигитазъной субтракционной ан-
гиографии с интерваюм 1с — от 1-й до 9-й секунды.
фия — это по существу разновидность прямой цифровой рентгенографии, но с при-
менением рентгеноконтрастных препаратов.
Все манипуляции при ангиографии осуществляют под контролем цифровой
рентгеноскопии. Ее выполняют в импульсном режиме с частотой смены фреймов
5—30 кадров/с. Все принимающие участие в ангиографическом исследовании работа-
ют в защитных фартуках, поверх которых надеты стерильные халаты. У всех сотрудни-
ков должна быть дополнительная защита области щитовидной железы. Для предотвра-
щения переоблучения пациента в компьютерное обеспечение аппарата инсталлирова-
ны программы (например, программа «Саге» корпорации «Siemens»), показывающие
на мониторе в режиме «on line» текущую актуальную дозу на коже больного в течение
всего исследования. По достижении предельного уровня (2 Гр) персонал извещается об
этом специальным сигналом. Эта программа управляет процессом исследования таким
образом, чтобы лучевая нагрузка на пациента была минимальной.
92
Рис. 45. Интегрированная ангиограмма, полученная из
ангиограм м предыдущей серии (см. рис. 44). Цветовое
кодирование сосудистого русла.
Ток крови представлен палитрой цветов — от красного
(артериальное русло) до синего (венозное русло).
Рис. 46. Трехмерная .модель сосудов, полученная
д1я выполнения расчетов.
После инъекции рентгеноконтрастного препарата он заполняет основной ствол
и крупные ветви, затем переходит в ветви среднего и малого калибра. Далее препарат
накапливается в капиллярах, отчего интенсивность тени органов, снабжаемых иссле-
дуемым сосудом, возрастает. Наконец, он появляется в венозных путях оттока.
Все современные ангиографы работают в режиме субтракции (вычитания). Рань-
ше, да иногда и сейчас, такое исследование называли дигитальной субтракционной
ангиографией (ДСА). Это не совсем корректно, так как в XXI веке нецифровую (ана-
логовую) ангиографию выполняют редко. Суть ДСА состоит в том, чтобы получить
изолированное изображение сосудов на чистом фоне, без мешающих анализу теней
окружающих органов — скелета и мягких тканей.
Принцип метода сводится к следующему. В процессе рентгеновской съемки
в компьютере запоминается самый первый кадр исследуемой области, сделанный еще
до введения рентгеноконтрастного препарата. На нем отображаются все находящиеся
в поле зрения рентгеновского луча участки скелета и мягких тканей. Это так называ-
емая маска, своего рода «платформа», на которой затем будут располагаться контра-
стированные в процессе исследования сосуды. «Маска» переводится компьютером из
позитива в негатив. Этот негатив с помощью компьютерной программы наслаивают
на все последующие ангиографические изображения. Поскольку «маска» была в не-
гативе, происходит вычитание из итоговых изображений с контрастированными со-
судами всех находящихся в «маске» мешающих тканей. В итоге получается четкое
контрастное изображение сосудов на окружающем светлом фоне. Ангиографические
изображения просматривают на специальных операционных дисплейных панелях,
установленных непосредственно в операционном зале (рис. 43).
Опорными рентгенологическими изображениями при ангиографии являются сним-
ки, произведенные в артериальную, капиллярную (паренхиматозную) и венозную фазы
кровотока. На них получают изображение соответствующих сосудов, что позволяет в из-
вестной степени судить о гемодинамике. Однако на практике это оказывается далеко
не так. Деление кровотока на указанные фазы весьма условно, поэтому на ангиограм-
93
Рис. 47. Флебограмма нижней конеч-
ности. Недостаточность комму пи-
кантных вен
Рис. 48. Лимфограмма нижних конеч-
ностей в норме.
1 — лимфа!ический узел; 2 — лимфати-
ческие сосуды.
мах эти фазы «наплывают» друг на друга, смазывая
получающуюся картину. Некоторые ангиографы с
высокопроизводительными компьютерами и мощ-
ными силовыми установками («Axiom» корпорации
«Siemens») позволяют получать фиксированные
изображения сосудов высокого качества в строго
заданные короткие промежутки времени (рис. 44).
Далее эти изображения с помощью компьютерной
программы «сшивают» на одном кадре и получают
интегрированную картину кровотока (рис. 45).
Современные ангиографы имеют мощное про-
граммное обеспечение. Оно позволяет не только
управлять аппаратом, но и проводить различные
манипуляции с изображением: осуществлять под-
черкивание контуров в реальном времени, просма-
тривать негативные и позитивные изображения,
настраивать контрастность и яркость, применять
электронные шторки и панорамирование, прово-
дить количественный анализ изображений сосудов
с определением их диаметра, вычислять площади
просвета и углы деления с помощью трехмерной
графики (рис. 46). Аппараты могут быть встроены в
локальную компьютерную сеть и передавать по ней
изображения в формате DICOM, а также по запро-
сам получать из этой сети все необходимые данные.
Флебографию, как правило, производят пря-
мым способом, с введением рентгеноконтрастного
препарата в вену, и применяют главным образом
для исследования вен нижних конечностей, ре-
же — вен брюшной и грудной полостей. При фле-
бографии нижних конечностей рентгеноконтраст-
ный препарат вводят в одну из вен стопы. Снимки
выполняют в вертикальном положении пациента,
в спокойном состоянии и при натуживании (про-
ба Вальсальвы), что позволяет выявить недоста-
точность венозных клапанов и оценить состояние
коммуникантных вен (рис. 47).
К проведению флебографии есть ряд специаль-
ных показаний: хронический тромбофлебит, тром-
боэмболия, посттромбофлебитические изменения
вен, подозрение на аномалию развития венозных
стволов, различные нарушения венозного кровото-
ка, в том числе из-за недостаточности клапанного
аппарата вен, ранение вен, состояния после опера-
тивных вмешательств на венах. Противопоказанием
к флебографии является острый тромбофлебит.
Лимфографию производят только для иссле-
дования лимфотока в нижних конечностях. Для
выполнения лимфографии рентгеноконтрастный
препарат — жидкую масляную эмульсию йоди-
стого соединения — вводят в сосуд со скоростью
94
0,25—0,5 мл/мин. Рентгенограммы лимфатических сосудов делают спустя 15—
20 мин, а рентгенограммы лимфатических узлов — через 24 ч (рис. 48). Показания
к лимфографии сравнительно узкие. Ее производят для выявления лимфовенозных
анастомозов при планировании оперативного вмешательства.
1.10. Интервенционная радиология
Интервенционная радиология — область медицины, включающая выполнение
диагностических и лечебных микрохирургических процедур под контролем лу-
чевых исследований — рентгенологического, ультразвукового, магнитно-резо-
нансного.
Интервенционная радиология возникла на стыке двух дисциплин — рентгеноло-
гии и хирургии. Ее началом считают 1964 г., когда в Портленде (США) врач-радиолог
Чарльз Доггер и его ассистент Мелвин Джадкинс во время выполнения аортографии
случайно прошли катетером в аорту через облитерированную подвздошную артерию.
После завершения исследования кровоток в конечности у больного восстановился.
Идея Ч. Доттера была подхвачена в Европе. Ч. Гиантуро стал проводить рекана-
лизацию артерий с помощью созданного им катетера с баллончиком на конце. При
введении катетера в суженный участок артерии баллончик раздували и он раздавливал
атеросклеротическую бляшку. Однако конструкция баллончика оказалась несовер-
шенной, поэтому дело затормозилось. В 1974 г. швейцарский врач Андреас Грюнтциг,
изготовив более совершенный катетер с баллончиком из полихлорвинила, произвел
удачную операцию по восстановлению кровотока в нижней конечности у больного
с атеросклерозом. На следующий год ему
пришла в голову оригинальная идея —
сделать катетер двухпросветным; один из
просветов, внешний, предназначался спе-
циально для нагнетания жидкости в конце-
вой баллончик. В 1977 г. появились первые
серийно выпущенные двухпросветные ка-
тетеры Грюнтцига. В этом же году он про-
извел первую ангиопластику коронарных
сосудов без наркоза.
Таким образом, в 70-х годах прошлого
столетия начал формироваться новый раз-
дел рентгенологии, который получил назва-
ние «интервенционная рентгенология», или
«рентгенохирургия». В 1980 г. в Ленинграде
в Институте рентгенологии и радиологии
был создан Отдел интервенционной радио-
логии и оперативной хирургии (А. М. Гра-
нов, В. Н. Анисимов, Е. А. Жербин).
В течение последующих десятилетий
интервенционная радиология стремитель-
но развивалась, обогащаясь новыми тех-
нологиями, инструментарием, способами
лучевой визуализации. Начало формиро-
ваться новое направление интервенцион-
ной радиологии — пункционная биопсия
Рис. 49. Выполнение рентгеноинтервенционной
процедуры.
На персонале поверх защитных фартуков надеты
стерильные халаты, на шее имеются дополнитель-
ные защитные экраны, предотвращающие облуче-
ние щитовидной железы.
95
Рис. 50. Стентирование сосуда сердца (httpy'/ni.wikipedia.oi'g/wiki/CmeumupoeaHue).
А — проводник с баллончиком и стентом установлен в месте сужения сосуда; В — раздувающийся баллончик
сдавливает атеросклеротическую бляшку и вдавливает стент в стенку сосуда; С — из сосуда удален проводник
с баллончиком, стент вдавлен в стенку сосуда, проходимость сосуда восстановлена.
96
под ультразвуковым контролем. В последнее время для выполнения интервенцион-
ной процедуры начали применять, правда, пока довольно осторожно, метод магнит-
но-резонансной визуализации. Для этой цели уже создан специальный немагнитный
хирургический инструментарий.
Традиционно основным методом интервенционной радиологии принято считать
эндоваскулярные вмешательства, которые выполняют в кабинете для ангиографии, при
этом соблюдают все правила асептики и антисептики (рис. 49). Процедуру проводят
под местной анестезией после предварительной премедикации. Обычно применяют до-
ступ через бедренную артерию, реже — через лучевую. В артерию вводят интродьюсер,
который облегчает выполнение всех последующих этапов внутрисосудистого вмеша-
тельства. На первом, диагностическом, этапе производят ангиографию, при которой
определяют локализацию и характер поражения сосуда. Затем приступают ко второй
части процедуры — собственно лечебному этапу. Контроль за проведением процедуры
осуществляют с помощью цифровой импульсной рентгеноскопии с частотой 30 кадр/с.
Различают несколько видов рентгеноэндоваскулярных вмешательств.
Дилатация сосуда, или ангиопластика. Суженый сосуд расширяют с помощью
катетера, снабженного баллончиком. Помимо сосудистой ангиопластики, применяют
дилатацию суженного пищевода, желчных и мочевых путей.
Стентирование сосуда (рис. 50). В суженное место сосуда вставляют стент —
упругую металлическую конструкцию цилиндрической формы, покрытую специаль-
ными лекарственными препаратами, которые замедляют тромбообразование. Стенты
крепят на баллончике, смонтированном на конце проводника. После подведения про-
водника к суженному месту баллончик раздувают, он сдавливает атеросклеротиче-
скую бляшку и вдавливает стент в стенку сосуда.
Стентирование — один из наиболее распространенных методов лечения атеро-
склеротических поражений коронарных сосудов и сосудов, снабжающих кровью го-
ловной мозг, брюшную полость и нижние конечности: ежегодно в мире выполняют
более 1 млн стентирований. Для выполнения процедуры стентирования ряд фирм раз-
работали специальные программно-аппаратные модули (например, «Siemens» Syngo
IC3D), позволяющие оптимизировать расчет и установку стента в сосуде (рис. 51).
Поскольку проводник и стент металлические, их положение может быть докумен-
тировано на снимках (рис. 52). При поражении сосуда на значительном протяжении
в него могут быть установлены несколько стентов (рис. 53).
Рентгеноэндоваскулярное протезирование. Это вмешательство производят при
поражении крупных сосудов на значительном протяжении. Через периферические
сосуды вводят специальный стент, который устанавливают в зоне поражения. Таким
образом, в результате проведенной процедуры происходит ремоделирование сосуди-
стого русла (рис. 54). Помимо эндоваскулярного протезирования, применяют также
ремоделирование желчных протоков, бронхов, мочеточников.
Рентгеноэндоваскулярная окклюзия. Суть метода заключается во временной или
постоянной эмболизации сосуда с целью прекращения в нем кровотока. Наиболее ча-
сто эмболизацию сосудов применяют для остановки кровотечения из бронхиальных
и мезентериальных сосудов. В качестве эмболов используют различные материалы:
гемостатические губки, мышечный гомогенат, нити из тефлона, отрывные латексные
баллончики и др. Предварительно выполняют селективную ангиографию для опре-
деления кровоточащего сосуда (рис. 55). Эмболизацию сосудов широко применяют
для закрытия патологических соустий между сосудами, например открытого артери-
ального (боталлова) протока, тромбирования аневризм, лечения крупных геманги-
ом и артериовенозных мальформаций (нарушение развития сосудов), находящихся
в труднодоступных местах. Эмболизацию артерий проводят также для уменьшения
кровоснабжения органа перед выполнением оперативного вмешательства по поводу
97
Рис. 51. Компьютерное планирование стентирования.
а — на коронарограмме определяют зоны для расчета параметров стента; б — планирование процедуры по трех-
мерной модели сосудов.
стента виден металлический проводник.
Рис. 53. КТ области шеи (сагиттальная ре-
конструкция). Во внутренней сонной артерии
установлено три стента.
злокачественных опухолей. Наиболее часто такую процедуру выполняют при гипер-
нефроме — злокачественной опухоли почки (рис. 56).
Рентгеноэндоваскулярное разрушение тканей органов, например ткани надпочеч-
ников при тяжелой форме болезни Иценко—Кушинга (в основе этого заболевания ле-
жит поражение головного мозга) или селезенки при некоторых болезнях системы крови.
Чрескатетерное удаление инородных тел из сердца и сосудов: стентов, обрывков
катетеров и пр., а также сгустков крови — эмболов (чрескатетерная эмболэктомия).
Чрескатетерное введение лекарственных препаратов. Наиболее широко этот
метод применяют при проведении тромболитической терапии больным с тромбоэм-
болией легочной артерии и инфарктом миокарда. Этот селективный метод введения
химиотерапевтических препаратов также часто применяют в онкологии и при лече-
нии ишемических инсультов, острых панкреатитов.
Чрескатетерная установка фильтров (так называемые кава-фильтры) в нижнюю
полую вену. Вмешательство осуществляют для предотвращения тромбоэмболии легоч-
ной артерии больным с заболеваниями вен нижних конечностей и некоторым пациентам
перед плановыми оперативными вмешательствами. Следует помнить, что тромбоэмбо-
98
Рис. 54. Протезирование аорты.
а — аортснрамма. выполненная до протезирования: значительная
деформация и аневризматическое расширение аорты; б — рентге-
нограмма этой же области после протезирования сосуда: видны
прозе) в обласзи бифуркации аорты и два проводника, установлен-
ные в подвздошных артериях.
Рис. 55. Ангиограмма бронхиальной ар-
терии. Скопление контрастного веще-
ства — экстравазат (указано стрелкой)
вне просвета артерии.
лия легочной артерии — одна из наиболее частых
причин смерти в послеоперационном периоде.
С помощью методов интервенционной ради-
ологии выполняют большое количество эндоби-
лиарных вмешательств. Так, при обтурационной
желтухе посредством чрескожной пункции под
контролем рентгеноскопии производят катетери-
зацию и декомпрессию желчных путей (рис. 57),
осуществляют их внутреннее или наружное дре-
нирование. Эта процедура позволяет также вво-
дить лекарственные препараты для растворения
мелких желчных конкрементов, расширять су-
женные билиодигестивные соустья.
Пункция тканей и органов — часто выполня-
емая процедура, при этом наиболее распростра-
ненным способом контроля за местонахождением
пункционной иглы является ультразвуковая био-
локация — сонография. С этой целью в ультразву-
ковых аппаратах применяют специальные пункци-
онные датчики, внутри которых имеется туннель
для проведения хирургического инструментария.
С помощью ультразвука пунктируют различные
мягкотканные образования — абсцессы, кисты, опухоли, образования неясной природы.
Большое распространение пункционная биопсия под контролем ультразвука получила
в акушерстве. С ее помощью производят амниоцентез (пункция амниотической оболочки
с целью получения околоплодных вод для последующего лабораторного исследования),
пункцию хориона (околоплодная оболочка), забирают кровь у плода для исследования.
В тех случаях, когда выполнение пункции и биопсии под контролем ультразву-
ковой биолокации затруднено, в качестве средства визуализации может быть исполь-
зована компьютерная томография (рис. 58). Широко применяют чрескожную тонкои-
гольную аспирацию очагов в легких под КТ-наведением, трансторакальную биопсию
Рис. 56. Сезективная ангиограмма по-
чечной артерии после эмболизации по
поводу опухоли. Виден короткий участок
почечной артерии, в которой установлен
катетер. Артерия, питающая опухоль,
закрыта.
99
Рис. 57. Чрескожные билиграммы при билиарной гипертензии до декомпрессии (а) и после дренирования
жеччной системы (б).
Рис. 58. Выполнение пункционной биопсии под
контролем компьютерной томографии.
медиастинальных образований (тимомы,
лимфомы). Под КТ-навигацией осущест-
вляют транспульмональную гемоэмболи-
зацию с целью паллиативного лечения не-
резектабельных метастазов рака в легких,
а также чрескожную вертебропластику.
Особое значение приобрели методы
интервенционной медицины в маммоло-
гии. Дело в том, что маммография как ос-
новной метод диагностики ранних форм
рака молочной железы характеризуется
высокой частотой «ложных тревог» или
гипердиагностики, которая иногда, в за-
висимости от применяемого оборудования
и квалификации врача, может достигать
25 %. В таких случаях для установления
диагноза следует применять пункционную
биопсию под контролем рентгенологиче-
ского исследования. Похожая ситуация
возникает при ультразвуковом исследовании молочной железы.
С целью решения этой проблемы созданы специальные рентгеновские установки со
стереотаксическими приставками для подведения пункционной иглы к «сомнительно-
му» участку молочной железы. Этот метод будет рассмотрен далее, при изложении диа-
гностики заболеваний молочной железы. Здесь же лишь отметим, что стереотаксис —
это метод выполнения диагностических и лечебных процедур под контролем трехмер-
ной графики, основанной на компьютерной реконструкции исследуемого органа либо на
анализе многопроекционных аналоговых изображений. Стереотаксические оперативные
вмешательства производят под навигационным рентгенологическим контролем, в том
числе с использованием робототехники и методик виртуальной эндоскопии.
Широкое распространение получила интервенционная радиология в диагностике
заболеваний опорно-двигательной системы. С ее помощью выполняют трепанобиоп-
сию (забор кусочков костной ткани и костного мозга для гистологического исследо-
100
Рис. 59. Компьютерная система планирования вертебропластики (компании «Siemens»).
вания) и биопсию синовиальных оболочек. На основе интервенционной радиологии
сформировано новое направление в лечении позвоночника — вертебропластика.
При ней для укрепления тела позвонка, разрушенного вследствие некоторых заболе-
ваний (метастазы опухолей, гемангиомы) или в результате компрессионного перело-
ма, в губчатое вещество позвонка вводят специальную пластмассу — костный цемент.
Под рентгенологическим контролем выполняют также другие вмешательства на по-
звоночнике: чрескожную люмбальную декомпрессию и дискэктомию, хемонуклеоз —
введение протеолитических ферментов в студенистое ядро диска (выполняют при
хрящевых грыжах). Для осуществления всех этих процедур под рентгенологическим
контролем созданы специализированные программные пакеты (рис. 59).
В последнее время сформировалось новое направление интервенционной радио-
логии — абляция (от лат. ablation — отнятие). Абляция — восстановление нормаль-
ного ритма сердца путем прижигания его очень маленьких и точно установленных
участков с помощью передаваемых по катетеру радиочастотных импульсов. По-
скольку частота развития сердечных аритмий у жителей нашей планеты весьма высо-
ка, так же как и смертность больных с этой патологией, ряд фирм — производителей
медицинского оборудования создали специальные рентгеновские комплексы для та-
101
Рис. 60. Рентгеновский кабинет для выполнения абляции по
методу роботизированной магнитной навигации.
Рис. 61. Трехмерная виртуальная модечь
сердца для магнитной навигации. Обозна-
чены точки возможной абляции.
кого лечения (рис. 60). На смену первым катетерам для выполнения абляции, весьма
жестким и малоподвижным, пришло новое поколение мягких катетеров, которыми
управляют с помощью роботизированной магнитной навигации. Созданы системы
магнитной навигации эластичного катетера по камерам сердца. Разработаны специ-
альные компьютерные программы, реализующие в формате трехмерной графики вир-
туальный фантом сердца для магнитной навигации при абляции (рис. 61).
Вполне естественно, что одновременное осуществление диагностических и ле-
чебных процедур под объективным визуальным контролем обеспечивает более вы-
сокие результаты, экономит материальные, физические, финансовые, кадровые ре-
сурсы, так как выполняет эти процедуры один специалист, владеющий широким
спектром методик. Однако для этого требуются строгое соблюдение режима работы,
специальное оснащение кабинета, радиационная защита врача, мониторинг состоя-
ния пациента и обеспечение его безопасности при осуществлении интервенционных
вмешательствах и реанимационных мероприятий.
Интервенционная радиология как медицинская дисциплина и совокупность ме-
дицинских специальностей вобрала в себя новейшие достижения рентгенологии,
микрохирургии, аппаратостроения и вычислительной техники. В нее, в частно-
сти, входит новая, недавно утвержденная Минздравсоцразвития РФ рентгеноло-
гическая специальность —рентгеноэндоваскулярная диагностика и лечение.
Уровень развития интервенционной радиологии в стране, городе, регионе или
лечебном учреждении служит показателем культуры организации медицинской
помощи населению. В настоящее время созданы Европейское общество сердеч-
но-сосудистых и интервенционных радиологов (SIRCE) (http://www.cirse.org/)
и Северо-Американское общество сердечно-сосудистых и интервенционных ра-
диологов (SCVIR) (http://www.scvir.org), Российское общество интервенционных
онкорадиологов (http://www.interventor.ru/).
Список литературы
Рабкин И. X., Матевосов А. Л., Гетман Л. И. Рентгеноэндоваскулярная хирургия. — М.: Ме-
дицина, 1987.
Коков Л. С., Цыганков С. Н., Черная Н. Т. Интервенционная радиология. — М.: ГЭОТАР-
Медиа, 2008.
102
2. РАДИОНУКЛИДНЫЙ МЕТОД
Наше проникновение в мир атомов можно сравнить
с великими, полными открытий кругосветными пу-
тешествиями и дерзкими исследованиями астроно-
мов, проникших в глубины мирового пространства.
Нильс Бор
Удручающе длинной казалась дистанция между физическими лабораториями,
где ученые регистрировали треки ядерных частиц, и будничной клинической прак-
тикой. Сама мысль о возможности использования ядерно-физических феноменов для
обследования больных могла показаться, если не сумасбродной, то сказочной. Однако
именно такая идея родилась в опытах венгерского ученого Д. Хевеши, впоследствии
лауреата Нобелевской премии. В один из осенних дней 1912 г. Э. Резерфорд показал
ему груду хлорида свинца, валявшуюся в подвале лаборатории, и сказал: «Вот, займи-
тесь этой кучей. Постарайтесь из соли свинца выделить радий D».
После множества опытов, проведенных Д. Хевеши совместно с австрийским хи-
миком А. Панетом, стало ясно, что химическим способом разделить свинец и радий D
невозможно, так как это не отдельные элементы, а изотопы одного элемента — свин-
ца! Они различаются только тем, что один из них радиоактивный: распадаясь, он ис-
пускает ионизирующее излучение. Значит, радиоактивный изотоп — радионуклид —
можно применять как метку при изучении поведения его нерадиоактивного близнеца.
Перед врачами открылись заманчивые перспективы: вводя в организм больно-
го радионуклиды, наблюдать за их местонахождением с помощью радиометрических
приборов. За сравнительно короткий период радионуклидная диагностика превра-
тилась в самостоятельную медицинскую дисциплину — ядерную медицину {nuclear
medicine).
Ядерная медицина — область фундаментальной и практической медицины, раз-
рабатывающая проблемы диагностики и лечения заболеваний человека, в том
числе на ранних стадиях поражения клеток, тканей и органов.
Различают три основных направления ядерной медицины: радионуклидная диа-
гностика in vivo, радионуклидная диагностика in vitro и радионуклидная терапия.
Радионуклидная (радиоизотопная) диагностика in vivo охватывает широкий круг
исследований органов и систем с использованием радиофармацевтических препаратов
(РФП). Основные методы радионуклидной визуализации: радиометрия, сцинтигра-
фия, однофотонная эмиссионная компьютерная томография (ОФЭКТ), позитронная
эмиссионная томография (ПЭТ). Эти методы позволяют получать радионуклидные
изображения, необходимые для изучения кровотока, микроциркуляции и метаболизма
в органах и тканях, выявлять места с аномальным метаболизмом (опухоли, очаги вос-
паления, места тромбоза). Эти методы важны для оценки накопления РФП в организ-
ме и их выведения, измерения радиоактивности проб жидкостей и тканей организма.
Радионуклидную диагностику in vitro широко используют в радиоиммунных ис-
следованиях с целью определения концентрации биологически активных соединений
(гормоны, ферменты, лекарственные препараты) в жидкостях организма. Кроме того,
применяют ряд лабораторных радионуклидных методов, например определение йод-
поглотительной функции щитовидной железы, изучение метаболизма витамина В12
и железа и др.
Радионуклидная терапия основана на применении РФП, ориентированных на за-
держку в намеченных местах в организме. РФП испускают излучение с коротким про-
бегом, разрушающие ткань опухоли при минимальном повреждении нормальных тканей.
103
Радиофармацевтическим препаратом называют разрешенное для введения чело-
веку с диагностической или лечебной целью химическое соединение, в молекуле
которого содержится радионуклид. Радионуклид должен обладать оптимальным
спектром излучаемой энергии, приемлемым периодом полураспада и обусловли-
вать минимальную лучевую нагрузку на пациента.
В связи с этим РФП выбирают с учетом его фармакодинамических (поведение
в организме) и ядерно-физических свойств. Фармакодинамику РФП определяет то
химическое соединение, на основе которого он синтезирован. Возможности же реги-
страции РФП зависят от типа распада радионуклида, которым он помечен.
Выбирая РФП для исследования, врач должен прежде всего учесть его физиоло-
гическую направленность и фармакодинамику. Рассмотрим это на примере введения
РФП в кровь. После инъекции в вену РФП первоначально равномерно распределяется
в крови и транспортируется по всем органам и тканям. Если врача интересуют гемо-
динамика и кровенаполнение органов, то он выберет индикатор, который длительное
время циркулирует в кровеносном русле, не выходя за пределы стенок сосудов в окру-
жающие ткани (например, альбумин человеческой сыворотки). При исследовании пе-
чени врач предпочтет химическое соединение, которое избирательно улавливается
этим органом. Некоторые вещества захватываются из крови почками и выделяются
с мочой, поэтому они служат для исследования почек и мочевых путей. Одни РФП
избирательно накапливаются в костной ткани, в связи с чем они незаменимы при ис-
следовании костно-суставной системы, другие — в печени, сердечной мышце, ткани
головного мозга, щитовидной железе. Изучая сроки транспортировки и характер рас-
пределения и выведения РФП из организма, врач судит о функциональном состоянии
и структурно-топографических особенностях этих органов.
Однако недостаточно учитывать лишь фармакодинамику РФП. Нужно обязатель-
но принимать во внимание ядерно-физические свойства входящего в его состав ради-
онуклида. Прежде всего он должен иметь определенный спектр излучения. Для полу-
чения изображения органов применяют только радионуклиды, испускающие у-лучи,
которые можно зафиксировать при наружной регистрации. Чем больше у-квантов об-
разуется при радиоактивном распаде и чем эффективнее их регистрация в детекторах
излучения, тем эффективнее данный РФП в диагностическом отношении. В то же
время радионуклид должен испускать по возможности меньше корпускулярного из-
лучения — электронов, которые поглощаются в теле пациента и не участвуют в полу-
чении изображения органов. С этих позиций предпочтительны радионуклиды с ядер-
ным превращением по типу изомерного перехода. Наибольшее распространение по-
лучил радионуклид 99п1Тс. Его период полураспада 6 ч, энергия фотонов 140 кэВ.
Радионуклиды, период полураспада которых составляет несколько десятков дней,
принято считать долгоживущими, несколько дней — среднеживущими, несколь-
ко часов — короткоживущими, несколько минут —улътракороткоживущими.
По понятным соображениям стремятся использовать в основном короткоживу-
щие радионуклиды. Применение в диагностике среднеживущих радионуклидов
менее предпочтительно, а долгоживущих вообще неприемлемо. Работать с уль-
тракороткоживущими радионуклидами сложно, поэтому их используют лишь
в ограниченном числе диагностических лабораторий, хотя перспективы приме-
нения этих радионуклидов весьма привлекательны.
Существует несколько способов получения радионуклидов. Часть из них обра-
зуется в реакторах (П|1, 19хАи, шХе и др.), другая часть — в ускорителях (67Ga, llImIn,
12’1, 15О, ИС, 2П|Т1, x2Rb, lxF и др.). Однако наиболее распространенным способом полу-
чения радионуклидов является генераторный, т. е. изготовление радионуклидов не-
посредственно в лаборатории радионуклидной диагностики с помощью генераторов.
104
Рис. 62. Ггнерапюр коротко-
живущих радионуклидов.
Таким образом получают самый распространенный ради-
онуклид — WmTc. Генератор представляет собою полый
сосуд, содержащий материнский нуклид — радиоактив-
ный молибден. Сосуд помещен в металлический защит-
ный переносный контейнер (рис. 62). Промыв генератор
стерильным изотоническим раствором натрия хлорида,
получают рабочий раствор технеция — пертехнетат, кото-
рым метят различные химические вещества и получают
таким образом РФП для клинического использования.
Очень важный параметр радионуклида — энергия
квантов электромагнитного излучения. Кванты очень
низких энергий задерживаются в тканях и, следователь-
но, не попадают на детектор радиометрического при-
бора. Кванты же очень высоких энергий частично про-
летают детектор насквозь, поэтому эффективность их
регистрации также невысока. Оптимальным диапазоном
энергии квантов в радионуклидной диагностике счита-
ют 70—200 кэВ, что обеспечивает максимально эффек-
тивную регистрацию излучения современными сцин-
тилляционными детекторами.
Важным требованием к РФП является минимальная
лучевая нагрузка при его введении. Известно, что актив-
ность примененного радионуклида уменьшается вследствие действия двух факторов:
распада его атомов, т. е. физического процесса, и выведения его из организма — био-
логического процесса. Время распада половины атомов радионуклида называют фи-
зическим периодом полувыведения (Тфи|). Время, за которое активность препарата, вве-
денного в организм, снижается в 2 раза в результате его выведения, именуют перио-
дом биологического полу выведения. Время, в течение которого активность введенного
в организм РФП снижается в 2 раза вследствие физического распада и выведения,
называют эффективным периодом полувыведения (Т ).
Для радионуклидных исследований стремятся выбрать РФП с наименее продол-
жительным Т . Это и понятно: ведь от данного параметра зависит лучевая нагрузка
на больного. Однако очень короткий физический период полураспада неудобен: нуж-
но успеть доставить РФП в лабораторию и провести исследование. Общее же правило
таково: Т препарата должен приближаться к продолжительности диагностической
процедуры.
Исторически первым радионуклидом был ,3,1. В 40-е годы прошлого столетия
его начали использовать для диагностики функции щитовидной железы. Именно
тогда была заложена основа современной радионуклидной диагностики. Одна-
ко длительный период полураспада этого радионуклида (8,14 дня) и неадекватная
энергия у-излучения, а также значительное количество вылетающих при его радио-
активном распаде Р-частиц стали тормозом в его использовании. В настоящее время
этот радионуклид применяют только в лучевой терапии при лечении заболеваний
щитовидной железы.
В настоящее время в лабораториях радионуклидной диагностики чаще исполь-
зуют генераторный способ получения радионуклидов, причем в 90—95 % случаев —
это радионуклид 99тТс. Кроме радиактивного технеция, иногда применяют 133Хе, 67Ga,
21,,Т1 и некоторые другие радионуклиды. В специализированных лабораториях радио-
нуклидной диагностики используют ультракороткоживущие циклотронные радиону-
клиды — ,XF, H2Rb. Далее приведены радиофармпрепараты, наиболее часто используе-
мые в клинической практике.
105
Диагностические радиофармпрепараты и области их применения
Радиофармпрепарат
99тТс-альбумин
99тТс-микросферы альбумина
99тТс-коллоид
99тТс-технефит
99mTc-HIDA
99тТс-пертехнетат
99тТс-МАА (макроагрегаты альбумина)
99тТс-пирофосфат (дифосфонат)
99тТс-сестамиби (MIBI)
99mTc-MAG3
99mTc-DMSA
99mTc-DTPA
99тТс-моноклональные антитела
,33Хе
,23I-MIBG
,3,Ina
670а-трансферин
,8F-DG (меченая глюкоза)
82Rb
Область применения
Исследование кровотока
Исследование легких
Исследование печени
Исследование печени
Исследование печение
Исследование щитовидной железы
Исследование легких
Исследование скелета
Туморотропный препарат
Исследование почек
Исследование почек
Исследование почек, головного мозга
Туморотропный препарат
Исследование легких
Исследование надпочечников
Исследование щитовидной железы
Туморотропный препарат
Исследование головного мозга и сердца.
Туморотропный препарат
Исследование сердца
Необходимо отметить, что представленный перечень РФП постоянно пополня-
ется, их названия часто изменяют различные фирмы-производители, несмотря на то,
что они одной и той же фармакопейной структуры. Кроме того, с накоплением науч-
ных данных меняются их точки приложения в радионуклидной диагностике.
Однажды во время обучения в Геттингене Нильс Бор плохо подготовился к кол-
локвиуму и его выступление оказалось слабым. Однако Бор не пал духом и в за-
ключение с улыбкой сказал: «Я выслушал здесь столь плохие выступления, что
прошу рассматривать мое нынешнее как месть».
(Физики шутят. — М.: Мир, 1966.)
Для выполнения радионуклидных исследований разработаны разнообразные
диагностические приборы. Независимо от их конкретного назначения все эти
приборы устроены по единому принципу: в них есть детектор, преобразующий
ионизирующее излучение в электрические импульсы, блок электронной обработ-
ки и блок представления данных. Все радиодиагностические приборы оснащены
компьютерами и микропроцессорами.
В качестве детектора ионизирующего излучения обычно используют сцинтилля-
торы. Сцинтиллятор — это вещество (кристалл йодида натрия), в котором под дей-
ствием фотонов возникают световые вспышки — сцинтилляции, которые улавлива-
ются фотоэлектронными умножителями (ФЭУ), превращающими световые вспышки
в электрические сигналы. Сцинтилляционный кристалл и ФЭУ помещают в защит-
ный металлический кожух — коллиматор, ограничивающий «поле видения» кристал-
ла размерами органа или исследуемой части тела пациента.
106
Обычно у радиодиагностического прибора несколько сменных коллиматоров, ко-
торые подбирает врач в зависимости от задач исследования. В коллиматоре имеется
одно большое или несколько мелких отверстий, через которые радиоактивное излу-
чение проникает в детектор. В принципе, чем больше размеры отверстия в колли-
маторе, тем выше чувствительность детектора, т. е. его способность регистрировать
ионизирующее излучение, но одновременно ниже его разрешающая способность,
т. е. способность раздельно различать мелкие источники излучения. В современных
коллиматорах имеется несколько десятков мелких отверстий, положение которых вы-
брано с учетом оптимального «видения» объекта исследования. В приборах, пред-
назначенных для определения радиоактивности биологических проб, применяют
сцинтилляционные детекторы в виде так называемых колодезных счетчиков. Внутри
такого детектора имеется цилиндрический канал, в который помещают пробирку с ис-
следуемым материалом. В современных эмиссионных томографах применяют много-
пинхоловые коллиматоры с системой кодирования сигнала. Это повышает эффектив-
ность регистрации у-излучения в детекторе.
При выполнении любого исследования in vivo требуется психологическая под-
готовка пациента. Ему необходимо разъяснить цель процедуры, ее значение для диа-
гностики, порядок проведения. Особенно важно подчеркнуть безопасность исследо-
вания. В специальной подготовке, как правило, нет необходимости. Следует лишь
проинформировать пациента о его поведении во время исследования. При исследо-
ваниях in vivo применяют различные способы введения РФП в зависимости от задач
процедуры. В большинстве методик предусматривается проведение инъекции РФП,
преимущественно в вену, реже в ткани, а также ингаляции (вдыхание).
Показания к радионуклидному исследованию определяет лечащий врач после
консультации с радиологом. Как правило, его проводят после других клинических,
лабораторных исследований и ультразвуковой биолокации, когда становится ясна
необходимость радионуклидных данных о функции и морфологии того или иного
органа.
Противопоказаний к радионуклидной диагностике нет, имеются лишь ограниче-
ния, предусмотренные инструкциями Минздравсоцразвития РФ.
Среди радионуклидных методов различают: методы радионуклидной визуализа-
ции, радиографию (как составную часть визуализации), клиническую и лабора-
торную радиометрию.
Термином «визуализация» (от англ, vision — зрение) обозначают получение изо-
бражения, в данном случае с помощью радиоактивных нуклидов. Радионуклидная ви-
зуализация — это создание картины пространственного распределения РФП в органах
и тканях при введении его в организм пациента. Основным методом радионуклидной
визуализации является сцинтиграфия.
Сцинтиграфия — это получение изображения органов и тканей пациента по-
средством регистрации на гамма-камере излучения, испускаемого радионукли-
дом, инкорпорированным в теле пациента.
Поскольку при сцинтиграфии речь идет, как правило, об изображении, получае-
мом в результате активного процесса метаболизма РФП, его называют также функ-
циональным, или молекулярным, — Molecular Imaging (любителям англоязычного
Интернета советуем запомнить приведенный термин). Этим сцинтиграфия принци-
пиально отличается от других методов лучевой диагностики — классического рентге-
нологического исследования, базовой компьютерной томографии, базовой магнитно-
резонансной томографии и ультразвуковой биолокации. Заметим, что благодаря соз-
данию новейших моделей рентгеновских компьютерных и магнитно-резонансных
107
томографов можно говорить о получении также молекулярных изображений. Отдель-
ная область применения сцинтиграфии — изучение прохождения РФП по сосудам,
протокам или камерам органа. Понятно, что такая визуализация имеет в основном
функциональный характер.
Физиологическая сущность сцинтиграфии — органотропность РФП, т. е. его спо-
собность избирательно аккумулироваться в определенном органе: накапливаться, вы-
деляться или проходить по нему в виде компактного радиоактивного болюса.
Различают следующие виды сцинтиграфии:
• планарная сцинтиграфия;
• однофотонная эмиссионная компьютерная томография (ОФЭКТ);
• позитронная эмиссионная томография (ПЭТ);
• гибридная (совмещенная) сцинтиграфия — сочетание ее с другими методами ви-
зуализации, как правило, в виде ОФЭКТ и КТ, реже ПЭТ и КТ.
Как планарная, так и эмиссионная томография могут работать в статическом
режиме, при котором получают изображение органа в статичном состоянии. На та-
ких изображениях отражается итоговое накопление РФП. Подобный метод получил
название «статическая сцинтиграфия». Другой режим работы гамма-камеры со-
стоит в регистрации серии изображений органа в течение всего прохождения РФП
по органу. Наименование этого режима визуализации — «динамическая сцинтигра-
фия». Итогом динамической сцинтиграфии является радиография — графическое
отображение прохождения РФП. Оба вида радионуклидной визуализации позволя-
ют получить изображения всего тела, отразив в нем накопления РФП в отдельных
органах. Такое исследование получило название «сцинтиграфия всего тела». Для
радионуклидного исследования сердца гамма-камеры оснащают специальными мо-
дулям — кардиосинхронизаторами (триггерами), с помощью которых можно полу-
чать информации в точно заданные периоды кардиоцикла. Это — кардиосинхрони-
зированная сцинтиграфия.
Основным инструментом выполнения сцинтиграфии является гамма-камера. Она
представляет собой сложное техническое устройство, «насыщенное» микроэлектро-
никой и компьютерной техникой (рис. 63). В качестве детектора радиоактивных излу-
чений применяют сцинтилляционный кристалл йодида натрия больших размеров —
диаметром до 50 см. Это обеспечивает регистрацию излучения одномоментно над
всей исследуемой частью тела. Исходящие из органа у-кванты вызывают в кристалле
световые вспышки. Эти вспышки регистрируются несколькими ФЭУ, которые равно-
мерно расположены над поверхностью кристалла. Электрические импульсы из ФЭУ
через усилитель и дискриминатор передаются в блок анализатора, который формиру-
ет сигнал на экране дисплея. При этом
координаты светящейся на экране
точки точно соответствуют координа-
там световой вспышки в сцинтилля-
торе и, следовательно, расположению
радионуклида в органе. Одновремен-
но с помощью электроники анализи-
руется момент возникновения каждой
сцинтилляции, что дает возможность
определить время прохождения ради-
онуклида по органу. Таким образом,
в гамма-камере реализуется регистра-
ция радиоактивности в формате x-y-t,
где х и у — ориентиры точки РФП
в двухмерном пространстве (плоскос-
Рис. 63. Гамма-камера компании «Siemens» с двумя
сцинтилляционными детекторами.
108
ти), t — время регистрации. Некоторые гамма-камеры позволяют создавать трехмер-
ные изображения (3D), т. е. в формате x-y-z (z — третье измерение), и четырехмерные
(4D) — в формате x-y-z-t.
Важнейшей составной частью гамма-камеры, безусловно, является специализи-
рованный компьютер, который позволяет производить разнообразную компьютер-
ную обработку изображения: выделять на нем заслуживающие внимания поля — так
называемые зоны интереса — и проводить в них различные процедуры: измерение
радиоактивности (общей и локальной), определение размеров органа или его частей,
изучение скорости прохождения РФП в этом поле. С помощью компьютера можно
улучшить качество изображения, выделить на нем интересующие детали, например
сосуды, питающие орган.
При анализе сцинтиграмм широко применяют математические методы, систем-
ный анализ, камерное моделирование физиологических и патологических процессов.
Естественно, все полученные данные не только отображаются на дисплее, но также
могут быть перенесены на магнитные носители, переданы по компьютерным сетям.
Заключительным этапом сцинтиграфии обычно является создание электронной
копии изображения в базе данных лечебного учреждения, а также при необходимости
изготовление твердой копии на бумаге (с помощью лазерного принтера) или пленке
(посредством цифровой лазерной камеры).
Сцинтиграфию широко применяют практически во всех разделах клиниче-
ской медицины: в терапии, хирургии, онкологии, кардиологии, эндокринологии
и др. — там, где необходимо получить «функциональное изображение» органа.
В настоящее время планарную сцинтиграфию из-за ее низкой эффективности
применяют редко. Основным методом современной радионуклидной визуализа-
ции является ОФЭКТ, предпочтительно в комбинации с КТ— гибридная техника
ОФЭКТ/КТ.
При анализе статических сцинтиграмм наряду с топографией, размерами и фор-
мой органа определяют степень однородности его изображения (рис. 64). Участки
с повышенным накоплением РФП называют «горячими» очагами, или «горячими»уз-
лами. Обычно им соответствуют избыточно активно функционирующие участки орга-
на: воспалительно-измененные ткани, некоторые виды опухолей, зоны гиперплазии.
Если же на сцинтиграмме выявляют область пониженного накопления РФП, значит,
речь идет о каком-то объемном образовании, заместившем нормально функциониру-
ющую паренхиму органа. Это так называемые «холодные» очаги. Они наблюдаются
Рис. 64. Сцинтиграмма щитовид-
ной железы.
Видна функционирующая ткань же-
лезы.
а Гб в
Рис. 65. Сцинтиграммы щитовидной жезезы.
а — "холодный", или афункциональный, узел в нижнем отделе левой
доли (рак); б — "горячий", или гиперфункциональный, узел в нижнем
отделе левой доли (аденома); в — множественные гиперфункциональ-
ные очаги (множественный узловой зоб).
109
Рис. 66. Сцинтиграмма щитовидной
железы. Аномалии развития
1 — пирамидальная доля, исходящая
из правой доли железы; 2 — дополни-
тельная доля под нижним полюсом ле-
вой доли железы.
Рис. 67. Сцинтиграммы печени, полученные при выполнении
динамической планарной сцинтиграфии.
при кистах, метастазах, очаговом склерозе, некоторых первичных опухолях (рис. 65).
Сцинтиграфия позволяет выявить необычное расположение органа или аномалию его
развития (рис. 66).
Лимфосцинтиграфия дает возможность оценить транспорт РФП по коллекторам
и накопление его в регионарных лимфатических узлах. Чаще всего этот метод ис-
пользуют при обследовании больных с лимфедемой (лимфостаз). В онкологической
практике лимфосцинтиграфию иногда проводят для обнаружения «сторожевых» лим-
фатических узлов — первых лимфатических узлов на пути оттока лимфы от злока-
чественной опухоли (например, от опухоли молочной железы или очага меланомы в
каком-либо органе).
Синтезированы РФП, избирательно накапливающиеся в опухолевой ткани, — ту-
моротропные, которые включаются преимущественно в клетки, обладающие высокой
митотической и метаболической активностью. Вследствие повышенной концентра-
ции РФП опухоль будет вырисовываться на сцинтиграмме в виде «горячего» очага.
Сцинтиграфия с мечеными моноклональными антителами носит название «иммунос-
цинтиграфия».
Динамическая сцинтиграфия основана на получении серии функциональных изо-
бражений органа, выполненных через различные промежутки времени, измеряемого
секундами или минутами (рис. 67). Проанализировав на компьютере полученную се-
рию сцинтиграмм и выбрав в качестве «зоны интереса» весь орган или его часть, мож-
но получить на дисплее кривую, отображающую прохождение РФП через этот орган
(или его часть). Такие кривые, построенные на основании результатов компьютерного
анализа серии сцинтиграмм и отражающие зависимость активность/время, именуют
радиограммами (см. часть III, главу 7). Они предназначены для изучения функции
органа (или его части). Важным достоинством радиограмм является возможность об-
рабатывать их на компьютере: сглаживать, выделять отдельные составляющие части,
суммировать и вычитать, оцифровывать и подвергать математическому анализу.
110
Среднее время, которое ученый отдает работе
Среднее время жизни человека — 60 лет.
Детство (школа, колледж, университет) — 24 года.
Сон (8 часов в сутки; сон во время научных дискуссий, лекций и
семинаров не учитывается) — 20 лет.
Отпуск (плюс выходные дни и праздники, 73 дня в году) — 12 лет.
Еда (1 час в день) — 2,5 года.
Прочие потребности (0,5 часа в день) — 1,5 года.
Итого... — 59,75 года
Чистое рабочее время — 0,25 года, т. е. около 90 дней.
Ученый в среднем работает 1,5 дня в год или,
если исключить детство, — 2,5 дня в год.
(Физики продолжают шутить. — М.: Мир, 1968)
Однофотонная эмиссионная компьютерная томография постепенно вытесняет
планарную сцинтиграфию, так как позволяет с таким же количеством того же РФП
добиться лучшего пространственного разрешения, т. е. выявлять значительно более
мелкие участки поражения органа — «горячие» и «холодные» узлы. Для выполнения
ОФЭКТ применяют специальные гамма-камеры. От планарных они отличаются тем,
что два детектора камеры, расположенные под разными углами, вращаются вокруг
тела больного. В процессе вращения сцинтилляционные сигналы поступают на ком-
пьютер из разных ракурсов съемки, что дает возможность построить на экране дис-
плея послойное изображение органа.
ОФЭКТ предназначена для тех же целей, что и планарная сцинтиграфия, т. е.
для получения анатомо-функционального изображения органа, но отличается от по-
следней более высоким качеством изображения. Она позволяет выявить более мелкие
детали и, следовательно, распознать заболевание на более ранних стадиях и с боль-
шей достоверностью. При наличии достаточного количества поперечных «срезов»,
полученных за короткий период времени, с помощью компьютера можно построить
на экране дисплея трехмерное объемное (3D) изображение органа, позволяющее по-
лучить более точное представление о его структуре и функции (рис. 68).
С помощью современных гамма-камер можно проводить визуализацию всего те-
ла пациента. При этом информация о местонахождении РФП снимается непрерывно
во время поступательного движения ложа с
пациентом под детекторами гамма-камеры.
Такую сцинтиграфию широко используют в
онкологии для выявления скрытых метаста-
зов в костях скелета (рис. 69).
Существует еще один вид послой-
ной радионуклидной визуализации — по-
зитронная (двухфотонная) эмиссионная
томография. В качестве РФП используют
радионуклиды, испускающие позитроны,
в основном ультракороткоживущие нукли-
ды, период полураспада которых составля-
ет несколько минут, — ,4С (20,4 мин), ,3N
(10 мин), ,5О (2,03 мин), ,8F (НО мин). Ис-
пускаемые этими радионуклидами пози-
троны аннигилируют вблизи атомов с элек-
Рис. 68. Сцинтиграммы щитовидной железы,
выполненные в режиме 3D. Раковый узел в пра-
вой доле жечезы.
111
Рис. 69. Сцинтиграмма всего тела, полученная при исследовании с остеотропным РФП. Многочисленные
«горячие» узлы в ребрах (метастазы)
Поскольку данный РФП выделяется почками, обычно видно их изображение, однако у этого пациента визуали-
зируется только правая почка, так как левая удалена из-за злокачественной опухоли.
Рис. 70. ПЭТ, демонстрирующая влияние нар-
котика (кокаин) на обмен веществ в ткани
мозга.
а — норма; б — выраженное нарушение метабо-
лизма мозга вследствие поражения наркотиком,
проявляющееся значительным уменьшением на-
копления индикатора (меченой глюкозы).
тронами, следствием чего является возникновение двух у-квантов — фотонов (отсюда
и название метода), разлетающихся из точки аннигиляции в строго противоположных
направлениях. Разлетающиеся кванты регистрируются несколькими детекторами
гамма-камеры, располагающимися вокруг обследуемого пациента.
Основным достоинством ПЭТ является то, что используемыми при ее проведении
радионуклидами можно метить очень важные в физиологическом отношении лекар-
ственные препараты, например глюкозу, которая, как известно, принимает активное
участие во многих метаболических процессах. При введении в организм пациента
меченой глюкозы она активно включается в тканевый обмен головного мозга и сер-
дечной мышцы. Регистрируя с помощью ПЭТ поведение этого препарата в названных
органах, можно судить о характере метаболических процессов в тканях. В головном
мозге, например, таким методом выявляют ранние формы нарушения кровообраще-
ния или развития опухолей и даже обнаруживают изменения физиологической актив-
ности мозговой ткани в ответ на действие физиологических раздражителей — света
и звука, влияние на головной мозг наркотиков (рис. 70). С помощью ультракоротко-
живущих РФП можно выявить скрытые метастазы злокачественной опухоли (рис.
71). Все большее распространение получает ПЭТ в диагностике болезни Альцгейме-
ра (старческое слабоумие) и болезни Паркинсона (нейродегенаративное заболевание
центральной нервной системы). В сердечной мышце с помощью ПЭТ определяют
начальные проявления нарушения метаболизма (рис. 72). При ПЭТ, так же как и при
ОФЭКТ, можно создавать трехмерное (3D) изображение органа.
Распространение этого важного и весьма перспективного метода в клинической
практике сдерживает то обстоятельство, что ультракороткоживушие радионуклиды
производят на ускорителях ядерных частиц — циклотронах. Ясно, что работать с ни-
112
Рис. 71. ПЭТ всего тела, вы-
полненная с меченой глюкозой
(,SF-DG) Множественные ме-
тастазы опухоли (яркие очаги).
Накопление РФП в головном
мозге явчяется физиологиче-
ским: обусловлено высоким ме-
таболизмом глюкозы.
Рис. 72. ПЭТ сердца, выполненная с 82 Rb. Ишемия сердечной мышцы.
Стрелкой указан пробел в накоплении индикатора.
Рис. 73. Аппарат компании «Siemens» для комбинированного исследо-
вания (ОФЭКТ/КТ).
ми можно только в том случае, если циклотрон расположен непосредственно в лечеб-
ном учреждении, а это, по понятным причинам, доступно лишь ограниченному числу
медицинских центров. Правда, в настоящее время предпринимаются попытки создать
генераторы ультракороткоживущих радионуклидов, что, конечно же, позволит рас-
ширить географию применения ОФЭКТ.
Венцом радионуклидной визуализации стали гибридные методы, или сплавлен-
ные изображения — Fusion Imaging (английский термин опять-таки важен для квали-
фицированной навигации в Интернете). Иногда такие изображения называют муль-
тимодальными.
Гибридные изображения получают путем программной «сшивки» на компьюте-
ре двух образов. Один из них, получаемый с помощью радионуклидной визуализа-
ции — ОФЭКТ, реже ПЭТ, имеет преимущественно метаболический и функциональ-
ный характер. Другой образ получают с помощью преимущественно анатомического
метода визуализации — КТ, реже МРТ. Таким образом, при гибридной визуализации
функционально-метаболическое изображение органа привязывается к точно обозна-
ченным анатомическим ориентирам.
Идея гибридных технологий визуализации возникла в самом конце прошлого
века. Первоначально «сшивали» изображения, полученные на различных аппаратах
и в разное время. Это создавало большие трудности в исследовании, кроме того, оно
не отличалось высокой точностью: пространственное разрешение, т. е. способность
выявлять мелкие детали изображения, составляла всего 5—7 мм.
Прорыв в технологии гибридной визуализации произошел в 2004 г., когда компания
«Siemens» представила единый аппарат, включающий компьютерный рентгеновский то-
мограф — КТ (анатомические изображение) и однофотонный эмиссионный компьютер-
ный томограф — ОФЭКТ (метаболическое изображение) (рис. 73). В таком аппарате
113
Рис. 74. ОФЭКТ/КТ стопы
(изображение в режиме 3D).
Очаг повышенной метаболи-
ческой активности в медиазь-
ной клиновидной кости — вос-
палительный процесс (абсцесс
Броди).
Рис. 75. ОФЭКТ/КТ скезета. Ло-
кальный очаг повышенного мета-
болизма в Ln — метастаз ззокаче-
ственной опухоли.
Рис. 76. ОФЭКТ/КТ кисти. Ло-
кальный очаг повышенного ме-
таболизма в трапециевидной ко-
сти — скрытый перезом.
кванты от введенного в организм радионуклида собираются сцинтилляционным детек-
тором под контролем электрических сигналов, получаемых компьютерным томогра-
фом. В результате значительно повысилась точность всего исследования и можно гово-
рить о реальном молекулярном изображении. В настоящее время гибридная технология
ОФЕКТ/КТ является мировым стандартом радионуклидной визуализации. Отметим,
что большое количество таких аппаратов поступило в нашу страну в конце прошлого
десятилетия по национальному проекту «Здоровье». Вслед за технологией ОФЭКТ/КТ
появились другие гибридные технологии: ПЭТ/КТ, ОФЭКТ/МРТ, ПЭТ/МРТ, но они из-
за технической сложности имеют гораздо меньшее практическое значение.
Гибридные технологии радионуклидной визуализации позволяют точно опреде-
лять участки повышенной метаболической активности среди анатомических структур
организма, выявлять мельчайшие изменения в структуре мягких и костных тканей,
которые не видны ни при рентгенографии, ни при компьютерной томографии (рис.
74—76). Коррекция сбора радионуклидной информации с помощью сигналов от ком-
пьютерного томографа позволила повысить информативность метода при исследова-
нии быстропротекающих процессов, например при сцинтиграфии сердца.
Под клинической радиометрией понимают измерение радиоактивности всего те-
ла или его части после введения в организм РФП. Обычно в клинической практике
используют радионуклиды, излучающие у-кванты. После введения в организм РФП,
содержащего такой радионуклид, его излучения улавливаются сцинтилляционным
детектором, расположенным над соответствующей частью тела пациента. Результаты
исследования обычно представляются на световом табло в виде цифр, соответствую-
щих количеству импульсов, зарегистрированных за определенный промежуток вре-
мени, либо в виде скорости счета (имп/мин). В клинической практике данный метод
не имеет большого значения. Обычно его используют в тех случаях, когда необходимо
выявить и оценить инкорпорацию радионуклидов при их случайном попадании в ор-
ганизм человека — по неосторожности, при катастрофах.
114
Для лабораторной радиометрии ис-
пользуют автоматизированные радио-
метры (счетчики проб; рис. 77). В них
на конвейере располагаются пробир-
ки с радиоактивным материалом. Под
управлением микропроцессора пробир-
ки автоматически подаются к окну ко-
лодезного счетчика; после выполнения
радиометрии происходит автоматиче-
ская смена пробирок. Результаты изме-
рения подсчитываются в компьютере, и
после соответствующей обработки они
поступают на печатающее устройство.
В современных радиометрах в автома-
Рис. 77. Радиометр для автоматического из-
мерения радиоактивности проб крови.
тическом режиме производятся сложные расчеты, и врач получает готовую ин-
формацию, например о концентрации в крови гормонов и ферментов, с указанием
точности выполненных измерений. Если объем работы по лабораторной радиоме-
трии невелик, то применяют более простые радиометры с ручным перемещением
пробирок и выполняют радиометрию вручную, в неавтоматическом режиме.
Радионуклидная диагностика in vitro (от лат. vitrum — стекло, поскольку все ис-
следования проводят в пробирках) относится к микроанализу и занимает пограничное
положение между радиологией и клинической биохимией. Она позволяет обнаружить
присутствие в биологических жидкостях (кровь, моча) различных веществ эндоген-
ного и экзогенного происхождения, находящихся там в ничтожно малых или, как го-
ворят химики, исчезающих концентрациях. К таким веществам относятся гормоны,
ферменты, лекарственные препараты, введенные в организм с лечебной целью, и др.
При различных заболеваниях, например при раке или инфаркте миокарда, в ор-
ганизме появляются вещества, специфические для этих заболеваний. Их называют
маркерами (от англ, mark— метка). Концентрация маркеров столь же ничтожно мала,
как и концентрация гормонов: буквально единичные молекулы в 1 мл крови.
Все эти уникальные по своей точности исследования могут быть выполнены
с применением радиоиммунологического анализа, разработанного в 1960 г. американ-
скими исследователями С. Берсоном и Р. Ялоу, которым впоследствии за эту работу
была присуждена Нобелевская премия. Широкое внедрение его в клиническую прак-
тику ознаменовало революционный прорыв в микроанализе и радионуклидной диа-
гностике. Впервые врачи получили возможность, причем весьма реальную, расшиф-
ровывать механизмы развития многих заболеваний и диагностировать их на самых
ранних стадиях. Наиболее зримо ощутили значение нового метода эндокринологи,
терапевты, акушеры, педиатры.
Принцип радиоиммунологического анализа состоит в конкурентном связывании
искомых стабильных и аналогичных им меченых веществ со специфической вос-
принимающей системой. Чаще всего при этом используют принцип иммунного
связывания антиген—антитело.
Для выполнения такого анализа выпускают стандартные наборы реагентов, каж-
дый из которых предназначен для определения концентрации какого-либо одного
конкретного вещества. Необходимо отметить, что наряду с радиоиммунологическим
методом для решения аналогичных задач в клинической практике применяют био-
химический иммуноферментный анализ. Несмотря на это, оба исследования благопо-
лучно сосуществуют и весьма популярны.
115
Список литературы
Малаховский В. Н. Радиационная безопасность при радионуклидных исследованиях: Учебно-
методическое пособие для врачей. — СПб.: ЭЛБИ-СПб., 2008. — 136 с.
Наркевич Б. Я., Костылев В. А. Физические основы ядерной медицины. — М.: АМФ-Пресс, 2001.
Паша С. П. Радионуклидная диагностика: Учебное пособие для системы послевузовского про-
фессионального образования врачей / С. П. Паша, С. К. Терновой. — М.: ГЭОТАР-Медиа,
2008. — 365 с.
Позитронная эмиссионная томография: руководство для врачей / А. М. Гранов и др.; под ред.
А. М. Гранова, Л. А. Тютина. — СПб.: Фолиант, 2008. — 366 с.
Терновой С. К. Радионуклидная диагностика. — М.: ГЭОТАР-Медиа, 2008. — 208 с.
Цыб А. Ф., Королюк И. П.. Капишников А. В. Беседы о ядерной медицине. — 2-е изд. — М.:
Медицина, 2009. — 192 с.
Эмиссионная томография: основы ПЭТ и ОФЭКТ / Под ред. Арсвольда: Пер. с англ. — Изд-во
НГМА, 2009. — 600 с.
3. УЛЬТРАЗВУКОВОЙ МЕТОД
Словом: наша речь о том,
Как он сделался царем.
И. П. Ершов
«Ультразвуковой диагностический аппарат —
это стетоскоп XXI века».
Лозунг на Международной выставке
медицинского оборудования «Medica 2010»
(Дюссельдорф, Германия, 2010 г.)
История ультразвуковой диагностики восходит к началу 40-х годов прошлого
столетия, когда немецкий ученый Дуссиле начал «освещать» ультразвуковым пучком
тело человека и измерять интенсивность прошедшего через него ультразвукового по-
тока. В начале 50-х годов американские ученые Уилд и Хаури впервые применили
ультразвук в клинической практике при обследовании пациентов с заболеваниями
головного мозга. Революционный прорыв в ультразвуковой диагностике произошел
в 80-е годы, когда в медицинскую практику были введены компьютерные технологии.
Очередной скачок ультразвуковая диагностика совершила в начале XXI века. В ее
арсенале появились новейшие компьютерные программы нового поколения, которые
радикальным образом повысили информативность ультразвукового исследования.
Ультразвуковые волны — это упругие колебания среды с частотой, превыша-
ющей частоту колебания звуков, которые слышит человек, т. е. свыше 20 кГц.
В ультразвуковой диагностике используют продольные ультразвуковые волны,
которые обладают высокой проникающей способностью и проходят через ткани
организма, не пропускающие видимый свет. Они относятся к числу неионизиру-
ющих излучений и в диапазоне, применяемом в диагностике, не вызывают выра-
женных биологических эффектов. Средняя интенсивность энергии этих волн при
использовании коротких импульсов не превышает 0,01 Вт/см2, поэтому противо-
показаний к исследованию нет. Процедура ультразвуковой диагностики непро-
должительная, безболезненная, может быть многократно повторена. Ультразву-
ковой аппарат занимает мало места и может быть использован для обследования
как стационарных, так и амбулаторных больных.
Ультразвуковой метод — способ дистанционного определения положения, фор-
мы, величины, структуры и движения органов и тканей, а также патологиче-
ских очагов с помощью ультразвукового излучения.
116
Этот метод позволяет зарегистрировать даже незначительные изменения плот-
ности биологических сред. Благодаря перечисленным выше достоинствам ультразву-
ковой метод стал одним из наиболее популярных и доступных в клинической медици-
не. В некоторых ее разделах, например в акушерстве, педиатрии, он стал основным,
а иногда единственным методом диагностической визуализации.
Аппарат для ультразвукового исследования представляет собой сложную кон-
струкцию, выполняемую в стационарном или переносном варианте (рис. 78). Некото-
рые ультразвуковые аппараты сверхминиатюрные. Такой аппарат умещается на ладони
(рис. 79), и с его помощью можно проводить исследования в экстренных ситуациях:
в медицине катастроф, отделениях реанимации, бригадах службы «скорой помощи».
Датчик аппарата, называемый также транс-
дьюсером, включает ультразвуковой преоб-
разователь, основной частью которого явля-
ется пьезокерамический кристалл. Короткие
электрические импульсы, поступающие из
электронного блока прибора, возбуждают в
нем ультразвуковые колебания — обратный
пьезоэлектрический эффект.
Применяемые для диагностики колеба-
ния характеризуются небольшой длиной вол-
ны, что позволяет формировать из них узкий
пучок, направляемый на исследуемую часть
тела. Отраженные волны («эхо») восприни-
маются тем же пьезо элементом и преобра-
зуются в электрические сигналы — прямой
пьезоэлектрический эффект. Последние по-
ступают в высокочастотный усилитель, обра-
батываются в электронном блоке прибора и
выдаются пользователю в виде одномерного
(в форме кривой), двухмерного (в форме кар-
тинки) или трехмерного (3D) изображения
на экране монитора или в виде твердой ко-
пии, получаемой на термопринтере. Инициа-
ция пьезоэлементов датчика осуществляется
с помощью сканирующих электронных схем.
Таким образом, ультразвуковой преоб-
разователь выполняет следующие функции:
преобразует электрические сигналы в уль-
тразвуковые колебания; принимает отражен-
ные эхосигналы и преобразует их в электри-
ческие; формирует пучок ультразвуковых
колебаний необходимой формы; обеспечива-
ет перемещение пучка ультразвуковых волн
в исследуемой области.
Ультразвуковые датчики состоят из боль-
шого количества собранных в линейки пье-
зоэлементов. В зависимости от формы ли-
нейки и получаемого при этом изображения
различают линейные, конвексные (выпуклые)
и секторные датчики. Линейные датчики ис-
пользуют для исследования поверхностно
Рис. 78. Аппарат для ультразвуковой диагно-
стики.
Рис. 79. Сверхминиатюрный ультразвуковой
аппарат.
117
расположенных структур (щитовидной, молочной желез, мелких суставов) и сосудов.
Конвексные датчики служат для исследования глубокорасположенных органов (брюш-
ной полости и забрюшинного пространства, мочеполовой системы, крупных суставов).
Секторные датчики предназначены для визуализации участков тела через узкие про-
странства (межреберные промежутки, «акустические окна» в черепе) и исследования
сердца. Кроме того, имеются датчики пункционные и внутриполостные. Пункционные
датчики используют для проведения микрохирургических процедур (пункции, биоп-
сии) под контролем ультразвуковой визуализации, внутриполостные — для исследо-
ваний пищеварительного канала (пищевод, желудок) и органов малого таза (простата,
матка). Имеются датчики для прижизненного морфологического исследования структу-
ры стенки сосудов и эндотелия сердца, это — неинвазивная биопсия.
Частоту ультразвуковых волн подбирают в зависимости от цели исследования. Их
диапазон обычно составляет от 1,5 до 15 МГц. Для исследования глубокорасположен-
ных структур применяют более низкие частоты биолокации, для поверхностно располо-
женных — более высокие. Так, для исследования сердца используют волны с частотой
2,2—5,0 МГц, глаза— 10—15 МГц, для внутрисосудистых исследований — 45 МГц.
По принципу действия все ультразвуковые датчики делят на две группы: эхоим-
пульсные и допплеровские. Приборы первой группы служат для определения анато-
мических структур, их визуализации и измерения. Допплеровские датчики позволяют
получить кинематическую характеристику быстро протекающих процессов: кровото-
ка в сосудах, сокращений сердца. Однако такое деление условно. Многие установки
дают возможность одновременно изучать как анатомические, так и функциональные
параметры.
Для исследования головного мозга, глаза, щитовидной, слюнных и молочной же-
лез, сердца, почек, обследования беременных при сроке беременности более 20 нед
специальной подготовки не требуется. Перед исследованием органов брюшной по-
лости, особенно поджелудочной железы, следует тщательно подготовить кишечник,
чтобы в нем не было скопления газа. Больной должен явиться в ультразвуковой каби-
нет натощак. Исследование органов таза рекомендуется проводить при наполненном
мочевом пузыре.
Больного обследуют при разном положении тела и датчика, при этом врач обычно
не ограничивается стандартными позициями, а, изменяя положение датчика, стремит-
ся получить возможно более полную информацию о состоянии органов. Для улуч-
шения контакта с датчиком кожу над исследуемой областью тела хорошо смазывают
специальным акустическим гелем, пропускающим ультразвук. Отраженные сигналы,
которые принимает датчик, и используют для диагностики, называют эхосигналами.
Ослабление ультразвука в среде определяется так называемым акустическим со-
противлением, или импедансом. Величина его зависит от плотности среды, ее
эластичности и скорости распространения в ней ультразвуковых волн.
Достигнув границы двух сред с разным импедансом, пучок этих волн претерпе-
вает изменения: часть его продолжает распространяться в новой среде, а часть от-
ражается. Коэффициент отражения зависит от разности импеданса соприкасающихся
сред, т. е. от степени акустической неоднородности граничащих тканей: чем выше
различие в импедансе, тем больше волн отражается. Кроме того, степень отражения
зависит от угла падения волн на граничащую плоскость: наибольшее отражение от-
мечается при прямом угле падения. Из-за почти полного отражения ультразвуковых
волн на границе некоторых сред при ультразвуковом исследовании приходится стал-
киваться со «слепыми» зонами: это наполненные воздухом легкие, кишечник (при на-
личии в нем газа), участки тканей, расположенные за костями. На границе мышечной
ткани и кости отражается до 40 % волн, а на границе мягких тканей и газа — практи-
118
чески 100 %, поскольку газ не проводит ультразвуковые волны. При необходимости
ультразвуковое исследование проводят с применением контрастных препаратов. К их
числу относятся, в частности, микропузырьки газа, растворенные в галактозе.
Различают три основных варианта ультразвукового исследования: М-р ежим,
В-режим и допплерографию. В дополнение к этим трем основным методам про-
водят дуплексные и триплексные исследования — сочетание двух или трех ука-
занных выше методов.
М-режим (от англ, motion — движение) относится к одномерным ультразвуковым
исследованиям. Он предназначен для исследования движущегося объекта, прежде все-
го сердца. Датчик находится в фиксированном положении. Частота посылки ультразву-
ковых импульсов очень высокая — 1000 в 1 с, а продолжительность импульса очень не-
большая, всего 1 мкс. Таким образом, датчик лишь 0,1 % времени работает как излуча-
тель, а 99,9 % — как воспринимающее устройство. Отраженные от движущихся стенок
сердца эхосигналы записываются на фотобумагу (рис. 80). По форме и расположению
зарегистрированных кривых можно составить представление о характере сокращений
сердца. М-метод благодаря его простоте и доступности широко используют в клиниче-
ской практике, преимущественно на первичном, доклиническом этапе обследования.
В-режим (от англ, brightness — яркость) позволяет получать плоскостное (двух-
мерное) изображение органов. Этот метод известен также под названием «соногра-
фия», или «ультрасонография». Сущность метода заключается в сканировании уль-
тразвуковым пучком поверхности тела пациента во время исследования. Этим обе-
спечивается регистрация сигналов одновременно или последовательно от многих
объектов Получаемая серия сигналов служит для формирования изображения. Оно
возникает на дисплее и может быть зафиксировано на термобумаге. Это изображение
можно подвергнуть математической обработке, определяя размеры (площадь, пери-
метр, поверхность и объем) исследуемого органа и патологических образований.
При ультразвуковом сканировании яркость каждой светящейся точки на экране
индикатора находится в прямой зависимости от интенсивности эхосигнала. Сигна-
лы разной силы обусловливают на экране участки потемнения различной степени (от
белого до черного цвета). В принятой терминологии участки исследуемой области,
Рис. 80. ЭхоКГ, выполненная в М-режиме.
Горизонтальная ось — время исследования, вер-
тикальная — амплигуда перемещения структур
сердца. В верхней части рисунка поперечное се-
чение сердца, через которое производили биоло-
кацию.
Рис. 81. Сонограхша сердца. Видно поперечное
сечение камер сердца.
119
имеющие низкое акустическое сопротивление, принято обозначать как анэхогенные
или гипоэхогенные. На сонограммах они выглядят как зоны черного цвета (анэхоген-
ные) или серого цвета различной плотности (гипоэхогенные). В теле человека такими
структурами являются жидкости: кровь, моча, желчь, экссудат, транссудат. Участки
исследуемой области с повышенным акустическим сопротивлением (кость, кальцина-
ты, воздух) выглядят на сонограммах более светлыми — гиперэхогенные. Кроме того,
в сонографической картине следует отмечать изоденсный (однородный) и гетероденс-
ный (неоднородный) характер патологического образования (рис. 81). В настоящее
время В-режим является наиболее распространенным методом исследования сердца,
брюшной полости, забрюшинного пространства, органов малого таза и мочевыдели-
тельной системы, а также при мониторинге беременности.
Большинство ультразвуковых установок позволяет производить сканирование
пучком волн относительно большого диаметра и с большой частотой кадров в 1 с. При
этом время перемещения ультразвукового луча оказывается намного меньше периода
движения внутренних органов. Это обеспечивает прямое наблюдение на дисплее за
движением органов (сокращениями и расслаблениями сердца, перемещениями орга-
нов при дыхании и т. д.). О таких исследованиях говорят, что их проводят в режиме
реального времени (on line).
Важнейшим элементом ультразвукового сканера, обеспечивающим использование
режима реального времени и серой шкалы, является блок промежуточной цифровой па-
мяти. В нем ультразвуковое изображение по мере поступления сигналов от датчика пре-
образуется в цифровое и накапливается. Одновременно осуществляются считывание
изображения из памяти специальным устройством и представление его с необходимой
скоростью на дисплее. У промежуточной памяти есть еще одно назначение: благодаря
ей изображение имеет полутоновый характер, такой же, как на рентгенограмме. Одна-
ко диапазон градаций серого цвета на рентгенограмме не превышает 15—20 уровней,
тогда как в ультразвуковой установке он достигает 64—256 градаций. Промежуточная
цифровая память позволяет остановить изображение движущегося органа, т. е. сделать
стоп-кадр, и внимательно изучить его на экране дисплея. При необходимости с этого
стоп-кадра может быть сделана твердая копия на термобумаге, можно записать движе-
ние органов на стационарные или съемные магнитные носители.
Большая часть ультразвуковых сканеров оснащена стандартными программами,
которые расширяют возможности исследования в В-режиме, используя нативную
и тканевую гармонику, панорамное сканирование и трехмерную реконструкцию.
Нативная гармоника позволяет получить больше информации, сделать изображе-
ние более контрастным, а контуры органов и дополнительных образований более
четкими. С помощью панорамного сканирования можно получить расширенное
изображение всего органа и изучить его соотношение с близлежащими структу-
рами. Трехмерная реконструкция обеспечивает анализ многоплоскостных срезов
исследуемого органа, в том числе фронтальных.
Допплерография — одна из самых изящных инструментальных методик. Она
основана на эффекте Допплера, названном так по имени австрийского ученого — фи-
зика и астронома Христиана Андреаса Допплера (1803—1853). Этот эффект состоит
в изменении длины волны (или частоты) при движении источника волн относительно
принимающего их устройства. Он характерен для любых волн (свет, звук и т. д.). При
приближении источника к приемнику длина волны уменьшается, а при удалении от
него — увеличивается. На эффекте Допплера основана работа целого класса ультра-
звуковых приборов как в медицинской диагностике, так и в других областях знаний:
астрономии, физике, криминалистике, навигации и др. Существует насколько видов
допплерографических исследований.
120
Рис. 82. Одномерное допплеровское исследование сердца.
Объяснение в тексте.
Потоковая спектральная допплерография предназначена для оценки состояния
кровотока в крупных сосудах и камерах сердца. При этом диагностическую инфор-
мацию получают в виде спектрографической кривой (рис. 82), отображающей изме-
нения интенсивности ультразвукового сигнала (по вертикали) во времени (по гори-
зонтали). Сигналы от крови, двигающейся по направлению к датчику, располагают-
ся выше горизонтальной линии, а по направлению от датчика — ниже этой линии.
Ламинарный (нормальный) кровоток отображается ровными линиями, турбулентный
(патологический) — широкой и неоднородной кривой.
В потоковой спектральной допплерографии применяют два режима исследова-
ния — непрерывный (постоянноволновой) и импульсный. При первом генерация уль-
тразвуковых волн осуществляется непрерывно одним пьезокристаллическим элемен-
том, а регистрация отраженных волн — другим. В электронном блоке прибора произ-
водится сравнение двух частот ультразвуковых колебаний: направленных на больного
и отраженных от него. По изменению частот этих колебаний судят о скорости движе-
ния анатомических структур. Анализ сдвига частот может производиться акустически
или путем регистрации на термобумаге.
Непрерывная допплерография наиболее эффективна при высоких скоростях дви-
жения крови, например в местах сужения сосудов. Однако у этого метода имеется
существенный недостаток: частота отраженного сигнала изменяется вследствие дви-
жения не только крови в исследуемом сосуде, но и любых других структур, которые
встречаются на пути падающей ультразвуковой волны. Таким образом, при непре-
рывной допплерографии определяется суммарная скорость движения всех объектов.
Этого недостатка лишена импульсная допплерография. Она позволяет измерить
скорость движения крови на заданном врачом участке контрольного объема. Размеры
этого объема невелики — всего несколько миллиметров в диаметре, а его положение
врач может устанавливать произвольно в соответствии с конкретной задачей исследо-
вания. В некоторых аппаратах скорость кровотока можно определять одновременно
в нескольких (до 10) контрольных объемах. Такая информация отражает полную кар-
тину кровотока в исследуемой зоне тела пациента. Отметим, кстати, что метод изуче-
ния скорости кровотока иногда называют ультразвуковой флоуметрией.
Результаты импульсного допплерографического исследования могут быть пред-
ставлены тремя способами: в виде количественных показателей скорости кровотока,
в виде кривых — одномерное допплеровское исследование (см. рис. 82) и аудиально,
121
т. е. тональными сигналами на звуковом выходе аппарата. Звуковой выход позволя-
ет на слух дифференцировать однородное, правильное, ламинарное течение крови
и вихревой турбулентный кровоток в патологически измененном сосуде.
Широкое распространение в клинической медицине, особенно в ангиологии, по-
лучила ультразвуковая ангиография, или цветовое допплеровское картирование
(ЦДК). Метод основан на кодировании в цвете среднего значения допплеровского
сдвига излучаемой частоты. При этом кровь, двигающаяся к датчику (обычно это
соответствует движению крови в артериях), окрашивается в красный цвет, а дви-
гающаяся от датчика (обычно в венах) — в синий. Кровь, двигающаяся в про-
межуточных направлениях, имеет различные цветовые оттенки — от желтого до
оранжевого. При этом интенсивность цвета возрастает с увеличением скорости
кровотока. Обычно цветовое кодирование кровотока осуществляют на фоне изо-
бражения окружающих тканей, выполненного в В-режиме (рис. 83), т. е. произ-
водят так называемое дуплексное сканирование. Иногда для усиления контрасти-
рования в кровь вводят контрастное вещество — свободные микропузырьки газа,
которые имитируют эритроциты. С помощью внутривенного введения эхокон-
трастных препаратов можно изучать перфузию органа, опухолевый ангиогенез,
визуализировать сосудистые структуры.
Дуплексное сканирование — ультразвуковое исследование, сочетающее в себе
анатомическую визуализацию, которую осуществляют в В-режиме, и оценку функ-
ционального компонента кровотока — допплерографию (см. рис. 83). Получаемое
изображение может быть представлено в виде цветового картирования или потоковой
спектрограммы либо и того, и другого вместе (рис. 84). Последнее сочетание называ-
ют триплексным сканированием.
Ультразвуковое исследование сердца независимо от режима регистрации имеет
название «эхокардиография».
Результатом дальнейшего развития допплеровского картирования стал так на-
зываемый энергетический допплер. При этом методе в цвете кодируют не среднюю
величину допплеровского сдвига, как при обычном допплеровском картировании,
а интеграл амплитуд всех эхосигналов допплеровского спектра. Это дает возможность
получать изображение кровеносного сосуда на значительно большем протяжении, ви-
зуализировать сосуды даже очень небольшого диаметра (ультразвуковая ангиография).
На ангиограммах, полученных с помощью энергетического допплера (рис. 85), отра-
жается не скорость движения эритроцитов, как при обычном цветовом картировании,
а плотность эритроцитов в заданном объеме.
Благодаря своим диагностическим возмож-
ностям ультразвуковая ангиография, выпол-
няемая с помощью энергетического доппле-
ра, в ряде случаев может заменить более ин-
вазивную рентгеновскую ангиографию.
Допплеровское картирование использу-
ют для изучения формы, контуров и просве-
та кровеносных сосудов. С помощью этого
метода легко выявляют сужения и тром-
боз сосудов, атеросклеротические бляшки
в них, нарушения кровотока. Кроме того,
введение в клиническую практику энерге-
тического допплера позволило этому ме-
Рис. 83. Дуплексное исследование сосуда (со- ТОДу ВЫЙТИ За рамки «ЧИСТОЙ» аНГИОЛОГИИ
нография + ЦДК). и занять достойное место в исследовании
122
Рис. 84. Триплексное исследование сосудов.
В верхней части рисунка — дуплексная сканограмма (В-режим + ЦДК), в нижней
части — потоковая допплеровская спектрограмма.
различных паренхиматозных органов с диффузными и очаговыми поражениями, на-
пример у больных циррозом печени, диффузным или узловым зобом, пиелонефритом
и нефросклерозом, при контроле над состоянием пересаженной почки.
Еще один вид допплеровского картирования — тканевый допплер. Он основан
на визуализации нативных тканевых гармоник, которые возникают как дополнитель-
ные частоты при распространении волнового сигнала в материальной среде, являются
составной частью этого сигнала и кратны его основной (фундаментальной) частоте.
Регистрируя только тканевые гармоники (без основного сигнала), удается получить
изолированное изображение сердечной мышцы без изображения крови, содержащей-
ся в полостях сердца. Подобная визуализация сердечной мышцы, выполненная в фик-
сированные фазы сердечного цикла — систолу и диастолу, позволяет неинвазивным
путем оценить сократительную функцию миокарда (рис. 86). В режиме реального
Рис. 85. Исследование сосуда в режиме энерге-
тического допплера.
Рис. 86. Исследование сердца в режиме
тканевого доплера.
123
времени тканевый допплер дает возможность четко визуализировать анатомические
структуры сердца — мышечную стенку, перегородки, клапаны — в процессе его ра-
боты и дать ее объективную оценку.
Трехмерное допплеровское картирование позволяет наблюдать объемную карти-
ну расположения сосудов в режиме реального времени и различных ракурсах.
Логическим итогом совместного развития двух методов исследования — ультра-
звукового и эндоскопического — стала ультразвуковая эндоскопия. При ее выполнении
ультразвуковой датчик закрепляют на конце световода, введенного в полость исследуе-
мого органа, например желудка или кишечника. Предварительно в исследуемую по-
лость вводят около 100 мл воды, что улучшает визуализацию стенки органа. При этом
удается не только получить изображение стенки органа на всю ее глубину, но и устано-
вить наличие в ней патологических изменений, в первую очередь опухолей, и степень
их распространения. Эндоскопический ультразвуковой зонд можно вводить в полость
сердца. Этот метод называют внутрисердечной эхокардиографией. Он позволяет полу-
чить изображение сердечной мышцы и патологических образованиях (тромбы, опухоли)
в полостях сердца. Ультразвуковую эндоскопию применяют не только для диагностики
заболеваний, но и для их лечения — интервенционная ультразвуковая эндоскопия.
Соноэластография — метод ультразвуковой визуализации модуля сдвиговой
упругости тканей, т. е. способности деформироваться при действии на них внешней
силы. С помощью ультразвуковой волны и небольшой компрессии можно опреде-
Рис. 87. Сонограмма желчного пузыря.
Опредезяются плотная известковая
жезчь (стрезка) и камень (.метки}.
Рис. 88. Ультразвуковое изображе-
ние плода в режиме 3D.
Рис. 89. Панорамная сонограмма пяточного (ахиллова) сухожилия неповрежденный участок
сухожилия (1) и зона его разрыва (2).
124
лить степень деформации ткани органа и отличить нормальные мягкие ткани от зло-
качественной опухоли. При наличии опухоли на цветовой шкале прибора возникает
участок синего цвета. Метод применяют при заболеваниях молочной железы, матки,
яичников и маточных труб, мочевого пузыря, простаты (в первую очередь с целью
диагностики злокачественных опухолей).
Результаты ультразвукового исследования анализируют с учетом анамнеза и кли-
нической картины болезни и в соответствии с общей схемой изучения лучевых изо-
бражений. Что же касается конкретных деталей, то первоначально определяют тип со-
нограммы (линейная, секторная) и положение датчика (оно указано на сонограмме спе-
циальной меткой). Затем устанавливают проекцию, в которой выполнено исследование,
и элементы сонограммы: координатную сетку, изображение различных структур, после
чего тщательно оценивают положение, форму и размеры исследуемого органа.
Большинство мягкотканных органов (щитовидная железа, печень, почки и т. д.) вы-
рисовываются на сонограммах как темные поля, на которых в виде светлых полосок вы-
деляются сигналы от элементов стромы (кровеносные сосуды, желчные протоки и др.).
При развитии в органе неоднородных структур на сонограммах появляются светлые
сигналы от них в виде штрихов, очагов, разнообразных полос. Демонстративна картина
кисты, заполненной жидкостью, — округлое однородное темное поле, окруженное свет-
лым ободком плотной ткани. Если содержимое полости неоднородно (например, абсцесс
с обрывками некротизированной ткани и гноя), то на темном фоне полости обнаружива-
ют светлые участки. Воспалительный инфильтрат выделяется как светлый участок не-
правильной формы с расплывчатыми контурами. Опухолевое образование, наоборот, ча-
ще имеет более правильную форму и более четкие контуры. Самые яркие светлые очаги
соответствуют конкрементам (рис. 87). За ними иногда прослеживается длинная темная
полоса — «симптом кометы». За темными фокусами на сонограммах может быть видна
светлая полоска — «симптом шлейфа». При диффузных поражениях органа (распро-
страненная инфильтрация, полнокровие, разрастание соединительной ткани) изображе-
ние его становится неоднородным: темные и светлые участки чередуются в различных
сочетаниях. Чем плотнее ткань, тем светлее ее отображение на сонограмме.
Прогресс в компьютерной технологии, как в области ее аппаратной части, так
и особенно программного обеспечения, позволил значительно расширить рамки уль-
тразвуковой диагностики, сделать ее более точной и комфортной. Так, появились
технологии трехмерной (3D) ультразвуковой визуализации, которая нашла широкое
применение в акушерстве при мониторинге беременности (рис. 88). Четырехмерная
графика (4D) позволяет оценить трехмерную ультразвуковую картину в четвертом из-
мерении — режиме реального времени. При панорамной сонографии можно с помо-
щью компьютерной программы «склеивать» сонограммы отдельных участков протя-
женных органов, например мышц и сухожилий, и получать таким образом их цельную
картину (рис. 89). Технология «Syngo Auto ОВ» (компания «Siemens») позволяет ав-
томатизировать регистрацию биометрических показателей плода. Существует техно-
логия ARF1 — «Acoustic Radiation Force Impulse», предназначенная для диагностики
очаговых и диффузных изменений печени. Программа «SmartScan» дает врачу новей-
шие алгоритмы для эффективной работы с пациентом. Этот список можно продолжать
довольно долго. Вершиной программного «продукта» в ультразвуковой диагностике
является упоминавшаяся уже ранее система CAD — компьютерный помощник в диа-
гностике, которая одинаково эффективна во всех разделах лучевой диагностики.
Необходимо помнить, что в лучевой диагностике ультразвуковой метод относит-
ся к операторозависимым исследованиям, т. е. качество получаемых с его по-
мощью изображений в значительной степени зависит от условий исследования
и мастерства врача, а также ракурса съемки, поэтому твердые копии ультразву-
ковых изображений имеют ограниченное клиническое и юридическое значение.
125
Список литературы
Блок Б., Зубарева А. В. Ультразвуковое исследование внутренних органов. — М.: МЕДпресс-
информ, 2007. — 256 с.
Блют Э., Бенсон К., Раллс Ф. и др.Ультразвуковая диагностика. — М.: Медицинская литерату-
ра, 2010.— 176 с.
Васильев А. К)., Ольхова Е. Б. Ультразвуковая диагностика в детской практике. — М.: ГЭОТАР-
Медиа, 2007. — 160 с.
Олти Д. Ультразвуковое исследование: иллюстрированное руководство. 370 наглядных схем
и изображений / Дж. Олти, Э. Хоун: Пер. с англ.; под ред. В. А. Сандрикова. — М.: ГЭОТАР-
Медиа, 2010. — 2435 с.
Руководство по ультразвуковой диагностике / Б. Брейер, А. Деспот и др.; пер. с англ.; под ред.
П. Е. Пальмера. — М.: Медицина, 2009. — 334 с.
Стандарты ультразвуковой диагностики: Учебное пособие / Н. В. Ширинская, С. А. Вольф, Н.
И. Орлова, В. А. Остапенко. — Омск, 2008. — 119 с.
Ультразвуковая диагностика: Руководство для врачей / С. С. Богиенко и др.; под ред. Г. Е. Тру-
фанова, В. В. Рязанова. — СПб.: Фолиант, 2009. — 796 с.
Шмидт Г. Ультразвуковая диагностика: Практическое руководство. — М.: МЕДпресс-информ,
2009. — 560 с.
4. МАГНИТНО-РЕЗОНАНСНЫЙ МЕТОД
Иногда физические принципы некоторых технологий,
используемых человеком с большой эффективностью,
настолько запутаны и туманны, что проходят многие
годы, прежде чем люди четко осознают законы и
правила, на которых эти технологии основаны.
М. X. Мескон, М. Альберт, Ф. Хедоури
(Основы менеджмента. — М.: Дею, 1992)
История создания магнитно-резонансной томографии (МРТ) весьма любопытна.
В 1946 г. группы исследователей в Стэндфордском и Гарвардском университетах не-
зависимо друг от друга открыли явление, которое было названо ядерно-магнитным
резонансом (ЯМР). Суть его состоит в том, что ядра некоторых атомов, находясь в
магнитном поле, под действием внешнего электромагнитного поля способны погло-
щать энергию, а затем испускать ее в виде радиосигнала. За это открытие Феликс
Блох и Уильям Э. Перселл в 1952 г. были удостоены Нобелевской премии. Новый
феномен вскоре научились использовать для спектрального анализа биологических
структур (ЯМР-спектроскопия). В 1973 г. американский химик Пол Лотербур впервые
показал возможность получать изображения с помощью ЯМР-сигналов: он предста-
вил изображение двух наполненных водой капиллярных трубочек. Первое послойное
изображение человека на основе ЯМР было получено в 1977 г., а продемонстрировано
в Париже на Международном конгрессе радиологов в 1982 г. Так родилась ядерно-
магнитно-резонансная томография.
В 1986 г. вследствие возникшей у населения после Чернобыльской трагедии
«радиофобии» по предложению Американской ассоциации радиологов ядерно-
магнитно-резонансная томография была переименована в магнитно-резонансную
томографию. В конце 90-х годов в результате бурного прогресса в компьютерных
технологиях возникли новые направления использования этого метода в клинической
практике: исследование сосудов, изучение перфузии и диффузии органов, построе-
ние трехмерной (3D) и четырехмерной (4D) графики, получение изображения всего
тела, выполнение прижизненной спектроскопии и др. В связи с этим вместо термина
«магнитно-резонансная томография» стали применять новый, более корректный тер-
126
мин — «магнитно-резонансная визуализация» (MRI — Magnetic Resonance Imaging).
Однако в России используют более привычный прежний термин — МРТ.
МРТ основана на явлении ядерно-магнитного резонанса атомов водорода. Если на
тело, находящееся в постоянном магнитном поле, воздействовать внешним перемен-
ным электромагнитным полем, частота которого точно равна частоте перехода меж-
ду энергетическими уровнями ядер атомов, то ядра начнут переходить в состояния
с более высокой энергией. Иными словами, наблюдается избирательное (резонанс-
ное) поглощение энергии электромагнитного поля. После прекращения воздействия
переменного электромагнитного поля возникает резонансное выделение энергии.
Ядра водорода, т. е. протоны, ведут себя как магнитные диполи. Вследствие вра-
щения вокруг протона образуется магнитное поле, которое имеет магнитный момент,
или спин. При помещении вращающегося протона в магнитное поле возникает его до-
полнительное вращение (прецессирование) по круговой конической поверхности на-
подобие оси вращающегося волчка (рис. 90). Частота прецессии протона (она назы-
вается резонансной, или ларморовой, частотой по имени ирландского физика и мате-
матика Джозефа Лармора) определяется величиной приложенного магнитного поля.
Так, в магнитном поле напряженностью 1 Тл (тесла) резонансная частота протона равна
42,57 МГц. Именно на этой частоте при воздействии электромагнитного поля данной
напряженности возникает явление ядерно-магнитного резонанса. В обычном состоянии
спины протонов, находящихся в теле пациента, направлены в разные стороны — хао-
тично (рис. 91, а). При помещении пациента в магнитное поле спины протонов выстра-
иваются вдоль силовых линий магнитного поля. При этом часть из них располагается
в северном направлении, другая часть ориентируется в южном. Преобладанием спинов,
расположенных в одном направлении, создает магнитный момент М (рис. 91, б).
Обычно дополнительное радиочастотное поле действует в виде импульса, кото-
рый поворачивает протон на 90° или 180°. Когда радиочастотный импульс заканчи-
вается, протон возвращается в исходное положение (наступает его релаксация), что
сопровождается излучением порции энергии.
Каждый элемент объема исследуемого объекта, т. е. каждый воксель, за счет релак-
сации распределенных в нем протонов возбуждает электрический ток («МР-сигналы»)
в приемной катушке, находящейся вне объекта. Магнитно-резонансными характеристи-
ками объекта служат 3 параметра: плотность протонов, типы релаксации Т1 и Т2. Т1
называют спин-решетчатой, или продольной, релаксацией, а Т2 — спин-спиновой, или
поперечной. Амплитуда зарегистрированного сигнала характеризует плотность прото-
нов или, что то же самое, концентрацию элемента в исследуемой среде. Что же касает-
ся продолжительности Т1 и Т2, то она зависит от многих
факторов (молекулярной структуры вещества, температу-
ры, вязкости и др.). В образовании MP-изображения уча-
ствуют также два других фактора — частота и последова-
тельность радиочастотных импульсов. При этом выделя-
ют два параметр: Т — время отклика на радиочастотный
импульс, или спин-эхо, и TR — время повтора радиоча-
стотных импульсов, или инверсия восстановления.
Система для выполнения магнитно-резонансной
томографии состоит из сильного магнита, создающе-
го статическое магнитное поле. Магнит полый, в нем
имеется туннель, в котором располагается пациент (рис.
Рис. 90. Прецессирование про-
тона в магнитном поле с на-
пряженностью В.
92). Стол для пациента имеет автоматическую систему
управления движением в горизонтальном и вертикаль-
ном направлениях.
127
Рис. 91. Изменение положения протонов в магнитном поле.
а — спины протонов тела человека в обычных условиях располагаются хаотично;
б — при помещении человека в магнитное поле спины протонов выстраиваются
вдоль силовых линий: у 7 из 12 протонов спины направлены к северному полюсу,
у 5 — к южному. Преобладание протонов, спины которых направлены на север
(обозначены синими цветом), создает магнитный момент (М).
Рис. 92. Кабинет для проведения магнитно-резонансной томографии.
128
Рис. 93. Магнитно-резонансный томограф открытого типа.
Рис. 94. Матричные многоканальные радиочастотные ка-
тушки, позволяющие получить МРТ всего тела.
С целью предотвращения
у пациентов клаустрофобии
(боязнь закрытых пространств)
освоен выпуск так называе-
мых открытых МР-томографов
(рис. 93). В них нет длинного
магнитного туннеля, а постоян-
ное магнитное поле создается
постоянными магнитами, кото-
рые размещают сбоку от боль-
ного. Аппарат открытого типа
позволяет не только избежать
клаустрофобии, но и выполнить
инструментальные вмешатель-
ства под контролем магнитно-
резонансной томографии.
Для радиоволнового воз-
буждения ядер водорода до-
полнительно устанавливают
радиочастотные катушки, кото-
рые одновременно служат для
приема сигнала релаксации.
Современные радиочастотные
катушки являются матричными
и многоканальными (до 128 ка-
налов) (рис. 94), что позволяет
собирать информацию одно-
временно с большой поверх-
ности и получать изображение
всего тела пациента или, при
использовании болюсного контрастирования, всей сосудистой системы. С помощью
градиентных магнитов накладывается дополнительное переменное магнитное поле,
которое служит для кодирования MP-сигнала, в частности оно задает уровень и тол-
щину выделяемого слоя.
При воздействии радиочастотных импульсов на прецессирующие в магнитном
поле протоны происходят их резонансное возбуждение и поглощение энергии. При
этом резонансная частота пропорциональна силе приложенного статического поля.
После окончания импульса происходит релаксация протонов: они возвращаются в ис-
ходное положение, что сопровождается выделением энергии в виде MP-сигнала. Этот
сигнал подается на компьютер для анализа. В MP-установке обязательно имеется
мощный высокопроизводительный компьютер.
В зависимости от напряженности статического магнитного поля выделяют сле-
дующие категории МР-томографов: приборы с ультраслабым полем — ниже 0,1 Тл,
низкопольные — от 0,1 до 0,5 Тл, сильнопольные — до 1,5 Тл, сверхсильнопольные —
выше 1,5 Тл. В последних моделях МР-томографов (пока еще эеспериментальных)
напряженность магнитного поля достигает 13 Тл (!). Аппараты с напряженностью
поля ниже 0,5 Тл, как правило, имеют в основе резистивные магниты, эти аппараты
небольших размеров, что позволяет разместить их примерно в таком же помещении,
как обычный рентгеновский кабинет. Аппараты с напряженностью поля 0,5 Тл и вы-
ше создают на основе сверхпроводящих магнитов, работающих в условиях глубокого
охлаждения жидким гелием.
129
Рис. 95. MPT головного мозга.
а — Т1-взвешенное изображение; б — Т2- взвешенное изображение; в — магнитно-взвешенное изображение:
видна мелкая гемангиома (указано красной стрелкой), не определяемая на предыдущих изображениях.
Добавим, что к размещению высокопольного магнитно-резонансного томографа
в лечебном учреждении предъявляются очень строгие требования. Необходимы от-
дельные помещения, тщательно экранированные от внешних магнитных и радиоча-
стотных полей. Обычно процедурный кабинет, где находится MP-томограф, заключен
в металлическую сетчатую клетку (клетка Фарадея), поверх которой нанесен отделоч-
ный материал. Доступ в этот кабинет строго ограничен. Медицинский и обслуживаю-
щий персонал проходит специальный инструктаж.
Характер изображений, получаемых при магнитно-резонансной томографии,
определяется тремя факторами: плотностью протонов, т. е. концентраци-
ей ядер водорода, продолжительностью продольной релаксации — Т1 (спин-
решетчатая) и поперечной релаксации — Т2 (спин-спиновая). При этом основ-
ной вклад в создание изображения вносит анализ продолжительности релакса-
ции, а не плотности протонов. Так, серое и белое вещества головного мозга по
концентрации воды различаются всего на 10 %, в то время как по продолжитель-
ности релаксации протонов в них — в 1,5 раза. На изображение влияют также
параметры Tf и Т .
Существует несколько способов получения магнитно-резонансных томограмм.
Т1 -взвешенное изображение — первый тип стандартной базовой томограммы
(рис. 95, а). Она основана на регистрации продолжительности спин-решетчатой ре-
лаксации с использованием градиентной эхо-последовательности с короткими ТЕ и TR
и служит в основном для дифференциации жировой ткани от жидкости. Непродолжи-
тельность повтора при этом виде релаксации позволяет собрать большое количество
информации, что обеспечивает качественное построение изображений в форматах
3D и 4D. Различные ткани (серое и белое вещества головного мозга, цереброспи-
нальная жидкость, опухолевая ткань, хрящи, мышцы и т. д.) имеют в своем составе
протоны с разной продолжительностью релаксации Т1, от которой зависит величина
MP-сигнала: чем короче Т1, тем сильнее MP-сигнал и светлее данная область изо-
бражения на дисплее. Жировая ткань на МРТ белая, менее светлое изображение дают
головной и спинной мозг, плотные внутренние органы, сосудистые стенки и мышцы.
Воздух, кости, кальцификаты практически не дают MP-сигнала, поэтому их изобра-
жения черного цвета. Продолжительность Т1 мозговой ткани также неоднородная:
у белого и серого вещества она разная. Продолжительность Т1 опухолевой ткани
отличается от таковой нормальной одноименной ткани. Указанные различия в про-
должительности релаксации Т1 создают предпосылки для визуализации нормальных
и патологически измененных тканей на магнитно-резонансных томограммах.
130
Т2-взвешенное изображение — второй тип стан-
дартной базовой томограммы (рис. 95, б). Оно осно-
вано на спин-спиновой релаксации с использованием
спин-эховой последовательности с длинными ТЕ и TR.
Интенсивность ответного сигнала зависит от продол-
жительности Т2: чем короче Т2, тем слабее сигнал
и, следовательно, ниже яркость свечения экрана. Т2-
взвешенное изображение, так же как и Т1-взвешенное,
служит для разграничения жировой ткани и воды, но
на томограммах этого типа изображение жировой тка-
ни темное, а воды — светлое. Данный вид томогра-
фии особенно эффективен в диагностике отека голов-
ного мозга. Как вариант существует изображение Т2*
(T2star — звезда), предназначенное для визуализации
венозного кровотока.
Магнитно-взвешенное изображение является про-
граммным развитием предыдущих изображений. Оно
предназначено для выявления мелких, в основном со-
судистых, реже опухолевых образований в головном
мозге (рис. 95, в). Метод был разработан компанией
«Siemens» в 2003 г.
Магнитно-резонансная томография высокого
разрешения дает возможность с помощью специаль-
ных программ получить изображение мелких деталей
(рис. 96).
Спин-взвешенное изображение отражает плот-
ность протонов. Его получают при регистрации элек-
тромагнитного отклика с коротким ТЕ и длинным TR;
используют редко, только как дополнение к Т1- и Т2-
взвешенным изображениям.
Быстро развивается метод получения диффузион-
но-взвешенных магнитно-резонансных изображений.
Рис. 96. МРТ головного мозга
высокого разрешения.
Рис. 97. Перфузионная МРТ
головного мозга. Хорошо видна
зона ишемии.
Рис. 98. Функциональные МРТ головного мозга. Активация двигатечь- Рис. 99. МР-трактограмма.
ной зоны при движениях правой руки (а) и языка (б). Изображение нервных пучков го-
ловного мозга в режиме 3D.
131
Рис. 100. МР-трактограмма. Изо-
бражение нервных пучков шейной
области спинного мозга в форма-
те 3D. Рис. 101. MP-ангиограмма головного мозга.
Он позволяет регистрировать характер броуновского движения молекул воды во вне-
клеточном, внутриклеточном и внутрисосудистом пространствах и измерять коэффи-
циент диффузии — КД (ADC — Apparent Diffusion Coefficient).
Диффузионная магнитно-резонансная томография отражает диффузию молекул
воды в биологических тканях. Она основана на анализе перехода тока жидкости из
изотропного (линейный) в анизотропный (вихревой) и позволяет количественно оце-
нить движение воды через мембрану клеток. Диффузионную магнитно-резонансную
томографию часто используют для диагностики инсульта на ранних фазах его разви-
тия (уже через 5—10 мин после его начала). Методика исследования проста, введения
контрастных веществ не требуется.
Перфузионная магнитно-резонансная томография позволяет оценить состояние
капиллярного кровотока. Она исключительно информативна при определении нару-
шения мозгового кровотока (рис. 97).
Функциональная магнитно-резонансная томография основана на регистрации
насыщения гемоглобина крови кислородом. При активизации функции нервных кле-
ток увеличивается поглощение ими кислорода, что находит отображение на МРТ.
Цветовое картирование функциональных МРТ позволяет получить изображение
функциональных зон головного мозга, например двигательной или речевой (рис. 98).
Магнитно-резонансную трактографию используют для визуализации проводя-
щих путей головного мозга в протоколе изображения в формате 2D (рис. 99) и нерв-
ных пучков в протоколе изображения в формате 3D (рис. 100).
Магнитно-резонансная ангиография дает возможность получать изображение
кровеносного русла головного мозга (рис. 101), шеи, брюшной полости и конечно-
стей. MP-кардиография (рис. 102) имеет исключительно высокую ценность в кардио-
логии и часто является «золотым стандартом» диагностики.
132
Рис. 102. МР- кардиограмма.
Рис. 103. MPT всего тела.
С помощью специальных алгоритмов и подбора радиочастотных импульсов
современные высокопольные магнитно-резонансные томографы позволяют полу-
чать двухмерное и трехмерное (объемное) изображения сердца и сосудистого рус-
ла. Крупные сосуды и их разветвления среднего калибра удается достаточно чет-
ко визуализировать на магнитно-резонансных томограммах без дополнительного
введения контрастного вещества. Разработаны ультравысокоскоростные МР-то-
мографы, позволяющие наблюдать движение сердца и крови в его полостях и со-
судах и получать матрицы повышенной разрешающей способности для визуализа-
ции очень тонких слоев. Существенную помощь в диагностике ряда заболеваний
оказывает магнитно-резонансное исследование, выполняемое в режиме реального
времени.
Для улучшения визуализации сосудов и тканей при магнитно-резонансной томо-
графии можно применять искусственное контрастирование. С этой целью используют
парамагнетики на основе элемента гадолиния (Gd) — гадовист, магневист, которые
изменяют продолжительность релаксации воды и тем самым усиливают контраст-
ность изображения на МРТ.
На магнитно-резонансных томограммах лучше, чем на рентгеновских компью-
терных томограммах, отображаются мягкие ткани: мышцы, хрящи, жировые про-
слойки. Использование магнитно-резонансных томографов с многоканальными ра-
диочастотными катушками и широкопольными градиентными магнитами позволяет
получать изображение всего тела (рис. 103).
Магнитно-резонансная спектроскопия дает возможность оценить уровень мета-
болизма в тканях. Метод основан на различной релаксации протонов в исследуемом
объеме в зависимости от молекулярной структуры окружающей ткани. При этом воз-
никает возможность определить концентрацию метаболитов (рис. 104) и pH ткани
в заранее заданной «зоне интереса». Подобные исследования могут быть выполнены
только на аппаратах с напряженностью магнитного поля 3 Тл и выше.
133
Рис. 104. МР-спектрограммы, выполненные в матриксном (а) и графическом (б) режимах.
Мультимодальные («сплавленные») изображения являются вершиной современ-
ной функциональной визуализации. Обычно «склеивают» два изображения — МРТ
и ПЭТ (рис. 105). На подобных томограммах удается «привязать» нормальные и пато-
логически функционирующие структуры к анатомическим ориентирам и, кроме того,
проникнуть в глубокие тайны метаболического изображения.
Все современные MP-томографы оснащены клиническими и технологическими
программными приложениями. Главными из них являются пакеты для исследования
мозга (головного и спинного), костно-суставной системы, сердца и сосудов. Имеются
технологии по автоматизации настройки аппарата на заранее заданные клинические
задачи, технологии «интегрированного панорамного массива», позволяющие иссле-
довать отдельные объемы тела пациента по заданным алгоритмам, и др. Заслуживает
внимания недавно разработанная компанией «Siemens» технология in line. Она по-
зволяет уже на первом этапе сбора диагностической информации осуществить ее
компьютерную предпроцессорную обработку соответственно задачам исследования
и тем самым значительно уменьшить продолжительность и облегчить проведение
диагностической процедуры в целом.
На современном уровне развития клинической медицины МРТ применяют прак-
тически во всех ее разделах: неврологии, травматологии, терапии, кардиологии,
нейрохирургии, педиатрии, онкологии и др. (рис. 106; 107). В зависимости от
плоскости получаемого изображения различают коронарные, фронтальные и са-
гиттальные реконструкции, а также в формате 3D. Перспективным направлением
является использование магнитно-резонансной томографии для выполнения ин-
тервенционных вмешательств. Для этих целей изготавливают специальный хи-
рургический инструментарий из немагнитных материалов.
Нельзя не отметить появление публикаций об использовании МРТ для исследо-
вания трупов в патолого-анатомических отделениях. Подобное посмертное исследо-
вание с помощью этого метода (как и с помощью рентгеновской компьютерной томо-
графии) получило название «добродетельная томография».
Важным направлением магнитно-резонансной диагностики является исполь-
зование ее возможностей в распознавании таких социально значимых заболеваний,
134
Рис. 105. Ставленные изо-
бражения. Злокачественная
опухоль (опухоль Юинга) прок-
симального метафиза правой
бедренной кости (указано
стрезкой), метастазы в других
отдезах скезета (обозначены
красным цветом).
а — МРТ; б — МРТ/ПЭТ.
как остеоартроз (его выявляют у 8—10 % населения)
и цирроз печени (ежегодно в разных странах от него
умирают 14—30 человек на 100 000 населения). Новые
компьютерные программы сбора информации при маг-
нитно-резонансной томографии позволяют получить
так называемое биохимическое (макромолекулярное)
MP-изображение. Оно дает возможность визуализиро-
вать потерю протеогликина — основного составляю-
щего вещества матрикса хряща (рис. 108) и тем самым
диагностировать остеоартроз на самых ранних стадиях
развития. С помощью другого метода — магнитно-ре-
зонансной эластографии (рис. 109) — можно оценить
потерю эластичности печеночной ткани на ранних ста-
диях развития цирроза печени.
При направлении больного на магнитно-резонанс-
ное исследование необходимо учитывать некоторые
ограничения в применении этого метода. В частности,
абсолютными противопоказаниями к его выполнению
является наличие в организме человека кардиостиму-
ляторов, ферромагнитных или электронных имплан-
татов среднего уха, металлических штифтов (кроме
титановых, которые неферромагнитны и поэтому не-
опасны), аппаратов Илизарова, кровоостанавливающих
клипс сосудов головного мозга, металлических осколков
в глазнице и глазном яблоке. В настоящее время многие
металлические устройства, имплантируемые в тело па-
циента (стенты, кава-фильтры), маркированы как «МР-
совместимые» или «MP-несовместимые». Выполнение
магнитно-резонансной томографии у таких больных
может привести к трагическим результатам, даже смер-
Рис. 107. МРТ коленного су-
става. Киста Бейкера в под-
коленной ямке (указано стрез-
кой).
Рис. 106. МРТ спинного мозга,
Сдавзение спинномозгового кана-
ла (указано стрезкой) выпячива-
ющимся межпозвонковым диском.
135
Рис. 108. «Биохимическое (макро- Рис. 109. МР-эластограима печени. Снижение эластичности пече-
молекулярное) MP-изображение» ночной ткани вследствие цирроза (обозначено синим цветом),
коленного сустава. Снижение кон-
центрации протеогликана в хряще
дистального эпифиза бедренной
кости (указано стрелкой).
ти. Относительными противопоказаниями являются имплантированные инсулиновые
насосы, неферромагнитные имплантаты внутреннего уха, стенты, кровоостанавлива-
ющие внемозговые клипсы, протезы клапанов сердца, татуировки из металлосодер-
жащей краски, некоторые экспандеры для молочных желез, а также I триместр бере-
менности. Применительно к имплантированным объектам необходимо иметь точный
перечень их конкретных производителей и марок, которые могут оказаться несовме-
стимыми с магнитно-резонансной томографией. Как и в радиационной зоне отделения
лучевой диагностики, в отделении магнитно-резонансной томографии на оборудова-
нии должны быть установлены сигнальные знаки совместимости предметов:
МРТ-несовместимые
MPT-условно совместимые
MR
МРТ-совместимые
Направляя больного на магнитно-резонансную томографию, врач должен очень
тщательно изучить его состояние с целью выявления всех отмеченных особен-
ностей.
В заключение сравним два метода современной послойной визуализации, близ-
кие по стилю выполнения, но различающиеся по принципам получения изображе-
ния, — компьютерную томографию и магнитно-резонансную томографию.
136
Компьютерная tomoi рафия Магнитно-резонансная томография
Принцип метода
Поглощение рентгеновских лучей | Ядерно-магнитный резонанс
Наличие ионизирующего излучения
Присутствует Отсутствует
Визуализация первичного слоя
Только в аксиальной плоскости В трех плоскостях: аксиальной, сагиттальной и коронарной
Визуализация в трех плоскостях: аксиальной, сагиттальной и коронарной
Есть 1 Есть
Изображение в формате 3D
Есть Есть
Изображение в формате 4D
Есть Нет
Изображения в режиме реального времени
Есть Есть
Ангиография
Есть Есть
Спектроскопия
Нет Есть
Изображение всего тела
Есть Есть
Перфузионные изображения
Есть Есть
Диффузионные изображения
Нет Есть
Метаболические изображения
Нет Есть
Пространственное разрешение (способность выявлять мелкие детали)
Высокое 1 Умеренное
Контрастное разрешение (способность выявлять перепады плотности ткани)
Умеренное I Высокое
Абсолютные противопоказания
Нет (кроме угрожающего жизни состояния больного) Есть: ферромагнитные инородные материалы угрожающее жизни состояние больного
Из приведенных данных видно, что эти методы не конкурируют, а дополняют
друг друга и вместе составляют мощный тандем медицинской визуализации XXI века.
Список литературы
Л/ягншино-резонансная спектроскопия: Руководство для врачей / Под ред. Г. Е. Труфанова,
Л. А. Тютина. — СПб.: ЭЛБИ-СПб., 2008. — 239 с.
Синицын В. Е., Устюжанин Д. В. Магнитно-резонансная томография: Учебное пособие для
системы послевузовского профессионального образования врачей. — М.: ГЭОТАР-Медиа,
2008. — 208 с.
137
Василий Поленов. Московский дворик, 1878.
5. КОМПЬЮТЕРНЫЕ СЕТИ В РАДИОЛОГИИ
Мы живем в эпоху, когда окружающий нас мир переходит на цифровую информа-
цию. Истоки цифровой культуры восходят к древнему Китаю, к классической Книге
Перемен. Индийский математик Пингала (2 в. до н. э.) разработал двоичную систему
для описания поэзии. Общая теория двоичного кодирования была представлена миру
в 1605 г. английским философом и историком Френсисом Бэконом. Однако современ-
ная теория двоичного счисления была описана лишь в XVII в. немецким математиком
Годфридом Лейбницем (1646—1716). Спустя век, в 1854 г., английский математик
Джордж Буль (1815—1864) опубликовал работу, в которой были описаны алгебраиче-
ские системы применительно к логике. Она получила название «булева алгебра», или
алгебра логики. Двоичное счисление и булева алгебра послужили фундаментом для
создания компьютерной технологии следующего столетия.
Век XX стал основополагающим в становлении современной информационной
культуры. Прежде всего в этом веке был создан главный инструмент современной
цивилизации — компьютер. Он перевернул наше представление о мире, ибо поставил
перед человечеством доселе непостижимые цели — стать не только помощником че-
ловека в вычислительных операциях, для чего он и был вначале задуман, но и созда-
телем творческих процессов в сфере интеллекта.
Персональный компьютер, который первоначально собрали в гараже два амери-
канских инженера — Стив Джобс и Стивен Возняк (впоследствии они создали знаме-
нитую компьютерную компанию «Apple»), за короткий промежуток времени стал на-
стольным инструментом всех людей на Земле: инженера, врача, артиста, художника,
музыканта, домохозяйки, ученого, ученика, студента и др.
138
Еще одно эпохальное достижение XX в. — Всемирная паутина, или Интернет.
Хотя, строго говоря, эти понятия неоднозначны: Интернет — это физическое объеди-
нение компьютеров, а Всемирная паутина — www — объединение как компьютеров,
так и программ, но, согласно устоявшейся практике, применяют термин «Интернет».
Первоначально задуманный в недрах университетской жизни США, он за несколько
десятков лет превратился в такой же атрибут нашей повседневной жизни, как телеви-
зор или телефон. Интернет — это неисчерпаемый кладезь информации, окно в окру-
жающий нас мир Земли, способ учиться, заниматься профессиональной практикой,
общаться с друзьями и коллегами, познавать культурный (и не только) мир нашей
планеты. Интернет-ресурсы, Интернет-телефония, Интернет-телевидение, электрон-
ная почта, социальные сети и др. — все это атрибуты современной жизни.
Новое направление развития компьютерных технологий — компьютерные сети.
Все прогрессивные медицинские учреждения и высшие учебные заведения охвачены
этими сетями. Компьютерная сеть — это совершенно новая жизнь медицинского кол-
лектива. С ее помощью проводят запись пациента на исследование или лечение, его
регистрацию и дальнейший мониторинг, планируют исследования, оформляют про-
токолы, отчеты и финансовые документы, пополняют и поддерживают базы данных
и знаний, обмениваются информацией между лечебными учреждениями. Интернет
и компьютерные сети прочно вошли в медицину, в частности в радиологию.
В настоящее время умение работать на компьютере, а также в компьютерных
сетях, в частности в Интернете, — обязательная составная часть профессио-
нальной характеристики врача-радиолога.
Компьютерные сети — предмет специального изучения в технических вузах со-
ответствующего профиля. По этому вопросу имеется много учебной и справочной
литературы, с которой полезно познакомиться студенту-медику и врачу. В настоящем
разделе учебника мы расскажем лишь об основных принципах использования ком-
пьютерных сетей применительно к задачам курса медицинской радиологии.
5.1. Компьютерные сети общего назначения
Лучевой диагност, несмотря на имеющийся у него клинический опыт и информа-
ционную вооруженность, является лишь звеном в длинной технологической цепочке:
пациент — аппарат — компьютер — врач — вычислительная сеть. Нужно отчетливо
понимать, что в XXI веке без конечного звена, вычислительной сети, работа врача
непродуктивна. Согласно решениям Правительства РФ, предусмотрен переход всей
информационной составляющей отечественной медицины в электронное русло.
Объединение двух и более компьютеров для решения общих задач называют ком-
пьютерной сетью. Для создания компьютерных сетей необходимы три составляю-
щих: аппаратная часть — компьютер (в разных его вариантах — персональный,
рабочая станция, сервер), средства печати, сканер и др.; средства связи —моде-
мы, сетевые карты, оптико-волоконные кабели, беспроводная радиочастотная
связь; программное обеспечение.
Обязательным компонентом компьютерных сетей достаточной сложности явля-
ются сетевые службы:
• авторизация пользователей;
• служба файлов;
• электронная почта;
• печать;
• выход в Интернет и доступ к сетевым базам данных и знаний.
139
Общей задачей всех компьютерных сетей любой сложности, в том числе исполь-
зуемых в медицине, является совместное использование ресурсов — аппаратных, про-
граммных, информационных. В зависимости от зоны охвата используемые в медици-
не компьютерные сети подразделяют следующим образом:
• локальные (LAN — Local Area Network), обслуживающие одно лечебное учреждение.
Это сети закрытого типа, доступ к которым разрешен ограниченному кругу лиц;
• корпоративные, предназначенные для нескольких лечебных учреждений;
• региональные (MAN — Metropolitan Area Network), действующие в пределах одно-
го региона — области или края;
• федеральные',
• глобальные (WAN — Wide Area Network), в частности Интернет.
В настоящее время во всех компьютерных сетях общепринята «модель взаимодей-
ствия открытых систем OSI — Model of Open System Interconnection», разработанная
Международным институтом ISO. Такую модель часто обозначают как OSI/ISO.
IB компьютерных сетях принято выделять два основных программных компонен-
та: клиент и сервер.
Клиент — это программное приложение, устанавливаемое на компьютер, при-
надлежащий пользователю: врачу, лаборанту, оператору, администратору. Его мож-
но устанавливать на персональные компьютеры, рабочие станции, компьютерные
терминалы. В качестве клиента используют специальные медицинские, в том числе
радиологические, приложения, а также компьютерные программы общего назначе-
ния: офисные, вычислительные, графические и др. Применительно к службе лучевой
диагностики клиентами принято обозначать программы, установленные только в се-
тях этого назначения. Все другие программные приложения, инсталлированные на
других компьютерах лечебного учреждения (лечащих врачей, регистратуры, админи-
страции и др.), принято именовать веб-кчиентами.
Сервер (от англ, to serve — служить) — это программный компонент вычисли-
тельной системы, который выполняет сервисную, обслуживающую функцию по за-
просу клиента, предоставляя ему доступ к информационным ресурсам. Сервером на-
зывают также компьютер различной сложности, осуществляющий данную функцию.
В сложных вычислительных системах имеется многоуровневая архитектура серве-
ров. Одни из них служат для выполнения специализированных медицинских, в том
числе радиологических, процедур, другие предназначены для поддержки баз данных
и знаний, третьи, так называемые прокси-серверы, — для согласования локальной
сети с другими сетями — внутрибольничными, корпоративными, Интернетом и др.
Заметим, что сервером называют также программу, установленную на находящемся
в сети мощном высокопроизводительном компьютере, который поддерживает работу
клиентов.
Локальные компьютерные сети относят к наиболее распространенным, их ши-
роко используют в медицине. Локальная компьютерная сеть может функциони-
ровать в двух основных вариантах: одноранговая и по принципу клиент—сер-
вер. В одноранговой сети все включенные в нее компьютеры имеют одинаковые
права. В сети нет серверов. Каждый из компьютеров является как клиентом, так
и сервером. Такую сеть иногда называют децентрализованной или пиринговой
(от англ, peer-to-peer P2P — равный к равному), а ее участников — пирами. Про-
токолы, по которым обмениваются информацией в этих сетях, называют тор-
рентами {BitTorrent), а веб-серверы, обслуживающие клиентов по этим прото-
колам, — трекерами {BitTorrent-трекерами). Через одноранговые сети осущест-
вляют обмен файлами большого объема — свыше 100 МБ.
140
В одноранговой сети используют три варианта, или вида, сетевой топологии (ар-
хитектуры) объединения компьютеров: «шина», «звезда» и «кольцо». Каждый из ва-
риантов имеет достоинства и недостатки.
При объединении компьютеров по топологии «шина» все компьютеры подключа-
ют к одному кабелю — каналу. Подобная архитектура сети обеспечивает ее беспере-
бойную работу при выходе из строя одного или нескольких компьютеров.
Топология «звезда» — одна из самых распространенных в медицинских учреж-
дениях. Она предусматривает соединение всех компьютеров через центральный узел
и обладает наибольшей пропускной способностью. Однако построение и обслужива-
ние подобной конфигурации более сложные. Каждый компьютер подсоединяют к уз-
лу отдельным кабелем. В качестве узла используют специальное электронное устрой-
ство, называемое концентратором, или хабом (от англ, hub — центр внимания, инте-
реса, деятельности). Концентратор работает довольно примитивно: он не сортирует
сигналы, а просто отправляет их на все подключенные к нему компьютеры и пери-
ферийные устройства, поэтому концентраторы применяют в небольших сетях — до
30 устройств — и при невысокой интенсивности работы сети.
Более сложным узловым устройством является коммутатор, или свитч (от англ.
sw itch — выключатель). Коммутатор анализирует приходящие к нему сигналы и далее
адресует их тому устройству или компьютеру, для которого они предназначены. Если
сеть очень большая — более 100 компьютеров, а это уже не редкость в современных
лечебных учреждениях, то компьютеры соединяют через концентраторы по иерархи-
ческому принципу.
При топологии «кольцо» все компьютеры объединены между собою по замкну-
тому кругу. Понятно, что выход из строя даже одного компьютера «обваливает» всю
локальную сеть. Кроме того, при большом числе компьютеров в сети значительно
снижается скорость обмена информацией.
Локальная сеть клиент—сервер — наиболее распространенная в лучевой диагности-
ке. В ней сетевая нагрузка распределена неравномерно. Роль поставщика услуг (обработ-
ка медицинских изображений, поддержка баз данных и знаний, выполнение различных
специализированных диагностических программ и др.) играют серверы. Заказы на эти
услуги поступают с программ-клиентов, установленных на рабочих местах персонала.
Совокупность пользователей, работающих в одной сети (или ее части) называет-
ся рабочей группой. Существует также понятие «политика сети» — набор приемов
и правил работы в сети. За соблюдением политики сети обычно наблюдают два ад-
министратора сети — клинический и системный. В задачи клинического админи-
стратора входят обслуживание данных, а также управление записями пользователей
и конфигурирование каталогов, календарей и деревьев каталогов. Этот администра-
тор обладает правами доступа к необходимым функциям для обслуживания данных
и обеспечения их целости. Системный администратор отвечает за администрирова-
ние работы сервера.
Совокупность рабочих групп пользователей и аппаратного обеспечения компью-
терной сети (системных блоков, рабочих станций, сканеров, принтеров и др.) по-
лучил название «домен».
Таким образом, в лечебном учреждении существует только один домен. В его
составе может быть несколько рабочих групп: электронного документооборота, фор-
мирования и поддержки медицинских диагностических изображений, финансово-
хозяйственного направления и др. Создание домена в лечебном учреждении позво-
ляет оптимизировать работу всей компьютерной сети, в частности упростить авто-
ризацию пользователя, работу с общим хранилищем файлов, использование общих
программных и аппаратных ресурсов.
141
В составе локальной компьютерной сети лечебного учреждения необходимо поддер-
живать определенный ассортимент сервисных служб, главные из которых следующие.
• Файловая служба. Предназначена для совместного использования дискового
пространства на компьютерах клиент и сервер. В некоторых организациях для под-
держки файловой службы выделяют специальный сервер.
• Служба авторизации пользователей. Ее задача — идентифицировать пользо-
вателя, определить его права к доступу тех или иных ресурсов сети. Обычно автори-
зацию производят на основании двух идентификаторов — имени пользователя {login)
и его пароля (password). В последнее время все чаще используют новые приемы иден-
тификации — по отпечаткам пальцев, параметрам голоса и др.
• Служба архивирования и сетевых баз данных. Предназначена для хранения ме-
дицинских и других данных на дисковом пространстве сервера и специальных архив-
ных магнитных накопителях (стримеры). Чаще всего в лечебных учреждениях и ор-
ганизациях управления здравоохранением выделяют три уровня хранения данных:
оперативный, краткосрочного и долговременного хранения.
• Служба электронной почты.
• Служба печати. Предназначена для оптимизации работы принтеров и мульти-
форматных камер.
• Служба доступа в Интернет. В ее функцию входит не только организация
выхода во Всемирную глобальную сеть, но и защита собственной сети от несанкцио-
нированного доступа в нее посторонних лиц.
• Служба поддержки электронных медицинских данных. Предназначена контро-
лировать правильность ведения всей медицинской документации, созданной компью-
терными средствами: электронная история болезни, амбулаторная карта, медицин-
ские диагностические изображения и др.
• Служба компьютерной поддержки менеджмента. В ее компетенцию входит под-
держка компьютерных технологий, обеспечивающих управленческие функции в органи-
зации, правовые вопросы медицинской практики, взаимоотношение с внешними учреж-
дениями — медицинскими, юридическими, административными, страховыми и пр.
• Служба технической поддержки компьютерной сети. В ее состав входят си-
стемные администраторы, специалисты по техническому и программному обслужи-
ванию компьютеров и периферийных устройств.
• Служба сетевой безопасности. Обеспечивает сохранность данных, циркули-
рующих внутри сети, от несанкционированного доступа посторонних лиц, что осо-
бенно важно при соединении локальной сети с глобальной сетью, а также ограничи-
вает выход за пределы сети и обращение к внутрисетевым ресурсам тех сотрудников
организации, которые не имеют на это соответствующих прав. Для обеспечения сете-
вой безопасности между локальной и глобальной сетями устанавливают специальный
компьютер, оснащенный специальным программным обеспечением. Такое устрой-
ство (а также программа) называют брандмауэр.
Внутри локальной компьютерной сети, установленной в лечебном учреждении,
возможен обмен документами, сообщениями, а также различными диагностическими
изображениями — рентгеновскими, ультразвуковыми и пр. Электронный докумен-
тооборот является эффективным средством общения сотрудников лечебного учреж-
дения. Для организации службы электронного документооборота обычно применя-
ют две серверные программы: почтовый сервер, предназначенный для соединения
локальной сети с Интернетом, и сервер обмена, задача которого состоит в организа-
ции различных служб внутри локальной компьютерной сети. Несколько локальных
сетей, которые функционируют внутри одного лечебного учреждения или в рамках
корпоративной компьютерной сети, могут быть связаны между собой специальными
аппаратными и программными средствами. Эти средства в совокупности называются
142
шлюзами. В некоторых случаях для обеспечения надежной связи и эффективности
использования ресурсов в сети выделяют специальные компьютеры — шлюзовой сер-
вер, или брокер.
Обмен электронными документами и сообщениями осуществляют на сервере
обмена на основании списка адресов сотрудников учреждения. Там же производят
учетную запись пользователей сети. При необходимости отправить документ в гло-
бальную сеть его посылают на почтовый сервер, где производят авторизацию пользо-
вателя, сверяют его право выхода во внешнюю сеть и регистрируют учетную запись
обращения к ресурсу.
На каждом компьютере пользователя локальной сети должна быть установлена по-
чтовая программа — почтовый клиент. Он очень удобен в текущей работе: сортирует
почту в зависимости от заданных параметров, хранит необходимые почтовые адреса
в удобном виде и, что очень важно, шифрует почту и защищает ее паролем пользовате-
ля. Он содержит также дополнительные программные модули, помогающие планиро-
вать офисную работу, т. е. является своего рода компьютерным органайзером.
По типу передачи информации компьютерные сети делят на проводные (оптико-
волоконный кабель, витая пара) и беспроводные (по радиоволнам в определенном
диапазоне частот — Bluetooth, Wi-Fi), по скорости передачи информации (трафик) —
на низкоскоростные (до 10 Мбит/с), среднескоростные (до 100 Мбит/с) и высокоско-
ростные (свыше 100 Мбит/с).
5.2. Специальные медицинские
компьютерные сети
Недалеко то время, когда привычные для нас истории болезни, справки и другая
«бумажная информация» уйдут в прошлое и больница будет окутана компьютерными
сетями. На авторучку и клочок бумаги работники больницы будут смотреть как на
анахронический остаток цивилизации.
Специальной локальной компьютерной сетью, предназначенной для организации
информационных потоков в лечебном учреждении (стационаре, поликлинике),
является госпитачъная информационная система — HIS (Hospital Information
System).
Специальной компьютерной сетью, предназначенной для организации информа-
ционных потоков в радиологическом отделении больницы, служит информацион-
ная система радиологического отделения — RIS (Radiological Information System).
RIS позволяет организовать работу радиологического отделения на всех этапах
обследования больного: от его регистрации, проведения исследования до составления
отчетов и рассылки их по больнице и сторонним пользователям через Интернет. Од-
ной из наиболее распространенных в нашей стране RIS является разработанная ком-
панией «Siemens» локальная сеть Syngo Workflow. Эта сеть, как и другие RIS, опира-
ется на стандарт HL7 (Health Level Seven — «седьмой уровень здравоохранения») —
общепринятый стандарт обмена и управления медицинской информацией, а также
ее интеграции. Он обеспечивает выполнение таких важных задач, как доступность
и структурирование данных, идентификация участников, достижение согласованно-
сти задач и безопасность, а также выполняет роль канала связи между другими систе-
мами — HIS, PACS (см. далее) — и медицинским оборудованием.
RIS представляет собою программное приложение клиент—сервер, т. е. имеет
центральную часть — сервер (или несколько серверов), на котором находятся все све-
143
дения о пациентах и исследованиях, и клиентскую часть (клиент), устанавливаемую
на персональных компьютерах и рабочих станциях. Система имеет модульный тип
строения, поэтому ее легко перестраивать, подгоняя конфигурацию к конкретному
лечебному учреждению и выполняемым производственным процессам.
При работе в сети RIS, как и в других сетях, каждый пользователь обязан иметь
уникальный идентификатор и учетную запись, включающую имя, пароль и назначен-
ные привилегии. Назначенные привилегии — это четко очерченный круг задач, кото-
рые необходимо решать пользователю при выполнении им служебных обязанностей.
Например, врач-рентгенолог может анализировать и описывать рентгенограммы, но
не вправе удалять их из базы данных. Это может делать только заведующий отделени-
ем — у него есть такие привилегии.
Для каждого пользователя (или пользователей) сетью создается профиль привиле-
гий, который называется ролью. Роль включает перечень задач, которые может и дол-
жен решать пользователь. В качестве примера можно назвать роли «главного врача»,
«рентгенолога», «лаборанта», «заведующего отделением» или «медсестры». Роль мож-
но назначить и конкретному лицу, например «врач Иванов». Заметим также, что одному
пользователю в зависимости от текущей ситуации можно назначить несколько ролей.
Прохождение пациента через радиологическое отделение регулируется рабочим
процессом. Рабочий процесс — это цепочка процедур, выполняемых при нахождении
пациента в лечебном учреждении, в частности в радиологическом отделении. Рабо-
чий процесс обеспечивается модульной структурой R1S (рис. 110).
Здесь уместно отметить несколько важных моментов, относящихся к технологии
движения информационных потоков в сети RIS.
• Направление на лучевое исследование дает лечащий врач. Заметим, что данное
положение правомерно и для несетевой, традиционной лучевой диагностики.
• Обоснованность и объем лучевых исследований определяет радиолог, что тоже
является общепринятым в традиционной лучевой диагностике. При этом радиолог
устанавливает соответствие запрашиваемого исследования предварительному диа-
гнозу заболевания.
• Движение информационных потоков в системе строго упорядочено и закрыто
от несанкционированного доступа к ней.
• С помощью специальных программ распознавания речи надиктованный текст
может быть распознан и направлен прямо в память компьютера.
• В технологической цепочке диагностического процесса имеется расшифров-
щик — специалист, помогающий врачу в составлении и оформлении отчета.
• В качестве этапа диагностического процесса предусмотрено коллективное
мышление, т. е. обсуждение с коллегами результатов обследования пациентов. Подоб-
ное обсуждение носит название «клиническая презентация». Таким образом, диагноз
заболевания становится коллективным. В традиционной лучевой диагностике из-за
объективных причин (территориальная удаленность) такой этап диагностики являет-
ся скорее пожеланием, чем требованием.
Все этапы рабочего процесса, выполняемые пользователем с одной и той же ро-
лью, объединяют в рабочий элемент. Рабочий элемент характеризуется определен-
ным типом и статусом (рис. 111).
Работа персонала радиологического отделения в локальной сети осуществляется
с так называемого рабочего места. Рабочее место — это совокупность программ,
позволяющая работнику осуществлять профессиональную деятельность в соответ-
ствии с заданными ему профилем и ролью. Обычно в отделении создают несколько
рабочих мест. Рабочие места не «привязаны» к конкретному компьютеру. Они вирту-
ально «следуют» за пользователем и могут быть активированы на любом компьютере,
даже находящемся у него дома.
144
Направление на исследование Лечащий врач регистрирует пациента и оформляет электронное направление
Медицинский контроль
Радиолог просматривает направление и
подтверждает необходимость исследования
Рис. ПО. Этапы рабочего процесса в радиологической информационной
системе RIS.
145
Изображение
или требуемая
процедура
Рис. 111. Структура рабочего процесса в радиологической информационной
системе R1S.
Рис. 112. Стандартный вариант интерфейса рабочего места PACS.
1 — линейка доступа; 2 — зона контроля; 3 — зона изображения.
Интерфейс рабочего места в стандартном варианте обычно имеет три поля: ли-
нейку доступа, зону контроля и зону изображения (рис. 112).
Линейка доступа позволяет управлять рабочим процессом во время исследования.
Верхняя часть этой линейки предоставляет доступ к системным функциям, например к
инструментам конфигурирования и интерактивной справке. Нижняя часть этой линейки
содержит доступ к обследованиям и рабочим спискам. На ней пользователь найдет все
инструменты, необходимые для поиска пациента и необходимого исследования.
Зона контроля обеспечивает быстрый доступ к компоновке и инструментам, не-
обходимым для ответа на вопросы клиники. Эта зона также позволяет контролировать
этапы и инструменты текущего документооборота. Она содержит функции навига-
тора по истории болезни, средства управления этапами документооборота и общие
инструменты.
В зоне изображения на дисплей выводятся изображения, графики, таблицы
и средства управления, которые предназначены для навигации, обработки, анализа
146
Рис. 113. Интерфейс рабочего места PACS с развитой архитектурой.
и редактирования выводимой на дисплей информации. Специальные инструменты
внутри зоны изображения предоставляют пользователю право присваивать изобра-
жениям и запрошенным процедурам шаблоны документооборота. Эти правила при-
сваивания задаются во время конфигурирования системы и могут быть изменены ад-
министратором клиники.
Интерфейс рабочего места с развитой архитектурой (рис. 113) имеет более слож-
ную структуру: в нем имеются панель доступа, палитра форм, навигатор объектов, на-
страиваемые панели инструментов, область управления, вкладка пациентов, область
отображения и навигатор форматов изображения.
Рабочее место сотрудника регистратуры радиологического от-
деления. На нем осуществляют ввод сведений о пациентах и иссле-
дованиях, планирование исследований и создание рабочих списков
устройств подключенного оборудования для визуализации.
Рабочее место оператора. С него управляют процессом создания
изображений, определяют их качество и подготавливают для пред-
ставления радиологу.
Рабочее место радиолога. На нем производят оценку изображения
и документирование исследований. Рабочее место может быть уста-
новлено как в отделении, так и дома (!) (Есть такое направление в ради-
ологии — телерадиология.) Обычно на этом рабочем месте устанавли-
вают интегрированного клиента RIS/HIS и три монитора: для просмо-
тра клинических данных, изображений и трехмерной реконструкции.
147
Рабочее место радиолога. Оно предназначено для подготовки
и проведения клинических презентаций.
Рабочее место лечащего врача. Его задачи — предоставление
изображений и отчетов для просмотра лечащим врачам из того же
учреждения и других организаций. Для распространения отчетов
необходимо подключение к системе HISIRIS.
Рабочее место системного администратора. На нем осуществля-
ют конфигурирование системы, архивирование, администрирова-
ние пользователей и настройку правил для телерадиологии.
Рабочее место сотрудника регистратуры. Здесь создают диски
с данными пациента и программой просмотра £)/СОЛ/-данных
(DICOM— см. далее), осуществляют вывод изображений на плен-
ку (функции печати в формате DICOM) и импорт носителей с дан-
ными пациентов из других отделений.
В систему RIS обычно входит так называемый биллинговый инструмент (от англ.
bill — счет). Он обеспечивает определение стоимости выполненных в отделении ра-
бот с учетом всех затрат, отсылку полученных данных в систему HIS и выставление
счетов сторонним организациям, направившим пациента на обследование. Понятно,
что в условиях страховой медицины данная функция весьма полезна.
Важным стандартом в лучевой диагностике является международный стандарт
DICOM (Digital Imaging and Communication in Medicine). Как следует из самого на-
звания, данный стандарт предназначен для передачи медицинских изображений —
рентгеновских, ультразвуковых, магнитно-резонансных, радионуклидных, эндоско-
пических и др. (всего 29 типов изображений) между компьютерами. Он опирается на
стандарт OSIIISO. Стандарт DICOM позволяет организовать цифровую связь между
различными диагностическими аппаратами, персональными компьютерами и рабочи-
ми станциями, архивными серверами и другими компьютерными устройствами, кото-
рые располагаются внутри лечебного учреждения. Он помогает также обмениваться
данными в пределах одного города или между несколькими городами по системе от-
крытых глобальных сетей.
Сетевым решением, объединяющим все диагностическое оборудование визуали-
зации, является локальная сеть PACS — Picture Archiving and Communication System
(система архивирования и передачи изображений). Она объединяет все диагностиче-
ские аппараты для визуализации, персональные компьютеры, рабочие станции, ви-
деоархивы, средства представления изображений в локальную единую внутреннюю
сеть цифровых изображений. Сеть работает на стандарте DICOM и поддерживает
операционную систему Windows, поэтому все цифровые аппарата для визуализации
должны обязательно иметь конченый программный модуль DICOM.
IB настоящее время во всех развитых странах радиологическая сеть PACS явля-
ется общепринятым стандартом организации работы лечебного учреждения.
Архитектура PACS сложная. Она зависит от фирм-изготовителей, структуры
радиологического отделения и круга профессиональных задач. Большое распростра-
нение получила радиологическая информационная система клиент—сервис syngo
plaza, разработанная компанией «Siemens». Система пластично приспосабливается
148
Оборудование
•давши
Интегрированные станции HIS/PACS в отделениях
Рис. 114. Архитектура локальной радиологической сети PACS.
149
к конфигурации радиологического отделения и хорошо интегрируется в общеболь-
ничную компьютерную сеть. Она содержит большой комплекс оборудования и про-
граммного обеспечения. Предельно упрощая ситуацию, в PACS можно выделить не-
сколько узловых компонентов (рис. 114).
Первый блок составляет оборудование для лучевой диагностики: рентгеновские
и ультразвуковые аппараты, компьютерные томографы, гамма-камеры и пр. Сюда же
можно включить специальный сканер для оцифровки аналоговых рентгенограмм, ко-
торый может находиться в рентгенологическом отделении. Как уже отмечалось, все
эти аппараты создают изображение в стандарте DICOM. Вторым важным объектом
системы является сервер (чаще их несколько). Серверы играют главную роль в управ-
лении системой и одновременно служат базой данных и знаний. В системе имеются
также серверы для хранения изображений и документов. Обычно хранение инфор-
мации осуществляется в два этапа: кратковременное (STS) и долговременное (LTS)
хранение. Устройства STS обеспечивают быстрый доступ к изображениям, a LTS —
архивное хранение очень больших объемов данных на недорогих носителях. Изобра-
жения периодически копируют с устройств STS на устройства LTS. Постоянно произ-
водят резервное копирование.
Архивирование и транспорт медицинских изображений по сетям осуществляют,
как правило, в сжатом виде. С этой целью применят широко известные форматы сжа-
тия JPEG и JPEG 2000. Существует два типа сжатия: без потерь и с потерями инфор-
мации. Тип сжатия выбирают, исходя из конкретных задач. Цифровые рентгенограм-
мы, полученные прямым путем на плоском матричном детекторе, и маммограммы
сжимают только без потерь.
Периферийное оборудование включает многочисленные персональные ком-
пьютеры и рабочие станции, которые располагаются в радиологическом отделении,
клинических отделениях, администрации и группе технической поддержки системы.
Большинство персональных компьютеров программно интегрировано в PACS и го-
спитальную информационную систему (HIS). Это позволяет получать доступ одно-
временно ко всей информации, циркулирующей в больнице. Отдельно выделяют блок
печати на пленку.
Очень важным блоком информационной системы являются средства выхода
в Интернет: шлюзы, брокеры, брандмауэры и др. Интернет позволяет сотрудникам
радиологического отделения общаться с внешним миром, обмениваться изображени-
ями, получать необходимую информацию и консультации. Новым, бурно развиваю-
щимся направлением взаимоотношения локальной сети и Интернета является вынос
сложных программ на внешние серверы. Это позволяет дистанционно задействовать
в работе системы огромные базы данных, программы искусственного интеллекта,
развитые экспертные системы, программу «компьютерный помощник в диагностике»
(CAD). Частичный перенос информационных ресурсов на мощные внешние серверы
получил название «облачная технология».
Вынос реализации сложных программ с периферийных компьютеров на цен-
тральные серверы Интернета в настоящее время является отчетливо выра-
женной тенденцией во всем развивающемся компьютерном мире.
Для того чтобы получить представление о пропускной способности локальной
сети PACS, приведем ориентировочные величины объема некоторых основных меди-
цинских диагностических изображений:
• компьютерная и магнитно-резонансная томограмма — 1—2 Гбайт;
• УЗИ и радионуклидная сцинтиграфия — до 512 кбайт,
• цифровая рентгенограмма — 2—5 Мбайт;
• цифровая маммограмма — 6— 10 Мбайт.
150
5.3. Всемирная компьютерная сеть — Интернет
Всемирная компьютерная сеть, или Интернет, — объединение локальных,
региональных и национальных компьютерных сетей в одно информационное про-
странство без территориальных и национальных границ. Сегодня Интернет представ-
ляет собой глобальное средство коммуникаций, обеспечивающее обмен различной
информацией — текстовой, графической, ауди- и видеоинформацией, онлайновыми
службами — по всей планете. К настоящему времени число пользователей Интернета
превышает 1 млрд. По оценке Всесоюзного центра изучения общественного мнения,
в 2009 г. в России Интернетом пользовались 31 % населения.
Связь между компьютерами нельзя понимать как прямое физическое или вирту-
альное соединение. Компьютеры обмениваются информацией в виде пакетов, каж-
дый из которых промаркирован и доставляется адресату разными путями, по разным
маршрутам. В пункте назначения эти пакеты соединяются в установленном порядке, и
конечный пользователь получает информацию в готовом виде. В отличие от телефон-
ной связи и радиосвязи информация в Интернете не только передается, но и хранится
на жестких дисках, называемых серверами, или узлами связи (хосты), Интернета.
Хотя принцип объединения нескольких сетей в единое вневедомственное на-
циональное информационное пространство возник в США еще в 1969 г. в виде сети
ARPANET, настоящей датой рождения Интернета считают 1983 г. В это время была
решена проблема устойчивости соединения разнообразных компьютерных устройств
путем разработки и утверждения единого протокола обмена данными TCP/IP.
Иными словами, протокол TCP/IP — это не один, а два самостоятельных протоко-
ла. Первый из них — TCP (Transmission Control Protocol) — протокол транспортного
уровня. Он управляет тем, как происходит передача информации. Согласно этому про-
токолу, отправляемая информация «нарезается» на небольшие пакеты, каждый из ко-
торых маркируется таким образом, чтобы на компьютере получателя все пакеты были
правильно собраны. Пакеты информации отправляют по разным маршрутам в зависи-
мости от их структуры и загруженности сети. В то же время два физически соединен-
ных компьютера могут одновременно поддерживать различные ГСР-соединения.
Протокол IP (Internet Protocol) — адресный. Он определяет, куда должна быть до-
ставлена необходимая информация. Суть этого протокола состоит в том, что каждому
участнику сети присваивается свой уникальный адрес {1Р-адрес) — постоянный или
временный, т. е. только на момент соединения. Этот адрес выражается четырьмя бай-
тами, например 567.55.32.88. Поскольку один байт может иметь 256 различных зна-
чений, теоретически количество возможных уникальных /P-адресов составляет около
4 млрд. IP-протокол определяет, по какому маршруту следует направить конкретный
блок (пакет) информации. Оптимизацией маршрута движения информации занима-
ются специальные компьютеры и программы {маршрутизаторы), находящиеся на
узловом сервере сети.
Кроме протокола TCP/IP существуют и другие, например протокол UDP (User
Datagram Protocol). Его предпочтительнее применять при передаче потоковой видео-
и аудиоинформации. При С/РР-транспортировке данные помещают в специальный
UDP-конверт, который в свою очередь упаковывают в IP-конверт. Если в локаль-
ной сети функционируют другие протоколы передачи данных (например, UUCP или
BITnet), то выход в Интернет осуществляется через особое устройство, именуемое
шлюзом, преобразующим их в типовой протокол TCP/IP и обратно.
Для подключения компьютера к Интернету имеются специальные организа-
ции — провайдеры. С ними решают все вопросы, связанные с использованием раз-
личных ресурсов Интернета. Возможно два варианта подключения к сети. Первый —
без постоянного соединения с сервером (режим off line)', соединение устанавливают
151
только на момент связи с помощью модемов, коммуникационных и сервисных служб.
Другой вид соединения — режим on line, при котором пользователь постоянно соеди-
нен с сервером, а через него — со всем Интернетом. Режим offline более экономичен,
так как позволяет более детально ознакомиться с полученными материалами через
Интернет и в свою очередь более вдумчиво и осмысленно подготовить ответ своему
корреспонденту. Режим on line более мобилен, он создает эффект присутствия при
обмене информацией со своим корреспондентом или сервером.
Способы подключения к Интернету могут быть различными. В настоящее время
наиболее популярно подключение через оптико-волоконную сеть и через спутник.
Оптико-волоконная сеть обладает наибольшей пропускной способностью и в на-
стоящее время является наиболее прогрессивным коммуникационным решением.
Второй способ соединения с Интернетом — через спутник и Интернет-провайдера.
В настоящее время скорость трафика в Интернете составляет 10—1000 Мбит/с.
На рынке телекоммуникационных услуг получает распространение технология
WAP (Wireless Application Protocol — протокол беспроводной связи). Она позволяет
осуществлять выход в Интернет через мобильный телефон.
Беспроводный канал Wireless, или Wi-Fi, предназначен в основном для передачи
данных внутри корпоративных сетей и дистанционного подключения к сети Интер-
нет. Его пропускная способность в стандарте 802.11g достигает 54 Мбит/с, радиус
связи — нескольких сотен метров.
Как видим, способ подключения пользователя к Интернету может быть разным
и определяется требованиями к скорости обмена информации, надежности связи и
финансовыми соображениями. Существует два вида поиска нужных данных в Интер-
нете. Ознакомительный просмотр Web-документов называется Web-серфингом, целе-
направленный поиск информации в Интернет-пространстве — Web-навигация.
Поскольку человеку нелегко запомнить числовые значения Интернет-адреса (IP-
адрес), сложилась практика использования Доменной Системы Имен (DNS—Domain
Name System). Эти имена распределяет и утверждает Международный координаци-
онный центр имен и IP-адресов (ICANN). Доменные имена имеют иерархическую
структуру: домены верхнего уровня — домены второго уровня — домены третьего
уровня и т. д.
Домены верхнего уровня бывают трех типов — административные, географиче-
ские и профессиональные. Административные домены верхнего уровня:
• .сот— коммерческая организация,
• .org — некоммерческая организация,
• .edu — образовательная организация,
• .gov — правительственная организация США,
• .int — международная организация,
• .net — компьютерная сеть,
• .mil — военное ведомство США.
Другой тип доменов верхнего уровня имеет географический характер. Это доме-
ны, поддерживающие информационное пространство на территории того или иного
государства:
• .ru — Россия,
• .de — Германия,
• .са — Канада,
• .us — США.
В последнее время начинает функционировать российский домен на кириллице.
Международная организация ICANN расширила список доменных имен, в частности
для бизнеса, туризма, развлечений и др. К настоящему времени указанной организа-
цией зарегистрировано около 250 доменов верхнего уровня.
152
Структура Интернета представляет собой набор служб — совокупность про-
грамм, взаимодействующих между собою в соответствии с установленными протоко-
лами. Программы объединены по парам. Одну из программ конкретной пары устанав-
ливают на сервере — программа-сервер, вторую — на компьютере пользователя —
программа-клиент.
При передаче информации в Интернете пользователю нередко приходится обра-
щаться к файлообменникам. Файлообменник, или файловый хостинг, — это сервис,
который предоставляет пользователю место на сервере под его файлы. На главной
странице файлообменника пользователь загружает файл на этот сервер, а файлооб-
менник отдает пользователю постоянную ссылку, которую он может рассылать по
электронной почте. По этой ссылке пользователь-адресат, зайдя на сервер файлооб-
менника, может скачать всю необходимую информацию. Некоторые файлообменники
имеют партнерские (аффелированные) программы, которые облегчают и оптимизиру-
ют деловые взаимоотношения между пользователями.
К основным ресурсам Интернета относят: электронную службу протокол
переноса файлов, Всемирную паутину, листы рассылки, службы конференций,
группы новостей, терминальный режим работы компьютера, Интернет-
телефонию, социальные сети (например, Skype, Facebook, Live Journal) и не-
которые другие.
Телерадиология — это использование ресурсов Интернета для решения задач
в области этой сферы медицинской деятельности. В радиологических информаци-
онных системах, как правило, существуют приложения, поддерживающие данный
вид сервиса. К настоящему времени сложились и успешно функционируют следую-
щие направления телерадиологии.
• Дистанционная консультация. Ее осуществляют с помощью специальных
аппаратно-программных модулей, веб-камер или электронной почты.
• Дистанционное обучение. В Интернете имеется большое количество специальных
радиологических порталов, электронных учебников, образовательных сайтов по
радиологии.
• Научная радиология. Она включает участие в форумах, ведение блогов, монито-
ринг конгрессов и семинаров, публикацию электронных версий научных статей,
тезисов, рефератов.
• Личные контакты радиологов: социальные сети, технология P2P.
• Дистанционная работа «на дому». Новый, набирающий силу вид трудовой дея-
тельности радиологов. Это — консультации, выполнение отчетов, подготовка до-
кументов, наконец, так называемый аутсорсинг — ведение с домашнего компью-
тера бизнес-проектов по радиологии.
• Использование центральных ресурсов Интернета для расширения функциональ-
ных возможностей локальных компьютерных сетей, персональных компьютеров
и рабочих станций — «облачная технология».
• Использование Интернета для контроля над радиологическим оборудованием
с сайта фирмы-производителя.
В настоящее время все большее распространение получает система фриланс
(от англ, freelancer — свободный копьеносец, наемник; в переносном значении —
вольный художник). Суть ее состоит в выполнении работы «на дому» с использова-
нием персонального компьютера и Сети. Имея дело с медицинскими изображениями,
врач-радиолог может в ряде случаев, находясь в домашних условиях, проводить кон-
сультации дистанционно через Интернет.
Далее приводен список Интернет-ресурсов в сфере лучевой диагностики.
153
Поисковые системы
www.google.com.ruwww.rambler.ruwww.yandex.ru
www.yahoo.comwww.aport.ruwww.altavista.ru
Сайты радиологических научных обществ и журналов
Российская ассоциация радиологов
Московское объединение российских радиологов
Общество специалистов в области лучевой диагностики
Санкт-Петербургское радиологическое общество
«Медицинская визуализация»
«Радиология-практика»
«Ультразвуковая и функциональная диагностика»
www.ruradiology.org
www.momr.ru
www.radiologia.ru
www.spbra.ru
www.medvis.ru
www.radp.ru
www.usfd.ru
Сайты зарубежных издательств и журналов
Список журналов издательства Шпрингера
Сводный список ряда зарубежных журналов
«Academic Radiology»
«Diagnostic Imaging»
«Investigative Radiology»
www.springerlihk.com
www.radiology.org
www.academicradiology.org
www.diagnosticimaging.com
www.investigativeradiology.com
Медицинские издания. Научные новости. Радиологические коллекции
Европейский архив лучевых изображений
Архив лучевых диагностических изображений
Атлас мозга
Нервная система
Лекции по компьютерной томографии
Основы МРТ
Radiol. Anatomy of Mr.Gill
Обзорный медицинский сайт «Вместе против рака»
Информационный сайт для пациентов и врачей
Научные новости
www.eurorad
www.medimage.ru
www.med.harvard/AANLIB/home.html
www.spiwarp.ucsd/NeuroWebw
www.ctisus.com
www.cis.rit.edu/htboooks/mri
http://sppprojects.mmip.mcgill.ca/radiologywww.netoncology.ru
www.radiologie.de
www.elementy.ru
www.sciam.ru
Список литературы
Королюк И. П. Медицинская информатика. — Самара: ОФОРТ, 2012. — 241 с.
6. МЕДИЦИНСКОЕ ИЗОБРАЖЕНИЕ
КАК ОБЪЕКТ ЛУЧЕВОЙ ДИАГНОСТИКИ
Главным источником диагностической информации, получаемой с помощью
средств лучевой диагностики, являются медицинские изображения органов
(Medical Imaging), которые также называют диагностическими изображения-
ми (Diagnostic Imaging).
Медицинское изображение — структурно-функциональный образ органов
человека, предназначенный для диагностики заболеваний и изучения анатомо-
физиологической картины организма. Основными источниками для получения
медицинских изображений являются методы лучевой диагностики — рентгено-
логический, магнитно-резонансный, радионуклидный и ультразвуковой. К этим
изображениям можно отнести также оптические изображения, основанные на
биолюминесценции и флюоресценции.
154
По данным Института здоровья США, в 2010 г. в мире выполнено 5 млрд диа-
гностических изображений, при этом доза облучения населения составила 50 % от
всей совокупной дозы радиации. В широком понимании термин «медицинское изо-
бражение» включает, помимо лучевых образов, картины органов, получаемые с ис-
пользованием других физических способов исследования: эндоскопических, оптиче-
ских, микроскопических, инфракрасных и пр. Заметим, что визуализацию органов,
удаленных в процессе операции, например рентгенографическую картину удаленной
молочной железы, или изображение трупа на компьютерной томограмме (так назы-
ваемая добродетельная аутопсия) нельзя считать медицинскими изображениями. Их
относят к другому разделу медицины — патологии.
Многообразные медицинские изображения независимо от способа их получения
(рентгенологический, ультразвуковой, радионуклидный или магнитно-резонанс-
ный) могут быть объединены в две основные группы: аналоговые и цифровые
(дигитальные).
К аналоговым изображениям относят те, в которых заключена информация не-
прерывного характера. Подобные изображения являются основными при восприятии
человеком окружающего его мира. Эти изображения предъявляют врачу для распо-
знавания заболеваний. Всем аналоговым изображениям, включая медицинские, свой-
ствен ряд недостатков. В частности, затруднены их компактное хранение, обработка
в соответствии с потребностями диагностики, передача от пользователя к пользовате-
лю. В них всегда много лишних сигналов, или шумов, которые ухудшают их качество.
Этих недостатков лишены цифровые (дигитальные) медицинские изображения.
Они имеют в своей основе ячеистую структуру (матрицу), содержащую в виде цифр
информацию об органе, которая поступила от датчиков диагностического аппарата.
С помощью компьютера сигналов, которые хранятся в матрице, по сложным алгорит-
мам создают (реконструируют) изображение органов. Цифровые изображения харак-
теризуются высоким качеством, отсутствием посторонних сигналов (шумов), их лег-
ко сохранять на различных магнитных носителях, легко обрабатывать на компьютере
и пересылать на большие расстояния по сетям телекоммуникации. Необходимо под-
черкнуть, что на современном этапе развития медицинской визуализации цифровые
изображения становятся доминирующими в лучевой диагностике.
Аналоговые медицинские изображения могут быть преобразованы в матричные
и, наоборот, матричные — в аналоговые. Оцифровку аналоговых изображений с твер-
дых носителей и ввод их в память компьютера осуществляют с помощью специальных
считывающих устройств — сканеров и фотокамер. Для оцифровки пленочных рентге-
нограмм применяют транспарентные сканеры — дигитайзеры. У этих сканеров рабо-
чий диапазон оптической плотности должен быть выше 3,0 D. В качестве оцифровочно-
го устройства может быть использована также цифровая фотокамера. Основным спосо-
бом оцифровки рентгеновского изображения с УРИ или оптической системы является
ПЗС-матрица (прибор с зарядовой связью). Кроме того, цифровые рентгеновские изо-
бражения можно получать путем прямой рентгенографии, выполняемой с использова-
нием плоских полупроводниковых детекторов — ddR (digital direct Radiography), либо
пластин с «запоминающим» люминофором — CR (Computer Radiography). Устройства
для реализации технологии CR, так же как и транспарентные сканеры, именуют диги-
тайзерами (подробнее см. раздел 1, главу 4). В некоторых аппаратах для лучевой визу-
ализации (гамма-камеры, ультразвуковые аппараты) цифровые изображения получают
из аналоговых с помощью аналого-цифровых преобразователей (АЦП).
Медицинские изображения в кардиологии собираются детекторами в точно за-
данные периоды кардиоцикла под управлением электрокардиограммы — так называе-
мые ЭКГ-синхронизированные исследования. Таким путем осуществляют визуализа-
155
цию сердца при рентгеновской компьютерной и магнитно-резонансной томографии,
сцинтиграфии (ОФЭКТ и ПЭТ). Одновременно при этих исследованиях компьютер
производит расчет и представление всех требуемых функциональных параметров
деятельности сердца (см. рис. 90 в части III).
На современном этапе развития лучевой диагностики цифровые изображения
являются доминирующими. В ближайшем будущем они полностью вытеснят анало-
говые изображения.
Далее сгруппированы медицинские изображения и методы лучевой диагностики,
с помощью которых их получают.
Аналоговые изображения:
• традиционная пленочная рентгенография,
• линейная томография,
• аналоговая рентгеноскопия.
Цифровые изображения:
• цифровая рентгенография,
• цифровая рентгеноскопия,
• визиография,
• рентгеновская компьютерная томография,
• дентальная компьютерная томография,
• магнитно-резонансная томография,
• однофотонная эмиссионная компьютерная томография (ОФЭКТ),
• позитронная эмиссионная томография (ПЭТ),
• сонография,
• ультразвуковое допплеровское картирование,
• мультимодальные (сплавленные, гибридные) изображения (КТ/ОФЭКТ, КТ/ПЭТ,
МРТ/ПЭТ).
Представление диагностических изображений на дисплее может иметь двоякий
характер. Векторные изображения состоят из набора элементарных линий и кривых,
описываемых математическими формулами в виде математических объектов, называ-
емых векторами. Последние имеют графическую характеристику, врач может изме-
нять их в соответствии с выбранными программами без ухудшения качества изобра-
жения. Недостатком векторных изображений является необходимость значительных
ресурсов адресуемой памяти компьютера.
Матричные изображения имеют в своей основе растр, состоящий из большого
количества ячеек — пикселей. Пространственное разрешение матричных изображе-
ний зависит от количества содержащихся в них пикселов. Вследствие этого при об-
работке такого изображения, связанной с изменением его размеров (всего или отдель-
ных деталей), распечаткой на принтере с разрешающей способностью, отличающейся
от таковой на экране, оно может в значительной степени деформироваться: появляет-
ся зубчатость контуров, исчезают детали изображения. Матричные изображения фор-
мируют на растровом дисплее путем электронного сканирования. Тем самым создают
условия для восприятия изображения в режиме реального времени.
Каждому из элементов матрицы изображения на экране дисплея соответствует
определенный участок адресуемой памяти. Таким образом, вся площадь растрового
дисплея содержит совокупность пикселей, имеющую свою размерность. В лучевой ди-
агностике экранную площадь дисплея обычно формируют в виде следующих матриц:
64 х 64, 128 х 128,256 х 256, 512 х 512, 1024 х 1024 пикселей. Чем больше количество
пикселей, на которое разбивают экранную площадь дисплея, тем выше разрешающая
способность системы отображения. Чем крупнее матрица изображения, тем более фраг-
156
Рис. 115. Влияние размера матрицы на качество изображения.
а — матрица размером 64*64 пикселей; б — 128*128 пикселей; в — 256*256 пикселей; г —
512*512 пикселей.
ментарным оно представляется наблюдателю (рис. 115), но с увеличением количества
пикселей в изображении возрастает емкость адресуемой памяти компьютера, а для это-
го требуются дополнительные аппаратные и программные ресурсы. В связи с этим на
практике выбирают оптимальный размер матрицы, при котором сохраняется баланс
между производительностью компьютера и приемлемым качеством изображения.
При получении изображения в цвете наилучшим вариантом является трехбайт-
ный пиксель, который содержит 16,7 млн цветов {стандарт RGB — red, green, blue —
красный, зеленый, голубой). Однако такая палитра цветов требует большого объема
памяти компьютера, поэтому в медицинской практике чаще применяют упрощенный,
так называемый индексированный, цвет — однобайтный, который содержит 256 цве-
тов. Он несколько хуже по качеству, но намного рациональнее расходует память ком-
пьютера. Кроме того, он быстрее и проще передается по линиям компьютерной связи.
И все же для ускорения передачи изображений и более рационального хранения в ком-
пьютерной памяти их сжимают, т. е. производят их компрессию с помощью специ-
альных программ в несколько раз, или архивируют. При обратном процессе — разар-
хивировании — качество изображения восстанавливается практически до исходного.
157
Все изображения в лучевой диагностике имеют растровый характер. У каждого из
них свой формат. Формат TIFF предназначен для создания и хранения медицинских изо-
бражений высокого качества. Он поддерживает широкую палитру передачи цветов — от
монохромного черно-белого до 32-разрядной цветной модели CMYK (специальный цве-
товой формат для полиграфии) и сжимается без потери данных. Формат характеризуется
возможностью переноса изображения между платформами IBM PC и Apple Macintosh.
Формат JPEG — основной формат, который предназначен для хранения растровых
медицинских изображений. Он воспроизводит достаточно высокое качество изображения,
позволяя его сжимать в несколько раз без ощутимой потери качества (рис. 116) за счет
изъятия избыточной информации. Новый вариант этого формата {JPEG 2000) обладает
более высокой способностью сжатия (до 100 степеней) без потери качества изображения.
Формат GIF характеризуется высокой степенью сжатия, однако с потерей качества
изображения, работает с фиксированным (256) количеством цветов. Предназначен для
передачи медицинских изображений в сети Интернет и поддержки телерадиологии.
Формат PNG — распространенный формат для работы с медицинскими изобра-
жениями в Интернете. Он поддерживает 8- и 24-битные цветные изображения и стан-
дартную серую шкалу с 256 оттенками.
Формат PDF предназначен для хранения документа целиком, включая его текстовую
и изобразительную части. Благодаря мощному алгоритму сжатия он получил широкое
распространение в Интернете при работе с материалами по лучевой диагностике.
Формат DjVu создан специально для хранения сканированных документов —
книг, журналов, рукописей, в которых много формул, схем, рисунков и рукописных
символов. Данный формат применяют в основном для хранения и скачивания книг,
атласов, учебников из электронных библиотек.
Необходимо отметить, что в распоряжении лучевого диагноста обязательно должны
быть программы-конвертеры, которые позволяют переводить медицинские изображения и
сопровождающие их документальные данные из одного формата в другой: PDF в WORD,
DjVu в WORD, YouTube в AVI и др. При работе с медицинскими изображениями следует
также иметь в виду возможность их переноса на платформы IBMC PC и Apple Macihtosh.
Существуют также внутренние форматы, которые создают фирмы, разрабаты-
вающие оборудование для лучевой диагностики. К ним относится, например, формат
«Siemens» для компьютерной томографии. Однако независимо от типа оборудования
и его происхождения все аппараты для лучевой диагностики обязательно оканчива-
ются терминалом, поддерживающим стандарт DICOM(см. ранее).
Рис. 116. КТ коленного сустава (трех мерная реконструкция).
а — формат TIFF (495 кбайт); б — формат PNG (193 кбайт); в — формат JPEG (25 кбайт). Несмотря на
значительные различия в размерах памяти, качество изображения практически одинаковое.
158
Растровые изображения, используемые в лучевой диагностике, имеют не только
различные размеры матрицы в зависимости от поставленных задач и, следовательно,
количество находящихся в ней пикселей, но и различную структуру самого пикселя.
Каждый пиксель изображения формируется в памяти дисплейного процессора
различным количеством бит — от 1 до 24. Чем большим количеством бит информа-
ции представлен каждый пиксел изображения, тем богаче изображение по своим зри-
тельным свойствам и тем больше информации об исследуемом объекте оно содержит.
Так, 2-битный пиксел содержит всего 22=4 уровня передачи изображения, 8-битный
(однобайтный) — 256,24-битный пиксел — более 16 млн вариантов. Количество бит,
содержащихся в одном пикселе, называют его глубиной. Чем больше глубина пикселя,
тем качественнее изображение. Оптимальным вариантом черно-белого изображения
является однобайтный пиксель, который содержит 256 градаций серого цвета (от бе-
лого — 0 до черного — 256), — так называемая стандартная серая шкала.
Глубина пикселя и ширина шкалы серого цвета
Глубина пикселя, бит Ширина шкалы серого цвета, ед.
8 256
10 1024
12 4096
16 16 384
Однако при большей глубине пикселя требуется больше ресурсов компьютера, что
отражается на его конечной производительности. В связи с этим в лучевой диагностике
применяют различную глубину пикселя в зависимости от поставленной задачи.
Глубина пикселя при использовании различных цифровых методов лучевой
диагностики
Метод Глубина пикселя, бит
Сонография Допплеровское картирование Сцинтиграфия (ОФЭКТ/ПЭТ) Рентгеноскопия Рентгеноскопия (ddR/CR) Ангиография Компьютерная томография Магнитно-резонансная томография 6—8 12 6—8 8 10—14 10—12 16 16
В ультразвуковой диагностике, которая решает в основном функциональные за-
дачи, чаще используют 6-битный пиксель, у которого 26=64 оттенка серого цвета,
реже — 8-битный с 256 оттенками серой шкалы. Для допплеровского сканирова-
ния требуется большая глубина пикселя, вплоть до 12-битного, цветовая палитра
которого состоит из нескольких миллионов оттенков.
В радионуклидной диагностике, в которой изображения служат для получения
главным образом функциональных параметров, применяют преимущественно
8-битный пиксель (байтная система формирования пиксела), в котором 28=256 ва-
риантов оценок, т. е. уровней серой шкалы или цвета. Нетрудно подсчитать, что
для получения матричного изображения размером 64 х 64 пикселей требуется
4096 байт памяти, размером 128 х 128 пикселей — 16 384 байт, т. е. около 16 кбайт
(приблизительно столько, сколько занимает одна страница машинописного текста).
159
Более совершенные системы радионуклидной диагностики позволяют получить
изображения размером 256 х 256, 512 х 512 и даже 1024 х Ю24 пикселей. Для форми-
рования таких образов при соответствующем 8-битном пикселе нужно занять в памяти
компьютера соответственно 64, 256 и около 1000 кбайт (1 Мбайт). Увеличение объема
памяти неизбежно приводит к снижению скорости обмена информацией, что сопрово-
ждается увеличением времени, необходимого для построения каждого кадра изображе-
ния. В связи с этим мелкие растры (256 х 256 и 512 х 512) применяют преимущественно
для получения статических изображений с высоким пространственным разрешением,
т. е. в диагностике очаговых поражений в органах, тогда как крупные матрицы (64 х 64
и 128 х 128) используют главным образом для динамических исследований.
Цель рентгенологической и магнитно-резонансной визуализации — получение в
основном морфологической информации с максимально высоким пространствен-
ным и спектрографическим разрешением, поэтому требования, предъявляемые к
размеру матрицы и глубине пикселя, а следовательно, и к производительности
компьютера более высокие.
В компьютерной томографии используют 2-байтные (16-битные) пиксели. При
размере матрицы 512 х 512 на получение одной компьютерной томограммы будет
затрачено 412 кбайт памяти компьютера. Приблизительно такой же объем памяти не-
обходим для получения магнитно-резонансных изображений. При матрице размером
1024 х Ю24 пикселя требуется свыше 1 Мбайт памяти. Еще больше ресурсов ком-
пьютера расходуется при построении объемных (3D) изображений и особенно при
создании четырехмерной (4D) графики.
В дигитальной рентгенографии и рентгеноскопии применяют дисплей с очень
мелкой матрицей, как правило, 1024 х 1024 пикселей. Такое изображение практиче-
ски неотличимо от обычной полутоновой аналоговой картины. Однако для получения
такого изображения нужно свыше 1 Мбайт памяти компьютера. Еще больший объем
компьютерной памяти — свыше 2 Мбайт — необходим для построения одного кадра
в дигитальной субтракционной ангиографии.
Для работы с цветными изображениями требуется в 3 раза большая память ком-
пьютера, чем для черно-белых, по количеству основных цветов (стандарт RGB). По-
нятно, что для реализации такой задачи нужны высокопроизводительные компьюте-
ры с большим объемом дисковой и оперативной памяти и развитым программным
обеспечением.
Лучевому диагносту эти многочисленные цифровые данные необходимо пом-
нить, чтобы правильно ориентироваться в создании архивов и работе в Интернете.
Все медицинские изображения в лучевой диагностике могут существовать в двух
вариантах: в виде твердых копий — рентгенограмм, отпечатков на бумаге, лазерной
пленке, фотобумаге и в электронном виде — на экране дисплея, магнитных носите-
лях, оптических дисках и пр. Уместно напомнить, что емкость оптического диска CD-
ROM составляет 700 Мбайт, DVD-диска — 4,7 Мбайт, DVD-DS-DL (двустороннего
высокой плотности) — 17 Мбайт, диска Blue-ray — 150 Мбайт, флэш-карты — до
30 Мбайт, выносного винчестера — до 500 Мбайт, жесткого диска (винчестера) пер-
сонального компьютера — несколько сотен гигабайт. Скорость передачи информации
по современным коммуникационным системам обычно не превышает 100 Мбит/с. Та-
ковы «взаимоотношения» медицинских изображений и современных цифровых спо-
собов их хранения и передачи.
Медицинские изображения можно разделить также на статические и динамиче-
ские. Первые служат для оценки морфологии органов и развивающихся в них пато-
логических процессов, вторые — преимущественно для изучения функции органов,
поэтому их называют функциональными. Изучение функциональных изображений
160
является одним из важнейших направлений современной медицинкой диагностики.
При этом можно выделить четыре типа таких изображений:
• функциональные изображения I типа — характеризуют двигательную активность
органов (моторную, сократительную, эвакуаторную и др.);
• функциональные изображения II типа — характеризуют накопительно-
экскреторную функцию органа;
• функциональные изображения III типа — отражают активность перфузионных
процессов в органе;
• функциональные изображения IV типа — характеризуют метаболическую актив-
ность в биологических тканях.
Получить функциональное изображение I типа^ т. е. исследовать двигательную
активность органов, можно на дисплее рентгеновского или ультразвукового аппара-
та. На практике широко используют регистрацию сократительной способности кон-
трастированных пищевода и желудка на серии стоп-кадров, выполняемой в процессе
рентгеноскопии. Широко применяют изучение двигательной функции органов при
сонографии. Двигательную функцию сердечной мышцы можно изучить с помощью
КТ, МРТ и ОФЭКТ, которые выполняют с использованием кардиосинхронизаторов
и специальных программных алгоритмов. Применение компьютерной технологии по-
зволяет оценить сократительную функцию органов в количественных показателях.
Функциональные изображения II типа отражают накопительно-экскреторную
функцию органа. С этой целью применяют маркеры радиофармпрепараты (РФП)
или рентгеноконтрастные вещества, избирательно и быстро захватываемые из крови
исследуемыми органами. Таким путем изучают, например, функцию печени, почек,
желчевыделительной системы. Типичными примерами функциональных изображе-
ний этого типа являются картины, получаемые при рентгенологическом исследова-
нии почек — урографии и радионуклидном исследовании гепатобилиарной систе-
мы — сцинтиграфии.
Функциональные изображения III типа — перфузионные. Они основаны на визу-
ализации перфузии в капиллярном русле органа. Изображения подобного типа приме-
няют в компьютерной томографии для диагностики ишемии миокарда, определения
нарушения кровотока в головном мозге при ишемическом инсульте. Другим приме-
ром функциональных изображений этого типа является картина тромбоэмболии ле-
гочных артерий при сцинтиграфии и перфузионной компьютерной томографии.
Функциональные изображения IV типа — метаболические — отражают состо-
яние метаболизма в изучаемом органе. Они основаны на визуализации изменения
тока жидкости с помощью магнитно-резонансной томографии во вне- или внутри-
клеточных пространствах, в частности при переходе тока жидкости из изотропного
(линейного) в анизотропный (вихревой). Метаболическая магнитно-резонансная то-
мография основана на регистрации насыщения гемоглобина крови кислородом. При
активизации функции нервных клеток увеличивается поглощение ими кислорода,
что находит отображение на томограммах. Цветовое картирование функциональных
магнитно-резонансных томограмм позволяет получить изображение функциональ-
ных зон головного мозга, например двигательной или речевой. МР-трактографию
используют для визуализации проводящих путей головного мозга и нервных пучков
в формате 3D. Метаболический характер имеют изображения, получаемые при радио-
нуклидной визуализации — сцинтиграфии и позитронной эмиссионной томографии.
Метаболические изображения называют также (с некоторыми оговорками) молеку-
лярными и биохимическими. С их помощью осуществляют визуализацию биохимиче-
ских и молекулярных процессов в живой ткани.
По типу формирования можно выделить следующие группы медицинских изо-
бражений:
161
• планарные изображения — рентгенография, сцинтиграфия;
• послойные изображения — линейная томография, КТ, МРТ, ОФЭКТ, ПЭТ, соно-
графия, когерентная лазерная томография;
• трехмерные изображения — 3D-rendering при КТ, УЗИ, МРТ;
• четырехмерные изображения (трехмерные изображения в режиме реального вре-
мени — потоковые файлы) — 4D-rendering при КТ, УЗИ, МРТ;
• энергетические изображения — энергетический допплер, КТ с выделением изо-
мерных по напряжениям потоков крови, сосудистых стенок;
• изображения с параметрическими эквивалентами — MP-спектрография, остео-
денситомерия;
• мультимодальные (сплавленные, гибридные) изображения — ОФЭКТ/КТ, ПЭТ/
КТ, ПЭТ/МРТ
Все работы с цифровыми изображениями осуществляют с помощью специализи-
рованных компьютеров. Одни из них (управляющие компьютеры) служат для управ-
ления работой аппарата и оформления документации, другие (рабочие станции, или
АРМ) — для обработки полученных изображений и выполнения врачебных заключе-
ний. Рабочие станции оснащены большим набором клинических и инструментальных
программных приложений, которые предназначены для выполнения конкретных кли-
нических задач в онкологии, кардиологии, акушерстве и др. Эти станции позволяют
манипулировать с полученным массивом цифровых данных при выполнении вычис-
лительных работ, проводить постпроцессорную обработку изображений, получать со-
вмещенные изображения, изображения в формате 3D и 4D.
Важным достоинством дигитальных изображений является возможность их
компьютерной обработки. Первый этап такой обработки — предварительный. Его
осуществляют во время сбора информации, т. е. в момент получения самого изо-
бражения. С этой целью проводят коррекцию изображения для «выправления»
технических дефектов детекторов излучений, например неоднородности в чув-
ствительности по полю большого сцинтилляционного кристалла гамма-камеры
или линейки ультразвуковых датчиков. На этом же этапе осуществляют коррек-
цию физиологических факторов, ухудшающих изображение. Например, при ра-
дионуклидном исследовании почек исключают влияние радиоактивности, нахо-
дящейся в кровеносных сосудах и окружающих мягких тканях, при исследовании
печени необходимо учесть и исключить динамическую нерезкость, вызванную
ее дыхательными перемещениями. На рентгеновских компьютерных и магнитно-
резонансных томографах подобные коррекции проводят с помощью специальных
компьютерных программ.
Следующий этап обработки изображений — аналитический. Его проводят
во время анализа изображений. Так, с целью улучшения качества изображения
можно провести процедуру сглаживания, т. е. выравнивание неоднородностей,
контрастирование органов путем отсечения окружающего фона, который мешает
зрительному восприятию исследуемого органа. Можно выполнить также цветовое
кодирование изображения, что также улучшит качество его восприятия. С помо-
щью специальных алгоритмов можно построить аксонометрическое, или псев-
дообъемное, трехмерное изображение органа. Естественно, все указанные выше
преобразования выполняют с помощью компьютера по заложенным в него при-
кладным программам.
Своеобразной формой обработки изображения является «алгебра кадров»: сло-
жение или вычитание нескольких изображений органа с помощью компьютера, осу-
ществляемое, как правило, автоматически во время исследования. Таким путем, на-
пример, получают изолированное изображение сосудов при дигитальной субтракци-
онной ангиографии.
162
Многие современные аппараты для цифровой визуализации имеют встроенную
систему анализа сигналов. Она позволяет уже на этапе сбора информации осу-
ществлять ее компьютерную обработку в соответствие с задачами исследования,
т. е. до вмешательства оператора — технолога, лаборанта, врача. Это в значи-
тельной степени облегчает работу персонала и повышает эффективность диагно-
стического метода. Такая система получила название «коррекция in line».
Новое направление визуализации — совмещение изображений, полученных по-
средством разных методов исследования. Такие картины носят название «мульти-
модальные, или сплавленные, изображения». Подобным образом получают, напри-
мер, сплав компьютерной томограммы с однофотонной эмиссионной компьютерной
томограммой (КТ + ОФЭКТ) или позитронной эмиссионной томограммой (КТ +
ПЭТ), магнитно-резонансной томограммы с позитронной эмиссионной томограммой
(МРТ + ПЭТ). Сплавленные изображения являются венцом современной анатомо-
функциональной визуализации.
С помощью компьютера можно обрабатывать кривые, полученные при анали-
зе медицинских изображений. Можно, например, сгладить (аппроксимировать) эти
кривые, т. е. сделать их визуально более наглядными Специальные прикладные про-
граммы позволяют провести на компьютере математическое моделирование изучае-
мых функций, что помогает выявить патологические изменения и оценить степень их
выраженности.
Выделение «зон интереса» — один из основных этапов обработки диагностиче-
ских изображений на компьютере. «Зона интереса» — это участок изображения
органа (рентгенологического, ультразвукового, магнитно-резонансного, радио-
нуклидного), который представляет наибольший интерес для диагностики. Как
правило, выделение «зоны интереса» осуществляет в ручном режиме оператор
или врач. Кроме того, существуют компьютерные программы по автоматизиро-
ванному выделению «зон интереса» — CAD.
«Зоной интереса» может быть весь орган или его часть. На одном изображении
может быть несколько «зон интереса», например исследуемый орган, окружающие
его ткани, пучок питающих орган сосудов, соседние органы. Применительно к от-
дельному органу такими «зонами интереса» могут быть, в частности, кортикальный
слой и выделительная система органа.
Форму, размеры и количество «зон интереса» врач выбирает произвольно в за-
висимости от вида исследования и конкретных задач диагностики с помощью кур-
сора на экране дисплея либо автоматически по специальным программам обработки
изображений. Выбранную «зону интереса» изучают отдельно или же во взаимосвязи
с другими. В этой зоне с помощью компьютера можно проследить прохождение рент-
геноконтрастного вещества или РФП. Кривые, построенные на основании результа-
тов такого анализа, отражают функцию органа (или его части). В «зонах интереса»
можно определить оптическую плотность изображения органа, выявить и оценить
степень неоднородности его ткани, произвести различные измерения.
Перспективным направлением использования компьютера для анализа медицин-
ских изображений является их автоматизированный анализ. Особенно эффективна та-
кая обработка при массовых проверочных исследованиях, например при флюорогра-
фии грудной клетки или маммографии. Представляется перспективным на аналитиче-
ском этапе компьютерного анализа изображений использовать специализированные
приложения, решающие конкретные клинические задачи, и, конечно же, программу
«компьютерный помощник в диагностике» (CAD). С помощью особо сложных ком-
пьютерных систем, состоящих из нескольких сотен высокопроизводительных процес-
163
соров, собранных по специальной схеме (так называемые нейрокомпьютеры), удает-
ся автоматизировать процесс распознавания заболеваний. Для этого такие системы
предварительно длительное время «обучают» на большом клиническом материале,
т. е. создают «базу знаний» по данному предмету.
Все большее распространение в автоматизированном компьютерном анализе полу-
чает система «нечеткой логики» (fuzzy logic) — концепция построения решений (в том
числе медицинских) не по принципу «да/нет» или «верно/неверно», а путем принятия
ряда промежуточных решений, объединяющих несколько близких по значению пара-
метров. Такие объединенные интервальные значения параметров носят название «тер-
мы». Они и служат основой для принятия решений, базирующихся на компьютерных
программах. Данный принцип использован при создании экспертных систем в диагно-
стике, приближающихся по конечному результату к «человекоподобному мышлению».
Вычислительную технику все шире используют в медицинской практике. В не-
которых клиниках более половины информации о больном поступает к врачу после
компьютерной обработки. Это не только медицинские изображения, но и электронная
система документооборота, локальные внутрибольничные, региональные и мировые
компьютерные сети. Все большее распространение получает телемедицина как сред-
ство общения и профессиональной деятельности. Традиционную систему врач —
больной заменяют на более сложную: больной — компьютер — врач. В связи с этим
уже на студенческой скамье чрезвычайно важно овладеть основами медицинской ин-
форматики и компьютерной техники, научиться использовать компьютерную техно-
логию в повседневной врачебной деятельности.
Конечно, компьютеризация медицины ни в коей мере не умаляет роли врача. Это
была, есть и будет гуманитарная специальность! Никогда — ни сейчас, ни в буду-
щем — компьютер не заменит врача у постели больного, хотя бы потому, что он ли-
шен важнейшего свойства человеческой личности — сострадания! Как остроумно за-
метил один ученый: «Отвечать на вопросы, которых никто не задавал, — это то, чего
не может машина, а человеческий мозг может». Более того, умелое применение вы-
числительной техники подчеркивает значение деонтологии, гуманизм врача. В ком-
пьютерный век только от него зависит, сколько останется «человеческой» медицины.
Политику в лучевой диагностике должен определять врач: «Но о главном не забудь:
ты владыка, в этом суть!» (Г. Абашидзе).
Список литературы
Королюк И. П. Основы медицинской информатики. — 2-е изд. — Самара: ОФОРТ, 2012. — 241 с.
МОЛОДОМУ ИССЛЕДОВАТЕЛЮ
Медицинские научные деятели происходят
из всей массы медицинского сословия: вся-
кий практический врач, раз он обладает умом,
энергией и талантом, может проявить свое уча-
стие в общей медицинской науке и сложиться в
постоянного и крупного медицинского деятеля.
И. П. Павлов
Как-то Владимир Маяковский не без иронии заметил, что книги пишут для того, чтобы
случилось что-нибудь новое, а редакторы существуют для того, чтобы ничего не случилось.
Почему нам вспомнились эти слова? Потому что мы опасались, что рецензенты учебника
164
(а от них зависит решение о его издании) предложат нам отказаться от данного раздела во
второй части книги. С мягкой укоризной они укажут, что для разработки и усовершенство-
вания методов и средств исследования требуются глубокие знания предмета и наивно пред-
лагать соответствующие задания студентам.
Тогда мы на очередной лекции, рассказав об основных способах получения лучевых
изображений, предложили студентам 3-го курса тут же придумать новые методы, которые
можно было бы использовать для этой цели. Из всех полученных в ответ записок приведем
три (без изменения стиля авторов).
«Почему бы органы не зазвучали? Пропускаем узкий пучок электромагнитных
волн. Меняя частоту, достигаем резонанса в той или иной ткани, органе и т. д.
Регистрируя резонансное излучение, преобразуем электромагнитные волны
в звуковые. Сравниваем с эталоном (лучше всего для парных органов). Лю-
бовь — мелодия, жизнь — серенада, пусть болезнь станет симфонией!».
«Для диагностики новообразований. Слабый электрический ток проходит
сквозь тело. Опухоль имеет большее сопротивление. Экран с помощью осцил-
лографа регистрирует».
«А что если сделать радионуклидное исследование отдельной клетки, сравни-
вая с электронограммой радионуклидную сцинтиграмму нормальной клетки.
При таком способе мы сможем проникнуть не только в отдельные структур-
ные компоненты клетки, выделяя какие-то патологические процессы в ней, но
и еще глубже. Но насколько это технически осуществимо?»
Заметьте, что эти записки были получены нами более четверти века назад! Поэтому мы
смело выдвигаем несколько проблем и в заключении второй части учебника.
Первое и главное предложение. Не на ходу или во время лекции, а после глубокого
обдумывания попытайтесь отыскать идею принципиально нового метода получения луче-
вых изображений. Сумел же это сделать Аллан Кормак (идея компьютерной томографии) или
Пауль Лаутербур (идея магнитно-резонансного изображения).
Второе предложение. Изучайте экономику лучевых исследований. В России этой про-
блемой долгое время никто не интересовался. Только в связи с развитием страховой меди-
цины появились расчеты стоимости рентгенологических, ультразвуковых, радионуклидных
и других процедур. Однако, во-первых, эти расчеты далеко не просты и не всегда корректны.
Во-вторых, не проведено сопоставление экономичности разных лучевых методик в зависи-
мости от их эффективности при конкретных патологических состояниях.
Третье предложение. В России практически отсутствует мета-анализ (многоцентровый
анализ), который позволяет объективно, на научной основе сравнивать эффективность лу-
чевых исследований в различных больницах, научных центрах. Вот широкое поле для меди-
цинской науки и особенно ее организаторов!
Четвертое предложение. В России, за редким исключением, не опубликованы рабо-
ты по лучевой диагностике, которые были бы основаны на принципах доказательной меди-
цины. У нас, по существу, до настоящего времени нет «паспорта эффективности» даже для
основных методов лучевых исследований. Дерзайте! И это воздатся сторицей!
Пятое предложение. Необходимо, исходя из теории массового обслуживания, опре-
делить потребность во всех видах лучевой диагностики в различных регионах страны, ле-
чебных учреждениях разного типа и т. д.
Разумеется, все это — крупные проблемы, но ведь «великая энергия рождается для ве-
ликих целей». Однако важно решать и частные задачи. Их в данной области неисчислимое
165
количество. Речь идет об отдельных изобретениях и рационализаторских предложениях
по усовершенствованию существующих лучевых методик. В качестве примера укажем не-
которые направления таких исследований: улучшение подготовки больных, в частности
для рентгенологических и ультразвуковых процедур; усовершенствование средств защиты
пациентов и персонала при рентгенологических исследованиях; повышение качества и на-
дежности детекторов излучения; разработка способов компьютерной обработки материа-
лов лучевых исследований для повышения их информативности; разработка оптимальных
средств и способов передачи лучевых изображений по локальным сетям и Интернету.
Приобщайтесь к науке, но помните о заблуждениях в ней!
Научные заблуждения при выборе медицинских технологий
Заблуждения
При выборе новой технологии диагност ис-
ходит из ее привлекательности и грандиоз-
ных возможностей, которые она сулит
При выборе новой технологии надо исхо-
дить из теоретической рациональности и
целесообразности ее внедрения
Все усовершенствования и нововведения
будут в конце концов восприняты и вне-
дрены
Технологические усовершенствования об-
ладают самостоятельной ценностью
Выигрывают принципиально новые техно-
логии
Перспективы новой технологии предопре-
деляют ее успешное внедрение
На самом деле
Нужно исходить из того, насколько она бу-
дет удовлетворять требованиям медицины
Небходимо учитывать сильное влияние те-
кущей практики и прошлого опыта
Нужно осознавать, что большинство из них не
окончится и не должно окончиться успехом
Необходимо понимать, что только практикую-
щий врач определяет их истинную ценность
Новое не всегда значит лучшее
Решающим фактором часто является инфра-
структура, необходимость ее внедрения
Чем лучше работает ученый, тем больше он успевает ошибиться. Загляните в Интернет, на-
берите в любом поисковике выражение «Заблуждения в науке» и Вы окунетесь в мир не-
состоявшихся гипотез, признанных и непризнанных ошибок, которые случались у великих
научных гениев.
166
Часть III
ЛУЧЕВАЯ ДИАГНОСТИКА
ЗАБОЛЕВАНИЙ И ПОВРЕЖДЕНИЙ
Клод Моне. Дама в саду, 1867.
1. ОБЩИЕ ПРИНЦИПЫ
ЛУЧЕВОЙ ДИАГНОСТИКИ
Проблемы заболевания являются
более сложными и трудными, чем
любые другие, которые приходится
решать тренированному уму.
В. Ослер
Величественный и бесконечный мир расстилается вокруг. И каждый человек —
тоже мир, сложный и неповторимый. Разными путями стремимся мы исследовать этот
мир, понять принципы его строения и регуляции, познать его устройство и функции.
Научное познание опирается на следующие исследовательские приемы: морфологи-
ческий метод, физиологический эксперимент, клиническое исследование, лучевые
и инструментальные методы. Однако научные знания — лишь первая основа диагно-
стики. Эти знания — все равно, что ноты для музыканта. Однако, используя одни и те
же ноты, разные музыканты при исполнении одного и того же произведения достига-
ют разного эффекта. Вторая основа диагностики — искусство и личный опыт врача.
«Наука и искусство так же связаны между собой, как легкие и сердце, так что если
один орган извращен, то другой не может правильно действовать» (Л. Толстой).
Все это подчеркивает исключительную ответственность врача: ведь каждый раз
у постели больного он принимает важное решение. Постоянное повышение знаний
и стремление к творчеству — вот черты настоящего врача. «Мы любим все — и жар
холодных числ, и дар божественных видений...» (А. Блок).
С чего начинается любая диагностика, в том числе лучевая? С глубоких и твер-
дых знаний о строении и функциях систем и органов здорового человека во всем
своеобразии его половых, возрастных, конституциональных и индивидуальных осо-
бенностей. «Для плодотворного анализа работы каждого органа необходимо прежде
всего знать его нормальную деятельность» (И. П. Павлов). В связи с этим все главы
III части учебника начинаются с краткого изложения лучевой анатомии и физиологии
соответствующих органов.
Мечта И. П. Павлова — охватить величественную деятельность головного мозга
системой уравнений — еще далека от воплощения. При большинстве патологических
процессов диагностическая информация столь сложна и индивидуальна, что выра-
зить ее суммой уравнений пока не удается. Тем не менее повторное рассмотрение
сходных типовых реакций позволило теоретикам и клиницистам выделить типовые
синдромы повреждений и заболеваний, создать некоторые образы болезней. Это важ-
ная ступень на диагностическом пути, поэтому в каждой главе после описания нор-
мальной картины органов рассмотрены симптомы и синдромы болезней, наиболее
часто выявляемые при лучевой диагностике. Добавим лишь, что именно здесь ярко
проявляются личные качества врача: его наблюдательность и способность в пестром
калейдоскопе симптомов разглядеть ведущий синдром поражения. Можно поучиться
у наших далеких предков. Мы имеем в виду наскальные рисунки времен неолита,
в которых удивительно точно отражена общая схема (образ) явления.
Кроме того, в каждой главе дано краткое описание клинической картины немногих
наиболее часто встречающихся и тяжелых заболеваний, с которыми студент должен по-
знакомиться как на кафедре лучевой диагностики и лучевой терапии, так и в процессе
курирования больных в терапевтических и хирургических клиниках на старших курсах.
Собственно диагностика начинается с обследования больного, и очень важно
правильно выбрать программу его проведения. Ведущим звеном в процессе распозна-
168
вания болезней, конечно, остается квалифицированное клиническое обследование.
Однако оно уже не сводится только к осмотру больного, а представляет собой орга-
низованный целенаправленный процесс, который начинается с осмотра и включает
применение специальных методов, среди которых видное место занимают лучевые
исследования.
В этих условиях работа врача или группы врачей должна основываться на четкой
программе действий, которая предусматривает порядок применения различных спо-
собов исследования, т. е. каждый врач должен быть вооружен набором стандартных
схем обследования больных. Эти схемы должны обеспечить высокую надежность
диагностики, экономию сил и средств специалистов и пациентов, приоритетное при-
менение менее инвазивных вмешательств и уменьшение лучевой нагрузки на пациен-
тов и медицинский персонал. В связи с этим в каждой главе приведены схемы лучево-
го обследования при некоторых клинических и рентгенологических синдромах. Это
лишь скромная попытка наметить путь комплексного лучевого обследования в наибо-
лее часто встречающихся клинических ситуациях. Дальнейшая задача состоит в пере-
ходе от этих ограниченных схем к подлинным диагностическим алгоритмам, которые
будут содержать все данные о больном.
На практике выполнение программы обследования сопряжено с определенными
трудностями: различно техническое оснащение лечебных учреждений, неодинако-
вы знания и опыт врачей, состояние больного. «Острословы говорят, что оптималь-
ной траекторией называется та траектория, по которой ракета никогда не летает»
(Н. Н. Моисеев). И тем не менее врач должен для конкретного больного выбрать опти-
мальный путь обследования. Отмеченные этапы входят в общую схему диагностиче-
ского исследования пациента.
Для того чтобы эффективно проводить лучевую диагностику и грамотно оцени-
вать результаты лучевых исследований, необходимо придерживаться строгих методо-
логических принципов.
Первый принцип', всякое лучевое исследование должно быть обосновано. Глав-
ный аргумент в пользу выполнения лучевой процедуры — клиническая необходи-
мость получения дополнительной информации, без которой полный индивидуальный
диагноз установить невозможно.
Второй принцип: при выборе метода исследования необходимо учитывать лу-
чевую (дозовую) нагрузку на больного. В инструктивных документах Всемирной
организации здравоохранения предусмотрено, что рентгенологическое исследование
должно обладать несомненной диагностической и прогностической эффективностью,
в противном случае оно является напрасной тратой средств и представляет опасность
для здоровья вследствие неоправданного применения радиации. При равной инфор-
мативности методов нужно отдать предпочтение тому, при котором не происходит
облучения больного или оно наименее значительное.
Третий принцип: при проведении лучевого исследования нужно придерживать-
ся правила «необходимо и достаточно», избегая излишних процедур. Порядок вы-
полнения необходимых исследований — от наиболее щадящих и необременительных
к более сложным и инвазивным (от простого к сложному). Однако не нужно забы-
вать, что иногда приходится сразу выполнять сложные диагностические вмеша-
тельства ввиду их высокой информативности и важности для планирования лечения
больного. Особенно это касается больных с неотложными состояниями.
Четвертый принцип: при организации лучевого исследования нужно учиты-
вать экономические факторы («стоимостная эффективность методов»). Приступая
к обследованию больного, врач обязан предвидеть затраты на его проведение. Стои-
мость некоторых лучевых исследований столь велика, что неразумное применение
их может отразиться на бюджете лечебного учреждения. На первое место мы ставим
169
пользу для больного, но при этом не имеем права игнорировать экономику лечебного
дела. Не принимать ее во внимание означает неправильно организовывать работу от-
деления лучевой диагностики.
Наука есть лучший современный способ удовлетворения любопытства отдель-
ных лиц за счет государства.
Л. А. Арцимович
Одно из своих писем в 1885 г. А. П. Чехов шутливо подписал: «Хирург патологии
А. Чехов». Как известно, великий русский писатель по образованию был врач:
он закончил медицинский факультет Московского университета.
2. ЛЕГКИЕ
...Самое устройство человеческого тела по своей
художественности далеко превосходит все, что
только было создано человеческим искусством.
Бенедикт Спиноза
Легкие — один из самых частых объектов лучевого исследования. Из всех
существующих методов лучевой диагностики (рентгенологический, магнитно-
резонансный, ультразвуковой и радионуклидный) основное значение имеет рентге-
нологический. О важной роли рентгенолога в изучении морфологии органов дыхания
и распознавании патологических процессов свидетельствует тот факт, что принятые
классификации многих заболеваний, например пневмоний, туберкулеза, саркоидоза,
пневмокониозов, злокачественных опухолей, в большой мере основаны на рентгено-
логических данных. Известно также, что скрыто протекающие поражения легких не-
редко выявляют при проверочных флюорографических обследованиях населения.
С развитием компьютерной томографии значение рентгенологического метода
в диагностике болезней легких еще больше возросло. С ее помощью удается выявить
самые ранние изменения в органах грудной полости. Важное место в оценке функ-
циональной патологии легких, в частности нарушений капиллярного кровотока в них,
занял радионуклидный метод.
Показания к рентгенологическому исследованию легких весьма широки: повы-
шение температуры тела, кашель, выделение мокроты, одышка, боли в груди, крово-
харканье и многие другие патологические состояния.
Основным и наиболее часто выполняемым рентгенологическим исследованием
легких является обзорная рентгенография грудной клетки. Ее производят в вер-
тикальном положении больного, на высоте глубокого вдоха в двух стандартных
проекциях — передней прямой и боковой. Наибольшей информативностью (при-
близительно 90 %) обладает рентгенограмма грудной клетки в прямой проекции.
Снимки в боковой проекции позволяют выявить легочные структуры, прикры-
тые на рентгенограммах в прямой проекции тенью сердца и куполом диафрагмы.
Кроме того, рентгенограммы в боковой проекции позволяют составить условное
трехмерное изображение на основе двухмерных.
Реже, по показаниям, в основном для диагностики пневмоторакса, рентгенограм-
мы выполняют на высоте максимального выдоха. Рентгенограммы можно произвести
170
также в других проекциях — задней прямой и косых, а также в латеропозиции. В по-
следнем случае рентгенографию осуществляют в положении больного лежа на боку при
горизонтальном направлении рентгеновского луча поперек рентгеновского штатива.
Современную рентгенографию легких выполняют при высоких напряжениях на
рентгеновской трубке — 106—120 кВ. Получаемые при этом снимки, хотя и имеют
пониженную контрастность, содержат большее количество анатомических деталей.
Кроме того, при повышении напряжения лучевая нагрузка на пациента снижает-
ся благодаря уменьшению величины необходимой экспозиции. Предпочтение всег-
да отдают цифровой рентгенографии, которая благодаря большой фотографической
широте позволяет воспроизводить значительно большее количестве анатомических
деталей. Изображение патологических изменений в легких на такой рентгенограмме
несколько отличается от аналоговой картины.
Можно отметить, что два вида рентгенографии грудной клетки — цифровая
и аналоговая — имеют некоторые различия в рентгеновском изображении анато-
мических деталей как в норме, так и при патологии. Указанное положение в равной
степени относится и к флюорографии грудной клетки, поскольку существует так-
же два ее варианта — цифровой и аналоговый.
Рентгеноскопию легких в диагностических целях в настоящее время практически
не применяют. При ее необходимости следует производить цифровую рентгеноско-
пию в импульсном режиме, которая характеризуется низкой дозой облучения пациен-
та. Рентгеноскопию используют главным образов для распознавания плеврита (если
не представляется возможным выполнить сонографию), определения степени прохо-
димости бронхов, уточнения локализации инородных тел и установления характера
пневмоторакса.
2.1. Рентгенологическая анатомия легких
На обзорной рентгенограмме грудной клетки в прямой проекции (рис. 1) почти
на всем протяжении видны верхние 5—6 пар ребер. У каждого из них можно вы-
делить тело, передний и задний концы. Нижние ребра частично или полностью
скрыты за тенью средостения и органов, расположенных в поддиафрагмальном
пространстве. Изображение передних концов ребер обрывается на расстоянии
2—5 см от грудины, так как реберные хрящи не дают различимой тени на сним-
ках. У лиц старше 17 лет в этих хрящах появляются отложения извести в виде
узких полосок по краю ребра и островков в центре хряща. Их, разумеется, не
следует принимать за уплотнения легочной ткани. На рентгенограммах грудной
клетки имеется также изображение костей плечевого пояса (ключицы и лопат-
ки), мягких тканей грудной стенки, молочных желез и органов, расположенных
в грудной полости (в основном средостение).
Оба легких на рентгенограмме видны раздельно; они образуют так называемые
легочные поля, которые пересекаются тенями ребер. Между легочными полями
находится интенсивная тень средостения. Легкие здорового человека заполнены
воздухом, поэтому на рентгенограмме представляются очень светлыми. Легоч-
ные поля имеют определенную структуру, которую называют легочным рисунком
(легочный рисунок — понятие только рентгенологическое). Он образован тенями
артерий и вен легких и в меньшей степени окружающей их соединительной тка-
нью. Интерстициальный компонент анатомической структуры легких, представ-
ляющий собою соединительно-тканный остов этого органа, на рентгенограмме
грудной клетки не виден. Он может выявляться лишь при патологических со-
171
Рис. 1. Обзорные рентгенограммы грудной клетки.
а — прямая проекция: б — боковая проекция.
Схема к рис. 1, а: 1 — передний конец ребра; 2—трахея и главные бронхи; 3 —тело ребра; 4—правая нижнедолевая
артерия; 5 — диафра! ма; 6 — гадний конец ребра; 7 — корень левого легкого; 8 — контур левой молочной железы.
Схема к рис. 1,6: 1 — край лопатки (спереди — правой, сзади — левой); 2 — нисходящая часть аорты;
3 — тела ребер на левой стороне; 4 — задняя поверхность правого легкого; 5 — задняя поверхность левого лег-
кого; 6 — тела позвонков; 7 — бифуркация трахеи; 8 — сосуды в корне легкого; 9 — грудина в профиль.
стояниях: отеке, хроническом воспалении, пневмофиброзе, метастатических по-
ражениях.
Легочный рисунок наиболее выражен в нижних отделах легких, во внутренних
и средних зонах легочных полей. В их медиальных отделах, между передними
концами II и IV ребер, вырисовывается тень корней легких. Главным признаком
нормального корня является неоднородность его изображения: в нем можно раз-
личить тени отдельных крупных артерий и бронхов. В корне легких выделяют
верхнюю часть — головку корня, среднюю часть — тело и нижнюю — хвостовую
часть. Корень левого легкого расположен немного выше корня правого. Его тень
оформлена нечетко вследствие рассыпного строения левой легочной артерии.
Легочные поля и их структура видны только потому, что в альвеолах и бронхах
содержится воздух. У плода и мертворожденного ребенка ни легочные поля, ни их ри-
сунок на снимке не отражаются. Только при первом вдохе после рождения воздух про-
никает в легкие, после чего появляется изображение легочных полей и рисунка в них.
172
В легочных полях выделяют (рис. 2)
верхушки — участки, расположенные
выше ключиц, верхние отделы — от
верхушки до уровня переднего конца
II ребра, средние — между II и IV ре-
брами и нижние — от IV ребра до диа-
фрагмы, а также зоны — внутреннюю,
среднюю и наружную. Границу между
ними проводят по вертикальным лини-
ям, одна из которых проходит через се-
редину внутригрудного участка ключи-
цы, другая — через место пересечения
ключицы с наружной грудной стенкой.
Снизу легочные поля ограничены те-
нью диафрагмы. Каждая половина ее при
исследовании в прямой проекции образует
плоскую дугу, идущую от бокового отдела
грудной стенки до средостения. Наружный
отдел этой дуги составляет с изображени-
ем ребер острый реберно-диафрагмальный
угол, соответствующий наружному отделу
реберно-диафрагмального синуса плевры.
Рис. 2. Деление легочных полей на отделы
и зоны.
А — верхний отдел; Б — средний; В — нижний;
I — наружная зона; II — средняя; III — внут-
ренняя.
Наиболее высокая точка правой поло-
вины диафрагмы проецируется на уровне передних концов V—VI ребер (слева на
1—2 см ниже).
На снимке в боковой проекции (см. рис. 1) изображения обеих половин груд-
ной клетки и обоих легких накладываются друг на друга. При этом структура легко-
го, прилежащего к детектору, видна более четко, чем противоположного. Отчетливо
выделяются изображения верхушки легкого, тень грудины, контуры обеих лопаток
и тени Th|(|—Th|X с их дугами и отростками. От позвоночника к грудине в косом на-
правлении вниз и вперед идут ребра.
В легочном поле на снимке в боковой проекции выделяют два светлых участ-
ка: позадигрудинное (ретростернальное) пространство — область между грудиной
и тенью сердца и восходящей части аорты, а также позадисердечное (ретрокарди-
альное) пространство — между сердцем и позвоночником. На фоне легочного поля
можно различить рисунок, образованный артериями и венами, которые направляют-
ся в соответствующие доли легких. Обе половины диафрагмы на снимке в боковой
проекции имеют вид дугообразных линий, идущих от передней грудной стенки до
задней. Высшая точка каждой дуги находится примерно на границе ее передней
и средней третей. Вентральнее этой точки расположен короткий передний скат диа-
фрагмы, а дорсальнее — длинный задний скат (скат диафрагмы — понятие рент-
генологическое, в анатомии такого понятия не существует). Оба ската диафрагмы
со стенками грудной полости образуют острые углы, соответствующие реберно-
диафрагмальным синусам.
Междолевые щели делят легкие на доли: левое — на две: верхнюю и нижнюю,
правое — на три: верхнюю, среднюю и нижнюю. Верхняя доля отделяется от другой
части легкого косой междолевой щелью. От средней доли верхняя доля правого лег-
кого отделяется горизонтальной щелью. Знание проекции междолевых щелей очень
важно для рентгенолога, так как позволяет устанавливать топографию внутрилегоч-
ных очагов. Однако непосредственно на снимках границы долей не видны. Косые
щели направляются от уровня остистого отростка ThIH к месту соединения костной
173
и хрящевой частей IV ребра. Проекция горизонтальной щели идет от точки пересече-
ния правой косой щели и средней подмышечной линии к месту прикрепления IV ре-
бра к грудине.
Более мелкой структурной единицей легкого является бронхолегочный сегмент.
Это участок легкого, вентилируемый отдельным (сегментарным) бронхом и по-
лучающий питание от отдельной ветви легочной артерии. Согласно принятой
номенклатуре, в легком выделяют 10 сегментов. В левом легком медиальный ба-
зальный сегмент часто отсутствует, а верхушечный и задний сегменты верхней
доли объединены в один.
Ниже приведен перечень бронхолегочных сегментов, составленный соответ-
ственно Парижской анатомической номенклатуре (PNA).
Правое легкое, верхняя доля
Верхушечный сегмент (С^
Задний сегмент (Си)
Передний сегмент (С1Н)
Правое легкое, средняя доля
Латеральный сегмент (CIV)
Медиальный сегмент (Cv)
Правое легкое, нижняя доля
Верхушечный (верхний) сегмент (CVI)
Медиальный (сердечный) базальный сегмент (CVI|)
Передний базальный сегмент (CVI1)
Латеральный базальный сегмент (С1Х)
Задний базальный сегмент (Сх)
Левое легкое, верхняя доля
Верхушечно-задний сегмент (С1+1|)
Передний сегмент (С|Н)
Верхний язычковый сегмент (C1V)
Нижний язычковый сегмент (Cv)
Левое легкое, нижняя доля
Верхушечный (верхний) сегмент (CVI)
Медиальный (сердечный) базальный сегмент (CVII)
Передний базальный сегмент (CVII)
Латеральный базальный сегмент (С1Х)
Задний базальный сегмент (Сх)
Проекция сегментов на обзорных рентгенограммах грудной клетки показана
на рис. 3.
Элементарной морфологической единицей легкого является ацинус — совокуп-
ность разветвлений одной концевой бронхиолы с альвеолярными ходами и альвеола-
ми. Несколько ацинусов составляют легочную дольку. Границы нормальных долек на
снимках не дифференцируются, но их изображение появляется на рентгенограммах и
особенно на компьютерных томограммах при венозном полнокровии легких и уплот-
нении интерстициальной ткани легкого.
На обзорных рентгенограммах получается суммационное изображение всей тол-
щи тканей и органов грудной полости — тень одних деталей частично или полностью
174
Рис. 3. Проекция долей и сегментов легких (обозначены цифрами) на обзорных рентгенограммах грудной
клетки.
a — в прямой проекции; б — в боковой проекции.
наслаивается на тень других. Для более углубленного изучения структуры легких
применяют рентгеновскую томографию.
Как уже отмечалось, различают два типа рентгеновской томографии: линейную
и компьютерную. Линейная томография может быть выполнена во многих рентге-
новских кабинетах. Благодаря доступности и низкой стоимости она пока широко
175
Рис. 4. Линейная томограмма на уровне срединной
фронтачыюй плоскости грудной клетки.
распространена. Если в лечебном
учреждении имеется компьютерный
томограф, линейную томографию
производить не следует.
На линейных томограммах по-
лучается четкое изображение тех
образований, которые находятся
в исследуемом слое. Тени структур,
лежащих на иной глубине, на снимке
нечеткие («размазанные») (рис. 4).
Основные показания к выполнению
линейной томографии следующие:
изучение состояния крупных брон-
хов, выявление участков распада
или отложений извести в легочных
инфильтратах и опухолевых обра-
зованиях, анализ структуры корня
легкого, в частности определение со-
стояния лимфатических узлов корня
и средостения.
Более ценные сведения о морфологии органов грудной полости позволяет по-
лучить компьютерная томография. В зависимости от цели исследования врач
выбирает «ширину окна» при анализе изображения. Тем самым он делает упор на
изучение структуры либо легких, либо органов средостения (рис. 5).
В нормальных условиях плотность легочной ткани, по данным денситометрии,
колеблется от —600 до —900 ед. HU. Такая низкая плотность объясняется тем, что
92 % легочной паренхимы составляет воздух и лишь 8 % — мягкие ткани и кровь
в капиллярах. Современные компьютерные томографы имеют встроенный механизм
создания изображений легких высокой четкости при толщине среза всего 0,5 мм. На
получаемых КТ хорошо выявляются мелкие структурные элементы легкого: сосуды
небольшого диаметра — артерии и вены, мелкие бронхи, интерстициальные компо-
ненты легкого. При таких исследованиях удается выявить мельчайшие патологиче-
ские образования в легких (например, фиброзные очаги), которые не видны на рент-
генограмме грудной клетки.
Рис. 5. КТ грудной клетки.
а — ,iei очное «окно»; б — средостенное «окно».
176
Рис. 6. КТ грудной клетки, фронталь-
ная реконструкция в режиме легочного
«окна». Определяются трахея и бронхи-
альное дерево легких.
Рис. 7. Виртуальная компьютерная
бронхоскопия (стоп-кадр). Виден про-
свет трахеи.
Большое значение компьютерная томография имеет в распознавании структуры
бронхиального дерева легких. На фронтальных реконструированных томограммах,
выполненных в режиме «легочного окна», удается получить изображение всех брон-
хов, в том числе достаточно мелких (рис. 6). Подобная КТ-бронхография призвана
заменить рентгеноконтрастную бронхографию (см. далее), имеющую длительную
историю, но и серьезные недостатки. Важным направлением компьютерной томогра-
фии является виртуальная бронхоскопия (рис. 7), которую выполняют на спиральных
компьютерных томографах, имеющих специальное программное приложение. Такое
исследование позволяет в режиме реального времени (4D) изучить внутреннюю по-
верхность трахеи и бронхов.
Компьютерная томография играет важную роль в изучении средостения. По ин-
формативности она значительно превосходит рентгенографию и линейную томогра-
фию. Выполненная в режиме «средостенного окна», она позволяет изучить структуру
средостения, выявить патологические образования в нем, оценить состояние средо-
стенных лимфатических узлов как основного коллектора лимфатической системы
легких (рис. 8). Компьютерная томография часто необходима для установления от-
Рис. 8. КТ грудной клетки во фронтальной (а), аксиальной (б) и сагиттальной (в) проекциях. Злокаче-
ственная лимфаденопатия (указано стрелками).
177
Рис. 9. КТ-ангиограмма (формат 3D). Опре-
деляются ветви легочной артерии и рако-
вый узел в левом легком (указано стрелкой).
Рис. 10. Бронхограмма. Бронхиальное дерево легких за-
полнено РКП.
ношения обнаруженного в легком образования к пристеночной плевре, перикарду, ре-
брам, крупным кровеносным сосудам.
Магнитно-резонансную томографию редко используют при исследовании лег-
ких из-за низкого сигнала, который дает легочная ткань.
Ультразвуковое исследование приобрело большое значение при исследовании
сердца и крупных сосудов грудной полости, но оно также позволяет получить не-
маловажные сведения о состоянии плевры и поверхностного слоя легкого. С ее по-
мощью небольшое количество выпота в плевральной полости выявляют раньше, чем
при рентгенографии.
В связи с развитием компьютерной томографии значительно сузились показания
к специальному рентгенологическому исследованию бронхов — бронхографии, ко-
торая относится к инвазивными исследованиям. Бронхография заключается в искус-
ственном контрастировании бронхиального дерева рентгеноконтрастными вещества-
ми через бронхиальный катетер под управляемой местной или, реже, общей анесте-
зией (рис. 9). Примечательно, что при наличии такого высокоинформативного метода,
каким является компьютерная томография, бронхография по-прежнему входит в чис-
ло исследований, рекомендуемых Министерством обороны России для установления
диагноза бронхоэктатической болезни у лиц призывного возраста.
Кровоснабжение легких осуществляют легочные и бронхиальные артерии. Пер-
вые составляют малый круг кровообращения; они выполняют функцию газообмена
между воздухом и кровью. Система бронхиальных артерий относится к большому
кругу кровообращения и обеспечивает питание легких. Бронхиальные артерии на
рентгенограммах и томограммах не дают изображения, но ветви легочной артерии
и легочные вены вырисовываются хорошо. В корне легкого выделяется тень ветви
легочной артерии (соответственно правой или левой), а от нее в легочные поля ра-
диально отходят их долевые и далее сегментарные разветвления. Легочные вены не
исходят из корня, а пересекают его изображение, направляясь к левому предсердию.
Современное лучевое исследование кровеносной системы легких включает ан-
гиопульмонографию, бронхиальную ангиографию, компьютерную и магнитно-
резонансную ангиографию. При этом основными методами изучения легочно-
го кровеносного русла являются компьютерная и магнитно-резонансная ангио-
графия.
178
Компьютерная ангиография, являясь неинвазивным методом исследования, дает
возможность получить исчерпывающую информацию о состоянии легочной артерии
(рис. 10) и ее взаимоотношении с сердечно-сосудистыми компонентами средостения.
Последнее поколение компьютерных томографов позволяет провести перфузионную
ангипульмонографию, которая является высокоинформативным стандартом обследо-
вания больных, у которых заподозрена тромбоэмболия легочной артерии.
Магнитно-резонансная ангиография также относится к неинвазивным диагно-
стическим процедурам. Однако по информативности в изучении малого круга кро-
вообращения она уступает компьютерной ангиографии, поэтому ее применяют редко.
Под ангиопулъмонографией понимают исследование системы легочной артерии.
После катетеризации вены в области локтевого сгиба или бедренной вены конец кате-
тера проводят через правое предсердие и правый желудочек в легочный ствол. Даль-
нейший ход процедуры зависит от конкретных задач: если необходимо контрастиро-
вать крупные ветви легочной артерии, то контрастное вещество вливают непосред-
ственно в легочный ствол или его главные ветви, если же изучению подлежат мелкие
сосуды, то катетер продвигают в дистальном направлении до намеченного уровня.
Показанием к ангиопульмонографии является предполагаемое наличие у больного
тромбоэмболии легочной артерии. В настоящее время это исследование выполняют
главным образом как первый этап комплексной диагностическо-лечебной процедуры
перед ее вторым, лечебным, этапом — чрескатетерным удалением тромба или его рас-
творением внутри легочной артерии — тромболизисом.
Бронхиальная артериография — контрастирование бронхиальных артерий. Для
этого тонкий рентгеноконтрастный катетер через бедренную артерию вводят в аорту,
а из нее — в одну из бронхиальных артерий (их, как известно, несколько с каждой
стороны). Показанием к этому исследованию является непрекращающееся легочное
кровотечение. Выявление в таких случаях экстравазата (выхождение контрастного ве-
щества за пределы сосудистого русла) позволяет провести локальную эмболизацию
сосуда и тем самым остановить кровотечение.
Как заниматься научной работой
Предлагаем очень полезный метод, позволяющий публиковаться чаще. Нужно
предугадать результаты эксперимента и опубликовать их заранее. Это здорово
сокращает время. Таким способом можно даже избавить себя от труда заканчи-
вать эксперимент; поскольку статья опубликована, можно заняться чем-нибудь
другим. Эта уловка в сочетании с хорошо развитым воображением позволяет
опубликовать большое число экспериментальных статей, не проводя вообще
никаких экспериментов, и тем самым сэкономить кучу государственных средств.
А Б. Мишакм и др.
(Физики продолжают шутить. — М.: Мир, 1978)
2.2. Лучевые методы исследования
функции легких
Функциональная система дыхания состоит из множества звеньев, среди которых
особое значение имеют системы легочного (внешнего) дыхания и кровообращения.
Усилиями дыхательной мускулатуры вызываются изменения объема грудной клетки
и легких, обеспечивающие их вентиляцию. Вдыхаемый воздух благодаря этому рас-
пространяется по бронхиальному дереву, достигая альвеол. Естественно, нарушения
бронхиальной проходимости ведут к расстройству механизма внешнего дыхания.
179
В альвеолах происходит диффузия газов через альвеолярно-капиллярную мембрану.
Процесс диффузии нарушается как при поражении стенок альвеол, так и при наруше-
нии капиллярного кровотока в легких.
Ухудшение проходимости бронхов вследствие изменения их тонуса, накопления
мокроты, отека слизистой оболочки, органических сужений наглядно отражаются на
рентгенограммах и компьютерных томограммах.
Различают три степени нарушения бронхиальной проходимости — частичное,
клапанное, полное и соответственно три состояния легкого — гиповентиляцию,
обтурационную эмфизему, ателектаз (рис. 11).
Небольшое стойкое сужение бронха сопровождается уменьшением содержания
воздуха в вентилируемой этим бронхом части легкого — гиповентиляцией. На рент-
генограммах и компьютерных томограммах эта часть легкого немного уменьшается,
становится менее прозрачной, рисунок в ней усиливается вследствие сближения со-
судов и полнокровия.
При обтурационной эмфиземе воздух во время вдоха, когда бронх расширяет-
ся, проникает в альвеолы, но при выдохе не сразу может выйти из них. Пораженная
часть легкого увеличивается и становится светлее окружающих отделов легкого, осо-
бенно в период выдоха. Наконец, при полном закрытии просвета бронха возникает
полная безвоздушность — ателектаз. Воздух уже не может проникнуть в альвеолы.
Оставшийся в них воздух подвергается рассасыванию и частично заменяется отечной
жидкостью. Безвоздушный участок уменьшается и обусловливает интенсивную одно-
родную тень на рентгенограммах и компьютерных томограммах.
При закупорке главного бронха возникает ателектаз всего легкого. Закупорка
долевого бронха ведет к ателектазу доли. Непроходимость сегментарного бронха за-
вершается ателектазом сегмента. Субсегментарные ателектазы обычно имеют форму
узких полосок в разных отделах легочных полей, а дольковые — округлых уплотне-
ний диаметром 1 —1,5 см.
Рис. 11. Нарушения бронхиальной проходимости и связанные с ними изменения в легких.
а — частичное закрытие правою главною бронха и i иповеншляния правого легкою; б — частичное вентильное
закрытие и операционная эмфизема nei кою; в — полное закрытие и аюлектаз jici кою.
180
Рис. 12. Перфузионная (а) и ингаляционная (б) сцинтиграммы легких. Тромбоэмболия верхнедолевой вет-
ви правой легочной артерии. В правом легком дефект кровотока (указано стрелкой), но вентиляция в
этом участке легкого сохранена (б).
Однако основным лучевым методом изучения физиологии и выявления функцио-
нальной патологии легких стал радионуклидный метод — сцинтиграфия. Она позво-
ляет оценить состояние вентиляции, перфузии и легочного капиллярного кровотока,
причем получить как качественные, так и количественные показатели, характеризую-
щие поступление газов в легкие и их выведение, а также обмен газов между альвео-
лярным воздухом и кровью в легочных капиллярах.
С целью исследования капиллярного легочного кровотока производят перфузионную
сцинтиграфию, а для изучения вентиляции и проходимости бронхов — ингаляционную
сцинтиграфию. При обоих исследованиях получают радионуклидные изображения лег-
ких (рис. 12). Для выполнения перфузионной сцинтиграфии пациенту внутривенно вво-
дят меченные WmTc частицы альбумина (микросферы или макроагрегаты). Попадая в кро-
воток, они уносятся в правое предсердие, правый желудочек и затем в систему легочной
артерии. Размер частиц 20—40 мкм, что препятствует прохождению их через капилляр-
ное русло. Практически 100 % микросфер застревает в капиллярах и испускает гамма-
кванты, которые регистрируют с помощью гамма-камеры. Исследование не оказывает
влияния на самочувствие пациента, поскольку из кровотока выключается лишь незначи-
тельная часть капилляров. У человека в легких имеется приблизительно 280 млрд капил-
ляров, тогда как для исследования вводят всего 100—500 тыс. частиц. Через несколько
часов после инъекции белковые частицы разрушаются энзимами крови и макрофагами.
С целью оценки перфузионных сцинтиграмм проводят качественный и количе-
ственный анализ. При качественном анализе определяют форму и размеры легких
в четырех проекциях: передней и задней прямых, правой и левой боковых. Распреде-
ление РФП но легочным полям должно быть равномерным. При количественном ана-
лизе оба легочных поля на экране дисплея делят на три равные части: верхнюю, сред-
нюю и нижнюю. Суммарное накопление РФП в обоих легких принимают за 100 %.
На компьютере рассчитывают относительную радиоактивность, т. е. накопление РФП
в каждом отделе легочного поля, отдельно левого и правого. В норме соответствен-
но правому легочному полю регистрируется более значительное накопление — на
5—10 %, причем концентрация РФП по полю увеличивается сверху вниз. Нарушения
капиллярного кровотока сопровождаются изменением указанных выше соотношений
в накоплении РФП по полям и отделам легких.
181
Ингаляционную сцинтиграфию проводят с использованием инертных газов —
133Хе или 81тКг. В закрытую систему спирографа вводят воздушно-ксеноновую смесь.
Используя загубник и носовой зажим, создают замкнутую систему спирограф — па-
циент. После достижения динамического равновесия на гамма-камере записывают
сцинтиграфическое изображение легких и затем проводят его качественную и коли-
чественную обработку так же, как и перфузионного. Участки нарушения вентиляции
легких соответствуют местам меньшего накопления РФП. Это наблюдается при об-
структивных поражениях легких: бронхите, бронхиальной астме, локальном пневмо-
склерозе, раке бронха и др.
Для ингаляционной сцинтиграфии применяют также аэрозоли 99тТс. При этом
1 мл РФП активностью 70—180 МБк вводят в распылитель ингалятора. Динамиче-
скую регистрацию производят со скоростью 1 кадр/с в течение 15 мин. Строят кривую
активность — время. На первом этапе исследования определяют состояние проходи-
мости бронхов и вентиляции, при этом можно установить уровень и степень обструк-
ции. На втором этапе, когда РФП диффундирует через альвеолярно-капиллярную
мембрану, оценивают интенсивность капиллярного кровотока и состояние мембраны.
Измерение региональной легочной перфузии и вентиляции можно выполнить и путем
внутривенного введения радиоактивного ксенона, растворенного в изотоническом
растворе натрия хлорида, с последующей регистрацией очищения легких от ксенона
на гамма-камере.
2.3. Рентгенологическая семиотика
поражений легких
Лучевая диагностика повреждений и заболеваний легких очень трудна. Неслу-
чайно даже сформулирован афоризм: «Ох, нелегкие эти легкие!». При сотнях болез-
ней в разные фазы их развития получают многообразные рентгенологические и ради-
онуклидные картины, и их бесконечные вариации иногда кажутся неповторимыми.
Тем не менее опытный врач, опираясь на результаты изучения анамнеза и клиниче-
ской картины, знание нормальной и патологической анатомии, с завидной легкостью
разбирается в типовых ситуациях и приходит к правильному заключению. Это проис-
ходит потому, что он научился определять морфологический субстрат рентгенологи-
ческих симптомов.
Рентгенологическая семиотика поражения легких включает два главных направ-
ления. Одно из них базируется на данных классической рентгенологии. Это —много-
проекционная рентгенография, в основном цифровая, и, реже, — линейная томогра-
фия. Другое направление основывается на результатах компьютерной томографии.
Конечно, рентгенологических признаков легочной патологии множество, но среди
них выделяют три главных: затемнение легочного поля или его части, просветление
легочного поля или его части, изменения легочного и корневого рисунка. Дополнитель-
но рассматривают состояние средостения, нередко вовлекаемого в патологический
процесс при поражении легких. Рентгенологическая семиотика классической рентге-
нологии и компьютерной томографии в основном схожа, но есть некоторые различия,
обусловленные различиями в технологии получения этих изображений.
В рентгенодиагностике заболеваний легких, кроме семиотики, которая базируется
на терминах, характеризующих теневую картину, так называемой скиалогии (тени,
просветления и др.), принят другой вариант интерпретации рентгенологических
данных, когда рентгенологические находки оценивают анатомо-морфологическими
терминами, определяющими характер патологического процесса: узловое образо-
182
вание в легких, уплотнение плевры, альвеолярная болезнь, фиброз, полостное об-
разование, каверна, метастазы и др. Эту терминологию особенно широко применя-
ют в расшифровке результатов компьютерной томографии.
При описании затемнений легочного поля в скиалогических терминах независи-
мо от их характера необходимо придерживаться следующего порядка: локализа-
ция (в отделе, зоне легочного поля, анатомических единицах — доле, сегменте);
количество (одиночные, множественные); форма (округлая, овальная, треуголь-
ная, линейная, бесформенные); размеры (описательные — очаговые, в виде фо-
куса, обширные, ограниченные, либо количественные — по топографии ребер,
в единицах измерения — миллиметрах, сантиметрах); интенсивность (высокая,
средняя, слабая); структура (однородная, неоднородная, наличие включений из-
вести или воздуха); характер контуров (четкий, нечеткий, ровный, неровный).
При анализе рентгенограмм органов грудной полости необходимо учитывать сле-
дующее важное обстоятельство. Скиалогические картины легкого, как нормального,
так и патологически измененного, получаемые с использованием средств классиче-
ской рентгенологии (в основном рентгенографии), будут различными в зависимо-
сти от того, какой способ регистрации использовали для получения рентгеновского
изображения — аналоговый (пленочный) или цифровой (матричный). Это относит-
ся и к другим областям рентгенологического исследования — опорно-двигательной
системы, желудочно-кишечного тракта и др. Поскольку в нашей стране пленочная
рентгенография пока имеет весьма широкое распространение (и, судя по всему, ее
будут применять еще долго), врачу необходимо научиться правильно анализировать
как аналоговые, так и цифровые рентгенограммы.
2.3.1. Затемнение легочного поля или его части
Большинство заболеваний легких сопровождается уплотнением легочной тка-
ни, т. е. снижением или отсутствием ее воздушности. Уплотненная ткань сильнее
поглощает рентгеновское излучение. На фоне светлого легочного поля появляется
тень или, как принято говорить, затемнение. Положение, величина и форма затемне-
ния зависят от объема поражения. Различают несколько типовых вариантов затем-
нения (рис. 13). Если патологический процесс распространился на все легкое или
его значительную часть, то на рентгенограмме в той или иной степени затемнено
все легочное поле либо его большая часть. Этот синдром обозначают термином «об-
ширное затемнение легочного поля». Обнаружить его не составляет труда — он бро-
сается в глаза при первом взгляде на снимок (рис. 14). Нетрудно увидеть тотальное
затемнение легочного поля и на компьютерных томограммах. Однако нужно сразу
же определить его субстрат.
Затемнение всего легочного поля чаще всего вызывается закупоркой главного
бронха и ателектазом соответствующего легкого. В ателектазированном легком отсут-
ствует воздух, поэтому его тень однородная. Кроме того, оно уменьшено, вследствие
чего органы средостения смещены в сторону затемнения. Этих двух признаков доста-
точно, чтобы распознать ателектаз легкого и с помощью линейной или компьютерной
томографии точно установить его происхождение (опухоль главного бронха, его по-
вреждение, инородное тело). Схожая картина может быть получена после удаления
легкого (пневмонэктомии), но такой вариант ясен из анамнеза.
Другой патологический процесс, при котором органы средостения смещены в сто-
рону обширного затемнения, — цирроз легкого. Однако при этой патологии затемнение
никогда не бывает однородным: на его фоне различимы участки сохранившейся легоч-
ной ткани, вздутые дольки, иногда полости, грубые фиброзные тяжи и т. д.
183
Рис. 13. Рентгенологическая картина основных вариантов затемнения легочного поля (схема).
а — обширное, или тотальное, затемнение; б — ограниченное затемнение; в — круглая тень;
I — кольцевидная тень; д — очаговые тени; е — рассеяние (диссеминация) очагов в легких.
Рис. 14. Рентгенограмма грудной клетки То-
maihuoe затемнение левого легочного поля,
смещение средостения в сторону пораже-
ния — апизлектаз левого легкого.
Воспалительная инфильтрация очень
редко распространяется на все легкое. Если
это все же произошло, то также наблюдает-
ся обширное затемнение легочного поля. Его
дифференцируют от ателектаза не только по
клинической картине, но и по рентгенологи-
ческим симптомам. Органы средостения при
пневмонии остаются на месте, а на фоне за-
темнения можно уловить просветы бронхов,
заполненных воздухом. Последний симптом
носит название «воздушная бронхография».
Он наблюдается часто при многих поражени-
ях легких различной протяженности и являет-
ся свидетельством альвеолярного поражения
легкого — заполнения альвеол жидкостью или
клеточными элементами либо их спадением.
Наконец, очень важно отметить, что за-
темнение легочного поля на значительном протяжении может быть обусловлено не
только уплотнением легочной ткани, но и жидкостью, скопившейся в плевральной
полости. При большом выпоте затемнение становится обширным и однородным, как
при ателектазе, но органы средостения при этом смещены в противоположную сто-
рону! На компьютерных томограммах, выполненных на уровне максимального ско-
пления жидкости в плевральной полости, определяются соответствующее ему одно-
родное затемнение и смещение средостения в здоровую сторону (рис. 15). Обширное
затемнение легочного поля на компьютерных томограммах может быть обусловлено
фибротораксом — состоянием грудной полости после удаления легкого (пульмонэк-
184
Рис. 15. КТ грудной клетки (средостенное «окно»).
Тотальное затемнение правой половины грудной
клетки, смещение средостения в сторону, противо-
положную стороне поражения, — правосторонний
плеврит.
Рис. 16. КТ грудной клетки. Тотазьное затем-
нение левой половины грудной клетки, смещение
средостения влево — состояние после левосто-
ронней пульмон эктомии.
томия; рис. 16). Обширное затемнение легочного поля наблюдаются также при злока-
чественной опухоли плевры — мезотелиоме (рис. 17), расположенных в средостении
новообразованиях больших размеров (рис. 18). Таким образом, столь «лаконичному»
симптому, как обширное затемнение легочного поля, вполне возможно дать морфоло-
гическую интерпретацию.
Неизмеримо чаще патологический процесс поражает не все легкое, а только его
долю, часть доли, сегмент или даже субсегмент. Этот симптом получил наименование
«ограниченное затемнение легочного поля» (см. рис. 13). Субстратом его являются
инфильтрация легочной ткани (скопление любого экссудата в альвеолах), ателектаз
или склероз легочной ткани, разрастание опухоли.
Рис. 18. Рентгенограмма грудной клетки. Обширное
затемнение левого легочного поля и расширение сре-
достения — злокачественная опухоль средостения
(тимома).
Рис. 17. Рентгенограмма грудной клетки. Об-
ширное затемнение правого легочного поля —
злокачественная опухоль плевры (мезотезиома).
185
Обнаружив ограниченное затемнение на рентгенограммах, нужно прежде всего
установить его топографию, т. е. определить, какая доля, сегмент или субсегмент по-
ражен. Задача по существу простая, если имеются снимки в двух проекциях, посколь-
ку каждая доля легкого и каждый его сегмент занимают определенное место в грудной
полости (см. рис. 3). Диагностика значительно облегчается при использовании ком-
пьютерной томографии. Сложнее установить субстрат затемнения. Разумеется, дан-
ные анамнеза, результаты клинического обследования и лабораторных исследований
нередко проливают свет на природу уплотнения легочной ткани, однако, учитывая
клинические данные, рентгенолог всегда составляет собственное мнение, руковод-
ствуясь рядом соображений. Их удобно рассмотреть на примере поражения верхней
доли правого легкого. На рис. 19 представлены симптомы наиболее часто выявляемых
патологических состояний этой доли — воспаления, ателектаза и цирроза.
При пневмонической инфильтрации затемнение по размерам соответствует доле,
имеет четкую прямую или выпуклую книзу границу, отделяющую ее от средней доли
(междолевая плевра). На фоне затемнения могут быть видны просветы бронхов («воз-
душная бронхография»). Положение средостения не изменено. При ателектазе доля
уменьшена, нижняя граница втянута, тень однородная, а средостение слегка смещено
в сторону затемнения (рис. 20). При пневмосклерозе доля также уменьшена, а средосте-
ние перетянуто в ее сторону. Однако в этих случаях затемнение неоднородное: на его
фоне видны просветления, соответствующие вздутым участкам сохранившейся легоч-
ной ткани или полостям, а также переплетающиеся темные полоски фиброзной ткани.
В отличие от ателектаза проходимость бронхов при пневмосклерозе сохранена, что пре-
красно отображается на линейных или компьютерных томограммах.
Приведенные соображения относительно дифференциальной диагностики пол-
ностью относятся к внутридолевым сегментарным патологическим процессам. Одна-
ко чем меньше объем поражения, тем обычно труднее установить его природу. Наи-
более общие соображения здесь таковы. Пневмоническая и туберкулезная инфильтра-
ция имеет вид разлитых или очаговых затемнений с нечеткими очертаниями (рис. 21;
подробнее см. далее). Особенно четко выявляются все детали пневмонической ин-
фильтрации на компьютерных томограммах (рис. 22). Об опухолевом разрастании
свидетельствует более или менее отграниченная тень с неровными контурами. В ней
не прослеживаются просветы бронхов, могут быть видны увеличенные лимфатиче-
ские узлы в корне легкого. Уплотнение, обусловленное крупным инфарктом легкого,
дает треугольную тень, основанием примыкающую к грудной стенке или междолевой
границе (так называемый горб Хэмптона). Конечно, диагностике инфаркта помогают
такие факты, как наличие явного источника тромбоэмболии (например, тромбофле-
бит нижней конечности), боли в груди, одышка, кровохарканье, перегрузка правых
отделов сердца, выявляемая при электрокардиографии и сонографии.
Читателю, вероятно, уже известно, что затемнение части легочного поля совсем
не обязательно связано с уплотнением легочной ткани: опухоль, растущая из ребра
или плевры, плевральная шварта и плевральный выпот также вызовут затемнение ле-
гочного поля, поскольку они тоже поглощают большое количество рентгеновского из-
лучения. Однако с помощью рентгенограмм, выполненных в разных проекциях, и тем
более компьютерных томограмм всегда можно установить краевую локализацию по-
ражения, находящегося вне легочной ткани (рис. 23).
Ограниченное затемнение части легочного поля может быть обусловлено диа-
фрагмальной грыжей, т. е. выходом органов брюшной полости в грудную полость че-
рез дефект в диафрагме. В этом случае все сомнения устраняет исследование, прове-
денное после приема больным взвеси сульфата бария. На снимках видно, какая часть
пищеварительного канала находится в составе грыжи, и можно установить локализа-
цию грыжевых ворот.
186
Рис. 19. Рентгенологическая картина затемне-
ний в проекции верхней доли правого легкого при
различной патологии (схема).
а — воспаление; б — ателектаз; в — цирроз.
Рис. 22. КТ грудной клетки. Пневмоническая инфиль-
трация сегмента в правом легком. Видны просветы
бронхов (симптом «воздушной бронхографии»).
Рис. 20. Рентгенограмма грудной клетки.
Ателектаз верхней доли правого легкого.
Рис. 23. КТ грудной клетки. Плевральные выпоты в
задних omdeiax грудной полости (указано стрелками).
Рис. 21. Рентгенограмма грудной клетки.
Пневмоническая инфильтрация в области
второго межреберья справа. Схожая картина
может наблюдаться при инфаркте легкого
(«горб Хэмптона»).
Рис. 24. Рентге-
нограмма правой
половины грудной
клетки. На уровне
II ребра круглая
тень — тубер-
кулема (указано
стречкой). Бли-
же к средосте-
нию несколько
обызвествленных
туберкулезных
очагов на фоне
фиброзированной
легочной ткани.
187
Как особый симптом круглой тени в легочном поле выделяют ограниченные
затемнения легочного поля, при которых тень патологического образования на
снимках во всех проекциях имеет форму круга, полукруга или овала и диаметр
более 1 см. Субстратом подобной теневой картины могут быть эозинофильный
инфильтрат, туберкулезный инфильтрат или туберкулема (рис. 24), округлый
участок пневмонической инфильтрации, инфаркт легкого, закрытая киста (брон-
хиальная, эхинококковая), доброкачественная или злокачественная опухоль (пер-
вичная или метастатическая) (рис. 25).
Дифференциальная диагностика одиночных и множественных круглых теней в лег-
ких иногда затруднена. В этих случаях важную роль играют данные анамнеза и клини-
ческая картина заболевания (например, при пневмонии, инфаркте легкого, метастатиче-
ских опухолях). Кроме того, большую помощь оказывает то обстоятельство, что многие
заболевания, при которых на рентгенограмме видны круглые тени, встречаются редко.
«Что часто, то часто, а что редко, то редко», — любят повторять старые рентгеноло-
ги. На практике приходится различать главным образом закрытые кисты, туберкулемы
и опухоли легких. Большую помощь в дифференциальной диагностике округлых обра-
зований легких оказывает компьютерная томография: при анализе снимков можно по-
лучить исчерпывающую характеристику структуры округлого образования, определив
его плотность и наличие (или отсутствие) дополнительных образований, и, что очень
важно, оценить состояние окружающей легочной ткани (рис. 26).
Закрытая киста определяется как тень круглой или овальной формы, резко от-
граниченная от окружающей легочной ткани. Контуры ее четкие, дугообразные. Тень
абсолютно однородная, если не произошло отложение извести в стенке или фиброз-
ной капсуле кисты при эхинококкозе (выявление этих краевых кальцинаций упрощает
диагностику). При компьютерной томографии киста сразу отображается, так как, по
данным денситометрии, содержимым ее оказывается жидкость.
Дифференцирование туберкулемы, доброкачественной опухоли и ракового узла
облегчается, если имеются рентгенограммы, выполненные ранее, поскольку можно
установить темп роста образования. Полезные дополнительные данные могут быть
получены при компьютерной томографии. Иногда может возникнуть необходимость
Рис. 25. Рентгенологическая картина заболеваний,
обусловливающих симптом круглой тени в легочном
поле (схема).
а — закрьпая киста; б — туберкулема; в — гамартома с
известковыми включениями; г — периферический рак
легкого.
Рис. 26. КТ грудной клетки. Периферический рак
левого легкого.
188
в трансторакальной пункционной би-
опсии, поскольку рентгенологическая
картина при этих патологических со-
стояниях в некоторых случаях очень
схожа. Обычно эту процедуру выпол-
няют под контролем компьютерной
томографии.
Однако существуют и надежные
опорные пункты для рентгенологиче-
ской дифференциальной диагностики.
Из доброкачественных опухолей лег-
кого наиболее часто наблюдается га-
мартома. Она, так же как туберкулема
и рак, дает на рентгенограмме окру-
глую тень с четкими и не совсем ров-
ными очертаниями, но ее легко рас-
познать, если в глубине узла имеются
известковые или костные включения.
Признаками туберкулемы в известной
степени можно считать очаги туберку-
леза вокруг нее или в других отделах
легких, а также наличие щелевидной
полости в том месте, где в туберкуле-
му входит дренирующий бронх. О пер-
вичном раке легкого свидетельствуют
быстрый рост, появление узких поло-
сок лимфангиита к периферии от узла
и в направлении корня легкого, увели-
чение лимфатических узлов в корне
(подробнее см. далее).
Своеобразной формой затемнения
является кольцевидная тень в легочном
поле (см. рис. 13) — рентгенологиче-
ское отображение полости, содержа-
щий газ либо газ и жидкость. Обяза-
тельным требованием для выделения
такого синдрома служит замкнутость
кольца на рентгенограммах в разных
проекциях. Дело в том, что на рентге-
нограмме в какой-либо одной проекции
пересекающиеся тени сосудов могут
напоминать кольцо. Иногда кольцевид-
ные фигуры на снимке в одной проек-
ции могут быть образованы костными
мостиками между ребрами. Абсолютно
точные данные о замкнутости кольце-
видной тени могут быть получены на
компьютерных томограммах. Группи-
ровка образований, дающих на рентге-
нограмме симптом кольцевидной тени,
представлена на рис. 27.
Рис. 27. Рентгенологическая картина наиболее часто
выявляемых полостей в легких (схема).
а — открытая кисга; б — абсцесс; в — туберкулезная ка-
верна; г — периферический рак легкого с распадом.
Рис. 28. КТ грудной клетки. В левом легком множест-
венные воздушные полости (указано стрелкой) — бул-
лезная эмфизема.
Рис. 29. КТ грудной клетки. В левом легком полость,
содержащая небольшое количество жидкости и окру-
женная уплотненной легочной тканью, — абсцесс.
В обоих легких множественные облаковидные затем-
нения, обусловленные воспалением легочной ткани.
В плевральной полости с обеих сторон выпот (указано
стрелками).
189
Рис. 30. Рентгенограмма правой
половины грудной клетки. На
уровне II ребра полость (указано
стрелками) — туберкулезная ка-
верна.
С учетом анамнеза, клинической картины, ре-
зультатов анализа состояния полости и окружающей
ее легочной ткани необходимо определить патолого-
анатомический субстрат рентгенологического симпто-
ма. Одиночная врожденная киста обусловливает на
снимках тонкую кольцевидную тень, расположенную
на фоне неизмененной легочной ткани. Множествен-
ные врожденные кисты, накладываясь друг на друга,
создают характерную картину «мыльных пузырей».
Схожую картину дает буллезная эмфизема (рис. 28).
Полость абсцесса содержит газ и жидкость, в ней
виден характерный горизонтальный уровень жидко-
сти (рис. 29). Стенки абсцесса толстые, а в окружаю-
щей легочной ткани расположена зона инфильтрации
с расплывчатыми нечеткими контурами. Свежая ту-
беркулезная каверна имеет вид кольцевидной тени
(рис. 30), вокруг которой разбросаны туберкулезные
очаги или расположен пояс уплотненной легочной
ткани. Внутренний контур полости вначале неровный,
бухтообразный, затем становится гладким. Размеры
каверны колеблются от нескольких миллиметров до
нескольких сантиметров. Периферический рак легко-
го отнюдь не редко дает симптом полости (рис. 31).
В результате распада некротизированной опухолевой
ткани в нем возникает одна или несколько полостей
с фестончатыми краями. По мере отторжения некро-
тических масс полость может стать округлой с ровными очертаниями, но всегда хотя
бы на ограниченном участке остается бугристая масса на стенке полости. Наружные
контуры полости неровные и резко отграничены от окружающей легочной ткани.
Часто наблюдающийся вид затемнений легочного поля — очаговые тени. Этим
термином обозначают округлые или неправильной формы теневые образования,
размеры которых варьируют от 0,5 мм до 1 см. Условно принято считать очаги
до 2 мм милиарными, размером 2—4 мм мелкими, 4—8 мм средними и 8—12 мм
крупными. Заметим лишь, что круглый одиночный очаг размером более 1 см
обычно относят к синдрому круглой тени в легочном поле.
Количество очаговых теней может быть разным. В одних случаях это одиноч-
ное образование, в других — группа рядом расположенных очагов. Иногда имеется
множество очагов. Если они занимают значительную область, но не больше, чем вер-
хушка легкого и два прилежащих межреберья на рентгенограмме в прямой проекции,
говорят об ограниченной диссеминации. Большее по территории рассеяние очагов
именуют распространенной диссеминацией. Наконец, наблюдаются случаи диффуз-
ной диссеминации, когда очаги густо усеивают оба легких (рис. 32). Наиболее часто
ограниченная диссеминация возникает при очаговой пневмонии (бронхопневмония)
и очаговом туберкулезе, диффузная диссеминация — при диссеминированном тубер-
кулезе, пылевых поражениях легких, метастазах, злокачественных опухолях лимфа-
тической системы (лимфомы).
При анализе рентгенограмм следует прежде всего учитывать локализацию очагов.
Расположение их в верхушках и наружных отделах подключичной зоны в большинстве
случаев свидетельствует о туберкулезной природе заболевания — очаговый туберкулез
легких. Наличие очагов в средних и нижних отделах легких характерно для очаговой
190
Рис. 31. КТ грудной клетки. В левом легком раковый Рис. 32. КТ грудной клетки. В обоих легких множе-
узел с небольшой полостью распада. ственные мезкие узелковые образования — силикоз.
пневмонии. С особой тщательностью необходимо анализировать контуры и структуру
очагов, а также легочный фон вокруг них. Нерезкие очертания очагов — признак ак-
тивного воспалительного процесса. Об этом же свидетельствуют усиленный рисунок
в той же зоне и склонность очагов к слиянию. Плотные четко очерченные очаги —
свидетельство гранулематозного поражения или затихшего воспалительного процесса.
Часть туберкулезных очагов в неактивной фазе заболевания обызвествляется.
Обычно диагностика и установление природы очаговых образований в легких
при должном внимании к клиническим данным больших трудностей не вызывают.
Сложности возникают главным образом при диффузных диссеминациях (см. далее).
Как правило, решение выносят на основании результатов анализа обзорных рентгено-
грамм легких и компьютерных томограмм.
2.3.2. Изменения легочного и корневого рисунка
Изменения легочного рисунка — синдром, часто наблюдающийся при заболева-
ниях легких. Нередко он сочетается с нарушением структуры корня легкого. Это по-
нятно: ведь легочный рисунок образован в первую очередь артериями, исходящими из
корня, поэтому многие патологические процессы затрагивают как паренхиму легкого,
так и его корень.
Оценка легочного рисунка — нелегкая задача даже для рентгенолога. Это объ-
ясняется существованием разных типов ветвления легочных сосудов, немалыми воз-
растными и индивидуальными различиями. Тем не менее можно выделить некоторые
общие признаки нормального легочного и корневого рисунка.
У здорового человека рисунок четко прослеживается в обоих легочных полях.
Он составлен из прямых или дугообразных разветвляющихся полосок, кружков
и овалов. Все эти фигуры — теневое отображение артерий и вен, расположенных
в легких под разными углами к направлению пучка рентгеновского излучения.
В прикорневой зоне находятся самые крупные сосуды, рисунок здесь богаче,
а элементы его крупнее. К периферии калибр сосудов уменьшается, и в наруж-
ной зоне легочных полей заметны лишь очень мелкие сосудистые веточки. Для
нормального рисунка характерны правильность ветвления, веерообразное от-
хождение элементов рисунка от корня к периферии, непрерывное уменьшение
размеров этих элементов от прикорневой зоны до наружной, четкость контуров
и отсутствие ячеистости.
191
Рис. 33. Рентгенологическое изображение корня лег-
кого (схема).
а — в норме; б — инфильтрация клетчатки корня; в —
увеличение корневых лимфатических узлов; г — фи-
брозная деформация корня.
Рис. 34. Рентгенограмма грудной клетки.
Корни легких расширены, гомогенизированы,
легочный рисунок имеет усиленно-нодулярный
характер — застой в легких.
Рис. 35. Рентгенограмма грудной клетки.
Увеличение, деформация и уплотнение корней
чегких, расширение и деформация верхнего от-
дела средостения (вследствие увеличения лим-
фатических узлов), легочный рисунок усилен
и деформирован — лимфогранулематоз (лим-
фома Ходжкина)
Анализ рисунка целесообразно на-
чинать с оценки изображения корней
легких. Поскольку правая легочная ар-
терия имеет, как правило, магистраль-
ный характер, а левая — россыпной,
рентгенологическое изображение пра-
вого корня более оформленное и интен-
сивное. Тень корня левого легкого ло-
кализуется несколько выше тени корня
правого. В изображении каждого корня
можно различить тени артерий и свет-
лые полосы, соответствующие круп-
ным бронхам (рис. 33). В случае пол-
нокровия легких и застоя крови в них
калибр сосудов в корнях увеличивает-
ся, структурность корня нарушается.
Одновременно вследствие застоя про-
исходит перестройка легочного рисун-
ка: он приобретает усиленно-нодуляр-
ный характер (рис. 34). При фиброзе
клетчатки в воротах легкого тень кор-
ня становится малодифференцирован-
ной, в ней уже не удается проследить
очертания отдельных анатомических
элементов. Наружный контур корня не-
ровный, иногда выпуклый в сторону
легочного поля. При увеличении брон-
хопульмональных лимфатических уз-
лов в корне вырисовываются округлые
образования с дугообразными наруж-
ными контурами (рис. 35).
Из многообразных вариантов изме-
нений легочного рисунка особую роль
играют два: его усиление и деформа-
ция. Под усилением рисунка понима-
ют увеличение количества элементов
на единицу площади легочного поля и
объема самих элементов. Классическим
примером служит застойное полнокро-
вие легких, часто наблюдающееся при
митральных пороках сердца. Возникаю-
щие при этом изменения двусторонние
и захватывают оба легочных поля на
всем протяжении. В корнях видны рас-
ширенные сосудистые стволы. Ветви
легочной артерии расширены и про-
слеживаются до периферии легочных
полей. Правильность ветвления сосудов
при этом не нарушается.
Деформация рисунка — измене-
ние нормального положения элементов
192
рисунка и их формы. При этом из-
меняется направление тени сосудов,
местами эти тени имеют неровные
очертания, расширяются к перифе-
рии (вследствие инфильтрации или
фиброза периваскулярной ткани).
Подобные изменения могут опре-
деляться на ограниченном участке
и тогда чаше всего являются след-
ствием перенесенного воспалитель-
ного процесса. Однако патологи-
ческая перестройка рисунка может
затрагивать легочные поля на значи-
тельном протяжении, что наблюдает-
ся при диффузных (диссеминирован-
ных) поражениях легких.
К диффузным (диссеминирован-
ным) поражениям легких относят па-
тологические состояния, при которых
в обоих легких выявляют распростра-
ненные изменения в виде рассеяния
очагов, увеличения объема интерсти-
циальной ткани или сочетания этих
процессов.
Рентгенологически диффузные поражения проявляются одним из трех синдро-
мов: очаговым (нодулярным) диссеминированным поражением; сетчатой (ретику-
лярной) перестройкой легочного рисунка; сетчато-узелковым (ретикулонодулярным)
поражением.
При диссеминированном очаговом поражении на рентгенограммах отмечается
рассеяние множественных очагов в обоих легких (рис. 36). Субстрат этих очагов раз-
ный — гранулемы, кровоизлияния, разрастания опухолевой ткани, фиброзные узелки
и др. Сетчатый тип диффузного поражения выражается в появлении на рентгенограм-
мах новых элементов рисунка — своеобразной ячеистости, петлистости, напоминаю-
щей многослойную паутину. Субстратом такого рисунка является увеличение объема
жидкости или мягких тканей в интерстициальном пространстве легких. При сетчато-
узелковом типе на снимках определяется сочетание сетчатой перестройки и много-
численных очаговых теней, распределенных по легочным полям.
Рис. 36. Рентгенограмма грудной клетки. Корни лег-
ких бесструктурные, легочный рисунок усилен и де-
формирован, в легочных полях множественные очаго-
вые тени — метастазы в легких (карциноматоз).
— Эта диссертационная работа явно плохо написана.
Почему Вы решили дать о ней положительный отзыв?
Профессор: Если я дам отрицательный, то отменят
защиту. А я считаю необходимым, чтобы диссертант
обязательно провалился.
Норберту Винеру, отцу кибернетики, задали вопрос:
— Как Вы считаете, в чем суть перехода на компьютеры?
— Это очень просто. Теперь десять тысяч человек должны
работать круглые сутки в течение века, чтобы сделать
столько ошибок, сколько делает хорошая машина за три
секунды.
193
2.3.3. Просветление легочного поля или его части
Повышение прозрачности легочного поля или его части может быть обусловлено
либо наличием воздуха в плевральной полости (пневмоторакс), либо уменьшени-
ем количества мягких тканей и соответственно увеличением количества воздуха
в легком или его части. Такое состояние может быть следствием вздутия легочной
ткани (эмфизема) или уменьшения притока крови в легкое (малокровие легкого),
что наблюдается главным образом при некоторых врожденных пороках сердца.
Различить указанные состояния нетрудно. В случае возникновения пневмото-
ракса на фоне просветления нет легочного рисунка и виден край спавшегося легкого
(рис. 37). При малокровии легочный рисунок обеднен, заметны лишь тонкие сосуди-
стые веточки. Эмфизема характеризуется
расширения ветвей легочной артерии.
Рис. 37. Рентгенограмма грудной клетки Правое
легкое спавшееся (наружный край легкого обозначен
стрелками), в правой плевральной полости виден
дренаж — правосторонний пневмоторакс, средо-
стение смещено влево.
усилением легочного рисунка вследствие
Двустороннее диффузное повыше-
ние прозрачности легочных полей
отмечается при эмфиземе легких
(рис. 38). В случае выраженной эм-
физемы наблюдается характерная
картина: легочные поля увеличены,
диафрагма уплощена и располо-
жена низко, крупные ветви легоч-
ной артерии (долевые, сегментар-
ные артерии) расширены, но затем
вдруг калибр их уменьшается («ска-
чок калибра»), отчего корни легких
кажутся как бы обрубленными, гру-
дина выстоит кпереди, а позадигру-
динное пространство увеличено,
сердце небольших размеров, что
обусловлено уменьшением притока
крови в него. Своеобразная карти-
на наблюдается при буллезной эм-
физеме: на рентгенограммах (рис.
39) и компьютерных томограммах
(см. рис. 28) обнаруживают мно-
жественные воздушные пузыри,
соответствующие вздувшимся
участкам легкого. Компьютерные
томограммы отражают обеднение
и фрагментацию легочного рисун-
ка. Рентгеновская плотность легоч-
ной ткани на вдохе необычно мала
(ниже —850 HU).
Специального рассмотрения заслуживает прободной (спонтанный) пневмото-
ракс. Он возникает в результате нарушения целости висцерального листка плев-
ры, когда воздух из легкого внезапно начинает поступать в плевральную полость.
Причиной перфорации плевры может послужить разрыв стенки каверны, абсцес-
са, кисты, эмфизематозного пузыря и т. д. По рентгенограммам необходимо оце-
194
Рис. 39. Рентгенограмма грудной клетки. Буллез-
ная эмфизема в нижней доле левого легкого (указа-
но стрелкой).
Рис. 38. Рентгенограмма грудной клетки. Легоч-
ные поля повышенной прозрачности, легочный
рисунок обеднен, купол диафрагмы уплощен — эм-
физема тегких.
нить состояние легкого и установить локализацию патологического очага. Если
при анализе обычных снимков это сделать не удается, то выполняют компьютер-
ную томографию.
2.4. Лучевые симптомы поражений легких
Легочные поражения весьма многообразны. Описание их лучевой картины — за-
дача специальных руководств и монографий. В учебнике для вузов целесообразно
остановиться на семиотике заболеваний, с которыми студенты наиболее часто встре-
чаются при курации больных в терапевтической и хирургической клинике.
2.4.1. Повреждения легких и диафрагмы
При острой закрытой или открытой травме грудной клетки и легких всем по-
страдавшим необходимо провести лучевое исследование. Вопрос о срочности
его выполнения и объеме решают на основании клинических данных. Главная
задача — исключить повреждение внутренних органов, оценить состояние ре-
бер, грудины и позвоночника, а также обнаружить возможные инородные тела
и установить их локализацию. Значение лучевых методов увеличивается в связи
с затруднениями, возникающими при клиническом осмотре больных из-за шока,
острой дыхательной недостаточности, подкожной эмфиземы, кровоизлияния, вы-
раженной болезненности и т. д.
Обычно, если позволяет состояние больного, рентгенографию выполняют
в вертикальном положении. При подозрении на пневмоторакс снимок произво-
дят на глубине выдоха, в результате чего повышается контрастность спавшегося
легкого и облегчается распознавание пневмоторакса. В случае необходимости
выполнения неотложных реанимационных мероприятий или оперативного вме-
195
шательства лучевое исследование, заключающееся в обзорной рентгенографии
легких при повышенном напряжении на трубке, проводят прямо в реанимаци-
онном отделении или операционной. В отсутствие столь экстренных показаний
и при менее тяжелом состоянии пострадавшего его доставляют в рентгенов-
ский кабинет, где выполняют рентгенографию легких и по возможности ком-
пьютерную томографию. Кроме того, целесообразно провести сонографию ор-
ганов брюшной полости, в частности почек. Патологические изменения в орга-
нах грудной полости могут постепенно нарастать, а с 3—5-го дня к ним иногда
присоединяется такое осложнение, как пневмония, поэтому рентгенограммы
легких при повреждении внутренних органов необходимо производить повтор-
но в течение нескольких суток.
Переломы ребер, сопровождающиеся смещением отломков, легко обнаруживают
на снимках. В отсутствие смещения распознаванию переломов помогает выявление
параплевральной гематомы, а также тонкой линии перелома на прицельных рентге-
нограммах, произведенных соответственно болевой точке. Достаточно четко опреде-
ляются переломы грудины, ключиц и позвонков. Обычно наблюдаются компресси-
онные переломы тел позвонков с их клиновидной деформацией различной степени
выраженности.
Как при открытой, так и при закрытой травме грудной клетки может быть нару-
шена целость легкого (разрыв).
Патогномоничным признакам разрыва легкого является скопление газа в плев-
ральной полости — пневмоторакс или непосредственно в легочной паренхиме
в виде полости — «травматическая киста».
При одновременном повреждении плевры газ из плевральной полости поступает
в мягкие ткани грудной стенки. На фоне этих тканей и легочных полей на снимках
появляется своеобразный «перистый» рисунок — результат расслоения мышечных
волокон газом. Кроме того, газ по интерстициальному пространству легкого может
проникнуть в медиастинальную клетчатку, что на рентгенограммах проявляется в ви-
де эмфиземы средостения.
Непосредственно в легочной ткани могут выделяться разные по интенсивности,
форме и протяженности участки уплотнения. Они представляют собой зону пропи-
тывания паренхимы кровью, очаги отека, субсегментарных и дольковых ателектазов.
Иногда кровоизлияния в легочную ткань проявляются в виде множественных мелких
очагов или, наоборот, одиночной округлой гематомы (рис. 40).
Нарушение целости плевры сопровождается кровоизлиянием. В большинстве
случаев кровь скапливается в плевральной полости, обусловливая картину гемо-
торакса. При горизонтальном положении пострадавшего гемоторакс вызывает
общее понижение прозрачности легочного поля, а при вертикальном — затемне-
ние в его наружном и нижнем отделах с косой верхней границей. Одновременное
попадание в плевральную полость воздуха (при открытой травме) или газа из
легкого (при разрыве легкого) обусловливает типичную картину гемопневмото-
ракса, при котором верхний уровень жидкости в любых положениях тела остает-
ся горизонтальным.
Ранение диафрагмы сопровождается высоким положением ее поврежденной
половины и ограничением двигательной функции. В случае пролапса органов брюш-
ной полости через дефект в диафрагме рентгенолог обнаруживает в грудной полости
необычное образование, отграниченное от легочной ткани и примыкающее к гру-
добрюшной преграде (травматическая диафрагмальная грыжа). Если в грудную по-
196
Рис. 40. Рентгенологические проявления травмы лег-
ких и плевры (схема).
а — пневмоторакс; б — юматома в ле1ких; в — гемото-
ракс; г — гемопневмоторакс.
Рис. 41. Прицельная рентгенограмма легкого.
Многочисленные очаги уплотнения легочной тка-
ни на фоне усиленного легочного рисунка — оча-
говая пневмония.
лость проникли петли кишечника, то это образование состоит как бы из скоплений
газа, разделенных узкими перегородками. Для такой грыжи характерна изменчивость
рентгенологической картины при перемене положения тела больного и повторных ис-
следованиях. Введение контрастного вещества в желудок и кишечник дает возмож-
ность установить, какие отделы пищеварительного канала пролабировали в грудную
полость и где располагаются грыжевые ворота: на уровне последних отмечается су-
жение просвета кишки.
Травма органов грудной полости нередко осложняется развитием пневмонии, аб-
сцесса, эмпиемы плевры, распознавание которых обеспечивают лучевые методы —
рентгенография и компьютерная томография.
2.4.2. Пневмонии
Острая пневмония проявляется воспалительной инфильтрацией легочной тка-
ни. В зоне инфильтрата альвеолы заполняются экссудатом, вследствие чего воздуш-
ность легочной ткани понижается и она сильнее, чем в норме, поглощает рентгенов-
ское излучение. В связи с этим рентгенологическое исследование является основным
методом распознавания пневмоний. Оно позволяет установить распространенность
процесса, выявить реактивные изменения в корнях легких, плевре, диафрагме, сво-
евременно диагностировать осложнения и контролировать эффективность лечебных
мероприятий.
Особенно важно рентгенологическое исследование легких при клинически ати-
пично протекающих пневмониях, вызванных микоплазмой, хламидией, легионеллой,
пневмониях у больных с иммунодефицитом и внутрибольничных пневмониях, воз-
никших после хирургических операций и искусственной вентиляции легких.
Воспалительный инфильтрат при пневмонии может занимать небольшой участок
легкого — дольку (очаговая пневмония, или бронхопневмония). При очаговой пнев-
монии на рентгенограммах вырисовываются затемнения округлой или неправильной
формы размером 1—2 см с нерезкими очертаниями, расположенные на фоне усилен-
ного легочного рисунка группами в одном легком или обоих легких (рис. 41). Иногда
они могут соединяться в крупные фокусы сливной пневмонии. При сегментарной
пневмонии процесс распространяется на один или несколько сегментов легкого. Рент-
генологическая картина долевой пневмонии определяется тем, какая доля поражена
197
Рис. 42. Рентгенологическая картина долевых пневмоний (схема).
а — прямая проекция; б — боковая проекция. 1—3 — верхняя, средняя и нижняя доли правого легкого; 4, 5 —
верхняя и нижняя доли левого легкого; 6, 7 — добавочные доли (варианты нормы); 8 — задняя, нижняя доли и
доля непарной вены.
(рис. 42). На рис. 43 представлена рентгенологическая картина пневмонии нижней
доли левого легкого. Классическим примером долевой пневмонии является крупоз-
ная пневмония, возбудителем которой является пневмококк. Пневмония может иметь
сливной характер: происходит слияние мелких очагов в более крупные. Пневмония
может быть также тотальной — при распространении процесса на все легкое, одно-
сторонней, если поражено одно легкое, и двусторонней — при вовлечении в патоло-
гический процесс обоих легких.
С помощью правильно проведенного рентгенологического исследования могут
быть распознаны все острые пневмонии. Воспалительный инфильтрат определяется
как участок затемнения на фоне наполненных воздухом легких. На этом участке не-
редко заметны содержащие воздух бронхи в виде узких светлых полосок — уже упо-
минавшийся нами симптом «воздушной бронхографии», который является патогно-
моничным для альвеолярного поражения легкого. Границы инфильтрированной зоны
нерезкие, за исключением той ее стороны, которая примыкает к междолевой плевре.
Наряду с рентгенографией грудной клетки в двух проекциях большую помощь в диа-
гностике острых пневмоний оказывает компьютерная томография (рис. 44).
Сплошная инфильтрация целой доли встречается нечасто. Обычно процесс огра-
ничивается частью доли или одним-двумя сегментами. Зная местоположение сегмен-
тов, можно безошибочно определить зону поражения.
При острых пневмониях часто регистрируют инфильтрацию клетчатки корня на
стороне поражения и небольшое количество жидкости в реберно-диафрагмальном
синусе. В процессе выздоровления больного тень инфильтрированного участка на
всем протяжении постепенно ослабевает или же распадается на мелкие участки,
между которыми располагаются восстановившие свою воздушность легочные доль-
198
Рис. 43. Рентгенограммы грудной клетки. Пневмония нижней доли левого легкого.
а — прямая проекция: интенсивное затемнение нижнего отдела левого легочного поля, граница его нечеткая;
б — боковая проекция: затемнение соответствует нижней доле, имеет четкую границу, соответствующую косой
междолевой щели.
ки. Рентгенологические изменения обычно сохраняются дольше, чем клинические
признаки заболевания, поэтому заключение о полном излечении можно сделать на
основании результатов совместной оценки клинических и рентгенологических дан-
ных. По установившейся традиции контрольное рентгенологическое исследование
с целью оценки эволюции пневмонии обычно выполняют через 4—6 нед после на-
чала заболевания.
Исходы пневмоний могут быть различными (рис. 45). Одним из осложнений
пневмонии является гнойное расплавление легочной ткани с образованием мно-
жества полостей (рис. 46) или одной большой полости — постпневмонического
абсцесса. В этих случаях в инфильтрате определяется полость, содержащая газ
и жидкость (см. рис. 29). Особое место занимают пневмоцистные пневмонии
у больных СПИДом. Они вызываются простейшим организмом Pneumocystis
carinii, имеют двусторонний сливной характер и неизбежно заканчиваются смер-
тью больного. Другой неблагопри-
ятный исход острых пневмоний —
пневмофиброз, при котором легоч-
ное поле покрыто зоной затемнения
тяжистого характера и отмечается
образование множества уплотнений
легочной ткани различного размера
(рис. 47). Объем пораженной доли,
как правило, уменьшен. В ней обра-
зуются множественные бронхоэкта-
зы, служащие источником последу-
ющих вспышек воспаления. Корень
легкого всегда уплотнен и увеличен.
При значительных размерах зоны
пневмофиброза может наблюдаться
смещение средостения в сторону
поражения.
Рис. 44. КТ грудной клетки. Крупозная пневмония ле-
вого легкого. Хорошо виден просвет бронхов — сим-
птом «воздушной бронхографии».
199
Рис. 45. Исходы долевых пневмоний (схема).
а — инфилы рация доли; б — полное рассасывание ин-
фильтрата; в — нагноение с образованием абсцесса; г —
развитие рубцового ноля.
Рис. 46. КТ грудной клетки. Множественные по-
лости в зоне инфильтрированной легочной тка-
ни — крупозная пневмония левой доли легкого.
Рис. 47. Рентгенограмма грудной клетки. За-
темнение правого легочного поля тяжиспюго
характера с образованием множественных
мелких и одного крупного участка уплотнения
легочной ткани, уплотнение правого корня лег-
кого, смещение средостения вправо — пневмо-
фиброз правого легкого.
Интерстициальные пневмонии относят к группе обширных гетерогенных диф-
фузных заболеваний легких. Они проявляются преимущественно распространенным
поражением легочной интерстициальной ткани с возможным развитием в дальней-
шем легочного фиброза. В настоящее время выделяют около десяти этиологических
форм интерстициальных пневмоний. В некоторых случаях их природа вполне ясна
(например, при инфекционных заболеваниях, хронической сердечной недостаточно-
сти, ревматоидном артрите, системной склеродермии, саркоидозе, карциноматозе).
В других для выяснения причины и патогенеза поражения легких требуется прове-
дение иммунологических проб, исследования бронхоальвеолярного лаважа и даже
биопсии легочной ткани.
Клинические симптомы, как правило, неспецифичны для какой-либо формы ин-
терстициальных пневмоний. Чаще всего это непродуктивный кашель, прогрессирую-
щая одышка, чувство стеснения в груди, крепитация над зонами поражения легких,
200
развивающаяся легочная недостаточность. Ведущую роль в распознавании и диффе-
ренциальной диагностике интерстициальных пневмоний играют рентгенологические
методы исследования: рентгенография грудной клетки и компьютерная томография.
Обследование обычно начинают с выполнения обзорной рентгенографии грудной
клетки. При анализе рентгенограмм устанавливают наличие распространенных изме-
нений в обоих легких в виде увеличения объема интерстициальной ткани, ее инфиль-
трации и склероза, наличия мелких очаговых и кистозных образований. Увеличение
объема интерстициальной ткани выражается на рентгенограммах усилением легочного
рисунка, который принимает вид нежной или более грубой сетки. Выявление измене-
ний с учетом данных анамнеза и клинической картины болезни обусловливает необ-
ходимость проведения компьютерной томографии, при этом используют программы
высокого разрешения. Такое исследование позволяет различить мелкие анатомические
структуры легочной ткани: артерию, снабжающую легочную дольку кровью, внутри-
дольковую артерию (ее диаметр в норме 0,5 мм), нормальные междольковые перего-
родки. При интерстициальных пневмониях становятся различимыми такие изменения,
как утолщение перибронхиального и внутридолькового интерстиция, маленькие воз-
душные полости (размером 2—20 мм). Утолщение междолькового интерстиция создает
по периферии легкого линейную исчерченность, а при грубых фиброзных изменениях
картину «сотового легкого». Подобная картина отражает снижение репаративной функ-
ции легкого и является неблагоприятным прогностическим признаком.
Компьютерная томография с выполнением алгоритма высокого разрешения по-
зволяет детально изучить состояние легочной ткани. Увеличение ее плотности
на компьютерных томограммах отражается в виде симптомов «матового стекла»
и «консолидации». Симптом «матового стекла» (рис. 48) возникает как следствие
альвеолита и не изменяется на томограммах, произведенных на вдохе и выдохе.
На фоне «матового стекла», в отличие от участка инфильтрации легочной ткани,
можно различить элементы сосудистого рисунка. Симптом «консолидации» чаще
всего обусловлен разрастанием грануляций в просвете терминальных бронхиол,
внутриальвеолярным отеком и фиброзными изменениями. На участках «консоли-
дации» сосудистые и интерстициальные структуры не определяются. На рентге-
нограмме грудной клетки участок поражения при интерстициальной пневмонии
выглядит как облаковидное затемнение в прикорневой зоне легкого (рис. 49).
Рис. 48. Фрагмент КТ грудной клетки.
Зона снижения воздушности легкого
(си мптом «.матового стекла») — аль-
веолит.
Рис. 49. Рентгенограмма грудной клетки.
Крупные облаковидные затемнения в цен-
тра! иных отделах обоих легких — интер-
стициазъная пневмония.
201
Рис. 50. КТ грудной клетки. Множественные
бронхоэктазы в левом легком.
Рис. 51. КТ грудной клетки. Тромбоз легочной арте-
рии. В легких множественные бессосудистые зоны.
Хроническая пневмония является неблагоприятным исходом острых пневмоний.
Рентгенологическая картина ее полиморфна: многочисленные тяжистые и очаговые
затемнения на фоне значительно деформированного легочного рисунка и эмфизема-
тозные участки просветления.
Бронхоэктатическая болезнь — хроническое воспалительное заболевание на
фоне бронхоэктазов и пневмосклероза. Бронхоэктазы могут иметь цилиндрическую
или мешотчатую форму либо быть смешанными. В большинстве случаев они явля-
ются следствием перенесенной в детстве пневмонии. Иногда бронхоэктазы могут
быть врожденными. Основным методом выявления бронхоэктазов является компью-
терная томография, выполняемая с использованием программы высокого разрешения
(рис. 50). Согласно рекомендациям Министерства обороны РФ, при освидетельство-
вании граждан, выполняющих воинскую обязанность, наличие бронхоэктазов необ-
ходимо подтверждать результатами бронхографии (см. рис. 9).
2.4.3. Тромбоэмболия легочной артерии
Особое значение в торакальной радиологии придают диагностике острого пора-
жения легочной артерии, возникающего в результате закупорки этой артерии или ее
ветвей тромбом, — тромбоэмболии легочной артерии (ТЭЛА). Клинические проявле-
ния этого поражения разнообразны и не всегда достаточно четкие: одышка, кашель,
загрудинные боли, снижение артериального давления, иногда кровохаркание, в связи
с чем повышается роль лучевых методов, весьма важных для определения тактики
лечения пациентов.
Рентгенологическая картина ТЭЛА также многолика и зависит от типа легочной
гипертензии (артериальный, венозный, капиллярный). При закупорке крупных вет-
вей легочной артерии отмечаются увеличение правых полостей сердца, расширение
верхней полой вены и непарной вены, а также ствола легочной артерии на стороне
поражения. В случае тромбоза крупного артериального сосуда наблюдается обрыв его
тени в области корня легкого. Важными симптомами являются обеднение легочного
рисунка и повышенная прозрачность легочного поля соответственно калибру тромби-
202
Рис. 52. Ангиопульмонограммы. Тромбоз легочных артерий.
а — тромбоз левой ветви легочной артерии (указано стрелкой); б — бессосудистые зоны в легком (указано стрел-
ками), соответствующие тромбированным сегментарным легочным артериям.
рованного сосуда (симптома Вестермарка). Если закупорен основной ствол легкого,
то наряду с обеднением рисунка выявляют такие симптомы, как высокое положение
купола диафрагмы на стороне поражения, иногда экссудат в полости плевры и пери-
карда. При поражении крупных артериальных ветвей нередки локальные затемнения
соответствующего легочного поля, обусловленные инфарктами или дисковидными
ателектазами. Наиболее характерна картина инфаркта легкого, однако это осложнение
при ТЭЛА возникает нечасто, всего у 10 % больных, что объясняется особенностями
кровоснабжения легких: оно двойное — из легочной артерии и из аорты, через брон-
хиальные сосуды. Затемнение имеет треугольную форму, обращенную основанием
к плевре («горб Хэмптона») (см. рис. 21).
Ультразвуковое исследование позволяет выявить указанные выше изменения
сердца, а при наличии анамнестических данных уточнить состояние вен нижних ко-
нечностей и таза, которые являются основным (у 80 % больных) источником тромбов,
вызывающих развитие ТЭЛА.
Существенную помощь в диагностике ТЭЛА оказывает сочетанная перфузионно-
ингаляционная сцинтиграфия легких. Ее проводят с двумя РФП — 99тТс-МАА (для
изучения перфузии) и 133Хе (для изучения вентиляции). Предварительно выполняют
рентгенографию грудной клетки, которая облегчает интерпретацию результатов ради-
онуклидного исследования: на рентгенограмме можно выявить увеличение размеров
сердца, затемнение легочного поля, плевральный выпот, хроническую обструктив-
ную болезнь легких. При сочетанной сцинтиграфии (см. рис. 12) удается определить
зоны ограниченного снижения перфузии, которые соответствуют закупоренным арте-
риям, при нормальной вентиляции легких. Однако точность этого метода при всей его
теоретической привлекательности недостаточно высока: вследствие разных причин,
в основном патофизиологических, она не превышает 60 %.
Лучший современный метод неинвазивной диагностики ТЭЛА — компьютерная
ангиография. С ее помощью обнаруживают стеноз или дефекты наполнения в про-
свете главных, долевых или сегментарных ветвей легочных артерий (рис. 51). Боль-
шие перспективы в диагностике ТЭЛА открывает двухисточниковая компьютерная
томография, которая позволяет получить картину перфузии легких и тем самым точно
установить наличие зон тромбированных легочных артерий (см. часть II, рис. 35).
203
«Золотым стандартом» диагностики ТЭЛА является ангиопульмонография. При
ней абсолютно достоверно устанавливают наличие и характер стеноза легочной арте-
рии и ее отдельных ветвей. Он проявляется в виде обрыва контрастированного сосуда
либо образования бессосудистых зон в легких (рис. 52). Пациентам с тяжелой легоч-
ной тромбоэмболией может быть выполнена катетерная эмболэктомия или фрагмен-
тация сгустка в артерии путем введения тромболитических препаратов.
2.4.4. Рак легкого
Рак легкого — наиболее часто встречаемое онкологическое заболевание. В струк-
туре онкологической патологии на его долю приходится 12—15 %. Мужчины болеют
в 4 раза чаще. В ранние фазы развития рака легкого отсутствуют отчетливые субъек-
тивные симптомы и ясная клиническая картина. Несоответствие клинических про-
явлений болезни и анатомических изменений служит причиной того, что больной не
обращается к врачу.
К сожалению, до настоящего времени отсутствуют какие-либо эффективные про-
граммы скрининга с целью выявления раннего рака легких. Широко распространен-
ная в России массовая флюорография грудной клетки не оправдала возлагавшихся на
нее надежд. Американские исследователи просчитали коэффициент «риск — польза»
флюорографии и установили, что риск возникновения рака вследствие проведения
флюорографии выше, чем вероятность выявления его на ранней стадии. Обнадежи-
вающие перспективы раннего выявления рака легких открываются благодаря про-
ведению компьютерной томографии высокого разрешения. Однако финансирование
организации такого скрининга не по силам ни одному государству.
Основные методы рентгенодиагностики рака легкого — рентгенография грудной
клетки и компьютерная томография. С их помощью можно выявить обе основные
формы рака — центральный и периферический.
Рис. 53. Рентгенограмма грудной клетки. Цен-
тральный рак легкого. Ателектаз верхней доли
правого зегкого.
Рис. 54. Рентгенограмма грудной клетки.
В право м зегком опухолевый узел, сзивающийся с кор-
нем зегкого. на уровне / ребра округлая тень (внутри-
органный метастаз) — центразьный рак легкого.
204
Центральный рак исходит из эпителия сегментарного, долевого или главного
бронха. В ранней фазе изображение опухоли трудно заметить из-за ее малой вели-
чины и большого количества теней в корне легкого. В связи с этим при небольших
кровохарканьях неясной природы или необъяснимом кашле у лиц среднего и по-
жилого возраста, а также у длительно курящих показано бронхологическое ис-
следование. В дальнейшем в случаях преимущественно эндобронхиального роста
опухоли появляются симптомы нарушения вентиляции в сегменте или доле, свя-
занной с бронхом, просвет которого сужен опухолью. Рентгенологическая картина
этих нарушений — гиповентиляции, обструктивной эмфиземы и ателектаза — бы-
ла описана ранее.
На рентгенограмме грудной клетки (рис. 53) определяется классическая карти-
на ателектаза одного их участков легкого (сегмента или доли). Граница спавшегося
легкого всегда вогнутая, корень расширен, средостение смещено в сторону пора-
жения. Саму опухоль достаточно уверенно можно установить при компьютерной
томографии. Необходимо отметить, что любая гиповентиляция легкого неизбежно
сопровождается воспалением, а при любой пневмонии всегда присутствует выра-
женная в той или иной степени гиповентиляция. Поскольку рак легкого клинически
почти в 80 % случаев проявляется как пневмония, в онкологической пульмоноло-
гии существует незыблемое правило: при всех пневмониях у лиц из групп повышен-
ного риска (курящие мужчины, лица среднего и пожилого возраста) необходимо
провести компьютерную томографию, чтобы визуализировать просвет бронхов.
При малейших сомнениях должно быть немедленно выполнено бронхологическое
исследование.
При преимущественно экзобронхиалъном росте опухоли доминирующим рент-
генологическим симптомом является опухолевый узел. Он сливается с корнем лег-
кого, образуя неоднородный конгломерат. На рентгенограммах можно дифференци-
ровать опухолевый узел и участок легкого с пониженной вентиляцией (рис. 54). Ха-
рактерны внешние границы образования: они неровные, лучистые, тяжами уходят
в окружающую легочную ткань. При запущенном раке появляется картина тоталь-
Рис. 55. Рентгенограмма грудной клетки.
Ателектаз правого легкого. Смещение средо-
стения в сторону поражения — центрачьный
рак легкого.
205
Рис. 57. КТ грудной клетки. Пневмониеподобный рак ле-
вого легкого.
ного ателектаза легкого, которая
проявляется интенсивным и одно-
родным затемнением всего легоч-
ного поля (рис. 55). Средостение
смещено в зону поражения.
Рентгенологическим выра-
жением периферического рака
является одиночный очаг в лег-
ком (рис. 56). Контуры его нечет-
кие. Часто прослеживается «лим-
фатическая дорожка» к корню
легкого. Сам корень расширен
вследствие увеличения лимфати-
ческих узлов. Нередко выявляют
метастазы в лимфатических уз-
лах на противоположной сторо-
не. Небольшие периферические
раковые опухоли в легком на рентгенограммах и компьютерных томограммах вы-
глядят как небольшие округлые образования с четкими контурами. Окружающая
их легочная ткань не изменена. В принципе такая раковая опухоль неотличима от
доброкачественной, и диагноз может быть установлен только на основании ре-
зультатов направленной тонкоигольной биопсии под контролем компьютерной то-
мографии.
В случае распада опухоли в ее тени появляются просветления. Они могут иметь
вид двух-трех маленьких полостей или одной большой краевой либо центрально
расположенной полости. Известна и так называемая полостная форма рака, когда на
снимках вырисовывается округлая полость, напоминающая каверну или кисту. Рако-
вую природу ее выдает неровность внутренней поверхности и бугристое утолщение
Рис. 58. Рентгенограмма грудной клетки За-
темнение верхушки правого легкого — апикаль-
ный рак (опухоль Панкоста).
Рис. 59. Рентгенограмма грудной клетки. Расширение
средостения — медиастиначьный рак.
206
Рис. 60. Рентгенограмма грудной клетки. В обоих
легочных полях множественные фокусы затемне-
ния округлой формы с четкими бугристыми кон-
турами — метастазы злокачественной опухоли в
легком
Рис. 61. Рентгенограмма грудной клетки. Мно-
жественные мелкоочаговые образования на фоне
грубопетлистого усиленного и деформирован-
ного легочного рисунка (лимфангит); процесс
более выражен справа, корни легких увеличены и
уплотнены, средостение расширено — карцино-
матоз.
на ограниченном участке одной из стенок полости (симптом «кольца с перстнем»).
При опухолях диаметром более 3—4 см нередко определяют «дорожки» к плевре
и корню легкого.
Бронхиолоальвеолярный рак обусловливает на рентгенограммах и компьютер-
ных томограммах картину, напоминающую таковую при пневмонии (рис. 57), поэ-
тому используют также другое его название — «пневмониеподобный рак». Опухоль
Панкоста, или опухоль верхней борозды легкого, — эта рак верхушечного сегмен-
та легкого, клиническим проявлением которого нередко служит синдром Горнера:
птоз (опущение верхнего века), миоз (сужение зрачка), энофтальм (западение глаз-
ного яблока) и дисгидроз (нарушение потовыделения). Рентгенологическая карти-
на опухоли весьма характерна (рис. 58): наблюдается затемнение верхушки легкого
без четких контуров, сливающееся с тенью средостения. Медиастинальный рак
легкого — это метастатическое поражение бронхопульмональных и медиастиналь-
ных лимфатических узлов при невыявленном раке легкого либо злокачественной
опухоли другого органа. Рентгенологически такой рак проявляется расширением
и деформацией средостения (рис. 59) за счет конгломерата увеличенных лимфати-
ческих узлов.
Многие злокачественные опухоли (рак легкого, рак молочной железы, семино-
ма, остеогенная саркома и др.) склонны к метастазированию в легкие. Рентгеноло-
гическая картина метастазов достаточно типична, если в легких выявляют несколько
или много округлых опухолевых узелков (рис. 60). Сложнее диагностика ракового
лимфангиита, при котором извилистые полоски словно пронизывают нижние отделы
легочных полей (рис. 61). Это поражение особенно характерно для метастазирования
в легкие рака желудка. Ниже представлен алгоритм дифференциальной рентгенодиаг-
ностики узловых образований в легком (схема 1).
207
Схема 1
Алгоритм дифференциальной рентгенодиагностики при узловом
образовании в легком
2.4.5. Туберкулез легких
В основу всех мероприятий по борьбе с туберкулезом положен принцип преду-
преждения заражения и раннего распознавания болезни. Целям раннего выявления
служат проверочные флюорографические обследования различных контингентов
здорового населения, а также правильная и своевременная диагностика туберкулеза
в поликлиниках и стационарах общемедицинской сети. Клиническая классификация
туберкулеза была утверждена Приказом Министерства здравоохранения РФ № 109 от
21.03.2003 г. Она обязательна для всех лечебно-профилактических учреждений стра-
ны. В соответствии с этой классификацией различают следующие формы туберкулеза
органов дыхания.
• Первичный туберкулезный комплекс.
• Туберкулез внутригрудных лимфатических узлов.
• Диссеминированный туберкулез легких.
• Милиарный туберкулез.
• Очаговый туберкулез легких.
• Инфильтративный туберкулез легких.
• Казеозная пневмония.
• Туберкулема легких.
• Кавернозный туберкулез легких.
• Фибринозно-кавернозный туберкулез легких.
• Цирротический туберкулез легких.
• Туберкулезный плеврит.
208
• Туберкулез бронхов, трахеи и верхних дыхательных путей.
• Туберкулез органов дыхания, комбинированный с пылевыми и профессиональны-
ми заболеваниями в легких (кониотуберкулез).
Различают две фазы течения туберкулеза: первая — инфильтрация, распад, об-
семенение; вторая — рассасывание, уплотнение, рубцевание, обызвествление. Как
видно, клиническая классификация туберкулеза легких основывается на морфологи-
ческих изменениях, выявляемых при рентгенологическом исследовании.
Задачи рентгенологического исследования при обследовании больных туберку-
лезом легких: установить наличие туберкулезного процесса в легких; охаракте-
ризовать морфологические изменения в легких и внутригрудных лимфатических
узлах; определить форму и фазу болезни; контролировать динамику процесса
и эффективность терапии.
Первичный туберкулезный ком-
плекс — очаг ацинозной или доль-
ковой пневмонии (рис. 62). От не-
го к корню легкого тянутся узкие
тканевые полоски, обусловленные
лимфангиитом. В корне же определя-
ют увеличенные лимфатические уз-
лы — характерный признак первич-
ного туберкулеза. Видимая на сним-
ках тень в легочном поле состоит из
центрального участка творожистого
некроза и перифокальной зоны, кото-
рая обусловлена серозно-лимфоци-
тарным пропитыванием тканей. Под
влиянием специфической терапии
перифокальная зона уменьшается к
концу 3—4-й недели и рассасывает-
ся за 3—4 мес. Лимфатические узлы
Рис. 62. Рентгенограмма грудной клетки. Первичный
туберкулезный комплекс в правом легком. Инфиль-
трат в легком (указано стрезкой).
постепенно уменьшаются и уплотня-
ются. В течение 2—3 лет в легочном очаге и лимфатических узлах откладываются
соли извести. Обызвествленный первичный очаг получил название «очаг Гона». Его
обнаруживают при проверочных рентгенологических исследованиях у 10—15 %
здоровых людей.
Туберкулез внутригрудных лимфатических узлов — основная форма внутригруд-
ного туберкулеза, наблюдающаяся в детском возрасте. На рентгенограммах определя-
ют увеличение одного или обоих корней легких и отсутствие дифференцированности
их тени. В одних случаях в корне вырисовываются увеличенные лимфатические узлы,
в других — их очертания теряются в тени перифокальной инфильтрации. Увеличен-
ным лимфатическим узлам часто сопутствуют очаговые продуктивные образования
(рис. 63). Выявлению гиперплазии лимфатических узлов помогает томография, осо-
бенно компьютерная (рис. 64). По мере выздоровления больного узлы уменьшаются,
в корне остаются фиброзные изменения.
Диссеминированный туберкулез легких встречается в различных формах (острый,
подострый, хронический). Рассеяние очагов может происходить гематогенным, брон-
хогенным или лимфогенным путем.
При остром диссеминированном туберкулезе в легочных полях определяются
множественные равномерно распределенные однотипные крупные очаговые тени,
которые имеют склонность к слиянию и последующему образованию каверн. При
209
Рис. 63. Рентгенограмма грудной клетки. Увечиче-
ние и уплотнение корней обоих легких, многочислен-
ные туберкулезные очаги в верхних отдечах обоих
легочных полей — туберкулез внутригрудных лим-
фатических узлов.
Рис. 64. КТ грудной клетки. Массивное уплотне-
ние и увечичение туберкулезно измененных вну-
тригрудных лимфатических узлов.
Рис. 65. КТ грудной клетки. В обоих легких мно-
жественные очаговые образования, в задних от-
дечах обоих легких зоны пневмосклероза.
гематогенной и бронхогенной диссеминации преобладают очаговые затемнения,
для лимфогенного типа более характерны усиление и деформация легочного рисун-
ка, на фоне которого прослеживаются многочисленные интерстициальные форми-
рования.
Хронический диссеминированный туберкулез характеризуется волнообразным
течением с повторным высыпанием и частичным рассасыванием очагов, двусторон-
ним поражением верхушек и дорсальных отделов верхних долей. Очаги разнообраз-
ны по величине, множественные, обычно продуктивные. Они расположены на фоне
усиленного легочного рисунка (вследствие фиброза). Слияние очагов и их распад
приводят к возникновению тонкостенных («штампованных») каверн. Они служат
источником бронхогенного обсеменения — появления ацинозных или дольковых
очагов уплотнения легочной ткани в средних и нижних отделах легких. Неблаго-
приятным исходом диссеминированного туберкулеза является развитие в легких
пневмофиброза различной протяженности (рис. 65) и цирроза. Необходимо отме-
тить, что диссеминированный туберкулез вследствие его волнообразного и много-
факторного развития имеет выраженные черты полиморфизма. При нем сочетаются
многочисленные формы туберкулеза: очаговая, инфильтративная, кавернозная, фи-
брозно-кавернозная, цирротическая.
Милиарный туберкулез легких — разновидность гематогенного диссеминирован-
ного туберкулеза. Чаще всего он развивается как осложнение первичного туберку-
лезного комплекса. Морфологической основой этого заболевания являются мелкие
туберкулезные гранулемы. Основные методы диагностики острого милиарного ту-
210
Рис. 66. Рентгенограмма грудной клетки. В верх-
нем отдече левого легочного поля множественные
туберкулезные очаги на фоне пневмосклероза.
Рис. 68. Рентгенограмма грудной клетки. Ин-
фильтративный туберкулез легких. Затемнение
верхушки левого легкого.
Рис. 67. КТ грудной клетки. Очаговый туберкулез в ле-
вом легком.
Рис. 69. КТ грудной клетки. Инфильтратив-
ный туберкулез в правом легком.
беркулеза — обзорная рентгенография и компьютерная томография, выполняемая по
программе высокого разрешения. Изменения в легком на рентгенограммах отобража-
ются в виде большого количества мелких очаговых теней, располагающихся преиму-
щественно цепочками по ходу сосудов. Мелкие теневые образования склонны к слия-
нию с образованием инфильтратов. Характерны симметричность поражения в легких
и возрастание ее в каудальном направлении. Легочный рисунок усилен вследствие
васкулита.
Очаговый туберкулез — это фактически сборная группа туберкулезных пораже-
ний легких разного генеза послепервичного периода. Их характерный рентгеноло-
гический признак — наличие неравномерно и асимметрично расположенных очагов
разных формы и размера, преимущественно в верхушках и подключичных отделах
легочных полей (рис. 66). На рентгенограмме в передней прямой проекции общая
протяженность поражения не должна превышать ширины двух межреберных проме-
211
Рис. 70. Рентгенограмма грудной клетки. «Штам-
пованная» каверна в верхнем отделе правого легоч-
ного поля (указано стрелками).
Рис. 71. КТ грудной клетки. Каверна в фазе ин-
фильтрации в заднем omdeie правого легкого.
жутков (не считая верхушек), иначе говорят уже не об очаговом, а о диссеминирован-
ном процессе. Существенную помощь в диагностике очагового туберкулеза может
оказать компьютерная томография, выполняемая по программе высокого разрешения
(рис. 67).
Инфильтративный туберкулез легких отображается на рентгенограммах как ти-
пичное ограниченное затемнение легочного поля. Субстратом затемнения является
перифокальное воспаление вокруг вновь образовавшегося или обострившегося ста-
рого туберкулезного очага. Протяженность и форма затемнения варьируют в широких
пределах: то это округлый фокус в подключичной зоне, то затемнение верхушки лег-
кого (рис. 68), то крупная облаковидная тень, соответствующая какому-либо субсег-
менту или сегменту, то инфильтрация легочной ткани вблизи междолевой щели (так
называемый перисциссурит: от «сциссура» — междолевая щель). На компьютерных
томограммах удается не только выявить участок инфильтрации легочной ткани, но
и определить изменения в окружающих тканях: гиперемию, плевральный выпот, оча-
говые отсевы (рис. 69). Динамика инфильтрата различна. При благоприятном течении
перифокальное воспаление полностью рассасывается, а казеозный центр уплотняет-
ся. На снимках остается небольшое фиброзное поле или уплотненный очаг, но наблю-
дается расплавление инфильтрата с образованием каверны. Иногда весь инфильтрат
подвергается творожистому перерождению, инкапсулируется и превращается в ту-
беркулему.
Казеозная пневмония относится к тяжелым формам туберкулезного пораже-
ния («легочная чахотка»). Она характеризуется инфильтрацией целой доли лег-
кого с быстро возникающим казеозным распадом и образованием полостей или
появлением множественных дольковых очагов, также склонных к слиянию и рас-
паду.
Туберкулема легких — один из вариантов прогрессирования легочного очага
или инфильтрата. На рентгенограммах выявляют округлой, овальной или не совсем
правильной формы тень с четкими и слегка неровными контурами. Тень интенсив-
212
Рис. 72. Рентгенограмма грудной клетки. В обоих
легких, преимущественно в верхних отделах, мно-
жественные полости на фоне массивного пнев-
москлероза и очаговых образований — фиброзно-
кавернозный туберкулез легких.
Рис. 73. КТ грудной клетки. Двусторонний фиб-
розно-кавернозный туберкулез легких.
ная, иногда в ней выделяются более светлые участки распада полулунной формы
или более плотные включения — отложения извести. В легочной ткани вокруг ту-
беркулемы или на расстоянии от нее могут быть видны тени туберкулезных очагов
и посттуберкулезных рубцов, что помогает в дифференциальной диагностике с пер-
вичным раком легкого.
Кавернозный туберкулез легких возникает как следствие распада легочной
ткани при любых формах туберкулеза. Его характерный рентгенологический приз-
нак — наличие кольцевидной тени в легочном поле. Иногда каверна ясно вырисо-
вывается на обзорных или прицельных рентгенограммах. В других случаях она пло-
хо различима среди тени туберкулезных очагов и склероза легочной ткани. В этих
случаях помогает компьютерная томография. При свежем кавернозном туберкулезе
склеротические явления обычно незначительные, стенки каверны тонкие («штам-
пованные» каверны) (рис. 70). Каверна в фазе инфильтрации выглядит как полость,
окруженная туберкулезными очагами; нередко виден сопутствующий плеврит
(рис. 71). В дальнейшем происходит сморщивание пораженных отделов, которые
пронизаны грубыми тяжами и содержат многочисленные туберкулезные очаги —
процесс переходит в фазу цирроза.
Фиброзно-кавернозный туберкулез легких сочетает в себе компоненты каверноз-
ного туберкулеза и массивного легочного фиброза (рис. 72). Каверны часто множе-
ственные, имеют толстые фиброзные стенки. На этом фоне при компьютерной томо-
графии можно выявить многочисленные полиморфные очаги, имеющие, как правило,
продуктивный характер. Каверны, пневмосклероз и плевральные реакции отчетливо
видны на компьютерных томограммах (рис. 73).
Цирротический туберкулез легких — конечный этап прогрессирования ту-
беркулеза, сопровождающегося распадом легочной ткани. Пораженная часть лег-
кого, чаще всего верхняя доля, значительно уменьшена, склерозирована. Ее тень
213
Рис. 74. Рентгенограмма грудной клетки.
Пневмоцирроз верхней доли правого легко-
го. Уменьшение размеров грудной полости
на уровне поражения.
Рис. 75. КТ грудной клетки. В заднем отде-
зе правого зегкого интенсивное уплотнение
легочной ткани с полостными образования-
ми. в обоих легких участки фиброза и уплот-
нения плевры — пневмоцирроз с преимуще-
ственным поражением правого легкого.
Рис. 76. КТ грудной клетки. Правосто-
ронний туберкулезный плеврит. Жид-
кость располагается паракостазьно, па-
рамедиастиназьно и в междолевых щелях.
на снимках неоднородная из-за сочетания
участков склероза, деформированных тубер-
кулезных каверн, плотных очагов, отдельных
вздутий легочной ткани. Органы средосте-
ния смещены в сторону поражения, межре-
берные промежутки сужены, размер пора-
женного участка грудной полости уменьшен
(рис. 74), имеются плевральные наслоения,
соседние отделы легких вздуты. На компью-
терных томограммах видны все детали пора-
жения легких (рис. 75).
Туберкулезный плеврит — частый спутник
туберкулезного процесса: сопутствует первич-
ному туберкулезу, диссеминированному и ин-
фильтративному туберкулезу либо туберкулезу
внутригрудных лимфатических узлов. Однако
нередко плеврит — единственный симптом
туберкулеза без выявляемых туберкулезных
поражений легкого. Следует помнить, что
почти половина всех плевритов, диагности-
руемых у молодых людей, имеют туберкулез-
ную природу. Плеврит может быть серозным,
но чаще он экссудативный — свободный или
осумкованный. Лучевая диагностика включает
комплекс рентгенологических (многопроекци-
онная рентгенография, компьютерная томо-
графия; рис. 76) и ультразвуковых (в основном
В-режим) исследований.
Туберкулез бронхов, трахеи и верхних ды-
хательных путей обычно не является предме-
том лучевого исследования.
Туберкулез органов дыхания, сочетаю-
щийся с пылевыми и профессиональными
заболеваниями легких (кониотуберкулез), —
поражение легких, часто возникающее у лиц,
работающих в условиях воздействия про-
изводственной пыли (см. далее). Наиболее
часто развитие кониотуберкулеза вызыва-
ет кварцевая пыль. Для обозначения таких
форм заболевания применяют специальный
термин — силикотуберкулез. Профессио-
нальное поражение легких чаще сочетается
с очаговыми и диссеминированными форма-
ми туберкулеза. Наличие туберкулеза у боль-
ных с пневмокониозом всегда следует запо-
дозрить, если: признаки легочной патологии
выявляют преимущественно в верхних отде-
лах легких; обнаружена каверна; диагности-
рован плеврит; патологический процесс про-
грессирует относительно быстро.
214
2.4.6. Пневмокониозы
При современном развитии промышленного и сельскохозяйственного производства
проблема профилактики и раннего распознавания пылевых поражений легких — пнев-
мокониозов — приобрела исключительное значение. Главную роль в этом, несомненно,
играет рентгенологическое исследование. Разумеется, диагностика основывается пре-
жде всего на данных о многолетней работе пациента в условиях повышенного содер-
жания неорганических и органических пылей в воздухе, но анамнестические данные
не всегда помогают. Профессиональный стаж может оказаться небольшим, а надеж-
ность противопылевых мероприятий на производстве — недостаточной. Еще коварнее
случаи, когда у работников, подверженных воздействию производственной пыли, раз-
вивается не только пневмокониоз, но и другое диссеминированное поражение легких.
Клинические проявления пневмокониоза в ранних стадиях скудны.
Ранняя, как и вся последующая, диагностика пневмокониозов основывается на
результатах анализа рентгеновских снимков высокого качества и компьютерной
томографии, выполненной с использованием программы высокого разрешения.
В зависимости от характера пыли и реактивности организма больного первыми
уловимыми симптомами являются преимущественно интерстициальные или оча-
говые изменения, поэтому выделяют три типа заболевания: интерстициальный,
узелковый и узловой.
Интерстициальный тип первоначально проявляется нежной сетчатостью легоч-
ного рисунка в прикорневых зонах (рис. 77). Постепенно уплотнение межуточной тка-
ни и соответственно перестройка легочного рисунка распространяются по легочным
полям, при этом отмечается их меньшая выраженность на верхушках и у основания
легких, впрочем при асбестозе и талькозе сетчатость рисунка наблюдается главным
образом в нижних отделах. Очаговые образования при асбестозе отсутствуют, но воз-
никают плевральные наслоения, иногда мощные, в которых могут быть отложения
извести. Интерстициальные изменения преобладают при пневмокониозе шлифоваль-
щиков, алюминозе, вдыхании пыли вольфрама и кобальта, антракозе.
Рис. 77. КТ грудной клетки (фронтальная рекон-
струкция) В обоих легких множественные тяжи-
стые образования — интерстициальный пневмоко-
ниоз.
Рис. 78. КТ грудной клетки (аксиальный срез).
В обоих легких множественные узелковые образо-
вания — узелковый пневмокониоз.
215
Рис. 79. КТ грудной клетки (фронтальная рекон-
струкция). В правом легком крупный узел, в обоих
легких рассеяны многочисленные пневмоконио-
тические узезки, обызвествление лимфатиче-
ских узюв средостения —узловая форма пневмо-
кониоза.
Развернутая картина силикоза и пневмокониоза шахтеров характеризуется нали-
чием множественных очагов на фоне диффузного сетчатого фиброза, т. е. наблюдается
узелковый тип болезни (рис. 78). Пневмокониотические узелки обусловлены разрас-
танием соединительной ткани вокруг пылевых частиц. Размеры очагов различны —
от 1 до 10 мм, форма неправильная, очертания неровные, но четкие. Более густо они
расположены в средних и нижних отделах. Корни легких увеличены, фиброзно уплот-
нены, в них могут быть увеличены лимфатические узлы (очень показательно крае-
вое, скорлупообразное обызвествление таких узлов). Периферические отделы легких
вздуты. Признаками повышения давления в малом круге кровообращения являются
расширение крупных ветвей легочной артерии, небольшие размеры сердечной тени,
гипертрофия мышцы правого желудочка, углубление его сокращений.
Дальнейшее прогрессирование болезни ведет к формированию больших фиброз-
ных полей и участков уплотнения (большие затемнения) —узловой тип поражения.
Распознавание его не составляет труда (рис. 79). Необходимо лишь исключить неред-
ко наблюдающееся сочетание узлового пневмокониоза с туберкулезом легких. Далее
приведены международные маркировки рентгенологических изменений при пневмо-
кониозах по системе р, q, г (узелковый пневмокониоз), s, t, и (интерстициальный пнев-
мокониоз) и А, В, С (узловой пневмокониоз).
Маркировка рентгенологических изменений при узелковом пневмокониозе
Код Категория Характер изменений
Р q г Узелки диаметром до 1,5 мм Небольшое количество Узелки диаметром 1,5—3 мм Умеренное количество Узелки диаметром 3—10 мм Множественные тени Маркировка рентгенологических изменений при интерстициальном пневмокониозе
Код Категория Характер изменений
s Линейные и сетчатые изменения Нерезко выраженные
t Тяжистые изменения Умеренно выраженные, легоч-
ный рисунок определяется
и Груботяжистые изменения с пятнистыми и Множественные тени, легочный
линейными тенями неправильной формы рисунок не дифференцируется
216
Маркировка рентгенологических изменений при узловом пневмокониозе
Код Категория
А Мелкоузловой — наибольший диа-
метр узлов 1—5 см
В Крупноузловой — наибольший диа-
метр узлов 5—10 см
С Массивный — наибольший диаметр
узлов более 10 см
Характер изменений
Площадь изменений не больше 5 см
Площадь изменений не более
V легочного поля
Площадь изменений более */3 легоч-
ного поля
2.4.7. Плевриты
Плеврит — воспаление плевраль-
ных листков — может быть самосто-
ятельным заболеванием либо, что
бывает чаще, являться осложнением
острых или хронических поражений
легких. Различают сухой (фибриноз-
ный) и выпотной (экссудативный)
плеврит. Фибринозный плеврит может
быть диагностирован при ультразвуко-
вой локации грудной клетки: выявля-
ют ограничение экскурсии диафрагмы
при дыхании.
В плевральной полости здорового
человека содержится 3—5 мл «смазоч-
ной» жидкости. Это количество при
лучевых исследованиях не выявляется.
Когда объем жидкости увеличивается до
Рис. 80. Сонограмма грудной клетки. Плевральный
выпот (указано стрелкой).
15—20 мл, ее можно обнаружить с по-
мощью ультразвукового исследования.
При этом пациент должен находиться в
положении лежа на боку на стороне поражения: тогда жидкость будет скапливаться в са-
мом нижнем (наружном) отделе плевральной полости, где ее и определяют (рис. 80).
Таким же способом выявляют небольшое количество свободной плевральной
жидкости при рентгенографии, выполняя снимки в положении больного лежа на боку
(латерография) на выдохе (рис. 81). При дальнейшем накоплении жидкости ее рентге-
нодиагностика не составляет труда.
Любой свободный выпот в плевральной полости на рентгенограммах, произве-
денных в прямой проекции при вертикальном положении пациента, обусловли-
вает интенсивную тень в нижненаружном отделе легочного поля приблизительно
треугольной формы. Тень двумя сторонами примыкает к ребрам и диафрагме,
а сверху опускается от бокового отдела грудной клетки по направлению к диа-
фрагме (рис. 82). Верхняя граница нечеткая, так как слой жидкости кверху посте-
пенно истончается. По мере накопления выпота размеры и интенсивность тени
увеличиваются. При нахождении верхней границы выпота на уровне бокового
отдела тела V ребра его количество равно в среднем 1 л, на уровне IV ребра —
1,5 л, III ребра — 2 л. Чем больше количество выпота, тем значительнее органы
средостения оттесняются в противоположную сторону.
217
Рис. 81. Рентгенологическая картина выпотных плевритов при разном количестве жидкости в плевраль-
ной полости (схема).
а, б — небольшое количество жидкости в положении стоя и лежа на боку; в—е — при постепенном скоплении
жидкости. Стрелками указано направление смещения средостения.
При компьютерной томографии удается не только выявить наличие экссудата
в плевральной полости, но и проследить его распространение по ней. При наличии
сращений, разделяющих плевральную полость на отдельные камеры, образуются
ограниченные (осумкованные) выпоты. Запаянные в плевральных листках, они не
смещаются при перемене положения тела и медленно рассасываются. Границы тени
при осумкованном выпоте становятся резкими и выпуклыми. Форма и положение те-
ни определяются местом осумкования жидкости — около ребер (костальный выпот),
Рис. 82. Рентгенограмма грудной клетки. В ниж-
нем отделе правого легочного поля интенсивное од-
нородное затемнение с косо идущей нечеткой верх-
ней границей — экссудативный плеврит справа.
Рис. 83. КТ грудной клетки. Видны плевральный
выпот и пристеночная полость — эмпиема плевры.
218
между диафрагмой и основанием легкого (диафрагмальный), около средостения (ме-
диастинальный), в междолевой щели (междолевой).
При неблагоприятном течении экссудативный плеврит может перейти в гнойный,
т. е. возникает эмпиема плевры. Факторы, являющиеся причинами возникновения такого
осложнения, могут быть как внутрилегочные — гнойники, так и внелегочные — травма,
занос инфекции при пункции плевральной полости. Если возникает сообщение плев-
ральной полости с воздушными структурами легкого (обычно через бронхоплевральные
свищи), возникает характерная картина эмпиемы: на рентгенограммах и компьютерных
томограммах появляется полость с горизонтальным уровнем жидкости (рис. 83).
Образования в средостении представляют собой гетерогенную группу заболева-
ний, включающую доброкачественные опухоли, злокачественные первичные и вто-
ричные опухоли, пороки развития. Значительную помощью в диагностике оказывает
тот факт, что те или иные образования имеют излюбленную локализацию в средо-
стении, поэтому рентгенологу исключительно важно знать рентгеноанатомическую
структуру средостения, которую определяют на рентгенограммах грудной клетки
в боковых проекциях и компьютерных томограммах.
В средостении выделяют передний, средний (центральный) и задние отделы. Гра-
ницей между передним и средним отделами проходит по вертикальной линии,
проведенной через грудино-ключичный сустав к диафрагме. Границей между
средним и задним отделами средостения является линия, проведенная по зад-
ней поверхности трахеи. В заднем средостении выделяют два отдела: переднюю
часть — ретрокардиальное пространство Гольценхта, которое располагается
между задней стенкой трахеи и позвоночником, и заднюю часть, простирающую-
ся от переднего края позвоночника до задних отделов ребер.
В переднем средостении предпочитают находиться тимомы (как доброкаче-
ственные, так и злокачественные, при которых часто наблюдается миастения),
тератодермоидные образования (рис. 84), липомы, целомические кисты перикар-
да. В среднем средостении располагаются лимфомы (ходжкинские, или лимфо-
грануломатоз, и неходжкинские), а также метастазы злокачественных опухолей
(рис. 85). В заднем средостении обычно развиваются доброкачественные невро-
генные опухоли — невриномы.
Рис. 84. Рентгенограммы грудной клетки. Дермоидная киста средостения.
а — прямая проекция: значительное расширение средостения вправо в виде овального образования; б — боковая
проекция: затемнение переднего средостения (указано стрелкой).
219
Рис. 85. Рентгенограмма грудной клетки. Расши-
рение средостения с бугристыми контурами в обе
стороны — метастазы рака в лимфатических узлах
средостения.
Пять заповедей рентгенолога
1. Теория профессо-
ра Hokins'a.
2. Закон Hlaid'a.
Процесс развития рентгенологии состоит не в заме-
не неправильной теории на правильную, а в замене
неправильной теории на неправильную же, но уточ-
ненную.
Решение сложной диагностической задачи поручайте
ленивому сотруднику — он найдет более легкий путь.
3. Решение Hogern'a. Если вы попали впросак — напускайте туману.
4. Закон Naiser'a.
5. Закон Maeng'a.
В сложной рентгеновской технике можно сделать за-
щиту от дурака, но только не от изобретательного.
Ничто так не способствует внедрению в рентгеноло-
гию новшеств, как отсутствие проверок (по современ-
ной терминологии — доказательной радиологии. —
Авторы).
Список литературы
Классическая рентгенодиагностика новообразований средостения: Учебное пособие /
Н. И. Афанасьева, А. Л. Юдин, Ю. А. Абович и др. — М.: Издат. дом «Русский врач»,
2009. — 84 с.
Компьютерная томография высокого разрешения в дифференциальной диагностике интерсти-
циальных пневмоний: Учебное пособие / Под ред. А. Л. Юдина. — М.: Издат. дом «Русский
врач», 2007. — 72 с.
Королюк И. П., Косарев В. В., Капишников А. В. Лучевая диагностика пылевых заболеваний
легких. — Самара: ОФОРТ, 2004. — 194 с.
Ланге С., Уолш Дж. Лучевая диагностика заболеваний органов грудной клетки. — М.:
ГЭОТАР-Медиа, 2010. — 432 с.
Труфанов Г Е., Матусова Г М. Лучевая диагностика заболеваний и повреждений органов груд-
ной полости. — СПб.: ЭЛ БИ-СПб., 2008. — 365 с.
Тюрин И. Е. Компьютерная томография органов грудной полости. — СПб.: ЭЛБИ-СПб.,
2003. —371 с.
Хофер М. Рентгенологическое исследование грудной клетки: Практическое руководство / Ат-
лас. — М.: Мед. литература, 2008. — 224 с.
220
3. СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
Мы спорили о смысле красоты,
И он спросил с наивностью младенца:
«Я за искусство левое, а ты?»
«И я за левое, но не левее сердца!»
Вас. Федоров
История лучевой кардиологии исполнена драматизма. Возможность увидеть на
рентгеновском экране живое пульсирующее человеческое сердце буквально ошело-
мила современников. И не только увидеть — можно было точно измерить любые от-
делы сердца, записать на пленке или бумаге кривые его сокращений и расслаблений.
Изучение морфологии и функции сердца в рентгеновском изображении позволило
по-иному взглянуть на хорошо знакомые клинические факты, переосмыслить значе-
ние многих клинических симптомов. Разрабатывались все новые рентгенологические
методики для исследования сердца и сосудов, периоды увлечения ими сменялись го-
дами разочарования. Оказалось, что жар-птица где-то далеко и что самые скрупулез-
ные рентгенологические исследования малоэффективны в диагностике ряда болезней
сердца. Однако Вернер Форсман, несмотря на строгий запрет администрации госпи-
таля, в котором он служил, в далеком 1929 г. тайно ввел по венам себе в сердце кате-
тер и доказал возможность искусственного контрастирования его полостей. В 1956 г.
он вместе с А. Курнаном и Д. Ричардсом за разработку метода катетеризации сердца
были удостоены Нобелевской премии. И вновь рентгенологический метод обогащает
кардиологию ранее недоступными патоморфологическими и патофизиологическими
данными.
Никто уже не сомневается в важной роли рентгенокард иологи и в диагностике,
но все же это была еще ее юность, пора одиночества рентгенологического метода.
Однако в последние 20—30 лет в диагностической радиологии произошла техно-
логическая революция, связанная главным образом с разработкой принципиально
новых способов изучения сердца. В 70-е годы прошлого столетия были созданы
ультразвуковые приборы, работающие в режиме реального времени. С их помо-
щью удалось заглянуть внутрь полостей сердца, изучить движение клапанов и раз-
личных участков сердечной мышцы. В 80-е годы в кардиологии начали применять
компьютерные способы получения изображений: дигитальную коронарографию,
компьютерную томографию, синхронизированную с работой сердца, магнитно-
резонансную томографию.
Революционный взрыв в лучевой кардиологии произошел в начале XXI века,
когда появились компьютерные рентгеновские и магнитно-резонансные томографы
последнего поколения, оснащенные мощными, высокопроизводительными компью-
терами и программами интеллектуального уровня. В лучевой кардиологии начали
использовать графические пакеты, обеспечивающие визуализацию сердца и сосу-
дов в режиме реального времени во многих проекциях, с использованием трехмер-
ной графики, с автоматическим определением всех гемодинамических параметров.
С их помощью удалось избавить большое число больных от инвазивных диагно-
стических вмешательств. Более того, рентгенологи получили специальные катетеры
для пластики и протезирования сосудов и лазерные устройства для выпаривания
атеросклеротических бляшек. Тем самым они соединили методы диагностики с ле-
чебными манипуляциями. Так к лучевой кардиологии пришли зрелость и полное
признание.
221
3.1. Лучевые методы исследования
сердечно-сосудистой системы
Лучевое исследование сердца и магистральных сосудов можно производить
с использованием неинвазивной и инвазивной техники. Применяют главным об-
разом неинвазивные методы: рентгенографию, ультразвуковые исследования,
компьютерную томографию, магнитно-резонансную томографию, радионуклид-
ную визуализацию. Инвазивная процедура — искусственное контрастирование
сосудов, которое проводят в качестве первого этапа внутрипросветной лечебно-
диагностической процедуры.
Рентгенологические методики — рентгенография, компьютерная томография —
позволяют с наибольшей степенью достоверности определить положение, форму, ве-
личину сердца и магистральных сосудов. Эти органы находятся в окружении легких,
поэтому их тень отчетливо выделяется на фоне прозрачных легочных полей.
Рентгенография грудной полости. Опытный рентгенолог никогда не начина-
ет исследование сердца с анализа его изображения. Он прежде всего бросит взгляд
на обладателя этого сердца, так как знает, что положение, форма и величина сердца
в большей степени зависят от телосложения человека. Затем он по снимкам оценит
размеры и форму грудной клетки, состояние легких, уровень стояния купола диафраг-
мы. Эти факторы тоже влияют на характер изображения сердца. Очень важно, что при
этом рентгенолог имеет возможность рассмотреть легочные поля. Такие изменения
в них, как артериальное или венозное полнокровие, интерстициальный отек, харак-
теризуют состояние малого круга кровообращения и облегчают диагностику ряда за-
болеваний сердца.
Из истории рентгенологии
В течение многих десятилетий рентгенографию сердца выполняли в четырех фиксированных
проекциях: прямой, боковой и двух косых —левой и правой. Это позволяло составить представле-
ние, причем весьма приблизительное, о размерах его полостей. При исследовании сердца приме-
няли также рентгеноскопию — так привлекательно было увидеть за рентгеновским экраном пуль-
сирующее сердце! Отсюда возникло и долго существовало направление в рентгенодиагностике,
основанное на функциональных рентгеноскопических симптомах заболеваний сердца: изменение
формы и характера его пульсации при миокардите, перикардите, пороках сердца. Долгие десятиле-
тия существовал также метод графической регистрации сердечных сокращений сердца — рентге-
нокимография (потом появился ее вариант — электрорентгенокимография). Сейчас все это — уже
в далеком прошлом.
На рентгенограмме грудной клетки в прямой проекции (рис. 86) сердце да-
ет однородную интенсивную тень, располагающуюся посредине, но несколько
асимметрично: примерно 7 сердца проецируется правее срединной линии тела,
а 2/3 — левее этой линии. Контур тени сердца иногда выступает на 2—3 см впра-
во от правого контура позвоночника, контур верхушки сердца слева не доходит до
срединно-ключичной линии. В целом тень сердца напоминает косо расположенный
овал. У лиц гиперстенического типа он занимает более горизонтальное положение,
а у астеников — более вертикальное. Краниально изображение сердца переходит
в тень средостения, которая на этом уровне представлена в основном крупными со-
судами — аортой, верхней полой веной и легочной артерией. Между контурами со-
судистого пучка и овалом сердца образуются так называемые сердечно-сосудистые
углы — выемки, которые создают талию сердца. Внизу изображение сердца слива-
222
Рис. 86. Рентгенограмма грудной клетки в прямой проекции и схема к ней.
Дуги сердца: А — аорта, ЛА — легочная артерия (легочный ствол), ЛП - ушко левого предсердия, ЛЖ — левый
желудочек, ВА — восходящая часть аорты, ПП — правое предсердие. I — правое предсердие; 2 — правый желу-
дочек; 3 — легочный ствол; 4 — левое предсердие; 5 — левый желудочек; 6 — восходящая часть аорты; 7 — дуга
аорты; 8 — нисходящая часть аорты.
ется с тенью органов брюшной полости. Углы между контурами сердца и диафраг-
мы называют сердечно-диафрагмальными.
Контуры тени сердца, в норме ровные и четкие, имеют форму дуг. Каждая дуга
представляет собой отображение выходящей на контур поверхности того или иного
отдела сердца. По левому контуру тени сердца сверху вниз следуют четыре дуги: аор-
ты, ствола легочной артерии, ушка левого предсердия, левого желудочка. По правому
контуру нижняя дуга тени сердца обусловлена правым предсердием, а вторая, верх-
няя, — либо аортой (что бывает чаще), либо верхней полой веной. Подчеркнем, что
все дуги сердца и сосудов характеризуются гармоничной закругленностью. Выпрям-
ленность дуги или какого-либо ее участка свидетельствует о патологических измене-
ниях в стенке сердца или прилежащих тканях.
При рассмотрении изображения сердца рентгенолог должен иметь «объемное ви-
дение» трехмерной структуры сердца на двухмерной рентгенограмме. Помочь в этом
может рис. 87. На нем видно, что правые отделы сердца расположены не столько спра-
ва, как это можно было бы предположить, исходя из их названия, а преимущественно
спереди. Левые же отделы сердца находятся главным образом сзади. На рентгено-
грамме в прямой проекции левые и правые отделы сердца в значительной степени
накладываются друг на друга. Форма и положение сердца у человека вариабельны.
Они обусловлены конституциональными особенностями пациента, положением его
во время исследования, фазой дыхания.
Из истории рентгенологии
Некоторое время очень увлекались измерениями сердца на рентгенограммах. Каких только из-
мерений не придумывали, чтобы попытаться оцифровать рентгеновский образ сердца! Существовал
раздел в рентгенологии — планиметрический анализ сердца. По этому вопросу писали книги, на-
учные статьи. Доходило до курьезов: разрезали рентгенограмму с изображением сердца по види-
мым дугам и взвешивали полученные обрывки пленки на аналитических весах. Это направление
223
в рентгенологии получило название «рентгенокардиометрия». Конечно, с позиций рентгенологии
XXI века все это выглядит наивно. Однако авторы учебника, «прожив» в рентгенологии несколько
десятилетий, были свидетелями (и участниками) этих событий.
В настоящее время обычно ограничиваются определением сердечно-легочного
коэффициента — отношения поперечника сердца к поперечнику грудной клетки
(так называемый кардиодиафрагмальный индекс). В норме у взрослых он колеблется
в пределах от 0,4 до 0,5 (у гиперстеников больше, у астеников меньше). Основной же
метод определения параметров сердца — ультразвуковой. С его помощью можно точ-
но определить не только размеры камер сердца и сосудов, но и толщину их стенок. Ка-
меры сердца можно измерить, причем в различные фазы сердечного цикла, также по-
средством компьютерной томографии, синхронизированной с электрокардиографией.
У здорового человека сердце находится в передненижнем отделе грудной поло-
сти. Одной из врожденных аномалий является правостороннее положение сердца —
его декстропозиция. Сердце может быть смещено в сторону при выпотном плеврите,
большой диафрагмальной грыже или опухоли. Перетягивание сердца часто наблюда-
ется при сморщивании легочной ткани. Исследование состояния легких и диафрагмы
обычно позволяет без труда установить причину аномального положения сердца.
Форма сердца в рентгеновском изображении — величина переменная. Она зависит
от положения тела в пространстве и уровня стояния диафрагмы. Форма сердца неоди-
накова у ребенка и взрослого, у женщин и мужчин, но в общем сердце по форме напо-
минает вытянутый овал, расположенный косо по отношению к срединной линии тела.
Достаточно хорошо выражена граница между тенью сердца и тенью магистральных со-
судов (талия сердца), четко выделяются контуры силуэта сердца, ограниченные дугоо-
бразными линиями. Такую форму сердца с ясно видимыми дугами считают нормальной.
Рис. 87. Взаиморасположение камер сердца и сосудов на рентгенограммах.
а — в левой косой проекции (схема): ПЖ — правый желудочек, ЛЖ — левый желудочек, ПП — правое пред-
сердие, ЛП — левое предсердие, ЛС — легочный ствол, ЛА — левая легочная артерия, ВПВ — верхняя полая
вена, А — аорта, Пчг — плечеголовной ствол, ПОСА — правая общая сонная артерия, ЛОСА — левая общая
сонная артерия, ППА — правая подключичная артерия, ЛПА — левая подключичная артерия, СА — сужение
(коарктация) аорты; б — в прямой проекции (схема). Светлым тоном изображены правые (А) и левые (Б) отделы
сердца, которые накладываются друг на друга.
224
Разнообразные вариации формы сердца
в патологических условиях могут быть
сгруппированы следующим образом:
митральная, аортальная и трапецие-
видная, или треугольная (рис. 88). При
митральной форме талия сердца исчеза-
ет, вторая и третья дуги левого контура
сердечно-сосудистого силуэта удлиня-
ются и больше, чем обычно, выступа-
ют в левое легочное поле. Выше, чем
в норме, располагается правый сердечно-
сосудистый угол. При аортальной форме
талия сердца, наоборот, резко выражена,
между первой и четвертой дугами лево-
го контура возникает глубокое западение
контура. Правый сердечно-сосудистый
угол смешается книзу. Удлинены и более
выпуклые дуги, соответствующие аорте
и левому желудочку сердца.
Сама по себе митральная или аортальная
конфигурация сердца еще не доказывает нали-
чия заболевания. Форма сердца, близкая к ми-
тральной, встречается у молодых лиц («юно-
шеское сердце»), а близкая к аортальной —
у немолодых людей гиперстенического типа.
Признаком патологического состояния является
сочетание митрачьной или аортачьной формы
сердца с его увеличением. Наиболее частая при-
чина возникновения митральной формы серд-
ца — перегрузка левого предсердия и правого
желудочка. Следовательно, к митрачизации
сердца ведут в первую очередь митрачьные по-
роки сердца и обструктивные заболевания лег-
ких, при которых повышается давление в малом
круге кровообращения. Чаще всего причиной
аортальной конфигурации сердца служит пе-
регрузка левого желудочка и восходящей части
аорты. К ней ведут аортачьные пороки, гипер-
тоническая болезнь, атероскчероз аорты.
Диффузные поражения сердечной мышцы
и скопление жидкости в перикарде вызы-
вают общее и сравнительно равномерное
увеличение тени сердца. При этом теряет-
ся разделение его очертаний на отдельные
дуги. Подобную форму сердца принято на-
зывать трапециевидной или треугольной.
Она наблюдается при диффузных пораже-
ниях миокарда (дистрофия, миокардит,
миокардиопатия) и при начичии выпота
в перикарде (экссудативный перикардит).
Рис. 88. Рентгенограммы грудной клетки.
Патологические изменения конфигурации
сердца.
а — митральная; б — аортальная; в — трапе-
циевидная (треугольная).
225
Рис. 89. Рентгенограмма грудной клетки. Виден кар-
диостимулятор.
Изменение размеров камер серд-
ца на рентгенограмме — важный
признак патологического состояния.
Общее увеличение сердца может
быть следствием выпота в перикарде
либо расширения всех камер сердца
(застойная кардиопатия). Ультразву-
ковое исследование позволяет сразу
разграничить два этих состояния.
У здоровых людей тень серд-
ца на рентгенограмме однородная.
При патологии могут быть обнару-
жены отложения извести в клапанах
и фиброзных кольцах клапанных
отверстий, стенках коронарных со-
судов и аорты, перикарде. В послед-
ние годы появилось немало больных
с имплантированными клапанами
и водителями ритма сердца. При рас-
смотрении рентгенограммы с синхронизаторами ритма сердца (кардиостимулято-
ры; рис. 89) следует обратить внимание на расположение и целость отходящих от
него проводов и положение проводника пейсмекера: его конец всегда должен про-
ецироваться в правом желудочке. Отметим, что выявление кардиостимулятора у об-
следуемого служит абсолютным противопоказанием к дальнейшему выполнению
магнитно-резонансной томографии. Все перечисленные выше плотные включения,
как естественные, так и искусственные, выявляют также при сонографии и компью-
терной томографии.
Компьютерную томографию производят на мультисрезовом спиральном
компьютерном томографе, обеспечивающем сбор информации за максимально
Рис. 90. Схема включения томографа с помощью кардиосинхронизатора (триггер) в период диастолы.
а — схема получения КТ; б — схема включения аппарата в период диастолы (экспозиция обозначена красным
прямоугольником на ЭКГ).
226
короткий период времени — не более 0,2 с, мак-
симум 0,5 с. Аппарат должен иметь кардиосин-
хронизатор, который включает регистрирующее
устройств в точно заданное время — в диасто-
лу (рис. 90). В некоторых случаях регистрацию
сигналов проводят в течение всего кардиоцик-
ла, а затем с помощью компьютерной програм-
мы осуществляют реконструкцию изображения
в нужную фазу. При частоте сердечных сокраще-
ний более 70 уд/мин для получения качествен-
ного изображения сердца требуется введение
0-блокаторов. Они снижают частоту сердечных
сокращений, обеспечивая таким образом более
стабильную работу тандема кардиосинхрониза-
тор — компьютерный томограф. Однако, к со-
жалению, продолжительность исследования при
этом увеличивается до 40—50 мин.
Новейшее поколение компьютерных томогра-
фов, в которых использована двухисточниковая
технология (компания «Siemens»), позволяет полу-
чить изображения сердца за очень короткий период
времени — всего за 0,083 с. Это позволяет при на-
личии тахикардии отказаться от введения больному
Рис. 91. КТ сердца (сагиттальная ре-
конструкция).
Л Ж — левый желудочек; ПЖ — правый
желудочек; А — аорта; ЛА — легочная
артерия.
Рис. 92. КТ сердца (трехмерная реконструкция). Хорошо видны коронарные артерии.
В правой части рисунка отображены коронарные артерии с разметкой суженной части для последующего стен-
тирования. Внизу таблица с параметрами стеноза коронарных артерий.
227
Рис. 93. АТ грудной к летки с уси лением (сагит- Рис. 94. КТ сердца (сагиттальная реконструкция
тал иная реконструкция) Видна аорта на уровне клапанов сердца). Видны клапаны сердца.
Рис. 95. КТ-коронарограмма Видна коронарная артерия, содержащая плотные включения — атероскле-
ротические бляшки.
В правой час in представлена компьютерная обработка с гено тированного участка артерии с указанием степени
стено та.
228
Рис. 96. Перфузионная томограмма сердца
Красным цветы обошачена кровь в левом же-
лудочке и aopic, зеленым — миокард, синим —
)i hi кард
Рис. 97. MP-ангиокардиограмма с уси-
лением.
Р-блокаторов и уменьшить продолжительность процедуры. Исследование выполняют
при болюсном усилении одним из неионных рентгеноконтрастных препаратов. Из по-
лученной серии срезов производят реконструкцию изображений в трех плоскостях —
аксиальной, коронарной и сагиттальной (рис. 91). При необходимости получают трех-
мерное изображение сердца. Одновременно с сердцем удается визуализировать ко-
ронарные сосуды, а при использовании специальной программы определить степень
сужения их просвета (рис. 92). Это исследование позволяет получать качественное
изображение аорты (рис. 93), ее клапанов (рис. 94), коронарных сосудов (компью-
терная коронарография), определяя при этом с помощью встроенных компьютерных
программ степень их стеноза (рис. 5). Для оценки кровоснабжения миокарда выпол-
няют перфузионную компьютерную томографию (рис. 96).
Контрастное рентгенологическое исследование артериальных сосудов —
артериографию — для диагностики поражений сосудов в настоящее время вы-
полняют редко. На ее место пришла КТ-ангиография, которая дает аналогичные
результаты, но ее проводят без инвазивных вмешательств на сосудах. Основное
назначение ангиографии — определить характер поражения сосуда при плани-
ровании ренттгеноэндоваскулярных оперативных вмешательств. С целью диа-
гностики заболеваний вен выполняют флебографию (подробнее см. часть II,
1.9, 1.10).
Новые перспективы в изучении морфологии сердца открыла магнитно-резонанс-
ная томография, особенно выполняемая на высокопольных аппаратах. Для исследо-
вания сердца используют специальные многоканальные кардиологические катушки.
Сбор информации осуществляют с помощью кардиосинхронизатора в строго задан-
ные периоды сердечного цикла при задержке дыхания. Используют различные ре-
жимы томографии — Tl, Т2 (в том числе с ультракороткими и TR), FLASH, STIR
(методика с подавлением сигнала от жировой ткани). Итоговые изображения получа-
229
Рис. 98. Серия стоп-кадров видеоряда, полученного при магнитно-резонансной томографии сердца.
ют в трех плоскостях — фронтальной, сагиттальной и аксиальной, а также с исполь-
зованием трехмерной графики.
Достоинством этого исследования является и то обстоятельство, что движу-
щаяся кровь обладает свойством генерировать яркий сигнал, поэтому на нативных
магнитно-резонансных томограммах, т. е. полученных без дополнительного введе-
ния контрастных препаратов, можно получить достаточно четкие изображения со-
судистой системы. Однако для более наглядной визуализации сосудов необходимо
болюсное введение парамагнетиков (омнискан, магневист) (рис. 97). Такое усиление
эффективно также при оценке перфузии миокарда, что полезно при выявлении кар-
Рис. 99. МРТ сердца в режиме «яркая кровь».
ЛЖ — левый желудочек; ЛП — левое предсердие.
Рис. 100. МРТ сердца в режиме «темная кровь».
Л Ж — левый желудочек; ЛП — левое предсердие.
230
дном иосклероза, кардиомиопатии, миокардита. Используя специальные программы
сбора информации, можно получить на мониторе картину кровотока и пульсирую-
щего сердца в режиме реального времени (рис. 98). Визуализацию сердца и сосудов
осуществляют в двух режимах — «яркая кровь» и «темная кровь». При использова-
нии режима «яркая кровь» содержащие кровь сосуды и камеры сердца обусловливают
яркий сигнал (рис. 99), а при выполнении исследования в режиме «темная кровь» эти
же полости будут темными (рис. 100).
Необходимо отметить, что магнитно-резонансная томография относится к весьма
затратным методам. К тому же она не вполне комфортна для больного. Простран-
ственное разрешение ее уступает таковому компьютерной томографии. Однако пре-
имуществом магнитно-резонансного исследования сосудов является то обстоятель-
ство, что его можно проводить без использования йодсодержащих контрастных пре-
паратов, обязательных при выполнении компьютерной томографии (рис. 101). В связи
с этим применение данного метода в кардиологии и ангиологии должно быть весьма
тщательно обосновано, взвешены все его достоинства и недостатки.
Ультразвуковое исследование в настоящее время является одним из основных
инструментов лучевой диагностики заболеваний сердца и сосудов. В кардиоло-
гии применяют несколько ультразвуковых методик: одномерную эхокардиогра-
фию (М-метод), двухмерную эхокардиографию (сонография, или В-метод); одно-
мерную допплерографию (одномерный допплер), цветовое допплеровское карти-
рование. Эффективным методом изучения работы сердца является комбинация
этих методов в виде дуплекса — сочетания сонографии с одномерным допплером
или цветовым допплеровским картированием и триплекса — сочетания трех спо-
собов в одном исследовании. Общая характеристика всех этих методов ультра-
звукового исследования дана в части II учебника.
Одномерная эхокардиограмма (М-режим) имеет вид группы кривых, каждая из
которых соответствует определенной структуре сердца: стенке желудочка и пред-
сердия, межпредсердной и межжелудочковой перегородке, клапанам, перикарду
Рис. 101. MP-ангиограмма нижних
конечностей с усилением. Видны бе-
дренная артерия и отходящие от нее
ветви.
1 fVSd 0.75 cm
IVSc 1.04 cm
LVIDd 4.49 cm
LVIDs 2.48 cm
LVPWd 0.81 cm
LVPW« 1.6/ cm
EDVfTeich) 92.15 ml
FSVfTeich) 21.82 ml
EFfTeich) 7632 S
SVfTeich) 7033 ml
4FS 44Л7 *
[ст]
66.67 ММ/С
2 Time 743.53 mi
HR 80.70 BPM
COfTetch) 5.68 l/min
ClfTeich)
-I-d 9.85 cm
RVIOd 0.00 cmj
МП
Рис. 102. Одномерная ЭхоКГ (М-режим).
В верхней части сектор с осью регистрации, в центре М-кривые:
МП — межжелудочковая перегородка, ЗСЛЖ — задняя стенка
левого желудочка, в левой части таблица с параметрами кро-
вотока.
231
Рис. 103. Сонограмма сердца (В-режим).
ЛЖ — левый желудочек; ПЖ — правый желудочек;
ЛП — левое предсердие; ПП — правое предсердие.
Рис. 104. Сонограм ма сердца Виден аортальный
клапан (указано стрелкой).
и т. д. (рис. 102). Амплитуда кривой на
эхокардиограмме указывает на размах си-
столических движений регистрируемой
анатомической структуры. Параллельно
с визуализацией пульсаторных движений
стенок сердца компьютер рассчитывает
требуемые параметры кровотока.
Двухмерная эхокардиограмма (В-ре-
жим) показывает поперечный срез ка-
мер сердца по длинной и короткой осям
(рис. 103). При визуализации этого среза
на дисплее можно составить представле-
ние о сократительной функции желудоч-
ков. С помощью этого метода можно до-
статочно четко визуализировать клапаны
сердца (рис. 104) и определить градиент
давления по обе его стороны.
Дуплексная эхокардиограмма позво-
ляет оценить состояние кровотока, вы-
явить его нарушения в виде завихрений
или регургитаций, а также установить
параметры кровотока. При этом при-
меняют сочетание сонографии с одно-
мерным допплером (рис. 105) или цве-
товым допплеровским картированием.
Специальная компьютерная программа,
встроенная в ультразвуковую установку,
позволяет проанализировать параметры
конечного систолического и конечного
диастолического объемов левого желу-
дочка и предсердий, размер поверхности
правого желудочка, величину фракции
выброса желудочков, фракции опорож-
нения предсердий, систолического и минутного объемов, толщину стенок миокарда.
Весьма ценное качество метода — возможность определить показатели регионар-
ной сократимости стенки левого желудочка, что чрезвычайно важно в диагностике
ишемической болезни сердца и других поражений сердечной мышцы.
Ультразвуковое исследование сосудов проводят двумя методами — в виде со-
нографии и ее сочетания с одномерным допплером или цветовым допплеровским
картированием (дуплексное исследование). Сонография сосудов позволяет визуали-
зировать его просвет, оценить состояние сосудистых стенок и, что особенно важно,
выявить внутрипросветные атероматозные бляшки (рис. 106). Добавление к соно-
графии цветового допплеровского картирования дает возможность оценить характер
кровотока в нем (линейный или турбулентный; (рис. 107), а добавление к программе
исследования еще и одномерного допплера (триплексное исследование; рис. 108) по-
зволяет оценить характер и параметры кровотока.
Радионуклидное исследование сердца является важной составляющей обследо-
вания больных в кардиологической клинике. Принципиальной основой этого ис-
следования послужил синтез РФП, способных накапливаться в кардиомиоцитах,
что отражает состояние перфузии и уровень метаболизма в сердечной мышце.
232
Рис. 105. Дуплексная ЭхоКГ.
В верхней части рисунка cohoi рамма (В-режим), в нижней — одномерный допплер.
В качестве РФП для перфузионной сцинтиграфии используют две группы пре-
паратов, способных накапливаться в сердечной мышце. Первая, наиболее распро-
страненная, группа включает РФП, меченные радиоактивными нуклидами — |99Т1,
-()|Т1 и "П1Тс. Таллий является биологическим аналогом калия, поэтому избирательно
Рис. 106. Сонограмма сосуда (В-режим) В про-
свете сосуда гетерогенная атероматозная
бляшка с изъязвлением (указано длинной стрел-
кой) и обызвествлением (указано короткой
стречкой).
Рис. 107. Дуплексное исследование сосуда (соногра-
фия + цветовое допплеровское картирование) Сте-
ноз сосуда со значительно измененным турбулентным
кровотоком.
233
Рис. 108. Триплексное исследование сосуда.
В верхней части рисунка виден дуплекс: сонограмма (В-режим) и цветовое доппле-
ровское картирование кровотока, в нижней части — одномерный допплер.
накапливается в сердечной мышце. В качестве РФП применяют соединения таллия —
,99Т1-цитрат и 20,Т1-цитрат. Радиоактивный технеций используют в виде таких РФП,
как 99тТс-МИБИ (метилизобутилизонитрил), 99тТс-технетрил, 99mTc-MYOVIE. Иссле-
дования проводят на эмиссионной гамма-камере, т. е. выполняют ОФЭКТ. Обязатель-
ным компонентом такой камеры является кардиосинхронизатор, который позволяет
управлять регистрацией гамма-квантов в точно заданное время кардиоцикла, обычно
в конце диастолы.
Для повышения эффективности выявления ишемии миокарда, особенно той ее
формы, которая потенциально обратима (гибернированный, или «спящий», миокард)
пользованием мультимодальной ме-
Рис. 109. Перфузионные эмиссионные томограммы сердца
(ОФЭКТ), выполненные с '^Tl-цитратом.
Верхний ряд — сгресс-сцинтиграммы: дефект накопления РФП
в стенке левого желудочка, нижний ряд — сцинтиграммы, зареги-
стрированные в состоянии покоя: восстановление поглощения РФП
тодики (ОФЭКТ/КТ, фронтальная
реконструкция). Накопление РФП в
стенке левого жезудочка.
в зоне ишемии.
234
и может быть устранена при реперфузии, сцинтиграфию выполняют на фоне дози-
рованной физической нагрузки на специальном велоэргометре. Исследования прово-
дят в два этапа — на пике максимального напряжения сердечной мышцы (стресс-
сцинтиграмма) и в состоянии покоя. Признаком нарушения перфузии миокарда на
сцинтиграммах является наличие ограниченного дефекта накопления РФП. Если ме-
таболические нарушения в миокарде не слишком значительны, на сцинтиграммах,
выполненных в состоянии покоя, видно скопление РФП (рис. 109).
Позитронная эмиссионная томография {ПЭТ) дает возможность оценить ме-
таболические процессы в миокарде путем определения интенсивности включения
в него меченой глюкозы и/или жирных кислот. Для клинической оценки метаболизма
миокарда используют ПЭТ с 18Г-фтордезоксиглюкозой (ФДГ) или мечеными жирны-
ми кислотами. ФДГ включается в зоны гибернированного миокарда и таким образом
показывает, что миокард еще жив и при адекватном коронарном кровотоке (реперфу-
зии) его жизнедеятельность может восстановиться. В современных кардиологических
клиниках радионуклидное исследование сердца выполняют в форматах гибридных
изображений — ОФЭКТ/КТ или ПЭТ/КТ (рис. 110). Важно подчеркнуть, что исполь-
зование компьютерного томографа совместно с гамма-камерой позволяет не только
получить «спаянное» изображение — радионуклидное и рентгеновское, но и повы-
сить точность радиоиндикации в целом, поскольку томограф корригирует сбор радио-
нуклидной информации в гамма-камере.
Основные закономерности научной работы (отрывки)
Правило 20/80:20 % всех людей выпивают 80 % пива.
Такое же соотношение концентрации усилий наблюдается во всех областях че-
ловеческой деятельности, в том числе в науке.
Лучшие эксперты сопротивляются нововведениям, потому что хотят остаться
экспертами, и в 75 % случаев они оказываются правы.
Любой работник двумя годами моложе вас неопытен; любой работник пятью
годами старше вас — отсталый старик.
(Физики продолжают шутить. — М.: Мир, 1968)
3.2. Лучевая картина заболеваний сердца
Справка
«Статистика — вещь упрямая, и она продолжает констатировать, что на сегод-
няшний день от сердечно-сосудистых заболеваний страдает 22 млн россиян, в мире
же только в 2005 г. по этой причине умерли 17,5 млн человек. Самое печальное, что
сердечники «молодеют» и летальность в России от этих заболеваний, несмотря на не-
которое улучшение демографических показателей, продолжает расти. В 2006 г. в об-
щей структуре смертности она составила 56,9 %».
{Медицинский вестник.
http://medvestnik. ги/2/44/20971/view, html)
235
3.2.1. Ишемическая болезнь сердца. Инфаркт миокарда
Ишемическая болезнь сердца обусловлена нарушением коронарного кровото-
ка и постепенным снижением сократимости миокарда в зонах ишемии. Нарушения
сократительной функции миокарда могут быть выявлены с помощью различных ме-
тодов ультразвуковой диагностики. Самый простой и доступный из них — эхокар-
диография. При этом определяют неравномерность сокращений различных участков
стенки левого желудочка. В зоне ишемии обычно наблюдается снижение амплитуды
движений стенки желудочка во время систолы. Уменьшены толщина межжелудоч-
ковой перегородки и систолическое утолщение миокарда. Фракция выброса левого
желудочка (а в дальнейшем и правого) уменьшена при усилении сокращений левого
желудочка. Локальные нарушения сократимости наблюдают в тот период, когда еще
нет выраженных признаков недостаточности кровообращения.
Ценные сведения о кровотоке в сердечной мышце позволяют получить исследо-
вания перфузии сердечной мышцы. С этой целью используют сцинтиграфию и ком-
пьютерную томографию. С их помощью может быть получена не только качествен-
ная, но и, что особенно важно, количественная характеристика глубины поражения
сердечной мышцы. Особенно эффективны эти методы при выполнении нагрузочных
тестов, в частности велоэргометрической пробы.
Окончательное заключение о состоянии коронарного кровотока делают на ос-
новании результатов компьютерной коронорографии (см. рис. 92). По полученным
изображениям можно определить заполненные контрастным веществом венечные
артерии с их ветвями 1—3-го порядка, установить локализацию и характер пато-
логических изменений: сужение и извилистость сосудов, неровность их контуров,
окклюзию при тромбозе, наличие краевых дефектов в местах нахождения атеро-
склеротических бляшек, состояние коллатералей. При необходимости выполнить
внутрисосудистое оперативное вмешательство производят коронарографию на ан-
гиографической установке (рис. 111). Основное назначение такого исследования
— определение необходимости и выработка тактики проведения эндоваскулярных
вмешательств — ангиопластики, стентирования, протезирования.
Наиболее часто наблюдаемое кли-
Рис. 111. Коронарограмма, выполненная по методике
дигита чьной субтракционной ангиографии. Много-
численные сужения и извитость коронарных арте-
рий коронароск чероз
ническое проявление ишемии мио-
карда, как известно, — постоянные
или рецидивирующие боли в области
сердца. Однако схожие боли могут
возникать при миокардиопатиях, сте-
нозе аортального устья, сухом пери-
кардите, заболеваниях легких и диа-
фрагмы, расстройствах двигательной
функции пищевода и нейроциркуля-
торных нарушениях.
Острый инфаркт миокарда
распознают на основании клиниче-
ской картины, результатов электро-
кардиографии, определения кар-
диоспецифических энзимов и кон-
центрации миоглобина в сыворотке
крови. Однако в сомнительных слу-
чаях, а также для уточнения лока-
лизации и объема поражения при
236
инфаркте, состояния легочного кровообращения используют лучевые методы. Уже
в реанимационном отделении можно произвести рентгенографию органов грудной
полости. Сразу после развития инфаркта на снимках отмечают увеличение тени
сердца, венозное полнокровие легких, особенно в верхних долях, вследствие сни-
жения насосной функции сердца. При ухудшении состояния больного полнокровие
переходит в интерстициальный отек или смешанный интерстициально-альвеоляр-
ный отек легких. По мере улучшения состояния больного исчезают явления отека
и полнокровия легких. В первые 2 нед после инфаркта размеры сердца на повтор-
ных рентгенограммах уменьшаются приблизительно на ’/4, причем у молодых лю-
дей это происходит медленнее, чем у лиц пожилого возраста.
Ультразвуковое исследование также может быть выполнено у постели боль-
ного. В первые же часы заболевания удается выявить зоны общего или локального
нарушения сократимости левого желудочка, отметить его расширение. Особенно
характерно появление участка гипокинезии в зоне нарушения кровоснабжения при
гиперкинезии интактных соседних участков. Важны повторные ультразвуковые
исследования, чтобы отличить свежий инфаркт от рубцовых изменений. Соногра-
фия позволяет распознать такие осложнения инфаркта, как разрыв папиллярных
мышц с нарушением функции митрального клапана и разрыв межжелудочковой
перегородки.
Рис. 112. КТ-коронарограмма, выполненная с компьютер-
ным модулем вычисления КИ. Кальцификация коронарной
артерии.
В нижней часги рисунка размещена таблица с пока1агеля-
ми КИ.
Рис. 113. Визуапсзация сердца с использова-
нием мультимодальной методики (ОФЭКТ/
КТ)
На КТ-коронарограмме видны обширные обыз-
вествления коронарных артерий (КИ = 1900),
однако на перфузионной сцинтиграмме опреде-
ляется удовлетворительная оксигенация левого
желудочка. Это свидетельствует о том, что не
всякое сужение коронарных сосудов обязательно
приводит к ишемии сердечной мышцы.
237
Компьютерные томографы последнего поколения имеют встроенное программ-
ное оснащение, позволяющее автоматически, с привлечением системы CAD,
провести дифференциальную диагностику трех заболеваний, которые наиболее
часто вызывают синдром острой загрудинной боли: инфаркта миокарда, тромбо-
за легочной артерии и расслоения стенки аневризмы аорты. В связи с этим ком-
пьютерная томография должна быть выполнена в максимально короткие сроки с
момента возникновения болевого синдрома.
Лучевые методы необходимы для распознавания постинфарктной аневризмы.
При ультразвуковом сканировании и компьютерной томографии выявляют истонче-
ние стенки желудочка в области аневризмы, парадоксальную пульсацию этого участ-
ка стенки, деформацию полости желудочка и уменьшение фракции выброса. Доппле-
рография позволяет обнаружить вихревые движения крови в аневризме и снижение
скорости кровотока в области верхушки желудочка. Как на сонограммах, так и на ком-
пьютерных томограммах могут быть обнаружены внутрисердечные тромбы.
В последние годы большое распространение получил скрининг на кальций в ко-
ронарных сосудах. Принято считать, что «кальциевый скрининг» позволяет выявить
группу риска развития атеросклероза и инфаркта миокарда. Скрининг проводят на
компьютерном томографе, оснащенном специализированной программой. На компью-
терных коронарограммах автоматически определяется участок поражения (рис. 112).
В нем компьютер вычисляет кальциевый индекс (КИ), или индекс Агатстона.
Коронарный кальциноз определяют как участок сосуда плотностью выше
130 HU. КИ рассчитывают как произведение площади кальцинированного пораже-
ния на фактор плотности. При КИ ниже 10 ед. вероятность развития атеросклероза
коронарных артерий составляет не более 10 %, при КИ от 11 до 100 ед. возможность
сужения коронарных артерий наполовину своего первоначального просвета равна
уже 20 %, при КИ в пределах от 101 до 400 ед. — 75 %. При высоком КИ, более
400 ед., вероятность атеросклеротического поражения коронарных артерий состав-
ляет 90 %. Однако результаты многочисленных наблюдений свидетельствуют, что
у пациентов даже со значительной кальцификацией коронарных сосудов кровоснаб-
жение миокарда в течение длительного периода времени может оставаться нормаль-
ным (рис. 113).
3.2.2. Пороки развития митрального клапана
Лучевая диагностика пороков развития митрального клапана (клапан предсердно-
желудочковый левый) сердца строится в основном на результатах ультразвуко-
вых и рентгенологических исследований. При недостаточности митрального
клапана не происходит полного смыкания его створок во время систолы, что
ведет к забрасыванию крови из левого желудочка в левое предсердие, в результа-
те чего оно переполняется кровью и давление в нем повышается. Это отражается
на легочных венах, которые впадают в левое предсердие, — развивается веноз-
ное полнокровие легких. Повышение давления в малом круге кровообращения
передается на правый желудочек, перегрузка которого приводит к гипертрофии
миокарда. Левый желудочек также расширяется, поскольку при каждой диастоле
он принимает увеличенный объем крови.
Рентгенологическая картина недостаточности митрального клапана складыва-
ется из изменений самого сердца и легочного рисунка. Сердце приобретает ми-
тральную форму (рис. 114). Это означает, что талия его сглаживается, а правый
сердечно-сосудистый угол располагается выше обычного уровня. Вторая и тре-
тья дуги левого контура сердечной тени выступают в легочное поле вследствие
238
расширения легочного конуса и ствола легочной артерии. Четвертая дуга этого
контура удлиняется и приближается к срединно-ключичной линии.
При выраженной недостаточности клапана определяется расширение легочных
вен как проявление венозного полнокровия легких. Рентгенологическими при-
знаками венозного застоя в легких являются усиление легочного рисунка, преи-
мущественно в верхних отделах (цефализация, или перераспределение рисунка
в пользу верхних долей), потеря его структурной четкости, расширение корней
легких. При прогрессировании венозного застоя происходит скопление жидко-
сти в междольковых пространствах (так называемые септальные линии, или
линии Керли) и в полости плевры.
Ценность ультразвукового исследования определяется тем, что морфологическая
картина дополняется данными о внутрисердечной гемодинамике. Выявляют расши-
рение левого предсердия и левого желудочка. Амплитуда открытия митрального кла-
пана увеличена, над его створками регистрируют вихревые движения крови. Стенка
левого желудочка утолщена, его сокращения усилены, причем в систолу определяется
обратный (регургитационный) ток крови в левое предсердие (рис. 115).
При сужении митрального отверстия затруднен ток крови из левого предсер-
дия в левый желудочек. Предсердие расширяется. Кровь, остающаяся в нем при каж-
дой систоле, препятствует опорожнению легочных вен — возникает венозный застой
в легких. При умеренном повышении давления в малом круге кровообращения проис-
ходит лишь увеличение калибра легочных вен, расширение ствола и основных ветвей
легочной артерии, однако если давление достигает 40—60 мм рт. ст., возникает спазм
легочных артериол и мелких ветвей легочной артерии. Это ведет к перегрузке правого
желудочка. Он должен преодолеть два барьера: первый — на уровне стеноза митраль-
ного клапана, второй — на уровне спазмированных артериол.
При рентгенографическом исследовании в случае стеноза митрального отвер-
стия также наблюдается митральная конфигурация сердца, но она отличается от та-
ковой при недостаточности митрального клапана. Во-первых, талия сердца не только
сглажена, но даже выбухает за счет легочного конуса, ствола легочной артерии и ушка
левого предсердия. Во-вторых, четвертая дуга левого контура сердца не удлинена, так
Рис. 115. Дуплексное УЗИ сердца (сонография + цвето-
вое допплеровское картирование). Регургитация крови во
время систолы из левого желудочка в левое предсердие —
признак недостаточности митрального клапана.
Рис. 114. Рентгенограмма грудной клетки.
Митральная конфигурация сердца.
239
как левый желудочек не увеличен, а, наоборот, содержит меньше крови, чем в норме.
Корни легких расширены за счет ветвей легочной артерии. Следствием лимфоста-
за и отека междольковых перегородок является образование узких тонких полосок
в нижненаружных отделах легочных полей — уже упоминавшиеся линии Керли. При
длительной артериальной гипертензии, развивающейся при стенозе митрального от-
верстия, может возникнуть очаговый диссеминированный процесс в легких — ге-
мосидероз, патолого-анатомической основной которого являются неспецифические
гранулемы, образующиеся вокруг скоплений гемосидерина — продукта распада эри-
троцитов в месте микрокровоизлияний в легкие при артериальной гипертензии.
Наиболее показательна ультразвуковая картина стеноза митрального отверстия
(рис. 116). Левое предсердие расширено. Створки митрального клапана утолщены,
их изображение на сонограммах может быть слоистым. Скорость диастолического
прикрытия створок митрального клапана снижена, причем задняя створка начина-
ет двигаться в одном направлении с передней (в норме — наоборот). При доппле-
рографии контрольный объем располагают прежде всего над митральным клапа-
ном. Кривая допплерограммы уплощена, при значительно выраженном стенозе ток
крови имеет турбулентный характер. Сонография имеет большое значение в опре-
делении показаний к хирургическому лечению стеноза митрального отверстия.
Диаметр отверстия митрального клапана 1,5 см является тревожным сигналом,
свидетельствующим о неблагоприятном течении заболевания, а диаметр отверстия
0,7 см — абсолютное показание к выполнению митральной комиссуротомии.
Как при рентгенологическом исследовании, так и при сонографии могут быть об-
наружены отложения извести в митральном кольце. На сонограммах они обуслов-
ливают сильные эхосигналы, на рентгенограммах — глыбчатые тени неправильной
формы, нередко группирующиеся в кольцо неравномерной ширины.
Отдельно каждый из митральных пороков встречается нечасто. Обычно наблюда-
ется сочетанное поражение с формированием недостаточности митрального клапана
и одновременно стеноза отверстия. Подобные сочетанные пороки характеризуются
симптомами, свойственными для каждого из них. Своеобразным патологическим со-
стоянием митрального клапана является его пролабирование, т. е. провисание одной
его створки или обеих створок в полость левого предсердия в момент сокращения
левого желудочка. Это состояние распознают при ультразвуковом исследовании.
3.2.3. Пороки развития аортального клапана
При недостаточности аортального клапана (клапан аорты) его створки не
обеспечивают герметичности левого желудочка: в диастолу часть крови из аорты воз-
вращается в его полость, в результате чего возникает диастолическая перегрузка лево-
го желудочка. На ранних этапах формирования порока компенсация осуществляется
благодаря увеличению ударного объема. Увеличенный выброс крови приводит к рас-
ширению аорты, преимущественно в ее восходящей части, — развивается гипертро-
фия миокарда левого желудочка.
При рентгенологическом исследовании выявляют аортальную форму сердца
(рис. 117). Талия сердца в результате удлинения и выпуклости дуги левого желу-
дочка заметно углублена, подчеркнута. При сонографии сразу бросаются в глаза
глубокие и быстрые сокращения левого желудочка и столь же размашистая пуль-
сация восходящей части аорты. Полость левого желудочка расширена, диаметр
надклапанного отдела аорты увеличен. Важны и дополнительные данные: ги-
пертрофия миокарда левого желудочка и мелкоамплитудные колебания передней
створки митрального клапана от возвратной волны крови.
240
Рис. 116. С'онограмма митрального клапана. Стеноз
митразьного отверстия.
Рис. 117. Рентгенограмма грудной клетки.
Аортальная конфигурация сердца — аортать-
ный порок сердца.
При другом аортальном пороке — стенозе устья аорты — левый желудочек не опо-
рожняется полностью в фазу систолы. Остаток крови вместе с притекающей из левого
предсердия кровью создают дополнительный объем, в результате чего полость левого же-
лудочка расширяется, поэтому на рентгенофаммах сердце имеет аортальную форму. Ду-
га левого желудочка закруглена и смещена влево. Параллельно расширяется восходящая
часть аорты, поскольку в нее через суженное отверстие устремляется сильная струя крови.
На сонограммах хорошо видны увеличение размеров камеры левого желудочка
и утолщение миокарда, отчетливо выявляются уплотненные створки аортального кла-
пана и уменьшенное их расхождение в фазу систолы. Одновременно отмечается выра-
женный турбулентный характер тока крови на уровне аортального клапана и в надкла-
панном пространстве. При аортальных пороках, особенно при стенозе устья аорты,
возможны отложения извести в области фиброзного кольца и створок клапана.
Их обнаруживают как при рентгенологическом исследовании — на рентгенограммах,
томограммах, компьютерных томограммах, так и при сонографии.
Сочетание стеноза устья аорты и недостаточности аортального клапана как
при рентгенологическом, так и при ультразвуковом исследовании проявляется комби-
нацией признаков каждого из пороков. Следует отметить, что аортальная конфигура-
ция сердца на рентгенограммах наблюдается не только при аортальных пороках, но
и при таких заболеваниях, как гипертоническая болезнь и атеросклероз аорты.
3.2.4. Врожденные пороки
В руководствах по внутренним болезням и хирургии содержится описание много-
численных аномалий развития сердца и крупных сосудов (врожденные пороки). В их
распознавании важную, а иногда и решающую роль играют лучевые методы. Уже при
обычном рентгенологическом исследовании устанавливают положение, величину
и форму сердца, аорты, легочной артерии, верхней полой вены. Так, при аномальном
венозном дренаже легких на фоне нижних отделов правого легкого вырисовывается
крупная вена, которая не направляется в левое предсердие, а в виде изогнутого ствола
следует к диафрагме (симптом «ятагана») и далее в нижнюю полую вену. Отчетливо
регистрируются такие аномалии, как обратное расположение внутренних органов,
декстрокардия, недоразвитие левой ветви легочной артерии и др.
Особое значение имеет оценка кровенаполнения легких. При таких пороках, как
открытый артериальный (боталлов) проток, аортопульмональное окно, дефект
241
межпредсердной или межжелудочковой перегородки, комплекс Эйзенменгера, на-
блюдается переток крови в малый круг кровообращения (левоправый шунт), поскольку
кровяное давление в левом желудочке и аорте выше, чем в системе легочной артерии.
Следовательно, при анализе рентгенограммы в глаза сразу же бросается артериальное
полнокровие легких и, наоборот, при пороках, при которых нарушено поступление кро-
ви в малый круг кровообращения: тетрада и триада Фалло, стеноз легочной артерии,
аномалия Эбштейна, отмечается снижение васкуляризации легких. Допплерография
с цветовым картированием дает возможность проводить прямую регистрацию движе-
ния крови и объемной скорости кровотока в камерах сердца и крупных сосудах.
В заключение добавим, что лучевые исследования важны как для контроля за тече-
нием послеоперационного периода, так и для оценки отдаленных результатов лечения.
3.2.5. Перикардиты
На ранних стадиях развития сухого перикардита при лучевых исследованиях его
симптомы не обнаруживают. Однако по мере утолщения и уплотнения листков пе-
рикарда его изображение появляется на сонограммах и компьютерных томограммах.
Значительные перикардиальные сращения обусловливают деформацию тени сердца
на рентгенограммах. Особенно четко вырисовываются отложения извести в перикар-
диальных швартах. Иногда на рентгенограммах сердце словно заключено в известко-
вую скорлупу («панцирное» сердце).
Скопление жидкости в перикарде уверенно распознают с помощью сонографии.
Основным признаком является наличие эхонегативной зоны между задней стенкой
левого желудочка и перикардом, а при большем объеме жидкости — ив области пе-
редней стенки правого желудочка и позади левого предсердия. Амплитуда движений
перикарда, естественно, значительно снижается.
Столь же уверенно диагностируют сердечный выпот при компьютерной томогра-
фии. По ее результатам до некоторой степени можно судить и о характере выпота, так
как примесь крови увеличивает поглощение рентгеновского излучения.
Скопление жидкости в полости перикарда ведет к увеличению тени сердца на
рентгенограмме. Тень органа имеет треугольную форму, отсутствует изображение
дуг сердца. При необходимости дренирования перикардиальной полости его прово-
дят под ультразвуковым контролем.
Законы Финэйгла
Первый закон. Если эксперимент удался, что-то здесь не так...
Второй закон. Вне зависимости от ожидаемого результата всегда найдутся же-
лающие:
• неправильно истолковать его;
• фальсифицировать его;
• верить, что он подтверждает их собственную любимую теорию.
Третий закон. В любом наборе исходных данных самая надежная величина, не
требующая никакой проверки, является ошибочной.
Четвертый закон. Если уж работа проваливается, то всякая попытка ее спасти
только ухудшит дело.
Закон большого ляпа. Самый очевидный и не нуждающийся в проверке резуль-
тат всегда ошибочен.
Следствие 1. Никто из тех, к кому вы обратитесь за помощью, этого не заметит.
Следствие2. Любой непрошенный советчик заметит это мгновенно.
(Химия и жизнь. — 1988. — № 4;
http://bdju.Hvejournal.com/24640.html)
242
3.3. Лучевая ангиология
Лучевая ангиология сформировалась в обширную дисциплину, развивающуюся
на стыке медицинской радиологии и хирургии. Успехи этой дисциплины обу-
словлены четырьмя факторами: лучевому исследованию доступны все артерии,
вены и венозные синусы, лимфатические пути; для изучения сосудистой систе-
мы могут быть использованы все лучевые методы: рентгенологический, радио-
нуклидный, магнитно-резонансный, ультразвуковой, а это создает возможность
сопоставления полученных с их помощью данных, при котором они взаимно до-
полняют друг друга; лучевые методы обеспечивают сопряженное исследование
морфологии сосудов и кровотока в них; под контролем лучевых методов могут
быть осуществлены различные лечебные манипуляции на сосудах (рентгеноэн-
доваскулярные вмешательства). Они представляют собой альтернативу оператив-
ным вмешательствам при ряде патологических состояний сосудов.
3.3.1. Грудная часть аорты
На рентгенограммах грудной клетки хорошо выделяется тень восходящей части
аорты, ее дуги и начало нисходящей части. На цифровых рентгенограммах чет-
ко прослеживается вся нисходящая часть аорты, вплоть до купола диафрагмы.
В надклапанном отделе ее калибр доходит до 4 см, а затем постепенно уменьша-
ется, составляя в нисходящей части в среднем 2,5 см. Длина восходящей части
варьирует от 8 до 11 см, а длина дуги аорты — от 5 до 6 см. Верхняя точка дуги
на рентгенограмме находится на 2—3 см ниже яремной вырезки грудины. Тень
аорты интенсивная, однородная, контуры ровные. Ультразвуковое исследование
дает возможность оценить толщину стенки аорты (в норме 0,2—0,3 см), скорость
и характер движения крови в ней.
Основным лучевым методом исследования аорты является компьютерная ан-
гиография (рис. 118). Она позволяет видеть не только аорту, но и отходящие от ее дуги
плечеголовной ствол, левую и правую общие сонные артерии, левую и правую под-
ключичные артерии, а также обе брахиоцефальные вены, обе полые вены, внутренние
яремные вены.
«Атеросклероз — это драма в двух актах, первый
из которых протекает в угрюмой тишине наших
тканей, при погашенных огнях; когда появляются
боль и другие симптомы — это уже второй акт».
Рене Лериш — выдающийся французский
хирург (1879—1955)
Атеросклеротическое поражение аорты в обычной клинической практике мож-
но предположить уже на основании результатов обзорного рентгенологического ис-
следования. Об атеросклерозе аорты свидетельствуют ее расширение и удлинение,
хорошо видимые на рентгенограмме грудной полости. Верхний полюс дуги аорты
располагается на уровне яремной вырезки грудины, а сама дуга значительно изогнута
влево. Удлиненная аорта образует изгибы, тоже отчетливо видимые на рентгенограм-
мах. Изгибы нисходящей части аорты могут сдавливать и оттеснять пищевод, что вы-
являют при его искусственном контрастировании. В стенках аорты нередко опреде-
ляют отложения извести. Однако ведущую роль в диагностике атеросклероза аорты
играет компьютерная томография, которая позволяет выявить кальцинацию стенки
243
Рис. 118. КТ-ангиография.
а — KT-aopioi рамма: выраженная деформация сосудов как следсзвис азеросклероза; б — основные вегви брюш-
ной аорлы (схема): I — брюшная aopia, 2 — печеночная артерия, 3 — правая почечная, 4 — верхняя брыжеечная,
5 — правая общая подвздошная, 6 — правая наружная подвздошная, 7 — правая подчревная, 8 — чревная, 9 —
левая желудочная. К) — селезеночная, 11 — левая почечная, 12 — риоланова дуга, 13 — нижняя брыжеечная
артерия, 14 — левая внутренняя семенная, 15 — нижняя надчревная, 16 — средняя крестцовая, 17 — под-
вздошная поясничная, 18 — левая наружная подвздошная, 19 — боковая крестовая, 20 — верхняя ягодичная,
21 —артерия, окружающая подвздошную косзь, глубокая, 22 — запирательная артерия, 23 — нижняя ягодичная,
24 — внузренняя половая, 25 — левая бедренная, 26 — левая глубокая артерия бедра.
Рис. 119. КТ грудной клетки Кальцификация аорты.
а — аксиальная проекция; б — саз ипальная проекция.
?44
сосуда и увидеть атеросклеротическое пора-
жение на снимках в аксиальной и фронталь-
ной проекциях (рис. 119). Трехмерное изо-
бражение позволяет оценить характерные
для атеросклероза расширение и искривле-
ние аорты (рис. 120).
Рентгенограмма является надежным
средством обнаружения аневризмы вос-
ходящей части аорты. Аневризма имеет
вид образования округлой, овальной или
неправильной формы, неотделимого от
аорты. Большое значение в диагностике
аневризмы аорты имеет сонография, одна-
ко основным методом ее выявления явля-
ется компьютерная томография, позволя-
ющая не только обнаружить аневризму, но
и достаточно точно определить ее размеры
(рис. 121).
Важнейшей задачей лучевой диагно-
Рис. 120. КТ грудной клетки (трехмерная ре-
конструкция). Аорта расширена, деформиро-
вана и извита — атеросклероз аорты.
стики является распознавание расслоения
аорты. Это заболевание возникает в ре-
зультате разрыва интимы сосуда, через ко-
торый кровь поступает из аорты в среднюю
оболочку, расслаивает ее и создает допол-
нительный канал в стенке сосуда. Решающую роль в диагностике этой патологии
играет компьютерная томография: с ее помощью устанавливают сам факт расслое-
ния сосудистой стенки, его уровень и протяженность (рис. 122). Заметим также, что
компьютерные томографы последнего поколения имеют встроенный программный
пакет для автоматизированной диагностики расслоения аорты.
Рис. 121. КТ-аортограммы Аневризма аорты (указано стрелкой).
а — коронарная реконструкция; б — трехмерная реконструкция.
245
Рис. 122. КТ-аорпюграммы. Расслоение аорты.
а — сагиттальная реконструкция: основное русло аорты сужено вследствие образования многочисленных поло-
стей (указано стрелками), которые в совокупности образуют параллельный канал для кровотока; б — трехмерная
реконструкция (вид сзади).
Современная классификация расслоения аорты (по Де Бейки) включает 3 его ти-
па: I — расслоение начинается в восходящей части аорты и распространяется на
нисходящую, II — расслоение начинается в восходящей части аорты и заканчи-
вается в зоне отхождения крупных сосудов, III — расслоение начинается у ме-
ста отхождения левой подключичной артерии и далее распространяется на всю
нисходящую аорту. Такая классификация заболевания исключительно важна для
определения его прогноза: расслоение восходящей части аорты в 95 % случаев
заканчивается смертью больного, если не произведено оперативное вмешатель-
ство; в то же время расслоение аорты, не захватывающее ее восходящую часть,
у 70 % больных протекает относительно благоприятно.
3.3.2. Брюшная часть аорты и артерии нижних конечностей
На обычных рентгенограммах изображение брюшной аорты и артерий конечно-
стей отсутствует. Они могут быть заметны лишь при отложении извести в их стенках,
поэтому основное значение в исследовании этой части сосудистой системы имеют
сонография и допплеровское картирование. Важные диагностические сведения полу-
чают при компьютерной и магнитно-резонансной томографии.
На сонограммах получают непосредственное изображение брюшной аорты и круп-
ных артерий. По ним можно судить о положении, форме и очертаниях аорты, толщине ее
стенок, величине просвета, наличии в нем атероматозных бляшек и тромбов, отслоении
246
интимы. На сонограммах четко видны
сужения и расширения сосуда. Большое
значение имеет сонография при обследо-
вании больных с аневризмой брюшной
аорты. С помощью этого метода легко
удается определить диаметр аневриз-
мы, который имеет решающее значение
в оценке прогноза. Так, аневризмы диа-
метром более 5 см являются показанием
к хирургическому лечению.
Решающую роль в оценке состоя-
ния брюшной аорты и подвздошно-бед-
ренных сегментов играет компьютер-
ная томография. Тень нормальной аор-
ты имеет вид постепенно суживающейся
книзу полосы, расположенной кпереди
от позвоночника и несколько влево от
срединной линии тела. На уровне от-
хождения почечных артерий имеется
физиологическое уменьшение просвета
аорты. Диаметр дистальной части аор-
ты у взрослого человека в среднем ра-
вен 1,7 см. От аорты отходит ряд ветвей
к органам брюшной полости. На уровне
нижнего края тела L(V аорта делится на
общие подвздошные артерии, которые
Рис. 123. КТ брюшной полости (трехмерная рекон-
струкция). Виден аортоподвздошный эндопротез.
в свою очередь разделяются на наружные и внутренние подвздошные артерии. Пер-
вые непосредственно переходят в бедренные артерии.
У здорового человека сама брюшная аорта и ее крупные ветви имеют четкие
и ровные контуры. Их калибр постепенно уменьшается в дистальном направлении.
Атеросклероз вначале вызывает выпрямление сосуда и его умеренное расширение,
но по мере увеличения его выраженности возникают извилистость пораженного со-
суда, неровность, волнистость его очертаний, неравномерность просвета, изъяны кон-
тура в местах расположения атеросклеротических бляшек (см. рис. 118, а).
При аортоартериите наиболее выражено сужение сосуда при его сравнительно
гладких контурах. Перед суженным участком отмечается расширение сосуда. Вслед-
ствие нарушения кровотока при окклюзионных поражениях образуется коллатераль-
ная сеть сосудов, которая также четко вырисовывается на компьютерных и магнитно-
резонансных ангиограммах.
Нарушения кровотока в артериях демонстративно определяются при доппле-
рографии с цветовым картированием. При обнаружении тромба в артерии рассматри-
вают вопрос о тромбэктомии с применением гидродинамического катетера и после-
дующей установкой стента. Компьютерную томографию широко применяют с целью
контроля за выполнением оперативных вмешательств на брюшной аорте (рис. 123).
Сонография и дуплексное ультразвуковое исследование позволяют оценить состоя-
ние стенки аорты, в частности выявить ее расслоение и наличие обызвествлений.
3.3.3. Вены нижних конечностей
Варикозное расширение, флеботромбоз и посттромботическая болезнь — ча-
сто наблюдающиеся поражения вен нижних конечностей, ведущие к развитию хрони-
247
ческой венозной недостаточности. Они таят в себе опасность переноса тромботиче-
ских масс в сосуды легких с развитием их тромбоэмболии и инфаркта легкого.
В обследовании лиц с венозной недостаточностью конечностей ведущую роль
играют импедансная плетизмография и флебография. Эти исследования необходимы
не только для диагностики, но в еще большей степени для уточнения локализации,
протяженности, вида и степени выраженности поражения, включая оценку состояния
клапанного аппарата вен.
При хронической венозной недостаточности необходимо исследовать венозную
систему обеих конечностей, так как тромбоз вен одной из них может протекать бес-
симптомно. Приоритет принадлежит ультразвуковому исследованию в связи с его до-
ступностью и высокой диагностической ценностью, но в ряде случаев он не позволя-
ет различить острый и хронический тромбоз вен. Рентгеновская флебография — чув-
ствительный и высокоспецифичный метод диагностики венозной недостаточности,
но она противопоказана при остром тромбофлебите, почечной недостаточности и вы-
сокой чувствительности к йодистым препаратам.
Рентгеновскую флебографию рекомендуют выполнять в разных положениях
больного — горизонтальном и вертикальном. При вертикальной функционально-
динамической флебографии первый снимок делают после заполнения вен голени
контрастным препаратом, второй — после сокращения мышц конечности (для этого
больного просят несколько раз приподняться на мыски), третий — сразу после выпол-
нения второго, в фазу расслабления мышц. В последнее время в хорошо оснащенных
центрах с успехом применяют магнитно-резонансную флебографию и компьютерную
ангиографию.
Непораженные вены обусловливают на рентгеновских снимках четкую сеть со-
судов. Вена обычно идет прямо, иногда образуя небольшие изгибы, просвет ее равно-
мерный, слегка увеличивается перед клапанами. Контуры всех вен четкие и ровные.
Межстволовые анастомозы представлены короткими венами с равномерным просве-
том. Недостаточность глубоких вен проявляется их расширением и извилистостью
в сочетании со стойким замедлением кровотока. При несостоятельности коммуни-
кантных вен контрастное вещество забрасывается из глубоких вен в поверхностные.
Флебит приводит к стойкому сужению сосуда, а пристеночный тромб обусловлива-
ет краевой дефект наполнения. При обнаружении тромба возникает необходимость
в профилактике тромбоэмболии легочной артерии. С этой целью катетеризируют
нижнюю полую вену и устанавливают в нее специальный фильтр-сетку (кава-фильтр)
для захвата тромба при его возможной миграции из вен нижних конечностей.
Правила выживания в иерархических системах
Правило Ч. Кеттеринга. Если вы хотите угробить идею, создайте рабочую ко-
миссию.
Правило В. Зэбрзнски. Если вас упрекнут в отсутствии морали, заявите, что у вас
их даже две.
Правило Г. Хиршфельда. Хороший начальник умеет задать подчиненному во-
прос, ответить на него и объяснить, в чем тот неправ.
Правило Р. Челлиса. Не тяните за хвост, если не известно точно, что на другом
конце.
(Химия и жизнь. — 1988. — №4.)
248
4. ПИЩЕВОД, ЖЕЛУДОК, КИШЕЧНИК
Чтобы переварить знания,
надо поглощать их с аппетитом.
Анатоль Франс
Пищеварительная система — это совокупность взаимосвязанных органов, обе-
спечивающих продвижение и переработку пищи. Соединенные в единый анатоми-
ческий и функциональный комплекс, эти органы образуют пищеварительный канал,
протяженность которого колеблется от 8 до 12 м. Он начинается ротовым отверстием,
за которым следуют полость рта, глотка, пищевод, желудок, тонкая, толстая и прямая
кишки. Канал заканчивается заднепроходным отверстием.
В пищеварительный канал впадают протоки крупных пищеварительных желез:
слюнных, поджелудочной, печени, а также множества мелких желез, расположенных
в стенке канала.
Для того чтобы пища лучше перемешивалась и всасывалась, в пищеварительном ка-
нале имеются специальные замыкающие устройства, способные на короткое время при-
крывать его просвет. К ним относятся сфинктеры и клапаны: сфинктеры пищевода, при-
вратника, илеоцекальный клапан, сфинктеры ободочной кишки, заднего прохода и др.
Строение и функции всех отделов пищеварительного канала могут быть исследова-
ны с помощью лучевых методов. Однако ввиду большой протяженности пищеваритель-
ного тракта и неодинаковой деятельности его отдельных частей изучать все органы пи-
щеварительной системы одновременно нецелесообразно. Принято отдельно проводить
исследование слюнных желез, глотки, пищевода, желудка и двенадцатиперстной кишки,
тонкой кишки, толстой и прямой кишки, печени и желчных путей, поджелудочной желе-
зы. Для каждого органа разработаны оптимальные приемы лучевой диагностики.
Однако в любом случае незыблемо следующее правило: установление показаний
к лучевому исследованию и его планирование проводят на основании анамнести-
ческих и клинических данных. Кроме того, учитывают тот факт, что особыми воз-
можностями в выявлении многих заболеваний органов пищеварительной систе-
мы обладает эндоскопия, которая позволяет непосредственно осмотреть слизи-
стую оболочку и получить материал для гистологического исследования.
Среди лучевых методов в течение почти всего XX в. лидирующее положение за-
нимали рентгенологические методики. Несмотря на их разнообразие, можно сфор-
мулировать некоторые общие для них методологические принципы. Первый состо-
ит в том, что рентгенологическое исследование начинают до приема контрастного
вещества, чтобы оценить наличие и распределение скоплений газа в пищеваритель-
ном канале и исключить в нем и соседних органах отложения извести, конкременты,
инородные тела. Однако на обычных рентгенограммах очертания пищевода, желудка
и кишечника выделяются слабо или вообще неразличимы, поскольку стенки пищева-
рительных органов поглощают рентгеновское излучение приблизительно так же, как
окружающие их ткани. В связи с этим исключительно важен второй принцип — ис-
кусственное контрастирование полости пищеварительного канала препаратами суль-
фата бария или воздухом (или обоими контрастными средствами одномоментно).
Третий принцип — стремление всесторонне изучить морфологию пищеваритель-
ного канала. С этой целью применяют три методических приема. Во-первых, исполь-
зуют свойство слизистой оболочки пищеварительного канала формировать складки
при его небольшом растяжении. Распределяя контрастное вещество в промежутках
между складками, получают изображение складчатого рельефа слизистой оболочки.
Во-вторых, путем раздувания желудка или кишки воздухом добиваются растяжения
249
органа и ликвидации (выравнивания) складок, что позволяет детально исследовать
внутреннюю поверхность органа (изучить его «тонкий рельеф»). В-третьих, вводя
в пищевод, желудок или кишку дополнительную порцию контрастного вещества,
определяют их положение, величину и форму, эластичность и двигательную актив-
ность стенок. Это определяет роль четвертого принципа', сочетанно оценивать мор-
фологию и моторно-звакуаторную функцию органа.
В конце XX — начале XXI в. ситуация в гастроэнтерологии и абдоминальной хи-
рургии существенно изменилась, и в значительной степени это было связано с разви-
тием новых лучевых технологий —ультразвуковых методов исследования, компью-
терной, магнитно-резонансной и позитронной эмиссионной томографии. Невольно
вспоминаются слова Д. Герберта: «Тот, кто не смотрит вперед, оказывается позади».
Вдохновляют успехи ультразвуковых систем высокого разрешения. Они обе-
спечивают неинвазивное, быстрое и экономичное изучение состояния всего пищева-
рительного тракта, позволяют обнаружить скопления крови или какой-либо другой
жидкости в брюшной полости, выявить абсцессы и скопления газа в стенках желудка
и кишки, в печени и желчных путях. Под ультразвуковой навигацией проводят би-
опсию сальниковых, перитонеальных и забрюшинных масс. В диагностике подсли-
зистых новообразований желудочно-кишечного тракта особое значение приобрела
эндоскопическая сонография.
Рентгеновская компьютерная томография, особенно в ее новых технических
модификациях (спиральная, двухисточниковая), позволяет провести исследование
всей брюшной полости за короткий период времени, обнаружить патологические
изменения в кишечнике, печени, поджелудочной железе и селезенке, выявить ме-
зентериальные лимфатические узлы, в том числе в области корня брыжейки, а также
уменьшение жирового слоя брыжейки. Компьютерная ангиография открывает воз-
можности изучения абдоминального кровотока, диагностики острой мезентериаль-
ной ишемии, варикозного расширения вен таза и, что очень ценно, позволяет устано-
вить источник острого желудочно-кишечного кровотечения. Магнитно-резонансная
томография внесла много нового в изучение состояния органов брюшной полости,
брюшины и лимфатических узлов. Она открыла возможность визуализировать не
только слизистую оболочку, но и все слои стенок желудка и кишечника, в дета-
лях определять распространенность патологического процесса в пределах органа
и в окружающих тканях.
4.1. Рентгенологическое исследование
глотки и пищевода
Основные методы исследования глотки и пищевода — рентгенологическое ис-
следование, эндоскопия, а для пищевода — и манометрия. Дополнительное зна-
чение имеют компьютерная рентгеновская и магнитно-резонансная томография,
а также внутрипросветная сонография. Внутриротовая сонография важна для
определения наличия и глубины инфильтрации слизистой оболочки, а также объ-
ема опухоли в ротовой полости.
Рентгенологический метод — наиболее доступный и эффективный. Он дает воз-
можность оценить морфологию и функцию всех отделов глотки и пищевода, их
взаимоотношения с соседними тканями и органами. Для двойного контрастиро-
вания пищевода используют бариевую взвесь вместе с воздухом, минеральными
маслами или водой. Эндоскопия исключительно важна для раннего выявления
воспалительных и опухолевых изменений слизистой оболочки и выполнения ря-
да лечебных мероприятий.
250
Компьютерная томография с использованием контрастных препаратов и внутри-
венным контрастированием, магнитно-резонансная томография и внутрипрос-
ветная сонография позволяют определить структуру стенки пищевода, а также
оценить состояние окружающих тканей, что имеет большое значение при зло-
качественных опухолях пищевода и его перфорации. Манометрию выполняют
преимущественно в тех случаях, когда при рентгенологическом исследовании
установлено расстройство функции пищевода.
Рентгенологическое исследование глотки и пищевода проводят натощак. Оно со-
стоит из многопроекционной рентгеноскопии, сопровождаемой серийной рентгено-
графией и видеозаписью, в вертикальном и горизонтальном положениях пациента.
Для выявления несостоятельности пищеводно-желудочного сфинктера исследование
выполняют в горизонтальном положении пациента с приподнятым тазовым концом
штатива рентгеновского аппарата. Периодически проводят пробы с натуживанием
и задержкой дыхания.
В качестве рентгеноконтрастного препарата применяют сульфат бария (BaSO4)
в виде вводной взвеси в соотношении 1:1 (стандартная густота) или более густой (па-
стообразная) взвеси. Исходным материалом служит отечественный мелкодисперсный
препарат «Бар-ВИПС» (см. раздел 1.2), обладающий улучшенными адгезивными и
органолептическими свойствами. Для исследования гортаноглотки и верхнего отдела
пищевода используют танталовый порошок, который вводят посредством ингаляции
или инсуффляции. Тантал длительно задерживается на поверхности слизистой обо-
лочки, что позволяет тщательно исследовать стенки и контуры органа.
Внутриротовая сонография с высокочастотными трансдьюсерами дает возмож-
ность обнаружить инфильтрацию стенок ротовой полости, ее глубину и наличие опу-
холевого поражения. С помощью магнитно-резонансной томографии удается выявить
пери- и параэзофагеальные узлы при варикозном расширении вен пищевода и наблю-
дать изменения кровотока в них при приеме фармакологических препаратов.
Кроме гастроэнтерологии, рентгенологическое исследование пищевода применя-
ют в кардиологии — в качестве контролирующего теста перед внутрипищеводным
электрофизиологическим исследованием.
4.1.1. Пищевод в норме
Натощак пищевод представляет собой узкую трубку
со спавшимися стенками. На обычных рентгенограммах
он не виден. В момент акта глотания можно заметить пере-
мещение по пищеводу заглатываемых с пищей пузырьков
воздуха, но изображение стенок пищевода по-прежнему
отсутствует, поэтому основой лучевого исследования яв-
ляется искусственное контрастирование с помощью суль-
фата бария. Уже наблюдение за первой небольшой пор-
цией препарата позволяет ориентировочно оценить акт
глотания, продвижение рентгеноконтрастного препарата
по пищеводу, функцию пищеводно-желудочного перехода
и поступление сульфата бария в желудок. Использование
рентгеноконтрастного препарата дает возможность нето-
ропливо осмотреть все сегменты пищевода в различных
проекциях и при разном положении тела пациента и, по-
мимо рентгеноскопии, выполнить все необходимые сним-
ки и видеозапись.
Рис. 124. Рентгенограмма
пищевода, заполненного
контрастным веществом.
Норма.
251
На рентгенограммах заполненный контрастным препаратом пищевод имеет
вид интенсивной лентовидной тени диаметром в разных отделах от 1 до 3 см
(рис. 124). Тень начинается на уровне CV|, где на ее заднем контуре заметно пло-
ское вдавление, обусловленное перстневидно-глоточной мышцей. Это — первое
физиологическое сужение пищевода (первый пищеводный сфинктер). На уров-
не дуги аорты определяется плоское вдавление на левом контуре тени пищевода
(второе физиологическое сужение) и несколько ниже — неглубокое вдавление
от левого главного бронха (третье физиологическое сужение). Над диафрагмой
пищевод образует на вдохе, особенно в горизонтальном положении, грушевидное
расширение — пищеводную ампулу.
На вдохе продвижение контрастного препарата прекращается на уровне пищевод-
ного отверстия диафрагмы; тень пищевода в этом месте прерывается. Протяженность
внутридиафрагмального сегмента пищевода составляет 1—1,5 см. Над-, внутри-
и поддиафрагмальный сегменты пищевода образуют так называемый пищеводно-
желудочный переход, или преддверие. Их рассматривают как нижний пищеводный
сфинктер (четвертое физиологическое сужение). Непосредственным продолжением
правого контура поддиафрагмального сегмента является малая кривизна желудка,
а левый контур составляет с контуром свода желудка кардиальную вырезку (угол Ги-
са). У здоровых людей угол Гиса всегда меньше 90°.
Контуры тени пищевода всегда ровные. Перистальтические сокращения обуслов-
ливают перемещающиеся по контурам волны (со скоростью 2—4 см в 1 с). После
того как основная часть контрастного препарата перешла в желудок, в проме-
жутках между складками пищевода сохраняется налет сульфата бария. Благодаря
этому на снимках видны складки (в норме 3—4) слизистой оболочки. Они имеют
продольное направление, волнистые очертания, изменяются в момент прохожде-
ния перистальтических волн.
Рентгенологическое исследование позволяет оценить все фазы деятельности пи-
щевода: его расслабление при поступлении контрастного препарата, последующие
сокращения и, наконец, фазу полного спадения (двигательная пауза). Одновременно
изучают функцию верхнего и нижнего пищеводных сфинктеров.
Рис. 125. Рентгенограмма глотки и шейной части пи-
щевода в боковой проекции. Перфорация пищевода.
Контрастное вещество и воздух распространяются по
предпозвоночной клетчатке.
Рис. 126. Рентгенограмма пищевода. Пульси-
онный эпифреназьный дивертикул.
252
4.1.2. Инородные тела глотки и пищевода
Каждый больной, проглотивший инородный предмет, должен находиться под ме-
дицинским наблюдением до момента его удаления или выхода естественным путем.
Металлические инородные тела и крупные кости обнаруживают при рентгеноскопии,
на рентгенограммах, сонограммах и компьютерных томограммах. Их природу и лока-
лизацию установить нетрудно. Заостренные предметы (игла, гвоздь, кусочки кости) мо-
гут застрять в нижних отделах глотки и грушевидном кармане. Если они малоконтраст-
ны, то косвенным симптомом является деформация просвета глотки из-за отека мягких
тканей. Увеличение объема предпозвоночной клетчатки наблюдается при прободении
инородным телом стенки шейной части пищевода (рис. 125). Внутрипросветная соно-
графия и компьютерная томография облегчают выявление этого поражения (тень ино-
родного тела, мелкие пузырьки воздуха или скопление жидкости в мягких тканях.
Добавим, что рентгеноконтрастные инородные тела (металлические гвозди, игол-
ки, фрагменты проволоки и др.) при сонографии имеют вид гиперэхогенных образо-
ваний линейной формы. Рентгенонегативные инородные тела (пластмассовые, дере-
вянные, стеклянные, резиновые и др.) в большинстве случаев видны на сонограммах
как эхопозитивые образования.
В том случае, если при рентгенографии инородное тело в области глотки и пище-
вода не обнаружено, производят снимки органов брюшной полости, поскольку ино-
родное тело могло перейти в желудок или тонкую кишку. Если предполагают, что ино-
родное тело, невидимое на рентгенограммах, все же находится в пищеводе, больно-
му предлагают выпить полную чайную ложку густой взвеси сульфата бария, а затем
два-три глотка воды. В норме вода смывает контрастный препарат, но при наличии
инородного тела он частично задерживается на нем. Особенно внимательно осматри-
вают места физиологических сужений, так как именно в них застревает большинство
инородных тел.
4.1.3. Заболевания пищевода
I Показаниями к рентгенологическому исследованию пищевода являются дисфа-
гия и любые неприятные ощущения в области пищевода.
Дивертикулы. Дивертикул — мешотчатое выбухание слизистой оболочки и под-
слизистого слоя стенки пищевода через щели мышечного слоя. Большинство дивер-
тикулов располагается в области глоточно-пищеводного соединения, на уровне дуги
аорты и бифуркации трахеи, в наддиафрагмальном сегменте. Глоточно-пищеводный
(пограничный, или ценкеровский — по имени немецкого патологоанатома Фредери-
ка Ценкера, 1825—1898) дивертикул образуется между нижними волокнами нижнего
констриктора глотки и перстневидно-глоточной мышцей на задней стенке пищево-
да на уровне CVI|. Это истинный врожденный дивертикул. Остальные дивертикулы
обычно развиваются в течение жизни человека, особенно часто в пожилом возрасте,
под влиянием прохождения (пропульсии) пищи, и их называют пульсионными.
Под давлением контрастного препарата дивертикул увеличивается и дает изобра-
жение в виде округлого образования с гладкими контурами (рис. 126). Оно может
иметь широкий вход или же сообщается с полостью пищевода узким каналом (шей-
кой). Складки слизистой оболочки не изменены и входят через шейку в дивертикул.
По мере опорожнения дивертикул уменьшается. Как правило, дивертикулы являются
случайной находкой, не имеющей клинического значения, однако в редких случаях
в них развивается воспалительный процесс (дивертикулит}. Описаны случаи про-
бодения дивертикула пищевода в средостение.
253
При рубцовом процессе в окружающей пищевод клетчатке могут возникать мест-
ные деформации пищевода, в частности выпячивания его стенки. Эти выбухания имеют
вытянутую или треугольную форму и лишены шейки. Иногда их неправомерно назы-
вают тракционными дивертикулами, хотя истинными дивертикулами они не являются.
Дискинезии пищевода. Дискинезии пищевода проявляются его гипер- или гипо-
тонией, гипер- или гипокинезией, спазмами или недостаточностью сфинктеров. Все
эти расстройства распознают при рентгенологическом исследовании в виде ускоре-
ния или замедления продвижения контрастного препарата, появления спастических
перетяжек и т. д. Из функциональных нарушений наиболее часто наблюдается недо-
статочность нижнего пищеводного сфинктера с гастроэзофагеачьным рефлюксом,
т. е. забрасыванием содержимого желудка в пищевод. В результате этого в пищеводе
развиваются воспалительные явления, возникает поверхностный, а затем и глубокий
эзофагит. Сморщивание стенки пищевода способствует образованию грыжи пище-
водного отверстия диафрагмы.
Лучшим способом выявления гастроэзофагеального рефлюкса является рентге-
нологическое исследование в горизонтальном положении больного или, еще нагляд-
нее, с приподнятой тазовой частью. Выявляемое при этом затекание контрастного
препарата из желудка в пищевод служит абсолютно достоверным признаком гатроэ-
зофагеального рефлюкса. Несомненную помощь в диагностике рефлюкса оказывает
внутрипищеводная pH-метрия, результаты которой подтверждают повышение кис-
лотности в пищеводе вследствие забрасывания в него кислого содержимого желудка.
Другим функциональным расстройством является нарушение вторичных и тре-
тичных сокращений стенки пищевода. Усиление вторичных сокращений выражает-
ся в спазме ретрокардиального сегмента пищевода. Спазм снимается сублингвально
примененным нитроглицерином, что служит дифференциально-диагностическим
признаком, позволяющим отличить спазм от органического поражения — опухоли.
Усиление третичных сокращений обусловливает многочисленные нестойкие втяже-
ния на контурах среднего и нижнего отделов грудной части пищевода. Иногда пище-
вод напоминает четки или штопор (штопорообразный пищевод).
Дискинезии пищевода могут иметь ме-
ханическую природу. Причиной их развития
служат стриктуры, мембраны (патология
развития), доброкачественные и злокаче-
ственные опухоли.
Грыжа пищеводного отверстия диа-
фрагмы. Различают два основных типа
грыж пищеводного отверстия — аксиальные
и параэзофагеальные.
При аксиальной грыже внутри- и под-
диафрагмальный сегменты пищевода и часть
желудка смещены в грудную полость, карди-
альное отверстие находится над диафрагмой
(рис. 127). При параэзофагеальной грыже
поддиафрагмальный сегмент пищевода и кар-
диальное отверстие расположены в брюшной
полости, а часть желудка выходит через пи-
щеводное отверстие диафрагмы в грудную
полость рядом с пищеводом.
Большие фиксированные грыжи рас-
познают при рентгенологическом исследо-
вании без труда, так как контрастный пре-
Рис. 127. Рентгенограмма пищевода. Акси-
альная грыжа пищеводного отверстия диа-
фрагмы.
254
Рис. 128. Рентгенограмма пи-
щевода. Сужение пищевода
вследствие ожога.
Рис. 129. Рентгенограмма пи-
щевода. Язва пищевода (ука-
зано стрелкой). Грыжа (х)
пищеводного отверстия диа-
фрагмы.
парат заполняет часть желудка, локализующуюся в заднем средостении, над диафраг-
мой. Малые скользящие грыжи выявляют главным образом при положении больного
лежа на животе. Необходимо различать рентгенологические картины грыжи и ампулы
пищевода. В отличие от ампулы при грыже отсутствует поддиафрагмальный сегмент
пищевода. К тому же в выпавшей части вырисовываются складки слизистой оболочки
желудка и она в противоположность ампуле сохраняет свою форму при выдохе.
Эзофагит и язвы пищевода. Острый эзофагит наблюдается после ожога пище-
вода. В первые дни отмечаются отек слизистой оболочки пищевода и выраженные на-
рушения его тонуса и моторики. Складки слизистой оболочки набухшие или вообще
не видны. Затем можно обнаружить неровность контуров пищевода и «пятнистый»
характер его внутренней поверхности вследствие наличия эрозий и плоских изъяз-
влений. В течение 1—2 мес развиваются рубцовые сужения, в области которых отсут-
ствует перистальтика. Проходимость пищевода зависит от степени стеноза (рис. 128).
При необходимости под контролем рентгеноскопии производят баллонную дилата-
цию пищевода. Размещение металлических стентов в зоне стеноза удобно проводить
с помощью трансназальной эндоскопии с использованием ультратонких эндоскопов.
Хронический эзофагит чаще всего обусловлен гастроэзофагеальным рефлюксом.
Пищевод умеренно расширен, контуры его слегка неровные, тонус понижен, пе-
ристальтика ослаблена. Нередко усиливаются вторичные и третичные сокраще-
ния пищевода. Участки пищевода, в которых складки слизистой оболочки изви-
листы и утолщены, чередуются с зонами, где отсутствует складчатость, которая
замещена своеобразной зернистостью и хлопьевидными скоплениями контраст-
ного препарата. Схожие изменения наблюдаются при вирусных и грибковых по-
ражениях пищевода.
В области язвы скапливается контрастный препарат. В этом месте на контуре пище-
вода появляется выступ округлой или треугольной формы — ниша (рис. 129). Если язву
не удается вывести на контур, то она дает изображение в виде скопления контрастного
препарата округлой формы, которое не исчезает после одного-двух глотков воды.
255
Рис. 130. Серия рентгенограмм пищевода, выполненных с интервалом 5 с. Грудная часть тацевода рас-
ширена, поддиафрагмачьный сегмент сужен, переход контрастного вещества в желудок нарушен, газо-
вый пузырь желудка отсутствует — ахачазия пищевода.
Ахалазия пищевода. Ахалазия — отсутствие нормального раскрытия кардиального
отверстия — сравнительно часто наблюдающееся патологическое состояние. В1 стадии
болезни рентгенолог отмечает коническое сужение поддиафрагмального сегмента пище-
вода и задержку в нем контрастного препарата на несколько минут. Затем кардиальное
отверстие внезапно раскрывается и контрастный препарат быстро поступает в желудок.
В отличие от рака кардиального отдела контуры поддиафрагмального сегмента и верх-
ней части желудка ровные; в этих отделах прослеживаются четкие продольные складки
256
Рис. 131. Рентгенологическая картина опухолей пищевода (схема).
а — тугое наполнение пищевода контрастным веществом; б — малое наполнение (рельеф слизистой оболочки).
I — нормальный пищевод; 2 — полип; 3 — лейомиома; 4 — экзофитный рак; 5 — эндофитный рак.
слизистой оболочки. При длительной задержке контрастного препарата в пищеводе вы-
полняют фармакологическую пробу. Прием нитроглицерина или внутримышечное вве-
дение 0,1 г ацетилхолина способствует раскрытию кардиального отверстия.
Во 11 стадии болезни грудная часть пищевода расширена, в ней скапливается жид-
кость. Перистальтика ослаблена, складки слизистой оболочки утолщены. Поддиафраг-
мальный сегмент пищевода перед кардиальным отверстием сужен, нередко изогнут в виде
клюва, однако при глубоком дыхании и натуживании форма его изменяется, чего не бывает
при раковом поражении. В желудок контрастный препарат не поступает в течение 2—3 ч
и более. Газовый пузырь в желудке значительно уменьшен или отсутствует (рис. 130).
В111 стадии — стадии декомпенсации — пищевод значительно расширен, содержит
жидкость, а иногда и остатки пищи. Это приводит к расширению тени средостения, в ко-
торой пищевод различим еще до приема контрастного препарата. Она как бы тонет в со-
держимом пищевода, который образует изгибы. Воздух в желудке обычно отсутствует.
Опорожнение пищевода задерживается на много часов, а иногда и несколько суток.
Контрольные рентгенологические исследования проводят для проверки эффек-
тивности консервативного или хирургического лечения, в частности после наложения
пищеводно-желудочного соустья.
Опухоли пищевода. Доброкачественные эпителиальные опухоли (папилломы
и аденомы) пищевода имеют вид полипа. Они обусловливают дефект наполнения в те-
257
Рис. 132. Рентгенограмма пищевода. Много-
численные дефекты наполнения в ротоглотке
и по переднему краю пищевода — рак рото-
глотки (указано длинной стрелкой) и верхней
части пищевода (указано короткими стрел-
ками).
ни контрастного препарата (рис. 131). Конту-
ры дефекта резко выраженные, иногда мел-
коволнистые, складки слизистой оболочки
не разрушены, а огибают опухоль. Доброка-
чественные неэпителиальные опухоли (лей-
омиомы, фибромы и др.) растут субмукозно,
поэтому складки слизистой оболочки сохра-
нены или уплощены. Опухоль дает краевой
дефект наполнения с ровными очертаниями.
Рак пищевода в основном (80 %) плоско-
клеточный, реже (20 %) развивается аденокар-
цинома. Экзофитный рак растет в просвет ор-
гана. На рентгенограммах он имеет вид обра-
зования неправильной формы, которое может
быть полиповидным (рис. 132) или изъязвлен-
ным. При тугом заполнении это образование
вызывает дефект наполнения в тени контраст-
ного препарата в виде округлого, продолго-
ватого или грибовидного просветления. Если
в центре опухоли происходит распад, то обра-
зуется так называемый чашеподобный рак. Он
имеет вид большой ниши с неровными и при-
поднятыми, как валик, краями. Эндофитный
рак, инфильтрируя стенку пищевода, вызывает
его сужение в виде узкого неровного просвета.
Иногда раковая опухоль вследствие инфиль-
трации стенки большой протяженности созда-
ет рентгенологическую картину неравномерно
деформированной трубки в виде «ригидного
штопора» (рис. 133) с полным отсутствием пе-
ристальтики во время рентгеноскопии.
Рис. 133. Рентгенограмма пищевода. Чет-
кообразный просвет пищевода (картина
«ригидного штопора») — эндофитный рак
пищевода.
Рис. 134. Внутрипищеводная сонограмма. Опухоль
пищевода (указано стреткой).
258
Введение в пищевод ультразвукового датчика позволяет определить глубину опу-
холевой инвазии стенки пищевода и состояние регионарных лимфатических узлов
(рис. 134). Перед операцией необходимо убедиться в отсутствии инвазии трахеоброн-
хиального дерева и аорты, а также оценить состояние регионарных лимфатических
узлов, т. е. установить стадию поражения. С этой целью осуществляют компьютерную
или магнитно-резонансную томографию. Однако выявляемые при таких исследованиях
лимфатические узлы нормальных размеров не исключают наличия в них метастазов.
4.1 А. Дисфагия
Термином «дисфагия» обозначают все разновидности затруднения глотания. Это
синдром, который может быть обусловлен разными патологическими процессами:
нейромышечными расстройствами, воспалительными и опухолевыми поражениями
пищевода, системными заболеваниями соединительной ткани, рубцовыми стриктура-
ми и т. д. Основной метод обследования больных с дисфагией рентгенологический.
Он позволяет получить представление о морфологии глотки и всех отделов пищевода
и обнаружить сдавление пищевода извне. В неясных ситуациях, при отрицательных
результатах рентгенографии, а также при необходимости биопсии показана эзофаго-
скопия. У больных с функциональными нарушениями, установленными при рент-
генологическом исследовании, в частности при ахалазии пищевода, склеродермии,
диффузном спазме пищевода, может оказаться необходимой манометрия пищевода.
Далее представлена тактика комплексного исследования при дисфагии (схема 2).
Схема 2
Тактика обследования больного при дисфагии
259
Контрольное исследование пищевода в послеоперационном периоде. Рентге-
нологическое исследование — основной способ контроля состояния пищевода после
выполненных на нем операций. При наложении пищеводно-кишечного анастомоза
у больных раком пищевода оценивают состояние его культи, непосредственно об-
ласти анастомоза, искусственно созданного мышечного клапана (рис. 135). Важная
задача рентгенологического исследования — выявление кишечно-пищеводного реф-
люкса и его последствий — эзофагита, язв, стриктур. При другой операции, выполня-
емой при раке пищевода, производят эзофагэктомию и накладывают анастомоз между
культей пищевода и желудком (операция Льюиса). Как и в предыдущем случае, рент-
генологическое исследование позволяет оценить состояние анастомоза, выявить воз-
можные осложнения и рецидивы заболевания (рис. 136). Рентгенологический метод
также широко применяют в качестве контроля за состоянием пищевода после инстру-
ментального расширения кардиального отверстия при ахалазии.
260
4.2. Лучевые методы исследования желудка
и двенадцатиперстной кишки
Лучевое и эндоскопическое исследования составляют основу комплексной диа-
гностики заболеваний желудка.
В условиях неотложной диагностики, т. е. при острых состояниях, больному
производят рентгенографию органов грудной и брюшной полостей в вертикаль-
ном и горизонтальном положениях, в некоторых случаях — в латеропозиции
(в положении больного лежа на боку при горизонтальном ходе рентгеновских
лучей). Искусственное контрастирование пищеварительного канала выполняют
лишь по особым показаниям.
Рис. 137. Серия рентгенограмм контрастированного желудка, выполненных в различных положениях
дольного и проекциях. подтверждающих важность полипозиционного и полипроекционного исследования.
261
Плановое рентгенологическое исследование желудка и двенадцатиперстной
кишки производят по клиническим показаниям на универсальном рентгеновском ап-
парате, позволяющем выполнять серийную рентгенографию под контролем рентге-
носкопии. В настоящее время применяют два способа контрастирования желудка:
прием внутрь взвеси сульфата бария или первичное двойное контрастирование —
взвесью сульфата бария и газом.
Исследование с использованием первого способа проводят натощак. После не-
большого глотка жидкой взвеси сульфата бария рентгенолог оценивает акт глотания,
прохождение контрастного вещества по пищеводу, состояние пищеводно-желудочного
перехода. Затем он путем дозированной компрессии распределяет контрастное веще-
ство между складками желудка и делает серию рентгенограмм, фиксируя складчатый
рельеф его слизистой оболочки. Далее пациент выпивает 100—150 мл жидкой водной
взвеси сульфата бария и врач изучает положение, форму, величину и очертания же-
лудка, его тонус и перистальтику, ход опорожнения, состояние канала привратника
(пилорический канал) и двенадцатиперстной кишки. Снимки производят в разных
проекциях и при разных положениях тела больного (рис. 137).
При необходимости, кроме взвеси сульфата бария, больному дают выпить газо-
образующую смесь (пищевая сода и лимонная кислота), в результате чего желудок
растягивается газом, при этом возникает возможность получить некоторые дополни-
тельные данные, необходимые для установления диагноза. Такой прием получил на-
звание «двойное контрастирование желудка».
Для первичного двойного контрастирования желудка применяют специальную
бариевую взвесь, плотность которой в 4—5 раз выше плотности обычной взвеси
(«Бар-ВИПС» высокой концентрации). Она однородная, хорошо прилипает к слизи-
стой оболочке, обладает устойчивостью к флоккуляции, т. е. не выпадает в осадок
в кислом содержимом желудка. Перед исследованием больному парентерально вводят
метацин (или глюкагон) для релаксации пищеварительного канала. Затем в вертикаль-
ном положении исследуют пищевод после 2—3 глотков взвеси сульфата бария. После
приема 50—70 мл контрастного вещества пациенту предлагают выпить газообразую-
щий порошок (смесь лимонной кислоты и пищевой соды либо специальный фирмен-
ный порошок). Дальнейшие исследования проводят в горизонтальном положении.
После нескольких поворотов вокруг продольной оси, во время которых происходят
химическая реакция газообразования, раздувание желудка и обмазывание его сли-
зистой оболочки бариевой взвесью, производят серийную рентгенографию желудка
и двенадцатиперстной кишки в различных проекциях, обычно в двух-трех передних
(прямых и косых) и двух-трех задних (тоже прямых и косых). Рентгеноскопию вы-
полняют главным образом для того, чтобы выбрать наилучшие проекции для рентге-
нографии. Анализ результатов исследования осуществляют по серии рентгенограмм.
Особенностью метода первичного двойного контрастирования является то обсто-
ятельство, что в условиях медикаментозной релаксации пищеварительного канала —
желудка и двенадцатиперстной кишки — невозможно оценить нарушение их функ-
ции. Однако исключительно высокое пространственное разрешение метода позволяет
выявить и изучить детали нормальной и патологически измененной слизистой обо-
лочки, что в итоге является решающим фактором в постановке правильного диагноза.
4.2.1. Желудок и двенадцатиперстная кишка в норме
До приема контрастного препарата в желудке имеется небольшое количество воз-
духа. При вертикальном положении тела газовый пузырь расположен в области свода.
Остальная часть желудка представляет собой валик с толстыми и максимально сбли-
женными стенками.
262
При вертикальном положении тела контрастный препарат постепенно переходит
из пищевода в желудок и опускается от кардиального отверстия в тело, синус и ан-
тральный отдел. Уже после первых небольших глотков взвеси сульфата бария вы-
рисовываются складки слизистой оболочки желудка — появляется рельеф внутрен-
ней поверхности органа (рис. 138). Этот складчатый рельеф непостоянен и отражает
физиологическое состояние желудка.
В области свода наблюдаются различные варианты хода складок; обычно длинные
и дугообразные складки комбинируются здесь с поперечно и косо идущими. В теле
желудка определяют 3—4 продольные слегка извилистые складки. В выходной части
желудка преобладают косо и продольно идущие складки. Они сходятся к привратнику,
продолжаются в его канале и луковице двенадцатиперстной кишки. Однако, начиная
с верхнего изгиба двенадцатиперстной кишки, рельеф слизистой оболочки резко ме-
няется: появляются поперечно и косо расположенные короткие складки, которые лишь
в момент прохождения перистальтической волны принимают продольное направление.
По мере раздувания желудка воздухом форма и толщина складок изменяются
и в конце концов они исчезают. На снимках появляется своеобразный ячеистый ри-
сунок — тонкий рельеф внутренней поверхности желудка (рис. 139). Его образуют
овальные и округлые возвышения величиной 2—3 мм — ареолы, или желудочные
поля. Они являются элементарной рентгеноморфологической единицей изображения
слизистой оболочки желудка. Тонкий рельеф отличается от складчатого своим по-
стоянством.
После приема всего контрастного препарата желудок при вертикальном поло-
жении тела приобретает форму крючка (рис. 140). В нем выделяют основные
отделы: свод (дно), тело, синус, антральный отдел и привратник. Область во-
круг кардиального отверстия называют кардиальной частью (в ней выделяют
супра- и субкардиальный отделы). Различают две кривизны желудка — малую
и большую. Место на малой кривизне, где тело желудка переходит в его выход-
ную часть, называют углом желудка. Небольшую часть антрального отдела перед
привратником, протяженностью 2—3 см, именуют предпривратниковым (препи-
лорическим) отделом. Канал привратника виден только в момент прохождения
по нему взвеси сульфата бария. Необходимо отметить, что приведенная выше
рентгенологическая номенклатура желудка несколько отличается от анатомиче-
ской (Парижской — PNA).
Рис. 138. Рентгенограмма, выполненная
в условиях двойного контрастирования.
Отчетливо видны складки слизистой
оболочки.
Рис. 139. Рентгенограмма выходного отдела желудка,
выполненная в условиях двойного контрастирования.
Видна ячеистая структура слизистой оболочки — же-
лудочные поля.
263
Рис. 140. Рентгенограмма контрастированно-
го желудка с указанием его отделов.
I — свод; 2 — кардиальный отдел; 3 — малая кри-
визна; 4 — большая кривизна; 5 — тело; 6 — си-
нус; 7 — пилорический отдел; 8 — привратник;
9 — луковица.
Рис. 141. Рентгенологическое изображение двенадца-
типерстной кишки.
1 — верхняя часть; 2 — верхний изгиб; 3 — нисходящая
часть; 4 — нижний из! иб; 5 — горизонтальная (нижняя)
часть; 6 — восходящая часть; 7 — двенадцатиперстно-
тощий изгиб.
В двенадцатиперстной кишке (рис. 141) различают верхнюю часть, включа-
ющую ампулу, нисходящую, горизонтальную (нижнюю) и восходящую части
и три изгиба: верхний, нижний и двенадцатиперстно-тощекишечный. Послед-
ний располагается на уровне связки Трейтца. В верхней части кишки выделяют
ампулу, или, по рентгенологической терминологии, луковицу. В луковице раз-
личают два кармана — медиальный и латеральный, каждый из которых являет-
ся продолжением соответствующей кривизны желудка — малой или большой.
В нисходящей части кишки можно выявить овальное возвышение — большой
сосочек — место впадения общего желчного протока и протока поджелудочной
железы (вирсунгов проток). Иногда вирсунгов проток впадает в кишку самосто-
ятельно. В таких случаях при рентгенологическом исследовании иногда удается
обнаружить второе овальное возвышение — малый сосочек двенадцатиперст-
ной кишки.
Для улучшения визуализации двенадцатиперстной кишки применяют методику
двойного контрастирования. С этой целью после предварительной релаксации
пищеварительного канала (метацин, атропин) и окончания исследования желуд-
ка с использованием двойного контрастирования больного укладывают на левый
бок на 15—20 мин. В таком положении воздух, находящийся в желудке, прони-
кает в двенадцатиперстную кишку и расширяет ее просвет до 5—7 см (рис. 142).
Двойное контрастирование дает возможность детально изучить рельеф слизи-
стой оболочки кишки.
Проявлениями мышечной деятельности желудка служат его сокращения и рас-
слабления, которые можно зафиксировать при рентгеноскопии и на серии снимков,
264
Рис. 142. Рентгенограмма двенад-
цатиперстной кишки, выполненная
в условиях двойного контрастирова-
ния. Виден рельеф слизистой оболочки
Рис. 143. КТ брюшной полости с усилением (коронарная ре-
конструкция). Определяется свод желудка со складками сли-
зистой оболочки (указано стрезкой).
а также перистальтические волны, следующие от
кардиального отверстия к привратнику с интерва-
лом примерно 20 с. Общая длительность прохож-
дения волны составляет около 20 с; 200 мл водной
взвеси бария покидают желудок в течение 1—3 ч.
Пища задерживается в желудке гораздо дольше.
Компьютерная томография желудка обе-
кишки. спечивает удовлетворительную визуализацию
всех его отделов. Обычно перед исследованием
больной выпивает 1 л воды или слабого (2 %) раствора йодистого рентгеноконтраст-
ного препарата. При наличии клинических показаний, связанных с визуализацией
стенки желудка и паренхиматозных органов, компьютерную томографию проводят
при дополнительном внутривенном болюсном введении 100—200 мл упомянутых
выше рентгеноконтрастных веществ.
В зависимости от проекции реконструкции изображения (аксиальная, коронарная,
сагиттальная) и содержимого желудка (жидкость, воздух, рентгеноконтрастный препа-
Рис. 144. КТ брюшной полости с усилением (коро-
нарная реконструкция). Определяется желудок в
спавшемся состоянии (указано стрелкой).
Рис. 145. КТ брюшной полости с усилением (коро-
нарная реконструкция). Опредезяются заполненный
газом желудок (указано длинной стрезкой) и рас-
положенные рядом петли тонкой кишки (указано
короткими стрелками).
265
рат) его изображение на томограммах будет различным. Заполненный жидкостью свод
желудка выглядит на них как круглое образование с весьма толстыми стенками, на вну-
тренней поверхности которых видны складки слизистой оболочки (рис. 143). Желудок
в спавшемся состоянии определяется на томограммах как вытянутое плотное образо-
вание (рис. 144). При наличии в нем воздуха оно принимает форму реторты (рис. 145).
Вблизи желудка обычно видны 2—3 заполненные воздухом петли тощей кишки. На
томограммах можно оценить толщину стенок желудка и состояние некоторых складок
слизистой оболочки. Основным показанием к назначению компьютерной томографии
желудка является обнаружение в нем злокачественной опухоли. Это исследование по-
зволяет выявить распространение опухоли за пределы стенки желудка и наличие мета-
стазов в лимфатических узлах и других органах, в основном в печени.
Ультразвуковое исследование желудка проводят для определения глубины по-
ражения его стенки опухолью. Целесообразно отметить особую важность эндоско-
пической сонографии в диагностике подслизистых новообразований в стенке полого
органа (пищевод, желудок, тонкая или толстая кишка). С ее помощью определяют
точную локализацию опухоли и ее структуру.
4.2.2. Заболевания желудка и двенадцатиперстной кишки
Показания к лучевому исследованию желудка весьма широки ввиду большой рас-
пространенности «желудочных» жалоб: диспепсические явления, боли в животе,
отсутствие аппетита и т. д. Рентгенологическое исследование проводят при подо-
зрении на язвенную болезнь, опухоль, у больных с ахилией и анемией, а также
с полипами желудка, которые по каким-либо причинам не были ранее удалены.
Это исследование необходимо также при контроле за состоянием пациента после
операций на желудке.
Хронический гастрит. В распознавании гастрита основную роль отводят кли-
ническому обследованию больного в сочетании с эндоскопией и гастробиопсией.
Только путем гистологического изучения кусочка слизистой оболочки желудка можно
установить форму и распространенность процесса, а также определить глубину по-
ражения. Вместе с тем при атрофическом гастрите и дуодените рентгенологическое
исследование по эффективности и достоверности равноценно фиброгастроскопии
и уступает только микроскопии биоптата.
Рентгенодиагностика гастрита основана на совокупности рентгенологических при-
знаков и их сопоставлении с комплексом клинических и лабораторных данных. Обяза-
тельна сочетанная оценка тонкого и складчатого рельефа, а также функции желудка.
Основное значение имеет определение состояния ареол. В норме наблюдается
мелкосетчатый (гранулярный) тип тонкого рельефа. Ареолы имеют правильную,
преимущественно овальную форму, четко очерчены, ограничены неглубокими
узкими бороздками, диаметр их варьирует от 1 до 3 мм. Для хронического гастри-
та характерны нодулярный и особенно грубонодулярный типы тонкого рельефа.
При нодулярном типе ареолы неправильной округлой формы размером 3—5 мм
ограничены узкими, но глубокими бороздками. Грубонодулярный тип отличается
крупными (свыше 5 мм) ареолами неправильной полигональной формы. Борозды
между ними расширены и не всегда хорошо дифференцируются.
Изменения складчатого рельефа значительно менее специфичны. У больных хро-
ническим гастритом отмечается уплотнение складок. При дозированной компрессии
форма их изменяется незначительно. Складки выпрямлены или, наоборот, сильно из-
виты, на их гребнях могут выявляться мелкие эрозии и полипоподобные образова-
266
ния. Одновременно регистрируют функциональные нарушения. Сходные изменения
рельефа слизистой оболочки могут быть зарегистрированы в луковице двенадцати-
перстной кишки при развитии дуоденита. В период обострения болезни в желудке
натощак содержится жидкость, тонус его повышен, перистальтика углублена, может
наблюдаться спазм антрального отдела. В период ремиссии тонус желудка понижен,
перистальтика ослаблена.
Язвенная болезнь желудка и двенадцатиперстной кишки. Рентгенология
играет важную роль в распознавании язвы и ее осложнений. Основным этиологиче-
ским фактором развития язвенной болезни желудка и двенадцатиперстной кишки (так
же как гастрита и дуоденита) считают бактерию Helicobacter pylori, поэтому опреде-
ление в крови титра антител к этим бактериям либо их выявление при эндоскопиче-
ской биопсии является важным доказательством язвенной природы деструктивного
процесса в стенке пищеварительного канала. Это служит подспорьем в оценке рент-
генологической картины заболевания.
При рентгенологическом исследовании, которое проводят больным язвенной бо-
лезнью желудка и двенадцатиперстной кишки, перед рентгенологом стоят три
главные задачи. Первая — оценка морфологического состояния желудка и две-
надцатиперстной кишки, прежде всего обнаружение язвенного дефекта и опре-
деление его положения, формы, величины, очертаний, состояния окружающей
слизистой оболочки. Вторая задача заключается в исследовании функции же-
лудка и двенадцатиперстной кишки: обнаружение косвенных признаков язвен-
ной болезни, установление стадии заболевания (обострение, ремиссия) и оценка
эффективности консервативной терапии. Третья задача сводится к распознава-
нию осложнений язвенной болезни.
В диагностике язвенных поражений желудка и двенадцатиперстной кишки исклю-
чительно важную роль играет методически правильно выполненная рентгеноско-
пия с дозированной компрессией и выполнением серии прицельных рентгенограмм.
Морфологические изменения при язвенной болезни обусловлены как самой яз-
вой, так и сопутствующим гастродуоденитом. Признаки гастрита описаны вы-
ше. Прямым симптомом язвы считают нишу. Этим термином обозначают тень
контрастного вещества, заполнившего язвенный кратер. Силуэт язвы может быть
виден в профиль (рис. 146) — такую нишу называют контурной, либо анфас на
фоне складок слизистой оболочки — в этих случаях говорят о нише на рельефе,
или рельефной нише. Величина ниши, в общем, отражает размеры язвы. Вблизи
ниши удается проследить утолщенную и инфильтрированную слизистую обо-
лочку — воспалительный вал. Окружающие нишу складки слизистой оболочки
стягиваются к ней, обусловливая симптом конвергенции складок (рис. 147).
Язва может быть небольшой — диаметром до 0,3 см, средних размеров — до
2 см, большой — 2—4 см и гигантской — более 4 см. Форма ниши бывает округлой,
овальной, щелевидной, линейной, остроконечной, неправильной. Контуры малых язв
обычно ровные и четкие. Очертания больших язв становятся неровными из-за раз-
вития грануляционной ткани, скоплений слизи, сгустков крови. У основания ниши
видны маленькие выемки, соответствующие отеку и инфильтрации слизистой обо-
лочки у краев язвы.
Рельефная ниша имеет вид стойкого округлого или овального скопления кон-
трастного препарата на внутренней поверхности желудка или луковицы. Это
скопление окружено светлым бесструктурным ободком — зоной отека слизистой
оболочки. При хронической язве рельефная ниша может быть неправильной фор-
мы с неровными очертаниями.
267
Рис. 148. Рентгенограмма желудка.
Рубцово-язвенная деформация луко-
вицы двенадцатиперстной кишки в
форме трилистника.
Рис. 146. Рентгенограмма же-
лудка. Ниша (указано длинной
стрезкой) и воспазительный
ваз (указано короткими стрел-
ками).
Рис. 147. Рентгенограмма же-
лудка. Ниша (указано длинной
стрезкой) и конвергенция скла-
док (указано короткими стрел-
ками).
В результате рубцевания язвы на уровне ниши выявляют выпрямление и некото-
рое укорочение контура желудка или луковицы. Иногда рубцовый процесс достигает
значительной степени выраженности, и тогда определяют грубые деформации соот-
ветствующей части желудка или луковицы, которая иногда принимает причудливую
форму, например форму трилистника (рис. 148). Рубцевание язвы в канале привратни-
ка или в основании луковицы может привести к стенозу привратника или дуоденаль-
ному стенозу. Вследствие нарушения эвакуации содержимого желудок растягивается.
В нем натощак обнаруживают жидкое содержимое и даже остатки пиши. Прохожде-
ние контрастного вещества через канал привратника или стенозированную луковицу
значительно замедлено, иногда на несколько часов (рис. 149).
Рис. 149. Рентгенограмма желудка.
Желудок растянут, атоничен, содер-
жит жидкость — язвенный стеноз
привратника
Рис. 150. Рентгенограмма желудка.
Язва на мазой кривизне желудка (ука-
зано короткой стрелкой). Спастиче-
ское втяжение в теле желудка — сим-
птом «указывающего перста» (указа-
но длинной стрелкой).
268
Рис. 151. Гепапюбтисцинтиграхчма, выполненная
с использованием УУтТс-бромезида (20-я минута
исследования) Рефлюкс РФП в желудок (указано
стрелкой).
Рис. 152. Рентгенограмма желудка. Дивертикул
жечудка (указано стрелкой).
Существует ряд косвенных рентгенологических симптомов язвенной болезни.
Каждый из них в отдельности не дает основания для установления диагноза язвы,
но в совокупности их значение почти равно выявлению прямого симптома — ниши.
К тому же наличие косвенных признаков заставляет рентгенолога с особым внимани-
ем искать язвенный дефект, выполняя серию прицельных рентгенограмм.
Признаком нарушения секреторной функции желудка является наличие в нем жид-
кости натощак. Этот симптом наиболее характерен для язвы луковицы двенадцати-
перстной кишки. При вертикальном положении тела жидкость образует горизонтальный
уровень на фоне газового пузыря в желудке. Важным косвенным симптомом является
регионарный спазм. В желудке и луковице он обычно возникает на уровне язвы, но на
противоположной стороне. Там образуется втяжение контура с ровными очертаниями.
В желудке оно по форме напоминает конец пальца, отсюда название этого признака —
«симптом указующего перста» (рис. 150). При язве луковицы в период обострения,
как правило, наблюдается спазм привратника. Наконец, при язвах отмечается симптом
местной гиперкинезии, который выражается в ускоренном продвижении контрастного
вещества в зоне язвы. Этот симптом объясняют повышенной раздражимостью и двига-
тельной активностью стенки в области изъязвления. С ним связан и другой косвенный
признак — симптом точечной болезненности и местного напряжения брюшной стен-
ки при компрессии области, соответствующей расположению язвы.
При язвенной болезни и хроническом гастрите нередко наблюдается дуоденога-
страчьный рефлюкс. Для его выявления больному проводят динамическую сцинтигра-
фию. С этой целью ему внутривенно вводят 99тТс-бромезид или родственное ему гепа-
тотропное соединение активностью 30 МБк. После получения на сцинтиграммах изо-
бражения печени и желчного пузыря пациенту дают жирный завтрак (например, 50 г
сливочного масла). На последующих сцинтиграммах удается наблюдать опорожнение пу-
зыря от радиоактивной желчи и переход ее (рефлюкс) в двенадцатиперстную кишку. При
недостаточности привратника она появляется не только в двенадцатиперстной кишке, но
и в полости желудка (рис. 151), а при гастроэзофагеальном рефлюксе—даже в пищеводе.
269
Рис. 153. Рентгенограмма желудка. Дивертикул две-
надцатиперстной кишки (указано стрелкой).
Рис. 154. Рентгенограмма грудной клетки.
Свободный газ в брюшной полости под правым
куполом диафрагмы (указано стрелкой) — пер-
форация полого органа в брюшную полость.
Язвенную нишу может отдаленно напоминать дивертикул желудка — своео-
бразная аномалия развития в виде мешковидного выпячивания стенки пищеваритель-
ного канала. В 3/4 случаев дивертикул желудка расположен на задней стенке вблизи
пищеводно-желудочного перехода, т. е. около кардиального отверстия (рис. 152). В от-
личие от язвы дивертикул имеет правильную округлую форму, ровные дугообразные
контуры, нередко хорошо сформированную шейку. Складки слизистой оболочки во-
круг него не изменены, некоторые из них входят через шейку в дивертикул. Особенно
часто встречаются дивертикулы в нисходящей и нижней горизонтальной частях две-
надцатиперстной кишки (рис. 153). Рентгенологические признаки их такие же, только
при развитии дивертикулита контуры выпячивания становятся неровными, слизи-
стая оболочка вокруг — отечной, компрессия — болезненной.
Важную роль играют лучевые методы в диагностике осложнений язвенной бо-
лезни. Прежде всего это относится к прободению язвы желудка или двенадцати-
перстной кишки. Основным признаком прободения является наличие свободного
газа в брюшной полости. Больного обследуют предпочтительно в вертикальном
положении либо в положении латерографии. Газ, проникший в брюшную полость
через перфорационное отверстие, занимает в ней наиболее высокие отделы. При
вертикальном положении тела газ скапливается под диафрагмой (рис. 154), при
положении лежа на левом боку — в правом боковом канале. На рентгенограммах
газ обусловливает четко видимое просветление. При изменении положения тела
он перемещается в брюшной полости, почему его и называют свободным. Газ
может быть выявлен также при ультразвуковом исследовании.
О пенетрации язвы в окружающие ткани и органы свидетельствуют два призна-
ка: большие размеры ниши и ее фиксация при компрессии брюшной полости во время
рентгеноскопии. В пенетрирующих язвах нередко имеется трехслойное содержимое:
газ, жидкость и контрастное вещество.
При подозрении на острое язвенное кровотечение обычно выполняют неот-
ложную эндоскопию. Она позволяет провести осмотр полости желудка, дифферен-
270
Рис. 155. Малый рак желудка (схема).
а — исходная опухоль; б — картина при двойном контрастировании; в — картина при тугом наполнении желуд-
ка: 1 — возвышающийся рак, 2 — поверхностный рак, 3 — углубленный рак.
цировать артериальное и венозное кровотечение, а в последнем случае осуществить
склеротерапию. После стабилизации состояния больного можно выполнить рентгено-
логическое исследование. Однако точно установить локализацию желудочного крово-
течения можно только при селективной висцеральной артериографии, которая также
дает возможность выполнить транскатетерную эмболотерапию — временную или по-
стоянную эмболизацию поврежденной артерии.
Рак желудка. Первоначально опухоль представляет собой островок пораженной
слизистой оболочки, но в дальнейшем возможны различные пути роста опухоли, кото-
рые предопределяют рентгенологические признаки малого рака (рис. 155). Если преоб-
ладают некроз и изъязвление опухоли, то ее центральная часть западает по сравнению
с окружающей слизистой оболочкой — так называемый углубленный рак. В этом случае
при двойном контрастировании определяют нишу неправильной формы с неровными
контурами, вокруг которой отсутствуют ареолы. Складки слизистой оболочки сходятся
к изъязвлению, слегка расширяясь перед нишей и теряя здесь свои очертания.
При другом типе роста опухоль распространяется преимущественно в стороны
по слизистой оболочке и в подслизистом слое — поверхностный, или плоскоинфиль-
трирующий, рак, растущий эндофитно. В подавляющем большинстве случаев это
перстневидноклеточный рак. Он обусловливает участок измененного рельефа, в кото-
ром отсутствуют ареолы, но при этом в отличие от углубленного рака нет изъязвления
и не отмечается конвергенции складок слизистой оболочки к центру опухоли. Вместо
этого наблюдаются беспорядочно расположенные утолщения с неравномерно раз-
бросанными по ним комочками контрастного вещества. При плотном заполнении же-
лудка контур на уровне поражения становится выпрямленным, ригидным (рис. 156).
Перистальтика в области инфильтрата отсутствует.
В большинстве случаев опухоль растет в виде узла или бляшки, постепенно все
больше вдаваясь в полость желудка, — «возвышающийся» (экзофитный) рак. Как пра-
271
Рис. 156. Рентгенограмма жечудка.
Эндофитный рак мачой кривизны
жечудка (указано стречкой).
Рис. 157. Рентгенограмма жечудка.
Экзофитный рак тела жечудка. Бу-
гристое образование в просвете же-
лудка (указано стречками).
Рис. 158. Рентгенограмма жечудка.
Блюдцеобразный рак жечудка, суб-
тотачъное поражение. Определя-
ется крупнобугристое образование
(указано короткими стречками), в
центре него депо контрастного ве-
щества (указано длинной стречкой).
вило, такой рак гистологически является аденокар-
циномой. В начальной стадии рентгенологическая
картина мало отличается от таковой эндофитной опу-
холи, но затем появляется заметное неравномерное
углубление контура тени желудка, не участвующее
в перистальтике. Далее образуется краевой или цен-
тральный дефект наполнения, по форме соответству-
ющий опухоли, выступающей в просвет органа. При
бляшковидном раке он остается плоским, при по-
липозном (грибовидном) раке имеет неправильную
округлую форму с волнистыми очертаниями.
Следует подчеркнуть, что в большинстве слу-
чаев с помощью рентгенологических методов не-
возможно отличить ранний рак от пептической язвы
и полипа, в связи с чем требуется эндоскопическое
исследование. Однако рентгенологическое исследо-
вание очень важно как метод отбора больных для
проведения эндоскопии.
При дальнейшем развитии опухоли возможны
различные рентгенологические картины, которые,
пожалуй, никогда не копируют одна другую. Одна-
ко условно можно выделить несколько форм такого
«развитого» рака. Большую экзофитную опухоль
выявляют как бугристое образование в просвете же-
лудка (рис. 157). При тугом заполнении определяют
крупный дефект в тени желудка, заполненного кон-
трастным веществом. Контуры дефекта неровные,
но довольно четко отграничены от окружающей сли-
зистой оболочки, складки которой в области дефекта
разрушены, перистальтика не прослеживается.
В ином «обличье» предстает инфильтративно-
язвенный рак. При нем выражены не столько дефект
наполнения, сколько разрушение и инфильтрация
слизистой оболочки. Вместо нормальных складок
определяют так называемый злокачественный ре-
льеф: бесформенные скопления взвеси сульфата ба-
рия между подушкообразными и бесструктурными
участками. Контуры тени желудка в области пора-
жения неровные, а перистальтика отсутствует.
Довольно характерна рентгенологическая
картина блюдцеобразного (чашеподобного) рака,
т. е. опухоли с приподнятыми краями и распадаю-
щейся центральной частью. На рентгенограммах
определяют округлый или овальный дефект на-
полнения, в центре которого выделяется крупная
ниша — скопление взвеси сульфата бария в форме
пятна с неровными очертаниями. При двойном кон-
трастировании (рис. 158) определяют бугристую
опухоль с центрально расположенным скоплением
(депо) контрастного вещества. Особенность блюд-
цеобразного рака — сравнительно четкая отграни-
272
ценность краев опухоли от окружающей
слизистой оболочки.
Диффузный фибропластический рак
вызывает сужение просвета желудка. В об-
ласти поражения он превращается в узкую
ригидную трубку с неровными контурами
(рис. 159). При раздувании желудка воздухом
деформированный отдел не расправляется.
На границе суженной части с непораженными
отделами можно заметить небольшие уступы
на контурах тени желудка. Складки слизистой
оболочки в зоне опухоли утолщаются, стано-
вятся неподвижными, а затем исчезают.
Опухоль желудка может быть выявле-
на также при ультразвуковом исследовании
и компьютерной томографии. На сонограм-
мах выделяются участки утолщения стен-
ки желудка (при раннем раке размером до
8—10 мм) с нарушением на этом уровне ее
нормального пятислойного строения. По со-
нограммам можно определить распростра-
нение инфильтрата в окружающие ткани
и обнаружить метастазы опухоли в лимфати-
ческих узлах брюшной полости и забрюшин-
ного пространства, печени и других органах
брюшной полости. Особенно наглядно уль-
тразвуковые признаки опухоли желудка и ее
прорастания в стенку желудка определяются
при эндоскопической сонографии желудка.
Нормальная стенка желудка состоит из
пяти слоев: поверхностный слой слизистой
оболочки, собственная мышечная пластинка
слизистой оболочки, подслизистый слой, мы-
шечный слой, серозная оболочка. Общая тол-
щина стенки 5 см. Утолщение стенки более
6—10 мм, снижение ее эхогенности вплоть до
анэхогенности, нарушение слоистости и диф-
ференцировки слоев, увеличение диаметра
регионарных лимфатических узлов более
1 см дают основания заподозрить опухоль.
При компьютерной томографии также
хорошо визуализируется стенка желудка,
что позволяет выявить ее утолщение и на-
личие в ней опухоли. Можно увидеть выбу-
хание в просвет желудка полипоподобных
разрастаний, исчезновение и уплотнение
перигастральной жировой клетчатки. Са-
мые ранние формы рака желудка как при
сонографии, так и при компьютерной томо-
графии обнаружить трудно. В этих случаях
основную роль играет гастроскопия, допол-
Рис. 159. Рентгенограмма жечудка. Выражен-
ное сужение желудка (указано стрелками). Над
контрастным веществом большое количество
жидкости (признак нарушения проходимости
желудка) — диффузный фибропластический
рак желудка.
Рис. 160. Рентгенограмма жечудка. В тече
желудка виден безоар (указано стречкой).
273
Рис. 161. Рентгенограмма желудка. Оди-
ночный полип в антральном отделе (указано
стрелкой).
Рис. 162. Рентгенограмма желудка Тоталь-
ный полипоз желудка.
ненная прицельной множественной биопси-
ей. Отметим, что позитронная эмиссионная
томография позволяет при раке желудка ди-
агностировать дистантные метастазы.
Рассматривая рентгенологическую кар-
тину внутрижелудочных опухолевых об-
разований, в первую очередь массивного
экзофитного рака, необходимо учитывать
возможность наличия в желудке больного
инородного образования, именуемого безоар
(от арабского bazahr — камень). Безоары мо-
гут иметь различную природу. При заглаты-
вании волос (привычка у девочек, женщин,
больных с психическими расстройствами)
возникает трихобезоар, или волосяной шар,
при употреблении продуктов с некоторы-
ми видами растительной клетчатки (хурма,
кедровые орехи и др.) развиваются фито-
безоары, или безоары растительного про-
исхождения. Безоары могут возникать под
воздействием холодной воды после обильно-
го приема говяжьего или бараньего жира —
стибобезоары, или безоары животного про-
исхождения. При заглатывании некоторых
органических веществ (лаки, смолы, сто-
лярная политура) и минерализации сгустков
крови возникают безоары органического про-
исхождения. При организации микониевых
камней и дермоидных кист могут появиться
безоары эмбрионального происхождения.
Безоары всех этих видов дают одинаковый
рентгенологический симптом — массивный
дефект наполнения, занимающий значитель-
ную часть просвета желудка (рис. 160). Все
безоары удаляют хирургическим путем, глав-
ным образом эндоскопически.
Доброкачественные опухоли желудка.
Рентгенологическая картина зависит от ти-
па опухоли, стадии ее развития и характера
роста. Доброкачественные опухоли эпители-
альной природы (папилломы, аденомы, вор-
синчатые полипы) исходят из слизистой обо-
лочки и вдаются в просвет желудка. Вначале
среди ареол обнаруживают бесструктурный
округлый участок, который можно заметить
только при двойном контрастировании же-
лудка. Затем определяют локальное расши-
рение одной из складок. Оно постепенно
увеличивается, принимая форму округло-
го или слегка продолговатого образования
(рис. 161). Складки слизистой оболочки об-
274
ходят этот дефект и не инфильтрированы.
Контуры дефекта ровные, иногда волнистые.
Контрастное вещество задерживается в не-
больших углублениях на поверхности опухо-
ли, создавая нежный ячеистый рисунок. Пе-
ристальтика не нарушается, если не произо-
шло злокачественного перерождения полипа.
Доброкачественные опухоли желудка всегда
имеют небольшие размеры. Образование
в желудке диаметром более 2 см почти всегда
оказывается раком или озлокачествленным
полипом. При полипозе желудка наблюдают-
ся множественные мелкие дефекты напол-
нения, располагающиеся преимущественно
в антральной области (рис. 162).
Послеоперационные заболевания же-
лудка. Рентгенологическое исследование
необходимо для своевременного выявле-
ния ранних послеоперационных осложне-
ний — пневмоний, плевритов, ателектазов,
гнойников в брюшной полости, в том числе
поддиафрагмалъных абсцессов. Сравни-
тельно просто распознают газосодержащие
абсцессы: на снимках и при просвечивании
удается обнаружить полость, содержащую
газ и жидкость. Если газа нет, то поддиафраг-
мальный абсцесс можно заподозрить по ряду
косвенных признаков. Он вызывает высокое
Рис. 163. Рентгенограмма оперированного
жечудка (резекция). Заброс контрастного ве-
щества в приводящую петлю тонкой кишки
(указано стрелкой).
положение и иммобилизацию соответствующей половины диафрагмы, ее утолщение,
неровность очертаний. Появляются «сочувственный» выпот в реберно-диафрагмаль-
ном синусе и очаги инфильтрации в основании легкого. Основные лучевые методы диа-
гностики послеоперационных осложнений — компьютерная томография и сонография.
Среди поздних послеоперационных осложнений необходимо отметить два синдрома:
синдром приводящей петли и демпинг-синдром. Рентгенологический признак первого из
них — поступление контрастного вещества из культи желудка через анастомоз в приво-
дящую петлю (рис. 163). Последняя расширена, слизистая оболочка в ней отечна, паль-
пация ее болезненна. Особенно показательна длительная задержка сульфата бария в при-
водящей петле. Для демпинг-синдрома характерно значительное ускорение опорожнения
культи желудка и быстрое распространение сульфата бария по петлям тонкой кишки.
Через 1—2 года после оперативного вмешательства на желудке может возник-
нуть пептическая язва анастомоза. Она обусловливает рентгенологический симптом
ниши, причем язва обычно крупная и окружена воспалительным валом. Пальпация ее
болезненна. Из-за сопутствующего спазма наблюдается расстройство функций ана-
стомоза: отмечается задержка содержимого в культе желудка.
4.3. Лучевые методы исследования кишечника
Рентгенологическое исследование — традиционный способ осмотра тонкой
и толстой кишки. Показания к нему многочисленны. В условиях неотложной
медицинской помощи это подозрение на кишечную непроходимость, перфора-
275
цию кишки, тромбоэмболию мезентериальных сосудов, желудочно-кишечное
кровотечение. В обычной клинической практике показаниями являются боли
в животе, изменения частоты дефекаций и характера каловых масс, необъясни-
мая анемия, поиски скрыто протекающего ракового процесса, признаки гастро-
интестинального кровотечения, источник которого не найден ни в пищеводе,
ни в желудке.
На обычных рентгенограммах очертания кишечных петель плохо различимы,
видны лишь скопления газа и тени сформировавшихся каловых масс в дистальных
отделах толстой кишки и в прямой кишке. В связи с этим обзорные рентгенограм-
мы используют преимущественно в диагностике острой кишечной непроходимости.
Основным методом рентгенологического исследования является искусственное кон-
трастирование — введение контрастного вещества в просвет кишки.
Каждый отдел кишечника исследуют при различной степени наполнения кон-
трастным веществом и разном положении тела больного. Малое наполнение дает
возможность детально оценить рельеф внутренней поверхности кишки, складки ее
слизистой оболочки. В сочетании с раздуванием кишки воздухом (двойное контра-
стирование) оно обеспечивает получение пластичных картин стенок и внутренней по-
верхности кишки. Массивное (тугое) наполнение позволяет определить положение,
форму, величину, очертания, смещаемость и функцию органа. В ходе исследования
выполняют обзорные и прицельные рентгенограммы.
При анализе рентгенологической картины кишечника необходимо учитывать
аномалии его развития: врожденное удлинение, удвоение толстой кишки, подпече-
ночное расположение слепой кишки и др. Чаще других наблюдаются аномалии тол-
стой кишки, в частности неполная ротация ободочной кишки. На рентгенограммах
выявляют левостороннее расположение этой кишки, отсутствие ее правого изгиба,
локализацию слепой кишки в левом подреберье или полости таза, правостороннее
расположение всей тонкой кишки.
Определенное значение в клинической практике имеет ультразвуковое исследо-
вание кишечника с применением диагностических систем высокого разрешения. Его
достоинства очевидны: неинвазивность, экономичность, быстрое выполнение ультра-
звуковых процедур.
При многих поражениях органов брюшной полости, в частности кишечника, ста-
ло обязательным выполнение компьютерной томографии. После подготовки кишеч-
ника с помощью очистительных клизм или с использованием препарата «Фортране»
(изоосмотический раствор полиэтиленглюколя и электролитов) производят нативные
томограммы в положении пациента лежа на спине и животе с задержкой дыхания на
глубоком вдохе. В случае необходимости прибегают к контрастному усилению. При
этом регистрируют артериальную фазу кровотока (через 20—30 с после инъекции),
венозную фазу (спустя 60—70 с), отсроченную фазу (через 5—10 мин).
4.3.1. Тонкая кишка в норме
Наиболее физиологичным способом искусственного контрастирования тонкой
кишки является ее пероральное заполнение рентгеноконтрастным препаратом на
основе сульфата бария «Энтеро-вью». Больной, находящийся в положении лежа
на правом боку, в течение 15 мин принимает 600 мл этого препарата (по 200 мл
каждые 5 мин). Затем до начала заполнения слепой кишки контрастным препара-
том в горизонтальном положении пациента выполняют серию обзорных рентге-
нограмм области живота с интервалом в 20 мин. Обычно на это уходит около 1 ч.
276
Рис. 164. Рентгенограмма тонкой кишки, вы-
полненная в условиях перорального контра-
стирования.
Рис. 165. Рентгенограмма тонкой кишки, выпол-
ненная в условиях двойного контрастирования.
Пероральный метод искусственного контрастирования имеет существенный не-
достаток: заполнение кишки бывает неравномерным, фрагментарным, отдельные сег-
менты ее вообще не видны на рентгенограммах (рис. 164). Вследствие этого по ре-
зультатам перорального контрастирования можно составить лишь ориентировочное
представление о состоянии тонкой кишки.
(Основным методом рентгенологического исследования тонкой кишки является
рентгеноэнтерография (рентгеноконтрастная энтероклизма).
При этом исследовании для равномерного тугого заполнения тонкой кишки
в условиях искусственной медикаментозной гипотонии кишечника в двенадцати-
перстную кишку вводят удлиненный кишечный зонд (или специальный катетер). Для
придания катетеру упругости в него вставляют металлический проводник. Через зонд
вливают 600—800 мл препарата «Энтеро-вью». В норме в течение 10—15 мин он
заполняет всю тонкую кишку и приблизительно через 1 ч начинает поступать в сле-
пую. Это обеспечивает возможность изучения морфологических особенностей тощей
и подвздошной кишки. Для улучшения визуализации кишечной стенки вслед за взве-
сью сульфата бария через катетер в кишку дозированно вводят воздух, т. е. выполняют
двойное контрастирование тонкой кишки (рис. 165).
Петли тощей кишки расположены преимущественно в центральных отделах
брюшной полости. Они имеют вид узких лент шириной 1,5—2 см. Контуры киш-
ки зубчатые, поскольку на них равномерно распределены узкие выемки — от-
ражение круговых (керкринговых) складок слизистой оболочки. Сами складки
выделяются как нежные поперечно и косо направленные полоски, расположение
и форма которых изменяются при разнообразных движениях кишечных петель.
В момент прохождения круговых волн складки принимают продольное направле-
ние. В целом для тощей кишки считают характерным так называемый перистый
277
рисунок рельефа внутренней поверхности. Петли подвздошной кишки находятся
ниже, часто в области таза. По ходу подвздошной кишки зубчатость контуров
становится все менее выраженной и в конце концов исчезает. Калибр складок
уменьшается от 2—3 мм в тощей кишке до 1—2 мм в подвздошной.
В оценке рентгенологической картины нормачьной тонкой кишки действует
«правило трех»: максимальный диаметр тонкой кишки не должен превышать 3 см,
толщина ее стенки — 3 мм, толщина поперечных складок — 3 мм, на рентгенограм-
ме не должно прослеживаться более 3 воздушных петепь кишки.
Последняя петля подвздошной кишки впадает в слепую кишку. На месте впаде-
ния находится илеоцекальный клапан (баугиниева заслонка), его края вырисовыва-
ются как полуовальные выемки на контуре слепой кишки. Наблюдая за кишечными
петлями с помощью рентгеноскопии, можно видеть их различные движения, способ-
ствующие перемещению и перемешиванию содержимого: тонические сокращения
и расслабления, перистальтику, ритмичную сегментацию, маятникообразные движе-
ния. В подвздошной кишке, как правило, отмечается ее сегментация.
Компьютерная томография позволяет оценить состояние стенки кишки, включая
складки ее слизистой оболочки, выявить наличие внутрипросветных образований
и состояние окружающих тканей (рис. 166). При опухолях тонкой кишки компьютер-
ная томография облегчает поиск признаков новообразования: утолщения стенки киш-
ки, наличия опухоли в ее просвете, стеноза кишки, деформации брыжейки и усиле-
ния ее сосудистого рисунка, увеличения мезентериальных лимфатических узлов. При
лимфоме, в частности, на томограммах выделяется плотное образование, в котором
теряются отдельные петли тонкой кишки (рис. 167). При травме живота томограммы
помогают обнаружить нарушение целости стенки кишки с выходом ее содержимого
в брюшную полость или забрюшинное пространство.
Рис. 166. КТ брюшной по.юспш (коронарная ре-
конструкция). Определяют петли тонкой кишки
(указано стрелкой), четко визуализируются ее
стенка и складки с лизистой оболочки.
Рис. 167. КТ брюшной полости (аксиальная ре-
конструкция). Лимфома тонкой кишки (указано
стрелкой)
4.3.2. Толстая кишка в норме
На обычных снимках четкое изображение толстой кишки отсутствует. Если произ-
водить снимки после приема пациентом водной взвеси сульфата бария внутрь, то можно
зарегистрировать ее пассаж по пищеварительному каналу. Из терминальной петли под-
278
вздошной кишки сульфат бария переходит в слепую кишку и затем последовательно
перемещается в остальные отделы толстой кишки. Этот метод — метод «контрастного
завтрака» — используют только для оценки моторной функции кишечника, например
при диагностике динамической непроходимости, но не для изучения ее морфологии.
Дело в том, что контрастный препарат распределяется в кишке неравномерно, смешан
с пищевыми шлаками, а рельеф слизистой оболочки вообще не отображается.
Основным лучевым методом исследования толстой кишки является ее ре-
троградное заполнение контрастным веществом — ирригоскопия (от лат.
irrigate — орошать + древнегреч. акопёсо — наблюдаю, исследую). При этом ис-
следовании очень важна тщательная подготовка больного. Для очищения кишки
применяют один из 2 протоколов.
1. В день перед исследованием в 20.00 ставят очистительные клизмы «до чистой
воды». На следующий день утром, за 2—3 ч до исследования, — 2 клизмы. Объем
одной клизмы — 2 л.
2. Накануне исследования больной принимает слабительный препарат типа «Фор-
тране» (раствор электролитов) из расчета 1 пакетик на 20 кг массы тела. Каждый па-
кетик растворяют в 1 л воды. Препарат принимают в течение 1 ч по 1 стакану каждые
15 мин. Утром в день исследования необходимо поставить очистительную клизму.
Из истории рентгенологии
В течение многих десятилетий в рентгенологии использовали трехэтапный метод контрасти-
рования толстой кишки: тугое наполнение, изучение рельефа, двойное контрастирование (водная
взвесь сульфата бария + воздух). В настоящее время этот метод не применяют.
Современное рентгенологическое исследование толстой кишки выполняют
в один этап, заполняя кишку взвесью сульфата бария и воздухом одновременно.
Этот метод рентгенологического исследо-
вания толстой кишки получил название «одно-
моментное двойное контрастирование». При
этом исследовании в кишку сначала вводят
небольшое количество контрастного препара-
та — около 200—300 мл, а затем под контролем
просвечивания дозированно и осторожно вду-
вают воздух, проталкивая таким воздушным
столбом введенный ранее болюс контрастной
взвеси проксимально, вплоть до илеоцекаль-
ного клапана. Затем производят серию обзор-
ных рентгенограмм органов брюшной полости
в стандартных позициях, дополняя их отдель-
ными снимками интересующего участка кишки
(рис. 168). Обязательным условием проведения
исследования по методу первичного двойного
контрастирования является предварительная
медикаментозная гипотония кишки.
При вовлечении в патологический про-
цесс не только толстой кишки, но и соседних
органов (мочевой пузырь, влагалище, тонкая
кишка и др.) одновременно осуществляют
контрастирование всех этих органов.
Рис. 168. Рентгенограмма толстой кишки,
выполненная в условиях первичного двойного
контрастирования.
279
Толстая кишка занимает преимущественно периферические отделы брюшной по-
лости. В правой подвздошной области находится слепая кишка. У ее нижнего по-
люса нередко заполняется контрастным веществом червеобразный отросток в виде
узкого канала длиной 6—10 см. Слепая кишка без резких границ переходит в восхо-
дящую ободочную кишку, которая поднимается до печени, образует правый изгиб
и продолжается как поперечная ободочная кишка. Последняя направляется влево,
образует левый изгиб, от которого вдоль левой боковой стенки брюшной полости
идет нисходящая ободочная кишка. В левой подвздошной области она переходит
в сигмовидную ободочную кишку, образующую один—два изгиба. Ее продолже-
нием является прямая кишка, имеющая два изгиба: крестцовый, обращенный вы-
пуклостью кзади, и промежностный, выпуклость которого направлена кпереди.
Наибольший диаметр имеет слепая кишка; в дистальном направлении попереч-
ник толстой кишки уменьшается, вновь увеличиваясь при переходе в прямую
кишку. Контуры толстой кишки волнистые из-за гаустральных перетяжек, или
гаустр (так называют неполные, т. е. нециркулярные, складки толстой кишки).
Распределение, глубина и форма гаустр изменяются в связи с перемещениями со-
держимого кишки и движениями ее стенки. На внутренней поверхности кишки
гаустрам соответствуют полулунные складки слизистой оболочки. В тех отделах,
где содержимое задерживается дольше, преобладают косые и поперечные склад-
ки, а в тех отделах, которые служат для выведения каловых масс, чаще видны уз-
кие продольные складки. В норме рельеф слизистой оболочки кишки изменчив.
Другой важный рентгенологический метод исследования толстой кишки — ком-
пьютерная томография. Она позволяет оценить состояние стенок кишки и окружа-
ющих ее тканей, выявить внутрипросветные образования, в первую очередь опухоли,
а также изучить состояние лимфатических узлов и других органов брюшной полости.
Рис. 169. КТ брюшной полости (коронарная ре-
конструкция). Толстая кишка видна как цепь
округлых неоднородных образований (указано
стрелками), сформированных гаустрачьными
перетяжками кишки.
На компьютерных томограммах тол-
стая кишка представляется цепью окру-
глых, соответствующих гаустрам образо-
ваний, которые заполнены неоднородным
кишечным содержимым (рис. 169). Од-
нако подобное исследование малоинфор-
мативно, поэтому для целенаправленного
изучения толстой кишки разработан спе-
циальный метод — виртуальная колоно-
графия. У больного накануне исследова-
ния тщательно очищают толстую кишку
(препарат «Фортране», клизмы). Затем
инсуффлируют около 1000 см3 воздуха.
После этого выполняют компьютерную то-
мографию с реконструкцией изображения
по различным алгоритмам (рис. 170): 3D,
транспарентное изображение, виртуаль-
ная эндоскопия в формате 4D. Этот метод
применяют при невозможности выполне-
ния фиброволоконной колоноскопии из-за
значительного сужения просвета кишки.
В этом случае компьютерная колоноско-
пия позволяет оценить положение, форму,
размеры кишки, наличие в ней патологиче-
ских изменений и их характер.
280
Рис. 170. Виртуальная колоноскопия.
а — изображение толстой кишки в формате 3D: видны патологические сужения кишки (указано стрелками), обу-
словленные колитом; б — алгоритм транспарентной реконструкции: определяются толстая кишка с гаустральны-
ми перетяжками и многочисленные петли тонкой кишки (некоторые из них указаны стрелками); в — стоп-кадр.
4.3.3. Заболевания кишечника
Распознавание заболеваний кишечника основывается на клинических данных,
а также результатах рентгенологических, эндоскопических и лабораторных ис-
следований. Все возрастающую роль в этом комплексе играет колоноскопия с би-
опсией, особенно в диагностике ранних стадий воспалительного и опухолевого
процессов.
Острая непроходимость кишечника. Нет другой болезни, при которой так опасно было бы
дожидаться полной клинической картины и только тогда принимать решение. Кто так поступает,
тот, несмотря на самые лучшие намерения, приносит жизнь больного в жертву диагнозу.
Ф. де Кервен
Различают механическую и динамическую непроходимость. Причинами механи-
ческой непроходимости тонкой кишки являются спайки (75 % случаев), ущем-
ленные грыжи (10 %), опухоли (5 %) и другие заболевания, например инвагинации
(10 %). Толстокишечная непроходимость чаще всего обусловлена злокачествен-
ной опухолью (80 %), реже — дивертикулами (10%) и заворотом кишки (10 %),
в большинстве случаев (80 %) сигмовидной, реже (20 %) — слепой. Причин ди-
намической непроходимости две — магаколон и парез. Последний может быть
следствием воспаления органов брюшной полости и забрюшинного простран-
ства (аппендицит, холецистит, пиелонефрит, панкреатит, перитонит и др.)
либо других заболеваний — интоксикаций, поражений головного мозга, эмболии
легочной артерии и др.
По уровню нарушения прохождения кишечного содержимого различают высо-
кую (тонкокишечную) и низкую (толстокишечную) непроходимость.
В распознавании непроходимости кишки большое значение имеет рентгеноло-
гическое исследование. В вертикальном положении больного производят обзорные
рентгенограммы органов брюшной полости. О наличии непроходимости свидетель-
ствует вздутие кишечных петель, расположенных выше места закупорки или сдав-
ления кишки. В этих петлях определяют скопления газа и горизонтальные уровни
жидкости — так называемые чаши Клойбера. Все петли кишки дистальнее места за-
281
купорки находятся в спавшемся состоянии и не содержат газа и жидкости. Именно
этот признак — спадение постстенотического отрезка кишечника — позволяет от-
личить механическую непроходимость кишечника от динамической, в частности от
пареза кишечных петель.
Таким образом, наличие острой механической непроходимости кишечника уста-
навливают по двум основным признакам: вздутию престенотической части кишки и
спадению постстенотической.
Эти признаки появляются через 1—2 ч после начала заболевания, а еще через 2 ч
обычно становятся отчетливо выраженными.
При анализе обзорных рентгеновских снимков брюшной полости необходимо
иметь в виду, что довольно часто отмечается аномалия развития ободочной кишки
по типу незавершенного поворота (неполная ротация). Для нее характерны левосто-
роннее расположение ободочной кишки с отсутствием правого изгиба, локализация
слепой кишки в левом подреберье или в малом тазе, правостороннее расположение
тонкой кишки.
Важно разграничить непроходимость тонкой и толстой кишки. В первом слу-
чае вздуты петли тонкой кишки, а толстая кишка находится в спавшемся состоянии.
Если это недостаточно четко видно на снимках, то можно произвести ретроградное
заполнение толстой кишки взвесью сульфата бария. Раздутые кишечные петли при
тонкокишечной непроходимости занимают преимущественно центральные отделы
брюшной полости, причем калибр каждой петли более 3 см. На фоне раздутых петель
определяется поперечная исчерченность, обусловленная раздвинутыми круговыми
(керкринговыми) складками (рис. 171). Гаустральных втяжений на контурах тонкой
кишки, естественно, нет, так как они бывают только в толстой кишке. Чаши Клойбера
в тонкой кишке широкие, но невысокие. Уровни жидкости в них располагаются на
разной высоте («симптом стремянки»).
Рис. 171. Рентгенограмма брюшной полости.
Непроходимость тонкой кишки: видны арки
и чаши Клойбера.
Рис. 172. Рентгенограмма брюшной полости. Меха-
ническая непроходимость толстой кишки: опредечя-
ются чаши Кюйбера.
282
При непроходимости толстой кишки наблюдаются громадные раздутые петли
с высокими газовыми пузырями в них. Скопление жидкости в кишке обычно не-
велико. На контурах кишки намечаются гаустральные втяжения, видны также дуго-
образные грубые полулунные складки (рис. 172). Введя контрастный препарат через
прямую кишку, можно уточнить место и характер непроходимости, например обна-
ружить злокачественную опухоль, вызвавшую сужение кишки. При завороте тол-
стой кишки образуется характерная рентгенологическая картина: между раздутыми
газом петлями кишки появляется полоса затемнения, обусловленная утолщенными
вследствие отека стенками кишки (рис. 173). Такая рентгенологическая картина на-
поминает кофейное зерно и имеет аналогичное название — «симптом кофейного
зерна».
При наличии клинических признаков толстокишечной непроходимости и шири-
не слепой кишки на обзорной рентгенограмме более 15 см выполняют ирригоскопию,
которая в большинстве случаев позволяет установить уровень поражения и опреде-
лить его характер.
Паралитическая непроходимость кишечника на рентгенограмме брюшной поло-
сти характеризуется наличием множественных растянутых газом кишечных петель.
Участки кишечника, содержащие большое количество жидкости, обусловливают
диффузное затемнение области брюшной полости, в котором различаются слабо кон-
турированные раздутые петли кишечника. При перфорации стенки кишки, что неред-
ко наблюдается при паралитической непроходимости, в брюшной полости появляет-
ся свободный газ, который в вертикальном положении больного аккумулируется под
правой половиной купола диафрагмы (рис. 174).
Рис. 173. Рентгенограмма брюшной полости.
Видны раздутые петли кишки, между которыми
располагается узкая полоска (указано стрелкой),
обусловленная отеком стенки кишки (симптом
«кофейного зерна»), — непроходимость толстой
кишки вследствие ее заворота.
Рис. 174. Рентгенограмма брюшной полости.
Свободный газ в брюшной полости (указано
стрелкой) — паразитическая непроходимость ки-
шечника.
283
Компьютерная томография при кишечной непроходимости позволяет опреде-
лить место обструкции, установить ее причину, выявить осложнения, например пер-
форацию или ущемление (рис. 175).
При ультразвуковом исследовании выявляют такие признаки кишечной непрохо-
димости, как заполненные газом и растянутые петли кишки, иногда уровни жидкости
и маятникообразная перистальтика.
Схема 3
Тактика лучевого исследования при острой непроходимости кишечника
Особенно трудна диагностика непроходимости, вызванной поражением арте-
риальных и венозных сосудов брюшной полости, которое приводит к острой ише-
мии кишечника и некрозу кишечной стенки. При закупорке верхней брыжеечной
артерии отмечается скопления газа и жидкости в тонкой кишке, а также в правой
половине толстой кишки, причем проходимость ее не нарушена. Однако рентге-
нография и сонография обеспечивают распознавание мезентериального инфаркта
лишь у 25 % больных. При компьютерной томографии удается диагностировать ин-
фаркт более чем у 80 % больных на основании утолщения кишечной стенки в зоне
284
некроза, появления газа в кишке и воротной
вене. Однако особенно точны внутрипросвет-
ная компьютерная и магнитно-резонансная ан-
гиография. Преимуществом внутрипросветной
мезентерикографии является возможность по-
следующего направленного транскатетерного
введения вазодилататоров и фибринолитиков.
Причиной динамической непроходимости мо-
жет быть и тромбоз брыжеечной вены. Далее
в виде схемы представлена рациональная так-
тика исследования при острой кишечной не-
проходимости (схема 3).
Существенную помощь в диагностике
частичной тонкокишечной непроходимости
оказывает изучение пассажа взвеси сульфата
бария по кишечнику (проба Напалкова*). Как
известно, принятый внутрь контрастный пре-
парат, как и пища, в норме достигает слепой
кишки через 2—3 ч. Для выполнения пробы
Напалкова пациент выпивает 200—300 мл во-
дной взвеси сульфата бария. Обзорные рент-
генограммы брюшной полости производят че-
рез 2, 4, 12 и 24 ч. По динамике прохождения
контрастного препарата по кишечнику судят
о его проходимости. На рис. 176 представле-
ны этапы рентгенологического исследования
Рис. 175. КТ брюшной полости (коронар-
ная реконструкция). Видны раздутые га-
зом петли тонкой кишки (указано стрел-
ками) — парез кишечника как следствие
панкреонекроза.
кишечника, выполняемого с целью оценки его проходимости. На первом снимке,
произведенном через 2 ч после приема водной взвеси сульфата бария (рис. 176, а),
определяется ее наличие в желудке — признак замедленной эвакуации. Через 12 ч
* Н. И. Напалков (1868—1938) — видный российский хирург.
Рис. 176. Рентгенограммы брюшной полости, полученные при выполнении функциональной рентгеноло-
гической пробы для выявления непроходимости кишечника.
а — мере j 2 ч после приема в шеей сульфата бария; б — через 12 ч; в — через 24 ч.
285
бариевая взвесь начинает поступать в толстую кишку: замедленное прохождение
по тонкой кишке (рис. 176, б). На снимке, выполненном через 24 ч (рис. 176, в), вся
взвесь сульфата бария находится в толстой кишке. Заключение: динамическая не-
проходимость кишечника.
Аппендицит. Клинические признаки острого аппендицита известны каждому
врачу. Лучевое исследование служит ценным способом подтверждения диагноза
и особенно показано при отклонении от типичного течения болезни. Тактику об-
следования больного при аппендиците можно представить следующим образом
(схема 4).
Схема 4
Алгоритм диагностики острого аппендицита
Как видно на схеме, лучевое исследование целесообразно начинать с выполне-
ния сонографии органов брюшной полости. Симптомами острого аппендицита счи-
тают расширение червеобразного отростка (более 6—8 мм в поперечном сечении),
заполнение его жидкостью или неоднородной смесью, утолщение стенки, отсут-
ствие четкой дифференциации трех ее слоев, ригидность отростка при компрессии,
выявление камней в отростке и его фиксация, скопление жидкости у стенки отрост-
ка и слепой кишки, гипоэхогенное изображение абсцесса, вдавление от абсцесса на
стенке кишки и выявляемая при допплерографии гиперемия периаппендикулярных
тканей.
Основные рентгенологические признаки острого аппендицита', небольшие
скопления газа и жидкости в дистальной части подвздошной кишки и слепой
кишке как проявление их пареза, утолщение стенки слепой кишки из-за ее отека,
утолщение и ригидность складок слизистой оболочки этой кишки, камни в чер-
веобразном отростке, небольшой выпот в брюшной полости, отек мягких тканей
брюшной стенки, нерезкость очертаний правой поясничной мышцы. Аппендику-
лярный абсцесс обусловливает затемнение в правой подвздошной области и вдав-
ление на стенке слепой кишки. Иногда в абсцессе и отростке определяют неболь-
шое скопление газа. При прободении отростка могут быть мелкие пузырьки газа
под печенью.
286
Рис. 177. Ирригограмма. Видны спастические ри-
гидные зоны толстой кишки с измененным рельефом
слизистой оболочки (указано стрелками) — энтеро-
колит.
Рис. 178. Энтерограмма, выполненная в усло-
виях двойного контрастирования. Сужение
терминального отдела тощей кишки (указано
стрелкой), мечкие поверхностные (афтозные)
язвы.
Компьютерная томография эффективнее сонографии и рентгенографии в диагно-
стике острого аппендицита, позволяя с большой четкостью обнаруживать заполнение
отростка воздухом, утолщение его стенки, наличие межпетлевого выпота в зоне отрост-
ка, инфильтрацию периаппендикулярной жировой ткани. В случае образования абсцес-
са хорошие результаты получают при чрескожном дренировании под КТ-наведением.
При хроническом аппендиците отмечают деформацию отростка, его фиксацию,
фрагментацию тени отростка при рентгеноконтрастном исследовании или незапол-
нение его контрастным веществом, наличие камней в отростке, совпадение болевой
точки с тенью отростка.
Дискинезии кишечника. Рентгенологическое исследование является простым и
доступным методом уточнения характера продвижения содержимого по петлям тон-
кой и толстой кишки и диагностики различных вариантов запора.
Энтероколиты. При остром энтероколите различной этиологии наблюдаются
схожие симптомы. В кишечных петлях появляются небольшие пузырьки газа с корот-
кими уровнями жидкости. Продвижение контрастного вещества происходит неравно-
мерно, отмечаются его отдельные скопления, между которыми наблюдаются пере-
тяжки. Складки слизистой оболочки утолщены или вообще не дифференцируются.
Просвет кишки неравномерно сужен, деформирован (рис. 177). Для всех хронических
энтероколитов, сопровождающихся синдромом нарушения всасывания {мальабсорб-
ция), характерны общие признаки: расширение кишечных петель, скопление в них
газа и жидкости (гиперсекреция), разделение контрастного вещества на отдельные
комки (седиментация и фрагментация содержимого). Пассаж контрастного вещества
замедлен. Оно распределяется по внутренней поверхности кишки неравномерно, мо-
гут быть видны мелкие изъязвления.
Гранулематозный колит (болезнь Крона). При этом варианте воспалительно-
го заболевания может быть поражен любой отдел пищеварительного канала — от
287
Рис. 179. Ирригограмма. Толстая кишка ри-
гидная, имеет вид трубы, гаустры отсут-
ствуют, контур кишки мелкозубчатый (сим-
птом «почтовой марки») — неспецифический
язвенный колит.
Рис. 180. Ирригограмма Краевой дефект на-
полнения в прямой кишке (указано стрелкой) —
рак (экзофитная форма).
пищевода до прямой кишки. Однако наи-
более часто наблюдаются поражения дис-
тального отдела тощей кишки и прокси-
мальной части подвздошной (еюноилеит),
концевых отделов подвздошной кишки
{терминальный илеит) и проксимальных
частей толстой.
В течении болезни выделяют две ста-
дии. В 1 стадии отмечаются утолщение
стенки кишки, утолщение, выпрямление
и даже исчезновение складок слизистой
оболочки и поверхностные изъязвления
(рис. 178). Контуры кишки становятся
неровными, зубчатыми, гаустрация сгла-
жена. Затем вместо привычной картины
складок обнаруживают множественные
округлые просветления, обусловленные
островками воспаленной слизистой обо-
лочки. Среди них могут выделяться по-
лосовидные тени взвеси сульфата бария,
отложившегося в поперечных трещинах
и щелевидных язвах. Рентгенологическая
картина поверхности слизистой оболочки
кишки напоминает булыжную мостовую.
В области поражения кишечные петли вы-
прямлены, сужены, перистальтика не про-
слеживается.
Во II стадии отмечается значительное
сужение кишечных петель с образованием
рубцовых перетяжек длиной от 1—2 до 20—
25 см. На снимках стенозированный участок
может выглядеть как узкий неровный канал
(симптом «шнура»). В отличие от синдрома
нарушенного всасывания не наблюдается
диффузного расширения кишечных петель,
гиперсекреции и фрагментации контраст-
ного вещества, четко выражен гранулярный
характер рельефа внутренней поверхности
кишки. Одно из осложнений болезни Кро-
на — абсцессы, дренирование которых осу-
ществляют под лучевым контролем, но на-
блюдаются также кровотечения, сращения
и стенозы, вызывающие кишечную непро-
ходимость.
Неспецифический язвенный колит.
При легких формах отмечаются утолщение
складок слизистой оболочки, точечные ско-
пления сульфата бария и мелкая зубчатость
контуров кишки в результате образования
эрозий и маленьких язв. Тяжелые формы
характеризуются сужением и ригидностью
288
Рис. 182. КТ брюшной полости с усилением (коро-
нарная реконструкция). Утолщение стенки толстой
кишки и инфильтрация окружающих ее тканей (ука-
зано длинной стрезкой) — раковая опухоль; .метастаз
в печени (указано короткой стрезкой).
Рис. 181. Ирригограмма. Сужение цилиндри-
ческой формы и изменение рельефа слизистой
оболочки в нисходящей ободочной кишке (ука-
зано стрезкой) —рак (эндофитная форма).
пораженных отделов толстой кишки. Они мало растягиваются, не расширяются при
ретроградном введении контрастного вещества, кишка принимает вид трубы. Гау-
страция исчезает, контуры кишки становятся мелкозазубренными («симптом почто-
вой марки»; рис. 179). Вместо складок слизистой оболочки вырисовываются грану-
ляции и скопления сульфата бария в изъязвлениях. Преимущественно поражаются
дистальная половина толстой кишки и прямая кишка, которая при этом заболевании
значительно сужена.
Рак кишки. Рак возникает в виде небольшого утолщения слизистой оболочки,
бляшки или полипоподобного плоского образования. На рентгенограммах опреде-
ляют краевой или центральный дефект наполнения в тени контрастного вещества.
Складки слизистой оболочки в области дефекта инфильтрированы или отсутствуют,
перистальтика прерывается. В результате некроза опухолевой ткани в дефекте может
появиться депо сульфата бария неправильной формы — отображение изъязвленной
опухоли. По мере дальнейшего роста наблюдаются преимущественно два варианта
рентгенологической картины. В первом случае выявляют бугристое образование,
вдающееся в просвет кишки (экзофитный тип роста', рис. 180). Дефект наполнения
имеет неправильную форму и неровные контуры. Складки слизистой оболочки раз-
рушены. Во втором случае опухоль инфильтрирует стенку кишки, приводя к ее посте-
пенному сужению. Пораженный отдел превращается в ригидную трубку с неровными
очертаниями (эндофитный тип роста', рис. 181).
Эндоректалъная сонография информативна в начальных стадиях рака с незначи-
тельно выраженной инвазией стенки кишки. Компьютерная томография позволяет
выявить раковое поражение кишки и, кроме того, оценить состояние других органов
брюшной полости, в частности выявить метастазы (особенно в сочетании с ПЭТ). На
компьютерной томограмме эндофитная опухоль определяется как утолщение кишеч-
ной стенки с неровными внешними контурами (рис. 182), экзофитная — как бугри-
стое образование, вдающееся в просвет кишки (рис. 183).
Решение проблемы ранней диагностики и лечения рака прямой кишки отча-
сти зависит от своевременного выявления и удаления полипов. Этому способствует
289
Рис. 183. КТ брюшной полости (аксиальная рекон-
струкция). Бугристое образование (указано стрезкой)
в просвете восходящей ободочной кишки — экзофит-
ный рак кишки
Рис. 184. Ирригограмма. Тотальный диверти-
кулез толстой кишки (некоторые дивертику-
лы указаны стрелками)
применение виртуальной колоноскопии. Однако сложность ее выполнения и высо-
кая стоимость этой процедуры сдерживают организацию скрининга для выявления
этого заболевания.
Доброкачественные опухоли. Основную часть доброкачественных новооб-
разований кишечника составляют эпителиальные опухоли — полипы. Они бывают
одиночными и множественными. Наиболее часто выявляют аденоматозные поли-
пы. Они представляют собой небольшие, обычно размером не более 1—2 см, разрас-
тания железистой ткани, нередко имеют ножку (стебель). При рентгенологическом
исследовании эти полипы обусловливают дефекты наполнения в тени кишки, а при
двойном контрастировании — дополнительные округлые тени с ровными и гладки-
ми краями.
Ворсинчатые полипы при рентгенологическом исследовании выглядят несколько
иначе. Дефект наполнения или дополнительная тень при двойном контрастировании
имеет неровные очертания, поверхность опухоли покрыта сульфатом бария неравно-
мерно: он затекает между извилинами, в бороздки. Однако стенка кишки сохраняет
эластичность. Ворсинчатые полипы в противоположность аденоматозным часто озло-
качествляются. О злокачественном перерождении свидетельствуют такие признаки,
как наличие стойкого депо бариевой взвеси в изъязвлении, ригидность и втянутость
стенки кишки в месте расположения полипа, а также его быстрый рост. Решающее
значение имеют результаты колоноскопии с биопсией.
Дивертикулез толстой кишки. Это заболевание, как правило, развивается
в пожилом возрасте и является наиболее частой причиной кровотечений из ниж-
них отделов пищеварительного тракта. Диагноз дивертикулеза устанавливают на
основании результатов компьютерной томографии, ирригоскопии и сонографии.
При ирригоскопии дивертикулы выявляют как овальные выпячивания в стенке
кишки, которые в зависимости ог проекции рентгенографии могут иметь вид со-
держащих контрастную взвесь мешочков либо колец или округлых депо бариевой
взвеси (рис. 184). Однако большее клиническое значение имеет дивертикулит,
т. е. воспаление дивертикулов. Его признаками являются сужение просвета киш-
290
ки, фиксация отдельных кишечных петель, деформация дивертикулов, а в случае
их микроперфорации наличие перифокального инфильтрата и скопление свобод-
ной жидкости вне кишки.
Другие заболевания кишечника. Современные лучевые методы играют важ-
ную роль также в диагностике поражений многих других структур, находящихся
в брюшной полости. При вентральных грыжах сонография и компьютерная томо-
графия позволяют установить характер изменений брюшной стенки и размер вен-
трального кольца грыжевых ворот. Субстрат перитонеальных и сальниковых масс
уточняют посредством чрескожной биопсии под контролем лучевой навигации.
Компьютерная и магнитно-резонансная томография четко отражают изменения
при флегмоне забрюшинной клетчатки, помогают в выявлении внеорганных обра-
зований забрюшинного пространства (липомы, фибромы, лейомиомы, нейробласто-
мы, липосаркомы и тератомы).
Одна пациентка спросила прославленного русского врача С. П. Боткина:
— Скажите, доктор, какие упражнения самые полезные, чтобы похудеть?
— Поворачивайте голову справа налево и слева направо, — ответил Боткин.
— Когда?
— Когда Вас угощают.
«Он ел и пил в меру», — эту фразу можно было прочесть в Древнем Риме на
памятнике, украшавшем могилу 112-летнего старика.
— Каким был Ваш наибольший вес?
— Сто килограммов.
— А наименьший?
— Три.
(Медики и пациенты обмениваются улыбками. —
Ташкент: Медицина, 1985).
Острый живот. В этой главе уже были рассмотрены некоторые острые со-
стояния органов брюшной полости. В заключение целесообразно остановиться на
синдроме острого живота в целом. Причины этого синдрома разнообразны. Для
установления срочного и точного диагноза важны анамнестические сведения, ре-
зультаты клинического обследования и лабораторных анализов. К лучевому ис-
следованию прибегают при необходимости уточнить диагноз. Как правило, его
начинают с выполнения рентгенографии органов грудной полости, так как син-
дром острого живота может быть следствием иррадиации болей при поражении
легких и плевры (острая пневмония, спонтанный пневмоторакс, наддиафрагмаль-
ный плеврит).
Затем производят рентгенографию органов брюшной полости, предпочтитель-
но в вертикальном положении больного, с целью распознавания прободного пнев-
моперитонеума, непроходимости кишечника, камней в почках и желчном пузыре,
обызвествлений в поджелудочной железе, острого заворота желудка, заворота сле-
пой или сигмовидной кишки, ущемления грыжи и т. д. Однако обзорная рентгено-
графия не всегда позволяет определить характер интраабдоминальной патологии,
291
Тактика лучевого исследования при остром животе
Схема 5
поэтому в отделениях скорой медицинской помощи должна быть обеспечена воз-
можность проведения срочного ультразвукового исследования и, желательно, ком-
пьютерной томографии.
На первом этапе может быть выполнено ультразвуковое исследование, что в ряде
случаев позволит в дальнейшем ограничиться только рентгенографией органов груд-
ной полости. Роль сонографии особенно велика при выявлении небольших скоплений
газа и жидкости в брюшной полости, а также в диагностике аппендицита, панкреа-
тита, холецистита, острых гинекологических заболеваний, поражения почек, острого
гастроинтестинального кровотечения. У ряда тяжелобольных эндоскопия не может
быть методом определения локализации и лечения такового кровотечения, если же-
лудок заполнен кровью. В этом случае подтвердить наличие активного кровотечения
и установить его исходную локализацию можно с помощью сонографии с контраст-
ным усилением либо компьютерной ангиографии.
Важную роль в определении причин острого живота играет компьютерная то-
мография. Она показана практически при всех вариантах этой патологии, если
только позволяет состояние больного. На компьютерных томограммах опреде-
ляют все детали патологического процесса в брюшной полости (рис. 185). При
292
Рис. 185. КТ брюшной полости (коронарная ре-
конструкция). Тромбоз нижней полой вены (ко-
роткая темная стречка), значитечьный выпот
в брюшной полости (светлая стречка), в кото-
ром как бы плавают органы брюшной полости,
спленомегалия (длинная темная стречка) —
синдром острого живота.
перфорации стенки кишки компьютерная томография позволяет выявить экс-
тралюминальное скопление пузырьков газа вблизи кишечной стенки, утолщение
стенки пораженного сегмента кишки, очаговый дефект в ее стенке, конкременты
в протоках поджелудочной железы и желчных протоках. При травме живота ком-
пьютерная томография с контрастным усилением дает возможность обнаружить
разрывы печени, селезенки, почки, мочевого пузыря, уретры (схема 5).
Список литературы
Власов П. В. Рентгенодиагностика заболеваний органов пищеварения. — М.: Видар-М.,
2008. — 280 с.
Диомидова В. Н. Эхография в дифференциальной диагностике патологии желудка. — Чебок-
сары, 2007. — 130 с.
Лемешко 3. А., Османова 3. М. Ультразвуковая диагностика заболеваний желудка. — М.:
ГЭОТАР-Медиа, 2009. — 80 с.
Портной Л. М. Рак желудка. Лучевая диагностика. — М.: Медицина, 1999. — 295 с.
Труфанов Г. Е. Лучевая диагностика заболеваний толстой кишки: Конспект лучевого диагноста
(Г. Е. Труфанов, В. В. Рязанов, Е. М. Михайловская). — СПб.: ЭЛБИ-СПб., 2009. — 272 с.
Шмырин А. Н. Ультразвуковая диагностика заболеваний толстой кишки. — М.: Медпрактика,
2008. — 48 с.
293
Сальвадор Дали. Мягкая конструкция с вареной фасолью:
Предчувствие гражданской войны, 1936.
5. ОПОРНО-ДВИГАТЕЛЬНАЯ СИСТЕМА
Мир в наши дни так быстро движется вперед,
что не успевает человек заявить о невозможности
решения какой-либо задачи, как его перебивает
другой, уже решивший ее.
Элберт Хаббард
В 1929 г. вышла в свет книга С. А. Рейнберга «Рентгенодиагностика заболеваний
костей и суставов» (в 1934 г. — второе издание). Она стала первым в мировой лите-
ратуре монографическим изложением проблемы рентгенологического распознавания
заболеваний костно-суставной системы. Последнее издание этого труда выпустили
в 1964 г., и ее автор стал единственным рентгенологом нашей страны, удостоенным
высшей награды в СССР — Ленинской премии.
В 1918 г. в Государственном рентгенологическом и радиологическом институте
в Петрограде была открыта первая в мире лаборатория для изучения анатомии челове-
ка и животных с помощью рентгеновского излучения. Советские ученые — А. С. Зо-
лотухин, М. П. Привес, С. А. Рейнберг, Д. Г. Рохлин, В. С. Майкова-Строганова и
др. —тщательно изучили процессы окостенения, роста, формообразования и диффе-
ренцирования костной системы у человека, разработали анатомию скелета у людей
разного возраста и разных профессий, заложили основы рентгенологической антро-
пологии и рентгенологической остеопатологии.
Рентгенологический метод позволил получить новые данные об анатомии и фи-
зиологии опорно-двигательной системы: исследовать строение и функцию костей
и суставов прижизненно, в целостном организме, при воздействии на человека раз-
294
нообразных факторов внешней среды. Еще в дорентгеновскую эру, когда анатомия ба-
зировалась главным образом на изучении трупного материала, выдающийся русский
анатом П. Ф. Лесгафт писал: «... мертвый препарат должен служить только проверкой
и дополнением к изучаемому живому организму». Рентгенологические исследования
дали возможность по-новому взглянуть на классические проявления болезней скеле-
та, пересмотреть существовавшие классификации его поражений, описать много не
известных до того патологических процессов в костях.
I Рентгенограммы — основной способ изучения лучевой морфологии костей в нор-
ме и при патологии.
Постепенно в ряд наиболее эффективных способов исследования опорно-
двигательной системы выдвигается компьютерная томография. Ее разновидность —
двухисточниковая компьютерная томография, кроме того, дает возможность визуа-
лизировать связки и сухожилия, а также исследовать локомоторную функцию опорно-
двигательной системы. Магнитно-резонансная томография оказалась самым ценным
методом исследования мягкотканных компонентов этой системы — хрящей, связок,
сухожилий, а также костного мозга. Она открыла пути обнаружения отека, некроза
и инфаркта костного мозга — начальных проявлений патологических процессов в ко-
стях скелета.
Новые направления в диагностике заболеваний опорно-двигательной системы
открыла и сонография. На сонограммах получают отображение инородные тела, сла-
бо поглощающие рентгеновское излучение и потому невидимые на рентгенограммах,
суставные хрящи, мышцы, связки и сухожилия, скопления крови и гнойной жидкости
в околокостных тканях, околосуставные кисты. Наконец, радионуклидная сцинтигра-
фия оказалась эффективным способом исследования метаболических процессов в ко-
стях и суставах, поскольку обеспечила возможность изучения активности минераль-
ного обмена в костной ткани и синовиальной оболочке суставов.
5.1. Рентгенологическая анатомия скелета
Скелет проходит сложный путь развития (рис. 186). Он начинается с формиро-
вания соединительно-тканного скелета. Со второго месяца внутриутробной жизни
последний постепенно преобразуется в хрящевой скелет (только свод черепа, кости
лицевого черепа и тела ключиц не проходят хрящевую стадию). Затем осуществляет-
ся длительный переход от хрящевого к костному скелету, который завершается в сред-
нем к 25 годам. Процесс окостенения скелета хорошо документируется с помощью
рентгенограмм.
У новорожденного еще нет ядер окостенения на концах большинства костей
и они состоят из хряща, поэтому на рентгенограммах эпифизы не видны и рентгено-
логические суставные щели кажутся необычайно широкими. В последующие годы
точки окостенения появляются во всех эпифизах и апофизах. Слияние эпифизов с ме-
тафизами и апофизов с диафизами (так называемое синостозирование) происходит
в определенной хронологической последовательности и, как правило, относительно
симметрично с обеих сторон (табл. 1).
Анализ формирования центров окостенения и сроков синостозирования име-
ет большое значение в рентгенодиагностике. Процесс остеогенеза по тем или иным
причинам может быть нарушен, и тогда возникают врожденные или приобретенные
аномалии развития всего скелета, отдельных анатомических областей или отдельной
кости. Наиболее часто это происходит при эндокринных заболеваниях.
С помощью рентгенологического метода могут быть выявлены различные формы
нарушения окостенения скелета: асимметрия появления точек окостенения, ускорен-
295
Рис. 186. Кости локтевого сустава в разные возрастные периоды (схема).
а — в возрасте 1 мес; б — I года; в — 5 лет; г — 10 лет; д — 12 лет; е — 17 лет.
Таблица 1. Сроки окостенения скелета конечностей
Анатомическая область Возраст, в котором появ- ляются ядра окостенения Возраст, в котором происходит синостози- рование
1 2 3
Верхняя конечность
Плечевой отросток (акромион) 16— 18 лет 20—22 года
Клювовидный отросток 7—12 мес 12—16 лет
Головка плечевой кости 4—8 мес । 20—22 года
Головка мыщелка плечевой кости 11 мес — 2 года 19 лет
Блок плечевой кости 9— 11 лет 19 лет
Латеральный надмыщелок 9— 12 лет 19 лет
j Медиальный надмыщелок 6—9 лет 19 лет
| Локтевой отросток 9—11 лет 17— 19 лет
I Головка лучевой кости 5—7 лет 17—19 лет
j Дистальный эпифиз лучевой кости 7 мес —3 года 21—23 года
Дистальный эпифиз локтевой кости 6—7 лет 19—21 год
Крючковидная кость 3—6 лет
296
Окончание табл.
1 2 3
Трехгранная кость 2—3 года —
Полулунная кость 3—4 года —
Ладьевидная кость 5 лет —
Многоугольная кость 5—6 лет —
Гороховидная кость 10—11 лет —
Эпифизы основания фаланг и голо- вок пястных костей 2—3 года —
Сесамовидные кости 13—14 лет 16—19 лет
Нижняя конечность
Головка бедренной кости 8—10 мес —
Большой вертел 3—7 лет 18—20 лет
Малый вертел 8—10 лет 12 лет
Дистальный эпифиз бедренной кости 9 мес 18 лет
Проксимальный эпифиз бедренной кости Внутриутробно — 2 мес постнатального раз- вития 19—23 года
Головка малоберцовой кости 3—4 года —
Надколенник 4—5 лет 20—23 года
Дистальный эпифиз большеберцо- вой кости 10 мес — 2 года 16—19 лет
Дистальный эпифиз малоберцовой кости 2 года 17—21 год
। । Пяточная кость 1 5—6 мес внутриутробного развития —
1 Пяточный бугор 6—9 лет —
Таранная кость 7—8 мес внутриутробного развития —
Кубовидная кость 10 мес внутриутробного развития —
Медиальная клиновидная кость 3—4 мес —
Промежуточная клиновидная кость 3—4 мес —
| Латеральная клиновидная кость 6—7 мес —
| Ладьевидная кость 4 года —
| Эпифиз оснований фаланг и головок | плюсневых костей 3 года 16—20 лет
| Сесамовидные кости 14—14 лет _ _ । ।
297
ное или замедленное синостозирование, наблюдающиеся при врожденных или при-
обретенных эндокринопатиях, нарушениях полового развития, многих генетических
поражениях. Нередко заключение рентгенолога служит ключом к определению при-
роды болезни, внешние проявления которой неопределенны. Чаще всего это наблю-
дается в диагностике системных, в том числе генетических, поражений и в эндокри-
нологии. В связи с этим существуют два понятия — костный возраст и хронологи-
ческий возраст. Первый определяют при рентгенографии, второй — по паспортным
данным. Определение возраста костей запястья позволяет оценить эндокринный ста-
тус пациента или, чаще, пациентки. По времени полного синостоза апофиза и гребня
подвздошной кости судят об окончании формирования скелета. Рентгенологический
анализ остеогенеза важен также в судебной медицине и криминалистике. Существует
специальная область рентгенологии — судебно-медицинская рентгенология.
Среди многообразия костей (у человека их более 200) принято выделять трубча-
тые (длинные: плечевая, кости предплечья, бедренная, кости голени; короткие:
ключицы, фаланги, кости пясти и плюсны), губчатые (длинные: ребра, грудина;
короткие: позвонки, кости запястья, предплюсны и сесамовидные), плоские (ко-
сти черепа, таза, лопатки) и смешанные (кости основания черепа).
Положение, форма и величина всех костей четко отражаются на рентгенограм-
мах. Поскольку рентгеновское излучение поглощается главным образом минеральны-
ми солями, на снимках видны преимущественно плотные части кости, т. е. костные
балки и трабекулы. Мягкие ткани — надкостница, эндост, костный мозг, сосуды и не-
рвы, хрящ, синовиальная жидкость — в физиологических условиях не дают структур-
ного рентгеновского изображения, равно как окружающие кость фасции и мышцы.
Частично все эти образования видны на сонограммах, компьютерных и магнитно-
резонансных томограммах.
Костные балки губчатого вещества состоят из большого количества тесно прилега-
ющих друг к другу костных пластинок, которые образуют густую сеть, напоминаю-
щую губку, что и послужило основанием для названия данного вида костной струк-
туры — губчатая. В корковом слое костные пластинки расположены очень плотно.
Метафизы и эпифизы состоят преимущественно из губчатого вещества. Оно обу-
словливает на рентгенограмме особый костный рисунок, составленный перепле-
тенными костными балками. Эти костные балки и трабекулы располагаются в виде
изогнутых пластинок, соединенных поперечными перекладинами, или имеют вид
трубок, образующих ячеистую структуру. Соотношение костных балок и трабекул
с костно-мозговыми пространствами определяет костную структуру. Она, с одной
стороны, обусловлена генетическими факторами, а с другой — в течение всей жиз-
ни человека находится в зависимости от характера функциональной нагрузки и во
многом определяется условиями жизни, труда, спортивными нагрузками.
На рентгенограммах трубчатых костей различают диафизы, метафизы, эпифизы
и апофизы (рис. 187). Диафиз — это центральный отдел (тело) трубчатой кости,
расположенный между эпифизами. Он образован преимущественно компактным
костным веществом. Рост диафиза осуществляется за счет метаэпифизарной зо-
ны — метафиза и хрящевой эпифизарной пластинки. В нем на всем протяжении
выделяется костно-мозговой канал. Он окружен компактным костным веществом,
которое обусловливает интенсивную однородную тень по краям кости — ее корти-
кальный слой, который постепенно истончается по направлению к метафизам.
Наружный контур кортикального слоя четкий, в местах прикрепления связок
и сухожилий мышц он неровный. Некоторые из этих неровностей (например,
бугристость большеберцовой кости) развиваются из самостоятельных ядер око-
298
стенения и до момента синостозирования с диафизом отделены от последнего
светлой полоской апофизарного росткового хряща. Внутренний контур корти-
кального слоя сравнительно ровный, но от него могут отходить костные балки
в сторону костно-мозгового канала. Участки кости, в которых теряется изо-
бражение костно-мозгового канала —метафизы, состоят преимущественно из
губчатого вещества. У детей они отделены от суставного конца кости — эпифи-
за — светлой полоской эпиметафизарного росткового хряща. Кортикальный слой
по направлению к эпифизу истончается и в области суставных поверхностей пре-
вращается в очень тонкую замыкающую пластинку.
Апофиз — это выступ кости вблизи эпифиза, имеющий самостоятельное ядро
окостенения; он служит местом начала или прикрепления мышц. Суставной
хрящ на рентгенограммах не дает тени, вследствие этого между эпифизами,
т. е. между суставной головкой одной кости и суставной впадиной другой кости,
определяется светлая полоса, называемая рентгеновской суставной щелью.
Рентгеновское изображение плоских костей существенно отличается от картины
длинных и коротких трубчатых костей. В своде черепа хорошо дифференцируется
губчатое вещество (диплоический слой), окаймленное тонкими и плотными наруж-
ной и внутренней пластинками. В костях таза выделяется структура губчатого веще-
ства, покрытого по краям довольно выраженным кортикальным слоем. Смешанные
кости в рентгеновском изображении имеют различную форму, которую можно пра-
вильно оценить, производя снимки в разных проекциях.
Компьютерная томография позволяет получить изображение скелета во всех
трех проекциях — аксиальной, сагиттальной и коронарной. При этом применяют
методику высококонтрастного разрешения. Кроме того, с помощью данного метода
Рис. 187. Рентгенограмма коленного сустава в прямой (а) и боковой (б) проекциях. В длинной трубчатой
кости выделяют диафиз (1), метафиз (2) и эпифиз (3).
299
Рис. 188. КТ грудной клетки (трехмерная реконструкция).
а — вид спереди; б — вид сзади.
получают наглядные трехмерные изображения (3D) исследуемых областей (рис. 188;
189), по которым можно составить представление о пространственной ориентации
скелета. На компьютерных томограммах получают отражение не только кости: двух-
источниковая компьютерная томография позволяет получить изображение связок
и сухожилий (рис. 190).
Однако основной способ визуализации мягкотканных компонентов опорно-дви-
гатечьной системы —магнитно-резонансная томография (рис. 191; 192), которая
является определяющим методом в диагностике дегенеративных и травматических
Рис. 190. Двухисточниковая КТ стопы. Видны
сухожилия
Рис. 189. КТ кистей (трехмерная реконструкция).
300
Рис. 191. МРТ коленного сустава (Т1-
взвешенное изображенне)
Н — надколенник; Б — бедро; БК — большебер-
цовая кость; 1 — сухожилие четырехглавой мыш-
цы бедра; 2 — суставной хрящ; 3 — сухожилие
надколенника; 4 — передняя крестовидная связка;
5 — задняя крестовидная связка.
Рис. 192. МРТ тазобедренного сустава (Т1-
взвешенное изображение). Видны мышечные
структуры, вертлужная впадина (1). суставной
хрящ (2) и головка бедренной кости (3).
Рис. 193. Сонограмма пяточного (ахиллова) сухожи-
лия.
I — неповрежденный участок сухожилия; 2 — область де-
фекта (разрыва) сухожилия.
повреждений гиалиновых хрящей, менисков,
суставных сумок и околосуставных тканей.
При этом применяют различные режимы ис-
следования: Tl, Т2, протонной плотности
и специально предназначенную для иссле-
дования опорно-двигательной системы про-
грамму STIR (short Tl invertion recovery —
короткое Tl-восстановление), которую ис-
пользуют для подавления сигналов от жира,
находящегося в костном мозге.
Эффективный метод исследования
мышц и связочного аппарата конечностей —
сонография. Разрывы сухожилий, пораже-
ния их манжет, выпот в суставе, пролифера-
тивные изменения синовиальной оболочки
и синовиальные кисты, абсцессы и гемато-
мы в мягких тканях — таков далеко не пол-
ный перечень патологических состояний,
выявляемых с помощью ультразвукового
исследования (рис. 193). Благодаря доступ-
ности и безопасности этот метод широко ис-
пользуют в спортивном скрининге.
Радионуклидная визуализация (сцинти-
графия) — один из наиболее распростра-
ненных методов исследования скелета, осо-
бенно в онкологии, где его используют для
выявления метастазов, и в травматологии,
в частности в диагностике скрытых и «уста-
лостных» переломов (стресс-переломы). Ос-
новными методами радионуклидной визуали-
зации являются однофотонная эмиссионная
томография (ОФЭКТ) и мультимодальное
исследование ОФЭКТ/КТ. Интенсивность
и скорость включения РФП в костную ткань
зависят от двух основных факторов — вели-
чины кровотока и интенсивности обменных
процессов в кости. Как при увеличении, так
и при уменьшении кровотока и метаболизма
301
Рис. 194. Сцинтиграмма скелета Гиперфик-
сация РФП в позвонках (указано стрелкой)
метастазы злокачественной опухо т
Рис. 195. Мультимодальное (гибридное) иссле-
дование (ОФЭКТ/КТ) Гиперфиксация РФП в
грудине — метастаз злокачественной опухоли
неизбежно изменяется количество включающегося в костную ткань РФП, что находит
отображение на сцинтиграммах.
В случае необходимости исследования сосудистого компонента применяют трехэ-
тапную методику. На 1-й минуте после внутривенной инъекции РФП в памяти компью-
тера регистрируют фазу артериального кровообращения, со 2-й по 4-ю минуту следует
динамическая серия «кровяного пула» — это фаза общей васкуляризации. Через 3 ч про-
изводят сцинтиграмму, которая является «метаболическим» изображением скелета.
У здорового человека РФП равномерно и симметрично накапливается в скелете.
Его концентрация выше в зонах роста костей и области суставных поверхностей. Кро-
ме того, на сцинтиграммах появляется тень почек и мочевого пузыря, так как около
50 % РФП выводится в эти же сроки через мочевые пути. Снижение концентрации
РФП в костях наблюдается при аномалиях развития скелета и нарушениях обмена
веществ. Отдельные участки кости, где накапливается небольшое количество РФП
(«холодные» очаги), обнаруживают в области костных инфарктов и асептического не-
кроза костной ткани.
Локальное увеличение концентрации РФП в кости («горячие» очаги) наблюдается
при ряде патологических процессов — переломах, остеомиелитах, артритах, опухо-
лях (рис. 194). Однако без учета анамнеза и клинической картины болезни установить
природу «горячего» очага обычно невозможно. Таким образом, остеосцинтиграфия
характеризуется высокой чувствительностью, но низкой специфичностью. Мульти-
модальная визуализация позволяет позиционировать участки аномального накопле-
ния РФП относительно анатомических ориентиров скелета (рис. 195).
302
В заключение следует отметить, что в последние годы лучевые методы широко ис-
пользуют как составную часть интервенционных вмешательств при поражении опорно-
двигательной системы. К ним относят биопсию костей и суставов, включая биопсию
межпозвоночных дисков, подвздошно-крестцового соединения, периферических ко-
стей, синовиальных оболочек, околосуставных мягких тканей, а также инъекции лечеб-
ных препаратов в суставы, костные кисты, межпозвоночные диски и гемангиомы.
5.2. Рентгенологические симптомы
поражения скелета
Патологические процессы, развивающиеся в опорно-двигательной системе, при-
водят к разнообразным и полиморфным рентгенологическим проявлениям. При этом,
с одной стороны, одни и те же заболевания в зависимости от индивидуальных осо-
бенностей пациента и стадии болезни могут вызывать различные симптомы, а с дру-
гой — противоположные по характеру и прогнозу патологические состояния иногда
сопровождаются очень схожими изменениями. В связи с этим оценивать рентгеноло-
гические данные следует только с учетом клинической картины и результатов лабо-
раторных исследований. Нужно также иметь в виду, что рентгенограмма, на которой
отображается лишь минерализованная основа кости, может быть нормальной при
поражениях мягких тканей опорно-двигательной системы. Вследствие этого в тече-
нии многих заболеваний выделяют скрытый («рентгенонегативный») период. Таким
пациентам необходимо производить другие лучевые исследования — компьютерную
и магнитно-резонансную томографию, сонографию, остеосцинтиграфию.
Основные отклонения от нормы, наблюдаемые при рентгенологическом иссле-
довании, можно сгруппировать следующим образом (рис. 196): изменения поло-
жения, формы и величины костей; изменения наружной поверхности костей (их
контуров на рентгенограммах); изменения структуры кости: нарушение целости
костных балок, перестройка структуры кости, остеолиз и остеонекроз, деструк-
ция и секвестрация костной ткани, изменения рентгеновской суставной щели.
Первая группа признаков почти не нуждается в пояснениях. Изменения положе-
ния костей могут быть как аномалией развития, так и следствием переломов и вы-
вихов. Изменения нормальной формы кости наблюдаются при аномалиях развития
или возникают вследствие уменьшения прочности кости (при авитаминозе, деми-
нерализации кости и др.). К изменению величины кости ведет ее разрушение или
новообразование. Утолщение кости принято называть гиперостозом (рис. 197). Он
образуется в результате повышенной функциональной нагрузки или избыточного раз-
растания и окостенения надкостницы при расстройствах кровообращения, интоксика-
циях, воспалительных поражениях. Равномерное уменьшение кости происходит при
ее недоразвитии или атрофии. Причинами атрофии чаще всего являются ограничения
локомоторной функции скелета и нейродистрофические нарушения.
Изменения наружной поверхности кости наблюдаются при деструкции кор-
тикального слоя воспалительного или опухолевого происхождения. Кроме того, на
кости могут быть выступы, образование которых обусловлено нарушением развития
(экзостозы) или воспалительным процессом (остеофиты), но наиболее часто изме-
нения контуров кости объясняются структурными сдвигами в надкостнице.
В норме надкостница на рентгенограммах не видна, но при патологии она нередко
обызвествляется и окостеневает. В зависимости от природы процесса (воспалитель-
ная или невоспалительная) его называют периоститом или периостозом. При вос-
303
е
к
Рис. 196. Рентгенологические проявления поражений костей и суставов (схема).
а — нормальная структура; б—д — изменения структуры костей: б — остеопороз, в — остеолиз концевой фа-
ланги (указано стрелкой), г — очаги деструкции и секвестр; д — остеосклероз; е—к — изменения надкостницы
и суставов: е — отслоенный периостит, ж — бахромчатый (кружевной) периостит и артрит (деструкция су-
ставных поверхностей), з — игольчатый периостит (спикулы), периостальные «козырьки» (указано стрелками),
деформирующий артроз, и — «луковичный» периостит, костный анкилоз, к — ассимиляция периостальных
наслоений, подвывих сустава.
палительных поражениях надкостница отодвигается от поверхности кости экссудатом
и обызвествляется. Это так называемый отслоенный периостит (рис. 198). Он имеет
вид нежной узкой прерывистой полоски, расположенной на некотором расстоянии от
контура кости. Затем масса обызвествленной надкостницы увеличивается, и она ино-
гда приобретает вид бахромы от портьеры («бахромчатый», или «кружевной», пе-
риостит', рис. 199). При костных опухолях — саркомах — наблюдаются окостенение
надкостницы, отодвинутой от краев новообразования, — периостит в виде козырька,
а также окостенения по ходу сосудов, идущих из надкостницы в кость (их не вполне
точно называют игольчатым периоститом). Добавим, что сонография и магнитно-
304
Рис. 197. Рентгенограмма бе-
дра. Гипероспюз бедренной
кости.
Рис. 198. Рентгенограмма
плеча. Отслоенный периос-
тит плечевой кости (указано
стрелкой).
Рис. 199. Рентгенограмма го-
лени. В большеберцовой кости
округлый участок деструкции,
обусловленной одной из разно-
видностей остеамиелита (аб-
сцесс Броди), — «бахромчатый»
периостит (указано стрелкой).
резонансная томография позволяют обнаруживать изменения объема надкостницы
и находящиеся под ней скопления крови или гноя в «рентгенонегативный» период.
Изменения структуры кости возникают прежде всего при переломах и выра-
жаются в перерыве костных балок и трабекул: в кости появляется линия, или щель,
перелома, имеющая различное направление и протяженность. При нейродистрофи-
Рис. 200. Рентгенограмма кистей. Остеолиз ногтевых фачанг
нейротрофического происхождения.
305
Рис. 201. Рентгенограмма
предплечья. Гипероспюз, осте-
осклероз и деструкция в плече-
вой кости, секвестр (указано
стрелкой) — остеомиелит.
Рис. 202. Рентгенограмма стопы. Губчатая костная струк-
тура разрежена, местами не дифференцируется — диффуз-
ный остеопороз.
ческих поражениях может наблюдаться асептическое
рассасывание костной ткани — остеолиз^ при котором
на снимках обнаруживают исчезновение костной ткани
(рис. 200). При расстройстве питания костной ткани раз-
вивается остеонекроз. Омертвевший участок кажется бо-
лее плотным на фоне окружающей кости. Костные балки
в области некроза не выдерживают обычной нагрузки
и спрессовываются, что приводит к деформации кости
и еще большему увеличению интенсивности ее тени.
При ряде заболеваний возникает деструкция — раз-
рушение костных балок и целых участков кости и заме-
щение их гноем, грануляциями или опухолевой тканью.
На рентгенограмме очаг деструкции выглядит как дефект кости. Контуры свежих де-
структивных очагов неровные, в то время как края давно существующих очагов ста-
новятся ровными и уплотненными. Деструкция нередко ведет к отторжению костных
фрагментов и их омертвению. Такие свободно лежащие и некротизированные куски
кости называют секвестрами (рис. 201).
Большое значение в рентгенодиагностике имеет симптом перестройки структу-
ры кости. Под перестройкой кости понимают любое изменение костной структуры,
сопровождающееся появлением новой структуры взамен предшествовавшей. Различа-
ют физиологическую и патологическую перестройку. К физиологической перестройке
относят все виды изменения структуры кости, возникающие в процессе нормальной
жизнедеятельности человека под влиянием тех или иных условий труда и быта, за-
нятий спортом. Такая перестройка происходит в костной системе здорового человека
в течение всей жизни. Для нее характерно уравновешивание процессов формирова-
ния и рассасывания кости. Патологическая перестройка может совершаться в резуль-
тате дистрофических, воспалительных и других процессов и обычно сопровождается
преобладанием процессов рассасывания или новообразования костных элементов.
Наиболее часто наблюдается один из видов перестройки — остеопороз (разре-
жение кости). Он выражается в равномерном уменьшении количества костных ба-
лок в единице объема кости. На рентгенограммах остеопороз проявляется повыше-
нием прозрачности кости, истончением кортикального слоя и расширением костно-
мозгового канала, подчеркнутостью контуров кортикального слоя вокруг всей кости.
306
В губчатом веществе эпифизов, метафизов и в плоских костях наблюдается крупно-
петлистая костная структура. Остеопороз может иметь пятнистый характер и прояв-
ляться в виде отдельных мелких или более крупных участков просветления либо быть
диффузным и равномерным (рис. 202).
По протяженности различают четыре формы остеопороза: местный, регионар-
ный, распространенный и системный. Местный остеопороз — ограниченный участок
разрежения костной структуры: обычно это начальное проявление деструкции кости.
Регионарным называют остеопороз, захватывающий целую анатомическую область.
Как правило, разрежение костной структуры происходит в суставных концах костей
при артритах. Распространенным считают остеопороз, развивающихся во всех костях
одной конечности, что обычно связано с нарушением кровообращения или иннервации
этой конечности. При системном остеопорозе поражаются все кости скелета.
Под остеосклерозом понимают такое изменение костной структуры, при котором
отмечается увеличение количества костного вещества в единице объема кости.
В губчатом веществе определяется мелкопетлистая структура вплоть до такой,
при которой костный рисунок неразличим. В длинных костях отмечаются утол-
щение кортикального слоя и сужение костно-мозгового канала.
Остеосклероз может быть ограниченным (рис. 203) или системным. Послед-
няя форма наблюдается сравнительно редко: при некоторых врожденных болезнях
(«мраморная болезнь»; рис. 204), отравлениях соединениями фтора (флюороз). Мно-
жественные участки остеосклероза в костях выявляют при интоксикации тяжелыми
металлами, некоторых видах лейкоза, деформирующей остеодистрофии, почечной
остеодистрофии, остеобластических метастазах рака.
Рис. 203. Рентгенограмма
голени. Ограниченный остео-
склероз большеберцовой кости.
Рис. 204. Рентгенограммы кисти (а) и позвоночника (б). Системный
остеосклероз (врожденный остеосклероз, или болезнь Альберса—
Шенберга).
307
Рис. 205. Рентгенограмма (а) и КТ (сагиттачьная реконструкция, б) стопы. Муфтообразное утолщение
и обызвествление надкостницы в 111 плюсневой кости, в середине утолщения поперечная лоозеровская
зона перестройки (указано стречкой) — «маршевый перелом» (болезнь Дойчлендера).
Своеобразным видом перестройки кости являются так называемые лоозеровские
зоны перестройки. Они образуются в тех случаях, когда нормальная кость подвергает-
ся чрезмерной нагрузке или физиологическая нагрузка прилагается к патологически из-
мененной кости (например, при авитаминозе). При этом в области перегрузки возникает
острый асептический некроз. Чаще всего он проявляется как поперечно или косо идущая
в кости полоса просветления, в которой уже не видно костных балок. Наиболее типичным
таким поражением является патологическая перестройка II или III плюсневых костей, воз-
никающая при длительных маршах у солдат («маршевый» перелом) или у женщин при
ходьбе на высоких каблуках (рис. 205). Развитию заболевания способствует плоскостопие.
Другая форма перестройки кости — повышенное реактивное эндо- и периосталь-
ное костеобразование, которое возможно при избыточной нагрузке на кость. Если на-
грузка прекращена и проведена иммобилизация, то благодаря деятельности надкост-
ницы и эндоста образуется подобие костной мозоли и формируется новая структура,
которая может выдержать повышенную нагрузку. В противном случае может возник-
нуть настоящий перелом («стресс-перелом»). Лоозеровские зоны перестройки могут
образоваться также в патологически измененной кости, когда обычная физическая на-
грузка превышает структурную прочность кости (рис. 206).
Изменение рентгеновской суставной щели — признак поражения сустава.
Равномерное сужение суставной щели чаще всего свидетельствует о дистрофическом
состоянии суставных хрящей. Неравномерное сужение наблюдается при артритах
и может сочетаться с разрушением замыкающих пластинок и субхондрального слоя
сочленяющихся костей. При фиброзном анкилозе определяют исчезновение замыкаю-
щей костной пластинки, а при костном анкилозе — переход костных балок из одного
эпифиза в другой (рис. 207).
Выше перечислены далеко не все рентгенологические симптомы повреждений
и заболеваний скелета, но даже из изложенного ясно, сколько разнообразных и не-
стандартных сочетаний их может наблюдаться в действительности. Хотя рентгенов-
ское изображение кости кажется демонстративным и понятным, для точного распо-
знавания ее поражений от врача требуются хорошая общая клиническая подготовка
и педантичный анализ лучевой семиотики.
308
Рис. 206. Рентгенограмма бе-
дра. Бедренная кость утолще-
на и искривлена. На вершине ее
изгиба поперечная полоса про-
светления (указано стрелкой) —
лоозеровская зона перестройки.
Рис. 207. Рентгенограммы коленного сустава в прямой (а) и боковой
(б) проекциях. Костный анкилоз.
Следует особо отметить, что благодаря внедрению в рентгеногическую прак-
тику цифровой рентгенографии значительно повысились диагностические возмож-
ности этого метода, расширился перечень симптомов и стало легче работать
с изображениями — получать их, обрабатывать, передавать и хранить.
Как-то раз фирма «Фармфабрик» забыла выслать бланки заказов аптеке № 210
города Нью-Йорка и, несмотря на повторные запросы, так ничего и не присла-
ла. Это заставило Роберта Фиша, провизора аптеки, послать фирме вместе с со-
ставленным от руки заказом письмо следующего содержания: «Господа! Ваш ком-
пьютер, ведающий сбытом готовой продукции, и я плохо понимаем друг друга.
Если вы больше не высылаете бланков заказов, то, пожалуйста, дайте нам знать
об этом, только и всего. Неужели в вашей фирме больше не работает никто из
обыкновенных живых людей, кто бы мог ответить нам? Нью-Йорк. Аптека № 210».
Через некоторое время вместе с очередной партией медикаментов в аптеку
пришел ответ: «Дорогой сэр! Заполните, пожалуйста, шесть бланков заказов.
И, пожалуйста, извините нас за задержку. Дело в том, что, к великому нашему
сожалению, нам все еще приходится использовать в качестве служащих обык-
новенных людей. В этом-то вся беда! Подпись: ИБМ-402».
(«Знание — сила». — 1989. — №2)
От авторов: это произошло в далеком 1989 году. А в наше время... Электронные
средства передачи изображений и документов становятся повседневной жиз-
нью, а компьютер теперь есть в каждой аптеке, в подавляющем большинстве
даже работающий в Сети.
309
5.3. Повреждения костей и суставов
Лучевое исследование скелета производят по назначению лечащего врача. Оно
показано при всех повреждениях опорно-двигательной системы. Основой ис-
следования является рентгенография в двух взаимно перпендикулярных проек-
циях. На снимках должно быть получено изображение всей кости со смежными
суставами или сустава с прилежащими отделами костей. Обследованию в рент-
геновском кабинете подлежат все пострадавшие, у которых сохранено сознание
и нет угрожающих жизни признаков повреждения внутренних органов и сосудов.
Остальные пострадавшие по клиническим показаниям могут быть обследованы
в палате или перевязочной с помощью передвижного рентгеновского аппарата.
Отказ от рентгенографии при повреждении костей и суставов является вра-
чебной ошибкой.
При сомнительных результатах рентгенографии и наличии анамнестических
и клинических данных, свидетельствующих о возможности повреждения скелета
(например, у спортсменов), показана сцинтиграфия, при которой устанавливают
гиперфиксацию РФП в месте возможного перелома. Дополнительную помощь
в диагностике переломов могут оказать компьютерная рентгеновская и магнитно-
резонансная томография.
В тех случаях, когда по рентгенограммам в двух проекциях не удается точно
определить наличие и характер повреждения, выполняют дополнительные сним-
ки: рентгенограммы в косых проекциях, прицельные снимки.
Основные рентгенологические признаки переломов трубчатых и плоских костей
общеизвестны — это линия (щель) перелома и смещение отломков (рис. 208).
Линия, или щель, перелома представляет собой светлую полоску с неровными
и нередко зазубренными краями. Классическим примером такой линии является
трещина в одной из трубчатых костей. Линия перелома более четко вырисовывается
в кортикальном слое кости, затем пересекает ее в различных направлениях. Если
она не достигает противоположного края кости, то говорят о неполном переломе.
В этих случаях не возникает заметного смещения отломков. При полном переломе
смещение отломков наблюдается всегда. Оно обусловлено как самой травмой, так
и тягой мышц.
Рис. 208. Рентгено-
грамма бедра. Перелом
бедренной кости.
Рис. 209. КТ головы. Вдавленный перелом свода черепа, пузырьки газа (указано
стрелками) в мягких тканях головы и головном мозге.
а — аксиальная проекция; б — трехмерная реконструкция.
310
Характер смещения отломков определяют по снимкам в двух взаимно перпен-
дикулярных проекциях. Различают смещение по длине (продольное, которое мо-
жет происходить с захождением, вклинением или расхождением отломков), по
ширине (боковое), по оси (угловое) и по периферии, т. е. с поворотом одного из
отломков вокруг своей продольной оси. Величину продольного или бокового сме-
щения указывают в сантиметрах, а углового и по периферии — в градусах.
Большое значение в диагностике травматических повреждений скелета имеет
компьютерная томография. В частности, при переломах черепа она позволяет
оценить глубину и форму повреждения кости (рис. 209). В крупных травмато-
логических лечебных учреждениях на компьютерные томографы устанавлива-
ют специальные программы «травматологический центр», предназначенные для
исследования всего тела, которые дают возможность оценить состояние скеле-
та в целом и получить изолированное изображение травмированных областей
(рис. 210).
Рис. 210. КТ, выполненные по программе «Центр травматологии» («Siemens»).
а — реконструкция изображения всего тела для определения возможных зон поражения; б — изображение чере-
па: видны множественные переломы свода; в — изображение плечевого сустава: оскольчатый перелом плечевой
кости.
311
Рис. 211. Рентгенограмма таза и тазобедренных су-
ставов. Патологический передам правой бедренной
кости на месте метастаза злокачественной опухоли.
Рис. 212. Мультимодальное (гибридное) ис-
следование (ОФЭКТ/КТ). Гиперфиксация РФП
в области заднего отростка таранной ко-
сти — стрессовый перелом у спортсмена.
При анализе рентгенограмм необходимо установить, не проходит ли линия перело-
ма через суставную поверхность кости, т. е. не является ли перелом внутрисуставным.
Кроме того, следует обратить внимание на состояние костной ткани вокруг щели пере-
лома, чтобы исключить патологический перелом, т. е. повреждение, возникшее в уже
пораженной кости, в частности в области развития опухоли (рис. 211). В детском воз-
расте изредка наблюдается эпифизеолиз — травматическое отделение эпифиза кости от
метафиза. При этом линия перелома проходит по ростковому хрящу, но обычно слегка
загибается на метафиз, от которого отламывается небольшой костный фрагмент. У де-
тей часто наблюдаются неполные и поднадкостничные переломы трубчатых костей, при
которых линия перелома не всегда видна и основным симптомом является угловой из-
гиб наружного контура кортикального слоя. Для того чтобы определить этот признак,
нужно скрупулезно рассмотреть контур кости на всем протяжении.
Большое значение имеют лучевые методы в спортивной медицине, в частности
при распознавании стрессовых («усталостных») переломов. Ранее был рассмо-
трен один из видов подобных переломов — «маршевый перелом». Он возникает при
остром или хроническом перенапряжении опорно-двигательной системы. Выявить
ранние признаки такого травматического поражения — значит вовремя предпринять
адекватные меры превентивного характера и спасти пациента от тяжелых травматиче-
ских осложнений. Главенствующая роль при этом играют однофотонная эмиссионная
томография, особенно выполненная мультимодально, т. е. совместно с компьютерной
томографией (ОФЭКТ/КТ; рис. 212), а также магнитно-резонансная томография.
Одно из наиболее часто наблюдаемых повреждений опорно-двигательной систе-
мы — нарушение целости структурных элементов коленного сустава. Обычно оно яв-
ляется следствием резких движений нижней конечностью и удара по ней. У футболи-
стов повреждение коленного сустава можно считать профессиональной болезнью.
Часто оно встречается у представителей других видов спорта — хоккеистов, фигури-
стов, баскетболистов и др., а также балерин и танцовщиков.
Наиболее чувствительным методом диагностики повреждения коленного су-
става является магнитно-резонансная томография. На магнитно-резонансных то-
мограммах удается выявить разрывы крестовидных связок, в первую очередь перед-
ней (рис. 213): она повреждается в 10 раз чаще, чем задняя. Важно, что с помощью
312
Рис. 215. МРТ коленного сус-
тава. Полное разрушение .ме-
диального .мениска (указано
стрелкой).
Рис. 213. МРТ коленного сустава.
Разрыв передней крестовидной
связки (светлая стрелка). Хорошо
видна задняя крестовидная связка
(темная стречка).
Рис. 214. МРТ коленного сустава.
Разрыв заднего рога .мениска (указа-
но стрелкой).
этого метода можно визуализировать повреждения менисков — от небольших разры-
вов (рис. 214) до значительных (рис. 215). Определенные данные могут быть получе-
ны при сонографии области колена. На рентгенограммах патологические изменения
появляются поздно, когда возникают вторичные реактивные изменения в сочленяю-
щихся костях и деформации рентгеновской суставной щели.
Переломы огнестрельного происхождения имеют ряд особенностей. В костях
свода черепа, таза и других плоских костях они преимущественно дырчатые и сопро-
вождаются многочисленными радиальными трещинами. Схожие повреждения наблю-
даются в метафизах и эпифизах. В диафизах чаще возникают оскольчатые переломы
с множественными осколками и трещинами. Огнестрельные повреждения нередко
сопровождаются проникновением инородных тел в кости и мягкие ткани. Металли-
ческие инородные тела обнаруживают по рентгенограммам, тогда как непроницаемые
для рентгеновского излучения инородные тела выявляют с помощью сонографии или
магнитно-резонансной томографии.
В общем виде типовая схема лучевого обследования пострадавшего при острой
травме конечностей приведена ниже (схема 6).
После консервативного или хирургического вправления перелома производят
контрольные рентгенограммы (рис. 216) или компьютерные томограммы (рис. 217),
по которым оценивают эффективность вправления и правильность расположения
штифтов и пластинок при металлическом остеосинтезе.
При огнестрельных повреждениях тяжелым осложнением является газовая ин-
фекция. На рентгенограммах определяют увеличение объема мягких тканей и отсут-
ствие четкости контуров отдельных мышечных групп в области перелома. Специфи-
ческими признаками являются образование газовых пузырьков и расслоение мышеч-
ных волокон под действием скоплений газа. Газ поглощает рентгеновское излучение
слабее, чем окружающие ткани, поэтому обусловливает ясно видимые просветления.
В последующем рентгенограммы производят для оценки состояния костной
мозоли между отломками. При нормальном ходе заживления перелома у взрослых
первые островки извести определяют в мозоли лишь через 1 мес после травмы (у де-
313
Схема 6
Тактика лучевого обследования при острой травме конечностей
Рис. 216. Рентгенограмма
бедра. Перелом бедренной
кости. Виден эндамедупяр-
ный метагшческий штифт.
Рис. 217. КТ плеча (трехмерная рекон-
струкция). Перелом плечевой кости. Ви-
ден металлофиксатор.
Рис. 218. Рентгенограмма
тазобедренного сустава.
Врожденный вывих бедренной
кости. Уплощенная вертлуж-
ная впадина и деформирован-
ная суставная щель.
314
тей — в более ранние сроки). Каждый врач должен это знать, чтобы не назначать лиш-
ние рентгенологические исследования. В первой декаде после повреждения щель пе-
релома видна особенно отчетливо вследствие рассасывания поврежденных костных
балок в концах отломков. В этот период отломки скреплены соединительно-тканной
мозолью. Во второй декаде она превращается в остеоидную, которая по строению
похожа на костную, но не содержит извести и не видна на снимках. В это время рент-
генолог по-прежнему видит линию перелома и к тому же отмечает начинающуюся
перестройку кости — остеопороз. В третьей декаде врач может прощупать плотную
мозоль, фиксирующую отломки, но на рентгенограммах эта мозоль все еще не отобра-
жается. Полное обызвествление мозоли происходит за 2—5 мес, а ее функциональная
перестройка продолжается в течение длительного периода.
При хирургическом лечении переломов хирург определяет сроки для выполнения
контрольных снимков. Необходимо проверить развитие костной мозоли, положение
металлических фиксирующих приспособлений, исключить осложнения (некроз или
воспаление кости, местный остеолиз вокруг крепежных элементов металлического
штифта и др.).
К нарушениям заживления переломов относят замедленное образование костной
мозоли, но его не нужно путать с несращением перелома и формированием ложного
сустава. Отсутствие костной мозоли не является доказательством развития ложного
сустава. О нем свидетельствует заращение костно-мозгового канала в концах отлом-
ков и образование по их краю замыкающей костной пластинки.
Рентгенодиагностика вывихов и подвывихов относительно проста: на снимках опре-
деляют отсутствие головки в суставной впадине — полное несоответствие сустав-
ных концов костей (рис. 218). Особенно важно установить, не сопровождается ли
вывих отрывом костных фрагментов от суставных концов. Костные отломки могут
препятствовать нормальному вправлению вывиха. Для того чтобы распознать под-
вывих, необходимо тщательно рассмотреть взаимоотношения суставной головки
и суставной впадины. О подвывихе свидетельствуют частичное несоответствие су-
ставных поверхностей, а также клиновидная форма рентгеновской суставной щели.
Из зарубежной рентгенологической лексики, используемой в травматологи
«Высотные боли аквалангиста» — остеонекроз головки бедренной кости у акваланги-
стов при быстрой декомпрессии.
«Колено проповедника» — бурсит инфрапателлярной сумки, возникающий у рабочих, на-
стилающих половые покрытия (паркет, линолеум).
«Колено домохозяйки» — препателлярный бурсит, возникающий при натирании полов
с опорой на руки и колени.
«Большой палец руки егеря» — отрыв локтевой коллатеральной связки в месте ее прикре-
пления к основанию проксимальной фаланги большого пальца руки; первоначально был
описан у лесников, разделывающих дичь, в настоящее время встречается у лыжников.
«Колено прыгуна» — разрыв сухожилия надколенника; наблюдается у молодых легко-
атлетов.
«Локоть члена малой лиги» — отрывной перелом медиального надмыщелка плеча, вы-
зываемый избыточным давлением кнаружи на локоть у подающего мяч в бейсболе.
«Перелом любовника (донжуана)» — компрессионный перелом пяточной кости в резуль-
тате падения или прыжка с высоты (намек на травму у поклонника, прыгающего из окна,
когда приходит муж).
315
«Палец портного» — эпидермоидная киста дистальной фаланги пальца, возникающая
при длительном травмирующем раздражении.
«Синдром треугольной косточки танцовщиков» — компрессия и воспаление дополни-
тельной косточки, находящейся между задней дистальной частью большеберцовой кости
и задней частью пяточной кости (эта косточка имеется у 10 % людей).
«Перелом теннисиста» — перелом крючковидной кости запястья, возникает также
у играющих в бейсбол и гольф.
«Таз роженицы» — диастаз лобкового симфиза при рождении крупного плода через
узкий родовой канат.
«Молоткообразный палец» — отрывной перелом у места прикрепления сухожилия раз-
гибателя на тыльной поверхности основания дистальной фаланги указательного пальца;
возникает вследствие сильного удара мячом по выпрямленному пальцу.
«Маршевый» перелом (нервном новобранцев, болезнь Дойчлендендера) — патологиче-
ская перестройка плюсневых костей, чаще второй; возникает при повышенных нагрузках
у солдат при длительных маршевых переходах, у женщин при длительном хождении на
высоких каблуках.
«Перелом повешенного» — двусторонний перелом суставных отростков СП.
5.4. Заболевания костей и суставов
Рентгенологическая диагностика заболеваний опорно-двигательной систе-
мы — увлекательная и вместе с тем очень сложная область знания. Описано более
300 болезней и аномалий развития костей и суставов. Каждое заболевание характе-
ризуется определенной динамикой — от начальных проявлений, нередко неулови-
мых при лучевом исследовании, до грубых деформаций и разрушений. К тому же
патологический процесс может развиться как во всем скелете, так и практически
в любой из 206 составляющих его костей. На выраженность симптомов болезни
оказывают влияние возрастные особенности скелета, свойства возбудителя, много-
численные регуляторные, в том числе эндокринные, влияния. В связи с изложенным
понятно, насколько индивидуальны рентгенограммы каждого больного, как вдумчи-
во врач должен рассмотреть совокупность анамнестических и клинических данных,
результатов рентгенологических и лабораторных исследований, чтобы поставить
правильный диагноз.
5.4.1. Системные и распространенные поражения
В основе системных и распространенных поражений лежит одно из пяти пато-
логических состояний: аномалии развития опорно-двигательной системы; нару-
шение белкового, витаминного или фосфорно-кальциевого обмена; поражение
других органов и систем (эндокринных желез, системы крови, печени, почек);
генерализованные опухолевые процессы; экзогенные интоксикации (включая
ятрогенные воздействия, например лечение стероидными гормонами).
Врожденные нарушения возникают во внутриутробном периоде развития. По-
сле рождения они могут прогрессировать, но в основном до тех пор, пока продолжа-
ются рост и дифференцировка органов опорно-двигательной системы. Некоторые из
этих аномалий никак не проявляются, и их случайно выявляют при рентгенологиче-
ском исследовании, другие обусловливают выраженные нарушения функций скелета.
316
Системные аномалии оказывают влияние на состояние всей
опорно-двигательной системы, но наиболее выражено пора-
жение тех или иных отделов. Если нарушение развития про-
изошло в период формирования соединительно-тканного
скелета, то возникают различные варианты фиброзной дис-
плазии, а если во время образования хрящевого скелета —
хрящевой дисплазии (дисхондроплазия). Многие аномалии
связаны с нарушениями, происходящими в период замены
хрящевого скелета костным (костные дисплазии). К ним от-
носят изолированные и сочетанные пороки энхондрального,
периостального и эндостального окостенения.
Рентгенологические симптомы системных и распро-
страненных аномалий разнообразны. Среди них выделяют
изменения величины, формы и структуры костей. Напри-
мер, для такой хрящевой дисплазии, как хондродистрофия,
характерны непропорционально короткие и плотные кости
конечностей с расширенными в виде раструбов метафизами
и массивными эпифизами. При арахнодактилии (рис. 219),
наоборот, трубчатые кости тонкие и непомерно удлиненные.
Некоторые виды врожденных нарушений развития скелета
на примере кисти показаны на рис. 220. При множественных
хрящевых экзостозах на поверхности костей конечностей
Рис. 219. Рентгенограмма
кисти. Нарушение развития
костей — арахнодактилия
(«паучьи пальцы»).
появляются причудливые выступы, состоящие из костной
и хрящевой ткани. При хондроматозе костей на рентгено-
граммах определяются хрящевые образования разнообраз-
ной формы (энхондромы) в расширенных метафизах длин-
ных трубчатых костей (рис. 221). Характерна картина хон-
дроматоза сустава: на рентгенограммах и компьютерных томограммах определяются
множественные округлые образования костно-хрящевой природы (рис. 222).
Аномалии эндостального окостенения нередко проявляются уплотнением
костной ткани. Рентгенолога поражает мраморная болезнь: при ней кости черепа,
позвонки, кости таза, проксимальные и дистальные отделы бедренных костей очень
Рис. 220. Нарушения развития кисти (схема).
а — норма; б — брахидактилия; в — арахнодактилия; г — акромегалия; д — хондродистрофия.
317
Рис. 221. Рентгенограмма кисти. Наруше-
ние развития костей — хондроматоз (бо-
лезнь Олье).
Рис. 222. КТ плечевого сустава. Хондро-
матоз
а — аксиальная проекция; б — трехмерная ре-
конструкция.
плотные, на снимках они кажутся сделанными
из слоновой кости и бесструктурными. Мело-
реостоз (болезнь Лери) — другая форма врож-
денного уплотнения костей, при которой пора-
жаются все или некоторые кости конечностей
(рис. 223), а при таком пороке, как остеопой-
килия, чуть ли не во всех костях определяют
множественные островки компактного кост-
ного вещества (рис. 224).
Фиброзная остеодисплазия (болезнь Брай-
цева—Лихтенштейна) возникает на соеди-
нительно-тканном этапе развития скелета. Вы-
деляют моно- и полиоссальную формы заболе-
вания. Для монооссальной формы характерно
очаговое поражение кости. Участок поражения
выглядит утолщенным, с многочисленными
зонами разрежения костной ткани и кистопо-
добными образованиями, перемежающимися
с участками остеосклероза (рис. 225). Вслед-
ствие уменьшения прочности кость деформи-
руется. Характерный признак — искривление
бедренной кости по типу пастушьей палки
(рис. 226). Сочетание фиброзной остеодиспла-
зии с проявлениями внекостной патологии —
ранним половым созреванием и гиперпигмен-
тацией кожи — получило название «болезнь
Олбрайта*». Фиброзная остеодисплазия может
иметь локальный характер, при этом участок
пораженной кости выглядит как четко отгра-
ниченная зона просветления с хаотически рас-
положенными вкраплениями плотной костной
ткани (рис. 227).
Эндокринные и обменные нарушения
проявляются задержкой или изменением нор-
мального роста костей в длину и системным
остеопорозом. Классический пример таких
нарушений — рахит. Кости при нем сильно
разрежены и нередко искривлены, так как не
выдерживают обычной нагрузки. Метафизар-
ные отделы костей расширены в виде блюдца,
их концы, обращенные в сторону эпифиза,
имеют вид бахромы. Между метафизом и эпи-
физом расположена широкая светлая полоса,
представляющая собой сочетание росткового
хряща и остеоидного вещества, которое своев-
ременно не подверглось обызвествлению. Эк-
зогенные интоксикации наиболее часто слу-
* F. Albright (1900—1969) — известный американский
врач-эндокринолог, в честь которого названы многие клини-
ческие синдромы и заболевания.
318
Рис. 223. КТ кисти. Мелореостоз (болезнь Лери). Остеосклероз нескольких костей.
а — сагиттальная проекция; б — трехмерная реконструкция.
Рис. 224. Рентгенограмма кисти. Множественные островки компактного костного вещества в эпифи-
зах (указано стрелками) — остеопойкилия.
Рис. 225. Рентгенограм ма плеча. Плечевая кость вздута, искривлена, содержит .многочисленные участ-
ки деструкции — фиброзная остеодиспазия.
Рис. 226. Рентгенограмма бедра. Вздутие бедренной кости и типичная деформация по типу пастушьей
пачки — фиброзная остеодиспазия.
Рис. 227. Рентгенограмма голени и коленного сустава. Ограниченная форма фиброзной остеодисплазии
(указано стрелкой).
319
Рис. 229. Рентгенограмма черепа. Диффузный гиперостоз
и неоднородный остеосклероз. Деформирующая остеодистро-
фия (болезнь Педжета).
Рис. 228. Рентгенограмма плеча.
Остеобластический метастаз в пле-
чевой кости (указано стрелкой).
жат причиной развития системного остеопороза, а при попадании в организм ребенка
солей тяжелых металлов в дистальной части метафизов обнаруживают поперечную
полосу интенсивного затемнения.
В клинической практике системные поражения скелета наиболее часто наблюда-
ются при опухолевых поражениях: метастазах рака в костях, миеломной болезни, лей-
козах, лимфобластомах, в том числе лимфогранулематозе. При всех этих заболеваниях
в костном мозге могут образовываться опухолевые очаги, которые вызывают разруше-
ние костной ткани. До тех пор, пока разрушения невелики, их можно обнаружить глав-
ным образом посредством остеосцинтиграфии и магнитно-резонансной томографии.
Когда очаги увеличиваются, они определяются на рентгенограммах и компьютерных
томограммах в виде очагов деструкции, которые называют остеолитическими. Они
нередко сопровождаются патологическими переломами. Следует помнить, что мета-
статические поражения костей скелета можно обнаружить только в том случае, если
разрушено 40—50 % костной ткани. В связи с этим в онкологии существует правило:
при выявлении малейших клинических признаков наличия метастазов в костях скелета
(а в некоторых лечебных учреждениях и в отсутствие таковых) необходимо прово-
дить сцинтиграфию скелета, т. е. выполнять скрининг на метастазы.
На образование опухолевых узелков костная ткань иногда отвечает выражен-
ной остеобластической реакцией. Иными словами, вокруг узелков рака образуется
зона склероза. На рентгенограммах такие очаги обусловливают не дефекты, а участ-
ки уплотнения в костях, которые называют остеобластическими метастазами
(рис. 228). Их нетрудно отличить от аномалий развития, при которых в костной тка-
ни образуются плотные остеосклеротические, так называемые компактные, костные
островки: последние в противоположность метастазам опухоли не накапливают РФП
при остеосцинтиграфии. В заключение отметим, что в настоящее время большинству
больных с диагностированными онкологическими заболеваниями рекомендуют про-
водить сцинтиграфию скелета для исключения метастазов.
320
В целом тактика обследования больного при подозрении на наличие метастазов
рака в костях (а это, к сожалению, часто возникающая клиническая задача) отражена
в приведенной ниже схеме.
Целесообразно упомянуть еще об одном заболевании, часто имеющем системный
характер, — о деформирующей остеодистрофии (болезнь Педжета*). Ее характерное
проявление — перестройка структуры кости, прежде всего своеобразное утолщение
и разволокнение кортикального слоя: он как бы разделен на грубые костные пластин-
ки. Трубчатые кости деформированы, костно-мозговой канал их перекрыт изображе-
нием пересекающихся в разных направлениях искривленных и утолщенных костных
балок. В костях свода черепа и таза, обычно утолщенных, наблюдаются бесформен-
ные участки склероза, иногда чередующиеся с дефектами костной ткани. Характерна
рентгенологическая картина черепа: он увеличен в размерах, в костной ткани име-
ются множественные неоформленные участки склероза. Такую рентгенологическую
картину образно называют «курчавая голова негра» (рис. 229). Причина развития этой
болезни не установлена, но ее рентгенологическая картина характерна и обычно слу-
жит надежной основой диагноза.
Остеопороз принадлежит к числу наиболее часто встречающихся и одновремен-
но важных системных заболеваний скелета. Впервые описал клиническую картину
остеопороза и выделил его из остеомаляции Поммер в 1885 г. Однако только в 1940 г.
после работ, проведенных Олбрайтом и представителями его школы, это заболевание
стало известно широкому кругу врачей. Особую актуальность остеопороз приобрел
в 60-е годы вследствие значительного увеличения числа пожилых людей и, что не
менее важно, благодаря развитию методов лучевой диагностики этого заболевания.
Особенно велика социальная значимость остеопороза, поскольку он является наибо-
лее частой причиной переломов у лиц среднего и особенно пожилого возраста. Так, у
17 % мужчин и 32 % женщин в возрасте 80 лет возникают переломы шейки бедренной
кости, 20 % из них умирают, 25 % становятся инвалидами.
Остеопороз — генерализованное уменьшение количества костной массы с со-
хранением ее минерализации. Он характеризуется микроархитектурными нару-
шениями костной ткани, приводящими к повышению ломкости костей и риска
возникновения переломов.
Вероятнее всего, остеопороз следует рассматривать не как отдельную нозологи-
ческую форму, а как единообразный ответ костей скелета на воздействие различных
эндогенных и экзогенных факторов.
Прежде всего, необходимо четко выделить первичный остеопороз (его называ-
ют также старческим, или инволютивным). Одной из его разновидностей являет-
ся постменопаузальный (пресенилъный) остеопороз женщин. Изредка встречается
ювенильный идиопатический остеопороз (болезнь «рыбьих» позвонков). Вторичный
остеопороз возникает как следствие различных заболеваний или некоторых видов
медикаментозной терапии.
От остеопороза, как первичного, так и вторичного, необходимо отличать остео-
маляцию — деминерализацию костей скелета при сохранении структуры их органи-
ческой матрицы или даже увеличении количества остеоидной ткани. Можно сказать,
что остеопороз — это количественное понятие, тогда как остеомаляция — каче-
ственное. Оба эти состояния охватывает собирательный термин «остеопения» —
«бедность» кости.
К факторам риска развития остеопороза можно отнести семейную предраспо-
ложенность к этому заболеванию, женский пол, позднее начало менструаций, рано
* J. Peget (1815—1899) — английский хирург, в честь которого названы многие синдромы и заболевания.
321
Рис. 230. Определение «индекса III
пястной кости»: индекс А—В/А.
Рис. 231. Остеоденситометр.
наступившую или вызванную хирургическим путем менопаузу, недостаток кальция
в пище, увлечение кофе и алкоголем, курение, лечение кортикостероидами, антикоа-
гулянтами или противосудорожными средствами, многократное лечение голодом для
уменьшения массы тела («диетическое похудение»), низкая физическая активность.
Особо следует выделить остеопороз у космонавтов. Он неизбежно возникает во
время пребывания человека в состоянии невесомости и сохраняется продолжительное
время после его возвращения на Землю. Мировые лидеры в космонавтике — Россия
и США — имеют специальные комитеты по остеопорозу в рамках правительствен-
ных организаций — Роскосмоса (РФ) и NASA (США).
Существует особый тип «остеопоротичных людей» — это невысокие худощавые
женщины, преимущественно североевропейского или азиатского происхождения,
с голубыми глазами и светлыми волосами, веснушками и гипермобильностью суста-
вов. Такие женщины кажутся преждевременно состарившимися.
В понимании остеопороза как патологического состояния скелета большое зна-
чение имеет изучение динамики минерализации кости в течение жизни человека.
Как известно, у представителей обоих полов кости формируются приблизительно до
25 лет, однако у женщин количество костной массы на 13 % меньше, чем у мужчин.
Начиная с 40 лет, оно уменьшается у мужчин в среднем на 0,4 %, у женщин на 1 %
ежегодно. Таким образом, общая потеря компактного вещества к 90 годам достигает
19 % у мужчин и 32 % у женщин. Динамика губчатого вещества иная: его убыль начи-
нается намного раньше, чем компактного, — с 25—30 лет и происходит с одинаковой
скоростью у мужчин и женщин — в среднем по 1 % в год. Общая потеря губчатого
вещества к 70 годам достигает 40 %. Особенно быстро уменьшается масса костного
вещества у женщин в постменопаузальный период.
Рентгенологическая диагностика остеопороза включает ряд методов исследова-
ния. Прежде всего необходимо выполнить рентгенографию позвоночника (в двух про-
екциях), костей таза, черепа и кистей. Рентгенологическими признаками остеопороза
являются повышение прозрачности костей и деформация позвонков, начиная от легкой
и кончая выраженной («рыбьи позвонки»). Следует, однако, отметить, что визуальная
оценка прозрачности кости по рентгенограмме весьма субъективна: человеческий глаз
способен оценить изменение прозрачности лишь при уменьшении костной массы не
менее чем на 30—40 %. В связи с этим более важными являются различные количе-
ственные методы оценки минеральной плотности костной ткани. Наиболее простой из
них — определение индекса третьей пястной кости (рис. 230). В норме совокупная
ширина обоих кортикальных слоев, измеренная посредине тела этой кости, должна со-
322
ставлять не менее 50 % от общей толщины пястной кости на том же уровне. Если этот
показатель ниже, следует предположить наличие у пациента остеопороза.
Наиболее совершенным и распространенным методом является двухфотонная
рентгеновская абсорбциометрия, или остеоденситометрия, которую проводят на
специальном рентгеновском аппарате — остеоденситометре (рис. 231). Суть метода
состоит в проведении сравнительного анализа двух пиков энергии рентгеновского из-
лучения — 70 и 140 кэВ. С помощью компьютера определяют параметры минерали-
зации в отдельных «зонах интереса», обычно в поясничных позвонках и проксималь-
ном отделе бедренной кости, реже, по показаниям, в дистальном отделе предплечья.
Итоговый протокол денситометрии показан на рис. 232. Слева вверху видно рентге-
на те, Ьгзльянс м. Н.Т
ID: 138
Sex- Ferrate Height 150
Ethnic: Cauja^an Weight: 84
Age: 78 years
Region BMD (g/cml) BMC(g) Area (end) Length (cm) Wn’-h (cm) T- Scorc YoungRcC (%) Z- Scorv Age Match (%) ST Change (%> ST Change (%yrj IT Change (%) LT Change (W)
Fem Neck 0.6161 3.4«2 5.652 1.50 -3.17 62.4 -0.43 92.5 ••••• •••••
Trod) 0.5035 8.103 16.09 -2.60 64.0 -0.57 89.0 *****
local «HMD 650.0mg uni 2 5903mg 39.85 -2.49 68.0 -0.56 90.4 .....
10mmX1.0nen 180rwrVs 900CD Rev 4 24/231 СмЬ 1&ОИ1 S/NW63
Рис. 232. Протокол остеоденситометрии.
323
новское изображение исследуемого участка скелета, в данном случае проксимального
участка бедренной кости, с обозначенными «зонами интереса» {это изображение не
является диагностическим, а служит только для обозначения области исследова-
ния). Внизу находится таблица с указанием результатов остеоденситометрии. Справа
вверху и в нижней части протокола располагаются трехцветные графики, показыва-
ющие, в какой зоне риска перелома находится минеральная плотность костей скеле-
та у обследованного пациента: зеленый цвет — опасности нет, желтый цвет — зона
осторожности, красный цвет — зона опасности.
В настоящее время данный метод является диагностическим тестом, который
выполняют с целью выявления инволютивного остеопороза у лиц пожилого возрас-
та и женщин в до- и постменопаузальном периоде, у больных, получающих лечение
глюкокортикоидами, у всех пациентов, у которых при рентгенографии обнаружены
признаки остеопении. Обнаружение пониженной минерализации костей скелета по-
зволяет провести своевременную терапию и снизить риск возникновения переломов.
При остеоденситометрии определяют следующие показатели:
• содержание минеральных солей в кости (ВМС — bone mineral content), измеряе-
мое в граммах на 1 см (г/см);
• костную минеральную плотность (BMD — bone mineral density), измеряемую
в граммах на 1 см2 (г/см2);
• костную минеральную объемную плотность (BMVD — bone mineral volume
density), измеряемую в граммах на 1 см3 (г/см3).
Наиболее точным показателем является ВМС. Однако индекс BMD более важен,
так как лучше совпадает с повышением риска переломов, поэтому имеет большее
прогностическое значение. Показатель BMVD в настоящее время применяют редко,
так как для его получения требуется компьютерная томография с весьма сложной
и дорогостоящей программой обработки данных.
В соответствии с рекомендациями ВОЗ принято выделить следующее стадии
остеопении (остеопороза или остеомаляция).
• Норма. Показатели ВМС и BMD не выше 1 SD — стандартного квадратичного
отклонения, полученного при обследовании референтной группы молодых субъ-
ектов.
• Уменьшение костной массы (остеопения). Показатели ВМС и BMD в пределах от
1 до 2,5 SD.
• Остеопороз. Показатели ВМС и BMD превышают 2,5 SD.
• Тяжелый (стабильный) остеопороз. Показатели ВМС и BMD выходят за рамки
2,5 SD, при этом наблюдается одиночный перелом или множественные переломы
костей.
Количественная компьютерная томография служит для определения минера-
лизации костей скелета, в основном позвоночника. Принципиальной особенностью
метода является возможность оценки минерализации губчатой кости, которая, как
известно, раньше других рассасывается при остеопорозе. Новым направлением ком-
пьютерной томографии стал объемный (волюметрический) анализ минерализации
костей скелета, в качестве единицы измерения которой используют наиболее пока-
зательный индекс — BMVD (г/см3). Это позволило значительно повысить точность
измерения, особенно в позвонках и шейке бедренной кости.
Количественное измерение костей скелета с помощью ультразвуковой биолока-
ции позволяет определять уникальные параметры кости, в частности ее архитектур-
ные свойства, такие как эластичность, «усталость» трабекул, анизотропия костной
324
структуры. Основная область применения ультразвуковой биолокации — проведение
массовых обследований (скрининг) групп населения, у которых повышен риск воз-
никновения перелома.
К новым направлениям магнитно-резонансной томографии относится полу-
чение высокоразрешающего магнитно-резонансного изображения трабекулярной
структуры кости. Основное достоинство этого исследования — уникальная возмож-
ность изучить архитектонику трабекулярного вещества кости и определить ряд важ-
ных параметров: соотношение трабекул и костно-мозговых пространств, общую дли-
ну трабекул в единице поверхности кости, количественную характеристику степени
анизотропии костного рисунка и др.
5.4.2. Очаговые поражения костей
Большую группу очаговых поражений составляют локальные изменения костей,
вызванные воспалительным процессом различной природы. Среди них особое прак-
тическое значение имеют остеомиелиты и туберкулез, а также артриты.
Остеомиелит — воспаление костного мозга. Однако, начавшись в костном моз-
ге, воспалительный процесс переходит на окружающую костную ткань и надкостни-
цу, т. е. включает и остит, и периостит. В зависимости от происхождения болезни раз-
личают гематогенный и травматический, в том числе огнестрельный, остеомиелит.
Острый гематогенный остеомиелит начинается внезапно. У больного отмеча-
ются высокая температура тела, озноб, частый пульс, головная боль и неопределен-
ные боли в области пораженной кости. Клиническая картина дополняется нейтро-
фильным лейкоцитозом в периферической крови и увеличением СОЭ. Несмотря на
выраженную клиническую картину, на рентгенограммах никаких изменений в костях
в этот период не выявляют. Для того чтобы подтвердить клинические данные и своев-
ременно начать лечение, необходимо использовать сонографию, с помощью которой
сравнительно рано может быть установлено наличие жидкости (гной!) под надкост-
ницей, а в дальнейшем — абсцесс в мягких тканях. Новые перспективы в диагностике
остеомиелита открывает магнитно-резонансная томография. На томограммах обнару-
живают поражение костного мозга и окружающих кость мягких тканей.
При успешном лечении изменения в костях на рентгенограммах могут вообще не
появиться и процесс заканчивается выздоровлением. Однако в большинстве слу-
чаев гематогенный остеомиелит сопровождается выраженными рентгенологиче-
скими симптомами, которые обнаруживают преимущественно к концу 2-й недели
после острого начала болезни (у детей — к концу 1-й недели). Если участок вос-
паления расположен в глубине кости, то самыми ранними рентгенологическими
признаками являются локальный остеопороз и мелкие очаги разрушения костной
ткани (деструктивные очаги). Первоначально их можно обнаружить на компьютер-
ных и магнитно-резонансных томограммах. На рентгенограммах в губчатой кост-
ной ткани метафиза трубчатой кости или в плоской кости определяют просветле-
ния и своеобразную «ноздреватость» с расплывчатыми неровными очертаниями.
Если участок воспаления локализуется под надкостницей, то первым рентгеноло-
гическим симптомом оказываются периостальные наслоения. Вдоль края кости
на расстоянии 1—2 мм от ее поверхности вырисовывается узкая полоска обыз-
вествленной надкостницы. Наружный контур кортикального слоя в этой области
становится неровным, как бы изъеденным.
В дальнейшем мелкие деструктивные очаги сливаются в более крупные. При этом
костные фрагменты разной величины и формы отделяются от краев разрушающейся
кости, плавают в гное, омертвевают и превращаются в секвестры, которые в свою
325
Рис. 234. КТ бедра (сагиттальная рекон-
струкция). Секвестр в бедренной кости (ука-
зано стрелкой).
очередь поддерживают воспаление. Периостальные наслоения нарастают, очертания
их становятся неровными (бахромчатый периостит). Следовательно, в острой фазе
заболевания преобладают процессы разрушения, некроза и гнойного воспаления тка-
ней. Их рентгенологическим отражением являются деструктивные очаги, секвестры
и периостальные наслоения.
Постепенно в рентгенологической картине появляются признаки реактивного
воспаления вокруг участков омертвевших тканей, отграничение очагов воспале-
ния и симптомы репаративного остеобластического процесса. Разрушение кости
приостанавливается, края деструктивных очагов становятся более резкими, во-
круг них возникает зона остеосклероза. Периостальные наслоения сливаются
с поверхностью кости (происходит ассимиляция этих наслоений кортикальным
слоем). Течение остеомиелита переходит в хроническое.
Компьютерная томография дает много ценных дополнительных данных для диа-
гностики остеомиелита. Так, она позволяет четко визуализировать полость де-
струкции кости (рис. 233) и выявить секвестр (рис. 234). Дополнительные све-
дения о патологическом процессе получают с помощью магнитно-резонансной
томографии.
Гнойные массы часто находят выход на поверхность тела — образуется свищ.
Лучшим способом исследования свища является его искусственное контрастирова-
ние — фистулография. В наружное свищевое отверстие вводят контрастное веще-
ство, после чего производят рентгенограммы в двух взаимно перпендикулярных про-
екциях. Фистулография позволяет установить направление и ход свища, источник
его образования (секвестр, гнойная полость, инородное тело), наличие ответвлений
и гнойных затеков (рис. 235).
Своеобразную форму гнойного поражения кости составляет склерозирующий
остеомиелит Гарре. Он характеризуется медленным прогрессированием заболевания,
избыточной внутрикостной реакцией в виде интенсивного остеосклероза, отсутстви-
ем секвестров. Рентгенологически определяют веретенообразное расширение диафи-
за кости, гиперостоз, облитерацию костно-мозгового канала (рис. 236).
326
Рентгенологическая картина огнестрельного остеомиели-
та многообразнее и труднее для интерпретации. На рент-
генограммах, произведенных после ранения, выявляют
огнестрельный перелом кости. В течение 10 дней после
повреждения щель перелома увеличивается, отмечается
регионарный остеопороз. Однако эти симптомы наблюда-
ются после любого перелома и не могут быть основанием
для установления диагноза остеомиелита. Только в начале
3-й недели в краях отломков намечаются мелкие очаги раз-
рушения, которые удается отличить от местного остеопо-
роза ввиду их неравномерного распределения, размытых
очертаний, наличия мелких секвестров в центре очагов.
Гнойное воспаление приводит к некротизации и отделе-
нию участков кости. Размеры и форма секвестров различ-
ны: могут отделиться мелкие кусочки губчатой костной
ткани, продолговатые пластинки компактного костного ве-
щества, часть эпифиза или диафиза. На фоне остеопороза
секвестры выделяются как более плотные участки, поте-
рявшие связь с окружающей костью.
В первые недели болезни, как и при гематогенном остео-
миелите, преобладают процессы некроза, разрушения и рас-
плавления тканей. Образование костной мозоли нарушено,
вследствие чего консолидация отломков задерживается, при
неблагоприятных обстоятельствах может образоваться ложный
сустав. Однако своевременно проведенные антибиотикотера-
пия и оперативное вмешательство предотвращают подобный
исход. Когда острые воспалительные явления стихают, усили-
ваются пролиферативные процессы. Деструктивные очаги по-
степенно уменьшаются и исчезают, на их месте обнаруживают
участки склероза. Периостальные наслоения становятся ров-
ными, разрывы в них ликвидируются. В конце концов эти на-
слоения сливаются с костью, которая вследствие этого утолща-
ется. Концы отломков фиксируются костной мозолью. Обычно
на рентгенограммах можно обнаружить просветления в склеро-
зированной кости. Одни из них окаймлены тонкой замыкающей
пластинкой и представляют собой фиброзно-остеоидные поля,
другие окружены склерозированной костью и являются заму-
рованными в зоне склероза остаточными полостями. Они могут
быть причиной рецидива остеомиелита.
Туберкулезное поражение кости возникает вследствие
попадания в костный мозг микобактерий туберкулеза из пер-
вичного очага в легком или, реже, в кишечнике. В костном моз-
ге формируется туберкулезная гранулема, которая приводит
к рассасыванию и разрушению костных балок. Такой грануля-
ционный очаг образуется в эпифизе и обычно клинически не
проявляется или симптомы его слабо выражены. На рентгено-
граммах он обусловливает одиночный участок просветления
или группу рядом расположенных очажков с неровными кон-
турами. При благоприятном течении процесса грануляционная
ткань превращается в фиброзную и впоследствии замещается
Рис. 235. Фистуло-
грамма. РФП заполни-
ло фистулезный канал
в бедренной кости,
образовавшийся вслед-
ствие остеомиелита.
Рис. 236. Рентгено-
грамма голени. Скле-
розирующий остеоми-
елит Гарре большебер-
цовой кости.
327
костью. При творожистом некрозе с обызвествлением кости может быть обнаружен
уплотненный очаг.
При менее благоприятных обстоятельствах разрастающаяся грануляционная
ткань замещает костные балки, определяется один или несколько крупных де-
структивных очагов. В центре такого очага нередко вырисовывается губчатый
костный секвестр. Постепенно края очагов уплотняются, и они превращаются
в костные каверны. В отличие от гематогенного остеомиелита, вызванного ста-
филококком или стрептококком, при туберкулезном остеомиелите репаративные
явления развиваются медленно, что, в частности, объясняется расположением
очага в эпифизе. Периостальные наслоения выражены слабо, так как в этой об-
ласти надкостница тонкая и слабая.
Вследствие локализации в эпифизе туберкулезный процесс очень часто перехо-
дит на сустав. До этого момента болезнь находится в так называемой преартри-
тической фазе, но распространение грануляционной ткани по синовиальной обо-
лочке неуклонно ведет к развитию туберкулезного артрита (артритическая фаза
болезни), несомненно, основной стадии туберкулезного поражения.
Клинически переход болезни в артритическую фазу проявляется постепенным
нарушением функции сустава, возникновением или усилением болевых ощуще-
ний и медленно прогрессирующей атрофией мышц. Первый рентгенологический
симптом туберкулезного поражения кости — остеопороз. Если при туберкулезном
остеомиелите остеопороз имеет локальный характер и определяется только в области
формирующихся туберкулезных очагов, то при артрите он становится регионарным.
Это значит, что остеопороз захватывает целую анатомическую область — суставные
концы и прилежащие к ним отделы костей.
Прямыми признаками артрита служат сужение рентгеновской суставной щели
и деструктивные очаги. Последние чаще обнаруживают как мелкие узуры в ме-
стах прикрепления суставной капсулы и связок к костной части эпифиза. Контуры
замыкающих пластинок обоих эпифизов становятся неровными, в одних местах
истончаются, в других склерозируются. Очаги разрушения вызывают нарушение
питания участков эпифиза, которые омертвевают и отделяются (секвестры).
Затихание туберкулезного артрита на рентгенограммах отображается в виде за-
мещения мелких деструктивных очагов костной тканью, уплотнения и склеротиче-
ского отграничения крупных очагов. Рентгеновская суставная шель остается сужен-
ной, но контуры замыкающих пластинок эпифизов восстанавливаются, становятся
непрерывными. Постепенно болезнь переходит в постартритическую фазу (метату-
беркулезный остеоартроз), когда наступает стабилизация измененных тканей. Она
может быть стойкой в течение многих лет. Остеопороз сохраняется, но приобретает
новые черты: соответственно новым условиям нагрузки в костях утолщаются про-
дольно идущие костные балки. Они резко выделяются на фоне разреженной кости.
Такой остеопороз называют репаративным. Кортикальный слой костей утолщается.
Среди очаговых воспалительных поражений нельзя обойти вниманием панари-
ции — острые гнойные воспалительные процессы в тканях пальцев. Рентгенограммы
крайне важны, чтобы исключить или подтвердить развитие костного или костно-су-
ставного панариция и отличить его от изолированного поражения мягких тканей. При
костном панариции уже через 5—8 дней после начала болезни определяют остеопо-
роз фаланги и мелкие деструктивные очаги, к которым могут присоединиться мелкие
секвестры. По краям пораженной фаланги вырисовывается узкая полоска отслоенно-
го периостита. Очаги деструкции развиваются главным образом у мест прикрепле-
ния суставной капсулы, отчего процесс нередко переходит на межфаланговый сустав.
328
Щель его суживается, а в другом суставном конце также появляются очаги разруше-
ния костной ткани.
Костно-суставной панариций — пример того, как в типичных случаях выглядит
любой гнойный артрит. Для него характерны следующие рентгенологические
признаки: сужение рентгеновской суставной щели (неравномерное и быстро
прогрессирующее), деструктивные очаги в суставных поверхностях сочленяю-
щихся костей, регионарный остеопороз, увеличение объема сустава. Признаки
разрушения суставных хрящей на сонограммах и компьютерных томограммах
дополняют эту картину.
Своеобразная форма локального костного поражения — рефлекторная сим-
патическая дистрофия, или синдром Зудека. Заболевание возникает вследствие
длительного отсутствия движений в суставах конечностей, при травмах, ожогах,
повреждении симпатических узлов и нервов. Чаще всего поражаются кисти и сто-
пы. Рентгенологическая картина костного поражения складывается из выраженного
регионарного остеопороза, который распространяется на дистальные части конеч-
ностей — кисти или стопы. При этом исчезает дифференцировка отдельных костей.
Суставные поверхности костей не дифференцируются (рис. 237).
В последние десятилетия значительное распространение получил ревматоид-
ный артрит — хроническое рецидивирующее системное заболевание, протекающее
с преимущественным поражением суставов. Оно характеризуется прогрессирующим
течением и нарушениями в иммунной системе организма. В крови больных обнару-
живают особый иммуноглобулин — ревматоидный фактор. К группе очаговых по-
ражений ревматоидный артрит можно отнести лишь условно, так как рентгенологи-
ческие изменения могут определяться в нескольких суставах.
В начальном периоде болезни безукоризненные по качеству рентгенограммы не-
отличимы от таковых в норме, поэтому явное преимущество имеют другие лучевые
методы исследования. На сонограммах выявляют утол-
щение синовиальной оболочки, жидкость в суставе, из-
менения суставного хряща, развитие синовиальных кист,
периартикулярный отек.
Позднее появляются рентгенологические симптомы
ревматоидного артрита, прежде всего это припухание
мягких тканей сустава, остеопороз и небольшое суже-
ние суставной щели. Затем к ним присоединяются эро-
зии (мелкие краевые дефекты в суставных концах костей)
и округлые кистевидные просветления в эпифизах. Эти
дефекты, а также нарушение целости замыкающей кост-
ной пластинки раньше и более четко выявляются при
рентгенографии с прямым увеличением изображения. По
мере прогрессирования процесса наблюдаются дальней-
шее сужение суставной щели, значительное увеличение
выраженности остеопороза и новые очаги разрушения
в костной ткани эпифизов, в результате чего может раз-
виться тяжелая деструкция с подвывихами и уродливой
деформацией суставных концов костей. Характерный
признак ревматоидного артрита — отклонение кисти
в сторону локтевой кости.
В отсутствие ревматоидного фактора говорят о се-
ронегативных артритах, к которым относят многие по-
ражения суставов. Одни из них возникают как местное
1"
Рис. 237. Рентгенограмма
кисти. Значительно выра-
женный остеопороз костей,
образующих лучезапястный
сустав, — синдром Зудека.
329
Рис. 238. Рентгенограмма коленного
сустава. Гемартроз как следствие ге-
мофилии.
Рис. 239. Рентгенограммы голени в прямой (а) и бо-
ковой (б) проекциях. Поражение длинных трубчатых
костей при гемофилии: отслоение, уплотнение и ча-
стичное обызвествление надкостницы в виде козырька
(указано длинной ст речкой), псевдоостеофит (указано
короткой стрелкой).
проявление системного заболевания соединительной ткани (системная красная вол-
чанка, узелковый периартериит, склеродермия и др.), осложнение заболеваний пече-
ни и кишечника, мочекислого диатеза (подагра). Другие представляют собой особые
нозологические формы: синдром Рейтера (артрит, увеит, уретрит), псориатический
артрит, анкилозирующий спондилоартрит (болезнь Бехтерева). Их распознавание
и в некоторых случаях затрудненная дифференциальная диагностика базируются на
совокупности клинических данных, результатов лабораторных и рентгенологических
исследований. Важно отметить, что чаще всего наиболее значимые симптомы выявля-
ют при рентгенографии пораженного сустава, а также мелких суставов кистей и стоп,
крестцово-подвздошных суставов и позвоночника. Общей характерной чертой серо-
негативных артритов, отличающей их от ревматоидного артрита, является тенденция
к образованию новой костной ткани, особенно в местах прикрепления сухожилий
и связок, — так называемые «усы» и остеофиты. Кроме того, для них нехарактерен
остеопороз, неизбежно развивающийся при ревматоидном артрите.
Поражение опорно-двигательной системы при гемофилии — частый спутник
этого заболевания. Обычно поражаются крупные суставы (тазобедренный, колен-
ный). Массивные кровоизлияния в полость сустава и отложение в нем железа при-
водят к дегенерации хряща и его разрушению. Сочленяющиеся участки костей пре-
терпевают выраженные структурные изменения: в них появляются краевые узуры,
разрушается замыкательная пластинка. Все это происходит на фоне остеопороза,
330
Рис. 240. КТ таза и позвоночника больного гемофилией
(трехмерная реконструкция). Разрушение крыла левой
подвздошной кости и отслоение надкостницы крыла
правой подвздошной кости вследствие кровоизлияния
(указано стрелкой).
Рис. 241. Рентгенограмма лок-
тевого сустава. Полное раз-
рушение сустава вследствие
нейропатии при сахарном диа-
бете — «сустав Шарко».
чередующегося с участками остеосклероза и околокостными обызвествлениями —
псевдоостеофитами. Одновременно с костными поражениями возникают многочис-
ленные внутримышечные кровоизлияния.
Основным методом лучевого исследования опорно-двигательной системы при
гемофилии является магнитно-резонансная томография. Однако в поздних стадиях
заболевания существенную помощь в диагностике гемартрозов может оказать рентге-
нография. Рентгенологическая картина гемартроза характерна: суставные поверхности
сочленяющихся костей деформированы, губчатое вещество в них не прослеживается,
определяются участки реактивного костеобразования, суставная щель сужена (рис. 238).
Поражение трубчатых костей проявляется в виде массивных поднадкостничных крово-
излияний, среди которых определяются массивные обызвествления (рис. 239). Краевой
участок отслоенной надкостницы создает картину обызвествленного козырька. В эпи-
физарных зонах определяются краевые костные образования — псевдоостеофиты.
Поражение плоских костей сопровождается деструкцией костной ткани, отслоением
и разрушением надкостницы в результате кровоизлияния (рис. 240).
Нейропатические болезни суставов возникают при нарушении чувствительности
вследствие поражения нервов, чаще всего у больных диабетом. При этом происходят
многочисленные, хронически повторяющиеся микротравмы костных структур и в кон-
це концов сустав полностью разрушается — так называемый сустав Шарко (рис. 241).
Целесообразно обратить внимание на часто наблюдаемые поражения связок
и сухожилий, среди которых выделяют фиброостозы (тендинозы) и фиброоститы
(тендиниты). При фиброостозе на рентгенограммах могут определяться окостенения
мест прикрепления связок и костные выступы (остеофиты), имеющие ровные кон-
331
Рис. 242. Рентгенограмма кисти. Плот-
ные образования, частично импрегниро-
ванные известью (указано стречками), —
тендовагинит.
Рис. 243. КТ тазобедренного сустава (трехмерная рекон-
струкция). Деформирующий артроз.
туры и костную структуру. Фиброостит — процесс воспалительной природы. Он
часто сопровождает ревматические болезни и серонегативные спондилиты. Выступы
на костях имеют неправильную форму, иногда нечеткие контуры. В месте прикрепле-
ния связки может определяться краевой дефект. Типичными примерами тендинита
служат плечелопаточный периартрит и ахиллобурсит, а также пяточный фиброостит
ревматической природы. При тендовагините кисти на рентгенограммах определяют-
ся множественные плотные мягкотканные образования, частично импрегнированные
известью (рис. 242). Помимо рентгенографии, в диагностике поражений связок и су-
хожилий хорошие перспективы имеет двухисточниковая компьютерная томография,
которая дает возможность визуализировать эти структуры.
Другую большую группу очаговых поражений костей и суставов составляют
дистрофические процессы и асептические некрозы. Дистрофические изменения
развиваются преимущественно в суставах и в сущности представляют собой пре-
ждевременное изнашивание суставного хряща (в позвоночнике — межпозвоноч-
ного диска). Омертвевающие частички хряща обладают антигенными свойствами
и вызывают иммунопатологические изменения в синовиальной оболочке. Перегруз-
ка сустава ведет к вторичным, в том числе компенсаторным, реакциям в костной
ткани эпифизов.
Рентгенологическая картина дистрофического поражения сустава характерна:
сужение рентгеновской суставной щели, уплотнение и расширение замыкаю-
щей костной пластинки эпифизов, склероз субхондрального слоя костной ткани,
т. е. слоя, лежащего под замыкающей костной пластинкой, костные разрастания
по краям суставных поверхностей. Такой процесс получил название «деформи-
рующий остеоартроз».
332
Деформирующий остеоартроз наблюдается у 10—15 % населения нашей плане-
ты, причем если среди лиц молодого возраста его диагностируют у 1—6 %, то в пожи-
лом и старческом возрасте — у 50—60 %. При остеоартрозе может быть поражен любой
сустав. Наиболее многочисленную группу составляют больные с деформирующими ар-
трозами тазобедренных (коксартроз; рис. 243) и коленных (гонартроз) суставов, межфа-
ланговых суставов кисти и 1-го плюснефалангового сустава. Артроз последней локали-
зации в большинстве случаев обусловлен отложением солей мочевой кислоты и носит
название «подагра». Необходимо отметить, что артроз тазобедренного и коленного су-
ставов относится не только к наиболее значимым медицинским проблемам, но также
к социальным и, как это не покажется на первый взгляд необычным, экономическим.
Во-первых, потому, что поражение этих суставов часто приводит к снижению качества
жизни и инвалидности. Во-вторых, и это относится в первую очередь к артрозу колен-
ного сустава, важен сам состав пациентов: среди них преобладают спортсмены (футбо-
листы, хоккеисты, баскетболисты и др.), балерины и танцовщики. Понятно, что все эти
группы людей вовлечены в важные финансовые отношения — государства, частных
и страховых компаний, лечебных учреждений, поэтому диагностика и адекватное лече-
ние артроза на самых ранних стадиях его развития привлекает пристальное внимание
государства, частных компаний и медицинской общественности.
В основе развития артроза лежит дегенеративный процесс в суставном хряще:
его дегидратация, нарушение структур коллагена и протогликана (мукополисахарида,
являющегося связывающим компонентом сустава). Именно на их исследование долж-
на быть направлена ранняя диагностика остеоартроза. Выделяют первичный и вто-
ричный остеоартроз. Первый является следствием многочисленных микротравм
и изношенности суставного хряща. Вторичный остеоартроз возникает в результате
очевидной травмы, как правило, локомоторной.
Основным методом диагностики остеоартроза коленного сустава, впрочем
как и других суставов, на ранних стадиях его развития является магнитно-
резонасная томография. Важные данные могут быть получены при компьютер-
ной томографии. Рентгенография — важный метод диагностики остеоартроза
в повседневной врачебной практике, но с ее помощью удается определить только
выраженные формы заболевания, когда появляются вторичные изменения суста-
ва. Сонография и сцинтиграфия имеют второстепенное, подчиненное значение.
На самых ранних стадиях заболевания
магнитно-резонасная томография, выпол-
ненная по специальным программам макро-
молекулярной (биохимической) визуализа-
ции и изотропного картирования, позволяет
выявить дегидратацию суставного хряща
(рис. 244), нарушение структуры протогли-
кана и коллагена (рис. 245). В дальнейшем
происходят макроструктурные нарушения
в суставном хряще (рис. 246). С этого мо-
мента патологические изменения начинают
определяться на рентгенограммах в виде
уже упоминавшихся симптомов: реактивно-
го костеобразования (остеофиты), субхон-
дрального склероза и деформации рентге-
новской суставной щели (рис. 247).
В группу асептических некрозов
включают различные патологические про-
Рис. 244. МРТ голеностопного сустава. Дегидра-
тация суставного хряща (указано стрелкой).
333
Рис. 245. МРТ коленного сустава. На-
рушение структуры коллагена и про-
тогликана в суставном хряще (указано
стрелкой).
Рис. 246. МРТ коленного сустава. Начальные
проявления деструкции суставного хряща
(указано стрелками).
цессы. Их сближают три общих признака: развитие асептического некроза костного
вещества и костного мозга; хроническое доброкачественное течение; закономерная
клинико-морфологическая эволюция с относительно благоприятным исходом. Важ-
ную роль в генезе болезни играет перегрузка того или иного отдела скелета. Если
перегрузка касается целой кости, то развивается асептический некроз всей кости
(например, ладьевидной кости стопы — болезнь Келера; рис. 248), если перегружен
эпифиз, то возникает некроз всего эпифиза или его части. Примером служит наибо-
лее часто наблюдаемый вид асептического некроза — поражение головки бедренной
кости. Перегрузка части диафиза приводит к образованию так называемой зоны пере-
стройки, а перегрузка апофиза — к его некрозу.
Рентгенологическую картину асептического некроза нагляднее рассмотреть на
примере некроза головки бедренной кости ребенка (остеохондропатия головки
бедренной кости, или болезнь Легга—Кальве—Пертеса, рис. 249). Чаще всего бо-
леют дети в возрасте от 3 до 15 лет. Ребенок жалуется на слабовыраженные боле-
вые ощущения, отмечается ограничение функции сустава. Крайне важна ранняя
диагностика, но на рентгенограммах патологических изменений не видно. Глав-
ное в этот период — применить дополнительные методы, основным из которых
является магнитно-резонансная томография. Она позволяет в ранние сроки и до-
стоверно установить участок некроза костного вещества.
Позднее появляются рентгенологические симптомы. Пораженный участок кости
на снимках выделяется как более плотный очаг, лишенный костной структуры.
Это связано главным образом с множественными переломами и спрессовывани-
ем костных балок, что приводит к деформации эпифиза — его сплющиванию
и неровности очертаний.
В этой фазе исключительно важную роль играет дифференциальная диагности-
ка асептического некроза и туберкулеза сустава, поскольку при последнем в сустав-
ном конце тоже возникает некроз костного вещества. Однако «опорные пункты» для
разграничения вполне надежны: при туберкулезе суставная щель суживается, а при
334
Рис. 248. Рентгенограмма стоп. Асептиче-
ский некроз ладьевидной кости правой стопы
(указано стрелкой) — болезнь Келера.
Рис. 247. Рентгенограмма коленного сустава
в прямой (а) и боковой (б) проекциях. Деформация рент-
геновской суставной щели, остеопороз, подхрящевой
остеосклероз, краевые костные разрастания — дефор-
мирующий артроз.
асептическом некрозе у ребенка расширяется. При туберкулезе поражается и второй
суставной конец (в рассмотренном примере — вертлужная впадина), а при асептиче-
ском некрозе он длительно интактен. В дальнейшем разграничение еще больше упро-
щается: при асептическом некрозе омертвевший участок разбивается на несколько
плотных костных островков (фрагментация), эпифиз еще больше уплощается, сустав-
ная щель расширяется и наблюдается небольшой подвывих.
Чем раньше распознана болезнь, тем благоприятнее ее последствия. Костная
структура эпифиза восстанавливается, он остается лишь слегка деформированным.
Суставная щель незначительно расширена. Однако при запоздалом выявлении болез-
ни сустав остается неполноценным вследствие возникающих в нем деформаций.
У взрослых наблюдается преимущественно асептический некроз части головки
бедренной кости, обычно наиболее нагружаемой, т. е. верхненаружного отдела эпи-
физа. В этих случаях суставная щель не расширяется, подвывих не возникает, всегда
развивается артроз, причем фрагменты омертвевшего хряща или кости могут про-
никать в полость сустава, превращаясь в суставные «мыши». Исходом асептического
некроза головки бедренной кости, как правило, является деформирующий коксартроз.
Рис. 249. Рентгенограмма тазобе-
дренных суставов. Гэловка правой
бедренной кости уменьшена, фраг-
ментирована, частично уплотнена,
суставная щель расширена (указано
стречкой) — болезнь Легга—Качьве—
Пертеса.
335
Рис. 250. Рентгенограмма коленно-
го сустава. В медиальном мыщелке
бедренной кости плотное обра-
зование, окруженное светлой по-
лоской (указано строчкой), — от-
секающий остеохондроз (болезнь
Кенига).
Рис. 251. Рентге-
нограмма плеча.
Остеома плечевой
кости.
Рис. 252. Рентгенограмма плеча. Эн-
хондрома плечевой кости с неоднород-
ным обызвествлением (указано стрел-
кой).
Интересна рентгенологическая картина при болезни Кенига — отсекающего
остеохондроза внутреннего мыщелка бедренной кости. По существу это заболевание
можно отнести также к остеохондропатиям. При нем образуется участок ограничен-
ного некроза суставного хряща, который сопровождается омертвением прилежащей
костной ткани. На рентгенограммах определяется краевой костный дефект в меди-
альном мыщелке бедренной кости, в котором располагается асептический секвестр
(рис. 250). В дальнейшем этот секвестр отторгается в полость сустава, образуя кост-
ное инородное тело — суставную «мышь».
К часто наблюдаемым очаговым поражениям скелета относятся опухоли костей.
Условно их разделяют на доброкачественные и злокачественные, хотя доброкаче-
ственные новообразования почти всегда представляют собой не истинные опухоли,
а локальные пороки развития.
В зависимости от строения и тканевого состава среди доброкачественных опу-
холей выделяют образования из костной ткани (остеомы), соединительной ткани
(фибромы), хрящевой ткани (хондромы), хрящевой и костной ткани (остеохон-
дромы), сосудов (гемангиомы, лимфангиомы).
Общими признаками всех этих опухолей являются их медленное развитие, отно-
сительно резкие контуры, четкая отграниченность от окружающих тканей (отсутствие
инфильтративного роста), правильный структурный рисунок. Опухоль не разрушает,
а замещает костное вещество. Она может привести к деформации кости с увеличени-
ем ее объема.
336
Рис. 253. МРТ коленных суставов. Опредечяются опухоль
и ее составляющие: костная часть (указано светлой
стрелкой) и хрящевая часть (указано темной стрелкой).
Рис. 254. Рентгенограмма позвоночника.
Перестройка костной структуры тела
позвонка (указано стречкой) с образова-
нием вертикальных костных структур
(симптом «кулис»), тело позвонка взду-
то — гемангиома.
Рентгенологическое распознавание доброкачественных опухолей редко наталки-
вается на серьезные препятствия. Компактная остеома (рис. 251) четко выделяется
на снимках как плотное бесструктурное образование. Губчатая остеома сохраняет
структуру пластинчатой кости. Остеома может располагаться в глубине кости или
на ее поверхности. Фибромы и хондромы обусловливают дефект в кости — светлый
участок с четкими контурами, причем при хондроме на фоне дефекта могут выри-
совываться крапчатые тени известковых и костных включений (рис. 252). Пожалуй,
наиболее демонстративна остеохондрома: она имеет широкое основание или ножку
и растет в сторону от кости. Хрящевые участки видны как просветления в изобра-
жении опухоли, а костные балки образуют расходящиеся «стропила». В диагности-
ке этого новообразования полезна магнитно-резонансная томография, позволяющая
дифференцировать костные и хрящевые фрагменты опухоли (рис. 253).
Гемангиома также обусловливает дефект костной ткани, но в нем нередко за-
метен кружевной костный рисунок или радиарно расходящиеся костные пластинки.
В своде черепа гемангиомы образуются довольно часто. Опухоль вызывает округлый
дефект, отграниченный от окружающей кости узкой полоской склероза. Края дефекта
четкие, могут быть слегка волнистыми. В теле позвонка гемангиомы обусловливают
многочисленные просветления, которые разделены грубыми вертикально идущими
костными балкам («симптом кулис»; рис. 254). Тело позвонка вздуто. Мелкие про-
светления и змеевидные полоски могут определяться и в дуге пораженного позвонка.
В этих случаях очень важны компьютерные и магнитно-резонансные томограммы,
так как на них обнаруживают внекостное развитие сосудистой сети (в частности, в по-
звоночном канале).
Костная киста характеризуется образованием полости в костной ткани, причи-
ной которого является лизис кости вследствие нарушения внутрикостного кровообра-
337
Рис. 255. Рентгенограмма
стопы. Костная киста в пя-
точной кости (указано стрел-
кой).
Рис. 256. Рентгенограмма локтевого су-
става. Опухолевидное вздутие эпимета-
физа локтевой кости с нечетко дифферен-
цируемыми перегородками — аневризма-
тическая костная киста.
щения. На рентгенограмме костная киста выглядит как четко очерченный округлый
дефект в губчатом веществе кости (рис. 255).
Аневризматическая костная киста представляет собою многокамерную по-
лость, наполненную кровью и ее дериватами. Стенки кисты состоят из фиброзной или
хондроидной ткани. Большинство кист (80 %) развивается в метафизах длинных труб-
чатых костей. Рентгенологически аневризматическая киста выглядит как вздувшийся
прозрачный участок трубчатой кости в области метаэпифиза (рис. 256). Внешние гра-
ницы его иногда теряются среди мягких тканей. Область кисты пересекают неотчет-
ливо вырисовывающиеся перегородки. Согласно Международной классификации он-
кологических заболеваний костные кисты относят к опухолеподобным образованиям.
Существует большое количество злокачественных опухолей костей и суставов.
Одни из них характеризуются быстрым ростом и значительным разрушением костной
ткани, другие развиваются сравнительно медленно и скорее отдавливают окружаю-
щие ткани, чем инфильтрируют их. Однако для всех злокачественных опухолей ха-
рактерны прогрессирующее течение, усиливающиеся болевые ощущения, изменения
в периферической крови (анемия, увеличение СОЭ), появление регионарных или от-
даленных метастазов.
Классическим признаком злокачественной опухоли является разрушение костной
ткани. На рентгенограммах в ней определяют дефект, чаще всего с неровными и
нечеткими контурами. При этом, что очень важно, в отличие от воспалительного
поражения не возникают секвестры и отслоенный или бахромчатый периостит.
Своеобразной формой костной опухоли является остеобластокластома (ее на-
зывают также гигантоклеточной опухолью). Она развивается в плоских костях, по-
звонках или эпиметафизе трубчатой кости, имеет правильную форму и резко отграни-
чена от окружающей костной ткани. Во многих остеобластокластомах определяется
338
Рис. 257. Рентгенограмма колен-
ного сустава. Деструкция ме-
тафиза бедренной кости, виден
периостальный козырек Кодмена
(указано стракой) — остеогенная
саркома (литическая форма).
Рис. 258. Рентгенограмма голени и голеностоп-
ного сустава. Опухоль, разрушающая кость и
распространяющаяся в мягкие ткани (границы
опухоли указаны стрелками), пронизана расходя-
щимися костными иглами (симптом спикул) —
остеогенная саркома.
крупноячеистый костный рисунок, что позволяет дифференцировать эту опухоль от
других злокачественных новообразований.
Наиболее известной злокачественной костной опухолью является остеогенная
саркома (остеосаркома). Она быстро растет и инфильтрирует кость. На рентгенограм-
мах проявляется как участок разрушения кости с неровными и нечеткими контурами.
По краям опухоли, где она смещает надкостницу, образуются обызвествленные высту-
пы — периостальные козырьки (козырек Кодмена; рис. 257). Для этой опухоли харак-
терен игольчатый периостит, при котором перпендикулярно к поверхности изъеденного
кортикального слоя расположены множественные костные иглы — спикулы (рис. 258).
Клетки остеогенной саркомы способны продуцировать костное вещество, поэто-
му часто в опухоли обнаруживают хаотически разбросанные очаги окостенения. Ино-
гда они своей тенью заслоняют область деструкции. Такой вариант саркомы называют
остеобластическим в отличие от первого — остеолитического. Однако на границе
затемненного костными массами участка удается разглядеть разрушение кортикаль-
ного слоя, периостальные козырьки и спикулы. Саркома склонна давать ранние мета-
стазы в легкие, поэтому больным нужно назначать рентгенографию грудной клетки.
Одним из часто наблюдаемых вариантов злокачественных опухолей является
саркома Юинга*, исходящая из клеток костного мозга. На снимках она обусловливает
* J. Wing (1866—1943) — американский патологоанатом, в 1923 г. создал Американский регистрационный
комитет опухолей скелета.
339
Рис. 259. Рентгенограмма бе-
дра. Гипероспюз и остеоскле-
роз бедренной кости, костно-
мозговой киназ сужен, «луко-
вичный периостит» (указано
стрелкой) саркома Юинга
Рис. 260. Рентгенограмма го-
лени. Утолщение большебер-
цовой кости вследствие обра-
зования внутрикостной опу-
холи. Кортиказьный слой на
уровне опухоли деформирован,
контуры внутрикостного об-
разования нечеткие — хондро-
саркома с преимущественно
внутрикостным ростом.
группу деструктивных очагов, преимущественно в диа-
физарной части кости, которые окружены склерозирован-
ной костной тканью (рис. 259). Патологический процесс
распространяется преимущественно внутри диафиза, что
создает картину утолщения коркового слоя. Подчеркнем,
что локализация опухоли имеет определенное значение
в дифференциальной диагностике. Если для остеобласто-
кластомы характерно распространение в эпифиз трубча-
той кости, то для остеогенной саркомы — локализация
в метафизе и прилежащей части диафиза, а для саркомы
Юинга — в диафизе. Коварство последней состоит в том,
что клиническая симптоматика и деструктивные очаги
могут быть схожи с таковыми при гематогенном остео-
миелите. У больных отмечаются лихорадка, лейкоцитоз,
боли в конечности, однако при опухоли отсутствуют сек-
вестрация кости и отслоенный периостит. Изменения над-
костницы при опухоли Юинга именуют луковичным, или
слоистым, периоститом, при котором вдоль поверхности
пораженной кости в несколько рядов расположены поло-
ски обызвествленной надкостницы. Добавим также, что
саркома Юинга в отличие от остеосаркомы чувствитель-
на к ионизирующему излучению и химиотерапии, а также
может метастазировать в кости скелета.
Хрящевые злокачественные опухоли — хондросар-
комы — бывают двух типов. Одни из них расположены
центрально в диафизах длинных трубчатых костей. Они
выглядят как просветление в кости, имеющее нечеткие
контуры, реже — окаймленное достаточно четким ва-
лом. В области опухоли поперечник кости, как правило,
расширен (рис. 260). Хондросаркомы второго типа рас-
полагаются преимущественно снаружи трубчатой кости,
создавая картину хаотично обызвествленной опухоли,
имеющей неровные контуры (рис. 261).
Ранее была описана рентгенологическая картина ге-
нерализованного метастатического опухолевого пораже-
ния скелета. Однако нередко встречаются одиночные или
немногочисленные метастазы. Преимущественная лока-
лизация метастазов — осевой скелет (череп, позвоночник,
таз) и длинные трубчатые кости, находящиеся проксималь-
но от локтевого и коленного суставов. Метастазы бывают
двух типов: остеолитические и остеобластические. Пер-
вые обусловливают очаги деструкции в кости. При вторых
такие очаги могут быть незаметны, поскольку вследствие
того, что их окружает зона остеосклероза, на снимках вы-
рисовываются лишь очаги уплотнения костной ткани.
Природу поражения легко установить, если у больно-
го в анамнезе была злокачественная опухоль или таковая
обнаружена одновременно с метастазом в кости. Если со-
ответствующих данных нет, то ориентируются на рентге-
нологические симптомы. В пользу метастазов свидетель-
ствуют множественность очагов, их деструктивный харак-
340
Рис. 261. Рентгенограмма коленного сг-
става. Массивное, частично обызвест-
вленное опухолевое образование с нечетки-
ми контурами в области дистальной части
диафиза бедренной кости — хондросаркома
с преимущественно внекостным ростом
тер, отсутствие секвестров и периостальной реакции. При расположении метастазов
в нагружаемых участках скелета могут возникать патологические переломы.
Миеломатоз, ши множественные миеломы (болезнь Рустицкого—Калера) — зло-
качественное поражение красного костного мозга. Оно характеризуется разрастанием
в нем плазматических клеток. Чаще поражаются плоские кости: череп, ребра, кости таза,
грудина и позвоночник. Выделяют три типа рентгенологических проявлений миелома-
тоза. Первый —диффузно-поротический, при котором на рентгенограмме определяется
диффузный остеопороз всего скелета. Второй тип — множественно очаговый, проявля-
ющийся в виде множественных очагов деструкции кости. Очаги имеют очень четкие
контуры (как бы «выбиты пробойником»; рис. 262). Третий тип — изолированный: на
рентгенограмме определяют одиночный очаг деструкции с нечеткими контурами.
Особое значение в диагностике злокачественных поражений скелета приобрела
остеосцинтиграфия. Повышенное накопление остеотропных РФП, свидетельствую-
щее об активности обменных процессов, характерно для большинства злокачествен-
ных новообразований. Необходимо отметить, что радионуклидные признаки обна-
руживают задолго, иногда за несколько месяцев, до появления четких рентгеноло-
гических симптомов деструкции кости. Важно и то, что при сцинтиграфии удается
провести дифференциальную диагностику злокачественных поражений скелета: ми-
еломы и плазмоцитомы не накапливают РФП, тогда как во всех остальных злокаче-
ственных опухолях отмечается гиперфиксация РФП в участках поражения.
Список литературы
Белосельский Н. Н., Смирнов А. В. Рентгенологическая диагностика остеопенического синдро-
ма. — М.: ИМА-Пресс, 2010. — 120 с.
Брюханов А. В., Васильев А. Ю. Магнитно-резонансная томография в диагностике заболеваний
суставов. — Барнаул, 2001. — 198 с.
341
Брюханов А. В., Васильев А. Ю. МРТ в остеологии. — М.: Медицина, 2006. — 198 с.
Васильев А. Ю., Буковская Ю. В. Лучевая диагностика повреждений лучезапястного сустава. —
М.: ГЭОТАР-Медиа, 2008. — 168 с.
Васильев А. Ю., Егорова Е. А. Лучевая диагностика пороков и болезней культей нижних конеч-
ностей. — М.: Медицина, 2008. — 208 с.
Васильев А. Ю., Витько Н. К., Буковская Ю. В. Спиральная компьютерная томография в диа-
гностике повреждений голеностопного сустава. — СПб.: Изд-во СПб.МАПО, 2003. — 140 с.
Гридин Л. А. Рентгенодиагностика дегенеративно-дистрофических изменений позвоночника:
Учебное пособие / Л. А. Гридин, А. М. Орел. — М.: Видар-М, 2010. — 103 с.
Дубров Э. Я. Переломы и вывихи: Атлас рентгенограмм. — М.: МИА, 2007. — 216 с.
Жарков П. Л. Остеохондроз и другие дистрофические изменения опорно-двигательной систе-
мы у взрослых и детей. — М.: Видар-М, 2009. — 375 с.
Зубарев А. Р. Ультразвуковое исследование опорно-двигательного аппарата у взрослых и де-
тей / А. Р. Зубарев, Н. А. Неменова. — М.: Видар-М, 2006.
Кармазановский Г. Г. Магнитно-резонансно-томографическая диагностика остеомиелита /
Г. Г. Кармазановский, А. Б. Шуракова. — М.: Видар-М, 2011. — 71 с.
Королюк И. П. Рентгеноанатомический атлас скелета. — 2-е изд. — М.: Видар, 2009. — 191 с.
Остеопороз', диагностика, профилактика и лечение / О. Б. Ершова и др.; под ред. О. М. Лесняк,
Л. И. Беневоленской. — 2-е изд. — М.: ГЭОТАР-Медиа, 2010. — 269 с.
Семизоров А. Н. Рентгенография в диагностике и лечении переломов костей. — М.: Видар-М,
2007. — 176 с.
Соловьев Ю. А. и др. Злокачественные опухоли костей: Руководство / Под ред. М. Д. Алиева. —
М.: Изд-во РОНЦ, 2008. — 405 с.
Трофимова Т Н., Карпенко А. К. MPT-диагностика травмы коленного сустава. — СПб.: Изд-во
СПб.МАПО, 2006. — 150 с.
6. ПЕЧЕНЬ И ЖЕЛЧНЫЕ ПУТИ.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА. СЕЛЕЗЕНКА
Лишь тот понимает жизнь,
кто проникает в ее глубины.
Стефан Цвейг
Печень принадлежит к числу наиболее сложных по своему строению и функциям
органов, является самой крупной железой в организме, принимает участие в процессах
пищеварения, обмена веществ и кровообращения, осуществляет специфические фер-
ментативные и экскреторные функции. С помощью разнообразных исследовательских
приемов врачи научились объективно оценивать морфологию печени и изучать ее мно-
гогранные функции. Среди этих приемов достойное место заняли лучевые методы. Это
целиком относится к изучению желчных путей и поджелудочной железы. Здесь лучевая
диагностика без преувеличения занимает лидирующее положение, но при условии, что
ее рассматривают как составную часть общей диагностической системы.
Показания к лучевому исследованию устанавливает клиницист на основании
анамнеза и клинической картины болезни. Выбор метода лучевого исследования осу-
ществляют совместно клиницист и лучевой диагност, который составляет план иссле-
дования, анализирует его результаты и формулирует заключение.
6.1. Лучевые методы исследования
печени и желчных путей
Печень состоит из двух долей, которые принято делить на 8 сегментов. В каждый
сегмент входят ветвь воротной вены и ветвь печеночной артерии, а из сегмента вы-
342
ходит желчный проток. Сегменты I и II составляют левую долю печени, а III—VIII —
правую. Основную клеточную массу печени — около 85 % всех клеток — образуют
гепатоциты. Они собираются в дольки, которых в печени около 500 000. В дольках
гепатоциты в дольках расположены рядами вдоль желчных капилляров и мельчайших
венозных разветвлений. Стенки последних состоят из звездчатых ретикулоэндотелио-
цитов (клетки Купфера), которые составляют 15 % всех клеток печени.
В сутки печень вырабатывает 3—4,5 л желчи. Правый и левый печеночные про-
токи образуют общий печеночный проток, который принимает пузырный проток, да-
лее соединяется с протоком поджелудочной железы (вирсунгов проток) и открывается
в двенадцатиперстной кишке.
Система кровообращения печени включает два привносящих кровеносных сосу-
да: воротную вену, через которую поступает 70—80 % общего объема притекающей
крови, и печеночную артерию, на которую приходится 20—30 %. Отток крови из пе-
чени происходит по печеночным венам, идущим в нижнюю полую вену, а отток лим-
фы — по лимфатическим путям. В области ворот печени определяются тонкостенные
трубчатые образования: это прежде всего воротная вена с ее относительно толстыми
стенками и калибром основного ствола 1—1,2 см, печеночные артерии, а также об-
щий желчный проток диаметром около 0,7 см. Внутри печени артерии и желчные
протоки незаметны, но четко проявляются эхонегативные полоски венозных сосудов.
Особенно хорошо видны печеночные вены, направляющиеся к нижней полой вене.
На обзорных рентгенограммах печень дает интенсивную однородную тень при-
близительно треугольной формы. Верхний контур ее совпадает с изображением диа-
фрагмы, наружный выделяется на фоне экстраперитонеальной жировой клетчатки,
а нижний соответствует переднему краю и вырисовывается на фоне других органов
брюшной полости. Нормальный желчный пузырь на обычных снимках виден редко
и то главным образом в области дна.
Основными методами лучевого исследования печени и желчных путей являются
сонография и компьютерная томография.
При ультразвуковом исследовании изображение печени здорового человека одно-
родное, с мелкозернистой эхоструктурой, обусловленной элементами стромы, со-
судами, желчными протоками и связками. Границей между правой и левой доля-
ми печени служит овальное гиперэхогенное образование — отображение круглой
связки печени. При обследовании пациента натощак в положении лежа на спине
и на левом боку в воротах печени визуализируются воротная вена, печеночная
артерия и общий желчный проток. При анализе сонограмм можно определить
переднезадний размер правой и левой долей печени, их контуры и эхогенность,
измерить диаметр вен печени, селезеночной вены, а также изучить состояние
их просвета. При исследовании печеночных и селезеночной артерий оценивают
максимальную систолическую и диастолическую скорость кровотока.
На сонограммах хорошо различим желчный пузырь как однородное эхонегатив-
ное образование овальной формы с ровными краями. Его размеры варьируют в ши-
роких пределах — от 6 до 12 см в длину и от 2,5 до 4 см в ширину. Толщина стенки
желчного пузыря в области дна и тела равна 2 мм, в области воронки и шейки — 3 мм.
Компьютерную томографию при заболеваниях печени выполняют по стандарт-
ному протоколу: нативная фаза — поздняя артериальная фаза (30-я секунда исследо-
вания) — портальная венозная фаза (60-я секунда) — поздняя отсроченная фаза (фаза
равновесия; 180-я секунда). Изображение печени зависит от уровня выделяемого слоя.
Если идти сверху, то на высоте ThIX—Thx появляется тень правой доли, а на уровне Thx—
ThXI — и левой доли. На последующих срезах обнаруживают однородную структуру пе-
чени плотностью 50—70 HU (рис. 263). Контуры печени ровные и четкие. На фоне ткани
343
Рис. 263. КТ брюшной полости с контраст-
ным усилением. Определяются правая (1) и
левая (2) доли печени, ворота (3), сезезенка (4)
Рис. 264. МРТ брюшной полости с контрастным уси-
лением.
Рис. 265. МРТ билиарной системы (трехмер-
ная реконструкция).
1 — желудок; 2 — желчный пузырь; 3 — главный
проток поджелудочной железы (вирсунгов про-
ток); 4 — общий желчный проток; 5 — двенадца-
типерстная кишка.
печени могут определяться изображения со-
судов, плотность их тени ниже (30—50 HU).
Ясно видны ворота печени, у заднего края
которых определяется воротная вена, а кпере-
ди и вправо от нее — общий желчный проток
(в норме вырисовывается неотчетливо). На
уровне ThXI—ThXII отмечается изображение
желчного пузыря. Для исследования сосуди-
стой системы печени проводят компьютер-
ную томографию с усилением.
Возможности магнитно-резонанс-
ной томографии печени схожи с таковы-
ми компьютерной томографии, однако она
позволяет выявить более мелкие детали
структуры органа (рис. 264). На магнит-
но-резонансных томограммах отчетливо
видны желчные протоки, печеночные вены,
ворота печени, желчный пузырь. Кроме то-
го, при магнитно-резонансной томографии,
выполненной по специальной компьютер-
ной программе (MP-холангиография), мож-
но визуализировать всю желчевыделитель-
ную систему печени (рис. 265).
Изображение печени и желчных путей может быть получено с помощью радио-
нуклидных методов. Для этого больному внутривенно вводят РФП (99тТс-бромезид)
в количестве 30 МБк. Препарат захватывается из крови гепатоцитами и затем выво-
дится желчевыделительной системой. Такое исследование получило название «ге-
патобилисцинтиграфия».
Гепатобилисцинтиграфия — функционально-морфологический метод, предна-
значенный для изучения желчеобразовательной и желчевыделительной функций пе-
чени. На серии сцинтиграмм, произведенных с интервалом 2—5 мин сразу же после
внутривенного введения РФП, через 10—12 мин после появления изображения пе-
чени начинают визуализироваться желчные протоки, а чуть позже, через 3—4 мин,
возникает изображение желчного пузыря (рис. 266, а).
344
Рис. 266. Гепатобиписцинтиграфия.
а — сцинтиграмма печени, выполненная на 15-й минуте исследования: отчетливо визуализируется нормаль-
ный желчный пузырь, фиксация РФП в печени хорошая; б — кривые, полученные из «зон интереса»: на оси
абсцисс — время исследования, мин, на оси ординат — величина радиоактивности, имп/мин; кривая синего
цвета отображает прохождение РФП в печени, красного — в желчном пузыре, зеленого — в желчном проток,
оранжевого — в кишечнике.
У здоровых людей максимальная радиоактивность над печенью регистрируется
примерно через 12 мин. К этому времени кривая радиоактивности достигает максиму-
ма. Затем она приобретает характер плато: в этот период скорость захвата и скорость
выведения РФП гепатоцитами уравновешивают друг друга. По мере выведения РФП
с желчью радиоактивность печени снижается (на 50 % за 30 мин), а интенсивность из-
лучения над желчным пузырем начинает возрастать. Для того чтобы форсировать вы-
деление РФП с желчью в кишечник, пациенту дают жирный завтрак. После него опо-
рожнение пузыря значительно ускоряется, его изображение на сцинтиграммах начинает
прогрессивно уменьшаться, а над кишечником регистрируется увеличивающаяся ради-
оактивность. Таким же способом можно оценить проходимость желчных путей.
Выбрав на сцинтиграммах несколько «зон интереса» (печень, желчный пузырь,
желчные протоки, кишечник), на компьютере строят кривые, отражающие прохож-
дение РФП по системе печень — желчные протоки — желчный пузырь — кишечник
(рис. 266, б). На основании анализа этих кривых можно изучать функциональные па-
раметры данной системы.
Гепатобилисцинтиграфия показана при всех нарушениях функционирования
желчевыделительной системы: холестазе различной природы, дискинезии, аномали-
ях развития (например, при агенезии желчных протоков у детей), наличии патологи-
ческих соустий и др. Одновременно этот метод позволяет получить представление
о дезинтоксикационной функции печени. Его применяют также для выявления дуоде-
ногастрального рефлюкса, являющегося причиной многих заболеваний желудка.
В том случае, если планируют выполнить рентгеноэндоваскулярное лечение
(химоэмболизацию, радиочастотную абляцию), проводят контрастное рентгенологи-
ческое исследование чревного ствола и его ветвей — целиакографию. При наличии
у больного механической желтухи, вызванной чаще всего опухолями или желчными
камнями, производят чрескожную чреспеченочную холангиографию (рис. 267). Таким
же путем при билиарной гипертензии выполняют наружное дренирование желчных
путей или их стентирование (рис. 268).
Существуют методики прямого контрастирования воротной вены. Для этого кон-
трастное вещество вводят через прокол кожи в пульпу селезенки вблизи ее ворот, от-
345
Рис. 268. Чрескожная чреспеченочная холангио-
грамма, выполненная после стентирования общего
желчного протока (стенты указаны стрелками).
Рис. 267. Чрескожная чреспеченочная холангио-
грамма. Расширение желчных протоков.
куда оно поступает в воротную вену, — спленопортография. Осуществляют также
чрескожную пункцию одной из ветвей воротной вены в печени и ретроградно запол-
няют основной ствол воротной вены — чрескожная чреспеченочная портография.
Однако из-за часто возникающих осложнений, особенно со стороны селезенки, пока-
зания к ее применению значительно сужены. Это исследование проводят только в тех
случаях, когда предполагают выполнить операцию по разгрузке портальной системы.
Важным инструментальным неинвазивным методом изучения кровотока в пече-
ни и обеспечивающих ее жизнедеятельность сосудах (печеночная артерия, селезеноч-
ная, воротная и печеночные вены, нижняя полая вена) является допплерография, осо-
бенно цветовое допплеровское картирование.
6.2. Лучевая картина поражений печени
и желчных путей
Распознавание заболеваний печени и желчевыводящих путей является резуль-
татом коллективных усилий терапевтов, хирургов, лучевых диагностов, врачей-
лаборантов и других специалистов. Лучевые методы занимают важное место в ком-
плексе диагностических мероприятий.
Диффузные поражения печени. Точная диагностика диффузных поражений
основывается на анамнестических и клинических данных, результатах биохимиче-
ских исследований и в ряде случаев пункционной биопсии печени. Лучевые мето-
ды обычно играют вспомогательную роль. Исключением является жировой гепатоз
(стеатогепатит). Жир поглощает рентгеновское излучение хуже, чем остальные мяг-
кие ткани, поэтому тень печени на компьютерных томограммах при жировом гепатозе
характеризуется низкой плотностью.
По результатам компьютерной томографии с усилением можно судить о перфу-
зии органа и его функциональном состоянии в различные фазы печеночного кровото-
346
ка (артериальная, венозная и паренхиматозная). Особенно точно оценить количество
жира в печени позволяет биоэнергетическая компьютерная томография. При гепати-
тах на компьютерных томограммах определяется равномерное увеличение печени,
при этом может отмечаться небольшая неоднородность изображения. Умеренно уве-
личена селезенка. Компьютерная томография и КТ-ангиография позволяют опреде-
лять выраженность жировой инфильтрации печени и дифференцировать стеатоз, жи-
ровую дистрофию, жировой гепатоз — стадии, предшествующие возможному раз-
витию цирроза печени. У большинства больных гепатитом обнаруживают нарушения
моторики и тонуса желчного пузыря (чаще гипокинезия и гипотония).
Цирроз печени часто развивается при хроническом алкоголизме (в 80 % случаев)
или является исходом гепатитов В, С и D. По современным данным, он входит
в число шести наиболее частых причин смерти лиц в возрасте 40—60 лет.
Сонография в сочетании с клинико-лабораторными данными позволяет рас-
познать хронический гепатит или цирроз печени на ранней стадии, до появле-
ния симптомов портальной гипертензии. Однако основной метод визуализации
печени при этом заболевании — компьютерная томография. При визуализации
с помощью этих методов определяют увеличение размеров печени (рис. 269)
или, при атрофическом циррозе, их уменьшение. Иногда выявляют неровность
контуров печени и мелкую узловатость ее структуры, которая является ото-
бражением перерождающихся узлов. Размеры селезенки увеличены. Важной
задачей компьютерной томографии у больных циррозом печени является об-
наружение сопутствующих ему состояний — асцита, спленомегалии, тромбо-
за воротной вены, варикозного расширения вен пищевода, а также развитие
гепатоцеллюлярного рака.
При гепатобилисцинтиграфии обнаруживают признаки нарушения функции ге-
патоцитов: кривая радиоактивности печени достигает максимума поздно, через
20—25 мин после начала исследования, плато кривой удлиняется (признак вну-
трипеченочного холестаза), желчные пути контрастируются поздно.
Сонограммы подтверждают неоднородность структуры печени: в ее изображе-
нии выявляют множественные очаги различной эхогенности — пониженной и по-
вышенной. Компьютерная томография и сонография позволяют обнаружить участ-
ки регенерации среди цирротических полей. Ветви воротной вены в печени сужены,
а сама воротная вена и селезеночная вена расширены, так как цирроз приводит к раз-
витию портальной гипертензии. С помощью этих методов устанавливают также нали-
чие выпота в брюшной полости. На компьютерных томограммах можно обнаружить
варикозно-расширенные вены — следствие портальной гипертензии.
Достаточно четко варикозно-расширенные вены пищевода и желудка выявляются
при рентгенологическом исследовании верхних отделов пищеварительного трак-
та с сульфатом бария. Это исследование является обязательным при обследова-
нии больных циррозом печени. На фоне складок слизистой оболочки пищевода
и в меньшей степени желудка варикозные узлы образуют округлые, овальные
и змеевидные полоски просветления — дефекты наполнения.
При циррозе печени в процесс вовлекаются все ее сосудистые системы. Пече-
ночная артерия и особенно ее разветвления резко сужены, тогда как желудочные
и селезеночная артерии расширены. Это отчетливо демонстрируют результаты КТ-
ангиографии. В портально-венозной фазе ангиографии печень контрастируется не-
равномерно: на большинстве участков тканевый рисунок обеднен, тогда как в узлах
регенерации отмечаются зоны гиперваскуляризации. Иногда удается выявить колла-
теральные пути кровотока, варикозно-расширенные вены, в том числе в пищеводе
347
Рис. 269. КТ брюшной полости (аксиальная проекция). Уве- Рис. 270. МР-эластограмма печени. Изме-
личение печени. нение сдвига модуля упругости — цирроз.
Рис. 271. Сонограмма печени. Кистозное образова-
ние (эхинококк) с плавающими обызвествленными
оболочками (указано строчками).
Рис. 272. КТ брюшной полости (аксиальная про-
екция). Эхинококковая киста с находящимися вну-
три хитиновыми оболочками.
и желудке, расширение спленопортального ствола и вместе с тем деформацию и су-
жение внутрипеченочных портальных сосудов.
Возникновение инфаркта связано с поражениями артерий, в том числе у па-
циентов, которым была произведена трансплантация печени. На компьютерных то-
мограммах с контрастным усилением инфаркт обусловливает гиподенсную область
треугольной формы или округлый участок с неправильными очертаниями.
Широкие перспективы в диагностике циррозов, особенно на ранних стадиях раз-
вития, открывает МР-эластография печени (рис. 270). Метод основан на оценке изме-
нения модуля упругости печеночной паренхимы, что всегда наблюдается при циррозе.
Очаговые поражения печени. К очаговым (объемным) образованиям печени от-
носят кисты, абсцессы и опухоли. Основными методами визуализации этих заболева-
ний являются компьютерная томография и сонография. Увереннее всего распознают
кисты, заполненные жидкостью. На сонограммах такая киста выглядит как эхонега-
тивное образование округлой формы с четкими ровными контурами и тонкой стенкой
(рис. 271). Встречаются как одиночные, так и множественные кисты различной вели-
348
Рис. 273. МРТ брюшной полости (аксиальная проек-
ция, режим Т2) Киста в печени (указано стрелкой).
Рис. 274. КТ брюшной полости. Множественные
кисты в печени и почках (поликистоз).
Рис. 275. С 'анаграмма печени. В полости аб-
сцесса (обозначено метками) неоднородные
эхогенные образования — детрит.
Рис. 276. Сонограмма печени. Овазьное образование не-
однородной эхогенности — гемангиома.
чины. Кисты диаметром меньше 0,5—1,0 см определить не удается, если в их капсу-
ле нет отложений извести. Обызвествления наиболее характерны для эхинококковых
кист. На компьютерных и магнитно-резонансных томограммах киста отражается как
округлое образование с ровными контурами, содержащее жидкость (рис. 272; 273).
Пространственное разрешение рентгеновской и магнитно-резонансной компьютер-
ной томографии намного выше, чем сонографии. При этих исследованиях удается
выявить кистозные образования диаметром всего 2—3 мм. Одной из разновидностей
кистозного поражения печени является поликистоз, при котором большая часть па-
ренхимы органа замещена полостями, содержащими жидкость. При этом заболевании
кисты могут быть также в почках и поджелудочной железе (рис. 274).
Абсцесс печени, подобно кисте, на сонограммах определяется как гиподенсное
очаговое образование, имеющее неправильную форму и неровные края (рис. 275).
В полости имеется гиперэхогенное содержимое неоднородного характера — детрит.
Стенки абсцесса, обычно хорошо контурированные, на начальных стадиях иногда
четко не определяются. Томографическая картина характеризуется наличием неодно-
родной гиподенсной зоны с нечеткими краями. Иногда, при поверхностном процессе,
349
Рис. 278. КТ брюшной полости с контрастным
усилением (аксиальная проекция, портально-веноз-
ная фаза). Крупнобугристое, преимущественно
гиподенсное образование (феномен «вымывания»)
с участками скопления контрастного вещества —
гемангиома.
Рис. 277. КТ брюшной полости с контрастным
усилением (аксиальная проекция). Участок по-
ниженной плотности неправильной формы, по
периферии которого определяются узлоподобные
гиперденсные образования, — гемангиома.
печень может выступать из-под края реберной дуги. В диагностике абсцесса печени
может помочь рентгенограмма грудной клетки. На ней иногда видны высокое стоя-
ние правой половины купола диафрагмы и наличие плеврального выпота. Диагноз
абсцесса подтверждают результаты пункции образования под контролем соногра-
фии. Мелкие пиогенные абсцессы обычно расположены группами, в них часто видны
уплотнения по краю или в центре полости.
Большинство доброкачественных опухолей печени — гемангиомы, реже встреча-
ются аденома, холангиома и очаговая узловая гиперплазия. На сонограммах гемангио-
ма видна как овальное образование с неоднородной геперэхогенностью (рис. 276). На
компьютерных томограммах с контрастным усилением гемангиома имеет характер-
ный, можно сказать, патогномоничный вид: определяется зона пониженной эхогенно-
сти, которая имеет неровные, местами клинообразные края и обрамлена скоплениями
рентгеноконтрастного препарата узловатой формы (рис. 277). Если гемангиома зани-
мает всю долю печени, она имеет вид обширного гиподенсного участка, по контуру
которого видны неправильной формы плотные тени, обусловленные находящимся
в сосудах рентгеноконтрастным препаратом (рис. 278).
Высокочувствительным методом уточняющей диагностики очаговых поражений
печени является магнитно-резонансная томография с использованием гепатоспеци-
фического препарата «Примовист», являющегося гепатотропным парамагнетиком
гадоксетовой кислоты, который интенсивно накапливается в очагах с повышенным
кровоснабжением.
При очаговой узловой гиперплазии на компьютерных томограммах обнаруживают
множественные мелкие гиподенсные очаги. В артериальной фазе изображение пора-
женного участка печени на компьютерных томограммах становить гиперденсным, не-
редко с центральным гиподенсным участком, соответствующим зоне кровоизлияния
(рис. 279). В поздней, отсроченной фазе появляются гиперденсные зоны звездчатых
узлов, а зона кровоизлияния становится изоденсной.
350
Рис. 279. КТ брюшной полости с контрастным
усилением (аксиальный срез). Метастаз злока-
чественной опухоли в печени (указано стрезкой).
Рис. 280. КТ брюшной полости с контрастным уси-
лением (коронарная проекция, венозно-портазьная
фаза). Гиподенсная зона неоднородной структуры
с неровными контурами (феномен «вымывания») — ге-
патоцеллюлярный рак.
Сонография играет важную роль в диагностике эхинококка печени. Простая од-
нокамерная киста имеет тонкие стенки и гипо- или анэхогенное содержимое. В ее
просвете может наблюдаться линейная гиперэхогенная структура (отслоившаяся хи-
тиновая оболочка). Погибшие кисты могут содержать отложения извести. По компью-
терным томограммам определяют количество кист, их размеры, взаимоотношение
с сосудами и желчными протоками, прорыв в желчные пути с развитием холангита.
При магнитно-резонансной томографии четко вырисовываются перегородки в кисте
и ее содержимое («песок»).
Гепатоцеллюлярный рак (гепатома) — одна из часто встречающихся форм рака.
Он занимает 6-е место в структуре причин смерти от рака. На сонограммах опу-
холь обусловливает участок неравномерной плотности с неровными контурами.
Распад опухоли выглядит как эхонегативная зона неправильной формы, а отек
вокруг опухоли — как расплывчатый ободок, тоже эхонегативный. В различных
фазах томографического исследования опухоль выглядит по-разному. В нативной
фазе определяют изо- или гиподенсную опухоль. В поздней артериальной фазе на
пораженном участке печени отмечается выраженный гетерогенно-гиперденсный
фон, так как эта опухоль всегда имеет повышенную васкуляризацию. В порталь-
ной венозной фазе плотность тени опухоли значительно снижается — «феномен
вымывания», она становится неоднородно гиподенсной (рис. 280). В отсрочен-
ной фазе опухоль выглядит гиподенсной.
Лучевая картина метастазов злокачественных опухолей в печени (а это, к сожа-
лению, часто выявляемое поражение) зависит от количества и размеров опухоле-
вых узлов. Среди всех средств визуализации метастазов наилучшим простран-
ственным разрешением обладают компьютерная и магнитно-резонансная томо-
графия, а затем следует сонография с внутривенным контрастным усилением.
Обследование таких больных обычно начинают с проведения сонографии, по-
скольку она — наиболее доступный и дешевый метод. На сонограммах метастазы в пе-
чени выглядят как преимущественно гипоэхогенные неоднородные очаги (рис. 281).
Однако из-за недостаточной разрешающей способности этого методы достоверно
метастазы могут быть выявлены только на компьютерных томограммах. В поздней
351
Рис. 281. Сонограмма печени. Метастаз (обозначено
метками)
Рис. 283. МРТ брюшной полости с контраст-
ным усилением (режим Т2). Метастазы в печени
(обозначено кругом).
Рис. 282. КТ брюшной полости с контрастным
усилением (аксиальный срез, поздняя артериазь-
ная фаза). Метастазы в печени.
Рис. 285. Сонограмма желчного пузыря. Видны
камень (обозначено метками) и плотная желчь
(указано стрелкой).
Рис. 284. Мультимодазыюе (гибридное) исследо-
вание брюшной полости (ОФЭКТ/КТ, коронарная
реконструкция: в качестве туморотропного препа-
рата использован ‘"In-октреотид). Небольшой ме-
тастатический узел в печени.
352
артериальной фазе контрастирования метастазы имеют вид гиперденсных участков
с более высокой плотностью по периферии (рис. 282). Магнитно-резонансная томо-
графия, особенно с оценкой коэффициента диффузии, — метод первой линии в диа-
гностике метастазов рака в печени (рис. 283). Широкие перспективы в выявлении
метастазов открывают гибридные технологии — ОФЭКТ/КТ (рис. 284). Однако вы-
сокая стоимость такого исследования не позволяет использовать его с этой целью при
обследовании онкологических больных.
Под контролем лучевых исследований проводят лечение больных с небольши-
ми печеночно-клеточными злокачественными опухолями и одиночными метастаза-
ми. Наиболее часто применяют либо чрескожную инъекцию этанола в опухолевый
узел, либо радиочастотную абляцию. Сонограммы и томограммы позволяют оце-
нить результаты лечения. Ценным подспорьем при оперативных вмешательствах на
печени служит интраоперационная сонография. Стерильный ультразвуковой дат-
чик, подведенный к печени, дает возможность уточнить анатомические варианты
ветвления сосудов и протоков печени и обнаружить незамеченные ранее добавоч-
ные опухолевые узелки.
Заболевания желчных путей. В последние годы заметно возросла частота раз-
вития желчно-каменной болезни. По составу различают холестериновые, пигмент-
ные, известковые и смешанные (холестерино-пигментно-известковые) камни.
В диагностике камней желчного пузыря решающую роль играет сонография. Ее
чувствительность достигает 95—99 %, а предел выявляемое™ камней — 1,5—
2 мм. Камень на сонограмме обусловливает гиперэхогенное образование в поло-
сти желчного пузыря (рис. 285). При наличии в нем извести позади камня опре-
деляется акустическая тень — «звуковая дорожка».
На рентгенограммах желчные камни можно распознать только в том случае, ес-
ли они содержат отложения извести, что наблюдается сравнительно редко, приблизи-
тельно у 20 % больных.
Камни в желчных протоках с помощью сонографии выявляют редко, посколь-
ку обычно они небольшой величины, к тому же некоторая часть общего желчного
протока прикрыта двенадцатиперстной кишкой, что ухудшает ультразвуковую визу-
ализацию этой части желчевыделительной системы. В связи с этим основным мето-
дом визуализации камней в желчных протоках является магнитно-резонансная или
компьютерная томография. При механической желтухе важные диагностические
данные могут быть получены с помощью эндоскопической ретроградной панкре-
атохолангиографии (ЭРПХГ) или эндоскопической ретроградной холангиоскопии
путем канюлирования большого сосочка двенадцатиперстной кишки под визуаль-
ным контролем в условиях дуоденоскопии с последующим введением в желчные
пути контрастного вещества.
В последние годы все более широкое распространение получают интервенци-
онные методы лечения желчно-каменной болезни. Под контролем ультразвука или
компьютерной томографии производят чрескожную пункцию желчного пузыря, его
катетеризацию и последующее введение лекарственных препаратов (алифатических
спиртов), растворяющих камни. В клинической практике применяют также методы
экстракорпоральной ударноволновой литотрипсии под постоянным эхографическим
контролем. Быстро развиваются рентгенохирургические вмешательства, выполняе-
мые при окклюзионных поражениях желчных путей. Чрескожным доступом в печень
вводят специальные катетеры, а через них — необходимые инструменты для удале-
ния оставленных при операции желчных камней, ликвидации стриктур, размещения
в протоках дренажной трубки с целью билиарной декомпрессии и наружного или вну-
треннего дренирования желчных путей.
353
Рис. 286. Гепатобазисцинтиграмма
печени. Жезчньш пузырь не визуали-
зируется (отключен). РФП опредезя-
ется в двенадцатиперстной кишке и
жезудке (бизиодуоденазьный и дуоде-
ногастральный рефлюксы) — острый
холецистит.
Рис. 287. Сонограмма жезчного пузы-
ря. Аномазия развития: перегиб пузыря.
Метками обозначены размеры пузыря.
Ценным подспорьем клиницисту служат лу-
чевые методы при диагностике холециститов.
Во-первых, они позволяют сразу же разграничить
калькулезные и бескаменные холециститы. Во-
вторых, с их помощью выделяют группу больных
с воспалительным стенозом терминального отде-
ла общего желчного протока. В-третьих, они дают
возможность установить проходимость пузырно-
го протока и степень нарушения концентрацион-
ной и двигательной функций желчного пузыря,
а это очень важно при планировании лечения,
особенно при решении вопроса об оперативном
вмешательстве.
При остром холецистите первичным мето-
дом исследования является сонография, при ко-
торой обнаруживают увеличение размеров желч-
ного пузыря и утолщение его стенки. Вокруг пу-
зыря вырисовывается зона отека. Частая находка
при сонографии — внутрипузырные желчные
камни: их выявляют у 90—95 % больных острым
холециститом. При остром холецистите наблю-
дается симптом Мерфи — при проведении уль-
тразвукового исследования локальная область
боли точно соответствует расположению датчи-
ка над пузырем. Косвенным признаком холеци-
стита при сонографии может быть ограниченная
подвижность правой половины диафрагмы при
дыхании. Важный симптом острого холецисти-
та — отключение желчного пузыря от желчного
протока, которое выявляют при гепатобилисцин-
тиграфии (рис. 286).
На компьютерных томограммах при остром
гангренозном холецистите могут определяться
перегородки в полости желчного пузыря, наличие
газа в его стенке или полости либо вообще отсут-
ствие стенки пузыря.
Хронический холецистит при сонографии
проявляется схожими признаками: размеры пу-
зыря чаще увеличены, реже, при сморщивании
пузыря, уменьшены, стенки его утолщены, ино-
гда неровные, окружающая пузырь ткань печени,
как правило, уплотнена, в пузыре нередко видны
камни или осажденные плотные компоненты желчи. В ряде случаев пузырь значи-
тельно деформирован вследствие склерозирующего перихолецистита. Этот симптом
нужно оценивать с большой осторожностью. Следует помнить, что у 8 % здоровых
людей наблюдаются врожденные деформации желчного пузыря, иногда довольно
причудливые (рис. 287). Все перечисленные симптомы могут быть выявлены и с
помощью других методов лучевой визуализации — компьютерной и магнитно-ре-
зонансной томографии.
Частым спутником желчно-каменной болезни является холангит — воспале-
ние желчных путей. Заболевание достаточно уверенно распознают при соногра-
354
фии: желчные протоки расширены, стенки их
уплотнены (рис. 288). При холангиопанкреа-
тографии могут определяться множественные
стриктуры протоков. Нередко при сонографии
у пациентов с патологией желчных путей в пу-
зыре выявляют известковую желчь, или сладж
(от англ, sludge — грязь). Это связано с застоем
желчи в пузыре (водянка) и отложением в ней
солей кальция. На сонограммах сладж опреде-
ляется как мелкие гиперэхогенные вкрапления
в полости желчного пузыря (рис. 289). На ком-
пьютерных томограммах нередко уже в на-
тивной фазе исследования выявляют желчные
камни, а иногда и кальцификацию стенки пузы-
ря (рис. 290). При этом же исследовании опре-
деляют все признаки холецистита: увеличение
размеров и утолщение стенки пузыря.
Паразитарные заболевания желчных про-
токов (эхинококкоз, аскаридоз и др.) распозна-
ют с помощью неинвазивной магнитно-резо-
нансной холангиопанкреатографии. При этих
заболеваниях могут наблюдаться обструкция
протоков, холецистит, холангит, панкреатит.
При раке желчного протока в ранней стадии
обнаруживают одиночные или множественные
гетерогенные внутрипротоковые образования с
четкими контурами.
Лучевые методы и хирургия желчных путей
неразрывно связаны. Ультразвуковое наблюде-
ние расширяет возможности лапароскопической
хирургии. Под контролем ЭРПХГ выполняют
папиллотомию и сфинктеротомию. Чрескожная
чреспеченочная холангиография является обя-
зательной предварительной процедурой перед
чрескожным дренированием желчных путей
и введением в них различных инструментов,
в частности для дилатации суженных участков
протоков и стентирования.
Синдром портальной гипертензии. Термином «портальная гипертензия» обо-
значают повышение давления в системе воротной вены. Различают надпеченоч-
ную блокаду, когда гипертензия обусловлена нарушением оттока крови из печени
в результате сдавления или тромбоза нижней полой вены, тромбофлебита пече-
ночных вен, констриктивного перикардита, внутрипеченочную блокаду, главным
образом при циррозе печени, и подпеченочную блокаду, вызванную аномалией
развития, тромбозом или сдавлением ствола самой воротной вены.
Тактика обследования больных этой категории приведена на схеме 7.
При портальной гипертензии наблюдается варикозное расширение вен пищево-
да и желудка, которое может осложниться кровотечением. Для оценки локализации
и степени выраженности варикозного расширения вен применяют рентгенологиче-
ское исследование пищевода и желудка с сульфатом бария, эндоэзофагеальную со-
Рис. 288. Сонограмма печени. Жеччные
протоки расширены, стенки ах уплотне-
ны — холангит.
Рис. 289. Сонограмма желчного пузыря.
В полости пузыря —множественные мел-
кие гиперэхогенные вкрапления в полости
пузыря — известковая жеччь (сладж).
355
Рис. 290. КТ брюшной полости (коронарная проекция).
Желчный пузырь увеличен, стенки его кальцифицированы,
на дне желчный камень.
Рис. 291. Изображение печени, полученное
при дуплексном УЗИ. Функционирующий
порпюкавазьный анастомоз.
Схема 7
Тактика лучевого исследования при портальной гипертензии
нографию, КТ- или MPT-ангиографию. Чреспеченочным доступом проводят катетер
в воротную вену и затем выполняют эмболизацию варикозно-расширенных вен. Для
хирургического лечения портальной гипертензии накладывают портокавальный ана-
стомоз. С целью контроля за его функционированием широко используют сонографию
(рис. 291). Тромб в воротной вене с высокой точностью определяют при сонографии
с контрастным усилением и с несколько меньшей точностью — при компьютерной то-
мографии. Острая мезентериальная ишемия может быть распознана при позитронной
эмиссионной томографии посредством изучения печеночного кровотока (снижение
перфузии печени без нарушения артериального притока крови).
356
Травма живота. Место и характер лучевого исследования при тупой травме жи-
вота или ранении огнестрельным либо холодным оружием зависят от состояния по-
страдавшего. При состоянии средней тяжести исследование проводят в отделении лу-
чевой диагностики. Клинически нестабильных пациентов (тяжелое состояние, шок)
приходится обследовать в реанимационном отделении. Пострадавших, нуждающихся
в неотложном оперативном вмешательстве, обследуют на операционном столе. Во
всех случаях придерживаются следующей схемы.
Рентгенологическое исследование органов грудной полости важно для исключе-
ния сочетанного торакоабдоминального повреждения; могут быть выявлены также
переломы костей грудной клетки, травматический коллапс легкого, пневмония.
Сонография позволяет установить увеличение пораженного органа, перерыв его
контура, наличие подкапсульных или внутриорганных гематом, наличие жидкости
(кровь, желчь) в брюшной полости. При повреждении печени в ее паренхиме опреде-
ляют нечетко отграниченный очаг неправильной формы и повышенной эхогенности.
При допплерографии в цветовом режиме на этом участке выявляют обеднение или ис-
чезновение сосудистого рисунка. В дальнейшем формируется гипоэхогенная область
с зоной повышения эхогенности по периферии.
Компьютерная томография эффективнее сонографии, поскольку проведению по-
следней мешает метеоризм, который, как правило, наблюдается при травме живота. По-
вреждения брюшной стенки также могут мешать выполнению сонографии. Компью-
терная томография является «чутким» методом обнаружения жидкости в брюшной по-
лости. Наличие жидкости дает повод заподозрить повреждение кишки или брыжейки.
В неясных случаях решающие сведения получают при ангиографии. Она позво-
ляет установить источник кровотечения, разрыв тех или иных сосудов. С ее помощью
можно выполнить лечебные мероприятия, например введение кровоостанавливаю-
щих препаратов или эмболизацию кровоточащего сосуда.
6.3. Лучевые методы исследования
поджелудочной железы
Поджелудочная железа располагается забрюшинно. Головка ее находится справа
от срединной линии в петле двенадцатиперстной кишки, а хвост расположен по на-
правлению к воротам селезенки. Общая длина железы 12—15 см, ширина 3—6 см,
толщина 2—4 см. Секрет железы выделяется через проток поджелудочной железы
(вирсунгов проток), диаметр которого обычно не более 2—3 мм. Он открывается
в двенадцатиперстную кишку вместе с общим желчным протоком через большой со-
сочек двенадцатиперстной кишки. Добавочный проток поджелудочной железы (сан-
ториниев проток) открывается через малый сосочек двенадцатиперстной кишки.
На обзорных рентгенограммах брюшной полости поджелудочная железа нераз-
личима. Исключением являются лишь редкие случаи обызвествлений паренхимы,
стенок псевдокист и камней в протоках при хроническом панкреатите. На обзорных
снимках, а также при контрастном рентгенологическом исследовании желудка и ки-
шечника могут быть выявлены косвенные признаки поражения железы. Так, при ее
объемных поражениях наблюдают раздвинутые петли тонкой кишки, увеличение рас-
стояния между желудком и поперечной ободочной кишкой. Особенно наглядно объ-
емные процессы в головке железы проявляются со стороны петли двенадцатиперст-
ной кишки: она расширяется, стенки кишки деформируются, нисходящая часть ее
приобретает форму перевернутой цифры 3 (симптом Фростберга). При остром пан-
креатите на рентгенограммах грудной полости могут быть выявлены инфильтраты
в базальных отделах легких и плевральный выпот.
357
Сонография является первичным методом исследования поджелудочной железы.
На сонограммах железа имеет вид удлиненной не совсем однородной полоски между
левой долей печени и желудком спереди и нижней полой веной, брюшной аортой, по-
звоночником и селезеночной веной сзади. Рядом с железой можно выявить другие ана-
томические структуры: верхнюю брыжеечную артерию и вену, селезеночную артерию,
печеночную артерию, портальную вену. Эхогенность железы обычно несколько выше,
чем печени. Следует учесть то обстоятельство, что поджелудочная железа видна на со-
нограммах далеко не у всех обследуемых. Примерно у 20 % больных ультразвуковая
локация железы затруднена из-за раздутых газом кишечных петель. Проток железы
виден на сонограммах лишь у 1/3 пациентов. Определенную полезную информацию
позволяет получить цветное допплеровское картирование, с помощью которого можно
оценить внутриорганный кровоток, что используют в дифференциальной диагностике
объемных поражений. Пространственное разрешение сонографии в диагностике объ-
емных процессов в поджелудочной железе составляет около 1 см.
Компьютерная томография дает возможность получить исключительно важную
информацию о состоянии поджелудочной железы (рис. 292). Ее пространственное раз-
решение значительно лучше, чем у сонографии, и составляет около 3—4 мм. С помощью
компьютерной томографии можно точно оценить состояние самой железы, а также дру-
гих органов: желчных путей, почек, селезенки, брыжейки, кишечника. Существенным
преимуществом компьютерной томографии перед сонографией является возможность
визуализировать железу в тех случаях, когда ультразвук бессилен — в условиях выра-
женного метеоризма. Для дифференциальной диагностики объемных образований при-
меняют томографию с усилением. Магнитно-резонансная томография имеет пока еще
ограниченное значение в обследовании больных с поражениями поджелудочной железы.
Эндоскопическая ретроградная панкреатохолангиопанкреатография является
важным диагностическим исследованием протоков поджелудочной железы и в неко-
торой степени ее паренхимы. Она позволяет оценить проходимость протоков при раке
и панкреатите, что исключительно важно при составлении плана хирургического лече-
ния, а также выявить патологическое сообщение протоков с кистозными образованиями.
Ангиографию поджелудочной железы в настоящее время применяют редко, глав-
ным образом для дифференциальной диагностики эндокринных опухолей железы
и проведения рентгеноэндоваскулярных оперативных вмешательств.
Интервенционные методы, при-
меняемые при исследовании подже-
лудочной железы, включают тонкои-
гольную биопсию, дренирование и эм-
болизацию. Тонкоигольную биопсию
осуществляют под контролем соногра-
фии или компьютерной томографии.
С их помощью удается исследовать
содержимое кисты и абсцесса, выпол-
нить биопсию опухолевой ткани. Пу-
тем чрескожного дренирования осу-
ществляют лечение абсцессов и кист.
В ряде случаев прибегают к внутрен-
нему дренированию псевдокисты под-
желудочной железы в желудок или
кишечник. Это дает возможность из-
бежать оперативного вмешательства
у тех пациентов, которым оно по ка-
ким-либо причинам противопоказано.
Рис. 292. КТ брюшной полости с контрастным усиле-
нием (аксиальная проекция).
1,2 — правая и левая доли печени; 3—5 — поджелудочная
железа (соответственно головка, тело, хвост); 6 — желу-
док; 7 — селезенка; 8 — левая почка; 9 — киста в правой
почке; 10 — контрастированная аорта.
358
Эмболизацию артерий поджелудочной железы проводят при наличии аневризм, кото-
рые могут возникнуть как осложнение хронического индурационного панкреатита.
6.3.1 .Лучевая диагностика поражений поджелудочной железы
Компьютерная томография послужила основой классификация острых панкреа-
титов по Бальтазару, в которой индекс тяжести заболевания обозначается прописны-
ми латинскими буквами:
• А — нормальная железа;
• В — локальное или диффузное увеличение железы;
• С — патологические изменения в железе с парапанкреатическим воспалением;
• D — изменения в железе и одно парапанкреатическое скопление жидкости;
• Е — изменения в железе и два или более скоплений жидкости в парапанкреатиче-
ской области и (или) наличие в этой области газа.
Острый панкреатит диагностируют на основании результатов не только клиниче-
ского обследования и лабораторных анализов (в частности, увеличения концентрации
трипсина в крови), но и главным образом компьютерной томографии. С ее помощью
определяют увеличение железы, повышение ее плотности и гомогенизацию структуры
вследствие отека (см. рис. 292). Применение контрастирования при компьютерной то-
мографии позволяет дфференцировать острый отечный панкреатит, при котором на-
блюдается увеличение плотности тени железы после введения контрастного вещества,
и геморрагически-некротическую форму панкреатита, при которой этого не происходит.
Некротическая форма панкреатита отображается на компьютерных томограммах
в виде разрыхления и фрагментации ее структуры, потери четкости контуров железы
(рис. 293). При этой форме панкреатита часто выявляют асцит. Следствием некроза же-
лезы может стать формирование перипанкреатического инфильтрата, который на томо-
граммах имеет вид относительно однородного теневого образования, перекрывающего
ранее фрагментированное изображение поджелудочной железы (рис. 294). Кроме того,
компьютерная томография позволяет выявить осложнения панкреатита — образование
кист, перипанкреатических инфильтратов (рис. 295, а) и абсцессов. При газообразующей
инфекции в абсцессе могут быть видны воздушные пузырьки. Сонография имеет мень-
Рис. 293. КТ брюшной полости (аксиальная проекция).
Увеличение поджелудочной жечезы, гомогенизация и
уплотнение ее структуры, нечеткость контуров (ука-
зано стречкой) — отечная форма панкреатита.
Рис. 294. КТ брюшной полости (аксиальная
проекция). Поджечудочная жечеза увечичена,
структура ее неоднородная, контуры не про-
слеживаются (указано стречкой) — некро-
тическая форма панкреатита.
359
Рис. 295. КТ брюшной полости (аксиальная
проекция).
а — увеличение и гомогенизация изображения
поджелудочной железы (указано стрелкой) —
некротическая форма панкреатита, перипан-
креатический инфильтрат; б — обызвествление
поджелудочной железы (указано стрелкой) как
исход панкреатита.
Рис. 296. КТ брюшной полости (аксиальная
проекция). Увечичение поджелудочной желе-
зы и потеря ее структурного рисунка (указа-
но стречкой) — рак.
шее значение при диагностике данного заболе-
вания, так как ультразвуковая визуализация же-
лезы вообще затруднена из-за наличия большо-
го количества вздувшихся петель кишечника.
При хроническом панкреатите резуль-
таты сонографии более убедительны. Железа
может быть увеличенной или уменьшенной
(при фиброзной форме панкреатита). Хоро-
шо видны даже мелкие отложения извести
и конкременты, а также псевдокисты. На ком-
пьютерных томограммах очертания поджелу-
дочной железы неровные и не всегда четкие,
плотность ткани неоднородная. Почти всегда
исходом хронического панкреатита является
фрагментарное обызвествление поджелудоч-
ной железы, которое хорошо определяется при
компьютерной томографии (рис. 295, б). Аб-
сцессы и псевдокисты обусловливают участки
пониженной плотности (5—22 HU). Допол-
нительные данные могут быть получены по-
средством ЭРПХГ. На панкреатограммах об-
наруживают деформацию протоков, их расши-
рения, сужения или окклюзии, проникновение
контрастного вещества в псевдокисты.
Обследование пациентов, у которых запо-
дозрена опухоль поджелудочной железы, начи-
нают с выполнения сонографии. Опухоль вы-
зывает увеличение какой-либо части железы,
чаще всего головки. Контуры этого отдела ста-
новятся неровными. Сам опухолевый узел ви-
ден как однородное образование с неровными
контурами. Если раковая опухоль сдавливает
или прорастает общий желчный проток и про-
ток поджелудочной железы, то они местами
расширяются. Одновременно выявляют за-
стойное увеличение желчного пузыря, а также
сдавление селезеночной или воротной вены.
При опухоли хвоста железы инвазия чаще про-
исходит в направлении селезеночной артерии.
Могут быть обнаружены метастазы в лимфа-
тических узлах брюшной полости и печени.
На компьютерных томограммах при ра-
ке поджелудочной железы определяют много
схожих признаков (рис. 296): увеличение по-
раженного отдела или всей поджелудочной
железы, неровность ее контуров, расширение
желчных протоков, негомогенность структу-
ры железы в области опухоли. Можно уста-
новить прорастание опухоли в сосуды и со-
седние ткани, метастазы в лимфатических
узлах, печени, почках и т. д. В сомнительных
360
Рис. 297. КТ брюшной полости (аксиальная
проекция). Гиподенсное, не вполне одно-
родное образование с четкими контурами
в области хвоста поджезудочной жезезы
(указано стрелкой) — кистозная опухоль.
Рис. 298. КТ брюшной полости (аксиазьная проекция). Со-
ответственно топографии поджелудочной жезезы опре-
дезяется узловатое образование с множественными гипо-
денсными полостями (указано стрелкой) — цистаденома.
случаях прибегают к введению контрастного вещества. На компьютерных томограм-
мах, выполненных с контрастным усилением, опухолевые узлы отображаются более
четко, так как повышение плотности их тени заметно отстает от усиления тени нор-
мальной ткани поджелудочной железы. Плотность кистозных образований на таких
томограммах вообще не изменяется.
Кистозная опухоль поджелудочной железы на компьютерных томограммах ото-
бражается как округлое однородное гиподенсное образование, выходящее за пределы
органа, которое имеет четкие контуры и неоднородную структуру (рис. 297). Другая
форма истинных кист поджелудочной железы — цистаденомы. Обычно это находя-
щийся в железе опухолевидный конгломерат гиподенсных полостей на фоне плотной
фиброзной ткани (рис. 298).
Ряд важных симптомов обнаруживают при ЭРПХГ: сужение или ампутацию про-
тока поджелудочной железы (иногда с расширением престенотического отдела), раз-
рушение боковых ветвей протока, смещение его опухолью, деформацию терминаль-
ной части общего желчного протока и протока поджелудочной железы.
6.4. Селезенка
При обзорной рентгеноскопии и на рентгенограммах в большинстве случаев вид-
на тень селезенки, по которой можно ориентировочно судить о ее размерах. Однако
основным первичным методом исследования селезенки является ультрасонография.
С ее помощью определяют величину и форму органа, характер его контуров и струк-
туру паренхимы. У здорового человека селезенка имеет овальную или серповидную
форму, ровные и четкие контуры, ее продольный размер 8—12 см. Эхогенность селе-
зенки немного превышает эхогенность печени.
При расстройствах пищеварения, интоксикациях, детских инфекциях наблюдается
увеличение селезенки. Выраженная спленомегалия отмечается при заболеваниях крови
и портальной гипертензии. На сонограммах и компьютерных томограммах четко видны
дополнительные дольки селезенки, а также кистозные образования и отложения извести в
ней. Инфаркт обусловливает гипоэхогенный аваскулярный очаг по периферии селезенки.
361
Более детальная информация о состоянии селезенки может быть получена с по-
мощью компьютерной томографии, особенно с контрастным усилением. Магнитно-
резонансная томография позволяет более точно диагностировать диффузные инфиль-
тративные изменения в селезенке, которые возникают, например, при лимфомах.
При травме селезенки с помощью сонографии можно определить степень ее по-
вреждения, обнаружить подкапсульный или чрескапсулярный разрыв, скопление кро-
ви в латеральных каналах и малом тазе. На томограммах видны внутриселезеночные
и субкапсулярные гематомы и аневризмы, экстравазальная тень контрастного веще-
ства. При наличии скопления этого препарата в селезенке выполняют ангиографию
с эмболизацией пораженного сосуда.
Список литературы
Труфанов Г.Е.и др. Лучевая диагностика заболеваний желчевыводящих путей: Руководство. —
СПб.: ЭЛБИ-СПб., 2011. — 223 с.
7. МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА.
ПРЕДСТАТЕЛЬНАЯ ЖЕЛЕЗА
Познание болезни есть уже половина лечения.
А/. Я. Мудрое
Трудно представить современную урологическую клинику без лучевых иссле-
дований. В сущности именно благодаря им урология стала одной из самых точных
медицинских дисциплин. Этому не приходится удивляться, так как лучевые методы
позволяют врачу детально изучить как морфологию, так и функции органов выделе-
ния и обнаружить в них патологические изменения на ранних стадиях развития.
Показания к лучевым исследованиям весьма широки. Их назначают каждому боль-
ному, у которого предполагают повреждение или заболевание почек, мочеточников, моче-
вого пузыря, предстательной железы (простата). Назначение осуществляет лечащий врач.
Руководитель лучевого отделения или врач — специалист в области лучевой диа-
гностики выбирает методики исследования и последовательность их применения.
Квалифицированные урологи, как правило, хорошо подготовлены по лучевой диагно-
стике повреждений и заболеваний почек и мочевых путей и могут в контакте с радио-
логом сами устанавливать порядок и объем лучевых исследований.
7.1. Лучевые методы исследования
мочевыделительной системы
Изображение почек, мочеточников, мочевого пузыря и предстательной железы
может быть получено с помощью всех основных лучевых методов.
Сонография. В связи с безопасностью и высокой информативностью соногра-
фии в большинстве случаев с нее начинают обследование больного в урологической
клинике. Для исследования почек, надпочечников и тазовых органов используют
обычные трансабдоминальные датчики. Кроме того, для исследования предстатель-
ной железы и проксимальной уретры следует применять трансректальный датчик,
а для исследования задней стенки мочевого пузыря у женщин — трансвагинальный
датчик. С целью ультразвуковой визуализации стенок мочевого пузыря используют
специальный трансуретральный датчик.
362
Сонографию почек проводят в различных проекциях: сагиттальной, фронталь-
ной, косой, поперечной. Нормальная почка на сонограмме отображается как
овальное образование с неоднородной эхогенностью (рис. 299). Вокруг почки
располагается относительно светлая зона невысокой эхогенности, которая со-
ответствует жировой клетчатке. Сама почка покрыта соединительно-тканной
капсулой, которая вырисовывается как непрерывная светлая полоска шириной
1—1,5 мм. Корковое и мозговое вещества обусловливают темную область ши-
риной около 15 мм. В этой области заметны лишь мелкие эхопозитивные вклю-
чения — нежная структура органа. Эхонегативные участки в паренхиме — это
почечные пирамиды. Каждая из них имеет диаметр 5—9 мм.
В центральную часть почки проецируется чашечно-лоханочный комплекс в виде
сгруппированных эхопозитивных образований, среди которых иногда выделяют-
ся заполненные жидкостью чашечки как небольшие округлые затемнения. Лохан-
ка может быть различима при поперечном сканировании в виде двух эхопозитив-
ных полосок или овального образования.
Исследование почечного кровотока осуществляют с помощью дуплексного ска-
нирования, при котором изображение сосудистого рисунка в цветовом или энер-
гетическом режиме накладывается на изображение органа в В-режиме. Для изу-
чения спектральных характеристик кровотока в сосуде определяют скоростные
и резистивные показатели кровотока.
Проксимальная часть почечной артерии при сонографии обычно видна со сто-
роны передней брюшной стенки. Остальные отделы артерий не всегда определяются
из-за скопления газа в кишечнике. Однако исчерпывающие сведения о почечном кро-
вотоке можно получить лишь при допплеровском картировании (рис. 300), особенно
с применением энергетического допплера (рис. 301), который дает качественную
оценку низкоскоростного, преимущественно капиллярного, кровотока.
Из истории рентгенологии
Долгие десятилетия существовал рентгенологический метод исследования собирательной си-
стемы почек — ретроградная пиелография. При ее проведении контрастное вещество вводят в по-
чечную лоханку ретроградно, через катетер, находящийся в мочеиспускательном канале. Метод
инвазивный, небезопасный (особенно при возможной опухоли почек), но, к сожалению, пока еще
применяемый в некоторых наших урологических клиниках. При наличии компьютерной томогра-
фии ретроградная пиелография выглядит малопонятным взглядом в прошлое.
Рис. 299. Сонограмма почки.
1 — паренхима почки; 2 — чашечно-лоханочный
комплекс. Метками обозначены размеры почки.
Рис. 300. Допплерограмма почки в норме.
363
Мочевой пузырь, наполненный
жидкостью, на сонограммах выделя-
ется со стороны передней брюшной
стенки как овальное образование
с дугообразными четкими контурами,
лишенное каких-либо эхоструктур.
Опорожненный мочевой пузырь на
сонограммах неразличим. Предста-
тельная железа вырисовывается непо-
средственно позади мочевого пузыря
и в норме также имеет ровные очер-
тания. Ткань железы представлена
эхонегативными участками с мелки-
ми точечными и линейными струк-
турами. Длина железы 2,5—4 см,
переднезадний размер ее 1,8—2,5 см,
поперечный — 2,7—4,2 см. Достаточ-
Рис. 301. Изображение почки, полученное в режиме
энергетического допплера. Норма.
но четко выделяется капсула железы. При внутриполостном ультразвуковом иссле-
довании через прямую кишку получают более четкое изображение предстательной
железы и семенных пузырьков, причем можно измерить расстояние до железы, ее
периметр, размеры, объем и при необходимости использовать устройство, обеспечи-
вающее точное наведение иглы для пункции и биопсии.
Обзорная рентгенография области живота. Многим урологическим больным
на первом этапе обследования или вслед за сонографией выполняют обзорный сни-
мок почек и мочевых путей. Для этого больного необходимо подготовить — очистить
кишечник накануне вечером и утром в день исследования. В рентгеновский кабинет
пациент должен явиться натощак. Исключение составляют больные с острой почеч-
ной коликой: их приходится обследовать без очищения кишечника. Рентгенографию
производят так, чтобы получить отображение обеих почек, больших поясничных
мышц и таза до уровня лонного сочленения.
На обзорном снимке почки на всем протяжении выделяются далеко не всегда,
приблизительно у 60—70 % обследуемых. В норме они выглядят как две бобовид-
ные тени, расположенные на уровне Thx||—L|( слева и L—LIH справа, т. е. левая
почка располагается немного выше, чем правая. Верхние полюсы почек в норме
находятся ближе к срединной линии тела, чем нижние. Очертания почек в норме
четкие, тень их однородная. Индивидуальным вариантом является дугообразное
выбухание наружного контура (так называемая горбатая почка). Мочеточники
на обзорной рентгенограмме брюшной полости не видны. Мочевой пузырь, за-
полненный мочой, может обусловить овальную или округлую тень в малом та-
зе. Нормальная предстательная железа на снимках тени не дает. Основное на-
значение обзорной рентгенографии — выявление конкрементов, обызвествлений
и оценка состояния кишечника.
Экскреторная урография. Это пока еще одно из часто проводимых рентгено-
логических исследований при поражениях мочевыделительной системы. Главная за-
дача экскреторной урографии — исследование верхних мочевых путей на всем их
протяжении. Однако в настоящее время в связи с большими возможностями других
методов визуализации — сонографии и компьютерной томографии — ценность ее
значительно снизилась.
Метод основан на физиологической способности почек захватывать из крови йо-
дированные органические соединения, концентрировать их и выделять с мочой. При
364
обычной урографии больному натощак по-
сле предварительного очищения кишечника
и опорожнения мочевого пузыря делают на-
тивные снимки брюшной полости. По сним-
кам оценивают положение и форму почек,
наличие конкрементов в области мочевыво-
дящих путей и состояние наполненных возду-
хом петель кишечника. После этого внутри-
венно вводят 50—60 мл одного из уротропных
контрастных веществ — ионных (урографин)
или, что предпочтительнее, нейонных (ом-
нипак, ультравист, визипак). В конце 2-й ми-
нуты после внутривенной инъекции делают
снимок, на котором отображается нефрогра-
фическая фаза выведения препарата. На уро-
граммах, выполненных через 4—20 мин, по-
лучается отчетливое изображение почечных
лоханок и мочеточников (рис. 302). Затем про-
изводят несколько отсроченных снимков —
через 10—15 мин, иногда, при выраженном
снижении функции почек, — через 1—2 ч.
При подозрении на нефроптоз (опущение
почки) выполняют рентгенограммы как в го-
ризонтальном, так и в вертикальном положе-
нии больного. Рентгеноскопию используют
для контроля положения, количества, формы
и размеров камней в ходе литотрипсии, а так-
же при стентировании верхних мочевых путей
Согласно существующим в нашей стране
Рис. 302. Урограмма.
1 — почечная чашка; 2 — почечная лоханка; 3 —
мочеточник; 4 — мочевой пузырь; 5 — вдавление
от простаты.
или пункционной нефростомии.
нормативным документам, касающим-
ся экспертизы нетрудоспособности и военно-медицинской комиссии, внутривенная
урография может быть использована для оценки функции почек. Однако на самом
деле это не так. О функции почек она позволяет получить лишь самое общее пред-
ставление и в этом отношении значительно уступает радионуклидному методу.
Почки на урограммах выглядят так же, как на обзорном снимке, но тень их ин-
тенсивнее. Величина и особенно форма чашек и лоханок весьма разнообразны.
Обычно выделяются три большие чашки: верхняя, средняя и нижняя. От верши-
ны каждой из них отходят малые чашки. В каждую малую чашку вдаются один
или несколько почечных сосочков, поэтому ее наружный контур вогнутый. Боль-
шие чашки сливаются в лоханку. Величина и форма лоханки в норме разные:
от ампулярной лоханки со слаборазвитыми чашками до узкой лоханки с удли-
ненными чашками (ветвистый тип лоханки). Однако в любом случае очертания
нормальной лоханки ровные и четкие, плавно переходят в контуры мочеточника,
который образует тупой угол с осью лоханки.
Мочеточник обусловливает тень в виде узкой полосы. В норме в связи с сокраще-
ниями и расслаблениями цистоидов эта полоса местами прерывается. Брюшная часть
мочеточника проецируется почти параллельно позвоночнику, тазовая часть наклады-
вается на тень подвздошно-крестцового сочленения, затем описывает выпуклую кна-
ружи дугу и переходит в короткий интрамуральный отдел.
Мочевой пузырь дает тень в форме поперечно расположенного овала, нижний
контур которого лежит на уровне верхнего края лонных костей. При урографии
365
тень пузыря достигает средней интенсивности, контуры ее ровные. Контрастное
вещество можно ввести в мочевой пузырь через мочеиспускательный канал (эту
методику называют цистографией, она тоже устарела при наличии компьютерной
томографии). Тогда тень пузыря становится очень интенсивной. В случае отсут-
ствия в пузыре патологических образований (камни, опухоли) тень его совершенно
однородна. Показаниями к цистографии являются травматическая или послеопе-
рационная мочевая экстравазация, подозрение на дивертикул пузыря и пузырно-
мочеточниковый рефлюкс.
В момент мочеиспускания контрастное вещество поступает из мочевого пузы-
ря в уретру. Съемка в процессе мочеиспускания получила название «микционная
цистография». Она позволяет получить изображение мочеиспускательного канала
(уретрография). Однако более четкое изображение уретры получают, вводя кон-
трастное вещество ретроградно, через ее наружное отверстие. При этом внутреннее
отверстие уретры блокируется введенным в нее катетером с баллоном (ретроград-
ная уретрография). С помощью уретрографии удается диагностировать стриктуры
уретры, опухоли, дивертикулы, травматические повреждения мочеиспускательного
канала.
Ангиография почек. Различают общую и селективную артериографию почек.
В первом случае катетер проводят из бедренной артерии в брюшную аорту и устанав-
ливают его конец над местом отхождения почечных артерий. При селективной арте-
риографии катетер вводят непосредственно в почечный сосуд (рис. 303).
Почечные артерии отходят от аорты почти под прямым углом на уровне Ц
или диска между ним и LH. Диаметр стволовой части почечной артерии составляет
V,—V4 поперечника аорты на этом уровне, длина правой артерии 5—7 см, левой —
3—6 см. Контуры артерий ровные, тень их однородная и интенсивная. Более деталь-
ное изучение почечных сосудов возможно при их селективном контрастировании.
Катетер устанавливают непосредственно в почечную артерию и через него под давле-
нием вводят контрастное вещество.
Рис. 304. КТ-ангиограмма брюшной полости (трех-
мерная реконструкция).
Стрелками указаны почечные артерии.
Рис. 303. Селективная ангиограмма почки.
Стент в почечной артерии (указано стречкой).
366
Рис. 305. MP-ангиограмма почек. Нормальные по- Рис. 306. КТ брюшной полости (нативное изобра-
чечные артерии. жение).
Стрелками указаны почки.
В настоящее время почечную ангиографию с диагностической целью не прово-
дят. Все вопросы, стоящие перед урологом и ангиологом, решают с помощью не-
инвазивных методик визуализации — сонографии (включая допплеровское карти-
рование), компьютерной и магнитно-резонансной ангиографии (рис. 304; 305).
Артериографию выполняют только в качестве первого этапа при внутрисосу-
дистых вмешательствах, таких как баллонная дилатация, стентирование или
эмболизация.
Компьютерная томография. Этот метод является основным при морфологи-
ческом исследовании мочевыделитечьной системы. Он позволяет получить полную
информацию об анатомическом состоянии почек и мочевых путей и наличии кон-
крементов. Данных, полученных с помощью компьютерной томографии, с учетом
клинических и лабораторных показателей обычно вполне достаточно для проведения
планируемого лечения, в том числе хирургического. На нативных томограммах нор-
мальная почка имеет форму неправильного овала с ровными и четкими контурами
(рис. 306). Эта фаза исследования наиболее информативна в выявлении почечных
камней. На снимках, выполненных с усилением (рис. 307), хорошо дифференциру-
ются мозговой слой почек, имеющий неоднородный характер, который обусловлен
контрастированием почечных пирамид, и собирательная система почки. В переднеме-
диальном отделе этого овала на уровне Ц—Ln вырисовывается почечный синус. На
этом же уровне видны почечные артерии и вены.
В настоящее время компьютерная томография является наиболее информативным
методом выявления и дифференциальной диагностики объемных процессов в почке.
С ее помощью определяют стадию злокачественных опухолей почек. Метод обладает
высокой точностью в диагностике конкрементов (в том числе рентгенонегативных),
обызвествлений паренхимы и патологических образований, околопочечных, периуре-
теральных и тазовых процессов. С помощью компьютерных томографов последнего
поколения (двухисточниковые аппараты) можно неинвазивно дифференцировать ха-
рактер камней — оксалатные или уратные, что определяет тактику их лечения.
Компьютерная томография эффективна также при распознавании травматиче-
ских повреждений почки. Трехмерная реконструкция изображений позволяет урологу
получить демонстративную картину почек и мочеточников. Наконец, компьютерная
томография является основным методом визуализации надпочечников и диагности-
ки их патологических состояний — опухолей, гиперплазии. Этот метод дает возмож-
ность получить изображение мочевого пузыря (рис. 308) и предстательной железы
367
Рис. 307. КТ брюшной полости с контрастным уси-
лением. Видны почки и структура их мозгового слоя
(указано стречками).
Рис. 308. КТ брюшной полости.
Стрелкой указан мочевой пузырь.
(рис. 309), которая выглядит как сла-
богиперденсное округлое однородное
образование, располагающееся впере-
ди прямой кишки.
Магнитно-резонансная томо-
графия. Изображение почек напоми-
нает таковое, получаемое на компью-
терной томограмме (рис. 310). Чашки
и лоханки, содержащие мочу, отобра-
жаются как образования, дающие сиг-
нал высокой силы. При введении
контрастного вещества значительно
увеличивается интенсивность изо-
бражения паренхимы, что облегчает
выявление опухолевых узлов. По эко-
номическим соображениям магнитно-
резонансную томографию в урологи-
ческой клинике применяют редко,
отдавая предпочтение компьютерной
томографии, однако магнитно-резо-
нансная томография незаменима при
обследовании больных с повышенной
чувствительностью к йодсодержащим
рентгеноконтрастным препаратам.
Магнитно-резонансная томогра-
фия играет важную роль в диагно-
стике заболеваний предстательной
железы. Она обладает высокой чув-
ствительностью и специфичностью.
Это исследование позволяет опреде-
лить зональную анатомию железы,
в частности выделить в ней перифе-
рическую, переходную и централь-
ную зоны. В предстательной железе
определяются капсула и паренхима
(рис. 311). Рядом с железой, в позади-
пузырной клетчатке, можно увидеть
более плотные образования — семен-
ные пузырьки. Для улучшения визуа-
лизации железы при магнитно-резо-
нансной томографии применяют спе-
циальные внутриректальные катушки.
Рис. 309. кт брюшной полости. Радионуклидное исследование
Стрелкой указана простата. ПОЧвК. РаДИОНуКЛИДНЫе меТОДЫ ПрОЧ-
но вошли в практику урологических и нефрологических клиник. Они позволяют обна-
ружить нарушения функции почек в начальных стадиях, что трудно осуществить с по-
мощью других методов. Клиницистов привлекают физиологичность метода радиоинди-
кации, его относительная простота и возможность проведения повторных исследований
в ходе лечения больного. Важно и то обстоятельство, что радионуклидные соединения
могут быть применены у больных с повышенной чувствительностью к рентгенокон-
трастным препаратам, которые используют при проведении урографии и компьютерной
368
Рис. 310. МРТ брюшной полости (коронарная
реконструкция). Видны почки, селезенка, печень,
внутрипеченочные желчные протоки.
Рис. 311. МРТ области малого таза.
1 — мочевой пузырь; 2 — простата; 3 — прямая
кишка.
томографии. Укажем лишь, что внутривенное введение гломерулотропного РФП бере-
менным и детям до 16 лет запрещено.
Основным методом радионуклидного исследования почек является динамиче-
ская нефросцинтиграфия (ренография), В качестве РФП применяют 99mTc-MAG3,
реже ,311-гиппуран, 99mTc-DTPA. При оценке функции почек следует учесть то обстоя-
тельство, что первые два РФП выделяются эпителием почечных канальцев, а послед-
ний — путем канальцевой секреции, поэтому разные РФП характеризуют различные
механизмы мочевыделения. Исследование проводят на эмиссионной гамма-камере
(ОФЭКТ). Обычно его продолжительность составляет 20—25 мин, а при нарушении
функции почек — до 30—40 мин. На экране дисплея выбирают 2 или 4 «зоны инте-
реса» (обе почки, аорта и мочевой пузырь) и по ним строят кривые — ренограммы,
отражающие функцию почек (рис. 312).
Рассмотрим ренографические кривые (рис. 313). Сначала РФП, введенный вну-
тривенно, доставляется кровью в почки, что обусловливает быстрое появление и зна-
чительное увеличение интенсивности излучения над почками. Это — первая фазаре-
нографической кривой, характеризующая перфузию почки. Продолжительность этой
фазы примерно 30—60 с. Конечно, этот отрезок кривой отражает наличие радионукли-
да не только в сосудистом русле почек, но и в околопочечных тканях и мягких тканях
спины, а также начинающийся транзит РФП в просвет канальцев. Затем количество
РФП в почках постепенно увеличивается. Кривая на этом отрезке менее крутая — это
ее вторая фаза. Содержимое канальцев уменьшается, и в течение нескольких минут
отмечается примерное равновесие между поступлением и выведением РФП, чему со-
ответствует вершина кривой (Тмакс = 4—5 мин). С того момента, когда концентрация
РФП в почке начинает уменьшаться, т. е. отток РФП преобладает над поступлением,
отмечается третья фаза кривой. Продолжительность периода полувыведения РФП
из почек у разных людей различна, но в среднем колеблется от 5 до 8 мин.
Для характеристики ренографической кривой обычно применяют три показателя:
время достижения максимума радиоактивности, высоту ее максимального подъема и
продолжительность периода полувыведения РФП из почки. При нарушении функции
369
Рис. 312. Радионуклидное исследование почек — ренография. Выдечены «зоны интереса», из которых
построены ренографические кривые.
Активность
Время, мин
Рис. 314. Ренографические кривые при нарушении
функции почек.
1 — норма; 2 — замедленное поступление РФП в поч-
ку; 3 — замедленное выведение РФП из почки; 4 — за-
медленные поступление РФП в почки и выведение из
них; 5 — повторный подъем кривой при пузырно-мо-
четочниковом рефлюксе.
Рис. 313. Ренографические кривые. Объяснения
в тексте
1 — клиренс крови; 2 — левая почка; 3 — правая
почка.
370
почек и мочевых путей ренографические кривые изменяются. Рассмотрим четыре ха-
рактерных варианта кривых (рис. 314).
Первый вариант — замедление поступления РФП в «зону интереса» почки, кото-
рое проявляется уменьшением высоты кривой и удлинением ее двух первых фаз. Этот
вариант наблюдается при уменьшении кровотока в почке (например, при сужении по-
чечной артерии) или снижении секреторной функции канальцев (например, у боль-
ных пиелонефритом).
Второй вариант — замедление выведения РФП почкой, при этом увеличиваются
крутизна и продолжительность второй фазы кривой. Иногда в течение 20 мин кривая
не достигает пика и не наступает последующий спад. В таких случаях говорят о кривой
обструктивного типа. Для того чтобы отличить истинную обструкцию мочевых путей,
обусловленную камнем или другим механическим препятствием, от дилатационной
уропатии, внутривенно вводят диуретическое средство, например лазикс. При обструк-
ции мочевых путей введение диуретика не отражается на форме кривой. В случаях же
функциональной задержки транзита РФП происходит немедленный спад кривой.
Третий вариант — замедленное поступление РФП в почки, выведение из них, что
проявляется уменьшением общей высоты кривой, деформацией и удлинением вто-
рого и третьего сегментов ренограммы, отсутствием четко выраженного максимума.
Данный вариант наблюдается преимущественно при хронических диффузных заболе-
ваниях почек: гломерулонефрите, пиелонефрите, амилоидозе, причем выраженность
изменений зависит от тяжести поражения почек.
Четвертый вариант — повторный подъем ренографической кривой — наблюда-
ется при пузырно-мочеточниковом рефлюксе. Если же такого подъема нет, а на осно-
вании клинических данных подозревают рефлюкс, то в конце ренографии больному
предлагают помочиться в подкладное судно. Если на кривой возникает новый подъем,
то это означает, что содержащая радионуклид моча из мочевого пузыря возвратилась
в мочеточник и далее в почечную лоханку.
Парадокс познания. Чем меньше мы думаем, тем меньше
понимаем; чем больше мы думаем, тем больше не понимаем.
Закон минимакса. Максимум наших возможностей всегда
меньше минимума наших потребностей.
В. Магизен (Химия и жизнь. — 1988. — № 4.)
7.2. Основные клинические синдромы
и тактика лучевого исследования
Тактику лучевого исследования, т. е. выбор лучевых методов и последователь-
ности их применения, вырабатывают с учетом анамнеза и клинических данных. В из-
вестной мере она стандартизована, поскольку в большей части случаев врач имеет
дело с классическими клиническими синдромами: болями в области почек, макроге-
матурией, расстройствами мочеиспускания и др. Это обстоятельство оправдывает ис-
пользование типовых схем обследования больных, которые приведены далее. Однако
в обязанности врача входит вдумчивый анализ особенностей течения болезни у кон-
кретного больного и внесение в общие схемы необходимых корректив.
371
Почечная колика. Почечная колика обусловлена растяжением лоханки вслед-
ствие нарушения оттока мочи, которое может быть вызвано закупоркой или сдавле-
нием верхних мочевых путей. В большинстве случаев причиной закупорки является
камень, но она может быть вызвана также сгустком крови или слизи. Сдавление мо-
четочника может обусловить опухоль. Тактика исследования, применяемая в таких
случаях, приведена на схеме 8.
Схема 8
Тактика лучевого исследования при почечной колике
Обследование больного с почечной коликой нужно начинать с проведения со-
нографии. Для колики характерно расширение лоханки на стороне болевого присту-
па. В лоханке или мочеточнике обычно выявляют камень. Проще обнаружить камень
в лоханке. Конкременты величиной более 0,5 см визуализируются как эхопозитивные
образования с четкими контурами. Позади камня отмечается акустическая тень. Кам-
ни размером менее 0,5 см не дают такой тени, и их трудно отличить от скоплений
слизи или гнойных масс. В такой ситуации помогает повторное проведение соногра-
фии. Трудно диагностировать камень в мочеточнике. Обычно это удается лишь при
локализации его в тазовой части мочеточника в пределах 4—5 см от его устья. В связи
с этим в дополнение к выполнению трансабдоминальной сонографии проводят транс-
вагинальное или трансректальное ультразвуковое исследование.
При неясных результатах сонографии выполняют обзорную рентгенографию
почек и мочевых путей. Большинство почечных камней состоит из неорганических
солей — оксалатов или фосфатов, которые интенсивно поглощают рентгеновское из-
лучение и дают различимую тень на снимках (рис. 315). Анализируя рентгенограмму,
определяют количество камней, их локализацию, форму, размер, структуру. В 2—3 %
случаев камни состоят в основном из белковых субстанций — фибрина, амилоида,
цистина, ксантина, бактерий. Такие камни плохо поглощают излучение и не видны на
рентгенограммах.
372
Рис. 315. Рентгенограмма брюшной по-
лости. Камень в правой почке (указано
стречкой).
Рис. 316. КТ брюшной полости (трехмерная реконструк-
ция). Коралловый камень (1) елевой почке.
При затруднениях в определении причин почечной колики больному рекоменду-
ется провести компьютерную томографию. На нативных томограммах могут быть
выявлены невидимые при сонографии и рентгенографии почечные камни. Применив
контрастное усиление, можно получить анатомо-функциональную картину мочеполо-
вой системы, что обычно позволяет решить все проблемы диагностики.
Величина мочевых камней может быть разной. Крупный камень иногда повторя-
ет форму чашек и лоханки и напоминает коралл {«коралловый» камень). Мелкие кам-
ни имеют округлую, полигональную, овальную или неправильную форму. В мочевом
пузыре камень постепенно принимает шаровидную форму. Важно не спутать моче-
вые конкременты с камнями и петрификатами иной природы: с желчными камнями,
обызвествленными мелкими кистами, лимфатическими узлами в брюшной полости
и т. д. Нередко возникают сомнения при обнаружении венных камней (флеболиты)
в тазе. Нужно учитывать, что они располагаются в основном в нижнебоковых отделах
таза, имеют правильную шаровидную форму, небольшие размеры, прозрачный центр
и четкое концентрическое строение.
Следующий этап обследования больного с почечной коликой — компьютерная
томография. С ее помощью подтверждают наличие камня в мочевых путях и уточ-
няют его местонахождение (рис. 316). Одновременно томография дает возможность
оценить анатомическое состояние паренхимы почки и паранефральной клетчатки,
тип лоханки, степень расширения чашек, лоханки, мочеточника.
При наличии рентгенонегативных камней на компьютерных томограммах и уро-
граммах выявляют дефект наполнения мочевых путей с четкими контурами. Иногда,
при резко нарушенном оттоке мочи, на урограммах обнаруживают увеличенную поч-
ку с усиленным нефрографическим эффектом без контрастирования чашечно-лоха-
ночной системы — так называемая большая белая почка. Подобная картина почки
свидетельствует о том, что показывает, что функция ее сохранена. Если же функция
утрачена, то усиления тени почки не происходит.
373
Рис. 317. Ренографические кривые при нарушении функции .мочевых путей.
а — норма; б — обструктивная уропатия (закупорка мочевых путей); в — дилатационная уропатия (мочевой
тракт расширен, но проходим); г — мочевые пути расширены, проходимость их частично нарушена.
Большое значение в оценке функционального состояния почек и особенно их ре-
зервных возможностей имеет ренография. На стороне пораженной почки ренографи-
ческая кривая имеет постоянно восходящий характер — обструктивный тип кривой
(рис. 317). Чем круче подъем кривой, тем в большей степени сохранена функция поч-
ки. Для того чтобы отличить обструктивную уропатию от функциональной (дилатаци-
онной), при ренографии применяют описанную выше пробу с введением диуретика.
В последние годы развивается способ дробления камней в организме — экстракор-
поральная ударно-волновая литотрипсия. Ее проводят на специальных аппаратах — ли-
тотрипторах (рис. 318). Эти аппараты включают два источника визуализации — рентге-
новский (он выполнен в виде С-дуги с плоским цифровым детектором) и ультразвуковой
(с его помощью производят изоцентрическую ультразвуковую биолокацию). Дробле-
ние камней осуществляют путем подведения в зону их расположения серии мощных
ультразвуковых волн, созданных сфокусированным пьезоэлектрическим излучателем.
Центрацию ультразвукового пучка осуществляют с помощью цифровой рентгеноскопии
и сонографии. При этом на экране монитора создается трехмерная картина расположе-
ния камней в почке пациента, на ней имитируется направление ультразвукового пучка.
Оба эти метода позволяют также оценить результаты вмешательства и выявить возмож-
ные осложнения, в частности внутрипочечные гематомы. При хирургическом удалении
камней определенную пользу приносит сонография, выполняемая непосредственно на
операционном столе. Допплерографические показатели достоверно отражают динамику
восстановления кровоснабжения почки после дистанционной литотрипсии.
374
Рис. 318. Литотриптер фирмы «Siemens».
Как отмечено ранее, закупорка или
сдавление верхних мочевых путей ведет
к расширению чашечно-лоханочной систе-
мы. Первоначально происходит увеличение
лоханки — пиелэктазия, затем к ней при-
соединяется расширение чашек — гидро-
каликоз, но возможно также изолированное
расширение одной или нескольких чашек.
Если причина нарушения оттока мочи не
устранена (обычно это камень, закупорив-
ший мочеточник), то отмечается стойкое
и увеличивающееся расширение всей ча-
шечно-лоханочной системы, приводящее
в итоге к атрофии паренхимы почки. Такое
состояние называют гидронефротической
трансформацией почки, или гидронефро-
зом (рис. 319).
Г идронефротическую трансформа-
цию почки в большинстве случаев опре-
деляют с помощью сонографии и урогра-
фии. Признаками гидронефроза являются
увеличение почки, расширение чашечно-
лоханочного комплекса вплоть до превра-
щения его в большую полость с ровной
или волнистой внутренней поверхностью,
атрофия почечной паренхимы. Естествен-
Рис. 319. Урограмма. Гидронефроз.
375
но, это патологическое состояние находит отображение также на компьютерных
томограммах.
Травма почки и мочевого пузыря. Макрогематурия. Повреждения почки не-
редко сочетаются с травмой соседних органов и костей, поэтому обследование по-
страдавшего целесообразно начинать с проведения обзорной рентгенографии брюш-
ной полости и грудной клетки, при которых оценивают состояние легких, диафрагмы,
позвоночника, ребер, органов брюшной полости. К изолированным повреждениям
почки относят ее ушиб с образованием субкапсулярной гематомы, нарушение целости
чашечно-лоханочной системы, разрыв почечной капсулы с образованием забрюшин-
ной гематомы, размозжение или отрыв почки.
На обзорной рентгенограмме субкапсулярная гематома почки проявляется увели-
чением тени органа. При анализе сонограммы обнаруживают гематому, определяют
ее расположение и величину. При относительно небольшой травме почки первичным
исследованием, помимо обзорной рентгенографии, является компьютерная томогра-
фия. Она дает возможность оценить состояние всех органов брюшной полости и вы-
явить околопочечную гематому, разрыв капсулы почки, нарушение целости фасций,
скопление крови в брюшной полости. Разрыв почки с излитием крови и мочи в около-
почечную клетчатку ведет к исчезновению тени почки и контура большой поясничной
мышцы на стороне поражения на обзорной рентгенограмме. При рентгенографии от-
четливо определяются металлические инородные тела. При повреждении почки с экс-
травазацией контрастного вещества срочно проводят транскатетерную окклюзию по-
чечной артерии.
В случае надрыва стенки лоханки или чашечки на компьютерных томограммах
наблюдаются скопления контрастного вещества в толще ткани почки, а также дефор-
мация чашечно-лоханочного комплекса. Этот метод дает возможность отличить пол-
ный отрыв мочеточника от его надрыва, при котором удается провести стентирование
мочеточника и тем самым ограничиться консервативной терапией.
При травме мочевого пузыря основную роль играет рентгенологическое исследо-
вание. Обзорные снимки таза особенно важны при внебрюшинных разрывах пузыря,
поскольку они обычно связаны с переломами костей таза. Однако основное значение
имеет искусственное контрастирование мочевого пузыря — цистография. Контраст-
ное вещество в количестве 350—400 мл вводят в мочевой пузырь через катетер. При
внутрибрюшинном разрыве оно затекает в боковые каналы брюшной полости и ме-
няет свое положение при перемене положения тела больного. Для внебрюшинного
разрыва характерен переход контрастного вещества в околопузырную клетчатку, где
образуются его бесформенные скопления кпереди и по бокам от пузыря. Травма таза
и промежности может сопровождаться разрывом мочеиспускательного канала.
Прямыми способами быстро и достоверно распознать это повреждение и устано-
вить место разрыва являются уретрография и, что предпочтительнее, компьютерная
томография, выполняемая по специальной методике. Контрастное вещество, введен-
ное через наружное отверстие мочеиспускательного канала, доходит до места разры-
ва, а затем образует затек в парауретральных тканях.
Воспалительные заболевания. Пиелонефрит — неспецифический воспали-
тельный процесс с преимущественным поражением интерстициальной ткани почки
и ее чашечно-лоханочной системы. На сонограммах отмечаются небольшое увеличе-
ние пораженной почки, утолщение паренхимы в одном или двух ее сегментах, обе-
днение подкапсульного кровотока. У всех больных выявляют гипоэхогенные участки
частот в виде пирамид, но у некоторых больных — также гиперэхогенные участки
с нечеткими контурами и обеднением сосудистого рисунка. Сонография позволяет
также выявить некоторые вторичные признаки пиелонефрита: деформацию и расши-
рение чашечно-лоханочной системы, ограничение подвижности почек при дыхании;
376
иногда на сонограммах обнаруживают кам-
ни в почках, служащие причиной развития
пиелонефрита.
На компьютерных томограммах уда-
ется определить утолщение фасции почки
и накопление экссудата в периренальном
пространстве, а также расширение чашек
и лоханки почек — частого спутника пие-
лонефрита. При динамической сцинтигра-
фии почти постоянно выявляют снижение
скорости выведения РФП, т. е. уменьшение
крутизны спада третьего сегмента кривой
ренограммы. Позднее обнаруживают упло-
щение пика кривой, растянутость ее перво-
го и второго сегментов.
При урографии у больных пиелонефри-
том обнаруживают замедление выведения
РПФ пораженной почкой и деформацию ча-
шечно-лоханочной системы.
Пиелонефрит может осложниться
развитием абсцесса, карбункула, паранеф-
рита. Сонография и компьютерная томогра-
Рис. 320. Дуплексное исследование почек (соно-
графия + ЦДК). Увеличение размеров почечной
пирамиды (обозначено маркерами) — гломеру-
лонефрит.
фия позволяют выявить непосредственно полость абсцесса или карбункула. Контуры
полости вначале неровные, в просвете ее имеются обрывки некротизированных тка-
ней, а вокруг — зона уплотненной ткани. При паранефрите образуется инфильтрат
в околопочечном пространстве. Следует отметить, что верхний задний паранефрит
фактически представляет собой поддиафрагмальный абсцесс, поэтому при рентгено-
графии легких можно выявить деформацию диафрагмы на стороне поражения, раз-
мытость ее очертаний, появление мелких ателектазов и очагов инфильтрации в осно-
вании легкого и жидкости в полости плевры. На обзорной рентгенограмме органов
брюшной полости исчезает контур большой поясничной мышцы.
Из нефрологических заболеваний наибольшее значение имеет гломерулонеф-
рит, реже встречаются другие диффузные поражения почечной паренхимы: кор-
тикальный некроз, узловой периартериит, системная красная волчанка и др. Пер-
вичным методом исследования при поражениях такого рода является сонография,
с помощью которой удается обнаружить изменение размеров почек (увеличение или
уменьшение), расширение и уплотнение кортикального слоя, увеличение размера
почечных пирамид (рис. 320). Как правило, поражение бывает двусторонним, сим-
метричным, при этом не обнаруживают признаков гидронефроза, характерных для
пиелонефрита. Другие методы лучевого исследования при указанных поражениях
почек имеют ограниченное значение. Отметим только, что у больных диффузным
гломерулонефритом иногда развивается интерстициальный отек легких и даже по-
являются очаговые тени в легких.
Хронический пиелонефрит, гломерулонефрит, длительно текущая артериальная
гипертензия и атеросклероз почечной артерии ведут к развитию нефросклероза —
замещению паренхимы почки соединительной тканью. Почка уменьшается, смор-
щивается, поверхность ее становится неровной, значительно снижается ее функция.
Уменьшение почки регистрируется на рентгенограммах, урограммах, сонограммах.
Результаты компьютерной томографии свидетельствуют, что уменьшение происходит
главным образом за счет паренхимы. На ренограмме может наблюдаться уплощенная,
почти горизонтальная линия.
377
Таким образом, тактика лучевого исследования при диффузных поражениях по-
чек сводится к комбинации радионуклидного исследования функции почек с со-
нографией, реже — с компьютерной томографией.
К специфическим воспалительным поражениям относится туберкулез почек.
В период свежего обсеменения почки туберкулезными гранулемами лучевые методы
не приносят реальной пользы, может определяться лишь нарушение функции почки
при ренографии. В дальнейшем возникают фиброзные изменения и полости в парен-
химе почки. На сонограммах каверна напоминает кисту почки, но ее содержимое не-
однородное, а окружающая ткань уплотнена. При переходе воспаления на чашечно-
лоханочную систему возникает неровность контуров чашечек. Позднее происходит
рубцовая деформация чашек и лоханки. При поражении мочеточников отмечаются
неровность их очертаний и укорочение. Если процесс перешел на мочевой пузырь,
то его изображение также изменяется: наблюдаются его асимметрия, уменьшение, за-
текание контрастного вещества назад в мочеточник (пузырно-мочеточниковый реф-
люкс). Объем и локализация туберкулезного поражения в почке лучше всего могут
быть определены при компьютерной томографии.
Нефрогенная артериальная гипертензия. Выраженное и легко обнаруживае-
мое проявление этого синдрома — высокое артериальное давление. Оно характеризу-
ется стойкостью и не поддается лечебным воздействиям до тех пор, пока не устранена
причина гипертензии, а причин может быть две —уменьшение притока артериаль-
ной крови к органу (вазоренальная, или реноваскулярная, гипертензия) и нарушение
внутрипочечного кровотока при пиелонефрите и гломерулонефрите (паренхиматоз-
ная гипертензия).
Реноваскулярная гипертензия может иметь несколько причин. Первая^ наиболее ча-
стая, — атеросклероз. Он развивается, как правило, у лиц пожилого возраста. У боль-
ных образуются атеросклеротические бляшки в устье почечной артерии, т. е. в пределах
5 см от места ее отхождения от аорты. Лучевое исследование обычно начинают с прове-
дения сонографии с использованием допплеровского цветового картирования, которое
позволяет наглядно определить состояние устья почечных артерий (рис. 321). На ангио-
Рис. 321. Допплерограмма сосудов брюшной полости. Видны
аорта и отходящие от нее почечные артерии.
Рис. 322. Аортограмма. Сужены устья
обеих почечных артерий — распро-
страненный атеросклероз.
378
Рис. 323. Сцинтиграмма почек. Одно-
стороннее уменьшение почки вслед-
ствие сужения почечной артерии.
Рис. 324. Сцинтиграммы, полученные при выполнении пробы
с каптоприлом.
а — левая почка уменьшена; б — после введения каптоприла раз-
мер почки и накопление в ней РФП значительно уменьшились, что
свидетельствует о реноваскулярном механизме почечной патологии.
граммах бляшки обусловливают краевые дефекты в просвете сосудов (рис. 322). Одно-
стороннее поражение почечной артерии на сцинтиграммах проявляется уменьшением
размеров и количества функционирующей паренхимы на стороне поражения (рис. 323).
Однако могут наблюдаться множественные атеросклеротические бляшки, которые рас-
полагаются в обеих почечных артериях, включая ее мелкие ветви.
Исключительно ценным лучевым методом диагностики реноваскулярной гипер-
тензии является сцинтиграфия с выполнением пробы с каптоприлом. При этом иссле-
довании получают два сцинтиграфических изображения почек: до и после введения
каптоприла. Этот препарат является ингибитором ангиотензинпревращающего фер-
мента (АПФ), который участвует в механизме развития артериальной гипертензии.
Его блокада каптоприлом приводит к уменьшению размеров почки на сцинтиграмме
Рис. 325. Селективная ангиограмма почек. Фиброз-
но-мышечная дисплазия.
Рис. 326. Аортограмма. Сужение почечных
артерий вследствие аортоартериита.
379
Рис. 327. Селективные ангиограммы почек.
а — до лечения: аневризма почечной артерии; б — после внутрисосудистого установления стента-графта.
(рис. 324). Положительный тест с каптоприлом является прямым показанием к вы-
полнению рентгеноэндоваскулярного вмешательства.
Вторая причина развития реноваскулярной гипертензии — фиброзно-мышечная
дисплазия, которая наиболее часто возникает у лиц молодого возраста. При ней сосу-
ды принимают характерную форму: они неравномерно сужены и напоминают нитки
бус (рис. 325).
Третья причина развития реноваскулярной гипертензии — аортоартериит (бо-
лезнь Токаясу). Это воспалительное заболевание крупных и средних артерий приво-
дит к их стенозу. При ангиографии сосуды имеют также характерный вид (рис. 326):
диаметр их просвета неравномерный — сужения чередуются с расширениями.
Четвертая причина возникновения реноваскулярной гипертензии — аневризма
почечной артерии. Рентгенологически она проявляется как локальное расширение
почечного сосуда (рис. 327, а). Такие аневризмы инициируют внутрипочечные меха-
низмы повышения артериального давления. Лечение аневризм обычно осуществля-
ют рентгеноэндоваскулярным способом: в просвет сосуда имплантируют специально
предназначенный для этих целей стент-графт, который создает новый канал для
кровотока и выключает тем самым уже запущенный внутрипочечный вазоконстрик-
торный механизм (рис. 327, б). Важную роль в визуализации сосудов почек играет
компьютерная томография, которую выполняют с контрастным усилением и исполь-
зованием специальных программ.
Тактика лучевого исследования при нефрогенной гипертензии в общем виде
представлена на схеме 9.
Дуплексная сонография позволяет установить положение и величину почек, из-
учить пульсацию их артерий и вен, обнаружить очаги поражения (кисты, опухоли,
рубцы и т. д.). Следует помнить также о возможности наличия ренинсекретирующей
опухоли (феохромоцитома). Ее обнаруживают с помощью сонографии, компьютер-
ной или магнитно-резонансной томографии.
Наиболее ярко поражения почечной артерии проявляются при компьютерной
и магнитно-резонансной ангиографии. Эти исследования, выполненные с применени-
380
Схема 9
Тактика лучевого исследования при нефрогенной
артериальной гипертензии
ем искусственного контрастирования, позволяют точно определить сужение почечной
артерии и оценить степень ее окклюзии. В диагностике стеноза почечных артерий
широко применяют цветное и энергетическое допплеровское картирование.
Опухоли и кисты почек, мочевого пузыря, предстательной железы. Объ-
емное образование в почке, мочевом пузыре или предстательной железе — один из
наиболее часто выявляемых синдромов поражения этих органов. Кисты и опухоли
в течение длительного времени могут развиваться, не вызывая выраженных клини-
ческих симптомов. Лабораторные исследования крови и мочи имеют относительное
значение ввиду их неспецифичности и неоднозначности результатов. Неудивительно,
что решающую роль в выявлении и установлении характера объемного процесса от-
водят лучевым методам.
Основным методом лучевой диагностики, применяемым при обследовании боль-
ных, у которых заподозрено объемное образование в почках, является компьютер-
ная томография, которая позволяет получить исчерпывающую информацию о ло-
кализации и структуре образования, а также, что имеет большое значение, об
особенностях его кровоснабжения. Другие лучевые исследования — сонография
и магнитно-резонасная томография — имеют вспомогательное значение. При пла-
нировании оперативных вмешательств на почке может оказаться полезной ангио-
графия. Ее применяют только в качестве первого этапа внутрисосудистого исследо-
вания, который предшествует эмболизации почечной артерии перед нефрэктомией.
При сонографии, проводимой в качестве начального, проверочного исследования,
солитарную кисту выявляют как округлое, резко очерченное эхонегативное образова-
ние с ровными контурами, лишенное внутренних эхоструктур, лишь изредка при кро-
воизлиянии в полость кисты в ней можно обнаружить нежные структурные образова-
ния. Большая киста или киста, расположенная вблизи синуса почки, может вызвать де-
формацию чашек или лоханки. Важным свойством сонографии является возможность
диагностировать с ее помощью одно из тяжелых осложнений кисты — ее нагноение,
проявляющееся нарушением четкости контуров кисты (рис. 328). Окололоханочная ки-
ста иногда напоминает расширенную лоханку, но в последней виден разрыв контура
в месте перехода лоханки в мочеточник. Ретенционную кисту и эхинококк в некоторых
381
Рис. 329. КТ брюшной полости (аксиальный срез с кон-
трастным усилением). Поликистоз почек, печени, се-
лезенки
Рис. 328. Дуплексное ультразвуковое исследо-
вание почки (сонография + ЦДК). Дефект ва-
скуляризации с нечеткими контурами (указано
стрелкой) — нагноившаяся киста.
случаях невозможно различить. В пользу паразитарной кисты свидетельствуют вну-
тренние эхоструктуры и отложения извести в фиброзной капсуле кисты.
Однако наиболее уверенно кисты диагностируют при компьютерной томографии
(рис. 329). С ее помощью удается зафиксировать полости диаметром 0,3—0,4 см. Кисту
выявляют как однородное образование сравнительно невысокой плотности с ровными
четкими контурами. Можно установить локализацию кисты: в паренхиме, под капсу-
Рис. 330. Урограмма Почечные чашки сужены
и раздвинуты — поликистоз почек.
Рис. 331. КТ брюшной полости (аксиальный срез с
контрастным усилением). Опухоль почки (указано
стрелкой).
382
Рис. 332. КТ брюшной полости (аксиальный срез с
контрастным усилением). Опухоль почки (указано
длинной стречкой) с метастазами в печени (ука-
зано короткой стречкой).
Рис. 333. КТ брюшной полости (коронарный срез
с контрастным усилением). Внутрилоханочная опу-
холь (указано стречками).
лой, около лоханки. Парапельвикальная киста находится в области ворот почки и обыч-
но растет кнаружи. У паразитарных кист видна капсула. Компьютерную томографию,
как и ультразвуковое исследование, используют для навигации при пункции кист и опу-
холей почек. У детей под контролем сонографии и компьютерной томографии произво-
дят чрескожную склеротерапию простых кист почки с применением этанола. На уро-
граммах (рис. 330) обнаруживают в основном косвенные симптомы кисты: оттеснение,
сдавление, деформацию чашек и лоханки, иногда ампутацию чашки.
Тактика обследования больных с опухолями почек вначале не отличается от та-
ковой при кистах. На первом этапе целесообразно выполнить сонографию. Ее раз-
решающая способность довольно высока: выявляют опухолевый узел размером 2 см.
Он выделяется на общем фоне как округлое или овальное образование неправильной
формы, не вполне однородное по эхогенной плотности. Очертания узла в зависимости
от типа его роста могут быть четкими или неровными и размытыми. Рак почки обыч-
но сочетается с нарушением васкуляризации; в опухоли наблюдают неравномерный
просвет и извитой ход сосудов, слепые карманы вместо концевых артериол. Важную
информацию об этом получают с помощью допплеровского картирования. Кровоиз-
лияния и некрозы обусловливают гипо- и анэхогенные участки внутри опухоли. Это
особенно характерно для опухоли Вилъмса (опухоль эмбриональной природы у детей),
которой свойственно кистозное перерождение.
Независимо от результатов сонографии, если имеются клинические данные
о наличии опухоли почки, необходимо провести компьютерную томографию. Именно
этот метод является решающим в постанове диагноза, определении стадии злока-
чественного процесса и планировании хирургического лечения.
Опухоли почки на компьютерных томограммах видны как бугристые образова-
ния, иногда фрагментированные, с нечеткими контурами (рис. 331; 332). При кон-
трастном усилении опухоль, как правило, выглядит гиподенсной. Критериями зло-
качественности являются неоднородность патологического образования, неровность
его контуров, наличие очагов обызвествления. Синус почки при этом деформирован
или не определяется: можно зарегистрировать распространение опухолевой инфиль-
трации вдоль сосудистой ножки. При выявлении опухолей почечной лоханки важную
роль играет компьютерная томография. По существу, это единственный метод визу-
383
ализации, который позволяет установить диагноз (рис. 333). Магнитно-резонансную
томографию при опухолях почек применяют нечасто, поскольку она является более
дорогостоящей и менее комфортной для больного процедурой. К ней прибегают при
почечной недостаточности, аллергии на контрастные препараты, при обследовании
детей и беременных.
Опухоли мочевого пузыря — папилломы и рак — распознают при цистоскопии
с биопсией, но два обстоятельства определяют необходимость и ценность лучево-
го исследования. Злокачественное перерождение папилломы происходит прежде
всего в глубине новообразования, поэтому далеко не всегда удается установить
его при исследовании биоптата. Кроме того, при цистоскопии невозможно вы-
явить прорастание опухоли в соседние ткани и метастазы в регионарных лимфа-
тических узлах.
Лучевое исследование при опухоли мочевого пузыря целесообразно начинать
с проведения сонографии или компьютерной томографии. На сонограмме опухоль
достаточно четко видна в наполненном пузыре. Судить о ее природе, т. е. о доброка-
чественности или злокачественности, можно лишь в том случае, если обнаруживают
инвазию опухоли в стенку пузыря и перивезикальную клетчатку. Ранние стадии опу-
холевого роста обнаруживают при эндовезикальной сонографии.
Не менее четко опухоль выявляется на компьютерных и магнитно-резонансных
томограммах, причем последние особенно ценны при выявлении опухоли дна и кры-
ши пузыря. Компьютерная томография мочевого пузыря, выполненная по современ-
ным алгоритмам реконструкции изображения, позволяет получить исчерпывающую
информацию о характере опухолевого процесса.
7.3. Пороки развития почек и мочевых путей
Аномалии развития почек не всегда проявляются специфическими клинически-
ми симптомами, но о них нужно помнить, так как эти аномалии наблюдаются часто
и к тому же нередко осложняются инфекцией или камнеобразованием. Особую опас-
ность представляют аномалии, при которых в животе пальпируют опухолеподобные
образования. Понятно, что врач может заподозрить опухоль в том случае, когда на
самом деле ее нет.
Лучевые исследования играют основную роль в выявлении и установлении ха-
рактера аномалий почек и мочевых путей. Ведущий метод распознавания этих ано-
малий — компьютерная томография. Рассмотрим наиболее часто выявляемые поро-
ки развития и методы их обнаружения.
Аплазия почки встречается очень редко, но ответственность врача за ее выяв-
ление исключительно высока. При всех лучевых исследованиях изображение почки
в этом случае отсутствует, но прямым доказательством врожденного отсутствия поч-
ки является только полное отсутствие почечной артерии на стороне аномалии (а не ее
ампутация на том или ином уровне).
Несколько чаще диагностируют аномалии величины — большую и малую поч-
ки. В первом случае выявляют почку с удвоением лоханки и двумя группами чаше-
чек. Мочеточников тоже два, но они могут сливаться на расстоянии 3—5 см от поч-
ки. Изредка два мочеточника, отходящие от одной почки, входят в мочевой пузырь
раздельными устьями. Один из вариантов удвоения мочеточника — его расщепле-
ние в дистальном отделе. Сложнее распознать малую почку. Сам факт обнаружения
почки небольшой величины еще не является свидетельством врожденного дефекта,
т. е. гипоплазии, поскольку почка может уменьшиться в результате нефросклероза.
Однако эти два состояния удается дифференцировать. При гипоплазии почка сохра-
няет правильную форму и ровные очертания, в ней вырисовывается чашечно-лоха-
384
Рис. 334. Урограммы. Аномачии развития почек и мочеточников.
а — удвоение почек с обеих сторон (удвоенные мочеточники указаны стрелками); б — перекрестная дистопия
почек: чашечно-лоханочные системы обеих почек расположены слева (мочеточники указаны стрелками).
ночный комплекс обычной формы. Функция гипоплазированной почки понижена,
но сохранена. Вторая почка при этом обычно имеет большие размеры и нормально
функционирует.
Часто выявляемая аномалия развития почек — их удвоение. При этом наблю-
дается одно- или двустороннее удвоение их собирательных систем, каждая из кото-
рых переходит в отдельный мочеточник (рис. 334, а). Последние могут сливаться на
различном протяжении от почечной лоханки либо иметь два самостоятельных устья
в мочевом пузыре.
Многочисленны варианты дистопии почек, т. е. аномалий их положения. Почка
может находиться на уровне поясничных позвонков — поясничная дистопия, на уров-
не крестца и подвздошной кости — подвздошная дистопия, в малом тазе — тазо-
вая дистопия, на противоположной стороне — перекрестная дистопия (рис. 334, б).
При перекрестной дистопии наблюдаются разные варианты сращения почек. Два из
них — А- и S-образная почки — представлены на рис. 335.
Дистопированная почка имеет короткий мочеточник, чем отличается от опущен-
ной почки. Кроме того, обычно она повернута вокруг вертикальной оси, поэтому ло-
ханка у нее расположена латерально, а чашки — медиально. Дистопированные почки
могут быть сращены верхними или, что наблюдается чаще, нижними полюсами —
подковообразная почка (рис. 336).
К аномалиям также относят поликистоз почек. Это своеобразное состояние, при
котором в обеих почках возникают множественные кисты разной величины, не свя-
занные с чашками и лоханкой. Уже на обзорных рентгенограммах можно заметить
большие тени почек со слегка волнистыми контурами, но особенно яркая картина
наблюдается при сонографии и компьютерной томографии. При анализе сонограмм
и томограмм можно не только обнаружить увеличение почек, но и получить полное
385
Рис. 335. Аномалии развития почек и мочевых путей (схема).
а — удвоение лоханки и мочеточника слева; б — дистопии почки: 1 — поясничная, 2 — подвздошная, 3 — тазо-
вая; в — L-образная почка; г — S-образная почка; д — подковообразная почка; е — поликистоз почек (урогра-
фическая картина); ж — ахалазия мочеточника; з — дивертикул мочевого пузыря справа и уретероцеле слева.
Рис. 336. КТ брюшной полости с усилением (трехмерная ре-
конструкция). Почки сращены нижними полюсами — подко-
вообразная почка.
Рис. 337. Урограмма. Мегауретер (ука-
зано стрелками).
386
Рис. 339. Сцинтиграмма почек. Видна хорошо функ-
ционирующая трансплантированная почка (указано
стречкой).
Рис. 338. Урограмма. Дивертикул мочевого пу-
зыря (указано стрелкой).
представление о количестве, размерах и местоположении кист. При сонографии они
выделяются как округлые эхонегативные образования, лежащие в паренхиме и оттес-
няющие чашки и лоханку. На томограммах кисты видны не менее ясно как четко от-
граниченные образования низкой плотности, иногда с перегородками и отложениями
извести.
Еще один вид аномалии развития мочеточника — его ахалазия (см. рис. 335).
В результате нарушения функции устья мочеточника происходит возврат в него мочи
из мочевого пузыря. Просвет мочеточника, лоханки и чашек равномерно увеличен.
В итоге развивается диффузное расширение всего мочеточника, в нем исчезают от-
дельные сегменты — цистоиды. Такую картину называют мегауретером (рис. 337).
Эту аномалию важно диагностировать в раннем детском возрасте, чтобы выполнить
корригирующую операцию. Результаты сонографии и сцинтиграфии убедительно
подтверждают наличие этой патологии, но при планировании операции необходимо
выполнить компьютерную томографию.
Порок развития мочевого пузыря — его дивертикул — выявляют как до-
полнительную полость, связанную с пузырем каналом (шейка) (см. рис. 335). На
урограммах он выглядит как дополнительный карман, примыкающий к основной
полости мочевого пузыря (рис. 338). Эту аномалию определяют также при ком-
пьютерной томографии с трехмерной реконструкцией изображения. С диверти-
кулом не следует путать уретероцеле. Различие состоит в том, что дивертикул
лежит в стороне от мочеточника, а уретероцеле является его частью, своеобразной
грыжей.
Большое число аномалий почечных сосудов объясняется сложностью эм-
брионального развития почек. К почке могут подходить два равноценных артери-
альных сосуда или несколько артерий. Практическое значение имеет добавочная
артерия, которая оказывает давление на прилоханочную часть мочеточника, что
387
Рис. 340. Сонограмма трансплантированной поч-
ки. Хорошо дифференцируются мозговой слой и
собирательная система почки.
Маркерами обозначены длина и ширина почки.
Рис. 341. Сонограмма трансплантированной поч-
ки. Отсутствие дифференциации почечных струк-
тур — признак отторжения трансплантата.
Маркерами обозначены длина и ширина почки.
приводит к затруднению оттока мочи и вторичному расширению лоханки и чашек
вплоть до формирования гидронефроза. На компьютерных томограммах отмечают
перегиб и сужение мочеточника в том месте, где он перекрещивается с добавоч-
ным сосудом, но неопровержимые доказательства получают при компьютерной
ангиографии.
Лучевые методы исследования играют важнейшую роль при контроле за со-
стоянием трансплантированной почки. Поскольку введение рентгеноконтрастных
препаратов, необходимое при выполнении ангиографии, урографии и компьютер-
ной томографии, оказывает негативное влияние на пересаженную почку, основ-
ными методами ее исследования являются сонография с цветным допплеровским
картированием и сцинтиграфия. Последняя позволяет оценить функцию почки
(рис. 339), а сонография — ее морфологию (рис. 340) и состояние кровотока при
цветном допплеровском картировании. С помощью этих методов можно изучить
кровоток, функционирование почечной паренхимы и мочеобразование в почке, что
дает возможность всесторонне оценить состояние трансплантата и диагностировать
синдром отторжения его на ранних стадиях развития. Наиболее часто развивающи-
еся осложнения в трансплантированной почке — ее отторжение, острый канальце-
вый некроз, тромбоз почечной артерии и почечной вены, утечка мочи. Отторжение
трансплантата диагностируют при сонографии (рис. 341) на основании симптомов
потери кортикально-медуллярной дифференцировки, разбухания слизистой оболоч-
ки собирательной системы почек и мочеточника, проступания почечных пирамид
и уменьшения диастолического кровотока.
7.4. Заболевания предстательной железы
Значительная распространенность заболеваний предстательной железы (про-
стата) обусловливает необходимость организации скрининга широкого масштаба.
У всех мужчин старше 40 лет нужно определять уровень простатического специфи-
ческого антигена (ПСА). При уровне ПСА ниже 1 нг/мл повторное исследование
необходимо провести через 8—10 лет. В случае возникновения подозрения на на-
личие заболевания предстательной железы выполняют пальцевое ректальное иссле-
388
Рис. 342. Трансректазьная сонограмма простаты
(указано стрелкой). Норма.
дование и трансректальное ультразвуковое
исследование с цветовым допплеровским
картированием. Основной метод оценки
состояния железы — трансректальная со-
нография (рис. 342). Компьютерная то-
мография является важным уточняющим
методом, позволяющим судить о степени
распространения опухолевого процесса,
в том числе в лимфатические пути тазовой
области.
С помощью существующих лучевых
методов визуализации достаточно уверен-
но диагностируют врожденные и приоб-
ретенные кисты предстательной железы.
Нодулярная гиперплазия ведет к увели-
чению и деформации железы, появлению
в ней аденоматозных узлов и кистозных
включений. Склероз предстательной же-
лезы — частый спутник простатита на —
сонограммах выявляют как гетерогенное
эхопозитивное образование (рис. 343). Ра-
ковая опухоль в большинстве случаев на
сонограмме вызывает диффузное увеличе-
ние и изменение структуры железы с об-
разованием в ней гипо- и гиперэхогенных
участков, а также изменения величины,
формы и структуры семенных пузырьков.
Важным свойством этого метода является
Рис. 343. Трансректазьная сонограмма про-
статы. Склероз железы (указано стрелкой).
Рис. 344. Трансректазьная сонограмма про-
статы. Раковая опухоль (указано длинной
стречкой), прорастающая через капсулу жезе-
зы (указано короткой стречкой).
возможность выявления прорастания опу-
холью капсулы железы (рис. 344). Обнаружение любых форм снижения эхогенно-
сти предстательной железы считают показанием к ее диагностической пункции под
контролем ультразвукового исследования.
Ведущие позиции в диагностике рака предстательной железы занимают магнит-
но-резонансные исследования. Они позволяют установить точную локализацию оча-
гов рака, определять характер и направление роста опухоли, которая обычно имеет
389
неправильную форму, диффузное распространение, нечеткие и неровные контуры.
Динамическая магнитно-резонансная томография с контрастным усилением в боль-
шинстве случаев рака демонстрирует раннее неоднородное диффузно-очаговое нако-
пление контрастного препарата.
Злокачественные опухоли почки и предстательной железы известны своей склон-
ностью к метастазированию в кости скелета. При этом для первых характерны осте-
олитические метастазы, в то время как для рака предстательной железы — остеопла-
стические, в первую очередь в ребра, позвоночник и кости таза. В связи с этим при
всех злокачественных поражениях мочевыделительной системы и предстательной
железы показана сцинтиграфия скелета, в ряде случаев дополняемая рентгеногра-
фией подозрительного участка кости.
Список литературы
Аляев Ю. Г, Синицын В. Е. Григорьев И. А. Магнитно-резонансная томография в диагностике
урологических заболеваний. — М.: Практическая медицина, 2005. — 256 с.
Домбровский В. И. Магнитно-резонансная томография в диагностике опухолей и других
заболеваний почек (МРТ-патоморфологическое сопоставление): Атлас. — М.: Видар-М,
2007, — 288 с.
8. ЧЕРЕП И ПОЗВОНОЧНИК,
головной И СПИННОЙ мозг
Я утверждаю абсолютное, непререкаемое право
естественной научной мысли проникать всюду и до
тех пор, где и покуда она может проявлять свою
помощь. А кто знает, где кончается эта возможность.
И. П. Павлов
Череп и позвоночник надежно защищают головной и спинной мозг от внешних
воздействий, поэтому повреждения черепа и позвоночника часто сочетаются с по-
вреждениями мозга. В то же время многие заболевания мозга и его оболочек ведут
к вторичным изменениям в скелете. Естественно, лучевую анатомию, лучевую физио-
логию и лучевую диагностику поражений черепа, позвоночника и центральной нерв-
ной системы целесообразно рассмотреть в одной главе.
8.1. Рентгенологическая анатомия черепа
Основным и испытанным методом лучевого исследования черепа является
обзорная рентгенография. Обычно ее выполняют в двух стандартных проекци-
ях — прямой и боковой. В дополнение к ним иногда требуются аксиальные, полу-
аксиальные и прицельные рентгенограммы. По обзорным и прицельным снимкам
устанавливают положение, величину, форму, контуры и структуру всех костей че-
репа.
На обзорных рентгенограммах в прямой и боковой проекциях четко вырисо-
вываются мозговой и лицевой череп (рис. 345). Толщина костей свода варьирует от
0,4 до 1,0 см. В области височной впадины она наименьшая, что на боковой рентге-
нограмме проявляется как просветление. В то же время в области теменных и заты-
лочных бугров кости толще. На фоне мелкоячеистой структуры костей свода замет-
ны различные просветления. К ним относят древовидно разветвляющиеся борозды
390
Рис. 345. Обзорные рентгенограммы черепа в прямой (а) и боковой (б) проекциях и схемы к ним.
а — прямая проекция: 1,2 — наружная и внутренняя пластинки теменной кости, 3 — теменная кость, 4 — ко-
ронарный шов, 5 — ламбдовидный шов, 6 — сагиттальный шов, 7 — фронтальный шов, 8 — лобный синус,
9 — петушиный гребень, 10 — малое крыло клиновидной кости, 11 — верхнеглазничная щель 12 — круглое
отверстие, 13 — подглазничное отверстие, 14 — пирамида височной кости, 15 — большое крыло клиновидной
кости, 16 — стенка глазницы, 17, 18 — наружная и внутренняя границы задней черепной ямки, 19 — скуловая
кость, 20 — сосцевидный отросток височной кости, 21 — внутричелюстной шов, 22 — нижняя челюсть, 23 —
венечный отросток нижней челюсти, 24 — головка верхней челюсти, 25 — верхнечелюстная пазуха, 26 — пере-
городка носовой кости, 27 — нижний носовой ход, 28 — пазуха клиновидной кости, 29 — лабиринт решетчатой
кости; б — боковая проекция: 1 — базилярная часть затылочной кости, 2 — скат, 3 — затылочная чешуя, 4 — на-
ружный затылочный выступ, 5 — внутренний затылочный гребень, 6 — внутренний затылочный гребень, 7 —
ламбдовидный шов, 8 — теменная кость, 9 — диплоические каналы, 10 — теменной угол большого клыка кли-
новидной кости, 11 — чешуйчатый шов, 12 — коронарный шов, 13 — лобная кость, 14 — решетчатая пластинка
решетчатого лабиринта, 15 — решетчатый лабиринт, 16 — передние наклоненные отростки, 17 — турецкое сед-
ло, 18 — наружный слуховой проход, 19 — внутренний слуховой проход, 20 — сосцевидный отросток височной
кости, 21 — головка верхней челюсти, 22 — венечный отросток верхней челюсти, 23 — ветви нижней челюсти,
24 — нижнечелюстной канал, 25 — передняя носовая ость, 26 — верхнечелюстная пазуха, 27 — носовая кость,
28 — ушные раковины, 29 — пирамида височной кости, 30 — сосцевидные ячейки, 31 — зуб осевого позвонка,
32 — пальцевые вдавления, 33 — большие рога подъязычной кости, 34, 35 — наружная и внутренняя пластинки
лобной кости, 36 — сагиттальный шов, 37 — передняя дуга атланта, 38 — осевой позвонок.
391
Рис. 346. КТ черепа (трехмерная реконструкция).
а — наружная поверхность черепа; б — внутренняя
поверхность черепа, в — основание черепа.
оболочечных артерий, широкие каналы
и звездчатые разветвления диплоиче-
ских вен, небольшие округлые или полу-
лунные просветления пахионовых ямок
(ямочки грануляций) и неотчетливые
очертания пальцевых вдавлений (пре-
имущественно в лобном отделе черепа).
Естественно, на снимках демонстратив-
но выступают содержащие воздух пазу-
хи (лобные, решетчатые, околоносовые,
пазухи основной кости) и пневматизи-
рованные ячейки височных костей.
Основание черепа хорошо видно на
снимках в боковой и аксиальной про-
екциях. На его внутренней поверхно-
сти определяются три черепные ямки:
передняя, средняя и задняя. Границей
между передней и средней ямками слу-
жат задние края малых крыльев основ-
ной кости, а между средней и задней —
верхние края пирамид височных костей
и спинка турецкого седла, которое явля-
ется костным вместилищем гипофиза.
Оно рельефно вырисовывается на рент-
генограмме черепа в боковой проекции,
а также на прицельных снимках. По ним
оценивают форму седла, состояние его
передней стенки, дна и спинки, сагит-
тальный и вертикальный размеры.
Вследствие сложного анатомиче-
ского строения черепа на рентгенограм-
мах определяется довольно пестрая
картина: изображения отдельных ко-
стей и их частей накладываются друг на
друга. В связи с этим большое значение
в исследовании черепа приобрела ком-
пьютерная томография. Помимо рент-
генограмм в аксиальной, фронтальной
и сагиттальной проекциях, современ-
ные томографы позволяют получить
трехмерное изображение в различных
ракурсах (рис. 346).
Мозг и его оболочки слабо поглоща-
ют рентгеновское излучение и на обыч-
ных снимках не дают различимой тени.
Отражение находят лишь отложения из-
вести, которые в нормальных условиях
иногда встречаются в эпифизе, сосуди-
стых сплетениях боковых желудочков
и серповидном отростке.
392
8.2. Лучевая анатомия головного мозга
Основными методами прижизненного исследования структуры головного мозга
являются магнитно-резонансная и компьютерная томография. Первая — более
информативная, вторая — более экономичная.
Показания к их выполнению устанавливают совместно лечащие врачи: невро-
патолог, нейрохирург, психиатр, онколог, офтальмолог и специалист в области
лучевой диагностики.
Наиболее часто показаниями к лучевому исследованию головного мозга служат
наличие признаков нарушения мозгового кровообращения, повышение внутри-
черепного давления, общемозговая и очаговая неврологическая симптоматика,
нарушения зрения, слуха, речи, памяти.
Компьютерные томограммы головного мозга, выполненные на современ-
ном компьютерном томографе, обеспечивают сбор информации с большого объема
(рис. 347). Об уровне среза можно судить по конфигурации желудочков мозга; они,
как правило, видны на нескольких томографических срезах. Часто при компьютерной
томографии мозга используют методику усиления изображения рентеноконтрастным
препаратом.
Магнитно-резонансная томография головного мозга достаточно подробно пред-
ставлена ранее (см. часть II, глава 4). Там же даны нормальные картины головного
мозга при различных вариантах регистрации сигнала: Tl, Т2 и магнитно-взвешенное,
высокого разрешения, перфузионная МРТ, функциональная МРТ, трактография в фор-
матах 2D и 3D, MP-ангиография. В дополнение к приведенным ранее томограммам
в аксиальной плоскости добавим MP-изображение головного мозга в сагиттальной
проекции (рис. 348), которое хорошо иллюстрирует возможности этого метода визуа-
лизировать анатомические структуры.
При исследовании головного мозга магнитно-резонансная томография имеет
существенные преимущества перед компьютерной томографией. На магнитно-резо-
нансных томограммах более четко различаются отдельные его структурные элемен-
Рис. 347. КТ головного мозга (аксиальная проек-
ция). Норма.
Рис. 348. МРТ головного мозга (сагиттальная про-
екция). Норма.
393
Рис. 349. MP-ангиограмма головного мозга.
Норма.
Рис. 350. КТ-ангиограмма головного морзга (трехмер-
ная реконструкция). Сосуды артериального круга боль-
шого мозга (виллизиев круг).
ты, отчетливее дифференцируются белое и серое вещество, все стволовые образо-
вания. На качестве магнитно-резонансных томограмм не отражается экранирующее
действие костей черепа, ухудшающее качество изображения на компьютерных томо-
граммах. Это исследование не связано с лучевой нагрузкой. Большие перспективы
перед медициной открывает функциональная магнитно-резонансная томография, ко-
торая позволяет отслеживать мозговую активность при локомоторных исследованиях.
Ультразвуковое сканирование также может быть использовано для исследования
головного мозга, но лишь в раннем детском возрасте, когда сохранен родничок. Имен-
но над мембраной родничка и располагают детектор ультразвуковой установки.
Рис. 351. Дигитачьная субтракционная ангио-
грамма головного мозга.
Головной мозг получает кровь из двух
систем: двух внутренних сонных и двух
позвоночных артерий. Эти кровеносные
сосуды хорошо отображаются на магнит-
но-резонансной (рис. 349) и компьютерной
(рис. 350) томограммах, особенно в усло-
виях дополнительного контрастирования.
Этого обычно достаточно, чтобы поставить
правильный диагноз и определить тактику
лечения. Однако при планировании вну-
трисосудистых оперативных вмешательств
производят ангиографию (рис. 351), которая
становится первым этапом рентгеноэндова-
скулярной процедуры.
Исследование мозга с помощью методов
радионуклидной диагностики ограничива-
ется в основном получением функциональ-
ных данных. Принято считать, что величина
мозгового кровотока пропорциональна ме-
таболической активности головного мозга,
394
Рис. 352. Сонограмма внутренней сонной ар-
терии (дуплексное исследование) (http://www.
sentientmedical. com/images/pdfs/112 7.pdf).
а — норма; б — гемодинамически незначимая
атеросклеротическая бляшка (указано стрелкой);
в — значительное (более 70 %) сужение сонной
артерии (указано стрелками), за которым следует
усиленная волна кровотока.
Ачш Mm
поэтому, применив соответствующий РФП, можно выявить участки гипо- и гипер-
функции. Такие исследования проводят для определения локализации эпилептиче-
ских очагов, при выявлении ишемии у пациентов с деменцией, а также для изучения
ряда физиологических функций головного мозга. В качестве метода радионуклидной
визуализации, помимо сцинтиграфии, с успехом применяют однофотонную эмисси-
онную томографию и особенно позитронную эмиссионную томографию. Последняя,
как уже отмечалось ранее, по техническим и экономическим соображениям может
быть выполнена только в крупных научных центрах.
Лучевые методы незаменимы при исследовании кровотока в мозге. С их помо-
щью устанавливают положение, калибр и очертания краниальных ветвей дуги аорты,
наружной и внутренней сонных артерий, позвоночных артерий, их вне- и внутримоз-
говых ветвей, вен и синусов мозга. Лучевые методы позволяют регистрировать на-
правление, линейную и объемную скорость кровотока во всех сосудах и выявлять па-
тологические изменения как в строении, так и в функционировании сосудистой сети.
Наиболее доступным и весьма эффективным методом изучения мозгового крово-
тока является ультразвуковое исследование. Речь идет, естественно, только об ультра-
звуковом исследовании внечерепных сосудов, т. е. сосудов шеи. Оно показано при дис-
пансерном и клиническом обследовании, а также в качестве скрининга для выявления
стеноза внутренней сонной и межпозвоночной артерий, т. е. проверочного исследова-
ния с целью определения риска возникновения инсульта. Исследование необремени-
тельно для пациента, не сопровождается осложнениями, не имеет противопоказаний.
Ультразвуковое исследование выполняют с использованием В-режима, допплеровского
картирования и дуплексной сонографии (рис. 352). Как правило, при выявлении стеноза
сонной артерии дополнительного исследования не требуется. Ангиографию выполняют
только в том случае, если планируют рентгеноэндоваскулярное вмешательство.
395
Альберт Эйнштейн любил фильмы Чарли Чаплина и относился с большой сим-
патией к созданному им герою. Однажды он написал в письме к Чаплину: «Ваш
фильм «Золотая лихорадка» понятен всем в мире, и Вы непременно станете ве-
ликим человеком». На это Чаплин ответил так: «Я Вами восхищаюсь еще больше.
Вашу теорию относительности никто в мире не понимает, а Вы все-таки стали
великим человеком».
Этот обмен любезностями напомнил нам сцену, имевшую место на одном из засе-
даний Всесоюзной научной школы по гастроэнтерологии. Председатель школы
академик А. М. Уголев, по специальности физиолог, выступая перед аудиторией,
шутя заметил: «Я считал бы профессора Линденбратена идеальным человеком,
если бы он не был клиницистом». На что Л. Д. Линденбратен ответил: «А я считаю
А. М. Уголева идеальным человеком, несмотря на то, что он физиолог!».
8.3. Повреждения черепа и головного мозга
Лучевые исследования у пострадавших проводят по назначению хирурга, трав-
матолога или невропатолога (нейрохирурга). Основанием для такого назначения яв-
ляются травма головы, общемозговые (головная боль, тошнота, рвота, нарушение со-
знания) и очаговые (расстройства речи, чувствительности, двигательной сферы и др.)
неврологические симптомы. В направлении клинициста обязательно должен быть
указан предположительный диагноз.
Тяжесть повреждения определяется не столько нарушением целости костей чере-
па, сколько повреждением головного мозга и его оболочек. В связи с этим в боль-
шинстве случаев лучевое исследование при острой травме должно заключаться
в выполнении компьютерной томографии. Необходимо помнить, что иногда по-
вреждение кажется легким и на рентгенограммах даже не выявляют наруше-
ние целости костей, но из-за продолжающегося внутричерепного кровотечения
состояние больного может значительно ухудшиться в последующие часы и дни.
Однако следует учесть, что в соответствии с действующим в нашей стране
юридическим документом — «Стандартом обследования больных с черепно-
мозговой травмой» — рентгенография черепа является обязательной состав-
ной частью протокола инструментального обследования такого пациента.
Рентгенодиагностика переломов черепа достаточно полно описана нами в главе,
посвященной лучевой диагностике опорно-двигательной системы (см. часть III,
глава 4). На рентгенограммах можно определить смещение обызвествленных
внутричерепных образований, в норме располагающихся срединно (шишковид-
ная железа, серповидный отросток), которое является косвенным признаком вну-
тричерепного кровоизлияния. Кроме того, на рентгенограммах иногда можно вы-
явить небольшие линейные переломы, ускользающие от рентгенолога при анали-
зе компьютерных томограмм. Однако повторим еще раз, что основным лучевым
методом исследования при травмах головы является компьютерная томография.
При выполнении рентгенологического исследования у больных с повреждением
черепа и головного мозга рентгенолог должен ответить на три вопроса: имеется
ли нарушение целости костей черепа; сопровождается ли перелом внедрением от-
ломков в полость черепа и повреждением глазниц, околоносовых пазух и полости
среднего уха; есть ли повреждение мозга и его оболочек (отек, кровоизлияние)?
Среди повреждений, наблюдающихся в мирное время, преобладают линейные
переломы (трещины) костей свода черепа. В большинстве случаев они возникают
396
в месте приложения силы (этот факт всегда облегчает выявление трещины). Перелом
определяется как выраженная, иногда зигзагообразная, местами раздваивающаяся
полоска со слегка неровными краями. Положение и протяженность трещины очень
разнообразны и зависят от характера травмы. Она может затрагивать только одну пла-
стину или обе, переходить на черепной шов, вызывая его расхождение.
Помимо трещин, наблюдаются дырчатые, вдавленные и оскольчатые переломы.
При них, как отмечено ранее, особенно важно установить степень смещения отломков
в полость черепа, что легко осуществить с помощью прицельных снимков. Значитель-
ное смещение отломков наблюдается при переломах огнестрельного происхождения.
При слепых ранениях необходимо определить наличие и точную локализацию ино-
родных тел, в частности установить, в полости черепа или вне ее находится пуля либо
отломок.
Переломы основания черепа, как правило, являются продолжением трещины сво-
да. Трещины лобной кости обычно опускаются к лобной пазухе, верхней стенке глаз-
ницы или решетчатому лабиринту, трещины теменной и височной костей — в сред-
нюю черепную яму, а трещины затылочной кости — в заднюю черепную яму. При
выборе методики рентгенографии учитывают клинические данные: кровотечение из
носа, рта, ушей, истечение цереброспинальной жидкости из носа или уха, кровоиз-
лияние в области века или мягких тканей в области сосцевидного отростка, наруше-
ние функции определенных черепных нервов. Соответственно клиническим и рент-
генографическим признакам врач производит снимки передней, средней или задней
черепной ямки.
На компьютерных томограммах зона свежего кровоизлияния имеет повышен-
ную плотность (рис. 353). Положение, величина и форма ее зависят от источника и ло-
кализации кровотечения. Плотность тени гематомы увеличивается в первые 3 дня
после травмы, а затем постепенно уменьшается в течение 1—2 нед.
Внутримозговая гематома обычно хорошо отграничена, при значительных разме-
рах оттесняет соседние структуры мозга — «масс-эффект». Вокруг гематомы может
быть зона пониженной плотности (гиподенсная зона). Ее субстратом служит отечная
Рис. 353. КТ головного мозга и черепа при черепно-мозговой травме.
а — аксиальная проекция; геморрагический ушиб обеих лобных долей (указано стрелками); б — линейный пере-
лом (указано стрелками) затылочной кости (реконструкция в формате 3D).
397
Рис. 354. МРТ головного мозга ребенка в возрасте 3 мес. Субдурачъная гематома (указано стречками).
а — сагиттальная проекция; б — аксиальная проекция.
ткань мозга. Если кровоизлияние проникает в желудочек мозга, то участок повышен-
ной плотности принимает форму соответствующего отдела желудочка. Травма может
вызвать набухание вещества мозга вследствие отека и гиперемии. В этом случае на
компьютерных томограммах отмечается зона повышенной плотности диффузного
или очагового характера. Она наиболее четко вырисовывается через 12—24 ч после
повреждения.
Кровоизлияние может произойти под твердую мозговую оболочку или между
нею и костями черепа. На компьютерных томограммах свежие субдуральные и эпи-
дуральные гематомы тоже образуют область повышенной и однородной плотности,
вытянутой, нередко овальной формы, которая прилежит к изображению костей чере-
па. Одновременно может наблюдаться кровоизлияние в ткань мозга, а при большой
субдуральной гематоме — масс-эффект. В последующем плотность гематомы умень-
шается и становится даже меньше плотности мозгового вещества. На магнитно-ре-
зонансных томограммах субдуральные гематомы имеют вид узкой полоски высокой
светимости (рис. 354).
Компьютерная и магнитно-резонансная томография позволяют обнаружить кро-
воизлияние в околоносовые пазухи или проникновение воздуха из этих пазух в по-
лость черепа — пневмоцефалию. Роль магнитно-резонансной томографии в обсле-
довании больных с переломами черепа ограничена, что объясняется техническими
сложностями выполнения исследования у травмированного больного и экономиче-
скими соображениями. Основное назначение ее — контроль за состоянием головного
мозга в процессе лечения.
Ушибы мозга представляют собой травматические повреждения, проявляющиеся
отеком мозга с кровоизлиянием или без него. Иногда при ушибе может образовать-
ся истинная гематома. Повреждения часто бывают множественными, значительная
их часть приходится на лобные и височные доли. При компьютерной томографии
отечная ткань проявляется в виде участка пониженной плотности. Картина отека
при магнитно-резонансной томографии зависит от метода получения изображе-
ния: на Т1-взвешенных томограммах зона отека выглядит гипоинтенсивной, на Т2-
взвешенных — гиперинтенсивной. Кровоизлияние в мозг выявляют как на компью-
терных, так и на магнитно-резонансных томограммах.
398
8.4. Нарушения мозгового кровообращения.
Инсульт
Нарушения мозгового кровообращения обусловливают разнообразные клиниче-
ские эффекты — от преходящих ишемических атак до инсульта, третьей по частоте
причины смерти. В большинстве случаев расстройство кровотока связано с атеро-
склеротическим поражением сосудов, которое сначала может проявляться не слиш-
ком выраженными симптомами: головной болью, ухудшением памяти, нарушениями
сна и т. д.
Ультразвуковое исследование сосудов шеи играет важную роль в распознавании
хронических расстройств мозгового кровообращения.
При атеросклерозе могут быть поражены внутримозговые сосуды, но гораздо
чаще он развивается в экстракраниальных отделах артерий, снабжающих кровью го-
ловной мозг. Наиболее часто изменения развиваются в области бифуркации общей
сонной артерии, и именно здесь они могут быть с успехом устранены путем эндарте-
рэктомии и реконструктивных операций на брахиоцефальных сосудах.
Ультразвуковую диагностику осуществляют с помощью допплеровского карти-
рования. На допплерограммах определяют положение, форму и состояние просвета
сосудов. При этом удается регистрировать даже небольшие сужения артерий и от-
дельные атеросклеротические бляшки на их внутренней поверхности. Далее уста-
навливают изменение кровотока в брахиоцефальных сосудах, асимметрию скорости
кровотока в обеих сонных или позвоночных артериях, изменение скорости кровотока
в каком-либо сосуде, вихревые и ретроградные движения крови. Установить критерии
гемодинамической значимости выявленного стеноза внутренней сонной артерии как
фактора риска развития инсульта достаточно сложно. Однако на практике исходят из
того факта, что этот риск возрастает,
когда скорость кровотока за местом
стеноза превышает 125 см/с, а атеро-
склеротическая бляшка перекрывает
более 50 % просвета сосуда.
В тех случаях, когда решают во-
прос о методе лечения — эндоваску-
лярное или хирургическое, проводят
ангиографию, компьютерную ангио-
графию (рис. 355) или магнитно-резо-
нансную ангиографию.
В диагностике инсультов — остро
возникших расстройств мозгового
кровообращения — главную роль
играют компьютерная и магнит-
но-резонансная томография. К ин-
сультам относят инфаркт мозга,
кровоизлияние в мозг и субара-
хноидальное кровоизлияние.
Рис. 355. КТ-ангиограмма головного мозга (рекон-
струкция в формате 3D). Окклюзия правой внутрен-
ней сонной артерии, стеноз и патологическая из-
витость левой внутренней сонной артерии (указано
стрелками).
Инфаркт мозга развивается
вследствие закупорки сосуда мозга.
Принято выделять три формы инфар-
кта мозга: обширную, лакунарную
399
Рис. 356. КТ головного мозга больного с ишемическим инсультом (аксиальные проекции). Ранние признаки
инсульта (через несколько часов после его развития).
а — повышение плотности правой средней мозговой артерии (признак стаза крови; указано стрелками); б — на-
рушение дифференциации серого и белого вещества в правом островке (указано стрелками).
Рис. 358. Перфузионная компьютерная томо-
грамма головного мозга при ишемическом инсуль-
те (http://www. rmj. ru/article_6284. him).
Красным цветом обозначена зона снижения цере-
брального объема крови и церебрального кровотока
— «ядерная область» инфаркта, в ней патологиче-
ский процесс необратим; зеленым цветом выделено
снижение только церебрального кровотока — «пе-
нумбра» (от англ, penumbra — полутень), это — зона
обратимых изменений.
Рис. 357. КТ головного мозга того же больного
через 1 сут. Зона цитотоксического отека,
сформировавшаяся на месте инсульта (указано
строками).
400
и субкортикальную атеросклеротическую
энцефалопатию. В первые часы после раз-
вития инфаркта изменения на компьютер-
ных томограммах отсутствуют, но уже через
5—6 ч на качественно выполненных ком-
пьютерных томограммах удается выявить
ранний признак сосудистого поражения —
усиление плотности одной из ветвей моз-
говой артерии, обусловленное стазом крови
(рис. 356, а). Еще через несколько часов воз-
никают начальные признаки ишемии моз-
га — нарушение дифференциации серого
и белого вещества (рис. 356, б).
К концу 1 -х суток после развития инфар-
кта на компьютерных томограммах опреде-
ляют нерезко очерченную область понижен-
ной плотности с расплывчатыми краями, ко-
торая соответствует зоне цитотоксического
отека (рис. 357). Эта зона более рельефно
выртсовывается при контрастном усиле-
нии. Такое исследование получило название
«перфузионная компьютерная томография».
Итоговое изображение обрабатывают, ис-
пользуя специальную программу, которая
позволяет выделить и дифференцировать
участки «ядерной зоны инфаркта» и область
только сниженного кровотока — «область
пенумбры» (от англ, penumbra — полутень),
в которой кровоснабжение головного мозга
может быть восстановлено с помощью адек-
ватной терапии (рис. 358). В настоящее вре-
мя перфузионная компьютерная томография
является «золотым стандартом» диагности-
ки ишемического инсульта.
На магнитно-резонансных томограммах,
выполненных в режиме Т2-взвешенного изо-
бражения, отек участка поражения имеет вид
зоны повышенного сигнала (рис. 359). В тече-
ние 2—5 дней контуры области инфаркта ста-
новятся более четкими и лучше заметно, что
он имеет клиновидную форму и в каком-либо
направлении достигает коркового слоя мозга.
Крупные очаги инфаркта чаще возникают в
области средней мозговой артерии. Через не-
сколько недель отек исчезает. Нередко в зоне инфаркта может появиться геморрагиче-
ский компонент, который хорошо визуализируется на компьютерных томограммах.
По мере организации инфаркта его область может стать практически неотличимой
от изображения окружающей мозговой ткани. Однако затем плотность пораженного
участка вновь снижается, так как через 1—2 мес в нем, как правило, образуется постин-
фарктная киста, окруженная атрофичной тканью мозга. В результате рубцового процес-
са к зоне инфаркта подтягивается ближайший отдел одного из мозговых желудочков.
Рис. 359. МРТ головного мозга (режим Т2).
Повышение уровня сигнала в зоне инсульта.
Рис. 360. КТ головного мозга. Острое нару-
шение мозгового кровообращения по гемор-
рагическому типу: внутримозговая гемато-
ма в глубоких отделах левого полушария и
внутрижелудочковое кровоизлияние (указано
стрелками).
401
Рис. 361. МРТ головного мозга (режим Т1). Зона
повышенного уровня сигнала, соответствующая
внутримозговому кровоизлиянию.
Рис. 362. КТ головного мозга. Кровь в базальных
цистернах — субарахноидальное кровоизлияние
(указано стрелками).
Рис. 363. Ангиограмма головного мозга. Артери-
овенозная мальформация.
Внутримозговое, или оболочечное,
кровоизлияние (гематома) на компьютер-
ной томограмме сразу определяется как
зона повышенной плотности. Если крово-
излияние сопровождается прорывом кро-
ви в ликворные пространства, то участки
повышенной плотности определяют в же-
лудочке мозга (рис. 360). Постепенно ин-
тенсивность тени кровоизлияния снижает-
ся, а затем на его месте обычно образуется
постгеморрагическая киста. На магнитно-
резонансных томограммах, выполненных
в режиме Т1-взвешенного изображения,
зону кровоизлияния обнаруживают как об-
ласть повышенной светимости (рис. 361).
Субдуральные и эпидуральные гематомы
тоже обусловливают участки повышенной
плотности, но вокруг них нет зоны отека.
Кроме того, они прилегают к костям чере-
па и имеют овальную или лентовидную форму (рис. 362). Естественно, большие гема-
томы вызывают смещение структур мозга, в том числе желудочков мозга.
В распознавании дефектов развития сосудов мозга (мальформации) и их анев-
ризм главную роль играет ангиография. На ангиограммах участок мальформации
выглядит как клубок извитых сосудов — артерий и вен, в нем отсутствуют капил-
ляры (рис. 363). Однако вполне достоверные данные могут быть получены и при не-
402
инвазивных исследованиях — компьютерной и магнитно-резонансной томографии.
Современная рентгеноэндоваскулярная хирургия позволяет неинвазивно избавить
больного от этого порока развития. По ангиограммам определяют положение, форму,
величину аневризмы и наличие в ней тромба. Аневризмы мозговых артерий обычно
невелики — 0,3—0,7 см в диаметре. Наиболее часто они располагаются в передней
коммуникантной и средней мозговой артериях. У 25 % больных аневризмы имеют
множественный характер.
8.5. Другие неопухолевые заболевания
головного мозга
Инфекционные и воспалительные заболевания головного мозга могут быть вы-
званы бактериями, вирусами, грибами и паразитами. Среди бактериачьных по-
ражений различают энцефалит, .менингит, абсцесс и эмпиему.
Энцефалиты и менингиты, в том числе арахноидиты, вначале не проявляются
на рентгенограммах, магнитно-резонансных и компьютерных томограммах. Затем на
компьютерных томограммах появляются участки пониженной плотности. Эти гипо-
денсные участки обусловлены отеком мозгового вещества, очагами инфаркта и не-
кроза в корковом слое. Наблюдается также небольшое расширение желудочков мозга.
Очаги пиогенной инфекции и гнойник первоначально обнаруживают на компьютер-
ных томограммах в виде гиподенсной зоны.
Абсцессы головного мозга в период формирования выглядят неотчетливо, но
в последующем возникает округлый участок с более четкими контурами. Вокруг
него может быть ободок повышенной плотности, обусловленный сопутствующим
воспалением и пролиферацией сосудов. Этот ободок особенно четко виден после
внутривенного введения контрастного вещества (рис. 364).
Эмпиема — это локальное скопление
гноя над или под твердой мозговой оболоч-
кой. При компьютерной томографии такие
скопления визуализируются в виде полусфе-
рических зон пониженной денситометри-
ческой плотности. Магнитно-резонансная
томография позволяет в ранние сроки уточ-
нить локализацию и распространенность
эмпиемы.
Последствиями воспалительного про-
цесса могут быть атрофия мозгового веще-
ства, смещение и расширение желудочков
мозга. Иногда на томограммах обнаружива-
ют расширенные субарахноидальные про-
странства (кистозный арахноидит) и отло-
жения известковых солей в старых очагах
воспаления (особенно при туберкулезе).
При паразитарных инфекциях (из них
наиболее часто наблюдаются цистицеркоз,
эхинококкоз и токсоплазмоз) на компьютер-
ных и магнитно-резонансных томограммах
обнаруживают множественные кисты. Не-
редко на пораженных участках видны из-
Рис. 364. МРТ головного мозга (режим Т1
с усилением). Абсцессы головного мозга у боль-
ного с ВИЧ-инфекцией.
403
Рис. 366. КТ головного .мозга. Сочетанная гидро-
цефазия: внутренняя — расширен желудочек (ука-
зано длинной стрезкой) и наружная — расширены
субарахноидальные пространства (указано корот-
кими стрелками).
Рис. 365. МРТ головного мозга (режим Т2). Вну-
тренняя гидроцефалия (указано стрелками).
вестковые вкрапления, которые нередко достаточно отчетливо видны уже на обзор-
ных снимках черепа, что служит показанием к выполнению полноценного клиниче-
ского и лучевого обследования.
Гипертензивный синдром — это синдром повышения внутричерепного давле-
ния. Он развивается при наличии объемных образований в полости черепа, особенно
часто при опухолях, и нарушении оттока цереброспинальной жидкости из желудочков
мозга, т. е. при так называемой окклюзионной гидроцефалии. Как известно, различают
два вида гидроцефалии — открытую и закрытую. При первой не возникает окклюзии
ликворных путей и не развивается гипертензивный синдром, поэтому лучевые про-
явления двух этих форм различны. Кроме того, гидроцефалию делят на внутреннюю
(расширение желудочков), наружную (расширение субарахноидальных пространств)
и сочетанную, при которой происходит одновременное расширение обоих ликворных
пространств.
С появлением компьютерной и магнитно-резонансной томографии диагностика
гидроцефалии стала более легкой. По томограммам определяют положение, форму,
величину желудочков и других ликворных пространств (рис. 365; 366). Одновремен-
но обнаруживают патологические состояния, явившиеся причиной развития гипер-
тензивного синдрома (пороки развития мозга, опухоли и т. д.).
Эпилепсия — повторяющиеся судорожные приступы (припадки) при избы-
точном возбуждении нейронов коры головного мозга — часто является показанием
к выполнению лучевого исследования, главным образом магнитно-резонансной и
компьютерной томографии. Заболевание весьма широко распространено. Оно из-
вестно с давних времен. Древние греки и римляне считали эпилепсию божествен-
ным вмешательством и называли ее «божественной болезнью», «геркулесовой бо-
лезнью», «падучей».
404
Рафаэль. Божественное вмешательство, 1518—1520.
Рис. 367. МРТголовного мозга больного эпилепсией. Аномалия развития — гетеротопия серого вещества
в стенке бокового жечудочка (указано стречками).
а — режим Т1, фронтальный срез; б — режим Т2, аксиальный срез.
405
Рис. 368. МРТ головного мозга (режим Т2) больного
эпилепсией. Очаги повышенного сигнала (указано
стрелками) — туберозный склероз.
Рис. 369. МРТ головного мозга (режим Т1)
больного эпилепсией. Видны зоны повышенно-
го сигнала (указано стречками) — рассеянный
склероз, наружная гидроцефазия.
Благодаря уникальной способности современных методов томографии выявлять
малейшие патологические очаги в мозге, они стали основой не только точной диагно-
стики, но и определения тактики лечения. Помимо находок в виде опухолей, рубцов,
сосудистых аномалий, гидроцефалии и других патологических состояний, которые
могут быть источником эпилептических приступов, лучевые методы позволяют вы-
явить некоторые врожденные заболевания головного мозга у больных эпилепсией,
такие как гетеротопия серого вещества (рис. 367) или туберозный склероз — множе-
ственные генетически детерминированные опухоли соединительно-тканного проис-
хождения (рис. 368).
Рассеянный склероз — весьма распространенное заболевание (20—40 случаев
на 100 тыс. населения), сущность которого — разрушение миелина белого вещества
головного и спинного мозга. На разрушенных участках появляются множественные
склеротические бляшки. Компьютерная и магнитно-резонансная томография позво-
ляют с успехом выявить участки склероза (рис. 369).
8.6. Опухоли головного мозга
Клиническая диагностика опухолей головного мозга сопряжена с большими
трудностями. В зависимости от локализации и характера роста опухоль может об-
условить как общемозговые симптомы (головная боль, головокружение, нарушение
сознания, изменение личности и др.), так и очаговые неврологические расстройства
(нарушения зрения, слуха, речи, двигательной сферы и т. д.). Более того, одна и та же
опухоль в разные периоды развития то совершенно «молчалива», то вызывает тяже-
лые расстройства вплоть до утраты сознания.
В настоящее время в распоряжении врачей имеется набор лучевых методов, ко-
торые обеспечивают выявление опухоли мозга почти в 100 % случаев. Признан-
ными лидерами среди лучевых методов диагностики опухолей головного мозга
406
являются магнитно-резонансная и компьютерная томография. Главные задачи,
стоящие перед специалистом в области лучевой диагностики при обследовании
больных с опухолями головного мозга: выявить опухоль; определить ее топогра-
фию; установить ее макроструктуру (солидный или кистозный характер, нали-
чие некроза или обызвествления); определить взаимоотношения опухоли с окру-
жающими мозговыми структурами (наличие гидроцефалии, масс-эффекта).
На компьютерных и магнитно-резонансных томограммах определяют прямые
и косвенные признаки опухоли. Прямым признаком служит непосредственное изо-
бражение самой опухоли. Визуализация опухоли на магнитно-резонансных томо-
граммах обусловлена различными протонной плотностью и временем магнитной
релаксации нормальной и опухолевой ткани. На компьютерных томограммах изобра-
жение возникает вследствие того, что опухолевая ткань отличается от окружающего
мозгового вещества по коэффициенту поглощения рентгеновского излучения. При
малом поглощении опухоль вырисовывается как участок пониженной плотности (ги-
поденсная область). По его форме, размерам и очертаниям можно в известной степени
судить о величине и характере роста новообразования. Отметим лишь, что вокруг
может быть гиподенсная зона отека, несколько «скрадывающая» истинные размеры
опухоли. Некоторое сходство с опухолью имеет киста мозга, особенно при ее непра-
вильной конфигурации, но содержимое кисты по количеству поглощенного рентге-
новского излучения приближается к воде.
Опухоли, исходящие из паутинной оболочки, — арахноидэндотелиомы (менин-
гиомы) нередко обладают высокой плотностью и выделяются на томограммах как
округлые гиперденсные образования (рис. 370). Большинство этих опухолей хоро-
шо снабжаются кровью, поэтому после введения рентгеноконтрастного вещества их
плотность на томограммах увеличивается. Опухоли, локализующиеся внутри желуд-
ков мозга, отображаются на томограммах как дополнительные образования, вдающи-
еся в их просвет и связанные со стенкой желудочка (рис. 371).
Рис. 370. МРТ головного мозга.
а — Т2-взвешенное изображение, аксиальная реконструкция; б — Т1-взвешенное изображение с контрастным
усилением, коронарная реконструкция. Определяется ограниченная зона повышенного сигнала — менингиома
(указано стрелками).
407
Рис. 371. МРТ головного мозга (режим Т2). Опухоль
внутри желудочка (указано стрелкой).
Рис. 372. МРТ головного мозга (режим Т1
с контрастным усилением). Бугристое обра-
зование, имеющее усиленный сигнал по конту-
ру, в центре видна зона пониженной светимо-
сти — глиобластома.
Рис. 373. МРТ головного мозга (режим Т1 с кон-
трастным усилением). Бугристое образование с
неровными контурами, в центре зона пониженной
светимости, по контуру участок повышенной све-
тимости — метастаз злокачественной опухоли.
Глиобластома — одна из наиболее
агрессивных опухолей головного мозга.
На ее долю приходится около 50 % всех
новообразований этой локализации. На
магнитно-резонансных томограммах опу-
холь имеет вид образования с неровными
контурами, в центре которого выявляют
зону пониженного сигнала. При контраст-
ном усилении в краевых отделах опухоли
отмечается усиление сигнала (рис. 372).
Схожую теневую картину на томограм-
мах имеют метастазы (рис. 373), но кон-
трастное усиление, проведенное в ходе
магнитно-резонансного исследования, не
приводит к значительному возрастанию
интенсивности сигнала по краям опу-
холи. Однако основное значение в диф-
ференциальной диагностике двух этих
злокачественных новообразований голов-
ного мозга имеет MP-спектрография, при
которой получают различные спектраль-
ные графики (рис. 374).
Рассматривая объемные процессы
в головном мозге, следует учитывать
возможность наличия в них доброкаче-
ственных образований — врожденных
408
Рис. 374. МР-спектрограммы.
а — глиобластома; б — метастаз злокачественной опухоли. Стрелками обозначены пики
концентрации элементов, которые имеют значение в дифференциальной диагностике.
арахноидальных кист. На магнитно-резонансных томограммах они имеет вид окру-
глых образований высокой светимости с четкими и ровными контурами (рис. 375).
К косвенным признакам опухоли мозга относят: смещение окружающих частей
мозга, в том числе структур средней линии; деформацию желудочков и нарушение
ликворообращения вплоть до развития окклюзионной гидроцефалии; различные по
протяженности и выраженности явления отека мозговой ткани; отложения извести
в опухоли; деструктивные и реактивные изменения в прилежащих костях черепа.
Роль ангиографии в диагностике опухолей головного мозга невелика. Ее основ-
ное назначение — определение характера васкуляризации, если планируют хирурги-
ческое лечение, либо выполнение предо-
перационной эмболизации.
Опухоли в области турецкого сед-
ла занимают особое место в клинической
онкологии. Причины этого многообразны.
Во-первых, имеют значение анатомиче-
ские факторы: в турецком седле распола-
гается такой важный эндокринный орган,
как гипофиз; к седлу прилегают сонные
артерии, венозные синусы, а сзади — ба-
зилярное венозное сплетение; над турец-
ким седлом на расстоянии примерно 0,5 см
находится перекрест зрительных нервов,
поэтому при поражениях данной области
часто возникают расстройства зрения. Во-
вторых, при опухолях гипофиза наруша-
ется гормональный статус, поскольку аде-
номы гипофиза многих видов способны
Рис. 375. МРТ головного мозга новорожденного.
Врожденные арахноидальные кисты (указано
стрелками).
продуцировать и выделять в кровь сильно-
действующие вещества, вызывающие раз-
витие эндокринных синдромов.
409
Рис. 376. МРТ головного мозга (режим Т2).
Аденома гипофиза (указано стрелкой).
Рис. 377. Прицельная рентгенограмма турецкого сед-
ла. Седло увеличено, вход в него расширен (указано
стрезкой).
Из опухолей гипофиза наиболее часто встречается хромофобная аденома, расту-
щая из хромофобных клеток передней доли железы. Клинически она проявляется
синдромом адипозогенитальной дистрофии (ожирение, ослабление половой функ-
ции, снижение основного обмена). Вторая по частоте выявления опухоль — эози-
нофильная аденома, которая также развивается из клеток передней доли гипофи-
за, но вызывает совершенно иной синдром — акромегалию. Для этого заболевания,
помимо ряда общих симптомов, характерно усиление роста костей. В частности,
на рентгенограммах черепа определяют утолщение костей свода, увеличение над-
бровных дуг, лобных пазух, нижней челюсти и наружного затылочного выступа.
В передней доле гипофиза зарождаются также базофильные и смешанные аде-
номы. Первые из них обусловливают синдром, известный в эндокринологии как
синдром Иценко—Кушинга (лунообразное лицо, ожирение, расстройство половой
функции, повышение артериального давления, системный остеопороз).
Важное значение в диагностике опухолей гипофиза имеет диагностика in vitro,
которая позволяет определить концентрацию гормонов в крови и тем самым про-
вести дифференциальную диагностику заболеваний.
Предположение о наличии опухоли гипофиза основывается на клинических
и анамнестических данных, но точный диагноз устанавливают с учетом результатов
лучевых исследований. Роль радиолога при этом весьма ответственна, так как адено-
мы гипофиза подлежат хирургическому или лучевому лечению. В последнем случае
требуется безукоризненная наводка пучка излучения (например, пучка протонов) на
патологический очаг для исключения повреждения соседних тканей мозга.
Возможности и методика лучевой диагностики зависят от величины аденомы.
Опухоли небольшого размера (микроаденомы) на рентгенограммах не отобра-
жаются, для их выявления необходима компьютерная или магнитно-резонансная
томография. На компьютерных томограммах аденома, если она хорошо отграни-
чена, погружена в паренхиму железы и не слишком мала (не менее 0,2—0,4 см),
вырисовывается как округлый очаг повышенной плотности. На магнитно-резо-
410
нансных томограммах аденома гипофиза отображается как плотная однородная
опухоль с четкими контурами, занимающая все турецкое седло или его часть
(рис. 376). Распознавание больших аденом обычно не составляет труда уже при
анализе обзорных рентгенограмм черепа, так как они вызывают изменения в ко-
стях, образующих турецкое седло. Седло увеличивается, дно его углубляется,
стенки истончаются, передние клиновидные отростки малых крыльев клиновид-
ной кости приподнимаются. Вход в турецкое седло расширяется. Спинка его вы-
прямляется и удлиняется (рис. 377).
Размеры турецкого седла в норме зависят от
пола, возраста, телосложения человека, поэтому
созданы специальные таблицы, по которым спе-
циалисты в области лучевой диагностики опре-
деляют их должные величины.
Выше уже упоминалось о краниофаринги-
омах — эмбриональных опухолях, исходящих
из остатков гипофизарного хода (карман Рат-
ке). Краниофарингиома может расти в турецком
седле, и тогда проявляется характерными сим-
птомами эндоселлярной опухоли, как и аденомы.
Однако в большинстве случаев она развивается
над седлом, быстро приводит к зрительным рас-
стройствам, повышению внутричерепного дав-
ления и гидроцефалии. Затем расширяется вход
в седло, развиваются атрофия и деструкция вер-
хушки спинки седла. Диагностика облегчается
при выявлении нередко содержащихся в крани-
офарингиоме разнообразных известковых вклю-
чений в виде многочисленных песчинок, более
Рис. 378. МРТ головного мозга (режим
Т1 с контрастным усилением). Мулъти-
кистозная опухоль — краниофарингиома.
крупных глыбок либо кольцевидных
или дугообразных теней, а также кист, которые особенно хорошо видны на магнитно-
резонансных томограммах (рис. 378).
8.7. Лучевая анатомия позвоночника
и спинного мозга
Позвоночник состоит из 24 позвонков, крестца и копчика. У здоровых людей он
образует характерные физиологические изгибы: кпереди в шейном и поясничном от-
делах и кзади в грудном и крестцовом. Величина тел позвонков постепенно увели-
чивается в каудальном направлении, т. е. книзу (рис. 379). Тело позвонка на рентге-
нограммах имеет форму прямоугольника с несколько вогнутыми боковыми гранями
и закругленными углами. Смежные горизонтальные площадки тел позвонков образу-
ют на рентгенограммах четкий широкий контур (второй контур обусловлен одним из
краев тела позвонка). Спереди позвонок опирается на межпозвоночный диск, а сза-
ди — на два межпозвоночных сустава — своеобразный трехсуставной комплекс.
Межпозвоночный диск* состоит из студенистого ядра, расположенного преиму-
щественно в его центральной и задней частях, фиброзного кольца, образованного
* В медицинской литературе и Интернете существуют два равнозначных термина: «позвонковый» и «позво-
ночный», «межпозвонковый» и «межпозвоночный». Однако Главная терминологическая комиссия при Президиуме
АМН СССР в 1974 г. приняла решение применять слова «позвоночный» и «межпозвоночный» как в большей сте-
пени отвечающие нормам словообразования русского языка (Международная анатомическая номенклатура. — М.:
Медицина, 1980). С учетом изложенного авторы настоящего учебника будут придерживаться этих рекомендаций.
411
Рис. 379. Рентгенограммы поясничного отдеча позвоночника и схемы позвонков в прямой (а) и боковой
(б) проекциях.
1 — поперечный отросток; 2 — межпозвоночный диск; 3 — остистый отросток; 4 — тело позвонка; 5 — верхний
суставной отросток; 6 — корень дуги позвонка; 7 — нижний суставной отросток.
фиброзно-хрящевыми и по периферии коллагеновыми волокнами, и двух тонких
гиалиновых пластинок, каждая из которых — верхняя и нижняя — плотно приле-
гает к горизонтальной площадке соответствующего позвонка. По периферии гиали-
412
Рис. 380. КТ позвонка (аксиальная проекция).
Спинной .мозг указан стрелкой.
1 — тело позвонка; 2 — дужки; 3 — остистый от-
росток.
Рис. 381. Срезы поясничных позвонков на КТ (схема).
а — срез на уровне тела позвонка: 1 — тело позвонка, 2 — нервный корешок, 3 — корень дуги, 4 — верхний
суставной отросток, 5 — нижний суставной отросток, 6 — остистый отросток, 7 — эпидуральная жировая клет-
чатка; б — размеры позвоночного канала: 1 — сагиттальный, 2 — поперечный, 3 — межфасеточный, 4 — между
пластинками; в — срез на уровне межпозвоночного диска: 1 — фиброзное кольцо, 2 — нервный корешок, 3 —
пульпарное ядро, 4 — пластинка; г — сагиттальная реконструкция: 1,2 — передняя и задняя продольные связки,
3 — межостистая связка, 4 — надостистая связка, 5 — желтая связка, 6 — сегментарный спинальный нерв.
413
Рис. 382. КТ поясничного отдела позвоночника (трехмерная реконструкция). Патологические изменения в Lr
а — вид спереди; б — вид с гад и; в — вид сбоку.
Рис. 383. МРТ позвоночника (сагиттальная рекон-
струкция) Т2- и Т1-взвешенные изображения Объяс-
нение в тексте.
новая пластинка окружена краевым
костным кантом (лимб) позвонка.
Границы межпозвоночного диска
примерно совпадают с краями гори-
зонтальных площадок или немного
выступают за них.
Передняя и боковые поверхно-
сти позвоночного столба окружены
передней продольной связкой. Она
прикрепляется над лимбом каждо-
го позвонка, но перекидывается над
межпозвоночными дисками. Тонкая
задняя продольная связка покрывает
заднюю поверхность тел позвонков,
прикрепляясь к дискам и выстилая
переднюю стенку позвоночного ка-
нала.
На рентгенограммах позвоночни-
ка хорошо видны дуги и отростки тел
позвонков. На снимке в прямой проекции остистые отростки проецируются на фоне
тел позвонков. Соединяющая их линия как бы делит тела позвонков на две равные ча-
сти. Высота правой и левой половин позвонка в норме одинакова (если нет сколиоза).
На боковые отделы тел накладывается изображение корней дуг и межпозвоночных
суставов.
Изображение стенок позвоночного канала, стенок каналов нервных корешков
и спинного мозга с его оболочками, а также ряда межпозвоночных связок получа-
ют с помощью компьютерной томографии (рис. 380). На томограммах дифферен-
цируются тела позвонков, их отростки, межпозвоночные суставы, боковые углу-
бления позвоночного канала, в которых находятся передние и задние корешки не-
рвов (рис. 381). Дополнительные возможности открывает магнитно-резонансная
томография, поскольку она позволяет непосредственно изучить структуру меж-
позвоночного диска и получить изображение вещества спинного мозга во всех
проекциях. При трехмерной КТ-реконструкции хорошо определяются основные
структурные элементы позвоночного столба (рис. 382).
На магнитно-резонансных томограммах изображение позвоночника зависит от
режима визуализации (рис. 383). На Т2-взвешенных томограммах позвоноч-
414
Рис. 384. Функциональные рентгенограммы шейного отдела позвоночника, выполненные при обычном
положении головы (а), сгибании (б) и разгибании (в).
ный канал имеет вид светлой ровной
ленты, имеющей гладкие плотные края
шириной 1—2 мм (дуральный мешок).
Посредине ленты определяется полоска
пониженного сигнала, соответствую-
щая спинному мозгу. На Т1-взвешенных
изображениях спинно-мозговой канал
представлен темной полосой, посреди
которой видна более светлая лента, ото-
бражающая спинной мозг.
При сгибании и разгибании соотноше-
ния между позвонками меняются, что от-
четливо видно на рентгенограммах. В част-
ности, при сгибании суживается передняя
часть межпозвоночного диска и расширя-
ется задняя. Совокупность двух соседних
позвонков и соединяющего их диска при-
нято называть двигательным сегментом
позвоночника. Снимки в разных положе-
ниях позвоночного столба (так называемая
функциональная рентгенография; рис. 384)
позволяют обнаружить как блокаду двига-
тельного сегмента, так и его нестабильность,
позвонка относительно соседнего (рис. 385).
Рис. 385. Функциональная рентгенограмма
шейного отдела позвоночника, выполненная
в положении сгибания. «Лестничное» смеще-
ние позвонков — признак нестабильности в
двигательных сегментах позвоночника.
т. е. чрезмерную смещаемость одного
Закон Мерфи: если какая- нибудь неприятность может случиться, она случается.
(Физики продолжают шутить. — М.: Мир, 1968)
415
8.8. Повреждения позвоночника
и спинного мозга
Лучевое исследование позвоночника у пострадавших проводят по назначению
хирурга или невропатолога (нейрохирурга). При острой травме подготовки больного
к исследованию не требуется, но необходимо соблюдать принцип транспортировки:
горизонтальное положение и выпрямленное тело пострадавшего. Исследование, как
правило, проводят в том положении, в котором он доставлен в рентгеновский кабинет.
С давних пор основным методом выявления травмы позвоночника считали рент-
генографию в двух проекциях. Именно с нее целесообразно начинать исследова-
ние. Обычные снимки позволяют оценить деформацию позвоночника, обнару-
жить переломы, подвывихи и вывихи тел и отростков позвонков, уточнить уро-
вень повреждения (рис. 386).
В последние годы особое значение приобрели компьютерная и магнитно-резо-
нансная томография. При спинальной травме компьютерная томография имеет
ряд несомненных преимуществ. Прежде всего, ее легко выполнить в горизон-
тальном положении пострадавшего. Однако главное заключается в том, что ком-
пьютерная томография обеспечивает изучение стенок позвоночного канала, ин-
тра- и параспинальных тканей, а тяжесть и прогноз повреждений данной области
в первую очередь определяются состоянием спинного мозга, его оболочек и нерв-
ных корешков. Магнитно-резонансная томография дает возможность получить
изображение спинного мозга на всем протяжении в разных проекциях.
Рис. 386. Рентгенограмма позвоночни-
ка. Травматический перелом позвонка
(указано стречкой).
Первая задача при анализе рентгенограмм — установление формы позвоночного
столба. В случае повреждения позвонков и окружающих их связок и мышц возникает
травматическая деформация позвоночника, сглаживаются или устраняются нормаль-
ные физиологические изгибы, а линия, проведенная по контуру задней поверхности тел
позвонков и в норме образующая плоскую ровную дугу, выпрямляется или изгибается
на уровне повреждения. Важным способом выявления травматических повреждений
связочного аппарата позвоночника является функ-
циональная рентгенография — получение рентгено-
грамм в фазы максимального сгибания и разгибания.
При этом исследовании обнаруживают важный сим-
птом нестабильности — смещение позвонков более
чем на 1—2 мм (что наблюдается в норме).
Вторая задача — выявление нарушения цело-
сти тел позвонков, их дуг или отростков. В зави-
симости от механизма травмы возникают различ-
ные переломы, но большинство их относится к так
называемым компрессионным переломам. При них
определяется клиновидная деформация тела по-
звонка, особенно на снимке в боковой проекции;
верхушка клина обращена кпереди; сплющивается
главным образом верхняя часть тела позвонка; из-
менение топографо-анатомических условий выра-
жается в угловом кифозе и подвывихе в межпозво-
ночных суставах. Вокруг поврежденного позвонка
на снимках может быть заметна полуовальная тень
с дугообразными наружными контурами — изо-
бражение паравертебральной гематомы. С особым
вниманием следует проверить очертания позвоноч-
416
Рис. 387. Рентгенограмма позвоночника. Ме-
таллические фиксаторы, установленные при
повреждении позвоночника.
Рис. 388. КТ позвоночника (сагиттальная проек-
ция). Патологический перелом meia позвонка на
месте остеолитического метастаза.
ного канала на уровне сломанного позвонка: не произошло ли сужение этого канала.
Кроме того, нужно тщательно исследовать контуры дуг и отростков позвонков, чтобы
не пропустить их перелом и вывих в межпозвоночных суставах, а при огнестрельных
ранениях определить локализацию инородных тел.
Хотя обычные снимки — надежный инструмент диагностики, все же более полная
картина повреждения представлена на компьютерных томограммах. На них яснее выделя-
ются переломы тел, дуг и отростков и, что важнее всего, состояние стенок позвоночного
канала. Отчетливо вырисовываются травматические грыжи межпозвоночных дисков, ге-
матомы в эпидуральном и субарахноидальном пространствах, смещения спинного мозга.
Схема 10
Тактика лучевого исследования при острой спинальной травме
417
Магнитно-резонансная томография обеспечивает выявление травматической грыжи диска
и эпидуральной гематомы, т. е. повреждений, для устранения которых необходимо опера-
тивное вмешательство. В реабилитационном периоде на месте внутримозгового кровоиз-
лияния обычно возникает посттравматическая киста, и ее тоже обнаруживают при магнит-
но-резонансной томографии. Большое значение рентгенологические методы исследования
имеют при осуществлении контроля за состоянием поврежденных позвонков (рис. 387).
Важной задачей лучевых методов исследования является дифференциальная диа-
гностика травматических и патологических переломов. Последние могут происходить
в позвонках, в которых развивается какой- либо патологический процесс. Чаще всего это
метастазы (рис. 388), реже — воспалительные процессы: туберкулез или остеомиелит.
В целом тактика лучевого исследования, проводимого с учетом клинических дан-
ных, может быть представлена в виде следующей схемы (схема 10).
8.9. Вертеброгенный болевой синдром
Общей причиной боли в любом отделе позвоночника — шейном, грудном, по-
ясничном или крестцовом — является компрессия спинного мозга, его оболочек и ко-
решков, отходящих от него нервов, вызванная центральным или боковым стенозом
позвоночного канала. Предрасполагающим фактором может быть узкий позвоночный
канал как индивидуальный вариант развития.
Частое возникновение вертеброгенного болевого синдрома объясняется сложно-
стью анатомического строения позвоночника и важностью его функции. Достаточно
отметить, что только в шейном отделе позвоночника, помимо 7 позвонков, имеются
25 синовиальных и 6 фиброзно-хрящевых соединений, а также многочисленные свя-
зочные структуры. Перегрузка позвоночника, слабое развитие мускулатуры шеи и спи-
ны, многие патологические процессы обусловливают дегенеративно-дистрофические
изменения в межпозвоночных дисках и суставах. В суставах они первоначально вы-
ражаются в синовитах, а затем в подвывихах (нестабильная фаза), в дисках — в нару-
шении их функции и уменьшении высоты, нестабильности в двигательном сегменте.
Уже эти изменения вызывают динамический стеноз позвоночного канала, т. е. стеноз,
который возникает при сгибании, разгибании или ротации позвонков. В частности,
верхний суставной отросток при этом оказывает давление на нервный корешок.
В дальнейшем наступает фаза стабилизации, которая характеризуется более или
менее стойким органическим стенозом позвоночного канала. В межпозвоночных суста-
вах его возникновение обусловлено увеличением суставных отростков и образованием
остеофитов, особенно на нижних суставных отростках. Причиной стеноза часто слу-
жат хрящевые грыжи. Грыжа представляет собой выпячивание части диска кзади, что
влечет за собой центральный стеноз позвоночного канала, или в сторону, что приводит
к боковому стенозу и сужению канала, в котором находится нервный корешок. Различа-
ют три степени выраженности грыжи диска: местное выпячивание — студенистое
ядро диска расплющено, в результате чего фиброзное кольцо незначительно выбухает
в просвет спинно-мозгового канала; протрузия — более значительное сплющивание
студенистого ядра, которое по-прежнему остается внутри фиброзного кольца, при этом
отмечается более значительное выбухание диска в просвет спинно-мозгового канала;
пролапс, или экструзированный диск, — студенистое ядро проникает через фиброзный
диск, но находится внутри задней продольной связки. Отдельно выделяют фрагмента-
цию диска, т. е. отрыв его кусочка и образование свободного фрагмента (секвестр).
Распознавание и дифференциальную диагностику заболеваний, обусловливающих
вертеброгенный болевой синдром, чаще всего осуществляют с помощью лучевых мето-
дов. Исходный метод — обзорная рентгенография позвоночника, позволяющая опреде-
лить конфигурацию позвоночного столба, в частности увеличение или уменьшение вы-
418
раженноси физиологических искривлений — шейного и поясничного лордоза, грудного
кифоза, выявить сколиоз, а также установить наличие и характер поражения.
Компьютерная и магнитно-резонансная томография являются основными ме-
тодами диагностики болевого синдрома, точнее, установления его природы.
С их помощью измеряют позвоночный канал, определяют степень и тип его де-
формации, выявляют обызвествления, гипертрофию связок, хрящевые грыжи, ар-
троз межпозвоночных суставов, опухоли в позвоночном канале, проводят оценку
состояния спинного мозга.
Как компьютерная, так и магнитно-резонансная томография позволяет диффе-
ренцировать деформации субарахноидального пространства при грыжах, экстраду-
ральных, интрадуральных и интрамедуллярных опухолях, менингоцеле (рис. 389),
сосудистых деформациях, несращении дужек позвонков (spina bifida; рис. 390) и т. д.
Понятно, насколько важны результаты этих исследований при планировании хирур-
гического лечения. Таким образом, тактику лучевого исследования при вертеброген-
ном болевом синдроме следует выбирать, исходя из возможностей лучевых методов.
Лучевые методы, применяемые при вертеброгенном болевом синдроме
Задачи исследования
Общая оценка и ориентировочная диагностика из-
менений в позвоночнике
Оценка функции двигательных сегментов (выявле-
ние блокады и нестабильности)
Установление степени выраженности и характера
стеноза позвоночного канала
Обнаружене обызвествлений в продольной и жел-
той связках
Поиск метастазов злокачественных опухолей в по-
звоночнике
Дифференциальная диагностика спинно-мозговых и
оболочечных процессов
Артериовенозные аномалии
Внутримозговые опухоли и кисты
Основной метод (методы)
Обзорная рентгенография
Функциональная рентгенография
Компьютерная и магнитно-резонансная
томография
Компьютерная и магнитно-резонансная
томография
Остеосцинтиграфия
Магнитно-резонансная томография
Магнитно-резонансная томография
Магнитно-резонансная томография
Рис. 389. КТ области живота (сагиттазьная рекон-
струкция). В крестцовом отдезе позвоночника по-
лость, содержащая мозговые оболочки и цереброспи-
нальную жидкость (указано стрезкой), —менингоцезе.
419
Рис. 390. Рентгенограмма
позвоночника. Отс\ тству-
ют остистые отростки и
дужки L/n—Lt. Несращение
дужек позвонков (spina bi-
fida: указано стрелками).
Рис. 391. Дистрофические изменения позвонков (схема).
а — нормальный позвонок; б — остеохондроз с хрящевой грыжей (указано
стрелкой) в теле позвонка; в — деформирующий спондилез; г — анкило-
зирующий гиперостоз (фиксирующий лигаментоз); д — кальциноз диска.
Основную массу обращающихся к врачу по поводу болей в позвоночнике состав-
ляют больные с дистрофическими поражениями. Общее представление о них должен
иметь каждый клиницист независимо от его специализации.
Дистрофические поражения позвоночника — это комплексные поражения, за-
трагивающие все кости, суставы и мягкие ткани позвоночного столба. В зависимости
от преобладающего компонента целесообразно различать пять типов поражения:
остеохондроз, деформирующий спондилез, артроз межпозвоночного диска, анкилози-
рующий гиперостоз (фиксирующий лигаментоз) и кальциноз межпозвоночного диска
(рис. 391).
Первым признаком дистрофического поражения диска является его дегидрата-
ция, которая достаточно надежно определяется при магнитно-резонансной томо-
графии (рис. 392), являющейся наиболее чувствительным методом диагностики этой
патологии. Затем на фоне дегидратации возникает его протрузия в спинно-мозговой
канал (рис. 393). На раздражение замыкательные пластинки позвонков реагируют об-
разованием поперчено идущих костных разрастаний — остеофитов (рис. 394). Высо-
та диска уменьшается, остеофиты суживают межпозвоночные отверстия и сдавлива-
ют корешковые нервы.
Другим признаком остеохондроза, непосредственно связанным с дегенерацией
и истончением межпозвоночного диска, является уменьшение его высоты, т. е. рас-
стояния между площадками тел позвонков. Замыкающие пластинки тел позвонков
420
Рис. 393. МРТ позвоночника (режим Т2).
Протрузия диска на уровне СГ—С{/(указа-
но стречкой) и сниженный сигнал от не-
го — признак дегидратации.
Рис. 392. МРТ позвоночника (режим Т2). Зоны
пониженного сигнала в дисках (указано стреч-
ками) — симппюм дегидратации.
утолщаются, а лежащая под ними губчатая костная ткань склерозируется (субхон-
дральный склероз). Диск не может в полной мере выполнять свою функцию. В каче-
стве компенсации возникают костные разрастания по краям тел позвонков, вследствие
чего увеличивается суставная поверхность. Эти разрастания в основном направлены
перпендикулярно к продольной оси позвоночника, т. е. являются продолжением гори-
зонтальных площадок тел позвонков — так называемые шипы Юнгханса (рис. 395).
Дистрофические изменения в межпозвоночном диске ведут к его функциональ-
ной недостаточности, которую первоначально можно определить по функциональ-
ным рентгенограммам. При сгибании, разгибании или ротационных движениях
в позвоночнике определяется либо блокада, либо нестабильность пораженного дви-
гательного сегмента. Это означает, что на функциональных снимках либо взаимоот-
ношения между двумя соседними позвонками совершенно не меняются, либо, наобо-
рот, их подвижность увеличивается вплоть до соскальзывания одного из позвонков
по отношению к другому. Такое соскальзывание называют псевдоспондилолистезом,
т. е. ложным соскальзыванием. Дело в том, что существует аномалия развития позво-
ночника, при которой в межсуставном отделе дуги позвонка имеется щель (дефект),
вследствие чего может развиться соскальзывание позвонка кпереди, т. е. спондилоли-
стез (рис. 396).
Сквозь разрывы волокон фиброзного кольца хрящ может выступать в сторону —
так образуются хрящевые грыжи. По локализации различают центральные, за-
днебоковые, боковые фораминальные и боковые экстрафораминальные грыжи
диска. Иногда хрящевая масса проникает в губчатую ткань тела позвонка, где
ее окружает ободок склероза. Такую грыжу назвали грыжей Шморля по имени
421
изучившего ее ученого* (рис. 397; 398). Однако клинически значимы главным об-
разом задние и заднебоковые грыжи, поскольку они обусловливают компрессию
нервных корешков, оболочек спинного мозга и мозговой ткани. Ранее уже отме-
чалось, что эти грыжи распознают посредством компьютерной и магнитно-резо-
нансной томографии.
Под контролем цифровой рентгеноскопии (рис. 399) или компьютерной томогра-
фии производят чрескожные интервенционные вмешательства: биопсию межпозво-
ночного диска, дискэктомию, хемонуклеолиз (введение в ядро диска энзима химопаи-
на). В некоторых случаях для уточнения деталей структурных поражений диска в него
путем пункции вводят контрастное вещество, а затем производят рентгенографию ис-
следуемого отдела. Такое рентгенологическое исследование называют дискографией.
Деформирующий спондилез представляет собой адаптационное состояние, развиваю-
щееся при поражении периферических слоев фиброзного кольца диска. При этом состо-
янии высота межпозвоночного диска почти или совсем не уменьшается, субхондральный
склероз не отмечается, но на рентгенограмме вырисовываются костные мостики от тела
вышележащего позвонка к телу нижележащего, т. е. располагающиеся вдоль продольной
оси позвоночника. Эти костные мостики образуются вследствие дегенерации и окостене-
ния передней продольной связки и околопозвоночных тканей. Нередко обызвествления
представляют собою мостики, связывающие соседние позвонки (рис. 400).
Артроз межпозвоночных суставов по существу ничем не отличается от дефор-
мирующего остеоартроза в любом суставе. Он характеризуется сужением суставной
щели, утолщением замыкающих костных пластинок эпифизов, развитием субхон-
дрального склероза и появлением краевых костных разрастаний — остеофитов, ко-
торые могут вызвать сужение боковых карманов (рецессусы) позвоночного канала
и сдавление нервных корешков.
* Christian Georg Schmorl (1861 —1932) — немецкий врач и патолог, основатель современного учения
о строении и заболеваниях позвоночника. Умер через 2 нед после заражения трупным ядом на вскрытии. В честь
него назван Институт патологии в Дрездене (Германия).
Рис. 394. КТ позвоночника.
а — сагиттальная реконструкция: задние остеофиты (указано стрелками); б — аксиальная реконструкция: про-
трузия диска (указано стрелкой).
422
Рис. 395. Рентгенограмма шейного
отдеча позвоночника. Уменьшение
высоты диска Cf Г подхрящевой
склероз замыкательных пластинок
и поперечно направленные остео-
фиты («шипы Юнгханса»: указано
стрелкой) — остеохондроз.
Рис. 396. Рентгенограмма поясничного отдеча позво-
ночника. Костный дефект в дужке позвонка (указано
стрелкой) — спондилолиз и соскальзывание позвонка
кпереди на уровне этого позвоночного сегмента (ука-
зано линией) — спондилолистез.
Рис. 397. Рентгенограмма грудно-
го отдеча позвоночника. Грыжи
Шморля (указано стречками).
Рис. 398. КТ позвоночника (коронарная реконструк-
ция). На замыкательных пластинках тел поясничных
позвонков склерозированные узуры — грыжи Шморля.
423
Рис. 399. Выполнение рентгеноинтервенционной процедуры
на позвоночнике.
Рис. 400. Рентгенограмма шейного
отдела позвоночника. Спондилез (ука-
Рис. 401. Рентгенограмма грудного
отдела позвоночника. Анкилозирую-
щий гиперостоз (болезнь Форестье,
указано стрелками).
зано стрелками). Остеохондроз сег-
ментов С 11—Сц , С/г—Сг СГ—С1Г
Анкилозирующий гиперостоз (фиксиру-
ющий лигаментоз, или болезнь Форестье —
в честь французского невропатолога Y. Forestier,
описавшего это заболевание) по ряду признаков
напоминает деформирующий спондилез. При
нем также происходит костеобразование под
передней продольной связкой и в преверте-
бральных тканях, но оно распространяется на
значительном протяжении, обычно охватывая
весь или почти весь грудной отдел позвоночни-
ка (рис. 401).
Диагностика кальциноза межпозвоночного
диска также не вызывает затруднений: отложе-
ния в нем извести демонстративно вырисовы-
ваются на снимках и томограммах. Вследствие
разволокнения и высыхания диска в нем иногда
образуются щели, заполненные не известью, а га-
зом, которые также четко выделяются на рентге-
нограммах и компьютерных томограммах. Этот
симптом принято называть вакуум-феноменом.
Он встречается при поражении не только меж-
позвоночных дисков, но и других суставов, на-
пример коленного.
424
8.10. Воспалительные заболевания
позвоночника
Возбудителями воспалительных заболеваний позвоночника могут быть бакте-
рии, микобактерии туберкулеза, грибы, паразиты. Редко наблюдается асептиче-
ский спондилит, например при ревматоидном артрите или деформирующем
спондилите. Ранняя диагностика всех этих заболеваний исключительно важна,
так как позволяет своевременно провести адекватное консервативное или хирур-
гическое лечение.
Из лучевых методов исследования основным является обзорная рентгенография
позвоночника в двух проекциях — прямой и боковой. При этом особое внимание
следует обращать на анализ структуры костного рисунка тела позвонка, состояние
замыкающих пластинок тел позвонков и межпозвоночного диска. Однако наиболее
чувствительным методом диагностики септического спондилита на ранних стади-
ях его развития является магнитно-резонансная томография.
Первым признаком септического спондилита на Т2-взвешенных изображени-
ях является повышение в телах позвонков уровня магнитного сигнала, которое яв-
ляется отображением отека костного мозга. Одновременно определяют отслоение
задней продольной связки вследствие скопления под ней гноя — признак эпидурита
(рис. 402). На Т2-взвешенных изображениях с жироподавлением могут выявляться
гнойные натечники в паравертебральных мягких тканях. Наконец, возникает гнойная
деструкция в теле позвонка, которая хорошо видна на Т1 -взвешенных изображениях
с контрастным усилением и жироподавлением. С этого момента спондилит становит-
ся доступным для выявления при рентгенографии: появляются эрозии, деструкция,
Рис. 402. МРТ спинного мозга (режим Т2).
Начальные проявления спондилита. Усиление
сигнала от тела позвонка (отек) и отслоение
задней продольной связки (эпидурит; указано
строками).
Рис. 403. Рентгенограмма грудного
отдею позвоночника. Компрессионный
перелом грудного позвонка (указано
стречкой). Туберкулезный спондилит.
425
Рис. 404. Рентгенограмма таза в ко-
сой проекции Частичный костный
синостоз крестцово-подвздошного су-
става (указано стрелкой).
Рис. 405. Рентгенограмма позвоноч-
ника. Полное окостенение связочного
аппарата — симптом «бамбуковой
пачки».
подхрящевой склероз и разрежение замыкающих
пластинок. В дальнейшем процесс переходит на
межпозвоночные диски, которые заметно сужи-
ваются. При септическом спондилите на первый
план выступает уменьшение высоты диска, а уже
потом появляются краевые костные изменения.
Сцинтиграфия позвоночника с остеотропны-
ми РФП характеризуется высокой чувствитель-
ностью. На сцинтиграммах достаточно рано вы-
является зона гиперфиксации при септических
и асептических остеомиелитах, дисцитах, опухо-
лях, дегенеративных процессах, а также в местах
травматических и остеопоротических переломов.
Однако это исследование обладает крайне невы-
сокой специфичностью: по его результатам нельзя
определить, какое конкретно заболевание имеется
у данного больного.
При туберкулезном спондилите — наиболее
часто наблюдающемся проявлении костно-сустав-
ного туберкулеза — на обзорных рентгенограммах
выявляют участки подхрящевой эрозии и деструк-
ции в замыкающих пластинках тел позвонков.
В случае поражения грудного отдела позвоночника
эти изменения максимально проявляются в перед-
них отделах тел позвонков, что в дальнейшем при-
водит к их компрессии (спондилит Пота; рис. 403)
и образованию горба. Разрушение тел поясничных
позвонков нередко происходит в средних отделах,
и тогда возникает аксиальная компрессия. Общим
рентгенологическим фоном туберкулезного спон-
дилита, как и поражения туберкулезом скелета во-
обще, является повышение прозрачности костной
ткани на рентгенограммах, которое является при-
знаком остеопении.
Сужение межпозвоночных дисков происходит
намного позднее, чем при гнойном процессе (это,
кстати, облегчает дифференциальную диагности-
ку указанных заболеваний). Характерным при-
знаком туберкулезного спондилита являются па-
равертебральные абсцессы. Абсцесс обычно имеет
вид интенсивной двояковыпуклой тени, макси-
мальный диаметр которой соответствует диаметру
пораженного сегмента позвоночника. Однако не-
редко туберкулезные абсцессы распространяют-
ся на значительные расстояния: проникают в по-
ясничную мышцу, подплевральные пространства,
внутрь грудной клетки, в пах и даже спускаются
в подколенную ямку. В ряде случаев эти абсцес-
сы содержат известь, и тогда их распознавание на
рентгенограммах облегчается. Основным методом
диагностики туберкулезного спондилита является
426
Рис. 406. МРТ позвоночника.
а — режим Т2: обширная зона ишемического поражения
спинного мозга (указано стрелкой); б — режим Т1 с кон-
трастным усилением: артериовенозные мальформации
(указано стрелкой) как причина ишемии.
Рис. 407. КТ позвоночника (сагитталь-
ная реконструкция). Участки осте-
осклероза в Ly и Sf (указано стрелка-
ми) — остеобластические метастазы
зюкачественной опухоли.
рентгенологический — обзорные рентгенограммы позвоночника и компьютерная то-
мография. Более наглядно все указанные выше изменения проявляются при магнит-
но-резонансной томографии.
Таким образом, основными симптомами туберкулезного спондилита являются
деструктивные изменения в позвонках, разрушение межпозвоночных дисков, пери-
фокальные или натечные абсцессы, остеопороз.
Анкилозирующий спондилоартрит — хроническое системное заболевание
суставов с преимущественным поражением осевого скелета. При этом поражают-
ся в основном суставы «хрящевого» типа: крестцово-подвздошные, мелкие суставы
позвоночника, грудино-ключичные и реберно-грудинные суставы. Однако наиболее
типичными клиническими симптомами являются изменения позвоночника: сутулая,
круглая, зафиксированная спина. Первые рентгенологические симптомы проявляются
в крестцово-подвздошном суставе — возникает сакроилеит. В сочленяющихся костях
обнаруживают мелкие узуры и участки деструкции, чередующиеся с регионарным
остеосклерозом, затем процесс склерозирования переходит на хрящ и наступает об-
литерация рентгеновской крестцово-подвздошной суставной щели (рис. 404).
В этой стадии заболевания обязательно проводят рентгенографию костей таза
в косой проекции: при ней суставная щель располагается по ходу рентгеновского лу-
ча, поэтому хорошо видна. В дальнейшем патологический процесс распространяет-
ся на весь связочный аппарат позвоночника, который окостеневает и превращается
в единый неподвижный блок. На рентгенограммах отмечается типичная картина: по-
звоночник «сцеплен» многочисленными костными перемычками — синдесмофитами,
рентгеновские суставные щели в позвоночных суставах отсутствую. Рентгенологиче-
ская картина такого позвоночника напоминает бамбуковую палку (рис. 405). В ран-
ней диагностике болезни Бехтерева значительную роль играет магнитно-резонансная
томография, которая обеспечивает надежную визуализация хрящевых элементов су-
ставного аппарат позвоночника.
427
Магнитно-резонансная томография имеет важное, определяющее значение в диа-
гностике ишемии спинного мозга — инсультов. Клиническая картина этого забо-
левания полиморфна: в зависимости от уровня поражения наблюдаются пароксизмы
спинно-мозговых расстройств: перемежающаяся хромота, парестезии, боли, расстрой-
ства функции тазовых органов и др. На магнитно-резонансных томограммах удается не
только установить зону поражения, но и выявить причину инсульта (рис. 406).
К числу патологических процессов, часто возникающих в позвоночнике, отно-
сят метастазы злокачественных опухолей в телах, дугах и отростках позвонков.
Наибольшей чувствительностью в распознавании метастазирования злокачественной
опухоли в позвоночник обладают магнитно-резонансная томография и остеосцин-
тиграфия. По экономическим соображениям отдают предпочтение радионуклидной
визуализации. Она входит в перечень обязательных исследований, проводимых боль-
шинству больных со злокачественными опухолями, которым предполагают произ-
вести хирургическое лечение. Рентгенологические признаки метастазов, проявляю-
щиеся в виде участков деструкции или, наоборот, выраженного склероза (рис. 407)
обнаруживают поздно.
9. ЩИТОВИДНАЯ ЖЕЛЕЗА И ПАРАЩИТОВИДНЫЕ
ЖЕЛЕЗЫ. НАДПОЧЕЧНИКИ
Существенную черту всякого организма, пока он живет,
составляет скорее последовательность и координация
процессов, чем архитектура инертной материи.
Джон Берна!
Распознавание заболеваний эндокринных желез — одна из самых ярких стра-
ниц лучевой диагностики. С помощью лучевых методов врач определяет изменения
структуры железы и очаговые образования в ней. Более того, он может обнаружить
и количественно оценить нарушения функции каждой железы и «руководящих орга-
нов» гормональной иерархии — гипоталамуса и гипофиза. Однако нельзя забывать,
что основной показатель — уровень гормонов в периферической крови — не всегда
и не в полной мере отражает состояние пациента, так как зависит не только от функ-
ции эндокринных желез, но и от других регуляторных механизмов. В связи с этим при
оценке результатов лучевых исследований необходимо учитывать анамнестические
данные и клиническую картину болезни.
9.1. Лучевая анатомия щитовидной железы
Щитовидная железа расположена в передней области шеи кпереди от трахеи.
Она имеет подковообразную форму с вогнутостью, обращенной кзади, и состоит
из двух неодинаковых по величине долей, которые соединены перешейком. Иногда
встречаются добавочные щитовидные железы (на шее, в области корня языка, в груд-
ной полости), которые могут быть выявлены с помощью лучевых методов.
Комплексное исследование при заболеваниях щитовидной железы включает
все современные лучевые технологии в сочетании с оценкой гормонального профиля
и тонкоигольной аспирационной биопсией.
На обычных рентгенограммах не удается получить отчетливое изображение щи-
товидной железы ввиду ее небольших размеров и незначительных различий в плотно-
сти по сравнению с окружающими тканями. На компьютерных и магнитно-резонанс-
428
них томограммах железа вырисовывается достаточно четко: видны ее доли и пере-
шеек, имеющие ровные закругленные контуры. Ткань железы однородная, плотность
ее, определяемая при денситометрии, достигает примерно 100 HLL Хорошо видно
отношение железы к трахее и кровеносным сосудам шеи. Компьютерная и магнитно-
резонансная томография имеют также важное значение при загрудинной, ретротрахе-
альной или ретрофарингеальной локализации железы.
Основными методами визуализации щитовидной железы являются ультразвуко-
вое сканирование и сцинтиграфия.
Для проведения ультразвукового исследования не требуется специальная подго-
товка, его можно выполнять многократно, исследование не имеет противопоказа-
ний и не сопровождается осложнениями.
С целью всестороннего исследования производят серию продольных и попереч-
ных сонограмм. В норме щитовидная железа выделяется как образование с одно-
родной мелкозернистой структурой. Естественными маркерами ее служат трахея
и общие сонные артерии. На продольной сонограмме видны обе доли железы
и перешеек между ними толщиной до 0,8 см (рис. 408). Каждая доля имеет фор-
му овала. Кпереди от нее вырисовываются кожа и подкожная жировая клетчатка,
а кзади — общая сонная артерия или щитовидный хрящ. При поперечном ска-
нировании железа определяется как симметрично расположенное относительно
срединной линии образование, каждая доля которого имеет форму овала. Между
долями видны линейные эхоструктуры — отображение хрящей гортани.
На поперечных сканограммах хорошо виден также щитовидный хрящ, обусловли-
вающий две линейные структуры, которые образуют тупой угол. Кзади и несколь-
ко сбоку от каждой доли щитовидной железы находятся округлые эхонегативные
фигуры, соответствующие общей сонной артерии и латеральнее — яремной ве-
не. Кпереди и сбоку от долей железы можно заметить овальные мелкоячеистые
структуры грудиноключично-сосцевидных мышц.
Радионуклидное исследование щитовидной железы проводят после предваритель-
ной подготовки пациента, которая состоит в исключении веществ, блокирующих же-
лезу (пищевые продукты и лекарственные вещества, содержащие йод и бром). Изобра-
жение железы получают путем внутривенного введения 100 МБк 99тТс-пертехнетата.
Рис. 408. Сонограмма щитовидной железы и схема к ней.
1 — мягкие гкани передней поверхности; 2 — шитовидная железа; 3 — общая сонная артерия; 4 — трахея.
429
Рис. 409. Сцинтиграмма щитовидной железы.
Норма.
Рис. 410. Сцинтиграмма щитовидной жечезы.
Определяется добавочная доля (указано стречкой).
В норме на сцинтиграмме вырисовываются очертания всей щитовидной железы
в форме бабочки. Видны правая и левая доли и перешеек (рис. 409). Правая доля
обычно несколько больше, чем левая: 3—6 см в длину и 2—3 см в ширину. Наружные
контуры железы выпуклые. Плотность изображения выше в центральных отделах до-
лей, поскольку там больше масса железистой ткани, а к периферии она уменьшается.
Встречаются многочисленные вариации величины долей железы и отображения пере-
шейка: добавочные доли, пирамидальная доля (рис. 410).
9.2. Радиоиммунологическое исследование
физиологии щитовидной железы
Состояние йодного обмена и функцию щитовидной железы оценивают с помо-
щью радионуклидных исследований. Как известно, щитовидная железа выполняет
три главные функции: захват йодидов из крови; синтез йодсодержащих тиреоидных
гормонов; выделение этих гормонов в кровь. Первые две функции изучают посред-
ством радиометрии железы, третью функцию, а также содержание в крови гормонов,
регулирующих деятельность щитовидной железы, — путем радиоиммунологическо-
го анализа (подробнее см. часть II, глава 2).
В организм человека йод поступает с пищей и водой. Всасываясь в кишечни-
ке, неорганические соединения йода быстро распределяются во всех тканях и водной
среде организма. Щитовидная железа обладает способностью улавливать йодиды из
циркулирующей крови. В железе происходит окисление йодидов с образованием ато-
марного йода. В дальнейшем осуществляется йодизация тиреоглобулина, в результате
чего образуются тиреоидные гормоны: трийодтиронин (TJ и тетрайодтиронин, или
тироксин (TJ. Оба гормона откладываются в виде инфрафолликулярного коллоида.
Таким образом, внутритиреоидный этап йодного обмена состоит из двух фаз: не-
органической (захват йодидов из крови) и органической (образование тиреоид-
ных гормонов). Для суммарной оценки этого этапа пациенту предлагают натощак
выпить раствор йодида натрия в воде. Радионуклидом является 1,11 активностью
430
500 кБк. Гамма-излучение йода, поглощенного щитовидной железой, регистри-
руют с помощью радиометра. При этом сцинтилляционный датчик располагают
в 30 см от передней поверхности шеи. При такой геометрии счета на результаты
не влияют глубина залегания железы и ее неодинаковая толщина в разных отделах.
Из щитовидной железы Т3 и Т4 поступают в кровь, где соединяются с особым транс-
портным белком — тироксинсвязывающим глобулином (ТСГ). Это препятствует раз-
рушению гормонов, но одновременно делает их неактивными. Только небольшая часть
(около 0,5 %) тиреоидных гормонов циркулирует в крови в свободном, несвязанном со-
стоянии, но именно эти свободные фракции Т3 и Т4 обусловливают биологический эф-
фект. В периферической крови Т4 в 50 раз больше, чем Т3. Однако в тканях больше Т3, так
как часть его образуется на периферии из Т4 путем отщепления от него одного атома йода.
Выведение тиреоидных гормонов в кровь, их циркуляция в организме и подведе-
ние к тканям составляют транспортно-органический этап йодного обмена. Его
изучение осуществляют посредством радиоиммунологического анализа. С этой
целью у пациента утром натощак берут кровь из вены (у женщин — в первой фа-
зе менструального цикла). Все исследования проводят с помощью стандартных
наборов реагентов, т. е. in vitro. Благодаря этому стало доступно обследование де-
тей, беременных, кормящих матерей, нетранспортабельных пациентов, больных
с лекарственной блокадой щитовидной железы.
Радиоиммунным методом определяют содержание в крови общего и свободного
Ту общего и свободного Т4, ТСГ, антител к тиреоглобулину. Кроме того, таким
же образом устанавливают уровень тиреотропина и тиреолиберина.
Тиреотропин — гормон, выделяемый тиреотропными клетками (тиреотропоци-
ты) передней доли гипофиза. Выброс тиреотропина в кровь приводит к усилению
функции щитовидной железы, что сопровождается повышением концентрации Т3
и Т4. В свою очередь указанные тиреоидные гормоны тормозят выработку гипофизом
тиреотропина. Таким образом, между функционированием щитовидной железы и ги-
пофиза имеется обратная гормональная связь. Вместе с тем тиреотропин стимулирует
образование тиреолиберина — гормона, вырабатываемого в гипоталамусе. В то же
время тиреолиберин стимулирует тиреотропную функцию гипофиза.
Тиреоглобулин является основным компонентом коллоида фолликулов щитовид-
ной железы. В крови здоровых людей тиреоглобулин циркулирует в небольших коли-
чествах — в концентрации 7—60 мкг/л. Концентрация повышается при различных
заболеваниях щитовидной железы: тиреоидите, токсической аденоме, диффузном
токсическом зобе. Однако наибольшее значение имеет определение этого гормона
у больных раком железы. При недифференцированном раке содержание тиреоглобу-
лина в крови не повыается, тогда как дифференцированные формы опухоли обладают
способностью продуцировать большое количество тиреоглобулина. Особенно значи-
тельно увеличивается концентрация тиреоглобулина при появлении метастазов диф-
ференцированного рака щитовидной железы.
9.3. Клинико-радиологические синдромы
и диагностические программы
при заболеваниях щитовидной железы
Для того чтобы провести рациональное лечение, необходимо определить морфо-
логические изменения в щитовидной железе и уровень эндокринной функции всех
желез, регулирующих обмен йода в организме.
431
Программу обследования больного необходимо составить сообразно основным
клинико-радиологическим синдромам. Целесообразно выделить следующие синдро-
мы: диффузное увеличение щитовидной железы — диффузный зоб (эутиреоидный
или токсический); токсический узловой зоб (токсическая аденома щитовидной желе-
зы); доброкачественное объемное образование в щитовидной железе; злокачествен-
ное объемное образование в щитовидной железе; гипотиреоз.
В большинстве случаев радионуклидное исследование начинают с разграничения
гипер-, эу- и гипотиреоидных состояний с помощью радиоиммунологического
определения уровня тиреоидных гормонов в крови. Повышенная концентрация
Т, и Т4 характерна для гипертиреоза, пониженная — для гипотиреоза.
Прежде всего определяют общий тироксин, т. е. суммарное количество гормона
(как связанного с транспортным белком — ТСГ, так и находящегося в крови в сво-
бодном состоянии — СТ4). Нормальная концентрация Т4 в крови колеблется от 70 до
150 нмоль/л. Концентрация ниже 70 нмоль/л свидетельствует о гипотиреозе, а выше
150 нмоль/л — о гипертиреозе. Поскольку основной действующей фракцией Т4 яв-
ляется его несвязанная часть, определение ее концентрации важно для установления
активности тироксина. У здоровых людей концентрация СТ4 в крови исчезающе мала,
всего 10—20 нмоль/л. Как и при определении общего Т4, уменьшение содержания СТ4
свидетельствует о гипотиреозе, а увеличение — о гипертиреозе.
Определение уровня Т3 имеет меньшее значение, чем Т4. Определяют общий Т3
и свободный Т3 (СТ3). В норме содержание Т3 1,3—9,5 нмоль/л, СТ3 3—10 нмоль/л.
Превышение должных величин характерно для гипертиреоза, уменьшение — для
гипотиреоза. Данные о содержании Т4 более достоверны, но определение концен-
трации Т3 позволяет выявить особую форму гипертиреоза — так называемый Т-
тиреотоксикоз, который встречается не так уж редко — у 5—10 % больных тирео-
токсикозом.
В клинической практике наблюдаются случаи, когда при нормальной концентра-
ции Т4 отмечается уменьшение содержания Т3. В подобных ситуациях диагностируют
«синдром низкого уровня Т3». Он развивается при различных системных заболевани-
ях, недостаточности функции печени и почек, злокачественных опухолях, голодании,
ожогах, после обширных оперативных вмешательств.
Для оценки функционального состояния щитовидной железы считают важным
определение не только содержания Т3 и Т4, но и концентрации ТСГ. У здоровых людей
она составляет 0,36—0,42 мкмоль/л. Уровень ТСГ повышен у новорожденных, при
беременности, использовании эстрогенов и пероральных контрацептивов. Снижение
уровня ТСГ наблюдается при заболеваниях почек, применении андрогенов и пред-
низолона. Особую роль в клинической практике приобрело вычисление соотношения
содержания общего тироксина и контрацентрации ТСГ. Показатель Т4/ТСГ позволяет
четко разграничить эу-, гипо- и гипертиреоидные состояния, причем даже при изме-
нении концентрации транспортных белков. Предложен также ряд других индексов.
Среди них «интегральный индекс» (ИИ):
ИИ=(СТ3 + СТ4)/СТТГ,
где СТ3 — нормированное значение уровня общего Т3 (2,38 нмоль/л <$Ecdot>
100 %); СТ4 — нормированное значение уровня общего Т4 (90,0 нмоль/л <$Ecdot>
100 %), СТТГ — нормированное значение тиреотропина (4,46 мЕ/л <$Ecdot> 100 %).
В норме ИИ составляет 1—5 отн. ед., при гипертиреозе — выше 5 отн. ед., при гипо-
тиреозе — ниже 1 отн. ед.
В том случае, если невозможно провести радиоиммунологический анализ, а так-
же при необходимости установить состояние внутритиреоидного этапа йодного обме-
432
на выполняют радиометрию щитовидной железы. Соответствующие нормативы для
эутиреоидного статуса были приведены ранее.
Начинающий исследователь маститому ученому: «Говорят, что гениальность —
это тоже болезнь?» — «Возможно. Но вам не стоит бояться. Вы абсолютно здо-
ровы».
«Когда я начинал свою карьеру, у меня не было ничего, кроме собственного
ума!» — «Да, очень многие в наше время начинают с нуля...».
Диффузный зоб. Различают диффузное увеличение всей щитовидной железы,
в которой отсутствуют отдельные пальпируемые узлы, и диффузно-узловой зоб, ког-
да в увеличенном органе развивается один или несколько узлов. При обеих формах
функция железы может быть нормальной, усиленной или ослабленной.
На сонограммах при диффузном зобе выявляют увеличенную щитовидную же-
лезу с сохраненной акустической структурой (рис. 411). Эхогенность ткани же-
лезы обычно понижена, но вместе с тем выделяются более грубые структуры —
соединительно-тканные тяжи на фоне фолликулярной перестройки. При доппле-
ровском картировании определяется значительно усиленный кровоток в железе
(рис. 412) — «пылающая» железа. Сцинтиграммы подтверждают диффузное
равномерное увеличение железы. Контуры железы всегда выпуклые. Повышен-
ная интенсивность изображения наблюдается при усиленной функции тирео-
идной ткани. В больших зобах нередко выявляют очаговые образования, в том
числе кисты. При тиреоидите железа тоже увеличена, но РФП распределен в ней
неравномерно, хотя четко отграниченных узлов обычно нет (рис. 413).
Нередко приходится проводить дифференциальную диагностику узлового колло-
идного зоба и хронического аутоиммунного тиреоидита. При сонографии в В-режиме
для узлового зоба характерны неувеличенный перешеек железы, асимметрия разме-
ров долей и наличие участка нормальной тиреоидной ткани на фоне выраженной не-
Рис. 412. Допплеровское картирование щитовид-
ной жечезы того же больного. Значительное обо-
гащение сосудистого кровотока — «пылающая»
жечеза.
Рис. 411. Сонограмма щитовидной железы. Желе-
за увеличена, имеет неоднородную структуру —
диффузно-токсический зоб.
433
Рис. 413. Сцинтиграмма щитовидной желе-
зы. Жечеза увеличена, отмечается неодно-
родное накопление РФП — диффузно-токси-
ческий зоб.
Рис. 414. Рентгенограмма грудной клетки.
Расширение верхнего отдеча средостения
овачъной формы вправо (указано стречкой) —
«загрудинный зоб».
однородности структуры обеих долей. В неясных случаях выполняют пункцию узла,
а при непальпируемых узлах — тонкоигольную аспирационную биопсию.
Иногда щитовидная железа расположена за грудиной («загрудинный зоб»). На
рентгенограммах тень такого зоба вырисовывается в виде расширения верхней об-
ласти средостения (рис. 414), особенно наглядно на томограммах. Сцинтиграммы по-
зволяют отличить его от опухолевого образования в средостении.
Токсический узловой зоб. При узловых поражениях щитовидной железы ис-
следование целесообразно начинать с сонографии. Ультразвуковое сканирование по-
зволяет подтвердить наличие узлов в железе, установить их макроморфологическую
структуру, отличить от кист. Дальнейшим этапом разграничения узловых образова-
ний является сцинтиграфия. Большинство узловых образований, за исключением
токсической аденомы, дают на сцинтиграмме дефект накопления РФП — «холодный»
очаг (рис. 415). Субстратом же «горячего» очага обычно является токсическая адено-
Рис. 415. Сцинтиграмма щитовидной же-
лезы. «Холодный» узел в левой доле (указано
стрелкой)
Рис. 416. Сцинтиграмма щитовидной жечезы.
Очаг выраженной гиперфиксации РФП («горя-
чий» узеч) в левой доле.
434
ма — доброкачественное образование, при котором наблюдается клиническая карти-
на тиреотоксикоза (рис. 416).
Токсическая аденома щитовидной железы — очаговая гиперплазия ее ткани.
При сонографии аденому выявляют как одиночный четко контурированный узел с по-
ниженной эхогенностью, на сцинтиграммах она обусловливает «горячий» очаг, при
этом остальные отделы железы не накапливают РФП или его в них очень мало. Дока-
зательством наличия токсической аденомы служит тест стимуляции: после введения
тиреотропина на сцинтиграммах появляется изображение всех остальных отделов
щитовидной железы.
Нередко при токсической аденоме используют тест «подавления». Он позволяет
установить, зависит ли функция щитовидной железы и аденомы от концентрации цирку-
лирующего в крови гормона гипофиза — тиреотропина. С этой целью больному вводят
тиреоидный гормон — Т3 или Т4. Если функция железы и узлового образования в ней за-
висит от гипофиза, то на повторных сцинтиграммах отмечается значительное (до 50 %)
снижение накопления РФП. В то же время автономно функционирующие узлы, в том
числе токсическая аденома, не реагируют на введение тиреоидных гормонов.
Доброкачественные узловые образования. В щитовидной железе выявляют
доброкачественные образования различной природы: кисты, аденомы, узлы при не-
которых формах коллоидного зоба, участки ограниченного тиреоидита, рубцовые
поля. Все они на сцинтиграммах обусловливают участок, в котором РФП не накапли-
вается или накапливается очень слабо, т. е. «холодный» узел. На основании результа-
тов радионуклидного исследования установить его происхождение трудно, а иногда
невозможно. В этом случае в диагностике помогают клинические данные, результаты
сонографии и биопсии.
По характеру структуры выделяют солидные, кистозные и смешанные доброка-
чественные образования. Солидный узел состоит из плотной ткани, кистозный пред-
ставляет собой полость с жидким содержимым, а смешанный включает как плотную
ткань, так и кисты.
Сонограммы позволяют сразу выявить все кистозные образования. Солидный
узел на сонограмме выглядит как эхонегативное образование с четкими контура-
ми (рис. 417). При допплеровском картировании определяют характер кровотока
в узле (рис. 418). Киста имеет вид округлого или овального образования с ров-
ными контурами и характеризуется однородной эхонегативностью (рис. 419).
Фолликулярная аденома выглядит как образование правильной округлой формы
пониженной эхогенности с некоторой неоднородностью структуры. Очертания
аденомы обычно ровные. Более плотные участки в ней определяют по повышен-
ной эхогенности; в таких случаях вокруг может быть виден ободок пониженной
эхогенности, обусловленный периузловым отеком ткани щитовидной железы.
«Холодный» очаг при ограниченном тиреоидите обусловливает участок низкой
эхогенности с нечеткими контурами и мелкими дополнительными структурами
внутри. Эластосонография позволяет более точно определить структуру новооб-
разования, уточнить его размеры и взаимоотношения с окружающими органами.
Злокачественные объемные образования. Раковый узел в щитовидной железе,
как правило, одиночный. При величине менее 10 мм он, как правило, не прощупы-
вается и не проявляется клиническими симптомами. На сцинтиграммах он обычно
вырисовывается как «холодный» очаг. Интерпретация его ультразвуковой картины
непроста, так как она варьирует в зависимости от структуры опухоли. Чаще всего на
сонограммах виден узел низкой эхоплотности с четкими, но неровными контурами.
Однако встречаются опухоли с повышенной эхогенностью. Изображение узла неодно-
родное: на его фоне выделяются участки различной эхогенности. Вокруг опухоли нет
435
Рис. 418. Допплерограмма щитовидной железы
того же больного. Визуализируется кровоток
в области солидного узла.
Рис. 417. Сонограмма щитовидной железы. Солид-
ный узеч.
Метками обозначены размеры узла.
Рис. 419. Сонограмма щитовидной железы (трех-
мерное изображение). Киста в железе (указано
стрелкой)
эхонегативного ободка. Допплерогра-
фические методики позволяют выяв-
лять слабоваскуляризованные участки
в узловых образованиях, которые мо-
гут быть мишенью для пункционной
биопсии. Компьютерная и магнитно-
резонансная томография играют важ-
ную роль в диагностике метастазов
рака в шейных и медиастинальных
лимфатических узлах, изучении со-
стояния стенок трахеи при давлении
на нее опухоли или прорастании в нее,
оценке взаимоотношений щитовидной
железы с гортанью, глоткой, пищево-
дом, крупными сосудами.
Гипотиреоз. Различают четыре
формы гипотиреоза: первичный, вто-
ричный, третичный, йоддефицитный.
При первичном гипотиреозе нарушено гормонообразование в самой щитовидной же-
лезе. При вторичном гипотиреозе снижена тиреотропная функция гипофиза. Третич-
ный гипотиреоз вызван угнетением деятельности гипоталамуса. Йоддефицитный ги-
потиреоз развивается при недостаточном содержании йода в пище и воде.
В дифференциальной диагностике первичных и вторичных гипотиреозов ре-
шающей является проба с тиреолиберином. При ее проведении дважды определяют
уровень тиреотропина в крови — до и через 30 мин после быстрого введения тире-
олиберина. В случае нормального функционирования гипофиза концентрация тире-
отропина под влиянием тиреолиберина возрастает на 15—20 мЕд/л, при первичном
гипотиреозе — более чем на 25 мЕд/л. При вторичном гипотиреозе стимуляция тирео-
либерином не вызывает ответной реакции гипофиза, т. е. концентрация тиреотропина
во время данной пробы не изменяется. При третичном гипотиреозе, связанном с по-
ражением гипоталамуса, резервные возможности гипофиза существенно не наруша-
ются, поэтому при проведении пробы с тиреолиберином наблюдают нормальную или
слегка повышенную реакцию, так же, как в норме.
436
9.4. Паращитовидные железы
Паращитовидные железы контролируют весь обмен кальция в организме. Ги-
перфункция одной или обеих желез обусловливает развитие первичного гиперпа-
ратиреоидизма. Для определения уровня паратгормона в крови используют радио-
иммунный метод. Это очень чувствительная реакция, которая дает возможность
констатировать гиперпаратиреоидизм до появления изменений в костях, обнаружи-
ваемых на рентгенограммах. Примерно в 80 % случаев гиперпаратиреоидизм связан
с развитием одиночной аденомы паращитовидной железы. Вторичный гиперпара-
тиреоидизм обычно объясняется гиперплазией обеих желез при хронических забо-
леваниях почек.
Основная задача специалиста в области лучевой диагностики заключается в об-
наружении аденомы паращитовидной железы. Это можно осуществить с помо-
щью сонографии, компьютерной или магнитно-резонансной томографии и сцин-
тиграфии.
На сонограммах типичная аденома хорошо очерчена и дает изображение пони-
женной эхогенности. Ее определяют между заднелатеральным краем щитовидной
железы и общей сонной артерией. Размеры аденомы обычно до 1,5 см. Для радио-
нуклидного обнаружения аденомы необходимо ввести два РФП: 20,Т1-хлорид и 99тТс-
пертехнетат. Сцинтиграфическое изображение с пертехнетатом «вычитают» из изо-
бражения, полученного на серии сцинтиграмм с таллием.
Повышенная функция паращитовидных желез приводит к нарушению мине-
рального обмена, в первую очередь кальциевого. У больного развивается гипер-
паратиреоидная остеодистрофия (болезнь Реклингхаузена). Она имеет яркую
рентгенологическую картину. На обычных рентгенограммах определяется си-
стемный остеопороз. К нему постепенно присоединяются расслоение и истонче-
ние кортикального слоя костей. Возможно появление одиночных и множествен-
ных кист в разных отделах скелета. Нередко на снимках удается различить тени
камней в почках.
9.5. Надпочечники
Надпочечники расположены в забрюшинном пространстве над верхними полюса-
ми почек на уровне ТЬХ1—ThXII. Длина надпочечника у взрослого человека 30—70 мм,
ширина 20—35 мм, толщина 3—8 мм. Лучевые методы оказывают существенную по-
мощь клиницисту в распознавании поражений надпочечников. Однако на обзорных
рентгенограммах эти железы не видны. Только в тех случаях, когда болезнь Аддисо-
на связана с туберкулезным поражением надпочечников, в них иногда заметны мел-
кие отложения извести.
На компьютерных томограммах надпочечник можно обнаружить как обра-
зование, находящееся над верхним полюсом почки и несколько кпереди от него.
Нормальная железа обусловливает небольшое образование овальной или треу-
гольной формы с прямыми или выпуклыми контурами. Опухоль вызывает его уве-
личение и деформацию. Компьютерные томограммы позволяют выявить опухоли
диаметром 0,5—1 см.
При травмах надпочечников на компьютерных томограммах можно обнаружить
гематому, увеличение надпочечника, волокнистую структуру окружающего жира, за-
брюшинное кровотечение, а иногда и поражение ножек диафрагмы.
Нарушение функции надпочечников проявляется различными клиническими
синдромами (синдром Иценко—Кушинга, синдром Конна — первичный альдостеро-
437
Рис. 420. КТ брюшной полости (аксиальная проек-
ция). Опухоль левого надпочечника (указано стрел-
кой) — феохромоцитома.
Рис. 421. КТ брюшной полости с контрастным
усилением (аксиальная проекция). Опухоль правого
надпочечника с выраженной бугристой структурой
(указано стрелкой) — рак.
низм, симптоматическая гипертензия на почве развития феохромоцитомы) и характе-
ризуется специфическими лабораторными данными. Органической основой синдрома
Иценко—Кушинга чаще всего бывает двусторонняя гиперплазия коры надпочечников
(преимущественно вследствие возникновения аденомы гипофиза), а синдрома Кон-
на — гиперплазия или опухоль (обычно доброкачественная аденома надпочечника).
Соответственно разрабатывают тактику лучевого исследования, в которой основное
место занимает компьютерная томография.
Из изложенного ясно, что при синдроме Иценко—Кушинга исследование нуж-
но дополнить рентгенографией, магнитно-резонасной или компьютерной томогра-
фией области турецкого седла в поисках аденомы гипофиза. Кроме того, при этом
синдроме выполняют рентгенографию скелета. В молодом возрасте отмечается
замедление роста костей. Вследствие нарушения минерального обмена возникает
системный остеопороз. Нередки переломы ребер и тел позвонков, а также асепти-
ческие некрозы костей.
С помощью томографии выявляют гиперплазию надпочечника при гормонально-
неактивных опухолях (например, при аденоме, миелолипоме, аденокарциноме) и до-
брокачественных образованиях (киста, фиброма). При феохромоцитоме на компью-
терный томограммах определяют округлое образование, занимающее весь надпоп-
чечник или его часть (рис. 420).
При раке надпочечника и метастазах рака в надпочечнике отмечают неравномер-
ное увеличение размеров надпоченика (рис. 421). Печальное первенство здесь при-
надлежит раку молочной железы и легких, что надо учитывать при клинико-лучевом
обследовании больных.
Список литературы
Методы визуализации околощитовидных желез и паратиреоидная хирургия / А. П. Калинин,
А. В. Павлов, Ю. К. Александров и др.; под ред. А. П Калинина. — М.: Видар-М, 2010. — 311 с.
Петх’нина Н. А. Болезни щитовидной железы: Руководство / Н. А. Петунина, Л. В. Трухина. —
М.: ГЭОТАР-Медиа, 2011. — 213 с.
438
10. МОЛОЧНАЯ ЖЕЛЕЗА.
РЕПРОДУКТИВНАЯ СИСТЕМА ЖЕНЩИНЫ
10.1. Молочная железа
Заболевания молочной железы развиваются весьма часто. Достаточно отметить,
что рак этого органа — наиболее часто выявляемая у женщин злокачественная опу-
холь. Диагностика основывается на результатах клинического осмотра и специаль-
ных исследований, которые имеют решающее значение для выявления заболевания
на ранних стадиях рзвития. Лучевая диагностика в последние годы заняла почетное
место в этом комплексе.
10.1.1. Лучевые методы исследования. Молочная железа в норме
Основными методами лучевого исследования молочных желез являются рент-
генологический, ультразвуковой и магнитно-резонансный. В качестве основного
способа рентгенологической визуализации применяют бесконтрастную рентге-
нографию (маммография), предпочтительно цифровую, реже с использовани-
ем искусственного контрастирования протоков молочных желез (дуктография)
и кистозных полостей (кистография). Сонографическую визуализацию осущест-
вляют в В-режиме, нередко в сочетании с цветным допплеровским картирова-
нием. Магнитно-резонансную томографию выполняют в стандартных режимах
Т1- и Т2-взвешенных изображений с добавлением различных схем импульсных
последовательностей радиочастотных сигналов и способов обработки получае-
мых данных. При всех лучевых исследованиях широко используют встроенные
компьютерные алгоритмы создания медицинских изображений in line и их пост-
процессорную обработку на рабочих станциях.
Рентгенографию молочных желез
(маммография) производят на специ-
альных аппаратах — маммографах
(рис. 422), оснащенных рентгеновски-
ми трубками с анодом из молибдена
и выходным окном из бериллия. Анод-
ное напряжение на трубке низкое, по-
рядка 20—35 кВ, т. е. в несколько раз
ниже, чем в обычных рентгеновских
аппаратах. Все это обеспечивает по-
лучение мягкого однородного пучка
рентгеновского излучения, который
обеспечивает дифференцированное
изображение тканей молочной желе-
зы. Существует два вида маммогра-
фии — пленочная и цифровая. По-
следняя предпочтительнее, так как
характеризуется более высоким ка-
чеством, низкой лучевой нагрузкой
и низкой себестоимостью. Кроме того,
цифровое изображение позволяет под-
Рис. 422. Маммографический рентгеновский аппарат
«Senographe 2000» (фирма «Siemens»).
439
ключать к его анализу систему компьютерного распознавания образов (CAD) и встра-
ивать его в систему PACS.
При выполнении пленочной маммографии используют особую мелкозернистую
рентгеновскую пленку и специально предназначенные для маммографии рентгенов-
ские кассеты, которые имеют окно для маркировки проекции съемки. Просматривать
маммограммы нужно на специальных негатоскопах, экран которых обладает повышен-
ной светимостью — не менее 7000 кд/м2. Это объясняется тем, что рентгеновское изо-
бражение молочной железы имеет высокую плотность почернения — выше 2,5 D, тогда
как плотность изображения на обычных рентгенограммах составляет 1,5—2,0 D.
Маммографию производят при компрессии тканей молочной железы. Снимки
обычно выполняют в двух проекциях — прямой и косой или прямой и боковой. До-
полнительно к обзорным маммограммам в некоторых случаях необходимы прицель-
ные снимки отдельных участков железы. Некоторые маммографы снабжены стерео-
таксическим устройством, с помощью которого выполняют пункцию железы и забор
материала для цитологического или гистологического исследования.
Различают два вида маммографии — диагностическую и проверочную (скрининг
на рак). Первую выполняют в специализированном маммологическом рентгеновском
кабинете. При этом, кроме маммографии, проводят сбор анамнеза и жалоб при пато-
логии молочных желез, их визуальное исследование, пальпацию молочных желез и ре-
гионарных зон оттока цереброспинальной жидкости. Наряду с исследованием обеих
молочных желез в стандартных проекциях проводят рентгенографию мягких тканей
подмышечных областей. При необходимости выполняют биопсию подозрительного
участка железы под контролем рентгеновского стереотаксиса. Полученный материал
отправляют в цитологическую и патоморфологическую лабораторию для верификации
диагноза, а в некоторых случаях — для определения рецепторов эстрогенов и прогесте-
рона и экспрессии HER$2/neu. При необходимости больных направляют на дополни-
тельное лучевое исследование - сонографию или магнитно-резонансную томографию.
Проверочная маммография (скрининг на рак) является важнейшим звеном орга-
низации здравоохранения во всех развитых странах мира. Образно говоря, это «мам-
Рис. 424. Маммограмма. Жировая
инволюция молочной жезезы.
Рис. 423. Маммограмма. Видна
структура молочной железы: ко-
жа, подкожный жир, железистая
Рис. 425. Маммограмма. Доба-
вочная долька жезезы (указано
стрелкой).
ткань.
440
мография здоровых женщин, которые хотят оставаться здоровыми». Рак молочной
железы — наиболее часто выявляемое у женщин онкологическое заболевание: его
диагностируют у 8—11 % женщин в возрасте от 13 до 90 лет. Одновременно это за-
болевание является вторым в структуре причин смерти от рака в популяции в целом,
т. е. с включением мужского населения. В Российской Федерации ежегодно регистри-
руют около 50 тыс. новых случаев развития рака молочной железы. Проведение про-
верочной маммографии регламентировано приказом Минздравсоцразития РФ № 154
от 15.03.2006 г. Согласно этому приказу, маммографию необходимо выполнять всем
женщинам старше 40 лет с периодичностью не реже одного раза в 2 года. Массовые
проверочные обследования женского населения с применением маммографии (мам-
мографический скрининг) обеспечивают снижение смертности больных раком молоч-
ной железы на 30—50 % и значительное снижение частоты выполнения мастэктомий.
Маммографию производят в первую фазу менструального цикла (с 5-го по 12-й
день, считая с 1-го дня менструации). Женщинам, находящимся в периоде менопау-
зы, снимки можно делать в любое время. Лучевая нагрузка при маммографии доста-
точно велика — порядка 0,15—0,20 мЗв при выполнении одного снимка. Опасность
развития рака железы, индуцированного облучением (радиогенный рак), ничтожна.
Априори ее определяют как 5—6 случаев на 1 млн обследованных, к тому же с ла-
тентным периодом 10—20 лет, а ведь спонтанный рак молочной железы возникает у
90—100 тыс. женщин, и только благодаря периодически проводимой маммографии
удается предотвратить смерть около половины из них.
На маммограммах четко дифференцируются все структуры молочной железы
(рис. 423). Кожа выделяется в виде однородной темной полоски шириной 0,5—2,0 мм.
Под ней расположена жировая клетчатка, слой которой постепенно расширяется от
ареолы к основанию железы. На фоне клетчатки вырисовываются тени кровеносных
сосудов и верхней лобковой связки (связка Купера). Основную часть снимка зани-
Рис. 426. Маммограмма.
CAD-система определяет
«проблемный» участок изо-
бражения (обозначен круж-
ком и стрезкой).
Рис. 427. Маммограмма, пред-
ставленная на рис. 426, после
обработки CAD-системой. От-
четливо опредезяется узез (ука-
зано стрезкой) — рак.
Рис. 428. Дуктограмма молочной же-
лезы.
441
мает изображение соединительной ткани и находящихся в ней железистых элемен-
тов. У молодых женщин железисто-соединительно-тканный комплекс дает тень в
виде треугольника, вершиной обращенного к соску и имеющего выпуклые контуры.
С возрастом почти однородная и интенсивная тень «железистого треугольника» ста-
новится негомогенной из-за светлых прослоек жировой ткани. Климактерический и
постклимактерический периоды характеризуются постепенной атрофией железистой
ткани и замещением ее жировой (рис. 424). Дольше всего остатки железистой и со-
единительной ткани сохраняются в верхненаружном квадранте железы. Иногда на
маммограммах выявляют добавочные дольки молочной железы (mammae aberratae),
которые располагаются большей частью по наружному краю большой грудной мыш-
цы и в подмышечной впадине (рис. 425).
Современные рентгеновские аппараты, предназначенные для выполнения мам-
мографии, имеют специализированную встроенную систему постпроцессорной ком-
пьютерной обработки маммограмм CAD (Computer Assisted Detection). Компьютер
автоматически определяет проблемную зону на маммограмме (рис. 426), а затем про-
изводит обработку изображения до такого уровня четкости, когда становятся видимы-
ми подозрительные структуры (рис. 427).
Кроме маммографии, широкое распространение получили две методики искус-
ственного рентгеновского контрастирования: дуктография и пневмокистография.
Дуктографию производят при наличии выделений из соска. Через иглу в сецерни-
рующий молочный проток под небольшим давлением вводят раствор рентгенокон-
трастного вещества и выполняют рентгенографию. На снимках отображается система
долевого молочного протока с его разветвлениями (рис. 428). По ним судят о топогра-
фии протока, типе его ветвления, проходимости протоков, их деформации, смещении,
наличии кистозных полостей по их ходу и, главное, о наличии в них опухолевых раз-
растаний — папиллом или внутрипротокового рака.
При пневмокистографии пунктируют кисту молочной железы, отсасывают ее со-
держимое (направляют на биохимическое и цитологическое исследование) и взамен
вводят воздух. На рентгенограммах отображается внутренняя поверхность кисты, что
позволяет обнаружить внутрикистозные опухолевые образования. Кроме того, введе-
ние воздуха при условии полного удаления жидкости из кисты является эффективной
лечебной процедурой.
Рис. 429. Выполнение сонографии .молочной железы.
Рис. 430. Сонограмма молочной железы.
Видна структура нормальной молочной же-
лезы.
442
Рис. 431. Дуплексное ультразвуковое исследование молочной же-
лезы (В-режим + допплерография). Раковый узел, оттесняющий
сосуд.
Рис. 432. Дуктограмма молочной
железы. Внутрипротоковый рак
(указано стрелкой).
Комплекс рентгенологических исследований включает также рентгенографию
препарата, полученного при стереотаксической биопсии или открытой хирургической
биопсии молочной железы.
Прекрасным союзником маммографии стал ультразвуковой метод — сонография.
Ее простота, безвредность, возможность многократного повторения общеизвест-
ны (рис. 429). По эффективности сонография превосходит маммографию при
исследовании плотных молочных желез у молодых женщин и выявлении кист,
а также при исследовании регионарных лимфатических узлов (подмышечных,
над- и подключичных, парастернальных). Сонограммы можно производить бере-
менным и женщинам в период лактации. Для сонографии используют трансдью-
серы с различной частотой сигнала — от 7,5 МГц (для глубокорасположенных
тканей) до 10—15 МГц (для поверхностной биолокации).
Основным способом сонографии молочной железы является В-режим. Для диф-
ференциальной диагностики патологических изменений применяют цветовое
допплеровское картирование. На сонограммах достигается четкое изображение
структуры молочной железы (рис. 430). Если же выполнить допплерографию
с цветовым картированием, то можно получить представление о состоянии кро-
веносных сосудов в области патологических образований (рис. 431). Пункцию
молочной железы нередко производят под ультразвуковым наведением. При раке,
развивающемся в протоках, методом выбора является дуктография (рис. 432).
Технический прогресс в ультразвуковой биолокации привел к появлению двух
новых методов сонографии — эластографии и автоматического объемного скани-
рования (ABVS — Automated Breast Volume Scanning). Сущностью эластографии
является определение и регистрация сдвига модуля упругости ткани. Этот сдвиг
вызывается дозированной компрессией датчиком области ультразвукового исследо-
вания, которую осуществляют либо ручным, либо автоматическим способом с по-
443
Рис. 433. Результаты исследования молочной жечезы. Фиброаденома.
а — сонограмма (В-режим): негомогенное образование; б — эластограмма: видна зона повышенной упругости
железы, соответствующая фиброзной ткани.
мощью специального трансдьюсера. При изменении упругости ткани пораженного
органа, вызванном опухолью, воспалением, отеком или склерозом, возникает сме-
щение изображения. На рис. 433 показаны две сонограммы. На сонограмме, вы-
полненной в стандартном В-режиме (слева), определяется раковый узел размером
1,5 см. На эластограмме (справа) размеры опухоли увеличились до 2,5 см за счет
перифокальной зоны инвазии опухоли. Цветовое кодирование соноэластограммы
позволяет установить зоны повышенной упругости железистой ткани, которые
обычно соответствуют фиброзу или опухоли.
Автоматическое объемное сканирование проводят с помощью специального уль-
тразвукового аппарата (рис. 434). Датчик аппарата перемещают над поверхностью
прижатой молочной железы в специальной раме. Ультразвуковые сигналы собира-
ются компьютером послойно через каждые 0,5 мм органа, при этом регистрируют
всего 320 слоев. Затем реконструкцию изображения производят на рабочей станции
аппарата (рис. 435). В итоге реконструируют два изображения — псевдообъемное
и в виде отдельных достаточно толстых зон (рис. 436). Это позволяет выявить мелкие
объемные процессы.
Рис. 435. Рабочая станция для получения изо-
бражений в режиме автоматического объ-
емного сканирования.
Рис. 434. Автоматическое объемное сканирование на уль-
тразвуковом аппарате фирмы «Siemens».
444
Рис. 436. Сонограммы, выполненные в режиме автоматиче-
ского объемного сканирования.
В левой части рисунка реконструированное псевдообъемное жементе магнитно-резонансного томо-
изображение железы, в правой — послойная визуализация желе- графа.
зы: видны два опухолевых узла (указано стрелками).
Рис. 437. Радиочастотная катушка для
МР-маммографии, установленная на ло-
В соответствии с рекомендациями Международной школы ультразвуковых иссле-
дований молочных желез (IBUS) под контролем ультразвукового исследования
могут быть выполнены следующие инвазивные процедуры: биопсия с цитоло-
гическим исследованием; дренирование абсцесса; дооперационная локализация:
расположение иглы, маркировка радионуклидами; интраоперационная локали-
зация; введение радионуклидов для определения «сторожевых» узлов; визуали-
зация макропрепарата (после оперативного вмешательства) для подтверждения
удаления пораженного участка. При наличии хирургической реанимационной
помощи допускается удаление доброкачественных непальпируемых образований
(диаметром до 1,5—2 см).
Компьютерную томографию молочной железы выполняют редко, главным об-
разом при исследовании ретромаммарных тканей. Большой вклад в комплексную диа-
гностику заболеваний молочной железы внесла магнитно-резонансная томография.
Для выполнения томограмм молочных желез созданы специальные радиочастотные
катушки (рис. 437). Современные магнитно-резонансные томографы позволяют полу-
чить качественное изображение молочных желез в формате 3D, а при выполнении ал-
горитма субтракции с контрастным усилением — детально изучить их архитектонику
(рис. 438). Параллельно с визуализацией железы для более уверенного распознавания
злокачественных поражений осуществляют MP-спектрографию. Магнитно-резонанс-
ный метод помогает в выявлении небольших патологических образований, позволяет
оценить их кровоснабжение, незаменим в оценке состояния имплантата после про-
тезирования молочной железы (рис. 439).
Исходное контрастирование при магнитно-резонансной томографии описыва-
ют как медленное, умеренное или быстрое. При стабильной кривой интенсивность
сигнала достигает максимальных значений на 1—2-й минуте после введения кон-
трастного вещества и остается на достигнутом уровне. Это наблюдается как при
злокачественных, так и при доброкачественных образованиях. Возрастающая кри-
вая характерна для многих доброкачественных процессов, а кривая «вымывания»
(падающая) — для злокачественных. При необходимости выполнения магнитно-ре-
зонансной эластографии молочную железу помещают в специальную поверхност-
ную катушку, где ткань железы подвергают дозированной компрессии. Активность
биологических процессов и динамика болезни лучше всего определяются при ком-
бинации ПЭТ/МРТ.
445
Рис. 438. Результаты исследования молочных желез.
а — MP-маммограмма (режим Т2 с усилением, формат 3D): видны раковый узел (указано короткой стрелкой)
в правой молочной железе и область склерозирования (указано длинной стрелкой) в левой; б — спектрограмма.
Рис. 439. MP-маммограмма Видны трансплантаты.
Сцинтиграфия обеспечи-
вает получение определенных
данных при необходимости
дифференцировать доброкаче-
ственные и злокачественные
образования, поскольку та-
кие РФП, как 99тТс-технетрил
и 99тТс-сестамиби, накаплива-
ются преимущественно в зло-
качественных опухолях. При
этом предпочтение отдают ги-
бридным технологиям ОФЭКТ/
МРТ, реже используют ПЭТ/
МРТ
10.1.2. Заболевания молочных желез
Рак молочной железы — хроническое и медленно развивающееся заболевание.
Опухоль исходит из эпителия молочных протоков или железистых долек. Соответ-
ственно различают два основных типа рака: протоковый и дольковый. Трансформа-
ция эпителия стереотипна: норма — гиперплазия — атипия — рак. До формирования
опухоли диаметром 1 мм проходит в среднем 6 лет, а 1 см — еще 6—10 лет.
В зависимости от стадии морфогенеза опухоли выделяют неинвазивный (неин-
фильтрирующий) протоковый рак (его часто обозначают термином «интрадукталь-
ный рак in situ», или DCIS) и инвазивный (инфильтрирующий). Дольковый рак также
делят на неинвазивный (неинфильтрирующий рак in situ, или LCIS) и инвазивный
(инфильтрирующий).
Основным признаком опухоли на маммограммах и томограммах является изо-
бражение опухолевого узла (рис. 440; 441). От окружающих тканей опухоль от-
личается повышенной плотностью. Форма узла различна: иногда это круг или
овал, причем с какой-то стороны от него отходит дополнительный выступ в виде
протуберанца. Еще характернее звездчатая фигура, образованная плотным цен-
тральным ядром неправильной конфигурации, от которого в окружающую ткань
тянутся постепенно суживающиеся тяжи.
446
Второй по значению признак рака — микрокальцинация. Этим термином обо-
значают мельчайшие скопления известковых солей в зоне новообразования. Они
напоминают песчинки, рассеянные на ограниченном участке или образующие
скопления. Форма микрокальцинатов при раке многообразна в отличие от более
правильной формы обызвествленных кист или отложений извести в дисгормо-
нальных пролифератах или стенках артерий. Для ракового узла характерны за-
зубренные или мелковолнистые очертания, изменения структуры окружающей
ткани. К более поздним симптомам относят втянутость и утолщение кожи, де-
формацию соска (рис. 442).
Помимо рака, кальцинаты являются частым рентгенологическим симптомом дру-
гих заболеваний молочной железы. По локализации в ткани молочной железы
следует различать:
• дольковые кальцинаты, которые характерны для доброкачественных процес-
сов, гиперпластических и пролиферативных изменений;
• протоковые калъцинатъг. очень плотные кальцинаты характерны для плазмо-
цитарного мастита и эктазии протоков, а неоднородные и мелкие кальцинаты,
по типу змеиной кожи, чаще встречаются при внутрипротоковом неинвазивном
раке (DCIS);
• стромальные кальцинаты возникают в стенках сосудов, фиброаденомах, жи-
ровых кистах и коже.
Рис. 441. Маммограмма. Секретор-
ные кальцинаты по типу прута —
раковая опухоль с лучистыми конту-
рами.
Рис. 440. Патологические изменения в молочной железе на
маммограмме (схема).
I — большой дольковый рак (мозговидная форма); 2 — малый вну-
трипротоковый рак с инфильтрацией кожи; 3 — малый рак с микро-
кальцинатами; 4 — рак с «дорожкой» к ареоле; 5 — фиброаденома;
6 — участок фиброзно-кистозной мастопатии; 7 — большая про-
стая киста; 8 — фиброаденома с обызвествлениями.
447
Рис. 442. Маммограмма. Опу-
холевый узеч и втяжение соска
(указано стрелкой).
Рентгенологи дали меткие наименования различ-
ным типам кальцинатов в молочной железе: в виде
точек, чашечек, комочков ваты, битого камня, оправы
линзы, по типу прута, змеиной кожи, пунктира, поп-
корна. Характер этих кальцинатов имеет определенное
значение в дифференциальной диагностике, поэтому
их всегда тщательно анализируют при описании мам-
мограмм (на специальном негатоскопе и под лупой!).
Установлена важная диагностическая закономерность:
чем больше кальцинатов и чем они мельче, тем более
вероятен диагноз рака молочной железы.
На сонограммах опухоль определяется как очаговое
образование с неровными очертаниями и неоднородной
структурой (рис. 443). Если преобладают железистые
элементы, то эхогенность опухоли невысокая, и наобо-
рот, при преобладании стромы она повышена. Иногда
гипоэхогенная зона резко деформирована, имеет «рва-
ную» форму (рис. 444), которая отражает инвазивный
характер роста опухоли. Особую рентгенологическую
картину имеет инфильтративно-отечная форма рака: от-
мечается уплотнение структурных элементов железы,
определяются грубо утолщенные куперовы связки, ко-
жа утолщена, ее внутренний контур нечеткий, фестон-
чатый (рис. 445).
Весьма показательна картина опухоли на магнит-
но-резонансных томограммах молочной железы (рис. 446). Кроме опухоли, на ней
получает отображение сосудистая система железы, в частности картина ангиогенеза
опухоли. Важным достоинством этого исследования является возможность доста-
точно четко визуализировать группу подмышечных лимфатических узлов, в кото-
рых могут быть обнаружены регионарные метастазы, что определяет тактику по-
следующего лечения.
Рис. 443. Сонограмма молочной жечезы. Рако-
вая опухоль (обозначено метками).
Рис. 444. Сонограмма молочной жечезы. Опухолевый
узел с нечеткими неровными («рваными») контурами
(обозначено метками).
448
Рис. 445. Маммограмма. Рак молочной
железы, инфильтративно-отечная
форма. Объяснение в тексте
Рис. 446. МРТ молочных желез (режим Т2 с усилением, фор-
мат 3D, субтракция). Раковая опухоль в левой молочной желе-
зе и картина ее кровоснабжения.
Одним из наиболее часто наблюдаемых заболеваний молочных желез (диагно-
стируют более чем у 50 % женщин детородного возраста), при которых требуется
лучевое исследование, является мастопатия (фиброзно-кистозная болезнь) —
доброкачественное заболевание, обусловленное гормональным дисбалансом
и проявляющееся патологическим разрастанием тканей молочной железы. Вы-
деляют две формы фиброзно-кистозной болезни: узловую и диффузную. При
диффузной форме может преобладать кистозный, фиброзный или железистый
компонент. Возможны смешанные формы.
Маммограммы позволяют уточнить форму поражения, распространенность и вы-
раженность процесса, наличие злокачественного перерождения. Повторные снимки
отражают динамику болезни, обусловленную циклическими изменениями в организ-
ме женщины и лечебными мероприятиями.
При аденозе, одной из часто наблюдаемых разновидностей мастопатии, на мам-
мограммах определяют множественные округлые, с нечеткими контурами очаги
уплотнения, соответствующие гиперплазии железистой ткани. На фоне уплотненной
железистой ткани часто видны множественные кальцинаты (рис. 447). Фиброзная
форма мастопатии выражается в том, что тень железистой части становится интен-
сивной и почти однородной. На этом фоне могут выделяться отдельные более грубые
тяжи, иногда видны отложения извести по ходу молочных протоков. Если пораже-
ны преимущественно протоки, то при дуктографии могут определяться деформации
и расширения мелких протоков, кистевидные полости по их ходу или кистозные рас-
ширения концевых отделов этих протоков (рис. 448). На сонограммах мастопатия
проявляется дезинтеграцией стромального рисунка железы и наличием множествен-
ных псевдокист (рис. 449).
Мелкокистозная перестройка, как правило, происходит в обеих молочных желе-
зах. Более крупные кисты дают округлые и овальные тени разной величины (0,5—
4 см) с четкими ровными дугообразными контурами. Многокамерная киста имеет
полициклические очертания (рис. 450). Тень кисты всегда однородная, отложений из-
вести в ней нет. Наиболее демонстративна киста на сонограммах.
449
Рис. 447. Маммограмма. Зона уплот-
нения ткани молочной жечезы непра-
вильной формы без видимых контуров,
множественные качьцинаты — аденоз
Рис. 449. Сонограмма молочной жечезы. Фиброзно-кистоз-
ная мастопатия. Псевдокиста (обозначено метками) на
фоне деформированного стромачъного рисунка молочной
жечезы.
Рис. 450. Маммограмма. Многокамерная киста.
Рис. 448. Дукпюграмма молочной же-
лезы. Фиброзно-кистозная мастопа-
тия Деформация молочных протоков
и образование псевдокист (указано
стрелками).
Рентгенолог производит пункцию кисты, аспирацию ее содержимого и вводит в нее
воздух или склерозирующий препарат. Очень важно проследить за полным опорожне-
нием кисты при пункции и установить отсутствие в ней внутрикистозных разрастаний
(папилломы или рака; рис. 451). При давлении датчиком на кисту ее форма изменяется.
450
Рис. 451. Маммограмма Рак в ки-
сте. Нечеткость контуров кисты.
Рис. 452. Маммограмма. Мно-
жественные фиброаденомы
(указано стрелками).
Рис. 453. Дукпюграмма молочной
жечезы. Внутрипротоковая па-
пиллома (указано стрелкой).
Смешанные формы мастопатии обусловливают пеструю рентгенологическую
картину: вместо четко обозначенной тени железистого треугольника с трабекулами,
радиально расходящимися от основания железы к ареоле, выявляют перестройку
структуры железы с множественными участками затемнения и просветления разной
формы и величины. Эту картину образно именуют «лунным рельефом».
Из доброкачественных образований молочной железы наиболее часто наблюда-
ется фиброаденома. На маммограммах она дает округлую, овальную или, реже, доль-
чатую тень с ровными, иногда слегка фестончатыми контурами. Тень фиброаденомы
интенсивная и однородная, если в ней нет отложений извести. Обызвествления могут
располагаться как в центре, так и по периферии узла и имеют вид крупных глыбок.
Нередко фиброаденомы бывают множественными (рис. 452). На сонограммах выяв-
ляют неоднородность структуры фиброаденомы на фоне ее общей пониженной эхо-
генности. Сонограммы позволяют сразу отличить фиброаденому от кисты, что не так
просто сделать по маммограммам. Внутрипротоковую папиллому обычно диагности-
руют на основании клинических данных и результатов дуктографии (рис. 453).
Диагностика мастита базируется на клинических данных, но сонография и мам-
мография оказываются ценными вспомогательными методами. В начальной стадии
мастита на сонограммах определяют затушеванность обычного рисунка железы.
В железистой части появляются эхонегативные включения размером 0,3—0,5 см, ча-
сто располагающиеся группами. Если на таком фоне возникает участок разрежения,
то это свидетельствует о деструкции и развитии гнойного мастита. На маммограммах
хронический мастит характеризуется нарушением нормального стромального рисун-
ка молочной железы, появлением фиброзной тяжистости и фокусов затемнения, кото-
рые обусловлены псевдокистозными образованиями (рис. 454). Нередко на этом фоне
выявляют множественные точечные кальцификаты. Сформированный абсцесс дает
картину неоформленного эхонегативного образования (рис. 455).
Современная диагностика заболеваний молочных желез основана на использова-
нии продуманной тактики оценки их изображений на маммограммах. В настоящее вре-
мя принята Международная классификация BI-RADS (Breast Imaging Reporting and Da-
tabase System — Описание изображения молочной железы и система протоколирования
451
данных), которая разработана Американской ассоциацией радиологов. Она позволяет
в зависимости от полученных данных оценить вероятность выявления рака молочной
железы и на основании этого рекомендовать тактику последующего ведения пациентки.
Классификацию используют также при описании результатов ультразвукового иссле-
дования и магнитно-резонансной томографии молочных желез. В соответствии с этой
классификацией результаты лучевого исследования маркируют следующим образом.
Категории
по B1-RADS
Оценка и рекомендации
О Данные неинформативны', необходимо выполнить дополнительные лучевые ис-
следования (специальные виды маммографии, сонография, магнитно-резонансная
томография)
1 Результаты отрицательные', рекомендуется плановая скрининговая маммография
2 Доброкачественные изменения', рекомендуется плановая скрининговая маммография
3 Вероятны доброкачественные изменения', рекомендуется повторная маммогра-
фия через 6 мес
4 Подозрительные изменения*.
4А низкая степень
4В промежуточная степень
4С умеренная степень
Необходима биопсия
5 Высокая степень вероятности рака’, необходима биопсия
6 Рак подтвержден результатами биопсии', необходимо лечение
Принято считать, что при категории 3 по BI-RADS вероятность выявления со-
ставляет ~ 3 %, при категории 4-30 %, при категории 5 ~ 95 %.
Рис. 454. Маммограмма. Хрониче-
ский мастит.
Рис. 455. Маммограмма. Абсцесс молочной
железы.
452
Лучевые исследования нередко проводят женщинам в связи с возникновением
осложнений после оперативного вмешательства на молочной железе (особенно по-
сле пластических операций). При магнитно-резонансной томографии определяют три
варианта разрыва имплантата молочной железы: обнаружение силикона за предела-
ми соединительной капсулы; наличие силикона за пределами изгибов имплантата, но
внутри капсулы; полный разрыв и сжатие внешнего вместилища имплантата.
10.2 . Репродуктивная система женщин
В те годы, когда для исследования репродуктивных органов применяли только
рентгенологический метод, лучевая диагностика занимала скромное место в акушер-
стве и гинекологии. Ее развитие сдерживала опасность лучевого повреждения плода
или гонад. Однако, когда появились методы, не связанные с радиационным воздей-
ствием, особенно такие, как ультразвуковое исследование, компьютерная и магнитно-
резонансная томография, ситуация изменилась. Без лучевых исследований уже невоз-
можно представить себе современные акушерство и гинекологию.
10.2.1 . Лучевая анатомия матки и яичников
Изображение внутренних половых органов женщины может быть получено с по-
мощью разных лучевых методов. Основную роль среди них играет сонография. Она
не имеет противопоказаний и может быть произведена во все фазы менструального
цикла и в любой период беременности. Особенно ценно сочетание трансвагинальной
и трансабдоминальной сонографии.
Ультразвуковое исследование позволяет получить изображение матки и при-
датков, оценить их положение, форму и величину. Специальной подготовки к вы-
полнению сонографии не требуется. Рекомендуется утром до исследования выпить
2—3 стакана воды и задержать мочеиспускание. Наполненный мочевой пузырь обе-
спечивает лучшую визуализацию внутренних половых органов. Ультразвуковой дат-
чик перемещают в двух направлениях — продольном и поперечном, получая соответ-
ственно продольные и поперечные сонограммы.
На сонограммах малого таза здоровой женщины вырисовываются матка с придат-
ками, влагалище, мочевой пузырь, прямая кишка. Влагалище образует трубчатую
структуру в виде плотной эхогенной полосы. Шейка матки лежит по срединной
линии, а тело ее обычно немного отклонено вправо или влево. Контуры матки
ровные, стенки ее дают однородное изображение. У большинства обследуемых
различима полость матки. Эндометрий обусловливает тонкую эхогенную поло-
ску в ранней пролиферативной фазе, но к концу секреторной фазы утолщается
до 0,4—0,7 см.
После определения положения и формы матки устанавливают ее длину, а также
переднезадний и поперечный размеры. Длина тела матки — это расстояние между
внутренним зевом шейки и дном; у женщин репродуктивного возраста оно составляет
6—8 см. Переднезадний и поперечный размеры — расстояния между двумя наиболее
отдаленными точками на передней и задней поверхностях матки и между наиболее
отдаленными точками на боковых поверхностях. Эти размеры варьируют от 3,5 до
4,5 и от 4,5 до 6,5 см соответственно. У рожавших женщин размеры матки больше,
чем у нерожавших. В менопаузе они уменьшаются.
I Трубы и широкая маточная связка на сонограммах не видны, а яичники выглядят
как образования овальной или округлой формы, располагающиеся вблизи матки.
453
Их величина колеблется в значительных пределах. В каждом яичнике можно раз-
личить капсулу, кору и мозговой слой. Принято считать, что размер нормальных
яичников не превышает 50 % размера матки. В течение менструального цикла от-
мечается прогрессирующее увеличение одного из яичников в связи с формирова-
нием в нем фолликула — гипоэхогенного образования с тонкой стенкой. Его диа-
метр ежедневно увеличивается на 0,2—0,4 см, достигая непосредственно перед
овуляцией 2,5—3 см.
На обычных рентгенограммах матка и придатки не дают изображения. На них
можно видеть только контрацептив, введенный в полость матки, поскольку большин-
ство таких устройств делают из рентгеноконтрастных материалов. Иное дело компью-
терные или магнитно-резонансные томограммы (рис. 456; 457). На разных уровнях
сканирования последовательно вырисовываются дно, тело и шейка матки, влагалище,
мочевой пузырь и мочеточники, прямая кишка, жировая клетчатка и мышцы таза,
а также тазовые кости. Яичники не всегда различимы, так как их трудно дифференци-
ровать от наполненных содержимым петель кишечника.
Для исследования полости матки и маточных труб используют специальную
методику — метросалъпингографию. Ее выполняют следующим образом: по-
лость матки и труб заполняют контрастным веществом (урографин, омнипак,
ультравист) через канал шейки матки и спустя 4—5 мин проводят рентгеногра-
фию области таза. За это время контрастное вещество в норме должно поступить
в брюшную полость. Исследование относится к инвазивным процедурам, поэто-
му его необходимо выполнять в асептических условиях.
Исследование проводит врач-гинеколог. Основное назначение метросалъпинго-
графии — определение проходимости маточных (фаллопиевых) труб, что учи-
тывают в диагностике бесплодия.
На метросальпингограмме (рис. 458) тень полости матки имеет вид треугольника
со слегка вогнутыми сторонами. От проксимальных углов треугольника начинаются
узкие тени маточных труб. В начале каждой трубы имеется циркулярное сужение, за-
тем просвет трубы конически расширяется — это ее интерстициальная часть. Далее
следует прямая или слегка извилистая истмическая часть размером 0,5—1,0 мм. Без
резких границ она переходит в ампулярную часть, которая имеет наибольший диа-
метр на наружном конце, обращенном книзу. Если трубы проходимы, то контрастное
Рис. 456. МРТ области малого таза женщины
(режим Т1). Видны матка, мочевой пузырь и
прямая кишка.
Рис. 457. КТ области малого таза женщины. Видна
матка (указано стрелкой).
454
Рис. 458. Метросачьпингограмма.
Норма (http: //die. academic, ru/dic. nsf/
enc medicine/18560).
1 — полость матки; 2 — правая и левая
маточные трубы; 3 — скопление кон-
трастного вещества в брюшной полости.
вещество заполняет их на всем протяжении, а потом в виде отдельных скоплений его
обнаруживают в брюшной полости.
Магнитно-резонансная томография — основной и наиболее информативный
метод визуализации матки, яичников и маточных труб. На томограммах четко диф-
ференцируются матка и окружающие ее органы — мочевой пузырь и прямая киш-
ка. При использовании специальных алгоритмов можно визуализировать маточные
трубы и составить представление об их проходимости. Эти же органы малого таза
видны и на компьютерных томограммах, однако вследствие более низкой плотност-
ной разрешающей способности и использования при выполнении компьютерной
томографии ионизирующего излучения применение ее в акушерстве и гинекологии
ограничено.
10.2.2 . Беременность и ее нарушения
Значение лучевых методов в диагностике беременности и ее нарушений очень
велико. Основным методом исследования при беременности является сонография.
Перечислим основные задачи, решаемые с помощью данного метода.
Во-первых, подтверждение факта беременности, установление местоположе-
ния плода (в матке или брюшной полости), его возраста и пола, определение
числа плодов, распознавание аномалий развития плода и его гибели. Во-вторых,
оценка положения, величины и состояния плаценты и амниона. В-третьих, из-
мерение таза беременной и оценка состояния родовых путей, в частности ис-
ключение препятствий к родовому акту, например деформаций таза, кист яич-
ников и др.
С помощью лучевых методов удается определить малейшие морфологические
и функциональные изменения в организме женщины при беременности. В настоя-
щее время в большинстве лечебных учреждений осуществляют скрининг-программы
обследования всех беременных. На основании совокупности клинических данных,
результатов ультразвуковых и гормональных исследований делают заключение о ха-
рактере течения беременности и необходимости проведения каких-либо лечебно-про-
филактических мероприятий.
Сонография — один из наиболее точных методов установления факта беремен-
ности. Уже на 5—6-й неделе на сонограммах появляется изображение плодного
яйца. Оно расположено в матке асимметрично и имеет вид полости с эхонегатив-
ным центром и эхогенным ободком.
455
При нормальной беременности в отличие от эктопической контур плодного меш-
ка состоит как бы из двух вписанных друг в друга колец. На 6-й неделе плодное яй-
цо занимает 7, объема полости матки, на 8—9-й — почти половину ее. Появляется
неравномерность толщины ворсинчатой оболочки, обусловленная формированием
плаценты. Детали изображения лучше всего различаются при трансвагинальной со-
нографии. С 8—9-й недели начинает визуализироваться желточный мешок как сфе-
рическое образование диаметром 5—6 мм. Изображение эмбриона удается получить
на 7—8-й неделе, и это является признаком нормального течения беременности. Эм-
брион размером 9—10 мм располагается вблизи стенки амниона. В этот период уже
удается исследовать деятельность его сердца.
По мере дальнейшего развития эмбриона вырисовываются все его основные
структуры. На 9—10-й неделе начинают выявляться головка и тело, на 10—11-й —
конечности и пуповина. На 12-й неделе улавливается ультразвуковой сигнал от сре-
динных структур головного мозга (М-эхо). М-эхо служит ориентиром в диагностике
ряда патологических изменений головного мозга плода. Плацента достаточно четко
различима на 8—10-й неделе; на 12-й неделе она имеет вид однородной эхогенной
массы.
С помощью ультразвукового исследования в режиме энергетического допплера
деятельность сердца и желудка изучают с 10-й недели беременности. Примерно в это
же время регистрируют медленные шевеления плода. Позднее появляются быстрые
толчкообразные перемещения, которые сопровождаются движениями конечностей.
Попутно заметим, что на рентгенограммах части скелета плода видны не ранее 13—
14-й недели.
Срок беременности определяют путем ультразвукового измерения матки, плод-
ного яйца и эмбриона. Матка начинает увеличиваться на 7—10 мм в неделю с 7-й не-
дели беременности. Руководствуясь результатами ультразвуковой биометрии, по спе-
циальным таблицам можно установить срок беременности в I триместре с точностью
до 1 нед. Достоверные данные для этого могут быть получены при измерении плод-
ного яйца. Его еженедельное увеличение составляет 5—8 мм. Точность вычисления
срока беременности по размеру плодного яйца ±4—7 дней. Важным показателем яв-
ляются также результаты фетометрии — измерения плода, особенно в период между
10-й и 26-й неделями. Существуют таблицы с указанием параметров плода в разные
периоды беременности.
Согласно мировым стандартам, сонографию плода производят в строго опреде-
ленные сроки. Первое исследование выполняют на 12—13-й неделе с целью вы-
явления грубых пороков развития: отсутствие конечностей, головного мозга и пр.
Следующее ультразвуковое исследование проводят на 23—25-й неделе, в период,
когда лучше всего видно анатомическое строение органов плода. Наконец, по-
следнюю сонографию выполняют при доношенной беременности, т. е. при сроке
38 нед, определяя зрелость плаценты, количество околоплодных вод, массу пло-
да. Пол плода может быть установлен на 15-й неделе беременности.
При контроле за беременностью важно знать местоположение и состояние пла-
центы. Плацента видна на сонограммах в начале 11 триместра беременности как
плоское эхопозитивное образование зернистой структуры. Его граница, обращенная
в околоплодные воды, четкая, тогда как основание, обращенное к стенке матки, очер-
чено нерезко. В III триместре становятся видимыми отдельные дольки плаценты.
Максимальная толщина плаценты (35—40 мм) достигается к 35-й неделе беременно-
сти. Затем плацента несколько истончается и уплощается. Уплощение в более ранние
сроки является неблагоприятным признаком. Оно наблюдается при многоводии, ги-
потрофии плода, гемолитической болезни плода, некоторых аномалиях его развития.
456
Большое практическое значение при выборе тактики будущих родов имеет вза-
имоотношение между нижним краем плаценты и внутренним зевом шейки матки.
В норме это расстояние не менее 7 см, в противном случае говорят о низком располо-
жении или частичном предлежании плаценты, при котором у беременных нередко
возникают кровотечения. В связи с этим в случае стабильного положения плаценты
вблизи шейки матки беременную включают в группу высокого риска и за 2 нед до
предполагаемых родов госпитализируют для врачебного наблюдения. Особенно вы-
сока вероятность развития маточного кровотечения при полном предлежании плацен-
ты, когда она перекрывает зев шейки матки.
Ультразвуковым признаком угрожающего выкидыша является периодически
возникающее локальное утолщение мышечной стенки матки, которое вызывает де-
формацию плодного яйца. Симптомом начинающегося выкидыша служит отслойка
плодного яйца от стенки матки. Она хорошо видна на сонограмме, так как возникает
эхонегативная полоска, обусловленная излившейся кровью. Одно из наиболее тяже-
лых осложнений беременности — внутриутробная гибель плода, ультразвуковыми
признаками которого являются отсутствие его движений и сердечной деятельности,
отставание размеров матки от срока беременности, деформация плодного яйца.
Ультразвуковое исследование помогает в диагностике внематочной (эктопиче-
ской) беременности. Достоверным признаком ее служит обнаружение находящегося
вне матки плодного яйца и эмбриона при «пустой», т. е. не содержащей этих образо-
ваний, матке.
Благоприятному течению родового акта могут препятствовать неправильное по-
ложение плода, несоответствие размеров плода размерам таза, различные аномалии
развития и заболевания родовых путей женщины. Своевременно диагностировать эти
состояния помогают ультразвуковое сканирование и магнитно-резонансная томогра-
фия. Возможности сонографии рассмотрены ранее. Здесь же отметим, что применение
магнитно-резонансного исследования открывает широкие перспективы в акушерской
практике, поскольку при анализе магнитно-резонансных томограмм можно получить
разнообразную информацию о матке, яичниках, состоянии плода, плаценты, мягких
тканей родового канала без облучения матери и плода. Магнитно-резонансную томо-
графию не рекомендуется проводить в I триместре беременности. При выполнении
ее во II—III триместрах вводить контрастный препарат для усиления изображения
нельзя.
10.2.3 . Заболевания органов репродуктивной системы
Лучевые методы широко используют в гинекологической практике. Тактику их
применения вырабатывают с учетом анамнеза и клинической картины заболевания.
Назначение дает врач-гинеколог после консультации со специалистом в области лу-
чевой диагностики.
В диагностике аномалий развития матки и придатков, изучении их морфологии
при повреждениях и заболеваниях основную роль играют сонография и магнит-
но-резонансная томография. Определенное значение сохраняет обзорная рент-
генография органов брюшной полости и малого таза. По рентгенограммам мож-
но оценить состояние скелета и выявить его изменения при пороках развития,
повреждениях во время родов, воспалительных и опухолевых поражениях.
На рентгенограммах нередко обнаруживают обызвествленные фиброиды матки,
особенно у женщин пожилого возраста. Такой фиброид обусловливает интенсивную
неоднородную округлую тень на снимке. Ясно видимую тень обусловливают и дермо-
идные кисты яичников, если в них содержатся костные включения и/или зубы.
457
Рис. 459. Метросалъпингограмма (http://dic.academic.ru/dic.
nsf/encmedicine/18560). Отсутствие контрастного веще-
ства в брюшной полости — признак непроходимости маточ-
Установление причин бес-
плодия — сложная проблема.
Ее рассмотрение выходит за
рамки данного учебника. Здесь
отметим лишь, что лучевые ме-
тоды позволяют оценить прохо-
димость маточных труб. С этой
целью проводят метросальпин-
гографию (рис. 459) и магнит-
но-резонансную томографию.
При непроходимости трубы
контрастное вещество либо во-
обще не поступает в нее, либо
заполняет трубу только до уров-
ня окклюзии, где ее тень вне-
запно обрывается. В брюшную
ныхтруб. полость контрастное вещество
не проникает. По метросальпин-
гограммам устанавливают распространенность поражения (одно- или двусторонняя
непроходимость) и место закупорки трубы.
Повреждения и заболевания матки. Простым и эффективным способом наблю-
дения за внутриматочными контрацептивами является сонография. Контрацептивы
имеют преимущественно форму спирали; при длительном использовании возмож-
ны их выпадение и даже перфорация матки контрацептивами с проникновением их
в брюшную полость. На продольных сонограммах спирали видны как отрезки эхопо-
зитивных структур, располагающиеся по средней линии.
Сонографию используют для выявления аномалий развития внутренних половых
органов: двурогой и рудиментарной матки, недоразвития яичников. Наличие двупо-
лостной или двурогой матки и проходимость труб подтверждают посредством метро-
салъпингографии и магнитно-резонансной томографии. Ультразвуковая диагностика
внутриматочной патологии основывается на анализе срединных структур. Внутрима-
точные сращения, подслизистые миомы, гиперпластические процессы в эндометрии,
полипы, злокачественные опухоли характеризуются равномерным или неравномер-
ным утолщением маточных структур, иногда с образованием дополнительных эхоген-
ных теней.
Миомы матки проявляются ее увеличением, деформацией контуров и дополни-
тельными округлыми образованиями, чаще пониженной эхогенности. Дегенератив-
ные изменения в миоматозном узле обусловливают неоднородность его структуры
или даже картину «пчелиных сот», которая является отражением возникших в узле
мелких полостей.
Неизвазивный рак и микрокарциномы матки на сонограммах, компьютерных
и магнитно-резонансных томограммах неразличимы. Опухоли величиной до 1 см
определяют главным образом при магнитно-резонансной томографии. Более крупные
раковые узлы выявляют при сонографии, так как они вызывают увеличение и дефор-
мацию органа. Опухоль может быть гипоэхогенной или по акустической структуре
не отличается от окружающей ее ткани. Нарушение однородности тени узла является
следствием некроза и кровоизлияний в его толщу. При анализе магнитно-резонансных
томограмм получают особенно ценные сведения: удается не только обнаружить опу-
холь, но и установить ее прорастание в строму, вовлечение параметрия в патологиче-
ский процесс, поражение нижнего маточного сегмента и влагалища при раке шейки
матки, метастазы в тазовых лимфатических узлах.
458
Применение лучевых средств визуализации существенно облегчило распознава-
ние поликистоза и кистом яичников. При поликистозе яичники увеличены и содержат
множественные кисты диаметром 3—8 мм. Кистома выделяется как округлое образо-
вание с четкими внутренними контурами. Эхоструктура его различна. Наиболее одно-
родно изображение ретенционных кист, в которых обычно отсутствуют перегородки
и плотные включения. Папиллярные цистаденомы обусловливают картину жидкого
содержимого и пристеночных сосочковых разрастаний. Дермоидные кисты отобра-
жаются как образования со сложной внутренней структурой, в которых определяются
как жидкое содержимое, так и плотные участки. Рак яичника не имеет выраженных
сонографических признаков, и его распознают в сравнительно поздней стадии как
плотное эхонеоднородное тело. В связи с этим в клиническую практику внедряют
пункционную биопсию яичника под контролем ультразвукового исследования.
«Исследовательская работа заключается в том, чтобы прочитать две книги, ко-
торые раньше никто не читал, и написать третью, которую никто никогда читать
не будет».
«Самое плохое в новых книгах то, что из-за них мы не читаем старые».
«Самой нужной оказывается цитата, источник которой никак не найти».
«Чем больше работаешь над своей идеей, тем больше убеждаешься в том, что
она чужая».
«Беда профессионального лектора состоит в том, что ему приходится говорить
о вещах, в которых он ничего не понимает».
(Афоризмы норвежских авторов)
Список литературы
Атлас медицинских изображений молочной железы / Под ред. Н. И. Рожковой. — М.: ЗАО
«Изд-во «Экспертбук», 2010. — 348 с.
Карманный справочник рентгенолога. Молочная железа. 100 основных диагнозов. — М.: Ин-
телмедтехника, 2008. — 366 с.
Система описания и обработки данных исследования молочной железы: Маммологический
атлас / Под ред. В. Е. Синицына. — М.: МЕДПРАКТИКА-М, 2010. — 464 с.
Фишер У., Баум Ф. Маммография. 100 клинических случаев: Пер. с англ, под общей ред.
Н. В. Заболотской. — М.: МЕДпресс-информ, 2009. — 368 с.
11. ЛОР-ОРГАНЫ. ГЛАЗ И ГЛАЗНИЦА
Как великий художник, природа умеет и с небольшими
средствами достигать великих эффектов.
Генрих Гейне
Рентгенологическое исследование полости носа и околоносовых пазух, гортани,
органа слуха, а также глазного яблока и глазницы завоевало полное признание в кли-
нике уже в первые годы после открытия рентгеновского излучения. Это тем более
очевидно сегодня, когда «вступили в свои права» такие лучевые методы, как соно-
459
графия, компьютерная и магнитно-резонансная томография, сцинтиграфия. Лучевая
диагностика стала необходимой составной частью обследования больных в оторино-
ларингологической и офтальмологической клинической практике.
Основными методами лучевого исследования ЛОР-органов являются рентгено-
графия, компьютерная и магнитно-резонансная томография. Для исследования
глазницы используют рентгенографию и компьютерную томографию. Изучение
глаза выполняют с помощью сонографии и магнитно-резонансной томографии.
11.1. Полость носа и околоносовые пазухи
Полость носа занимает центральное положение в лицевом черепе. Она разделе-
на пополам перегородкой, образованной вертикальной пластинкой решетчатой кости
и сошником, который делит заднее отверстие полости носа на две части — хоаны.
Переднее отверстие носовой полости — так называемое грушевидное отверстие —
образовано костями верхней челюсти и сверху замыкается костями носа. Вокруг по-
лости носа располагаются парные околоносовые пазухи. Они сообщаются с полостью
носа посредством ходов, или каналов, выстланы слизистой оболочкой и в нормальных
условиях заполнены воздухом, вследствие чего хорошо видны на рентгенограммах
как светлые образования с четкими контурами (рис. 460).
К моменту рождения у плода сформированы клетки решетчатого лабиринта
и имеются маленькие верхнечелюстные пазухи. Развитие околоносовых пазух проис-
ходит в основном внеутробно, преимущественно в первые 10—14 лет, и завершается
к 20—25 годам.
Изображение полости носа и околоносовых пазух получают на рентгенограммах,
компьютерных и магнитно-резонансных томограммах. Рентгенограммы производят
Рис. 460. Рентгенограмма околоносовых пазух (а) н схема к ней (б).
а: 1 — лобные пазухи, 2 — глазницы. 3 — полость носа, 4 — верхнечелюстные пазухи, 5 — полость рта;
б: I — верхнечелюстная пазуха, 2 — лобная пазуха, 3 — решетчатый лабиринт, 4 — перегородка лобной пазухи,
5 — носовая nepeiородка, 6 — подглазничное от вере i не, 7 — глазница, 8—11 — наружная и внутренняя стенки
верхнечелюстной пазухи, 12 — перегородки в лобной пазухе, 13 — язык, 14 — скуловая кость, 15 — лобный
отросток скуловой кост и, 16 — скуловой отросток лобной кости, 17 — лобно-скуловой шов, 18, 19 — большое и
малое крылья клиновидной кости, 20 — круглое отверстие.
460
в прямых передних и боковых проекциях. Обычно исследование начинают с выпол-
нения обзорного снимка в передней носоподбородочной проекции. На нем различимо
грушевидное отверстие, а сама полость носа имеет вид треугольного просветления,
разделенного узкой вертикальной тенью костной перегородки. По обе стороны от нее
выделяются тени носовых раковин, между которыми видны светлые промежутки —
носовые ходы.
Вокруг полости носа определяются околоносовые пазухи. Лобные синусы нахо-
дятся над полостью носа и глазницами, проецируются на нижнепередние отделы чешуи
лобной кости и разделены костной межпазушной перегородкой. Кроме того, каждая па-
зуха может быть разбита на несколько ячеек дополнительными перегородками. Разме-
ры лобных синусов вариабельны: в одних случаях они вообще отсутствуют или очень
малы, в других, наоборот, распространяются далеко в стороны, формируя надглазнич-
ные бухты. Решетчатые клетки располагаются по бокам от носовой перегородки, не-
сколько вдаются в полость глазниц и входят
в верхнюю и среднюю носовые раковины. На
передних снимках решетчатые клетки накла-
дываются на изображение основных пазух, но
на боковых снимках видны кпереди от них,
под тенью продырявленной пластинки.
На рентгенограммах и томограммах
наиболее отчетливо вырисовываются верх-
нечелюстные (гайморовы) пазухи, располо-
женные по сторонам полости носа. Каждая
из этих пазух на снимках в прямой проекции
обусловливает просветление приблизитель-
но треугольной формы с четкими контурами,
а на снимках в боковой проекции — просвет-
ление не совсем правильной четырехуголь-
ной формы. На снимке в прямой проекции
в верхневнутренней части пазухи видно не-
большое просветление — отображение кру-
глого отверстия основания черепа. Пазуха
может быть не полностью разделена тонки-
ми костными перегородками.
Рентгенографию области носа выпол-
няют в боковой проекции, используя лучи
пониженной жесткости (рис. 461). На сним-
ках отображаются все анатомические кост-
ные структуры, формирующие полость носа,
в частности носовая кость, передняя носовая
ость, костная перегородка носа, которые об-
разуют контур грушевидной апертуры.
Высокоинформативный метод визуали-
зации околоносовых пазух —компьютерная
томография. На осевых срезах, выполнен-
ных по программе высококонтрастного раз-
решения, отчетливо видны верхнечелюстные
пазухи, клиновидная пазуха с перегородка-
ми, воздушные ячейки сосцевидных отрост-
ков пирамид, носовая перегородка и носовые
раковины (рис. 462).
Рис. 461. Рентгенологическая картина обла-
сти носа в боковой проекции (схема).
1 — носовая кость; 2 — корень носа; 3 — носо-
верхнечелюстной шов; 4 — лобная кость; 5 —
решетчатая борозда; 6 — носовое отверстие;
7 — контур грушевидной апертуры; 8 — передняя
носовая ость; 9, 10 — альвеолярный и лобный
отростки верхней челюсти; 11 — костное небо;
12 — край глазницы (скуловая часть); 13 — кон-
тур скуловой дуги; 14 — носовая перегородка;
15 — носолобный шов.
461
Рис. 462. КТ черепа (аксиальная проекция).
1 — верхнечелюстные пазухи; 2 — носовая пере-
городка; 3 — носовые раковины; 4 — клиновидная
пазуха с перегородками; 5 — ячейки сосцевидного
Рис. 463. КТ черепа (аксиальная проекция). Перелом
передней стенки правой верхнечелюстной пазухи (ука-
зано стрелкой), отек слизистой оболочки пазухи, ге-
мосинус.
отростка пирамид.
Повреждения пазух связаны с переломами костей, в окружении которых они на-
ходятся. Щель перелома и смещение отломков определяют по рентгеновским снимкам
или томограммам (рис. 463; 464). Кровоизлияние в поврежденную пазуху сопрово-
ждается ее затемнением. Если же воздух из пазухи проник через трещину ее костной
стенки в окружающие ткани, то на рентгенограммах и компьютерных томограммах
можно заметить светлые пузырьки газа на фоне этих тканей. Наиболее часто наблю-
Рис. 464. КТ черепа (трехмерная реконструкция) того
же больного. Перелом передней стенки правой верхне-
челюстной пазухи (указано стрелкой).
даются переломы носовых костей, для
которых характерно смещение отлом-
ков кзади и книзу. Задача рентгенолога
сводится не столько к тому, чтобы вы-
явить линию перелома, сколько к то-
му, чтобы установить степень дефор-
мации костной части носа до и после
вправления отломков.
Замещение воздуха в пазухе другой
тканью (экссудат, кровь, грануляции,
опухоль) приводит к уменьшению или
исчезновению ее просвета и, следова-
тельно, к затемнению пазухи на рент-
генограммах и томограммах (рис. 465).
Острое воспаление в пазухе
выражается в гиперемии, отеке и ин-
фильтрации слизистой оболочки. На
рентгеновских снимках и томограм-
мах появляется тень в виде узкой по-
лоски по краям пазухи. Прозрачность
пазухи все больше уменьшается в ре-
зультате набухания слизистой обо-
462
Рис. 465. Рентгенологическая картина поражений околоносовых пазух (схема).
а: 1 — нормальные пазухи, 2 — затемнение пазухи при остром воспалении; б: 1 — остеома лобного синуса,
2 — утолщение слизистой оболочки верхнечелюстной пазухи, 3 — аплазия лобного синуса, 4 — затемнение ре-
шетчатого лабиринта при хроническом воспалении, 5 — полипозный гайморит; в: 1 — мукоцеле лобного синуса,
2 — киста верхнечелюстной пазухи, 3 — саркома верхней челюсти, распространившаяся на верхнечелюстную
пазуху.
ломки и появления воспалительного экссудата. В конце концов на рентгенограммах
и томограммах обнаруживают интенсивное однородное затемнение пазухи (рис. 466).
При вертикальном положении больного в этой пазухе могут быть видны горизонталь-
ный уровень жидкости и газ над ним (рис. 467). Переход воспалительного процесса
на костные стенки пазухи сопровождается их утолщением вследствие периостальных
наслоений или деструкции. Особенно важную роль играет компьютерная томография
в диагностике начальных проявлений синусита, когда становится возможной визуали-
зация набухания слизистой оболочки пазух (рис. 468).
При хроническом гиперпластическом синусите вследствие утолщения слизи-
стой оболочки вдоль костных стенок пазухи на рентгенограммах и особенно на томо-
граммах определяют интенсивные пристеночные затемнения. Их контур, обращен-
ный внутрь пазухи, четкий, но обычно слегка волнистый или неровный. При развитии
полипозного синусита пристеночные затемнения становятся неравномерными и на
фоне деформированного просвета пазухи видны дугообразные или кулисоподобные
контуры аденоматозных полипов.
Кисты образуются главным образом в верхнечелюстных пазухах. Они развива-
ются из слизистой оболочки и содержат светло-желтую жидкость, в которой образу-
ется большое количество кристаллов холестерина. На рентгенограммах и томограм-
мах кисты выделяются как образования округлой, овальной или полусферической
формы, примыкающие к одной из стенок пазухи. Для того чтобы отличить кисту
463
Рис. 466. КТ черепа (аксиаль-
ная проекция). Тотальное за-
темнение левой верхнечелюст-
ной пазухи (указано стрел-
кой) — синусит.
Рис. 467. Рентгенограмма околоно-
совых пазух. Жидкость в левой верх-
нечелюстной пазухе (указано стрел-
кой), имеющая горизонтальный уро-
вень, и газ над ней — синусит.
Рис. 468. КТ черепа (аксиальная
проекция). Частичное затемнение
клеток решетчатого лабиринта
(указано стрелкой) — синусит.
верхнечелюстной пазухи от ретенционной кисты зубного происхождения, врастаю-
щей в пазуху со стороны альвеолярного отростка (околокорневая, или фолликуляр-
ная, киста), необходимо дополнительно произвести снимки зубов. Они позволяют
установить отношение кисты к корням зубов и дну верхнечелюстной пазухи. При
дифференциации кисты и крупного полипа нужно учитывать клинические данные
и результаты рентгенографии. Однако легче всего это сделать с помощью компью-
терной или магнитно-резонансной томографии, поскольку они позволяют сразу
определить жидкое содержимое кисты. Иногда киста может заполнять всю полость
околоносовой пазухи, обусловливая при этом картину, напоминающую таковую при
тотальном синусите (рис. 469).
Доброкачественные и злокачественные опухоли вырисовываются в соответ-
ствующей пазухе в виде тени круглой, овальной или причудливой формы с ровны-
ми либо бугристыми очертаниями. Очень просто распознать остеому, так как она
имеет костную плотность и структуру. Хондромы дают ограниченные затемнения
Рис. 469. КТ околоносовых пазух (коронар-
ная реконструкция). Киста в левой верхне-
челюстной пазухе, субтотально заполняю-
щая ее просвет.
Рис. 470. Конусно-лучевая КТ лицевого черепа. Горизон-
тальные уровни жидкости (указано стрелками) при сину-
сите.
464
Рис. 471. Конусно-лучевая КТ лицевого черепа. Затем-
нение всех околоносовых пазух — полипозный синусит.
Рис. 472. Конусно-лучевая КТ лицевого черепа.
Инородное тело (пломба, указано стрелкой)
елевой верхнечелюстной пазухе —реактивный
пристеночный синусит.
с волнистыми контурами, в их толще могут
определяться известковые включения. Ан-
гиофибромы образуют мягкотканные узлы,
способные далеко распространяться из но-
соглотки в полость носа или околоносовой
пазухи и вызывать разрушения костей ли-
цевого и основания мозгового черепа. Рак
и саркомы, возникающие в околоносовых
пазухах и образующих их костях, быстро
приводят к деструкции стенок пазухи и ее
интенсивному затемнению на снимках.
Особую роль в их диагностике играют ком-
пьютерная и магнитно-резонансная томо-
графия.
Важным этапом в развитии лучевой диа-
гностики поражений околоносовых пазух
стал новый способ визуализации — конус-
но-лучевая компьютерная томография. Она
предназначена для визуализации челюст-
но-лицевой области. Подробно она будет
рассмотрена далее, в разделе, посвященном
стоматологии. Здесь лишь отметим, что этот
метод значительно проще и дешевле, чем
классическая компьютерная томография.
Вместе с тем он дает важную информацию
о состоянии околоносовых пазух и может
быть использован для диагностики их за-
болеваний. Поскольку исследование про-
Рис. 473. Конусно-лучевая КТ лицевого чере-
па. Перфорация носовой перегородки (указано
стрелкой).
водят в вертикальном положении больного,
на получаемых томограммах при синуситах
хорошо визуализируются горизонтальные
уровни жидкости в верхнечелюстных пазу-
хах (рис. 470). Уверенно диагностируют также полипозный синусит (рис. 471), ино-
родные тела в пазухах (рис. 472), перфорацию носовой перегородки (рис. 473).
465
11.2. Гортань. Глотка
Фарингоскопия и ларингоскопия позволяют провести исследование слизистой
оболочки глотки и гортани, а также функции голосовых связок. Важные дополнитель-
ные данные о состоянии стенок этих органов, в частности об окологортанных тканях
и хрящах гортани, позволяет получить компьютерная томография.
При травмах на компьютерных то-
мограммах видны переломы хрящей, от-
ек и гематома в зоне голосовых связок,
передней комиссуры гортани, кровоиз-
лияния в окологортанных пространствах
и смещения скелета гортани (рис. 474).
При стенозах гортани, обусловленных
туберкулезом или склеромой, можно
установить уровень и степень сужения,
распространенность инфильтрации и гра-
нуляционных разрастаний. При раке гор-
тани компьютерная томография позволя-
ет решить главную задачу — установить
распространение опухоли в окологортан-
ные пространства, грушевидные синусы,
ткани, находящиеся перед надгортанни-
ком. Кроме того, компьютерные томо-
граммы облегчают выявление метастазов
в лимфатических узлах шеи. Поражен-
Рис. 474. КТ шеи (аксиальная проекция). Перелом
перстневидного хряща (указано стрелкой).
ный опухолью лимфатический узел вырисовывается как округлое образование разме-
ром более 2 см с пониженной плотностью в центре. После проведения лучевой терапии
компьютерную томографию используют для оценки выраженности отека тканей горта-
ни, а затем для определения степени выраженности пострадиационного фиброза.
Развитие опухоли гортани ведет к увеличению ее пораженной части на рент-
геновских снимках и томограммах, соответственно деформируются прилежащие
воздухсодержащие полости — гортанные желудочки, грушевидные синусы и т. д.
Примерно такие же симптомы характерны для опухолей глотки: тень самой опухоли,
нередко с бугристой поверхностью, и деформация просвета органа. У детей на обзор-
ных снимках и томограммах четко видны аденоидные разрастания, вдающиеся в но-
соглотку со стороны свода и задней стенки глотки. Хорошо различимы дугообразные
контуры крупных аденоидов, а также мелкая неровность очертаний задней стенки
носоглотки, обусловленная небольшими разрастаниями.
Заглоточный абсцесс на рентгенограмме и томограмме обусловливает увеличе-
ние объема мягких тканей позади глотки и трахеи. Кпереди от шейных позвонков
появляется интенсивное однородное затемнение с выпуклым кпереди контуром. Ком-
пьютерные томограммы имеют решающее значение, так как позволяют установить
жидкое содержание в инфильтрате.
«Идея — то, чего нельзя объяснить идиоту, и то, чего из его башки ничем не
вышибить».
«Информация — знания, которые вы приобретаете, когда ищите совершенно
иные».
(Из «Юмористического словаря» Эвана Эзара, США)
466
11.3. Ухо и височная кость
Обзорные рентгенограммы черепа не дают полного представления о состоянии
височной кости. В связи с этим специалисты в области лучевой диагностики исполь-
зуют главным образом компьютерную томо-
графию, с помощью которой получают изо-
бражения наружного и внутреннего слухового
прохода, барабанной полости со слуховыми
косточками, полукружных каналов, различных
частей пирамиды, ячеистой системы височной
кости, сосцевидной пещеры. Трехмерная ре-
конструкция изображения позволяет получить
наглядную картину слухового лабиринта — его
полукружных каналов и улитки (рис. 475). По
томограммам нетрудно составить представ-
ление о состоянии ячеек височной кости и со-
сцевидной пещеры. В норме ячейки, распо-
ложенные в разных отделах височной кости,
выстланы слизистой оболочкой, происходящей
из барабанной полости, и заполнены воздухом.
Количество, размеры и локализация пневмати-
ческих клеток очень вариабельны.
При остром отите определяют пониже-
ние прозрачности барабанной полости, а затем
пещеры и других ячеек. Можно заметить кра-
евые полоски утолщенной слизистой оболочки
в этих ячейках, а впоследствии — их затемне-
ние. Рентгенологическими признаками острого
мастоидита служат уменьшение или отсутствие
воздушности клеток сосцевидного отростка
и нарушение целости разделяющих их костных
перегородок, т. е. образование деструктивных
очагов. При хронических отитах ячейки затем-
няются, происходит истончение, а иногда и раз-
Рис. 475. КТ височной кости. Слуховой ла-
биринт (трехмерная реконструкция).
Рис. 476. КТ височной кости. Полости
среднего уха заполнены патологическим
содержимым, склероз стенок ячеек сосце-
видного отростка (указано стрелками) —
хронический средний отит.
рушение перегородок между ними; возникают
пристеночные грануляции в барабанной поло-
сти, появляется жидкость в ячейках сосцевид-
ного отростка; полости среднего уха заполня-
ются патологическим содержимым; развивает-
ся склероз стенок ячеек сосцевидного отростка
(рис. 476). При длительном течении процесса
преобладает склерозирование костной ткани с затемненными ячейками.
В результате хронического гнойного отита эпидермис из наружного слухового
прохода через дефект в барабанной перепонке прорастает в среднее ухо, что может
привести к увеличению антральной клетки, а в дальнейшем — к образованию полости
со склерозированными стенками. Такое осложнение называют ложной холестеато-
мой в отличие от истинной холестеатомы — дермоидного образования (рис. 477).
На компьютерных томограммах холестеатому определяют как мягкотканное образо-
вание. По мере ее увеличения возникает деструкция прилежащих костных элементов.
При отосклерозе происходит уплотнение костной капсулы лабиринта и барабанных
косточек (рис. 478).
467
Рис. 478. КТ височной кости. Отоскле-
роз- вовлечение в патологический процесс
костной капсулы лабиринта и барабанных
косточек (указано стрелками).
Рис. 477. КТ височной кости. Холестеатома
среднего уха, вызывающая кариес стенок ат-
тика и антрума (указано стрелками)
11.4. Глаз и глазница
Орган зрения состоит из глазного яблока, его вспомогательных структур (глазни-
ца и веки) и придатков глаза (слезный и двигательный аппараты). Глазница (орбита)
по форме напоминает усеченную четырехгранную пирамиду. У ее вершины находится
отверстие для зрительного нерва и глазничной артерии. По краям зрительного отвер-
стия прикрепляются 4 прямые мышцы, верхняя косая мышца и мышца, поднимающая
верхнее веко. Стенки глазниц образованы лицевыми костями и некоторыми костями
мозгового черепа. Изнутри стенки глазниц выстланы надкостницей.
Изображение глазниц имеется на обзорных рентгенограммах черепа в прямой,
боковой и аксиальной проекциях. Однако существует специальная укладка для опти-
мального выявления костных структур глазниц, в частности для визуализации отвер-
стия канала зрительного нерва, — укладка по Резе (рис. 479). На снимке в прямой
проекции при носоподбородочном положении головы по отношению к пленке глаз-
ницы видны раздельно, причем очень четко выделяется вход в каждую из них в форме
четырехугольника с закругленными углами. На фоне глазницы определяется светлая
узкая верхняя глазничная щель, а под входом в глазницу — круглое отверстие, через
которое выходит подглазничный нерв. На снимках черепа в боковой проекции изо-
бражения глазниц проецируются друг на друга, однако нетрудно различить верхнюю
и нижнюю стенки прилежащей к пленке глазницы. На рентгенограмме в аксиальной
проекции тени глазниц частично накладываются на верхнечелюстные пазухи.
Свободное от наложения соседних структур изображение глазниц и глазных
яблок получают на компьютерных и магнитно-резонансных томограммах. Можно
утверждать, что орган зрения — идеальный объект для компьютерной томографии
ввиду выраженных различий в поглощении излучения тканями глаза, мышцами, не-
рвами и сосудами (около 30 HU) и ретробульбарной жировой клетчаткой (—100 HU).
На томограммах получают изображение глазных яблок, стекловидного тела и хруста-
лика, оболочек глаза (в виде суммарной структуры), зрительного нерва, глазничных
артерии и вены, мышц глаза. Что же касается магнитно-резонансной томографии, то
она обладает особыми достоинствами: не сопровождается рентгеновским облучени-
ем глаза, дает возможность визуализировать оболочки глазного яблока, стекловидное
468
Рис. 479. Рентгенологическая картина области глазницы (укладка по Резе; схема).
I — отверстие канала зрительного нерва; 2 — стенка глазницы (верхнечелюстная часть); 3 — сгенка глазницы
(лобная часть); 4 — контур передней черепной ямки; 5 — пластинка клиновидной кости; 6 — внутренний рельеф
свода черепа (пальцевые вдавления); 7 — лобный отросток скуловой кости; 8 — лобно-скуловой шов; 9 — ламб-
довидный шов; 10 — петушиный гребень; 11 — лобные пазухи; 12 — решетчатый лабиринт; 13 — клиновидная
пазуха; 14 — глазницы; 15 — носолобный шов; 16 — вершина грушевидной апертуры; 17 — боковой край
грушевидной апертуры; 18 — скуловая дуга; 19 — головка верхней челюсти; 20 — наружный слуховой проход;
21 — верхняя челюсть; 22 — крыловидно-небный канал; 23 — контур передней черепной ямки; 24 — диплоиче-
ский канал; 25 — лобный гребень; 26 — клиновидно-теменной синус.
тело, переднюю камеру и хрусталик. Обычно используют Т1- и Т2-взвешенные изо-
бражения (рис. 480).
Новые горизонты в изучении морфологии органа зрения открыло ультразвуко-
вое сканирование. Применяемые в офтальмологии ультразвуковые аппараты снаб-
жены особыми глазными датчиками, работающими на частоте 5—15 мГц. В них
до минимума уменьшена «мертвая зона» — ближайшее пространство перед пьезо-
пластинкой звукового зонда, в пределах которого не регистрируются эхосигналы.
Эти датчики обладают высокой разрешающей способностью — до 0,2—0,4 мм по
ширине и фронту (в направлении ультразвуковой волны). Они позволяют выполнять
469
Рис. 480. МРТ глазниц (режим Т2). Утолщение мышц глаз-
ных яблок при гипертиреозе.
Рис. 481. КТ лицевого черепа (трехмер-
ная реконструкция). Пересом глазницы и
вдавленный перелом ее внутренней стен-
ки (указано стрелками).
измерения различных структур глаза с точностью до 0,1 мм и судить об анатоми-
ческих особенностях структуры биологических сред глаза на основании величины
затухания ультразвука в них.
Ультразвуковое исследование глаза и глазницы может быть проведено с помощью
двух методов: A-метода (одномерная эхография) и В-метода (сонография). В первом
случае на экране осциллоскопа наблюдают эхосигналы, соответствующие отражению
ультразвука от границ анатомических сред глаза. Каждая из этих границ отражается
на эхограмме в виде пика. Между отдельными пиками в норме располагается изоли-
ния. Ретробульбарные ткани обусловливают на одномерной эхограмме сигналы раз-
личной амплитуды и плотности. На сонограммах формируется изображение акусти-
ческого среза глаза.
Сонография играет роль скрининга, позволяя выявлять заболевания на ранних
стадиях. Ее применяют для диагностики большинства заболеваний глаза и глазницы:
воспалительных, онкологических и травматических поражений. С помощью этого
метода можно выявить и точно установить локализацию отслойки сетчатки и сосу-
дистой оболочки, дислокацию хрусталика и измерить диаметр его оболочки, оценить
состояние зрительного нерва, ретробульбарной клетчатки, слезных желез, экстраоку-
лярных мышц.
Для того чтобы определить подвижность патологических очагов или инородных
тел в глазу, сонографию производят дважды: до и после быстрого изменения направ-
ления взгляда, или после перемены положения тела из вертикального в горизонталь-
ное, или после воздействия на инородное тело магнитным полем. Подобная «кинети-
ческая» сонография позволяет определить, фиксирован ли очаг или инородное тело
в анатомических структурах глаза.
По обзорным и прицельным рентгенограммам легко определяют переломы сте-
нок и краев глазницы. Перелом нижней стенки сопровождается затемнением верхне-
челюстной пазухи вследствие кровоизлияния в нее. Если трещина глазницы проника-
ет в околоносовую пазуху, то могут быть выявлены пузырьки воздуха в глазнице (эм-
физема глазницы). Во всех неясных случаях, например при узких трещинах в стенках
глазницы, помогает компьютерная томография, которая играет важную роль также
в уточнении характера перелома. Особенно ценная информация может быть получена
в диагностике перелома внутренней стенки глазницы (рис. 481).
470
Травма может сопровождаться проникновением инородных тел в глазницу и глаз-
ное яблоко. Металлические тела размером более 0,5 мм без труда распознают на рент-
генограммах. Для того чтобы точно установить локализацию инородного тела в глазу,
на поверхность глазного яблока накладывают протез Комберга—Балтина. Снимки
с протезом выполняют в прямой и боковой проекциях с расстояния 60 см. Получен-
ные снимки анализируют с помощью специальных схем, нанесенных на прозрачную
целлулоидную пленку, и определяют меридиан глаза, на котором расположено ино-
родное тело, и расстояние его от плоскости лимба в миллиметрах.
Существенно облегчили поиск и определение точной локализации инородных тел
в глазнице и глазном яблоке зхоофтальмоскопия и компьютерная томография. Ультра-
звуковая диагностика осколков внутри глаза основывается на выявлении так назы-
ваемого осколочного эхосигнала — короткого импульса на одномерной эхограмме.
По месту этого пика на изолинии судят о локализации инородного тела: в передней
камере глаза, внутри хрусталика, в стекловидном теле или на глазном дне. Важным
признаком эхосигнала, свидетельствующим об его осколочной природе, является ис-
чезновение пика при малейшем изменении направления оси биолокации. Современ-
ные ультразвуковые аппараты при благоприятных условиях позволяют обнаружить
осколки диаметром 0,2—0,3 мм.
Для планирования экстракции инородного тела важно знать его магнитные свой-
ства. Во время эхографии включают электромагнит. Если форма и величина «осколоч-
ного» эхосигнала не изменяются, то предполагают амагнитность осколка или наличие
выраженных рубцов вокруг него, препятствующих его смещению. На сонограммах
осколки внутри глаза видны как дополнительные тени на фоне однородного поля аку-
стического среза глаза.
Большинство заболеваний, сопровождающихся поражением глазного яблока,
диагностируют с помощью прямой офтальмоскопии и ультразвукового исследо-
вания. Компьютерную или магнитно-резонансную томографию применяют глав-
ным образом для распознавания поражений заднего отдела глазницы и выявле-
ния их интракраниального распространения. Очень ценны томограммы для уста-
новления объема глазных мышц и утолщений зрительного нерва при неврите.
Ультразвуковое исследование и магнитно-резонансную томографию широко ис-
пользуют при помутнениях оптических сред глаза в тех случаях, когда прямая офталь-
москопия малоэффективна. Так, при бельмах роговицы эхография позволяет опреде-
лить ее толщину, а также положение и толщину хрусталика, что необходимо при выбо-
ре хирургической техники кератопластики и кератопротезирования. При пленчатой
катаракте, т. е. частичном или полном помутнении вещества либо капсулы хруста-
лика, обнаруживают единственный «хрусталиковый» эхосигнал, свидетельствующий
о наличии пленчатой структуры между стекловидным телом и роговицей. Незрелая
катаракта сопровождается появлением на одномерной эхограмме дополнительных
мелких эхосигналов между двумя хрусталиковыми сигналами.
При помутнении стекловидного тела можно установить степень его акустиче-
ской неоднородности. Характерная картина наблюдается при очаговом эндофталь-
мите — тяжелом заболевании глаза, сопровождающемся потерей прозрачности сте-
кловидного тела.
При опухолях глаза ультразвуковое исследование дает возможность определить
точную локализацию и площадь поражения, прорастание в соседние оболочки и ретро-
бульбарное пространство, наличие в новообразовании мелких очагов некроза, кровоиз-
лияния, кальцификации. Все это в ряде случаев позволяет уточнить природу опухоли.
Лучевые исследования необходимы при патологическом выстоянии глазного ябло-
ка из глазницы — экзофтальме. При анализе рентгенограмм черепа сразу исключают
471
так называемый ложный экзофтальм — выстояние глазного яблока при врожденной
асимметрии костей лицевого черепа. Природу истинного экзофтальма устанавлива-
ют посредством сонографии или магнитно-резонансной томографии. Эти методы по-
зволяют обнаружить гематому при травме, кисту или опухоль в тканях глазницы либо
мозговую грыжу в ее полости, проросшую из соседней области, или распространение
в полость глазницы воспалительного процесса из клеток решетчатого лабиринта.
У некоторых больных наблюдается пульсирующий экзофтальм. Он может быть
проявлением аневризмы глазничной артерии, артериальной гемангиомы, поражения
каротидно-венозного соустья. Вариантом является перемежающийся экзофтальм,
возникающий при варикозном расширении вен глазницы. В этом случае решающее
значение в диагностике имеют ангиографические методики — компьютерная и маг-
нитно-резонансная ангиография.
Экзофтальм иногда развивается в результате эндокринных расстройств, в част-
ности при тиреотоксикозе. В этих случаях он связан с увеличением внеглазных
мышц (особенно медиальной прямой мышцы), что четко видно на компьютерных
и магнитно-резонансных томограммах (рис. 481), на которых удается обнаружить так-
же экзофтальм, обусловленный накоплением жира в полости глазницы.
Для исследования слезных путей разработан рентгенологический метод дакрио-
цистография — рентгенография слезных путей после заполнения их одним из водо-
растворимых рентгеноконтрастных препаратов. Исследование выполняют при нару-
шении функции слезных путей. При этом устанавливают степень проходимости но-
сослезного протока, локализацию его сужения и, по возможности, его причину. При
окклюзии протока наблюдают расширение его престенотической части, уменьшение
или отсутствие поступления рентгеноконтрастного вещества в полость носа. Причи-
нами обструкции могут быть камни, повреждения глазницы, хронический дакриоци-
стит, а также состояния после пластических оперативных вмешательств.
12. РЕНТГЕНОДИАГНОСТИКА
В СТОМАТОЛОГИИ
12.1. Лучевые методы исследования
зубочелюстной системы
Из существующих методов лучевой диагностики в стоматологической практике
применяют только один — рентгенологический. Могут быть использованы сле-
дующие виды рентгенологического исследования:
• рентгенография: пленочная и цифровая (визиография);
• панорамная томография (ортопантомография): пленочная и цифровая;
• дентальная компьютерная томография (конусно-лучевая, ЗВ-томография).
По технологическим и экономическим соображениям в индивидуальных стома-
тологических кабинетах применяют визиографию, в стоматологических учреж-
дениях коллективного типа — дентальную компьютерную томографию.
Пленочную рентгенографию и ортопантомографию (пленочную и цифровую)
проводят только при отсутствии приспособления для визиографии и компьютер-
ного томографа.
472
Рис. 482. Выполнение рентгенографии на дентальном аппарате
(http://www.specialistdent.ru/sec2.php2s _uid=283).
Рентгенографию зубов выполняют на дентальном рентгеновском аппарате
(рис. 482). На нем производят внутриротовые снимки — контактные или вприкус.
Для пленочной рентгенографии используют специальную пакетированную мелкозер-
нистую пленку размером 3 х 4 см. Пленку прижимают в исследуемой области паль-
цем (контактные снимки), удерживают с помощью специальных пленкодержателей
(интерпроксимальные снимки, или «рентгенография параллельными лучами») либо
сомкнутыми зубами (снимки вприкус, или окклюзионные). Контактные рентгено-
граммы применяют при диагностике периапикальных изменений, поэтому их так-
же называют периапикальными. Снимки вприкус предназначены для исследования
больших отделов альвеолярного отростка и твердого неба, оценки состояния язычной
и щечных кортикальных пластинок нижней челюсти и дна полости рта. Для выполне-
ния внеротовой рентгенографии, кроме дентальных аппаратов, применяют рентгенов-
ские аппараты общего назначения, ортопантомографы и дентальные компьютерные
томографы. Отдельного внимания заслуживает телерентгенография лицевого черепа
с последующей цефалометрией. Ее применяют в ортодонтической практике для диа-
гностики аномалий развития черепа и планирования их коррекции.
В связи с тем что при проведении пленочной рентгенографии не используют уси-
ливающие экраны, экспозиция при этом исследовании достаточно большая, а значит,
и доза облучения больного тоже значительная, поэтому на него обязательно надевают
защитный фартук.
При цифровой рентгенографии (визиография) в качестве детектора излучения при-
меняют специальную пластину — внутриротовой сенсор. Существует два вида ви-
зиографов — проводные и беспроводные. Проводные визиографы имеют сенсор
(рис. 483), состоящий из плоского детектора рентгеновского излучения (обычно это
йодид цезия, активированный таллием), поверх которого располагается светодиод-
ная матрица CCD, реже CMOS (что хуже, но дешевле), т. е. применяют технологию
прямой цифровой радиографии — ddR (см. часть II, 1.4). Перед введением в рото-
вую полость сенсор помещают в одноразовый гигиенический чехол.
473
Рис. 484. Визиограмма зуба.
Возникающие в сенсоре электрические сигналы направляются в оцифровываю-
щее устройство, которое соединено с компьютером через разъем USB. Размер сенсор-
ной пластины 25 х 39 мм или близкий к нему, разрешение 1,5 Мп, т. е. приблизитель-
ное такое же, как у современного телевизора высокого разрешения (HDTV) — 2,0 Мп.
Оцифрованные изображения передаются в персональный компьютер, обычно ноут-
бук, с разрешением монитора 1024 х 768 (рис. 484). Благодаря наличию проводной
системы визиографа можно производить повторные рентгенограммы, не меняя чехол
на датчике, и анализировать их в режиме on line.
В компьютере имеется встроенное программное обеспечение, позволяющее об-
рабатывать изображение: увеличивать, менять яркость и контрастность, проводить
планиметрические измерения и т. д. При необходимости рентгеновские изображения
могут быть переведены на съемные магнитные носители (оптические диски, флэш-
карты), представлены в виде твердых копий, изготовленных на лазерной камере,
устройствах термо- и фотозаписи, либо (что менее желательно) распечатаны на лазер-
ном принтере. Если предполагается работа в локальной сети (R1S, PACS), изображе-
ние с помощью дополнительного программного модуля переводят в формат DICOM.
Другой тип визиографов — беспроводный. В качестве воспринимающего эле-
мента — сенсора в нем используют пластины с «запоминающим» люминофором
(обычно это фторид бария, активированный европием). После экспонирования
сенсор извлекают из полости рта пациента и помещают в сканер. Лазерный луч
считывает скрытое рентгеновское изображение, затем его оцифровывают и пере-
дают на компьютер. Таким образом, в беспроводном визиографе реализуется тех-
нология «запоминающего» люминофора (см. часть II, 1.4).
Как проводной, так и беспроводной визиографы обладают всеми достоинствами
цифровой рентгенографии, отличающими ее от пленочной: экономичность, удобство
получения изображения, его высокое качество (пространственное разрешение визио-
графии составляет 12—25 пар лин/мм), возможность обрабатывать изображение, по-
лучая при этом дополнительные диагностические данные, тиражировать электрон-
ные версии рентгенограмм и передавать их по локальной сети и в Интернете. Самое
главное их преимущество —лучевая нагрузка при визиографии в 10—15 раз ниже, чем
474
Рис. 485. Выполнение панорамной томографии (ортопанто-
мография) (http ://www. specialistdent. ru/sec2.php?s_uid=283).
при пленочной рентгенографии, что позволяет проводить многочисленные повтор-
ные исследования при санации полости рта в течение всей жизни человека.
Ортопантомография — рентгенологический метод, обеспечивающий панорам-
ную визуализацию всей челюстной зоны и височно-нижнечелюстных суставов. Иссле-
дование выполняют на специальных рентгеновских аппаратах — ортопантомографах
(рис. 485). В его основе лежит принцип согласованного перемещения рентгеновского
излучателя и детектора вокруг головы пациента. В качестве детектора может быть
использована либо рентгеновская пленка (такой метод называют пленочной, или ана-
логовой, ортопантомографией), либо плоский цифровой детектор {цифровая орто-
пантомография). Цифровой вариант этого исследования, как и у визиографии, имеет
преимущества по сравнению с пленочной ортопантомографией. В частности, лучевая
нагрузка при цифровой ортопантомографии в 3 раза меньше, чем при пленочной.
Независимо от вида регистрации излучения получают панорамное изображение
зубного ряда с височно-нижнечелюстными суставами (рис. 486). Помимо стандарт-
Рис. 486. Ортопантомограмма.
Рис. 487. Конусно-лучевой дентальный
компьютерный томограф (ЗО-томо-
граф)
475
Рис. 488. Дентальная КТ нижней челюсти. Изображения челюсти в трех плоскостях — аксиальной (а),
коронарной (б), сагиттальной (в), а также реконструкция в формате 3D (г).
ного режима томографии применяют дополнительные программы: получение изо-
бражений отдельно верхней и нижней челюстей, исследование у детей, увеличение
изображения в 1,25 раза и др. При необходимости ортопантомограф оснащают спе-
циальным приспособлением — цефалостатом, который позволяет выполнить цефа-
лометрию, на основании результатов которой устанавливают ортодонтический диа-
гноз. Очень важным обстоятельством, подчеркивающим преимущество цифровых
методов регистрации, является то, что визиографы и ортопантомографы можно
устанавливать в стоматологических отделениях, находящихся в жилых зданиях,
что категорически запрещено при использовании пленочной технологии.
Дентальная компьютерная томография (3D-томография, конусно-лучевая то-
мография) — наиболее информативный рентгенологический метод из применяемых
в стоматологии. Ее выполняют на специальных дентальных компьютерных томогра-
фах (рис. 487). Принцип исследования сходен с таковым ортопантомографии: вокруг
головы пациента вращаются рентгеновский излучатель и сенсор большого размера —
12x7 см. Ширина срезов составляет 0,1 м.
476
Рис. 489. Дентальная КТ нижней челюсти (панорамная реконструкция).
Рис. 490. Дентальная К1 нижней челюсти и остеоденситограмма зуба.
Рис. 491. Серия дентальных К/ нижней челюсти (режим кросс-секции). Периапикальная гранулема (ука-
зано стрелками).
477
Рис. 492. Дентальная КТ нижней челюсти.
Функция «Canal Draw» (прорисовка) позволяет
получить цветное изображение нижнечелюст-
ного канача и оценить взаимное расположение
его и зубов.
Рис. 493. Дентазьная КТ нижней чечюсти. Функция «Show Bone Density» (денситометрия) позволяет
получить информацию о плотности кости, окружающей имплантат.
На изображениях челюстно-лицевой области в трех основных проекциях — са-
гиттальной, фронтальной и аксиальной, а также полученных с использованием трех-
мерной реконструкции, можно детально изучить анатомические особенности корней,
корневых каналов, состояние периодонта и пародонта (рис. 488). Панорамное изо-
бражение позволяет оценить состояние всего зубного ряда (рис. 489). Параллельно
можно провести линейные и угловые измерения анатомических структур, денситоме-
трию периапикальных тканей зубов и альвеолярных отростков челюстей (рис. 490),
построить псевдотрехмерное изображение костных структур и мягких тканей.
Томограф снабжен также компьютерной программой планирования имплантации.
Вся визуальная информация в томографе имеет формат DICOM, что дает возможность
инсталлировать ее в сторонние программы планирования имплантации. Некоторые
478
Рис. 494. Дентальная КТ нижней челюсти. Функция виртуальной эндоскопии.
дентальные томографы обеспечивают возможность применения технологии «три в од-
ном»: дентальная трехмерная томография, ортопантомография и визиография.
Независимо от фирмы-производителя в дентальных компьютерных томографах
обязательно имеется набор программ, предназначенных для исследования в челюст-
но-лицевой области:
• режимы ЗВ-вращения, изгиба и увеличения изображения;
• режим кросс-секции в любой интересующей плоскости с любым шагом, на-
стройкой интервала и толщины срезов (рис. 491);
• функция скрытия или удаления ненужных фрагментов реконструированного
изображения;
• функция симуляции имплантатов, позволяющая спланировать операцию по им-
плантации;
• функция прорисовки нижнечелюстного канала, дающая возможность лучше
оценить взаимное расположение зубов и канала (рис. 492);
• функция денситометрии, позволяющая получить информацию о плотности ко-
сти, окружающей имплантат (рис. 493);
• функция виртуальной эндоскопии, обеспечивающая получение внутреннего
изображения нижнечелюстного канала (рис. 494).
Сиалография — метод рентгенологического исследования протоков слюнных
желез — околоушной и поднижнечелюстной. Исследование проводят путем запол-
нения протоков водорастворимым рентеноконтрастным препаратом через выводные
отверстия протоков. Сиалографию проводят с целью диагностики преимущественно
воспалительных заболеваний слюнных желез и слюнно-каменной болезни.
12.2. Аномалии развития и заболевания
зубочелюстной системы
Аномалии развития зубов. Эти аномалии проявляются в изменении количества,
положения, величины, формы и строения зубов. Количество зубов может быть умень-
шено (адентия) или увеличено (гипердентия). При адентии наиболее часто встречает-
ся врожденное отсутствие боковых резцов верхней челюсти и зубов мудрости, ниж-
него и верхнего вторых премоляров.
Сверхкомплектный зуб может быть нормально развитым или рудиментарным,
располагаться в зубном ряду или вне его (рис. 495). Сверхкомплектные зубы чаще
479
Рис. 495. Дентальные КТ и реконструкция в формате 3D. Сверхкомплектные зубы.
Рис. 496. Дентальные КТ и реконструкция в формате 3D. Дистопированный зуб (указано стрелкой).
480
встречаются в области нижних резцов, нередко наблюдаются четвертые большие ко-
ренные зубы (четвертые моляры).
Промежуток между соседними зубами называют тремой. В норме она невелика,
всего 0,5—0,6 мм. Большая щель (1—6 мм) между центральными резцами получил
название «диастема».
Ретинированный зуб — это зуб, который не сможет прорезаться из-за того, что
он частично закрыт костью или тканью десны. Наиболее часто наблюдается задержка
третьего моляра зубного ряда (зуб мудрости). Дистопированный зуб — это ретиниро-
ванный зуб, повернутый вокруг своей оси (рис. 496). Адекватное клиническое обсле-
дование и рентгенологическое исследование (рентгенография) позволяют определить
положение ретинированного зуба, тем самым облегчая выбор оптимальной хирурги-
ческой методики.
Размеры зубов могут быть уменьшены (микродентия) или увеличены (макроден-
тия). Нередко встречаются аномалии развития корней зубов — искривление, укороче-
ние или удлинение корней, увеличение или уменьшение их количества, дивергенция
и конвергенция, раздвоение корней. Все эти аномалии можно легко выявить при рент-
генологическом исследовании.
С помощью рентгенологического метода распознают также спаяние зубов между
собой, чаще центрального и бокового резцов.
Из аномалий развития челюстей наиболее часто встречаются врожденные рас-
щелины альвеолярного отростка верхней челюсти и твердого неба. Они могут быть
одно- или двусторонними, полными и неполными.
Кариес — патологический процесс, выражающийся в деминерализации и про-
теолиза тканей зуба с последующим образованием полостей. В зависимости от глу-
бины поражения выделяют стадию пятна (кариозное пятно), поверхностный, средний
и глубокий кариес. При простом, или неосложненном, кариесе изменения в пульпе
отсутствуют. Осложненный кариес сопровождается развитием воспаления в пульпе
(пульпит) и периодонте (периодонтит). Рентгенологически кариес диагностируют
при потере не менее 20 % минерального состава зуба.
Кариес — одно из самых частых показаний к проведению рентгенологического
исследования зубов у взрослых и детей. При этом основное значения имеют визио-
графия и дентальная компьютерная томография. Цели рентгенологического иследова-
ния при кариесе —выявление кариозной полости, прежде всего в трудно доступных
для визуального осмотра местах; установление взаимоотношения кариозной полости
с пульпозной камерой; определение состояния периодонта; оценка картины пломби-
рованного зубного ряда.
Форма, размеры и контуры кариозных полостей вариабельны, что обусловлено
локализацией и особенностями распространения кариозного процесса. Рентгеноло-
гическое исследование позволяет точно определить картину кариеса в виде краево-
го дефекта в пределах эмали и распространение этого дефекта на дентин. Важное
преимущество перед другими методами рентгенологического исследования имеет
дентальная компьютерная томография, которая позволяет выявить мелкие кариоз-
ные полости (рис. 497). Особенно ценные сведения получает стоматолог при анализе
рентгенологической картины периодонта. Кариес под пломбой проявляется в виде по-
лосы просветления между пломбой и дентином. Рентгенологическое исследование
позволяет оценить качество пломбирования, прилегание пломбировочного материала
к стенкам, нависание пломбы между зубами и в десневом кармане. Особенно важ-
ный момент рентгенологического исследования — выявление осложнений, возника-
ющих при лечении кариеса, — перфорации верхнечелюстной (гайморовой) пазухи
(рис. 498) и попадания в нее пломбировочного материала (рис. 499), которые обычно
сопровождаются развитием гайморита.
481
Рис. 497. Дентальные КТ и реконструкция в формате 3D. Кариес (указано стрелками).
Рис. 498. Дентальные КТ нижней челюсти и реконструкция в формате 3D. Перфорация стенки верхне-
челюстной пазухи гуттаперчей — реактивный гайморит.
482
Рис. 499. Дентальные КТ нижней челюсти. Пломбировочный материал в верхнечелюстной пазухе (указа-
но стречкой) — реактивный гайморит.
Периодонтит — воспалительное заболевание периодонта. Он является частым
и опасным осложнением кариеса. Острый периодонтит при рентгенологическом
исследовании диагностировать не удается. При хроническом периодонтите воспали-
тельный процесс распространяется не только на ткани зуба, но и на костную ткань во-
круг верхушек корней зубов. По степени патологических изменений различают три
формы хронического периодонтита: фиброзный, гранулирующий, гранулематозный.
С целью диагностики периодонтита широко применяют внутриротовую рентгеногра-
фию, визиографию и дентальную компьютерную томографию.
При хроническом фиброзном периодонтите контуры периодонтальной щели на
рентгенограмме становятся неровными, она расширяется в результате оттеснения
ее фиброзными волокнами, а сам периодонт возле верхушки зуба утолщается. При
хроническом гранулирующем периодонтите патологический процесс характеризу-
ется разрастанием грануляционной ткани, что вызывает разрушение твердых тканей
зуба — цемента и дентина. Одновременно происходит рассасывание кортикальной
пластинки стенки альвеолы зуба и губчатой костной ткани. На рентгенограмме вна-
чале появляется резорбция компактной пластинки альвеолы зуба. Затем происходит
расширение периодонтальной щели. Корень у верхушки зуба утолщен вследствие ги-
перцементоза (рис. 500). При прогрессировании периодонтита он может распростра-
няться на значительном протяжении зуба (рис. 501).
Хронический гранулематозный периодонтит проявляется в виде гранулемы
и кистогранулемы (киста). При гранулематозном периодонтите у верхушки корня зу-
ба образуется участок деструкции с неровными контурами, иногда окруженный не-
равномерной зоной остеосклероза. В дальнейшем в результате дистрофии и распада
483
Рис. 500. Дентальная КТ нижней челюсти.
Хронический периодонтит (указано стро-
ками). Прорисован нижнечоюстной канал.
Рис. 501. Дентальная КТ нижней челюсти. Гранулиру-
ющий периодонтит (размер очага поражения указан
строками).
эпителия образуется полость, выстланная изнутри эпителием, — возникает кистоз-
ный периодонтит. Контуры полости неровные, а внешние границы остеосклероза
размыты. Размер очага поражения при кистозном периодонтите обычно более 1 см.
Кортикальная пластинка альвеолы в этой области разрушена. Иногда развивается ги-
перцементоз и верхушка зуба приобретает булавовидную форму. В других случаях
апикальная часть корня зуба, наоборот, рассасывается, что свидетельствует о пораже-
нии нерва.
Заболевания пародонта. Пародонт, как известно, включает комплекс околозуб-
ных тканей: круговую связку зуба, десну, костную ткань альвеолы и периодонт. При
исследовании пародонта предпочтение отдают ортопантомографии и дентальной
компьютерной томографии. Основные симптомы генерализованного пародонтита —
остеопороз и уменьшение высоты межзубных перегородок. В зависимости от выра-
женности рентгенологической картины различают следующие стадии заболевания.
Начальная стадия: наблюдаются остеопороз межзубных перегородок и резорб-
ция кортикальных замыкающих пластинок — кортикальные замыкающие пла-
стинки вершин межзубных перегородок отсутствуют, наблюдается остеопороз
межзубных перегородок без уменьшения их высоты;
I стадия — уменьшение высоты межзубных перегородок на ’/3 длины корня;
II стадия — уменьшение высоты межзубных перегородок на */2 длины корня;
III стадия — уменьшение высоты межзубных перегородок на 2/3 длины корня.
Травмы. Повреждения челюстно-лицевой области служат обязательным показа-
нием к рентгенологическому исследованию, при этом основными методами являются
внеротовая рентгенография, ортопантомография (рис. 502) и дентальная компью-
терная томография (рис. 503). Все получаемые при исследовании данные имеют не
только медицинское, но и юридическое значение, поэтому к их сохранности рентгено-
лог должен подходить весьма ответственно.
Перелом может быть одиночным и множественным, поперечным, продольным
и косым. В зависимости от взаимоотношения линии перелома с височно-нижнече-
люстным суставом различают вне- и внутрисуставные переломы. Основные рент-
генологические признаки перелома — нарушение целости кости и смещение от-
ломков, которое свидетельствует о полном переломе. Патогномоничным призна-
484
Рис. 502. Ортопантомограмма. Перелом нижней че-
люсти (указано стречками).
Рис. 503. Дентальная КТ верхней нижней чечю-
сти. Перелом (указано стрелкой).
ком перелома на рентгенограммах является смещение отломков. Переломы зуба
достоверно выявляют при визиографии и дентальной компьютерной томографии
(рис. 504), при этом оценивают также состояние периодонтальной щели и корти-
кальной пластинки альвеолы.
Кисты челюстей бывают двух видов — врожденные и приобретенные. Среди
врожденных кист преобладают фолликулярные {зубосодержащие) кисты (рис. 505).
На рентгенограмме определяют одиночный очаг деструкции ткани округлой или
овальной формы диаметром около 2 см с четкими контурами; весь зубной зачаток, ко-
ронка или часть ее погружены в полость кисты. Обычно зуб на уровне кисты в зубном
ряду отсутствует. Поскольку такая киста не сопровождается клиническими симпто-
Рис. 504. Дентачьные КТ нижней челюсти. Перечом зуба.
485
Рис. 505. Дентальные КТ нижней челюсти. Фолликулярная киста (обозначено метками).
Рис. 506. Дентачъные КТ нижней чечюсти. Радикулярная киста.
486
Рис. 507. Ортопантомограмма. Ги-
гантоклеточная опухоль (кистозная
форма).
Рис. 508. Дентальная КТ нижней челюсти. Аневризматическая костная киста.
мами, она часто является случайной находкой при рентгенологическом исследовании
полости рта с какой-либо другой целью. Радикулярная киста — конечный этап раз-
вития кистогранулемы при гранулематозном периодонтите. На рентгенограмме киста
проявляется в виде очага деструкции округлой или овальной формы с ровными скле-
розированными контурами. Иногда отмечается погружение корня пораженного зуба
в полость кисты (рис. 506).
Доброкачественные опухоли челюстей бывают одонтогенными и неодонто-
генными. К первым относят одонтомы и амелобластомы, ко вторым — остеомы,
гемангиомы и остеобластокластомы. Наибольшее значение имеют неодонтогенные
опухоли.
487
Рис. 509. Дентальная КТ нижней челюсти. Ви-
сочно-нижнечечюстной сустав с планиметри-
ческой разметкой.
Рис. 510. Дентальная КТ нижней челюсти. Изображение зубного ряда, полученное при ис-
следовании с симуляцией трансплантатов.
Гигантоклеточная опухоль может быть литической, кистозной и ячеистой. Лити-
ческая форма проявляется в виде одиночного очага деструкции с плохо дифференци-
руемыми контурами, кистозная — как участок деструкции костной ткани с ровными
488
Рис. 511. Дентальная КТ нижней челюсти. Остеоденситограмма в области трансплантации.
контурами (рис. 507). При ячеистой форме на
фоне деструкции видны множественные тон-
костенные полости.
Гемангиома — сосудистая опухоль, со-
стоящая из пролиферирующих сосудов.
Рентгенологическая картина ее полиморфна.
Опухоль проявляется в виде либо единичной
кистовидной полости с четкими или нечетки-
ми контурами (рис. 508), либо многокамер-
ной кисты, напоминающей мыльные пузыри.
Злокачественные опухоли костей мо-
гут быть двух типов — метастазы (литиче-
ские и остеобластические) и остеогенная
саркома (остеолитическая или остеобласти-
ческая). Их рентгенологические проявле-
ния сходны с таковыми, наблюдающимися
при опухолях скелета других локализаций
(см. часть II, глава 8).
Заболевания височно-нижнечелюст-
Рис. 512. КТ черепа (трехмерная реконструк-
ция). Эндопротез нижней челюсти.
ного сустава часто являются показанием к
рентгенологическому исследованию. Пред-
почтение всегда отдают дентальной компью-
терной томографии. Она позволяет доста-
точно уверенно визуализировать костные элементы этого сустава и диагностировать
его наиболее часто наблюдающиеся поражения — артроз, артрит (чаще ревматоид-
ный) и врожденные аномалии развития (рис. 509). При затруднениях в диагностике
иногда проводят магнитно-резонансную томографию.
Имплантация зубов — новое, интенсивно развивающееся направление в стома-
тологии. Решающая роль в обследовании больных, которым планируют выполнить
имплантацию, играет рентгенологическое исследование, при этом основным методом
489
является дентальная компьютерная томография. Именно она дает возможность все-
сторонне оценить состояние области, где будет произведена операция, и составить
план лечения. На дентальных компьютерных томограммах прежде всего выполняют
симуляцию будущих трансплантатов (рис. 510), определяя их местоположение и взаи-
моотношение с окружающими костными структурам, в частности с нижнечелюстным
каналом и верхнечелюстной пазухой. Это позволяет выполнить синус-лифтинг —
поднять дно верхнечелюстной пазухи, что облегчает выполнение трансплантации,
особенно у пожилых людей. Далее определяют плотность кости в области расположе-
ния будущего трансплантата, т. е. проводят остеоденситометрию (рис. 511). Это необ-
ходимо для того, чтобы выявить регионарный остеопороз и провести соответствую-
щее лечение. Благодаря этому уменьшается вероятность отторжения трансплантата.
Иногда, правда, нечасто, при обследовании больных в стоматологической кли-
нике проводят компьютерную томографию на аппарате, который используют для ис-
следования всего тела. Это дает возможность получить целостную картину челюстно-
лицевой области (рис. 512).
Список литературы
Лучевая диагностика в стоматологии: Национальное руководство / Главный редактор тома
А. Ю. Васильев. — М.: ГЭОТАР-Медиа, 2010. — 288 с.
Рабухина Н. А., Аржанцев А. П. Спиральная компьютерная томография при заболеваниях
челюстно-лицевой области. — М.: МЕДпресс-информ, 2006. — 128 с.
РогацкинД. В., Гинали Н. В. Искусство рентгенографии зубов. — М.: Издат. дом «STBOOK»,
2007. — 128 с.
Руководство по интраоперационной микрофокусной радиовизиографии / А. Ю. Васильев,
Н. С. Серова, В. В. Петровская и др. — М.: ГЭОТАР-Медиа, 2011. — 128 с.
Чибисова М. А. Цифровая и пленочная рентгенография в амбулаторной стоматологии. — СПб.:
ООО «МЕДИиздательство, 2004. — 150 с.
МОЛОДОМУ ИССЛЕДОВАТЕЛЮ
Я видела, как голубь шел по льду.
Он падал и скользил, и злился от бессилья.
А было все легко, он просто позабыл,
Что у него есть воздух, небо, крылья!
Г. Новицкая
Продолжим рассуждения, начатые ранее. Важной составной частью профилактической
медицины является превентивная радиология. Следует ожидать увеличения ее значения
в планомерном оздоровлении общества. Лучевые методы будут играть важную роль в дис-
пансеризации выбранных контингентов, а в дальнейшем — всего населения с организацией
последующего диспансерного наблюдения и лечебно-оздоровительных мероприятий.
Проблема третья. Необходима разработка и организация превентивной радиоло-
гии. В настоящее время наибольшее значение приобретают пять форм массового лучево-
го скрининга: обследование беременных (ультразвуковые методы); флюорография легких
(для выявления туберкулеза); маммография и сономаммография; остеоденситометрия
скелета (для оценки минеральной плотности костей); сонография предстательной железы
(у мужчин старше 50 лет с положительной реакцией на специфический простатический
антиген); скрининг на атеросклероз коронарных сосудов. Очень важна научная разработ-
ка этой проблемы.
490
Проблема четвертая. До настоящего времени не существует действенной прогности-
ческой профилактики заболеваний у представителей разных профессий. Нужны организа-
ционные формы, методы и средства профессионального отбора и изучения адаптации ра-
ботников к новым условиям жизни и труда в промышленности, аграрном секторе и других
отраслях, в том числе в условиях воздействия профессиональных вредностей.
Мы не знаем, когда Вам доведется познакомиться с этим учебником. Ясно лишь, что сту-
дентам и врачам будущего десятилетия придется работать в новых условиях, которые потре-
буют нового подхода к диагностике. По нынешним временам несколько лет — это большой
срок. Радиологи смогут, по-видимому, использовать для диагностики практически все фи-
зические поля и излучения. При этом нужные данные будут получать с помощью преиму-
щественно бесконтактных и малоопасных или вообще безвредных для организма способов.
Так будет даже при использовании ионизирующих излучений, поскольку удастся применить
датчики, воспринимающие раздражители чрезвычайно низкой интенсивности. Ведь воспри-
нимают те же фоторецепторы глаза действие одного или двух квантов света!
Объективизация выявления симптомов будет в значительной степени обеспечена их
выражением в цифровой форме. Применение наборов математических алгоритмов для ре-
конструкции изображений позволит проводить автоматический анализ результатов обсле-
дования больного. В сложных случаях опорой врачу послужат информационно-поисковые
системы, которые предоставят в его распоряжение не только данные литературы, но также
изображения, полученные во всех случаях предполагаемой болезни, зарегистрированные
в банках медицинских данных. Однако в связи с этим возникают новые научные и организа-
ционные проблемы.
Проблема пятая. Необходимы разработка и оценка эффективности тактики комплекс-
ного обследования больных с различными патологическими состояниями. В третьей части
учебника мы привели некоторые типовые схемы, отражающие тактику лучевого исследо-
вания при поражениях разных органов (так называемые ветвящиеся диагностические про-
граммы). Однако нужно составить подобные программы, включающие не только лучевые, но
и все другие диагностические методики, определить диагностический «вес» всех основных
симптомов, проверить чувствительность и специфичность разных методов, оценить эффек-
тивность предложенных алгоритмов исследований, изучить экономическую сторону дела,
составить компьютерные программы для поликлиник, больниц и диагностических центров.
Проблема шестая. Жизнь — это непрерывные циклы обмена химических веществ. Глав-
ным препятствием в познании организма является чрезвычайно сложное строение биоло-
гических объектов. Так, у человека 10 млн генов. Невообразимо море сигналов, составляю-
щих суть регуляторных процессов. В человеческом мозге в течение 1 с совершается около
1014 элементарных операций. Какие информационные технологии способны охватить этот
мир? В какой мере диагностике помогут новые возможности переноса анализа из двухмер-
ного мира в реальное трехмерное пространство, а также создание радиологической вирту-
альной интроскопии?
Проблема седьмая (компьютерная). За последнее десятилетие технологический про-
гресс в микроэлектронике и мощные интеллектуальные вливания в программирование
превратили компьютер в основную движущую силу медицинской и прежде всего лучевой
диагностики, создан ряд принципиально новых методов диагностики, базирующихся на
компьютерных технологиях. Однако возникло и другое направление компьютеризации ме-
дицины — привлечение к решению медицинских задач интеллектуальных высокоорганизо-
ванных компьютерных технологий, в том числе с дистанционным использованием мощных
внешних ресурсов. Каково место врача в этих условиях? Где граница между искусством и ма-
тематическим расчетом в диагностике? На эти вопросы пока нет вразумительного ответа.
491
Проблема восьмая (философско-психологическая). С одной стороны, развитие телеме-
дицины драматически изменит привычную взаимосвязь пациента и врача и приведет к не-
которой перестройке инфраструктуры медицинской помощи. Будет создан рынок телера-
диологических услуг. Однако перед нами неизбежно встанут вопросы о медико-правовых
основах телерадиологии, в частности обеспечении конфиденциальности телерадиологиче-
ских консультаций. С другой стороны, не уменьшит ли автоматический анализ результатов
исследования, базирующийся преимущественно на изучении цифровых кодов, роль визуа-
лизации как универсального до последнего времени принципа исследования в лучевой диа-
гностике? Не вытеснит ли цифрократия видеократию? Не приведет ли всеобщая информаци-
онная технологизация к потере индивидуальности врача? По выражению Ханны Арендт, не
станет ли тотальная «машина» организовывать жизнь людей «без права иметь права»?
Если хотя бы эти завораживающие воображение перспективы смогут Вас воодушевить
и пробудят в Вас фантазию — качество величайшей ценности для исследователя, то нам
остается надеяться, что Вы найдете точку приложения для своих творческих устремлений.
492
Учебная литература
для студентов медицинских вузов
Игорь Петрович Королюк,
Лев Давидович Линденбратен
ЛУЧЕВАЯ ДИАГНОСТИКА
Зав. редакцией Т П. Осокина
Вед. научный редактор Н. В. Кирсанова
Художественный редактор А. В. Минаичев
Компьютерная верстка Г. В. Калинина
Подписано к печати 13.05.2013. Формат бумаги 70x100*/^.
Бумага офсетная № 1. Гарнитура Таймс. Печать офсетная.
Печ. л. 31. Усл.-печ. л. 40,3. Тираж 3 000 экз.
Заказ №3756
Издательство БИНОМ
127473 Москва, ул. Краснопролетарская, д. 16
e-mail: info@binom-press.ru.
При участии ООО Агентство печати «Столица»
Отпечатано с готовых файлов заказчика
в ОАО «Первая Образцовая типография»,
филиал «УЛЬЯНОВСКИЙ ДОМ ПЕЧАТИ»
432980, г. Ульяновск, ул. Гончарова, 14
ISBN 078-5-9518-0548-5
9785951 805485