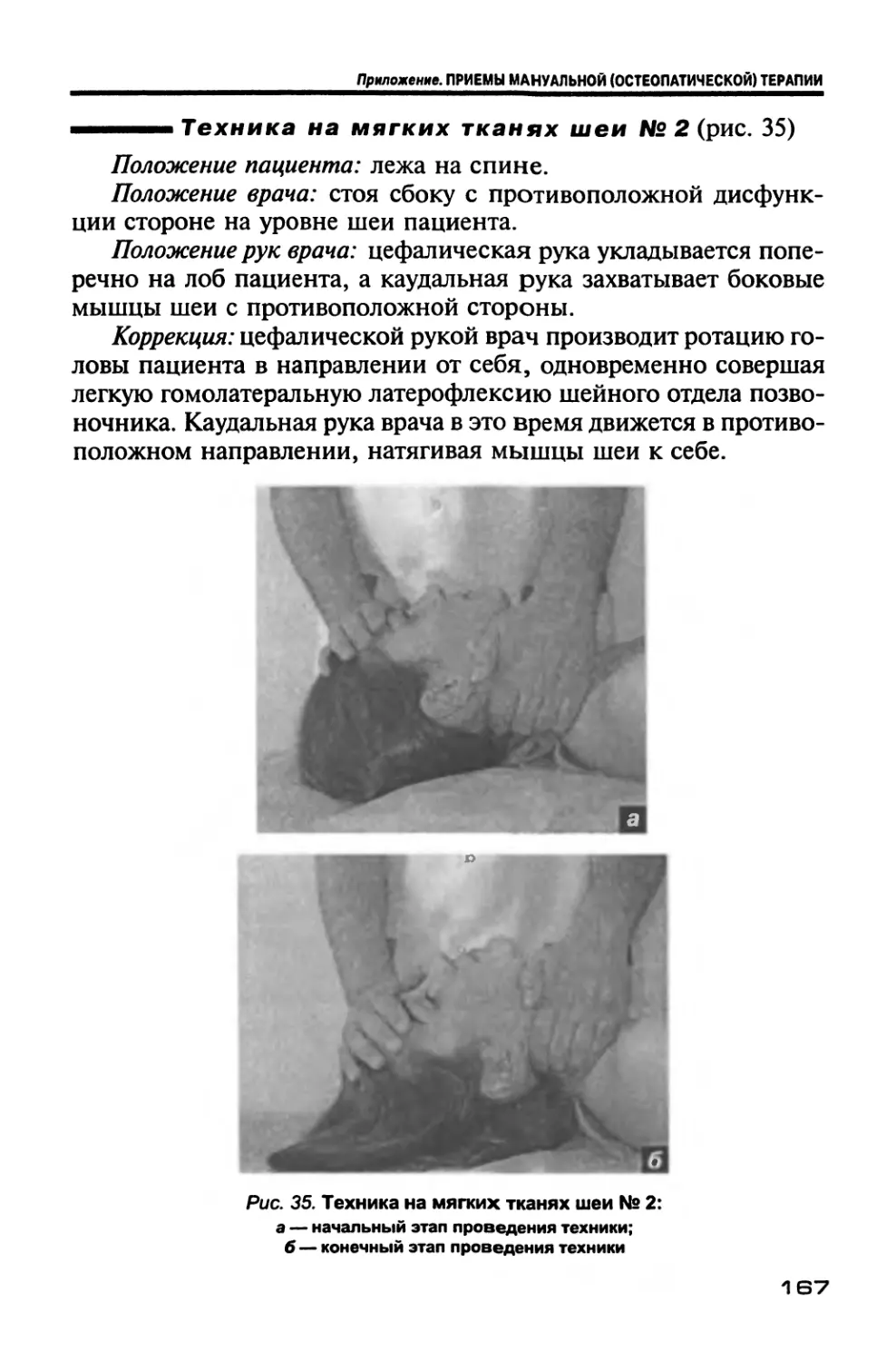
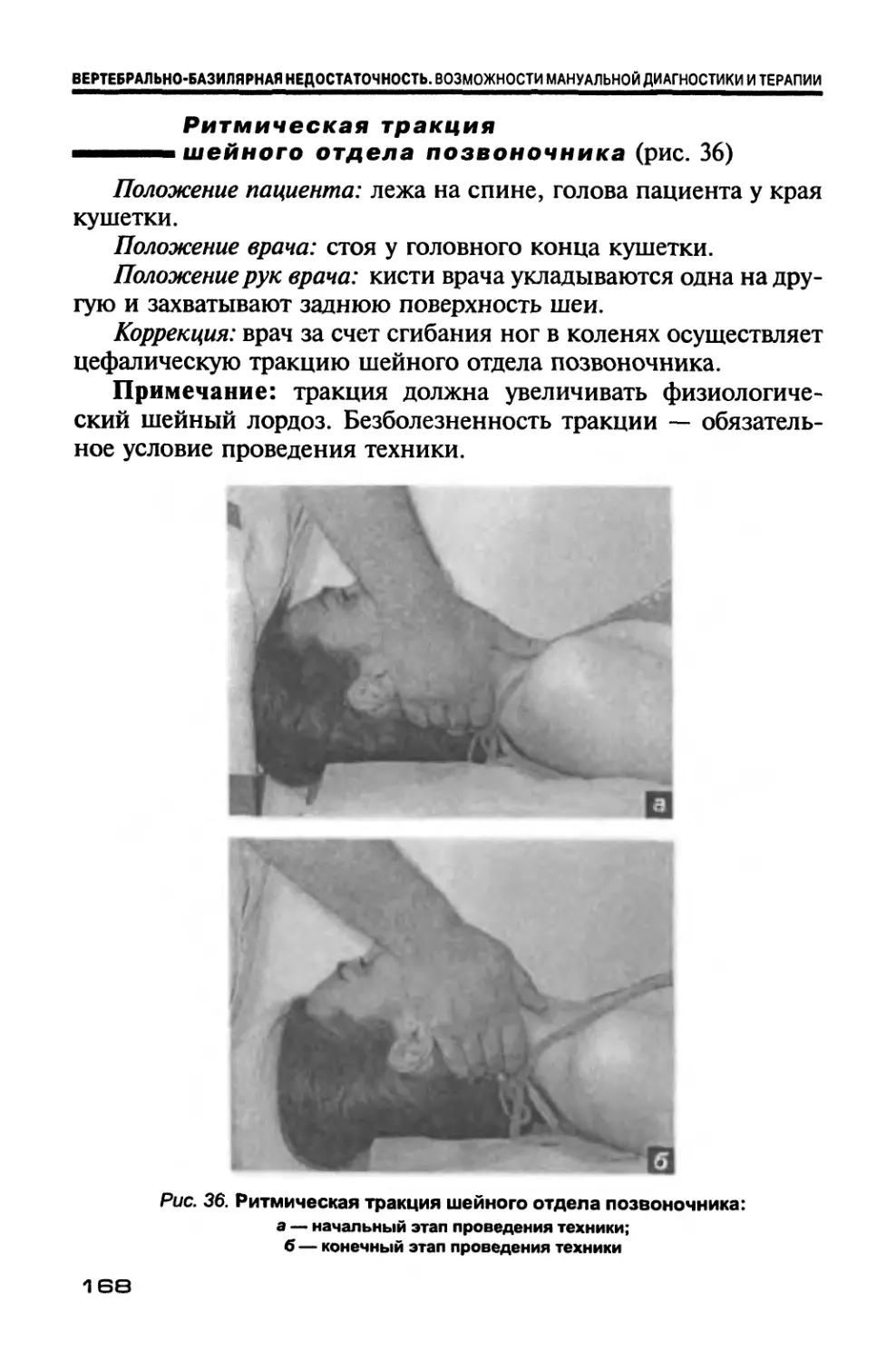
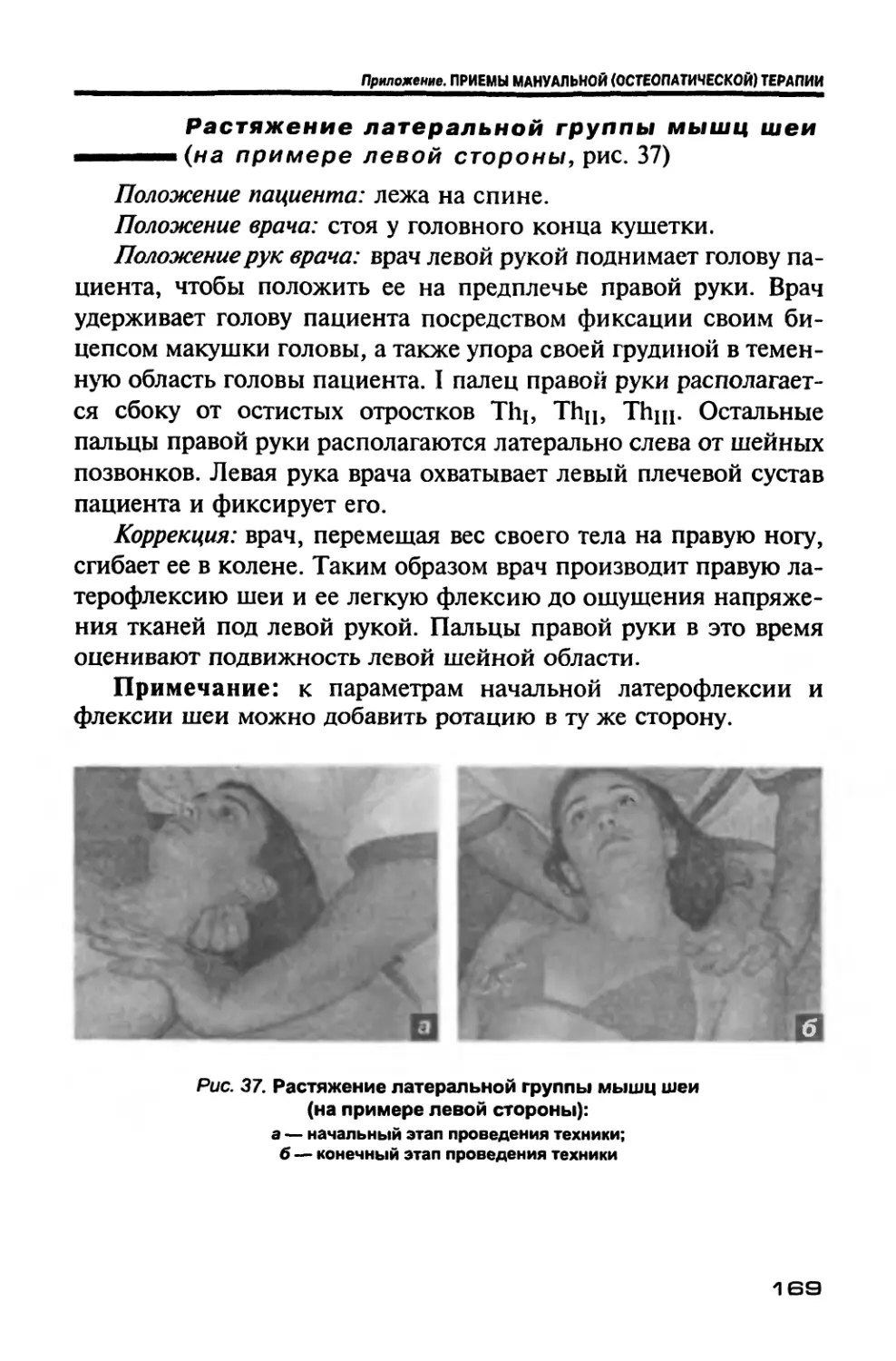
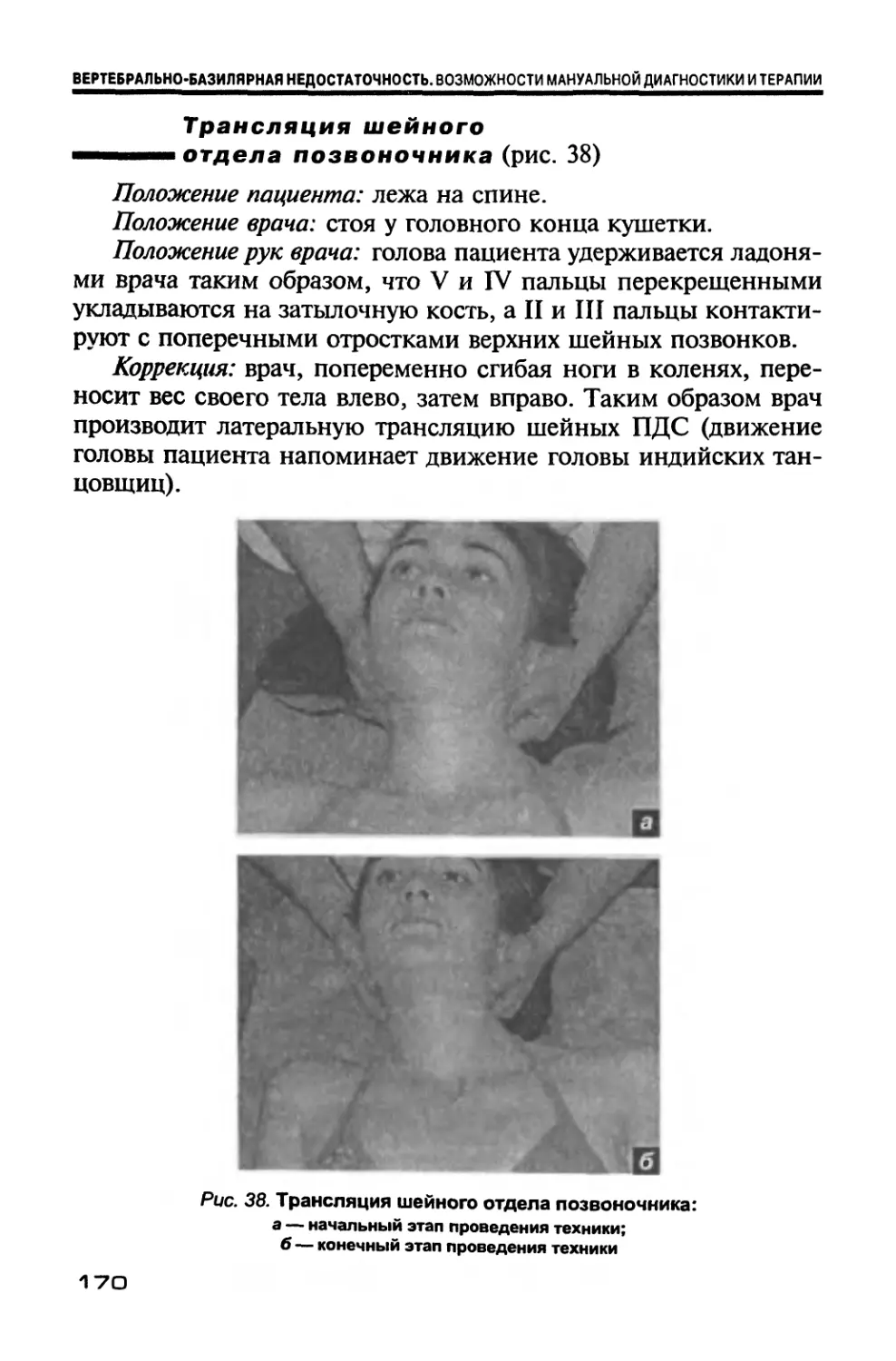
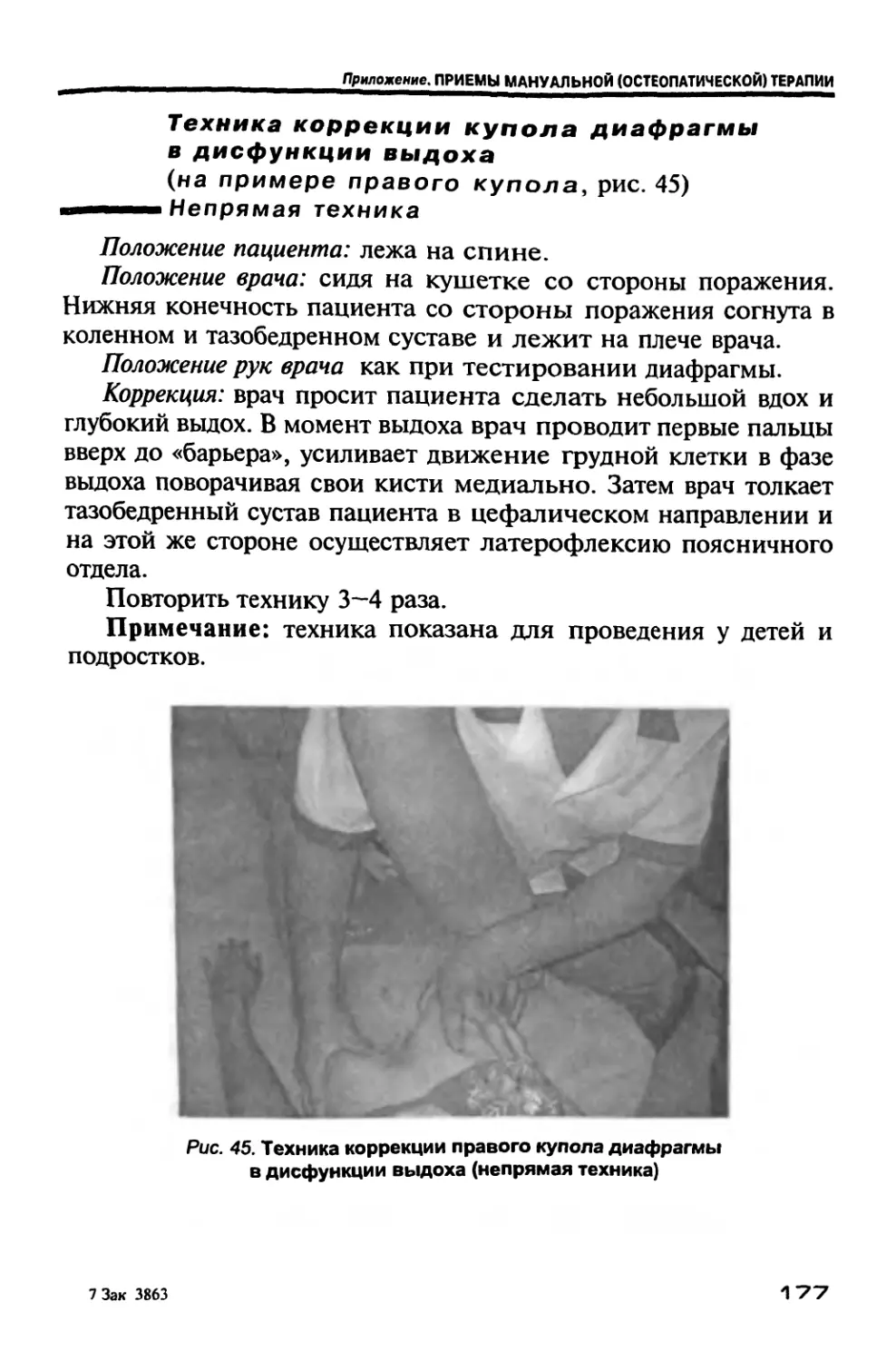
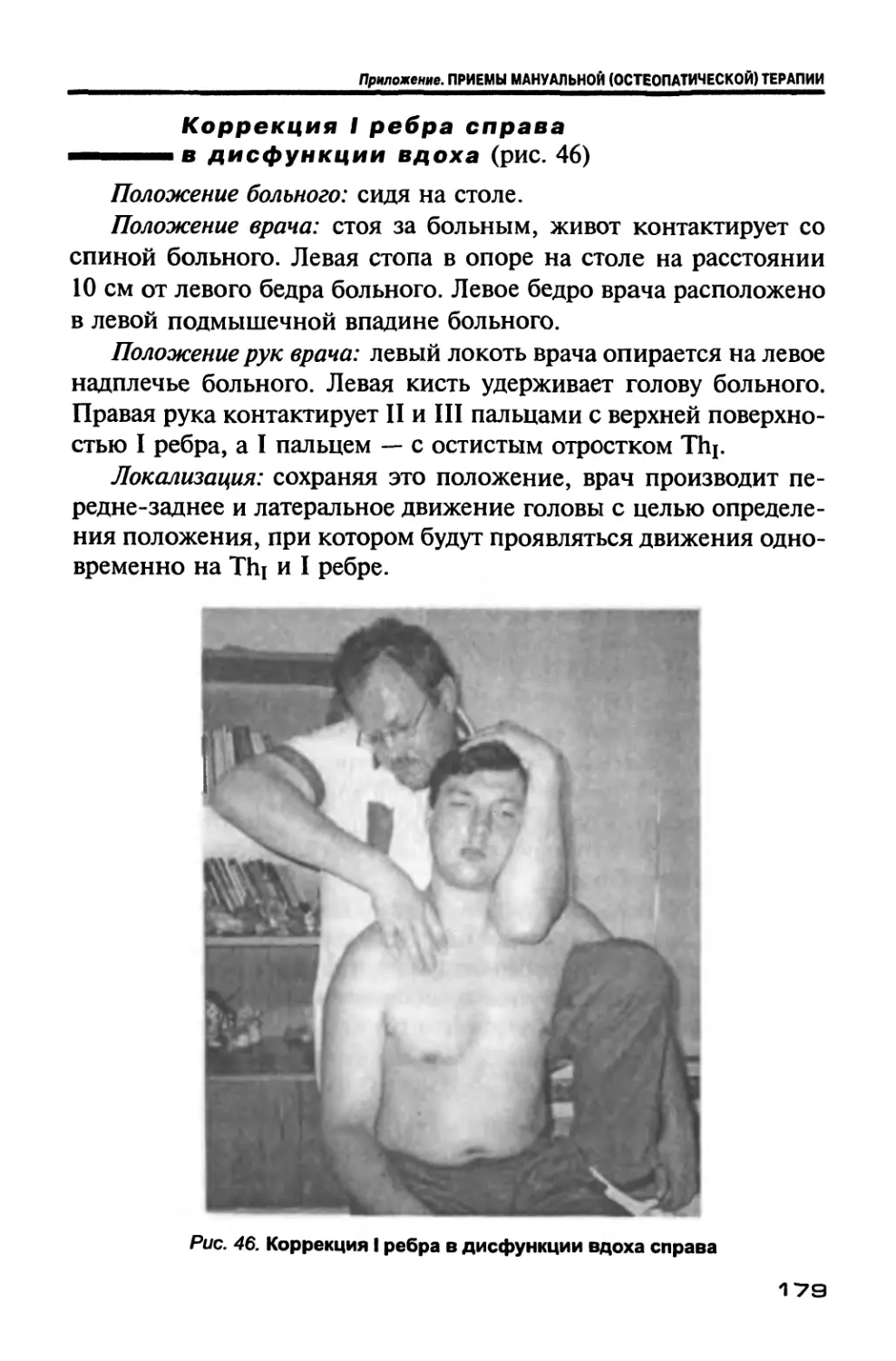
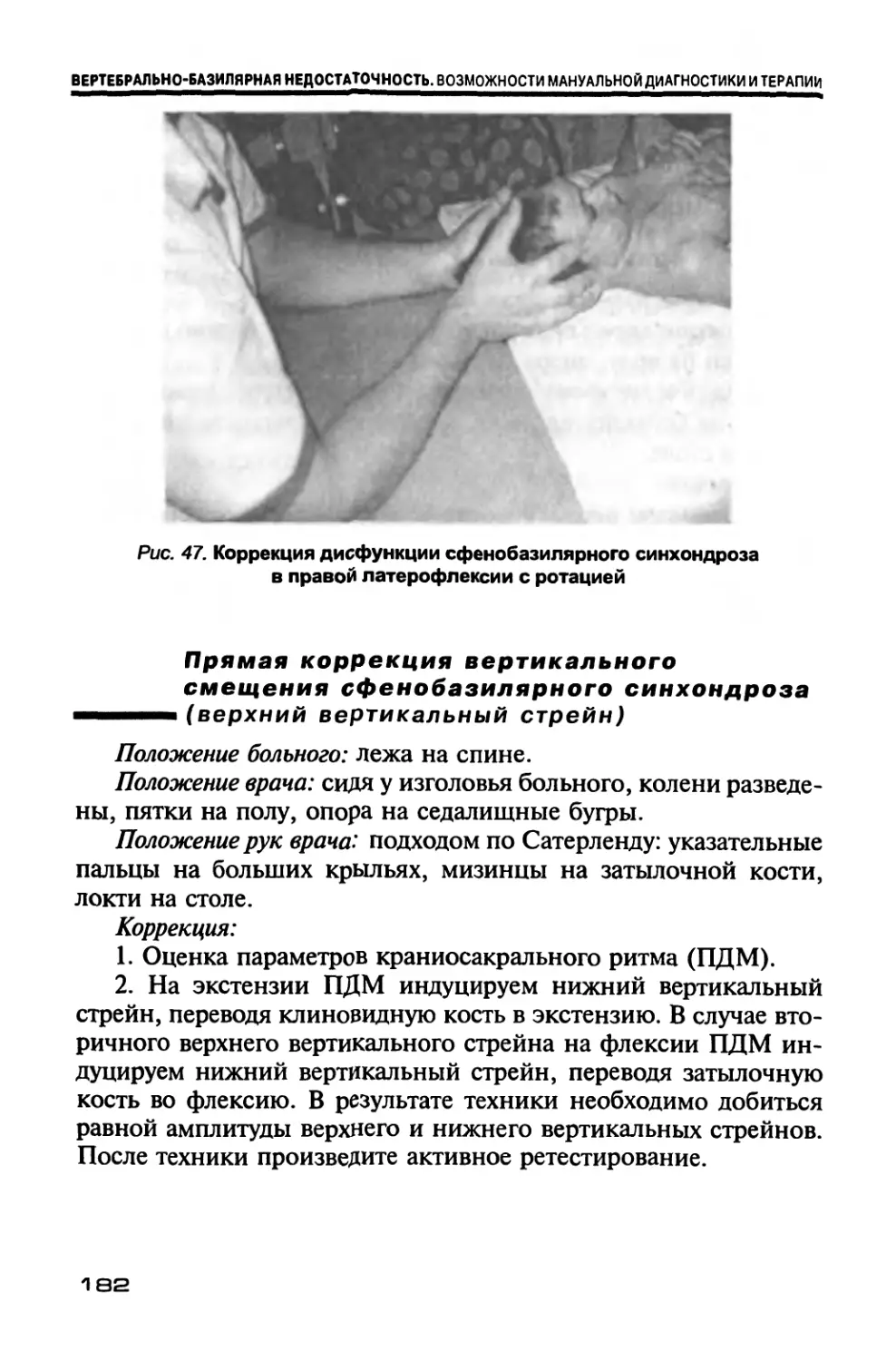
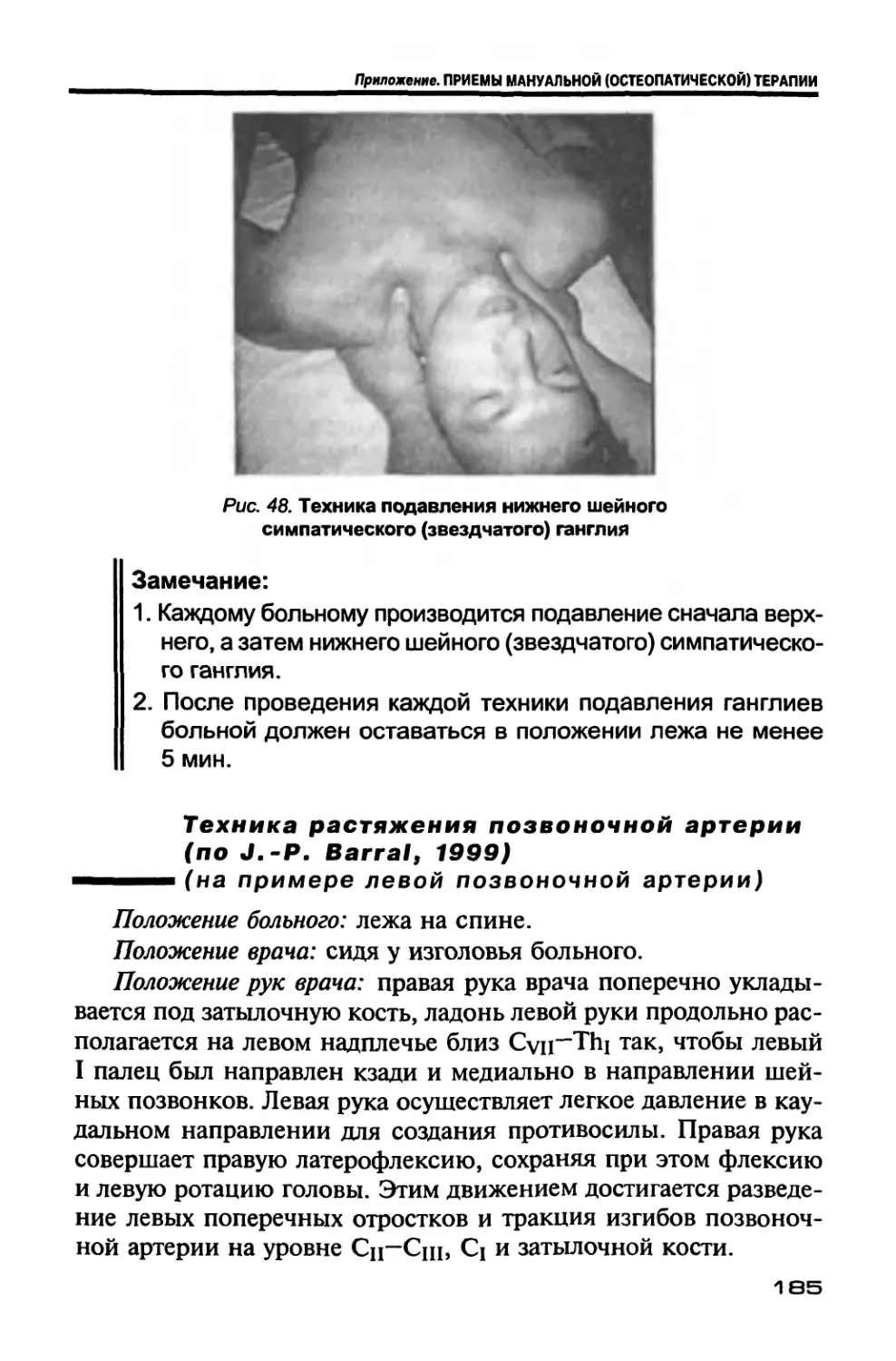
Author: Новосельцев С.В.
Tags: анатомия анатомия человека сравнительная анатомия невропатология алкоголизм как болезнь нейрохирургия психиатрия медицина практическая медицина неврология монография мануальная терапия хронические заболевания
ISBN: 978-5-93929-156-9
Year: 2007
С. В. Новосельцев
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ
Н Е ДОСТ АТОЧ НОСТЬ
ВОЗМОЖНОСТИ МАНУАЛЬНОЙ
ДИАГНОСТИКИ И ТЕРАПИИ
Под редакцией академика РАМН
профессора А. А. Скоромца
Санкт-Петербург
ФОЛИАНТ
2007
УДК 611.81
ББК 56.12
Новосельцев С. В. Вертебрально-базилярная недостаточность.
Возможности мануальной диагностики и терапии /
С. В. Новосельцев; под ред. акад. РАМН А. А. Скоромца. —
СПб : ООО «Издательство ФОЛИАНТ», 2007. — 208 с.: ил.
ISBN 978-5-93929-156-9
В монографии представлены современные данные об этиологии, патоге-
незе, диагностике и лечении хронической недостаточности мозгового кро-
вообращения в вертебрально-базилярном бассейне. Особое внимание
уделено возможным причинам сосудистых нарушений в ВББ в связи с на-
рушением биомеханического равновесия не только на уровне шейного от-
дела позвоночника, но главным образом краниосакральной системы с по-
зиций специалиста-остеопата.
Для неврологов, мануальных терапевтов, остеопатов.
ISBN 978-5-93929-156-9
© С. В. Новосельцев, 2007
© ООО «Издательство ФОЛИАНТ», 2007
□Б АВТОРЕ
Новосельцев Святослав Валерьевич — врач-невролог, кандидат ме-
дицинских наук, выпускник Русской Высшей Школы Остеопатической ме-
дицины (Доктор Остеопатии), ведущий остеопат российско-бельгийской
клиники «Fysiolase Clinic» (Санкт-Петербург), член Русского Регистра
Докторов Остеопатии, преподаватель курса остеопатии медицинского
факультета СПбГУ.
ОГЛАВЛЕНИЕ
Остеопатическая терминология........................................ 6
Список сокращений................................................... 8
Введение............................................................ 11
Глава I. Анатомия, физиология и патология вертебрально-базилярной
системы....................................................... 14
1.1. Анатомо-физиологические особенности шейного отдела
позвоночника и вертебрально-базилярной системы............. 14
1.2. Патогенетические механизмы формирования
вертебрально-базилярной недостаточности.................... 33
1.3. Особенности патогенеза вертебрально-базилярной
недостаточности в детском возрасте......................... 43
Глава II. Клиника вертебрально-базилярной недостаточности.......... 53
2.1. Симптомы и синдромы вертебрально-базилярной
недостаточности............................................ 53
2.2. Особенности клинической картины вертебрально-базилярной
недостаточности в детском возрасте.................... 71
Глава III. Диагностика нарушений кровообращения
в вертебрально-базилярном бассейне................................. 74
3.1. Исследование неврологического статуса................ 74
3.2. Функциональные пробы................................. 76
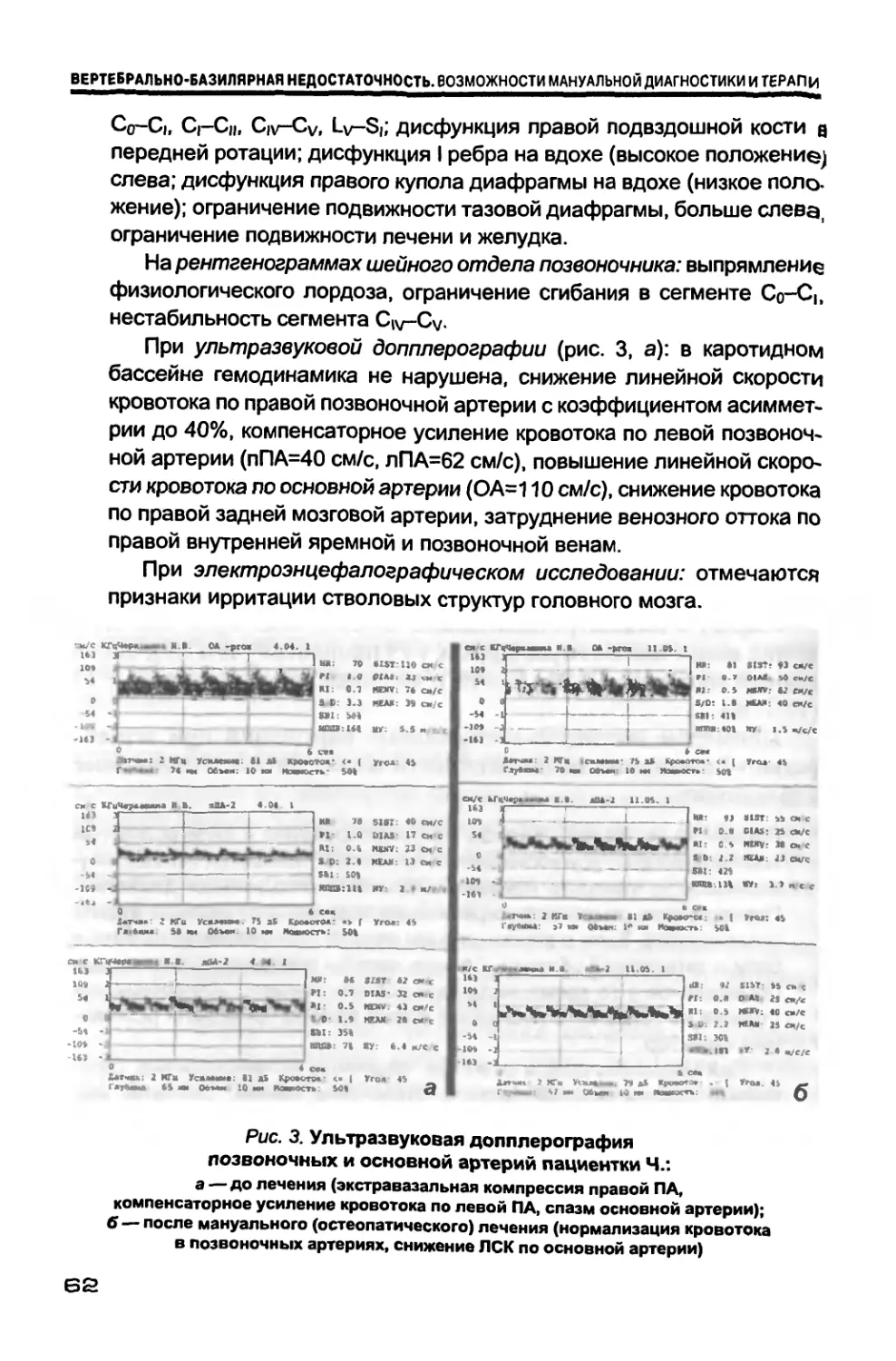
3.3. Диагностика офтальмических нарушений................. 76
3.4. Диагностика кохлеовестибулярных расстройств.......... 76
3.5. Мануальные (остеопатические) методы обследования..... 77
3.6. Рентгенография шейного отдела позвоночника.......... 115
3.7. Магнитно-резонансная томография шейного отдела
позвоночника и головного мозга............................ 119
3.8. Магнитно-резонансная ангиография.................... 121
3.9. Ультразвуковая допплерография....................... 123
3.10. Электроэнцефалография.............................. 130
4
ОГЛАВЛЕНИЕ
Глава IV. Лечебные и реабилитационно-профилактические мероприятия
при вертебрально-базилярной недостаточности....................... 134
4.1. Медикаментозная терапия............................. 134
4.2. Лечебные блокады.................................... 136
4.3. Хирургическое лечение............................... 136
4.4. Рентгенотерапия..................................... 139
4.5. Физиотерапевтическое лечение........................ 139
4.6. Рефлексотерапия..................................... 143
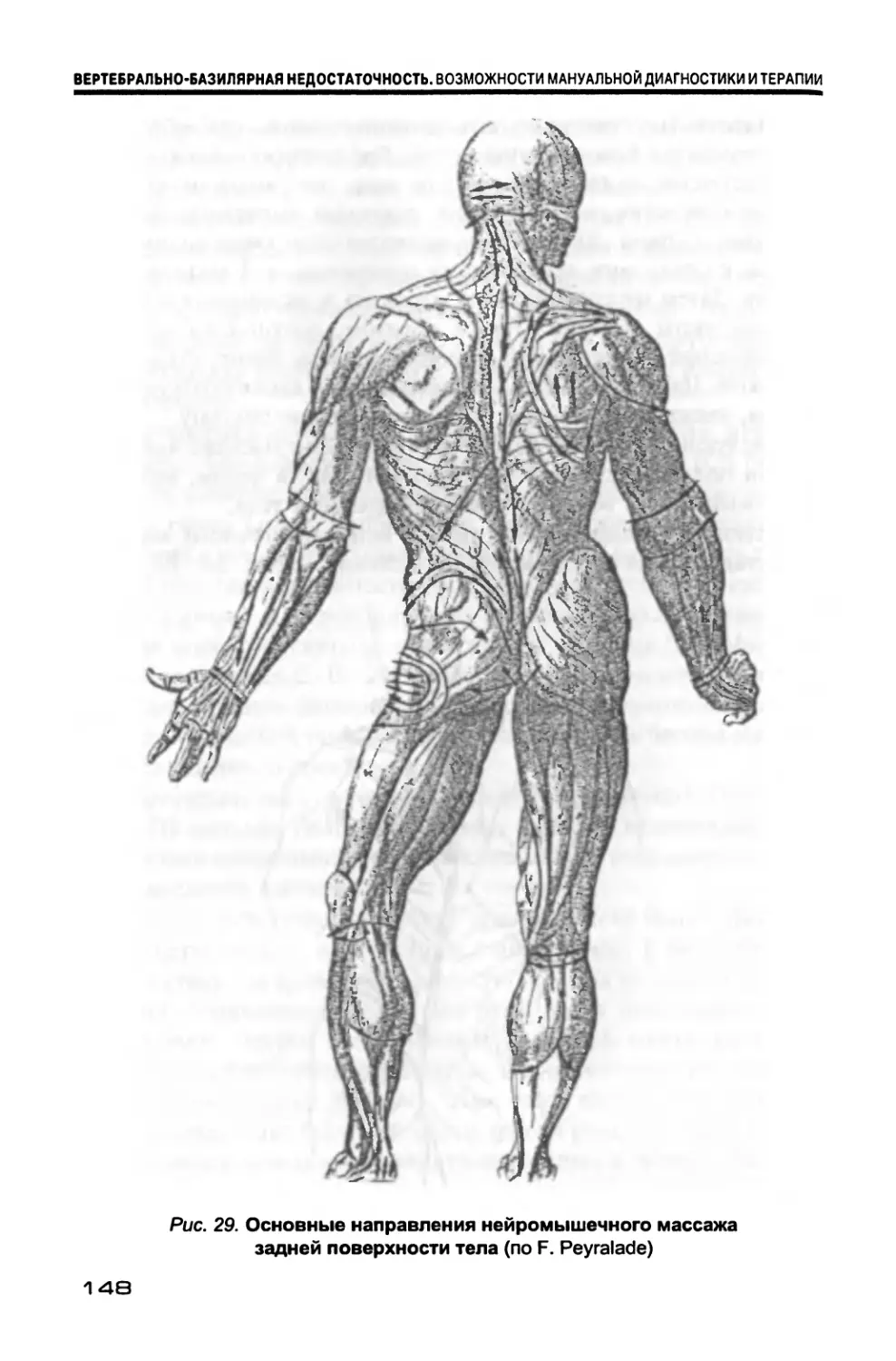
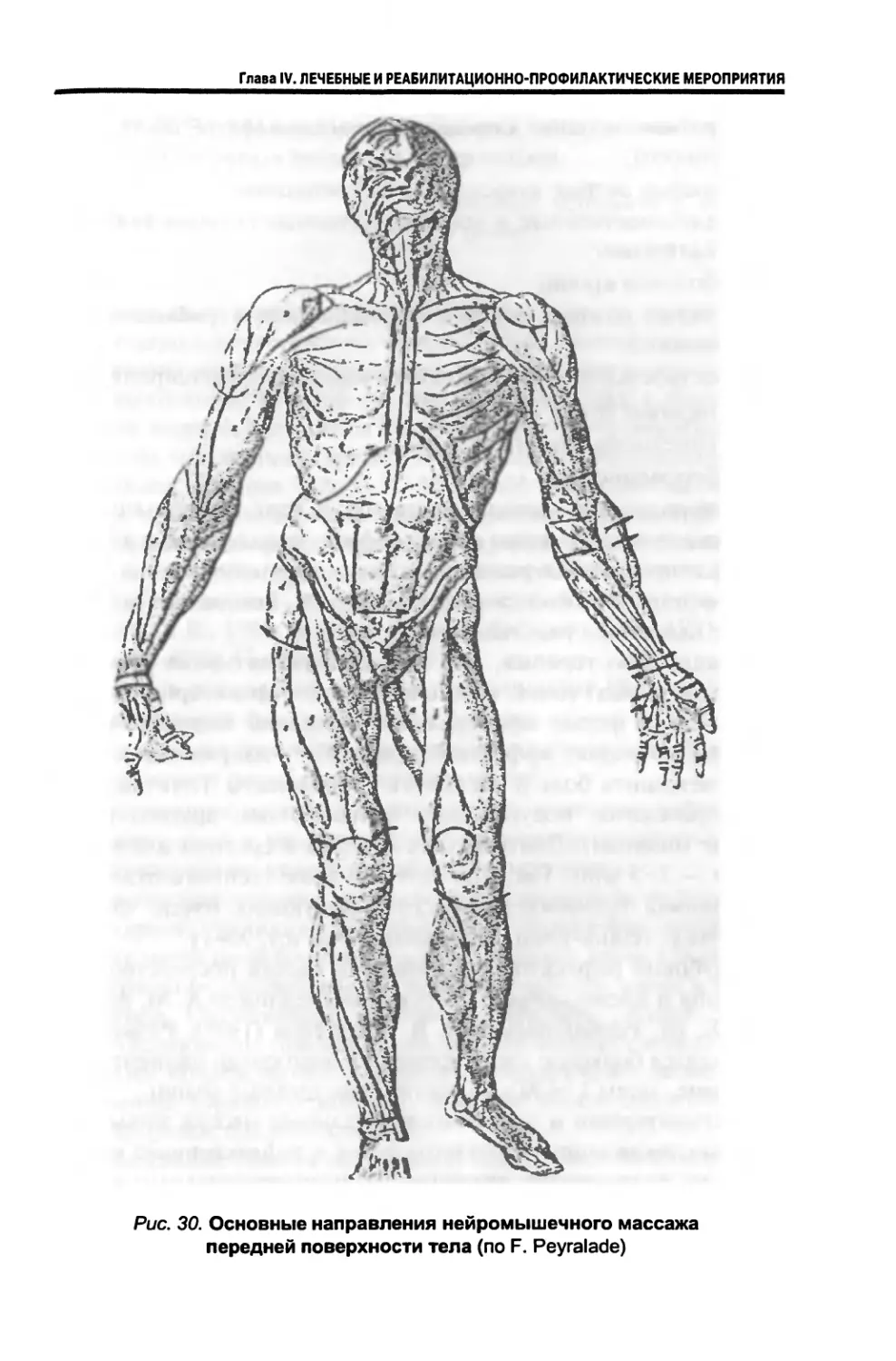
4.7. Массаж.............................................. 144
4.8. Мануальная терапия и остеопатическая коррекция...... 151
4.9. Лечебная физкультура................................ 158
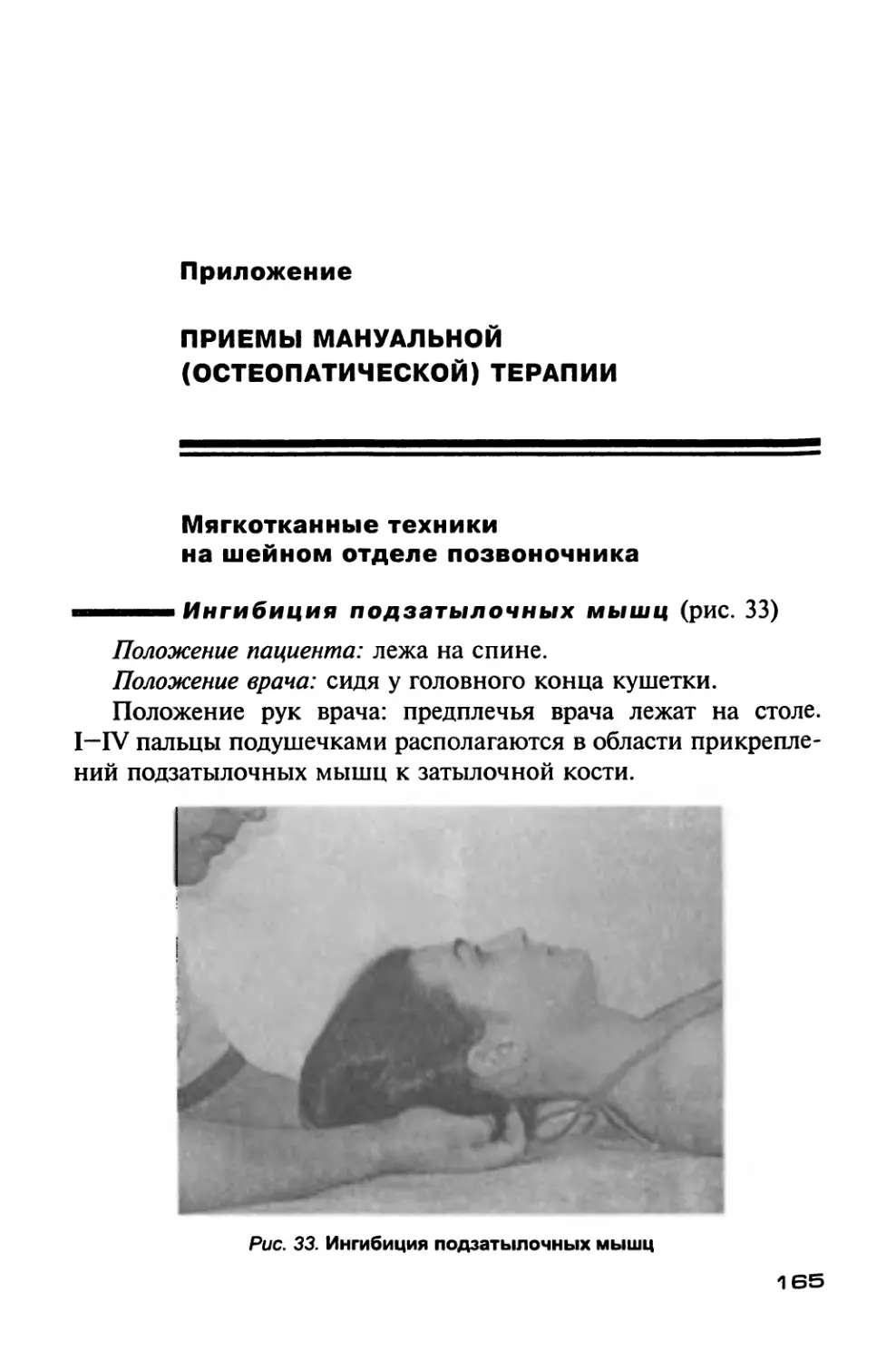
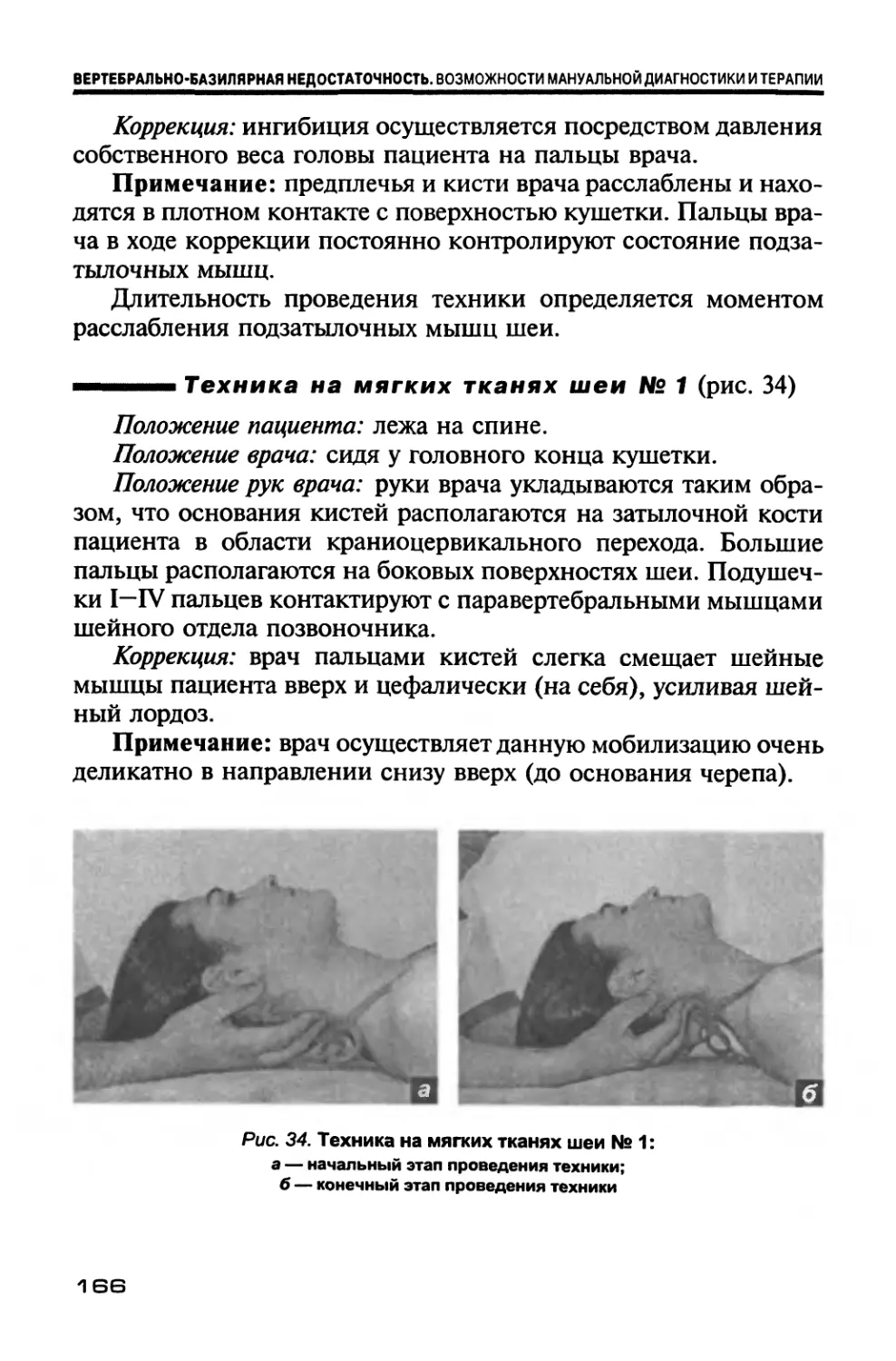
Приложение. Приемы мануальной (остеопатической) терапии........... 165
Список литературы................................................. 188
ОСТЕОПАТИЧЕСКАЯ ТЕРМИНОЛОГИЯ
Цефалический Каудальный Подальный Медиальный Латеральный Передний Задний Внутренняя ротация Наружная ротация Передняя ротация Задняя ротация Латерофлексия Антефлексия Постфлексия Сома Висцера Орган Мышечно-скелетный Висцеральный Дисфункция Кинетическая дисфункция Остеопатическое повреждение (соматическая дисфункция) — в направлении головы — в направлении копчика — в направлении стоп — к срединной линии тела ~ кнаружи от срединной линии тела — вперед — назад — вращение к срединной линии тела — вращение от срединной линии тела — вращение вперед — вращение назад — наклон в сторону — сгибание вперед — сгибание назад — скелетно-мышечная система — полый орган — плотный орган — мышцы, кости, суставы, капсульно-связочный аппарат — связанный с каким-нибудь внутренним органом — нарушение функции — нарушение подвижности — комплекс биомеханических, вегетативных и психических дисфункций
Психосоматическая дисфункция Соматопсихическая дисфункция Психовисцеральная дисфункция — дисфункция сомы психического происхождения — дисфункция психики соматического происхождения — висцеральная дисфункция психического происхождения
6
ОСТЕОПАТИЧЕСКАЯ ТЕРМИНОЛОГИЯ
Висцеропсихическая
дисфункция
Висцеральная
дисфункция
Inflare lesion
Outdare lesion
Thrust
Up Slip
Whiplash
психическая дисфункция висцерального происхождения
нарушение функции внутреннего органа
дисфункция подвздошной кости в закрытии
дисфункция подвздошной кости в раскрытии
высокоскоростная малоамплитудная остеопатическая
техника (толчковая)
верхнее смещение подвздошной кости
«хлыстовая травма»
СПИСОК СОКРАЩЕНИЙ
MPT — магнитно-резонансная томография
ПДМ — первичный дыхательный механизм
ПДС — позвоночно-двигательный сегмент
УЗДГ — ультразвуковая допплерография
ЭМГ — элекгромиография
ERS — (Extended, Rotated, Sidebent) сегментарная позвоночная
дисфункция в экстензии, при которой ротация предваряет
латерофлексию в одноименную сторону
FRS — (Flexed, Rotated, Sidebent) сегментарная позвоночная
дисфункция во флексии, при которой ротация предваряет
латерофлексию в одноименную сторону
NSR — (Neutral, Sidebent, Rotated) нейтральная сегментарная
позвоночная дисфункция, при которой латерофлексия
предваряет ротацию в противоположную сторону
Rg — рентгенография
SCM — (m. stemocleidomastoideus) грудиноключично-сосцевидная
мышца
SIAS — (spina iliaca anterior superior) передневерхняя подвздошная
ость
SIPS — (spina iliaca posterior superior) задневерхняя подвздошная
ость
Моим родителям
Надежде Александровне
и Валерию Павловичу
Новосельцевым
посвящаю
ВВЕДЕНИЕ
Нарушения мозгового кровообращения — одна из самых ак-
туальных проблем неврологии. С каждым годом увеличивается
частота васкулярно-церебральных заболеваний мультифактор-
ного генеза. При этом мало учитываются ранние формы нару-
шений мозгового кровообращения [Ратнер А. Ю., 1983]. До по-
следнего времени считалось, что церебральная сосудистая пато-
логия — привилегия лиц среднего и пожилого возраста. Однако
у детей часто возникают разные гемодинамические нарушения,
проявляющиеся уже в раннем возрасте. Нарушения гемодина-
мики дают о себе знать и в критические периоды жизни: 3—4
года, 7—10 лет, 12—14 лет [Андрианов В. Л., Уханов А. В. и др.,
1999]. Данная работа посвящена изучению этиологии и патоге-
неза, а также возможностям мягкой мануальной коррекции хро-
нической недостаточности мозгового кровообращения в вертеб-
рально-базилярном бассейне (ВББ), клинически проявляющей-
ся головокружением, неустойчивостью и шаткостью походки,
головными болями, шумом в голове, снижением слуха, работо-
способности и памяти, изменениями в эмоционально-волевой
сфере, акинетико-ригидным синдромом.
Вертебрально-базилярная недостаточность (ВБН), по опре-
делению ВОЗ (1971), — это «обратимое нарушение функции
мозга, вызванное уменьшением кровоснабжения области, пита-
емой позвоночными и базилярной артериями».
Изучение новых подходов в лечении вертебрально-базиляр-
ной недостаточности актуально не только по причине чрезвы-
чайной распространенности как среди детей, так и взрослых, но
и потому, что до 30% всех инсультов и около 70% транзиторных
ишемических атак (ТИА) приходятся на вертебрально-базиляр-
ный бассейн.
Причиной вертебрально-базилярной недостаточности может
быть поражение как интра-, так и экстракраниальных сосудов
(стеноз, окклюзия, тромбоз). В 65% случаев наблюдаются пора-
11
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ недостаточность, возможности мануальной диагностики и терапии
жения экстракраниальных отделов позвоночных артерий (изви-
тость, перегиб, компрессия) (Попелянский Я. Ю., 1981; Анто-
нов И. П., 1985; Nacadi В., Wery D., Bodson А., 1995].
Считается, что в патогенезе вертебрально-базилярной недо-
статочности значимую роль играют дегенеративно-дистрофиче-
ские изменения в шейном отделе позвоночника и патология
краниоцервикального перехода [Попелянский Я. Ю., 1989; Лоб-
зин С. В. и др., 2002]. Одним из возможных механизмов разви-
тия недостаточности кровообращения в вертебрально-базиляр-
ном бассейне является экстравазальная компрессия позвоноч-
ной артерии и раздражение шейных симпатических узлов, что в
свою очередь приводит к ирритации вазопрессорных мезодиэн-
цефальных отделов головного мозга, формируя порочный круг
клинических проявлений [Клочева Е. Г., 2004].
Этиология вертебрально-базилярной недостаточности мно-
гообразна, однако существенную роль в развитии и поддержа-
нии этой сосудистой патологии могут играть различные биоме-
ханические нарушения в организме. В настоящее время в лите-
ратуре недостаточно освещены вопросы связи церебральной
сосудистой патологии с нарушениями биомеханики организма
в целом. Наибольшие результаты при этом достигнуты в
установлении связи механики шейного отдела позвоночника с
нарушениями мозгового кровообращения в вертебрально-бази-
лярном бассейне [Ситель А. Б., 1998]. В то же время мало изуче-
на роль краниосакральной системы и фасций тела в формирова-
нии и поддержании хронической сосудистой недостаточности
мозгового кровообращения в вертебрально-базилярном бассей-
не [Каплина С. П., 2000].
Для нас представляется достаточно важным попытаться ос-
мыслить возможные причины сосудистых нарушений в ВББ в
связи с нарушением биомеханического равновесия не только на
уровне шейного отдела позвоночника, но главным образом кра-
ниосакральной системы, костей таза и внутренних органов с по-
зиций специалиста-остеопата. До настоящего времени этому ас-
пекту патогенеза уделялось недостаточно внимания.
Для нормализации кровотока в ВББ применяются фармако-
логические и хирургические методы лечения. Возможность регу-
ляции патологических изменений в цепи взаимосвязанных раз-
вивающихся нарушений представляется сложной и порой под-
12
ВВЕДЕНИЕ
бор медикаментозных методов лечения требует длительного
времени, определенных денежных затрат и не приводит к желае-
мому позитивному результату [Клочева Е. Г., 2004]. Считается,
что хирургическое лечение показано при неблагоприятных резу-
льтатах медикаментозной терапии пациентов с поражением по-
звоночных артерий, особенно при значительно выраженном их
органическом поражении. Однако ученые и врачи-практики до
сих пор продолжают поиски четких показаний к хирургическому
лечению, критериев оптимальной хирургической тактики [Ор-
лов С. В., 1997]. В связи с этим использование мануальной тера-
пии и остеопатии представляется перспективным в коррекции и
ликвидации патологических проявлений, вызванных патобио-
механическими изменениями в позвоночнике, суставах, мышеч-
ном и связочном аппарате. Поскольку остеопатическое лечение
направлено на активацию внутренних защитных сил организма,
то перспективным является выявление начальных структураль-
ных нарушений, приводящих к вертебрально-базилярной недо-
статочности, и оказание помощи на ранних этапах формирова-
ния у пациентов компрессионно-ирритативного и рефлекторно-
го синдромов [Клочева Е. Г., 2004].
Эффективность мануальных лечебных приемов уже отмечена
отечественными авторами [Чокашвили В. Г., 1997; Ситель А. Б.,
1998; Каплина С. П., 2000; Жулев Н. М., 2001]. При этом учиты-
вается сложный характер кровообращения, в котором принимают
участие как экстра-, так и интракраниальные механизмы. Одна-
ко, несмотря на многолетний опыт мануального лечения синд-
рома вертебрально-базилярной недостаточности, следует отме-
тить, что возможности данного способа лечения пока не опреде-
лены в полном объеме.
Функциональная или органическая природа синдрома ВБН
влечет за собой и соответствующее лечение.
Таким образом, высокий удельный вес ВБН в структуре рас-
стройств мозгового кровообращения, недостаточная эффектив-
ность медикаментозного и хирургического лечения, а также не-
достаточное внимание к биомеханическому аспекту патогенеза
вертебрально-базилярной недостаточности обусловливают акту-
альность совершенствования техники биомеханической коррек-
ции ВБН с помощью методик мягкой мануальной терапии (ос-
теопатии).
Глава I.
АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
1.1. Анатомо-физиологические
особенности шейного отдела позвоночника
и вертебрально-базилярной системы
Перед рассмотрением патогенеза и клиники вертебрально-бази-
лярной недостаточности целесообразно будет остановиться на
анатомо-функциональных взаимоотношениях различных струк-
тур шейного отдела позвоночника и позвоночных артерий.
Шейный отдел позвоночника
Принципиально различают верхний шейный уровень:
Со-С]—Сц и нижний шейный уровень: Сщ~Суп-
Шейный отдел позвоночника включает в себя 7 позвонков,
из которых атлант (Q) и аксис (Сц) являются атипичными. Тело
аксиса в верхней своей части имеет зубовидный отросток, вокруг
которого происходит ротация атланта (Q не имеет тела). Сустав-
ные поверхности атланта сочленяются с мыщелками затылочной
кости. Поперечные отростки атланта видоизменены и называ-
ются латеральными массами, которые хорошо пальпируются.
Пальпация остистого отростка Сц также не вызывает затрудне-
ний. Сустав между Сц и Сщ, а также все нижележащие шейные
суставы типичны. Фасетки позвонков расположены в плоскости
по направлению к глазам, поэтому ротационные движения в ти-
пичных шейных сегментах будут лучше в этой плоскости, чем в
горизонтальной. В среднем шейном отделе имеются унковертеб-
ральные суставы (суставы Люшка), которые обеспечивают ста-
бильность шеи и снижают вероятность выпячивания пульпозно-
14
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
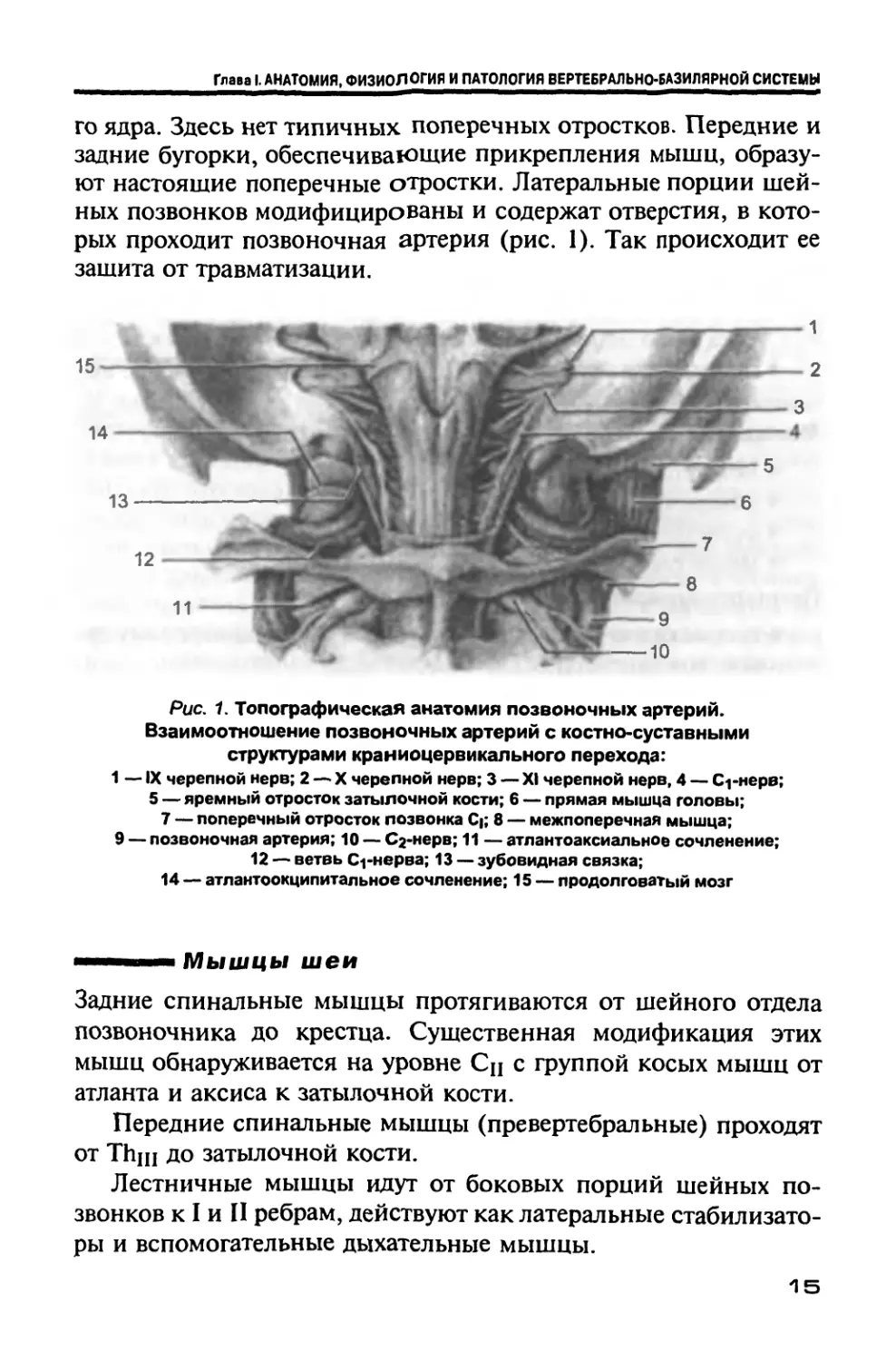
го ядра. Здесь нет типичных поперечных отростков. Передние и
задние бугорки, обеспечивающие прикрепления мышц, образу-
ют настоящие поперечные отростки. Латеральные порции шей-
ных позвонков модифицированы и содержат отверстия, в кото-
рых проходит позвоночная артерия (рис. 1). Так происходит ее
зашита от травматизации.
Рис. 1. Топографическая анатомия позвоночных артерий.
Взаимоотношение позвоночных артерий с костно-суставными
структурами краниоцервикального перехода:
1 — IX черепной нерв; 2 — X черепной нерв; 3 — XI черепной нерв, 4 — С^-нерв;
5 — яремный отросток затылочной кости; 6 — прямая мышца головы;
7 — поперечный отросток позвонка С|; 8 — межпоперечная мышца;
9 — позвоночная артерия; 10 — Сг-нерв; 11 — атлантоаксиальное сочленение;
12 — ветвь Сгнерва; 13 — зубовидная связка;
14 — атлантоокципитальное сочленение; 15 — продолговатый мозг
Мышцы шеи
Задние спинальные мышцы протягиваются от шейного отдела
позвоночника до крестца. Существенная модификация этих
мышц обнаруживается на уровне Си с группой косых мышц от
атланта и аксиса к затылочной кости.
Передние спинальные мышцы (превертебральные) проходят
от Thin До затылочной кости.
Лестничные мышцы идут от боковых порций шейных по-
звонков к I и II ребрам, действуют как латеральные стабилизато-
ры и вспомогательные дыхательные мышцы.
15
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Моноартикулярные верхние мышцы глубокого плана:
♦ малая задняя прямая: идет от Со до заднего бугорка Ci;
♦ большая задняя прямая: идет от Со до остистого отростка
Си;
♦ малая косая (верхняя косая): идет от Со до поперечного от-
ростка Cj;
♦ большая косая (нижняя косая): идет от поперечного отро-
стка С] до остистого отростка Сц;
♦ латеральная прямая: идет от югулярного апофиза Со до по-
перечного отростка Сп.
Моноартикулярные нижние мышцы глубокого плана:
♦ межпоперечные,
♦ поперечно-остистые,
♦ остисто-остистые,
♦ межостистые.
Полиартикулярные мышцы среднего плана:
♦ полуостистая мышца головы: идет от Со до поперечных от-
ростков Сщ-'Суп и Thj-Thv;
♦ длиннейшая мышца головы: идет от сосцевидного отростка
до Сщ-Суп и Thi~Thy;
♦ ременная мышца головы: идет от сосцевидного отростка Со
до Суц-Thiv;
♦ угловая мышца лопатки: идет от трех-четырех верхних
шейных позвонков до верхневнутреннего угла лопатки;
♦ длинная мышца головы: идет от базиона затылочной кости
до Cin-Cyi;
♦ длинная мышца шеи: дает три пучка от Сщ до ТИщ:
- опускающийся латеральный пучок (верхний косой): идет
от переднего бугорка Q до поперечных отростков Сц—Су;
- поднимающийся средний пучок (нижний косой): идет от
тела Thj—ТЬц-ТЬщ до Су—Cyj—Суц;
- медиальный пучок (вертикальный): идет от тел Cj—Суц
до тел Thj—ТИц—ТЬщ;
♦ лестничные мышцы: идут от Сщ—Су и Cf-Суц до I и
II ребер.
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
Полиартикулярные мышцы поверхностной плоскости:
♦ грудиноключично-сосцевидная мышца: идет от сосцевид-
ного отростка затылочной кости до грудины и ключицы;
♦ трапециевидная мышца: идет от внутренней 1 /3 изогнутой
линии затылочной кости, верхней половины выйной связ-
ки, остистых отростков Cvn—Thf до ключицы, акромиона и
ости лопатки.
- Связки
В шейном отделе позвоночника особого внимания заслуживает
поперечный пучок крестообразной связки атланта (поперечная
связка атланта), обеспечивающий ротацию атланта вокруг зубо-
видного отростка аксиса. Передняя поверхность спинного мозга
лежит непосредственно кзади от поперечной связки. Разрыв
этой связки (или ее несостоятельность, например, при ревмато-
идном артрите) создает возможность прямого контакта зубовид-
ного отростка со спинным мозгом и приводит к серьезным не-
врологическим нарушениям. Помимо поперечной связки шейный
отдел позвоночника включает в себя обычные связки позвоноч-
ных суставов (передняя и задняя продольные связки, желтые
связки — стабилизаторы сгибания, межостистые связки, надо-
стистая связка, выйная связка, межпоперечные связки).
мммв Фасции шеи и их роль в биомеханике
На шее различают три фасции: поверхностную (fascia colli superfi-
cialis), среднюю, или собственную (fascia colli media s. propria), и
глубокую, или предпозвоночную (fascia colli profunda s. praeverteb-
ralis).
Поверхностная фасция шеи (fascia colli superficialis), или повер-
хностная пластинка собственной фасции шеи (lamina superficialis
fasciae colli propriae), лежит подкожно вокруг шеи, будучи при-
крыта в переднебоковых отделах подкожной мышцей шеи (pla-
tysma). Внизу эта фасция без заметных границ продолжается в
фасции груди, плеча и спины. В заднем отделе она фиксирована
у ligamentum nuchae, linea nuchae superior и protuberantia occipitalis
externa; в переднем, снизу — на ключице и на верхнепереднем
крае manubrium stemi и сверху — по linea mylohyoidea нижней че-
люсти, где выше она переходит в fascia parotideomasseterica и fas-
cia buccopharyngea. Поверхностная пластинка (lamina superficialis),
17
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
являясь продолжением фасций груди и спины, образует влагали-
ще для т. sternocleidomastoideus (SCM) и надподъязычных мышц
шеи, а также для поднижнечелюстной железы.
Fascia colli superficealis, расщепляясь, окружает подъязычную
кость, серединную группу мышц выше подъязычной кости
(mm. digastricus, stylohyoideus, styloglossus и mylohyoideus), подчелю-
стную железу, mtn. trapezius и sternocleidomastoideus. На последних
двух мышцах она выражена слабо. Между углом нижней челю-
сти и т. sternocleidomastoideus натянута хорошо выраженная часть
фасции, носящая название tractus angularis.
Поверхностная фасция соединяется с глубокой и средней
фасциями по наружному краю трапециевидной мышцы и со
средней на передней поверхности шеи. В задних отделах шеи
фасция окружает т. trapezius, достигая верхней выйной линии и
затылочного бугра.
Средняя, или собственная, фасция шеи (fascia colli media s. pro-
pria) или глубокая пластинка собственной фасции шеи (lamina
profunda fasciae colli propriae), находится позади предыдущей фас-
ции. Она представляет апоневротического строения пластинку,
натянутую в переднем отделе шеи между mm. omohyoidei обеих
сторон. Предтрахеальная пластинка, начинаясь от ключиц и ру-
коятки грудины, образует влагалище для подподъязычных мышц.
Верхний край ее прикрепляется к подъязычной кости, ниж-
ний — фиксирован у верхнезаднего края рукоятки грудины, на
ключицах, первых ребрах и апоневрозах обеих mm. subclavii. У
латеральных краев mm. omohyoidei средняя фасция шеи продол-
жается отдельными отростками на mm. scaleni и levatores scapulae,
а впереди срастается с поверхностной пластинкой фасции шеи.
Fascia colli media образует влагалища серединной группы мышц
ниже подъязычной кости (mm. stemohyoideus, stemothyreoideus,
thyreohyoideus и omohyoideus), сосудисто-нервного пучка на шее
(аа. carotis, v. jugularis interna, n. vagus) и щитовидной железы.
Над incisura jugularis, между средней и поверхностной фасци-
ями шеи, имеется выполненный клетчаткой и сосудами проме-
жуток, носящий название spatium (interaponeuroticum) suprastemale.
В этом промежутке различают два боковых углубления (recessus
laterales), вдающихся кзади и кнаружи от mm. stemocleidomastoidei.
Третий промежуток, находящийся между трахеей и средней фас-
цией шеи, носит название spatium praeviscerale. Средняя фасция
18
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
соединяется с поверхностной и глубокой фасциями, а также с
перифарингеальным апоневрозом.
Глубокая, или предпозвоночная, фасция шеи (fascia colli profun-
da s. praevertebralis) идет от основания черепа вниз и покрывает
глубокие мышцы шеи: mm. longi capitis et colli и mm. scaleni. Лате-
рально фасция переходит на лестничные мышцы. Трапециевид-
ная мышца прикрепляется к лопатке и является основным сое-
динением между головой, шеей и плечевым поясом. Спереди
шейные мышцы проходят от нижней челюсти к подъязычной
кости, грудине и ключице.
По сторонам она сращена с надкостницей поперечных отро-
стков позвонков; вверху доходит до основания черепа, фиксиру-
ясь здесь у tuberculum pharyngeum и по сторонам от него; внизу
продолжается в fascia endothoracica (после того, как осуществи-
лось ее прикрепление к диафрагме). Спереди фасция имеет свя-
зи с глоткой и пищеводом, с которыми соединяется прослойкой,
выполненной рыхлой клетчаткой (spatium retroviscerale). Она так-
же поддерживает шейные сплетения и шейные ганглии в своем
разделении.
Висцеральный футляр шеи отправляет кзади сагиттальные
перегородки Charpy, которые соединяют его с глубокой шейной
фасцией и, через ее посредство, с передними бугорками попе-
речных отростков.
Помимо описанных трех фасций шеи следует упомянуть еще
о подкожной фасции шеи (fascia superficialis). Эта фасция облека-
ет platysma', она слабо выражена.
Шейные фасции прочно связываются со стенками вен по-
средством соединительнотканных тканей, которые не позволя-
ют им сложиться при повреждении.
Поскольку фасция — важнейший элемент человеческого
тела, так как она поддерживает артерии, вены, лимфатические
сосуды и нервы, а также является перекрестком вегетативных
функций внутреннего равновесия тела [Caporossi R., 1996], то
особое внимание должно быть уделено именно фасциальным
подходам.
Вопрос значимости фасций в локальной и глобальной био-
механике человеческого тела достаточно обширен и сложен, по-
этому приведем наиболее важные положения, имеющие, глав-
ным образом, практическое значение.
19
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Фасциальная механика играет интегрирующую роль в функ-
ционировании тела. Локальная механика задействована во мно-
гих параметрах: поддержке и защите, напряжении, разделении,
амортизации давления. Роль поддержки осуществляется не толь-
ко внутри полостей, но и на периферии тела. Промежуточно,
между апоневрозами и связками, фасция поддерживает каждую
мышцу, а также сосудисто-нервные соединения. Обволакивая
сосуды, нервы, мышцы и суставы, она формирует также их свя-
зи, а периферически — точки фиксации костных структур, что
позволяет создать анатомическую целостность всех под держива-
ющих систем. Ни одна кость не имеет никакой самостоятельной
способности к действию: ее функции зависят исключительно от
соединения с другой костью и средств прикрепления, которые
согласовывают все соединения костных структур [Paoletti S.,
1998]. Функция поддержки варьирует соответственно рассмат-
риваемым зонам.
Анатомия фасции целиком соответствует локализации. Спо-
собность сухожилия к растяжению в сравнении с кожей 1:10,
т. е. в 10 раз выше. Все типы фасций из параллельных волокон
представлены на уровне кожи и направлены во все стороны.
Плотность коллагеновых волокон специфически соответствует
органу и инволюционирует с возрастом. Эластичность фасций
уменьшается на протяжении жизни. Отмечаются следы уплотне-
ния, укорочения, кальцификации там, где функция фасции ис-
пытывает стеснение. Отсюда преимущества фасциальной рабо-
ты с детьми, подростками [Frymann V., 1998]. Функция поддерж-
ки — доказательство отличной адаптации к различным стрессам.
Так, во время беременности растяжение матки очень значитель-
ное, с удлинением ее связок, отсюда боли. Матка не только рас-
тягивается, но, поднимаясь вверх, в брюшную полость, внедря-
ется на другое место, напрягая фасции брюшных стенок без от-
рывов. При болезненном стеснении и росте напряжения идет
реакция уплотнения и кальцификации. После родов состояние
матки окончательно нормализуется посредством ретракции,
чтобы обрести свой тонус и прежнюю эластичность. Таким об-
разом, можно считать, что фасция обладает «памятью».
Фасция — гарантия анатомической целостности структуры.
Без фасций различные органы не могли бы играть свою роль.
С другой стороны, артерия, лишенная фасции, легко сдавлива-
20
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
ется, отчего и происходят ненормальные изменения кровотока.
Мышца не может развить полную силу, если есть контрактура
или уплотнение фасции. При сокращении мышце нужна как
точка опоры в виде прикрепления к кости, так и поддержка ее
фасцией. Фасция не только точка фиксации, но и точка опо-
ры — только с ней мышца демонстрирует всю свою силу. Таким
образом, фасция контролирует реализацию движения и коорди-
нацию.
Известно, что все анатомические структуры разделены фас-
циями, чтобы сохранить их целостность. Сегментация сохраня-
ется и внутри органов. Наиболее представительна сегментация
легких, печени. Кстати, 30% состава печени — соединительная
ткань.
Выше упомянули о смягчающей роли фасций при ударах, со-
трясениях тканей. При травме тело сотрясается волнами, прони-
кающими внутрь с большим количеством энергии. При большой
интенсивности возможны значительные повреждения на уровне
различных структур или органов. В роли амортизаторов высту-
пают опять же фасции, они распределяют волны от толчков по
различным направлениям. Однако если интенсивность толчков
запороговая, соединительная ткань не может выполнить своей
роли и тогда повреждение приводит к фатальному исходу.
В практике мануального терапевта довольно часто встреча-
ются пациенты с «хлыстовой травмой», где повреждения фасций
представлены широко. Нарушение кровообращения в вертебра-
льно-базилярном бассейне часто является следствием поврежде-
ний фасций тела, изменяющих механику не только шейного от-
дела позвоночника, но и всего организма [Скоромец А. А., Но-
восельцев С. В., 2002].
Разнонаправленность фасциальных волокон способствует
рассредоточению энергии удара в разных направлениях, что
уменьшает ее интенсивность. Однако в некоторых случаях эта
энергия не может быть амортизирована и рассеяна. Например,
удар был очень сильным или он пришелся в зону, где уже есть
патологическое напряжение тканей. И тогда в сегменте происхо-
дят патологические изменения, соответственно меняется и его
функция.
Защитная функция фасций обусловлена наличием основной
субстанции, которая в свою очередь зависит от концентрации
21
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
протеоглицинов. Протеоглицины ответственны за вязкоэластич-
ные характеристики тканей, позволяющие им адаптироваться.
От соотношения основной субстанции и волокон зависят те
силы, которые действуют в тканях.
У некоторых пациентов фасции оказываются более широки-
ми, у других — менее широкими с плотным прилеганием мышц,
у третьих — нормальные. Поэтому каждый человек отвечает
по-разному на одну и ту же патологию, функционально сказыва-
ющуюся на общей работе организма.
Фасция, как структура, способна к некоторым автономным
движениям. Источник этого движения надо искать в эмбриоло-
гии [Barral J.-P., 1998]. Эмбриональное развитие не что иное, как
непрерывное движение на различных стадиях, заканчивающееся
конструированием человека. Сначала имеется 3 листка, интим-
но соединенных: эктобласт, мезобласт, эндобласт. Эти листки
претерпевают изменения, позволяющие сформировать скелет,
полости, органы. Каждый листок мигрирует и взаимопроникает
в соседний. И это непрерывное движение откладывается в «па-
мяти», которую можно обнаружить на уровне черепа, висцераль-
ных органов, фасций. За счет непрерывного движения облегча-
ется клеточный обмен, становится более динамичной механика
жидкостей.
По данным морфологических исследований отмечена разная
плотность фасций на разных участках тела человека. На уровне
шеи и туловища задние фасции более мощные, чем передние.
Морфологические различия соответствуют биомеханическим
характеристикам. Так, более плотные, устойчивые фасции осу-
ществляют статическую поддержку, участвуют в удерживании
позы.
Для удержания постурального баланса значение имеют фас-
ции ягодиц, люмбосакральные, илиотибиальный тракт и фасции
шеи. Чем больше фасция нагружается в работе, тем выше ее тен-
денция к укреплению коллагеновых волокон. Вероятнее всего,
эти фасции первыми реагируют на травму. В отличие от мышц,
наиболее эффективно участвующих в динамике, фасции более
заинтересованы в статике (удержании равновесия), что, конеч-
но, происходит с наименьшими затратами энергии. С механиче-
ской точки зрения, поверхностные фасции участвуют в постура-
льном балансе, а глубокие — в поддержке внутренних органов.
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
Но, несмотря на это, думается, что фасции, прежде всего, пред-
назначены для удержания постурального баланса.
Анатомическое изучение соединительнотканных структур
четко показывает, что они непрерывно связаны от черепа до
стоп. Соединительнотканные кинематические цепи могут быть
наружными и внутренними, а также могут сообщаться друг с
другом.
Никогда не имеется полного перерыва на уровне фасций.
Гармоничным образом они только сменяют друг друга на неко-
торых костных ориентирах, чтобы улучшить контакт и увеличить
свое действие. Так как фасции имеют разнонаправленные во-
локна, цепи могут быть как вертикальными, так и косыми.
Роль соединительнотканных кинематических цепей касает-
ся, в основном, трех важных пунктов: передача, координация,
амортизация.
На локальном уровне всегда можно найти соединительно-
тканную цепь, передающую различные силы и натяжения. Одна-
ко тело в больших функциях всегда действует всем своим ансамб-
лем. Это определяет более распространенные цепи, интегрально
связывающие один конец тела с другим.
Здесь можно описать большое количество цепей, однако ана-
томическое рассмотрение фасций (направление волокон, тол-
щина и концентрация коллагеновых волокон) заставляет думать,
что имеются предпочтительные фасции, которые чаще участву-
ют в механике человеческого организма.
Рассмотрим несколько глобальных соединительнотканных
кинематических цепей, передача напряжения внутри которых
производится в направлении сверху вниз, снизу вверх, снаружи
кнутри, изнутри кнаружи [Paoletti S., 1998]. На уровне точек пе-
ресечения многие из этих цепей переходят на контралатераль-
ную сторону, так как работают, в основном, в косом направле-
нии, координируя одну сторону по отношению к другой. Эти
фасциальные цепочки хорошо функционируют как в восходя-
щем, так и в нисходящем направлениях.
Наибольший интерес представляют внутренние и менингеа-
льные соединительнотканные цепи.
23
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
--------Внутренние соединительнотканные связи
Периферическая соединительнотканная цепь — от промежности,
передается через поперечную фасцию или брюшину, останавли-
вается на уровне диафрагмы, следует за эндоторакальной фас-
цией, доходит до уровня лопаточного пояса и снова останавли-
вается. Далее идет по плевре, доходя до основания черепа.
Центральная соединительнотканная цепь — идет от диафраг-
мы. На этом уровне находится фасциально-абдоминальная сис-
тема поддержки внутренних органов, которая связана с тазовой
фасциальной системой. Цепь следует по перикарду, перифарин-
геальной фасции на уровне верхней грудной апертуры, соединя-
ется с глубокой и средней фасциями шеи, и часть нагрузок мо-
жет быть распределена на имеющиеся здесь костные опоры. За-
тем цепь останавливается на уровне подъязычной кости. На
этом уровне поверхностный шейный апоневроз может принять
на себя часть нагрузок. Затем через темпоромаксилярный и ин-
терптеригоидальный апоневрозы она доходит до основания че-
репа. Оттуда она продолжается до внутричерепной dura mater.
Смешанная соединительнотканная цепь — начинаясь от про-
межности, следует по пупочно-превезикальному апоневрозу,
прерывается на уровне пупка. В распределении нагрузки здесь
участвует поперечная фасция. Цепь может следовать по круглой
связке печени и затем по серповидной связке, прикрепляясь к
диафрагме. Оттуда следует либо в периферическую соединитель-
нотканную цепь, либо в центральную.
--------Менингеальные связи
Нижним полюсом прикрепления dura mater (посредством соеди-
нительнотканных структур) является копчик. На копчик могут
влиять апоневрозы промежности, взаимоотношения с лонными
костями, крестцом. Затем твердая мозговая оболочка продолжа-
ется вверх в позвоночном канале, где имеет множество точек со-
прикосновения.
Внутренний путь с общей задней связкой вдоль позвоночни-
ка: две основные точки соприкосновения — связки копчика и
прикрепления на уровне Сц, Сщ.
Латерально позвоночная dura mater образует с обеих сторон
менингеальные выросты, которые сопровождают спинномозго-
вые корешки. На этом уровне она имеет твердые прикрепления
24
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
к позвонкам, их столько, сколько корешков. Это позволяет пре-
дупредить слишком большое растяжение корешков спинного
мозга. Затем менингеальная цепь переходит в черепную коробку
через большое затылочное отверстие, вокруг которого также
имеются плотные прикрепления. Внутри черепа эта цепь пре-
вращается в сферу, которая прикрепляется по всей окружности
черепа. Здесь имеются две важные перегородки: намет мозжечка
и серп мозга. На основании черепа dura mater продолжается во-
круг черепных нервов, а на своде черепа — с эпикраниальными
апоневрозами через внутрикостные каналы.
Соединительнотканные связи передают движение через все
тело, однако в них возможны повреждения, которые могут нару-
шить локальную и глобальную биомеханику организма. Чтобы
нарушения не передавались автоматически вдоль всей цепи, су-
ществуют точки амортизации, т. е. точки, на которые чаще всего
приходится нагрузка. Это такие места конвергенции, как: таз,
диафрагма, плечевой пояс, подъязычная кость, атланто-окципи-
тальный сустав.
Таз осуществляет связи между нижними конечностями и ту-
ловищем с одной стороны, и с брюшиной — с другой стороны.
На этом уровне восходящие и нисходящие влияния идут в попе-
речном направлении внутренней соединительнотканной кине-
матической цепи.
Грудобрюшная диафрагма, помимо своей дыхательной
функции, герметически отделяет брюшную полость от грудной.
Диафрагма непрерывно реализует постоянный динамизм орга-
нов, поддерживает гемодинамику и респираторную функцию.
Мышечная часть диафрагмы поддерживает внутреннюю окруж-
ность грудной полости и представляет собой наиболее мобиль-
ную часть диафрагмы. Эта часть не фиксирована, хотя очень
функциональна. Центральная часть диафрагмы представлена су-
хожильным центром, который в свою очередь поддерживается
перикардом, создавая точку фиксации. Поддержка внутренних
органов условна и, когда диафрагма ослабевает, она подается
вниз и вперед. Движение диафрагмы зависит также от ребер и
брюшной полости. При смещении диафрагмы диафрагмальный
нерв следует за ней с многочисленными коллатералями: к тиму-
су, перикарду, париетальной плевре, верхней и нижней полым
венам, капсуле Глиссона. Кроме того, он посылает веточку к
25
ВЕРТЕЕРАЛЬНО-ЕАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
звездчатому узлу; если к этому прибавить анастомозы с подклю-
чичным нервом, X и XII парами черепно-мозговых нервов, с
симпатическим шейным нервом, легко понять его значение и
роль в патологии плечевого пояса и шеи. Итак, диафрагма —
значительная точка, амортизирующая механические, травмати-
ческие сдавления, передаваемые фасциями.
Плечевой пояс. Все внутренние и наружные фасции кон-
вергируют и прикрепляются к плечевому поясу. Эта зона испы-
тывает влияния, идущие снизу и сверху. Огромную роль играет
здесь грудинно-ключичная часть, где часто отмечаются пораже-
ния атланто-окципитального сустава. При тяжелых нагрузках
натяжения могут передаваться на основание черепа и затем,
внутрь черепа. Чтобы этого не происходило, на верхней части
цепи располагается подъязычная кость, которая подвешена на
мышечно-фасциальных структурах и плавает во всех плоскостях
пространства. Она имеет связи с нижней челюстью, сосцевид-
ными и шиловидными отростками, щитовидным хрящом и ло-
паткой. Подъязычная кость амортизирует и распределяет на-
грузки центральной цепи спереди и сбоку — через шейный апо-
невроз, сзади к височной кости через т. digastricus, т. styloglossus,
т. stylohyoideus, т. stylopharyngeus, т. levator veil palatini, lig. stylo-
mandibularum и lig. stylohyoideum.
Атланто-окципитальный сустав. На этом уровне череп
имеет точку опоры. Здесь меняют друг друга интракраниальные
цепи и дуральные цепи позвоночника. Это зона чрезмерных на-
грузок, что подтверждает множество мышц, окружающих и кон-
тролирующих ее. Мышцы постоянно адаптируют эту зону ко
всем вариантам натяжения с целью максимальной защиты. Все
фасции интегрируются вокруг сустава, он представляет собой
первый нисходящий амортизатор и последний восходящий до
перехода в череп, где имеются мембраны взаимного натяжения,
которые также могут принять на себя достаточную дозу энергии.
На помощь мембранам призвана ликворная система.
Итак, гипернагрузка на шейно-затылочный шарнир объяс-
няет, почему так часто здесь имеется ограничение подвижности.
Следует отметить, что наиболее частой причиной возникнове-
ния вертебрально-базилярной недостаточности является иска-
жение движений именно в этом суставе, с влиянием на позво-
ночную артерию, которая входит в череп. Можно утверждать,
26
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
что здесь редко не бывает ограничений, и первые функциональ-
ные нарушения появляются в родах.
Можно описать нескончаемое множество цепей, но практи-
чески дисторсии следуют по вышеупомянутым цепям, которые
являются наиболее важными.
Источником поражения могут быть многочисленные факто-
ры (аварии, падения на копчик, травмы мягких тканей, рубцы,
воспаления, стресс). Поврежденные цепи вовлекают в процесс и
другие цепи. Таким образом, источник повреждения может на-
ходиться на нижней конечности, а патологические влияния при-
ходятся на шейно-затылочный сустав.
Биомеханические нарушения на уровне сфенобазилярного
симфиза передаются по глубокому шейному апоневрозу, по апо-
неврозу лестничных мышц до плечевого пояса и оттуда на верх-
ние конечности или верхнегрудной отдел.
Восходящие повреждения часты там, где идет непрерывное
преодоление силы тяжести и поддержка органов претерпевает
тракцию вниз. Поражения поднимаются по довольно длинному
пути и могут выглядеть следующим образом: при вывихе на
уровне голеностопного сустава тракция наружной фасции голе-
ни может повлиять на головку малоберцовой кости или наруж-
ную часть колена, при этом может возникнуть боль. Далее воз-
никает нарушение на уровне бедра с проникновением в малый
таз по грушевидной фасции. Оттуда по тораколюмбальному апо-
неврозу проводится до плеча или до шейного отдела и черепа.
Другой пример, повреждение копчика затрагивает спинномозго-
вую dura mater и доходит до внутрикраниальных мембран. Пора-
жение на уровне брюшины передается на внутренние органы,
диафрагму, затем через плевральную систему к внутригрудной
фасции, далее к плечевому поясу и заканчивается на уровне шеи
и черепа. Примеры эти, встречающиеся много раз, кажутся бо-
лее теоретическими, чем реальными, но это так.
Вертебрально-базилярная система
» кровообращения
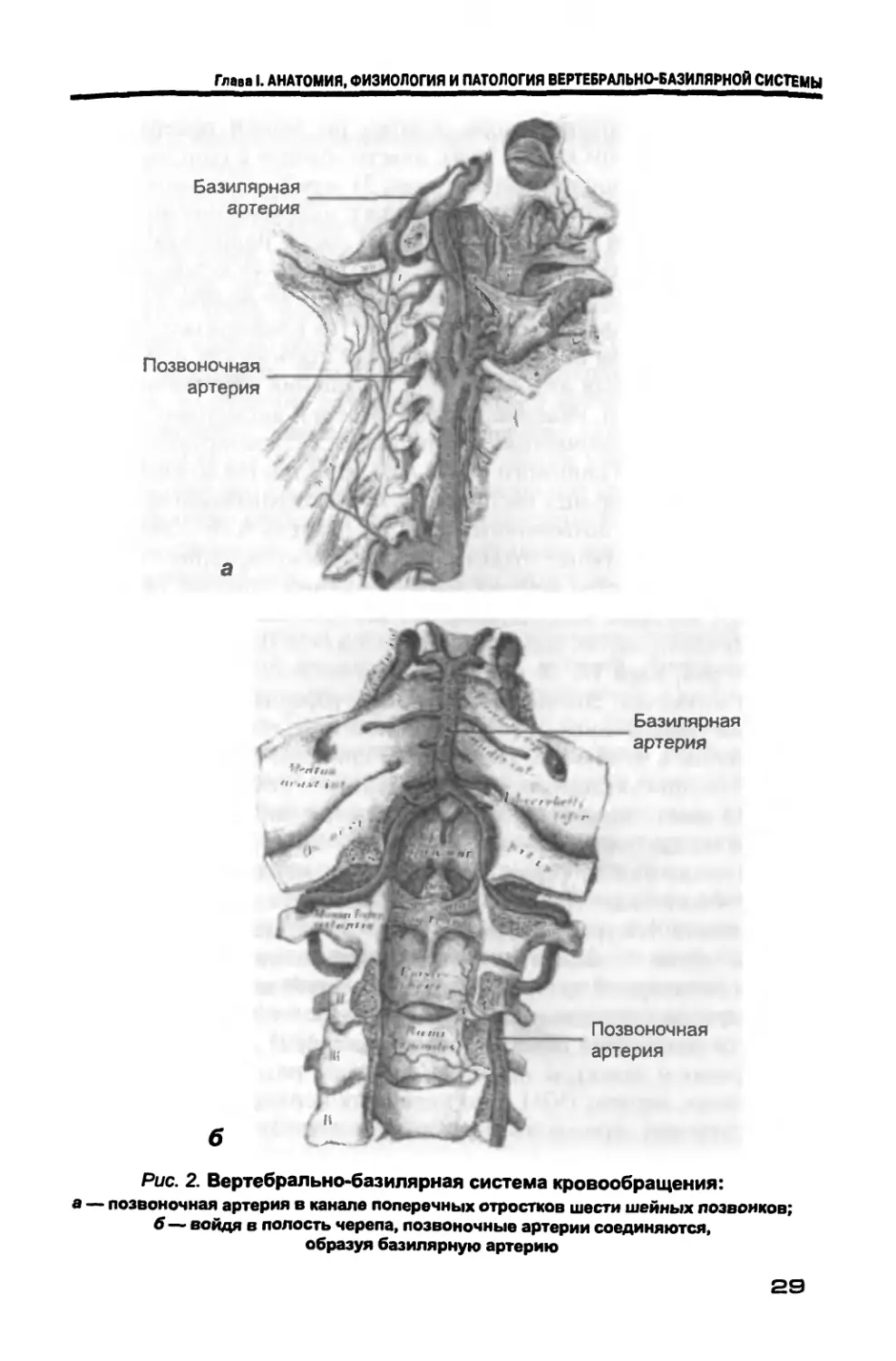
Позвоночная артерия, a. vertebralis (рис. 2, а), наиболее значите-
льная из ветвей подключичной артерии, отходит от ее верхней
полуокружности на уровне VII шейного позвонка. В 70% случаев
левая позвоночная артерия шире правой в 1,5—2 раза. Левая по-
27
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
звоночная артерия поднимается выше, уходит дальше внутрь и
кзади, чем правая. У позвоночной артерии различают 4 части:
между передней лестничной мышцей и длинной мышцей шеи
располагается ее предпозвоночная часть, pars prevertebralis.
Далее позвоночная артерия направляется к VI шейному позвон-
ку — это ее поперечноотростковая (шейная) часть, pars
transversaria (cervicalis), затем проходит вверх через поперечные
отверстия VI—И шейных позвонков. На этом уровне позвоноч-
ная артерия латерально соотносится с веной, сзади — с синувер-
тебральным нервом и межпоперечными мышцами. Сверху по-
звоночная артерия скрыта латеральной окципитально-атлант-
ной связкой и мышцами, прикрепляющимися к поперечному
отростку I шейного позвонка [Barral J.-P., 1997]. Выйдя из попе-
речного отверстия II шейного позвонка, позвоночная артерия
поворачивает латерально и следующий участок — это атланто-
вая часть, pars atlantica. Проходя вблизи атлантоаксиального су-
става, позвоночная артерия в отдельных случаях может быть рас-
положена в его капсуле. Такая близость артерии к атлантоаксиа-
льному суставу, когда общее фасциальное влагалище сосудисто-
нервного пучка позвоночной артерии прилегает к наружному
слою его капсулы, способствует экстравазальной компрессии
артерии при движениях в этом суставе [Зайцева Р. Л., 1969].
Пройдя через отверстие в поперечном отростке атланта, a. ver-
tebralis огибает сзади его верхнюю суставную ямку (поверх-
ность), прободает заднюю атлантозатылочную мембрану, а затем
и твердую оболочку спинного мозга (в позвоночном канале) и
через большое затылочное отверстие вступает в полость чере-
па — здесь начинается ее внутричерепная часть, pars intracra-
nialis (рис. 2, б). На уровне нижней части моста головного мозга
эта артерия соединяется с аналогичной артерией противополож-
ной стороны, образуя базилярную артерию. От второй, попереч-
ноотростковой, части позвоночной артерии отходят спинномоз-
говые (корешковые) ветви, rr. spinales (radiculares), проникающие
через межпозвоночные отверстия к спинному мозгу, и мышечные
ветви, rr. musculares, к глубоким мышцам шеи. Все остальные
ветви отделяются от последней, внутричерепной, части: 1) перед-
няя менингеальная ветвь, г. meningeus anterior, и задняя менингеаль-
ная ветвь, г. meningeus posterior (менингеальные ветви, rr. meningei);
2) задняя спинномозговая артерия, a. spinalis posterior, огибает
28
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
Рис. 2. Вертебрально-базилярная система кровообращения:
а — позвоночная артерия в канале поперечных отростков шести шейных позвонков;
б— войдя в полость черепа, позвоночные артерии соединяются,
образуя базилярную артерию
29
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
снаружи продолговатый мозг, а затем по задней поверхности
спинного мозга спускается вниз, анастомозируя с одноименной
артерией противоположной стороны; 3) передняя спинномозговая
артерия, a. spinalis anterior, соединяется с одноименной артерией
противоположной стороны в непарный сосуд, направляющийся
вниз вглубине передней щели спинного мозга; 4) задняя нижняя
мозжечковая артерия (правая и левая), a. inferior posterior cerebelli,
обогнув продолговатый мозг, разветвляется в задненижних отде-
лах мозжечка. При ишемии ее возникает статическая и динами-
ческая мозжечковая атаксия в виде ощущения неустойчивости,
шаткости походки, падение в позе Ромберга, дисметрия. Задние
и передние спинномозговые артерии васкуляризируют четыре
верхних сегмента спинного мозга, чем объясняется возможность
появления спинальных расстройств при экстравазальной комп-
рессии одной из позвоночных артерий [Ситель А. Б., 2001].
Интракраниальные отделы позвоночных артерий отдают
большое количество мелких парамедианных артерий (аа. sulci
bulbaris), которые васкуляризируют вентральные и боковые от-
делы продолговатого мозга, где расположены корешок тройнич-
ного нерва, ядра IX—X пар черепно-мозговых нервов, нижняя
ножка мозжечка, спиноталамический, руброспинальный и оли-
вомозжечковый пути. При возникновении гемодинамических
нарушений в этой зоне, развивается синдром Валленберга—За-
харченко, при ухудшении васкуляризации — гемикрания с гипе-
стезией одной половины лица и слабостью мимической муску-
латуры на другой [Скоромец А. А. и др., 1998].
Базилярная артерия (a. basilaris) — непарный сосуд дли-
ной 3—4 см и диаметром 4—5 мм, располагается в базилярной бо-
розде моста. На уровне переднего края моста делится на две ко-
нечные ветви — задние правую и левую мозговые артерии. От
ствола базилярной артерии отходят: 1) передняя нижняя мозжеч-
ковая артерия (правая и левая), a. inferior anterior cerebelli, развет-
вляются на нижней поверхности мозжечка; 2) артерия лабирин-
та (правая и левая), a. labyrinthi, проходят рядом с преддверно-
улитковым нервом (VIII пара черепных нервов) через внутрен-
ний слуховой проход к внутреннему уху; 3) артерии моста,
аа. pontis (ветви к мосту); 4) среднемозговые артерии, аа. mesencep-
halicae (ветви к среднему мозгу); 5) верхняя мозжечковая артерия
зо
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
(правая и левая), a. superior cerebelli, разветвляются в верхних от-
делах мозжечка.
Задняя мозговая артерия (a. cerebri posterior) огибает нож-
ку мозга, разветвляется на нижней поверхности височной и за-
тылочной долей полушария большого мозга, отдает корковые и
центральные ветви. Глубокие ветви задней мозговой артерии,
проникая через продырявленное вещество, тремя группами
снабжают кровью большую часть зрительного бугра и гипотала-
мическую область. В заднюю мозговую артерию впадает a. com-
municans posterior (от внутренней сонной артерии), в результате
чего образуется артериальный (виллизиев) круг большого мозга,
circulus arteriosus cerebri. В его образовании участвуют правая и
левая задние мозговые артерии, замыкающие артериальный круг
сзади. Заднюю мозговую артерию с внутренней сонной с каждой
стороны соединяет задняя соединительная артерия. Переднюю
часть артериального круга большого мозга замыкает передняя
соединительная артерия, расположенная между правой и левой
передними мозговыми артериями, отходящими соответственно
от правой и левой внутренних сонных артерий. Артериальный
круг большого мозга расположен на его основании в подпаутин-
ном пространстве. Он охватывает спереди и с боков зрительный
перекрест, задние соединительные артерии лежат по бокам от
гипоталамуса, задние мозговые артерии находятся впереди моста.
Поскольку в бассейне основной и задних мозговых артерий
располагается практически весь зрительный тракт и внутримоз-
говые отделы зрительного анализатора (верхние бугорки четве-
рохолмия, латеральное коленчатое тело, претекальная область и
17—19-е поля зрительной коры), то нарушение гемодинамики в
этих сосудах может привести к развитию заболеваний органов
зрения, таких как передняя ишемическая нейропатия зритель-
ного нерва, атрофия зрительного нерва, макулопатия, глаукома
[Шульпина Н. Б., 1986; Золотаревский А. В., 1987; Бишеле Н. А.,
1996].
Вегетативная иннервация
шейного отдела позвоночника
Шейный отдел симпатического ствола представлен тремя узла-
ми и соединяющими их межузловыми ветвями, которые распо-
лагаются на глубоких мышцах шеи позади предпозвоночной
31
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
пластинки шейной фасции. К шейным узлам преганглионарные
волокна подходят по межузловым ветвям грудного отдела сим-
патического ствола, куда они поступают от вегетативных ядер
латерального промежуточного (серого) вещества 8-го шейного и
шести-семи верхних грудных сегментов спинного мозга. В до-
бавление к эфферентным волокнам, маленькие афферентные
С-волокна идут рядом с симпатическими волокнами и соединя-
ются в верхнегрудном отделе спинного мозга. Таким образом,
проблемы на уровне верхнегрудного отдела позвоночника и вер-
хних конечностей могут иметь шейную этиологию.
Мозговые артерии окружены нервными волокнами, прихо-
дящими из верхнего и звездчатого ганглиев, ответвлениями от
I—VII шейных нервов, которые в медиальном и адвентициаль-
ном слоях формируют сплетения [Ратнер А. Ю., Шакуров Р. Ш.,
1967; Пфальтц Ц. Р., 1989]. Стимуляция периваскулярных нер-
вов вызывает спазм сосудов крупного диаметра, и тогда ведущее
значение в регуляции играют мелкие резистивные артерии, сте-
пень функциональной надежности которых не всегда однознач-
на [Одинак М. М., Дыскин Д. Е., 1997].
В зоне особого внимания в патогенезе вертебрально-бази-
лярной недостаточности находится шейногрудной (звездчатый)
узел, ganglion cervicothoracicum. Он лежит на уровне шейки I реб-
ра позади подключичной артерии, у места отхождения от нее по-
звоночной артерии. Узел образовался в результате слияния ниж-
него шейного узла с первым грудным узлом. Шейногрудной узел
уплощен в передне-заднем направлении, имеет неправильную
(звездчатую) форму, его поперечник в среднем составляет 8 мм.
От узла отходят следующие ветви: серые соединительные ветви;
несколько ветвей, образующих подключичное сплетение; неско-
лько ветвей присоединяются к блуждающему нерву и его ветвям,
а также к диафрагмальному нерву; позвоночный нерв и нижний
шейный сердечный нерв.
Позвоночный нерв (п. vertebralis) подходит к позвоночной ар-
терии и участвует в образовании симпатического позвоночного
сплетения (plexus vertebralis). Позвоночный нерв анастомозирует
с шейными спинномозговыми нервами, с частью черепных нер-
вов, с шейным симпатическим стволом и образует с позвоноч-
ной артерией и венами общее фасциальное влагалище. Почти
постоянно у места входа позвоночной артерии в отверстие попе-
эг
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
речного отростка Cyj по ходу позвоночного нерва обнаруживает-
ся небольшой позвоночный узел (ganglion vertebralis). Позвоноч-
ное сплетение иннервирует сосуды головного мозга и их оболо-
чек. В результате раздражения нервных веточек позвоночного
нерва тонически напряженными мышцами и патологически из-
мененными дисками происходит спазм сосудов, имеющих раз-
витые эластические мышечные волокна и богатую вегетативную
иннервацию. Вегетативная иннервация осуществляется из сис-
темы периартериального сплетения позвоночной артерии. Это,
прежде всего, сосуды внутреннего уха и сетчатки глаза [Си-
тель А. Б., 2001].
1.2. Патогенетические механизмы
формирования вертебрально-базилярной
недостаточности
Первые упоминания о недостаточности кровообращения в вер-
тебрально-базилярном бассейне относятся к 1925 году, когда
J. А. Вагге впервые сообщил о заболевании, которое было назва-
но «заднешейным симпатическим синдромом». Клиническими
симптомами заболевания являлись головная боль, головокруже-
ние, преходящие слуховые и зрительные нарушения. Сам
J. А. Вагге описывал этот синдром у больных с остеохондрозом и
деформирующим спондилезом шейного отдела позвоночника.
С того времени изучение вертебрально-базилярной недоста-
точности ведется по нескольким направлениям: патогенетиче-
ское обоснование влияния компрессионных факторов на позво-
ночную артерию [Lieou F., 1928; Bartschi-Rochaix W., 1957; Ko-
vacs A., 1956; Unterharnscheidt F., 1956; Верещагин H. B., 1964;
Kovacevic M. S., Jovanovic D., 1996; Kawaquchi T., Fugita B., 1997;
Попелянский Я. Ю., 1989], изучение клинических проявлений
вертебрально-базилярной недостаточности [Скоромец А. А.,
Скоромец Т. А., 1993; Семенова Е. С. и др., 1997; Machala W.,
Gazynski W., 1995], влияние вегетативной нервной системы на
кровоток в позвоночных артериях [Стыкан О. А., 1997; Голу-
бев Е. В., 1999], разработка традиционных и нетрадиционных
методов консервативной терапии [Щепина Т. П., 1988; Волчен-
ко В. В., 1999; Haynes М. J., 1996].
При изучении литературных источников, посвященных вер-
тебрально-базилярной недостаточности, отмечаются разнообра-
зз
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
зие названий и противоречивость их трактовок [Иванов Л. И.,
1981]. Причин для развития вертебрально-базилярной недоста-
точности много: остеохондроз позвоночника, атеросклероз, ано-
малии сосудов, травмы и др. [Верещагин Н. В., 1962; Лужец-
кая Т. А., 1964; Меламуд Э. Е. и др., 1973]. До настоящего време-
ни приоритет в патогенезе дисциркуляторных нарушений в
вертебрально-базилярном бассейне отдавался дегенеративно-
дистрофическим изменениям шейного отдела позвоночника
[Попелянский Я. Ю., 1989; Веселовский В. П., 1991]. При пора-
жении межпозвонковых дисков и их травматизации появляются
реактивные изменения в виде костных краевых разрастаний (ос-
теофитов). Прохождение позвоночной артерии и окружающего
ее симпатического нервного сплетения в канале поперечных от-
ростков шейных позвонков создает условия для компрессии и
ирритации сосудисто-нервного образования, особенно при дви-
жениях головой. Однако пока каротидными артериями поддер-
живается нормальный кровоток в задних соединительных арте-
риях, одно- и даже двусторонняя компрессия позвоночных арте-
рий может не вызывать инфаркта стволовых структур, тем не
менее ишемия возможна [Ратнер А. Ю., Шакуров Р. Ш., 1967;
Пфальтц Ц. Р., 1989]. Здесь интересно отметить, что, по сведе-
ниям О. В. Никогосовой (1990), дегенеративно-дистрофические
заболевания позвоночника в 60—70% случаев являются следст-
вием не диагностированной родовой травмы шейного отдела по-
звоночника и спинного мозга.
К другим этиологическим факторам вертебрально-базиляр-
ной недостаточности относятся: атероматоз позвоночных арте-
рий (артериальная гипертензия, злоупотребление табаком, диа-
бет, прием оральных контрацептивов и определенные типы
травмы могут привести к отрыву бляшки и ее миграции); атеро-
склероз, в основном на уровне отверстия позвоночной и под-
ключичной артерий; стеноз или тромбоз подключичной арте-
рии; дисплазия позвоночной артерии; форсированная манипу-
ляция шейного отдела позвоночника в разгибании и ротации
(может вызвать разрыв интимы или тромбоз артерии); эмболия
[Барраль Ж.-П., Кробьер А., 1999; Дамулин И. В., 2004].
По данным Н. В. Верещагина, В. А. Моргунова, Т. С. Булев-
ской (1997), наиболее часто гемодинамика ВББ нарушается в ре-
зультате атеросклеротических стенозов и тромбозов позвоноч-
34
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
ных артерий (46%), причем чаще всего поражаются проксималь-
ные отделы артерий.
К предрасполагающим факторам развития ВБН относят ар-
териальную гипертензию, последствия инфекционных заболева-
ний, а также механические факторы некоторых видов деятель-
ности (велосипед, бег трусцой, управление парусным судном,
роды, сильный продолжительный кашель), специфические по-
ложения шейно-затылочной области (йога, причесывание, по-
белка потолка). К примеру, положение — руки вверх, голова на-
зад — практически всегда компремирует подключичные артерии
в шейно-грудном переходе, что вызывает снижение кровотока в
позвоночных артериях.
По мнению Ж.-П. Барраля (1999), краниоцервикальная трав-
ма является более значимым фактором развития вертебраль-
но-базилярной недостаточности, чем принято думать. С таким
утверждением можно согласиться, если принять во внимание,
что многие пациенты не помнят травм в детском или подростко-
вом возрасте.
Снижение кровотока по позвоночным артериям может про-
исходить как при сдавлении артерии извне, так и за счет суже-
ния просвета артерии в результате атеросклероза. В месте суже-
ния может образоваться тромб, который перекроет просвет арте-
рии полностью и остановит кровоток [Филимонов Б. А., 2002].
При закупорке позвоночной артерии, как правило, развивается
закупорка и задней мозжечковой артерии, приводящая к клино-
видной ишемии или инфаркту латеральной части продолговато-
го мозга [Булеца Б. А., 1990; Виленский Б. С., 1999].
Повышение внутричерепного венозного давления или резкое
снижение общего артериального давления, отек мозга, аноксия
и ряд других факторов вызывают сужение участков позвоночных
артерий перед входом их в череп, независимо от места раздраже-
ния [Мчедлишвили Г. И., 1977]. По данным А. А. Скоромца и
соавт. (1998), при подъеме артериального давления в вертебраль-
но-базилярной системе выше 180 мм рт. ст. происходит вазоди-
латация сосудов с резким увеличением проницаемости сосуди-
стой стенки и образованием микрогеморрагий в окружающих
тканях. Способствующими факторами являются инфекции,
прием салицилатов, алкоголя и др.
35
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Известно также, что атеросклеротическое поражение позво-
ночной артерии в сочетании с артериальной гипертонией могут
приводить к инфаркту лабиринта.
Уменьшение кровотока в позвоночной артерии может прои-
зойти и в случае некорректного проведения манипуляции на
шейном отделе, включающей ротацию и разгибание шеи. При
ротации шеи снижается просвет позвоночной артерии на сто-
роне, противоположной ротации. При максимальной ротации
снижается просвет и сонной артерии. Ротация в сочетании с раз-
гибанием шеи уменьшает выход контралатеральной позвоноч-
ной артерии примерно на 30%. В норме это вызывает автомати-
ческий компенсаторный кровоток в одноименной позвоночной
артерии. Такая компенсация легко выполнима в отсутствие
травмы или артроза. Ситуация значительно усложняется, если
пациент страдает артрозом и аномальным мышечно-связочным
напряжением [Barral J.-P., Croibier А., 1999].
Влияние вегетативной нервной системы на формирование
вертебрально-базилярной недостаточности до сих пор остается
дискуссионным. Однако большинство авторов [Исмаги-
лов М. Ф., Веселовский В. П., Богданов Э. И., 1996; Пугов-
кин А. П., Сорокоумов В. А., 1997] считают, что нейрогенные
влияния существенным образом изменяют величину мозгового
кровотока. Причем именно незначительное и хроническое раз-
дражение позвоночного нерва и периартериального симпатиче-
ского сплетения позвоночной артерии приводит к выраженным
изменениям тонуса брахиоцефальных и кардиальных сосудов,
дистрофическим изменениям в миокарде и мышцах шеи [Гор-
дон И. Б., 1994]. Спазм сосудов внутреннего уха приводит к раз-
витию кохлеовестибулярных нарушений, а спазм сосудов сетчат-
ки глаза — к зрительным расстройствам [Ситель А. Б., 2001].
В зависимости от того, происходит ли спазм артерии вследст-
вие раздражения афферентных волокон позвоночного нерва
(сплетения) или вследствие рефлекторного ответа на раздраже-
ние афферентных структур, позвоночная артерия может проя-i
вить свою клиническую несостоятельность в двух формах [Весе-
ловский В. П., 1991]:
а) в компрессионно-ирритативной форме;
б) в форме рефлекторного ангиоспастического синдрома.
36
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
Компрессионно-ирритативная форма синдрома возникает
при непосредственной механической компрессии позвоночной
артерии. Имеет место раздражение ее эфферентных симпатиче-
ских образований с нарушением вертебрально-базилярного кро-
вотока и ишемией мозговых структур.
Компремироваться позвоночная артерия может на разных
уровнях и по разным механизмам, которые необходимо опреде-
лять с учетом клинических и рентгенологических данных.
1. До вхождения ее в канал поперечных отростков. Чаще при-
чиной компрессии здесь служит спазмированная лестнич-
ная мышца. Это наблюдается при аномалии отхождения
позвоночной артерии от подключичной (первая начинает-
ся от задней стенки подключичной). Весь этот комплекс
анатомических особенностей и клинических проявлений
составляет сущность синдрома Паурса.
2. В канале поперечных отростков. Чаще всего это имеет мес-
то при увеличении и деформации крючковидных отрост-
ков, направленных латерально и оказывающих давление
на медиальную стенку артерии: при подвывихах по Кова-
чу, когда передний верхний угол верхнего суставного от-
ростка, соскользнувшего вперед позвонка, оказывает дав-
ление на заднюю стенку артерии; подобное действие на
артерию оказывают суставные отростки при наличии пе-
редних их разрастаний вследствие спондилоартроза; в ред-
ких случаях артерия деформируется за счет грыжи диска,
«прорывающейся» иногда через унковертебральный сустав.
Многие исследователи [Веселовский В. П., 1991; Скоро-
мец А. А., 1993; Яхно Н. Н., Парфенов В. А., 2000] считают этот
отрезок наиболее значимым для клинических проявлений вер-
тебрально-базилярной недостаточности. По данным В. С. Гой-
денко, А. Б. Сителя, В. П. Галанова, И. В. Руденко (1988), на
этом отрезке, при наклоне головы в противоположную сторону,
позвоночная артерия может быть сдавлена латеральными остео-
фитами длиной более 1,5 мм, которые хорошо прослеживаются
на прямой проекции спондилограммы шейного отдела позво-
ночника. Врожденное сужение отверстий канала в поперечных
отростках до 4x4 мм, по данным исследований, проведенных в
Центре мануальной терапии (Москва, 1999), могут быть причи-
ной развития клинических проявлений ВБН в до 20% случаев, в
37
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
редких случаях — латеральной межпозвонковой грыжи. При ги-
перлордотическом варианте развития шейного отдела позвоноч-
ника, который встречается в 6—8% случаев [Попелянский Я. Ю.,
1989; Веселовский В. П., 1991; Лиев А. А., 2000], компрессия по-
звоночной артерии может быть обусловлена разгибательным
подвывихом по Ковачу.
3. В месте выхода из канала поперечных отростков позво-
ночная артерия компремируется: при аномалиях верхних
шейных позвонков — над верхним краем дуги атланта, где
бороздка для артерии может оказаться слишком глубокой
или даже превращенной в костный канал (аномалия Ким-
мерле); возможно и прижатие артерии к суставу С]—Сц
спазмированной нижней косой мышцей головы. Это
единственный участок в «канале» позвоночной артерии,
где она сзади не прикрыта суставными отростками и где ее
можно пальпировать.
Начальный отрезок позвоночной артерии между позвонками
Си-С[ извитый, отклоняется кзади и наружу на 45°, образуя вы-
пуклую кнаружи дугу с двумя резервными петлями, благодаря
которым при поворотах головы в сторону не должно происхо-
дить нарушений кровотока. Из-за извитости позвоночных арте-
рий в них значительно уменьшается пульсовая волна и достига-
ется равномерность тока крови. Являясь как бы амортизаторами,
извитости позвоночных артерий предохраняют внутримозговые
сосуды от чрезмерных нагрузок. Однако, по нашим данным,
именно в отрезке Cj—Сц наиболее часто встречаются перегибы и
гипоплазия одной из позвоночных артерий в результате ее избы-
точного удлинения, что в 15% случаев является причиной кли-
нических проявлений ВБН [Ситель А. Б., Тетерина Е. Б., 2003].
Сзади в отрезке Сц—С[ позвоночная артерия прикрыта ниж-
ней косой мышцей головы и хорошо прощупывается у людей с
удлиненной шеей [Нефедов А. Ю., Ситель А. Б., Убрятов В. Б.,
1999]. Позвоночную артерию на этом отрезке сопровождают
три венозных ствола, расположенных медиально и кзади, перед-
няя ветвь нерва Сц и собственное периартериальное нервное
сплетение. Все эти образования пронизаны соединительноткан-
ными волокнами, тесно связанными с позвоночной артерией,
помещены в фиброзную оболочку и проходят вблизи от атлан-
то-аксиального сустава, а в отдельных случаях расположены в
за
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
его капсуле [Зайцева Р. Л., 1969]. Такая близость позвоночной
артерии к атланто-аксиальному суставу, когда общее фасциаль-
ное влагалище сосудисто-нервного пучка прилегает к наружно-
му слою его капсулы, способствует экстравазальной компрессии
артерии при боковом наклоне или ротации зуба Сц. Это влечет
за собой уменьшение кровотока в одной из ПА. У здоровых лю-
дей при хорошей компенсации кровотока из другой ПА или из
бассейна внутренних сонных артерий эта ситуация является тре-
нирующим фактором, а у больных вызывает симптомы ишемии
головного мозга. Инсульт при компрессии позвоночной артерии
на уровне Сц—Ci назван «bow hunter’s stroke» — инсульт лучника
[Takahashi I., Kaneko К., Asaoka К., 1994; Shinohara N., Kohno K.,
Takeda S., Ohta S., Sakaki S., 1998].
Клинические проявления ВБН и развитие ротационной ок-
клюзии ПА в таких случаях чаще встречаются при наличии дру-
гих отягчающих факторов: несостоятельности виллизиева круга,
утолщении атлантоокципитальной мембраны, врожденном уве-
личении длины зуба аксиса до 8—10 мм, растяжении поперечной
связки атланта, чаще после травмы черепа [Ситель А. Б., Тетери-
на Е. Б., 2003]. Добавочным патологическим фактором является
фиброзная ткань, окружающая позвоночную артерию, которая
при различных патологических состояниях подвергается уплот-
нению и является причиной фиксации ПА к костным и связоч-
ным структурам, вызывая клинические проявления ВБН [Mat-
suyama Т., Morimoto Т., Sakaki Т., 1999; Новосельцев С. В., 2004].
О значении аномалии Киммерле в литературных источниках
содержатся противоречивые сведения. Одни исследователи счи-
тают, что аномалия Киммерле может способствовать развитию
ВБН [Скоромец А. А., Тиссен Т. Г., Панюшкин А. И., Скоромец
Т. А., 1998]. В своей исследовательской работе М. А. Бахтадзе
(2002) приводит данные, которые показывают, что эта аномалия
клинического значения не имеет.
В наших исследованиях у пациентов с ВБН аномалия Ким-
мерле встречалась в 25% случаев [Новосельцев С. В., 2004]. Сам
факт наличия этой аномалии не может расцениваться как про-
тивопоказание для проведения мануальной терапии, в частности
остеопатической коррекции. Однако мануальная тактика веде-
ния пациента с аномалией Киммерле имеет характерные отли-
чительные особенности, с которыми нельзя не считаться.
39
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ ИТЕРАПИ1
Среди других аномалий развития, имеющих патогенетиче^
ское значение для ВБН, следует отметить платибазию. При
крайних случаях платибазии миндалины мозжечка и задняя
часть продолговатого мозга перемещаются в большое затылоч-
ное отверстие, вызывая компрессию позвоночной и основной
артерий, а каудальные черепные нервы перегибаются и сдавли-J
ваются на своем пути из задней черепной ямки [Ганнушки-
на И. В., 1995; Одинак М. М., Дыскин Д. Е., 1997]. Платибазия
может встречаться при злокачественных образованиях, болезни
Педжета, рахите, гипопаратиреоидизме [Ганнушкина И. В.,
1995].
К другим причинам механической компрессии позвоночной
артерии J.-P. Barral (1999) относит:
♦ неправильное формирование затылочно-шейного соедине-
ния (базилярное вдавление);
♦ артроз межпозвонковых суставов;
♦ воспаление и фиброз сочленений лестничной мышцы;
♦ шейные ребра;
♦ реберно-ключичную торсию;
♦ различные опухоли;
♦ последствия шейно-грудной травмы;
♦ плевро-легочные последствия;
♦ сращение первого реберно-позвонкового сустава;
♦ реберно-ключичные костные мозоли.
Рефлекторный ангиоспастический синдром обязан своим
возникновением общности иннервации позвоночной артерии,
межпозвонковых дисков и межпозвонковых суставов. При дист-
рофических процессах в диске, нарушении капсульно-связочно-
го аппарата происходит раздражение симпатических и других
рецепторных образований, поток патологических импульсов до-
стигает симпатического сплетения позвоночной артерии. В от-
вет на раздражение этих эфферентных симпатических образова-
ний позвоночная артерия реагирует спазмом.
Таким образом, механизм компрессионно-ирритативного и
рефлекторного синдромов сходен — уменьшение просвета арте-
рии и ее разветвлений за счет компрессии или ангиоспазма в
вертебрально-базилярной системе с ишемией в зоне ее васкуля-
ризации. Клинические же проявления того и другого синдро-
мов, естественно, не совсем схожи.
до
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
Исследованиями А. Б. Сителя и соавт. (2002) показано, что
на отрезке позвоночной артерии, не контактирующем с позво-
ночником, при повышенном артериальном давлении могут об-
разовываться приобретенные патологические извитости, кото-
рые по влиянию на локальную гемодинамику близки к стенозам
и имеют клиническое значение, так как приводят к нарушению
проходимости вследствие внедрения артерии в просвет сосуди-
стой стенки. Характер влияния деформации позвоночной арте-
рии на системную гемодинамику в значительной степени зави-
сит от уровня системного артериального давления [Ситель А. Б.,
Сидорская Н. В., Аверкина Е. В., 2002].
Течение и особенности клиники при поражении позвоноч-
ных артерий зависят от ряда факторов: функционального состо-
яния виллизиева круга, темпов окклюзии позвоночной артерии,
наличия анастомозов с подключичной артерией.
Следует отметить, что в 60% случаев у пациентов с вертебра-
льно-базилярной недостаточностью наблюдаются гемодинами-
ческие нарушения в каротидном бассейне [Новосельцев С. В.,
2004].
Тяжесть клинического симптомокомплекса определяется от-
нюдь не одной лишь выраженностью морфологических наруше-
ний. Однако стойкие ишемии в вертебрально-базилярной систе-
ме развиваются предпочтительно у лиц с грубыми явлениями
компрессии артерии, ее стойкого стеноза и при наличии в дру-
гой позвоночной артерии явлений неполноценности коллатера-
льного кровообращения. При этом возникает ишемия церебра-
льных образований в виде преходящих нарушений мозгового
кровообращения, хронической вертебрально-базилярной сосу-
дистой недостаточности, инфаркта мозга.
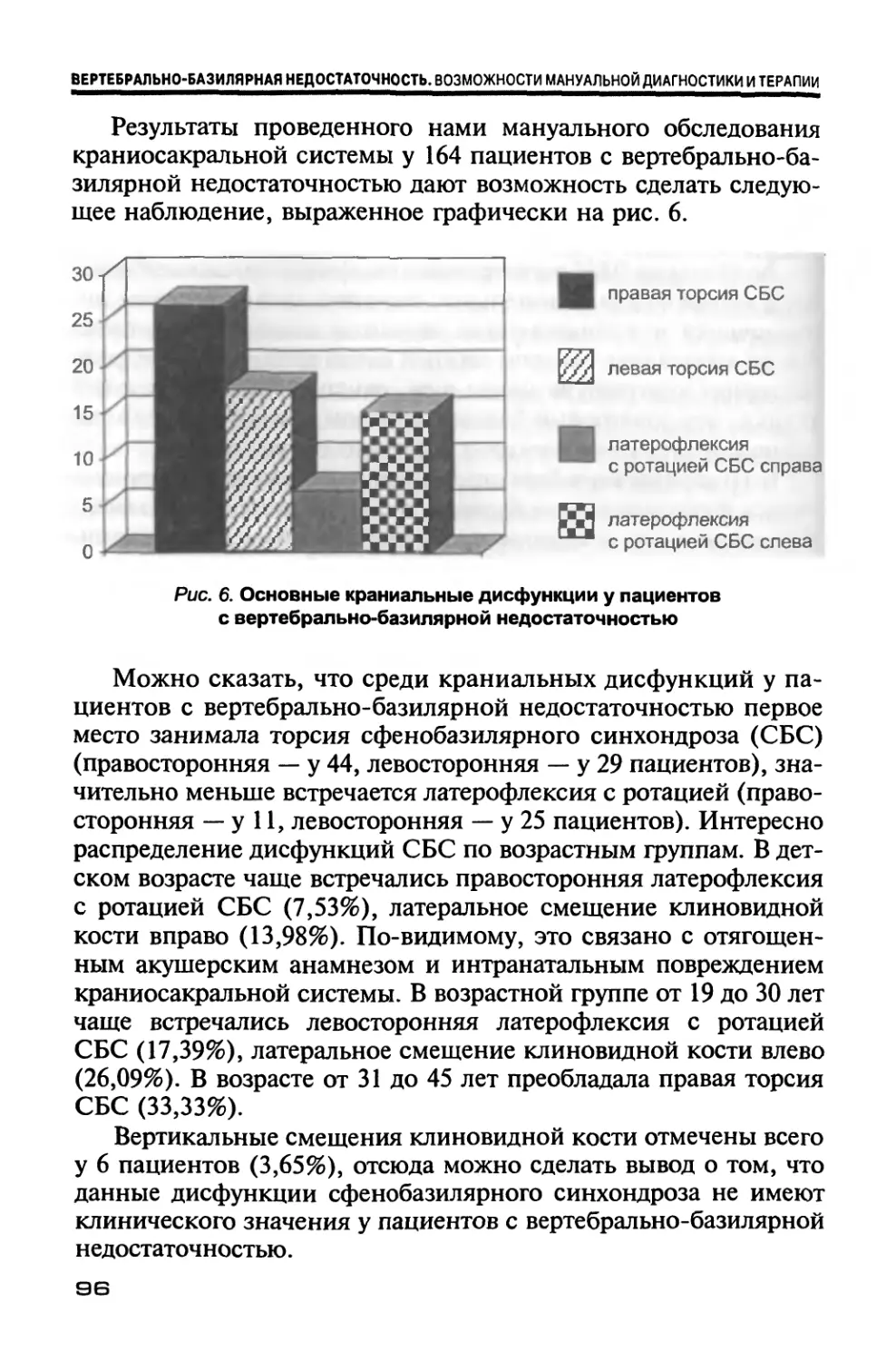
В настоящее время о роли краниосакральной системы в па-
тогенезе вертебральной недостаточности имеются единичные
сообщения. Интерес многих исследователей привлекают пато-
биомеханические изменения позвоночника и черепа [Веселов-
ский В. П., 1972—1991; Коган О. Г., 1981, 1987, 1988; Михай-
лов В. П., 1986; Иваничев Г. А., 1987, 1992; Шмидт И. Р., 1992;
Скоромец А. А., 1995, 1999; Жулев Н. М., 1993, 2001; Барвин-
ченко А. А., Небожин А. И., 1995, 1996]. Малые травмы, врож-
денные аномалии развития черепа и шейных позвонков, ком-
пенсаторные патобиомеханические изменения у лиц с дистро-
41
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
фическими изменениями позвоночника являются аналогами
системорганизуюших факторов, служат пусковыми моментами
процессов формирования и поддержания многообразных пато-
физиологических механизмов [Небожин А. И., 1996]. Тем не ме-
нее основное внимание исследователей сосредоточивается как
ранее, так и в настоящее время на изучении состояния позво-
ночных двигательных сегментов и их роли в генезе поражения
позвоночных артерий [Веселовский В. П., 1979, 1989, 1991; Ко-
ган О. Г., 1987, 1988; Иваничев Г. А., 1987, 1992; Жулев Н. М.,
2001; Шмидт И. Р., 1994]. Тогда как значение и роль сочленений
костей черепа в формировании многообразных клинических
проявлений остаются вне сферы внимания исследователей [Не-
божин А. И., 1995, 1996, 1998; Каплина С. П„ 2000].
Биокинематическая цепь является сложноорганизованной
морфофункциональной системой. Наряду с позвоночником и
суставами, в структуре биокинематической цепи представлен
также и костный аппарат мозгового и лицевого черепа с их мно-
гочисленными соединениями и связочно-мышечным элемента-
ми. До настоящего времени изменениям биомеханики черепа и
краниосакральному ритму уделялось достаточное внимание то-
лько специалистами-остеопатами.
Биомеханические нарушения костей черепа и их значение в
формировании неврологических нарушений в целом были и
остаются до сих пор малоизученными.
В работе С. В. Новосельцева (2004) показано, что в патогене-
зе нарушений кровообращения в вертебрально-базилярном бас-
сейне важное значение имеют дегенеративно-дистрофические
поражения шейного отдела позвоночника и изменения кра-
ниосакрального ритма. Изменения краниосакрального ритма
удается диагностировать приемами краниальных методик мяг-
кой мануальной терапии (остеопатических). Выделена частота
встречаемости биомеханических паттернов сфенобазилярного
синхондроза у пациентов с ВБН. Было также доказано, что вос-
становление подвижности сфенобазилярного синхондроза су-
щественно улучшает гемодинамическую ситуацию в ВББ.
да
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
1.3. Особенности патогенеза
вертебрально-базилярной
недостаточности в детском возрасте
Позвоночные артерии плода формируются из шести парных
шейных сегментарных артерий (межсегментарные), берущих на-
чало от дорсальных аорт. В области шеи эти артерии по обеим
сторонам тела соединяются между собой серией анастомозов,
образующих продольные сосуды — позвоночные артерии. После
образования позвоночных артерий шейные сегментарные арте-
рии облитерируются, в результате чего позвоночные артерии
оказываются отходящими от подключичных. Первая пара сег-
ментарных артерий соединена также с артериальной сетью, рас-
положенной на вентральной поверхности заднего мозга. Из этой
сети вначале образуются парные продольные мозговые артерии,
из которых в дальнейшем, после их слияния, возникает основ-
ная артерия.
Такая перестройка первичной артериальной сети заканчива-
ется к 52-му дню внутриутробного развития.
У новорожденного позвоночные артерии окончательно сфор-
мированы и представляют собой парные магистральные артерии,
ветви которых кровоснабжают головной мозг [Шмидт Е. В.,
1975].
Основной количественной характеристикой мозгового кро-
вотока является его линейная скорость, причем наименее вариа-
бельна систолическая (пиковая) скорость. В то же время диасто-
лическая и средняя скорость может зависеть от ряда дополните-
льных факторов, среди которых решающее значение имеют
колебания внутричерепного давления. Вариабельность количе-
ственных характеристик мозгового кровотока в норме может за-
висеть от различных факторов, среди которых приоритетным
может быть угол инсонации мозгового сосуда, особенности его
анатомического расположения и возраст обследуемого.
В возрасте 6—7 лет имеет место четкое нарастание скорости
кровотока с последующим его снижением с возрастом, причем
особенно четко в основной артерии [Шахнович А. Р., Шахно-
вич В. А., 1998]. Именно в этом возрасте мозг потребляет почти
половину кислорода, поступающего в организм, в то время как у
взрослого человека мозг потребляет только 20% кислорода.
43
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
У детей характерно обилие сосудистых анастомозов и слабая
дифференцировка основного ствола и ветвей 1, 2, 3-го порядка.
Просвет артерий у детей относительно широкий и приблизите-
льно равен просвету вен, в то время как у взрослых диаметр вен
вдвое больше диаметра артерий, стенки вен и артерий тонкие и
эластичные. У детей раннего возраста происходит ряд измене-
ний в дифференцировке составных элементов сосудистых сте-
нок, росте их мускулатуры и соединительной ткани. Структур-
ное формирование стенок кровеносных сосудов завершается к
12 годам жизни ребенка.
В настоящее время большое внимание уделяется проблеме
родовой травмы. Учитывая высокий процент недоношенности
детей и возросшую частоту внутриутробных инфекций [Сороки-
на, 1996], а также то, что в России в большинстве случаев роды
протекают с травмами [П. Садрутдинов, В. Саттаров, 1996], чис-
ло детей с энцефалопатиями после родов велико. Несмотря на
достижения неонатологов, наблюдается высокая частота родово-
го травматизма — от 10,6 до 51,3% [Демидов Е. Ю., 1975; Минга-
зов Р. Г., 1987; Ратнер А. Ю., 1990; Семенова К. А., 1990; Осад-
чих А. И., 1990; Михайлов М. К., 1995; Барашнев Ю. И., 1996,
1998; Каплина С. П., 2000]. По некоторым другим данным, час-
тота выявления родовой травмы позвоночника и спинного мозга
варьирует от 19,6% у новорожденных детей до 96% у новорож-
денных из группы риска [Плеханов Л. А., 2002, 2003].
Несмотря на наличие большого числа публикаций, освещающих
морфологию, клиническую диагностику, симптоматологию на-
тальных повреждений ЦНС, в действительности, очень мало ра-
бот, посвященных анализу патогенеза этих травм, в том числе
вертебрально-базилярной недостаточности.
Классически считается, что родовая травма — это травмати-
ческое поражение шейного отдела позвоночника с последующи-
ми неврологическими синдромами, одним из которых является
синдром вертебрально-базилярной недостаточности. Собствен-
ные наблюдения детей раннего возраста, ретроспективный ана-
лиз акушерского анамнеза и анамнеза жизни ребенка подтверж-
дают мнение А. Ю. Ратнера (1995), О. Б. Халецкой и В. М. Тро-
шина (1995), что из всех неблагоприятно действующих факторов
анте-, интра- и постнатального периодов наибольшую роль и ве-
дущее значение в развитии гемодинамических нарушений в ВББ
АА
Глава I, АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
итрают травматические повреждения. Это не обязательно трав-
мы непосредственно самой ЦНС, хотя редко бывают и они.
Чаще всего — это различные виды повреждений шейного отдела
позвоночника, краниовертебрального сочленения и их связоч-
ного аппарата. В карте новорожденного они часто фигурируют
под диагнозами: «гипоксия плода», «асфиксия», «тугое обвитие
пуповиной» и т. д. [Яременко Б. Р., Яременко А. Б., Горяйно-
ва Т. Б„ 1999].
Значение имеют даже минимальные родовые повреждения
шейного отдела позвоночника и спинного мозга. При опреде-
ленных условиях, спустя много лет они могут давать тяжелые не-
врологические и соматические осложнения (парезы, ранний ос-
теохондроз позвоночника, сколиозы, мигрени, вертеброгенные
нарушения сердечного ритма, гастроэзофагеальные рефлюксы и
ферментопатии) [Плеханов Л. А., 2003].
На важнейшую роль позвоночной артерии в происхождении
головных болей, бульбарного синдрома и даже синдрома внезап-
ной смерти грудных детей обращали внимание А. Ю. Ратнер
(1965-1995), В. П. Селиванов и М. Н. Никитин (1971), Н. В. Ве-
рещагин (1980) и др. Даже если позвоночные артерии не пере-
жимаются, а просто испытывают небольшое растяжение или
компрессию, вследствие их обильной вегетативной иннервации
развивается спазм всего артериального русла в вертебрально-ба-
зилярном бассейне.
Родовая травма может происходить при несоответствии раз-
меров материнского таза и головки плода (узкий таз и крупный
плод) [Ратнер А. Ю., 1985—1987; Барашнев Ю. И., 1991; Орло-
ва М. А., 1997]. Признаки родовых повреждений нервной систе-
мы плода можно обнаружить у 20% новорожденных [Бада-
лян Л. О., 1986]. При рентгенологическом обследовании 200 детей
с последствиями натальных травм спинного мозга М. К. Михай-
лов (1986) обнаружил наибольшую частоту травм шейного отде-
ла позвоночника (62%). Одновременное поражение головного и
спинного мозга выявлено в 18,5% случаев, шейного и пояснич-
ного отделов позвоночника — в 12,5%, только поясничного от-
дела позвоночника — в 7%. Поражение у 93% обследованных ло-
кализовалось изолированно или сочетанно в шейном отделе по-
звоночника.
45
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИИТЕРАПИИ
Развитие патологии в перинатальный период в 97,4% случаев
связано с состояниями, возникающими до начала родов и прояв-
ляющимися с началом родовой деятельности [Грищенко В. И.,
1990; Дзикович И. Б., 1994; Реут А. А., 1996; СтуколовичТ. И.,
Зелинская Д. И., 1999].
Любые из нижеперечисленных факторов могут привести к
родовой травме [Полонский Я. Н., 1939; Вейс В. П., 1952; Сле-
пых А. С., 1968; Коколина В. Ф., 1978; Ельцов-Стрелков В. И.,
1980; Хасанов А. А., 1992; Dencker Н., Kustner Н., 1923; Fry-
mann V. М., 1998]:
♦ незрелые дети (незрелость сердечно-сосудистой системы,
особая ломкость сосудов, недостаточная плотность костей
черепа, широкие швы и роднички);
♦ крупные дети (больше 3800 г);
♦ осложнения беременности (инфекционные заболевания,
угроза прерывания беременности);
♦ осложнения при родах (очень быстрые роды — менее 3 ч,
очень длительные — более 18 ч, эпидуральная анестезия,
щипцовое родовспоможение или вакуум-экстракция, преж-
девременная отслойка плаценты, слабость родовой деяте-
льности);
♦ тазовое, ягодичное и другие предлежания плода, кроме го-
ловного (лицом вниз);
♦ кесарево сечение;
♦ роды женщинами старше 35 лет;
♦ медикаментозная стимуляция родовой деятельности;
♦ акушерские пособия, такие как чрезмерная защита про-
межности, разгибание затылком к лону, давление рукой
акушера на дно матки, тракции за головку при выведении
плечевого пояса.
Состояние ребенка после родов также может служить показа-
телем здоровья его нервной системы. Признаками, указываю-
щими на возможные проблемы, могут служить:
♦ задержка сосания более чем 24-48 ч;
♦ срыгивание после приема пищи;
♦ изгибание спины или запрокидывание головки назад;
♦ асимметричные движения рук и ног;
♦ периоды безутешного плача;
<46
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
♦ непоследовательное двигательное развитие (в норме — пе-
рекатывание, ползание по полу на животе, ползание с опо-
рой на руки и колени, ходьба, примерно, к 1 году).
Любой из этих знаков у ребенка предполагает вовлечение в
патологический процесс определенных отделов центральной
нервной системы. Конечно, акт сосания может нормализоваться
в первые дни, а срыгивание прекратиться в первые месяцы. Вы-
гибание спины и разгибание головы прекращается, когда ребе-
нок начинает ходить. Тем не менее у ребенка можно обнаружить
хождение «на цыпочках».
Вместе с тем остается открытым вопрос о роли деформаций
костно-суставных структур черепа, полученных в процессе родо-
вого акта, в патогенезе нейропатологических синдромов [ Капли -
на С. П., 2000]. Сообщения на эту тему немногочисленны [Sut-
herland W. G., 1948; Lewit К., 1973; Smith Ch. А., 1995; Fry-
mann V. M., 1998]. Поданным В. В. Абрамченко (1991), в момент
наивысшей конфигурации головки давление на кости мозгового
черепа увеличивается до 50—10 кг.
Практический интерес представляет научно-исследователь-
ская работа С. П. Каплиной (2000), в результате которой было
показано, что в развитии нейропатологических синдромов у де-
тей ключевым звеном патогенеза являются деформации кост-
но-суставных структур черепа и атланто-аксиального сочлене-
ния, развитие внутричерепной гипертензии и нарушения мозго-
вого кровообращения. С. П. Каплиной также было установлено,
что формированию синдрома мышечной гипотонии способству-
ют флексионный тип деформации сфенобазилярного синхонд-
роза (СБС) в сочетании с функциональным блоком Cj—Сц. Эк-
стензионный тип деформации СБС в сочетании с подвывихом
атланта может приводить к развитию синдрома мышечной ги-
пертонии. Латерофлексионный тип деформации СБС при соче-
тании с блокированием Cj—Сц способствует развитию гипертен-
зионно-гидроцефального синдрома, а при сочетании с подвыви-
хом С] — гемипаретического синдрома.
По мнению Н. Киггек (1985), не проходит родов без ка-
ких-либо, хотя бы минимальных, нарушений макро- и микро-
кровообращения. Для того чтобы понять, какие конфликты мо-
гут произойти в родах обратимся к акушерству.
47
вертебрально-базилярная недостаточность, возможности мануальной диагностики и терапии
Известно, что родовой путь включает в себя костную и мяг-
котканную части. Костная часть состоит из большого и малого
таза, разделяемых плоскостью входа в малый таз. Большой таз
образован с боков крыльями подвздошных костей; сзади — Ljv,
Lv, спереди — нижний отдел брюшной стенки. Следует отме-
тить, что объем полости большого таза может меняться в зависи-
мости от напряжения мышц брюшной стенки. Малый таз обра-
зован с боков седалищными костями, сзади — крестцом и коп-
чиком, спереди — лонными костями и симфизом. Здесь важно,
что задняя стенка малого таза значительно больше, чем перед-
няя, а верхний отдел малого таза представляет собой сплошное
костное кольцо.
Соединения таза: крестцово-подвздошные сочленения (в ро-
дах разрыхляются и становятся более подвижными); лонный
симфиз, который также приобретает подвижность; сочленение
Lv~S[ (именно здесь происходит первый остеопатический кон-
фликт); соединение седалищных, лонных и подвздошных костей
(безымянная кость).
Выделяют несколько групп мышц таза. Пристеночные мыш-
цы: т. iliacus, т. psoas, которые, сливаясь, образуют т. iliopsoas. В
образовании входа в малый таз участвуют грушевидная и внут-
ренняя запирательная мышцы. Тазовое дно организовано тремя
слоями: наружный (нижний), средний слой (мочеполовая диа-
фрагма), внутренний (верхний слой).
До родов мышцы расположены черепицеобразно, в момент
родов мышцы постепенно вытягиваются и, выстраиваясь парал-
лельно, образуют родовую трубу направлением кпереди и квер-
ху. Таким образом, плод «разгоняется» по крестцу и входит в
мягкий родовой канал, как с трамплина.
Особую важность в родах приобретает процесс контрнута-
ции-нутации. При контрнутации плод опускается в большой таз,
седалищные бугры сближаются, а крылья подвздошных костей
раскрываются, промонториум крестца идет кзади. В этот момент
крестцово-подвздошные сочленения и сустав Lv~S] должны
быть свободны. Лонный симфиз идет кпереди и плоскость входа
увеличивается. Если промонториум крестца не идет кзади, то он
становится первой точкой конфликта. Нутация осуществляется
следующим образом: основание крестца идет кпереди, копчик
48
_____ Глава I, АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
кзади, мыс крестца кпереди, а лонные кости расходятся, таким
образом, площадь выхода увеличивается.
Нет необходимости описывать биомеханизм родов при всех
возможных предлежаниях, так как любой из них, так или иначе,
будет содержать конфликты, о которых речь пойдет ниже. Назо-
вем их остеопатическими конфликтами, поскольку в классиче-
ском акушерстве они таковыми не являются и не обсуждаются.
Итак, если процесс нутации-контрнутации происходит нор-
мально, то переднезадний размер увеличивается до 12,5 см, а
диаметр головки плода в сагиттальной плоскости — 12 см. Далее,
костные пластинки плода заходят друг на друга — получается
выигрыш 5 мм. В итоге запас 1 см. Для того чтобы нутация-
контрнутация прошли нормально, необходима свобода следую-
щих структур: крестцово-подвздошные сочленения, крестец, лон-
ный симфиз, крестцово-копчиковое сочленение, сустав Lv~Sj.
Если это так, то родовой канал свободен.
Точки конфликтов:
♦ мыс крестца;
♦ копчик;
♦ кости таза (если кости таза не симметричны, то может про-
изойти асинклитизм);
♦ мягкие ткани родового канала (родовая труба должна рас-
крыться симметрично).
Если родовая труба раскрылась несимметрично, то на уровне
сфенобазилярного симфиза плода могут возникнуть разного
рода смещения (латеральные или вертикальные смещения, на-
клоны с ротацией). Совершенно не важно, с какой стороны бу-
дет оказано давление на череп, — дисфункция сфенобазилярно-
го симфиза неизбежна и может быть лишь уточнена при мануа-
льном обследовании черепа.
К родовым повреждениям позвоночника, позвоночных арте-
рий и спинного мозга плода при головных предлежаниях его мо-
гут привести следующие пособия и приемы: чрезмерная защита
промежности, разгибание головки затылком к лону, метод
А. И. Петченко (давление рукой акушера на дно матки во втором
периоде родов с целью более быстрого продвижения головки
плода), тракции за головку при выведении плечевого пояса [Ха-
санов А. А., 1992].
49
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
При наличии потуг сдавление и скручивание тканей плода
сокращениями матки может привести к торсии всего тела плода.
Родовые повреждения на уровне твердой мозговой оболочки мо-
гут приводить к задержке психомоторного развития ребенка
[Frymann V., 1998].
В процессе родового акта недоношенные дети легко травми-
руются также из-за недостаточной плотности костей черепа, ши-
роких швов и родничков [Коколина В. Ф., 1978]. При рождении
недоношенного ребенка (7—8 мес.), кажется, родовые пути более
чем свободны, однако именно в этот временной отрезок идет со-
зревание клиновидной кости. К тому же размер головки плода
не соответствует родовым путям, в результате чего не наступает
сгибания, а идет разгибание, приводящее к травме. При перераз-
гибании головки травматизация позвоночника неизбежна и мо-
жет достигать протяженности от Со до Ьщ.
Выделяют несколько механизмов повреждения позвоночно-
го столба в родах [Орлова М. А., 1998, Плеханов Л. А., 2003]:
♦ компрессионный — при чрезмерной разнице изгоняющих
сил матки и сил, препятствующих продвижению плода по
родовым путям;
♦ дистракционный — при насильственном извлечении плода
за голову или таз;
♦ ротационный — при избыточном действии так называемых
«шнурующих» сил (заставляющих плод совершать вращате-
льные движения вдоль своей продольной оси);
♦ комбинированный — когда механизмы этих сил разнооб-
разны и действуют в различных направлениях.
Наиболее детально основные механизмы травматизации по-
звоночных артерий представлены М. К. Михайловым, Р. Ф. Ак-
беровым, В. В. Фаттаховым (1995) (чрезмерная ротация, пере-
разгибание и растяжение в шейном отделе позвоночника, дисло-
кация позвонков по типу эпифизеолиза и т. д.).
Все вышеуказанные механизмы повреждений приводят в
итоге к вертебрально-базилярной недостаточности, хотя страда-
ют, конечно, все ткани [Орлова М. А., 1998].
Тракция за головку или ножки приводит к растяжению мяг-
ких тканей, в результате чего возникает стойкий мышечный ги-
пертонус и рефлекторный спазм позвоночных артерий (посред-
ством нерва Л юшка). Длительная легкая тракция (до 9 кг) при-
зе
Глава I. АНАТОМИЯ, ФИЗИОЛОГИЯ И ПАТОЛОГИЯ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ СИСТЕМЫ
водит к перерастяжению связок и дестабилизации ПДС. Более
сильная тракция (до 13 кг) травмирует адвентициальную оболоч-
ку позвоночных артерий и вызывает их спазм. При тракции свы-
ше 13 кг возникает кровоизлияние в мышцы. Тракция силой в
15—20 кг ведет к травматическому отрыву зуба Сц по ростковой
зоне. Декапитация возникает при тракции в 50 кг.
При стремительных родах акушерка придерживает продви-
жение головки, в результате чего максимальная нагрузка ложит-
ся на Су и диск С[у—Су- В результате повреждения фиброзного
кольца в зоне Ciy-Cy возникает выраженная нестабильность,
возможны подвывихи, локальное кифозирование к 5—7 годам.
Вероятно, отсюда берет свое начало ювенильный остеохондроз.
Ротационно-разгибательный механизм родовой травмы свя-
зан с избыточной ротацией и переразгибанием. Если ротация
превышает 90°, а разгибание — 110°, возникает ротационный
подвывих С[. Перерастяжение позвоночной артерии с одной
стороны и компрессия затылочной костью на атланте петли по-
звоночной артерии с другой стороны ведет к вертебрально-бази-
лярной недостаточности. При ротационно-сгибательном меха-
низме отрыв малой косой мышцы ведет к гипертонусу мышц
контралатерально, при этом формируется ротационный подвы-
вих Сц
Вопрос о роли гипоплазии позвоночной артерии в патогенезе
вертебрально-базилярной недостаточности у детей и взрослых
дискутабелен. Опубликованные данные крайне противоречивы
[Дуус П., 1996; Верещагин Н. В., 1980; Беленькая Р. М., 1979].
Однако известно, что частота гипоплазии у детей — 2%, у взрос-
лых — 1%. Представляется более интересным факт, что у 20%
новорожденных слияние позвоночных артерий в основную про-
исходит на уровне нижних отделов продолговатого мозга, что
создает предпосылки для патологии ЦНС при родах [Белень-
кая Р. М., 1979]. Гипоплазия позвоночной артерии может быть
как врожденной особенностью развития, так и иметь приобре-
тенный характер, в основном, интранатального генеза (по типу
родовой травмы как позвоночника, так и сосудов) [Шаба-
лов Н. П. и др., 2001].
В заключение данной главы нужно сказать, что несмотря на
существование профилактических мероприятий по снижению
родового травматизма [Хасанов А. А., 1982, 1992] в настоящее
51
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
время данному аспекту уделяется недостаточно внимания. По
данным А. А. Хасанова (1992), в пользу здоровья ребенка в родах
свидетельствуют следующие мероприятия:
♦ эпизио- или перинеотомия;
♦ масса ребенка 2900—3700 г;
♦ повторные роды в переднем виде затылочного предлежа-
ния у женщин 19-30 лет в срок.
Анализируя причину возникновения родовой травмы позво-
ночника и спинного мозга, А. А. Хасанов (1992) пришел к выво-
ду, что отказ от каких-либо акушерских манипуляций приводит
к снижению родового травматизма в 4—5 раз.
Глава II.
КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ
НЕДОСТАТОЧНОСТИ
2.1. Симптомы и синдромы
вертебрально-базилярной недостаточности
Клинику вертебрально-базилярной недостаточности можно раз-
делить на симптомы, возникающие только во время ишемиче-
ской атаки, и симптомы, характерные для хронической недоста-
точности мозгового кровообращения в ВББ [Филимонов Б. А.,
2002].
Динамическое нарушение кровообращения (транзиторная
ишемическая атака) — это кратковременное (5—20 мин) рас-
стройство кровоснабжения головного мозга, не приводящее к
стойким изменениям мозгового вещества, а симптоматика рег-
рессирует в течение суток. По данным Е. В. Шмидта (1976),
И. П. Антонова (1977), Н. В. Верещагина (1980, 1993), преходя-
щие нарушения мозгового кровообращения в вертебрально-ба-
зилярном бассейне в значительной степени преобладают над
таковыми в каротидном бассейне. Примерно в 70% случаев
транзиторные ишемические атаки (ТИА) случаются в вертебраль-
но-базилярной системе [Верещагин Н. В., 1993]. При этом в 90%
случаев они продолжаются менее 2 ч. Частота возникновения
ТИА в вертебрально-базилярной системе — от 1 эпизода в тече-
ние года до нескольких эпизодов в течение суток [Дамулин И. В.,
2004]. Выраженность неврологических нарушений при этом так-
же весьма вариабельна.
К симптомам острой вертебрально-базилярной недостаточ-
ности относятся: двигательные нарушения от легкого пареза до
паралича конечностей в любой комбинации; потеря или нару-
53
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
шения чувствительности верхних или нижних конечностей в
любой комбинации, включая все четыре; зрительные наруше-
ния; диплопия; приступ головокружения, сопровождающийся
нередко тошнотой и рвотой; нарушение равновесия; нарушение
глотания и речи; приступ внезапного падения (drop attack); пре-
ходящая глобальная амнезия (полное отсутствие памяти); обмо-
рок [Филимонов Б. А., 2002; Muuronen А., 1982; Kaste М., 1988].
Классические альтернирующие синдромы, такие как синд-
ромы Валленберга-Захарченко, Бенедикта, Клода, Фовилля,
Мийяра-Гюблера, Вебера и др., не относятся к преходящим
симптомам и свидетельствуют, как правило, об инсульте, обу-
словленном инфарктами в области ствола мозга при окклюзиру-
ющих процессах атеросклеротического и гипертонического ха-
рактера в интракраниальных отделах позвоночных и основной
артерий или их ветвей. Нарастающая окклюзия этих сосудов мо-
жет манифестировать прогрессирующими симптомами дисцир-
куляции в вертебрально-базилярной системе и завершиться вы-
раженными очаговыми симптомами [Верещагин Н. В., 2003].
Динамические нарушения мозгового кровообращения в вер-
тебрально-базилярном бассейне имеют ряд характерных отли-
чий в пожилом и старческом возрасте: полиморфность клиниче-
ских симптомов, затяжное течение, умеренная выраженность
очаговых и общемозговых проявлений. Симптоматика усугубля-
ется на фоне нарастающей коронарной недостаточности или
атеросклеротической патологии магистральных сосудов. Выра-
женная недостаточность коронарного кровообращения затруд-
няет венозное кровообращение, усугубляя тем самым гемодина-
мические нарушения, гипоксию и гиперкапнию ствола мозга
[А. В. Артамонов].
Острые нарушения мозгового кровообращения в ВББ необ-
ходимо дифференцировать от следующих патологических состо-
яний: невропатии VIII п., невропатии VII п. (паралич Белла),
мигрени, психогенных нарушений, эпилепсии, органических за-
болеваний головного мозга (рассеянный склероз, энцефалиты,
объемные образования головного мозга).
Клинические проявления вертебрально-базилярной недоста-
точности делятся на две группы симптомов [Антонов И. П.,
1975; Шмидт Е. В., 1975]. Первая группа представляет собой
симптомокомплекс, обусловленный недостаточностью кровооб-
54
Глада II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
ращения во всей вертебрально-базилярной системе дистальнее
уровня повреждения, чаще всего в периферических ветвях по-
звоночных и основной артерий. Эта группа симптомов с наибо-
льшим постоянством выявляется при экстракраниальных пора-
жениях. Вторая группа симптомов характерна для поражения
интракраниальных отделов позвоночных артерий. Симптомы
первой группы носят чаще преходящий характер, а симптомы
второй группы являются, как правило, стойкими. Это различие
может быть использовано в целях вазотопической диагностики.
К симптомам первой группы относят зрительные (ощуще-
ние пелены перед глазами, «затуманивание» зрения, дефекты
полей зрения) и глазодвигательные расстройства (недостаточ-
ность конвергенции, диплопия, птоз). Зрительные и глазодвига-
тельные расстройства встречаются у большинства пациентов с
ВБН и являются нередко начальными признаками расстройства
циркуляции в ВББ. В числе других симптомов должны быть от-
мечены: снижение корнеального рефлекса, изменения чувствитель-
ности в зонах Зельдера, парезы подъязычного и лицевого нервов, ди-
зартрия, различная степень нарушения глотания и фонации.
Нарушения статики, координации движений и вестибулярные
расстройства выражаются элементами статической и динамиче-
ской мозжечковой атаксии (ощущение неустойчивости при хо-
дьбе, иногда снижение тонуса в руках, редко — интенционный
тремор). Неустойчивость при ходьбе относится к постоянным
признакам ВБН. В остром периоде она сочетается с системным
головокружением. Головокружение может быть с искаженным
восприятием предметов, ощущением падения, вращения собст-
венного тела или головы. Головокружение может быть несис-
темным; нередко отмечаются симптомы «колеблющейся тени» и
«конвергентного головокружения»; в первом случае это ощуще-
ние головокружения при мелькании света и тени, во втором —
при взгляде вниз [Марков Д. А., 1963]. Обнаруживаются различ-
ные виды спонтанного нистагма и нарушений вестибулярных
реакций. Другой феномен — «шейное головокружение», при ко-
тором проприоцептивные импульсы от подзатылочных мышц и
связок или от т. sternocleidomastoideus могут вызывать головокру-
жение.
Изменения ритма сна и бодрствования встречаются достаточ-
но часто. Нередки симптомы обшей слабости, адинамии, вяло-
55
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИМАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
сти и патологической утомляемости, что связано с сосудисты-
ми поражениями различных отделов ретикулярной формации.
Симптомы нарушения сна и бодрствования входят в синдром
поражения задних отделов гипоталамической области, описан-
ный Загером и Марешем (1960), который, кроме того, включает
неустойчивость артериального давления с приступами вазомо-
торного коллапса.
У большинства пациентов выражен также вегетативно-сосу-
дистый синдром, проявляющийся приступами общей слабости,
тахи- или брадикардией, резкими колебаниями АД, обменными
нарушениями (особенно углеводного обмена), повышениями
внутриглазного давления.
Пароксизмальные состояния. Наблюдаются преходящие при-
ступы внезапного падения и обездвиженности (drop attack) без
потери сознания, возникающие у пациентов с патологией шей-
ного отдела позвоночника при поворотах или запрокидывании
головы. По мнению Yates (1968), Л. Б. Литвак (1970), приступы
внезапного падения связаны не с двигательными парезами, а с
преходящей потерей постурального тонуса в результате ишемии
нижней оливы и ретикулярной формации. Встречается и син-
копальный вертебральный синдром Унтерхарншейдта [Unterhar-
nscheidt, 1965; Ратнер А. Ю., Табеева Д. М., 1972] — приступы
полной потери сознания с резкой мышечной гипотонией. Парок-
сизмам предшествуют головные боли вертеброгенного характе-
ра, зрительные и слуховые расстройства, провоцируемые пово-
ротами и разгибанием головы. Эти приступы могут наблюдаться
у лиц разного возраста. Судорог и признаков эпилептической
активности на ЭЭГ не выявляется. Вместе с тем описаны эпи-
лептические припадки (височная эпилепсия), которые могут
быть единственным проявлением нарушения кровообращения
в дистальных ветвях вертебрально-базилярной системы — в
медиобазальных отделах головного мозга [Канарейкин К. Ф.,
Прохорова Э. С., 1981]. Описаны приступы рефлекторной диэн-
цефальной эпилепсии при раздражении симпатического сплете-
ния позвоночной артерии [Попелянский Я. Ю., Юдин Я. Б.,
1966].
Психические изменения касаются, прежде всего, нарушений
памяти и эмоциональной сферы. Наблюдаются расстройства па-
мяти, повышенная впечатлительность, раздражительность, сни-
56
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
жение настроения, легкая ранимость, обидчивость, черты тре-
вожно-мнительного характера [Шмидт Е. В., 1975].
Ко второй группе симптомов относят синдром Валленберга-
Захарченко, который в 75—85% случаев обусловлен тромбозом
интракраниального отдела позвоночной артерии на уровне от-
хождения от нее задней нижней артерии мозжечка [Иргер И. М.,
1959; Baker, 1961; Fisher et al., 1961; Шмидт E. В., 1975].
Головная боль при вертебрально-базилярной недостаточности
чаще всего мышечного напряжения. Она проявляется напряже-
нием мышц плечевого пояса, головы и шеи («шлем», «обруч» на
голове), наличием триггерных точек в указанных мышцах. Кро-
ме того, выявляется ограничение подвижности в шейном отделе
позвоночника из-за болевого мышечного спазма [Попелян-
ский Я. Ю., 1981; Rother A. D., 1989; Kunkel R. S., 1989]. Типич-
ны жалобы на болезненность кожи головы, могут ощущаться
боли при расчесывании волос.
Синдром вертебрально-базилярной недостаточности сочета-
ется, естественно, и с другими вертеброневрологическими про-
явлениями (цервикальными и цервико-брахиальными).
Хотя клинические проявления обеих форм синдрома позво-
ночной артерии и сходны, все же рефлекторный ангиоспастиче-
ский синдром имеет свои отличительные признаки [Веселов-
ский В. П., 1991]:
1) двусторонность и диффузность церебральных вегетососу-
дистых расстройств;
2) преобладание вегетативных проявлений над очаговыми;
3) относительно меньшая связь приступов с поворотами го-
ловы;
4) компрессионно-ирритативный синдром чаще встречается
при патологии нижнешейного отдела позвоночника и со-
четается с брахиальными и пекторальными синдромами,
рефлекторный — при поражении верхнего и среднего
шейных уровней.
Считается также, что существенное значение имеют рентге-
нологические данные. Наличие компремирующих факторов (де-
формированные крючковидные отростки, подвывихи по Ковачу
и т. д.) свидетельствует о возможной компрессии позвоночной
артерии.
57
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАП>
Сосудистые расстройства в вертебрально-базилярной систе-
ме были объединены А. Б. Сителем (2001) в единую нозологиче-
скую форму — вертебрально-базилярную болезнь. Формы забо-
левания разделены на 4 стадии:
I — ангиодистоническую;
II — ангиодистонически-ишемическую;
III — ишемическую;
IV — остаточных явлений.
При I стадии наблюдается преобладание субъективной кли-
нической симптоматики над признаками очагового поражения
головного мозга, с вегетативно-ирритативными, кохлеовестибу-
лярными и зрительными расстройствами, с сенсорноалгически-
ми проявлениями в шейно-затылочной области с характерной
иррадиацией и зависимостью от перемещения головы и тулови-
ща в пространстве. Головные боли имеют нестойкий и присту-
пообразный характер. По данным А. Б. Сителя, у 49,6% больных
отмечено проприоцептивное шейное головокружение, характе-
ризуемое приступообразным началом и таким же внезапным
прекращением при перемене положения головы или рассмат-
ривании движущихся предметов с ощущением нечеткости зри-
тельного восприятия. Отмечается вегетативная и эмоциональ-
ная лабильность, проявляющаяся снижением работоспособно-
сти, быстрой утомляемостью, рассеянностью, которые легко
провоцируются стрессовыми факторами.
Эта стадия ВБН имеет клиническую симптоматику раздраже-
ния периартериального нервного сплетения позвоночной арте-
рии, в котором разделяют [Луцик А. А., 1997]:
1) систему синувертебрального нерва Л юшка, волокна кото-
рого направляются к межпозвонковым дискам, надкост-
нице, связкам позвоночного канала и к твердой мозговой
оболочке;
2) висцеральную функциональную систему — симпатическое
сплетение позвоночной артерии, вызывающее при раздра-
жении спазм устьев церебральных артерий и ее ветвей, где
имеются мышечные волокна;
3) соматическую функциональную систему афферентных во-
локон, идущих к позвоночной артерии от шейных спина-
льных нервов, и наконец, систему серых соединительных
ветвей.
за
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
Во П стадии к вышеперечисленным симптомам присоединя-
ются и часто становятся доминирующими в клинической карти-
не заболевания мучительные головные боли, астенодепрессив-
ные состояния, преходящие стволовые кохлеовестибулярные,
вестибуломозжечковые, зрительные, симпатоадреналовые и су-
дорожные расстройства, периодически возникающие боли в об-
ласти сердца, надсегментарные нарушения ритма сердца (парок-
сизмальная тахикардия, экстрасистолия, удлинение интервала
QTна ЭКГ), приступы внезапного падения (drop attack), синко-
пальные пароксизмы Унтерхарншейдта и др.
Данная стадия связана с компрессионным механизмом в
форме механического сдавления позвоночной артерии, измене-
ния ее проходимости и сосудисто-ишемическими расстройства-
ми. Особое значение здесь приобретает гипоплазия позвоночной
артерии. По данным А. Б. Сителя (2001), гипоплазия позвоноч-
ной артерии или полное отсутствие одной из них встречается в
15% случаев. Однако по данным других авторов [Шабалов Н. П.
и др., 2001], частота встречаемости гипоплазии позвоночной ар-
терии колеблется от 1 до 10%.
А. А. Скоромец и соавт. (1998) описывают храп как признак
преходящего бульбарного пареза в результате гипоплазии одной
из позвоночных артерий.
В этой стадии возникают боли, иррадиирующие из затылка
в теменную, височную, лобную области и глазницу [Вереща-
гин Н. В., 1980]. Происходит это из-за ишемии твердой мозговой
оболочки, изменения в которой вызывают раздражение нервных
рецепторов блуждающего и веточек тройничного нерва.
В Ш стадии вертебрально-базилярной недостаточности на-
блюдаются признаки ишемии головного мозга в системе вертеб-
рально-базилярных артерий: преходящие нарушения мозгового
кровообращения со стволовыми, мозжечковыми, кохлеовести-
булярными и ядерно-бульбарными симптомами, редуцирован-
ными симптомами Валленберга—Захарченко, Филимонова; при-
ступы drop attack. Частота рецидивов — от двух—четырех в год до
одного в месяц. Вегетативно-ирритативная клиническая симп-
томатика в этой стадии заболевания в большей части случаев
практически исчезает. Частным случаем вертебрально-бази-
лярной болезни являются синдром единственной позвоночной
59
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
артерии и синдром гипоплазии позвоночной артерии [Нефе-
дов А. Ю., 1999].
IV стадия не совсем характерна для ВБН [Шмидт И. Р.,
2001]. Но в тех местах, где имеются приобретенные перегибы и
добавочное петлеобразование, являющиеся одной из важных па-
тогенетических составляющих клинических манифестаций пре-
дыдущих трех стадий, начинает постепенно развиваться эндова-
зальная атеросклеротическая окклюзия позвоночной артерии,
которая постепенно приводит к хронической недостаточности
мозгового кровообращения. Некоторые исследователи предлага-
ют называть IV стадию ВБН стадией остаточных явлений в соче-
тании с атеросклерозом сосудов головного мозга [Ситель А. Б.,
2001].
Данные проведенного нами комплексного обследования па-
циентов с ВБН, включавшего сбор и анализ анамнеза, невроло-
гическое обследование, а также нейрофизиологические исследо-
вания у 164 пациентов, позволили выделить следующие основные
синдромы вертебрально-базилярной недостаточности: вестибуло-
мозжечковый синдром, синдром зрительных расстройств, кохле-
овестибулярный, астеноневротический синдромы, цервико-кра-
ниалгии.
--------Вестибуло-мозжечковый синдром
Считается, что вестибулярное головокружение и нарушение рав-
новесия являются наиболее часто встречающимися симптомами
у пациентов с вертебрально-базилярной недостаточностью. Это
подтверждается и нашими исследованиями: вестибуло-мозжеч-
ковый синдром встречался в 75,38% случаев.
Поданным Н. М. Жулева и соавт. (2001), вестибуло-мозжеч-
ковые расстройства в виде головокружения и шаткости походки
встречались в 84% и 49% случаев соответственно.
При уменьшении или прекращении кровотока в артериях
вертебрально-базилярного бассейна (стеноз, окклюзия) наибо-
льшие изменения развиваются в микрососудах, нейроцитах и
нейропиле мозжечка и центральных отделов анализатора равно-
весия [Бурак Г. Г., Самсонова И. В., Кобец Г. Г., 2000].
Вестибуло-мозжечковый синдром включает ряд характерных
симптомов: головокружение, неустойчивость в позе Ромберга,
шаткость походки, интенционный тремор, нистагм, мышечная
60
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
гипотония [Скоромец А. А., Скоромен Т. А., 1993; Новосель-
цев С. В., 2004]. Вестибулярные расстройства при вертебрально-
базилярной недостаточности могут носить периферический и
центральный характер [Ворлоу Ч. П., Денис М. С., Ван Гейн Ж.
и др., 1998; Szirmai A., Kustel М., Panczel G. et al., 2001]. Почти у
четверти больных с сосудистыми факторами риска и изолиро-
ванным тяжелым головокружением, нистагмом и атаксией име-
ется инфаркт мозжечка [Hotson J. R., Baloh R. W., 1998].
В нашем исследовании субъективное ощущение головокруже-
ния среди 164 обследованных пациентов отмечено у 87 (53,05%).
Системное головокружение в виде вращения окружающих пред-
метов выявлено у 49 (56,32%), несистемное головокружение в
виде неустойчивости, ощущения проваливания у 31 больного
(35,63%). Сочетанное головокружение отмечено у 7 пациентов
(8,04%).
Неустойчивость в позе Ромберга наблюдалась у 72 пациентов
(43,90%), пошатывание при ходьбе — у 91 (55,49%).
Наряду с вышеперечисленными симптомами отмечено сни-
жение мышечного тонуса в руках у 79 пациентов (48,17%); спон-
танный нистагм — у 88 (53,66%); интенционный тремор — у 17
(10,37%).
Примером вестибуло-мозжечковых нарушений при вертеб-
рально-базилярной недостаточности может служить следующее
наблюдение.
Пациентка Ч., 30 лет. Жалобы на головокружение в виде ощущения
«проваливания», усугубляющееся при резких поворотах головы; неу-
стойчивость, шаткость походки, нарушение координации движений.
Периодически отмечалось ограничение подвижности шейного отдела
позвоночника, боли в верхнешейном отделе позвоночника, головные
боли в затылочной области. Данные жалобы появились 2 года назад.
Проведенное в то время медикаментозное лечение к улучшению со-
стояния не привело. В последнее время жалобы приобрели постоян-
ный характер.
При неврологическом осмотре: пациентка астенизирована, спон-
танный горизонтальный нистагм, отклонение язычка, снижение мы-
шечного тонуса и силы (4 балла) в руках, координаторные пробы вы-
полняет с промахиванием, интенционный тремор конечностей, в позе
Ромберга неустойчива.
При мануальном (остеопатическом) осмотре: краниосакральный
ритм — 6 циклов в минуту, правосторонняя торсия сфенобазилярного
симфиза, экстензионный паттерн крестца; функциональная блокада
61
вертебрально-базилярная недостаточность, возможности мануальной диагностики и терапи
Cq-Ci, С|-Си, Civ-Cv, Lv-Sb дисфункция правой подвздошной кости а
передней ротации; дисфункция I ребра на вдохе (высокое положение)
слева; дисфункция правого купола диафрагмы на вдохе (низкое поло-
жение); ограничение подвижности тазовой диафрагмы, больше слева,
ограничение подвижности печени и желудка.
На рентгенограммах шейного отдела позвоночника: выпрямление
физиологического лордоза, ограничение сгибания в сегменте Со~С|,
нестабильность сегмента С^Су.
При ультразвуковой допплерографии (рис. 3, а): в каротидном
бассейне гемодинамика не нарушена, снижение линейной скорости
кровотока по правой позвоночной артерии с коэффициентом асиммет-
рии до 40%, компенсаторное усиление кровотока по левой позвоноч-
ной артерии (пПА=40 см/с, лПА=62 см/с), повышение линейной скоро-
сти кровотока по основной артерии (ОА=110 см/с), снижение кровотока
по правой задней мозговой артерии, затруднение венозного оттока по
правой внутренней яремной и позвоночной венам.
При электроэнцефалографическом исследовании: отмечаются
признаки ирритации стволовых структур головного мозга.
Vraa: 4S
Рис. 3. Ультразвуковая допплерография
позвоночных и основной артерий пациентки Ч.:
а — до лечения (экстравазальная компрессия правой ПА,
компенсаторное усиление кровотока по левой ПА, спазм основной артерии);
б — после мануального (остеопатического) лечения (нормализация кровотока
в позвоночных артериях, снижение ЛСК по основной артерии)
62
SIST: «О си/с
ШД5- 17 сн С
MWV; JJ Си с
MAN: 13 см с
НУ: 1 • к/, .
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
Применение в лечении данной пациентки мануальной (остеопати-
ческой) терапии (коррекция дисфункций сфенобазилярного симфиза,
крестца краниосакральными приемами, миофасциальное освобож-
дение блокированных шейных ПДС, коррекция тазовой дисфункции
миоэнергетическими техниками, улучшение подвижности тазовой и
грудобрюшной диафрагм фасциальными приемами, коррекция дис-
функции I ребра, восстановление подвижности печени) привело к ис-
чезновению головокружения, улучшению координации движений (по-
ходка стала более уверенной), улучшению подвижности шеи, исчез-
новению цервикокраниалгий. Курс мануального (остеопатического)
лечения составил 5 процедур с интервалом 7 дней, после чего была
выполнена контрольная ультразвуковая допплерография (рис. 3, б).
--------Синдром зрительных расстройств
Синдром зрительных расстройств, по данным наших исследова-
ний, выявлялся в 1/3 всех случаев (29,27%). Зрительные рас-
стройства обусловлены ишемией коры затылочных долей, осо-
бенно их полюсов и областей, прилегающих к шпорной борозде
(фотопсии, неясность видения предметов — ощущение пелены,
«затуманивание зрения»).
В большинстве случаев зрительные расстройства носили пре-
ходящий характер длительностью до нескольких минут.
Пациенты предъявляли жалобы на «потемнение в глазах»,
«затуманивание зрения», преходящее снижение остроты зрения,
мелькание «мушек» перед глазами, цветные пятна, боль в глаз-
ницах, чувство «песка в глазах», давления за глазами. Данные
зрительные расстройства нередко сочетались с головной болью,
начинающейся в области затылка и переходящей на височную
часть головы, а также головокружением. В нескольких случаях
была выявлена связь между преходящими зрительными рас-
стройствами и резкими поворотами шеи. В неврологическом
статусе у 48 пациентов (29,3%) выявлена недостаточность кон-
вергенции, нистагм.
Среди обследованных пациентов случаев диплопии, выпаде-
ния полей зрения не наблюдали.
Чаще всего преходящие зрительные расстройства были в воз-
расте от 19 до 30 лет (39,13% случаев).
63
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
--------Кохлеовестибулярные расстройства
Данный вариант проявления вертебрально-базилярной недо-
статочности встречался у половины всех обследованных паци-
ентов и характеризовался следующими симптомами: шумом
(гул, треск, звон) в ушах, снижением слуха, системными и не-
системными головокружениями, нередко сопровождающимися
тошнотой.
Шум в ушах отмечали у 20 из обследованных нами пациентов
(в 12,2% случаев). Шум может объясняться гемодинамическими
нарушениями в артериях среднего и внутреннего уха, которые
приводят к беспорядочной и стойкой стимуляции клеток лаби-
ринта. Стимуляция вызывает стойкий фоновый шум, как будто
пациент находится в пещере [Barral J.-P., 1999]. Интенсивность
шума (звона) в ушах нередко усиливалась при поворотах головы.
Из них: у 3,66% женщин и у 8,54% мужчин. По возрастным груп-
пам шум в ушах встречался со следующей частотой: в группе от 0
до 18 лет — 4,30%; от 19 до 30 лет — 13,04%; от 31 до 45 лет —
27,08% больных. Отчетливо прослеживается связь данного сим-
птома с возрастом.
Снижение слуха было отмечено у 6,71% пациентов. Наиболее
часто слух снижался у больных в возрасте от 31 до 45 лет
(14,58%). Ухудшение слуха связано со снижением кровотока в
позвоночной артерии и в ее ветви — улитковой артерии. Чувст-
вительные клетки улитки в ответ на гипоксию и аноксию теряют
способность к нормальной ответной реакции на раздражитель
[Lucas Р., Stehman М., 1992].
Головокружение было отмечено у 53,05% больных, среди ко-
торых мужчин — 21,34%, женщин — 31,71%. В возрастной груп-
пе от 31 до 45 лет головокружение было в 89,58% случаев, тогда
как в группе от 0 до 18 лет только в 27,96%.
Системное головокружение может сопровождаться атаксией,
ощущением качания, нарушением слуха, диплопией, тошнотой
и рвотой, потемнением в глазах, а также потерей сознания.
Кохлеовестибулярные расстройства нередко бывают единст-
венным проявлением вертебрально-базилярной недостаточно-
сти, однако почти не встречаются в детском возрасте, учащаются
с возрастом.
Неврологическая симптоматика у обследованных пациентов
с ВБН крайне скудна (спонтанный горизонтальный нистагм от-
64
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
менялся у нескольких пациентов, имеющих кохлеовестибуляр-
ную симптоматику). Кохлеовестибулярные нарушения нередко
сочетаются с преходящими зрительными расстройствами.
Следует различать периферическую вестибулопатию и цент-
ральную. Для периферической характерно внезапное и интенсив-
ное начало, продолжительностью в несколько дней. Характерны
также: значительное ухудшение при поворотах головы, слуховые
симптомы (чаше односторонние), очаговой неврологической
симптоматики не выявляется. Системное периферическое голо-
вокружение с шумом в ушах и снижением слуха, сопровождаю-
щие подъем артериального давления, нередко расцениваются
как приступ болезни Меньера [Гехт А. Б., 2001].
Центральная вестибулопатия характеризуется постепенным
началом, продолжительностью до нескольких месяцев, умерен-
ным нарушением равновесия и отсутствием ухудшения при по-
воротах головы.
Астеноневротический синдром
--------(«раздражительная слабость нервной системы»)
Анализ клинических и параклинических данных позволил выде-
лить астеноневротический симптомокомплекс. Астеноневроти-
ческий синдром связан с нарушением функции гипоталамо-
лимбико-ретикулярных систем на фоне дисциркуляции в вер-
тебрально-базилярном бассейне. Ретикулярная формация ство-
ла мозга является наиболее чувствительной и ранимой зоной
смежного кровообращения в вертебрально-базилярном бассейне
[Ситель А. Б., Тетерина Е. Б., 2003].
К числу симптомов относятся общая слабость, утомляемость,
плаксивость, раздражительность, вспыльчивость, упрямство, ги-
перподвижность, нарушение сна. Перечисленные симптомы на-
блюдаются не только у детей, но и у взрослых.
Первое, на что обращают внимание сами пациенты (взрос-
лые), — это утрата прежней работоспособности, повышенная
отвлекаемость, ослабление памяти. Параллельно собственно ас-
теническим жалобам пациенты жалуются на раздражительность,
обостренную впечатлительность. Такие пациенты чрезвычайно
мнительны, сконцентрированы на своей болезни.
Особо тягостное явление астеноневротического синдрома
представляет собой нарушение сна. Патогенетической основой
3 Зак 3863
65
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИ
диссомний является нарушение восходящих активирующих струк-
тур ретикулярной формации. Пациенты, настоятельно нуждаю-
щиеся во сне, могут заснуть только на короткое время, испыты-
вая при этом наплыв непроизвольных образных представлений,)
ночных кошмаров. Утром пациенты встают невыспавшимися, с
«тяжелой» головой, отсутствует чувство свежести. Нарушение
сна в виде затрудненного засыпания отмечено у 79 пациентов
(48,17%), т. е. практически у каждого второго. Диссомния почти
в равной мере встречалась у мужчин и женщин (51,61% и 44,58%
соответственно). В различных возрастных группах частота нару-
шений сна практически не различалась. Однако интересно отме-
тить, что у детей раннего возраста диссомния заключалась в по-
верхностном сне и частых просыпаниях (больше 10 раз за ночь),
а днем они могут быть достаточно активны. У взрослых в тече-
ние дня присутствует постоянная сонливость, зевота, в то время
как ночью им долго не удается заснуть, нередко снятся кошма-
ры, а утром невозможно быстро проснуться (отсутствует чувство
отдыха).
При анализе возрастных групп было выявлено, что наиболее
часто астеноневротический синдром встречался у больных в воз-
расте от 31 до 45 лет (66,67% случаев). Основными проявления-
ми данного синдрома была быстрая утомляемость (41,67%), об-
щая слабость (14,58%), истощаемость психических расстройств,
раздражительность, эмоциональная лабильность. В этой возра-
стной группе у 20,83% больных была отмечена неглубокая де-
прессия, которая сочеталась с астенией.
Ослабление внимания наблюдалось у 64 пациентов (39,02%),
среди которых 35 мужчин (21,34%) и 29 женщин (17,68%).
В детском возрасте астеноневротический синдром проявлял-
ся двумя вариантами: астеническим и гиперстеническим. При
первом варианте была общая слабость (31,18%), утомляемость
(47,31%), плаксивость, пугливость ребенка. Наблюдались такие
проявления чаще у дошкольников и младших школьников. Ко
второму варианту относили раздражительность (43,01%), вспы-
льчивость, упрямство, излишнюю подвижность (часто встреча-
ется в подростковом возрасте). В целом астеноневротический
синдром при вертебрально-базилярной недостаточности в пер-
вой возрастной группе наблюдали у 35 пациентов (37,63%).
66
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
У взрослых пациентов астеноневротический синдром выяв-
лялся в 56,52% случаев. У 29,09% больных отмечена неглубокая
депрессия.
Ведущим симптомом астеноневротического синдрома у па-
циентов любого возраста была быстрая утомляемость. Самую
высокую частоту повышенной утомляемости наблюдали в возра-
стной группе от 19 до 30 лет (у 65,22%).
-------- Цервикокраниалгия
Цервикокраниалгический синдром, по нашим данным, встре-
чался в 74,39%. Болевой синдром занимает особое место в кли-
нической картине вертебрально-базилярной недостаточности и
имеет ряд характерных особенностей.
Данный симптомокомплекс включает в себя головную боль,
боли и ограничение подвижности в шейном отделе позвоноч-
ника.
Головную боль разного характера наблюдали у 122 пациентов
(74,39%), среди которых 51 мужчина (31,1%) и 71 женщина
(43,29%).
Боли, как правило, начинались в шейно-затылочной области
и имели разный характер: тупые и распирающие, пульсирую-
щие, постоянные и приступообразные. Головная боль у детей
чаще проявлялась во второй половине дня и вечером. У пациен-
тов от 19 до 45 лет в 26,34% случаев отмечена диффузная голов-
ная боль во второй половине ночи или утренняя, распирающего
характера. В 77,04% случаев (94 пациента) головная боль была
односторонняя (от затылочной к лобно-височной области). При
этом нередко отмечалась болезненность кожи волосистой части
головы. У некоторых пациентов боль с затылочной области ир-
радиировала в область глазницы. В большинстве случаев голов-
ная боль провоцировалась или усиливалась при наклоне и пово-
ротах головы.
Головная боль при вертебрально-базилярной недостаточно-
сти очень редко иррадиирует в лицевую область и имеет пульси-
рующий характер.
Боль в шейном отделе позвоночника выявлена у 66 пациен-
тов (40,24%), среди которых 26 мужчин и 40 женщин (15,85% и
24,39% соответственно). Чаще боль в шейном отделе наблюдали
в возрасте от 31 до 45 лет (у 62,50%). Обычно боль локализова-
67
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
лась в области краниовертебрального перехода и Сщ—Сру, Сру—Су
позвоночно-двигательных сегментах. Это выявлялось при ману-
альном обследовании. Нарушение кинетики на уровне Со“С]
отмечено у 135 (82,32%), а на уровне Сщ—Ср/ — у 95 пациентов
(57,93 %). Учитывая частоту и характер рентгенологических из-
менений в шейном отделе позвоночника можно сделать вывод,
что далеко не всегда боли в этом отделе позвоночника обуслов-
ливались местными дегенеративно-дистрофическими процесса-
ми. Наоборот, наиболее часто встречающиеся кинетические на-
рушения на шейном уровне приводили к общему и локальному
изменению подвижности шейных позвонков и, как следствие,
появлению боли.
Ограничение подвижности в шейном отделе позвоночника
выявлено у 53 пациентов (32,32%). Чаще у больных в возрасте от
19 до 45 лет (47,83%).
Наиболее типичным примером цервикокраниалгии может
служить следующее наблюдение.
Пациентка Т., 29 лет. Жалобы на боли в верхней трети шеи, усиливаю-
щиеся при повороте влево; пульсирующую головную боль в затылоч-
ной области, распространяющуюся на левую лобно-височную об-
ласть. Головная боль нередко провоцировалась резкими поворотами
головы. На высоте боли появлялась тошнота, легкое несистемное го-
ловокружение. Головные боли беспокоят с 15 лет, тогда же случались
эпизоды кратковременной потери сознания.
При неврологическом осмотре: астения, черепно-мозговые нервы
без патологии, глубокие рефлексы оживлены, без патологических зна-
ков, координаторные пробы выполняет удовлетворительно, положите-
льный симптом Де-Клейна с двух сторон.
При мануальном (остеопатическом) обследовании: краниосакра-
льный ритм — 6, снижена его сила; на уровне сфенобазилярного сим-
физа — левосторонняя латерофлексия с ротацией. Функциональные
блокады на уровне Со-С|, Сщ-C|V, Civ-Cv, CVn-Th| ПДС; дисфункция ле-
вой подвздошной кости в передней ротации, функциональная блокада
левого крестцово-подвздошного сочленения; кинетические дисфунк-
ции тазовой и грудобрюшной диафрагм на вдохе слева; дисфункция
I ребра на вдохе слева; ограничение подвижности желудка.
При ультразвуковой допплерографии (рис. 4, а): снижение ЛСК по
левой позвоночной артерии (35 см/с) с асимметрией кровотока Л<П до
50%, основной (52 см/с) и левой задней мозговой артерии, признаки
затруднения венозного оттока по правой яремной и левой позвоночной
венам.
ее
Глава И, КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
S E
Глу»*и: 77 мм О>»еи; 10 мм Яооюстц
SIS?: Я см с
ИМ: 28 см с
№: 35 см с
КЕМ: 25 см/с
см с КГц?|раи О.Л. OU D41 15,10. 1
1«тчкк: 2 НГц УЬишме: 84 дБ Краютож: с» (
Глубад: 72 мм ОбНм: Ю мм Нежность: Wt
S1ST: 74 см/с
0ГМ: 34 см/С
МЕХ? 52 Си. С
НЕМ- П асе
**”**£ °--* «ДМ** 7.09- 1
SJST: 60 см с
BIAS: 33 ас С
см с КГиТа?Ы1 О.Л._________ЖАдуж 15,10. 1
Х” 3 1 j I И* 131 SI8T: м
0 Г----------- S. 0: 1.8 KEAN: 26 Ol/С
и ~1 Н
-133 -1 1_________ _ |
о 6 сем
Джгчик. 2 Я?„ Yauaotf. 7i a Кроэотож. <• ( Урод. 30
Глубт: 55 нм 06м и 10 мм Моадсгл: 101
см с КПгиржя О.А, ийл >а 15 10.1
(Г-^^Г'7-----1----- S/D-
МЕЖ': 42 см с
MEAN: 16 см/с
-44
'« -J
-'•зэ ,э
S/П:
Дат^ж; 2 МГц Усплюшж 7В жЬ Крожспож о [
rtyimf 55 мм овмея- 10 ям Мовиосп: 105
-< — -у --------------г —- j
•4--------------------1——1
-4__________|_______,__________1
° 4 сеж
Дат*»: 2 ИГв Vauuou: 76 дБ Жрсжотож. < [
ГдуЫЯб: 55 мм Муем' J0 мм Мовргаст*.: 101
$Ш: 58 асе
WAS: 37 О с
№№ 44 СМ С
KEAN: » см,с
Vroi: 30 q
Рис. 4. Ультразвуковая допплерография позвоночных
и основной артерии пациентки Т.:
а — до лечения (экстравазальная компрессия левой ПА,
снижение ЛСК по основной артерии);
б — после мануального (остеопатического) лечения
(нормализация ЛСК по позвоночным и основной артериям)
При шейной спондилографии: выпрямление физиологического лор-
роза, функциональный блок атлантозатылочного сочленения (ограни-
чение сгибания), нестабильность Сш-Civ, Civ-Cv позвоночно-двигатель-
ных сегментов.
При электроэнцефалографическом исследовании: диффузные из-
менения биоэлектрической активности головного мозга функциональ-
ного генеза с акцентом в теменно-затылочной области; дисфункция
ствола головного мозга на диэнцефальном уровне, усиливающаяся по-
сле проведения пробы с гипервентиляцией.
На магнитно-резонансных ангиограммах: просветы брахиоце-
фальных сосудов равномерные; кровоток симметричный; участков с
патологическим кровотоком не выявляется.
Лечебный комплекс включал в себя курс мануальной (остеопатиче-
ской) терапии: коррекция дисфункции сфенобазилярного симфиза,
функциональных блокад шейного отдела позвоночника, положения
69
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИ1
тазовых костей, крестца, а также улучшение подвижности тазовой ь
грудобрюшной диафрагм. Курс составил 5 процедур мануального (ос
теопатического) лечения с интервалом 7 дней, после чего были прове-
дены неврологический осмотр, контрольная ультразвуковая доппле-
рография сосудов головы и шеи (рис. 4, б).
После проведенного лечения у пациентки исчезли головные боли
значительно уменьшились боли в шейном отделе позвоночника, улуч-
шилась его подвижность, повороты головы не провоцировали при-
ступов головной боли.
Синкопальные состояния, обусловленные
---------вертебрально-базилярной недостаточностью
Синкопальные состояния могут развиться остро при экстраваза-
льном влиянии на сосуды вертебрально-базилярного бассейна
(остеохондроз шейного отдела позвоночника, аномалии Клип-
пеля—Вейля, Киммерле, платибазия и др.) [Одинак М. М., Дыс-
кин Д. Е., 1997]. Среди других этиологических факторов разви-
тия синкопальных состояний авторы отмечают синдром перед-
ней лестничной мышцы, описанный Наффцигером в 1934 г.,
синдром подключичного обкрадывания (Still-syndrom) [Пула-
тов А. М., 1983; Джибладзе Д. Н. и др., 1995], аневризматическое
поражение позвоночной артерии, тромбоз позвоночной арте-
рии, а также подвывих по Ковачу и выраженный унковертебра-
льный артроз. Помимо компрессионно-ишемических факторов,
в этиологии приступов утраты сознания при ВБН значительную
роль играет мощная афферентная импульсация от шейных сим-
патических ганглиев [Ратнер А. Ю., Шакуров Р. Ш., 1967; Беле-
нькая Р. М., 1979; Акимов Г. А. и др., 1987; Лакчепиани А. Н. и
др., 1990; Гайдар Б. В. и др., 1994].
Синкопальный вертеброгенный синдром был описан F. Un-
terhamscheidt в 1956 г. Характерным для этого синдрома являет-
ся приступ внезапной кратковременной утраты сознания с рез-
чайшей диффузной мышечной гипотонией. Перед приступом
нередко отмечается клиническая симптоматика, сходная с «шей-
ной мигренью». Автор объяснял патогенез описанного состоя-
ния первичной ирритацией позвоночного нерва, вызывающей
вторичные сосудистые изменения [Unterhamscheidt F., 1956].
А. М. Вейн (1965, 1974) объяснял данное расстройство сознания
нарушением восходящих влияний ретикулярной формации, не-
достаточностью высших вегетативных механизмов, обеспечива-
ло
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
юших регуляцию сердечной деятельности и сосудистого тонуса.
В настоящее время установлено, что причиной синкопальных
состояний при ВБН является острая ишемия ретикулярной фор-
мации головного мозга [Верещагин Н. В., 1984; Эниня Г. И., За-
горянская Г. В., 1993]. Дисциркуляторные синкопальные состо-
яния (обмороки), по данным Н. М. Жулева (2001). отмечались у
17,6% больных. В исследовании С. В. Новосельцева (2004) при-
ступы утраты сознания отмечены в 17,07% случаев. По данным
М. Я. Киссина (2000), в 39,1 % случаев синкопальных состояний
выявляется пароксизмальная дисциркуляция в вертебрально-ба-
зилярном бассейне.
Следует отметить, что приступы утраты сознания нередко
бывают связаны с поворотами и запрокидыванием головы. При
электроэнцефалографическом исследовании у таких пациентов
эпилептической активности не отмечается. В работах А. Ю. Рат-
нера и Р. Ш. Шакурова (1967) была доказана ишемическая при-
рода синкопальных состояний при остеохондрозе шейного отде-
ла позвоночника.
2.2. Особенности клинической картины
вертебрально-базилярной недостаточности
в детском возрасте
Клиническими проявлениями нарушения кровообращения в
вертебрально-базилярной системе может стать так называемая
«асфиксия» новорожденных. Последствия родовой травмы при-
водят к ишемии своеобразного дыхательного центра новорож-
денного на уровне 4-го шейного сегмента (здесь расположено
ядро диафрагмального нерва) с последующим развитием симп-
томатики дыхательной недостаточности.
Другим вариантом повреждения шейного отдела позвоноч-
ника и позвоночных артерий является миотонический синдром
[Марулина В. И., 1980]. Для таких детей характерна выраженная
мышечная гипотония, проявляющая себя «позой лягушки», фе-
номеном «складывания», рекурвацией в локтевых и коленных
суставах. Вместе с этим на шейных спондилограммах довольно
часто выявляются характерные изменения.
Травма шейного отдела позвоночника и позвоночных арте-
рий может себя проявить в таких патологических состояниях,
как эпилепсия, фебрильные судороги, тики, детский церебраль-
71
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
ный паралич, всевозможные вегетативные и эндокринные нару-
шения. Здесь надо отметить, что вертебрально-базилярный бас-
сейн кровоснабжает задний гипоталамус с его многочисленны-
ми вегетативными ядрами.
Дети постарше могут предъявлять жалобы на головокруже-
ние, головные боли, тошноту, нарушение равновесия, шум в |
ушах и голове, различные зрительные нарушения, нарушения
речи, глотания, внимания, памяти, а также аллергические реак-
ции, энурез и др.
Синкопальный вертебральный синдром встречается не толь-
ко у взрослых, но и у детей. В работе А. И. Кайсаровой (1995)
было показано, что данный синдром возникает не только при
шейном остеохондрозе, но и при минимальных дислокациях
шейных позвонков, травмированных в родах. Ею были обследо-
ваны дети от 3 до 15 лет (26 пациентов). Примерно у трети паци-
ентов были обнаружены рентгенологические признаки натально
обусловленной дислокации шейных позвонков. По данным ис-
следования С. В. Новосельцева (2004), в детском возрасте при-
ступы утраты сознания были отмечены в 16,13% случаев. Автор
также подтверждает значимость биомеханического компонента
в формировании синкопальных состояний у детей.
В клинической картине синкопального вертеброгенного син-
дрома у детей существует ряд характерных отличий [Кайсаро-
ва А. И., 1995]. Так, в межприступном периоде у таких детей от-
мечаются постоянные интенсивные головные боли пульсирую-
щего или сжимающего характера. У некоторых детей головная
боль возникает только на высоте пароксизма. Головные боли
разной локализации беспокоят чаще после занятий в школе,
особенно после занятий физкультурой. После приступа утраты
сознания часто у детей отмечается общая слабость и сонливость.
В ряде случаев приступам предшествовали зрительные и реже —
кохлеарные расстройства.
При анализе течения беременности и родов были выявлены
следующие травмирующие шейный отдел факторы: стремитель-
ные, преждевременные и затяжные роды, а также интенсивные
акушерские факторы — вакуум-экстракция, наложение бинта
Вербова и др. У большинства детей с синкопальным вертебро-
генным синдромом отмечается задержка моторного развития
при своевременном умственном развитии [Кайсарова А. И.,
72
Глава II. КЛИНИКА ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ НЕДОСТАТОЧНОСТИ
1995]. Нередко также у таких детей диагностируется миотониче-
ский синдром.
Остеопатическое обследование новорожденных и детей ран-
него возраста, как и проведение патогенетической, в том числе
остеопатической, терапии синкопального вертеброгенного син-
дрома, является сегодня особенно актуальным.
Глава III.
ДИАГНОСТИКА НАРУШЕНИЙ
КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-
БАЗИЛЯРНОМ БАССЕЙНЕ
3.1. Исследование
неврологического статуса
Неврологическое обследование пациента с вертебрально-ба-
зилярной недостаточностью проводится по классическим мето-
дикам. На основании собственных данных обследования мы вы-
являли следующие нарушения — табл. 1. При этом были выделе-
ны преобладающие симптомы в неврологическом статусе
пациентов с ВБН (рис. 5).
Рис. 5. Преобладающие симптомы в неврологическом статусе пациентов —
распределение по полу
74
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Таблица 1
Неврологический статус пациентов с ВБН
при первичном обращении
Неврологический симптом Пол Всего (п=164), %
Муж. (п=81), абс. число (%) Жен. (п=83), абс. число (%)
Астения 35 (43,21) 45 (54,22) 48,78
Горизонтальный нистагм 37 (45,68) 51 (61,45) 53,66
Птоз 6 (7,41) 11 (13,25) 10,37
Нарушение конвергенции 18(22,22) 30 (36,14) 29,27
Периферический паралич 22 (27,16) 25 (30,12) 28,66
Вестибулопатия 39 (48,15) 52 (62,65) 55,49
Отклонение язычка 52 (64,20) 66 (79,52) 71,95
Дизартрия 13(16,05) 11 (13,25) 14,63
Девиация языка 12(14,81) 20 (24,10) 19,51
Статико-динамические нарушения 57 (70,37) 70 (84,34) 77,44
Сниженный мышечный тонус в руках 31 (38,27) 48 (57,83) 48,17
Неустойчивость в позе Ромберга 27 (33,33) 45 (54,22) 43,90
Вегетативные нарушения 71 (87,65) 73 (87,95) 87,80
Обменные нарушения 11 (13,58) 25 (30,12) 21,95
На рис. 5 видно, что в неврологическом статусе пациентов
преобладали вегетативные нарушения (87,80%), статико-дина-
мические нарушения (77,44%), отклонение язычка (71,95%), ве-
стибулопатия (55,49%), горизонтальный нистагм (53,66%) и ас-
тения (48,78%). При этом значительно чаще неврологическая
симптоматика встречалась у женщин.
--------Синдром Горнера(Бернарда-Горнера)
Характеризуется сочетанием одностороннего птоза, миоза, ан-
гидроза (дефицита лицевого пота) и энофтальма. Он является
результатом поражения либо шейной симпатической цепи, либо
ее центральных проводящих путей. Данный синдром может быть
признаком нарушения целостности внутренней сонной артерии,
особенно, если сопровождается интенсивной головной болью.
При синдроме Горнера спонтанная регрессия происходит в 30%
случаев [La Vielle J., 1986].
75
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
3.2. Функциональные пробы
-------Экстензионный тест
Пациент сидит. Врач стоит позади пациента и медленно перево-
дит голову пациента в разгибание (экстензию), затем осуществ-
ляет латерофлексию и ротацию головы сначала в одну, потом в
другую сторону. Любые признаки головокружения, нистагма
или дизартрии должны заставить врача отказаться от любых по-
пыток траста на шейном отделе позвоночника. В дальнейшем
необходимо провести соответствующее дообследование пациента.
-------Проба De Klejn’a
Пациент лежит на спине с максимально запрокинутой головой.
Врач пассивно увеличивает разгибание, латерофлексию и рота-
цию головы. При этом возникает симптоматика, обусловленная
заинтересованностью позвоночной артерии [Hartman L. S., 1983].
3.3. Диагностика
офтальмических нарушений
Пациенты со зрительными расстройствами должны подвергать-
ся офтальмологическому обследованию, включающему в себя
определение остроты зрения, осмотр, биомикроскопию, офталь-
москопию. Применяются также статическая количественная пе-
риметрия, глазная реография, флюоресцентная ангиография и
ряд других методик.
Интересные результаты были получены Я. Э. Шнайдер и
3. К. Пирцхалаишвили при проведении статической количест-
венной периметрии (на периметре «Humphrey field analyzer», ме-
тодика 30-П). У всех пациентов с поражением позвоночных ар-
терий были выявлены те или иные изменения: единичные пери-
ферические скотомы (у 40% больных), секторальные выпадения
и гемианопсии (20%), концентрическое сужение поля зрения
(10%), расширение зоны слепого пятна (40%).
3.4. Диагностика
кохлеовестибулярных расстройств
Для оценки вестибулярного анализатора используются следую-
щие методики: отоневрологическое обследование, позволяющее
76
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
исключить отогенную этиологию головокружения; определение
спонтанного нистагма; электронистагмография; функционные
пробы; билатеральная калорическая проба; дозированная вра-
щательная проба; отолитометрия [Бабияк В. И., Ланцов А. А.,
Базаров В. Г., 1999].
3.5. Мануальные (остеопатические)
методы обследования
Цель врача должна состоять в том,
чтобы найти здоровье. Болезнь найти
может каждый.
А. Т. Стилл
Пальпируемые дисфункции у пациентов с вертебрально-бази-
лярной недостаточностью преимущественно связаны с мышеч-
но-скелетной системой, однако немалую роль в развитии и под-
держании ВБН играют и биомеханические нарушения кранио-
сакральной системы. В этом разделе будет предпринята попытка
акцентировать ваше внимание на основные патобиомеханиче-
ские аспекты вертебрально-базилярной недостаточности.
В первой главе было подробно описано значение дисфункций
шейного отдела позвоночника от уровня вхождения позвоночных
артерий в канал поперечных отростков, в канале поперечных от-
ростков и при выходе позвоночных артерий из канала попереч-
ных отростков. Не подлежит сомнению значимость структураль-
ного компонента в лечении данной патологии, который вбирает
в себя состояние позвоночно-двигательных сегментов, мягких
тканей и фасций шейного отдела позвоночника, а также кинети-
ки ключиц и первых ребер. Непосредственная анатомическая
близость шейных симпатических ганглиев с поперечными отро-
стками шейных позвонков и механическая связь, посредством
предпозвоночной фасции с другими, отдаленными структурами,
могут быть причинами, вызывающими нарушение структуры и
функции этих паравертебральных ганглиев. На этом уровне по-
ражение приводит к изменению ионного равновесия, pH и нару-
шению клеточного обмена в иннервируемых тканях. Результа-
том этого будет воздействие и на просвет артериальных сосудов,
что приведет к ишемии мозга; возникает тканевая гипоксия, ко-
торая повлечет за собой изменение функции нейронов.
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Еше раз обратимся к фасциям и вспомним, какое значение
они имеют в организме человека.
Внутри организма фасции играют многоплановую роль, вы-
текающую из гистофизиологии. Фасции, как производные сое-
динительной ткани, представлены во всех частях тела и играют
основную роль в поддержке всех структур и функций тела. На
сегодняшний день известны следующие функции фасций: опора
и поддержка, протекция, амортизация, гемодинамика, иммун-
ная защита, обмен и коммуникация.
Итак, фасции позволяют создать анатомическую интеграцию
индивидуума. Сохранность сосудистой и нервной систем под-
держивается фасциями. При помощи фасций функционируют
мышцы, именно благодаря фасциям (соединительной ткани) су-
ставы могут сохранять свою стабильность и функционирование.
С помощью фасций различные внутренние органы могут прини-
мать анатомическую форму и фиксироваться к костным структу-
рам. Фасции усиливают их взаимосвязь, что позволяет им хоро-
шо функционировать.
Со времени эмбрионального развития рост и движение сосу-
дисто-нервной системы и фасций идет совместно. И эта роль
поддержки отчетливо видна на уровне глубокого шейного апо-
невроза, это связь шейного сплетения с шейными симпатиче-
скими ганглиями — на уровне связок идет разнообразная под-
держка сосудов и нервов [Paoletti S., 1998].
Одна из важных задач фасций — поддерживать физическую и
физиологическую целостность человеческого тела. Фасции пре-
дохраняют различные анатомические структуры от давления,
стресса, агрессии. На периферии фасции уплотняются и затвер-
девают, в местах суставов фасции максимально уплотнены.
Очень важно, что на этом уровне есть связки. Благодаря своей
эластичности, фасция может амортизировать сдавления, кото-
рые испытывает тело. Роль амортизации усиливается наличием
жировой ткани, часто обильной в областях, которые подверга-
ются ранениям, особенно на уровне большого сальника, а также
на уровне ишиоректальных впадин. Говоря об амортизации,
исключением в этом плане являются менингеальные оболочки.
Мы знаем, что они выстилают череп, позвоночный столб, чтобы
содержать и поддерживать краниоспинальную ось. Они служат
также емкостью для ликвора, играющего амортизирующую роль
78
Глава III, ДИАГНОСТИКД НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
для мозга, так же как и питательную и роль защиты. Ликвор сек-
ретируется большей частью из plexus choreoideus, примерно 20%
происходит прямо из венозной паренхимы — трансваскулярный
путь (Virchow). Резорбция идет по венозному пути с помощью
арахноидальных ворсинок (и грануляций Pachioni), далее по
лимфатическим путям в невральные футляры, в торакальные ка-
налы.
Факт ритмической подвижности мозга («первичный дыхате-
льный механизм») и флюктуаций ликвора является источником
ритмических движений фасций.
Сосудистые и лимфатические системы не отделены от фас-
циальной системы.
Краниальная твердая мозговая оболочка — это плотная фиб-
розная мембрана, наиболее толстая вокруг затылочного отвер-
стия, обладающая большим сопротивлением, состоящая из пуч-
ков соединительной ткани, смешанных с эластическими пучка-
ми, которые выстилают внутреннюю поверхность черепа и тесно
соприкасаются с периостом, где их очень трудно отделить друг
от друга. Различие периоста и твердой мозговой оболочки появ-
ляется на уровне затылочного отверстия, где dura mater отделяет-
ся от периоста и продолжается как dura mater спинного мозга.
Поданным G. Lazorthes (1953), задние атланто-окципитальная и
окципитально-аксиальная связки не являются истинными свя-
зочными элементами, они скорее представляют периостальное
продолжение окципитального и интраспинального периоста,
прикрепленного к твердой мозговой оболочке.
Толщина dura mater зависит от внутричерепного давления:
чем выше давление, тем толще оболочка.
Прилегание твердой мозговой оболочки на своде и основа-
нии черепа различно. На своде оно относительно слабое, за иск-
лючением швов. Прилегание dura mater зависит еще и от возрас-
та: оно более выражено у взрослых, чем у детей, и увеличивается
по мере старения.
Твердая мозговая оболочка, которая содержит венозные си-
нусы, плотно прилегает к костям черепа, удерживая их. Оболоч-
ки находятся во взаимном натяжении, и изменение равновесия
твердых мозговых оболочек, в результате нарушения движения
костей черепа, сказывается на кинетике венозных синусов. По-
скольку некоторые швы черепа анатомически ассоциированы с
7Э
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
венозными синусами, то возможная блокада, к примеру, заты-
лочно-теменного шва приведет к нарушению кинетики латера-
льного синуса, теменно-сосцевидного шва и затылочно-сосце-
видного, соответственно сигмовидного синуса.
Существуют волокна, соединяющие адвентицию позвоноч-
ной артерии с окружающей твердой мозговой оболочкой. Когда
dura mater растягивается под воздействием травмы, то возможно
нарушение прохождения позвоночной артерии в первом интрас-
пинальном сегменте [Barral J.-P., 1999].
Важно также состояние внутренней яремной вены, по кото-
рой из полости черепа оттекает 95% всей крови. Поэтому необ-
ходимо, чтобы тщательно были пропальпированы петро-ягуляр-
ный, петро-базилярный и затылочно-сосцевидный швы. Осо-
бенности строения синусов твердой мозговой оболочки, а также
то, что притоки крупных синусов имеют разные углы впадения,
обеспечивает возможности общих, а главное, местных измене-
ний оттока крови из полости черепа, что приводит к изменению
артериального притока крови.
Существенную роль в стабилизации кровотока в вертебраль-
но-базилярном бассейне играет уровень Со-С]-Сц. Здесь на-
ружный листок твердой мозговой оболочки образует интраспи-
нальную муфту, имеющую плотное прикрепление с краями бо-
льшого затылочного отверстия и позвонками Cj, Сц (Сщ).
Позвоночные артерии пересекают ее на уровне окципито-атлан-
тного сочленения. Выйдя из черепа, dura mater протягивается до
II крестцового позвонка. Динамическое равновесие на верхне-
шейном уровне влияет на состояние мышц, фасций, верхних
симпатических узлов, а также позвоночных артерий и вен. На-
пряжения в самой интраспинальной муфте распространяются на
dura mater внутри черепа, влияют на кинетику затылочной кости.
Ограничения движения затылочной кости могут привести к на-
рушению кинетики непосредственно верхнего и нижнего сагит-
тальных синусов, прямого, затылочного и латеральных синусов,
а также уровня яремных отверстий и состояния базилярной ар-
терии, которая располагается на базилярной части затылочной
кости.
Иннервация корешковой твердой мозговой оболочки осуще-
ствляется синувертебральным нервом Luschka.
ао
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Таким образом, на состояние мозгового кровотока в вертеб-
рально-базилярном бассейне может влиять функциональная ак-
тивность краниосакральной системы.
Внешние проявления соматических дисфункций костей че-
репа связаны с внутренними процессами головного мозга и спо-
собны отражать индивидуальные особенности регионарной ге-
моликвородинамики и потому могут быть рассмотрены с пози-
ций функционалогии. Частью демпфирующей системы является
вещество мозга, которое обладает высокими вязкостными харак-
теристиками неоднородной среды и свойствами гидратации и
дегидратации [Небожин А. И., 1998].
Гемоликвородинамическая система состоит из:
♦ артериального звена — сонных, позвоночных и других ар-
терий;
♦ венозного звена — венозных синусов, яремных вен, веноз-
ных выпускников и других образований;
♦ ликворной системы — хороидальных сплетений, желудоч-
ков мозга, концевой цистерны и других структур.
При вертебрально-базилярной недостаточности, в каждой из
составляющих гидродинамической системы возникают измене-
ния, которые, соответственно, могут быть использованы в каче-
стве характеристик для оценки функционального состояния рас-
сматриваемых структур.
Структурно-функциональные изменения черепа могут быть
измерены количественно (краниосакральный ритм) и оценены
качественно (сила, амплитуда, паттерн СБС).
Поскольку основная артерия с ее ветвями располагаются в
непосредственной близости со сфенобазилярным синхондрозом
(СБС), то такого рода нарушения кинетики сфенобазилярного
синхондроза, как торсия, латерофлексия с ротацией, латераль-
ные и вертикальные смещения, компрессия, могут повлиять на
состояние мозгового кровотока в ВББ {Андрианов В. Л., Уха-
нов А. В., Уханова Е. В., Айвазян Л. А., 1999; Новосельцев С. В.,
2004]. При избыточной торсии СБС возникают изменения в вер-
тебрально-базилярном бассейне, проявляющиеся гемодинами-
чески значимой асимметрией линейной скорости кровотока по
позвоночным артериям, их вазоспазмом, обеднением кровотока
вследствие экстравазальной компрессии, изменением скорост-
ных показателей по основной артерии, нарушением венозного
81
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
оттока по позвоночным и яремным венам. Эти патологические
изменения аггравируются блокадой сегмента Со—С1; а также
смещениями шейных позвонков.
С другой стороны, сфенобазилярный синхондроз связан по-
средством dura mater с крестцом, и ограничение его подвижнос-
ти также влияет на краниосакральный механизм, а значит, и на
мозговую гемодинамику.
Таким образом, «остеопатическим поражением» можно услов-
но назвать механические, нервные, тканевые и циркуляторные
дисфункции. Оно влечет за собой «функциональное» заболева-
ние, которое, со временем, может перейти в «органическое».
В мануальное (остеопатическое) обследование должны вклю-
чаться осмотр, пальпация и специфическое тестирование функ-
циональных систем. К таким системам относят: краниосакраль-
ную систему (сфенобазилярный синхондроз, крестец); структу-
ральную (шейный, грудной и поясничный отделы позвоночника,
тазовые кости, а также ключицы, первые ребра, грудобрюшную и
тазовую диафрагмы); висцеральную систему.
Осмотр
Мануальный (остеопатический) осмотр начинается с оценки по-
ходки пациента.
Попросите пациента немного пройтись, оцените функцио-
нирование таза, бедер, коленей, положение стоп. При оценке
ходьбы обратите внимание также на скорость, характер ходьбы,
согласованность движений таза и плечевого пояса. После оцен-
ки походки приступайте к выполнению осмотра.
Обследование пациента начинается с осмотра из положения
стоя. Врач использует способность пациента выполнять движе-
ния, указанные врачом. Правильный осмотр, как и тщательно
собранный анамнез, может дать врачу достаточное количество
информации для дальнейшей координации действий. Вот не-
сколько практических рекомендаций о том, как повысить эф-
фективность осмотра.
1. Проводите осмотр вашим «доминирующим» глазом.
2. Выберите точку посередине и смотрите одновременно по
обе стороны периферическим зрением.
Для определения вашего «доминирующего» глаза сделайте
один из предложенных тестов.
аг
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Тест для определения «доминирующего» глаза на коротком рас-
стоянии. Сделайте маленькую дырочку в листе бумаги, который шире
вашего лица. Не снимайте очки, если вы ими пользуетесь вблизи. По-
ставьте газету примерно в 45 см от кончика носа. Начинайте читать га-
зету через отверстие в листе и прочтите несколько абзацев. Отметьте,
каким глазом вы пользуетесь (вы увидите, что вы автоматически за-
крываете один глаз, чтобы видеть вблизи). Остающийся открытым
глаз и является «доминирующим».
Тест для определения «доминирующего» глаза на длинном рас-
стоянии. Посмотрите на отдаленный предмет, сохраняя глаза откры-
тыми. Смотрите на предмет и направьте к нему указательный палец.
Закройте глаз, который вы считаете «недоминирующим».
Если ваше зрение идет по той же линии, что и предмет, на который
вы указали пальцем, то вы смотрите «доминирующим» глазом.
Если вам потребовалось переместить палец на предмет, чтобы его
хорошо увидеть, то вы использовали «недоминирующий» глаз.
В положении пациента стоя врач оценивает положение таза,
его отклонение или ротацию. Обратите внимание на спиналь-
ные дуги, положение горизонтальной линии мочек ушей, плеч,
лопаток, гребней подвздошных костей. Оцените передне-заднее
и верхне-нижнее положение плеч, латеральных масс Ср Также
оценивается напряжение в нижних конечностях (на какую ногу
осуществляется опора), натяжение фасций. Необходимо прове-
рить своды стоп. Важно проводить осмотр как спереди и сзади,
так и сбоку. Как при осмотре спереди, в профиль оценивается
вертикальное положение тела по отношению к центральной ли-
нии (вертекс — зуб Сц — середина тазобедренного, коленного и
голеностопного суставов). Сбоку оцениваются также передняя и
задняя вертикальные линии. Передняя линия проходит через
следующие ориентиры: нижнечелюстной симфиз, мечевидный
отросток, лонный симфиз. Задняя вертикальная линия проходит
через чешую затылочной кости, грудной кифоз и ягодичную
складку.
После осмотра и пальпации стоя, пациент укладывается спи-
ной на кушетку и проводится осмотр и пальпация лежа. Два
осмотра сравниваются. Помните, что первичные, истинные от-
клонения определяются в положении пациента лежа. Измене-
ния, обнаруженные при осмотре стоя, часто вторичные, компен-
саторные.
ез
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
--------Осмотр кожных покровов тела
Пожалуй, такое пристальное внимание к кожным покровам тела
придают только врачи-дерматологи. Для специалиста-остеопата
наблюдения и изучение текстуры тканей предоставляют полез-
ные сведения относительно внутренних остеопатических дис-
функций, наличие которых в дальнейшем будет подтверждено
пальпацией. Кожа, как и печень, почки, легкие и кишечник, яв-
ляется органом выделения. Кожа также фиксирует в фасциях на-
шего тела все происходящие с нами события и испытанные эмо-
ции. Она также отражает степень интоксикации организма, ко-
торую можно увидеть невооруженным глазом.
Итак, кожа симпатикотоника выглядит следующим обра-
зом. Симпатикотоник имеет бледное лицо и кожу. Он мало по-
теет, его ладони и ступни сухие. Температура кожи у него скорее
высокая, возможны проявления угревой сыпи. Такой пациент
имеет густые волосы на голове и редкий волосяной покров на
теле.
Ваготоник чаше всего обладает лицом, предрасположен-
ным к приливам крови, и жирной кожей. Он сильно потеет, при
этом его ладони остаются холодными и влажными. Часто у тако-
го человека густой волосяной покров на теле и редкие волосы на
голове. Он также предрасположен к заболеваниям кожи.
Специфическое детальное обследование проводится сверху
вниз со спины, переходя на конечности. Затем производится
осмотр лица, грудной клетки, живота и конечностей. Следует от-
мечать изменение цвета кожи (бледность, гиперемия, желтуш-
ность, цианоз). Следует обратить внимание на отечность тканей,
если таковая имеется. Отечностью могут сопровождаться такие
заболевания, как гломерулонефрит, болезни печени и сердца,
венозные и лимфостазы, гипотиреоз.
Особое место в остеопатии занимают рубцы. Рубец нарушает
структуру соединительной ткани, изменяет ее эластичность и,
следовательно, фасциальный механизм. Следует рассматривать
рубцы как настоящие первичные повреждения, которые нужно
лечить очень деликатно. Рубец вызывает фиксации и стойкие
биомеханические нарушения в мышечно-скелетной и висцераль-
ной системах.
В4
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
— Исследование постурального тонуса
Мышечным тонусом принято называть постоянное мышечное
сокращение, фиксирующее взаимное расположение частей ске-
лета, не сопровождающееся движением. Отметив положение ко-
стных ориентиров, можно уже кое-что узнать о тонусе. Необхо-
димо оценить гипо- или гипертонус паравертебральных мышц
от шейного отдела позвоночника до крестца, а также тонус
мышц задней поверхности бедер и мышц верхних конечностей.
Осмотр положения тела всегда должен подтверждаться пальпа-
цией.
В постурологии выделяют три следующих типа нарушений
[Autet В., 2001]:
1) с «гармоничным синдромом», т. е. когда у пациента отме-
чается гипертонус паравертебральных мышц с одной сто-
роны и гипотонус мышц конечностей — с другой;
2) с «негармоничным синдромом», когда отмечаются гомола-
теральный гипертонус паравертебральных мышц и мышц
конечностей;
3) с «хлыстовой травмой», когда вертикальная ось тела пол-
ностью смещается в сторону, при этом обнаруживаются
контралатеральные гипертонии.
В зависимости от типа нарушения необходимо искать причи-
ну его патологического состояния.
Постуральное восстановление осуществляется в соответст-
вии с двумя типами «постуральных датчиков»:
1) первичные датчики: стопа, глаз, вестибулярный аппарат;
2) вторичные датчики: кожа, мышцы, суставы, пищеварите-
льный тракт и высшие нервные центры.
При поражении одного из датчиков развивается постураль-
ное нарушение. Если поражены два датчика, то возникнет по-
стуральное нарушение и болевой синдром.
85
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Пальпация
Только ткани знают...
Р. Беккер
Пальпация — это осмотр при помощи осязания.
Пальпация — это искусство использования чувствительности
рук, пальцев для определения состояния поверхностных и глу-
боких тканей тела при физикальном обследовании.
Чувствительные участки кисти:
♦ подушечки пальцев — наиболее чувствительны для выявле-
ния и оценки натяжений, структуры ткани и ее подвижнос-
ти;
♦ тыл кисти, пальцев — чувствителен к определению темпе-
ратуры кожи;
♦ ладонные участки над метакарпо-фалангеальными сустава-
ми — лучше всего чувствуют вибрацию;
♦ центр ладони — наиболее чувствителен для грубого опреде-
ления формы (стереогнозия).
Ловкость в оценке «прикосновения» к тканям может развить-
ся только постоянной практикой пальпации и точностью ее при-
менения в самой высокой степени.
Очень важны первые минуты контакта врача с пациентом. С
этого момента необходимо, чтобы пациент чувствовал себя спо-
койно. Если знакомство с пациентом происходит в неблагопри-
ятных условиях, то лечебный сеанс может оказаться неэффек-
тивным. Таким образом, отношение к мелочам может стать как
вашей заслугой, так и причиной неудачи. V. Belin (2002) очень
точно выразилась по этому поводу: «Важно знать о том, что при-
косновение к телу пациента не является чем-то незначитель-
ным, т. к. при этом вы прикасаетесь к личной жизни человека».
Пальпация — это, прежде всего, средство связи. Для того
чтобы связь была хорошей, необходимо желание осуществить
обмен информацией, взаимоотношение между двумя сторонами
(врачом и пациентом. — Прим, авт.) и чтобы у каждой стороны
были свое место и роль [Peyralade F., 1996].
Итак, процесс пальпации имеет 3 условные стадии. Рассмот-
рим каждую из них.
1. Выявление. На этой стадии мы получаем информацию о
состоянии тканей.
ее
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
2. Усиление. Требует локальной концентрации на одной зоне
и способности отбросить ненужную информацию.
3. Интерпретация. Заключается в способности оценить полу-
ченную информацию, выявить возможные взаимосвязи.
У. Г. Сатерленд писал: «Необходимо развивать кончики сво-
их пальцев и связывать их с клетками мозга. Пальцы должны
чувствовать, видеть и анализировать».
Успешная пальпация зависит не только от чувствительности
рук. Еще крайне важно знать анатомию и физиологию пальпи-
руемых частей тела, уметь визуализировать их.
При пальпации необходимо полностью сосредоточиться. Па-
льпируйте в тишине и будьте молчаливы. Это очень важно для
развития вашей проприоцепции. Отмечайте то, что вы чувствуе-
те: влажность кожи, ее текстуру, тургор, натяжение, составляю-
щие сустава и их взаимоотношения, движения, которые вы об-
наружили. Записывайте все ваши наблюдения.
При пальпации необходимо дифференцировать физиологи-
ческие и патологические состояния (острые и хронические).
Доктор Л. Бернс описала макроскопическую и микроскопи-
ческую картину соматической дисфункции на различных стади-
ях ее развития. Отек, кровенаполнение и геморрагические пете-
хии приводят со временем к фиброзу, ишемии и мышечной ат-
рофии. Следует понимать, что смещение на уровне позвонка
или сустава — это окончание патологического процесса, кото-
рый начался с появления изменений в связках, апоневрозах, су-
хожилиях, фасциях, артериях, венах и нервах. Соматическая
дисфункция — процесс эволюционный, а не статический. До
стадии атрофии субстанции клеток не теряются. Не представля-
ет трудности определить любую стадию соматической дисфунк-
ции, однако это возможно только при высокоразвитой пальпа-
ции.
«Развивайте вашу пальпацию, чтобы думать понятиями функ-
ции и дисфункции человеческого тела». — Ф. Пейралад.
--------Последовательность пальпации
Пальпация мышечных масс
При пальпации мышц оценивается мышечный тонус, размер и
сила каждой мышцы. Необходимо также уметь дифференциро-
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
вать частичный и полный разрыв мышцы, контрактуру, судо-
рожное сокращение мышцы.
Пальпаторные тесты
Тест дерматома
Целью данного теста является выявление рефлекторной кожной
боли при воспалении мышц. Боль сопровождается уплотнением
на участке дерматома, соответствующем поврежденному сегмен-
ту. С клинической точки зрения, этот участок связан с метаме-
ром, но в некоторых случаях боль при воспалении мышцы мо-
жет охватывать два или три прилегающих сегмента. Такие ткане-
вые изменения уменьшаются при прекращении боли, но могут
снова возникать и длиться довольно долго.
Зоны рефлекторных дермалгий при воспалении мышц легко
обнаружить на уровне позвоночника. Они проявляются в виде
уплотнения и острой боли в кожной складке, которую пациент
испытывает при проведении ключевого приема — «защипыва-
ние-катание». Большим и указательным пальцем врач захваты-
вает кожную складку. Слегка натянув, следует прокатать складку
между пальцами подобно скручиванию сигареты. Плотность за-
хвата пальцами не должна ослабевать на всем протяжении теста.
Тест лучше проводить двумя руками. Обследование должно быть
двусторонним и симметричным, и проведено на всей кожной
поверхности. Тестирование проводится сверху вниз вдоль позво-
ночника, необходимо обследовать участки кожи, широко выхо-
дящие за пределы зоны, в которой пациент испытывает боль.
Применение данной техники не должно вызывать боли в здоро-
вых тканях. В поврежденных зонах вы обнаружите сильное утол-
щение кожной складки и сильную болезненность. Иногда кож-
ная складка сильно инфильтрирована, ее невозможно захватить
пальцами. У некоторых пациентов утолщение едва заметно, при-
сутствует лишь боль, которая иногда бывает нестерпимой.
Тест миотома
Глубокая пальпация мышечных масс осуществляет проверку ми-
отома на наличие контрактур в виде «тяжей» или локальных то-
чечных уплотнений. Данные контрактуры встречаются чаше
всего на уровне паравертебральных мышц. Знание корешковой
иннервации дает возможность искать подобные нарушения на
ее
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
периферии. Это обследование позволяет быстро определить уро-
вень дисфункции.
Тест склеротома
Пальпация склеротома осуществляется посредством «нажатий-
растираний» различных анатомических областей позвоночника.
Боль на уровне остистых отростков означает сильную спинно-
мозговую активацию, раздражение менингеальной ветви спин-
номозгового нерва, которая иннервирует периост задней части
позвонка и межостистую связку.
Таким образом, о серьезной соматической дисфункции, вызван-
ной спинномозговой активацией, свидетельствует следующая
триада:
♦ рефлекторная боль в дерматоме;
♦ слабость в мышцах или наличие мышечных тяжей на по-
врежденном уровне;
♦ боль на уровне остистого отростка поврежденного позвон-
ка одноименного метамера.
Сонные артерии лежат кпереди от шейных позвонков, и их
пульсацию легко пропальпировать. В ходе пальпации шейных
позвонков необходимо избегать давления на a. carotis.
Исследование миофасциальных
в триггерных точек
Миофасциальная триггерная точка по J. Travell (1983) — «фокус
повышенной раздражимости в мышце или ее фасции, проявля-
ющийся в виде боли; боль отражается в характерные для данной
мышцы области в покое и/или при движении. Активная триг-
герная точка всегда является очень чувствительной, препятству-
ет полному растяжению мышцы, ослабляет мышечную силу,
обычно дает отраженную боль в ответ на прямое сдавление, опо-
средует локальный судорожный ответ мышечных волокон на
адекватную стимуляцию и часто вызывает вегетативные явле-
ния, обычно проявляющиеся в зоне отраженной боли». Мио-
фасциальная триггерная точка может сдавливать нервы, пережи-
мать кровеносные и лимфатические сосуды. Триггерные точки
образуются в течение всей жизни человека как реакция на стрес-
сы (истощение, физические перегрузки, спортивные травмы,
вынужденное положение тела, инфекционные заболевания, хи-
89
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
рургические операции, психоэмоциональное перенапряжение
и др.).
Выявление триггерных точек осуществляется при помощи
приемов специфической пальпации тканей, подробно описанных
в монографии J. Travel!, D. Simons (1983). Стоит только напом-
нить, что на шее миофасциальные триггерные точки чаще обна-
руживаются в трапециевидной, передней лестничной, надостной
и грудиноключично-сосцевидной мышцах. Миофасциальные
боли следует дифференцировать от корешковых и склеротомных
болей [Клименко А. В., Скоромец А. А., Выкрикач М. О., 1995].
Триггерные точки могут быть активные, латентные, первич-
ные и ассоциированные [Карцев А. А., 2000]. Миофасциальные
триггерные точки могут быть обнаружены и в коже, подкожной
клетчатке. Выявляются участки склеивания с фасциями или
уплотненного тяжа, часто очень болезненные и имеющие на
коже повышенную влажность [Петрищев А. А., 1998, Paoletti S.,
1998].
Мануальное (остеопатическое)
обследование структуральной системы
Перед тем как приступить к мануальному тестированию шейно-
го отдела позвоночника имеет смысл кратко напомнить особен-
ности биомеханики шейного отдела позвоночника.
На уровне Со—С] преимущественные движения — флек-
сия-экстензия. Латерофлексия и ротация — учтенные малые
движения на этом уровне. Затылочная кость ротируется и накло-
няется в противоположных направлениях. Затылочные мыщел-
ки конвергируют кпереди. Латеральные порции суставов атланта
выше (более цефалически направлены), чем медиальные. Заднее
движение затылочной кости вызывает скольжение верхних лате-
ральных порций, создавая латерофлексию в противоположную
сторону. Передняя ротация связана с внутренним нижним ско-
льжением. Это скользящее движение обеспечивает малые дви-
жения сустава, и оно вовлекается в проблему Со~Cj.
Большие движения в суставе Ср-Сц — это ротация. Полови-
на ротации всего шейного отдела обеспечивается атлантом на
аксисе. Рентгенологически в этом можно убедиться. Движение
флексия-экстензия обычно не вовлекается в соматическую дис-
функцию С]. Латерофлексия не значимый компонент движения
so
Глава 111. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Ср Рентгенологические исследования показывают, что в ходе
ротации кпереди или кзади Cj движется сохраняя горизонталь-
ную ориентацию. Затруднение движения латерофлексии атланта
обычно не диагностируется и не лечится. Атлант ротируется во-
круг зуба Сц и в затруднение движения атланта вовлечена рота-
ция. Тестируя движение — тестируйте ротацию.
Движения типичных шейных сегментов (Сц—Суц) происхо-
дят по 2-му закону биомеханики. Рентгенологически можно
проследить, что шейные позвонки ротируются и наклоняются в
одну и ту же сторону. Движения по 1-му закону биомеханики
(нейтральному) практически не идентифицируются рентгеноло-
гически на этом уровне. Тела позвонков типичных шейных сег-
ментов более седловидны, чем плоски, на верхних и нижних по-
верхностях. Латерофлексия шейного позвонка может дать боко-
вую трансляцию по направлению к выпуклости. Некоторые
остеопаты называют это движение «side-slip».
У пациентов с вертебрально-базилярной недостаточностью
при мануальном обследовании часто обнаруживаются функцио-
нальные блокады (блоки) позвоночно-двигательных сегментов
(ПДС). Под функциональным блоком понимают обратимое
ограничение подвижности в ПДС при изменении взаимораспо-
ложения внутрисуставных соединительнотканных элементов,
обусловленное рефлекторной околосуставной миофиксацией
[Клименко А. В., Скоромец А. А., Выкрикач М. О., 1995]. Все
функциональные блоки являются трехплоскостными, что отве-
чает законам биомеханики, сформулированным Н. Н. Fryette
(1954):
1-й закон. В нейтральном положении суставных фасеток
латерофлексия вызывает ротацию в противоположную
сторону (NSR).
NSR (Neutral, Sidebent, Rotated) — это сегментарная позво-
ночная дисфункция в нейтральном положении, при котором ла-
терофлексия предваряет ротацию в противоположную сторону.
Дисфункции являются полисегментарными, захватывая неско-
лько позвонков. Полиартикулярные мышцы и диски осуществ-
ляют адаптацию и вызывают большую степень латерофлексии,
по которой и обозначают дисфункцию. Позвонок, находящийся
в наибольшей ротации, обычно является ключевым для группы
позвонков в дисфункции. Данные дисфункции являются вто-
91
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
ричными, адаптационными. Применительно для шейного отде-
ла позвоночника данный закон справедлив для верхнешейного
отдела (С0-Сц).
2-й закон. В состоянии контакта суставных фасеток по-
звонков для того чтобы сделать латерофлексию, необхо-
димо сделать ротацию в сторону латерофлексии.
Другими словами, ротация предваряет латерофлексию и ла-
терофлексия происходит в сторону ротации. Данный закон
справедлив для позвонков, находящихся во флексии или экстен-
зии (FRS, ERS), и для шейного отдела позвоночника работает на
уровне Сц—Суц.
ERS (Extended, Rotated, Sidebent) — это сегментарная позво-
ночная дисфункция в экстензии, при которой ротация предва-
ряет латерофлексию в одноименную сторону.
FRS (Flexed, Rotated, Sidebent) — это сегментарная позвоноч-
ная дисфункция во флексии, при которой ротация предваряет
латерофлексию в одноименную сторону.
F. Mitchell Jr. в своем руководстве «The Muscle Energy Manu-
al» (2002) упоминает еше об одном законе биомеханики, называя
его законом Beckwith’a.
3-й закон. Увеличение подвижности позвонка в одной
плоскости автоматически огранивает его мобильность в
двух других плоскостях.
Дисфункции во флексии и экстензии являются моносегмен-
тарными, захватывая обычно один или два позвонка. В дисфун-
кции участвуют моносегментарные мышцы и кинетика сустав-
ных поверхностей. Называется дисфункция по стороне наиболь-
шей подвижности, а не по стороне ограничения движения.
Данные дисфункции являются первичными. Могут быть двой-
ные дисфункции, наложившиеся друг на друга в одном позвон-
ке — FRS (справа) и ERS (слева). В таком случае первым подле-
жит исправлению дисфункция в FRS. Примеры коррекции дан-
ных дисфункций приведены в соответствующей главе.
Следует особо отметить важность характеристик функциона-
льного блока: направление и степень ограничения подвижности.
Также необходимо учитывать выраженность боли при движении
в шейном отделе позвоночника. Детальная характеристика фун-
кционального блока способствует более дифференцированному
92
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
подходу к выбору адекватных способов мануального лечения
[Скоромен А. А. и др., 1995].
С другой стороны, нередко можно встретить локальную ги-
пермобильность на уровне шейного отдела позвоночника. Воз-
никает она, по-видимому, по компенсаторному механизму при
функциональном блоке для сохранения нормального или макси-
мально возможного объема движения. Данное обстоятельство
требует особого внимания со стороны мануального терапевта
(остеопата).
Мануальное (остеопатическое) обследование структуральной
системы (позвоночника, ребер, ключиц, костей таза и диафрагм)
позволило сделать нижеприведенные заключения.
У пациентов с вертебрально-базилярной недостаточностью
преобладали следующие кинетические дисфункции: дисфунк-
ция Со-Cj (82,32%), ПДС Сщ—Civ (57,93%); функциональные
блокады поясничных позвонков встречались в 85,98% случаев;
передняя ротация подвздошной кости справа выявлена в 54,88%
случаев. Следует также отметить дисфункцию I ребра слева, ко-
торая встречалась у 52,44%; дисфункции грудобрюшной и тазо-
вой диафрагм справа (71,34% и 51,83% соответственно).
По данным А. В. Борисенко (1992), функциональные блоки
на уровне Со~С[ встречаются в 83,2% случаев, а на уровне
Су-Th] — в 73,5% случаев.
По половому различию в целом структуральные кинетиче-
ские дисфункции преобладали у женщин. Особенно часто на-
блюдались следующие дисфункции: функциональные блокады
ПДС Сщ—Civ, Civ~Cv (65,06% и 53,01% соответственно), пре-
обладали функциональные блокады грудных ПДС (49,40%). Ин-
тересно отметить существенное преобладание задневерхней дис-
функции лонного сочленения (слева), что, по всей вероятности,
связано с наличием проблем внутренних органов на этом уров-
не. У мужчин данная дисфункция отмечалась также, но в мень-
шей степени и справа. Грудобрюшная и тазовая диафрагмы име-
ли ограничения подвижности как у мужчин, так и у женщин
примерно с одинаковой частотой гомолатерально справа.
Частота находок при мануальной диагностике у больных раз-
ного возраста была следующей.
Для детского возраста наиболее характерны дисфункции та-
ких структур, как Cq-Ci, Сщ—Civ, поясничные ПДС, а также
ээ
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
передняя ротация правой подвздошной кости, торсия крестца
влево по левой оси. Последняя дисфункция почти не встреча-
лась в возрастной группе от 19 до 30 лет, но наблюдалась у неко-
торых пациентов в возрасте от 31 до 45 лет (8,64% случаев). Не-
обходимо отметить дисфункции 1 ребра слева и диафрагм спра-
ва, которые встречались довольно часто в детском возрасте.
Анализ данных мануального (остеопатического) обследова-
ния позвоночника молодых людей в возрасте от 19 до 30 лет выя-
вил следующие особенности.
В подавляющем большинстве случаев (95,65%) была дисфун-
кция Со-С[. Однако в этой возрастной группе наблюдали увели-
чение частоты дисфункции ПДС Ci-Сц (56,52%). Также велик
удельный вес дисфункций Сщ-Civ и C1V—Су ПДС (78,26% и
73,91% соответственно). Почти все пациенты имели функциона-
льные блокады поясничных ПДС. Обращает на себя внимание
увеличение частоты функциональных блокад в грудном отделе
(73,91%).
В возрасте от 31 до 45 лет преобладала передняя ротация под-
вздошной кости слева (47,83%) и задневерхняя дисфункция лон-
ного сочленения слева (17,39%). Возрастала частота торсий кре-
стца вправо по левой оси (13,04%). В этой группе также часто
наблюдали дисфункцию Со-Q (у 91,67%), зато четко прослежи-
валось снижение числа случаев дисфункций Cj-Сц, Сщ-Civ,
Cjv-Су, хотя дисфункция Civ-Су составляла около 50% случа-
ев. Несомненно и то, что функциональные дисфункции ПДС
Cvi-Cvn и Cvn-Thi в этом возрасте существенно выше, чем в
детском возрасте (22,92% и 20,83% соответственно). Высока час-
тота функциональных блокад в поясничных ПДС, передней ро-
тации подвздошной кости справа. Следует отметить, что с возра-
стом неуклонно растет частота торсий крестца вправо по левой
оси (у 14,58%). Гипотетически можно предположить, что это свя-
зано либо с повышением нагрузок на поясничный отдел позво-
ночника, либо со снижением его функциональной активности.
По наблюдениям А. Б. Сителя (2001), начальная стадия вер-
тебрально-базилярной недостаточности сопровождается биоме-
ханическими функциональными и рефлекторными нарушения-
ми в виде миотонических и нейротрофических синдромов (син-
дром передней лестничной мышцы, нижней косой и других
мышц головы и шеи, синдром плечелопаточного периартроза и
94
Глава 111. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
др.). Мануальная диагностика выявляет функциональные блока-
ды в краниовертебральном переходе, а также в ПДС Cj—Сц,
Cvn—Thi—ТЬц, реже встречались блокады на уровне Су—Суц и
Су]—Суц. Этот же автор утверждает, что в начальной стадии за-
болевания не выявляются блокады в ПДС Сц-Сщ—С]у—Су.
Во II стадии ВБН регистрировались функциональные блока-
ды в четырех-пяти двигательных сегментах шейного отдела по-
звоночника и в сопряженных сегментах поясничного отдела.
Также выявлялись синдром нижней косой мышцы головы, реф-
лекторная контрактура мышц шеи, синдром передней грудной
стенки, межлопаточный болевой синдром, синдром плечелопа-
точного периартроза, синдром локтевого эпикондилеза.
В III стадии вертебрально-базилярной болезни регистриро-
вались функциональные блокады во всех двигательных сегмен-
тах шейного отдела позвоночника, синдром нижней косой мыш-
цы головы отмечался у всех больных, в 96,8% случаев отмечалась
рефлекторная контрактура мышц шеи.
В IV стадии заболевания выявлялись функциональные бло-
кады всех шейных ПДС. У всех больных отмечались синдромы
нижней косой мышцы головы, рефлекторной контрактуры
мышц шеи, передней грудной стенки, межлопаточной области
[Ситель А. Б., 2001].
Мануальное (остеопатическое)
обследование краниосакральной системы
Краниальное обследование проводится в положении пациента
лежа классическим подходом к черепу по У. Г. Сатерленду
(указательные пальцы рук врача находятся на больших крыльях
клиновидной кости, мизинцы — на затылочной кости; другие
пальцы свободно укладываются на череп). В этом положении
оценивается краниосакральный ритм (первичный дыхательный
механизм), его сила, амплитуда, его проводимость в различные
участки черепа. После этого проводится пассивное и активное
тестирование сфенобазилярного синхондроза. В дальнейшем,
при необходимости обследуются швы мозгового и лицевого че-
репа на предмет подвижности в них. Обязательным является об-
следование швов основания черепа (затылочно-сосцевидного,
петро-югулярного и петро-базилярного) ввиду тесного контакта
с I шейным позвонком.
95
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Результаты проведенного нами мануального обследования
краниосакральной системы у 164 пациентов с вертебрально-ба-
зилярной недостаточностью дают возможность сделать следую-
щее наблюдение, выраженное графически на рис. 6.
зо
25
20
15
10
5
0
правая торсия СБС
левая торсия СБС
I латерофлексия
с ротацией СБС справа
ИЯ латерофлексия
с ротацией СБС слева
Рис. 6. Основные краниальные дисфункции у пациентов
с вертебрально-базилярной недостаточностью
Можно сказать, что среди краниальных дисфункций у па-
циентов с вертебрально-базилярной недостаточностью первое
место занимала торсия сфенобазилярного синхондроза (СБС)
(правосторонняя — у 44, левосторонняя — у 29 пациентов), зна-
чительно меньше встречается латерофлексия с ротацией (право-
сторонняя — у 11, левосторонняя — у 25 пациентов). Интересно
распределение дисфункций СБС по возрастным группам. В дет-
ском возрасте чаще встречались правосторонняя латерофлексия
с ротацией СБС (7,53%), латеральное смещение клиновидной
кости вправо (13,98%). По-видимому, это связано с отягощен-
ным акушерским анамнезом и интранатальным повреждением
краниосакральной системы. В возрастной группе от 19 до 30 лет
чаще встречались левосторонняя латерофлексия с ротацией
СБС (17,39%), латеральное смещение клиновидной кости влево
(26,09%). В возрасте от 31 до 45 лет преобладала правая торсия
СБС (33,33%).
Вертикальные смещения клиновидной кости отмечены всего
у 6 пациентов (3,65%), отсюда можно сделать вывод о том, что
данные дисфункции сфенобазилярного синхондроза не имеют
клинического значения у пациентов с вертебрально-базилярной
недостаточностью.
ее
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Практически не выявлено асинхронизма первичного дыхате-
льного механизма (ПДМ) на уровне черепа и крестца: ритм был
от 6 до 8 циклов в минуту, низкой амплитуды и силы. Это можно
расценить как «компрессию» СБС. При исследовании подвиж-
ности крестца «респираторная» экстензия крестца встречалась
наиболее часто (у 93 человек). Не следует данную дисфункцию
путать с механической экстензией крестца, так как движения в
них противоположные.
Мануальное (остеопатическое)
обследование висцеральной системы
При анализе результатов мануального тестирования висцераль-
ной системы нами были получены следующие данные [Новосель-
цев С. В., 2004]. С наибольшей частотой встречались кинетиче-
ские дисфункции печени и правой почки (56,71%), с меньшей, но
почти одинаковой частотой — левой почки и желудка (21,34% и
22,56% соответственно). Эти дисфункции почти не имели разли-
чий по возрасту. Следует, однако, отметить, что с возрастом дис-
функции матки учащаются и определяются практически у трети
всех пациенток с вертебрально-базилярной недостаточностью.
--------Корреляционный анализ результатов исследования
Нами было обследовано 164 пациента с синдромом вертебраль-
но-базилярной недостаточности. При уровне значимости 0,1%
(доверительная вероятность — 99,9%) критическое значение ко-
эффициента корреляции для выборки 164 человека составляет
0,26 (по таблице критических значений коэффициентов линей-
ной корреляции Пирсона). Нами было взято 0,3 для большей до-
стоверности. В ходе корреляционного анализа были получены
нижеприведенные результаты.
Во взаимосвязи мануальных дисфункций с другими исследу-
емыми характеристиками были выявлены следующие наиболее
сильные корреляции: функциональная блокада грудных ПДС
имела положительную связь с ограничением подвижности шей-
ного отдела позвоночника, изменением физиологического изги-
ба в шейном отделе позвоночника и нарушением конвергенции
(n. III); дисфункция левой лонной ветви в задневерхнем положе-
нии коррелировала с головокружением; торсия крестца вправо
по левой оси коррелировала с ирритацией ствола на ЭЭГ, сни-
4 Зак 3863
97
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
жением слуха (n. VIII), дисфункцией ключицы в отведении и по-
ражением IX—X пар черепных нервов. Функциональная блокада
Cv-Cvi ПДС коррелировала с синдромом позвоночно-подклю-
чичного обкрадывания. Дисфункция I ребра имела устойчивую
корреляционную связь со снижением линейной скорости крово-
тока по левой позвоночной артерии, а дисфункция левой клю-
чицы в сгибании коррелировала с затруднением пожимания
плечами (n. XI). Смещение клиновидной кости на уровне сфе-
нобазилярного синхондроза влево коррелировало с дисфунк-
цией левой почки. Дисфункции печени, правой почки и матки
коррелировали между собой, а также учащались с возрастом.
Среди параметров «Рентгенологическое исследование» наи-
большее число связей с другими исследуемыми характеристика-
ми имел параметр «выпрямленный шейный лордоз». Положите-
льные корреляционные связи были отмечены со следующими
параметрами: болью и ограничением подвижности в шейном от-
деле позвоночника, головокружением, дизартрией, нистагмом, а
также с перенесенными операциями.
Приемы мануальной
вммм (остеопатической) диагностики
Тестирование дисфункций
--------сфенобазилярного синхондроза
Сгибание-разгибание в сфенобазилярном симфизе
Пальпация черепа производится классическим размещением
кончиков пальцев на своде черепа по У. Г. Сатерленду (рис. 7).
Указательные пальцы рук находятся на больших крыльях клино-
видной кости, мизинцы — на затылочной кости. Другие пальцы
свободно укладываются на череп. Вначале нажатием указатель-
ных пальцев индуцируем сгибание сфенобазилярного сочлене-
ния, затем нажимаем кончиками мизинцев затылочную кость
кверху, что усиливает разгибание сфенобазилярного синхондро-
за (рис. 8). Если амплитуды одинаковые — СБС функционирует
нормально в сгибании и разгибании.
Если при индукции сгибания движение тканей свободно, а
при индукции разгибания движение затруднено, то это дисфун-
кция СБС в сгибании. Если затруднено индуцирование сгиба-
ния, а разгибание легко, то определяется дисфункция СБС в
разгибании.
ев
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Рис. 7. Пальпация черепа по Сатерленду
Рис. 8. Сгибание-разгибание в сфенобазилярном симфизе (по A. Gehin, 1991).*
а — пальпация экстензии СБС; б — пальпация флексии СБС
(большими стрелками показаны направления движений пальцев врача; маленькими
стрелками на схемах показаны движения клиновидной и затылочной костей)
99
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Оценка торсии сфенобазилярного синхондроза
Исходное размещение пальцев на своде черепа по классическо-
му приему Сатерленда (см. рис. 7). Если при этом улавливаем,
что большое крыло клиновидной кости стоит выше справа, чем
слева, а чешуя затылочной кости на этой же стороне ниже, чем
слева, то диагностируем правостороннюю торсию сфенобази-
лярного сочленения (рис. 9).
Рис. 9. Схематичное изображение правосторонней торсии СБС
(по F. Peyralade, R. Caporossi, 1992):
а — смещение клиновидной и затылочной костей (вид сзади);
б — изображение торсионного черепа на примере правой торсии (вид спереди).
RE — наружная ротация; RI — внутренняя ротация; D — право; G — лево
1ОО
Глав» III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Используются пассивный (классический) и активный тесты.
При пассивном тестировании пальцы фиксированы на клино-
видной и затылочной костях и ощущают (улавливают) направле-
ния движения кнаружи, кнутри, кверху, книзу.
Активный тест проводим воздействием пальцев, располо-
женных на черепе, как и при пассивном тесте (указательные
пальцы на больших крыльях клиновидной кости, мизинцы —
на затылочной кости). В сагиттальной плоскости легким нажи-
мом индуцируется цефалическая тракция II правого и V левого
пальцев (к себе). Таким образом, моделируется правая торсия
(рис. 10). Затем производим аналогичную цефалическую трак-
цию II левого пальца и V правого пальца (левая торсия).
Рис. 10. Пальпация правосторонней торсии СБС
(стрелками указаны направления движений пальцев врача)
1О1
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Если индукция движения правой и левой торсии одинаково
свободна, то СБС — N.
Если индукция движения правой торсии лепте, чем левой, то
диагностируем дисфункцию СБС в правой торсии. И наоборот.
Латерофлексия с ротацией
Расположение пальцев рук на черепе по Сатерленду. Пациент на
спине. Врач сидит возле головного конца стола, локти на столе,
колени разведены, пятки на полу, опора на седалищные бугры.
Пассивный тест. Пальцы фиксированы на костях черепа в
положении по Сатерленду. Оцениваем опускание и расхождение
II и V пальцев слева и справа, а также выпуклость черепа справа
и слева.
Активный тест: индуцируем движение правой латерофлек-
сии с ротацией II и V пальцами левой руки. Правая рука пассив-
на и улавливает движения костей черепа. Слева смещение кзади
большого крыла клиновидной кости и чешуи затылочной кости
приведет к правой латероверзии по косой оси. Затем сближаем
II и V пальцы левой руки и тем самым индуцируем выпуклость
черепа справа (клиновидная и затылочная кости ротируются по
вертикальным осям в противоположные стороны).
Если при индукции движения правой латерофлексии с рота-
цией левой рукой и левой латерофлексии с ротацией правой ру-
кой амплитуды движений одинаковы, то дисфункции СБС в ла-
терофлексии с ротацией нет.
Если легче индуцируется движение правой латерофлексии с
ротацией, чем левой, то диагностируем дисфункцию сфенобази-
лярного синхондроза в правой латерофлексии с ротацией, и нао-
борот (рис. И, 12).
102
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Рис. 11. Схематичное изображение правосторонней латерофлексии
с ротацией СБС (по F. Peyralade, R. Caporossi, 1992):
а (вид сверху), б (вид сзади) — смещение крыла клиновидной кости и чешуи
затылочной кости; е — изображение черепа на примере правосторонней
латерофлексии с ротацией СБС (вид спереди).
В квадрантах черепа обозначены тенденции к кинетическим паттернам черепа;
RE — наружная ротация; RI — внутренняя ротация; D — право; G —лево
И 03
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 12. Пальпация латерофлексии с ротацией (по A. Gehin, 1991)
(стрелками указаны направления движений пальцев врача)
Вертикальное смещение СБС
Расположение пальцев на черепе по Сатерленду. Вначале оцени-
ваем движение клиновидной и затылочной костей (флексия, эк-
стензия).
Для вертикального смещения «высокая клиновидная кость»
(рис. 13, а) характерно положение больших крыльев клиновид-
ной кости во флексии, тело ее — кверху. Указательные пальцы
находятся на больших крыльях для того, чтобы перевести клино-
видную кость в сгибание, а мизинцы — на затылочной кости
(рис. 14, а). Во флексии клиновидной кости на затылочной кос-
ти ничего не ощущается. Затем переводим клиновидную кость в
разгибание и мизинцами ощущаем, что разгибание затылочной
кости идет легко (рис. 15).
104
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ Бассрймр
Рис. 13. Схематичное изображение разновидностей
вертикальных смещений (по F. Peyralade, R. Caporossi, 1992):
а — верхнее смещение клиновидной кости
105
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 13. Продолжение:
б — нижнее смещение клиновидной кости
106
Глава И|. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Рис. 14. Пальпация «высокой клиновидной кости» (а)
и «низкой клиновидной кости» (6) (no A. Gehin, 1991).
Стрелками указаны направления движений клиновидной и затылочной костей
Рис. 15. Пальпация вертикального смещения клиновидной кости вверх
(по A. Gehin, 1991). Стрелками указаны направления движений пальцев врача
107
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Для диагностики вертикального смещения «низкая клино-
видная кость» (рис. 13, б) принцип тестирования такой же, толь-
ко для затылочной кости будет характерна преимущественно
флексия, а для клиновидной кости — экстензия (рис. 14, б).
Вертикальные смещения часто сопровождаются торсией, ла-
терофлексией с ротацией.
Латеральное смещение СБС
Латеральное смещение возникает при сильном воздействии сбо-
ку по направлению к СБС, провоцирующем ротацию в одном'
направлении по вертикальным осям.
Для латерального смещения «клиновидная кость влево» ха-
рактерно: основание клиновидной кости смещается влево, а за-
тылочная кость — вправо.
Для латерального смещения «клиновидная кость вправо» ха-
рактерно: смещение основания клиновидной кости вправо, а за-,
тылочной кости — влево (рис. 16, 17).
Рис. 16. Схематичное изображение правого смещения клиновидной кости
и левого смещения базилярной части затылочной кости
(по F. Peyralade, R. Caporossi, 1992)
1ОВ
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Рис. 17. Пальпация латерального смещения СБС (по A. Gehin, 1991).
Стрелками указаны направления движений пальцев врача
При латеральных смещениях определяется асимметрия квад-
рантов черепа, таким образом, голова «приобретает форму па-
раллелограмма».
Помимо вышеизложенных дисфункций существует еще ком-
прессия СБС, а также возможны сочетания паттернов.
109
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
--------Тестирование шейного отдела позвоночника
Тестирование ПДС Co“Cj
Исходное положение больного: лежа на спине.
Исходное положение врача: сидя у изголовья пациента.
Положение рук врача: указательные пальцы находятся на по-
перечных отростках Сь а ладони плотно контактируют с чере-
пом на уровне затылочной кости.
Методика тестирования:
1. Переводим череп в разгибание и, удерживая его в этом
положении, указательными пальцами осуществляем смещение
Со~С{ вправо-влево.
Оценка результатов: если латерофлексия вправо и влево
одинаковая — Cq—Cj в нормальном разгибании. Если латероф-
лексия вправо больше, чем влево, — левый мыщелок не может
идти вперед и находится в заднем блоке. В остеопатии такое по-
ложение затылочной кости условно обозначают как «правый пе-
редний затылок». Если латерофлексия влево больше, чем впра-
во, — мыщелок заблокирован справа и не идет вперед. Это «ле-
вый передний затылок».
2. Затем череп переводим в сгибание, осуществляем смеще-
ние вправо-влево. Оцениваем результаты: если латерофлек-
сия одинакова вправо и влево, то Cq—Q в нормальном сгибании.
Если латерофлексия вправо больше, чем влево, — правый мы-
щелок не идет назад, он блокирован спереди. Это так называе-
мый «задний левый затылок». Если латерофлексия влево боль-
ше, чем вправо, — левый мыщелок не хочет идти назад, блоки-
рован спереди слева. Это «задний правый затылок».
Тестирование ПДС с Сц по Суц
Исходное положение больного: лежа на спине.
Исходное положение врача: стоя, или сидя у изголовья боль-
ного.
Методика тестирования:
Сохраняя нейтральное положение шейного отдела позвоноч-
ника пациента, врач устанавливает II и III пальцы обеих рук на
область поперечных отростков, осуществляет латерофлексию
поочередно вправо и влево на уровне каждого позвонка, от Сц
л ю
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
до Суп- Латерофлексия производится за счет латерального сме-
щения вышележащего позвонка по отношению к нижележаще-
му. Сравнительный анализ правой и левой латерофлексии каж-
дого из позвонков шейного отдела позволяет судить о возмож-
ном наличии дуги и локализовать наиболее выступающий по-
звонок этой дуги.
Локализация позвонка в дисфункции производится за счет
сравнительного анализа правой и левой латерофлексии позвон-
ков в положении разгибания и сгибания шейного отдела позво-
ночника.
--------Тестирование мягких тканей шеи
Тестирование состояния мягких тканей включает в себя пальпа-
цию передних и заднебоковых поверхностей шеи и надключич-
ного пространства. Сравнительный анализ пальпаторных ощу-
щений позволяет выявлять участки, имеющие наибольшее на-
пряжение и плотность, указывающие на наличие в этих местах
миофасциальных или фиброзных уплотнений и спаек.
--------Тестирование I ребра и ключицы
Исходное положение больного: сидя.
Исходное положение врача: стоя за больным, грудина врача
соприкасается со спиной больного.
Положение рук врача: I пальцы, смещая передний край тра-
пециевидной мышцы кзади, устанавливаются на верхний край
I ребра; II пальцы — сверху на грудинный конец ключицы;
III пальцы — под ключицу; ладонь располагается на уровне клю-
чично-акроминального сустава.
Этапы тестирования:
1-й этап — тестирование I ребра. Больной осуществляет
форсированный вдох и выдох. Врач I пальцами одновременно
оценивает подвижность I ребра справа и слева. Если ребро с од-
ной стороны поднимается больше и опускается меньше, чем
ребро с другой стороны, то это нарушение функции ребра на
вдохе.
2-й этап — тестирование ключицы в дисфункции отведения.
Не меняя положения пальцев, врач просит больного поднять и
111
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
опустить надплечья. II пальцами врач одновременно оценивает
подвижность ключиц справа и слева. Если при подъеме надпле-
чий грудинный конец ключицы опускается больше, а при опус-
кании надплечий не поднимается или поднимается меньше, то
это дисфункция отведения ключицы.
3-й этап — тестирование ключицы в дисфункции. Перемес-
тив II пальцы на переднюю поверхность грудинного конца
ключиц, врач просит больного привести надплечья кпереди.
Двумя пальцами врач одновременно оценивает подвижность
ключиц справа и слева. Если при этом отсутствует движение
грудинного конца ключиц кзади или оно значительно меньше,
чем на противоположной ключице, то это дисфункция во флек-
сии.
--------Диагностика дисфункций грудобрюшной диафрагмы
В организме человека имеется несколько диафрагм. Наиболь-
шее значение в биомеханике тела имеют намет мозжечка, верх-
няя апертура грудной клетки, грудобрюшная и тазовая диа-
фрагмы.
Намет мозжечка (tentorium cerebelli) влияет на ликвородина-
мику и напрямую зависит от кинетики височных костей, а также
от состояния кинетики сфенобазилярного синхондроза.
Верхняя апертура грудной клетки (apertura thoracis superior)
тесно связана с верхнегрудным отделом позвоночника, I ребра-
ми, ключицами, грудиной (тестирование I ребра и ключиц). В
мышечном плане к ней относятся передние и задние лестничные
мышцы, грудиноключично-сосцевидные мышцы, подключич-
ные мышцы. Связочный аппарат представлен связкой купола
плевры, прикрепляющейся к Cvn, Thj, I ребру. Через эту диа-
фрагму проходит сосудисто-нервный пучок (яремная и подклю-
чичная вены, диафрагмальный нерв, лимфатический проток и
т. д.).
Грудобрюшная диафрагма (diaphragma thoraco-abdominale) —
это дыхательная мышца, но ее можно рассматривать и как фас-
цию. Она служит для разграничения торакальной и абдоминаль-
ной полостей, играет ведущую роль в удержании передне-задне-
го равновесия. В своей верхней части она покрыта fascia endoto-
racica, которая дублирована плеврой, эта фасция продолжается в
на
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
брюшную полость — fascia transversalis. От ее нижней поверхно-
сти отделяется ренальная фасция, покрытая брюшиной, кроме
того, она связана с fascia psoas. Брюшина покрывает нижнюю
поверхность этой фасции, она поддерживает печень и желудок;
приближаясь к диафрагме, ее верхняя часть поддерживается
фасциальным футляром — перикардом, перифарингеальной
фасцией, затем идут интерптеригоидальный и небный апонев-
роз, которые прикрепляются к основанию черепа. В передне-
заднем направлении этот футляр стабилизирован перикардиаль-
ными и стерноперикардиальными связками.
Диафрагма — это продолжение фасций основания черепа,
шеи, грудной и брюшной полостей. Вышеперечисленные струк-
туры являются точками связи и амортизации, о чем будет сказа-
но ниже.
Исходное положение больного: лежа на спине.
Исходное положение врача: сбоку от больного.
Положение рук врача: большие пальцы устанавливаются к
концу от нижнего края реберной дуги; сила приложения пальцев
одинакова с двух сторон. Не касаться прикрепления волокон к
ребрам. Остальные пальцы в контакте с нижними ребрами. Сила
прикосновения не превышает силу сопротивления ребер.
Методика тестирования:
Просим больного сделать небольшой выдох, а затем вдох. На
вдохе диафрагма опускается. Оцениваем амплитуду, силу, рас-
ширение грудной клетки на вдохе. Затем оцениваем выдох, глу-
бокий, но не форсированный, амплитуду, силу, сужение грудной
клетки при выдохе (рис. 18—20). При тестировании можно со-
гнуть ноги пациента в коленях.
Тестирование тазовой диафрагмы принципиально сходно с
тестированием грудобрюшной диафрагмы. На вдохе она тоже
опускается, на выдохе поднимается.
113
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 18. Схематичное изображение
нормально функционирующей диафрагмы (вдох = выдох)
tb
а’
а) на выдохе
с одной стороны
b > Ь’
б) на вдохе
с одной стороны
b’>b
в) двойная дисфункция:
справа на вдохе.
слева на выдохе
4
а1
Ь
Рис. 19. Схематичное изображение несимметричных дисфункций
торакоабдоминальной диафрагмы
fa fb
а b
б) на выдохе
а > а’
b > Ь’
Рис. 20. Схематичное изображение симметричных дисфункций
торакоабдоминальной диафрагмы
114
а) на вдохе
а’ > а
b’>b
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
3.6. Рентгенография
шейного отдела позвоночника
До сих пор врачи традиционно стараются определить морфоло-
гические изменения в позвоночнике, которые ответственны за
проявление заболевания, основываясь на субъективной оценке
рентгенографической картины [Гладков А. В., Черепанов Е. А.,
2004]. Но если травмы, неопластические процессы, дисплазии и
аномалии развития могут быть визуализированы достаточно хо-
рошо, то в остальных случаях обнаружить морфологические из-
менения оказывается невозможным, поскольку используемые
методы визуализации недостаточно информативны, — утверж-
дают те же авторы. Метод рентгенографии дегенеративного по-
ражения позвоночника в большинстве случаев не позволяет вы-
явить источник болевого синдрома [Gautier J., Morillon Р., Маг-
selli С., 1999]. Мы проводили анализ рентгенологических данных
у пациентов всех возрастных групп. Детям раннего возраста вы-
полняли ультразвуковое исследование шейного отдела позво-
ночника. Учитывали следующие рентгенологические признаки:
физиологический изгиб, повреждения межпозвонковых дисков,
нарушения кинетики в позвоночно-двигательных сегментах
(ПДС) при выполнении функциональных проб, аномалии раз-
вития позвонков, размеры позвоночного канала. Для выявления
краниовертебральных дисплазий применяли прицельные сним-
ки этой области через открытый рот. Следует отметить, что
рентгенологические данные являются косвенными признаками
вовлечения в патологический процесс позвоночной артерии и на
основании их нельзя поставить диагноз синдрома вертебраль-
но-базилярной недостаточности (рис. 21).
На сегодняшний день недостаточно изучены патогенетиче-
ские факторы, выявляемые спондилографией, особенно, что ка-
сается их воздействия на позвоночную артерию не в статике (в
момент снимка), а в динамике движений шейного отдела позво-
ночника. Для этого анализа также необходимы биомеханические
исследования шейного отдела позвоночника [Жулев Н. М., Кан-
дыба Д. В., Жулев С. Н., 2001].
115
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 21. Рентгенограммы шейного отдела позвоночника
пациентов с синдромом вертебрально-базилярной недостаточности:
а — прямая проекция (ротационный подвывих Cq~C|);
б — боковая проекция (аномалия Киммерле, сглаженный шейный лордоз);
в — боковая проекция, выпрямление физиологического шейного лордоза,
функциональный суставной блок Со~С|, передний спондилолистез 0ц I ст. (0,3 см);
а — боковая проекция, остеохондроз диска Cvr^vib Cvn-Thj;
д — боковая проекция, функциональный суставной блок Cq-C|,
нестабильность ПДС Сц-Сць Сщ-Civ, С|у-Су
Л 16
Глааа III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
В настоящее время существуют следующие методы биомеха-
нического обследования позвоночника [Гладков А. В., Черепа-
нов Е. А., 2004]: 1) клинические тесты; 2) механические измери-
тельные устройства; 3) методы визуализации (функциональная
рентгенография, видеорентгенография, томография); 4) инва-
зивные методы; 5) динамометрия; 6) специализированные про-
граммно-аппаратные комплексы (для оценки статических поло-
жений — контактные и бесконтактные; для оценки процесса
движения — контактные и бесконтактные). Несмотря на все по-
пытки усовершенствовать методы биомеханического обследова-
ния, ни один из вышеперечисленных способов не является ис-
черпывающим. Одни из них в значительной степени субъектив-
ны, другие — малоинформативны, третьи — дорогостоящи и
сложны в применении.
Функциональная рентгенография позволяет достаточно точ-
но определить амплитуду сегментарных движений на основании
измерения перемещения тел позвонков. Однако получить ин-
формацию о том, как совершается движение, не представляется
возможным. Единственным неинвазивным методом, позволяю-
щим оценивать биомеханические свойства позвоночника in vivo,
является видеорентгенография [Miller S. A., Mayer Т., Сох R. et
al., 1992]. Существенным недостатком метода является высокая
лучевая нагрузка [Ordway N. R., Seymour R., Donelson R. G. et al.,
1997].
При анализе данных рентгенологического исследования, про-
веденного нами, нарушения кинетики в шейных позвоночно-
двигательных сегментах были обнаружены у всех пациентов. Ва-
рьировал только уровень функциональных блокад. На втором
месте по частоте встречаемости во всех возрастных группах —
сглаженный физиологический шейный лордоз (51,81%). Сниже-
ние высоты межпозвоночных дисков преобладало в возрастной
группе от 31 до 45 лет (41,67%). Шейные ребра и аномалия Ким-
мерле выявлены у 25% пациентов. Сужение позвоночного кана-
ла было отмечено в 12,20% случаев. Рентгенологические измене-
ния чаще отмечались у женщин.
Следует отметить, что необходимо дифференцировать неста-
бильность шейных позвоночно-двигательных сегментов от их
физиологической гипермобильности. Последняя характерна в
детском возрасте и может встречаться до 18—20 лет [Жулев Н. М.,
117
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
2001], а у девушек — до 30 лет [Назинкина Ю. В., 2000]. Гипер-
мобильность является следствием слабости мышечно-капсуль-
ного аппарата шейного отдела позвоночника.
Диагностическим критерием гипермобильности является сме-
щение почти всех шейных позвонков при сгибании на 2-2,5 мм.
Для нестабильности шейных ПДС, как проявления остеохонд-
роза, характерно смещение одного-двух позвонков назад при
разгибании (амплитуда смещения — 3 мм и более), кпереди, а
также разболтанность вперед-назад. При гипермобильности
диски высокие, субхондральный склероз не характерен, а при
нестабильности — высота дисков снижена, присутствует суб-
хондральный склероз. Другим важным дифференциально-диа-
гностическим критерием является рентгенологическое состоя-
ние мышц шеи. При гипермобильности шейных ПДС мышеч-
ные пучки редкие, жировые прослойки разделяют пучки. Для
нестабильности характерно напряжение мышц, а жировые про-
слойки практически не видны. Период нестабильности в шей-
ном отделе позвоночника опасен задним разгибательным под-
вывихом по Ковачу (заднее смещение вышележащего позвонка,
существующее только при разгибании и исчезающее при сгиба-
нии и в нейтральной позиции). При данном состоянии может
травмироваться позвоночная артерия с развитием спазма ее кон-
цевых ветвей [Назинкина Ю. В., 2000].
В дальнейшем развивается унковертебральный артроз, кото-
рый также будет травмировать позвоночную артерию при движе-
нии. Так как в покое травматизации не происходит, то возникает
закономерный вопрос — стоит ли мануально устранять функци-
ональные блоки в таких шейных ПДС у пациентов с вертебраль-
но-базилярной недостаточностью. Существует некий парадокс:
унковертебральный артроз есть, а вертебрально-базилярной не-
достаточности нет. Некоторые рентгенологи считают, что необ-
ходимо обращать внимание на форму ункусов в месте унковер-
тебрального артроза. Наиболее клинически значимым является
дорсальное смещение ункусов.
Поданным Н. М. Жулева и соавт. (2001), при компрессион-
но-ирритативной форме вертебрально-базилярной недостаточ-
ности преобладают следующие рентгенологические признаки:
остеохондроз межпозвонковых дисков Су—Cyj, Су]—Су»; унко-
вертебральный артроз на нижнем шейном уровне; аномалия
118
Глава 111. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Киммерле; шейные ребра Суп- При рефлекгорно-ангиоспасти-
ческой форме заболевания выявляли: нестабильность шейных
ПДС; подвывихи по Ковачу; спондилоартроз; другие кранио-
вертебральные дисплазии.
По данным А. Б. Сителя (2001), рентгенологическая картина
I стадии (ангиодистонической) вертебрально-базилярной болез-
ни характеризуется несимметричным стоянием зуба аксиса, ско-
лиотической дугой по линии остистых отростков, признаками
остеохондроза в двух-трех двигательных сегментах. Во II стадии
выявлялись следующие рентгенологические признаки: дуга ско-
лиоза с несимметричным стоянием зуба аксиса у всех пациен-
тов, остеохондроз в трех-четырех ПДС, задние протрузии по
2—3 мм у 43,0% пациентов. При III стадии обнаруживались те же
изменения, что и в предыдущих стадиях, но возросло количество
случаев задних протрузий дисков (у 59,6% пациентов).
3.7. Магнитно-резонансная томография
шейного отдела позвоночника
и головного мозга
Патологические изменения в межпозвонковых дисках, опреде-
ляемые с помощью МРТ (рис. 22), встречаются с одинаковой ча-
стотой как у здоровых субъектов, так и у пациентов с различной
степенью выраженности патологических симптомов, за исклю-
чением грыж дисков [Jarvik J. G., Deyo R. А., 2002].
В бессимптомной группе, по данным МРТ, обнаруживают
признаки дегенеративных изменений межпозвонковых дисков в
39% случаев [Greenberg J. О., Schnell R. G., 1991]. Грыжи дисков,
по разным данным, — от 9 до 31% случаев [Jacobs G. Е., 1989].
МРТ шейного отдела позвоночника проводилась нами выбо-
рочно. При анализе полученных данных МРТ шейного отдела
позвоночника учитывались следующие параметры:
♦ изменение физиологического изгиба;
♦ дегенеративные поражения межпозвонковых суставов, ди-
сков, связок;
♦ грыжи дисков.
Результаты МРТ-исследования 68 пациентов показали, что
изменение физиологического лордоза шейного отдела позво-
ночника учащается с возрастом. Наиболее часто эти изменения
встречались у пациентов 19—30 лет (92,31%). В этой возрастной
119
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 22. MPT-изображения шейного отдела позвоночника:
сглаженный физиологический лордоз, дорсальные протрузии
межпозвонковых дисков CIH-C|v, Civ-Cv, Cv-Cvi
группе, как в наиболее работоспособной, изменение физиологи-
ческого шейного лордоза может быть связано с повышенными
физическими перегрузками, характером вида деятельности, вы-
нужденным положением головы и шеи. Дегенеративные пора-
жения суставов, дисков и связок шейного отдела позвоночника
встречаются уже в подростковом возрасте, а в целом, в возрасте
до 18 лет составляют 21,74% случаев. С возрастом частота деге-
неративных поражений шейного отдела позвоночника увеличи-
вается и достигает 75% случаев в возрасте от 31 до 45 лет.
Грыжеобразование в шейном отделе позвоночника у паци-
ентов с синдромом вертебрально-базилярной недостаточности
встречали редко — по данным МРТ всего у 4,41%. Формирова-
ние грыжи диска в шейном отделе имеет характерные особенно-
сти. Задняя продольная связка в шейном отделе очень мощная, а
тела позвонков небольшие и грыжа самовправляется кпереди
этой связкой. При разгибании грыжа выпячивается, а опериру-
ют на животе (грыжа вправляется натянутой задней продольной
связкой). Отсюда недостаток МРТ — пациент в момент исследо-
вания лежит на спине. С другой стороны, положение пациента
на животе невозможно из-за устройства МРТ.
Всякое стенозирующее воздействие на спинной мозг приво-
дит к миелопатии и случается это гораздо раньше и более жесто-
чго
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
ко, если спинномозговой канал узкий. Сужение позвоночного
канала мы наблюдали в 12,20% случаев.
При МРТ головного мозга у пациентов с вертебрально-бази-
лярной недостаточностью обычно выявляются признаки дис-
циркуляторной энцефалопатии, смешанная гидроцефалия, ано-
малия Арнольда—Киари I—II стадии. МРТ головного мозга чаще
используется в органической стадии вертебрально-базилярной
недостаточности для дифференциальной диагностики и уточне-
ния степени поражения мозгового вещества [Жулев Н. М., 2001].
Лучшим методом нейровизуализации стволовых структур
остается магнитно-резонансная томография, которая позволяет
увидеть даже небольшие очаги. Хотя компьютерная томография
позволяет лучше дифференцировать характер инсульта, визуали-
зация структур задней черепной ямки менее информативна по
сравнению с супратенториальным отделом [Исайкин А. И.,
Яхно Н. Н.].
3.8. Магнитно-резонансная ангиография
MP-ангиография позволяет визуализировать in vivo сосудистую
систему головного мозга и шеи. Данный метод исследования
дает объективное представление о морфологии и патоморфоло-
гии позвоночных артерий и значении патологических изменений
в патогенезе вертебрально-базилярной недостаточности. МР-ан-
гиография позволяет выявить гипоплазию, патологическую из-
витость позвоночных артерий (рис. 23), а также деформацию и
перегибы позвоночной артерии на уровне экзостозов и унковер-
тебральных разрастаний, атеросклеротические стенозы, чаще в
области устья позвоночных артерий (рис. 24).
Магнитно-резонансная ангиография имеет ряд неоспоримых
преимуществ перед рентгеноконтрастной ангиографией. Это от-
сутствие лучевой нагрузки, контрастирования, точное изображе-
ние позвоночных и других артерий без артефактов от костных
структур. Чувствительность MP-ангиографии достигает 92%, спе-
цифичность — 98,2% [Оглезнев К. Я. и др., 1999]. Однако метод
все же уступает пока в информативности рентгеноконтрастной
ангиографии. Документировать атеротромботическое пораже-
ние основной артерии позволяет лишь селективная церебраль-
ная ангиография. Дигитальная артериальная ангиография обла-
дает достаточной разрешающей способностью для диагностики
1S1
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 23. Магнитно-резонансная ангиография:
гипоплазия правой позвоночной артерии;
патологическая извитость обеих внутренних сонных артерий
Базилярная артерия
Большое затылочное
отверстие
Типичное место
атеросклеротического
сужения
общей сонной артерии
II шейный позвонок
Позвоночная артерия
Подключичная артерия
Типичное место
атеросклеротического
сужения
подключичной артерии
Рис. 24. Схема локализации атеросклеротических бляшек, которые суживают
просвет артерий и служат источником эмболий (по Б. А. Филимонову, 2002)
Атеросклеротическое
сужение внутренней
сонной артерии
Общая сонная артерия
Типичное место
атеросклеротического
сужения
позвоночной артерии
Внутренняя сонная артерия
122
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
атеросклеротического сужения в дистальных отделах позвоноч-
ных и основной артерий, внутривенная дигитальная ангиогра-
фия не обеспечивает адекватного разрешения. Ангиографиче-
ское исследование сопряжено с достаточно высоким потенциа-
льным риском возникновения инсульта, и полученные данные
пока мало что меняют в тактике ведения больных этой катего-
рии [Кистлер и др., 1997].
3.9. Ультразвуковая допплерография
Современные ультразвуковые аппараты, совмещающие трип-
лексный сканер и допплеровскую установку, позволяют хорошо
визуализировать экстракраниальный и значительно хуже инт-
ракраниальные отделы артерий вертебрально-базилярного бас-
сейна. Преимуществом метода является неинвазивность, безо-
пасность исследования. Этот метод исследования в чистом виде
позволяет лишь косвенно оценить состояние церебрального
кровотока [Исайкин А. И., Яхно Н. Н.]. Ультразвуковая доппле-
рография позволяет получать данные о проходимости позвоноч-
ных артерии, линейной скорости и направлении потоков крови
в них. Компрессионно-функциональные пробы дают возмож-
ность оценить состояние и ресурсы коллатерального кровооб-
ращения, кровоток в сонных, височных, надблоковых и других
артериях. Дуплексное сканирование демонстрирует состояние
стенки артерий, характер и структуру стенозирующих образова-
ний [Верещагин Н. В., 2003].
Допплерографические исследования основаны на эффекте
Допплера. Суть его заключается в том, что при движении источ-
ника звука относительно приемника, частота воспринимаемого
звука отличается от частоты звука источника на величину, про-
порциональную скорости относительного движения. Для реги-
страции допплеровского эффекта используется ультразвук, по-
сылаемый в направлении исследуемого сосуда. Эффект возника-
ет вследствие отражения ультразвукового луча от движущихся
форменных элементов крови. Разница частот посылаемого и от-
раженного сигналов преобразуется в приборе в линейную ско-
рость кровотока, изменение величины которой свидетельствует
об изменении кровотока и сосудистого тонуса в брахиоцефаль-
ных и интракраниальных артериях [Жулев С. Н., 2001].
123
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Локация артерий проводится лежа: на субкраниальном уров-
не — датчиком 4 и 8 МГц из стандартных позиций локации об-
щих сонных артерий, внутренних сонных и наружных сонных
артерий (ОСА, ВСА, НСА). Транскраниально и трансорбиталь-
но локация проводится датчиком 2 МГц из среднезадних височ-
ных окон.
Исследование коллатерального кровотока проводится из
трансорбитального доступа датчиком 8 МГц — исследуется
кровоток в надблоковой артерии.
Исследование кровотока начинается с инсонации общих сон-
ных артерий на субкраниальном уровне с использованием датчи-
ка 4 МГц. Оценивается: направление кровотока, линейная ско-
рость кровотока (ЛСК), индекс пульсативности (Pi), индекс рези-
стентности (Ri) (Пурселло, Гостлинга—Кинга). Также проводится
оценка флебопотока по яремным венам [Уханов А. В., 1999].
Далее переходят к исследованиям интракраниального крово-
тока. Датчиком 2 МГц исследуют: среднюю мозговую артерию,
переднюю мозговую артерию, заднюю мозговую артерию. Оце-
нивают: направление кровотока к датчику или от датчика (на-
пример, СМА — кровоток направлен к датчику), ЛСК, Pi, Ri. Из
того же доступа проводится исследование кавернозного синуса,
по состоянию венозного потока, в котором можно говорить о
внутричерепной гипертензии (при усилении венозного потока).
Трансорбитально инсонируются интракраниальные сегменты
внутренней сонной артерии, глазничной артерии, глазничной
вены. Оцениваются ЛСК, Pi, Ri.
Трансокципитально датчиком 2 МГц исследуют основную ар-
терию на уровне ее проксимального и дистального сегмента с регу-
лированием глубины инсонации (от 60 до 100 мм), а также позво-
ночные артерии на уровне Уз-сегмента (foramen magnum). Кровоток
в позвоночных артериях на уровне Уз-сегмента исследуют датчи-
ком 4 МГц. Для оценки кровотока в вертебрально-базилярном
бассейне проводят также ротационные пробы (с поворотом голо-
вы). При оценке состоятельности виллизиева круга производятся
пробы с ипси- и контралатеральной компрессией ОСА и ПА.
Регистрируемые показатели фиксируют в стандартной табли-
це (протоколе исследования) с оценкой линейной скорости кро-
вотока и коэффициента асимметрии кровотока по всем исследу-
емым артериальным бассейнам. Допустимая асимметрия крово-
тока у взрослых на уровне субкраниального сегмента сонных и
124
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
позвоночных артерий в нашем исследовании считалась 20%
[Новосельцев С. В., 2004]. Асимметрия по СМА не должна пре-
вышать 15%, а по ПМА, ЗМА, ВСА (интракраниальный сег-
мент), ГА — не более 30%. Для оценки Церебральной гемодина-
мики используется возрастная градация с коростных показателей
кровотока, предложенная Конрадом Боде в 1998 году. При лока-
льном обеднении кровотока рассчитывается коэффициент сни-
жения скоростных показателей. Обязательно учитывается асим-
метрия кровотока.
При оценке допплерограммы используют следующие показа-
тели: максимальная ЛСК в систоле, максимальная ЛСК в диа-
столе, расширительный спектр, параметр сосудистого сопротив-
ления [Жулев Н. М., 2001].
На ранних этапах в механизме вертебрально-базилярной не-
достаточности ведущую роль играют нарушения вазомоторной
реактивности и расстройства венозной гемодинамики. В даль-
нейшем — стенозирующие поражения экстра- и интракраниаль-
ных артерий [Камчатнов П. Р., 2001].
Результаты нашего исследования выявили следующие доп-
плерографические нарушения. Наиболее часто встречалось сни-
жение линейной скорости кровотока по правой позвоночной ар-
терии (59,15%). Часто выявляли спазм основной артерии и сни-
жение ЛСК по правой задней мозговой артерии. Обращает на
себя внимание затруднение венозного оттока по левой яремной
(54,27%) и правой позвоночной вене (64,02%). Большинство па-
циентов с синдромом вертебрально-базилярной недостаточно-
сти имели дисциркуляторные нарушения церебральной гемоди-
намики по парасимпатикотоническому типу (73,78%).
Различные нарушения гемодинамики в бассейне внутренних
сонных артерий мы отмечали в 60% случаев. Другие авторы [Зо-
зуль Л. А., 1981; Щеглов Э. А., 1997] указывают, что у 35-70%
пациентов со значимыми поражениями каротидных артерий
определяются клинические симптомы ВБН.
Синдром позвоночно-подключичного обкрадывания встре-
чался в 2% случаев.
На нижеприведенных диаграммах (рис. 25 и 26) представле-
ны допплерографические изменения (снижение ЛСК) в позво-
ночных, основной и задних мозговых артериях до лечения [Но-
восельцев С. В., 2004].
ВЕРТЕ БРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 25. Снижение линейной скорости кровотока
по позвоночным артериям
Рис. 26. Состояние линейной скорости кровотока
по основной (а) и задним мозговым (б) артериям
Снижение ЛСК по правой позвоночной артерии до 40% было
у детей и подростков (30,43%), у пациентов в возрасте от 31 до
45 лет чаще отмечалось снижение ЛСК до 50% (31,25%). Сниже-
ние ЛСК по основной артерии было максимальным в возраст-
ной группе от 19 до 30 лет (65,22%), а повышение — в детском
возрасте (64,52%). Практически во всех группах преобладало на-
рушение гемодинамики по правой задней мозговой артерии и
отмечалось затруднение венозного оттока по левой яремной
вене (55,91% и 54,17% соответственно). Наиболее часто затруд-
126
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
нение венозного оттока по правой яремной вене выявлялось в
возрастной группе от 19 до 30 лет (52,17%). Нарушение гемоди-
намики по правой позвоночной вене отмечали чаще, чем по ле-
вой, во всех возрастных группах. Во всех группах преобладаю-
щей являлась парасимпатикотония.
При анализе допплерографических данных с распределением
по полу было отмечено следующее: у мужчин снижение ЛСК по
правой позвоночной артерии в 60,49%, а у женщин — в 57,83%
случаев. У женщин преобладало снижение ЛСК по основной ар-
терии (37,35%), а у мужчин — повышение ЛСК (48,15%). В оста-
льном существенных различий в допплерографических данных
между мужчинами и женщинами выявлено не было.
Л. И. Пышкина и соавт. (2000) выявили следующие законо-
мерности, свидетельствующие в пользу церебрососудистого фак-
тора в патогенезе вертебрально-базилярной недостаточности. У
пациентов с компрессионно-ирритативной формой ВБН выяв-
лена тенденция к повышению скорости кровотока по экстракра-
ниальным артериям каротидной системы, особенно по обеим
внутренним сонным артериям. По позвоночным и задним моз-
говым артериям отмечались выраженные количественные и ка-
чественные изменения кровотока. У пациентов с рефлектор-
но-ангиоспастической формой отмечается тенденция к сниже-
нию скорости кровотока по тем же артериям. В задних мозговых
артериях было выявлено умеренное снижение скорости и повы-
шение асимметрии кровотока. Авторы отмечали, что при одно-
стороннем снижении кровотока по позвоночным артериям на-
блюдалась преимущественно гомолатеральность и сононаправ-
ленность изменений гемодинамики в ЗМА, в то время как при
двусторонних компрессиях или рефлекторных воздействиях на
позвоночные артерии кровоток в задних мозговых артериях из-
менялся более симметрично. В наших исследованиях подобные
закономерности также выявлялись, однако в сравнительно не-
большом количестве случаев.
Исследования Б. Б. Радыш и В. А. Стариковой суточной ди-
намики мозгового кровотока у пациентов с начальными прояв-
лениями вертебрально-базилярной недостаточности показали,
что в утренние часы отмечается наиболее выраженное снижение
эластических свойств сосудов и затруднение венозного оттока в
затылочных отведениях (РЭГ).
127
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
По наблюдениям А. Б. Сителя (2001), в начальной стадии по
данным УЗДГ брахиоцефальных артерий спектры ЛСК по по-
звоночным артериям значительно отличаются по форме огибаю-
щей кривой, но не более чем на 15% по абсолютным показате-
лям. При ротации головы в сторону, противоположную для ло-
цируемой позвоночной артерии, ЛСК снижается на 0—15%. Во
II стадии ВБН выявлялась разница показателей линейной ско-
рости кровотока от 30 до 50%, при этом динамические пробы
усугубляли гипоциркуляцию по одной или обеим позвоночным
артериям до 30—50%. При III стадии определяется асимметрия
кровотока до 100%. Значительная асимметрия кровотока по по-
звоночной артерии имеется как при положении головы «прямо»,
так и при ротационных пробах.
А. Ю. Нефедов (1999) описывает синдром единственной по-
звоночной артерии и синдром гипоплазии позвоночной артерии
как частные случаи вертебрально-базилярной недостаточности
III стадии.
Для синдрома единственной позвоночной артерии характер-
ны следующие УЗДГ-признаки: мощный компенсаторный кро-
воток, граничащий со спазмом, по одной позвоночной артерии
и феномен «биения» по второй позвоночной артерии. При рота-
ционных пробах отмечается падение ЛСК по единственной
(компенсирующей) позвоночной артерии более чем на 50%.
Клинически такой синдром проявляется дроп-атаками (синдром
Унтерхарншейдта и Сикстинской капеллы).
Для синдрома гипоплазии позвоночной артерии при ротаци-
онных пробах динамика ЛСК по гипоплазированной позвоноч-
ной артерии не превышает 15%, переходные спектры восстанов-
ления линейной скорости по позвоночной артерии отсутствуют.
После первой процедуры мануальной терапии ЛСК по гипопла-
зированной позвоночной артерии возрастает на 40—50% — эф-
фект постманипуляционной гиперемии позвоночной артерии.
Возвращение к исходным параметрам ЛСК наблюдается у 49,6%
пациентов через 1,5—2 ч, у остальных пациентов ЛСК снижает-
ся, но остается на достаточно высоком уровне.
В IV стадии вертебрально-базилярной недостаточности выяв-
ляется грубая дисциркуляция: сочетание статической и динами-
ческой ВБН на фоне выраженного атеросклеротического пораже-
ния, а также гипоплазии или стенозов позвоночных артерий.
А. И. Ермолаева (1998) выявляла асимметрию кровотока по
позвоночным артериям (более 30—40%) у большинства пациен-
iae
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
тов с функциональной стадией ВБН. У пациентов с органиче-
ской стадией наблюдалась асимметрия кровотока более 50%. Ро-
тационные пробы были положительны в 56,7% и 66,7% соответ-
ственно.
А. А. Кабанов у обследованных больных с ВБН выявил следу-
ющие патологические гемодинамические паттерны:
1) одностороннее асимметричное (до 50%) снижение крово-
тока в одной из позвоночных артерий без снижения кро-
вотока в основной артерии, у 60% этих больных были по-
ложительными пробы с поворотами головы;
2) одностороннее с выраженной асимметрией (свыше 50%)
снижение кровотока в одной из позвоночных артерий с
последующим снижением скорости кровотока в основной
артерии;
3) снижение кровотока в обеих позвоночных артериях и в
основной артерии.
Ведущим фактором, по данным автора, в патогенезе ВБН у
этих больных было поражение магистральных артерий, обуслов-
ленное атеросклерозом, гипертонической болезнью и вертебро-
генной патологией. У трети больных с отсутствием признаков
поражения магистральных артерий вертебрально-базилярной си-
стемы выявлялось снижение цереброваскулярного резерва или
гиперконстрикторные реакции [Молоков Д. Д., 1994] в основ-
ной артерии, что предположительно объяснялось поражением
артерий более мелкого калибра (например, артериолосклероз
при артериальной гипертензии), локальным нарушением мета-
болизма и микроциркуляции.
Интересным и перспективным скрининговым методом функ-
циональной оценки гемодинамики в задних мозговых артериях
представляется феномен фотореактивности [Aaslid R., 1985]. Суть
данного метода заключается в нейросенсорной фотостимуляции,
которая вызывает феномен локальной рабочей гиперемии, дила-
тацию дистальных отделов мозговых артерий, снижение перифе-
рического сопротивления и, соответственно, увеличение крово-
тока в проксимальных отделах задней мозговой артерии.
Разброс допплерографических данных при вертебрально-
базилярной недостаточности чрезвычайно велик. При изучении
взаимосвязей параметров «допплерография» с другими иссле-
дуемыми характеристиками установлено: снижение линейной
скорости кровотока по основной артерии чаше отмечалось с уве-
5 Зак 3863
123
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАП//
личением возраста, а также сопровождалось вестибулопатией.
Значимых корреляций между клинической картиной и доппле-
рографическими показателями мозгового кровотока выявлено
не было, что, вероятно, объясняется тем, что метод ультразвуко-
вой допплерографии до сих пор остается достаточно лабильным
[Новосельцев С. В., 2004].
Таким образом, можно сказать, что изменения мозгового
кровотока в вертебрально-базилярном бассейне по данным доп-
плерографии без учета клинической картины не могут являться
основанием для постановки диагноза вертебрально-базилярной
недостаточности.
Вероятно, это объясняется тем, что ультразвуковые методики
требуют высокого навыка работы, правильности выполнения
исследования. Тем не менее некоторые специалисты считают,
что попытки доказать возможность вертеброгенной компрессии
позвоночных артерий при движениях в шейном отделе позво-
ночника, как правило, методически несостоятельны [Ники-
тин Ю. М., 1998].
3.10. Электроэнцефалография
Исследование электрической активности головного мозга изуча-
ется в покое, с применением функциональных проб и проб на
гипервентиляцию и фотостимуляцию зрительного анализатора,
с депривацией сна. В ряде случаев выполняется электроэнцефа-
лография во время ночного сна.
При оценке биоэлектрической активности головного мозга у
пациентов с вертебрально-базилярной недостаточностью необ-
ходимо учитывать:
1) наличие очаговых изменений на ЭЭГ (локальных или диф-
фузных);
2) степень зрелости и модуляцию альфа-ритма;
3) состояние ствола головного мозга по количеству тета- и
дельта-ритмической активности;
4) наличие (исключить или подтвердить):
а) эпилептиформной активности,
б) пароксизмальной активности,
в) очаговых изменений.
Экспериментально доказан факт изменения электрической
активности мозга при его ишемии. Обеспечивается это явление,
130
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
по-видимому, тем, что изменение кровоснабжения мозга неиз-
бежно связано с явлениями гипоксии и гиперкапнии, которые в
свою очередь приводят к нарушению процессов клеточного ме-
таболизма. С другой стороны, основная роль в формировании
функциональной активности головного мозга принадлежит не-
специфическим срединным структурам ствола мозга и гипотала-
мо-лимбико-ретикулярному комплексу [Жулев Н. М., Канды-
ба Д. В., Жулев С. Н., 2001]. Таким образом, электроэнцефалог-
рамма превращается в чрезвычайно тонкий индикатор остроты и
активности текущего патологического процесса.
У детей ЭЭГ отличается рядом особенностей. В детском воз-
расте корковый ритм значительно ниже по частоте, чем у взрос-
лых. Альфа-ритм, характерный для взрослого человека, у детей
менее постоянный. Частота альфа-колебаний также различна.
Альфа-ритм преобладает в затылочных долях мозга, бета-ритм
более активен в передних областях мозга. На ЭЭГ у детей имеет-
ся большое количество медленных колебаний частотой 3—5 Гц,
выраженность которых заметно уменьшается с возрастом. Ис-
следования Л. Н. Новиковой (1961) и И. В. Бутолло (1962) сви-
детельствуют о том, что в отличие от патологических дель-
та-волн медленные волны обнаруживаются у детей в норме. Они
меньше по амплитуде, более выражены в центральных и заты-
лочных областях и регистрируются в обоих полушариях. Как
правило, альфа-ритм накладывается на эти медленные волны
или перемежается с ним.
При сравнительно легких формах повреждения головного
мозга, с кратковременной потерей сознания, чаще обнаружива-
ются различной выраженности диффузные общемозговые изме-
нения типа дезорганизации частоты колебаний, дизритмии, ир-
ритации, нарушения равномерности по амплитуде, патологиче-
ской медленной активности острых волн.
В нашем исследовании ирритация стволовых структур голов-
ного мозга доминировала во всех возрастных группах (97,92%
случаев), различий по полу не отмечено. Пароксизмальная ак-
тивность наиболее часто встречалась в первой возрастной группе
и составила 11,83%. Очаговой активности (локальной или диф-
фузной) отмечено не было.
Ниже представлены электроэнцефалограммы больного с ти-
пичной ирритацией стволовых структур головного мозга при
вертебрально-базилярной недостаточности (рис. 27).
131
132
Рис. 27. Электроэнцефалограммы больного с ВБН:
а — ирритация стволовых структур головного мозга;
б — регистрация распределения биоэлектрической активности головного мозга
Глава III. ДИАГНОСТИКА НАРУШЕНИЙ КРОВООБРАЩЕНИЯ В ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОМ БАССЕЙНЕ
Глава IV.
ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-
ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
ПРИ ВЕРТЕБРАЛЬНО-БАЗИЛЯРНОЙ
НЕДОСТАТОЧНОСТИ
4.1. Медикаментозная терапия
Следует признать, что сегодня наиболее распространенным
способом лечения вертебрально-базилярной недостаточности
является назначение лекарственных средств. Медикаментозная
терапия применяется при функциональной стадии вертебраль-
но-базилярной недостаточности, но особенно актуальна в орга-
нической стадии заболевания.
При вертебрально-базилярной недостаточности проводится
коррекция сосудистых факторов риска, назначают препараты,
оптимизирующие мозговой кровоток: кавинтон (винпоцетин),
трентал, циннаризин (стугерон), сермион (ницерголин), никоти-
новая кислота, аминофиллин (эуфиллин), вазобрал, инстенон,
папаверин; при нарушении венозного оттока — венорутон, трок-
севазин, эскузан, детралекс и др. [Куц Н. В., Есипова О. Г., Яни-
шевский С. Н., Онищенко Л. С., 2001; Верещагин Н. В., 2003].
Данные сравнительного анализа, представленные Н. В. Куц и
соавт. (2001), показывают, что кавинтон и трентал проявляют в
основном вазопротекторные свойства и восстанавливают нор-
мальное тромбоцитарно-эндотелиальное взаимоотношение. Ав-
торы утверждают, что эффект при применении трентала был бо-
лее выражен, чем при применении кавинтона.
Следующим направлением в лечении ВБН является повыше-
ние функциональной активности нервной ткани (улучшение ме-
таболизма, кислородного снабжения тканей), с этой целью назна-
134
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
чают аминалон, энцефабол, ноотропил, церебролизин, актове-
гин, витамины группы В, алоэ, румалон. Патогенетически и
клинически обоснованным является применение комплексных
препаратов, в частности фезама (комбинация циннаризина и пи-
рацетама) [Одинак М. М., Вознюк И. А., 1999; Виленский Б. С.,
1999]. Эффективно при вертебрально-базилярной недостаточно-
сти использование препаратов гинкго билоба [Захаров В. В.,
1997].
Для улучшения реологических свойств крови и капиллярного
кровотока применяют гемоангиокорректоры: трентал (пентокси-
филлин), комбинация ацетилсалициловой кислоты с дипирида-
молом (курантилом), тиклид (тиклопидин) [Верещагин Н. В.,
2003].
Из широко известных антиоксидантов применяют эмокси-
пин, мексидол и милдронат.
Коррекция вегетативных проявлений проводится с помощью
беллатаминала, дигидроэрготамина, редергина. Применяют так-
же седативные средства, транквилизаторы, антидепрессанты,
анальгетики [Жулев Н. М., 2001].
При возникновении головокружения применяют бетагистин
(бетасерк) или тиэтилперазин. Бетагистин оказывает ингибиру-
ющий эффект в отношении вестибулярных ядер, который реа-
лизуется через Нз-рецепторы; вызывает вазодилатацию во внут-
реннем ухе, реализующуюся через Нг, Нз-рецепторы [Мельни-
ков О. А., 2000, Дамулин И. В., 2004].
Не рекомендуется одновременное назначение большого ко-
личества препаратов. Следует отметить тот факт, что пациенты
среднего и пожилого возраста имеют сопутствующую патоло-
гию, в связи с чем подбор препаратов должен быть тщательно
продуман врачом. Подбор антигипертензивных средств и поря-
док их назначения определяется по результатам суточного холте-
ровского ЭКГ и АД мониторирования.
Для коррекции вестибуло-мозжечковых нарушений при вер-
тебрально-базилярной недостаточности разработан лекарствен-
ный комплекс следующего состава: бетасерк, этимизол, аэрон,
сулодексид [Бутко Д. Ю. и др., 2000].
135
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
4.2. Лечебные блокады
Наличие болевого синдрома и мышечно-дистонических прояв-
лений обусловливает применение лечебных медикаментозных
блокад [Кипервас И. П., 1968; Смирнов Ю. Д., 1973; Тро-
шин В. Д., 1974]. Используют следующие блокады: нижней ко-
сой мышцы головы, передней лестничной мышцы, блокаду в
точку позвоночной артерии, периваскулярная лечебно-медика-
ментозная блокада позвоночной артерии, блокада в область кап-
сул межпозвонковых суставов [Попелянский А. Я., 1979], блока-
да звездчатого узла [Лобзин В. С., 1963].
4.3. Хирургическое лечение
По мнению ряда авторов [Луцик А. А., 1977; Осна А. И., 1975; и
др.], наличие интенсивно выраженного морфологического суб-
страта, как главной причины развития вертебрально-базилярной
недостаточности, позволяет считать, что в качестве оптимально-
го и этиотропного метода лечения может быть именно хирурги-
ческое вмешательство, так как только оно способно устранить
сформировавшееся механическое препятствие кровотоку по по-
звоночным артериям. Отдельные авторы считают, что лечение
различных видов деформаций может быть только хирургиче-
ским, однако вопрос о показаниях к оперативному лечению до
сих пор остается спорным.
Некоторые хирурги полагают, что реконструктивные опера-
ции на позвоночной артерии показаны только при патологии
обеих позвоночных артерий, когда коллатеральное кровообра-
щение не в состоянии компенсировать уменьшенный объемный
кровоток.
В отношении хирургического лечения существуют две тен-
денции. Так, сторонники первой считают при углообразных де-
формациях показанными операции по исправлению гемодина-
мически значимых углов в сочетании с ангиолизом и десимпати-
зацией, а следовательно, и дерецепцией артерии. Сторонники
второй тенденции предпочитают в этих случаях выполнять ре-
конструктивные операции (резекцию измененного участка сосу-
да с наложением сосудистого анастомоза).
Хирургическое лечение позвоночных артерий в настоящее
время является недостаточно изученным. Анатомо-функциональ-
136
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
ные взаимоотношения позвоночных артерий, полиэтиологич-
ность ВБН определяют актуальность вопроса о показаниях к ре-
конструкции данных артерий.
К основным показаниям для оперативного лечения при де-
формациях и аномалиях позвоночных артерий относятся: нали-
чие преходящих нарушений мозгового кровообращения в виде
головокружений, атаксии, дроп-атак, зрительных и других нару-
шений, а также неэффективность длительного консервативного
лечения [Орлов С. В., 1997].
Данные Научного центра сердечно-сосудистой хирургии
РАМН о 320 реконструктивных операциях на позвоночных арте-
риях (1983—1997) позволили сделать вывод о высоком профилак-
тическом эффекте хирургического лечения позвоночных артерий
[Лаврентьев А. В., Пирцхалаишвили 3. К., Спиридонов А. А.,
1997]. Значительное улучшение состояния в отдаленном после-
операционном периоде было у 89,5% больных. При соблюдении
оптимального хирургического доступа (комбинированный до-
ступ с применением микрохирургической техники) и оптималь-
ного типа анастомозирования (наружно-сонное — дистально-
позвоночное протезирование) лечебная эффективность дисталь-
но-позвоночной реваскуляризации достигает 95%. [Спиридо-
нов А. А., Тутов Е. Г., Лаврентьев А. В. и др., 1999]. Тем не менее
консервативное лечение вертебрально-базилярной недостаточно-
сти также не приводит к существенному прогрессированию васку-
лярно-церебральной недостаточности в ВББ [Спиридонова. А.,
Куперберг Е. Б. и др., 1993]. Показаниями к хирургическому ле-
чению позвоночных артерий являются: развитие инсульта в
ВББ, неэффективность медикаментозного лечения ХВБН в те-
чение 3—6 мес. с момента ее развития. Однако, по мнению авто-
ров, основная роль в определении показаний к реконструкции
позвоночных артерий должна принадлежать изучению особен-
ностей церебральной гемодинамики и церебрального перфузи-
онного резерва в ВББ в зависимости от характера и локализации
поражения позвоночных артерий. В настоящее время при опре-
делении показаний к реконструкции позвоночных артерий нами
используется метод определения индекса фотореактивности в
вертебрально-базилярном бассейне. Его снижение ниже 20% яв-
ляется основанием для утверждения о функциональной недоста-
точности позвоночного артериального бассейна.
137
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Прогноз хирургического лечения позвоночных артерий был
и остается волнующим и спорным для практикующих врачей.
На основании изучения прогностических критериев (сопутству-
ющие сердечно-сосудистые заболевания, неврологический ста-
тус, УЗДГ-картина, стадия ВБН, вид оперативного лечения)
было выявлено отсутствие четкого влияния их на исход опера-
ции (данные НЦССХ РАМН, 1994).
По некоторым статистическим данным, после хирургическо-
го лечения полный регресс симптоматики отмечается в 43,1%
случаев, причем это наблюдалось у пациентов с изолированным
поражением (стеноз, патологическая извитость) проксимально-
го отрезка позвоночной артерии [Шидловский И. П., Анто-
нов Г. И., Миклашевич Э. Р., 1998]. Те же авторы утверждают,
что отсутствие положительной динамики в клинике ВБН после
хирургического лечения связано с ограничением возможностей
коллатерального кровообращения (развитием окклюзирующего
процесса в других магистральных артериях головы, экстраваза-
льным влиянием на вертебрально-базилярную гемодинамику).
По-видимому, максимальный процент позитивной динамики
допплерографических показателей после оперативного лечения
ВБН составляет от 67% — при атеросклеротических стенозах по-
звоночных артерий, до 75% — при устранении экстравазальной
компрессии позвоночных артерий [Глоба М. В., Цимейко О. А.,
1999].
Как бы там ни было, после операции пациенты нуждаются в
наблюдении у невролога, консервативной терапии дезагреганта-
ми, сосудорасширяющими, при необходимости гипотензивны-
ми препаратами, а также в полноценном курсе реабилитации
[Сокуренко Г. Ю., 1999].
Нерешенным до сих пор остается и вопрос о рестенозах и
прогрессировании атеросклероза в оперированных и неопериро-
ванных артериях. Сосудистые операции избавляют от осложне-
ний атеросклероза, но не лечат атеросклероз как таковой, счита-
ет тот же автор.
Выполняются также операции, устраняющие нарушения
проходимости артерий (стабилизация избыточно подвижных
сегментов шейных позвонков, удаление унковертебральных ос-
теофитов и др.) [Верещагин Н. В., 2003].
138
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
4.4. Рентгенотерапия
Рентгенотерапия занимает особое место в лечении ВБН. Дейст-
вие рентгенотерапии направлено на снижение возбудимости
симпатического нервного сплетения позвоночной артерии и на
вазодилататорный эффект. А. Ю. Ратнер (1970) считал метод
рентгенотерапии церебральных проявлений шейного остеохонд-
роза одним из самых результативных и безопасных. Тем не ме-
нее в настоящее время этот метод лечения не находит широкого
применения среди практикующих врачей.
4.5. Физиотерапевтическое лечение
В комплексе реабилитационных мероприятий широко использу-
ются физические факторы [Гурленя А. М., Багель Г. Е., 1989;
Лобзин В. С., Жулев Н. М., 1996; Шиман А. Г., 2001]. Для умень-
шения выраженности головных болей и вегетативно-трофиче-
ских расстройств, улучшения церебрального кровотока назнача-
ют следующие процедуры: электрофорез с сосудорасширяющими
или ганглиоблокирующими веществами, ДДТ на шейный отдел
позвоночника, дарсонвализация головы и шейно-затылочной об-
ласти, ультратонотерапия шейно-воротниковой зоны, ультразву-
ковое воздействие или фонофорез паравертебрально на шейный
отдел позвоночника. Используется также иглорефлексолазеро-
пунктура, акупунктурная дарсонвализация [Заводник А. И., Ши-
ман А. Г., Цацкина Н. Д., 1989], радонотерапия [Щепина Т. Н.,
1988].
При динамических нарушениях в вертебрально-базилярном
бассейне легкой степени физические факторы включают не ра-
нее 2 нед после криза, а при средней и тяжелой степени — через
3—4 нед [Гурленя А. М., Багель Г. Е., 1989].
С целью снижения ирритации симпатических нервных струк-
тур пациентам с шейным остеохондрозом проводят УВЧ-терапию
паравертебрально (Су—Th[y) или на область шеи на стороне по-
ражения [Попов П. С., 1983]. Доза олиготермическая, продол-
жительность воздействия — 8-12 мин. Курс лечения — 8—10
процедур, проводимых ежедневно или через день.
Микроволновую терапию при вертебрально-базилярной не-
достаточности с выраженной вегетативно-сосудистой лабильно-
139
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
стью и явлениями нейро-эндокринной дисфункции не назнача-
ют [Шиман А. Г., Сайкова Л. А., Кирьянова В. В., 2001].
Дарсонвализацию шейно-воротниковой зоны проводят про-
должительностью 3—5 мин. Курс лечения — 10—15 процедур,
ежедневно или через день.
При вертебрально-базилярной недостаточности часто назна-
чают электрофорез веществ сосудорасширяющего (никотиновая
кислота, эуфиллин), седативного (натрия бромид), местноане-
стезирующего (новокаин) действия. Сила тока — до 3—4 мА.
Продолжительность воздействия — 15—30 мин. Курс лечения —
15—20 процедур, ежедневно. Электрофорез веществ спазмолити-
ческого (но-шпа, магния сульфат, обзидан), ганглиоблокирую-
щего (ганглерон, гексоний, бензогексоний) действия выполня-
ется на область проекции шейных симпатических ганглиев (сила
тока — до 3—5 мА) или воротниковую зону (сила тока — до
10 мА). Продолжительность воздействия — 10—15 мин. Курс ле-
чения — 10—15 процедур, ежедневно или через день [Гурле-
ня А. М., Багель Г. Е., 1989]. Применяется также эндоназальный
электрофорез лекарственных веществ, улучшающих обменные
процессы и энергетический потенциал головного мозга (амина-
лон, натрия L-глутаминат). Сила тока — 0,3—0,7 мА. Продолжи-
тельность воздействия — 10—25 мин. Курс лечения — 15—25 про-
цедур, ежедневно.
Дециметроволновая терапия (ДМВ) проводится на затылоч-
ную область (излучатель цилиндрический, зазор — 3—5 см) и на
воротниковую зону (излучатель прямоугольный, зазор — 3—4 см).
Продолжительность воздействия — 10—15 мин. Курс лечения со-
ставляет 10—15 процедур, ежедневно.
Используется также переменное магнитное поле (ПеМП) на
субокципитальную зону поочередно слева и справа, на воротни-
ковую зону паравертебрально на уровне Cyi-Thiv- Магнитная
индукция 25 мТл. Продолжительность воздействия — 10 мин.
Курс лечения — 10—15 процедур, ежедневно.
В. П. Лысенюк, С. Г. Ганиев (1998) предложили комбиниро-
ванное применение физиопунктуры и постизометрической ре-
лаксации (ПИР) мышц шейного отдела позвоночника. Лечение
проводится в 2 этапа. Сначала проводится ПИР шейных мышц,
затем, через 5—10 мин, физиопунктура. Выбор и комбинация то-
чек акупунктуры максимально индивидуализируется. Воздейст-
140
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
вия на точки акупунктуры проводятся методом чрескожной
электростимуляции биполярными асимметричными импульса-
ми длительностью 0,1—1 мс и частотой 3-100 Гц. Лечебные воз-
действия начинают с электроакупунктурной стимуляции точек в
течение 5 мин. Затем проводят ЧЭНС локально-сегментарных
точек в течение 20 мин, не прекращая электроакупунктуры. Об-
щая продолжительность процедуры — 30 мин. Авторы утвержда-
ют, что наряду с эффективностью, экономичностью и доступно-
стью физиопунктуры и постизометрической релаксации, при их
применении отсутствуют аллергические, токсические и другие
побочные эффекты.
В последнее время в клинической практике все чаше исполь-
зуются методы лечения биорезонансной медицины. Главной це-
лью данных методов является гармонизация организма посред-
ством восстановления основных элементов гомеокинетической
регуляции. В настоящее время появились сообщения о высокой
эффективности комплексного использования вегетативного ре-
зонансного теста (ВРТ) [Шиммель X., 1978] и мягкотканных тех-
ник мануальной терапии [Гриценко Е. Г., Гриценко А. Г., 1999],
биорезонансной терапии шейного остеохондроза позвоночника
[Кравцов Ю. И., Усачева Л. В., 2002]. Вегетативный резонанс-
ный тест основан на эффекте резонанса, возникающем в орга-
низме исследуемого при предъявлении извне определенного
спектра частот, соответствующих определенному патологиче-
скому фактору. При наличии аналогичного спектра частот в ор-
ганизме исследуемого возникает эффект резонанса, который
проявляется в изменении кожного сопротивления, что фиксиру-
ется при помощи аппаратно-программного комплекса «Име-
дис — Фоль» [Готовский Ю. В., 1997]. По некоторым данным,
несмотря на высокую эффективность краниосакральной тера-
пии, целесообразно сочетать энергоинформационные методы
лечения с воздействием на структурную составляющую организ-
ма человека [Гриценко Е. Г. и др., 2004].
Энергоинформационные методы применяются и при лече-
нии натальной цервикальной травмы у детей [Пономарев Н. А.,
Кравцов Ю. И., 1998; Шарова Л. В., 2004].
Л. В. Шаровой (2004) были изучены возможности биорезо-
нансной и индукционной терапии (БРТ и ИТ) у детей от 2 до
14 лет с последствиями натальной цервикальной травмы (неста-
141
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
бильность шейного отдела позвоночника и гемодинамические
нарушения в ВББ). Воздействие БРТ и ИТ, сопровождаясь нара-
станием тренирующего положительного эффекта на адаптаци-
онно-компенсаторные системы организма, проявляется умень-
шением выраженности нейрорефлекторных синдромов, болевых
ощущений, нормализацией моторно-вегетативного и сосудисто-
го регулирования за счет интегративного активизирующего реа-
гирования.
При нарушении кровообращения в вертебрально-базилярном
бассейне показана бальнеотерапия. Ее целью являются активиза-
ция общих обменных процессов, нормализация функций нейро-
гормональных систем, кровообращения, функционального состо-
яния нервно-мышечного аппарата. Ванны назначают с учетом
возраста пациента, наличия сопутствующей патологии, специфи-
ки действия определенных ванн, а также остроты патологическо-
го процесса [Стрелкова Н. И., 1983]. Среди назначаемых ванн —
кислородные, азотные, йодобромные, радоновые, скипидарные.
Радоновые ванны концентрации 1,5—3 кБк/л, при температу-
ре 36—37’ С. Продолжительность — 10—15 мин. Курс лечения со-
ставляет 10 процедур, через день. При динамическом нарушении
в ВББ радоновые ванны назначаются спустя 6—8 нед после пере-
несенного сосудистого криза [Гурленя А. М., Багель Г. Е., 1989].
Скипидарные ванны из желтой эмульсии (15-60 мл на 200 л
воды) назначают пациентам с выраженными вегетативно-сосу-
дистыми нарушениями и сопутствующей гипертонической бо-
лезнью [Залманов А. С., 1991; Шиман А. Г., Сайкова Л. А., Ки-
рьянова В. В., 2001]. Температура ванн 37’С. Продолжитель-
ность — 10—15 мин. Курс лечения составляет 10—12 ванн, через
один-два дня.
Кислородные ванны применяют при температуре 35—36’ С.
Продолжительность — 10—20 мин. Курс лечения составляет
8—10 ванн, ежедневно или через день.
В системы реабилитации пациентов с ВБН включаются: ле-
чебная гимнастика, массаж головы и шейно-воротниковой зоны
курсом — 10—20 процедур. Широко применяется иглорефлексо-
терапия.
Использование в лечении ВБН глубокого рефлекторно-мы-
шечного массажа предлагают А. М. Аксенова, К. М. Резников,
В. В. Андреева (1997).
1да
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
Несмотря на эффективность вышеперечисленных методов
лечения, практически ни один из них не применяется изолиро-
ванно и они лишь отчасти влияют на патогенез, являясь реаби-
литационными.
Существуют также попытки сочетанной терапии: комбина-
ция медикаментозных блокад и тракционной терапии [Горис-
лавец В. А., Яцук В. Я., 1998], мануальная и гирудотерапия, ме-
тоды прикладной кинезиологии [Сакутин Л. В., 1999; Черны-
шева Т. Н., Апухтина Т. П., 1999]. Каждое из направлений
имеет свои достоинства и недостатки, но ни в одном из них не
учитывается целостная биомеханика человеческого организма.
Метод сочетания медикаментозных блокад (лекозим или лида-
за + кенолог + клафоран + В12 на лидокаине) с тракционной
терапией также является эффективным, хотя и симптоматиче-
ским. По данным авторов, значительное улучшение наблюда-
лось в 98 случаях из 112.
Лечение вертебрально-базилярной недостаточности у детей
включает в себя назначение ношения воротника Шанца, что по-
зволяет обеспечить покой для шейного отдела. Вытяжение шей-
ного отдела позвоночника с помощью петли Глиссона грузом
3—5 кг позволяет устранить проприоцептивную болевую импу-
льсацию с мышц, связок и фиброзных связок и устранить комп-
рессию корешков [Попелянский Я. Ю., 1981]. Используют также
противоболевые и противовоспалительные препараты и мази,
вазоактивные препараты (циннаризин, кавинтон, сермион), но-
отропы. Широко применяются физиотерапевтические процеду-
ры: электрофорез с эуфиллином, никотиновой кислотой; сину-
соидальные модулированные токи, фонофорез с гидрокортизо-
ном [Трошин В. М., Бурцев Е. М., Трошин В. Д., 1995].
4.6. Рефлексотерапия
У пациентов с вертебрально-базилярной недостаточностью на
фоне остеохондроза шейного отдела позвоночника нередко от-
мечаются рефлекторные мышечно-тонические синдромы (цер-
викалгия, синдром передней лестничной мышцы и др.), а также
вегетативно-сосудистые и нейродистрофические синдромы
[Яроцкая Э. П., Федоренко Н. А., Нарыжная Е. В., 1999]. Для
коррекции сосудистых нарушений в вертебрально-базилярном
бассейне как в комплексе, так и самостоятельно используют
143
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
тормозные методики воздействия на меридианы и точки [Жу-
лев Н. М., 2001; Шестаков В. Я., 1984]. На меридиане мочевого
пузыря (V-8, 10, 11, 41); на заднесрединном (Т-14, 16, 17, 20); на
меридиане желчного пузыря (VB-19, 20, 21, 39); на меридиане
тонкой кишки (IG-3, 4, И); на меридиане «трех обогревателей»
(TR-5, 8); на меридиане перикарда (МС-7); на меридиане легких
(Р-7); внемеридианные (ТВМ-29, 30, 32). При цервикалгии
применяется аурикулопунктура. Из аурикулярных точек исполь-
зуются следующие: 55, 29, 37, 41, 13, 63, 121. Точки можно про-
гревать или прижигать полынными сигаретами, массировать,
вводить микроиглы. Метод аурикулярной и эндоауральной лазе-
ропунктуры предложен О. В. Трошиным (1991). Для лечения ис-
пользовали низкочастотное гелий-неоновое лазерное излучение
в течение 5—7 с на точку, через день. Курс — 5 процедур.
Г. И. Егорова, В. В. Кирьянова, А. В. Максимов (1994) разра-
ботали методику магнитопунктуры в лечении больных с остео-
хондрозом позвоночника. При шейном остеохондрозе в стадии
обострения магнитопунктуру выполняют тормозной методикой.
Воздействие осуществляется на паравертебральные точки в шей-
ном отделе позвоночника от уровня Сц до Суц устройством «Те-
ромаг», снабженным аттенюатором для уменьшения интенсив-
ности воздействия. Продолжительность воздействия на каждую
точку — 1 мин. Общая продолжительность процедуры — 6—10
мин. На курс — 10-12 процедур, проводимых ежедневно. Маг-
нитотерапию можно проводить и на триггерные точки. Однако,
учитывая гипотензивный эффект магнитотерапии на шейном
отделе позвоночника, необходим динамический контроль арте-
риального давления.
Метод электропунктуры в точке позвоночной артерии разра-
ботали И. Ю. Есина и Т. Ф. Филина (1990). Посредством введе-
ния акупунктурной иглы в точку позвоночной артерии на глуби-
ну 2—4 см блокировалась патологическая импульсация по позво-
ночному нерву, снималось мышечно-тоническое напряжение.
4.7. Массаж
«Массаж» в переводе с греческого означает «сжимание руками».
Как лечебное средство массаж упоминался в египетском папиру-
се Эберса 5000 лет до н. э. Массаж применяли древние персы,
китайцы, индусы, египтяне, греки, римляне, славяне. Гиппо-
144
Глава IV, ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
крат, Авиценна, Цельс, Гален считали массаж одним из основ-
ных средств лечения.
К основным видам классического массажа относятся: погла-
живание, разминание, растирание, ударные приемы и вибрация
[Романовская Н. В., 1999]. Массаж может быть ручным, аппарат-
ным (с помощью массажеров, вибромассажеров) и сочетанным.
Классический массаж может быть успешно применен на
функциональной стадии вертебрально-базилярной недостаточ-
ности [Жулев Н. М., Кандыба Д. В., Жулев С. Н., 2001].
Нейромышечный массаж шейного отдела позвоночника осо-
бенно деликатен и может быть применен пациентам с хрониче-
ской вертебрально-базилярной недостаточностью. Функция и
структура взаимозависимы, и часто мы думаем о структуре. Мяг-
кие ткани оказывают влияние на состояние костно-суставных
структур. Говоря о суставах, травмы, инфекции, эмоциональные
стрессы вызывают как местные, так и общие реакции, которые в
свою очередь могут иметь отношения с другими структурами в
организме.
Среди остеопатических техник существуют так называемые
«подготовительные» техники [Peyralade F., 1996]. Их три вида:
мягкотканные, суставные техники и нейромышечный массаж.
После «подготовки» обычно переходят к специфической кор-
рекции шейных позвоночно-двигательных сегментов, однако
проведенных мероприятий бывает вполне достаточно.
Нейромышечный массаж — это современное развитие мето-
дики старой индусской мануальной терапии, разработанное аме-
риканским остеопатом Лифом (Lief)- Последователи синтезиро-
вали индусский массаж и работу на фасциях, определив связь
между фасциями и этиологией заболеваний. Так появился ней-
ромышечный массаж. Известно, что происхождение нейромы-
шечных повреждений мультифакторное:
♦ усталость, переутомление;
♦ мышечные контрактуры в результате статического перена-
пряжения;
♦ интоксикации, повышение кислотности тканей;
♦ психоэмоциональное перенапряжение;
♦ нарушение трофики тканей.
Нейромышечные поражения могут возникать в любом месте,
но, как правило, это нервные корешки и места прикреплений
6 Зак 3863
1 <45
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
мышц. Проявляются они за счет поражения соединительной
ткани, изменения pH в жидкой среде на уровне прикреплений
мышц, а также за счет депо токсинов и появившейся хрониче-
ской мышечной контрактуры. Данные поражения приводят к
нарушению свободной циркуляции не только в анатомических
каналах, но и, за счет рефлекторных нарушений, во внутренних
органах со всеми патологическими последствиями. Применяя
акупунктурные термины, можно сказать, что эти нарушения со-
здают «блокаду энергопотока» в точках организма с извращени-
ем рефлексов.
Диагностика осуществляется пальпаторно, мягким прикос-
новением. При нейромышечном повреждении всегда есть болез-
ненность в соответствующей точке. Цель нейромышечного мас-
сажа — снять спазм, напряжение, нормализовать циркуляцию
жидкостей в соединительных тканях, попытаться избавить ткани
от ограничения подвижности (особенно у пациентов с постель-
ным режимом) и спровоцировать глубокое расслабление мы-
шечных волокон, улучшая подвижность суставов [Peyralade F.,
1996; Новосельцев С. В., 2005]. То преимущество, которое полу-
чит врач, проведя данное лечение, отлично подготовит ткани
для специфической коррекции функциональных блокад шейно-
го отдела позвоночника.
Технически массаж осуществляется подушечкой согнутого
I или III пальца. Темп выполнения массажа медленный. При
проведении нейромышечного массажа можно пользоваться жир-
ными кремами, маслами.
Массаж проводится на уровне прикреплений мышц, фасциа-
льных перегородок, вдоль куполов диафрагмы, в межреберных
промежутках, на уровне больших суставов, на коже лобной час-
ти лица. Направление движения руки врача перпендикулярно
сухожилиям, местам прикрепления мышц. Лечебное воздейст-
вие представляет собой проведение линий, которые не совпада-
ют с фасциальными линиями. При этом пальцу действующей
руки противостоит большой палец другой руки, который пасси-
вен и создает исходную фиксирующую точку в тканях. Расстоя-
ние между пальцами медленно увеличивается за счет пальца дей-
ствующей руки, но оно не должно превышать более 4 попереч-
ных пальцев руки врача.
14S
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
Массаж начинается с затылочной кривой, где т. trapezius
прикрепляется к затылочной кости. Рефлекторное влияние рас-
пространяется на глубокие мышцы шеи, тем самым освобождая
рваное отверстие, через которое проходят парасимпатические
нервные волокна. Движение производится от сосцевидного от-
ростка к большому затылочному отверстию, к I шейному по-
звонку. Затем от сосцевидного отростка к акромиону и по на-
ружной части лопатки. Таким образом, достигается глубокое
расслабление пациента как в эмоциональном плане, так и в фи-
зическом. Далее врачу следует продвигаться вдоль позвоночного
столба, также влияя на вегетативную нервную систему.
Следующими объектами нейромышечного массажа являются
гребни подвздошных костей и крестец. Так, в целом, выглядит
нейромышечный массаж задней поверхности тела.
Основные направления линий нейромышечного массажа
представлены на топографических схемах — рис. 28—30.
Рис. 28. Основные направления нейромышечного массажа
мышц спины (по F. Peyralade)
147
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 29. Основные направления нейромышечного массажа
задней поверхности тела (по F. Peyralade)
140
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
Рис. 30. Основные направления нейромышечного массажа
передней поверхности тела (по F. Peyralade)
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Противопоказания к проведению массажа (в том числе нейро-
мышечного):
♦ любые острые инфекционные состояния;
♦ злокачественные и доброкачественные опухоли любой ло-
кализации;
♦ болезни крови;
♦ любые кожные раневые, инфекционные и грибковые пора-
жения;
♦ острое воспаление, тромбоз и варикозное расширение вен;
♦ наличие отека тканей;
♦ гипермобильность суставов;
♦ беременность.
Наблюдаемые реакции пациента в ходе нейромышечного
массажа те же, что и при других рефлекторных методах лечения.
Вначале это болевая реакция, затем, с появлением тепла, ее ис-
чезновение. Отмечаются также гиперемия, потоотделение и глу-
бокое мышечное расслабление.
Чжень-цзю-терапия, или массаж акупунктурных (биологи-
чески активных) точек, применяется при рефлекторной ангиос-
пастической форме вертебрально-базилярной недостаточности.
Массаж позволяет эффективно расслабить напряженные мыш-
цы, уменьшить боль и увеличить подвижность. Точечный мас-
саж проводится подушечками большого или другого пальца
(кроме мизинца). Длительность массажа в среднем для каждой
точки — 3—5 мин. Так, при остеохондрозе шейного отдела по-
звоночника применяется массаж следующих точек: Фэн-чи,
Тянь-чжу, Цзянь-цзин, Цюй-юань, Фэй-шу, Хэ-гу.
Глубокий рефлекторно-мышечный массаж посредством раз-
минания и последующего растяжения предложен А. М. Аксено-
вой, К. М. Резниковым и В. В. Андреевой (1997). Разминание
проводится большую часть времени в положении пациента лежа
на спине, затем 15—30 с — растяжение шейных мышц.
Сегментарный и соединительнотканный массаж применяют
с целью ликвидации триггерных точек и рефлекторного воздей-
ствия на позвоночную артерию с ее периартериальным сплете-
нием и на нижний шейный симпатический ганглий.
150
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
4.8. Мануальная терапия
и остеопатическая коррекция
Найдите, устраните и оставьте
в покое...
Э. Т. Стилл
Традиционные методы терапии неврологических проявлений
остеохондроза позвоночника в ряде случаев малоэффективны, а
применение лекарственных препаратов оказывает токсическое и
аллергизирующее влияние на организм. Поэтому в последние
годы все шире используются немедикаментозные способы лече-
ния этого заболевания, среди которых важное место отводится
мануальной терапии [Жулев Н. М., 2001]. Как один из эффек-
тивных патогенетических методов мануальная терапия применя-
ется и для лечения рефлекторных синдромов шейного остеохон-
дроза, в частности при синдроме позвоночной артерии [Сват-
ко Л. Г., Иваничев Г. А., 1987; Скоромец А. А., Клименко А. В.,
Красняк О. В., 1990; Лихачев С. А., Борисенко А. В., 1991; Лоб-
зин С. В., 1999; Gutmann G., 1985].
В задачу мануальной терапии при синдроме ВБН входит:
♦ устранение функциональных блоков;
♦ коррекция сегментарных двигательных нарушений, возни-
кающих в результате нестабильности;
♦ устранение мышечно-дистонических и миодистрофических
нарушений и при необходимости формирование мышечно-
го корсета на уровне нестабильного сегмента.
Однако при лечении рефлекторных синдромов шейного ос-
теохондроза с наличием вестибулярных нарушений мануальная
терапия часто не используется из-за опасения врача усилить го-
ловокружение, головные боли, вызвать тошноту, рвоту и другие
симптомы, усугубляющие состояние больного [Жулев Н. М.,
2001]. Осложнения при манипуляциях связаны не только с меха-
ническим повреждением позвоночной артерии, но также с раз-
дражением нервно-сосудистого пучка и обусловленным этим
рефлекторным спазмом сосудов.
В настоящее время в мануальной терапии все чаще использу-
ются так называемые «мягкие техники мануального воздейст-
вия»: миофасциальный рилиз, мышечно-энергетические техни-
ки, остеопатические техники (сочетанно в краниовертебральной
Л5П
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
и сакральной областях, направленные на восстановление норма-
льных колебательных движений в сфенобазилярном синхондро-
зе, черепных швах, в крестце и копчике) [Чокашвили В. Г., 1997;
Голубев Е. В., 1999; Хабиров Ф. А., Котельников Г. П., Атрощен-
ко Н. Н., 1999; Каплина С. П., 2000; Новосельцев С. В., 2001,
2002, 2004; Goodrige J. Р., 1981; Hartmann L. S., 1983].
Для устранения мышечно-тонических расстройств, приводя-
щих как к компрессии, так и рефлекторно к спазму позвоночной
артерии и позвоночного нерва, широко применяется постизо-
метрическая релаксация [Иваничев Г. И., 1986; Жулев Н. М. и
др., 1992; Левит К., 1993; Лиев А. А., 1995].
Мануальная терапия успешно сочетается с медикаментозным
воздействием, физиобальнеолечением [Войтаник С. А., 1986; Та-
личкина Л. В., 1987], с локальным гипертермическим воздейст-
вием, чрескожной электростимуляцией, иглорефлексотерапией,
точечным массажем, введением ауто крови.
В результате реоэнцефалографических исследований воздей-
ствия мануальных приемов на позвоночную артерию R. К. Krue-
ger и Н. Okazari (1980) показано, что ротация шейного отдела по-
звоночника в сочетании с флексией уменьшает кровоток на
25-40%, латерофлексия — на 40%, а экстензия с ротацией в 30%
случаев вызывает полную закупорку позвоночной артерии на
уровне II шейного позвонка. Это объясняет травматические из-
менения, обнаруженные у больных после применения мобили-
заций в области шейного отдела позвоночника.
Однако вопрос о механизмах лечебного влияния различных
видов мануальной терапии, показаниях и противопоказаниях
при вертебрально-базилярной недостаточности до сих пор оста-
ется открытым.
Спондилогенно-краниальные биомеханические нарушения,
играющие не последнюю роль в развитии и поддержании ВБН,
могут быть исправлены или уменьшены посредством проведе-
ния соответствующих мануальных (остеопатических) техник.
Восстановление соединительнотканного, а также суставного
равновесия нормализует состояние ганглиев, проводимость нер-
вных импульсов и снимает симпатическую вазоконстрикцию.
Примером суставных техник являются техники мышечной энер-
гии, позволяющие легким способом изменить тиксотрофиче-
ский коэффициент мышечной ткани и восстановить суставное
152
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
равновесие. Суставные техники, помимо их влияния на около-
позвоночный симпатический ствол, воздействуют также и на
этажи миеломера, а значит, способны восстановить извращен-
ную аксио-аксиальную проводимость.
Симпатический тонус сосудов находится под постоянным
контролем высших нейровегетативных центров, поэтому испо-
льзование фасциальных и краниосакральных техник, восстанав-
ливающих подвижность костей черепа и крестца, равновесие
мембран взаимного натяжения, жидкостную и нервную прово-
димость, необходимо рассматривать как один из главных эле-
ментов лечения вертебрально-базилярной недостаточности.
Сосудистая система головного мозга снабжена рецепторны-
ми образованиями, чувствительными к изменениям внутрисосу-
дистого давления и химического состава крови. Наиболее бога-
тые рецепторные зоны сосредоточены в сосудах виллизиева кру-
га. Барорецепторные зоны локализуются также в dura mater,
венозных синусах головного мозга. Рецепторные зоны, в частно-
сти, чувствительные к pH и напряжению углекислоты внутрен-
ней среды мозга и ликвора, находятся на поверхности желудоч-
ков мозга и в самой его ткани.
Все вышеперечисленные структурные элементы, принимаю-
щие участие в регуляции мозгового кровообращения, находятся
в компетенции краниосакральной системы. Таким образом, на-
рушение в любой из пяти составляющих первичного дыхатель-
ного механизма обязательно отразится и на состоянии нейрове-
гетативной системы и реактивности сосудов мозга.
Различают прямые (против ограничения) и непрямые (в
сторону ограничения) остеопатические техники. В прямых тех-
никах воздействие достигается через механорецепторы, находя-
щиеся в коротких спинальных мышцах, суставных капсулах и
синовиальных оболочках, твердой мозговой оболочке, связках,
хрящах и костях. Непрямые воздействия обеспечиваются по-
средством периферических проприорецепторов с реакцией в
артерио-венозной, цереброспинальной, лимфатической, мы-
шечно-связочной и психоэмоциональной системах [Barral J.-P.,
CroibierA., 1997].
Можно сказать, что нет практически ни одного метода лече-
ния, который не мог бы нанести, при определенных условиях,
хоть какой-нибудь вред здоровью. Вероятность причинения вре-
153
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
да остеопатическим лечением мала и может быть сведена к ми-
нимуму. Поэтому уточним противопоказания к мануальному
(остеопатическому) лечению.
Мануальные противопоказания так же, как и любые другие,
подразделяются на абсолютные и относительные.
Абсолютные противопоказания включают в себя несколько ка-
тегорий:
♦ острые и в фазе обострения хронические инфекционные
заболевания, в том числе остеомиелит позвоночника, ту-
беркулезный спондилит, острые и подострые воспалитель-
ные заболевания спинного мозга и его оболочек;
♦ злокачественные новообразования любой локализации;
♦ патология костной ткани (в том числе выраженный остео-
пороз);
♦ синдромы сдавления спинного мозга;
♦ острые церебральные дисциркуляторные нарушения (в том
числе тромбоз и окклюзия позвоночной артерии);
♦ острые нарушения спинномозгового кровообращения (спи-
нальные инсульты);
♦ диагноз неясен;
♦ психические расстройства;
♦ психологический отказ пациента от лечения.
Относительные противопоказания:
- острые болевые синдромы;
- аномалии краниовертебральной зоны и шейного отдела
позвоночника (в том числе аномалия Киммерле);
- анкилозирующий спондилоартрит (болезнь Бехтерева);
- кардиоваскулярные заболевания (в том числе ишемиче-
ская болезнь сердца, артериальная гипертензия, арит-
мии);
- заболевания внутренних органов в стадии декомпенса-
ции;
- беременность;
- пожилой возраст.
Остеопаты имеют завидную предосторожность, когда речь
идет о возможности нанесения вреда мощными манипулятив-
ными (трастовыми) техниками, особенно это касается шейного
отдела позвоночника. Объясняется это тем, что остеопаты вы-
154
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
полняют эти техники гораздо более нежно, чем другие их колле-
ги. Тем не менее случаи выраженного атеросклероза наименее
защищены от сверхмощных манипулятивных воздействий. Необ-
ходимую осторожность также нужно соблюдать в случаях нали-
чия анатомических аномалий, особенно в верхнешейном отделе
позвоночника. С целью снижения риска повреждения позво-
ночных артерий целесообразно проведение специальных тестов
(проба Д. Клейна и др.). Эти тесты позволяют оценить состояние
вертебрально-базилярной системы.
Надо отметить, что нет серии тестов, могущих служить уни-
версальным руководством для врача. Однако приведем несколь-
ко рекомендаций, носящих методологический характер.
Общие рекомендации по мануальному
(остеопатическому) лечению шейного отдела
позвоночника [Новосельцев С. В., 2005]
1. Подзатылочные симптомы натяжения и изменения
в мышечных тканях почти всегда связаны с верхнегрудным
отделом позвоночника и проблемами ребер на этой же
стороне. Поэтому лечение шеи важно начинать
с верхнегрудного отдела (так как имеются симпатические
влияния и мышечные соединения), тестируя
субокципитальную зону до и после лечения.
2. Шейные превертебральные мышцы (т. scalenus, longus group)
обычно вовлекаются при острой шейной проблеме. При
тестировании больших движений в шее обнаруживается
ограничение ротации и латерофлексии в ту же сторону.
Укороченная т. SCM является причиной ротации и
латерофлексии в противоположную сторону. Лечение
превертебральных и лестничных мышц должно начинаться
с лечения верхнегрудного отдела позвоночника.
Функциональная основа шеи — верхнегрудной отдел
позвоночника и ребра.
3. После проведения структуральных техник на уровне С0-Сц
может измениться паттерн сфенобазилярного симфиза.
В связи с влиянием подзатылочных мышц на затылочную и
височную кости, возможна блокада петро-югулярных швов и,
как следствие, цефалгия венозного стаза. Наоборот, блокада
данного шва может повлечь за собой кинетическую
дисфункцию Сц.
155
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
4. Острая экстензионная травма (whiplash) с серьезным
повреждением мышц-сгибателей требует длительного
лечения. Стрейн-контрстрейн, непрямой фасциальный рилиз
и краниальные техники наиболее предпочтительны в данном
случае. Примерный алгоритм лечения может выглядеть так:
1 — грудной отдел позвоночника, 2 — подзатылочная зона,
3 — остальной шейный отдел позвоночника [Скоромец А. А.,
Новосельцев С. В., 2002].
5. Острая кривошея с массивным мышечным спазмом в шее
причиняет боль и ограничивает движения.
Предпочтительными в этом случае являются
мышечно-энергетические техники (техники Ф. Митчела).
Ими можно добиться существенного увеличения амплитуды
движений.
В лечении шейного отдела позвоночника особенно важно
помнить следующие основополагающие моменты:
♦ избегайте необоснованных трастовых техник;
♦ манипулятивное лечение может хорошо помочь в умень-
шении повреждения в шейном регионе, но оно должно
проводиться технически исключительно точно и в соответ-
ствии с показаниями;
♦ лечение верхнегрудного отдела позвоночника и ребер —
неотъемлемая часть лечения шеи;
♦ стрейн-контрстрейн, краниальные и непрямые техники на-
именее травматичны для шеи; мышечно-энергетические
техники, если они безболезненны, также хороши;
♦ тракция с непосредственно направленной силой может
быть использована в лечении шеи;
♦ В лечении различных уровней шейного отдела позвоноч-
ника следует обратить внимание на следующие биомехани-
ческие моменты:
♦ верхний шейный отдел — акцентируйте внимание на пара-
метре латерофлексии;
♦ средний шейный отдел — вследствие наибольшей сбалан-
сированности, здесь возможны движения во всех направле-
ниях с минимумом дискомфорта;
♦ нижний шейный отдел — акцент на экстензии в дополне-
ние к основным параметрам, хотя флексия также эффек-
тивна.
156
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
Мануальные (остеопатические) техники, используемые и
предлагаемые автором в данной монографии, направлены на
устранение патофизиологического механизма, вызывающего
или способствующего нарушению регуляции гемодинамики в
вертебрально-базилярном бассейне. Предварительно должно
быть произведено мануальное тестирование заинтересованных
зон. Необходимо оценить суставную подвижность шейных дви-
гательных сегментов, ключиц, первых ребер, состояние мышц и
фасций шеи, а также составляющих краниосакральной системы.
Манипуляции и мышечно-энергетические техники могут при-
меняться у детей не младше 12 лет. Приоритет среди мануальных
(остеопатических) техник должен меняться у каждого пациента в
зависимости от выявляемых нарушений. Тем не менее принци-
пиально может быть предложен следующий алгоритм лечения
[Новосельцев С. В., 2004].
Общий подход к лечению
—— вертебрально-базилярной недостаточности:
1. Восстановление подвижности крестца
в крестцово-подвздошных суставах, Ly-S|.
2. Устранение дисфункций тазовой, грудобрюшной диафрагм,
верхней грудной апертуры, намета мозжечка.
3. Устранение дисфункций шейного отдела позвоночника,
особенно уровней Со-С|. Уравновешивание глубоких фасций
шеи, а также восстановление свободной кинетики ключиц и
первых ребер.
4. Устранение дисфункции сфенобазилярного синхондроза,
коррекция швов основания черепа (затылочно-сосцевидный
шов, петро-югулярный, петро-базилярный).
5. Ингибиция верхнего и нижнего шейных симпатических
ганглиев.
6. Дренаж венозных синусов.
В связи с тем что техники коррекции многообразны как на
краниосакральном уровне, так и суставно-мышечном и фасци-
альном уровнях, в Приложении предложены описания лишь ча-
сти от общего числа, для каждого уровня по одной технике.
157
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
4.9. Лечебная физкультура
Лечебная физкультура (ЛФК) — метод, использующий средства
физической культуры с лечебно-профилактической целью для
более быстрого и полноценного восстановления здоровья и пре-
дупреждения осложнений заболевания [Дубровский В. И., 2004].
ЛФК обычно используется в сочетании с другими терапевтиче-
скими средствами. Физические упражнения способствуют нор-
мализации кислотно-щелочного равновесия, сосудистого тону-
са, метаболизма травмированных тканей, гомеостаза. Они также
активируют защитные силы организма.
На этапах реабилитации пациентам с вертебрально-бази-
лярной недостаточностью обоснованно назначают специаль-
ные комплексы физических упражнений, исключающих, одна-
ко, резкие рывковые повороты головы, сгибания и разгибания
шеи и длительную фиксацию в этих позах. Исключаются также
упражнения с натуживанием, с отягощениями. Поскольку к
предрасполагающим факторам развития вертебрально-базиляр-
ной недостаточности относят механические факторы таких ви-
дов деятельности, как плавание, езда на велосипеде, бег трусцой,
управление парусным судном, побелка потолка, то их следует
исключить на время лечения и ограничить, по возможности, в
дальнейшем. Следует избегать специфических положений шей-
но-затылочной области, вызывающих нарушение гемодинамики
в позвоночных артериях. К примеру, положение — руки вверх,
голова назад — практически всегда компремирует подключич-
ные артерии в шейно-грудном переходе, что вызывает снижение
кровотока в позвоночных артериях.
Лечебная гимнастика выполняется в медленном темпе, без
резких движений. Ниже приводятся несколько упражнений на
расслабление мышц шейного и грудного отделов позвоночника,
а также для краниосакральной системы [Новосельцев С. В.,
2003].
1 5S
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
•-------Упражнение для подзатылочных мышц
Исходное положение: стоя, руки заведены за голову, пальцы
сомкнуты в «замок» (рис. 31).
Методика: легко надавливайте головой назад против сопро-
тивления ваших рук, одновременно опуская подбородок.
Удерживайте это положение 3—4 с, повторите упражнение
5—6 раз. В ходе выполнения упражнения тщательно контроли-
руйте позицию подбородка.
Примечание: данное упражнение эффективно в случае го-
ловных болей в затылочной области, при напряжении подзаты-
лочных мышц.
Рис. 31. Исходное положение при выполнении упражнения
для подзатылочных мышц
--------Упражнение для трапециевидных мышц
Исходное положение: стоя или сидя на стуле.
Методика: сведите плечи максимально кпереди. Из этого по-
ложения поднимите плечи вверх, пытаясь достать плечами мо-
чек ушей. Затем отведите плечи максимально назад, сводя ло-
патки. Опустите плечи, расслабьтесь.
Повторите упражнение 5—6 раз. Обратите внимание на до-
статочно медленный темп выполнения упражнения, попытай-
тесь прочувствовать работу ваших мышц.
15Э
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
--------Упражнение для мышц верхней и средней части спины
Исходное положение: сидя на стуле. Одна рука выпрямлена
перед собой, другая рука охватывает ее за запястье.
Методика: плавно потяните выпрямленную руку, вращая
при этом туловище. Почувствуйте растяжение мыши спины. В
момент движения голова и таз неподвижны (рис. 32).
Повторите упражнение 5—6 раз, а затем поменяйте местами
руки и сделайте повороты в противоположную сторону. Помимо
широчайших мышц спины в упражнении участвуют также и
межреберные мышцы.
Рис. 32. Растяжение мышц верхней и средней части спины
— Упражнения для краниосакральной системы
Мы уже упоминали вкратце о краниосакральном ритме. В остео-
патии наиболее эффективной считается так называемая техника
Still-point/CV4 (Стилл-поинт/компрессия IV желудочка). Она
упорядочивает краниосакральный ритм и оказывает позитивное
влияние на подвижность тканей и гемоликвородинамику. Оба
эффекта происходят в результате компрессии IV желудочка, на-
копителя спинномозговой жидкости и одного из мест ее обра-
зования. Упражнения, способствующие нормализации работы
краниосакральной системы, могут быть успешно применены у
пациентов с хронической вертебрально-базилярной недоста-
точностью.
1ВО
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
--------Упражнение «теннисный мяч»
Хорошей разновидностью СУ4-техники для программы само-
стоятельных упражнений является затылочное упражнение или
упражнение «теннисного мяча». Многие остеопаты начинают и
заканчивают свою работу техникой индукции Still-point/CV4. С
помощью упражнений для затылка вы упорядочиваете кранио-
сакральный ритм.
Методика: возьмите два теннисных мяча, положите их в чу-
лок и крепко его завяжите. Оба мяча должны плотно прилегать
друг к другу. Лягте на спину, ноги вытянуты. Теперь положите
теннисные мячи себе под голову.
К требуемой позиции лежа на затылке необходимо подгото-
виться следующим образом: массируйте рукой область выше
шеи до тех пор, пока не достигните наиболее чувствительной об-
ласти затылка (затылочной кости). Именно сюда, в область ко-
стной части затылка по обе его стороны, вы должны разместить
оба теннисных мяча.
Вариант: Вы можете также лежать, подложив под голову
пальцы рук.
Наряду с общим укрепляющим действием это упражнение
особенно эффективно при цефалгии, дегенеративно-дистрофи-
ческих заболеваниях позвоночника, острых и хронических бо-
лях, а также — при судорогах.
Противопоказания к данному упражнению единичны и вклю-
чают черепно-мозговую травму в остром периоде, очень высокое
артериальное давление, повышенное внутричерепное давление,
а также беременность, начиная с шести месяцев.
Крайне важным для пациентов, страдающих вертебрально-
базилярной недостаточностью на фоне шейного остеохондроза,
представляется профилактическая направленность ЛФК.
Регуляция подвижности тел позвонков и межпозвонковых
дисков относительно друг друга, поддержание оптимального
двигательного стереотипа позвоночно-двигательных сегментов
во всех отделах позвоночника в течение всей жизни, по мнению
В. А. Челнокова (1998), — основная задача профилактики при-
менительно к дегенеративно-дистрофическим вертеброгенным
заболеваниям. Исследователь считает, что развитие мышечной
системы без применения специализированных (регуляторных)
физических упражнений не может эффективно служить профи-
161
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
лактике болезней позвоночника. Автор также выдвигает прин-
цип трофической достаточности физических упражнений для
полноценного питания дисков позвоночника. Таким образом,
он предлагает для создания физкультурных программ профилак-
тики остеохондроза позвоночника в первую очередь применять
принцип перманентной регуляции биомеханики позвоночника
и принцип трофической достаточности межпозвонкового диска.
Оба эти принципа в значительной степени могут быть претво-
рены в жизнь посредством выполнения тренирующимся обще-
развивающих упражнений патогенетической направленности.
Например, для шейного отдела автор ежедневно рекомендует
выполнять мелкоамплитудные повороты головы (причем в ис-
ходном положении стоя или сидя, а не лежа, как рекомендовано
в лечебной физкультуре) при различной степени ее наклона —
тренируя отдельно подвижность С[ и Сц позвонков; Сщ, Civ,
Су; Cyj и Суц. Своеобразность тренировки верхнешейного,
среднешейного и нижнешейного отделов обусловлена, во-пер-
вых, их анатомо-функциональными особенностями, во-вторых,
наблюдениями, проведенными в мануальной медицине в тече-
ние длительного времени, и, в-третьих, современными экспери-
ментальными исследованиями.
Важной особенностью лечения вертебрально-базилярной не-
достаточности является то обстоятельство, что сам пациент
практически не знает, как при случае самостоятельно облегчить
головную боль или боль в шее и как ее не допустить в будущем.
Помимо лечебной гимнастики, врачам-практикам следует
обратить внимание на позы тела, при которых мышечная боль
может быть купирована за довольно короткое время (позицион-
ный рил из).
Г. Гувер (Н. V. Hoover) в 1958 году предложил метод лечения
неправильных положений сустава, который назвал «функцио-
нальной техникой». Он исходил из того, что в анатомически
нейтральной позиции пораженные суставы развивали асиммет-
ричное мышечное напряжение. Лечение же состояло в том, что-
бы двигать сустав в направлении незначительного сопротивле-
ния и наименьшей болезненности. Гувер представил позицию
баланса, в которой любое напряжение в области сустава было
одинаково значительным. Эту позицию он назвал «динамически
нейтральной». Когда пациенты находятся в этой лечебной пози-
ции, потребность в чрезвычайном расслабляющем положении
162
Глава IV. ЛЕЧЕБНЫЕ И РЕАБИЛИТАЦИОННО-ПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ
сустава становится довольно незначительной, пока, в конце
концов, динамическая позиция вновь будет соответствовать ана-
томически нейтральной.
Задолго до этого У. Г. Сатерленд (1939), основатель краниаль-
ной концепции в остеопатии, применил медленную и точно рас-
считанную силу в направлении свободной подвижности, которое
указывали ему требующие лечения структуры. Он следовал за
движением костей черепа в направлении, которое было меньше
всего ограничено. И установил, что таким образом смог сокра-
тить или устранить асимметричные ограничения подвижности.
В 1964 году в журнале «The DO» была опубликована статья
Л. X. Джонса (L. Н. Jones) под названием «Спонтанное снятие
боли с помощью различных позиций». В статье упоминалась по-
зиция спонтанного снятия боли, при которой наступает мгно-
венное облегчение и освобождение от боли — как и у Гувера.
Однако Гувер в своей концепции «динамически нейтральной
позиции» ищет двустороннего баланса напряжения, который на-
ходится довольно близко от анатомически нейтральной пози-
ции. Концепция же спонтанного снятия боли концентрируется
на одностороннем повреждении и составляет позицию наимень-
шего сопротивления на стороне наибольшего напряжения. При
этом данная позиция всегда находится в фактической позиции
перегрузки или поблизости от нее. Здоровая сторона всегда оста-
ется вне поля внимания.
Основой для позиционного рилиза стал метод «стрейн-конт-
рстрейн» (или «напряжение-расслабление»). Лоуренс X. Джонс в
1964 году сформулировал основные положения своего метода:
♦ определение локализации чувствительных к боли точек;
♦ придание пациенту комфортного положения, при котором
точка будет наименее болезненна (по крайней мере, на
75%);
♦ удержание пациента в этом положении 90 с (до 2 мин при
болях в ребрах);
♦ медленный пассивный возврат пациента в нейтральное по-
ложение.
Л. Джонс составил карту точек, включающую более 200 точек
по всему телу. Именно чувствительные к боли точки являются
субстратом лечения данной методики. Точки, небольшие по раз-
меру, находятся под кожей, в мышцах и очень чувствительны к
нажатию. Каждая чувствительная точка отвечает за специфиче-
163
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
скую суставную дисфункцию и почти всегда за ту позицию, ко-
торая уменьшит эту дисфункцию. При наличии нескольких чув-
ствительных точек остеопат начинает лечение с наиболее болез-
ненной точки.
Позднее эмпирически была определена и последователь-
ность лечения чувствительных точек, которая была предложена
R. S. Kusunose (1964):
1. Проксимальные чувствительные точки необходимо лечить
перед дистальными.
2. Сначала лечить самые чувствительные или «самые горя-
чие» чувствительные точки.
3. Области с наибольшей плотностью чувствительных точек
нужно лечить первыми.
4. Если чувствительные точки расположены в ряд (например,
над поперечными или остистыми отростками), то лечатся
те, что в середине.
Правильная последовательность лечения сокращает затраты
труда клинициста приблизительно на 50%.
Метод Л. Джонса подвергся модификации и получил разви-
тие в методе Д. Андерсона (D. Anderson) «fold and hold» (1994).
В его методе также 4 основных этапа:
♦ локализация болевой точки;
♦ сложение тела над болевой точкой таким образом, чтобы
боль уменьшилась на 2/3 (при этом сокращенная болезнен-
ная мышца расслабляется);
♦ удержание лечебной позы минимум 90 с;
♦ медленное (не менее 15 с) возвращение в исходное положе-
ние.
Данный способ купирования мышечной боли — более упро-
щенная модель метода Л. Джонса, однако не менее эффектив-
ная. Его могут применять сами пациенты. Метод Андерсона ак-
центирует внимание на лечебные (купирующие боль) позиции
тела (укладки). Применение метода не требует глубоких знаний
анатомии и биомеханики, достаточно понять принцип — тем и
привлекателен он для пациентов. С другой стороны, простота и
высокая эффективность используемых терапевтических укладок
позволяет считать метод перспективным.
Несмотря на все достоинства методик позиционного рилиза,
практическое применение его остеопатами и мануальными тера-
певтами до сих пор остается крайне ограниченным.
Приложение
ПРИЕМЫ МАНУАЛЬНОЙ
(ОСТЕОПАТИЧЕСКОЙ)ТЕРАПИИ
Мягкотканные техники
на шейном отделе позвоночника
мм» Ингибиция подзатылочных мышц (рис. 33)
Положение пациента: лежа на спине.
Положение врача: сидя у головного конца кушетки.
Положение рук врача: предплечья врача лежат на столе.
I—IV пальцы подушечками располагаются в области прикрепле-
ний подзатылочных мышц к затылочной кости.
Рис. 33. Ингибиция подзатылочных мышц
165
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Коррекция: ингибиция осуществляется посредством давления
собственного веса головы пациента на пальцы врача.
Примечание: предплечья и кисти врача расслаблены и нахо-
дятся в плотном контакте с поверхностью кушетки. Пальцы вра-
ча в ходе коррекции постоянно контролируют состояние подза-
тылочных мышц.
Длительность проведения техники определяется моментом
расслабления подзатылочных мышц шеи.
Техника на мягких тканях шеи № 1 (рис. 34)
Положение пациента: лежа на спине.
Положение врача: сидя у головного конца кушетки.
Положение рук врача: руки врача укладываются таким обра-
зом, что основания кистей располагаются на затылочной кости
пациента в области краниоцервикального перехода. Большие
пальцы располагаются на боковых поверхностях шеи. Подушеч-
ки I—IV пальцев контактируют с паравертебральными мышцами
шейного отдела позвоночника.
Коррекция: врач пальцами кистей слегка смещает шейные
мышцы пациента вверх и цефалически (на себя), усиливая шей-
ный лордоз.
Примечание: врач осуществляет данную мобилизацию очень
деликатно в направлении снизу вверх (до основания черепа).
Рис. 34. Техника на мягких тканях шеи № 1:
а — начальный этап проведения техники;
б — конечный этап проведения техники
166
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
—— Техника на мягких тканях шеи № 2 (рис. 35)
Положение пациента: лежа на спине.
Положение врача: стоя сбоку с противоположной дисфунк-
ции стороне на уровне шеи пациента.
Положение рук врача: цефалическая рука укладывается попе-
речно на лоб пациента, а каудальная рука захватывает боковые
мышцы шеи с противоположной стороны.
Коррекция: цефалической рукой врач производит ротацию го-
ловы пациента в направлении от себя, одновременно совершая
легкую гомолатеральную латерофлексию шейного отдела позво-
ночника. Каудальная рука врача в это время движется в противо-
положном направлении, натягивая мышцы шеи к себе.
Рис. 35. Техника на мягких тканях шеи № 2:
a — начальный этап проведения техники;
б — конечный этап проведения техники
167
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Ритмическая тракция
шейного отдела позвоночника (рис. 36)
Положение пациента: лежа на спине, голова пациента у края
кушетки.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: кисти врача укладываются одна на дру-
гую и захватывают заднюю поверхность шеи.
Коррекция: врач за счет сгибания ног в коленях осуществляет
цефалическую тракцию шейного отдела позвоночника.
Примечание: тракция должна увеличивать физиологиче-
ский шейный лордоз. Безболезненность тракции — обязатель-
ное условие проведения техники.
Рис. 36. Ритмическая тракция шейного отдела позвоночника:
а — начальный этап проведения техники;
б — конечный этап проведения техники
168
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Растяжение латеральной группы мышц шеи
— (на примере левой стороны, рис. 37)
Положение пациента: лежа на спине.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: врач левой рукой поднимает голову па-
циента, чтобы положить ее на предплечье правой руки. Врач
удерживает голову пациента посредством фиксации своим би-
цепсом макушки головы, а также упора своей грудиной в темен-
ную область головы пациента. I палец правой руки располагает-
ся сбоку от остистых отростков Thj, Thu, ТЬщ. Остальные
пальцы правой руки располагаются латерально слева от шейных
позвонков. Левая рука врача охватывает левый плечевой сустав
пациента и фиксирует его.
Коррекция: врач, перемещая вес своего тела на правую ногу,
сгибает ее в колене. Таким образом врач производит правую ла-
терофлексию шеи и ее легкую флексию до ощущения напряже-
ния тканей под левой рукой. Пальцы правой руки в это время
оценивают подвижность левой шейной области.
Примечание: к параметрам начальной латерофлексии и
флексии шеи можно добавить ротацию в ту же сторону.
Рис. 37. Растяжение латеральной группы мышц шеи
(на примере левой стороны):
а — начальный этап проведения техники;
б — конечный этап проведения техники
169
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Трансляция шейного
^отдела позвоночника (рис. 38)
Положение пациента: лежа на спине.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: голова пациента удерживается ладоня-
ми врача таким образом, что V и IV пальцы перекрещенными
укладываются на затылочную кость, а II и III пальцы контакти-
руют с поперечными отростками верхних шейных позвонков.
Коррекция: врач, попеременно сгибая ноги в коленях, пере-
носит вес своего тела влево, затем вправо. Таким образом врач
производит латеральную трансляцию шейных ПДС (движение
головы пациента напоминает движение головы индийских тан-
цовщиц).
Рис. 38. Трансляция шейного отдела позвоночника:
а — начальный этап проведения техники;
б — конечный этап проведения техники
170
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Растяжение задней группы
—мышц шеи (рис. 39)
Положение пациента: лежа на спине.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: руки врача перекрещены и чуть согну-
ты в локтях, кисти рук укладываются на плечевые суставы паци-
ента. Голова пациента располагается на предплечьях врача.
Коррекция: врач выпрямляет руки в локтях, производя таким
образом флексию головы и шейного отдела позвоночника.
Рис. 39. Растяжение задней группы мышц шеи:
а — начальный этап проведения техники;
б — конечный этап проведения техники
ЛУЛ
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Мобилизация
шейно-грудного перехода (рис. 40)
Положение пациента: лежа на животе.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: подушечки первых пальцев крестооб-
разно помещаются на противоположные поперечные отростки
смежных позвонков.
Коррекция: врач весом собственного тела осуществляет дав-
ление первыми пальцами на поперечные отростки, что приво-
дит к ротации смежных позвонков в противоположных направ-
лениях.
Рис. 40. Мобилизация шейно-грудного отдела позвоночника
172
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Техники коррекции
торакоабдоминальной диафрагмы
Техника коррекции
торакоабдоминальной диафрагмы
в двухсторонней дисфункции выдоха
(прямая техника, рис. 41)
Положение пациента и врача — как при тестировании диафраг-
мы. Врач, работая двумя руками, просит пациента сделать глубо-
кий вдох, и препятствует возвращению грудной клетки на выдо-
хе. Повторяем вдох и идем цефалически до нового «барьера»,
удерживая грудную клетку на выдохе. Повторить технику 2—3
раза. Затем необходимо произвести повторное тестирование
диафрагмы.
Рис. 41. Техника коррекции торакоабдоминальной диафрагмы
в двухсторонней дисфункции выдоха
Фасциальная диагностика и коррекция
торакоабдоминальной диафрагмы
(прямая техника, рис. 42)
Положение пациента: сидя на кушетке, спина выпрямлена.
Положение врача: стоя за пациентом, установив плотный
контакт между своей грудной клеткой и спиной пациента. Ноги
врача расставлены в прочном контакте с полом.
173
ВЕРТЕБРАЛЬНС БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Положение рук врача: предплечья врача прижаты к грудной
клетке пациента (необходимо сохранять контакт в ходе всей кор-
рекции). Врач плавно и мягко заводит свои пальцы под нижний
край реберной дуги с целью достичь внутренней ее поверхности.
Для удобства врач может немного наклонить пациента вперед,
затем попросить пациента разогнуться. Врач осуществляет небо-
льшую тракцию диафрагмы вверх.
Этап диагностики
Из этого положения врач своим корпусом совершает ротаци-
онные движения влево и вправо, возвращаясь каждый раз в ней-
тральное положение. Определяем наиболее свободное ротаци-
онное движение.
Этап коррекции
Пример: ротация предпочтительнее влево.
Из нейтрального положения выводим диафрагму (грудную
клетку) в правую ротацию до ощущения фасциального натяже-
ния и ждем расслабления тканей. После появления ощущения
расслабления тканей под руками просим пациента сделать вдох
и убираем руки.
Рис. 42. Фасциальная диагностика и коррекция
торакоабдоминальной диафрагмы (прямая техника)
1 7 А
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Техника коррекции ножек
торакоабдоминальной диафрагмы
примере левой ножки, рис. 43)
Положение пациента: сидя на кушетке.
Положение врача: стоя позади пациента боком. Свою ближ-
нюю к пациенту ногу сгибает в колене, фиксируя таз и нижние
поясничные ПДС пациента (образуя тесный контакт с ними).
Положение рук врача: в этом положении, врач правой рукой
охватывает плечевой пояс пациента. При этом пальцы укладыва-
ются на левое надплечье пациента, а предплечье располагается
на правом надплечье пациента. II или III пальцем левой руки
врач медленно проникает в ткани пояснично-реберного треуго-
льника слева (треугольник Ж. Л. Пти) в направлении к позво-
ночнику под XII ребро. Врач локализует мышечно-фасциальные
структуры этой области.
Коррекция: врач просит пациента сделать вдох-выдох и на вы-
дохе осуществляет латерофлексию туловища пациента влево, все
глубже проникая вентрально (вперед, медиально и вверх) в об-
ласть реберно-позвоночного угла. На вдохе пациента удерживаем
достигнутое положение, а на следующем выдохе повторяем пас-
сивную латерофлексию до нового барьера. Затем просим пациен-
та сделать активную делатерофлексию одновременно с резким
вдохом. На высоте делатерофлексии врач убирает свой палец.
Примечание: техника обязательно проводится с двух сторон.
Рис. 43. Техника коррекции левой ножки торакоабдоминальной диафрагмы
175
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Поднятие (лифт)
торакоабдоминальной диафрагмы (рис. 44)
Положение пациента: лежа на спине, ноги согнуты в коленях
Положение врача: стоя у головного конца стола.
Положение рук врача: локти врача располагаются на плечах
пациента. Кисти рук врача кубитальными краями пятых пальцев
заходят под реберные дуги в самой нижней их части. Ладони ох-
ватывают реберные дуги снаружи.
Коррекция: врач просит пациента сделать вдох и следует за
поднятием грудной клетки. Затем врач просит пациента сделать
выдох и препятствует опусканию грудной клетки, удерживая
руки в достигнутом положении. Во время следующего вдоха па-
циента врач следует за движением грудной клетки пациента до
нового «барьера», на выдохе препятствуем возврату грудной
клетки.
Повторите технику 3—4 раза.
Примечание: техника рассчитана на работу с перифериче-
ской частью диафрагмы. Чтобы задействовать в работе централь-
ную часть диафрагмы необходимо попросить пациента во время
выдоха надувать и опускать живот. Данный прием показан при
дисфункции диафрагмы на выдохе.
Техника показана к проведению только у взрослых пациентов.
Рис. 44. Лифт торакоабдоминальной диафрагмы
176
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Техника коррекции купола диафрагмы
в дисфункции выдоха
(на примере правого купола, рис. 45)
в—Непрямая техника
Положение пациента: лежа на спине.
Положение врача: сидя на кушетке со стороны поражения.
Нижняя конечность пациента со стороны поражения согнута в
коленном и тазобедренном суставе и лежит на плече врача.
Положение рук врача как при тестировании диафрагмы.
Коррекция: врач просит пациента сделать небольшой вдох и
глубокий выдох. В момент выдоха врач проводит первые пальцы
вверх до «барьера», усиливает движение грудной клетки в фазе
выдоха поворачивая свои кисти медиально. Затем врач толкает
тазобедренный сустав пациента в цефалическом направлении и
на этой же стороне осуществляет латерофлексию поясничного
отдела.
Повторить технику 3—4 раза.
Примечание: техника показана для проведения у детей и
подростков.
Рис. 45. Техника коррекции правого купола диафрагмы
в дисфункции выдоха (непрямая техника)
7 Зак 3863
177
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Приемы специфической мануальной
(остеопатической) коррекции
Коррекция «передней
затылочной кости» справа
Положение больного: лежа на спине.
Положение врача: стоя у изголовья больного, слегка смеща-
ясь на сторону вогнутости дисфункции Со-Ср
Положение рук врача: левая рука метакарпо-фалангеальным
суставом II пальца помещается под затылком слева, правая рука
захватывает подбородок больного между II и III пальцами, пред-
плечье поддерживает череп больного.
Подготовка к коррекции: осуществить легкое разгибание го-
ловы до ощущения движения в Со—С[, затем легкую левую лате-
рофлексию до ощущения движения в Со-Cj, затем легкую пра-
вую ротацию до ощущения движения в Со~С[.
Коррекция: попросить больного осуществить очень легкое ак-
тивное сгибание головы, толкая подбородок книзу (или опуская
взгляд к своим стопам) в течение трех секунд. После следующих
трех секунд расслабления выиграть на трех параметрах двига-
тельного барьера в: разгибании, левой латерофлексии, правой ро-
тации.
Сделать 3—4 раза и повторно тестировать.
Коррекция дисфункции в ERS
(Civ в ERS справа)
Дисфункция Cjv в ERS справа означает, что данный позвонок
находится в разгибании, в правой ротации и латерофлексии.
Положение больного: лежа на спине.
Положение врача: стоя у головного конца кушетки.
Положение рук врача: на уровне Сщ-Cjv-
Подготовка к коррекции: осуществить сгибание, левую лате-
рофлексию, левую ротацию на уровне C]V.
Коррекция: попросить больного сделать легкое сокращение
мышц в правой латерофлексии против сопротивления в течение
трех секунд.
После следующих трех секунд расслабления увеличить пара-
метры левой латерофлексии, левой ротации и сгибания.
Сделать 3—4 раза и повторно тестировать.
17а
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Коррекция I ребра справа
—— в дисфункции вдоха (рис. 46)
Положение больного: сидя на столе.
Положение врача: стоя за больным, живот контактирует со
спиной больного. Левая стопа в опоре на столе на расстоянии
10 см от левого бедра больного. Левое бедро врача расположено
в левой подмышечной впадине больного.
Положение рук врача: левый локоть врача опирается на левое
надплечье больного. Левая кисть удерживает голову больного.
Правая рука контактирует II и III пальцами с верхней поверхно-
стью I ребра, а I пальцем — с остистым отростком Thj.
Локализация: сохраняя это положение, врач производит пе-
редне-заднее и латеральное движение головы с целью определе-
ния положения, при котором будут проявляться движения одно-
временно на Thi и I ребре.
Рис. 46. Коррекция I ребра в дисфункции вдоха справа
179
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Параметры и этапы коррекции: сохраняя предыдущее поло-
жение, врач, смещая немного кзади передний край трапецие-
видной мышцы, укладывает I палец правой руки на верхнюю по-
верхность I ребра. Врач производит правую латерофлексию и
левую ротацию шейного отдела (это положение заставляет рас-
слабиться лестничные мышцы справа) до двигательного барьера
на I ребре. Врач просит больного сделать глубокий вдох, не давая
при этом ребру подняться. На вдохе врач I пальцем способствует
опусканию I ребра вниз, вперед и в сторону к левому колену бо-
льного и одновременно с этим производит правую латерофлек-
сию и левую ротацию до нового двигательного барьера. Техника
повторяется трижды.
Коррекция правой ключицы в дисфункции
я——отведения (по Ф. Митчелу)
Положение больного: лежа на спине у правого края стола, пра-
вое плечо располагается за пределами стола.
Положение врача: стоя на уровне грудной клетки больного со
стороны дисфункции.
Положение рук врача: левой рукой врач охватывает правое
предплечье больного над кистью. Тенаром правой руки врач
опирается в проксимальный конец ключицы снизу.
Параметры коррекции: левой рукой врач осуществляет внут-
реннюю ротацию и разгибание правого плеча больного до двига-
тельного барьера на уровне ключицы. Рука больного выпрямле-
на в локтевом суставе.
Коррекция: больной производит флексию плеча, поднимая
руку вверх, против сопротивления, оказываемого врачом, в тече-
ние трех секунд. После этого следуют три секунды расслабления.
Врач увеличивает параметры до достижения нового двигатель-
ного барьера. Техника повторяется трижды.
-iso
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Приемы краниосакральной
мануальной терапии
Прямая коррекция дисфункции
сфенобазилярного синхондроза
—ев правосторонней торсии
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного, колени разведе-
ны, пятки на полу, опора на седалищные бугры.
Положение рук врача: подходом по Сатерленду: указательные
пальцы на больших крыльях, мизинцы на затылочной кости,
локти на столе.
Коррекция:
1. Оцениваем параметры краниосакрального ритма (в остео-
патии — первичный дыхательный механизм — ПДМ).
2. На каждой флексии ПДМ индуцируйте тракцию на себя
II пальца левой руки и V пальца правой руки. Сделать апноэ и
тыльную флексию стоп с двух сторон, и удерживать положение
пальцев до расслабления тканей. Повторите маневр несколько
раз. После техники производим активное ретестирование право-
сторонней торсии левой рукой, правая рука — рецептор.
Прямая коррекция дисфункции
сфенобазилярного синхондроза
в правой латерофлексии с ротацией
(рис. 47)
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного.
Положение рук врача: подходом по Сатерленду: указательные
пальцы на больших крыльях, мизинцы на затылочной кости.
Коррекция:
1. Оцениваем параметры краниосакрального ритма.
2. На фазе флексии ПДМ сближаем правые II и V пальцы и
разводим одноименные пальцы левой руки. Сделать апноэ и ты-
льную флексию стоп с двух сторон, и удерживать положение па-
льцев до расслабления тканей. После техники производим рете-
стирование правой латерофлексии с ротацией левой рукой, пра-
вая рука — рецептор.
181
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Рис. 47. Коррекция дисфункции сфенобазилярного синхондроза
в правой латерофлексии с ротацией
Прямая коррекция вертикального
смещения сфенобазилярного синхондроза
(верхний вертикальный стрейн)
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного, колени разведе-
ны, пятки на полу, опора на седалищные бугры.
Положение рук врача: подходом по Сатерленду: указательные
пальцы на больших крыльях, мизинцы на затылочной кости,
локти на столе.
Коррекция:
1. Оценка параметров краниосакрального ритма (ПДМ).
2. На экстензии ПДМ индуцируем нижний вертикальный
стрейн, переводя клиновидную кость в экстензию. В случае вто-
ричного верхнего вертикального стрейна на флексии ПДМ ин-
дуцируем нижний вертикальный стрейн, переводя затылочную
кость во флексию. В результате техники необходимо добиться
равной амплитуды верхнего и нижнего вертикальных стрейнов.
После техники произведите активное ретестирование.
182
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Запомните! При ретестировании никогда не используйте ак-
тивный тест в направлении дисфункции, которую исправляе-
те. Посмотрите только амплитуду, а не возвращайте СБС в
дисфункцию. Изменение биомеханической ситуации в СБС в
положительную сторону на 10-20% следует расценивать как
хороший результат лечения. При передозировке лечения мо-
гут возникнуть головная боль, тошнота, падение артериаль-
ного давления, общая слабость.
Прямая коррекция вертикального
смещения сфенобазилярного синхондроза
шшжяшж (нижний вертикальный стрейн)
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного, колени разведе-
ны, пятки на полу, опора на седалищные бугры.
Положение рук врача: подходом по Сатерленду: указательные
пальцы на больших крыльях, мизинцы на затылочной кости,
локти на столе.
Коррекция:
1. Оценка параметров краниосакрального ритма (ПДМ).
2. На флексии ПДМ индуцируем верхний вертикальный
стрейн, переводя клиновидную кость во флексию. В случае вто-
ричного вертикального нижнего стрейна индуцируем верхний
вертикальный стрейн на экстензии ПДМ, переводя затылочную
кость в экстензию. В результате техники необходимо добиться
равной амплитуды верхнего и нижнего вертикальных стрейнов.
После техники произведите активное ретестирование.
Прямая коррекция латерального смещения
сфенобазилярного синхондроза
(на примере правостороннего
латерального стрейна)
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного, колени разведе-
ны, пятки на полу, опора на седалищные бугры.
Положение рук врача: подходом по Сатерленду: указательные
пальцы на больших крыльях, мизинцы на затылочной кости,
локти на столе.
1S3
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Коррекция:
1. Оценка параметров краниосакрального ритма (ПДМ).
2. Необходимо вернуть СБС на его физиологические попе-
речные оси. Для этого индуцируйте левосторонний стрейн до
уравновешивания амплитуд правостороннего и левостороннего
стрейнов.
Помните, что существуют первичные и вторичные латераль-
ные стрейны, где ведущим фактором является травматизация
клиновидной или затылочной костей соответственно. Таким
образом, коррекция дисфункции может быть произведена че-
рез коррекцию одной из этих костей.
Фасциальная техника на мягких тканях
задней поверхности шеи
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного.
Положение рук врача: большие пальцы обеих рук расположе-
ны вдоль по задней стороне влагалища грудиноключично-сосце-
видных мышц. Остальные пальцы согнуты, сомкнуты, их поду-
шечки располагаются по обеим сторонам от линии остистых
отростков на мышечной массе.
Коррекция: легким нажатием и соответствующим давлением
производится постепенное расслабление тканей согласно их глу-
бине.
Техника ингибиции «звездчатого»
симпатического ганглия (рис. 48)
Положение больного: лежа на спине, шея располагается в ней-
тральном положении, плечи опущены.
Положение врача: сидя у изголовья больного.
Положение рук врача: наружным краем концевых фаланг
больших пальцев с двух сторон врач осуществляет контакт с
внутренним краем ключиц кнаружи от латеральных ножек кива-
тельных мышц.
Коррекция: врач производит легкое и медленное надавлива-
ние на мягкие ткани, стараясь проникнуть за внутренний край
ключиц в течение 1—1,5 мин.
184
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
Рис. 48. Техника подавления нижнего шейного
симпатического (звездчатого) ганглия
Замечание:
1. Каждому больному производится подавление сначала верх-
него, а затем нижнего шейного (звездчатого) симпатическо-
го ганглия.
2. После проведения каждой техники подавления ганглиев
больной должен оставаться в положении лежа не менее
5 мин.
Техника растяжения позвоночной артерии
(по J.-P. Barral, 1999)
(на примере левой позвоночной артерии)
Положение больного: лежа на спине.
Положение врача: сидя у изголовья больного.
Положение рук врача: правая рука врача поперечно уклады-
вается под затылочную кость, ладонь левой руки продольно рас-
полагается на левом надплечье близ Cvn-Thi так, чтобы левый
I палец был направлен кзади и медиально в направлении шей-
ных позвонков. Левая рука осуществляет легкое давление в кау-
дальном направлении для создания противосилы. Правая рука
совершает правую латерофлексию, сохраняя при этом флексию
и левую ротацию головы. Этим движением достигается разведе-
ние левых поперечных отростков и тракция изгибов позвоноч-
ной артерии на уровне Сц—Сщ, Cj и затылочной кости.
1 85
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Коррекция: из этого положения на фазе флексии ПДМ (вдо-
ха) врач плавно осуществляет тракцию затылочной кости правой
рукой. На фазе экстензии ПДМ (выдоха) врач ослабляет натяже-
ние. Маневр повторяется до ощущения освобождения и расслаб-
ления тканей.
Примечание: по автору, данная техника позволяет освобо-
дить и начало позвоночной артерии, где она ответвляется от
подключичной артерии, и ее интракраниальный конец. Цефали-
ческое направление техники нацелено на волокна, соединяю-
щие dura mater с позвоночной артерией.
..... .hi» Техника «дренажа» венозных синусов
Положение больного: лежа на спине, голова и шея в нейтраль-
ном положении.
Положение врача: сидя у изголовья больного, локти на столе.
Последовательность проведения дренирования венозных си-
нусов черепа:
1. Дренирование затылочного синуса (от наружного затылочно-
го бугра до большого затылочного отверстия). Положение паль-
цев врача: средние пальцы врача лежат на столе горизонтально и
соприкасаются кончиками с наружным затылочным бугром.
Коррекция: в этом положении индуцировать легкое натяжение
подушечек средних пальцев в стороны и подождать до появле-
ния ощущения тепла, размягчения, расслабления тканей под па-
льцами, начала внутреннего движения. Затем средние пальцы
установить вблизи большого затылочного отверстия и повторить
манипуляцию с теми же параметрами, индуцируя легкое натяже-
ние пальцами под углом 45’ по отношению к срединной линии
тела.
2. Дренирование «пресса Герофила». Положение пальцев врача:
подушечки средних пальцев врача упираются друг в друга и со-
прикасаются с наружным затылочным бугром. Коррекция: при
манипуляции следует произвести очень легкое натяжение тка-
ней подушечками пальцев и ждать наступления параметров рас-
слабления (ответной реакции) тканей, описанных выше.
3. Дренирование латеральных синусов. Положение пальцев
врача: V пальцы на наружном затылочном бугре, IV, III и II паль-
цы расположить по верхней кривой затылочной линии с двух
сторон. Коррекция: в этом положении произвести очень легкое
1SS
Приложение. ПРИЕМЫ МАНУАЛЬНОЙ (ОСТЕОПАТИЧЕСКОЙ) ТЕРАПИИ
натяжение тканей подушечками пальцев и ждать, соблюдая те
же параметры расслабления тканей.
4. Дренирование прямого синуса. Положение пальцев врача: по-
душечки мизинцев соприкасаются с наружным затылочным буг-
ром, остальные пальцы контактируют с верхней кривой заты-
лочной линией. Перекрещенные большие пальцы лежат на са-
гиттальном шве на уровне лямбды. Коррекция: при выполнении
манипуляции необходимо визуализировать ось, идущую от боль-
ших пальцев к центру черепа, на уровне переднего конца прямо-
го синуса. Произвести легкое натяжение подушечками пальцев и
ждать, соблюдая те же параметры расслабления тканей.
5. Дренирование верхнего продольного синуса (от наружного
затылочного бугра до метопического шва; затем от наружного
затылочного бугра до лямбды). Положение пальцев врача: череп
пациента захватывается ладонями врача, перекрещенные боль-
шие пальцы располагаются с двух сторон от срединной линии на
уровне наружного затылочного бугра, воздействуя таким обра-
зом на верхний продольный синус от наружного затылочного
бугра до области брегмы. Коррекция: при выполнении манипуля-
ции произвести очень легкое натяжение подушечками больших
пальцев и дождаться расслабления тканей.
6. Затем четырьмя пальцами захватываем пространство от брег-
мы до глабеллы. Положение пальцев врача: V, IV, III и II пальцы
соединяются с двух сторон конец в конец на уровне метопиче-
ского шва, при этом II пальцы располагаются кпереди от брег-
мы, а V — доходят до уровня переносицы. Коррекция: при прове-
дении манипуляции пальцами осуществляется легкое латераль-
ное натяжение на уровне метопического шва.
Замечание. До выполнения техники дренажа венозных сину-
сов следует освободить следующие уровни: Th(, ТКщ, фасции
реберно-ключичного пространства, яремные отверстия.
СПИСОК ЛИТЕРАТУРЫ
Антонов И. П. Вертебро-базилярная недостаточность И Актуальные вопросы не-
врологии и нейрохирургии. —- Минск, 1975. — С. 5-14.
Антонов И. П., Гиткина Л. С. Вертебрально-базилярные инсульты. — Минск: Бела-
русь, 1977. — 240 с.
Акимов Г. А., Ерохина Л. Г., Стыкан О. А. Неврология синкопальных состояний. —
М.: Медицина, 1987. — 207 с.
Аксенова А. М., Резников К. М., Андреева В. В. Влияние глубокого массажа и физи-
ческих упражнений на кровообращение головного мозга при шейно-грудном
остеохондрозе позвоночника И Вопросы курортологии, физиотерапии и лечеб-
ной физкультуры. — 1997. — № 3. — С. 19-21.
Алексеева Н. С. Кохлеовестибулярные синдромы при вертебро-базилярной недо-
статочности // Ишемия мозга: Материалы международного симпозиума. —
СПб, 1997. —С. 23-24.
Андрианов В. Л., УхановА. В., Уханова Е. В., Айвазян Л. А. Влияние остеопатической
терапии на состояние церебральной гемодинамики и биоэлектрической актив-
ности головного мозга // Материалы I Всерос. съезда мануальных терапев-
тов. — М., 1999. — С. 35-38.
Ахметсафин А. Н., Скоромец А. А., Волкова А. В., Бульба Л. В. Краниометрия и
краниальная терапия у больных с острыми нарушениями мозгового кровооб-
ращения // Тезисы I Всерос. съезда мануальных терапевтов. — М., 1999. —
С. 122-123.
БабиякВ. И., Ланцов А. А., Базаров В. Г. Клиническая вестибулология.—СПб, 1999.
Балязин В. А., Черникова И. В., Сагертянц Э. В. О сложностях диагностики сосуди-
стых мальформаций вертебро-базилярного бассейна И Ишемия мозга: Мате-
риалы международного симпозиума. — СПб, 1997. — С. 177-178.
Бахтадзе М. А., Нефедов А. Ю., Сидорская Н. В. Особенности обследования и ле-
чения методом мануальной терапии больных с аномалией Киммерле//Тезисы
I Всерос. съезда мануальных терапевтов. — М., 1999. — С. 18-19.
Бахтадзе М. А. Роль аномалии Киммерле в развитии компрессионных синдромов
позвоночной артерии. Дис.... канд. мед. наук. — М., 2002.
Бегун /7. И., Шукейло Ю. А. Биомеханика: Учебное пособие. — СПб: ТЭТУ, 2000. —
160 с.
Беленькая Р. М. Инсульт и варианты артерий мозга. — М.: Медицина, 1979. —173 с.
Беляков Н. А., Новосельцев С. В., Мохов Д. Е. Остеопатия как метод лечения синд-
рома вертебрально-базилярной недостаточности // Материалы II Всерос.
съезда мануальных терапевтов. — СПб, 2002. — С. 91.
лее
СПИСОК ЛИТЕРАТУРЫ
Бишеле Н. А. Зрительные функции при диабетической ретинопатии: оценка состоя-
ния и эффективности лечения, связь с клинико-патогенетическими фактора-
ми //Автореф. дис.... канд. мед. наук. — М., 1996.
Борисенко А. В. Дифференцированное применение мануальной терапии у больных
с рефлекторными синдромами шейного остеохондроза: Автореф. дис.... канд.
мед. наук. — Минск, 1992. — С. 4-9.
Боровик Л. В. Структурно-функциональные и клинические особенности шейного от-
дела позвоночника: Автореф. дис.... канд. мед. наук. — Киев, 1981. — 24 с.
Бурак Г. Г., Самсонова И. В., Кобец Г. Г. Закономерности морфогенеза вестибуло-
мозжечковых расстройств при нарушениях кровообращения в сосудах вер-
тебрально-базилярного бассейна (экспериментальное исследование). — Ви-
тебск, ВГМУ, 2000.
Бутко Д. Ю. и др. Фармакотерапия сосудистых больных с нарушением функции
равновесия // Современные подходы к диагностике и лечению нервных и пси-
хических заболеваний: Материалы конференции. — СПб, 2000. — С. 276.
Бродская 3. Л., Назинкина Ю. В. Дифференциальный диагноз первичных блокиро-
вок аппарата И Мануальная терапия в артеровертеброневрологии. — Новокуз-
нецк, 1990. — С. 84-88.
Бродская 3. Л., Луцик А. А. Боковые грыжи диска при шейном остеохондрозе И Вер-
теброгенные заболевания нервной системы. — Новокузнецк, 1969.—С. 75-80.
Бродская 3. Л. Рентгенологические показатели расстройств вертебро-базилярного
кровообращения при шейном остеохондрозе // Хирургическое лечение рас-
стройств мозгового кровообращения в вертебро-базилярной системе. — Л.,
1977. —С. 68-78.
Брязгунов И. П., Митиш М. Д, Кожевникова О. В. Роль натальной патологии позво-
ночника в генезе цефалгий // Фундаментальные основы остеопатии: Материа-
лы I Всерос. симпозиума. — СПб, 1998. — С. 3.
Булеца Б. А. Неврологические синдромы при обызвествлении позвоночных арте-
рий // Журн. невропатол. и психиатр. — 1990. — Т. 90, вып. 1. — С. 53-55.
Верещагин Н. В. Роль поражений экстракраниального отдела позвоночной артерии
в нарушениях мозгового кровообращения // Журн. невропатол. и психиатр. —
1962. — Т. 62, вып. 2. — С. 1654-1660.
Верещагин Н. В. Поражение экстракраниальных отделов позвоночных артерий и
нарушения мозгового кровообращения: Автореф. дис.... канд. мед. наук / Мос-
ковский мед. институт им. Семашко. — М., 1964. — 16 с.
Верещагин Н. В. Патология позвоночных артерий // Сосудистые заболевания нер-
вной системы / Под ред. акад. Е. В. Шмидта. — М., 1975. — С. 400-412.
Верещагин Н. В. Клиника вертеброгенных поражений позвоночной артерии // Пато-
логия вертебро-базилярной системы и нарушения мозгового кровообраще-
ния. — М., 1980. —С. 214.
Верещагин Н. В., БорисенкоВ. В., Власенко А. Г. Мозговое кровообращение. Совре-
менные методы исследования в клинической неврологии. — М., 1993. —
С. 15-20.
Верещагин Н. В., Моргунов В. А., Гулевская Т. С. Патология головного мозга при
атеросклерозе и артериальной гипертонии. — Москва, 1997.
109
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Верещагин Н. В Недостаточность кровообращения в вертебрально-базилярной си-
стеме // Consilium Medicum, 2003.
Веселовский В. П. Синдром позвоночной артерии // Практическая вертеброневро-
логия и мануальная терапия. — Рига, 1991. — С. 60-66.
Веселаго О. В. Головокружение — М.: Триада-Фарм, 2001. — 94 с.
Виленский Б. С. Инсульт: профилактика, диагностика и лечение. — СПб, 1999. —
336 с.
Волченко В. В. Мануальная терапия вертеброгенного синдрома позвоночной арте-
рии: Автореф. дис.... канд. мед. наук / Новосибирский мед. институт. — Ново-
сибирск, 1999. — 21 с.
Войтаник С. А. Мануальная терапия вертеброгенных торакалгий с вегетативно-вис-
церальными проявлениями: Автореф. дис. ... канд. мед. наук / УНИИ курорто-
логии и физиотерапии. — М., 1986. — 22 с.
Войтаник С. А., Гавата Б. В. Мануальная терапия дистрофических заболеваний
позвоночника. — Киев: Здоровья, 1989. — 141 с.
Ворлоу Ч. П., Денис М. С., Ван ГейнЖ. и др. Инсульт. Практическое руководство для
ведения больных. Пер. с англ. — СПб: Политехника, 1998. — 629 с.
Гайдар Б. В., Парфенов В. Е., Свистов Д. В. Транскраниальная допплерография в
нейрохирургической практике // Междунар. симпоз. «Транскраниальная до-
пплерография и интраоперационный мониторинг». — СПб, 1994. — С. 27-29.
Галичкина Л. В. Мануальная терапия неврологических проявлений шейно-грудного
остеохондроза // Тез. докл. 68-й научн.-практ. конф, врачей. — Астрахань,
1987. —С. 165-167.
Гехт А. Б. Головокружение при сосудистых заболеваниях ЦНС // Материалы VIII
Российского съезда неврологов. — Казань, 2001.
Гпадкое А. В., Черепанов Е. А. Клиническая биомеханика в диагностике патологии
позвоночника // Хирургия позвоночника. — 2004. — № 1. — С. 103-109.
Гойденко В. С., Ситель А. Б., Галанов В. П., Руденко И. В. Мануальная терапия не-
врологических проявлений остеохондроза позвоночника. — М., 1988. — 240 с.
Голубев Е. В. Лечение и физическая реабилитация больных с неврологическими
проявлениями шейного остеохондроза: Автореф. дис. ... канд. мед. наук. —
Уфа, 1999. —26 с.
Гордон И. Б., Гордон А. И. Церебральные и периферические вегетативные рас-
стройства в клинической кардиологии. — М/ Медицина, 1994. — 159 с. —
(БПВ: Библиотека практикующего врача).
Готовский Ю. В. Электропунктурная диагностика и терапия с применением вегета-
тивного резонансного теста «ИМЕДИС-ТЕСТ»: Методические рекомендации. —
М.: 1997. —С. 5-7.
Гриценко Е. Г, ГриценкоА. Г. Опыт комплексного использования методов ВРТ, био-
резонансной терапии и мануальной терапии // Тез. и докл. IV Международной
конференции «Теоретические и клинические аспекты применения биорезо-
нансной и мультирезонансной терапии». — М.: ИМЕДИС, 1999. — 381 с.
Гриценко Е. Г, Гриценко А Г., Гриценко А. А Опыт комплексного использования
ВРТ и краниосакральной терапии //Тез. докл. X Международной конференции
190
СПИСОК ЛИТЕРАТУРЫ
«Теоретические и клинические аспекты применения биорезонансной и муль-
тирезонансной терапии». — М.: ИМЕДИС, 2004. — С. 217-222.
Гурленя А. М., Багель Г. Е. Физиотерапия и курортология нервных болезней. —
Минск: Вышэйшая школа, 1989. — 398 с.
Гэлли Р. Л., Спайт Д. У., Симон Р. Р. Неотложная ортопедия: позвоночник / Пер. с
англ. — М.: Медицина, 1995. — 432 с.
Даттон К. С. Основы остеопатии: Учебно-метод. пособие для врачей мануал, тера-
певтов, неврологов / Пер. с англ. И. А. Чемерис. — Алматы: Б. И., 1998. —
60 с. — (Казах, гос. мед. университет. Кафедра традицион. медицины).
Дамулин И. В. Мозжечковая атаксия: некоторые аспекты клиники, диагностики и ле-
чения // Consilium medicum. 2004. — Том 6. — № 2.
ДжибладзеД. Н., Гпазунова Т. И., Никитин Ю. М., Лелюк С. Э. Катамнез больных с
патологией экстракраниального отдела позвоночных артерий // VII Всерос.
съезд неврологов: (Тез. докл.). — М.: АО «Буклет», 1995. — № 218.
Дмитриенко И. А. Оториноларингология. Атлас клинической анатомии. — М.,
1998.— С. 118-123.
Дубенко А. Е., Калашников В. И. Об эффективности мануальной терапии при дисцир-
куляторных энцефалопатиях с преимущественным поражением вертебро-бази-
лярного бассейна // Мануальная медицина. —1994. — № 8. — С. 24-26.
Дубровский В. И. Лечебная физическая культура. — М.: Владос, 2004. — 624 с.
Дубровский В. И. Лечебный массаж. — М.: Владос, 2003. — 464 с.
Ежов В. В. Применение мануальной терапии при начальных формах цереброваску-
лярных заболеваний // Вопросы курортологии, физиотерапии и лечебной физ-
культуры. — 1994. — № 4. — С. 6-9.
Ермолаева А. И. Динамика некоторых вазодистонических показателей при синдро-
мах шейного остеохондроза: Автореф. дис. ... канд. мед. наук. — Казань,
1998. —С. 8-10.
Есина И. Ю., Филина Т. Ф. Анализ эффективности рефлексотерапии у больных ос-
теохондрозом шейного отдела позвоночника // Невропатология и психиатрия,
1990. — Вып. 4. — С. 23.
Жулев Н. М., Лобзин В. С., Бадзгарадзе Ю. Д. Синдром позвоночной артерии // Ма-
нуальная и рефлекторная терапия в вертеброневрологии. — СПб, 1992. —
С.196-199.
Жулев Н. М., Кандыба Д. В., Жулев С. Н. Синдром позвоночной артерии: Руководст-
во для врачей. — СПб: Б. И., 2001. — 223 с.
Жулев Н. М., Полякова Л. А., Трофимова Т. Н., Пачулия Э. Б. Диагностика кра-
нио-вертебральных дисплазий: Учеб, пособие. — СПб: СПбМАПО, 2001. —
18 с. — (Последипломное мед. образование).
Зайцева Р. Л. Взаимоотношения рациональных образований на уровне бокового ат-
ланто-аксиального сустава человека // Современные проблемы оперативной
хирургии. — М., 1968. — Т. 1. — С. 67-68.
Зайцева Р. Л. Морфологические предпосылки поражения позвоночной артерии и
второго шейного нерва на уровне 1-2 шейных позвонков. Дис. ... канд. мед.
наук. — Новокузнецк, 1969.
191
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Залманов А. С. Тайная мудрость человеческого организма: Глубинная медицина. —
Изд. 2-е, перераб. и доп. Пер. с франц, и нем. — СПб: Наука, 1991. — 335 с.
Зозуль Л. А. Вертебрально-базилярная недостаточность у больных с окклюзирую-
щими поражениями брахиоцефальных артерий и динамика после хирургиче-
ского лечения: Дис. ... канд. мед. наук. — М., 1981.
Золотаревский А. В. Состояние глаз у больных с нарушениями артериального экст-
ракраниального кровотока: Автореф. дис.... канд. мед. наук. — М., 1987.
Иванникова Е. В. Остеопатическое лечение эпилепсии у детей // Остеопатия — ме-
дицина XXI века: Информ, бюллетень. — 1998. — № 1. — С. 27-30.
Исмаилов М. Ф., Веселовский В. П., Богданов Э. И. Некоторые патогенетические ме-
ханизмы спондилогенной сосудистой недостаточности в вертебро-базилярной
системе // Неврологический вестник. — 1996. — Вып. 1-2. — С. 26-31.
Капоросси Р. Влияние остеопатического вертебрального и краниосакрального ле-
чения на гравитационное положение тела человека // Фундаментальные осно-
вы остеопатии: Материалы I Всерос. симпозиума — СПб, 1998. — С. 9.
Камчатное IT Р. Вертебрально-базилярная недостаточность: Дис. ... д-ра мед.
наук. —РГМУ, 2001.
Камчатное П. Р., Гордеева Т. Н., Кабанов А. А. и др. Клинико-патогенетические осо-
бенности синдрома вертебрально-базилярной недостаточности // Журн. не-
вропатол. и психиатр., 2001. — Вып. 1. —С. 55-57.
Камчатное П. Р. Вертебрально-базилярная недостаточность. — «Медицинская га-
зета», № 49. — 2004.
Кипервас И. П. Синдром передней лестничной мышцы //Журн. невропатол. и психи-
атр. — 1968. — Т. 68, вып. № 5. — С. 662-665.
Кипервас И. П. Периферические нейроваскулярные синдромы. — М.: Медицина,
1985. —176 с.
Корж Н. А. Нестабильность шейного отдела позвоночника: Автореф. дис. ... д-ра
мед. наук / Минск, 1985. — 26 с.
Кайсарова А. И. Синкопальный вертебральный синдром Унтерхарншейдта у детей //
Детская неврология. — СПб, 1995. — С. 46-50.
Канарейкин К. Ф., Манвелов Л. С., Бахур В. Т. Клиника и диагностика начальных про-
явлений недостаточности кровоснабжения мозга // Клиническая медицина. —
1991, —№ 2. —С. 64-66.
Каплина С. /7. Патогенетическое обоснование краниовертебральной терапии у де-
тей с нейропатологическими синдромами: Автореф. дис.... канд. мед. наук. —
Вост.-Сиб. науч, центр. — Иркутск, 2000. — 26 с.
Кистлер и др. Внутренние болезни. Руководство под ред. Браунвальда. — М.,
1997. — Т. 10., пер с англ.
Клименко А. В., Скоромец А. А., Выкрикач М. О. Атлас приемов мануальной терапии
при остеохондрозе позвоночника. —Львов, 1995. — 189 с.
Корсакова Н. К., Микадзе Ю. В., Балашова Р. Ю. Неуспевающие дети: нейропсихо-
логическая диагностика трудностей в обучении младших школьников. — М.:
Интелтех, 1997. — 123 с.
192
СПИСОК ЛИТЕРАТУРЫ
Кравченко Т. И. Принципы остеопатической коррекции нарушений кранио-спиналь-
ной гемо-ликвородинамики // Тезисы I Всерос. съезда мануальных терапев-
тов.—М., 1999.— С. 132-133.
Кравцов Ю. И., Усачева Л. В. Биорезонансная терапия остеохондроза шейного от-
дела позвоночника И Материалы науч.-практ. конф, по мануальной терапии,
рефлексологии и неврологии. — Новокузнецк, 2002. — С. 271-279.
Крамаренко В. Г., Чеченин А. Г., Шмидт И. Р. Краниальная мануальная терапия в
лечении цефалгий различного генеза // Тезисы I Всерос. съезда мануальных
терапевтов. — М., 1999. — С. 133.
Красноярова Н. А. Функциональные биомеханические нарушения на уровне шейно-
го отдела позвоночника в патогенезе синдрома внутричерепной гипертензии //
Фундаментальные основы остеопатии: Материалы II Междунар. симпозиу-
ма. — СПб, 2000. — С. 15-16.
Крупина Н. Е., Турова Н. В. Особенности гемодинамики в сосудах вертебро-бази-
лярного бассейна у больных с мальформацией Киари // Ишемия мозга: Мате-
риалы Междунар. симпозиума. — СПб, 1997. — С. 55-57.
Левит К., Захсе И., Янда В. Цервико-краниальный болевой синдром // Мануальная
медицина. — М., 1993. — С. 389.
Ли И. М. Кранио-сакральная диагностика и лечение легкой черепно-мозговой трав-
мы И Сборник научно-практических работ Кемеровской областной клиниче-
ской больницы. — Кемерово, 1993. — С. 256-260.
Ли И. М. Метод кранио-сакральной терапии в диагностике и лечении больных с со-
трясением головного мозга в остром периоде // Новые медицинские техноло-
гии. — Н. Новгород, 1994. — С. 89-90.
Ли И. М. Особенности применения краниальной мануальной терапии у больных с
шейно-затылочным механизмом сотрясения головного мозга // Хирургия по-
звоночника и спинного мозга. — Новокузнецк, 1995. — С. 253-257.
Лиев А. А. Клинико-реографические корреляции у больных вертеброгенным пора-
жением позвоночной артерии под влиянием комбинированной терапии // Ма-
нуальная медицина. — Новокузнецк, 1995. — С. 20.
Лиев А. А. Саногенирующие механизмы постизометрической релаксации при мио-
фасциальной боли. — Миофасциальная боль в вертеброневрологии // Матер,
конф. поев. пам. В. П. Веселовского, Кисловодск, 2000. — С. 14-21.
Лихачев С. А., Борисенко А. В. Мануальная терапия в комплексном лечении боль-
ных с вертеброгенной вестибулярной дисфункцией // Врачеб. дело. —1991. —
№ 6. — С. 20-24.
ЛобзинВ. С., ШиманА. Г., Жулев Н. М. Физиотерапия заболеваний периферической
нервной и мышечной систем. — СПб: Гиппократ, 1996. — 236 с. — (Библиотека
среднего медработника).
Лужецкая Т. А. Головная боль при поражении позвоночной артерии // Головные
боли: Тр. симпоз. — М., 1964. — С. 164-168.
Луцик А. А., Шмидт И. Р. Результаты хирургического лечения синдрома позвоноч-
ной артерии и других синдромов шейного остеохондроза //Журн. Вопр. нейро-
хирургии им. Бурденко. — 1970. -№ 1.-С. 27-32.
193
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
ЛуцикА. А. Редкие формы вертебро-базилярной недостаточности и перспективы их
хирургического лечения // Хирургическое лечение расстройств мозгового кро-
вообращения в вертебро-базилярной системе. — Л., 1977. — С. 98-104.
ЛуцикА. А. Компрессионные синдромы остеохондроза шейного отдела позвоночни-
ка. — Новосибирск, 1997. — 312 с.
Лущик У. Б., Купновицкая М. Ю., Скорик Н. В., Карасевич Н. В. Возрастные особен-
ности мозгового кровоснабжения в норме и при цереброваскулярной патоло-
гии в онтогенезе // Ишемия мозга : Материалы Международного симпозиу-
ма. — СПб, 1997. — С. 68-70.
Мажейко Л. И., Васильев А. Г, Турова Н. В. Особенности показателей мозгового кро-
вообращения у детей с патологией шейного отдела позвоночника // Ишемия
мозга: Материалы Международного симпозиума. — СПб, 1997. — С. 70-71.
Манвелов Л. С. О некоторых итогах изучения начальных проявлений недостаточно-
сти кровоснабжения мозга // Клиническая медицина. — 1995. — № 5. —
С. 28-30.
Меламуд Э. Е., Лобыня Л. А., Нинель Г. Г. и др. К клинике, диагностике и лечению
вертебро-базилярной сосудистой недостаточности у больных с травмой шей-
ного отдела позвоночника и спинного мозга // Материалы I науч. конф, нейро-
хирургов Казахстана и Средней Азии. —Алма-Ата, 1973. — С. 177-179.
Мельников О. А. Некоторые аспекты диагностики и лечения вестибулярных рас-
стройств в неврологической практике // Лечащий врач. — 2000. — № 9. —
С. 1^4.
Михайлов М. К., Акберов Р. Ф., Фаттахов В. В. К проблеме перинатальной нейро-
радиологии I/ Казан, мед. журн. — 1995. — № 2. — С. 133-136.
Молоков Д. Д. Лечение синдрома позвоночной артерии методами мануальной тера-
пии // Тезисы I Всерос. съезда мануальных терапевтов. — М., 1999. — С. 69-70.
Москаленко Ю. Е. Феноменология и механизмы движений костей черепа // Фунда-
ментальные основы остеопатии: Материалы I Всерос. симпоз. — СПб, 1998. —
С. 12-13.
Москаленко Ю. Е., Кравченко Т. И., Фрайман В., Ванштейн Г. Б. Фундаментальные
основы краниальной остеопатии. — СПб, 2002. — 80 с.
Мэгоун Г. И. Краниальная остеопатия. Белово: Беловский полиграфист, 1992. —
120 с.
Небожин А. И., Андреева Т. Е., Дрожжина Г. Р. Морфологические особенности сое-
динений костей мозгового черепа (антропологическое исследование) // Мате-
риалы III конференции «Актуальные вопросы мануальной медицины и вертеб-
роневрологии». — М., 1996. — С. 132-137.
Небожин А. И. Краниальная мануальная терапия: морфологические и функциональ-
ные предпосылки развития и клинического применения метода // Актуаль-
ные вопросы мануальной медицины и вертеброневрологии. — М., 1996. —
С.125-128.
Небожин А. И., Невзоров В. П., Чефранов С. Г. Биофизические аспекты диагностики
и коррекции клинических состояний черепа на базе принципов функционало-
гии // Материалы науч.-практ. конф. «Традиционные методы лечения—основ-
ные направления и перспективы развития». — М., 1998.
194
СПИСОК ЛИТЕРАТУРЫ
НебожинА. И. Проприоцептивное головокружение при биомеханических изменени-
ях в краниовертебральной области // Тезисы I Всерос. съезда мануальных те-
рапевтов. — М., 1999. — С. 71-72.
Нефедов А. Ю., СительА. Б., Убрятов В. Б., Бахтадзе М. А. Клинико-диагностиче-
ские особенности гипоплазии позвоночной артерии // Тезисы I Всерос. съезда
мануальных терапевтов. — М., 1999. — С. 32.
Нефедов А. Ю. и др. Феномен постманипуляционной гиперемии в вертебрально-ба-
зилярной системе. Переходные процессы при восстановлении кровотока в по-
звоночных артериях// Материалы I Всерос. съезда мануальных терапевтов. —
М. —1999. —С. 28.
Никитин Ю. М. Ультразвуковая диагностика. — М., 1998.
Никифоров Б. М. Клинические лекции по неврологии: Для студ. мед. вузов. — СПб:
Питер, 1999. — 346 с.
Новосельцев С. В. Возможности остеопатической коррекции синдрома вертебраль-
но-базилярной недостаточности. Дипл. работа на получение диплома 3 цикла
по остеопатии (РВШОМ). — СПб, 2000. — 94 с.
Новосельцев С. В., Чернышев А. М. Возможности остеопатической коррекции синд-
рома вертебрально-базилярной недостаточности у детей // Материалы VII ито-
говой открытой научно-практической конференции молодых ученых и студен-
тов. — Киров, 2001. — С. 132.
Новосельцев С. В. Остеопатия. Основные приемы лечения и самопомощи. — СПб:
Невский проспект, 2003. — 160 с.
Новосельцев С. В. Спондилогенно-краниальная недостаточность мозгового крово-
обращения в вертебрально-базилярном бассейне и ее коррекция: Дис.... канд.
мед. наук. — СПб, 2004. —150 с.
Новосельцев С. В. Введение в остеопатию. Мягкотканные и суставные техники. —
СПб: Фолиант, 2005. — 240 с.
Оглезнев К. Я. и др. Магнитно-резонансная ангиография в диагностике поражений
сонных и позвоночных артерий // Неврологический журнал, 1999. — № 5. —
С. 51-53.
ОдинакМ. М., Дыскин Д. Е. Синкопы, обусловленные недостаточностью мозгового
кровообращения в вертебрально-базилярном бассейне // Одинак М. М. Дыс-
кин Д. Е. Эпилепсия: этиопатогенез, клиника, дифференц. диагностика, меди-
каментозное лечение. — СПб, 1997. — С. 148-156.
Одинак М. М., Вознюк И. А. Новое в терапии острой и хронической патологии моз-
га.—СПб, 1999.—32 с.
Осна А. И. Шейный остеохондроз как причина расстройств кровообращения в вер-
тебро-базилярном бассейне // В кн.: Хирургическое лечение расстройств
мозгового кровообращения в вертебро-базилярной системе. — Л., 1977. —
С. 51-55.
Плеханов Л. А. Способ скрининг-диагностики тяжести родовой травмы шейного от-
дела позвоночника и спинного мозга у грудных детей. Патент на изобретение
№2195156. 27.12.2002.
Плеханов Л. А. Современное представление и скрининг-диагностика родовых по-
вреждений позвоночника и спинного мозга у грудных детей. — Челябинск, Ура-
195
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
льская государственная медицинская академия дополнительного образова-
ния, 2003. — 26 с.
Пономарев Н. А., Кравцов Ю. И. Вегетативно-дистонический синдром резидуально-
го периода натальной травмы шейного отдела позвоночника у детей (нейроор-
топедические аспекты диагностики и лечения). — Пермь, 1998. — С. 102.
ПопелянскийЯ. Ю. Синдром позвоночной артерии// Болезни периферической нер-
вной системы. — М., 1989. — С. 315, 464.
Попелянский А. Я. Подуровневые особенности шейной вертеброгенной патологии
нервной системы: Автореф. дис.... канд. мед. наук. — Казань, 1979. — 26 с.
Попелянский А. Я. Диагностика и лечение цервикальных вертеброгенных синдро-
мов с учетом количественных показателей: Метод, рекомендации. — Казань:
Б. И., 1979. —26 с.
Привес М. Г, Лысенков Н. К., Бушкович В. И. Анатомия человека. — М.: Медицина,
1974. —560 с.
Прохорова Э. С. Эпилептические припадки при нарушениях мозгового кровообра-
щения у больных с гипертонической болезнью и атеросклерозом: Автореф.
дис.... д-ра мед. наук. — М., 1981. — 45 с.
Пуговкин А. П, Сорокоумов В. А. Мозговое кровообращение в норме и патологии:
Учеб, пособие для студ. мед. вузов и клинических ординаторов. — СПб: Б. И.,
1997.—48 с.
Пулатов А. М., Никифоров А. С. Справочник по семиотике нервных болезней: не-
врологические симптомы и синдромы. — Ташкент: Медицина, 1972. — 227 с.
Пфальтц Ц. Р. Головокружение при патологических изменениях в области шеи //
Головокружение / Пер. с англ. — 2-е изд., стер. — М., 1989. — С. 188-205.
Профилактика родовых травм спинного мозга у новорожденных (Метод, рекоменд.
для практических врачей). — Казань, 1982, Казанский ГИДУВ.
Ратнер А. Ю. Спорное и бесспорное в изучении церебральных синдромов шейного
остеохондроза // Остеохондроз позвоночника. — Новокузнецк, 1973. — Ч. II. —
С. 194-197.
Ратнер А. Ю. Шейный остеохондроз и церебральные нарушения. Казань, 1970. —
220 с.
Ратнер А. Ю., Шакуров Р. Ш. Синкопальный вертебральный синдром Унтерхарн-
шейдта // Сов. медицина. — 1967. — № 12. С. 91-94.
Ратнер А. Ю. Шейная мигрень (клиника, диагностика, лечение). — Казань, 1965. —
С. 25-42.
Ратнер А. Ю. Поздние осложнения родовых повреждений нервной системы. — Ка-
зань: Изд-во Казан, ун-та, 1996. — 307 с.
Ратнер А. Ю. Неврология новорожденных. —Казань: Изд-во Казан, ун-та, 1995. —
367 с.
Ратнер А. Ю. Роль позвоночной артерии в неврологии // Детская неврология. —
СПб, 1995. —С. 5-9.
Романовская Н. В. Лечение остеохондроза позвоночника. — Минск: Аверсэв,
1999. —207 с.
Россолимо Г. И. Курс нервных болезней. — М.: Гос. изд-во, 1927. — 779 с.
1Э6
СПИСОК ЛИТЕРАТУРЫ
Салазкина В. М., Брагина Л. К., Калиновская И. Я. Дисциркуляция в вертебро-бази-
лярном бассейне при патологии шейного отдела позвоночника. — М.: Медици-
на, 1977. —160 с.
Сакутин Л. В. Лечение вертебро-базилярной болезни методом мануальной тера-
пии в сочетании с гирудотерапией //Тезисы I Всерос. съезда мануальных тера-
певтов. — М., 1999. — С. 134-135.
Сакс Ф. Ф. Атлас по топографической анатомии новорожденного. — М.: Медицина,
1993. —239 с.
Сватко Л. Т., Иваничев Г. Л., Соболь И. Л. Способ диагностики и лечения кохлеар-
ных нарушений, обусловленных патологией шейного отдела позвоночника:
Метод. Рекомендации с правом переизд. местн. Органами здравоохране-
ния. — Казань: Б. И., 1987. — 13 с.
Серга В. В. Комплексное лечение больных неврологическими синдромами шейного
остеохондроза с применением мануальной терапии: Автореф. дис. ... канд.
мед. наук/Укр. инет. Усовершенствования врачей. —Харьков, 1986. — 17с.
Синельников Р. Д. Атлас анатомии человека. — М.: Медицина, 1973. — Т. 2. —
С.298-303.
Ситель А. Б. Мануальная терапия. — Москва, 1998. — 303 с.
Ситель А. Б., Бахтадзе М. А., СидорскаяН. В. Головокружение как симптом вертеб-
рально-базилярной недостаточности при ротационной окклюзии позвоночной
артерии // Мануальная терапия. — 2001. — № 2. — С. 28-35.
Ситель А. Б. Мануальная терапия вертебрально-базилярной болезни // Мануаль-
ная терапия. — 2001. — №2. — С. 4-17.
Ситель А. Б., Сидорская Н. В., Аверкина Е. В. Уменьшение патологической извито-
сти внутренней сонной артерии в результате курса мануальной терапии // Ма-
нуальная терапия. — 2002. — № 6. — С. 20-24.
Ситель А. Б., Тетерина Е. Б. Современные аспекты комплексного лечения боль-
ных с вертебрально-базилярной болезнью // «Здоровье Украины», № 80, 2003
(октябрь).
Сокуренко Г. Ю. Хирургическое лечение ишемической болезни мозга // Мир медици-
ны. —1999. — № 3-4.
Скоромец А. А. Ишемический спинальный инсульт: Автореф. дис. ... докт. мед.
наук. — Л., 1972. — 45 с.
Скоромец А. А. Сосудистые заболевания головного мозга и их профилактика. — Л.:
Ленингр. орг. общества «Знание» РСФСР, 1987. — 31 с.
Скоромец А. А., Клименко А. В., Скоромец Т, А. Мануальная медицина. — СПб:
Санкт-Петербург, орг. общ-ва «Знание» России, 1993. — 46 с.
Скоромец А. А., Скоромец Т. А. Пароксизмальные нарушения кровообращения в по-
звоночных артериях // Неврологический вестник. — 1993. — Вып. 1/2. —
С. 31-34.
Скоромец А. А., Тиссен Т. Г., Панюшкин А. И., Скоромец Т. А. Сосудистые заболева-
ния спинного мозга. — СПб, 1998. — С. 297-339.
Скоромец А. А., АхметсафинА. Н., Волкова А. В., Бульба Л. В. Влияние кранио-сак-
ральной терапии на биохимические характеристики крови И Тезисы I Всерос.
съезда мануальных терапевтов. — М., 1999. — С. 135-136.
1ST
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Скоромец А. А., Баранцевич Е. Р., Скоромец Т. А. Осложнения мануальной терапии
у больных со спондилогенными неврологическими синдромами // Мануальная
медицина. — 1991. — № 1. — С. 24-30.
Скоромец А. А., Кравченко Т. И., Баранцевич Е. Р., Дидур М. Д. Методы краниосак-
ральной мануальной терапии (остеопатии) в диагностике и лечении больных с
посттравматической внутричерепной гипертензией. — М.: ГОУ ВУНМЦ М3 РФ,
2001.
Скоромец А. А., Новосельцев С. В. Хлыстовая травма. Механизмы возникновения и
возможности остеопатической коррекции // Мануальная терапия. — 2002. —
№7. —С. 16-19.
Скоромец А. А. и др. Остеопатия: Методические рекомендации. — М.: Федеральный
научный клинико-экспериментальный центр традиционных методов диагнос-
тики и лечения М3 РФ, 2003. — 26 с.
Спиридонов А. А., Куперберг Е. Б., Ярустовский М. Б., Руднев И. Н., Гайдашев А. Э.,
Тутова М. Г., Столяр В. Л. Сравнительная оценка результатов хирургическо-
го и медикаментозного лечения больных с окклюзирующими поражениями
брахиоцефальных артерий // Грудная и сердечно-сосудистая хирургия. —
1993. —№1. —С. 22-27.
Спиридонов А. А., Лаврентьев А. В., Бишеле Н. А., Тутова М. Г., Шнайдер Я. Э.,
Пирцхалаишвили 3. К. Фотореактивность и офтальмометоды диагностики в
оценке гемодинамики вертебро-базилярного бассейна // EyeNews. ги — Наци-
ональный офтальмологический проект 2001-2004.
Спиридонов А. А., Тутов Е. Г., Лаврентьев А. В., Морозов К. М., Бишеле Н. А., Пирц-
халаишвили 3. К. Хроническая вертебробазилярная недостаточность (новый
подход к диагностике и показаниям к реконструктивной операции) // Анналы
хирургии. — 1999. — № 1, С. 28-35.
Старшинова Е. О. Оценка состояния церебральной гемодинамики у больных с вер-
теброгенным синдромом позвоночной артерии // Этапн. восстановит, лечение
заболеваний и травм периферич. нервной системы. — Ставрополь, 1987. —
С. 257-259.
Стрелкова Н. И. Физические методы лечения в неврологии. — М.: Медицина, 1983.
Строганова В. А., Торбан Б. А. Клинико-диагностические особенности родовых по-
вреждений головного и спинного мозга у детей раннего возраста // Детская не-
врология. — СПб, 1997. — С. 35-37.
Стыкан О. А. Поражения вегетативных отделов нервной системы // Стыкан О. А.
Дифференциальная диагностика нервных болезней. — СПб, 1997. — С. 103.
ТревеллДж. Г., СимонсД. Г. Миофасциальные боли: В 2 т. / Под ред. А. М. Вейна. —
М.: Медицина, 1989. — Т. 1 — 255 с., Т. 2 — 605 с.
Трошин В. М., Бурцев Е. М., Трошин В. Д. Ангионеврология детского возраста. —
Н. Новгород: Изд-во Ниж. гос. мед. академии, 1975. — 410 с.
Трошин О. В. Эндоауральная лазеропунктура больных с кохлеовестибулярной дис-
функцией //Журн. невропатол. и психиатр., 1991. № 11. — С. 64-67.
Теттамбл М. Структурные и механические стрессы при родах // Фундаментальные
основы остеопатии: Материалы I Всерос. симпоз. — СПб, 1998. — С. 18-20.
Файнберг С. Г. Предупреждение неврозов у детей. — М.: Медицина, 1978. — 88 с.
19S
СПИСОК ЛИТЕРАТУРЫ
Фениш X. Карманный атлас анатомии человека на основе междунар. номенклату-
ры. — Минск: Вышейшая школа, 1996. — 464 с.
Филимонов Б. А. Вертебрально-базилярная недостаточность // Consilium proviso-
rum, 2002. —Т. 2 —№8.
Хабиров Ф. А., Хабиров Р. А. Мышечная боль. — Казань, 1995. — 206 с.
Хабиров Ф. А., Котельников Г. П., Атрощенко Н. Н. Возможности оценки эффектив-
ности кранио-сакральной терапии у лиц пожилого возраста //Тезисы I Всерос.
съезда мануальных терапевтов. — М., 1999. — С. 136-137.
Халецкая О. В., Трошин В. М. Минимальные дисфункции мозга в детском возрас-
те. — Н. Новгород: Изд-во Ниж. гос. мед. акад., 1995. — 37 с.
Хасанов А. А. Родовая акушерская травма новорожденного. — Казань, 1992. —
С. 26-32.
Ходорковская Н. А., Цицерошин М. Н., Гальперина Е. И. Влияние компрессии сфе-
но-базилярного симфиза и его коррекции на интегративную деятельность моз-
га у детей И Фундаментальные основы остеопатии: Материалы I Всерос. сим-
поз. — СПб, 1998. — С. 24-26.
Цой У. Т. Патогенез и лечение расстройств кровообращения в вертебро-базилярной
системе: Автореф. дис.... канд. мед. наук / II Моск. гос. мед. инст-т им. Н. М. Пи-
рогова. — М.» 1990. — 19 с.
Челноков В. А. Основные патогенетические принципы применения физических
упражнений при профилактике остеохондроза позвоночника // Теория и прак-
тика физической культуры, № 10. — 1998.
Чернышева Т. Н., Апухтина Т. П. Опыт применения методов прикладной кинезиоло-
гии при болевом синдроме позвоночника // Тезисы I Всерос. съезда мануаль-
ных терапевтов. М., 1999. — С. 137.
Чикуров Ю. В. Остеопатическое лечение внутренних органов. — М.: Триада-Х,
2001. —142 с.
Чокашвили В. Г. Диагностика и лечение кранио-вертебральной патологии: Руковод-
ство для врачей — СПб: Б. И., 1997. — 107 с.
Чокашвили В. Г., Парфенов В. М., Чокашвили М. В. К вопросу об остеопатии // Чо-
кашвили В. Г. Диагностика и лечение краниовертебральной патологии. — СПб,
2000.— С. 8-31.
Чокашвили В. Г., Садофьева В. И. Диагностика и этиопатогенетическое лечение
краниосакральной патологии: Руководство для врачей. — 2-е изд., доп. —
СПб: 2001. —126 с.
Чудновский Н. А., Зайцева Р. Л. Гистотопография позвоночной артерии в области
суставов головы // Тез. докл. обл. научн.-практ. конф. — Новокузнецк, 1984. —
С. 92-102.
Чудновский Н. А., Зайцева Р. Л. Макромикроскопическое строение менискоидов
срединного атлантоосевого и атлантозатылочного суставов человека // Ману-
альная терапия при вертеброгенной патологии. — М., 1986. — С. 22-26.
Шахнович А. Р., Шахнович В. А. Диагностика нарушений мозгового кровообраще-
ния И Транскраниальная допплерография: Сборник статей. — СПб, 1998. —
С. 15-17.
199
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
ШиманА. Г., Сайкова Л. А., Кирьянова В. В. Физиотерапия заболеваний перифери-
ческой нервной системы. — СПб: СПбГМА, 2001. — 337 с.
Шмидт Е. В. Сосудистые заболевания нервной системы: Новые методы диагности-
ки в неврологии. — М.: Медицина, 1975. —492 с.
Шмидт И. Р. Материалы к генотипическому происхождению неврологических синд-
ромов остеохондроза позвоночника // Сосудистые, инфекционные и наследст-
венные заболевания нервной системы. — Новосибирск, 1978. — С. 147-150.
Шмидт И. Р. Вертеброгенный синдром позвоночной артерии. — Новосибирск,
2001. —299 с.
Шток В. Н. Задний шейный симпатический синдром // Головная боль: Классифика-
ция, клиника, диагностика. — М., 1988. — С. 206-216.
Щеглов Э. А. Состояние мозгового кровотока до и после реконструктивных опера-
ций на сонных артериях: Автореф. дис.... канд. мед. наук. — СПб, 1997.
Щепина Т. П. Физические методы лечения больных с рефлекторными неврологиче-
скими синдромами шейного остеохондроза: Автореф. дис. ... д-ра мед. наук /
УНИИ курортологии и физиотерапии. — М., 1988. — 40 с.
Шульпина Н. Б., Микрюкова О. А., Мизгриева А. П. и др. И Вест, офтальмол. —
1986. — № 4. — С. 45—48.
Эниня Г. И., Загорянская Г. В. Пароксизмальные синдромы у больных с дисциркуля-
цией в вертебро-базилярной системе // Неврологический вестник, 1993. —
Выл. 1/2.—С. 27-31.
Яковенко Л. Н. К вопросу о хирургическом лечении нарушений кровообращения в
вертебро-базилярном бассейне // Ишемия мозга: Материалы международного
симпоз. —СПб, 1997. —С. 132-134.
Яременко Б. Р., Яременко А. Б., Горяинова Т. Б. Минимальные дисфункции головно-
го мозга у детей. — СПб: Самит-Деан, 1999. — 124 с.
Яроцкая Э. /7., Федоренко Н. А., Нарыжная Е. В. Восточные методы лечения. Харь-
ков, «Фолио»; Москва, «АСТ», 1999. — 416 с.
Яхно Н. Н., Парфенов В. А. Ишемические острые нарушения мозгового кровообра-
щения // Consilium medicum. — 2000. — Т2, № 12. — С. 518-521.
Aaslid Rune. Visually Evoked Dynamic Blood Flow Response of the Human Cerebral Cir-
culation // Stroke. 1987. — V. 18, P. 771-775.
Anderson D. L. Muscle pain relief in 90 seconds. The fold and hold method. — Wiley,
1994. —160 p.
Bartschi-Rochaix W. Le syndrome de migraine cervicale en patologie cervicale // Med. et
Hyg. 1957. —V. 15. —P. 606.
Barral J.-P., MercierP. Visceral manipulation. — Seattle: Eastland Press, 1998. — 257 p.
Barral J.-P. Visceral manipulation II. — Seattle: Eastland Press, 1999. — 257 p.
Barral J.-P., Croibier A. Trauma. An osteopathic approach. — Seattle: Eastland Press,
1999. —P. 158-173.
Becker R. E. Life in motion. — Portland: Pudra Press, 1997. — 354 p.
Belin V. Les tissus mous: interets diagnostique et therapeutique // Europian Council of os-
teopathic schools. — 2002. — P. 133-163.
200
СПИСОК ЛИТЕРАТУРЫ
Caporossi R. Le systems neuro-vegetatif des troubles fonctionnels. — Ed. De Veriaque,
1989.— P. 114-120.
Caporossi R., Peyralade F. Traite pratique d osteopatique cranienne. S. I. O. — Paris: Edi-
tions de Veriaque, 1992. — P. 158-169.
Супах J. Textbook of orthopedic medicine. — London: Butterworth, 1984. — 270 p.
Dahl A., BjarkP., Апке I. M. Cerebrovascular complications following manipulation of the
neck // Tidd. Hor. Laegoforen — 1982. — Vol. 102, N 3. — P. 155-157.
Fisher С. M. Occlusion of the vertebral arteries, causing transient basilar symptoms //
Arch. Neurol. (Chic.) — 1970. — Vol. 22, N 1. — P. 13-19.
Fryette H. H. Principles of osteopathic technique И Academy of Applied Osteopathy. —
Carmel, California, 1954. — P. 12-18.
Fryette H. H. Physiologic movements of the spine. Academy of Applied Osteopathy Year
Book. —1950. —P. 91.
Frymann V. M. Relation of disturbances of craniosacral mechanism to symptomatology of
newborn: study of 1250 infants//JAOA. —1966.—Vol. 65, N 10. —P. 1059-1075.
Frymann V. M. The trauma of birth // Osteopathic Annals, 1976. — P. 56-68.
Frymann V. M. The collected papers of Viola M. Frymann, D. O.: The Legacy of osteopat-
hy to children: AOA. — 1998. — P. 57-64.
Gautier J., Morillon P., Marselli С. II Rev. Rhum. Engl. Ed. 1999. Vol. 66. N 1. — P. 29-34.
Gehin A. Atlas of manipulative techniques for cranium and face. — Seatie, 1991. —
P. 35-39.
Goodrige J. P. Muscle energy technique: explanation methods of procedure //Amer. Oste-
op. Ass. — 1981. — Vol. 81, N 4 — P. 249-251.
Greenberg J. O., Schnell R. G. //J. Neuroimaging. —1991. —Vol. 16. N1. — P. 15-21.
Gutmann G. Gefahrdung der A. Vertebralis durch manuelle therapie // In Arteria vertebra-
lis traumatologie und funktioneue patologie. — Berlin, 1985. — P. 161-165.
Haldeman S., Kohlbeck F. J., McGregor M. Risk factors and precipitating neck move-
ments causing vertebrobasilar artery dissection after cervical trauma and spinal ma-
nipulation // Spin. — 1999. — Vol. 24, N 8. — P. 785-794.
Hartmann L. S. Handbook of osteopathic technique // NMK Publishers, Headly Wood,
1983. —P. 8-14.
Haynes M. J. Doppler studies comparing the effects of cervical rotation and lateral flexion
on vertebral artery blood flow // Journal Manipulative Physiolther. — 1996 — Vol. 16,
N 6. — P. 378-384.
Hotson J. R., Baloh R. W. New Engl. J. Med. 1998. — 339 (10): P. — 680-685.
Hoover H. V. Functional Technique. Yearbook. Carmel, CA: Academy of Applied Osteo-
pathy, 1958. —P. 47-51.
Hurwitz E. L, Aker P. D., Adams A. H, Meeker IV. C., Shekelle P. G. Manipulation and
mobilization of the cervical spin. A systematic review of the literature // Spine. —
1996. — Vol. 21, N 15. — P. 1746-1760.
Jacobs G. E. //J. Manipulative Physiol. Ther. —1989.—Vol. 12. — N 6. — P. 440-445.
Jones L. H. Spontaneous Release by Positioning. DO 4:109 — 16 Jan 1964.
Jones L. H. Strain-Counterstrain. Osteopathische Behandlung der Tenderpoints, Urban &
Fischer Verlag, Munchen — Jena, 2001. — 178 p.
201
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ НЕДОСТАТОЧНОСТЬ. ВОЗМОЖНОСТИ МАНУАЛЬНОЙ ДИАГНОСТИКИ И ТЕРАПИИ
Kaste М., Kavisto Р. // Stroke. — 1988. — Vol. 19, N 9. — Р. 1097-1100.
Kawaguchi Т., Fujita S., Hosoda К., Shibata Y., Iwakura M., TamakiN. Rotational occlu-
sion of the vertebral artery coused by transverse process hyperrotation and unila-
teral apophyseal joint subluxation // J. Neurosurgery — 1997. Vol. 86, N 6. —
P. 1031-1035.
Korrl. M. The spinal cord as organizer of disease processes. Hyperactivity of sympathetic
innervation as a common factor in disease // J. Am. Osteopath. Assoc. —1979. —
Vol. 79, N 4. —- P. 232-237.
Korr I. M., Wright H. M., Thomas P. E. Effects of experiments myofascial insults on cuta-
neous patterns of sympathetic activity in man // Acta Neuroveg. (Wien), 1962.
Vol. 23. — P. 329-355.
Krueger R. K., Okazaki H. Vertebro-basilar distribution in fraction following chiropractic
cervical manipulation // Mayo Clinic Proc. —1980. — V. 55, N 5. — P. 322-332.
La Vielle J., Roux H., Stanoyevitch J. F. Le systeme vertebro-basiliaire. Marseille, Sola,
1986.
Lazorthes G., Poulhes J., Gaubert M. La dure-mere de la charniere cranio-rachidienne.
Bull. Assoc. Anat. 1953, 78:169-72.
Lee К. P., Carlini W. G., McCormick G. R, Albers G. W. Neurologic complications follo-
wing chiropractic manipulation. A survey of California neurologists // Neurology. —
1995. —Vol. 45, N 6. —P. 1213-1215.
LewitK., Sachse J., Janda V. Manuelle medizin. — Leipzig: Barth, 1987. — P. 370.
Lorenz R., Vogelsang H. G. Thrombosis of the basilar artery following chiropractic mani-
pulation of the cervical spin // Deutsche Med. Wochenschrift. — 1972. — Vol. 97,
N 2. — P. 36-43.
Lucas P., Stehman M. Etude sur la proprioception. Free University of Brussels, 1992.
Machala W., Gszynski W. The effect of degenerative cervical spine lesions and blood flow
velocity in vertebrobasilar system in Doppler measurement // Neurologia i Neurochi-
rurgia Polska. — 1995. — Vol. 29, N 1. — P. 17-23.
Magoun H. J. The cranio-cervical junction // D. O. Magazine, 1964. — P. 45.
Magoun H. J. The cranial concept in general practic// Osteopathic Annals, 1976. — P. 32.
Magoun H. Sr. The temporal bone: trouble maker in the head // JAOA. —1974.—Vol. 73,
N 10. —P. 825-835.
Matsuyama T., Morimoto T., Sakaki T. Bow Hunter s stroke caused by a nondominant ver-
tebral artery occlusion: case report // Neurosurgery 41(6): 1997. — P. 1393-1395.
Matsuyama T., Morimoto T, Sakaki T. Usefulness of three-dimensional CT for bow hunter
stroke // Acta Neurochir (Wien) 139(3): 1999. — P. 265-271.
Miller S. A., Mayer T., Cox R. et al. // Spine. — 1992. Vol. 17. — N 3. — P. 345-348.
Mitchell R, Jr. The muscle energy manual (Vol. 1), MET Press, 1995. — 213 p.
Mitchell F., Jr. The muscle energy manual (Vol. 2), MET Press, 2002. — 233 p.
Mitchell R, Jr. The muscle energy manual (Vol. 3), MET Press, 2001. — 176 p.
Muuronen A., Kaste M. H Stroke. —1982. — Vol. 13, N 1. — P. 24-31.
Norris J. W., Beletsky V., NadareishviH Z. G. Sudden neck movement and cervical artery
dissection // CMAJ, 2000. Vol. 163. N 1. — P. 38-40.
202
СПИСОК ЛИТЕРАТУРЫ
Novoseltsev S. Birth trauma and osteopathy // Neurological thesises, Kuopio, Finland,
2002. — P. 26.
Ordway N. R., Seymour R., Donelson R. G. et al. // Spine. — 1997. — Vol. 22. — N 5. —
P. 501-8.
Paotetti S. Les fascias. Role des tissus dans la mechanique humaine. Sully Editions,
1988. —P. 101-118.
Pfaltz C. R. Das Syndrom der Arteria vertebralis // Pract. O. R. L. (Basel), 1963. —
V. 25. — P. 59.
RetzlaffE. W., Mitchell F. L., Jr. The cranium and its sutures. — Berlin: Sponger Verlag,
1987. —107 p.
Ruddy T. J. Osteopathic Rhythmic Resistive Duction Therapy. Yearbook. Carmel, CA:
Academy of Applied Osteopathy, 1961. — P. 58-68.
Shinohara N., Kohno K., Takeda S., Ohta S., Sakaki S. A case of bow hunter’s stroke cau-
sed by bilateral vertebral artery occlusive change on head rotation to the right. No
Shinkei Geka 26(5): 1998. — P. 417-420.
Still A. T. Osteopathy. Research and practice. Eastland Press, 1992. — P. 5-39; 145-47.
Still A. T. Philosophy of osteopathy. Kirksville, Missoury, 1899.
Sutherland И/. G. The Cranial Bowl. Journal of the American Osteopathic Association 43
(April 1944). — P. 348-353.
Sutherland W. G. Contributions of the Thought. — Idaho: Sutherland Cranial Teaching Fo-
undation, 1967. — P. 90-92.
Szirmai A., Kustel M., Panczel G. et al. //Acta Neurol Scand 2001, 104: P. 68-71.
Takahashi I., Kaneko S., Asaoka K., Harada T. A case of bow hunter’s stroke. No To Shin-
kei 46(2): 1994. — P. 183-187.
TravellJ. G., Simons D. G. Myofascial pain and dysfunction. The trigger point manual. Wil-
liams and Wilkins, 1983.
Unterhamsheidt F. Syndrom mit synkopalen anfallen bei Affektionen der halswirbelsau-
len. Nacken-Region und ihre Differential diagnostische abgrenkung // Psych. Neu-
rol. Jap. — 1959. — Vol. 61. — P. 393.
Upledger J. E., Vredevoogd J. D. Craniosacral therapy. — Chicago: Eastland Press,
1983. — P. 348.
Upledger J. E. Craniosacral therapy II: beyond the dura, 1987. — P. 48.
Wilkinson J. The vertebral artery extracranial and intracranial structure // Arch. Neurol. —
1972. — Vol. 27. — P. 392-396.
Zimmerman M. Physiological mechanisms of pain //Triangle. —1981. Vol. 20, N 1-2. —
P. 7-18.
С. В. Новосельцев
ВЕРТЕБРАЛЬНО-БАЗИЛЯРНАЯ
НЕДОСТАТОЧНОСТЬ
ВОЗМОЖНОСТИ МАНУАЛЬНОЙ
ДИАГНОСТИКИ И ТЕРАПИИ
Под редакцией академика РАМН
профессора А. А. Скоромца
ООО «Издательство ФОЛИАНТ»
190020, Санкт-Петербург, Нарвский пр., 18, оф. 501
тел./факс: (812) 325-39-86, 786-72-36
e-mail: foliant@peterlink.ru
http: //www. foliant. com. ru
Подписано в печать 13.11.2006.
Формат 60*88Хе. Печ. л. 13.
Гарнитура Таймс. Печать офсетная.
Тираж 1500 экэ. Заказ № 3863
Отпечатано с готовых диапозитивов
в ГУП «Типография «Наука»
199034, Санкт-Петербург, 9 линия, 12