Author: Гиллберга К. Хеллгрена Л.
Tags: психиатрия психопатология психические (душевные) болезни психозы невропатология алкоголизм как болезнь нейрохирургия
ISBN: 5-9231-0427-Х
Year: 2004
Text
Под редакцией
Кристофера Гиллберга
и Ларса Хеллгрена
Психиатрия
детского
и
поЭростко&ого
&озрзстз
Издательский дом
ГЭОТАР-МЕД
м**\
WX
Barn- och ungdomspsykiatri
Under redaktion av
Christopher Gillberg
och
Lars Hellgren
NATUR OCH KULTUR
Психиатрия детского
и подросткового возраста
Под редакцией
Кристофера Гиллберга
и
Ларса Хеллгрена
Русское издание
под общей редакцией
академика РАМН
П. И. Сидорова
МОСКВА
ИЗДАТЕЛЬСКИЙ ДОМ
«ГЭОТАР-МЕД»
2004
УДК 616.89-053.2
ББК 56.14
П86
Перевод со шведского Ю.А. Макковеевой
П86 Психиатрия детского и подросткового возраста / Под ред. К. Гиллберга и
Л. Хеллгрена, Рус. изд. под общ. ред. П.И. Сидорова; Пер. со швед. Ю.А. Мак-
ковеевой. - М.: ГЭОТАР-МЕД, 2004. - 544 с.
ISBN 5-9231-0427-Х
Шведское руководство по психиатрии детского и подросткового возраста адресовано пси-
хиатрам и наркологам, психотерапевтам и психологам, социальным работникам и педагогам,
студентам и родителям. Оно отвечает идеологии мультидисциплинарной бригады, работаю-
щей с юным пациентом и объединяющей в партнерском режиме семью и больного, врача,
клинического психолога и социального работника.
УДК 616.89-053.2
ББК 56.14
© Forfattarna och Bokforlager Natur och Kultur, Stockholm, 1990, 2000
ISBN 5-9231-0427-X © Перевод. Издательский центр СГМУ, г. Архангельск, 2004
Содержание
Об авторах 15
Предисловия 17
Предисловие к русскому изданию 19
1 Эпидемиология 23
Кристофер Гиллберг
Наглядная эпидемиология 23
Большие города-провинции:
причины, от которых зависит
частота психических нарушений 24
Нейробиологические
и психосоциальные факторы 24
Частота некоторых
психических нарушений 25
Внешнее и внутреннее поведение 25
Девочки и мальчики 27
Заключение 27
2 Значение биологических факторов 28
Мяхг Фриск и Кристофер Гиллберг
Значение конституции 28
Что такое конституция? 28
Конституция и строение тела 29
Интеллект 29
Характер и темперамент 29
7&лш психофизического созревания 30
Значение наследственных факторов 31
Значение других
биологических факторов 32
Повреждение мозга в генезе
психических проблем у детей 32
Пре-у пери- и неонатальные
факторы риска ЪЪ
Дисфункция мозга
как следствие его травмы 34
Повреждения после энцефалита
и менингита 34
Влияние поражений мозга при
эпилепсии и других болезнях ЦНС 34
Загрязнение окружающей среды 35
Физические болезни и инвалидность 36
Пол, рост, масса тела;
размер головы и внешность 36
Заключение 37
3. Клиническая генетика в психиатрии
детского и подросткового возраста 38
Ян Вальстрём и Педер Расмуссен
Введение 38
Хромосомы 38
Транскрипция и трансляция 39
Репликация 40
Деление клеток и оплодотворение 40
Мутации 41
Диагностика 42
Моногенная наследственность 44
АутосомнО'доминантная
наследственность 44
6 СОДЕРЖАНИЕ
Аутосомно-рецессивная
наследственность 45
Рецессивная наследственность,
связанная с Х-хромосомой 45
Доминантная наследственность,
связанная с Х-хромосомой 45
Сложная, или полигенная,
наследственность 46
Наследственность
и окружающая среда 46
Хромосомные мутации 47
Количественные изменения хромосом 47
Структурные изменения хромосом 47
Аутосомно-доминантные
наследственные болезни 48
Острая интермиттируюгцая
порфирия (ОИП) 48
Туберозный склероз (ТС) 48
Нейрофиброматоз,
болезнь Реклингхаузена 48
Аутосомно-рецессивные
наследственные болезни 49
Болезнь Феллинга, фенилкетонурия 49
Наследственные болезни,
связанные с полом 50
Ломкая Х-хромосома 50
Другие хромосомно обусловленные
заболевания 51
Синдром Дауна — синдром
трисомии хромосомы 21 51
Синдром Эдвардса (трисомия
хромосомы 18), синдром Патау
(трисомия хромосомы 13) 52
Синдром Клайнфелтера, XXY 52
Синдром Тернера, ХО 52
Синдром двойных Y-хромосом, XYY 53
Маркерный хромосомный синдром 53
Другие генетически обусловленные
заболевания, которые представляют
интерес для психиатрии
детского возраста 53
Синдром Вильямса,
синдром лица эльфа 53
Синдром Прадера—Вилли 54
Синдром Ангельмана 54
22ql 1 -делеция, CATCH 22,
синдром ДиДжоржа 54
Заключительные комментарии 55
4. Усыновление в перспективе
исследований: социальные
и генетические аспекты 57
Михаэль Буман
Введение 57
Законодательство по усыновлению 57
Несовершенство законов, приведшее
к социальным проблемам 59
Усыновление как гарантия
безопасности 59
Тайна усыновления 60
Приемный ребенок — группа риска? 60
Усыновление — ключ к знаниям 61
Усыновление как мера лечения
в социальной охране детей 62
Оценка последствий 63
Генетические исследования
усыновления: связь между
наследственностью
и окружающей средой 64
Генетические и фенотипические
вариации 65
Наследуется ли «социальное наследие»? 66
«Метод усыновления» 67
Аффективные болезни 61
Шизофрения и родственные ей
синдромы 61
Асоциальные личностные нарушения 68
Злоупотребление алкоголем
и наркотиками 70
Два типа алкогольной зависимости 11
Заключение 72
5. Значение психологических факторов
в психодинамической перспективе 73
Магнус Килбом
Введение 73
Теоретические точки зрения 74
Наследственность и среда 74
Проблематичное восприятие причин 75
Психодинамический подход 76
Личность — динамическая система 16
Аспект развития 11
Симптом и характер 11
Психическая травма 78
Воздействие психологических факторов 79
Семья 79
Связь родители —ребенок 80
Вина родителей? 81
6. Психодинамические теории развития 84
Магнус Килбом
Введение 84
Первый год жизни 87
Обзор 87
СОДЕРЖАНИЕ
Развитие инстинктов (влечений) 87
Развитие объектных отношений 88
Развитие «Я»-функций и объектных
отношений 88
Развитие отношений
разделения — индивидуализации 90
Второй год жизни 91
Обзор 91
Развитие влечений 91
Развитие объектных отношений
и отношений разделения —
индивидуализации 92
Развитие объектного постоянства 93
Развитие «Я» 94
Третий и четвертый годы жизни 95
Обзор 95
Развитие влечений 95
Развитие объектных отношений
и отношений разделения —
индивидуализации 95
Развитие «Я» 97
Латентный возраст 97
Обзор 97
Развитие влечений 97
Объектные отношения и развитие «Я» 98
Предподростковый период 99
Обзор 99
Развитие влечений 100
Развитие объектных отношений 100
Развитие «Я» 100
Отрочество 100
Обзор 100
Развитие влечений 101
Развитие объектных отношений 101
Развитие «Я» 102
Заключение 103
7 Классификация 104
Кристофер Гиллберг
Введение 104
Требования
к диагностической системе 104
Внешнее и внутреннее поведение 106
Многоосевая классификация 107
ICD-10 (MKE-lO)uDSM-F/ 107
Некоторые основные
психиатрические диагнозы
в психиатрии детского
и подросткового возраста 108
Практические взгляды
на классификацию 108
Описание случаев 109
8. Выявление и методика обследования 113
Кристофер Гиллберг
Введение 113
Анамнез 113
Наследственность 114
Социальные, семейные
и другие обстоятельства 115
Раннее психомоторное
развитие ребенка 115
Беременность, роды и период
новорожденности 115
Общие взгляды на технику
интервьюирования 115
Анамнез, полученный от ребенка 116
Клиническое психиатрическое
обследование ребенка 117
Диагностическая беседа с семьей 117
Психологическая тест-методика
и оценка развития 117
Обобщение данных нейробиологи-
ческих методик исследования 118
9. Психиатрия детей раннего возраста 126
Петер де Шато
Введение 126
Психопатология 126
1. Нарушения в социальном
развитии и коммуникации 126
2. Нарушения в поведении 127
3. Аффективные нарушения 129
4. Посттравматические
стрессовые расстройства 129
5. Нарушения адаптации 130
Заключение 131
10. Эмоциональные нарушения 132
Кристофер Гиллберг
Введение 132
Эпидемиология 132
Состояние страха у детей 134
Фобии 134
Навязчивые состояния 135
Конверсионный синдром 137
Отказ от посещения школы
(невротический отказ от школы,
школьная фобия) 138
Избирательный мутизм 139
Долговременный прогноз при
эмоциональных нарушениях 140
8 СОДЕРЖАНИЕ
11. Депрессия 141
БеритЛагерхейм
Введение 141
Картина симптомов
при депрессии у детей 142
Проявления депрессии
в зависимости от возраста 143
Младенческая депрессия 143
Депрессия у маленьких детей 143
Возраст пять — шесть лет 144
Школьный возраст 144
Подростковый возраст 145
Клинические проявления депрессии 146
Коморбидность 149
Эпидемиология 149
Методы исследования 150
Этиология депрессии 152
Наследственность 152
Нейробиологические
причины 152
Интрапсихические
причинные связи 153
Семейные факторы 156
Другие факторы окружения 158
Факторы защиты 158
Лечение 159
Профилактика 159
Поддержка и помощь дома и в школе 159
Семейная терапия 160
Индивидуальная терапия 160
Когнитивная поведенческая
психотерапия 160
Фармакологическое лечение 161
Лечение в стационаре 161
Руководство 161
12. Самоубийства
детей и подростков 162
Агнес Хултен и Ульф Отто
Введение 162
Определение 163
История вопроса 163
Дети и смерть 164
Отношение к самоубийству 165
От табу к человеческому праву 165
Современная эпидемиология 165
Попытки самоубийства 165
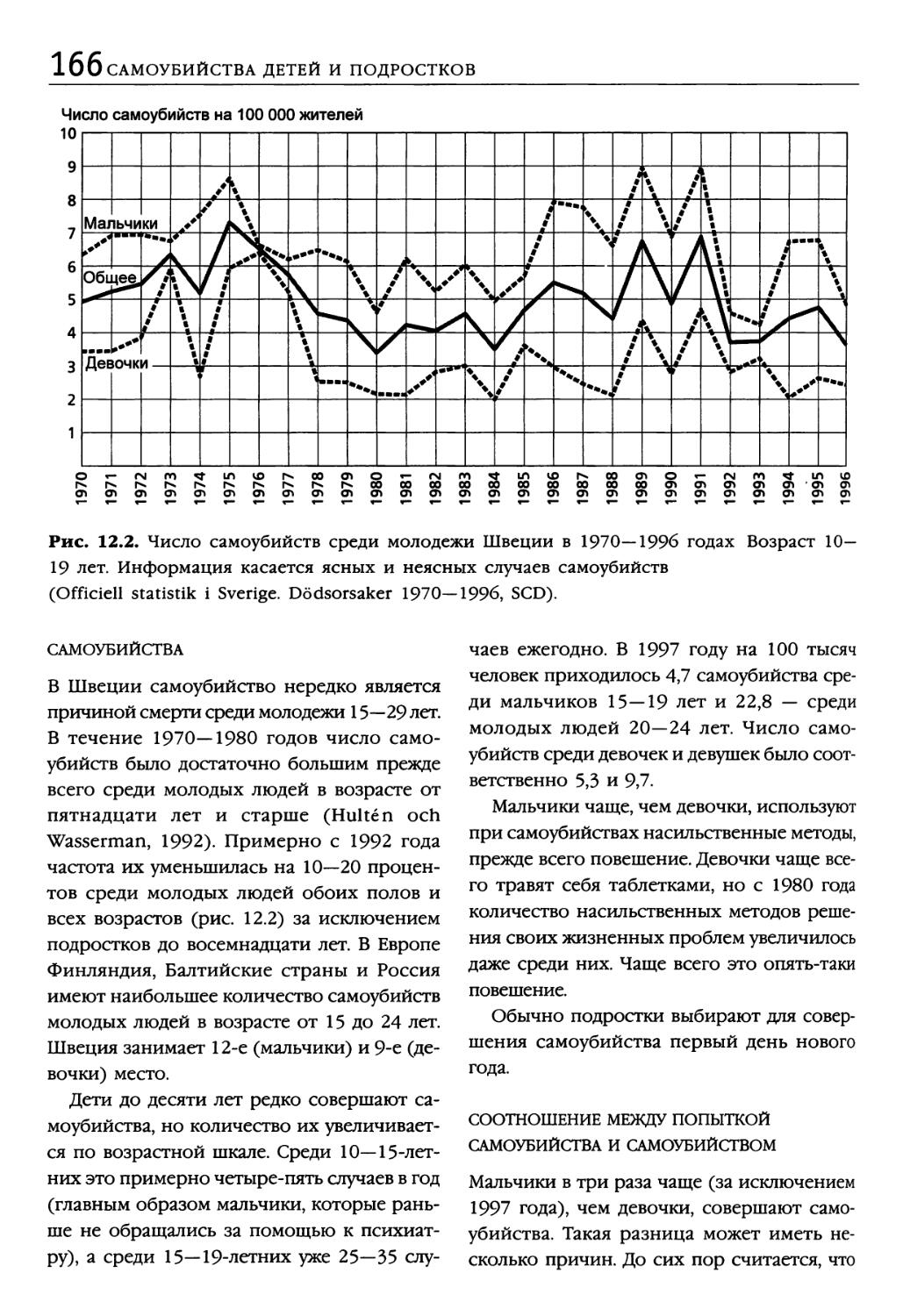
Самоубийства 166
Соотношение между попыткой
самоубийства и самоубийством 166
Причины 167
Имеет ли данная проблема
биологические корни? 167
Основные факторы 168
Генетические факторы риска 168
Биологические факторы риска 168
Повреждения плода и травмы в родах 169
Психические и психологические
факторы риска 169
Когнитивная дисфункция и неумение
решать проблемы 169
Семейные факторы и семья
как модель поведения 170
Чувствительность к расставанию
и симбиотическая связь 171
Явления, переносимые
на другого человека 171
События жизни 171
Причинные факторы 172
Группы риска и прогноз 172
Изменение поведения
как сигнал предупреждения 173
Лечение 174
Мысли о самоубийстве и попытки
самоубийства у детей 174
Мысли о самоубийстве у подростков 174
Попытки самоубийства у подростков 174
Индивидуальный план по уходу 175
Диалектическая поведенческая
терапия при повторной
попытке самоубийства 176
После самоубийства 176
Эффект обратного действия 176
Предотвращение 177
13. Гиперактивность, нарушения
внимания и моторики 178
Карина Гиллберг
Введение 178
Синонимы в этой области 178
Определения 180
Распространенность 180
Симптомы 181
Первые годы 181
Старший дошкольный и младший
школьный возраст 183
Десятилетний возраст, 183
Подростковый период 183
Зрелый возраст 184
Развитие симптомов
и прогноз — обобщение 184
Дифференциальный диагноз 185
Фоновые факторы 185
Диагностика 186
Меры 187
Фетальный алкогольный синдром 189
СОДЕРЖАНИЕ
14 Дислексия — специфические
трудности в чтении и письме 190
Макс Фриск
Введение 190
Эпидемиология 191
Причины дислексии 192
Нарушение функций ЦНС 194
Диагностика 195
Психические и социальные проблемы 198
Обеспечение поддержки 199
Прогноз 200
15. Аутизм, синдром Аспергера
и другие аутистические состояния 202
Кристофер Гиллберг
и Сюзанна Стеффенбург
Введение 202
История 202
Определение аутизма 203
Синдром Аспергера 205
Другие аутистические
состояния 205
Эпидемиология 205
Девочки — мальчики 206
Аутизм и нарушение
способностей 206
Аутизм и другие
расстройства 206
Аутизм и другие заболевания 207
Причины аутизма 208
Выяснение диагноза
при аутизме и похожих
на него состояниях 211
Дифференциальный диагноз 212
Дезинтегративное нарушение /
дезинтегративный аутизм /
синдром Геллера 212
Детская шизофрения 212
Симбиотический психоз 212
Синдром Ретта 213
Прогноз 213
Дети с аутизмом в период
полового созревания 214
Взрослые с аутизмом 214
Меры 214
16. Тики, синдром ТУретта
и синдром навязчивых состояний 216
Сюзанна Стеффенбург
и Генрих Пеллинг
Тики и синдром ТУретта 216
Эпидемиология 217
Причины 217
Диагностика и лечение 218
Прогноз 219
Синдром навязчивости 219
Определение 219
Диагноз 219
Эпидемиология 220
Причины 220
Заболевание
и дифференциальный диагноз 220
Лечение 221
Течение и прогноз 221
17. Нервно-психическая анорексия 222
Мария Ростам
Краткая история 222
Определение — диагноз 222
Эпидемиология 223
Симптомы 223
Дифференциальный диагноз 224
Другие нарушения питания 224
Другие соматические
или психические заболевания 224
Причины: факты и теории 225
Культурные факторы 225
Индивидуальная
предрасположенность 225
Роль семьи 227
Физические осложнения
нервно-психической
анорексии 227
Диагностика 228
Лечение 228
Прогноз 229
Описание случаев 229
18. Нервно-психическая булимия 231
Мария Ростам и Кари Шлеймер
Введение 231
История 231
Диагностика 232
Дифференциальный диагноз 232
Эпидемиология 233
Причины 233
Социально-культурные факторы 234
Психические факторы 234
Биологические факторы 235
Психопатология 235
Исследования 236
Соматическое 236
10 СОДЕРЖАНИЕ
Психиатрическое 236
Лабораторное 236
Осложнения 236
Возможные соматические
осложнения 236
Возможные психические осложнения 237
Возможные социальные осложнения 237
Лечение 237
Течение и прогноз 238
19 Пограничные состояния 239
ЛарсХеллгрен
История 239
Диагноз 239
DSM, ISD и пограничные
состояния 240
Пограничная личностная организация 241
Развитие разделения —
индивидуализации 243
Пограничные состояния у детей 245
Пограничные состояния
в подростковом возрасте 247
Коморбидность 250
Диагностическая
стабильность 252
Этиологические гипотезы 253
Лечение 255
Частота случаев
и прогноз 259
Заключительные
комментарии 259
20 Подростковые психозы 260
Генрих Пеллинг
Введение 260
Дифференциальный диагноз 260
Шизофрения 261
Симптомы и диагноз 261
Эпидемиология 262
Развитие ребенка до первых
проявлений заболевания 263
Этиологические факторы 263
Генетика 263
Повреждение мозга 264
Семейные факторы 265
Прогноз 265
Лечение 266
Антипсихотическая
фармакотерапия 267
Описание случая: шизофрения 261
Аффективный
психотический синдром 268
Симптоматология
и дифференциальный диагноз 268
Прогноз 269
Лечение 269
Описание случая: биполярный психоз 270
Органический психоз 270
Лечение психозов в психиатрии
детского возраста 270
21. Социальные нарушения
поведения 271
Карл Йоран Сведин
Определение и критерии диагноза 271
Эпидемиология 273
Агрессия и агрессивность 273
Формы агрессии, агрессивность
и мстительная агрессия 274
Маскированная депрессия 21А
Раннее нарушение характера 275
Раннее нарушение характера
и недостаток «Я»-функций 275
Раннее нарушение характера
и недостаток «сверх-Я»-функций 216
Агрессивность
и искаженное
восприятие реальности 276
Асоциальные нарушения
поведения 277
Прогулы 277
Кражи и другие преступления 277
Поджоги 278
Причины и факторы риска 279
Индивидуальные факторы 279
Семейные факторы 280
Общественные факторы 280
Факторы положительного влияния 281
Модели лечения 281
Психодинамическая
индивидуальная терапия 281
Когнитивная
и поведенческая терапия 281
Семейная терапия 282
Школьные меры:
группы продленного дня
и школы-приюты 282
Меры в рамках
социальной службы:
забота в другой семье или
в лечебном учреждении 283
Прогноз 284
СОДЕРЖАНИЕ 11
22 Злоупотребление
алкоголем и наркотиками 286
Анна-Лиз фон Кнорринг
Определения 286
Кто больше рискует пристраститься
к вредным привычкам? 286
Алкоголь 287
Вдыхание паров растворителей 288
Каннабис 289
Стимуляторы центральной
нервной системы 290
Опиаты 292
Остальные наркотические вещества 293
Преступность 293
Лечение 293
Профилактика 293
Стадия экспериментирования —
адаптации 294
Фаза зависимости 294
Поворотный момент 295
Фаза реабилитации 295
Прогноз 295
23 Боль в животе и головная боль 296
Бу Ларссон
Введение 296
Периодические боли в животе 297
Определение и клиника 297
Статистика 297
Этиология 297
Выяснение диагноза 299
Лечение 299
Прогноз 300
Периодические головные боли 300
Определение и клиника 300
Статистика 302
Этиология 302
Выяснение диагноза 304
Лечение 305
Прогноз 306
24 Хронические соматические болезни 308
Ингемар Энгстрём и Бу Ларссон
Введение 308
Влияние на ребенка 308
Влияние на семью 309
Астма 310
Рак 311
Кистофиброз 313
Диабет 1-го типа 313
Воспалительные болезни кишечника 315
Подростковый ревматоидный
артрит (ПРА) 315
25. Энурез, энкопрез, нарушения сна
и другие отклонения в развитии 316
Сюзанна Стеффенбург
Энурез 316
Статистика 316
Этиология 317
Выяснение диагноза 318
Лечение 318
Прогноз 319
Энкопрез 319
Эпидемиология 320
Этиология 320
Выяснение диагноза 320
Лечение 321
Прогноз 321
Нарушения сна 321
Нормальный сон 321
Нарушение сна 322
Pavornocturnus
(синдром ночных криков) 322
Сомнамбулизм 323
Подергивание головы 323
Сосание пальца 324
Привычка грызть ногти 324
Заикание 324
Аффективные судороги 325
Вспышки гнева 325
26. Нарушения психического развития 326
Педер Расмуссен
Определения и понятия 326
Эпидемиология 327
Причины нарушения
психического развития 328
Пренатальные причинные факторы 329
Перинатальные факторы 331
Постнатальные факторы 331
Выяснение диагноза 331
Анамнез ЪЪ\
Клиническое обследование ЪЪ2
Лабораторные исследования ЪЪА
Фенотипы поведения 335
Соматические симптомы и нарушения
функций, сопутствующие нарушениям
психического развития 336
Психические симптомы,
сопутствующие нарушениям развития 337
12 СОДЕРЖАНИЕ
Поддержка людей с нарушениями
психического развития и уход за ними 338
Профилактические меры и лечение 339
27. Эпилепсия и похожие
на эпилепсию состояния 342
Ларе Улоф Янолс
Введение 342
Эпилепсия с психическими
симптомами 342
Две стороны лечения 344
Эпилепсия
и специфические
психиатрические симптомы 344
Дефицит внимания
и гиперактивность 346
Аутизм 346
Агрессивность 347
Страх Ъ41
Депрессия Ъ41
Психоз ЪА1
Нарушение сна 348
Нарушения языка и речи 348
Эпилепсия и умственное отставание 348
Эпилепсия и трудности обучения 349
Реакция ребенка
и его семьи на эпилепсию 349
Похожие на эпилепсию состояния
и псевдоэпилептические припадки 350
Псевдоэпилептические припадки 351
Синдром Мюнхгаузена 352
Синдром гипервентиляции 352
Синдром эпизодического
дисконтроля 352
28. Снижение функциональных
возможностей, хронические болезни
и состояния, приводящие
к инвалидности 353
Верит Лагерхейм и Кристофер Гиллберг
Эпидемиология 353
Общепринятое о нарушениях,
приводящих к инвалидности 354
Реакции окружающих
на функциональные нарушения
у детей и их чувства 355
Ситуация семьи, где есть ребенок
с нарушениями различных функций 355
Родители в печали и кризисе ЪЫ
Начало учебы детей
с ограниченными возможностями 359
Осознание инвалидности
самим ребенком 359
Развитие подростков
с нарушениями функций 359
Пособия при функциональных
нарушениях и хронических болезнях 360
Значение объединений по интересам 361
29. Дети родителей с психическими
отклонениями 362
Кристофер Гиллберг
Введение 362
Психическая болезнь у родителей 362
Личностные отклонения у родителей 363
Пагубные привычки у родителей 363
Серьезные нарушения социального
поведения у родителей 364
Снижение интеллекта у родителей 364
Частота психических
отклонений у родителей 365
Реакции детей вследствие
психических отклонений у родителей 365
30. Жестокое обращение с детьми
и сексуальные посягательства 367
Элизабет Бозаус
История 367
Жестокое обращение с детьми 368
Как замечают
жестокое обращение? 369
Причины 370
Меры 371
Последствия жестокого обращения Ъ1Ъ
Сексуальные посягательства
в отношении детей 373
Определение Ъ7А
Эпидемиология Ъ1А
Расследование Ъ19
Лечение 382
31. Общие принципы лечения 386
Кристофер Гиллберг
Введение 386
Значение диагноза 387
Анамнез, психическое
состояние и обследование ребенка 387
Образовательные меры 388
Информация, поддержка, совет 388
СОДЕРЖАНИЕ 13
Влияние на отношение
посторонних из окружения ребенка
и информация для них 389
Особые меры лечения 389
Открытый и закрытый уход 390
Значение временной перспективы 390
32 Индивидуальная психотерапия 392
Торд Иварссон и Бьерн Врангсё
Введение 392
Основная модель 393
Общие аспекты психотерапии 394
Контракт и рабочий союз 395
Психотерапевтический процесс 395
Структура и интенсивность
аффекта 395
Форма терапевтического процесса 395
Значение учреждения 396
Диагностика 396
Психотерапевтические школы 397
Введение 397
Психоаналитическая детская
психотерапия 397
Психодинамическая терапия
подростков 398
Краткосрочная
психодинамическая терапия 400
Кризисная терапия 400
Когнитивная психотерапия 401
Поведенческая терапия 402
Телесно ориентированная
психотерапия 403
Теории, основанные
на художественных формах
выражения 403
Психотерапевтическая работа
в измененном состоянии сознания 403
Группа как инструмент лечения 404
Завершение лечения 404
Заключение 405
33 Когнитивная психотерапия 406
Барбру Турфьель
Введение 406
Понятие когнитивности 407
Общие признаки
когнитивной психотерапии 407
Оценка и диагностика
как основа планирования лечения 407
От диагностики до лечения 408
Работа с семьей и родителями 409
Значение уровня
когнитивного развития 409
Связь меэкду когнициями
и психическими проблемами 410
Исследование лечения 410
Модели лечения
при когнитивных проблемах 411
Методы когнитивной перестройки 412
Тренировка умения 414
Заключение 415
34. Семейная терапия 416
Бьярни Арнгримссон и Бьёрн Врангсё
Введение 416
Исторические аспекты
психологического развития семьи 417
Системная теория 418
Социальный конструктивизм
и языковая философия 420
Семейная диагностика 421
Кризисы и переходы 422
Показания к семейной терапии 423
Психотерапия и ее школы 423
Исследования 426
35. Психофармакологическое лечение 428
Анна-Лиз фон Кнорринг
Введение 428
Стимуляторы центральной
нервной системы 429
Эффективность применения
церебральных стимуляторов 429
Показания к лечению 430
Дозировка 431
Побочные действия 431
Нейролептики 432
Аутистические синдромы 432
Шизофренические синдромы
и другие психозы 433
Синдром Туретта 434
Шперактивность, агрессивность
и асоциальное поведение 435
Побочные действия 435
Антидепрессивные средства 437
Депрессивные синдромы 437
Синдром навязчивости, обсессивно-
компульсивный синдром (ОКС) 439
Отказ от посещения школы 440
Энурез АЛО
Нарушение внимания
и гиперактивное поведение 441
14 СОДЕРЖАНИЕ
Литий 442
Дозировка 442
Побочные действия 443
Клонидин 444
Дозировка 444
Побочные действия 444
Антиэпилептические препараты 444
Дозировка 445
Побочные действия 445
Производные бензодиазепина 445
Дозировка 445
Побочные действия 445
Буспирон 446
Бета-адреноблокаторы (БАБ) 446
Дозировка 446
Побочные действия 446
Фенфлурамин 446
36 Законодательство 447
Карл Йоран Сведин
Введение 447
Меры принуждения в психиатрическом
лечении детей и подростков 448
Основные правила:
сотрудничество и добровольность 448
Лечение без согласия 448
Необходимое право на розыск
и право удержания 448
Лечение в соответствии с ЗПЛ 449
Лечение в соответствии с ЗППЛ 453
Применение Закона о лечении
в некоторых случаях людей
с вредными привычками (ЗЛВП) 453
Закон об охране
от эпидемиологических
заболеваний: обязанности
и принуждения 453
Закон о социальной службе (ЗСС)
и Закон с особыми определениями
о лечении молодых людей 453
Введение 453
Меры принуждения 455
Непосредственная опека 457
Обязанности при подаче
заявления согласно ЗСС 457
Конфиденциальность 458
Конфиденциальность сведений,
занесенных в медкарту пациента 460
Команда психиатров, работающих
с детьми и подростками 461
Главный врач отделения,
врач-организатор деятельности;
врач, ответственный за пациентов:
модель работы и ответственность 461
Удостоверение и заключение
о предпринятом лечении 462
Обязательства 462
Закон о поддержке и услугах
людям с ограниченными
возможностями (ЗПУ) 462
Библиография 464
Предметный указатель 524
Об авторах
БьярниАрнгримссон, главный врач детской
и подростковой психиатрической клиники
детской и подростковой больницы им. коро-
левы Сильвии, г. Гетеборг
Михаэль Буман, заслуженный профессор,
бывший главный врач детской и подростко-
вой психиатрической клиники региональной
больницы, г. Умеа
Элизабет Бозаус, доцент, бывший главный
врач детской и подростковой психиатричес-
кой клиники Восточной больницы, г. Гете-
борг
Петер деШато, профессор детской и под-
ростковой психиатрической клиники акаде-
мии им. Ц. Ниймегена, Нидерланды
Ингемар Энгстрем, доктор медицины, глав-
ный врач военного госпиталя Оребро, пси-
хиатр
Макс Фриск, заслуженный профессор,
бывший главный врач детской и подростко-
вой психиатрической клиники академичес-
кой больницы, г. Уппсала
Карина Гиллберг, доцент, главный врач дет-
ской нейропсихиатрической клиники детской
и подростковой больницы им. королевы
Сильвии, г. Гетеборг
Кристофер Гиллберг, профессор, главный
врач детской нейропсихиатрической клини-
ки детской и подростковой больницы
им. королевы Сильвии, г. Гетеборг
Ларе Хеллгрен, доктор медицины, заведу-
ющий детским и подростковым психиатри-
ческим отделением больницы Северо-Восточ-
ного района, г. Стокгольм
Агнес Хултен, доктор медицины, главный
врач детской и подростковой психиатричес-
кой клиники районной больницы, г. Явле
Торд Иварссон, доктор медицины, главный
врач детской и подростковой психиатричес-
кой клиники детской и подростковой боль-
ницы им. королевы Сильвии, г. Гетеборг
Ларс-Улоф Янолс, доктор медицины, глав-
ный врач детской и подростковой психиат-
рической клиники академической больницы,
г. Уппсала
16 ОБ АВТОРАХ
Магнус Килбом, бывший главный врач
Королевского благотворительного учрежде-
ния, г. Стокгольм
Анна-Лиз фон Кнорринг, профессор, глав-
ный врач детской и подростковой психиат-
рической клиники академической больницы,
г. Уппсала
Верит Лагерхейм, главный врач детского
и подросткового психиатрического отделе-
ния детской больницы им. Астрид Линдгрен,
г. Стокгольм
By Ларссон, профессор регионального цен-
тра детской и подростковой психиатрии
Норвежского естественно-научного и техни-
ческого университета, г. Т^ондхейм
Ульф Отто, доктор медицины, бывший
главный врач детской и подростковой пси-
хиатрической клиники центральной больни-
цы, г. Кристианстад
Генрих Пеллинг, главный врач детской и
подростковой психиатрической клиники ака-
демической больницы, г. Уппсала
Педер Расмуссен, доцент, главный врач
детской нейропсихиатрической клиники дет-
ской и подростковой больницы им. короле-
вы Сильвии, г. Гетеборг
Мария Ростам, доцент, главный врач дет-
ской нейропсихиатрической клиники дет-
ской и подростковой больницы им. короле-
вы Сильвии, г. Гетеборг
Кари Шлеймер, доктор медицины, глав-
ный врач детской и подростковой психиат-
рической клиники больницы университета,
г. Мальмо
Сюзанна Стеффенбург, доктор медицины,
главный врач детской и подростковой пси-
хиатрической клиники детской и подростко-
вой больницы им. королевы Сильвии, г. Гете-
борг
Карл Йоран Сведин, доцент, главный врач
детской и подростковой психиатрической
клиники университетской больницы, г. Лин-
чёпинг
Барбру Турфъелъ, главный врач детской
и подростковой психиатрической клиники
академической больницы, г. Уппсала
ЯнВальстрём, доцент, главный врач отде-
ления в клинике генетики больницы Саль-
гренского университета, г. Гетеборг
БьёрнВрангсё, доктор медицины, главный
врач детского и подросткового отделения
больницы святого Йорана, г. Стокгольм
Предисловия
Предисловие к изданию
2000 года
Почти десять лет прошло с тех пор, как
вышла книга «Психиатрия детского и подро-
сткового возраста». Она оказала большое
влияние на развитие данной области науки. А
поскольку наука развивалась достаточно бы-
стро, то уже во второй половине 1990-х годов
стала очевидной необходимость нового, до-
полненного издания этого труда.
Во втором, уже более полном и частично
измененном издании «Психиатрии детского
и подросткового возраста», впрочем как и в
первом, авторы старались представить опыт
самых лучших клиник страны и исследова-
ния самых видных ученых. Каждая глава, на-
писанная одним или двумя авторами, посвя-
щена определенной теме, но вместе они со-
ставляют единое целое, благодаря чему мы
лучше понимаем сегодняшнюю ситуацию в
науке.
Кристофер Гиллберг Ларе Хеллгрен
Предисловие к изданию
1990 года
Область психиатрии детского и подрост-
кового возраста очень обширна, появилось
много сведений практического характера, по-
этому сейчас самое время обобщить их в
нашей книге, которая безусловно необходи-
ма как практикующим, так и будущим вра-
чам. Мы надеемся, что она будет полезна и
понятна и людям иных профессий, таких, как
медсестры, попечители, психологи и другие,
так или иначе связанным работой с людьми.
Почти все главы написаны шведскими
детскими и подростковыми психиатрами,
которые внесли значительный вклад в разви-
тие психиатрии детского и подросткового
возраста за последние десять лет. Содержа-
ние большинства глав основывается полно-
стью или почти полностью на результатах
практических исследований. Мы надеемся,
что, несмотря на относительно небольшой
объем, это издание поднимет различные те-
ории, доминирующие в нашей будничной
18 ПРЕДИСЛОВИЯ
работе, на новый, современный уровень зна-
ний. Чтобы книга могла помочь в изучении
теории и практики психиатрии детского и
подросткового возраста, она снабжена боль-
шим списком справочной литературы.
Как и в других трудах, созданных несколь-
кими авторами, в нашей работе также есть
риск того, что разнообразие авторских сти-
лей, обилие теоретических справочных дан-
ных и возможный повтор фактов могут за-
труднить освоение материала. Мы считали
своей задачей свести такой риск к минималь-
ному, но знаем, что полностью избавиться от
него нам не удалось. Может быть, в этом
плане для читателя была бы предпочтитель-
нее книга, созданная одним автором с об-
ширными познаниями в психиатрии детско-
го и подросткового возраста. Однако работа,
написанная несколькими авторами, также об-
ладающими солидными познаниями в данной
отрасли медицины, позволяет наиболее пол-
но осветить заявленную тему. Поэтому, не-
смотря на риск, связанный с неоднороднос-
тью материала, мы остановились на второй
альтернативе.
Книге, возможно, не хватает однородных
теоретических справочных материалов. Нет
ни одной проблемы психиатрии детского и
подросткового возраста (биологической,
социальной или проблемы обучения с пси-
хологической или психодинамической точ-
ки зрения), которая не требует рассмотре-
ния на основе новых данных.
В настоящей работе больше внимания
уделено психопатологии, чем нормальным
состояниям. Это, естественно, не значит,
что нормальное развитие и межличност-
ные повседневные отношения не представ-
ляют интереса. Однако содержание книги
ограничено клинической деятельностью в
психиатрии детского и подросткового воз-
раста.
Кристофер Гиллберг Ларе Хеллгрен
Предисловие к русскому изданию
Одной из ведущих тенденций современ-
ного развития российской психиатрии явля-
ется ее нарастающая интеграция в мировое
и европейское психиатрическое сообщество,
прямо связанная с многоуровневыми эффек-
тами демократизации общества и всех госу-
дарственных институтов. Наглядным прояв-
лением этого процесса является расширяю-
щаяся практика переводов и изданий на
русском языке учебников и руководств по
психиатрии. Именно в этом контексте пред-
ставляется актуальным выпуск руководства
шведских авторов «Психиатрия детского и
подросткового возраста».
Нельзя не учитывать и тот факт, что пос-
ле ухода из жизни Владимира Викторовича
Ковалева и Андрея Евгеньевича Личко их
руководства для врачей «Психиатрия детско-
го возраста» (1979, 1995) и «Подростковая
психиатрия» (1979,1985) не переиздавались.
Отдельные монографии по узкой тематике
не могли удовлетворить потребности в фун-
даментальных руководствах по психиатрии
детского и подросткового возраста.
Шведское руководство по психиатрии дет-
ского и подросткового возраста адресовано
психиатрам и наркологам, психотерапевтам
и психологам, социальным работникам и пе-
дагогам, студентам и родителям. Оно отвеча-
ет идеологии мультидисциплинарной брига-
ды, работающей с юным пациентом и объе-
диняющей в партнерском режиме семью и
больного, врача, клинического психолога и
социального работника. По существу это
новое качество психотерапевтической сре-
ды, получившее название «Открытый диалог»
(Открытый диалог в психиатрической прак-
тике Баренц-региона / Под редакцией про-
фессоров П. Сидорова и Я. Сейккулы. — Ар-
хангельск Издательский центр Северного го-
сударственного медицинского университета,
2003. - 368 с).
Уникальность книги и в широте авторско-
го коллектива — 25 авторов написали 36 глав,
представив результаты своей практической
работы. Помимо этого обобщается и дается
в сравнении опыт психиатров других запад-
ных стран, работающих с детьми и подрос-
тками. Читая руководство, можно найти мно-
го ответов на актуальные вопросы, но оче-
видно, что невозможно механистически
транслировать европейский опыт на поле
российской психиатрии детского возраста
без учета отечественной социально-право-
2 О ПРЕДИСЛОВИЕ К РУССКОМУ ИЗДАНИЮ
вой специфики, ресурсного и кадрового обес-
печения. Чаще других в руководстве цитиру-
ются работы английского психиатра Майкла
Раттера, знакомого русскому читателю по
книге «Помощь трудным детям». Приятно от-
метить, что упоминаются и отечественные
ученые Так, в главе об аутизме наряду с
именами Лео Каннера и Ханса Аспергера
упоминается и патриарх отечественной пси-
хиатрии детского возраста Груня Ефимовна
Сухарева.
Обращает на себя внимание гуманность
подхода к больным детям и их семьям. Ведь
там, где болен ребенок, страдает все окруже-
ние — родители, братья и сестры. Обосно-
ванно делается акцент на бережное отноше-
ние к таким семьям и всестороннюю соци-
ально-психолого-психиатрическую помощь.
Например, интересен опыт «семьи выходно-
го дня», принимающей больного ребенка и
дающей родителям возможность отдохнуть.
Главное в том, что семья не несет свой крест
одна, а растит и воспитывает своего больно-
го ребенка с участием большого количества
людей. В такой ситуации ребенок получает
максимум заботы, любви и помощи.
Принципиальна деонтологическая позиция,
когда родителям ни при каких обстоятель-
ствах не ставится в вину возникновение пси-
хической болезни у ребенка. Поиск винов-
ных всегда затрудняет сотрудничество и
нарушает лечебно-реабилитационный про-
цесс Врачу важно выражать свое мнение так,
чтобы родители не восприняли это как уп-
рек или обвинение. У детского психиатра
должен быть серьезный ресурс эмпатии и
уважения к родителям пациента. Не случай-
но умственная отсталость деликатно называ-
ется нарушением психического развития.
В отличие от отечественной практики в
данном руководстве обосновывается прин-
ципиально иной подход к усыновлению: ре-
бенок должен знать о своем происхождении,
приемные и биологические родители, сотруд-
ничая, совместно воспитывают ребенка. Ав-
торы придерживаются точки зрения, что
тайны усыновления не должно быть, она
может постепенно разрушать отношения и
личность, а внезапное открытие правды не-
вротизирует.
Большое внимание в руководстве уделяет-
ся биологическим аспектам возникновения
психических проблем у детей, а также вопро-
сам генетики. Значительно расширены пока-
зания к генетическим исследованиям в детс-
кой психиатрии, требующим достойной ма-
териально-технической базы. В основном
биологическими причинами объясняется воз-
никновение аутизма. В то время как отече-
ственная традиция предполагает поиск при-
чинных комплексов в чувственных дефектах
в окружении ребенка и дефиците чувствен-
ной поддержки со стороны матери или отца.
Отдельная глава посвящается психиатрии
грудного ребенка, которая с 70-х годов про-
шлого века развилась в Швеции в отдельную
дисциплину, рассматривающую возраст от 0
до 3 лет. Большое внимание уделяется нали-
чию «эмпатичного материнства», важности
связи мать — ребенок с первых мгновений
жизни ребенка. Исходя из позиции Анны
Фрейд, говорившей, что «внутренний мир
матери определяет окружающий мир младен-
ца», сегодня можно смело сказать, что уста-
новки и ожидания матери формируют пси-
хологические механизмы развития и всю
«экологию судьбы ребенка». Интересен пси-
хоаналитический подход к изучению каждо-
го возрастного этапа ребенка, начиная с
младенчества: развитие инстинктов, объект-
ных отношений, «Я»-функций, этапа разделе-
ния — индивидуализации (до этого этапа
ребенок и мать — единое целое).
В руководстве сделан подробный разбор
классификации психических болезней у детей.
Рассмотрены как ICD-10, принятая в Швеции,
России и большинстве западных стран, так и
DSM-4, принятая в США и некоторых других
странах. Интересно рассмотрение эмоциональ-
ных расстройств, для обозначения которых в
ПРЕДИСЛОВИЕ К РУССКОМУ ИЗДАНИЮ 2 1
нашей литературе чаще используется диагноз
«детский невроз». Авторы утверждают, что
лучше придерживаться нейтрального терми-
на, так как в основе эмоциональных рас-
стройств у детей вряд ли могут быть неосоз-
нанные интрапсихические конфликты.
В главе о депрессии раскрываются ее про-
явления во всех возрастах, включая младен-
чество. Приводятся комплексный системный
подход в выявлении причин депрессии и кри-
терии диагностики. В лечении на первое ме-
сто ставится поддержка окружающих дома и
в школе, семейная и индивидуальная психоте-
рапия, и только при неэффективности этих
подходов используется фармакотерапия.
В главе о самоубийствах предлагается
психологическое прочтение аутоагрессивно-
го поведения подростков, когда у них в стрес-
совом состоянии оживает пережитый ранее
страх потери матери: в раннем детстве эти
подростки пережили расставание с матерью,
а «разлука и смерть» в младенческом возра-
сте равнозначны.
Моторно-перцептивные нарушения и рас-
стройства внимания объясняются дефицитом
моторного контроля, перцепции и внимания.
Четко формулируется терминология, таким
образом проводится черта под многообрази-
ем синонимических понятий и обосновыва-
ется выбор диагноза: дефицит внимания, мо-
торного контроля, перцепции и гиперактив-
ность с дефицитом внимания. Как ведущий
подход в лечении предлагается адаптивная
нагрузка в школе, привлечение ближайшего
окружения, реабилитация семьи и ребенка,
психологическая и педагогическая коррекция,
психотерапия и в последнюю очередь, если
ничего не помогло, — фармакотерапия. При-
водятся данные о применении стимуляторов
центральной нервной системы для лечения
гиперактивности. Оправдано применение три-
циклических антидепрессантов, но, как ука-
зывают авторы, у них больше побочных
эффектов, чем у стимуляторов центральной
нервной системы. Нейролептики применять
не рекомендуется. Наши же детские психиат-
ры испытывают страх перед стимуляторами
центральной нервной системы и, напротив,
довольно широко используют трицикличес-
кие антидеприссанты и нейролептики. Для
облегчения обучения детей с дислексией пред-
лагаются специальные школьные программы.
Рассматриваются и последствия дислексии,
например депрессия, что обуславливает осо-
бые подходы в лечении.
Практические врачи довольно часто стал-
киваются с проблемами детей, чьи родители
имеют психические отклонения. Руководство
посвящает этому целую главу, где описыва-
ются реакции детей вследствие психических
болезней родителей.
Подробно описывается тема жестокого
обращения с детьми и сексуальных посяга-
тельств в отношении них. Эта проблема ак-
туальна и в России, но в нашей литературе
по детской психиатрии мы с ней не встреча-
емся. В главе о жестоком обращении показа-
но число случаев такого обращения с деть-
ми в разных странах, признаки, по которым
можно заподозрить «неслучайную травму»,
называются причины жестокого обращения
с детьми и его последствия. В главе разбира-
ются и сексуальные посягательства в отно-
шении детей, а также лечение последствий
такой психотравмы.
Одним из наиболее объемных разделов
руководства являются главы, обобщающие
все виды психотерапии, применяемые в
отношении детей и подростков. К различ-
ным видам психотерапии привлекаются вра-
чи-психотерапевты и клинические психоло-
ги, социальные работники и педагоги.
В главе о фармакотерапии описываются
препараты нового поколения, знакомые оте-
чественным психиатрам, но наш опыт их
применения у детей еще очень скромен. За-
частую в отношении препаратов нового по-
коления у нас нет данных о применении их
до 15 лет. Руководство по психиатрии детс-
кого и подросткового возраста дает нам ин-
2 2 ПРЕДИСЛОВИЕ К РУССКОМУ ИЗДАНИЮ
формацию об использовании этих препара-
тов уже с 5—6 лет, приводя данные исследо-
ваний по назначению препаратов нового
поколения, а также разовые и суточные их
дозировки.
В последней главе разбирается эффектив-
ность правовой защиты психического здо-
ровья детей и подростков. Приходится при-
знавать, что качество законодательного со-
провождения психиатрии детского и
подросткового возраста в Швеции — одно из
самых высоких в Европе и нам важно знать
хотя бы «точки отсчета»
Считаю важным выразить глубокую бла-
годарность Шведскому институту, поддержав-
шему перевод и издание в России ведущего
шведского руководства по психиатрии дет-
ского и подросткового возраста.
Особая признательность нашему давнему
другу и коллеге, замечательному детскому
психиатру Швеции Эве Кьеллберг — «крест-
ной матери» многих психиатрических про-
ектов в Баренц-регионе. Без ее организую-
щей помощи и участия эта книга не смогла
бы появиться в России.
Хочется надеяться, что с изданием этого
руководства будет сделан еще один шаг в
интеграции российской психиатрии в евро-
пейское психиатрическое сообщество и это
прямо скажется на качестве защиты психи-
ческого здоровья юных россиян.
Ректор Северного государственного
медицинского университета
академик РАМН,
профессор П. И. Сидоров
Эпидемиология
Кристофер Гиллберг
Эпидемиология — наука о распространении
болезни. По отношению к детской и подрост-
ковой психиатрии это наука, которая описы-
вает закономерности распространения пси-
хических состояний, симптомов, синдромов и
болезней у людей в возрасте до 20 лет.
Показатели распространенности болезней
зависят от многих фактов, о которых не
следует забывать, так как известно, что циф-
ры без содержания ничего не значат. В ме-
дицине есть много такого — это относится и
к детской и подростковой психиатрии, — что
важно как знание о существовании и часто-
те определенных болезней и нарушений.
Даже люди, не интересующиеся вопросами
детской и подростковой психиатрии, задумы-
ваются, когда узнают, что среди шведской мо-
лодежи каждый восьмой, а иногда и каждый
четвертый нуждается в помощи психиатра,
прежде чем он станет взрослым (Karlsson och
Sonesson, 1984; Gillberg, 1984 a; von Knorring
et al., 1988; Kopp och Gillberg, 1999).
Мало кто знает, что молодых людей с пси-
хическими проблемами достаточно много.
Психические нарушения, болезни и состоя-
ние инвалидности с детства — это обычные
явления во многих как западных, так и вос-
точных странах. Частота обращений за кон-
1
сультациями к детским и подростковым пси-
хиатрам зависит от доступности такой по-
мощи.
В Англии, например, число детских и под-
ростковых психиатров на каждые 100 тысяч
детей значительно меньше, чем в Швеции.
Сравнение частоты обращений за консуль-
тациями по вопросам детской и подростко-
вой психиатрии в разных странах показыва-
ет, что различий по поводу этой проблемы
немного.
Наглядная эпидемиология
Самое известное эпидемиологическое иссле-
дование психических нарушений в детстве,
проведенное в Англии во второй половине
1960-х годов, описано Rutter, Graham и теми,
кто с ними сотрудничал, в книге «Остров
Уайт» (Rutter et al, 1970 а). С помощью на-
дежных и достоверных анкет для родителей
и учителей были оценены все 2 193 ребенка
10—11 лет, живущие на маленьком острове
южного побережья Англии. Часть из них,
которые обращались к психиатру, были об-
следованы. Частота психических нарушений,
приводивших к неполноценности ребенка
24 ЭПИДЕМИОЛОГИЯ
или его окружения и продолжавшихся ка-
кой-то период независимо от того, прибега-
ли к помощи психиатра или нет, составляла
около 7 процентов. Несколькими годами
позже Rutter и его коллеги провели похожее
исследование в Лондоне, и оказалось, что
психические нарушения в некоторых соци-
альных кругах города встречаются в два, а
иногда и в три раза чаще, чем на острове.
Причем обследовались здесь только дети, у
которых были проблемы затяжного харак-
тера (Rutter, 1973).
Jonson, Kalvesten и Klackenberg гораздо
раньше, чем Rutter, обследовали мальчиков
в Стокгольме и пришли к выводу, что среди
мальчиков, живущих в больших городах,
серьезные психические нарушения были у
каждого четвертого, а отдельные проблемы,
такие, например, как энурез, в определен-
ном возрасте встречались очень часто. По-
явились даже сомнения, можно ли вообще
считать последнее серьезным нарушением.
Lavik в Норвегии (Lavik, 1976), Leslie и
Richman в Англии (Leslie, 1974; Richman et
al., 1982), Gillberg с коллегами в Швеции
(Gillberg et al., 1982 a, b; Landgren et al., 1996;
Kadesjo och Gillberg, 2000 а), группа Offord
в Канаде (Offord et al, 1987) и McGee в
Новой Зеландии (McGee et al., 1990) под-
твердили открытия первоначальных иссле-
дований. Исследования, проводившиеся в
развивающихся странах, клинические отче-
ты (Graham, 1979) и результаты эпидемио-
логических исследований из Китая (Shen,
1985) показывают, что такие проблемы чаще
встречаются в больших городах-мегаполи-
сах. Но высокая частота психических нару-
шений и примерно одинаковый уровень ее в
странах с разными культурами не означают,
что причинные связи идентичны или что
панорама нарушений выглядит одинаково.
Наоборот, все говорит о том, что биологи-
ческие, культурные и психологические ме-
ханизмы, которые порождают психические
нарушения у детей, очень отличаются в
разных странах и зависят от разных куль-
тур одной страны.
Большие города-провинции:
причины, от которых зависит
частота психических
нарушений
Прежде всего исследования Lavik и Rutter,
Rahim и Cederblad (1984) показывают нам,
что большие города порождают серьезные
психические проблемы у детей и подрост-
ков. Одинокие родители, лишенные поддер-
жки бабушек и дедушек, проблемы алкого-
лизма и наркомании, быстрое заселение го-
родов, социальные переплетения и, как
следствие, отчуждение — все это основные
причины психических нарушений у детей в
больших городах. Культурные факторы, та-
кие, как отношение к воспитанию детей, се-
мейные ценности, детские переживания, так-
же играют определенную роль, и все это
приводит к тому, 4TQ различные нарушения
поведения у детей проявляются по-разному
в разных странах.
Нейробиологические
и психосоциальные факторы
Возможно, разница в частоте некоторых
психических нарушений у детей и подрос-
тков в городе и провинции не так уж велика.
Состояния, в основе своей имеющие нару-
шения нейробиологического характера (на-
пример, аутизм, тики, гиперактивность), и
состояния, которые носят отпечаток «незре-
лости» (энурез, заикание), скорее всего,
встречаются одинаково часто в разных со-
циальных кругах, различия если и есть, то
незначительные (Gillberg, 1985). Это связа-
но с тем, что социальная и культурная ситу-
ация играет относительно небольшую роль
при патогенетических нарушениях со зна-
ЭПИДЕМИОЛОГИЯ 25
чимым биологическим вкладом, в отличие
от тех нарушений, которые имеют прямую
связь с психосоциальными факторами. Это
не значит, что проблема, обусловленная глав-
ным образом биологическими причинами,
не зависит от культурной и социальной сре-
ды. Наоборот, некоторые состояния могут
иметь значимые психосоциальные и куль-
турные причины — как первичные, так и
второстепенные. Так, генетически обуслов-
ленные психические нарушения встречают-
ся в районах, где культурные факторы спо-
собствуют повышенной частоте родствен-
ных браков. В этом случае можно сказать,
что такие биологические различия, в сущ-
ности, имеют культурные корни.
Алкоголизм — современный и серьезный
фактор риска, приводящий к генетическим
нарушениям, — чаще встречается в опреде-
ленной культурной среде и при определен-
ных психосоциальных обстоятельствах.
Психические состояния, вызываемые
нейробиологическими причинами, такие, как
аутизм, порождают психологическое напря-
жение в семьях разной культурной среды.
Преждевременные роды повышают риск по-
вреждения мозга новорожденного, увеличи-
вая вероятность того, что у ребенка будут
проблемы с психикой. Повреждение мозга
является биологическим фактором, хотя
причиной преждевременных родов могут
стать иногда культурные и социальные об-
стоятельства. Это всего лишь несколько
примеров, подтверждающих, как сложно
выделить определенные — психосоциаль-
ные, культурные или биологические — при-
чины психических нарушений. Однако впол-
не понятно, что психические проблемы де-
тей, обусловленные биологическими
причинами, меньше зависят от социально-
культурных обстоятельств, чем проблемы
детей, у которых отклонения вызваны не-
посредственно этими обстоятельствами.
Таким образом, частота психосоциальных
нарушений во многом зависит от культурной
среды. Между тем у 17 процентов детей и
подростков, обратившихся в клинику, психи-
ческие проблемы обусловлены в основном
биологическими причинами (Gillberg, 1995 а).
Частота некоторых
психических нарушений
Из таблицы 1.1 следует, что некоторые пси-
хические нарушения у детей и подростков в
части европейских стран встречаются с оп-
ределенной регулярностью, а иногда даже ча-
сто. Особенно часто встречающийся аутизм
подробно исследуется во многих странах
мира. Довольно ясная ситуация с показателя-
ми DAMP, умственной отсталости и нервной
анорексии, которые вместе составляют боль-
шой процент психических нарушений среди
детей и молодежи. Даже социальные нару-
шения поведения достаточно обычное и ча-
стое явление, но точное их количество неиз-
вестно в большинстве стран и особенно в
странах, где есть регионы с разными культу-
рами.
Состояния депрессии, по-видимому, неред-
ки и могут составлять какой-то процент сре-
ди детей школьного возраста; данные иссле-
дований по вопросу, насколько такие явле-
ния часты, так и не были опубликованы.
Внешнее и внутреннее
поведение
Серьезные психические проблемы детей и
подростков делятся на те, при которых ребе-
нок больше страдает сам (он испуган, удру-
чен и т. д.), и на те, которые приносят тре-
волнения окружающим его людям (напри-
мер, если ребенок беспокойный, склонен к
воровству и т. п.). Первая группа проблем
включает в себя вопросы, связанные с внут-
ренним (эмоционально беспокойным) пове-
дением, вторая группа — вопросы, связан-
26 ЭПИДЕМИОЛОГИЯ
Таблица 1.1. Частота некоторых психических нарушений у детей и подростков
Состояние/диагноз
Аутистические
синдромы
DAMP/ADHD
гиперактивность
Умственное
отставание
с тяжелыми
психическими
отклонениями
Нервно-психическая
анорексия
Подростковые
психозы
Синдром
Аспергера
Избирательный
мутизм
Отказ посещать школу
(школьная фобия)
Синдром
Туретта
Депрессия
Социальные
нарушения
поведения
Частота
0,04—0,12 %
школьников
4—7 % школьников
0,5—1 % школьников
0,5-0,6 %
школьников
0,5—1 % всех
20-летних
0,4 % школьников
0,01 %
0,2 % школьников
5 % детей,
обращающихся
к психиатру
(= 1 % школьников)
0,05-0,6 %
детей и
подростков
2 % младших
школьников в
каждом данном
случае
Большое
количество
процентов
Справочная литература
и страна
Wing och Gould, 1979, Англия
Bryson et al., 1988, Канада
Gillberg et al., 1991 а, Швеция
Swettenham, 1996, Англия
Schachar et al., 1981, Англия
Gillberg et al., 1982 b, Швеция
Shen et al., 1985, Китай
Taylor, 1988, Англия
Landgren et al., 1996, Швеция
Kadesjo och Gillberg, 1998,
Швеция
Corbett, 1979, Англия
Gillberg et al., 1986 а, Шве-
ция
Crisp et al., 1986, Англия
Schleimer, 1983, Швеция
Rastam et al., 1989, Швеция
Rathner och Messner, 1993, Италия
Steinberg, 1985, Англия
Gillberg et al., 1986 b, Шве-
ция
Ehlers och Gillberg, 1993, Швеция
Gunnarsdottir och Magnusson,
1994, Исландия
Fundudis et al., 1979, Англия
Корр och Gillberg, 1997, Швеция
Hersov, 1985 b, Англия
Flakierska et al., 1988,
Швеция
Comings et al., 1990, США
Apter et al., 1993, Израиль
Kadesjo och Gillberg, 2000 b,
Швеция
Gillberg, 1983, Швеция
Rutter et al., 1970 а, Англия
Lavik, 1976, Норвегия
Gillberg, 1983, Швеция
Wolff, 1985, Англия
Offord et al, 1987, Канада
ЭПИДЕМИОЛОГИЯ 27
ные с внешним (социально беспокойным)
поведением. Несколько исследований на эту
тему показывают, что оба вида поведения
встречаются примерно одинаково часто.
Девочки и мальчики
С определенного возраста психические про-
блемы встречаются чаще у мальчиков, чем у
девочек. Это касается почти всех детей с
различными диагнозами без какого-либо от-
бора. Нередко это говорит о значительной
разнице в частоте возникновения проблем у
детей разных полов. Так, из 10 мальчиков трое
имеют проблемы с психикой, тогда как из 10
девочек такие проблемы всего лишь у одной.
С началом полового созревания серьез-
ные психические отклонения у девочек на-
блюдаются также реже, чем у мальчиков.
Если алкоголизм, наркоманию и некоторые
формы отклоняющегося поведения считать
психическими состояниями, становится ясно,
что перевес будет на мужской стороне, даже
когда дети вырастут.
В «перевесе» психических проблем у маль-
чиков в детстве играют роль генетические
факторы и некоторые болезни. У мальчиков
также больше, чем у девочек (еще до сих
пор не выявлено почему), риск получить по-
вреждение мозга, что, в свою очередь, ведет
к психическим отклонениям. На развитие по-
лушарий мозга оказывают влияние гормоны,
например тестостерон. Мальчики развивают-
ся практически во всех отношениях значи-
тельно позже, чем девочки. Это проявляется
и в том, что период полового созревания
начинается у них на 1,5—2 года позже, чем
у девочек. В большинстве стран от мальчи-
ков, несмотря на более позднее их созрева-
ние, ожидают большего, чем от девочек. Чи-
сто биологически мальчики во многих отно-
шениях менее приспособлены к этому. Такое
несоответствие между ожиданиями и возмож-
ностями является, без сомнения, одной из
важных причин того, что у мальчиков в ран-
нем детстве гораздо чаще возникают про-
блемы как с психикой, так и с поведением в
обществе. К этому можно добавить, что маль-
чики более агрессивны, что вызывает у них
больше конфликтов с окружающим миром.
Если есть проблемы с поведением, существу-
ет большая вероятность того, что такой аг-
рессивный мальчик будет быстрее замечен,
чем добрая, спокойная девочка, и ему будет
поставлен соответствующий диагноз.
В школьные годы ожидания людей в отно-
шении подростков меняются. В это время
некоторые проявления внешнего поведения
мальчиков воспринимаются как самоутвер-
ждение, а подобное поведение у девочек
рассматривается как неприемлемое. С этого
возраста родители девочек чаще обращают-
ся в клинику за психиатрической помощью.
Заключение
Исследования последних 30 лет показали, что
от 7 до 25 процентов детей и подростков
имеют серьезные проблемы с психикой. Био-
логические, социальные и психологические
факторы образуют сложный узор их при-
чин. Среда больших городов также, как куль-
турные и психосоциальные условия, порож-
дает большой риск психических нарушений
в детстве. Состояния со значимым биологи-
ческим причинным компонентом достигают
17 процентов от всех психических проблем
детей и подростков.
Значение
биологических факторов
Макс Фриск и Кристофер Гиллберг
Значение конституции
Эклектичная и динамичная детская и подро-
стковая психиатрия должна принимать во
внимание как влияние благотворных и нега-
тивных факторов окружающей среды, так и
особенности индивида, внутренние условия
его развития или их недостаток. К внутрен-
ним условиям относится конституция ребен-
ка, придающая ему особый вид и склад. Оп-
ределенные свойства конституции могут в
интерактивной связи с окружающей средой
оказаться помехой или вызвать нарушения,
которые, в свою очередь, ведут к стрессу и
проблемам.
Во многих отношениях к детям со сторо-
ны общества предъявляются примерно оди-
наковые требования, с ними связывают при-
мерно одинаковые надежды. Но каждый ре-
бенок благодаря своей конституции уникален,
не похож на других. Иногда по этой же при-
чине ребенок очень отличается от своих бра-
тьев и сестер, и отличие зависит не только
от того, какой он по счету в семье, но и от
самой семьи. Каждый ребенок активно вно-
сит что-то свое в семью. У каждого ребенка
в процессе развития возникают свои слож-
ности во взаимодействии с окружающей
средой.
ЧТО ТАКОЕ КОНСТИТУЦИЯ?
В основе конституции ребенка лежат, преж-
де всего, наследственные факторы, его гено-
тип. Иногда под конституцией подразумева-
ют приобретенные отличительные черты ин-
дивида, вызванные, например, повреждением
мозга или болезнью. То есть каждый ребенок
представляет собой фенотип, который опре-
деляется взаимодействием его генотипа с вне-
шними факторами и обнаруживает особые
свойства организма и типы реакции.
К чертам конституции мы относим стро-
ение тела, интеллект, характер и темпера-
мент. Некоторые личностные черты, такие,
как агрессивность, боязливость, настрое-
ние (Scarr, 1969), а также уровень актив-
ности (Escalona och Heider, 1959) являют-
ся в большей степени генетически опреде-
ленными. Конституциональный генотип
определяет разницу между мальчиками и
девочками, а также разницу в развитии ин-
дивидов.
ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ 29
КОНСТИТУЦИЯ И СТРОЕНИЕ ТЕЛА
Тип телосложения связывали с определен-
ными видами темперамента и типами психи-
ческих реакций (Sheldon, 1940; Kretschmer,
1952). И знания о конституции прежде всего
применяли ко взрослым людям. Неврастени-
ческая конституция у детей, описанная не-
мецкими исследователями, проявлялась в раз-
дражительности, быстром уставании, вазомо-
торной неустойчивости и нарушении
вегетативного баланса.
Более поздние исследования наследствен-
ности выявили связь между типом телосло-
жения и различными вариациями психичес-
кого поведения. Было установлено, что дети
с синдромом Прадера—Вилли обычно отли-
чаются избыточной массой тела и трудным
поведением. У детей с ломкой Х-хромосо-
мой, синдромом Вильямса, синдромом Мар-
фана особенный внешний вид и телосложе-
ние и соответственно особые психические
реакции. Существуют еще более спорные те-
ории о конституции (Lowen, 1976), предпо-
лагающие, что психическое развитие влия-
ет на формирование тела и поведение. Тип
телосложения определяется проблемами и
конфликтами, которые возникают на опре-
деленной стадии развития. У таких теорий,
однако, нет еще систематизированной эм-
пирической поддержки. Недавно было заме-
чено, что при аутизме очень часто увеличе-
ны размеры черепа (Bailey et al., 1993), а
при синдроме Аспергера дети, как правило,
имеют более низкую массу тела, чем их здо-
ровые сверстники (Sobanski et al., 1999). В
последнем случае соматические симптомы
связывали непосредственно с причиной это-
го психического синдрома, чуть позже пред-
положили, что необычное поведение зави-
сит как от соматических, так и от психиче-
ских симптомов.
ИНТЕЛЛЕКТ
Оптимальный потенциал интеллекта ребен-
ком наследуется. Интеллектуальные возмож-
ности должны развиваться при благоприят-
ных условиях обучения и интеллектуальном
стимулировании. Следует добавить также, что
когда стимулирование отсутствует или, на-
оборот, стимул завышен или выбран непра-
вильно, это приводит к тому, что уровень
интеллектуальных достижений ребенка не
соответствует врожденным задаткам.
Нарушения интеллектуального развития
здесь не рассматриваются. Более важно об-
ратить внимание на то, что современное об-
щество предъявляет человеку очень высокие
требования относительно интеллектуальных
возможностей. Планка уровня достаточных
знаний с каждым годом поднимается все
выше, и до нее не дотягиваются все больше
людей. Часто и высокообразованного чело-
века удивляет сообщение о том, что 1/2 часть
всех людей в мире живет лишь в половину
своих интеллектуальных возможностей.
Сегодня обществу приходится мириться с
таким положением. В наше время у многих
людей отмечается слабый интеллект
(IQ=70—85). Иногда даже одаренный ребе-
нок не в состоянии воспользоваться своими
интеллектуальными возможностями, если
предъявляемые к нему требования субъек-
тивны и негибки. Это особенно проявляется
у детей с дислексией, когда не удается дос-
тичь результата, соответствующего уровню
их интеллектуального развития.
ХАРАКТЕР И ТЕМПЕРАМЕНТ
Когда говорят о психических качествах ре-
бенка, всегда подчеркивают значение генети-
ческих факторов, особенно если дело касает-
ся экстраверсии и невротизма (Goldsmith,
30 ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ
1983)- Интересно исследование детскими
психиатрами в Нью-Йорке (Thomas et al.,
1963; Chess, 1993) различных видов темпера-
мента у детей. Таких отличительных черт их,
как уровень активности, тенденции к пози-
тивному или негативному поведению, различ-
ная приспособляемость к изменениям, интен-
сивность реакции, рассеянность и внимание.
Из всех видов темперамента были выделены
три особых типа, формирующих поведение
детей, а именно: «легкий ребенок», «трудный
ребенок» (очень подвижен, часто пребывает
в плохом настроении, плохо приспосаблива-
ется) и «ребенок, трудный на подъем».
Если проследить развитие ребенка до со-
стояния взрослого человека, можно увидеть,
как определенные отличительные черты его
связаны с различными психическими каче-
ствами (Thomas och Chess, 1977). Что каса-
ется поздних проявлений психических нару-
шений, то они обычно характеризуются тем,
что человек малоактивен и плохо приспо-
сабливается к новой ситуации. И в Швеции,
как утверждает Persson-Blennow (1981), по-
нятие «трудный ребенок» имеет особое зна-
чение во врачебной практике.
Различные виды темперамента как факто-
ры риска психических нарушений требуют
определенного изучения. Знания о различ-
ных темпераментах детей, так же, как и о
различных психических складах характера
и реакциях, имеют важное значение для дет-
ской и подростковой психиатрии.
ТЕМП ПСИХОФИЗИЧЕСКОГО СОЗРЕВАНИЯ
Важные для детской психиатрии наблюде-
ния провел Piaget (1972). Он описал, как раз-
витие мыслительной способности у детей
связано с биологическим развитием. Процесс
биологического развития является, по его
мнению, основой для возможности адапта-
ции к внешним условиям, а также основой
взаимодействия между индивидом и его ок-
ружением.
Хронологический возраст ребенка обыч-
но не полностью отражает его индивидуаль-
ное развитие. Последние десятилетия отли-
чаются настороженным отношением специ-
алистов как к раннему созреванию, так и ко
всеобщему требованию одинакового уровня
психофизического созревания для детей од-
ного возраста. Психофизическое развитие ин-
дивида Frisk (1968) описал как связанный с
хронологическим возрастом профиль разви-
тия, при котором уровень не только интел-
лектуального, но и физического (рост и мас-
са тела, моторика, перцепция, речь), а также
эмоционального и социального развития
может оказаться неадекватным возрасту, что
вызывает риск дезадаптации и личностных
конфликтов. Стабилизирующие и компенси-
рующие факторы при этом могут обнаружи-
ваться как в самом человеке, так и в отноше-
нии к нему окружающих.
Раннее психофизическое развитие (Frisk et
al., 1969) оказывается полезным для мальчи-
ков. «Ранний» мальчик, достаточно большой
и сильный для своего возраста, своими каче-
ствами отвечает требованиям, предъявляемым
к настоящему мужчине. Девочек же, которые
развиваются рано, напротив, ждут проблемы.
Они рано взрослеют и агрессивным поведе-
нием выражают свою самостоятельность. Они
не вписываются в роль правильной школьни-
цы, часто провоцируют конфликты дома,
пытаясь избавиться от опеки. Однако в наше
время и позднее развитие является серьез-
ным недостатком. У многих детей с запозда-
лым развитием, особенно у мальчиков, возни-
кают большие проблемы. Так, позднее психо-
физическое развитие, часто связанное с
плохой моторикой, запоздалым развитием
речи и дислексией, предрасполагает к тому,
что человек трудно приспосабливается к вне-
шним условиям, становится антисоциальным,
а это приводит к депрессии и заторможенно-
сти (Frisk, 1999). Среди детей с DAMP больше
таких, которые достигают половой зрелости
позднее, чем другие (Gillberg, 1996).
ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ 31
Значение темпа физического развития Frisk
описал после того, как долгое время наблю-
дал за нормальными детьми. С помощью спе-
циального измерителя времени реакции он
проверял совокупное время реакции у детей,
которые пошли в школу, и выявил, что оно
может быть снижено из-за позднего физичес-
кого развития или особой дисфункции ЦНС,
например дислексии. Наблюдения показали,
что у детей с замедленной реакцией часто
возникают проблемы с адаптацией и обуче-
нием. Они нередко чувствуют себя неполно-
ценными (Frisk, 1993). Им в значительной сте-
пени требуется психиатрическая помощь
(Frisk, 1995). Дети же с быстрой реакцией
обычно успешно учатся, они физически бо-
лее здоровы. Исследования показали, что в
детской психиатрии надо принимать во вни-
мание не только различные повреждения
мозга и связанные с ними нарушения, но и
различия в созревании ЦНС. Нарушения со-
зревания часто являются временными, но они
могут вызывать чувство неполноценности и
приводить к неблагоприятным психическим
и социальным последствиям, а нередко быва-
ют настолько серьезными, что последующее
психофизическое созревание может не соот-
ветствовать требованиям и ожиданиям обще-
ства.
Обследование пациентов, которые обра-
щались за консультацией в детскую психиат-
рическую клинику в Упсале (Frisk, 1999), по-
казало, что у 50 процентов всех детей и под-
ростков есть та или иная форма дисфункции
ЦНС. Это прежде всего связано с конститу-
циональными, генетическими различиями в
процессе созревания, включая позднее раз-
витие, дислексию, замедленное формирова-
ние когнитивной функции, наследственность,
т. е. проблемы, которые особенно характер-
ны для мальчиков. Такие дети часто испыты-
вают затруднения в ситуациях, когда играет
роль и само нарушение в развитии, и непра-
вильная реакция окружения, поскольку люди
мало знают об этой проблеме и не помогают
детям, и явные генетические проблемы дру-
гих членов семьи, а это ведет к серьезным
психическим нарушениям.
ЗНАЧЕНИЕ НАСЛЕДСТВЕННЫХ ФАКТОРОВ
Наследственные факторы играют большую
роль в возникновении тех или иных болез-
ней. Это особенно касается аутизма, синдро-
ма Аспергера, синдрома Туретта, шизофре-
нии и состояний крайнего возбуждения. В
большинстве случаев также уходят корнями
в наследственность нервная анорексия,
DAMP/ADHD и синдром навязчивых состоя-
ний
Wolkind и de Salis (1982) обследовали по
методике Thomas и Chess темперамент 4-лет-
них детей. Оказалось, у части детей, которые
к этому времени уже имели психические
проблемы, матери страдали депрессией, у
некоторых из них обнаружили отклонения
темперамента. Другое наблюдение сделали
Harjan (1989) и Dawson (1997) относитель-
но развития детей, чьи матери страдали аф-
фективной неустойчивостью. В первые годы
в школе у этих детей наблюдались позднее
психомоторное развитие, различные наруше-
ния поведения, а также психические и сома-
тические проблемы. Можно считать, генети-
ческий компонент сыграл здесь свою роль,
так как всего в одном случае из этого иссле-
дования такие симптомы проявились у ре-
бенка, мать которого была здорова в период
беременности.
Некоторые другие личностные черты, ка-
чества и «симптомы» также, считается, име-
ют генетическую основу. Bakwin и Bakwin
(1966) указывают на факторы наследствен-
ности при обсессивно-компульсивной болез-
ни у детей. Согласно Inoye (1965), моно-
зиготные близнецы были конкордантны по
синдрому навязчивого состояния в восьми
случаях из десяти. Некоторые типы алкого-
32 ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ
лизма также имеют под собой генетическую
основу (Bohman et al., 1987).
Для выяснения возможных конституци-
ональных основ здоровья ребенка важно с
помощью подробного анамнеза выявить
факторы риска и особенности, которые
есть в данной семье. Однако знание своей
наследственности нередко пугает людей.
Члены семьи часто боятся узнать о своей
наследственности. И этот страх у детей или
родителей может стать для них тяжким
бременем.
Человеку, осознавшему значение консти-
туции для психического здоровья, легче под-
держать семью, понять ребенка, помочь ему
пережить трудности, овладеть своей реак-
цией.
Одни дети по своему строению сильнее,
они сами справляются с трудностями и на-
грузками. Другие, особенно чувствительные,
не могут избежать психических проблем,
если взрослые не принимают на себя ответ-
ственность за такого ребенка и заботу о нем.
Большинство же детей находится где-то по-
середине. Здесь могут помочь как профилак-
тические, так и терапевтические меры.
Значение других
биологических факторов
Как уже отмечалось, конституция ребенка во
многих отношениях зависит от генетичес-
\олх фэдегороъ. Зашлсхямоста» эгга. варьирует от
полигенной наследственности определенных
качеств личности до наследственных биохи-
мических и структурных различий (напри-
мер, нейрофиброматоз), хромосомных раз-
личий (различия половых хромосом). Под-
робнее о значении наследственных факторов
можно прочитать в главах 3, 14 и 26.
Здесь мы затронем значение других био-
логических факторов при развитии психи-
ческих проблем у детей. Обсудим пре-, пери-
и неонатально возникающие повреждения
мозга, дисфункцию его вследствие травм и
энцефалита/менингита, эпилепсии, других
болезней ЦНС; различные виды загрязнения
окружающей среды и их влияние на цент-
ральную нервную систему, а также развитие
физического заболевания. Коснемся и того,
как физические черты, такие, как пол, рост,
масса тела и внешность, влияют на психи-
ческое здоровье.
ПОВРЕЖДЕНИЕ МОЗГА В ГЕНЕЗЕ
ПСИХИЧЕСКИХ ПРОБЛЕМ У ДЕТЕЙ
Повреждения мозга у ребенка увеличивают
риск возникновения у него психических
проблем (Rutter et al., 1970 а). Исследование
показало, что у детей с повреждением мозга
(например, с церебральным параличом, эпи-
лепсией или тем и другим) намного больше
шансов иметь проблемы с психикой, чем у
детей без таких повреждений. У детей без
различных повреждений мозга, но с опреде-
ленными физическими недостатками (напри-
мер, болезнями мышечной ткани) психичес-
кие проблемы встречаются гораздо реже. В
случае травматического повреждения мозга
риск того, что у ребенка будут психические
проблемы, повышается независимо от пси-
хосоциальных факторов (Brown et al., 1981).
Среди детей с низким IQ многие страдают
психическими проблемами (Gillberg et al.,
1986 а). Чем ниже IQ, тем больше риск воз-
никновения, психических отклонений, у по-
ловины детей даже с легким отставанием в
развитии имеются большие психические
проблемы.
Эксперимент на животных показывает,
что ЦНС наиболее уязвима в период быст-
рого роста. У людей нервные клетки осо-
бенно быстро растут в течение 12—18 не-
дель после зачатия. В этот период функци-
ональное состояние плаценты редко
настолько плохо, чтобы иметь решающее
значение для возможности роста мозга.
ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ 33
Ионизирующее облучение (радиация), ин-
фекции и наркотики оказывают негативное
влияние на нервную ткань. Нервная ткань
быстро пролиферирует до одного года. Ми-
елинизация в ЦНС в это время (и примерно
до четырех лет) проходит очень активно.
При этом нервная система очень чувстви-
тельна к истощению, будь то результат пла-
центарных проблем, голода или болезни.
Травма мозга, энцефалит, менингит, радиа-
ция, голод чреваты серьезными последстви-
ями для формирующейся нервной системы.
Потому детей с поражением ЦНС до двух
лет значительно больше, и у них более се-
рьезные последствия таких повреждений
мозга, чем у детей постарше (Sells et al., 1975;
Eiser, 1980; Galler et al., 1983). Местные по-
вреждения наносят детям меньший вред, чем
взрослым, может быть, за счет гибкости их
нервной системы. Теоретически возможно,
что при росте, изменении нервной системы
функции поврежденных неразвитых участ-
ков мозга выполняются в других его участ-
ках. Считается, что это часто касается фун-
кции речи (Rutter, 1982 а). Однако исследо-
вания показывают, что тяжелые местные
повреждения мозга могут вызвать серьез-
ные последствия, и чем меньше ребенок, тем
серьезнее могут быть последствия (Taylor,
1986 а).
Скорость роста различных клеток мозга
варьирует. Клетки мозга во внутриутробный
период начинают увеличиваться достаточ-
но поздно, когда плод особо чувствителен к
изменениям в получении питания (напри-
мер, вследствие нарушения функций плацен-
ты или голода). Особенно критическим в
этом отношении является предродовой пе-
риод. Возможно, существует какая-то связь
между этим периодом и тем фактом, что
дети, переживая перинатальные осложнения,
часто проявляют меньше беспокойства, но
зато имеют больше проблем в плане мото-
рики, нередко атоничны (Shaffer, 1985 а).
ПРЕ-, ПЕРИ- И НЕОНАТАЛЬНЫЕ ФАКТОРЫ
РИСКА
Известно, что некоторые инфекции во время
беременности матери повышают риск по-
вреждения головного мозга у плода и соот-
ветственно ведут к психическим проблемам
(например, очевидна связь между краснухой
у матери во время беременности и аутичес-
ким синдромом у ребенка в первые годы жиз-
ни). Определенные осложнения (преждевре-
менные роды, Rh- и АВО-конфликты, отслой-
ка плаценты и т. д.) значительно увеличивают
риск повреждения мозга. То же касается тя-
желой асфиксии, которая нередко является
причиной психических осложнений.
Со временем стало ясно, что не только
сложные повреждения мозга плода во время
внутриутробного развития, родов и периода
новорожденности могут вызвать риск появ-
ления дисфункции мозга и соответственно
психических проблем и изменений в разви-
тии. В итоге все неблагоприятные факторы
во время пре-, пери- и неонатального пери-
ода могут привести к тому, что ЦНС получит
худшие предпосылки для развития. Такие си-
туации, как например, неспецифические ин-
фекции и кровотечения во время беремен-
ности, легкая асфиксия и умеренная желтуха
в период новорожденности, являются свиде-
тельствами того, что у нервной системы не
было возможности развиться оптимально.
Это, в свою очередь, может вызвать риск
дисфункции ЦНС и последующих неврозо-
подобных нарушений. Сделать такие выводы
позволили наблюдения в этой области, про-
должавшиеся в течение длительного време-
ни. Ретроспективные исследования показы-
вают, что осложнения во время беременно-
сти, родов и периода новорожденности
выявляются значительно чаще и более выра-
жены при аутизме, DAMP и подростковых
психозах, чем в нормальном состоянии
(Gillberg och Gillberg, 1991). Естественно, суб-
оптимальные ситуации в этот период отме-
2-782
34 ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ
чаются даже у нормальных детей. Однако
еще слишком рано говорить о направлении,
объединявшем бы условия развития, консти-
туциональные факторы плода и психические
проблемы ребенка.
Сложно выделить какой-нибудь один фак-
тор, чаще других ответственный за риск по-
явления психических проблем у детей. От-
носительно вескими факторами риска счи-
таются наряду с другими различные
проявления дисфункции плаценты, незрелость
родившегося ребенка, гипогликемия в пери-
од новорожденности, соответственно увели-
чивающие риск нейрогликопении, небольшие
кровотечения во время беременности, а так-
же злоупотребление матерью алкоголем и ку-
рением (Landgren et al, 1998).
ДИСФУНКЦИЯ МОЗГА
КАК СЛЕДСТВИЕ ЕГО ТРАВМЫ
Существуют убедительные доказательства
того, что травматическое поражение мозга
(например, его контузия) вызывает риск пси-
хических нарушений у детей (Chadwick et al,
1981; Emanuelsson et al, 1998). Риск в этом
случае значительно увеличивается, если по-
вреждение приводит к потере сознания или
амнезии в течение нескольких суток. Опре-
деленные психические проблемы у детей не
удается распознать, хотя считается, что не-
управляемое поведение является обычным
следствием.
ПОВРЕЖДЕНИЯ ПОСЛЕ ЭНЦЕФАЛИТА
И МЕНИНГИТА
Нередко после энцефалита и менингита на-
блюдается проходящий со временем синдром
повреждения, который проявляется наруше-
нием концентрации внимания, усталостью,
проблемами в обучении, плаксивостью и воз-
будимостью. Через 6—12 месяцев эти явле-
ния проходят. Сделать относительно верный
прогноз больше позволяют известные специ-
альные агенты, чем неустановленный вирус.
Это касается, например, невылеченного гер-
петического энцефалита (часто с плохим про-
гнозом относительно поведения и интеллек-
та, по крайней мере, если мозг, судя по ком-
пьютерной томографии, значительно
поражен этим вирусом), микоплазменного эн-
цефалита (который может сопровождаться
психозом в течение 3—12 месяцев) или ме-
нингита (который в 5—10 процентах случаев
ведет к ухудшению слуха).
В целом (кроме названных случаев) неиз-
вестно, в какой степени энцефалит или
менингит, перенесенные в детстве, увеличи-
вают риск продолжительных проблем в по-
ведении. В этой области очень нужны осно-
вательные исследования.
ВЛИЯНИЕ ПОРАЖЕНИЙ МОЗГА ПРИ
ЭПИЛЕПСИИ И ДРУГИХ БОЛЕЗНЯХ ЦНС
Эпилепсия у детей ассоциируется с огром-
ным количеством психических проблем,
особенно если одновременно происходят
нарушения в психическом развитии. Боль-
ше половины всех детей с диагнозом «эпи-
лепсия» имеют серьезные психические на-
рушения. Дети, страдающие эпилепсией и
умственным отставанием, имеют особенно
тяжелые психические проблемы
(Steffenburg et al., 1996). Причины проблем
разные и зависят от степени повреждения
мозга, снижения его функции, от времени
(до или после) приступа болезни и приема
лекарств. Эпилепсия, таким образом, увели-
чивает риск возникновения психических
проблем у детей.
Многое говорит о том, что повреждения
мозга, которые вызывают раздражение (в
большей степени, чем утрата функции) ЦНС,
значительно увеличивают риск психических
проблем. Эпилепсия в этом случае является
ярким примером. У детей, которые в тече-
ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ 35
ние нескольких лет страдали височной эпи-
лепсией, в подростковые годы может воз-
никнуть психоз. Риск особенно велик для
мальчиков при наличии левостороннего эпи-
лептического ЭЭГ-фокуса.
Очень часто дискуссии о том, содейству-
ют ли приступы болезни ухудшению или
улучшению психических симптомов, в це-
лом не принимают во внимание тот факт,
что в основе эпилепсии и психических про-
блем может лежать одно и то же поврежде-
ние мозга. Частые и продолжительные при-
падки увеличивают риск возникновения не-
управляемого поведения, а иногда даже —
риск повреждения мозга. Нередко, однако,
описывается и обратное. После более силь-
ного припадка родственники видят у ребен-
ка улучшение поведения в течение несколь-
ких дней или недель.
Традиционно эпилептические ЭЭГ-измене-
ния, если они не сопровождаются эпилепти-
ческими припадками, в клинике у детей с
психическими проблемами считаются незна-
чительными. Сведения о синдроме Ландау—
Клефнера (с потерей речи и характерными
эпилептическими изменениями на ЭЭГ) и
синдроме, регистрирующем множественные
пики во время медленного сна, частично из-
менили мнение по этому вопросу. Вероятнее
всего, нарушенная электрическая активность
мозга, даже без явных приступов, может быть
очень важным причинным фактором, когда
это касается психических проблем у детей.
Когда психические проблемы у детей со-
четаются с эпилептическими изменениями
на ЭЭГ, приоритетными должны стать систе-
матические обследования, лечение новыми
антиэпилептическими препаратами.
У детей с легкими, но отчетливо выражен-
ными формами церебрального паралича пси-
хические проблемы не так уж часты. Что
касается серьезных форм церебрального
паралича (тетраплегии, гемиплегии) и «неви-
димых» нарушений (тяжелый DAMP), то они
встречаются гораздо чаще. В обоих случаях,
возможно, речь идет о распространенном по-
вреждении мозга и его дисфункции, в то
время как в последнем иногда могут быть и
местные повреждения. Это должно объяснить
разницу в частоте возникающих психичес-
ких проблем. В случае с тяжелым DAMP
«фактор незримости» также может иметь
значение.
При гидроцефалии (даже после операции)
существует большой риск возникновения
проблем, присущих DAMP и аутистическому
синдрому (Fernell et al, 1991). Связь непря-
мая — через умственное отставание.
ЗАГРЯЗНЕНИЕ ОКРУЖАЮЩЕЙ СРЕДЫ
Вопрос о том, какое влияние оказывает за-
грязнение окружающей среды на нервную
систему ребенка и его поведение, очень пло-
хо освещен в научной литературе. Единствен-
но в отношении свинца мы знаем достовер-
но, что его количество, соответствующее
концентрации в крови примерно 40 мг/мл,
вызывает небольшие, но вполне измеримые
негативные эффекты в когнитивной функ-
ции ребенка. Это может случиться независи-
мо от психосоциального окружения.
Некоторые исследования показывают, что
ребенок с большим содержанием свинца и
кадмия в молочных зубах (возможно, и в
ЦНС) имеет больше проблем в области DAMP,
чем ребенок, у которого содержание этих
металлов невелико (Gillberg et al., 1982 а).
Продукты питания (включая содержащие
красители) наверняка могут влиять на функ-
ции ЦНС так сильно, что у ребенка, как след-
ствие, нарушается концентрация внимания и
появляется сверхактивность, по крайней мере
в случаях с атопической наследственностью
(Egger et al., 1985). Надо также напомнить о
возможных последствиях у ребенка, если
36 ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ
женщина принимает алкоголь и медицинс-
кие препараты во время беременности. Если
она много курит во время беременности, уве-
личивается риск преждевременных родов,
что, в свою очередь, увеличивает риск воз-
никновения дисфункции мозга и психичес-
ких проблем (Landgren et al, 1998).
ФИЗИЧЕСКИЕ БОЛЕЗНИ И ИНВАЛИДНОСТЬ
Дети с хроническими болезнями и недостат-
ками, которые поражают функции ЦНС, под-
вергаются большему риску получить разные
психические нарушения, чем дети без них. В
этом случае встает вопрос о различных со-
путствующих проблемах, например послед-
ствиях снижения физической и социальной
активности. При понижении слуха увеличи-
вается риск параноидных реакций. При силь-
ном снижении зрения, если мозг не поражен,
риск возникновения психических проблем не
увеличивается.
ПОЛ, РОСТ, МАССА ТЕЛА,
РАЗМЕР ГОЛОВЫ И ВНЕШНОСТЬ
У мальчиков в течение всего периода роста
риск развития психических проблем гораздо
выше, чем у девочек. Причину нужно искать
в хромосомных, гормональных различиях, а
также в различиях при созревании. Ясно, что
мальчики вообще чаще, чем девочки, под-
вержены различным болезням, среди кото-
рых немало таких, которые поражают ЦНС.
Возможно, это и объясняет, почему у маль-
чиков чаще встречаются психические про-
блемы. Другой важной причиной может быть
то, что общество требует большего от маль-
чиков, хотя предпосылки развития у них
хуже, чем у девочек, и соответственно им
сложнее оправдать все ожидания (они от-
стают от девочек на несколько месяцев или
год, когда дело касается физической или
когнитивной зрелости, по крайней мере до
полового созревания).
Согласно проведенным исследованиям, у
высоких девочек и маленьких мальчиков
возникает больше психических проблем.
Причины надо искать во второстепенных
психосоциальных обстоятельствах (ожида-
ния, связанные с полом ребенка), но в неко-
торых случаях (например, при гипофизар-
ном нанизме) общая гормональная дисфунк-
ция может вызвать прямую дисфункцию
мозга и соответственно психические пробле-
мы. Многие мальчики, у которых прослежи-
вается синдром Аспергера, имеют недоста-
точную массу тела. Непонятно, является ли
эта связь первичной и физической или это
непрямые последствия психологически обус-
ловленного нарушения питания.
Полные дети не очень популярны среди
сверстников. На основании этого у них мо-
гут, естественно, возникнуть психические
проблемы. Иногда (как при синдроме Праде-
ра—Вилли) связь между полнотой человека
и нарушением поведения, вероятно, чисто
биологическая и обусловлена различиями в
хромосомах.
У многих детей с диагнозом «аутизм» голова
большого размера (мегацефалия). У некото-
рых, страдающих этим же заболеванием, на-
оборот, маленькие размеры черепа (микроце-
фалия). В этом случае размер головы имеет
прямую связь с нарушением функции мозга.
Доказано, что дети с немного необычной
внешностью (небольшими физическими ано-
малиями) больше подвержены риску сверхак-
тивности, нарушений в общении и другим
психическим проблемам. Можно также пред-
положить, что у ребенка с отличной от дру-
гих детей внешностью возникнут трудности
в приобретении друзей, он не будет популяр-
ным среди сверстников и соответственно
риск возникновения у него психической
проблемы увеличится. Во многих случаях
ЗНАЧЕНИЕ БИОЛОГИЧЕСКИХ ФАКТОРОВ 37
общей причиной здесь могут быть генети-
ческие и/или ранние повреждения мозга.
Заключение
Различные биологические факторы — от
наследственности до загрязнения окружаю-
щей среды — имеют большое значение для
психического и социального здоровья. Связь
между конституцией человека и дисфункци-
ей его мозга, с одной стороны, и психиче-
скими проблемами — с другой, достаточно
сложная. Специфические связи между пси-
хическими проблемами и дисфункцией моз-
га доказаны только в отношении некоторых
заболеваний. Поэтому иногда даже говорят,
что биологические факторы в отношении
психических проблем в отдельных случаях
не следует принимать во внимание. Считаем
важным подчеркнуть, что в детской психи-
атрии биологические факторы должны при-
ниматься во внимание всегда. Конституция и
дисфункция мозга иногда играют решающую
роль (как при аутизме, синдроме Туретта и
синдроме Прадера—Вилли), иногда имеют
второстепенное значение (как при инцесте
или вопросе о воспитании ребенка). Но не
придавать значения биологическим факто-
рам — всегда ошибка.
Клиническая генетика
в психиатрии детского
и подросткового возраста
з
Яп Вальстрём (с. 38—47) и Педер Расмуссен (с. 48—56)
Введение
Клиническая генетика — обширная область
медицины. За последние годы ДНК-техноло-
гии и цитогенетика достигли значительных
успехов. Наиболее важным из них стало
открытие нового метода флюоресцентной
гибридизации in situ, который дает возмож-
ность лучше понимать характер исследуе-
мых психических болезней, а также выяс-
нять непосредственные причины многих
необычных синдромов. Знания в этой обла-
сти науки растут так быстро, что иногда
даже специалисту сложно быть в курсе но-
вейших научных достижений во всех ее
разделах. И тем не менее клиницисты долж-
ны быть информированы о том в генетике,
что касается детской и подростковой пси-
хиатрии. Они должны знать о возможности
проведения диагностики наследственных
болезней, когда это обоснованно, о том, что
генетическое заболевание, оказывается, пол-
ностью или частично объясняет некоторые
психические проблемы человека и, без со-
мнения, влияет на выбор метода лечения и
прогноз. Самое важное, возможно, заключа-
ется в том, что становится понятной этио-
логия психического заболевания, и врач мо-
жет исключить другие возможные медицин-
ские его объяснения, а у родителей остается
меньше поводов обвинять себя в проблемах
ребенка. Иногда опасения о наследственно-
сти как причине заболевания у человека
можно исключить, получив ее четкую кар-
тину.
Показания к клиническим генетическим
исследованиям могут значительно расши-
риться. Многие из диагностируемых болез-
ней требуют особой постановки вопроса,
чтобы выбрать правильный метод исследо-
вания.
Хромосомы
Основная часть генетической информации
заключается в ДНК (дезоксирибонуклеино-
вая кислота). Молекулы ДНК содержатся в
основном в ядрах клеток, меньшая часть —
в митохондриях. Считается нормальным,
когда у человека 46, или 23 пары, хромосом.
В каждой паре хромосомы идентичны, одна
от матери, другая от отца. Две половые хро-
мосомы одинаковы у женщин (XX), но раз-
ные у мужчин (XY).
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 39
Структура молекулы ДНК впервые описа-
на Уотсоном и Криком (1953). Структурны-
ми звеньями макромолекулы ДНК являются
нуклеотиды. Каждый нуклеотид состоит из
дезоксирибозы, азотистого основания и ос-
татка ортофосфорной кислоты. Две цепочки
молекулы ДНК соединяются с помощью во-
дородных связей, образующихся между дву-
мя азотистыми основаниями. Вся молекула
закручена в спираль, напоминающую вин-
товую лестницу, где ступеньками служат свя-
занные азотистые основания. Эти основа-
ния расположены попарно так, что аденин
в одной цепочке соответствует тимину в
другой, а гуанин всегда связан с цитозином.
В чередовании таких пар оснований суще-
ствует бесконечная возможность к вариа-
циям, которые составляют основу генети-
ческого кода. Ген, или единица наследствен-
ной информации, является маленьким
участком ДНК-молекулы, обладает опреде-
ленной биохимической функцией и особым
влиянием на качества индивида (Lindsten och
Iselius, 1987).
В хромосомах ДНК-молекула собрана во-
круг специальных белков — гистонов. Если
всю ДНК из половой клетки представить в
виде длинной нити, то она протянется на
1,74 метра. Хромосомы определенной фор-
мы и мельчайших размеров различимы толь-
ко во время деления клеток. Для функции
гена имеет значение место его локализа-
ции, так как гены не могут транскрибиро-
вать в сложной части хромосомы. Место-
нахождение гена в хромосоме называется
локусом.
Центромера в хромосоме определяет гра-
ницу между коротким р-плечом и длинным
q-плечом. Во время деления клеток центро-
мера управляет расхождением так, что по
одной хромосоме из каждой пары оказыва-
ется в двух дочерних клетках. Хромосомы
можно подразделить на два типа: аутосомы и
половые хромосомы. Последние существуют
в виде Х- и Y-хромосом. У женщин две X-
хромосомы, а у мужчин Х- и Y-хромосомы.
Y-хромосома заключает в себе в основном
гены, определяющие пол, а Х-хромосома
включает также и гены с другими функция-
ми. Х-хромосома у мальчиков наследуется
всегда от матери.
Транскрипция и трансляция
Генетическая информация, заключенная в
ДНК-молекуле, реализуется в белковую мо-
лекулу посредством транскрипции и транс-
ляции. тРНК синтезируется в ядре клетки
на одной из цепочек ДНК по принципу ком-
плементарности, при этом образуется мо-
лекула — предшественница информацион-
ной РНК (про-mPHK). При транскрипции
происходит «переписывание» информации
с молекулы ДНК на молекулу про-mPHK. В
результате процессинга про-mPHK преобра-
зуется в тРНК
Подсчитано, что всего 5—10 процентов
ДНК в хромосомах содержат функциональ-
ные гены. Инертные участки ДНК (интроны)
отделяются.
Непосредственно синтез белковых моле-
кул называется трансляцией. Результатом уча-
стия белков в метаболизме является разви-
тие признака или признаков организма.
Трансляция происходит в полисомах. Три
нуклеотида в тРНК создают в процессе ее
единицу (кодон или триплет), которая коди-
рует аминокислоту. Под влиянием фермен-
тов молекула тРНК «считывается» по три
нуклеотида поочередно. Последовательность
триплетов определяет синтез белков различ-
ной величины и структуры. Затем они могут
управлять различными биохимическими
процессами как ферменты, или участвовать
в строительстве клетки (скелет клетки, мем-
бранные протеины) как структурные про-
теины, или работать как рецепторы.
40 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
Не все гены одинаково проявляются в
клетках разных тканей. В мышечной клетке
транскрипируются лишь гены, которые име-
ют значение для мышечной функции. Если,
например, фермент, который требуется для
клеток печени, будет транскрипироваться в
мозге, это вызовет серьезные последствия.
Как происходит управление генами, до сих
пор еще точно не известно. Есть основания
полагать, что нарушение такого управления
может дать толчок к сложным заболеваниям.
Репликация
Репликация происходит перед каждым деле-
нием клеток. Двухцепочечная ДНК-молеку-
ла разрывается на 2 цепи особыми фермен-
тами, и образуются две цепочки дезоксири-
бозофосфата с подвешенными основаниями.
Каждая цепочка может теперь функциони-
ровать как линейная форма для синтеза но-
вой ДНК-цепочки. Адениновое основание в
старой цепочке комбинируется с тимином в
новой, в то время как гуанин комбинирует-
ся с цитозином. Таким способом образуют-
ся две новые цепочки и одинаковые ДНК-
молекулы.
При делении клетки каждая из двух ново-
образованных ДНК-молекул попадает в одну
из дочерних клеток. В результате все сомати-
ческие клетки (в отличие от половых) со-
держат идентичные ДНК-молекулы, имеющие
возможность транскрипировать все белки,
для которых в хромосомах заключена гене-
тическая информация.
Деление клеток
и оплодотворение
Митоз — обычный тип деления соматичес-
ких клеток. Биологическое значение митоза
заключается в точном идентичном распре-
делении дочерних хромосом с содержащей-
ся в них генетической информацией между
ядрами дочерних клеток. В результате этого
деления ядра дочерних клеток приобретают
набор хромосом, по количеству и качеству
идентичный таковому в материнской клет-
ке. Хромосомы — основной субстрат наслед-
ственности, они — та единственная струк-
тура, в отношении которой доказана спо-
собность к самостоятельной редупликации.
Все другие органоиды клетки, способные к
редупликации, осуществляют ее под конт-
ролем ядра. В связи с этим важно сохране-
ние постоянного числа хромосом и равно-
мерное распределение их между дочерними
клетками, что достигается всем механизмом
митоза.
В процессе созревания половой клетки
происходит редукционное ее деление —
мейоз, при котором число хромосом умень-
шается, становится одинарным (гаплоид-
ным). Мейоз происходит во время гаметоге-
неза. Заключается он в двух последователь-
ных делениях. Во время первого деления
происходит расхождение гомологичных
хромосом, образуются две дочерние клетки
с уменьшенным вдвое числом хромосом.
Второе деление мейоза, напоминающее
обычный митоз, заканчивается образовани-
ем половых клеток, каждая из которых со-
держит 23 хромосомы, по одной из каждой
пары. Яйцеклетка всегда содержит Х-хромо-
сому, а сперматозоид может содер-
жать Х- или Y-хромосому, что является ре-
зультатом случайного выбора.
При оплодотворении яйцеклетка соединя-
ется со сперматозоидом. Оплодотворенная
яйцеклетка будет содержать 46 хромосом. В
зависимости от того, какая хромосома нахо-
дилась в сперматозоиде (Х- или Y-хромосо-
ма), будет развиваться соответственно жен-
щина или мужчина. Генетическое различие
между индивидами зависит в большей степе-
ни от перераспределения наследственной ин-
формации, которое происходит во время
мейоза, и в некоторой степени — от новых
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 41
изменении в одном или нескольких генах,
так называемой новой мутации.
У женщин одна Х-хромосома инактивиро-
вана в течение большей части жизни и нахо-
дится в виде полового хроматина возле мем-
браны ядра. Только конечная часть коротко-
го плеча Х-хромосомы остается всегда
активной. Это означает, что не существует
большой разницы между мужчиной и жен-
щиной относительно количества функцио-
нирующих участков ДНК. Инактивация X-
хромосомы происходит после четырех-пяти
первых делений зиготы, когда эмбрион со-
стоит из 64 клеток. Возможно, именно тогда
решается, которая из Х-хромосом будет инак-
тивирована, будет ли это Х-хромосома от
матери или от отца. Таким образом, часть
женских клеток будет иметь активные Х-хро-
мосомы матери, а другая часть — активные
Х-хромосомы отца. Этот феномен называет-
ся гипотезой Лайон и объясняет особый ва-
риант наследственности, когда это касается
генов, расположенных в Х-хромосоме, а так-
же почему женщины без одной Х-хромосо-
мы (как при синдроме Тернера) имеет со-
вместимые с жизнью симптомы, хотя гене-
тический дефект очень грубый — не хватает
целой хромосомы.
Мутации
Серьезные нарушения в структуре генов вы-
зывают изменения в наследственности, кото-
рые называются генными мутациями. Мута-
ция может возникнуть у одного представите-
ля рода и затем наследоваться из поколения
в поколение. Часто родственникам присуща
одна и та же мутация. У человека может
возникнуть и новая мутация. В таких случаях
она будет наследоваться его детьми, но не
встретится у других родственников.
Миссенс-мутация означает замену одного
смыслового кодона на другой. Изменяется
нуклеотидныи состав кодона, и измененный
кодон определяет включение в синтезируе-
мый белок неверной аминокислоты. Если эта
аминокислота попадает в функциональную
часть энзима, то его функция может нару-
шиться, в то время как изменения в других
частях энзима не имеют значения.
При нонсенс-мутации происходит изме-
нение с образованием кодона, который во-
обще не определяет включение какой-либо
аминокислоты. В результате белок либо со-
всем не синтезируется, либо синтезируется
только его часть.
Особую форму мутации составляет экс-
пансия тринуклеотидов. Она заключается
в том, что повторы группы из трех пар нук-
леотидов, которая в нормальном состоянии
повторяется определенное число раз, выхо-
дят за пределы этого числа. В результате
изменения групп повторов ген теряет свою
функцию или существенно изменяется. Ус-
тановлено, что такие изменения являются
причиной нескольких нервно-психических
заболеваний, например хореи Гентингтона
и дистрофической миотонии. Для синдрома
ломкой Х-хромосомы также критическим яв-
ляется изменение числа тринуклеотидов. У
здоровых людей число повторов составляет
10—50. Для людей с 50—230 повторами
(премутация) существует риск дальнейшего
увеличения их количества при переходе из
поколения в поколение. Состояние премута-
ции не вызывает каких-либо симптомов, но
при переходе в следующее поколение риск
увеличения числа повторов возрастает. Пре-
мутация в Х-хромосоме может произойти
как у мужчин, так и у женщин, однако пере-
ход в полную мутацию возможен только у
ребенка женщины с премутацией. Риск того,
что ребенок, независимо от пола, получит
от матери измененную Х-хромосому, равен
50 процентам. Мужчина с премутацией пе-
редает ее своим дочерям, но не передает
сыновьям. Когда женщина, получившая пре-
мутацию от своего отца, сама рожает ре-
бенка, есть риск, что премутация у него
42 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
перейдет в полную мутацию. По описаниям,
последствия полной мутации у мальчиков
всегда серьезны, в то время как у девочек
симптомы могут быть или слабыми, или та-
кими же ярко выраженными, как у мальчи-
ков.
Проявления мутации в ряде случаев зави-
сят от того, которая из двух хромосом (ма-
теринская или отцовская) в паре поражена.
Есть наблюдения, что делеция маленького
участка хромосомы 15 дает толчок к таким
заболеваниям, как синдром Прадера—Вилли
и синдром Ангельмана, в зависимости от того,
где происходит делеция — в отцовской или
материнской хромосоме.
Диагностика
В последние годы показания к различного
вида генетическим исследованиям для выяс-
нения нервно-психического состояния, на-
рушений развития и редких синдромов зна-
чительно расширились. Генетические мето-
ды исследования предоставляют множество
новых возможностей для диагностики. Часто
очень важен контакт между клиницистами и
генетиками, чтобы иметь возможность обсу-
дить методику и объем обследования, преж-
де чем человек начнет сдавать анализы. В
этом могут помочь книги или разные про-
граммы. Но лучшим способом выяснить, яв-
ляется ли болезнь наследственной, до сих пор
является тщательное изучение истории бо-
лезни и семейной родословной.
Хромосомный анализ (кариотипирование)
делается при обычном взятии крови из
вены. Когда клетка находится в определен-
ной фазе деления (метафаза митоза), хро-
мосомы фотографируют и пересчитывают.
Анализ основывается на том, что хромосо-
мы сортируются парами по форме и вели-
чине (рис. 3.1). Благодаря дифференциаль-
ному окрашиванию получается специфич-
ный для каждой пары хромосом рисунок,
который позволяет более тщательно клас-
сифицировать хромосомы и описать из-
менение в их структуре. Соответствующий
рисунок в р- и q-плече описывается со-
гласно специальной конвенции. Xq (27,3)
показывает, например, как выглядит связка
(считается от центра в длинном плече X-
хромосомы). Именно здесь, в связке, иног-
да можно найти изменение, которое назы-
вается ломкой Х-хромосомой.
Метод флюоресцентной гибридизации in
situ (FISH) в последние годы открыл новые
возможности выявления как очень незначи-
тельных, так и более сложных изменений в
хромосомах. Метод основан на гибридиза-
ции стандартных зондов, имеющих извест-
ное положение хромосом, с хромосомами па-
циента. Если проба оказывается положитель-
ной, то это означает, что в ДНК пациента
существует соответствующая проблема. Ме-
тод может использоваться для выявления
небольших изменений, которые обусловли-
вают моногенные синдромы, например син-
дром Вильямса, или для идентификации осо-
бой помеченной хромосомы, существующей
при определенном хромосомном синдроме.
С его помощью можно идентифицировать
лишние хромосомы вне деления клеток. Это
делает возможным быстро, в течение не-
скольких часов, подтвердить подозрение по
поводу наличия у новорожденного синдрома
Дауна.
Уже сегодня молекулярно-генетическое
диагностирование может использоваться для
распознавания детских заболеваний, в том
числе и психических. Можно идентифици-
ровать моногенно наследуемые болезни. Ана-
лизы для такого диагностирования достаточ-
но просты, в основном это анализ крови из
вены. Поскольку результат исследования ин-
тересует не столько самого ребенка, сколько
его родственников, необходимо, чтобы по-
становка вопроса была ясной не только для
врача, но и для родителей. Важно уже при
выяснении вопроса объяснить, что наслед-
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 43
ственные заболевания могут иметь значение
не только для ребенка, но и для других род-
ственников.
Если знать, какие мутации в гене ведут к
болезни, можно с помощью разных методик
сделать прямой анализ мутации, и он пока-
жет, есть ли изменения, которые могут при-
вести к болезни. В некоторых случаях такой
анализ можно использовать для досимптома-
тической диагностики или, если требуется,
для диагностики плода.
Если известно, где находится ген, кото-
рый может вызвать болезнь, но не извест-
но, как он выглядит, для диагностики мож-
но при определенных условиях использо-
вать анализ сцепления. Надо знать, на какой
хромосоме расположен пораженный ген и
где на хромосоме он находится. Потом
надо обнаружить находящиеся рядом с ним
генетические маркеры на той же хромосо-
ме так, чтобы маркеры и пораженный ген
сцепленно расходились в мейозе. Чем бли-
же маркеры и пораженный ген друг к другу,
тем больше вероятность, что они сцепятся,
и тем больше вероятность получить точ-
ный прогноз. Для изучения такого типа
маркеров используется полимеразно-цепная
реакция. Для полной уверенности в том, что
маркеры и ген сцеплены, требуется, чтобы
кровь сдали несколько членов семьи (по
меньшей мере у одного из них может быть
обнаружен пораженный ген). Потребность
V3IA1
6-12 [С)
13-15(0)
1&-18 {£}
1^-20т~т **:.
4rw
21-22 (G)
■fp
т m^Jk
':::'■: ■
Рис. 3.1. Расположение хромосом (кариотип) у здоровой женщины
44 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
в таком анализе возникает, когда речь идет
о рецессивном наследовании болезни в от-
личие от доминантного. Практически ана-
лиз сцепления подразумевает, что несколь-
ко членов семьи должны сдать анализы кро-
ви и обследоваться в клинике.
Анализ сцепления для диагностики заболе-
ваний с неизвестным расположением гена
более сложный. Нужно обследовать гораздо
большее число родственников больного, а
также его самого.
Существуют методы для обнаружения
гена предрасположенности к мультифакто-
риальным болезням. В практике детской
психиатрии такими болезнями являются
дислексия и аутизм. Обследуется небольшое
количество членов семьи — чаще всего один
или два больных ребенка и их родители.
Анализ сложный, но недавно в международ-
ных исследованиях достигли интересных
результатов относительно местонахождения
генов, которые имеют значение для возник-
новения такой болезни, как аутизм. Про-
блема в том, что единичного гена недоста-
точно для возникновения болезни у конк-
ретного пациента, и поэтому трудно прямо
перенести результаты исследований на ис-
пользуемые в клинике методы. Исследова-
телям еще предстоит много поработать,
чтобы понять функцию отдельных генов
предрасположенности, их взаимодействие
с такими же и другими измененными гена-
ми, а также с разными факторами окружа-
ющей среды. Множество генов распознает-
ся с помощью анализа сцепления. Подсчи-
тано, что из 140000 так распознаются по
крайней мере 10000 генов. Самый большой
успех был связан с изучением простых мо-
ногенно наследуемых заболеваний. Боль-
шинство генных заболеваний, представля-
ющих интерес для психиатрии, относится
к группе сложных наследственных болез-
ней, и тем достижения значительнее. Уче-
ные многих стран, тесно сотрудничают в
рамках проекта HUGO (гуманитарная орга-
низация) по изучению генома человека.
Весной 2000 года группа исследователей
заявила, что она раскрыла сущность гено-
ма человека и эта информация теперь дос-
тупна всем.
Моногенная
наследственность
Когда свойство организма или какая-ни-
будь болезнь достается от родителей и мо-
жет передаваться следующему поколению,
то здесь имеет место моногенная наслед-
ственность. Мутированные гены от одного
или обоих родителей передаются ребенку,
и он заболевает. Болезнь также может по-
явиться у человека в результате новой
мутации.
Если ген, ответственный за развитие забо-
левания, находится в Х-хромосоме, можно
говорить о наследственности, связанной с X-
хромосомой. Если ген находится в какой-ни-
будь другой хромосоме, мы говорим об ауто-
сомном наследовании. Когда для возникно-
вения болезни достаточно мутированного
гена в одной из хромосом в паре, имеет ме-
сто доминантная наследственность. В боль-
шинстве случаев для того, чтобы человек за-
болел, патологические гены должны нахо-
диться в обеих хромосомах в паре, и это
называется рецессивной наследственностью.
АУТОСОМНО-ДОМИНАНТНАЯ
НАСЛЕДСТВЕННОСТЬ
При доминантной наследственности для того,
чтобы человек заболел, достаточно наличия
мутации в одной хромосоме. У одного из ро-
дителей имеется патологический ген в одной
из хромосом определенной хромосомной
пары. У другого родителя такого гена нет.
Случай решает, какие две из родительских
хромосом соединятся у ребенка. Вероятность
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 45
того, что ребенок унаследует болезнь и она
будет передаваться от поколения к поколе-
нию, — около 50 процентов. Иногда появле-
ние доминантно наследуемой болезни у ре-
бенка может быть следствием новой мута-
ции. В этом случае нет никакого риска для
родителей, что у них будут еще дети с таким
заболеванием.
АУТОСОМНО-РЕЦЕССИВНАЯ
НАСЛЕДСТВЕННОСТЬ
Аутосомно-рецессивные наследственные за-
болевания появляются у людей, унаследо-
вавших мутации от обоих родителей. Обыч-
но у каждого родителя мутация касается
только одного аллеля. В таком случае гово-
рят, что они гетерозиготны в отношении
данной мутации. Родители являются носите-
лями этой мутации, но сами они здоровы.
При таком положении вещей возможность
того, что ребенок заболеет, составляет 25
процентов, а вероятность того, что ребенок
будет здоров, но станет носителем такой же
мутации, как и его родители, — 50 процен-
тов. В порядке вещей, что ген рецессивно
наследуемой болезни может быть достаточ-
но распространен среди родственников и
при этом может никто не болеть. Вероят-
ность того, что отец и мать будут носителя-
ми патологического гена одного заболева-
ния, увеличивается, если они являются кров-
ными родственниками.
У людей с рецессивными наследственны-
ми болезнями изменен фермент, активность
его может быть снижена или равняться нулю.
У здоровых носителей патологического гена
активность фермента составляет 50 процен-
тов по сравнению с нормальными людьми,
при этом симптомы болезни не проявляют-
ся. В тех случаях, когда ген болезни иден-
тифицировать нельзя, диагноз можно под-
твердить измерением уровня данного фер-
мента, определив его, например, у родствен-
ников — носителей мутации.
РЕЦЕССИВНАЯ НАСЛЕДСТВЕННОСТЬ,
СВЯЗАННАЯ С Х-ХРОМОСОМОЙ
При рецессивных наследственных болезнях,
когда мутация локализуется в Х-хромосо-
ме, носителем патологического гена обыч-
но является мать больного ребенка. По-
скольку во второй Х-хромосоме у нее нор-
мально функционирующий аллель, сама она
здорова. Однако у ее сына в Y-хромосоме,
полученной от отца, нет функционирующе-
го гена, который мог бы помешать разви-
тию заболевания, привнесенного Х-хромо-
сомой с мутацией от матери. Все мальчики,
наследующие такую мутацию, — больны, в
то время как девочки, являясь носителем
мутации, остаются здоровыми. Вероятность
того, что у женщины — носителя такой му-
тации родится сын с Х-сцепленным рецес-
сивным заболеванием, составляет 50 про-
центов. Девочки заболевают, если не толь-
ко мать является носителем мутации, но и
отец болен. Если отец — что случается чаще
— здоров, возможность того, что дочь бу-
дет носителем данной мутации, равняется
50 процентам.
ДОМИНАНТНАЯ НАСЛВДСТВЕННОСТЬ,
СВЯЗАННАЯ С Х-ХРОМОСОМОЙ
Такой тип наследственности редок. Если но-
сителем мутации является женщина, то пе-
редача болезни по наследству происходит
таким же образом, как при аутосомно-до-
минантном типе наследования: для каждого
ребенка независимо от пола вероятность
заболевания составляет 50 процентов. Если
носителем мутации является мужчина, то
все его дочери будут больны, а сыновья —
здоровы.
46 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
Сложная, или полигенная,
наследственность
При таком типе наследования получается,
что несколько отдельных генов с разными
местами локализации в хромосомах влия-
ют на развитие одного признака. Можно
подумать, что мутации в разных генах дей-
ствуют сообща, причем каждая вносит в
развитие этого признака что-то свое. Чем
больше патологических мутаций у челове-
ка, тем больше риск того, что болезнь про-
явится. Считается, что многие психические
заболевания, в том числе шизофрения,
аутизм, дислексия, наследуются именно так.
Наследственность
и окружающая среда
Актуальным является вопрос о том, какое
влияние на психическое заболевание оказы-
вают наследственность и окружающая сре-
да. Изучение близнецов и изучение адапта-
ции — это те методы, с помощью которых
можно распознать, являются ли болезнь или
признак наследственно обусловленными или
зависят преимущественно от факторов ок-
ружающей среды (см. главу 4). Группа уче-
ных, исследуя близнецов, и пытается вычис-
лить степень наследственности.
Существует много примеров, когда мутан-
тный ген может проявиться только при оп-
ределенных обстоятельствах. Так, при фенил- •
кетонурии организм не может метаболизи-
ровать аминокислоту фенилаланин.
Прогрессирующее поражение ЦНС начина-
ется сразу после рождения человека и гро-
зит ему тяжелым нарушением развития и, как
следствие, симптомами аутизма. Ранние меры,
когда фенилаланин практически исключает-
ся из пищи, приводят к тому, что ребенок
развивается нормально. Болезнь присутству-
ет, а симптомов нет. Если бы мы жили в
среде, где пища не содержит фенилаланина,
ни у кого бы не было такой болезни. Острая
интермиттирующая порфирия — генетичес-
кая болезнь, однако для того, чтобы у носи-
теля предрасположенности к этой болезни
развился синдром, требуются определенные
условия окружающей среды, например стресс
или принятие некоторых лекарств.
При доминантно наследуемых болезнях
проявляется феномен, который обычно на-
зывается пенетрантностью. Имеется в виду,
что человек наверняка является носителем
патологической доминантной мутации, хотя
он и не болен. Если, например, у бабушки и
внука проявляется одинаковая доминантно
наследуемая болезнь, в то время как мать
здорова, вполне возможно предположить, что
имеет место ситуация неполной пенетрант-
ности гена. Дело в том, что существуют
модифицирующие гены, влияющие на про-
явление главного гена, который и вызывает
болезнь. В данном случае мать получила та-
кие гены от своего отца. Но эти модифици-
рующие гены не были унаследованы внуком
вместе с главным геном, почему у него и
проявилась болезнь. Неполная пенетрант-
ность объясняется также тем, что на функ-
цию главного гена влияют факторы окружа-
ющей среды.
Другим феноменом, который можно, на-
верное, объяснить таким же образом, являет-
ся экспрессивность гена. Это значит, что
братья и сестры, имеющие одинаковые гене-
тические изменения, отличаются клиничес-
кой картиной заболевания. Это может касать-
ся характера манифестации болезни и раз-
ных симптомов. Возможно, это также
происходит в результате влияния модифици-
рующих генов и факторов среды. При этом
надо подчеркнуть, что наиболее важные сим-
птомы болезни остаются общими.
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 47
Хромосомные мутации
КОЛИЧЕСТВЕННЫЕ ИЗМЕНЕНИЯ ХРОМОСОМ
При количественных изменениях хромосом
человек имеет большее или меньшее относи-
тельно нормы количество хромосом. Если у
индивида лишняя хромосома появляется в хро-
мосомной паре, это называется трисомией, в
то время как потеря хромосомы называется
моносомией. При анеуплоидии изменение чис-
ла хромосом некратно гаплоидному набору.
При полиплоидии происходит кратное гапло-
идному увеличение числа хромосом. Полипло-
идия встречается очень редко и в большин-
стве случаев не совместима с жизнью.
СТРУКТУРНЫЕ ИЗМЕНЕНИЯ ХРОМОСОМ
Потеря или добавление хромосомного ма-
териала, содержащего гены, могут дать сим-
птомы, выраженные в форме дисгармонич-
ного или позднего психомоторного разви-
тия. Иногда можно у человека с понижением
нервно-психической функции увидеть мик-
роаномалии во внешности и физическом
развитии. В таком случае нередко иденти-
фицируется структурное изменение в хро-
мосомах. Иногда эти микроаномалии состав-
ляют определенную комбинацию, которая
может стать основой для диагноза синдро-
ма. Существует множество примеров, когда
синдром сначала классифицировали без
учета физических особенностей, но затем
связывали их с особым изменением хромо-
сом.
Проявление функции гена часто зависит
от близлежащих генов, поэтому изменение
в их положении может иметь большое зна-
чение, даже если ген сам по себе нормаль-
ный. Мнение, что большая часть генома не
содержит никакой генетической патологии,
чаще всего означает, что нет никаких кли-
нических проявлений этой патологии.
Делеция — это тип хромосомной пере-
стройки, в результате которой выпадает уча-
сток хромосомы и это вызывает различные
симптомы. Однако известно, что у Y-хромо-
сомы может не хватать больших участков
длинного плеча, но это не вызовет каких-
либо симптомов, поскольку в Y-хромосоме
локализуется небольшое количество генов,
отвечающих за формирование половых ор-
ганов, и они расположены в р-плече.
Инверсия означает, что часть хромосомы
повернулась на 180 градусов. В большинстве
случаев это не вызывает каких-либо симпто-
мов, но может стать причиной побочных
структурных изменений с добавлением или
потерей генетического материала в мейозе и
соответственно вызвать симптомы.
Дупликация означает удвоение части хро-
мосомы. Если процесс захватывает генети-
чески значимые части, это вызывает клини-
ческие симптомы.
Транслокация означает обмен частями
хромосом между двумя хромосомными па-
рами. Эффект транслокации зависит от того,
какие хромосомы подверглись обмену и где
это происходит. Говорят, что транслокация у
человека сбалансирована, если в результате
обмена не произошло потери или добавле-
ния хромосомного материала, и в этом слу-
чае редко проявляются патологические
симптомы. При определенном «выборе» хро-
мосомы у родителя — носителя сбалансиро-
ванной транслокации может родиться ребе-
нок с несбалансированной транслокацией.
Он может получить либо избыток генети-
ческого материала, либо его недостаток.
Клинические проявления зависят от количе-
ства потерянных или добавленных генов, а
также от того, какие части хромосом вовле-
чены в процесс.
48 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
Аутосомно-доминантные
наследственные болезни
ОСТРАЯ ИНТЕРМИТТИРУЮЩАЯ
ПОРФИРИЯ (ОИП)
Порфирия возникает из-за нарушения синте-
за уропорфирина из порфобилиногена. У
большинства носителей такого гена болезнь
не развивается. Симптомы ее могут обнару-
житься, если индивид подвергается стрессу
или принимает некоторые лекарства.
Болезнь проявляется острыми сильными
болями в животе и влияет на общее состо-
яние человека. Если неизвестно, что он но-
ситель гена ОИП или кто-то из родствен-
ников ею болен, заболевание очень трудно
диагностировать. Другими признаками его
могут быть мышечная слабость, гипертен-
зия и психические симптомы, иногда в
форме психоза. В детские годы болезнь дает
о себе знать достаточно редко, но и сома-
тический, и психический симптомы ее мо-
гут проявиться в подростковом возрасте
или даже раньше.
ТУБЕРОЗНЫЙ СКЛЕРОЗ (ТС)
Это аутосомно-доминантное наследственное
заболевание, поражающее многие органы, но
прежде всего мозг и нервную систему. ТС ха-
рактеризуется клиническим полиморфизмом,
а это значит, что у разных людей болезнь
проявляется по-разному. У некоторых боль-
ных практически отсутствуют всякие при-
знаки болезни, и диагноз ставится лишь тог-
да, когда у них появляются дети с выражен-
ными симптомами. При тяжелых случаях
ТС наблюдаются различные изменения в
мозге с нарушением развития; болезнь часто
сочетается с аутизмом, эпилепсией, харак-
терными изменениями на коже (ангиофиб-
ромы в области лица, пигментация), в серд-
це, почках, печени, легких и глазах. Во мно-
гих серьезных случаях появляется эпилеп-
сия и относительно небольшое изменение
во внутренних органах, но умственное раз-
витие остается вполне нормальным (Gomes,
1999; Ahlsen et al, 1994).
ТС встречается примерно у одного чело-
века из 15 000. Существует вероятность, что
у значительной части заболевших причиной
болезни стала новая мутация. Поэтому так
трудно поставить диагноз, с уверенностью
сказать, что люди, у которых нет симптомов,
не больны. Этот вопрос имеет большое зна-
чение для планирования семьи. Сейчас уже
понятно, что клиническая картина ТС может
быть следствием изменения хромосомы 9
(ТС-ген l,9q34, белок гамартин) или хромо-
сомы 16 (ТС-ген 2, 1бр13.3, белок туберин).
Некоторое различие в симптомах и в часто-
те проявления новой мутации зависит от типа
ТС (тип I или тип II), но более удивительно
то, что клиническая картина обоих типов в
целом отличается мало. Многие изменения в
соответствующем гене уже описывались, но
методы их идентификации все еще остаются
достаточно сложными, чтобы использовать-
ся в клинике.
НЕЙРОФИБРОМАТОЗ,
БОЛЕЗНЬ РЕКЛИНГХАУЗЕНА
Это тоже болезнь нервной системы с раз-
личными, хотя и не в такой степени, как
ТС, формами проявления. Для нее характер-
на сильно пигментированная измененная
кожа, часто обнаруживаются нейрофибро-
мы под кожей и пятна на радужной оболоч-
ке глаз. Могут развиться разной формы опу-
холи в нервной системе (как в мозге, так и
по ходу периферических нервов), а также
нервно-психический симптом в форме от-
ставания в развитии, DAMP/ADND, аутизм
или состояние, похожее на аутизм. Может
возникнуть и эпилепсия. Не исключено, что
болезнь может дать толчок к деформации
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 49
или неправильному формированию час-
тей тела.
Ген нейрофиброматоза локализуется в
хромосоме 17 (17ql 1 — 17q22). Существует
особый тип нейрофиброматоза с высоким
риском развития невриномы слухового не-
рва. Ген такого типа болезни расположен в
хромосоме 22 (22qll —22ql3.1). Обе фор-
мы наследуются аутосомно-доминантно. Бо-
лезнь наблюдается у одного человека из 4 600
(Samuelsson, 1981).
Аутосомно-рецессивные
наследственные болезни
Большое количество болезней с таким на-
следованием уже описано, многие из них
имеют разные формы нарушения развития.
При некоторых заболеваниях первые симп-
томы могут проявиться после года или не-
скольких лет нормального развития ребен-
ка. Во многих случаях появляются типич-
ные сочетания симптомов, часто из
различных систем органов, которые стано-,
вятся своеобразными путеводными нитями
в сложном вопросе диагностики, но, осо-
бенно в начале болезни, симптомы эти мо-
гут быть расплывчатыми и нехарактерны-
ми. В большинстве случаев не отмечается
никаких изменений во внешности и нет мик-
роаномалий, которые могли бы послужить
ключом к разрешению вопроса. Не так уж
редко симптом в начале заболевания пони-
мается как психически обусловленный, что
в дальнейшем может иметь серьезные по-
следствия, если не будет проведено адекват-
ное исследование. Появление семейных слу-
чаев всегда заслуживает внимания, т. к. риск
того, что даже неизвестные в роду рецес-
сивные наследственные болезни могут про-
явиться, значительно повышается. Многие
из этих болезней очень необычны и могут
быть распознаны только в специальных
клиниках и лабораториях. Хочется особо
подчеркнуть важность прийти (по возмож-
ности) к определенному диагнозу, даже если
вероятность вылечить заболевание мала. Не
меньшее значение для семьи больного ре-
бенка имеет возможность установить носи-
теля заболевания или диагностировать плод,
с тем чтобы получить ответ на вызываю-
щий тревогу вопрос.
БОЛЕЗНЬ ФЕЛЛИНГА, ФЕНИЛКЕТОНУРИЯ
Эта рецессивно наследуемая болезнь уже
упоминалась в качестве примера взаимо-
действия наследственности и окружающей
среды. Одна из ошибок в функции энзима
фенилаланингидроксилазы ведет к тому, что
незаменимая аминокислота фенилаланин не
может метаболизироваться обычным поряд-
ком. Это вызывает нехватку тирозина. Дети
с таким заболеванием рождаются вполне
нормально развитыми, токсическое воздей-
ствие на организм начинается с поступле-
нием фенилаланина с молоком матери. При
отсутствии лечения болезнь ведет к отста-
ванию в развитии в сочетании с аутизмом
и нарушениями поведения. Болезнь случа-
ется у одного из 15 000—20 000 человек и
не считается редкой в больших учреждени-
ях, созданных для людей с нарушением раз-
вития.
Обследование всех новорожденных отно-
сительно этой патологии начали проводить
около 30 лет назад. При выявлении ее детям
с младенчества давали пищу, которая содер-
жала только минимально необходимое ко-
личество фенилаланина, и признаки болез-
ни не проявлялись. В принципе взрослый
человек с таким заболеванием может есть
нормальную пищу, т. к. токсические веще-
ства, опасные в годы развития организма,
не угрожают уже полностью развившемуся
головному мозгу. Однако, как показывают
опыт и исследования, большинство этих
людей, действуя когнитивно, продолжают
50 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
придерживаться диеты. Вероятно, это свя-
зано с тем, что избыток фенилаланина у них
конкурирует с другими незаменимыми ами-
нокислотами в проникновении через гема-
тоэнцефалический барьер, при этом в ЦНС
образуется недостаток аминокислот. Если
вылеченная женщина беременеет, она дол-
жна снова соблюдать строгую диету, т. к.
токсические продукты распада фенилалани-
на могут проникнуть через плаценту и по-
вредить мозг плода.
Ген этой болезни расположен в q-плече
хромосомы 12. Большое количество мута-
ций описано. Некоторые из них идентифи-
цированы, и поэтому в семьях, где есть их
носители, стало возможным делать прена-
тальную диагностику при следующих бере-
менностях.
Наследственные болезни,
связанные с полом
ЛОМКАЯ Х-ХРОМОСОМА
Если исследовать клетку в определенных
условиях, иногда в отдельных хромосомах
можно обнаружить то, что обычно назы-
вается ломкостью. Это выглядит как раз-
рыв в хромосоме. Было идентифицирова-
но большое число таких «ломких мест», но
для клиники прежде всего имеет значение
изменение, которое называется ломкой
Х-хромосомой (q27.3). Идентифицировать
ломкость Х-хромосомы можно, только
поместив клетки в специальную культур-
ную среду, но и тогда она выявляется не
во всех клетках.
Как уже упоминалось, при полной мута-
ции имеет место экспансия тринуклеотид-
ных повторов, которая приводит к тому, что
находящийся рядом ген блокируется, про-
исходит метилирование. С помощью совре-
менной ДНК-технологии как полная мута-
ция, так и премутация с высокой степенью
уверенности может быть установлена. Пре-
мутация может в нескольких поколениях
никак не проявляться, но для каждого ново-
го поколения в случае, когда хромосома
передается от матери к ребенку, риск экс-
пансии тринуклеотидных повторов увели-
чивается. Мужчина с премутацией всегда пе-
редает ее своим дочерям, но не передает
сыновьям. Когда дочь, в свою очередь, ро-
жает ребенка, премутация у него может
перейти в полную мутацию (Tarleton och
Saul, 1993). Рисунок такой наследственнос-
ти связан с полом.
Ломкая Х-хромосома — вторая после син-
дрома Дауна и достаточно часто встречаю-
щаяся хромосомная причина нарушения раз-
вития. Ее частота — 0,5—1 на 1 000 новорож-
денных. Мальчики с полной мутацией почти
всегда имеют нарушения развития. Более чем
у половины из них наблюдаются аутизм и
похожие на аутизм состояния, часто с опре-
деленными характерными чертами (см. главу
26). Из внешних признаков преобладают
вытянутое лицо, выдающиеся лоб и нижняя
челюсть, большие оттопыренные уши. Яички
увеличены в размерах. Девочки с полной
мутацией могут быть вполне нормально раз-
витыми, но у них часто снижены умственные
способности, что нередко сопровождается
трудностями при обучении (Hagerman, 1995).
Психическое состояние у женщин с ломкой
Х-хромосомой также описано, оно выражает-
ся тенденцией к нетипичной депрессии, иног-
да к шизофреноподобной болезни. У отдель-
ных девочек с полной мутацией наблюдается
такое же тяжелое снижение функций, как и у
мальчиков.
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 51
Другие хромосомно
обусловленные заболевания
СИНДРОМ ДАУНА - СИНДРОМ ТРИСОМИИ
ХРОМОСОМЫ 21
Синдром Дауна (СД) связан с тем, что у че-
ловека имеется избыток генетического ма-
териала из хромосомы 21, часто в форме
полной трисомии с тремя хромосомами 21.
Один ребенок из 800 рождается с синдро-
мом Дауна, заболевание можно распознать
уже в период новорожденности. Женщины
старше 35 лет чаще, чем молодые, рожают
детей с СД (рис. 3.2). Известно, что СД у
плода более старшей женщины часто вызы-
вает поздний выкидыш или рождение мерт-
вого ребенка. В связи с этим в большинстве
районов Швеции беременным женщинам
старше 35 лет предлагают пройти прена-
тальную диагностику. В результате женщи-
не, у которой обнаруживают плод с СД, — а
таких бывает примерно 50 в год — делают
аборт. Возможность такой направленной
диагностики плода лишь в малой степени
влияет на число случаев СД. Описание его
дано в главе 26.
В 90 процентах случаев трисомии-21 име-
ется лишняя хромосома во всех клетках. В 3
процентах случаев трисомия есть только в
определенной части клеток, в то время как
расположение хромосом в основном нор-
мальное. Это явление называется мозаициз-
мом. У 5 процентов всех индивидов с СД
выявлена несбалансированная транслокация.
Это значит, что хромосома 21 прикрепилась
к какой-нибудь другой хромосоме (13, 14,
15, 21 или 22). При этом зигота будет иметь
две обычные хромосомы 21 и сверх того —
дополнительную транслокационную хромо-
сому Интересно, что такая транслокация
включает иногда не целую хромосому, а толь-
ко ее часть. Таким образом, пришли к выво-
ду: для того чтобы развился СД, достаточно
избытка маленькой части хромосомы.
Клинически невозможно дифференциро-
вать СД вследствие трисомии и СД вслед-
ствие транслокации, хотя у людей с «мозаич-
ной» трисомией-21 проявляются более сла-
бые формы заболевания.
Примерно у трети детей с транслокацион-
ным вариантом СД транслокация присутству-
ет у одного из родителей. Это значит, что
один из родителей имеет только 45 хромо-
сом, потому что хромосома 21 соединена с
другой. Но ребенок получает хромосому 21
от обоих родителей. И если он получает
хромосому из той гаметы, в которой есть
дополнительная хромосома 21, — возникает
несбалансированная транслокация и соот-
ветственно типичный СД. В этом случае син-
дром никак не связан с возрастом матери,
поэтому велика вероятность того, что у мо-
Частота, на тысячу
50 п I 1 I 1 1 1
40
35
30
25
15
10
5
15 20 25 30 35 40 45
Возраст матери
Рис. 3.2. Частота синдрома Дауна среди
новорожденных детей, возраст матерей
различен (Linsten och Iselius, 1987)
5 2 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
лодой мамы, имеющей транслокацию, родит-
ся ребенок с СД. Родители, у которых ребе-
нок с СД рождается вследствие транслока-
ции, могут рисковать тем, что та же патоло-
гия возникнет при следующих
беременностях. По опыту также известно,
что риск зависит от того, кто является носи-
телем сбалансированной транслокации —
женщина или мужчина, и он составляет со-
ответственно 16 и 5 процентов. В особом
случае, когда транслокация произошла меж-
ду двумя хромосомами 21 и нет нормальных
гамет, у ребенка всегда развивается СД. По-
этому хромосомный анализ у детей с СД про-
изводится даже в том случае, когда есть уве-
ренность, что диагноз можно поставить без
обследования.
Новые исследования показывают, что даже
ограниченное число генов, локализованных
в хромосоме 21, приводит к СД в случае их
тройного состава. Некоторые из продуктов
этих генов идентифицированы, и это позво-
ляет объяснить некоторые симптомы, напри-
мер эффект дозы гена. Каждый аллель гена,
кодирующий определенный фермент, вносит
свой вклад — 50 процентов — в нормальное
количество фермента. Если у человека три
аллеля этого гена, обнаружится 150 процен-
тов нормального количества фермента и это
может, по крайней мере когда дело касается
определенных энзимов, вызвать более или
менее серьезные последствия. В исследова-
ниях данного явления можно найти новые
модели объяснения связи между геном и
болезнью, открывающие новые возможнос-
ти лечения.
СИНДРОМ ЭДВАРДСА (ТРИСОМИЯ
ХРОМОСОМЫ 18), СИНДРОМ ПАТАУ
(ТРИСОМИЯ ХРОМОСОМЫ 13)
Эти два синдрома являются наиболее извес-
тными помимо СД формами трисомии, кото-
рые могут быть совместимы с жизнью. Син-
дромы редки и ведут к тяжелым последстви-
ям, а также смерти в раннем возрасте.
СИНДРОМ КЛАЙНФЕЛТЕРА, XXY
Известно, что такой синдром встречается у
1,5 из 1 000 новорожденных мальчиков. Он
приводит к тому, что вторичные половые
признаки развиваются не полностью. Яички
остаются достаточно маленькими и часто
мягкими, мужчины с этим синдромом бес-
плодны. Характерны длинные конечности и
евнухоидный внешний вид. У некоторых
людей с таким фенотипом может быть боль-
ше чем две Х-хромосомы.
В плане способностей дети с таким синд-
ромом значительно слабее, чем можно было
ожидать, принимая во внимание способнос-
ти их близких родственников, прежде всего
это касается вербальных функций. Особен-
но типичным является позднее развитие речи.
Многое говорит о том, что у этих детей
понижена нервно-психическая функция, име-
ется DAMP/ADHD или похожее на аутизм со-
стояние. Возможно, для взрослых с синдро-
мом Клайнфелтера велик риск развития пси-
хозов.
СИНДРОМ ТЕРНЕРА, ХО
Люди с таким синдромом имеют женский
фенотип с кариотипом 45, ХО. Синдром
встречается примерно у одной из 3 000 но-
ворожденных девочек. По определенной
форме ног и рук можно поставить диагноз
уже в период новорожденное™. У девочек
отсутствуют работающие яичники, они обыч-
но маленького роста, вторичные половые
признаки у них не развиваются. Гормоноза-
мещающая терапия может частично смяг-
чить действия синдрома, но не может выле-
чить бесплодие.
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 53
У девочки с синдромом Тернера редко
происходит нарушение развития, но, как
показывают исследования, когнитивный тест
она выполняет дольше по сравнению с нор-
мальными людьми и членами своей семьи.
Это связано прежде всего с тем, что многие
девочки с этим заболеванием имеют относи-
тельно низкие невербальные способности.
Недавно проведенные исследования показа-
ли, что для девочек с синдромом Тернера,
получивших свою Х-хромосому от матери,
характерно снижение визуально-простран-
ственной функции. В то же время, переходя
к дочери от отца, Х-хромосома изменяется
так, что в определенных когнитивных функ-
циях дает позитивный результат. Если эта
гипотеза верна, то она может объяснить по
крайней мере часть тех различий, которые
есть между девочками и мальчиками в отно-
шении многих существующих когнитивных
нарушений. Поэтому ошибочным будет счи-
тать преимуществом получение мальчиками
Х-хромосомы от матери (Skuse et al., 1997).
СИНДРОМ ДВОЙНЫХ Y-XPOMOCOM, XYY
У людей с кариотипом 47, XYY вполне нор-
мальный мужской фенотип, разве что рост
выше среднего. Синдром проявляется у од-
ного из 1 000 мужчин. Легкие нарушения
развития у них, вероятно, встречаются, но
ведь даже среди одаренных людей некото-
рые испытывают проблемы в учении. И
аутизм, и DAMP/ADND у этих больных уже
описаны. Исследования показали, что у взрос-
лых мужчин с XYY, для которых характерны
такие черты, как агрессивность и склонность
к насилию, существует большой риск соци-
ального отчуждения. В то же время многое
говорит о том, что большая часть мальчиков
с XYY живет в обществе вполне нормально
и, вероятно, многим из них никогда не будет
поставлен диагноз. На фертильность синд-
ром не влияет, и для них нет никакого риска
рождения больных детей.
МАРКЕРНЫЙ ХРОМОСОМНЫЙ СИНДРОМ
Это, вероятно, не слишком частое заболева-
ние. Оно характеризуется нарушениями (от
умеренных до сильных) развития, аутизмом
или похожим на аутизм состоянием, эпи-
лепсией и определенными характерными
физическими изменениями. У индивидов с
синдромом отмечается избыток хромосом-
ного материала. FISH-техника может пока-
зать, что это та часть хромосомы 15, кото-
рая находится между 15ql3 и 15ql2 и назы-
вается маркерной хромосомой (Gillberg et
al., 1991 b).
Другие генетически
обусловленные заболевания,
которые представляют
интерес для психиатрии
детского возраста
СИНДРОМ ВИЛЬЯМСА, СИНДРОМ ЛИЦА ЭЛЬФА
Синдром Вильямса (СВ) является примером
«смежного генного синдрома» с характерным
как физическим, так и поведенческим фено-
типом (Udwin och Yule, 1990). У врача, зна-
комого с данным синдромом, клинический
диагноз не вызывает затруднений, как и воп-
рос, легкое или умеренное у ребенка нару-
шение развития, поскольку дисморфология
типична. Она может быть уточнена с помо-
щью FISH-техники, позволяющей увидеть
делетированный участок длинного плеча
хромосомы 7 (7qll). Примерно половина
всех больных с этим синдромом имеет по-
роки сердечно-сосудистой системы со сте-
нозами больших сосудов, и прежде всего
надклапанным стенозом аорты. Благодаря
выявленному надклапанному стенозу аорты
описан синдром, который наследуется доми-
нантно. У людей с этим синдромом делеция
возникает только в одном гене, в то время
как у инвалидов с типичным СВ делеция слу-
54 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
чается также в одном или нескольких при-
мыкающих участках хромосомы 7. Недавно
были описаны несколько таких генов, в их
числе ген Lim-kinas 1 (Ewart et al., 1993). В
этих случаях фермент экспрессируется в
ЦНС и его нехватка, можно считать, лежит в
основе нарушения развития, которое являет-
ся типичным для СВ. Несколько исследовате-
лей описали связь между недостатком фер-
мента Lim-kinas 1 и понижением визуально-
пространственной функции у людей с СВ как
первый пример прямой связи между фермен-
том и специфической когнитивной дисфун-
кцией.
Все говорит о том, что СВ в целом явля-
ется новой мутацией. Человек с синдромом
Вильямса должен знать об аутосомно-доми-
нантной наследственности.
СИНДРОМ ПРАДЕРА-ВИЛЛИ
Такой диагноз у детей с явным гипотонусом
и трудностями при сосании можно подозре-
вать уже в период новорожденное™. У маль-
чиков с синдромом слишком маленький пе-
нис, в то время как у девочек в детстве ника-
ких половых изменений не отмечается. Как
описывается в главах 2 и 12, при синдроме
Прадера—Вилли происходят серьезные нару-
шения в питании (переедание), приводящие
через несколько лет к излишней массе тела,
проявляются недоразвитие половых желез, ха-
рактерные отличия в поведении и слабое или
умеренное снижение когнитивной функции.
Невысокий рост, маленькие руки и ноги и
легкая черепно-лицевая дизморфия (круглое
лицо, высокий лоб) являются другими харак-
терными чертами этого заболевания (Ekefeldt,
1998). Изменения в хромосоме 15qll —13
считаются очень важными, но особый инте-
рес вызывает то, что для проявления синдро-
ма такое изменение, как микроделеция, долж-
но возникнуть в отцовской хромосоме. Иног-
да у человека с типичным синдромом делеция
вообще отсутствует. Это может произойти
вследствие однородительской дисомии, т. е.
когда обе хромосомы 15 наследуются от од-
ного из родителей, в данном случае от матери
(Ritzftn och Anvret, 1992). Считается, что тол-
чком к развитию такого синдрома является
недостаток у человека функционирующего ге-
нетического материала отцовского происхож-
дения в указанном участке хромосомы. Гене-
тическая диагностика может установить ис-
тинную причину синдрома — наличие
микроделеции в участке 15qll—13 отцовс-
кой хромосомы или однородительскую дисо-
мию хромосомы 15.
СИНДРОМ АНГЕЛЬМАНА
При синдроме Ангельмана (СА) также проис-
ходит изменение в хромосоме 15ql 1 — 13, но
не хватает, наоборот, нормального генети-
ческого материала от матери. Т. е. микроде-
леция поразила материнскую хромосому или
произошла однородительская (от отца) ди-
сомия хромосомы 15.
Симптомы СА проявляются большими на-
рушениями развития, зачастую в сочетании
с аутизмом, эпилепсией. Ребенок часто по-
здно начинает ходить, у него наблюдается
своеобразная прыгающая походка, резко вы-
раженная тенденция к чрезмерной активно-
сти и странные приступы смеха (Pelsson-
Stree et al, 1996). Клиническая картина со-
вершенно иная, чем при синдроме
Прадера—Вилли, и когнитивное снижение
очевидно.
22ql 1-ДЕЛЕЦИЯ, CATCH 22, СИНДРОМ ДИ
ДЖОРЖА
Это пример разных проявлений одного син-
дрома. Только после идентификации генети-
ческого изменения в форме делеции в 22ql 1
пришло понимание того, что у них общая
КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА 55
причина (Oskardyttir et al, 1999). Затем ста-
ло ясно, что нервно-психическое снижение
функции различных видов часто является
частью синдрома.
В название синдрома «CATCH» включены
основные его проявления: С — cardiac
anomaly (сердечные аномалии); А —
anomalous face (неправильное лицо); Т —
thymus hypoplasia (гипоплазия тимуса); С —
cleft palate (волчья пасть); Н — hypocalcemia
(гипокальциемия). У многих больных отме-
чается врожденный порок сердца, прежде
всего незаращение межжелудочковой и меж-
предсердной перегородок. Аплазия или ги-
поплазия тимуса вызывают дефект функции
Т-клеток, поэтому в течение первых лет
жизни велика опасность инфекционных за-
болеваний (синдром Ди Джоржа). Что каса-
ется отличий от других людей, то здесь пре-
обладает вытянутое лицо с длинным прямым
носом. У многих есть расщелина неба, кото-
рую сложно обнаружить. Речь «в нос» как
следствие прохождения воздуха за мягким
небом — явление достаточно обычное. Про-
являются и изменения паратиреоидной фун-
кции.
У взрослых с CATCH 22 описан риск забо-
левания шизофренией и монодепрессивной
болезнью. С уверенностью можно сказать о
когнитивных проблемах различной степени
(от малой одаренности до небольшого, в
некоторых случаях умеренного или сильно-
го снижения интеллекта) у людей с таким
синдромом. Нехватка выносливости и пло-
хая концентрация внимания, иногда в соче-
тании с аутизмом или похожими на аутизм
проблемами — явление достаточно частое.
Многие наблюдения показывают, что
CATCH 22 в разных его формах и степени
тяжести является одним из обычных хромо-
сомных изменений. Это «смежный генный
синдром», меняющийся рисунок которого
может быть объяснен тем, что вызывающая
его делеция бывает разной у разных людей.
Какой симптом проявляется у человека, за-
висит от того, какие гены вовлечены в деле-
цию. С помощью FISH-техники можно выя-
вить многие из этих делеций, но маленькие
(в форме точечной мутации) делеций, спо-
собные дать определенные симптомы, пока
еще обнаружить не удается. CATCH 22 явля-
ется доминантным наследственным заболе-
ванием, но нередко оно возникает вследствие
новой мутации.
Заключительные
комментарии
Как уже говорилось, в последние годы в изу-
чении генетически обусловленных болезней,
а также болезней из области психиатрии и
нейропсихиатрии удалось достичь больших
успехов. Больше требований предъявляется
соответственно и к клиницистам, с тем что-
бы генетические знания обоснованно и во-
время применялись. Тесные контакты между
клиницистами и генетиками просто не-
обходимы.
Диагностика генетического заболевания в
большинстве случаев имеет важное значе-
ние как для ребенка, так и для его семьи. Но
она может привести не только к медицинс-
кой, но и этической проблеме. В некоторых
случаях диагноз может дать показания к пре-
натальной диагностике. Клиницист должен
осознавать, что диагноз в таком случае ста-
вит перед семьей трудные вопросы, напри-
мер должны ли здоровая сестра и брат об-
следоваться, чтобы узнать, являются ли они
носителями болезни, и если должны, то в
каком возрасте? Диагноз может иметь значе-
ние даже для родственников, непосредствен-
но не являющихся членами семьи. Поэтому
необходимо обсуждать эти вопросы с семь-
ей до проведения всех анализов, и в этом
случае может оказаться полезной помощь
клинических генетиков.
Новая информация из области генетики
имеет неоценимое значение, особенно при
56 КЛИНИЧЕСКАЯ ГЕНЕТИКА В ПСИХИАТРИИ ДЕТСКОГО И ПОДРОСТКОВОГО ВОЗРАСТА
изучении взаимодействия между генами и
факторами окружающей среды, когда дело,
например, касается возникновения психи-
ческих заболеваний. При изучении синдро-
ма с «поведенческим фенотипом» сейчас
увидели связь между определенными гена-
ми и специфическими когнитивными фун-
кциями. Анализ различных ферментных
систем у людей с синдромом Дауна дал
интересный результат, касающийся также
людей, у которых такого синдрома нет (эф-
фект дозы гена). Среди вероятных поли-
генно наследуемых заболеваний числятся
шизофрения, аффективный психоз и неко-
торые формы аутизма. Сегодня генная те-
рапия еще не может помочь людям с таки-
ми диагнозами, но в будущем это станет
возможным.
Усыновление в перспективе
исследований: социальные
и генетические аспекты
4
Михаэль Буман
Введение
Для начала кратко рассмотрим историю
того, как в Швеции усыновление стало уза-
коненной мерой защиты внебрачных детей
или детей, у которых нет родителей. В рам-
ках этого некоторые ученые делают сооб-
щения о перспективе охраны детей, о том,
как проводятся различные исследования,
как происходит усыновление в Швеции.
Изучение этой проблемы прежде всего на-
правлено на то, чтобы помочь ребенку при-
способиться к своей новой семье, а также
собрать весь опыт, который может создать
лучшую основу для размещения ребенка в
небиологической семье. (Хотя усыновлен-
ные дети в целом рано отделяются от сво-
их биологических родителей и родствен-
ников). Можно даже изучать влияние био-
логической наследственности и среды, в
которой растут дети, вне зависимости одно-
го от другого. Это может объяснить факто-
ры среды, важные для развития и адапта-
ции ребенка, а также значение генетичес-
ких факторов для изучения различных
психических заболеваний. Поэтому так важ-
ны исследования в области усыновления,
направленные в первую очередь на изуче-
ние тех процессов, которые могут иногда
привести к психическим болезням, различ-
ным проблемам личности, отделению от
общества или к злоупотреблению спиртным
или наркотиками.
Законодательство
по усыновлению
В Швеции первый закон об усыновлении был
принят в 1917 году. Это событие совпало по
времени с принятием риксдагом новых зако-
нов по поводу внебрачных детей, которые
благодаря этому впервые получили легаль-
ную защиту, обеспечивавшую им определен-
ную безопасность и гарантии существова-
ния. Подобная попытка была предпринята,
когда после нескольких слушаний в риксдаге
во время правления 1устава III в 1778 году
отказались от широкого оповещения о слу-
чаях убийства детей. Тогда это было сделано
с целью защитить и незамужнюю женщину
— мать ребенка, и самого ребенка, чтобы
матери уже не надо было больше отказывать
ребенку в своем имени или имени отца. Ано-
нимность же оказывала противоположное
действие. Дети, рожденные вне брака, были
5 8 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
совсем не защищены и брошены на произ-
вол судьбы. В начале XX века убийства вне-
брачных детей и плохой уход за ними стали
повсеместным явлением. Смертность среди
таких детей была очень высокой.
Новые законы об охране детей содержали
ряд решений, которые касались установле-
ния отцовства и обязанностей по содержа-
нию ребенка. Право родителей на аноним-
ность отменили. К внебрачным детям при-
ставляли наставницу или воспитателя
(обычно женщину), если доверенное лицо
считало это необходимым. Это было сдела-
но с учетом прав ребенка. Отцовство, если
возможно, устанавливали.
Первый закон об усыновлении был преж-
де всего ориентирован на ребенка. Несмотря
на определенные гарантии и защиту интере-
сов приемных родителей, предусмотренные
законом (например, право при определен-
ных условиях аннулировать усыновление),
главной целью усыновления было дать ре-
бенку возможность расти в безопасности.
Раньше дети-сироты были в основном бес-
правными.
С начала действия закона об усыновле-
нии и до середины I960 года насчитыва-
лась ежегодно примерно 1 000 внебрачно
рожденных детей, живущих у приемных ро-
дителей. Многие дети жили у родственни-
ков. С I960 года количество усыновленных
детей стало уменьшаться благодаря изме-
нению социальных и экономических усло-
вий в стране, которые намного улучшились
даже для одиноких матерей, и это означа-
ло, что они сами могли заботиться о своих
детях. За несколько послевоенных десяти-
летий положение женщины в обществе
изменилось. Так же, как изменился и взгляд
на брак, секс и совместную жизнь. Рожде-
ние ребенка вне брака перестало быть со-
циальной проблемой. Внедрение и усовер-
шенствование применения противозачаточ-
ных средств, а также аборты привели к
тому, что число нежелательных беремен-
ностей уменьшилось, соответственно
уменьшилось количество приемных детей
и детей, отправленных в детские дома.
В 1970—1980-е годы количество детей в
Швеции, которых отдавали на усыновление,
значительно сократилось и остается низким
до настоящего времени. Вместо этого уве-
личилось число приемных детей из других
стран с разными социальными и экономи-
ческими укладами. Общее число усыновлен-
ных детей в Швеции осталось практически
неизменным. В последние годы число при-
емных детей из других стран также начало
уменьшаться.
Отношение к внебрачным детям и усы-
новлению в разных странах и в разное вре-
мя отличалось. На континенте долго домини-
ровали римское право семьи, а также разные
нововведения Наполеона, и потому усынов-
ление рассматривалось как редкое явление, и
в первую очередь как возможность для без-
детной пары приобрести наследника (за ред-
ким исключением мужского пола) или под-
держку в старости. Интересы приемных ро-
дителей и их родственников ставились выше
интересов детей. Законы в то время изоби-
ловали многими ограничениями. В них пре-
обладало намерение защитить возможные
гражданские права наследия ребенка, по-
скольку доминировали старые принципы и
права детей были гарантированы только в
их биологической семье.
Законы, которые в первую очередь рас-
сматривали усыновление как меру, предпри-
нимаемую в интересах ребенка, были при-
няты в некоторых штатах США уже в 1840-
е годы, а в Европе только в начале XX века.
Скандинавские страны и Великобритания
приняли такие законы в 1920-е годы, а За-
падная Германия, например, — в 1977. Эти
законы предоставляли приемным детям пра-
ва, в основном равноценные правам детей в
биологических семьях.
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 5 9
НЕСОВЕРШЕНСТВО ЗАКОНОВ, ПРИВЕДШЕЕ
К СОЦИАЛЬНЫМ ПРОБЛЕМАМ
Разные законы об уходе за детьми, приме-
нявшиеся в первой половине XX века, не
соответствовали тем большим социальным
и демографическим изменениям, которые
происходили вместе с индустриальной рево-
люцией на протяжении XIX века. Увеличение
населения, индустриализация и быстрый рост
городов привели к нищете, нужде и неста-
бильности положения больших групп людей.
И в первую очередь это касалось незамуж-
них женщин с детьми. К концу ХГХ века смер-
тность среди незаконнорожденных детей
была высокой, четверть или даже больше
таких детей умирали в первые годы жизни
из-за отсутствия систематического ухода. Не-
которые женщины за определенную плату
избавлялись от ненужных детей. Предпосыл-
кой этому было то, что родители в таких
случаях имели право быть анонимными. Ре-
шение об отмене анонимности имело целью
помешать отчаявшейся женщине, родившей
ребенка, убить его. Как уже говорилось, ано-
нимность себя не оправдала. Выжившие дети
отправлялись в детские дома. Более старшие
— в дома бедности или продавались с аукци-
она приемным родителям, которые часто ис-
пользовали их в качестве рабочей силы.
Факты о том, как жили эти дети, бесправные
и брошенные, хорошо отражены в литерату-
ре или различных биографиях многими из-
вестными шведскими писателями (например,
Harry Martinson, Hjalmar Gillberg, Bo Setterlind
och Тога Dahl).
Законы в отношении детей принимались,
чтобы хоть как-то справиться с тем беспо-
рядком, который был следствием экономи-
ческих различий и противостояния классов,
имевшихся в индустриализованных Европе
и США. Закон об усыновлении стал одной из
мер, призванных предотвратить последствия
ужасного существования брошенных детей
и даже дать им гражданские права, которых
у них до сих пор не было. Усыновление пред-
ставлялось лучшей альтернативой для бро-
шенных детей, воспитывавшихся до этого в
детских домах и приютах. Но даже после
принятия закона об усыновлении многие дети
отправлялись в приюты, прежде чем обрес-
ти семью. Еще в 1920-е годы примерно 53
000 детей младше 15 лет были взяты на по-
печение обществом. Две трети таких детей
находились в приютах, где они получали ком-
пенсацию от коммуны, а остальные жили в
детских домах различных типов. Большин-
ство детей воспитывалось в тех же приютах,
пока они не становились достаточно взрос-
лыми, но их положение там было часто не-
ясным и потому вызывало беспокойство и
могло иметь негативные последствия в буду-
щем (McWhinnie, 1967; Triseliotis, 1973;
Bohman och Sigvardsson, 1985; Bohman,
1995 b).
УСЫНОВЛЕНИЕ КАК ГАРАНТИЯ БЕЗОПАСНОСТИ
Передача ребенка семейной паре, задачей
которой становилось воспитание его как
своего собственного, и легализация этого
действия рассматривается в интересах ре-
бенка.
Считается, что семья — это лучшая аль-
тернатива для ребенка по сравнению с раз-
личными приютами или детскими домами.
Утех матерей или семей, которые отказы-
вались от своих детей, не было ни экономи-
ческих, ни практических возможностей со-
держать своего ребенка. Для многих неза-
мужних или одиноких женщин решение
отдать ребенка приемным родителям было
единственным выходом для них и ребенка.
Но часто (примерно в половине случаев)
одинокие матери не могли решиться отдать
своего ребенка и уступить свое право на
него. В таких случаях ребенка отдавали в
приют до того времени, когда мать или кто-
либо из родственников могли забрать его к
6 О УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
себе. Для большинства детей такие приюты
становились постоянным домом, лишь иног-
да их забирали приемные родители. Дети,
прожившие долгое время в приютах, часто
страдали из-за того, что никогда не знали
своей семьи. Переживали и приемные роди-
тели, которые понимали причину тревог и
беспокойства детей. Все это могло негатив-
но влиять на их роль как родителей и авто-
ритет как воспитателей. Как показывала прак-
тика, у таких приемных детей риск каких-
либо психических нарушений или трудностей
в общении был значительно выше по срав-
нению с детьми, которых усыновили в ран-
нем возрасте (Bohman och Sigvardsson, 1985;
Bohman, 1995 b; Vinnerljung, 1996).
ТАЙНА УСЫНОВЛЕНИЯ
И усыновление, и передачу ребенка в приют
долгое время рассматривали как очевидные
меры в интересах ребенка, пока наконец
систематически не стали интересоваться, к
каким последствиям детей, а также их при-
емных и настоящих родителей приводят
такие меры. Большинство усыновлений про-
исходило анонимно. Это означало, что при-
емная семья и биологические родители ред-
ко контактировали или вообще не знали друг
друга все эти годы. Встреча иногда могла
произойти, когда ребенок вырастал и начи-
нал больше интересоваться своими родите-
лями, но вначале ни приемные родители, ни
власти не были склонны к поощрению таких
связей. Даже в том случае, когда ребенок
начинал жизнь в приюте, контакты между
биологическими родителями и приемными
были очень редки или их не было совсем
(Bohman, 1973).
Усыновление в Швеции, как и в других
странах, долго было покрыто тайной, чтобы
скрыть обстоятельства усыновления не толь-
ко от ребенка, но и от других людей, кроме
самых близких родственников. Знание свое-
го происхождения в ранние годы было, со-
гласно пониманию и теориям того времени,
вредным для ребенка. И в Швеции, и за гра-
ницей обстоятельства усыновления остава-
лись тайными, и люди редко делились этой
тайной с посторонними. Многие дети, даже
когда вырастали, не знали о том, что они
приемные и у них может быть другая семья.
Приемная семья воспринималась в то время
как обычная семья, без каких-либо различий.
Приемные дети в Швеции редко узнавали
о своем настоящем происхождении. Если это
и случалось, то в основном через посторон-
них людей, новость при этом могла стать
потрясением для ребенка. В приемной семье
от ребенка часто скрывали информацию о
его биологических родственниках. Это было
психологической ношей для приемных ро-
дителей и сказывалось на их отношении к
детям. Иногда все держалось в тайне и пото-
му, что внебрачное рождение ребенка счита-
лось грехом и отношение к матери невольно
переносилось на ребенка. У приемного ре-
бенка могла вызвать противоречивые чув-
ства весть о том, что он вдруг оказался нуж-
ным своим биологическим родителям, хотя с
самого начала был нежеланным.
Прошло немало времени, прежде чем в
Швеции был полностью принят тот факт, что
в интересах ребенка знать о своем проис-
хождении и что приемные родители должны
быть готовы рассказать детям об этом, когда
они вырастут. В 1970—1980-е годы стало
обычным, что приемные дети искали своих
биологических родителей с помощью соци-
альных властей.
Приемный ребенок — группа
риска?
Усыновление происходит в Швеции обычно
через многочисленные социальные комите-
ты по защите детей. После того как усынов-
ление получало законную силу в суде, пре-
кращались всякие контакты между приемны-
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 61
ми родителями и социальными властями. Это
было очень похоже на анонимность, т. е. было
не так легко узнать, как развивается ребенок
в своей новой семье и как приемные родите-
ли управляются с ситуацией. Власти стреми-
лись уважать требования приемной семьи по
поводу анонимности и неприкосновенности
и считали, что приемные дети растут в семь-
ях, подобранных социальными комитетами,
так же, как и дети в обычных семьях. Поэто-
му редко интересовались тем, как живет ре-
бенок и его новая семья.
Однако некоторые наблюдатели как в
Швеции, так и в других странах отмечали,
что у приемных детей, как и у детей в детс-
ких приютах, риск нервных нарушений и
неумения социально адаптироваться к жиз-
ни значительно выше. Например, в Швеции
детский психиатр Gustav Jonsson обнаружил,
что среди мальчиков, помещенных в учреж-
дения для трудных подростков, 4 процента
были приемными детьми, тогда как среди
обычных детей их был всего 1 процент
(Jonsson, 1967). Другие факты свидетельству-
ют о том, что в течение I960—1970-х годов
в криминальной среде и среде психически
больных достаточно часто встречались люди,
выросшие в приемных семьях, что вызвало
интерес к проблеме. Стали проводиться ис-
следования в этой области. В 1950— 1960-е
годы особое внимание обращалось на про-
блему совместимости приемных детей и их
родителей (Kirk, 1984; McWhinnie, 1967).
Предположить, что приемные дети, как и
дети из детских домов, составляют различ-
ные группы риска, можно по нескольким
причинам. Большинство таких детей рожда-
ются незапланированными, поэтому риск
различных осложнений достаточно велик
как для матери, так и для детей. У многих
биологических родителей имелись соци-
альные проблемы, например употребление
наркотиков, алкоголизм или психические за-
болевания, которые вынуждали их оставлять
детей. В течение первых лет жизни дети
сталкивались с разными трудностями: пло-
хим уходом или его отсутствием, частой
сменой воспитателей или мест, где они на-
ходились. Биологические родители, оставля-
ющие своих детей, нередко известны право-
нарушениями, преступлениями или злоупот-
реблениями, поэтому можно предположить,
что отказные дети часто принадлежат к
генетически особой и уязвимой группе
(Bohman, 1981).
Даже сами обстоятельства усыновления,
как социальные, так и психологические, мо-
гут привести к тому, что приемные дети и их
родители будут находиться в исключитель-
ном положении (Kirk, 1984). Приемные се-
мьи пытаются подражать обычным. Это
может, как уже упоминалось, означать отри-
цание тех различий, которые существуют в
реальности, и вызвать отрицание биологи-
ческого прошлого ребенка. Утаивание обсто-
ятельств, приведших к усыновлению, и не-
возможность открыто говорить об этом ста-
новится в приемных семьях
психологическим бременем и для детей, и
для родителей (Brodzinsky, 1990).
Усыновление — ключ
к знаниям
Помещение ребенка в приют вызывает, ко-
нечно, много вопросов, касающихся различ-
ных областей знания и деятельности, вопро-
сов, решение которых требует научных ис-
следований. Исследования эти в основном
проводятся в двух направлениях:
1. Исследования, сконцентрированные на
том, чтобы оценить усыновление и заботу
о приемных детях как социальное мероп-
риятие, направленное на охрану детей.
2. Исследования генетических факторов и
факторов окружающей среды, а также их
влияния на развитие, например, различных
личных качеств, психических изменений
и болезней.
6 2 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
Цель социально направленного исследо-
вания проблемы усыновления детей — вы-
яснить, какие черты у ребенка, у биологи-
ческих и приемных родителей или какие-то
иные обстоятельства имеют значение для
развития ребенка в новой семье. Другими
словами, найти оптимальные условия для
брошенных детей и детей, у которых нет
родителей.
Что касается генетически направленного
исследования, то здесь складывается что-то
вроде «естественного эксперимента», благо-
даря которому можно через «перекрестный»
анализ изучить, в каком соотношении наслед-
ственность и среда обитания ребенка уча-
ствуют в развитии различных психических
заболеваний, например шизофрении, аффек-
тивных болезней, злоупотреблений или лич-
ностных нарушений. Метод усыновления
здесь может рассматриваться как дополне-
ние к двойной методике, с помощью кото-
рой (а также других статистических мето-
дов) можно анализировать взаимодействие
между наследственностью и окружающей
средой. В социальном исследовании предпо-
лагается метод усыновления использовать как
уникальную возможность изучить, с какой
силой биологическая семья, образование и
генетические факторы влияют на социальный
статус, профессию или жизненный уровень
индивида.
Изучение приемных детей и их «двойного
родства» — это изучение значения биологи-
ческого наследия и окружающей среды, их
влияния на личность и различные наруше-
ния, а также взаимодействия наследственно-
сти и окружающей среды. Предпосылкой для
такого типа исследований стало изучение
достаточно больших групп детей, в отноше-
нии которых имеются сведения о приемных
и биологических родителях.
К этим двум направлениям исследований
можно добавить еще одно, где интерес фоку-
сируется на жизни приемных детей, пережи-
ваниях по поводу усыновления, а также на
возможности решать существующие пробле-
мы, которые могут быть связаны с усынов-
лением.
В следующем разделе я представлю обзор
исследований за последние десятилетия, а
также освещение различных аспектов разви-
тия ребенка, его умения приспособиться к
жизни из-за среды, где он растет, и врожден-
ных, генетических, факторов.
УСЫНОВЛЕНИЕ КАК МЕРА ЛЕЧЕНИЯ
В СОЦИАЛЬНОЙ ОХРАНЕ ДЕТЕЙ
В классической монографии о депривации
матерей и охране детей, изданной Всемир-
ной организацией здравоохранения (ВОЗ)
в 1950-е годы, британский детский психи-
атр и психоаналитик John Bowlby рекомен-
довал раннее усыновление, что более соот-
ветствует интересам ребенка и может
помешать началу негативного психологи-
ческого и социального развития, которое
часто происходит с брошенными детьми
(Bowlby, 1951). Он, как и многие другие
аналитики, считал, что потеря матери, а
также пребывание в каком-либо учрежде-
нии часто приводит к роковым и необрати-
мым последствиям в развитии ребенка,
мешает его социальной адаптации. Bowlby
считал сам и поддерживал других исследо-
вателей в том, что брошенные дети, кото-
рые вырастают в учреждении, очень часто
имеют психопатические нарушения и про-
блемы поведенческого характера. Однако
критика отмечала, что его исследования
были проведены ненаучно, а поэтому вы-
воды — неосновательны. Позже он, полу-
чив результаты изучения детей, которые
находились в детских домах, также изме-
нил свое мнение о важном значении мате-
ринской депривации для развития личнос-
ти. Но его мнение о значении первых лет
жизни для социального развития ребенка
получило широкое распространение на За-
паде среди тех, кто работает с детьми.
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 6 3
Вклад Bowlby заключался прежде всего в
том, что он старался привлечь внимание
общества к раннему периоду развития ре-
бенка, говорил о его значении, а также о том,
что ребенок с раннего возраста нуждается в
близком эмоциональном контакте и заботе.
Мнение его и его коллег пришлось кстати,
приобрело политическое звучание в то вре-
мя, когда Запад строил свою «систему благо-
получия». Благодаря им в послевоенные годы
решающее значение приобрели законода-
тельство, развитие и реформирование поня-
тия охраны детей на всем Западе. Они также
стимулировали психологическое исследова-
ние детей, что оказало серьезное влияние на
формирование системы охраны детей и юно-
шества во многих странах, включая Швецию.
ОЦЕНКА ПОСЛЕДСТВИЙ
Исследования, с помощью которых пытались
оценить усыновление, а также передачу ре-
бенка в приют как социально мотивирован-
ные меры, проводились в США, Великобри-
тании и Швеции в I960—1970-е годы. Они
показали, что приемные дети в большинстве
своем хорошо приспосабливаются к новым
семьям, даже если в школьные годы у них в
среднем обнаруживается больше невротичес-
ких симптомов или нарушений в поведении,
чем у их ровесников.
Дети, которые в свое время были отданы
в приюты, составляют сейчас разнородную
группу, которой трудно дать какую-либо
оценку с позиции проблемы социальной за-
щиты детей. Большинство исследований го-
ворит о том, что они развивались хуже, чем
рано усыновленные (Vinnerljung, 1996).
В шведском исследовании, которое было
проведено в группе детей, рано отданных в
специально подобранные и подготовленные
семьи, выяснилось, что приемные дети при-
спосабливались к новым условиям и разви-
вались так же хорошо, как дети в обычных
семьях (Bohman och Sigvardsson, 1985). При-
емные дети сравнивались также с двумя груп-
пами ровесников, которые с рождения были
отданы на усыновление, но выросли в при-
ютах или были возвращены биологическим
родителям. В этих двух группах (прежде всего
в группе из приюта) нашли нескольких де-
тей и молодых людей с психическими про-
блемами или с проблемами адаптации в об-
ществе, в отличие от группы тех детей, кото-
рые в течение первых лет жизни были
легально усыновлены.
Выработалось общее мнение, что у ребен-
ка, который входит в приемную семью рано
(в первые 2—3 года), в большей степени
происходит компенсация негативного влия-
ния, оказанного разлукой с биологическими
родителями. Эти дети развиваются более
спокойно, чем те, которые растут в приютах,
детских домах или нестабильных семьях, где
жизнь обременена алкоголем или психичес-
кими заболеваниями. Даже последствия гене-
тически или конституционально обусловлен-
ных недостатков в стабильной спокойной
семье могут быть нейтрализованы в боль-
шей степени (Bohman, 1995b). Но и более
позднее (в течение первых школьных лет)
помещение ребенка в приемную семью по-
казало, что даже дети с серьезными наруше-
ниями имеют больше шансов на нормальное
социальное развитие (Tizard, 1977). Хотя, к
сожалению, есть исключения из этого пра-
вила. Иногда отношения не складываются, так
как ребенок и его приемные родители не
подходят друг другу.
Кроме того, в глазах общества усыновле-
ние, которое разбивает все родственные свя-
зи, не является очевидным замещением ре-
бенку его родителей. Членам приемной се-
мьи приходится приспосабливаться к
отношениям в семье и к отношениям в об-
ществе, где у многих есть предрассудки в
вопросе об усыновлении, которое рассмат-
ривается как исключение или отклонение от
нормальной жизни (Kirk, 1984). Однако, по
б 4 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
мнению Bowlby (1951), раннее усыновление
дает гарантию того, что у ребенка, которому
не хватает заботы биологических родителей,
будет спокойное детство. Это касается так-
же многих детей из других стран, усынов-
ленных в Швеции в последние 40 лет.
Хотя усыновление рассматривается как
положительная мера, предпринимаемая преж-
де всего в интересах ребенка, в последние
годы этот вопрос оценивается по-другому,
особенно самими приемными детьми или их
биологическими родителями, которые были
вынуждены отдать своего ребенка
(Brodzinsky, 1990; Cole och Donley, 1990). He
менее заинтересованно обсуждается и воп-
рос об анонимности этой процедуры, осо-
бенно о тайне вокруг всего, что связано с
обстоятельствами рождения ребенка. В Шве-
ции, например, приемные дети уже давно
получили право узнавать при желании все о
своих родственниках, хотя во многих стра-
нах этого еще не произошло. Стало также
вполне обычным, что приемные дети, повзрос-
лев, пытаются встретиться со своими биоло-
гическими родителями или другими родствен-
никами, даже если они родом из другой стра-
ны. Вполне обычным стало и то, что
биологические и приемные родители сами
обговаривают все условия усыновления.
ГЕНЕТИЧЕСКИЕ ИССЛЕДОВАНИЯ
УСЫНОВЛЕНИЙ: СВЯЗЬ МЕЖДУ
НАСЛЕДСТВЕННОСТЬЮ И ОКРУЖАЮЩЕЙ
СРЕДОЙ
В послевоенные годы детские психиатры, как
шведские, так и из других стран, уделяли воп-
росу генетики недостаточно внимания. Ин-
терес к наследственным факторам, которые
могут быть возможными причинами психи-
ческих нарушений, нарушений в поведении
или недостаточной адаптации к жизни, был
недостаточным как в клинике, так и в науч-
ных исследованиях. Даже в международном
отношении вопросам политических и исто-
рических причин отводилось долгое время
мало внимания (McGuffin och Gottesman,
1985). Считалось, что прежде всего соци-
альные факторы, воспитание и другие усло-
вия окружающей среды могут объяснить все
нарушения, психические проблемы, злоупот-
ребление алкоголем среди детей и молодежи.
В детской психиатрии в то время доминиро-
вали теории о психологическом, психоана-
литическом и социологическом начале пси-
хических проблем.
Удивительно, но биологические модели
наследственности в течение долгого време-
ни в исследованиях и клинике детской пси-
хиатрии не считались важными, хотя они
играют значительную роль в областях, кото-
рые прежде всего граничат, а иногда даже
частично совпадают с детской психиатрией,
а именно — в педиатрии, детской невроло-
гии и разделе, изучающем различные нару-
шения развития. Причин тому несколько.
Одна из них заключается в том, что на дет-
скую психиатрию, выделившуюся в качестве
самостоятельной медицинской дисциплины
лишь в послевоенные годы, сильное влияние
оказывали популярные в США психоанали-
тические теории, которые были совершенно
противоположны биогенетическим моделям
объяснения, принятым в военное время в
западной психиатрии. Это, в свою очередь,
было следствием политического развития
Европы в послевоенное время, да и в тече-
ние Второй мировой войны. Человеческая
генетика ассоциировалась с псевдонаучной
биологией расы, процветавшей в то время
во многих странах. Особенно популярна эта
извращенная теория была в нацистской Гер-
мании, где ей придавалось большое значение
(Mueller-Hill, 1984). Она лежала в основе из-
вестной программы нацистов, которая при-
вела к созданию концентрационных лагерей
и систематичным убийствам людей как с
физическими, так и психическими недостат-
ками. На все вопросы, связанные с челове-
ческой генетикой, было наложено табу. Это
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 6 5
в не меньшей степени касалось также психи-
ческих и социальных различий.
Несмотря на быстрое развитие молекуляр-
ной генетики с 1950-х годов, область генети-
ки человека остается все еще деликатной,
она еще очень мало исследована, мнения
здесь легко расходятся как в научных, так и
в политически окрашенных спорах.
ГЕНЕТИЧЕСКИЕ И ФЕНОТИПИЧЕСКИЕ
ВАРИАЦИИ
Трудности, с которыми встретилось исследо-
вание наследственности в детской психиат-
рии, имеют порой сугубо практические при-
чины. Психические проблемы у детей и мо-
лодежи возникают достаточно редко и
рассматриваются как фенотипично гранича-
щие болезни или синдромы. Границы нор-
мального поведения, обусловленного возрас-
том, и поведения с отклонением от нормы
часто сложно обозначить, так как здесь ска-
зывается влияние не только объективных, но
и субъективных причин, а также уровня лич-
ной культуры. Исследования показывают, что
многие симптомы значительно варьируют в
разные периоды развития ребенка.
Изменение фенотипа развития индивида
— обстоятельство, создающие и теоретичес-
кие, и практические трудности при исследо-
вании наследственности в детской психиат-
рии.
Существует также психологическое непри-
ятие того, что генетические факторы явля-
ются причинами болезней и психических
недостатков. Это, вероятно, связано с тем,
что понятие «генетическое нарушение» для
многих равнозначно понятию «детерминизм»,
отсюда мнение, что болезни и психические
недостатки определены судьбой, неизлечи-
мы, и на это никак нельзя повлиять.
Те, кто понимают, как работают генети-
ческие факторы, обычно пытаются аргумен-
тированно доказать, что все происходит как
раз наоборот. Ведь зная роль генетических
факторов в возникновении тех или иных
болезней, можно помешать проявлению бо-
лезни или повлиять на ее развитие.
Классическим примером этого является
фенилкетонурия (болезнь Феллинга). Дети
с таким рецессивным наследственным де-
фектом энзима имеют, как правило, тяже-
лую умственную отсталость с аутистичес-
кими симптомами. До тех пор пока этиоло-
гия этой болезни была неизвестна,
использовались нерациональные методы ее
лечения. Но когда дефект энзима и его
последствия изучили, стало возможным
поставить диагноз вовремя и с помощью
диеты предотвратить развитие заболевания,
хотя генетический дефект оставался. Оче-
видно, что генетические исследования в
детской психологии и психиатрии могут
дать клинике много сведений как о действии
окружающей среды, так и о значении гене-
тики (Plomin, 1995).
В детской и подростковой психиатрии
редко встречаются такие клинически и эти-
ологически определенные симптомы болез-
ней, которые имеют четкую моногенную
наследственность, установленную на моле-
кулярном уровне. В области детской психи-
атрии наследственность обычно имеет зна-
чение там, где дело касается влияния не-
скольких генов, взаимодействующих между
собой и окружающей средой, и где установ-
ление особых генов на молекулярном уров-
не находится все еще вне пределов досяга-
емости науки. Взаимосвязь между генотипом
и фенотипом сложная. Проанализировать и
вычислить такую полигенную наследствен-
ность — задача для количественной генети-
ки, которая предполагает продвинутые ма-
тематико-статистические методы анализа,
принимающие во внимание и психосоциаль-
ные взаимодействия (McGuffin och
Gottesman, 1985).
Неплохо иметь в виду, что биологическая
наследственность не определяет и не созда-
3-782
6 6 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
ет поведения отдельного человека. Генотип
скорее создает «рамку» для реакций, которые
человек может проявить, если ему представ-
ляется случай или он принимает на себя
какую-либо роль в данной среде. Вид поведе-
ния, характеризующего определенную лич-
ность, складывается из взаимодействия меж-
ду генотипом и средой, включая случайные
или индивидуальные личностные пережива-
ния, которые человек испытывает в течение
своей жизни (Dunn och Plomin, 1992).
Надо также подчеркнуть, что наследствен-
ность, которую мы здесь обсуждаем, — ста-
тистическое понятие, оно описывает, как
могут быть объяснены наблюдаемые генети-
ческие различия между людьми в определен-
ной популяции, принимая во внимание, как
на данную популяцию влияют генетические
факторы и факторы окружающей среды в
определенный период времени. Наследствен-
ность, таким образом, не постоянный фак-
тор, и она не означает, что геному всегда
даны функции, которые нельзя изменить
(Plomin et al., 1990).
НАСЛЕДУЕТСЯ ЛИ «СОЦИАЛЬНОЕ НАСЛЕДИЕ»?
Хорошо известно, что существует некая связь
между неумением приспособиться к жизни,
злоупотреблением алкоголем и т. д. родите-
лей и теми же качествами их детей. Однако
различные исследования в этом направлении
продолжаются. Часто, например, упоминает-
ся одно исследование детей, которые наблю-
дались у детского психиатра в США. Тогда
выявили, что сыновья, как и их отцы, не
смогли «влиться» в общество даже в том
случае, когда были отданы в приемную се-
мью (Robins, 1966). «Социопатия» отцов и их
взрослых сыновей понимается как психичес-
кий синдром, вызванный главным образом
неблагоприятными условиями жизни. И хотя
генетические факторы нельзя, конечно, ис-
ключить при объяснении этих трагических
судеб, анализ исследования не мог бы выз-
вать возражений.
В Швеции примерно в то же время в од-
ном из исследований мальчиков (Jonsson,
1967) был поднят вопрос о значении «соци-
альной наследственности» для развития раз-
личных социальных недостатков. Gustav
Jonsson имел в виду прежде всего культур-
ные, социальные и психологические обстоя-
тельства, которые объясняют прогрессиру-
ющие в нескольких поколениях социальные
недостатки. Он подчеркивал, что понятие
«социальная наследственность» допускает,
что и биологическая наследственность, со-
гласно общепринятому мнению, могла сы-
грать свою роль. Но, к сожалению, в этом
исследовании не удалось выделить значения
биогенетических факторов.
Сложность в выявлении относительного
значения наследственности в развитии пси-
хических заболеваний и других личност-
ных изменений кроется в том, что наслед-
ственность и окружающая среда тесно свя-
заны. На самом деле они предполагают друг
друга, но наш язык часто дает понятие
«или—или». Чтобы вычислить генетическую
склонность к болезни или синдрому, рас-
пространенным в семье, надо попытаться
разделить биогенетические факторы и
факторы воздействия, зависящие от воспи-
тания, влияния друзей, культуры, традиций
и разных условий жизни, то есть от «соци-
ального наследия» в буквальном его пони-
мании.
Двойной метод, представленный уже в
прошлом веке сэром Francis Galton, был наи-
более востребован, когда надо было выяс-
нить значение наследственности и окружаю-
щей среды для возникновения и развития
личностных нарушений и различных забо-
леваний. Сравнение между одно- и двуяйцо-
выми близнецами — конкордантными и со-
ответственно дискордантными относитель-
но определенных черт характера, поведения
или болезней — это метод статистического
подсчета значения наследственности и вли-
яния окружающей среды (Dunn och Plomin,
1992; Plomin, 1995).
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 6 7
«Метод усыновления»
При усыновлении ребенка в очень раннем
возрасте прекращается культурное, социаль-
ное и психологическое влияние на его раз-
витие биологических родителей и родствен-
ников (т. е. «социальное наследие»). Но гены
остаются, и рано или поздно возникает ситу-
ация, когда значение генетических факторов
может проявляться независимо от влияния
биологических родителей (исключение —
беременность и время, пока родители не
отдали своего ребенка).
В качестве метода изучения значения на-
следственности, вариаций человеческого
поведения уже в 1920—1930-е годы исполь-
зовался метод усыновления как дополнение
к близнецовому методу. Доминирующее ра-
нее понятие о том, что умственные способ-
ности (IQ) в основном определяются гене-
тическими факторами, в последние годы из-
менилось благодаря исследованиям, которые
объяснили взаимодействие между природой
и воспитанием. После 1970-х годов метод
усыновления часто применялся для анализа
значения взаимодействия факторов наслед-
ственности и окружающей среды при разви-
тии психических болезней или личностных
нарушений (Cadoret, 1990; Bohman, 1995a).
Предпосылкой для проведения изучения
проблем усыновления служат интересы дос-
таточно большой и представительной груп-
пы приемных детей и их биологических и
приемных родителей. Однако во многих
странах информация о приемных детях и их
родителях является конфиденциальной и
недоступной для исследования из-за различ-
ных решений, практически затрудняющих
сбор материала, который мог бы служить
базой для статистического анализа генети-
ческой связи. В последние годы такой тип
эпидемиологически-генетического исследо-
вания стал затруднен даже в Скандинавских
странах (Финляндия, Дания, Швеция). Не-
смотря на это, генетические исследования
человека в последние десятилетия были до-
статочно обширными, прежде всего в США.
В Швеции учеными исследовалось большое
число близнецов, которые воспитывались по-
особенному (Pedersen et al., 1991).
АФФЕКТИВНЫЕ БОЛЕЗНИ
Классификация аффективных синдромов, как
известно, сопряжена с трудностями. Разно-
гласия возникают в вопросах определения
разных симптомов и специфических болез-
ней. Исследования как семьи, так и близне-
цов подтверждали идею о том, что генети-
ческие факторы имеют значение для разви-
тия некоторых аффективных синдромов.
Шведское исследование (von Knorring et al,
1983) приемных детей, которые нуждались в
психиатрическом уходе из-за аффективных
синдромов, не подтвердило положения о
наличии какой-нибудь специальной генети-
ческой подоплеки аффективных синдромов
как реактивного, так и психотического гене-
за. Бельгийское исследование, однако, пока-
зало, что может существовать генетическая
диспозиция при монодепрессивных и бипо-
лярных болезнях (Mendlewicz och Rainer,
1977).
ШИЗОФРЕНИЯ И РОДСТВЕННЫЕ ЕЙ
СИНДРОМЫ
(Можно посмотреть также гл. 20). Мнения
об этиологии шизофренических состояний
в I960—1970-е годы были очень противоре-
чивы. Сильные, иногда даже политически
окрашенные противоречия фокусировались
на вопросе природы шизофрении и соответ-
ственно ее лечения. В психоаналитически-
психодинамически ориентированной психи-
атрии доминировало понятие, что шизофре-
ния — это прежде всего выражение ранних
нарушений в отношениях между ребенком и
матерью или неблагополучия в семье, то есть
6 8 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
причины главным образом предполагались в
окружающей среде. Более биологически ори-
ентированная психиатрия, наоборот, защи-
щает точку зрения, что такие состояния
бывают часто органическими и/или генети-
чески обусловленными.
Вопрос о генах шизофрении не был пол-
ностью выяснен, но генетические исследова-
ния подтверждают идею о существовании
генетической диспозиции в основе таких
болезней или нарушений. Однако это едва ли
касается простой менделевской наследствен-
ности. Например, у тех, кто заболел, чаще
выявляются перинатальные повреждения.
Изучение близнецов дало несколько про-
тиворечивый результат, который, между про-
чим, был обусловлен сложностью контроля
за влиянием окружающей среды и факторов
отбора, поэтому показывал только значение
наследственных факторов. Изучение прием-
ных детей в США и Дании смогло углубить
наши знания о том, как взаимосвязь между
наследственностью и окружающей средой
может раскрыть синдром шизофрении.
Первое изучение приемных детей было
проведено в США в 1960-е годы (Heston,
1966). В уже достаточно зрелом возрасте
сравнивались 47 приемных детей, родивших-
ся у женщин с шизофренией, и 50 человек
контрольной группы, матери которых не
были психически больны. Представители обе-
их групп с ранних лет воспитывались либо
в приемных семьях, либо в детских домах. В
первой группе у пятерых в рассматривае-
мый период развилась шизофрения, тогда как
во второй группе в течение того же времени
никто не заболел. Результат показывает, что
генетические факторы имеют большое зна-
чение при развитии шизофрении. В первой
группе, кроме того, чаще наблюдались от-
ставание в развитии, невротические или со-
циопатические нарушения, что также гово-
рит о сложной нозологии и этиологии ши-
зофрении. Позже исследования, проведенные
в Дании на достаточно большом материале,
в значительной степени подтвердили резуль-
тат, полученный Heston (Kety, 1988). Моле-
кулярно-генетические исследования в облас-
ти шизофрении сейчас ведутся очень интен-
сивно, однако пока еще трудно связать
болезнь с какими-либо определенными гена-
ми или участками генов. Предполагается
несколько разных генов, которые участвуют
в этом или влияют на течение болезни.
Изучение приемных детей в Финляндии
(Tienari et al., 1981) было направлено прежде
всего на то, чтобы выявить стрессовые фак-
торы окружающей среды, влияющие на про-
явление этой болезни у взрослого человека.
Обследовалось большое количество больных
шизофренией женщин, которые отказались
от своих детей. Исследование показало, что
генетические факторы во многом объясня-
ют то, что шизофрения и другие психичес-
кие нарушения часто встречаются среди при-
емных детей. Но развитие их в большей сте-
пени зависело от психологической среды в
приемной семье. Tienari сравнивал людей,
выросших в приемных семьях с различным
психологическим климатом. Он смог пока-
зать, что воспитание в семье с психологи-
чески нестабильными родителями повыша-
ло риск развития психических болезней у
тех, кто генетически к этому предрасполо-
жен, в то время как родители с нормальной
психикой значительно снижали риск появле-
ния таких заболеваний. Исследование также
показало, что шизофрения не проявилась у
приемных детей, выросших в нестабильных
семьях, если их биологические родители
были здоровы (то есть у них не было ши-
зофрении).
АСОЦИАЛЬНЫЕ ЛИЧНОСТНЫЕ НАРУШЕНИЯ
Этот синдром часто развивается после «вне-
шних» нарушений поведения, которые впер-
вые случаются в детстве. Такие понятия, как
«раннее нарушение характера», «психопатия»,
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ. СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 6 9
«социопатия», имеющие долгую и противо-
речивую историю, стали в последнее время
заменяться в литературе по психиатрии бо-
лее нейтральными понятиями в DSM-класси-
фикации. Нарушение поведения у детей обыч-
но проявляется в начальных классах: ребе-
нок не может приспособиться к окружающей
среде, у него отмечаются нарушения в пове-
дении (например, психомоторная гиперак-
тивность), прогулы в школе, мелкие кражи,
хулиганство. Кроме того, если все это про-
должается в подростковые годы, может уси-
литься отдаление от общества, что будет
проявляться в нестабильных личностных от-
ношениях.
Синдром осложняется еще и тем, что та-
кие дети начинают рано употреблять алко-
голь и наркотики, участвовать в преступле-
ниях. Долгосрочные прогнозы обычно не-
удовлетворительные, несмотря на все усилия.
Но у небольшого числа людей состояние
может улучшиться и в среднем возрасте, даже
если человек употребляет алкоголь или нар-
котики (Robins, 1966).
Давно известно, что антисоциальные на-
рушения с участием в преступлениях и зло-
употреблением спиртным и наркотиками
часто происходят в одних и тех же семьях.
Вопрос о том, что лежит в основе этого —
наследственность, окружающая среда или оба
этих фактора, — обсуждается давно. В нем
большую роль играют политические оценки.
Предположение, что криминальность гене-
тически обусловлена, популярное в 1930-е
годы, было поддержано знаменитым иссле-
дованием близнецов. Результаты его были
опубликованы в Германии под зловещим
названием «Преступность, предначертанная
судьбой». Автор, подводя итог, утверждал, что
врожденная склонность имеет большое зна-
чение и является одной из причин преступ-
ности (Lange, 1931).
Результаты исследования и выводы авто-
ра получили широкое распространение, ока-
зав сильное влияние на отношение к пре-
ступности, которая и раньше рассматрива-
лась как генетически определенная. Но у ис-
следования были большие недостатки, при-
ведшие к тому, что отобранный материал и
выводы не выдержали критики. Со временем
более корректные исследования близнецов и
приемных детей основательно поддержали
идею о том, что генетическая диспозиция
под влиянием неблагоприятных обстоя-
тельств может вызвать риск различных форм
преступности (Christiansen, 1970; Bohman et
al, 1982; Bohman, 1995 a, b).
Изучение приемных детей и близнецов,
касающееся этиологии асоциальных наруше-
ний, которое проводилось в 1970—1980-е
годы, говорит о том, что часто эти наруше-
ния могут проявляться как комбинации раз-
личных полярных качеств личности (напри-
мер, экстраверсия — интроверсия, осторож-
ность — смелость). Вариации таких качеств
обычно равномерно распределены у людей,
и только небольшое количество индивидов
проявляют более экстремальные варианты.
Такие экстремальные личностные черты
имеют нейробиологическую основу и доста-
точно стабильны, в то же время в различных
исследованиях они показывают умеренную
наследственность (Floderus-Myrhed et al.,
1980; Cloninger, 1987; Cloninger et al., 1993).
У детей (чаще мальчиков), у которых на-
блюдается комбинация сильной экстравер-
сии с двигательной сверхактивностью, с од-
ной стороны, смелостью и рискованностью
— с другой, чаще происходят нарушения
поведения с элементами криминала и упот-
реблением алкоголя уже в раннем возрасте.
Комбинации качеств личности, которые
сильно отличаются от того, что наблюдает-
ся у обычных людей, и вызывают личност-
ные нарушения. Это зависит в большей сте-
пени от взаимодействия с различными фак-
торами окружающей среды, от того, когда и
как такая социальная дезадаптация развива-
ется. Живой, любопытный, активный, пред-
приимчивый, бесстрашный мальчик может в
7 О УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ- СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
одном окружении получить достаточную
оценку, поддержку и терпение. В другом,
менее терпимом окружении он может вос-
приниматься как беспокойный, провоциру-
ющий ребенок и получить негативную оцен-
ку и непоследовательное воспитание, кото-
рое постепенно может сбить его с толку.
Терпеливые и последовательные в воспита-
нии родители, которые ставят умеренные
требования и устанавливают приемлемые
границы для ребенка, имеют больше возмож-
ностей умело провести своего ребенка через
трудные периоды детства, чем те, которые
сами страдают какими-либо нарушениями,
непоследовательны, неразумны в своих тре-
бованиях, которые воспитывают детей, ис-
пользуя систему команд.
Таким образом, взаимодействие между
определенной генетической диспозицией и
определенными условиями развития ребенка
в значительной степени обусловливает раз-
витие нарушений поведения, а также их про-
гноз. В то же время нужно помнить, что дети
и подростки, которые отличаются от других
так, как я описал, имеют большую склонность
к злоупотреблению алкоголем и другими нар-
котиками, что может усложнить им жизнь и
социальное развитие (Rydelius, 1983). Эта
проблема будет обсуждаться в следующем
разделе.
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ
И НАРКОТИКАМИ
Хорошо известно, что социальная культур-
ная среда с традиционными застольями, а
также доступ к алкоголю в различных фор-
мах являются важными предпосылками ши-
рокого распространения разных форм зло-
употребления алкоголем среди населения.
Проблема алкогольной зависимости редко
встречается в строгих культурах, где религия
запрещает алкоголь. В то же время в Вос-
точной Европе, где винно-водочные изделия
легкодоступны и достаточно дешевы, алко-
гольная зависимость является очень большой
социальной и медицинской проблемой. Гене-
тические исследования прежде всего хотят
получить ответ на вопрос: почему у одних
людей развивается эта зависимость, а у дру-
гих в похожей социальной и культурной
среде этого не происходит?
Давно также известно, что дети алкоголи-
ков, когда вырастают, в несколько раз чаще
становятся зависимыми от спиртного, чем
дети непьющих родителей. Часто, таким об-
разом, наблюдается предрасположенность к
этой пагубной привычке. Объяснений такой
«наследственности» много. Одно время дума-
ли, что это зависит от влияния алкоголя на
плод, яйцеклетку или сперматозоиды. Поэто-
му в научных книгах конца XIX столетия
порой все идеи вращались вокруг опреде-
ленного типа дегенерации, который переда-
вался в поколениях, в результате чего появ-
лялись социально дезадаптированные люди.
Затем злоупотребление алкоголем стали счи-
тать прямым следствием бедности и плохих
условий жизни. Немало времени прошло и в
XX веке, пока ученые не осознали, что при-
чина кроется в биогенетической диспозиции
к алкогольной зависимости. Первыми были
скандинавские исследователи, которые в на-
чале 60-х годов, изучая семьи близнецов и
приемных детей, показали, что существует
генетическая диспозиция, по крайней мере, к
определенным формам злоупотребления ал-
коголем и алкогольной зависимости (Lennart
Kaij, I960).
Несмотря на то, что в течение последних
десятилетий генетические исследования ал-
коголизма продвинулись далеко вперед, пока
не существует общепринятого мнения по по-
воду того, что именно образует эту наслед-
ственность на молекулярно-генетическом
уровне. Что же касается сложного влияния
алкоголя на различные функции нервной
системы в целом, то принято считать, что
генетические факторы оказывают влияние на
УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ- СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ 7 1
различные уровни, вплоть до появления сте-
нотипической зависимости и синдрома зло-
употребления алкоголем (Hoffman och
Tabakoff, 1996).
Известные виды алкоголизма не являются
однородным явлением. Алкоголизм проявля-
ется в различных формах злоупотребления,
которые могут варьировать в зависимости от
страны и ее культуры, профессии, а также
половой принадлежности и обмена веществ в
организме. Поскольку алкоголь становится
причиной ферментных нарушений (прежде
всего в печени), можно сделать вывод, что
как умеренное потребление, так и злоупот-
ребление алкоголем зависит от разных фер-
ментов, которые могут быть генетически
разнородными. Например, известно, что спо-
собность расщеплять алкоголь понижена у
определенного типа людей из-за индивидуаль-
ных особенностей ферментных процессов,
которые вызывают антабус-реакции. Люди с
такой измененной активностью энзимов под-
вержены меньшему риску стать алкоголеза-
висимыми, чем люди с «нормальной» актив-
ностью. Обратной стороной такого защитно-
го эффекта оказалось то, что молодые люди,
которые принимают алкоголь, но это на них
«никак не влияет», подвержены большому
риску впоследствии злоупотреблять алкого-
лем и что такое качество имеет умеренную
наследственность (Schuckit, 1994).
Несмотря на проводимое сегодня биоге-
нетическое исследование этого вопроса, до
сих пор нет четкой теории, которая смогла
бы объяснить, как употребление алкоголя
переходит в физическую и психологическую
зависимость и какие фармакологические дей-
ствия ведут к различным повреждениям ЦНС
и других органов.
ДВА ТИПА АЛКОГОЛЬНОЙ ЗАВИСИМОСТИ
Алкоголизм — разнородное явление со слож-
ной этиологией и противоречивым проявле-
нием. Все это в большой степени варьирует,
и поэтому алкоголизм сложно описать и
диагностировать, как когда-то уже было с
сифилисом и туберкулезом (Vaillant, 1995).
Но вполне очевидно, что алкоголь по-разно-
му влияет на людей, и зависит это от разни-
цы в их темпераменте и личностных осо-
бенностей. Так, выявили, что риск стать ал-
коголезависимым человеком в большей
степени связан с более выраженными опре-
деленными чертами личности с определен-
ной наследственностью. Шведские исследо-
ватели выявили два разных типа (или скорее
подтипа) злоупотребления алкоголем, в ос-
нове которых лежат различные генетичес-
кие причины и которые обнаружили выра-
женную связь с двумя разными типами лич-
ности (Cloninger et al., 1988; Sigvardsson et al.,
1996).
Чаще встречается 1-й тип (подтип) алко-
голизма, который обычно проявляется в зре-
лом возрасте и редко с самого начала связан
с социальными осложнениями.
В то же время у приемных детей с семей-
ной склонностью к злоупотреблению спирт-
ным эта проблема, очевидно, связана с по-
здним усыновлением или другими негатив-
ными обстоятельствами развития и
окружающей среды. Таким образом, суще-
ствует явная связь между средой и наслед-
ственной диспозицией. Однако у детей с
предрасположенностью к алкоголизму, но
выросших в оптимальной окружающей об-
становке, риск к пагубному пристрастию
не повышается.
Люди, у которых развивается 1-й тип зло-
употребления, кажутся осторожными, бояз-
ливыми, их легко обеспокоить, но обычно
они не отдаляются от общества, даже если
злоупотребляют алкоголем в течение долго-
го времени. Они часто волнуются, злятся или
испытывают угрызения совести из-за при-
страстия к алкоголю, и это означает, что они
ищут помощи. Зависимыми от алкоголя мо-
гут быть как женщины, так и мужчины. Они
употребляют алкоголь в основном в каче-
7 2 УСЫНОВЛЕНИЕ В ПЕРСПЕКТИВЕ ИССЛЕДОВАНИЙ: СОЦИАЛЬНЫЕ И ГЕНЕТИЧЕСКИЕ АСПЕКТЫ
стве расслабляющего или успокаивающего
средства. Это позже приводит к зависимости
от алкоголя, а иногда к потере контроля. У
них часто встречаются соматические ослож-
нения, например цирроз печени.
Второй тип алкоголизма у мальчиков, а
иногда и у девочек проявляется обычно уже
в подростковом возрасте. В значительной
степени эта проблема наследуется детьми
алкоголиков. Экстремальная форма злоупот-
ребления алкоголем может сопровождаться
преступлениями или другими общественны-
ми нарушениями. Риск такой зависимости
гораздо выше среди мальчиков и молодых
мужчин, у которых отмечается нарушение
поведения и разные антисоциальные прово-
кации. Такие люди чаще всего очень актив-
ны, неутомимы, безудержны, бесстрашны и
склонны к большому риску, то есть их тем-
перамент в большей или меньшей степени
отличается от темперамента людей с 1-м
типом. У них обычно понижено содержание
фермента моноаминоксидазы (МАО) в тром-
боцитах крови и других ферментов, связан-
ных с моноаминэргической деятельностью в
ЦНС и алкоголизмом (Buchsbaum et al., 1976;
von Knorring et al, 1985).
Такие «искатели приключений» из-за сво-
его поведения часто попадают в конфликт-
ные ситуации в семье, школе, с друзьями, а
это значит, что у них есть проблемы, кото-
рые легко приводят к злоупотреблению сти-
мулирующими наркотиками и алкоголем.
Сочетание употребления наркотиков и осо-
бенностей такой личности ведет к преступ-
лениям с применением насилия. Молодые
люди с подобным темпераментом прибега-
ют к алкоголю и наркотикам прежде всего
как к стимуляторам, чтобы уйти от монотон-
ности и придать жизни какое-то напряже-
ние. Их злоупотребление осложняется тем,
что оно еще больше усиливает изменение в
поведении и увеличивает риск актов насилия
(жестокое обращение с людьми, аварии на
дорогах и т. д.). При таком образе жизни они
также рискуют не получить никакого обра-
зования, что, скорее всего, приведет их в
криминальные круги, а значит, к злоупотреб-
лению наркотиками, алкоголем и тому по-
добному.
Заключение
Хорошо подготовленное усыновление дает
хорошую гарантию того, что ребенок, у ко-
торого нет родителей, получит в дальней-
шем надлежащий уход и заботу. Приемные
дети больше склонны к различным нервным
нарушениям, чем обычные, однако спокой-
ная, стабильная обстановка в семье может
нейтрализовать влияние всех негативных
переживаний первых лет жизни и поэтому
является лучшей гарантией гармоничного
развития личности. Даже когда есть генети-
ческая диспозиция к психическому заболе-
ванию или нарушению, ведущим к психичес-
ким отклонениям, приемные семьи с хоро-
шей атмосферой являются лучшей
превентивной мерой для детей, потерявших
своих биологических родителей или других
родственников. У детей с неясными обстоя-
тельствами появления в семье и неизвестны-
ми родственниками риск неблагоприятного
развития личности более высок, чем у детей,
появление которых в семьях с самого нача-
ла четко определено.
Изучение проблем усыновления предо-
ставляет уникальные возможности проверить
различные гипотезы в генетико-психиатри-
ческом исследовании и выяснить роль факто-
ров наследственности и окружающей среды
при различных заболеваниях. Особенно это
важно для анализа взаимодействия факторов
наследственности и окружающей среды, на-
пример, при шизофрении, аффективных бо-
лезнях, личностных нарушениях, а также зло-
употреблении алкоголем и наркотиками.
Значение психологических
факторов в психодинамической
перспективе
5
Магнус Килбом
Введение
Симптомы различных болезней (как психи-
ческих, так и соматических) часто имеют
очевидные психологические причины. Этим
можно объяснить, например, энурез у детей
дошкольного возраста, которые в первый раз
ночуют вне дома; головные боли/мигрени у
детей школьного возраста, которые не ладят
с окружением, часто нервничают. Несомнен-
но огромно значение психологических фак-
торов, например, при отказе от еды двухлет-
него ребенка, впервые разлученного с мате-
рью или во время конфликта с ней; при
упрямстве и агрессивности восьмилетнего
мальчика, у которого серьезно болен отец;
при суицидальных наклонностях девочки-
подростка, брошенной другом.
Когда внешние провоцирующие факторы
неясны окружающим и неизвестны самому
пациенту, намного сложнее установить связь
между его психологическим внутренним со-
стоянием и внешними проявлениями (пове-
дением или соматическими симптомами)
этого состояния. Связь легче установить с
психодинамической точки зрения. Поэтому
цель этой главы — попытаться описать пси-
ходинамическое мышление и прокомменти-
ровать трудности сочетания его с привыч-
ным научным мышлением врачей.
Психологические факторы могут быть не
так очевидны, если они скрываются за вне-
шними, кажущимися значимыми физически-
ми или социальными факторами.
Английский психоаналитик и педиатр
Winnicott во время Второй мировой вой-
ны был членом комитета, который обсуж-
дал будущее детей, пострадавших во вре-
мя военных действий. Когда его спросили,
какие меры с точки зрения психологии
нужно будет предпринять в отношении
этих детей после окончания войны, он
ответил: «Накормить их». Вовремя накор-
мить ребенка, по его мнению, значит уста-
новить теплые, дружеские отношения меж-
ду ним и взрослыми и тем самым вместе
с физическими удовлетворить и психоло-
гические потребности ребенка (Winnicott,
1998).
Если этого не происходит, развиваются не
только физические нарушения, но и глубо-
кие психические отклонения.
Психологические факторы могут быть
вызваны и другими причинами. Причины эти
74 ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ
могут быть удалены во времени, как, напри-
мер, длительное пребывание в детском доме
в раннем детстве у беспокойного, плохо
идущего на контакт подростка, занимающе-
гося бродяжничеством. Взрослые часто не-
дооценивают также значение детского мыш-
ления, управляемого инстинктом, и незрело-
го понятийного аппарата. Легко недооценить
и роль бессознательного (например, неосоз-
нанное чувство вины, желания и фантазии,
символы, которые постоянно создаются пси-
хикой).
Трехлетний мальчик очень беспокоит сво-
их родителей и персонал детского сада.
Уже две недели он отказывается от игр со
сверстниками и не идет на контакт со
взрослыми. Его преследуют кошмары, он
дезориентирован и бормочет о том, что
кто-то убивает маленьких детей. Объясне-
ние находится, когда родители рассказы-
вают о происходящем дома, а детский
психолог выслушивает мальчика. Оказы-
вается, дома собираются крестить его
младшую сестру и говорят об этом как о
большом и важном событии. Мальчик,
который до этого не проявлял ревности,
неправильно воспринял ключевое в этой
связи слово. Тайное его желание, на кото-
рое он сам наложил табу, привело к не-
правильному пониманию того, что долж-
но произойти: младшая сестренка будет
убита, когда бабушка с дедушкой и свя-
щенник придут в воскресенье, — и это его
страшно напугало (Hedlen, pers. medd.,
1980).
Восьмилетняя девочка едет на машине
со своим папой. Они сбивают зайца. Ребе-
нок реагирует повышенным беспокой-
ством, нежеланием идти в школу, потому
что, выйдя на улицу, боится увидеть дру-
гих мертвых животных. Оказывается, в ос-
нове такого поведения девочки несколько
причин: неосознанный конфликт с мате-
рью, агрессивность внутри каждой из них,
вызывающая беспокойство и не призна-
ваемая ею самой ревность к младшему
брату.
Теоретические точки зрения
НАСЛЕДСТВЕННОСТЬ И СРЕДА
К психологическим факторам иногда добав-
ляются биологические, заложенные генети-
чески или конституционально, которые мо-
гут варьировать у различных индивидов. Та-
кие, например, как сила аффекта или
инстинктов, ранимость, способность прини-
мать и инициировать различные виды обще-
ния.
«Я» ребенка развивается во время посто-
янного и быстро растущего взаимодействия
между ним и родителями, начинающегося в
момент рождения (Wiberg, 1988), а в некото-
рых отношениях еще и до него. Опыт, полу-
ченный и родителями и детьми в каждый
момент этого взаимодействия, создает пред-
посылки и условия для следующего момента,
развиваясь в бесконечных круговых (или ско-
рее спиральных) секвенциях. Чувства роди-
телей к ребенку зависят не только от того,
каков ребенок сам по себе, но и от того,
какую роль он играет во внутреннем мире и
жизненной ситуации взрослого (пусть даже
родитель этого и не осознает). То, как роди-
тели воспринимают ребенка, влияет на то,
как ребенок реагирует в ответ. Это, в свою
очередь, влияет на родителей. Врожденные
предпосылки играют важную роль в разви-
тии этих отношений (Weil, 1970).
Наиболее показательным является пример
самого раннего взаимодействия между
грудным ребенком и матерью: положитель-
ные сигналы (нужная вещь или действие в
нужное время с положительными эмоция-
ми), идущие от матери, вызывают ответ-
ные положительные сигналы (ребенок
ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ 7 5
спокоен, отвечает на любовь). Это, в свою
очередь, вызывает положительные реак-
ции у матери (среди прочего — повыше-
ние чувства ответственности) и т. д. Не-
трудно догадаться, что могут возникнуть
и отрицательные цепочки. В этом инте-
рактивном развитии большое значение
имеет не только сильная, но и слабая
функция адресата или адресанта, одной
или обеих сторон коммуникации. Сла-
бость может быть временной (например,
послеродовая депрессия матери, незре-
лость недоношенного ребенка) или посто-
янной (умственная отсталость или повреж-
дение мозга).
У каждого ребенка складываются уникаль-
ные взаимоотношения с родителями, даже
если у него есть братья или сестры, по гене-
тическим показателям сходные или идентич-
ные. Это только кажется, что они растут в
одинаковой психологической обстановке.
Поэтому сложно четко выделить врожден-
ные предпосылки и разграничить среду и
наследственность (Emde, 1988).
Вопрос о связи психологических и био-
логических факторов не может решаться с
учетом только лишь индивида. Winnicott
(1972) считал, что нет такого понятия —
младенец, так как с точки зрения психологии
не существует отдельно младенца и отдель-
но матери, существует только система
мать—ребенок. Функционирование этой
системы и определяет развитие отдельного
ребенка.
ПРОБЛЕМАТИЧНОЕ ВОСПРИЯТИЕ ПРИЧИН
Некоторые сложности возникают в связи с
термином «факторы». Первая сложность со-
стоит в том, что человек, выделяя определен-
ные факторы, не всегда руководствуется яс-
ной конечной целью, порой его интересует
взаимосвязь причин, и поэтому он, исследуя
проблему, ставит перед собой промежуточ-
ные цели, например, собрать и классифици-
ровать сведения о пациенте для того, чтобы
решить, что делать: предпринять медикамен-
тозное лечение, назначить психотерапию или
посоветовать устранить негативное влияние
среды. Каждая из этих целей важна и имеет
право на существование. Некоторые из них
могут быть совмещены одним врачом-тера-
певтом у одного пациента. Но они могут быть
и совершенно необъединимы.
Другая сложность связана с часто скры-
тым мотивом выбора теоретической базы
или исходной научно-теоретической точки
зрения. Сюда входят общепринятые понятия,
более или менее осознанные вопросы, в рав-
ной степени имеющие отношение как к
философскому мировоззрению, так и к на-
уке. Воспринимает ли человек человека (врач
пациента) позитивно, с точки зрения модели
«стимул—реакция», или как пассивный, кау-
зальный объект (в рамках таких направле-
ний, как «черный ящик», бихевиоризм, пове-
денческая терапия)? Или объект, которым в
высокой степени управляют его желания, по-
требности и фантазии? Взаимоисключают ли
эти точки зрения друг друга при описании
психических расстройств? А если нет, как
можно маневрировать между ними?
Третья сложность носит философский
характер. То линейное восприятие причин,
которое мы используем в обычной жизни,
может оказаться слишком простым во вра-
чебно-психиатрической практике. Так, слож-
ные биологические, психологические или
социальные системы легче описать с помо-
щью многофакторного и кругового, чем клас-
сического линейного восприятия причин.
Причины (осознанные или неосознанные),
управляющие поведением человека, так от-
личаются от причин, которые влияют на ход
событий, как поведение стрелки компаса в
магнитном поле отличается от поведения че-
ловека в обществе.
7 6 ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ
Взаимосвязь причин и свободная воля
составляют одну из классических проблем
философии (von Wright, 1971; Griinbaum,
1984; Mates, 1980). Наука в идеале стремится
предсказать будущее, используя четкие зако-
ны о достаточности причин (почему должно
случиться то, что должно случиться?). Этот
тип каузального объяснения как дополнение
к общечеловеческим законам необходим, ког-
да требуется объяснить мир вещей, но мо-
жет быть недостаточным при описании че-
ловека и его действий. Тогда возникает необ-
ходимость попытаться понять в
ретроспективе, какие условия привели к оп-
ределенному событию.
Описание людей как субъектов мыслей и
действий может исходить из причин другого
рода. Научная механическая причинно-след-
ственная связь (стекло разбилось потому, что
в него бросили камень) или квазитеологи-
ческая (описывающая намеренность в тер-
мостатической или биологической системе:
«частое дыхание при физических нагрузках
направлено на поддержание уровня кисло-
рода в крови») отличаются от теологичес-
кой или герменевтической причинно-след-
ственных связей, которые описывает наука
о человеке. Такая разница модифицируется —
но не разрешается — пониманием причин,
превратившихся в понятия достаточных и
необходимых условий, прошлого плана и их
последствий и т. д.
Легко сделать неправильное заключение о
том, что одна теория как в плане объясне-
ний, так и в плане методов должна быть
неверной, если верна другая. Это относится
и к вечной нерешенной загадке о соотноше-
нии души и тела (например, если верно, что
депрессия зависит от измененных сигналов
в мозге, не будет ли правдой, что депрессия
может зависеть от ранних потерь объектов
или быть связанной с взаимоотношениями с
обществом). Это относится и к очень упро-
щенному противопоставлению с одной сто-
роны наследственности и строения тела и с
другой — среды и опыта (например, если
существует генетическая предрасположен-
ность к психозу или алкоголизму, разве не
может быть возможным, что это состояние
зависит от раннего опыта индивида или об-
щественных факторов). Подобное неправиль-
ное понимание может относиться и к комп-
лиментарным описаниям в поле одной и той
же референтной зоны, например психологи-
ческой: если правда, что психические рас-
стройства зависят от межличностных отно-
шений (как это видит семейный врач), разве
не может быть правдой и то, что эти рас-
стройства зависят от внутрипсихических
связей (как это видит психоаналитик). Из-за
трудностей интеграции различных перспек-
тив и моделей легко упустить из виду про-
блемы, возникающие при часто неизбежной
ограниченности их лишь одним референт-
ным полем. Могут возникнуть серьезные
споры. Психологи и социологи критикуют
врачей за использование узкой, однобокой
биологической перспективы («биологизма»)
и исключение других перспектив в ее пользу.
С другой стороны, психологи критикуются
за «психологизм», а социологи — за «социо-
логизм».
Человек — это цельность, которая только
на бумаге в наших теоретических моделях
может дифференцироваться по отдельным
моментам. Необходимо стремиться видеть
эту цельность как динамический баланс меж-
ду биолого-соматическими, социальными и
психологическими силами и воспринимать
то, что мы называем психиатрическим сим-
птомом, как признак нарушения этого ба-
ланса.
Психодинамический подход
ЛИЧНОСТЬ - ДИНАМИЧЕСКАЯ СИСТЕМА
Динамический взгляд развивается во многих
отношениях. Граница между болезнью и здо-
ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ 7 7
ровьем нечеткая, особенно относительно мо-
мента времени. Такое разграничение может
быть сделано только в отдаленной перспек-
тиве. Личность каждого индивида видится не
как статичная конфигурация качеств, а как
сложная система процессов, осуществляю-
щихся в континууме (непрерывности) меж-
ду дезадаптированностью и адаптированно-
стью. Можно провести аналогию с биологи-
ческим балансом иммунной системы
человека, где каждый момент разрушитель-
ные силы балансируются созидательными
силами. Если рассматривать каждую «деталь»
организма или его определенный сектор в
динамическом аспекте, можно увидеть «па-
тологию» (например, активные раковые клет-
ки или вирус), возможно, «компенсирован-
ную» патологию или «выздоровление».
АСПЕКТ РАЗВИТИЯ
Феномены, которые мы называем психичес-
кой болезнью, психическим расстройством,
нарушением поведения и т. д., в принципе
понимаются как выражение того, что психи-
ческое развитие индивида в одном или не-
скольких отношениях отклонилось, замедли-
лось или пошло вспять. Временной аспект
здесь имеет большое значение в историчес-
кой перспективе: настоящее создает базу для
будущего и может быть понято только в свете
уже произошедшего. Психологическое дина-
мическое восприятие четко определяет, яв-
ляется ли это симптомом.
Вопрос о том, наносит ли определенное
влияние травму, может быть правильно оце-
нен тогда, когда специалист владеет полной
информацией о настоящей (актуальной)
фазе развития и фазах, предшествовавших
ей предыдущем положительном или отри-
цательном опыте; более или менее удачных
разрешениях конфликтных ситуаций; спо-
собах психологической защиты и т. д. Сим-
птом, который у одного ребенка будет адек-
ватной реакцией для его возраста или осо-
бой жизненной ситуации, у другого будет
признаком психического нарушения. То, что
может нанести травму в определенном воз-
расте или определенной личности, может
препятствовать развитию в другой фазе или
у другого индивида, или же пройти доста-
точно незаметно, или даже стимулировать
развитие.
Психология развития становится основ-
ной для понимания детскими психиатрами
симптомов и потребностей пациентов.
СИМПТОМ И ХАРАКТЕР
В диагностике симптомы могут содейство-
вать психологической оценке в наибольшей
степени, когда есть возможность видеть их
значение и динамический контекст у инди-
вида и семьи. Традиционное психиатричес-
кое описание симптомов, например истерии,
фобий, неврозов, не столь ценно для детско-
го психиатра, так как личность ребенка не
имеет большого количества стабильных об-
разцов и часто колеблется между прогрес-
сом и регрессом. Поэтому симптомы часто
краткосрочны и изменяются по образцам,
отличным от образцов взрослых.
Один и тот же симптом у детей одного
возраста может быть выражением расстрой-
ства различных типов и степеней (Freud A.,
1995). Личности людей с одинаковыми сим-
птомами могут быть структурированы на
разных уровнях: например, фобия у страда-
ющего неврозом и фобия у пограничной
личности, боязнь расставания у ребенка с
неврозом и у ребенка без объектной кон-
станты. Симптом у индивида может служить
выражением различных процессов, протека-
ющих одновременно. С другой стороны, ка-
кой-то особый вид внутреннего конфликта
или специфическая травма выражаются в
совсем разных симптомах у различных де-
тей. Таким образом, симптом имеет диагнос-
78 ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ
тическое и прогностическое содержание, так
называемое «сверхдетерминирующее».
Ребенок, таскающий деньги из маминого
кошелька, может руководствоваться таким
простым мотивом, как желание купить сла-
дости. Но это может быть и стремлением
получить от матери нечто положительное
(щедрость, любовь), чего ребенок (в своем
неосознанном опыте) не получил. Часто
могут существовать и другие неосознанные
мотивы: пережить ощущение быть плохим,
злым, быть наказанным (за импульсы подоб-
ного рода) и через это почувствовать внут-
реннее облегчение, войти в близкий — хотя
и неприятный — контакт с матерью или
обоими родителями.
Личность может развиваться по разным
направлениям. Ворующий ребенок может
иметь слабо развитое «Я» и «сверх-Я» с при-
митивными импульсами, в то время как дру-
гой (более невротичный) ребенок может
иметь в некоторых отношениях хорошо
структурированное «Я» и «сверх-Я» с более
развитыми импульсами и мотивами.
Другим примером может быть нервная
анорексия, когда стереотипный симптом
может отражать сложные нарушения и по-
требности на различных психических уров-
нях и когда акцент нарушения варьирует у
различных индивидов. Это может быть свя-
зано с ранним отдалением от матери (инди-
видуализацией), интеграцией телесных ощу-
щений, сексуальным созреванием подростка
или базироваться вокруг независимости в
семье (Risen, 1982).
То, что обычно называют личностью и
характером человека, в большой степени
состоит из стабильных психологических
образцов, которые личность нарабатывает
во время развития. Эта формулировка подра-
зумевает целую шкалу характеристик лично-
сти, образцы реакций, способ отношения к
этому окружающих с точки зрения обыва-
тельской терминологии «здоровый» или
«больной».
Характер может описываться как стабиль-
ная, имеющая добрые намерения конфигу-
рация сублимаций (интересы, цели), защит-
ных реакций (фобии, навязчивые идеи, ин-
теллектуализация) и «Я»-симптомов
(синтонность), которые растут по ходу раз-
вития характера. Симптомы дистонности
«Я», например фобии, всегда воспринимают-
ся как чужеродные для собственного «Я» и
беспокоящие. У детей симптомы чаще всего
синтонные: на уровне сознательного они
ребенка не беспокоят.
ПСИХИЧЕСКАЯ ТРАВМА
Под травмой здесь понимается воздействие
внешних стимулов или стимулов собствен-
ного организма, которое настолько сильно,
что «Я» с его обычными функциями и защит-
ными механизмами не может отсортировать
эти стимулы и справиться с их воздействи-
ем. Для грудного ребенка это может быть,
например, шум, физическая боль, страх, тя-
желый стресс, вызванный сверхсильным пе-
реживанием (голод или обездвижение). В дру-
гих возрастах это могут быть обедненные
человеческие контакты (полная изоляция,
потеря близкого человека), сильное сниже-
ние самооценки, неадекватные и подавляю-
щие инстинктораздражители (сексуальное
сверхстимулирование в незрелом возрасте).
Неспособность «Я» (из-за тяжести травмы
и относительной незрелости и слабости лич-
ности) интегрировать травмирующие пере-
живания и справляться с ними может приве-
сти к серьезным осложнениям, например по-
вышенному беспокойству; развитию таких
черт характера, как чувствительность, низ-
кая самооценка, нарушение «Я»; повторным
стереотипным реакциям при воспоминании
о первичной травмирующей ситуации («трав-
матический невроз»).
Стоит отметить, что термин «психическая
травма» употребляется в разных значениях.
ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ 79
Иногда травмирующие влияния происходят
одно за другим («кумулятивная травма»),
иногда они более протяженны во времени и
с менее четкими границами («эмоциональ-
ный климат»). Порой термин вообще упот-
ребляется неправильно — для определения в
первую очередь сильных переживаний.
Травма, оказавшая сильное воздействие на
ребенка (например, сексуальное растление
или ранняя потеря близкого), нанесет наи-
больший вред намного позже, будучи акти-
вирована напоминающим опытом (например,
попыткой завязать сексуальные контакты в
зрелом возрасте или разрывом с партнером).
Тогда содержание травмы отчасти определя-
ется тем, как было пережито случившееся, а
отчасти тем, какое значение оно получило в
свете опыта, приобретенного на более по-
здних стадиях развития.
Воздействие
психологических факторов
СЕМЬЯ
Семья — посредник между обществом и че-
ловеком. Воспитание, следование формальным
и неформальным правилам, которые в культу-
ре каждой страны приспосабливаются к вос-
приятию внешнего мира и образцов поведе-
ния каждого индивида, называются процес-
сом социализации. Поэтому очень важно
знать, как развиваются у ребенка, например,
нормы и идеалы, половые и возрастные роли.
Чего ожидают от старшего мальчика в семье,
где границы дозволенной агрессивности, чего
мужчины и женщины ждут друг от друга? Как
эти отношения влияют на индивидов, как они
объединяют (или разъединяют) их?
Существуют исследования по проблемам
того, как семья формирует личностные каче-
ства ребенка, информирует его о способах
взаимоотношений, характерных для культу-
ры страны, в которой он живет. Социализа-
ция подразумевает, что индивид в подрост-
ковом возрасте становится независимым и в
то же время компетентным членом обще-
ства. Это предусматривает, что он во время
своей длительной детской зависимости от
семьи аккумулировал определенные положи-
тельные структуры своей личности. Но если
этот процесс нарушен, создаются психоло-
гические факторы, которые могут дать нача-
ло психическим расстройствам.
В своей ставшей классической книге «Ре-
бенок и общество» Erik Homburger Erikson
(1999) пишет о том, что в каждой культуре
на разных этапах развития ребенка делается
акцент на воспитание у него определенных
качеств. Тем самым закладываются основы
определенных черт характера у взрослых
членов общества. В блестящем примере с
трехлетним Сэмом, страдающим эпилепси-
ей, он показал, как соматические, индивиду-
ально-психологические, семейно-психологи-
ческие и этнические влияния выражаются в
симптоме этой болезни.
В семье происходит много событий, дей-
ствуют разные силы, которые имеют боль-
шое значение для развития отдельного инди-
вида. Осознанная, но меньшая часть этих сил
— то, что мы называем воспитанием. Боль-
шая и неосознанная часть состоит из чув-
ственных событий и духовных связей между
членами семьи. Эти структуры могут выяв-
ляться вопросами, которые ставит перед
собой человек, действуя в некоторых осно-
вополагающих категориях:
• автономность (я — самостоятельный че-
ловек, обязан ли я жить в тесной зависи-
мости?);
• общность (могу я жить, общаясь с други-
ми, или должен находиться в эмоциональ-
ной изоляции?);
• половая принадлежность (уверен ли я в
своей физической, психической и соци-
альной половой принадлежности?);
• поколение (являются ли мои родители
авторитетом для меня, поскольку я их ре-
80 ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ
бенок, или я управляю своими родителя-
ми? Кто за кого отвечает?);
• самооценка (достаточно ли высока и в то
же время реалистична моя самооценка,
достаточна ли она, чтобы не зависеть от
оценки других и одновременно учитывать
нужды других?);
• нормы и идеалы (достаточны ли накоп-
ленные мною ценности и правила, чтобы
определить, руководствуюсь ли я своими
сиюминутными потребностями или позво-
ляю потребностям других руководить
мной?).
Неспособность развить эти структуры
может привести к серьезной психопатоло-
гии. Рождаясь, ребенок входит в уже суще-
ствующую систему осознанных и неосознан-
ных ожиданий, желаний и опасений. На его
индивидуальное развитие в течение многих
лет будет влиять та роль, которую ребенок
неизбежно играет в эмоциональном балансе
семьи. Иногда эта предписанная малышу роль
становится настолько значимой, что соб-
ственные психические нужды ребенка не
учитываются, результатом чего становятся
серьезные нарушения (Kihlbom, 1981).
Роль ребенка может быть такова:
• носитель надежд и идеалов (например,
ребенок замещает умершего брата или се-
стру или похож на идеализируемого или
недооцененного родственника);
• слабый и беспомощный или, наоборот,
стабильный и ответственный, агрессивный
или сострадающий член семьи;
• важный элемент связи между родителями:
внимание, которого он требует, удержива-
ет родителей вместе. Ребенок может иг-
рать роль «козла отпущения». Определив
его как плохого или злого, остальные не
обременяют себя угрызениями совести;
• помощник одинокого, изолированного
члена семьи, контакты которого ограни-
чены, поэтому он привязывается к ребен-
ку. В большой степени эмоциональный и
психический баланс этого взрослого за-
висит (на уровне бессознательного) от
какого-то определенного эмоционального
качества в отношениях с ребенком. На-
пример, он ощущает себя идеализируемым,
важным, сильным, авторитетом и помощ-
ником, возможно, находит в общении с
ребенком утешение, чувство физической
близости, верности, лояльности и т. д.
Эти семейно-психологические процессы
могут быть незаметными и трудно трактуе-
мыми по нескольким причинам. Они очень
сложны и часто проходят на бессознатель-
ном и невербальном уровне. Они маскиру-
ются рациональными объяснениями, ориен-
тированными на реальность, на них оказы-
вают сильное влияние отношение и методики
исследователя. Начиная с 1950-х годов зна-
чение семьи стали рассматривать как допол-
нительную помощь в понимании психологи-
ческих факторов, стоящих за индивидуаль-
ными психиатрическими симптомами
Клиники семейной терапии работают со
всей семьей как динамической системой. Они
исходят из феномена и понятия, разграничи-
вающих (частично между семьей и окружа-
ющим миром, частично внутри самой семьи)
общение, повторяющуюся каузальность, зна-
чение симптома в качестве выражения не-
способности системы осуществить каче-
ственное изменение, взаимную лояльность
членов семьи (см. далее главу 34).
СВЯЗЬ РОДИТЕЛИ - РЕБЕНОК
В течение долгого периода незрелости и
зависимости ребенок находит необходимо-
го помощника своему «Я» в родителях. Этот
«Я»-помощник защищает от переизбытка сти-
мулов, предотвращает нарушения физичес-
ких и психических потребностей, фильтрует
и толкует стимулы и успокаивает чрезмер-
ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ 81
ные чувства беспокойства, волнения и воз-
буждения. Два самых важных психологичес-
ких условия гармоничного развития ребенка
заключаются в том, что родители должны
быть способны к сопереживанию и предви-
дению, а ребенок — к выражению своих
нужд. Благодаря именно этим способностям
симбиоз ребенка и, как правило, матери мо-
жет обеспечить интенсивную эмоциональ-
ную и физическую близость, которая так
важна в начальный, самый незрелый период
жизни ребенка. Значение обыкновенного эм-
патического «достаточно хорошего» мате-
ринства подробно описан Winnicott (1972).
Хорошие условия нужны во многих отно-
шениях, но главное — энергии, внимания и
любви родителей должно быть достаточно,
чтобы дать ребенку чувство стабильности и
надежности. Жизненная, внешняя, ситуация
должна быть достаточно благоприятной. Но
одного этого мало. Психическое, внутреннее
состояние родителей также имеет определя-
ющее значение. Анна Фрейд сформулирова-
ла это так: «Внутренний мир матери опреде-
ляет окружающий мир младенца». Различные
индивидуальные расстройства родителей мо-
гут быть препятствием для успешного вы-
полнения ими родительских функции. Это
могут быть (помимо таких очевидно серьез-
ных состояний, как психозы и мании) пси-
хическая незрелость, амбивалентность, деп-
рессия, навязчивый контроль и интеллектуа-
лизирование, нарцисстические расстройства.
Подобные сложности могут затруднить ро-
дителям возможность найти баланс между
«слишком много» или «слишком мало» близо-
сти и сочувствия, поддержки и защиты, кон-
троля и справедливости.
Далее следует хорошо известная связь
между проблемами во взаимоотношениях
родителей и психическим развитием ребен-
ка. Зигмунд Фрейд в своей статье о детской
сексуальности выразил это следующим об-
разом: «Если родители ссорятся или несчас-
тны в браке, у ребенка есть серьезнейшая
предрасположенность к нервному расстрой-
ству или болезни» (Freud S., 1998).
Менее очевидна важность связи отноше-
ний родителей с ребенком и отношений
родителей со своими родителями, но, види-
мо, она также существует. Чувства и отноше-
ния, возникающие у родителей и прародите-
лей, часто накладываются на взаимоотноше-
ния родителей и их отношения с ребенком.
Трудности матерей в установлении контак-
тов с ребенком в младенчестве и в более
поздние периоды, как показывают многие ис-
следования и клиническая практика, связаны
с отношениями между ними и их матерями
(Shereshefsky och Yarrow, 1973; Nilson, 1970;
Uddenberg, 1978).
Согласно поговорке, требуются «три по-
коления, чтобы создать джентльмена». Иссле-
дователи психозов, работавшие с учетом
семейной перспективы, считают, что психи-
ческие заболевания молодых индивидов мо-
гут стать результатом бессознательных про-
цессов, происходивших между родителями и
детьми в нескольких поколениях, и начаться
из-за неспособности переработать базовые
чувства вокруг принадлежности к общности
и разделению, например, при травмирую-
щей объектной потере (Bowen, 1978).
ВИНА РОДИТЕЛЕЙ?
Проблема психологических факторов, сто-
ящих за психиатрическими симптомами де-
тей, часто связывается с вопросом, являются
ли родители виновниками их возникновения
и если да, то каким образом. Эта проблема
сложна и для родителей, и для детских пси-
хиатров как в эмоциональном, так и в теоре-
тическом плане. Часто приверженцы психо-
динамического подхода обвиняют родителей
в проблемах детей. Подобное мнение может
затруднить сотрудничество родителей и вра-
чей. Этот деликатный, щепетильный вопрос
подтверждает необходимость эмпатии и ува-
82 ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ
жения к родителям пациента со стороны
детского психиатра.
Прежде чем рассматривать вопрос о ви-
новных, хочу указать на часто присутствую-
щую готовность принять вину. Чувство вины
у родителей формируется по-разному и име-
ет различные нюансы. Ниже я попытаюсь
схематически представить различные типы
чувства вины, хотя в действительности стро-
гих границ между ними не существует. Они
могут быть не очень осознанны, но столь же
реальны, как инстинктивные гиперопека,
беспокойство, как бы чего не случилось с
ребенком, и т. д.
Самим родителям и другим близким ре-
бенка часто бывает сложно отличить насто-
ящую вину (они могли сделать то, что пошло
бы на пользу ребенку, но поступили так, как
было удобнее или интереснее им самим) от
преувеличенной или надуманной. Сторонний
же наблюдатель может понять, что в опреде-
ленный момент в прошлом родители объек-
тивно не имели психологической возможно-
сти (не было сил, эмоционального резерва
для понимания нужд ребенка и т. д.) выбрать
то, что, как они понимают задним числом,
было бы лучшим для ребенка. Родитель в
начале среднего возраста ребенка уже более
зрелый и понимающий человек, чем сразу
после рождения дитя.
Обычно самоупреки родителей далеки от
рациональности. Все родители, пережившие
изначальную зависимость и беззащитность
ребенка, неизбежно будут осознанно или
неосознанно чувствовать вину за все, что
случается с ребенком: неудачи и разочаро-
вания, физическую боль, несчастья, инвалид-
ность и т. д. (Fyhr, 1983,1999). Большая часть
самооценки родителей зависит от глубины
этого переживания ответственности (и от-
сюда — потенциальной вины). Положитель-
ное развитие ребенка укрепляет самооцен-
ку родителей, и наоборот. Естественно, не-
возможно защитить ребенка от всех
разочарований и страданий. Кроме того,
многие родители испытывают неизбежную,
но чаще всего неосознанную амбивалент-
ность, присутствующую во всех отношени-
ях, и обеспокоены этим. В моем понимании,
все родители в той или иной степени чув-
ствуют вину, что можно назвать экзистен-
циональной виной.
В каждой фазе развития ребенка существу-
ет связь между ним и родителями. Способ-
ность сотрудничать в процессе последова-
тельного освобождения ребенка для само-
стоятельной жизни — задача развития обеих
сторон. Постепенно родители должны сми-
риться с тем, что только сам молодой чело-
век ответственен за свою жизнь. Готовность
чувствовать вину у родителей связана с чув-
ством ответственности за ребенка. Но это
может привести к гиперопеке и взаимной
зависимости родителей и ребенка (в любом
возрасте), ощутимо затруднив тем самым
процесс приобретения последним самостоя-
тельности.
К трудностям родителей и врачей, напри-
мер, в определении доли вины за психичес-
кие расстройства ребенка дополнительно
добавляется философское и психологичес-
кое обстоятельство, уже затронутое во вве-
дении к главе, а именно: сложность разграни-
чения часто спорных представлений о вине
и причине. Во многих языках эти два терми-
на — синонимы. В греческом «aitia» (кото-
рый является корнем термина «этиология»)
и финском «syy» эти значения переплелись.
Причина природных явлений, например зем-
летрясения, описывается теми же словами,
что и человеческая вина за совершенное
преступление (von Wright, 1971).
На психическое развитие ребенка силь-
ное влияние оказывают личности родите-
лей, их отношения, действия и т. д. Депрес-
сия матери в один из сенситивных перио-
дов самого раннего развития ребенка может
стать важным фактором возникновения
психологических трудностей у ребенка по-
зднее. Аналогичным образом оптимальное
ЗНАЧЕНИЕ ПСИХОЛОГИЧЕСКИХ ФАКТОРОВ В ПСИХОДИНАМИЧЕСКОЙ ПЕРСПЕКТИВЕ 83
психическое состояние матери позитивно
влияет на развитие ребенка. Возможно, деп-
рессия матери была необходимым предва-
рительным, но недостаточным условием
развития дальнейших расстройств у ребен-
ка. Хотя мать в этом примере и явилась
важным фактором их развития, было бы
грубым упрощением говорить, что она
вызвала проблемы ребенка. Еще более не-
правильно (на том основании, что ответ-
ственность и вина определяют достаточ-
ные возможности выбрать различные спо-
собы действий) было бы утверждать, что
мать виновна в том, что у ребенка разви-
лись сложности.
Но все равно родители чувствуют вину.
Поэтому детскому психиатру или психологу
важно выражать свое мнение о причинах
появления трудностей таким образом, чтобы
родители и пациент не восприняли его как
обвинение. Сделать это намного легче при
наличии хорошего терапевтического альянса
родителей и взаимопонимания между ними и
ребенком (Carlberg, 1987). Часто возникают
ситуации, при которых такое взаимопонима-
ние затрудняется, например, когда персонал
больницы оказывается ближе к ребенку, луч-
ше понимает его. И тогда родители проеци-
руют на себя чувство вины за неспособность
помочь своему несчастному ребенку.
Психодинамические
теории развития
Магнус Килбом
Введение
Развитие описывается Eisenberg в его новой
классической лекции (1977) как одно из клю-
чевых понятий психиатрии. В процессах
развития от раннего младенчества до зрело-
го возраста синергически взаимодействуют
наследственные факторы и факторы воздей-
ствия окружающей среды. Личность и пове-
дение индивида являются результатом взаи-
модействия мириад как биологических, так
и индивидуально-психологических и соци-
альных факторов. Психические расстрой-
ства должны рассматриваться как недостат-
ки в адаптации, которые проявились у инди-
вида вследствие его личных особенных
качеств (задатков), а не как нечто присущее
человеку вообще и не как неизбежное выра-
жение эндогенного фактора болезни (Sroufe,
1997).
Проблемы при нормальном развитии и
отклонениях от него, таким образом, трудно
отделить от психопатологии. Так, в лонгитю-
динальном исследовании Nordberg (1994) по
меньшей мере у одной трети четырехлетних
мальчиков наблюдался, согласно DSMIII, ди-
агноз, при котором развитие этих мальчиков
в целом проходило медленнее и они каза-
лись более чувствительными к внешним не-
гативным влияниям, чем остальные.
Развитие — сложный процесс. Для осозна-
ния его прежде всего необходимо расши-
рять фокусирующийся на личности подход,
который превалирует в современной меди-
цинской мысли. Основное единство в ран-
нем возрасте у человека, как и вообще у
млекопитающих, предполагает гораздо боль-
ше, чем отдельную особь. В раннем возрасте
единство матери и ребенка создает откры-
тую гомеостатическую систему, где психо-
логический и биологический аспекты слива-
ются (Hofer, 1987; Bowlby, 1994). Индивиду-
альные черты обеих сторон сочетаются
таким образом, что любое взаимоотношение
матери (отца) и ребенка является уникаль-
ным.
Процессы внутри более широкой систе-
мы (семья и социальная обстановка в це-
лом) также создают особую систему. Кон-
такты являются взаимными и кумулятивны-
ми: каждый момент в общении между
ребенком и окружением оказывает влияние
на принимающую сторону таким образом,
что каждый последующий момент является
продуктом всех предшествующих. Так что
это не простой вопрос, что влияет на изме-
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 85
нения в личности: природа или социальное
окружение?
К тому же на развитие оказывает влияние
и то, как человек организует и толкует свои
переживания и опыт, согласно какому пони-
манию мира действует. Эмпирические и ко-
личественные методы, которые чаще всего
используются при изучении перцепции и
когнитивности, должны дополняться каче-
ственными методами исследования психики,
чтобы включать субъективный аспект и ас-
пекты личных переживаний.
Как исследователи мозга (Damasio, 1999;
LeDoux, 1994), так и исследователи развития
и поведения грудных детей (Trevarthen, 1994)
теперь утверждают, что когнитивное и пер-
цептивное развитие неотделимо от эмоцио-
нального. «Ребенок растет не как нечто вос-
принимающее или когнитивное, а как чело-
веческое существо, которое испытывает
грусть, радость, злость и которое эмоцио-
нально привязано к своему миру» (Sroufe,
1979). Более 120 лет назад Darwin (1988)
писал о ценности переживания как выраже-
нии первичных аффектов (радость, грусть,
злость, интерес, гнев, страх, удивление) у
людей и наиболее развитых млекопитающих.
И сегодня выражению эмоций отводится
решающее значение в общении ребенка и
матери (Osofsky, 1988).
Центральное значение приобретают хо-
рошие взаимоотношения между матерью и
ребенком, которые можно сравнить с поня-
тием взаимопонимания между пациентом и
психотерапевтом. Stern (1991) и Trevarthen
(1994) говорят об «интерсубъективности»
между матерью и ребенком как важном ас-
пекте развития в период младенчества. Emde
(1988) в психологии сформулировал это как
замещение «Я»-парадигмы «Мы»-парадигмой.
Взаимодействию между ребенком и окру-
жением важная роль отводится и в исследо-
вании темперамента (Hagekull och Bohlin,
1999). Такие черты ребенка, как уровень
активности, позитивная или негативная эмо-
циональность (раздражительность), привет-
ливое или избегающее поведение, могут бо-
лее или менее успешно находить отклик в
соответствующих эмоциях матери и других
важных для ребенка людей.
Видимо, целесообразно заметить, что ис-
следование грудных детей теперь дошло до
такого уровня, что дополнило понимание
Winnicott о том, что нельзя говорить просто
о младенце. Нельзя говорить и просто о ма-
тери, а только о единстве «мать—ребенок»
(Havneskold och Risholm Mothander, 1997).
Перед отцом и матерью стоит противо-
речивая задача: защищать ребенка и в то же
время развивать его способность самому
заботиться о себе. Jonh Bowlby считал, что
именно в ходе эволюции человека, как и
других млекопитающих, развилась инстинк-
тивная система, способствующая достиже-
нию оптимального баланса этих двух целей
(Bowlby, 1969, 1973). Он имел в виду, что в
принципе у всех детей близость нахожде-
ния родителей запускает генетически за-
программированное развитие привязаннос-
тей, несмотря на качество родительской
заботы. Основа этого процесса — внутрен-
ние модели взаимодействия с родителями.
Они становятся для ребенка моделями фор-
мирования личностных ожиданий от обще-
ства и поведения в нем по отношению к
другим людям.
Зависимость и самостоятельность только
кажутся противоборствующими. На самом
деле привязанность, дающая чувство уверен-
ности, увеличивает независимость.
Психолог Mary Ainsworth реализовала идею
Bowlby в систематическом исследовании
«Странная ситуация», в котором прослежи-
вается взаимодействие между восьмилетним
ребенком и родителями. Исследование дало
мощный толчок развитию изучения пробле-
мы привязанности (см. «Введение в теорию
привязанности» Broberg, 2000; для получения
представлений о нейробиологических перс-
пективах см. Siegel, 1999, а для более подроб-
86 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
ного обсуждения вопроса см. Boris och
Zeanah, 1999; Cassidy och Shaver, 1999).
Существует небольшое количество типич-
ных моделей взаимодействия, которые оста-
ются стабильными во время развития ребен-
ка. Привязанность при этом тесно связана с
понятием уверенности. Так, модель «безопас-
ность» наблюдается у большинства (60—70
процентов) нормальных обследуемых, в то
время как «избежание» — у 15—30 процен-
тов, а «амбивалентность» — у 10—15 про-
центов. В нескольких процентах случаев
встречается модель «неорганизованность»,
которая может быть типичной и доминиру-
ющей в клинических популяциях, например
в семьях с сильно преувеличенной заботой.
Этот образец взаимодействия связан с серь-
езной психопатологией.
Выяснилось, что по привязанностям вось-
милеток можно предсказать важные качества,
которые будут характерны для них в стар-
шем возрасте. Например, согласно шведским
исследованиям, социальная компетенция оп-
ределяется уже в восемь лет (Bohlin et al,
2000). Еще более значимым является влия-
ние образца привязанности на способность
быть хорошим родителем. Психолог Магу
Mains разработала метод собеседования («Со-
беседование для выявления привязанности к
взрослым»), с помощью которого была об-
наружена поразительная связь: очевидный
пример трех поколений, моделирующий при-
вязанности родителей к их родителям пове-
дением в отношении своих детей и привя-
занностью детей к родителям. Используя этот
метод, можно даже спрогнозировать для бу-
дущих родителей, какие модели привязанно-
сти будут демонстрировать их дети в год и
в шесть лет.
Впервые дети годовалого возраста обсле-
довались в начале 1970-х в работе «Стран-
ная ситуация». Когда они вырастут и заведут
собственных детей, будут получены данные,
которые покажут, вероятно, очень интерес-
ные результаты.
Однако модель привязанности не предре-
кает неизбежной судьбы. Было доказано, что
значимые события жизни, например кризи-
сы созревания, глубокие отношения с проти-
воположным полом или психотерапия, мо-
гут реструктурировать привязанность неуве-
ренного типа и таким образом создать
наилучшие предпосылки для роли родителя.
Это вдохновляет и позволяет предположить,
что данный диагностический метод может
стать клинически значимым.
Психология развития может иметь различ-
ные направления, например социально-пси-
хологическое (Bronfenbrenner, 1979), когни-
тивное (Ginsburg och Oppen, 1988), лингви-
стическое (Soderberg, 1988). Междисципли-
нарную перспективу предлагают Havneskold
и Risholm-Mothander (1997), нейробиологи-
ческую — Siegel (1999). Связь между психо-
патологией и развитием рассматривают, на-
пример, Sameroff и Emde (1989), Rutter (1984,
1996), Cicchetti и Cohen (1995). Эти вопросы
поднимаются и в журнале «Психопатология
развития».
Данная глава предусмотрена как обзор
основных проблем психодинамической пси-
хологии развития (основанной на психоана-
литике). Это оставляет мало места для рас-
смотрения когнитивного и лингвистическо-
го направлений развития. Но зато
закладывается основа для понимания психо-
терапии как стремления поддержать процесс
планомерного внутреннего развития. Более
подробное описание дается Carlberg (1994)
Аспект психологии объектных отношений
представлен, например, у Shuttleworth (1989).
Для начала необходимо пояснить неко-
торые термины. «Мать» обозначает самого
важного для ребенка постоянного попечи-
теля; «объекты» — люди, которые играют
важную роль в развитии эмоций ребенка.
«Объектные отношения» означают в пер-
вую очередь отношения к вышеназванным
объектам не во внешнем, а во внутреннем
(психическом) мире, а именно: глубоко эмо-
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 87
циональные психические репрезентации
(представления) об объектах и себе самом.
«Разделение — индивидуализация» обозна-
чает (согласно прежде всего Margaret Mahler,
1984 и John Bowlby, 1994) такой процесс,
когда ребенок в первые три года жизни
постепенно развивает свое отношение к
матери и свою автономность. Развитие «Я»
обозначает рост способностей, функций и
психических структур, таких, как моторика,
перцепция, интеллект и мышление, память,
язык, исследование действительности, за-
щитные процессы, аффекты (в т. ч. беспо-
койство), «сверх-Я» и «идеальное-Я». «Разви-
тие влечений» —синоним психосексуально-
го развития — предполагает развитие
сексуальных инстинктов, полового влечения
и агрессивных импульсов как импульсов,
связанных с биологическими потреб-
ностями.
Первый год жизни
ОБЗОР
Во время младенчества развитие идет по пути
от первоначальной полной зависимости от
матери (как физической, так и психической)
к первым шагам отдельного существования.
Ребенок пытается исследовать комнату, дви-
гаться в направлении от и к матери и другим
объектам, изучать собственное тело. Аффек-
ты начинают дифференцироваться, память
— структурироваться. В этот период начина-
ет медленно развиваться способность отли-
чать себя от других людей и опыт выражать
свою волю.
Уже с рождения ребенок обладает значи-
тельными способностями развивать диалог с
матерью различными путями. У него есть не
только движущий мотив обращения к внеш-
нему миру. Любознательность, потребность
в оптимальной стимуляции и оптимальных
отношениях также являются движущими
силами развития. Stern (1991) говорит, что
ребенок уже с момента появления на свет
чувствует свое отдельное «Я» и это чувство
лежит в основе организующего принципа его
развития.
РАЗВИТИЕ ИНСТИНКТОВ (ВЛЕЧЕНИЙ)
Оральная фаза, когда зона рта и канал «рото-
вая полость — кишечник» являются ведущи-
ми для удовлетворения инстинктов, охваты-
вает период от 0 до 18 месяцев (младенче-
ство). Рот является ключом к информации,
например, о границе между собой и окружа-
ющим миром.
Другие важные зоны — поверхность тела
и внутренние органы. Висцеральные и про-
приоцепторные стимулы являются ведущи-
ми: голод—сытость, переваривание пищи и
движение кишечника, удовлетворение от рит-
мичного покачивания, страх падения. Кожа
и вся поверхность тела важны для перцеп-
ции: холод—тепло, жесткость—мягкость и т. д.
Способом удовлетворения инстинкта яв-
ляется принятие пищи, сначала путем пас-
сивного приема, а затем активно, с помощью
зубов. Последнее отражено в архитипичес-
ких представлениях сказок и мифов о пожи-
рающих великанах, драконах и огромных
рыбах и в психотических регрессивных
фантазиях как детей, так и взрослых. Приня-
тие в психологическом значении также явля-
ется средством роста «Я» (инкорпорирова-
ние, идентификация: принять нечто другое в
себя, стать единым). Сходное со своей про-
тивоположностью (проектированием: осво-
бодиться от качества или опыта путем пред-
ставления этого вне себя) принятие является
как зародышем механизма защиты, так и
необходимым способом функционирования
примитивной психики. Благодаря заботе
любящих родителей и «подзарядке» любовью
ребенок может развить доверие к окружаю-
щему миру и к самому себе, что Erikson
88 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
(1993) назвал основным или основополага-
ющим доверием.
РАЗВИТИЕ ОБЪЕКТНЫХ ОТНОШЕНИЙ
Способность ребенка сначала воспринять
объект как «отличный от меня самого», а
затем запомнить его в качественном смысле
закладывается в длительных и сложных про-
цессах в первые годы жизни ребенка. Эта
способность делает ребенка менее зависи-
мым от близости объекта, сохраняя отноше-
ние с ним. То, как эта способность и, следо-
вательно, отношение к зависимости развива-
ются, имеет значение для психического
здоровья человека в любом возрасте.
Существует несколько точек зрения на то,
как рано грудной ребенок может иметь ка-
кую-либо форму представлений об объекте
и когда именно объект «закладывается» в его
сознание. Melanie Klein (1988) отмечает
очень раннее появление фантазий об объек-
те, в то время как, по мнению Sigmund Freud
(1953) и других, например Spitz (1965), «бе-
зобъектная стадия» (т. е. без концентрации
на объекте) преобладает в первые 6—8 не-
дель жизни. Сейчас делаются попытки интег-
рировать эти гипотезы с гипотезами приве-
денных в этой книге научных исследований
в отношении богатства восприятия грудного
ребенка и его живого общения с объектом.
Stern (1991) утверждает, что маленький ре-
бенок реалистично воспринимает самого себя
и окружающий мир. Он отклоняется тем
самым от классического представления о
том, что незрелое восприятие ребенка силь-
но искажено инстинктивно обусловленными
фантазиями. Но допускает, что, когда язык и
способность символизировать уже развились,
такие искажения становятся возможными.
В так называемую фазу «частичного вос-
приятия объекта» (от 2—3 до 6—8 месяцев)
ребенок начинает понимать, что удовлетво-
рение его потребностей зависит от внешних
факторов. Считается, правда, что в начале
этой фазы ребенок воспринимает другого че-
ловека не как единый образ, а в виде отдель-
ных функций и аспектов (голос, грудь, забо-
та о нем, удовлетворение особой потребно-
сти). Социальная улыбка первых месяцев
жизни появляется у ребенка, когда лицо или,
точнее, образ, глаза и рот в движении входят
в поле его видимости. Эту неразборчивую
улыбку Spitz понимал все-таки как признак
важного шага в развитии и называл ее пер-
вым организатором психики.
Согласно Spitz, в возрасте около 5—6 ме-
сяцев происходит важный процесс различе-
ния: ребенок улыбается только знакомому,
вызывающему его доверие лицу, поэтому счи-
тается, что в 6—8 месяцев он вступает в фазу
единого объекта: мать узнается им как один
и тот же человек, хотя у нее есть различные
функции. Начинает развиваться телесное «Я»,
или образ тела. Ребенок начинает слабо по-
нимать себя как связное «сам», беспомощное
и зависимое от матери. Многие дети прояв-
ляют в это время боязнь чужих людей: страх
или определенную закрытость перед незна-
комыми лицами — раннюю боязнь расстава-
ния с матерью. У других детей это в большей
степени может быть заметно в том, что они
явно предпочитают наиболее знакомые лица.
Здесь начинается переживаемая зависимость
от объекта, которую Spitz назвал вторым
организатором психики.
РАЗВИТИЕ «Я»-ФУНКЦИЙ И ОБЪЕКТНЫХ
ОТНОШЕНИЙ
Мать проявляет как целенаправленную, так и
интуитивную заботу о новом, психическом,
гомеостазе ребенка. Она защищает малыша
от слишком сильных стимулов и неожидан-
ных изменений и придает его опыту такое
обрамление, которое знакомо ребенку и ус-
покаивает его (Winnicott, 1972). Если этого
не происходит, ребенка переполняет прими-
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 89
тивная паника и боязнь, вероятно, со свой-
ством разрушения, стирания уже приобре-
тенного опыта. У ребенка еще очень мало
собственных функций, которые охраняют
психический гомеостаз (позже они называ-
ются защитными механизмами) и появление
которых является одним из важнейших за-
дач «Я». Ребенок использует свою способ-
ность привлекать внимание матери и разви-
вает взаимодействие с ней, ведущее к опти-
мальному чувству удовлетворения. Без
помощи матери ребенок не может предви-
деть переживания и не может связать аф-
фекты и восприятие, испытать их значи-
мость. Мать в первые месяцы жизни ребенка
как помощь его «Я» функционирует более
полновесно, чем на последующих стадиях.
Период перехода от ранней неселектив-
ной зависимости ребенка от первого попе-
чителя к специфическим хрупким отноше-
ниям с ним, что включает все более тесное
общение, является одной из центральных зон
психологии развития. Здесь закладываются
важнейшие физические представления об
окружающем мире и себе, и качество этой
структуры имеет решающее значение для
психического здоровья. Bowlby говорил о
«внутренних действующих моделях» ребен-
ка, Klein (к сожалению, в неудачно выбран-
ных терминах взрослой психологии) — о
двух основополагающих психических пози-
циях, которые закладываются в младенчестве.
Именно хорошее биологическое снаряжение
ребенка (например, его способность сигна-
лизировать, восстанавливать гомеостаз пос-
ле случайных нарушений), как и эмпатичес-
кая и прочие функции матери, является не-
обходимой предпосылкой здорового
психического развития.
Наблюдая грудных детей (в первую оче-
редь детей в «спокойном состоянии готовно-
сти»), психоаналитическая психология уде-
ляет также внимание неизбежным моментам
дисбаланса и дезинтеграции. Ребенок должен
быть способен развиваться от раннего и
примитивного переживания бессвязного,
бессмысленного мира из-за стимулов, иду-
щих изнутри и извне (у Klein — «шизо-пара-
ноидная позиция»), которые постоянно пе-
реживаются грудными детьми, до опыта пе-
реживания и связности мира как в
эмоциональном, так и в когнитивном плане.
Предпосылкой к такому развитию является
способность матери «удерживать» ребенка в
эмоциональных рамках, «сдерживать» свои
собственные чувства неуверенности, смуще-
ния и боязни и такие же чувства ребенка.
Постепенно эту важную психическую спо-
собность матери ребенок может сделать
своей внутренней способностью.
Когда ребенок достигает способности
объединять качественно разные свои и ма-
тери переживания в единый объект, он начи-
нает понимать себя как единое целое по
отношению к ней. Достигается «депрессив-
ная позиция» (Klein). Теперь ребенок также
достиг предпосылок к испытанию взаимнос-
ти в любви и заботе, к развитию чувства
ответственности и вины.
Уже в первые месяцы жизни ребенка пер-
вые функции «Я» перерастают в прочное
взаимодействие с матерью. Примером может
служить первая (приобретенная) структури-
зация суточного ритма. Обычно она появля-
ется после 3—4 недель приспособленного к
образу жизни семьи постоянства времени
приема пищи и сна. После еще 1—2 месяцев
обычно устанавливаются более стабильные
ритмические образцы в вопросах, например,
перемены напряженности и расслабления,
самодостаточного спокойствия и общения с
матерью. Тогда считается, что симбиоз дос-
тиг своей высшей точки. Аффекты все боль-
ше дифференцируются от напряжения—по-
коя до желания—нежелания, а позже доходят
до еще более дифференцированного эмоци-
онального состояния.
Так называемые первичные функции «Я»
(моторика, перцепция, память) развиваются
теперь в быстром темпе. Однако творческая
90 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
способность строить психические представ-
ления, связанные с понятиями «переходный
объект» и «игровая зона» (Winnicott, 1995),
развивается в более поздний период младен-
чества.
Создается функциональный способ при-
обретения опыта, основанный как на «Я-
функции», так и на защитных механизмах:
имитации, проекции, интроекции (внутрен-
няя проекция), идентификации. Доминиру-
ющим способом организации опыта эмоци-
онально важных явлений (принадлежащих
к сфере как «себя», так и объектов) является
в этот период «расщепление». Оно предпо-
лагает, что явление представляется в двух
версиях, отдельных друг от друга: фрустри-
рующее и удовлетворяющее, плохое и хо-
рошее, ненавистное и любимое. В нормаль-
ном развитии «хорошая» версия превалиру-
ет. Позже они интегрируются, что является
направлением в развитии постоянной (кон-
станты) объекта.
Идеализирование и его другая сторона —
недооценка являются еще одним способом
функционирования примитивного «Я», кото-
рый необходим в раннем развитии, но мо-
жет быть ведущим способом защиты и в
более позднем личностном психическом
нарушении. Это значит, что репрезентация
искажается в направлении желанного и лю-
бимого или ненавидимого и отвратительно-
го. Внутренняя картина, например, родителя
или себя может разделиться с целью защиты
и даже проецироваться тем же способом, как
при расщеплении.
Типичный страх в первое время — страх
гибели, исчезновения. После этого, в течение
первых 6—10 месяцев, действует страх по-
терять еще не совсем отличимый объект и
таким образом исчезнуть самому, быть унич-
тоженным. Реакция страха имеет характер
паники, автоматического страха.
Многие исследователи проблем развития
грудных детей (например, Emde, Trevarthen
och Stern) связывают процесс развития с
«теорией ума». Ее идея состоит в том, что у
любого человека до первой половины или
середины младенческого возраста есть внут-
ренний психический мир. Исследователи
рассматривают его частично как явление
начинающихся межсубъектных отношений
и в то же время как явление эмоциональное
и когнитивное. Это становится центральным
аспектом развития во второй и третий пери-
оды первого года жизни.
РАЗВИТИЕ ОТНОШЕНИЙ РАЗДЕЛЕНИЯ -
ИНДИВИДУАЛИЗАЦИИ
Симбиотическая фаза (от 2—3 до 5—6 ме-
сяцев) состоит в «иллюзорном единстве ре-
бенка и матери при наличии у них возмож-
ности общаться с окружающим миром»
(Mahler, 1968). В симбиозе мать обладает
идентификационной эмпатией к потребнос-
тям ребенка и его переживаниям. Происхо-
дит всесторонняя эмоциональная «зарядка»
ребенка, что является необходимым услови-
ем для его здорового психического разви-
тия. Симбиоз должен пониматься как каче-
ство опыта — непостоянное и не поддаю-
щееся наблюдению.
Понятие симбиоза критиковалось за то,
что оно приводило к недооценке активной
творческой способности ребенка (Horner,
1985), к идеализированию матери и ее роли
(Chodorow, 1988). Stern (1991) подчеркива-
ет, что симбиотические качества появляют-
ся в развитии позже, когда у ребенка уже
развилось ощущение отдельного «себя». Глав-
ное в понятии симбиоза, как считает Emde
(1988), заключается в круговых процессах-
мать и ребенок взаимно влияют друг на дру-
га со всех сторон.
Фаза дифференциации (от 4—5 до 7—10
месяцев) описывается Mahler (1968) как «вы-
лупливание» из симбиоза или «второе, пси-
хологическое, рождение». Она характеризу-
ется увеличением интереса ребенка к вещам
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 91
и явлениям вне его отношений с матерью.
Например, малыш заметно отвлекается при
кормлении и живо исследует окружающую
обстановку. В то же время эта доверитель-
ная, симбиотически окрашенная привязан-
ность к объекту, может быть, еще более важ-
на, чем раньше, и очень чувствительна к
вмешательствам.
В фазе упражнения (от 7—11 до 15—16
месяцев) способность стоять, а затем спо-
собность ходить является ведущей. Ребенок
начинает активно пробовать отойти от
объекта и приблизиться к окружающему
миру. Игра в прятки является типичной лю-
бимой игрой, которая тренирует способность
сохранять мысленное представление о чем-
то, что исчезло. Она также укрепляет уве-
ренность в том, что исчезнувший объект вер-
нется. Ребенок может, исследуя комнату в
трех ее измерениях, получить более отчет-
ливое представление о своем теле. Восхище-
ние, а иногда и эйфория от собственной
способности очень явно выражаются в этом
возрасте. Говорят о «романе ребенка с ми-
ром» и «ура-эмоциях», которые дети этого
возраста часто испытывают. Укрепляется
оптимизм, уверенность в себе и чувство все-
могущества. Однако годовалый ребенок ис-
пытывает удивительно много неудач и боли
во время осуществления своих масштабных
моторных проектов. Радостное настроение
часто может резко смениться разочаровани-
ем, когда напряжение слишком велико, а
объект не может помочь в данный момент, т.
е. когда ребенок испытывает недостаток все-
могущества.
Второй год жизни
ОБЗОР
В этот период жизни ребенка происходит
решающее развитие автономности и способ-
ности идти на контакт. Быстро развиваются
«Я-функции»: язык и мышление, моторика,
любознательность по отношению к окружа-
ющему миру. Многое в опыте ребенка связы-
вается с большим желанием (желание функ-
ционирования, опьяненность способностью
двигаться) и с необходимым укреплением
чувства «сам».
Но другие неизбежные шаги в развитии
могут быть более трудными. Ребенок дол-
жен открыть и принять различия полов и
составить четкое представление о своей
половой принадлежности. Обостряется ти-
пичный для этого возраста страх перед за-
сыпанием, потому что ребенок боится
потерять контакт с миром объектов. Увели-
чивается амбивалентность (противоборству-
ющие чувства к одному и тому же объекту),
злость перемешивается с нежностью к лю-
бимым игрушкам, животным, братьям и се-
страм, родителям.
Ребенку для первого «нет», которое Spitz
(1965) назвал «третьим организатором в
развитии», приходится приложить огромные
усилия. Взрывы темперамента естественны,
поскольку импульсы и аффекты сильны, а
контроль и вариативность все еще слабы.
Потребность в «Я»-помощнике, например для
установления ограничений, по-прежнему ве-
лика. Часто этот возраст бывает временем
испытаний как для родителей, так и для ре-
бенка. При последующих расстройствах по-
граничного типа возвращаются предметные
отношения и психологическая защита, ко-
торые являются типичными для этого воз-
раста (Crafoord, 1986; Kernberg, 1988; Pine,
1983).
РАЗВИТИЕ ВЛЕЧЕНИЙ
В так называемую «анальную» фазу (от 13—
14 до 30—36 месяцев) анальные функции
играют большую роль в переживаниях ре-
бенка и связываются с самоутверждением и
собственной волей. Ребенок обладает только
92 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
что приобретенной волей и контролем над
своим телом, например, при дефекации. Он
впервые получает определенную власть над
своим телом и его частями и упражняется в
проявлении автономии и агрессивности во
взаимоотношениях прежде всего с родите-
лями Тело (часто также и процесс дефека-
ции) приобретает нарцисстическое значение.
Необходимость что-то отдать или потеря
чего-либо легко вызывают чувство пораже-
ния и яростной обиды.
В этот период внимание направлено на
особые функции и качества переживаний:
«контролировать и заставлять», которым
противопоставляются «быть пассивным и
подчиняться», «замыкаться и удерживать» —
«опустошать и отдавать». Эти изменения на-
блюдаются как в игре, так и в отношениях с
родителями (например, борьба между жела-
нием ребенка опорожнять кишечник в под-
гузник и родительским желанием приучить
его к горшку есть типичная для этого возра-
ста противоречивость, стремление «делать
самому»).
К нормальному развитию в этой фазе от-
носятся также садистские и мазохистские на-
клонности, т. е. физическое желание, связан-
ное с необходимостью мучить кого-либо или
подвергаться мучению самому. Эти «аналь-
ные» качества окрашивают представление ре-
бенка о том, что он наблюдает. Например,
18-месячный ребенок, увидевший половой
контакт родителей, может получить впечат-
ление, характеризующее жестокость
и борьбу.
Разные типы ревности являются для ре-
бенка неизбежными и тяжелыми пережива-
ниями: другие получили что-то ценное или
обладают способностями, которыми он сам
не обладает. По-прежнему присутствуют
фантазии о всемогуществе, в том числе о
принадлежности как к одному, так и к друго-
му полу.
РАЗВИТИЕ ОБЪЕКТНЫХ ОТНОШЕНИЙ
И ОТНОШЕНИЙ РАЗДЕЛЕНИЯ -
ИНДИВИДУАЛИЗАЦИИ
Фаза упражнения переходит в начале второ-
го года в фазу близости (от 14—16 до 24
месяцев). В контраст с бесстрашием фазы
упражнения теперь заметны охватившие
ребенка опасения: чувство собственного все-
могущества отступает, он все больше ощу-
щает свою отчужденность, незначительность
и зависимость от родителей.
Многих родителей удивляет усиление на-
вязчивых переживаний ребенка по поводу
разлуки и потребность в контроле над роди-
телями. Ребенок очень нуждается в помощи,
чтобы постепенно отторгнуть чувство соб-
ственного всемогущества, развеять иллюзии
на этот счет. Ему нужно внимание, поддерж-
ка и одновременно свобода дерзать справ-
ляться с возникающими проблемами самому.
Родители по-прежнему кажутся годовало-
му ребенку всемогущими. Их облик в его
глазах отличается примитивно грандиозны-
ми чертами — идеализированные, олицетво-
ряющие все хорошее, но могут быть и жес-
токими, поглощающими, читающими мысли.
Потребность принять участие в этом всемо-
гуществе, которое ребенок приписывает
родителям, толкает его на попытки контро-
лировать их и управлять ими, чтобы вызвать
всемогущую помощь.
Чувства, прежде всего к родителям, харак-
теризуются амбивалентностью. Родители
могут наблюдать, как эти чувства меняются:
мать видится ребенку «созданной из бархата
и металла». У него проецируется собствен-
ная агрессивность, укрепляющая его пред-
ставление о том, что родители и другие люди
могут быть опасными.
Постепенно предметные отношения все
больше интегрируются, ребенок легче вос-
принимает свои противоречивые чувства.
Перевешивает аспект заботливости и нежно-
сти как приятный образ самого себя.
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 93
В семьях, где мать является главным попе-
чителем в период младенчества, отношения
матери и ребенка один на один формируют-
ся как самые важные на тот момент. Но в
начале второго года жизни и отец начинает
становиться важным для ребенка объектом,
особенно в двух аспектах. Во-первых, он
находится вне отношений матери и ребенка,
что может подтолкнуть ребенка на поиски
важного объекта за пределами симбиоза. Это
облегчает для него процесс придания до сих
пор властной матери более относительного
значения и осуществления первого шага в
автономном развитии. Во-вторых, ребенок
все более отчетливо понимает, что отец
находится с матерью в привилегированных,
эмоционально и сексуально значимых отно-
шениях, которые исключают его самого. На-
зревает первый конфликт «треугольника».
РАЗВИТИЕ ОБЪЕКТНОГО ПОСТОЯНСТВА
В этой главе обзорно описывается крити-
ческое для фазы близости развитие способ-
ности ребенка помнить, удерживать внутри
картину предмета. Jean Piaget, который изу-
чал когнитивное развитие ребенка (Ginsburg
och Oppen, 1988), говорит, что малыш к 9—
12 месяцам приобретает так называемую
пассивную, или узнавательную, память, объек-
тную неизменность (заметьте, что под «объек-
том» Piaget понимает предмет). А к восемнад-
цати месяцам достигает активной, или вызы-
вающей, памяти объектного постоянства.
Ребенок уже может не просто узнавать пред-
мет, но и вызывать его в своей памяти. Он
существует в представлении ребенка, даже
когда не воспринимается им.
В психоаналитической психологии разви-
тия объектное постоянство является одним
из центральных понятий (Mahler et al, 1984;
Jacobson, 1964). Здесь у него больше измере-
ний, чем у того понятия, которое Piaget оп-
ределил в связи с представлением ребенка о
вещах в мире: картинки в памяти, или репре-
зентации объекта (прежде всего различные
аспекты образа матери и образа себя), «заря-
жены» сильными, эмоционально окрашенны-
ми потребностями, чувствами. Вероятно,
ребенок уже с первых дней послеутробного
развития в каком-то значении может узна-
вать мать. Но это следы памяти короткого
действия, которая зависит от постоянного
пополнения, памяти с большими индивиду-
альными вариациями, зависящими от внут-
ренних и внешних обстоятельств, интеллек-
туального уровня развития, физического и
психического состояния, типа взаимоотно-
шений с заменяющим взрослым и т. д. Мла-
денец, отделенный от самого важного попе-
чителя, в состоянии только в течение не-
скольких часов сохранять объектную
репрезентацию как внутренне присутствую-
щую, как картину памяти, которая защищает
от переполняющего его страха.
Считается, что объектное постоянство —
в психоаналитическом смысле — впервые
появляется на третьем году жизни, а полно-
стью развивается в 3—4 года, когда ребенок
имеет стабильные и интегрированные внут-
ренние образы объектов. Это соответствует
более продвинутому уровню психического
развития. Репрезентативность объекта, кото-
рому присущи хорошие, позитивно заряжен-
ные (в данном случае преобладающие) и не-
гативные аспекты, должна быть очень интег-
рирована, чтобы противостоять тому
давлению, которое возникает, когда ребенок
по внешним и внутренним причинам испы-
тывает разочарование или ненависть.
Переживание по поводу отсутствия объек-
та у 3—4-годовалого ребенка со средним
уровнем развития объектного постоянства
должно быть примерно следующим (в пере-
воде на язык взрослых): «У меня есть ясный
и успокаивающий образ мамы, хотя я ее не
видел некоторое время и огорчился, когда
она уехала с папой и сестренкой, оставив
94 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
меня здесь. Я помню, что она меня любит.
Моя мама для меня — тот же самый человек,
сердится она на меня или нет. И у меня ос-
талось хорошее ощущение, несмотря на то,
что мама уехала».
Напротив, если объектное постоянство до
сих пор не развилось, то в стрессовых ситу-
ациях репрезентативность объекта часто от-
сутствует. Тогда в переживаниях ребенка до-
минирует сознательная или бессознательная
негативная версия — образ наказывающего,
мучающего объекта. Это превращает и пред-
ставление о самом себе в образ злого, плохо-
го себя. Развитие этого чувства в соответ-
ствующем переводе на взрослый язык может
звучать таю «Мама бросила меня. Я не могу
ей доверять. Она ненавидит меня, и я ее тоже
ненавижу. Я злой, и от меня нет никакой
пользы».
РАЗВИТИЕ «Я»
Как мелкая, так и крупная моторика развива-
ются во взаимосвязи управления, контроля и
координации. Моторика является для ребен-
ка важным средством для проявления агрес-
сивности и утверждения автономии: бегать,
пинать, бить и т. д., чтобы дать выход своим
агрессивным импульсам и получить свободу
движения, защитить свое тело, свое про-
странство и свои вещи. Развитие абстракт-
ного мышления и языка ведет к полному из-
менению образного мышления (причинные,
временные и пространственные связи, раз-
ница и сходство между различными явлени-
ями) и общения с миром. Однако магическое
мышление по-прежнему важно. Ребенок орга-
низует свое существование путем сортиров-
ки и повторения своих переживаний. Обра-
зуются привычки и ритуалы.
Способ функционирования и защита, на-
пример, находятся у двухлетнего ребенка на
переходном этапе от пассивного к активно-
му: он действует, совершает по отношению
к предметам, игрушкам или другим людям
действия, которые пережил сам, которым он
сам подвергся. Это предполагает имитацию
активного партнера и идентификацию с ним.
Часто это представляется как идентифика-
ция с «фрустратором» (нарушителем планов),
когда первое «нет» дает удовлетворение от
запрещения чего-то своим младшим братьям
и сестрам, а в более старшем возрасте — как
идентификация с агрессором, например
родителем.
Превратить нечто уже сделанное в «не-
сделанное» («сделать обратно») с помощью
магического мышления и выполнения риту-
алов — другой механизм защиты в данном
возрасте, механизм обращения к противопо-
ложному. Постепенно как зарождающиеся
черты характера развиваются, выступают на
передний план, становятся более постоян-
ными и привычными приобретенные ранее
навыки (чистота и чувство отвращения к гря-
зи вместо импульсов испачкать; умеренность
и податливость вместо стремления повеле-
вать).
Другими ведущими механизмами защиты
являются расщепление и идеализация. Ребе-
нок теперь все больше понимает, когда он
рискует разозлить или огорчить своих роди-
телей. В переживании беспокойства появля-
ется новое качество — страх потерять лю-
бовь объекта. Это чувство располагается на
более высокой ступени, так как подталкива-
ет ребенка к попыткам предсказывать и
выбирать одни определенные поступки вме-
сто других. Теперь эти предвестники «сверх-
Я» начинают развиваться в важную функцию
чувствовать беспокойство при определенном
сигнале. И все-таки ребенком по-прежнему
движет скорее преобладающее уважение к
внешнему авторитету и чувство стыда, чем
вина.
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 95
Третий и четвертый
годы жизни
ОБЗОР
Амбивалентность и конфликты, связанные с
попытками автономии, в этот период умень-
шаются. Объектное постоянство уже доста-
точно развито. Ребенок меньше зависит от
присутствия родителей и лучше использует
фантазию и способность к игре.
С другой стороны, он переживает сопер-
ничество и конкуренцию, прежде всего в
отношениях внутри треугольника с важной
для него личностью и соперником. Запуска-
ется процесс, который должен обосновать
половую принадлежность: более раннее по-
нимание внешних половых ролей интегри-
руется со своим образом и с внутренним
ярко эмоциональным отношением к каждо-
му из родителей. Развивается внутреннее
принятие норм и идеалов родителей: могут
возникнуть первые собственные внутрипси-
хические конфликты. Беспокойство от сиг-
налов и страхов увечья или кастрации ста-
новятся самыми сильными типами беспокой-
ства. Развитие ребенка достигает
нейротического (нормального) уровня, т. е.
способности строить отношения не с одним,
а двумя другими объектами.
РАЗВИТИЕ ВЛЕЧЕНИЙ
Концентрация внимания на генитальных зо-
нах и последующее развитие половой иден-
тификации имеют у мальчиков и девочек
разный характер. Традиционно эта фаза по-
прежнему называется фалло-генитальной
(термин «эдипова», который является более
типичным, предполагает соответствующую
фазу в развитии отношений с объектами).
Несмотря на то, что порой испытывае-
мые желания и интерес к гениталиям отме-
чаются еще до двух лет, обычно считается,
что эта фаза начинается в 2—4 года. Фанта-
зии о принадлежности как к одному, так и к
другому полу и зависть к противоположному
полу еще присутствуют в этой фазе.
Зависть девочки к очевидным анатомичес-
ким особенностям мальчика и те привиле-
гии, которые они символизируют, — извест-
ное явление. Менее известна положительная
для самоощущения девочки сторона этого
явления: ее переживание, связанное с внут-
ренними гениталиями, и размытое представ-
ление о внутренней полости (которую она
подозревает у себя). Это объединяется с
идентификацией с матерью и желанием ро-
жать в будущем детей (Hagglund, 1981).
Мальчики также имеют в этом возрасте
нечеткие фантазии о деторождении, которые
сливаются с переживаниями от движений в
кишечнике и паху. Часто те из них, кто силь-
но завидует девочкам и не уверен в своей
значимости как мальчика, ищут выход в ком-
пенсирующем и гипермужественном поведе-
нии. Они могут развить пренебрежение к
девочкам и женщинам, стать чересчур агрес-
сивными и помешанными на конкуренции.
Они хвастаются тем, что у них есть, чтобы
скрыть свой, как им кажется, недостаток
(Ross, 1982).
Интерес мальчиков характерно окрашен
лежащим в его основе стремлением втор-
гаться, проникать. У девочек это соответ-
ственно модальность к вживанию, окруже-
нию чего-либо собой. Идентификация с ма-
терью и желание рожать детей, которое
замечается уже на втором году жизни, те-
перь проявляются отчетливо.
РАЗВИТИЕ ОБЪЕКТНЫХ ОТНОШЕНИЙ
И ОТНОШЕНИЙ РАЗДЕЛЕНИЯ -
ИВДИВИДУАЛИЗАЦИИ
Существенным является внутрипсихический
и неосознанный эдипов конфликт: родитель
противоположного пола желанен. Теперь
любовь к родителю становится окрашенной
влечением — качество, которое является зап-
96 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
ретным и порождает мучение (табу на ин-
цест). Родитель того же пола, что и сам ре-
бенок, является одновременно соперником и
любимым человеком. Он/она обладает (в
нормальном случае) неограниченным досту-
пом к другому родителю. Но одновременно
он/она является необходимым объектом: как
защищающий, успокаивающий и нарциссти-
чески поддерживающий ребенка человек и
как объект идентификации.
Беспокойство и мучение могут увеличить-
ся из-за неосознаваемой вины за желания с
оттенком инцеста и за агрессивные чувства
к сопернику. Сильные (но замаскированные)
страсти объединяются с этими внутренни-
ми конфликтами. Характерным для этого воз-
раста способом они выражаются в игре,
кошмарах и фантазиях (и изредка болезнен-
ных симптомах). Типичным, например, яв-
ляется страх, что воры или убийцы залезут
через окно, что под кроватью сидят тигры,
что мама или папа могут заболеть или с
ними произойдет несчастный случай, что
ребенок сам попадет в какую-нибудь пере-
делку.
В нормальном случае ребенок постепенно
разрешает конфликт путем принятия своей
детской неспособности иметь детей с другим
родителем. Желания инцеста вытесняются и
ребенок идентифицирует себя с соперником
(Freud S., 1899). «Когда я вырасту, я буду как
мама (папа). У меня будет муж (жена) и дети,
как у нее (него)». С помощью этой идентифи-
кации усиливается родительский авторитет.
Инцест запрещен всеми культурами и, воз-
можно, считается наиболее вытесненным из
всех влечений и желаний. (Открытое и созна-
тельное желание инцеста имеет место в ран-
них нарушениях развития «Я», когда защит-
ные механизмы почти не существуют, напри-
мер, в психотических фантазиях).
Идентификация мальчика с папой, а де-
вочки с мамой является основополагающим
моментом для половой идентификации. Кро-
ме того, большое значение имеет положи-
тельная оценка дочери папой, а сына мамой
как полноценных представителей противо-
положного пола.
Обрисованное выше развитие эдипова
конфликта происходит и у ребенка, который
растет в семье с одним родителем. Другие
взрослые, имеющие пол отсутствующего ро-
дителя, дают много материала для идентифи-
кации, иногда даже для соперничества. Но
главную роль играют представления и фан-
тазии об отсутствующем родителе. На них в
большой степени влияют те ценности и об-
разы, которые передает одинокий родитель
об отсутствующем родителе и вообще о его/
ее поле. Это влияние происходит как неосоз-
нанно, так и осознанно (когнитивно и эмо-
ционально) в речи и поступках.
Все вышеописанное является нормальным
и позитивным разрешением эдипова конф-
ликта. При невротическом же осложнении
этот конфликт остается неразрешенным в
сфере бессознательного. Остается чувство
вины за агрессивность к сопернику вместе с
окрашенными инцестом желаниями: класси-
ческая невротическая внутренняя позиция,
ведущая к симптомам невроза, беспокойству
и тенденции проигрывать конфликт в более
поздних отношениях.
Негативное разрешение предполагает, что
конфликта избегают путем подчиняющего
или избегающего отношения к родителю
того же пола. Это усложняет идентифика-
цию с ним и, наоборот, способствует иден-
тификации с родителем противоположного
пола, что может заложить основу гомосексу-
альности (невротической и часто латентной,
в отличие от основанной на разграничении).
Но пока непонятно, является ли это доста-
точным объяснением такого неоднозначно-
го явления, как гомосексуальность.
Половая роль и сексуальная идентифика-
ция вырастают в сложное сплетение куль-
турных, психологических и биологических
факторов (Hagglund, 1981; Crafoord et al., 1987;
Chodorow, 1988).
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 97
РАЗВИТИЕ «Я»
Все более увеличивающаяся способность
символизировать имеет важное значение в
эти и последующие школьные годы, когда
обостряются вопросы экзистенции: появле-
ние и смерть человека, природа времени. Ани-
мистическое и магическое мышление по-пре-
жнему является ведущим (граница между жи-
выми существами и мертвыми вещами неясна;
возможно, мысли, злобные мстительные пла-
ны могут реализоваться магическим спосо-
бом). Часто несчастные случаи воспринима-
ются как наказание за совершенные или
воображаемые поступки.
Более примитивные механизмы защиты
начинают играть меньшую роль и замеща-
ются более зрелыми. Самый важный из них
— вытеснение. Затем следуют рационализа-
ция, интеллектуализация и «Я»-ограничение.
Развитие «сверх-Я» и «Я-идеала» в эту фазу
помогает ребенку в первый раз получить
некоторую автономию в моральном и нар-
цисстическом отношениях. Путем внутрен-
него присвоения (интернализации) автори-
тета родителей ребенок создает собствен-
ный внутренний авторитет, который связан
не только с чувством вины, но и удовлетво-
ряющим саморегулирующимся чувством са-
моуважения.
Тем не менее «сверх-Я» еще не проявило
себя, оно все еще сковано, «архаично» и
может быть легко перенесено (экстернали-
зировано) на других. Им (другим) приходит-
ся принимать детские протесты против же-
стоких угроз наказания и безграничных зап-
ретов, которые ребенок получает от своего
«сверх-Я».
За этим автоматическим беспокойством
следует его более зрелая функция, которая
называется беспокойством от сигналов. Это
предупреждение о неприятности, которая
может последовать после определенных по-
ступков, дает ребенку возможность самосто-
ятельно выбирать способ поведения. Содер-
жание беспокойства включает теперь, поми-
мо страха потерять любовь объекта, страх
кастрации (наказание телесным повреждени-
ем) и типичные фантазии о переломе, на-
пример, ноги или другой травме.
Латентный возраст
ОБЗОР
Ребенок находится в стадии латентности
(скрытый период) с 5 до 10—11 лет. Обыч-
но различают раннюю латентность (5—8
лет) и позднюю (9—10, иногда 11 лет). Более
низкая латентность подразумевается у дево-
чек, которые созревают раньше.
Признаком этого периода является бур-
ное развитие «Я». Дошкольник становится
школьником, который в определенном отно-
шении может мыслить абстрактно, обладает
способностью к самодисциплине и работе,
развивает сложную моторику.
Ребенок латентного возраста проявляет
интерес к социальной жизни и начинает по-
нимать пропорции между собственным и ок-
ружающим мирами. Зависимость от родите-
лей заметно уменьшается. Личность развива-
ется таким образом, что начинает
различаться характер. По сравнению с пяти-
летними детьми у десятилетних уже есть от-
дельные взрослые черты. К сожалению,
взрослые часто переоценивают самостоя-
тельность и независимость ребенка в этом
возрасте.
РАЗВИТИЕ ВЛЕЧЕНИЙ
Общим для пяти- и десятилетних детей явля-
ется то, что сексуальное развитие у них не
столь заметно, как в более ранних и поздних
фазах, оно латентно. Не происходит также
никаких больших изменений в развитии вле-
чений: родители по-прежнему являются важ-
4-782
98 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
ными объектами любви, их репрезентация
во внутреннем мире ребенка имеет тот же
вес, что и после выхода из эдиповой фазы. В
5—6 лет по-прежнему присутствует большая
доля эдипова беспокойства и незрелой защи-
ты, которая, однако, быстро растет по объе-
му и по силе.
ОБЪЕКТНЫЕ ОТНОШЕНИЯ И РАЗВИТИЕ «Я»
Когда психосексуальное развитие, индиви-
дуализация и объектное постоянство дос-
тигли относительно стабильного уровня,
ребенок получает доступ к значительно
большему количеству психической энергии.
Так называемые бесконфликтные сферы (ум,
речь, перцепция, память, моторика) в «Я»
могут увеличиваться в объеме, сложности и
степени структуризации. Магическое мыш-
ление отступает, но еще присутствует в
особых формах (не наступать на трещины
между плитами, интерес к формулам кол-
довства и историям о привидениях) в более
старшем возрасте. Большое внимание уде-
ляется тому, чтобы обозначить границы
между фантазией и реальностью. Абстракт-
ное мышление по-прежнему не развито (по
терминологии Piaget, находится в стадии
конкретных операций), но уже близко. Ре-
бенок в латентном возрасте начинает пони-
мать законы логики и абстрагировать вещи
в целом, оставляет эгоцентрическое мышле-
ние и сознает, что правила существуют для
всех и что у людей могут быть разные цен-
ности. Он занимает себя тем, что организу-
ет понимание о мире (и о своем месте в
нем) путем составления категорий и иерар-
хий, а также организацией своего социаль-
ного мира с помощью игры и правил. В
помощь своим взаимоотношениям со свер-
стниками и взрослыми ребенок в латентном
возрасте призывает определенную способ-
ность к самонаблюдению, чтобы осознать,
как его самого понимают другие.
Ребенок в поздний латентный период на-
чинает терять иллюзии о всемогуществе
родителей. Это может увеличить чувство
ранимости и одиночества. Одновременно он
лучше понимает основные условия существо-
вания: ход времени, экологическую угрозу,
смерть. Это способствует продлению зави-
симости от обеспечивающих безопасность
отношений со взрослыми. Определенная
идеализация родителей еще остается и явля-
ется важной для нарцисстического баланса.
Если родители подвергаются социальному
осуждению, это может стать тяжелой трав-
мой для ребенка.
Свобода от конфликтов в «Я» увеличива-
ется и потому, что система защиты созрева-
ет и становится сильнее. Идентификация, ко-
торая является не только механизмом защи-
ты, но и принципом роста, расширяется и
углубляется. Помимо родителей это относит-
ся и к другим взрослым, друзьям, старшим
детям того же пола. Иногда идентификация
имеет выраженную функцию защиты в виде
попытки избежать конфликта с нападающим
(агрессором), что отчасти объясняет тради-
ционное приспособление в авторитарном
коллективе.
Всерьез закладывается один из видов пси-
хологической защиты — вытеснение. Пост-
роение реакций является ведущим. Оно пред-
полагает, что ребенок внутренне автомати-
чески занимает принципиальную позицию по
отношению к ряду явлений, которые раньше
вызывали большую амбивалентность или
неясные чувства, усиленные страхом ребен-
ка в латентном возрасте вернуться к своим
детским импульсивности и зависимости. От-
рицание (частично взглядов и чувств, а так-
же желаний и потребностей, которые по раз-
ным причинам трудно принять) подкрепля-
ется теми же явлениями.
Другие виды защиты — перенос, замена
модели поведения (как в фобиях) и интел-
лектуализация. Типичный для латентного
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 99
периода интерес к окружающему миру (вме-
сте с работоспособностью, творчеством и
знаниями) делает возможным зарождение
самого зрелого вида защиты — сублима-
ции. Это предполагает, что влечения и бо-
лее или менее невротические виды защиты
против них перерабатываются в интересы,
хобби и жизненные цели. Они могут сде-
латься частью характера и остаться на всю
< жизнь.
Если этих видов защиты недостаточно,
например, если внутренний (при невротичес-
ких проблемах) или внешний стресс стано-
вится чересчур сильным, включаются менее
зрелые и менее гибкие виды защиты. Самая
обычная — регресс к более детскому поведе-
нию: увеличенная зависимость от ближай-
шего окружения и более слабый контроль
над импульсами и влечениями. Регресс про-
является и фиксацией на анальных пунктах
с четко выраженной навязчивостью, садома-
зохистскими чертами в отношении к другим,
амбивалентностью, агрессивностью и т. д.
Фиксация на садомазохистском виде реак-
ций (если этому способствует ситуация в
группе) создает риск их воплощения на со-
циальной арене в форме грубого обращения,
запугивания, ребенок может выступать в
роли обиженного или обидчика.
Подавление «Я» — это другой обычный
затормаживающий способ защиты, часто
объединенный с пассивностью. Это значит,
что ребенок избегает нового жизненного
опыта, который может нести с собой риск и
вызов со стороны товарищей. Вместо этого
он придерживается узкой, но более безопас-
ной сферы с минимальным количеством
интересов. Часто из-за этого страдает спо-
собность к обучению в узком или широком
смысле. Кроме того, очевидные трудности в
обучении осложняются тем, что они играют
специфическую роль в невротическом об-
разце поведения.
Самоуважение, здоровый нарциссизм яв-
ляются очень хрупкими в латентный период.
Хотя амбиции высоки, способность защи-
щаться юмором еще не достигнута. Ирония
взрослых и фактическая или предполагаемая
критика товарищей часто становятся невы-
носимыми.
«Сверх-Я» и «Я-идеал» претерпевают зна-
чительное развитие. Благодаря тому, что от-
ношения со взрослыми становятся менее
напряженными, а идентификации углубляют-
ся и увеличиваются, «сверх-Я» может интег-
рироваться и варьировать. Оно становится
менее категоричным и непримиримым, что
способствует достижению нарцисстическо-
го баланса. Но все-таки оно строгое и в
большой степени бессознательное.
Идеальное «Я» становится важным для нар-
циссизма моментом в жизни ребенка. Оно
может способствовать как развитию чувства
самоуважения, так и риску посрамления,
выставления себя дураком, что является по-
стоянной угрозой для ребенка латентного
возраста.
Предподростковый период
ОБЗОР
Эта фаза для девочек 10—11 и мальчиков
11 — 12 лет отвечает препубертатному пери-
оду в физическом развитии. Биологически
обусловленный поиск влечений и физичес-
кие изменения с зарождающимися вторич-
ными половыми признаками имеют большое
значение для психологических событий
(Jersild, 1987).
Относительная стабильность латентного
возраста замещается давлением импульсов,
беспокойством и волнением, а также тенден-
цией к регрессу и образованию симптомов.
Ребенок пытается найти правильное для себя
место в переходной зоне между дисципли-
ной младшей школы и преданностью взрос-
лым с одной стороны и подростковой неза-
висимостью — с другой. Мальчики находят
100 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
убежище в шумных компаниях, девочки — в
обществе лучших подруг.
РАЗВИТИЕ ВЛЕЧЕНИЙ
Эта фаза является предварительной ступе-
нью к подростковому возрасту в том смысле,
что влечения концентрируются и они более
не являются латентными. Моторное беспо-
койство, шумность, резкость и повышенная
агрессивность слишком явные. Обычен рег-
ресс к анальному и оральному выражению
влечений, он может проявляться, например,
в жадности, кусании ногтей, неряшливости
или увлечении тем, что отвратительно, в са-
дистски или садомазохистски окрашенном
поведении (повелевание, грубое обращение
со сверстниками, жестокое отношение к жи-
вотным).
РАЗВИТИЕ ОБЪЕКТНЫХ ОТНОШЕНИЙ
В смысле объектных отношений предподро-
стковый возраст можно понимать как завер-
шение латентной фазы, поскольку объектом
любви по-прежнему являются родители. Это
создает ситуацию, когда преэдипов и эдипов
комплексы напоминают о себе (часто с бес-
покоящим окружение регрессом к преэдипо-
ву поведению, симптомам и защите).
Как уже было сказано, девочки особенно
подвержены угрозе преэдипова образа мате-
ри. Бессознательный страх близости к мате-
ри иногда провоцирует противоположность
инфантильной привязанности к ней — дочь
превращается в самостоятельную девочку-
мальчика, которая стремится понравиться
более старшим мальчикам.
Для мальчиков из-за значительной привя-
занности к матери, что может иметь аспекты
как преэдипова, так и эдипова комплексов,
доминирующим является страх быть пассив-
ным
Дети ишут общества друг друга, но иначе,
чем раньше. Это говорит о той потребности
нарцисстического выбора объекта (укрепить
самоуважение и идентификацию через отра-
жение себя в ком-то другом, похожем на себя
и так же мыслящем), который становится
преобладающим в подростковом возрасте.
РАЗВИТИЕ «Я»
Идентификация с приятелями и взрослыми
продолжается. Ощущение принадлежности к
группе друзей того же пола вкупе со всесто-
ронним страхом и дистанцированием по от-
ношению к противоположному полу играет
большую роль. Для девочек решающее иден-
тификационное значение имеет, как прави-
ло, менструация.
Отрочество
ОБЗОР
Под термином «отрочество» (от 11—12 лет
для девочек, 12—13 для мальчиков и до 18-
20 лет) понимается период психологическо-
го созревания. Термин «половая зрелость»
означает биологическое, половое созревание,
которое является необходимым и важным
фактором подросткового развития. Отроче-
ство закладывает (в т. ч. и с помощью иден-
тификации) определенную основу для взрос-
лой личности, для компетентности в роли
сексуального партнера, родителя, граждани-
на. С этой точки зрения кризис придает от-
рочеству в большей степени, чем другим
фазам, возможность проработать более ран-
ние важные кризисы развития, предполагая
вероятность как восстановления, так и не-
удачи (Erikson, 1971).
Часто родители заранее опасаются под-
росткового возраста как по причине его
дурной славы в части эмоциональной не-
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 101
стабильности и конфликтности, так и по
опыту, вынесенному из собственного под-
росткового периода. Импульсивность, амби-
валентность, взрывы эмоций и инфантиль-
ные реакции разного характера — как рег-
рессы сами по себе, так и различные
механизмы защиты от них — могут перено-
ситься очень тяжело и самим подростком, и
его окружением, принимать тревожные и
опасные выражения. Разброс между поляр-
ными чувствами является обычной карти-
ной: от радости жизни к удрученности, от
активности к пассивности, от ненависти к
любви, от надменности к чувству своей не-
полноценности, от упрямой самостоятель-
ности к детской зависимости и т. д.
Развитие подростка охватывает различные
фазы, которые отличаются друг от друга
прежде всего в смысле отношений с объек-
тами и в плане идентификации. Это следую-
щие фазы: раннее отрочество (12—14 лет),
среднее отрочество (14—16 лет), позднее от-
рочество (16—20 лет). Индивидуальные ва-
риации могут сильно отличаться, при этом
надо учитывать, что мальчики, как правило,
развиваются позже, чем девочки. Далее крат-
ко рассматривается весь период отрочества,
делается обзор линии развития влечений,
«Я»-объектных отношений.
РАЗВИТИЕ ВЛЕЧЕНИЙ
Рывок физического роста организма в пери-
од отрочества сопровождается взрывом вле-
чений, с психологическими последствиями
которых должен справиться подросток.
Взрыв этот затрагивает как сексуальную
энергию, так и агрессивность. Сексуальность
концентрируется на генитальной зоне и всем,
что ассоциируется с ней. Телесный аспект
образа самого себя, который в большой сте-
пени еще бессознателен, должен интегриро-
вать все изменения, происходящие с подро-
стком за короткое время. Особенно это ка-
сается принятия сексуального аспекта свое-
го тела и переживания его как обогащения и
расширения образа самого себя.
В начале отрочества концентрация влече-
ний во внутреннем мире по-прежнему свя-
зывается с образами родителей. В связи с
увеличением влечений происходят сильные
регрессивные движения прежде всего к эди-
пову переживанию объекта. Угроза инцеста
(в бессознательных фантазиях) может стать
сильным стрессом (например, в беспокоя-
щих фантазиях при мастурбации). Но также
концентрируются и преэдиповы пережива-
ния, зависящие от того, как прошли ранние
фазы созревания.
РАЗВИТИЕ ОБЪЕКТНЫХ ОТНОШЕНИЙ
Подросток в период раннего отрочества дол-
жен в своем внутреннем мире перейти от
репрезентации родителей к новому объекту
любви и идентификации среди сверстников.
Это предполагает (бессознательную) поте-
рю, по которой подросток должен «скорбеть»,
чтобы процесс освобождения его от родите-
лей продолжался. Чувство скорби и самоот-
деление в процессе освобождения часто пе-
реживается и подростком, и его родителями
как болезненное изменение привычного кон-
такта. Уже нет той само собой разумеющей-
ся близости и доступа друг к другу, как рань-
ше.
Отрочество было названо «второй инди-
видуализацией» (Bios, 1967). В первой инди-
видуализации ребенок освобождается от
непосредственной физической зависимости
от внешнего объекта путем его интернализа-
ции (внутреннего принятия). В отрочестве
должно произойти настоящее освобождение,
т.е. освобождение и от внутренних объек-
тов.
В отношении родителей и других взрос-
лых проявляется амбивалентность (часто
ими самими провоцируемая). Это регрессив-
102 ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ
ное восприятие взрослых (так же нынеш-
ний подросток воспринимал родителя в сво-
ем младенчестве и раннем возрасте) может
выявить трудности в отношении с объек-
том, заложенные в фазе близости.
Путь к замещению родителей как объек-
тов любви и идентификации со сверстником
идет через фазу нарцисстического наполне-
ния образов друзей. Подросток развивает
интенсивные короткие отношения с ровес-
никами своего и противоположного пола, что
дает ему/ей возможность отразить и «закре-
пить» себя в другом человеке. Сюда же отно-
сится сильная тенденция идеализирования,
создания кумиров и фанатичного их обожа-
ния.
После этого влюбленность становится
главной дорогой к сексуальным отношени-
ям, которые основываются скорее на объек-
тной любви, чем на нарцисстической, а так-
же дорогой к своей индивидуальности.
Важной частью переработки эдипова
комплекса в более позднем отрочестве яв-
ляются отношения с родителем того же пола
(Bios, 1962). Это касается отношений дево-
чек с матерью и мальчиков с отцом — со
временем они начинают чувствовать себя
равными с родителями. Но это не триум-
фальное чувство превосходства над роди-
телями, и не восхищение родителями и за-
висимость от них в преувеличенной степе-
ни. Девушка и юноша могут со временем,
как молодые взрослые, проявлять терпи-
мость к родителям и к себе, принимать сход-
ства и различия и таким образом достигать
бесконфликтной и обогащающей идентифи-
кации. Более поздние трудности их в роли
родителей часто связываются с неполным
«расставанием» с эдиповым комплексом
(Kihlbom et al., 1981).
РАЗВИТИЕ «Я»
Тенденция к регрессам типична для раннего
отрочества. Обычными являются перепады,
например, между высокой энергичностью и
активностью в один момент и усталостью и
пассивностью в следующий, когда внутрен-
ние конфликты забирают всю энергию. Рег-
ресс имеет и положительные аспекты. Он
часто необходим «Я» для переработки и дви-
жения вперед от инфантильных позиций. Не
существует четких границ между регрессив-
ными колебаниями нормального развития (к
детским потребностям, чувствам и видам
защиты) и прогностически более серьезным
регрессам. В основе активного творчества
часто лежит регресс. При серьезном же ос-
лаблении «Я» регресс может спровоцировать
перевес функционирования первичных про-
цессов (замешательство, психотическое
мышление).
Среди механизмов защиты ведущими яв-
ляются индивидуализация и интеллектуали-
зация. Регрессивные виды защиты — это
мечтание и «перефантазирование» (Bios,
1962), т. е. замещение действия ожиданием и
магическое изменение реальности, где все
трудности разрешились бы сами собой.
Типичной для отрочества является и реак-
ция на регрессивные потребности и импуль-
сы влечений разного вида (например, ораль-
ные, чувственные, эротические и нежные,
агрессивные, садистские, экзгибиционистские
и т. д.), которая иногда перерастает в огра-
ничение. Эти черты могут подкрепляться
пока еще примитивным и непримиримым
требованием «сверх-Я» (часто идут от окру-
жения) абсолютной чистоты и послушания.
Это может получить выражение в аскетизме
и/или чересчур идеалистичном или даже
ПСИХОДИНАМИЧЕСКИЕ ТЕОРИИ РАЗВИТИЯ 103
фанатичном поведении в обществе. В более
легкой форме эти требования к самому себе
и окружению выражаются подростковым
идеализмом и самоуверенностью.
«Сверх-Я» в первую часть отрочества ос-
лаблено через регресс и зависимость от свер-
стников. Контроль импульсов тоже ослабе-
вает. Слабо развит в этот период и «Я-идеал».
Поэтому самоуважение регулируется тем
труднее, чем решительнее подросток откло-
няет ранее важную функцию родителей как
вспомогательного «Я» в рамках границ со-
хранения его самоуважения и поддержки.
Если «сверх-Я» ослаблено таким образом,
в то время как единственной дорогой к осво-
бождению (из-за предыдущих нарушений в
отношениях с объектами) является мощный
бунт против родителей, то велик риск асоци-
ального поведения.
Позднее отрочество предполагает мощное
развитие «сверх-Я» и «Я»-идеала. Они обога-
щаются все более развитыми идентификаци-
ями, что со временем позволяет подростку
проявлять большую терпимость к себе и
другим, дает большую способность видеть
положительные и отрицательные аспекты в
одном и том же явлении. В этом случае за-
кладывается реальная моральная автономия
и саморегуляция самоуважения.
Заключение
Понимание особенностей психологического
развития имеет основополагающее значение
для профилактической работы, диагностики
и терапии. Знания как о развитии ребенка в
период младенчества, так и о развитии его
объектных отношений в первые два или три
года жизни в настоящее время быстро рас-
тут. Тем не менее у нас по-прежнему нет
проработанной методики для лечения ран-
них нарушений, к которым сейчас проявля-
ется большой интерес, и, как правило, мы
можем оказать терапевтическую помощь,
только когда нарушения уже стали свершив-
шимся фактом в жизни индивида. Знания в
области психологии развития являются в
данном свете вызовом детской психиатрии.
Классификация
Кристофер Гиллберг
Введение
В истории медицины классификация диагно-
зов в той или иной форме всегда занимала
важное место и создавала базу для дальней-
шего развития знаний в каждой конкретной
области. В этом смысле детская и подрост-
ковая психиатрия не исключение.
Но надо также осознавать и опасности,
связанные с диагнозом. Надо всегда помнить,
что это не ребенок аутист, а у него (нее)
аутизм. Не существует ADHD (синдром гипер-
активности) детей, есть только дети с ADHD.
Диагнозы никогда не должны становиться
причиной того, чтобы не принимать во вни-
мание личность человека или особые каче-
ства его. У ребенка с парализованной рукой
может быть церебральный парез, но из-за
этого нельзя к нему относиться только как к
ребенку с церебральным парезом. Подрос-
ток в депрессивном состоянии — очень труд-
ный, полностью или частично непостижи-
мый, с особенными желаниями. Однако его
депрессия может очень напоминать депрес-
сию у другого человека с такими же пробле-
мами.
Существуют различные модели диагноза в
детской и подростковой психиатрии. Больший-
7
ство методик строится на феноменологии, то
есть внешнем наблюдении за симптомами и
явлениями. Другие исходят из теории об инт-
рапсихическом характере происходящего, а
третьи комбинируют идеи психологического
развития и типичного поведения в человечес-
ком развитии с феноменологическими наблю-
дениями фактических обстоятельств.
Здесь мы сконцентрируем наше внимание
главным образом на том, что традиционно
считается психиатрической диагностикой, а
именно — феноменологической, зачастую
«направленной на синдром» диагностике
Чтобы ознакомиться с альтернативными
моделями диагноза, можно посмотреть гла-
вы о психологии развития и пограничных
расстройствах. Мы исходим из того в этой
связи, что диагноз не всегда зависит от эти-
ологии. Один и тот же клинический феномен
может иметь разные причины.
Требования
к диагностической системе
Необходимо знать некоторые основные тре-
бования, которые предъявляются к феноме-
нологической с психиатрическим уклоном
КЛАССИФИКАЦИЯ 105
(читайте детскую и подростковую психиат-
рию) диагностической системе (Rutter och
Gould, 1985; Сох och Rutter, 1985; Gillberg,
1995 a; Volkmar, 1996 а).
1. Эта диагностика должна базироваться на
фактическом материале, а не только на
теориях или понятиях, которые вытекают
из теорий. Например, мало пользы для
клиники от диагноза «Я-нарушение» без
более близкой спецификации, зато будет
польза от диагноза «расстройство лично-
сти», как предложено в американской клас-
сификации болезней DSM-IV, если он ос-
новывается на ранее установленных кри-
териях.
2. Надо помнить, что диагноз будет постав-
лен болезни, нарушению и т. д., а не ребен-
ку или подростку. Как уже указывалось в
ситуации с церебральным парезом, надо
говорить, что у определенного ребенка
присутствует такое заболевание.
3. Диагностическая система для детей и под-
ростков должна быть одна на весь период
развития ребенка, а затем перейти в пси-
хиатрию взрослых. Одновременно надо
осознавать, что некоторые различия и на-
рушения проявляются только в определен-
ном возрасте. У ребенка одна и та же
болезнь может проявляться по-разному в
разном возрасте. Это типично для аутиз-
ма, из-за которого в начальной школе у
детей обычно бывают проблемы с обще-
нием, позднее огорчение доставляют про-
блемы с речью, ограниченностью интере-
сов и занятий. Однако важно, чтобы нару-
шение или болезнь не поменяли без
причины своего названия, когда ребенок
становится старше и симптоматология со-
ответственно меняется. Также важно знать,
что в детской и подростковой психиатрии
существует такое явление, когда у одного
и того же человека в процессе развития
проявляются два или несколько феноме-
нологических синдромов. Один из них
может доминировать в одно время, другой
— позднее. Так, например, достаточно
обычно, когда у 10-летнего ребенка с син-
дромом Туретта выясняется, что была и
«предыстория» этой болезни, что пять лет
назад главной проблемой был ADHD. Ре-
бенку пяти лет можно поставить диагноз
DAMP, а позже у него развивается синд-
ром Аспергера. В большинстве случаев
можно говорить об одной и той же основ-
ной проблематике, которая проявляется
по-разному в течение развития.
4. Диагностическая система должна быть на-
дежной, при этом надо принимать во вни-
мание, что два медицинских эксперта
могут иметь в виду одно и то же, но ис-
пользовать несколько разные термины.
5. Диагностическая система должна давать
возможность дифференцировать наруше-
ния, чтобы категории не были слишком
жесткими. Вряд ли мы выиграем, если
система классификации будет надежной,
но не будет различать все стороны про-
блемы. Система, которую мы используем,
должна раскрывать все проблемы, то есть
учитывать все важные факты.
6. Должна существовать обоснованность
всех факторов, т. е. все нарушения в части
симптоматологии, этиологии или прогно-
за должны отличаться друг от друга по
одному или нескольким признакам. В этой
связи будет также разумно требовать, что-
бы диагноз имел какое-нибудь клиничес-
кое значение. Например, бессмысленно
ставить диагноз «фобия» в связи с чув-
ством страха у ребенка, если не принять
во внимание его внутреннюю жизнь или
отношения с окружением.
7. Диагностическая система должна иметь
также внутреннюю логику, чтобы она не
базировалась в одном отношении на фе-
номенологии, в другом на этиологии, а
иногда на симптоме или причине.
8. И наконец, чтобы диагностическую сис-
тему можно было применить в медицинс-
кой практике, использовать повсеместно
106 КЛАССИФИКАЦИЯ
в детской и подростковой психиатрии, она
должна быть удобной и доступной.
Внешнее и внутреннее
поведение
Психические нарушения у детей и подрост-
ков схематично можно разделить на три груп-
пы:
1. Нарушения, которые показывают внутрен-
ние проблемы (беспокойство, гнев, стес-
нительность, робость).
2. Нарушения, которые ведут к внешним про-
блемам (насилие, агрессивность, злость,
кражи).
3. Нарушения, которые вызывают как внут-
ренние, так и внешние проблемы.
Чтобы показать всю значимость диагнос-
тики, мы остановимся здесь на двух группах,
определение которых часто используется в
детской и подростковой психиатрии.
Внутренние (их еще часто называют «эмо-
циональные») нарушения перекликаются
большей частью с тем, что раньше называ-
ли неврозом. Невроз в детстве как диагноз
часто сомнителен по нескольким причинам.
Он используется или в значении, предло-
женным Фрейдом (как этиологический ди-
агноз), и предполагает, что существует кон-
фликт между «сверх-Я» и «Я» (между совес-
тью и потребностью); или как «слабое»
нарушение, предшествующее психозу. Фун-
кции «сверх-Я» рудиментарно развиты у
маленького ребенка, что вызывает сомне-
ния по поводу диагноза «невроз» у детей
раннего возраста.
В группу внутренних нарушений также
входят специфичные и соответственно нео-
бычные нарушения, такие, как отказ посе-
щать школу и избирательный мутизм.
Внешние нарушения в английской языке
часто называются «нарушения поведения». В
Швеции мы, подразумевая группу внешних
нарушений, иногда ведем речь о «социальных
нарушениях поведения». В этой группе есть
дети со сложноуправляемой агрессивностью,
криминальностью и злоупотреблениями и
даже с так называемыми ранними нарушени-
ями характера, включая психопатию.
У некоторых детей есть и внутренние, и
внешние проблемы. Достаточно часто деся-
тилетние дети с двигательно-перцептивны-
ми нарушениями (от легких до умеренно
сложных) и трудностями при концентрации
внимания (DAMP-дисфункция, недостаточный
контроль активности и внимания, моторики
и перцепции) подавленны и неуверенны в
себе и в то же время агрессивны, могут даже
применять насилие в школе по отношению к
товарищам, дома — к родителям, братьям,
сестрам.
Долгое время считалось, что у детей с
внутренними проблемами без лечения пло-
хой прогноз, поэтому требуется много вспо-
могательных мер. Исследования показали
другое. У детей с такими проблемами про-
гноз бывает плохим лишь в исключитель-
ных случаях. Большинство справляются с
ними вполне хорошо, когда вырастают, и не
нуждаются в социальной помощи или пси-
хиатре.
Естественно, могут быть какие-то эмоцио-
нальные нарушения, но в целом в зрелом
возрасте это вполне нормальная группа лю-
дей. Нельзя сказать, что люди, имевшие в дет-
стве внутренние проблемы, даже если им
поставлен диагноз «раннее нарушение», обя-
зательно будут иметь в будущем серьезные
психические проблемы. Многие из них в зре-
лом возрасте будут вести нормальную жизнь.
Дети с внешними проблемами иногда вос-
принимаются как активные, предприимчивые
и очаровательные. Однако исследования по-
казывают, что в подростковом и зрелом воз-
расте у этой группы людей часто проявля-
ются психические нарушения, проблемы с
общением или злоупотребление спиртным,
т. е. у них прогноз на будущее не оптимис-
тичный. Все говорит о том, что именно этой
КЛАССИФИКАЦИЯ 107
группе требуется помощь — меры, которые
могут применяться в течение долгого вре-
мени.
Между этими двумя группами существует
много других отличий, касающихся наслед-
ственности, биологических факторов, семей-
ных отношений и социальных ситуаций.
Здесь достаточно описания прогноза, чтобы
проиллюстрировать значимость диагности-
ки/классификации как таковой. Гораздо даль-
ше в вопросах причин, прогноза и лечения,
а также их вариаций можно продвинуться с
помощью более тонкой диагностики.
Многоосевая классификация
У ученых по крайней мере с I960 года по-
явилось большое желание ввести какую-ни-
будь форму многоосевой классификации в
детскую и подростковую психиатрию. В кли-
нической диагностике, где доминирует в луч-
шем случае «простое» выявление синдрома,
а часто отсутствует даже и это, пока что
такое желание не увенчалось особым успе-
хом. Синдромальные диагнозы сами по себе
могут, как уже говорилось, быть очень важ-
ными, но в сложных случаях (а такие скорее
являются правилом, чем исключением) для
формулировки диагноза часто необходимо
иметь доступ к другой информации.
Всемирная организация здравоохранения
(WHO, 1993, Международная классификация
болезней, ICD) и Американская психиатри-
ческая ассоциация (АРА, 1994, Диагностичес-
кая и статистическая концепция умственных
нарушений, DSM) предполагают многоосевые
системы классификаций, которые несколько
по-разному дают следующую информацию:
1. Клинически подтвержденные психиатри-
ческие синдромы (например, нервная ано-
рексия).
2. Различия в развитии (например, умствен-
ное отставание и специфические трудно-
сти при чтении или письме).
3. Соматические заболевания (например,
диабет).
4. Психосоциальные обстоятельства (напри-
мер, различные ситуации в семье).
5. Общий уровень функционирования.
Чтобы оценить функционирование, суще-
ствует ООФ-шкала (общая оценка функцио-
нирования) и шкала СПФОШ (социальная
профессиональная шкала оценки функцио-
нирования), которые в пределах от 0 до 100
указывают степень оптимального функцио-
нирования (100 — превосходная функция).
ICD-10 (МКБ-10) И DSM-IV
В настоящее время существуют две доступ-
ные для практического клинического исполь-
зования системы классификации: ICD-10
(МКБ-10), которая используется в Швеции и
большинстве стран на Западе, чтобы груп-
пировать как физические, так и психические
болезни и нарушения, и DSM-IV (4-е издание
DSM от 1994). В обеих системах для детей и
подростков предлагается многоосевая диаг-
ностика. Но при диагностике синдромов все
еще имеются трудности, хотя в последние
годы произошли значительные улучшения в
том, что касается классификаций психосо-
циальных нарушений.
И в DSM-IV, и в ICD-10 есть свои пробле-
мы. Это особенно касается диагностики бо-
лезней детского и подросткового возраста.
Определенные критерии диагноза, например,
при реактивном нарушении контакта у груд-
ных или маленьких детей и других симпто-
мах у детей (депрессивные синдромы) — это
лишь часть того, что должно быть лучше
освещено в последующих изданиях.
Большая проблема — постоянные провер-
ки критериев диагноза, которые проводятся
в АРА, а сейчас даже в WHO. Ясно, что обо-
значения в диагнозе должны соответство-
вать тем знаниям, которые накапливаются в
данной области, но полная замена критери-
108 КЛАССИФИКАЦИЯ
ев каждые 5—10 лет, конечно, создает про-
блемы.
Не менее важна определенная стабиль-
ность в критериях диагноза, когда дело каса-
ется развития науки и новых исследований.
Критерии симптомов аутизма, например,
менялись три раза в течение 17 лет. Поэтому
мы не можем наверное знать, что дети, кото-
рым сегодня поставлен диагноз «аутизм»,
имели бы такой же диагноз лет 15 назад, как
не можем быть уверены в том, что те знания
об аутизме, которые были получены 15 лет
назад, применимы для определения его диаг-
ноза и в наши дни.
Некоторые основные
психиатрические диагнозы
в психиатрии детского
и подросткового возраста
Как следует из табл. 7.1, в детской и подро-
стковой психиатрии существует определен-
ное количество относительно хорошо выде-
ленных специфических синдромальных ди-
агнозов.
Для некоторых, например нервно-психи-
ческой анорексии и депрессии, существуют
в большей степени одинаковые критерии
диагнозов как для детей, так и для взрослых
(даже если, скажем, депрессия в детстве про-
текает, что часто случается, без явных сим-
птомов). Другие (например, инфантильный
аутизм и избирательный мутизм) специфич-
ны для детских лет как в вопросе дебюта, так
и в вопросе симптомов и прогнозов (даже
если аутизм в какой-либо форме остается в
зрелые годы). Критерии диагнозов для таких
синдромов можно найти в большинстве слу-
чаев в ICD-10(MKB-10)/DSM-IV, а кроме того,
в описаниях данных синдромов в других
главах книги.
Таблица 7.1. Несколько важных детских
и подростковых психиатрических диагно-
зов
Практические взгляды
на классификацию
В последние годы стало вполне обычным,
что в диагностике используются различного
вида анкеты. Thomas Achenbach (Achenbach
och Edelbrock, 1978) в основном изучал на-
дежность и достоверность анкет, выясняю-
щих психические особенности и проблемы
детей и подростков. Чаще всего при этом
используются анкеты с 20—150 вопросами,
связанными с выяснением психического здо-
ровья ребенка, на которые отвечают родите-
Общие группы диагнозов
Эмоциональные (внутренние) наруше-
ния
Социальные (внешние) нарушения
поведения
Специфические группы диагнозов
(«клинические» синдромы)
Аутизм (аутистический синдром,
аутистическое нарушение)
Дезинтегративное нарушение
Синдром Аспергера
Синдром гиперактивности (ADHD)
DAMP
Избирательный мутизм
Отказ посещать школу
Синдром Туретта
Депрессия
Социальные нарушения поведения
(с дезадаптацией, с хорошей адаптацией)
Нервно-психическая анорексия
Нервно-психическая булимия
Синдром Кляйна—Левина
Психозы, появляющиеся в подростко-
вом возрасте
Пограничные состояния
КЛАССИФИКАЦИЯ 109
ли, учителя и сам ребенок. С помощью мето-
да статистического изучения (чаще всего
анализа факторов) большого количества
анкет, охватывающего разных детей, полу-
чают 4 (или 5, зависит от того, как считать)
группы с разными диагнозами. А именно: эмо-
циональное нарушение (которое, в свою оче-
редь, подразделяется на подгруппы: беспо-
койство — гнев и депрессия — торможение),
социальное нарушение поведения, гиперак-
тивность и незрелость. Специфические анке-
ты разработаны также для диагностики деп-
рессии (Birleson, 1981), аутизма (Krug et al.,
1980), синдрома Аспергера (Ehlers et al., 1997)
и для нервно-психической анорексии (Garner
осп Garfinkel, 1979).
К сожалению, некоторые исследователи и
клиницисты пришли даже к выводу, что ан-
кеты могут быть более надежными, чем ме-
дицинское заключение, и необходимо про-
должать развивать их до такой степени, что-
бы они заменили обычную медицинскую
диагностику. Но дело в том, что в таких ан-
кетах еще существует много ограничений.
Они в лучшем случае полезны тем, что могут
дополнить медицинскую информацию или
расширить ее. Они не могут заменить меди-
цинское исследование, оценку и диагноз.
Нереально и нежелательно, чтобы анкеты и
статистический подсчет когда-нибудь заме-
нили медицинскую оценку врача в части
соматических сведений и диагностики. Анке-
ты могут быть важным вспомогательным
материалом в исследовании, могут помочь
получить более качественную клиническую
диагностику. Однако хотелось бы по выше-
названным причинам предостеречь от сле-
пой веры, иногда появляющейся, когда речь
заходит об анкетах.
Использование анкет вносит также свой
вклад в понимание того, что большинство
психических проблем детского и подростко-
вого возраста должно рассматриваться ско-
рее в объемной перспективе, чем категори-
чески, и что поэтому редко или даже никогда
нельзя будет провести границу между нор-
мальным состоянием и патологией.
В следующем разделе описываются неко-
торые медицинские случаи, которые помо-
гут нам более конкретно осветить потреб-
ность практического применения и ограни-
чения в данных клинических системах
диагнозов, которые используются в детской
и подростковой психиатрии.
ОПИСАНИЕ СЛУЧАЕВ
Случай 1 (девочка 5 лет)
Ребенок с обычной наследственностью и
с нормальными пре-, пери- и неонаталь-
ными периодами. В два года подозревали
понижение слуха, но в целом она была
здорова. Несколько позднее двигательное
развитие (пошла в 1 год 3 месяца, произ-
несла первую фразу в 2,5 года). Мать пси-
холог, отец зубной врач. Сестра на семь
лет старше. Родители планировали разой-
тись за год до рождения девочки. По край-
ней мере отец страдал от вторичного
бесплодия — своего и жены. Семья замк-
нутая, мало друзей.
Когда у девочки развилась речь, она
стала достаточно разговорчивой с мате-
рью, над которой доминировала. В обще-
стве с другими детьми выглядела затормо-
женной, почти отрешенной и неактивной.
Отец в некоторые моменты даже беспо-
коился, что у девочки проявление эпилеп-
сии. Семья обратилась к педиатру и полу-
чила успокаивающий ответ.
Когда девочку в три года начали остав-
лять с няней, ее нарушения стали более
очевидными. Находясь в обществе сына
няни, ее ровесника, постоянно молчала и
была неактивной. Имитировала пассивно
игру других детей и почти не играла сама.
Могла в течение часа стоять, пристально
глядя в одну точку. Дома же, как говорили
мама и старшая сестра, она над всеми
110 КЛАССИФИКАЦИЯ
доминировала и была очень требователь-
на: всегда хотела получить то, что ей надо.
Чаще ее желания исполнялись, иначе мож-
но было столкнуться с сильными вспыш-
ками гнева.
После некоторого времени, проведен-
ного с няней, она начала негромко, но
много говорить с тем мальчиком, кото-
рый принимал во внимание ее желания и
условия.
Попытка проверить ее IQ в 3,5 года по-
терпела неудачу с самого начала, т. к. де-
вочка не говорила и притворилась, что не
понимает указаний. С помощью теста Лей-
тера (для неговорящих) в 4,5 года выясни-
ли, что умственное развитие нормальное.
Понимание речи было также вполне нор-
мальным.
Уже при выяснении предыстории болезни
можно поставить три диагноза: мутизм,
аутизм, дезинтегративное нарушение. У де-
вочки были очевидные нарушения речи в
контакте, поведения, что может привести к
подозрению на аутизм. Но в близком окру-
жении у нее было нормальное отношение к
своему ровеснику, поэтому дезинтегративное
нарушение или аутизм едва ли могут быть
диагнозом в этом случае. Но надо, однако,
принять во внимание, что это анамнестичес-
кое описание может быть неправильным и
что проблемы девочки, которая не может
найти контакт с людьми, гораздо серьезнее,
чем следует из слов родителей.
После психиатрического обследования
ребенка стало ясно, что правильный диагноз
— избирательный мутизм. Такое состояние
имеет гораздо лучший прогноз, чем аутизм,
хотя надо считаться с тем, что оно хуже, чем
состояние «нормального» ребенка. Избира-
тельный мутизм часто сопровождается раз-
личными нервными нарушениями. Избира-
тельный мутизм — это состояние, при кото-
ром ребенок отказывается говорить в
какой-то одной или нескольких социальных
ситуациях, но в то же время понимает речь
и сам разговаривает в других социальных
ситуациях.
Обобщение:
1. Избирательный мутизм.
2. Нормальные интеллектуальные способно-
сти (IQ 101).
3. Не выявлено соматической болезни.
4. Изолированная семья.
5. Сильно ограниченная социальная функция,
шкала ООФ 55.
Случай 2 (девочка 13 лет)
Медсестру в школе обеспокоило, что де-
вочка перестала интересоваться друзьями.
Родители не решались обратиться к детс-
кому психиатру, но пошли на обследова-
ние, после того как на этом настоял школь-
ный врач.
Отец садовник, мать домохозяйка, есть
брат, который на 4 года младше девочки.
Семья жила в хорошем районе, но посто-
янно были проблемы с деньгами. Беремен-
ность матери протекала нормально. Сест-
ра матери лечилась 25 лет назад по пово-
ду нервно-психической анорексии, но
сейчас полностью здорова, замужем, и у
нее двое детей (одна девочка находится в
стационаре, у нее несколько раз были про-
блемы с питанием).
На консультации оказалось, что девоч-
ка, которая раньше была несколько пол-
новатой (64 кг при росте 160 см), меньше
чем за шесть недель похудела до 55 кг.
Она призналась, что один из друзей на-
звал ее толстой и поэтому она стала ху-
деть. Последняя менструация у девочки
была четыре месяца назад. Примерно в
течение полугода она и вся семья были
вегетарианцами. Девочка постоянно тре-
нировалась (бег, верховая езда, работа на
улице). В последние недели начала гото-
вить еду для всей семьи и контролировала,
чтобы все ели, сама же от еды отказыва-
лась. Немногословна, негативно относит-
КЛАССИФИКАЦИЯ 111
ся к попыткам завязать с ней разговор.
Думает, что вес потерять легко.
Пациентка очень привередлива в еде,
ест очень мало, но при этом обнаружива-
ет тенденцию утешать себя едой при не-
удаче. Родители считают, что школьный
врач преувеличивает проблему.
Диагноз достаточно ясен, а именно: нервно-
психическая анорексия. Но здесь есть несколь-
ко ловушек Во-первых, у девочки потеря веса
не превысила 15 процентов от общего, по-
этому не подходит под критерий потери веса
в DSM-IV. Если девочка не обследовалась, су-
ществует риск того, что диагноз «депрессия»
не учитывается. Существует также (хоть и
минимальный) риск пропустить соматичес-
кую причину, если девочка не обследовалась
соматически и анамнестически с целью выяв-
ления возможных соматических болезней.
Важно, несмотря на то, что не совсем
подходит критерий по поводу веса, поста-
вить предварительный диагноз — «нервно-
психическая анорексия». Необходимо попро-
бовать остановить потерю веса, а также
начать семейную терапию, и чем быстрее,
тем лучше, т. к. при длительной потере веса
существует риск атрофии мозга. Названные
меры лечения дают лучшие предпосылки, чем
ожидание, что удастся избежать таких слож-
ностей. Очень важно также диагностировать
депрессию, т. к., возможно, потребуются ин-
дивидуальная терапия и другие меры.
Соматическое заболевание можно исклю-
чить, поскольку редко случается, что серьез-
ная болезнь (опухоль) или гормональный
сдвиг могут имитировать нервно-психичес-
кую анорексию. Наряду с психологическим
контролем над семьей очень важно быть
точным в соматической диагностике боль-
ного ребенка.
Обобщение:
1. Нервно-психическая анорексия, депрессия.
2. Хорошие интеллектуальные способности
(IQ 116).
3. Никакого соматического заболевания.
4. Финансовые проблемы в семье.
5. Сильно офаниченная социальная функция,
шкала ООФ 45.
Случай 3 (мальчик 8 лет)
Мальчик направлен на прием к детскому
психиатру, чтобы сделать заключение по
поводу его агрессивности, трудностей в
школе, плохих взаимоотношений со взрос-
лыми.
Отец был в восемнадцать лет осужден
за кражи машин и провел два года в спец-
школе для молодежи. Все еще есть про-
блемы с алкоголем, которые в большей
степени отрицаются обоими родителями.
Дедушка находился в психиатрической
больнице из-за последствий хроническо-
го алкоголизма. Мать закончила обучение
в школе на два года раньше положенного,
много курила в молодости и родила сына
в шестнадцать лет. Предполагается, что во
время беременности мать употребляла
алкоголь, но точных сведений нет. Бере-
менность длилась 38 недель, вес ребенка
при рождении 2,1 кг, рост 44 см. Плохая
прибавка в весе в первые полгода, но за-
тем быстрый рост.
Сейчас у мальчика две маленькие сест-
ры трех и пяти лет, они «добрые и не
требуют особой заботы». Отец был раз-
норабочим, но ушел намного раньше на
пенсию из-за «болей в спине». Мать три
вечера в неделю присматривает за паци-
ентами в местной психиатрической боль-
нице. Семья живет в четырех комнатах с
кухней в высотном доме в районе, где
много психосоциальных проблем.
Родители рано заметили, что мальчику
было трудно вести себя спокойно, он не
мог сконцентрироваться. Пошел без под-
держки в десять месяцев, а впервые «чис-
то» заговорил в пять лет. Движения ребен-
ка всегда оценивались как нормальные.
Когда пошел в школу, отметили его не-
112 КЛАССИФИКАЦИЯ
усидчивость, постоянные выкрики на уро-
ках, даже если его не спрашивали, а также
дерзость по отношению к учителям. Он
был чересчур активным и непослушным.
Уже в семь лет во время уроков мальчика
видели с пивом в компании восемнадцати-
летнего парня. Воровал дома и у учителей.
Не мог включиться в обучение. Во втором
классе не мог ни читать, ни писать.
Психоневрологическое состояние нор-
мальное, если не считать трудностей при
концентрации внимания, вспыльчивости и
определенной двигательной неловкости
при выполнении заданий, которые требу-
ют собранности. Называет всех взрослых
по имени, но ему сложно запомнить име-
на своих ровесников. Ябедничает на това-
рищей из класса и ждет одобрения своих
действий. IQ, по методике Векслера, 106
без особой разницы между частями теста.
Диагноз — социальное нарушение поведе-
ния, а также дефицит внимания и гиперак-
тивность. Причин этому очень много. Их сле-
дует искать и в наследственности, и в воз-
действии алкоголя во время беременности, и
в плохих условиях воспитания. Прогноз, к
сожалению, неблагоприятный. Но советы,
поддержка взрослых должны дать шанс на
улучшение прогноза. Стимуляторы централь-
ной нервной системы, возможно, смогут по-
зитивно повлиять на концентрацию внима-
ния, но надо знать о трудностях, с которыми
сталкиваешься, проводя такое лечение. Воз-
можно, родители даже захотят добровольно
поместить мальчика в детский дом, где ему
будет оказана поддержка.
Обобщение:
1. Социальное нарушение поведения, дефи-
цит внимания.
2. Нормальные интеллектуальные способно-
сти (IQ 106).
3. Никакого соматического заболевания.
4. Большие психосоциальные проблемы.
5. Социальная функция сильно ограничена,
шкала ООФ 48.
Выявление и методика
обследования
8
Кристофер Гиллберг
Введение
Потребность в выявлении и обследовании
детей и подростков, которые нуждаются в
психиатрической помощи, их семей варьи-
рует, естественно, в разных случаях и зави-
сит от симптоматологии подобных про-
блем. В каждом отдельном случае должны
проводиться определенные основные иссле-
дования. При обследовании ребенка (под-
ростка) требуется анамнез, собранный у ро-
дителей, самих детей (если они старше 6
лет) и подростков, и другая информация.
На основе поступившего материала врач
должен сделать заключение. Он может по-
ставить предварительный диагноз (напри-
мер, согласно DSM-IV или ICD-10) и, преж-
де чем поставить заключительный диагноз,
рекомендовать дальнейшее обследование.
Часто выяснение вопроса сопровождается
психологическим тестом (оценкой разви-
тия) и тщательным социальным анамнезом
(иногда рекомендуют посещение семьи).
Нередко требуется нейробиологическое ис-
следование, например ЭЭГ. Реже необходи-
мо подключить генетические, нейробиоло-
гические, нейрофизиологические и нейро-
химические анализы.
Основная часть этой главы будет посвя-
щена обсуждению важных компонентов об-
следования каждого ребенка и подростка, а
именно анамнеза и оценки состояния. Затем
следует наглядная проработка методики пси-
хологического теста. И наконец, суммируют-
ся важнейшие нейробиологические вспомо-
гательные методы, которые имеют отноше-
ние к психиатрическому обследованию детей
и подростков.
Анамнез
Нет сомнения, что мать или отец — если он/
она один воспитывает ребенка — в боль-
шинстве случаев единственный, кто может
дать надежную информацию о ребенке с
психическими проблемами. И тем не менее
только в исключительных случаях находит-
ся причина, чтобы не сопоставлять диагно-
стику на основе всего анамнеза или некото-
рых его частей. Поэтому всегда приходится
дополнять информацию родителя, а также
интервьюировать ребенка (предполагается,
что существует языковая и когнитивная ком-
петенция, которая есть уже у 6-летнего ре-
бенка (Hill, 1985). Это особенно важно при
114 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
эмоциональных нарушениях у детей (преж-
де всего при депрессиях, которые нередко
не замечаются матерью или другими взрос-
лыми) и у подростков (которые часто скры-
вают свои чувства от родителей).
Отец, сестры и братья пациента могут
быть важными информаторами, особенно
если наряду с психиатрическими проблема-
ми у ребенка есть проблемы в семье. Часто
бывает важно получить анамнестические
сведения из других источников (учителя,
родственники, приемные родители). В таких
случаях необходимо учитывать все, что ка-
сается добровольного участия и конфиден-
циальности, чтобы не злоупотребить дове-
рием семьи и окружения.
Для начала важно осознать, что далеко не
все дети, которые приходят к психиатру,
имеют серьезные психические проблемы. На-
оборот, большее количество пациентов, ко-
торые консультируются с врачом, не имеют
серьезных проблем. Будет ребенок пациен-
том психиатра или нет, решают и факторы,
не связанные с нарушениями у ребенка. Од-
ним из таких факторов является доступность
помощи. Другой фактор связан с тем обсто-
ятельством, что матери, чьим детям нужна
помощь психиатра, чаще, чем матери, у де-
тей которых нет таких проблем, одиноки и
имеют свои психические нарушения
(Shepherd et al., 1971).
Чтобы получить достаточное основание
для постановки медицинского психиатричес-
кого диагноза — в целом построенного на
феноменологии, требуется следующая инфор-
мация по крайней мере из трех различных
областей (Shepherd et al., 1977; Rutter och
Gould, 1985):
1. Частота (интенсивность) проблемы.
2. Мера различий, которые вызывает про-
блема, в зависимости от пола ребенка,
его возраста и способностей.
3. Какие существуют отличающиеся эмо-
ции, поведение.
4. Тип нарушения и продолжительность.
5. Отношение ребенка и семьи к такому
нарушению.
6. При каких обстоятельствах проявилась
болезнь.
7. Насколько сильно страдает ребенок или
его окружение.
8. Насколько ограничивается из-за наруше-
ния обычная социальная деятельность.
9. Влияет ли нарушение на нормальное раз-
витие ребенка и если влияет, то как силь-
но.
10. Как влияет нарушение ребенка на дру-
гих.
Насколько точным и полным будет анамнез,
зависит в большей степени от содержания
этой информации. Некоторые важные обла-
сти должны исследоваться детально, а имен-
но наследственность, социальные обстоятель-
ства, включая положение в семье, и раннее
развитие ребенка. Что касается беременнос-
ти и родов, то здесь важно получить объек-
тивную информацию.
НАСЛЕДСТВЕННОСТЬ
Нельзя не подчеркнуть значения того, что во
всех случаях анамнез наследственности со-
бирается очень планомерно. Это означает,
что помимо общих вопросов — существуют
ли другие болезни, разница в развитии или
иные обстоятельства в семье или у родствен-
ников, которые, как вы думаете, могут пред-
ставлять какой-либо интерес в связи со всей
проблемой, — должны существовать особые
вопросы об отдельных родственниках, кото-
рые обычно задают родителям. Надо, напри-
мер, поинтересоваться, как обстоят дела у
его/ее брата, бабушки, тетей и дядей, а затем
спросить о каждом в отдельности, о наличии
психических и неврологических болезней,
нарушении в развитии, различий в развитии,
поступлении в особый класс или школу, по-
требности в специальном обучении, позднем
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ 115
созревании, половой зрелости, а также по-
здно ли человек впервые пошел, когда на-
учился контролировать мочеиспускание и
т. д. Иногда надо задавать специальные воп-
росы, которые касаются таких диагнозов, как
туберозный склероз, нейрофиброматоз, лом-
кая Х-хромосома и т. д., в зависимости от
того, есть ли основание для этого в данном
случае или только предположение. Слова «на-
следственность не представляет интереса» —
всегда ошибочны, неверны, они скорее при-
знак того, что анамнез наследственности был
сделан не очень тщательным образом.
СОЦИАЛЬНЫЕ, СЕМЕЙНЫЕ
И ДРУГИЕ ОБСТОЯТЕЛЬСТВА
В этой рубрике анамнез берется из инфор-
мации о членах семьи. В каких отношениях
они состоят с пациентом (например, родите-
ли, приемные братья/сестры, младшие или
старшие братья/сестры и т. д.), образование
и профессия родителей, возможная безрабо-
тица (эта важная информация часто может
«пройти» мимо), местонахождение младших
членов семьи в течение дня (дома, в школе),
как заботятся в семье о детях, условия про-
живания, экономическое положение семьи,
получение пособий и другая информация, ко-
торая может оцениваться как значимая в
данном случае.
РАННЕЕ ПСИХОМОТОРНОЕ РАЗВИТИЕ РЕБЕНКА
В этой связи важно выяснить все о социаль-
ном, моторном и речевом развитии ребенка,
было ли оно в большей степени нормаль-
ным, ранним, несколько поздним или значи-
тельно поздним. Часто такие сравнения ро-
дители могут сделать через несколько лет
(Rasmussen och Gillberg, 1983), в то время
как особые сведения, например о том, когда
ребенок начал говорить, как правило, оши-
бочны, если родители не делали заметок в
конце определенного этапа развития (Hart et
al., 1978). Сведения о том, когда ребенок начал
ходить, в целом правильные (+1 месяц при-
мерно). В зависимости от случая иногда важ-
но узнать, когда у ребенка развились мото-
рика руки, контроль мочеиспускания, а так-
же когда он начал читать и писать.
БЕРЕМЕННОСТЬ, РОДЫ И ПЕРИОД
НОВОРОЖДЕННОСТИ
Чтобы получить достаточные сведения о
беременности, родах и периоде новорожден-
ности, необходимо взять сведения из амбу-
латорной карты ребенка. В целом они добы-
ваются через реквизицию данных о родах
при письменном согласии матери. Поэтому
всегда надо спрашивать о раннем анамнезе
ребенка, имея письменное согласие матери
на выдачу таких документов. Несмотря на
сложность, важно попытаться получить ин-
формацию как о принятии матерью алкого-
ля и лекарств, так и о курении во время бе-
ременности.
ОБЩИЕ ВЗГЛЯДЫ НА ТЕХНИКУ
ИНТЕРВЬЮИРОВАНИЯ
При сборе анамнеза важно создать непри-
нужденную атмосферу. Это означает, что раз-
говор желательно начать с рассуждения о
чем-то актуальном, а затем перейти к другим
вопросам и попросить информатора описать
свое видение существующей проблемы. Важ-
но также в качестве врача данной семьи
объяснить свою роль и сказать, что цель
первого разговора — лишь получить инфор-
мацию, а определенный диагноз или план
лечения во время этого визита прогнози-
роваться не будет. Таким образом можно
предотвратить возможные неясности и ра-
зочарования.
После такого введения важно вопросы
задавать определенным способом. Система-
116 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
тические изучения (Сох et al., 1981 а осп Ь)
показали, что «направляемый» разговор-анам-
нез значительно эффективней, протекает
быстрее и является более правильным спо-
собом получения информации, чем разговор,
где информация получается путем «слуша-
ния». Это не означает, конечно, что инфор-
матора нужно постоянно прерывать. Надо
также принимать во внимание и то, что «на-
правленное» толкование получаемой инфор-
мации может привести к результату «как че-
ловек спрашивает, так ему и отвечают».
В детской и подростковой психиатрии,
чтобы получить исчерпывающий анамнез,
иногда приходится задавать личные вопро-
сы, но этого лучше не делать во время пер-
вого разговора. Может быть, при первой
встрече лучше сконцентрироваться на яв-
ных проблемах ребенка, чтобы позже пе-
рейти к более личным вопросам. Иногда
чрезмерное опасение может испытывать и
психиатр, когда он поднимает волнующие
семью вопросы. Если тот, кто собирает анам-
нез, чуток, он сумеет заметить даже неболь-
шое изменение в интонации опрашиваемо-
го, которое может наводить на мысль о со-
крытии информации. При этом следует
помнить, что, вникая в трудные психологи-
ческие семейные проблемы, врач способен
найти путь к более доверительному обще-
нию с семьей. Не менее важно знать, что,
когда задаются вопросы очень личные (или
на которые наложено табу), например о на-
следственности, могут возникать различные
критические ситуации. И здесь также необ-
ходимо подчеркнуть важность доверитель-
ного общения. Для многих семей хорошо
организованный разговор, который даст
членам семьи почувствовать, что врачу
можно доверять, что он именно такой, како-
го они ищут, может быть началом конструк-
тивной работы, которая поможет ребенку, и
это заставит родителей думать о более дей-
ственном способе такой помощи.
АНАМНЕЗ, ПОЛУЧЕННЫЙ ОТ РЕБЕНКА
Что касается детей примерно шести лет, т. е.
тех, кто уже достиг возраста, когда они мо-
гут говорить и понимать, то с ними прово-
дится достаточно обычный разговор-анам-
нез, который несомненно важен. Младшие
школьники, а часто и подростки интервьюи-
руются как с глазу на глаз, так и вместе с
родителями. Что касается подростков, то
здесь особенно важно, чтобы интервью да-
валось им самим, но иногда нужно, чтобы
при этом присутствовали родители и другие
информированные люди из окружения под-
ростка. При разговоре с ребенком часто по-
лезно запастись листком бумаги, ручкой,
цветными карандашами и т. п. и попросить
его нарисовать что-нибудь, вокруг чего за-
тем можно строить разговор.
Чтобы получить представление о внутрен-
нем мире ребенка, можно использовать та-
кой довольно необычный прием, как наблю-
дение за играми ребенка, и по результатам
сделать вывод о его фантазии. Такое наблю-
дение может быть очень ценным в отноше-
нии детей в начальной школе, но оно ни в
коем случае не должно заменить разговор с
более старшим школьником. Следует подчер-
кнуть, что то, как толкует игры ребенка опыт-
ный наблюдатель, и то, что действительно
думает и чувствует ребенок, не всегда совпа-
дает (Hill, 1985).
Такое наблюдение используется в психи-
атрическом обследовании детей нечасто и в
основном оставляется для серьезных случа-
ев, где после обычного выяснения диагноз
остается неясным. При депрессии, например,
если не поговорить с самим ребенком, мож-
но допустить серьезную диагностическую
ошибку. Поскольку соответствие между тем,
что говорят родители о характере ребенка и
что ребенок говорит о себе сам, очень редко
(Gillberg, 1983).
Как для детей, подростков, так и для их
родителей существуют различные виды ан-
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ 117
кет. Разработанные, например, Rutter (Rutter,
1967; Rutter et al., 1970 a), Conner (1969) и
Achenbach (1980) касаются общих детских
психиатрических проблем, Birlesson (1981)
— депрессии и Krug (1980) — аутизма. Но ни
одна анкета не может заменить беседы, они
только дополняют клинические исследова-
ния. А вот для особой постановки вопроса и
при системных исследованиях такие анкеты
очень важны, т. к. их использование в опре-
деленный степени гарантирует большую на-
дежность в коммуникации между психиатра-
ми. Анкеты Rutter, Conner и Achenbach уже
проверены опытом, и поэтому они могут по-
стоянно использоваться в работе с детьми и
подростками с психическими проблемами.
Клиническое
психиатрическое
обследование ребенка
Беседуя с ребенком, врач наблюдает за его
психическими функциями и формулирует в
истории болезни его психическое состояние.
Это, естественно, особенно важно во время
первого визита. В зависимости от вида про-
блематики нельзя забывать применять свою
психическую оценку, если выдается удобный
случай. Модель психического изучения де-
тей и подростков дается в табл. 8.1.
Все дети и подростки, которые приходят
к психиатру, обязательно должны обследо-
ваться с точки зрения их соматического раз-
вития. Это означает частично «обычную фи-
зическую оценку», а также оценку моторики,
рефлексов с планомерной проработкой дру-
гих факторов. Подходящая модель такого
исследования детей примерно с шести лет
представлена в табл. 8.2. Для оценки значе-
ния результатов нейромоторных исследова-
ний в различные возрастные периоды смот-
рите знаменитую работу Touwen «Обследо-
вание ребенка с небольшими
неврологическими дисфункциями» (Touwen,
1979), в которой указываются границы «нор-
мального» состояния и различия для многих
таких параметров, как диадохокинез и дру-
гие. Такая оценка должна проводиться на
приеме у каждого детско-подросткового пси-
хиатра.
ДИАГНОСТИЧЕСКАЯ БЕСВДА С СЕМЬЕЙ
После того как собран анамнез у родителей
и детей и ребенок обследован неврологичес-
ки и психиатрически, может возникнуть при-
чина побольше узнать обо всей семье и
провести с ней диагностический семейный
разговор, чтобы принять во внимание опре-
деленные черты семьи (см. главу о семейной
терапии).
ПСИХОЛОГИЧЕСКАЯ ТЕСТ-МЕТОДИКА
И ОЦЕНКА РАЗВИТИЯ
В каждом психиатрическом заключении дол-
жен быть упомянут уровень развития когни-
тивных функций ребенка. Очень часто это
означает требование, чтобы оценка ребенка
происходила с помощью психологической
тест-методики, а не только на основании по-
казаний психиатра. Помимо этого иногда
требуется проектная оценка.
Что касается вопроса об определении
уровня развития когнитивных функций ре-
бенка (иногда его называют тест-проверкой
способностей или развития), то табл. 8.3 по-
казывает выбор тестов, наиболее часто
встречаемых в Швеции, область показаний,
применяемость, зависимость от возраста и
т. д. В Швеции, к сожалению, в последние 25
лет многие больницы не осознавали ценно-
сти таких тестов, а значит, эта область прак-
тически не развивалась. Сейчас в большей
степени применяются тесты для детей на-
чальных классов, которые в других странах
практически не используются (например,
118 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
шкала развития Griffiths), тогда как более
детальные тесты, такие, как шкала способ-
ностей Векслера для соответствующих воз-
растных групп (которая признана многими),
используются меньше. Нормы и стандарты
для большинства шведских тестов устарели,
что вызвало разговоры о среднем IQ среди
детей, который постепенно должен повы-
шаться.
В последние годы в Швеции появился
большой интерес к детской психоневроло-
гии. Однако потребуется немало времени,
прежде чем пробел в этой области компен-
сируется.
Когнитивные функциональные тесты
очень ценны в детской и подростковой пси-
хиатрии, и предполагается, что они исполь-
зуются вместе с другой медицинской инфор-
мацией. Например, важно знать, что уровни
развития детей до двух лет не дают сколько-
нибудь значимой информации (прогноза),
когда дело касается пациентов, у которых
нет проблем со способностями.
Для более старших детей значимость про-
гноза увеличивается таким образом: если IQ
у 7- и 8-летних детей относительно хоро-
ший (но не совершенный), то можно в неко-
торой степени предвидеть такой IQ у них и
через десять лет. Что касается детей, у кото-
рых есть какие-либо проблемы со способно-
стями, то для большинства из них IQ-тест
является очень важным с точки зрения про-
гноза уже с ранних лет, хотя и здесь нельзя
ничего предположить точно.
Если вообще тесты можно использовать
для того, чтобы предполагать прогноз в каж-
дом отдельном случае, а не констатировать
замедленное развитие, то требуется исполь-
зование нескольких разных тестов, а иногда
повторение части теста через год.
Что касается вопроса о проективных те-
стах для маленьких детей — ДАТ (детский
апперцептивный тест) и для более взрослых
— ТАТ (тематический апперцептивный тест)
на основе картинок, неполных предложений,
то они дают ребенку возможность проявить
свою фантазию и чувства.
В Швеции также довольно часто исполь-
зуется методика наблюдения за играми ре-
бенка с использованием стандартных игро-
вых материалов (чаще всего это так называ-
емый Эрика-материал) и толкования этих игр.
Накоплен определенный опыт, однако систе-
матических сведений о том, как все эти тол-
кования связаны с внешними и внутренними
проблемами ребенка, пока недостаточно. Тре-
буются дополнительные исследования. И в
ожидании этого вышеупомянутая методика
должна использоваться лишь в исключитель-
ных случаях.
Остальные проективные тесты, такие, как
тест Роршаха, когда дело касается детей и
подростков, применяются мало как в Шве-
ции, так и в других странах. Большое коли-
чество более или менее известных тестов
находится еще в состоянии доработки. Мно-
гие из них кажутся с научной точки зрения
обещающими, но пока еще слишком рано
говорить о каких-либо рекомендациях. Тес-
ты наподобие «Я думаю, что я...» показали
себя пригодными в клиническом исследова-
нии и должны также применяться в обыч-
ном обследовании ребенка, которому нужна
помощь.
Вообще в отношении всех этих тест-ме-
тодик надо сказать, что психолог должен
иметь большой опыт тестирования, чтобы
получить достоверный результат, по край-
ней мере когда дело касается обследования
детей, имеющих психические отклонения.
Обобщение данных
нейробиологических
методик исследования
Нейробиологические знания и методики для
исследования функции нервной системы
развиваются в последнее время очень быст-
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ 119
Таблица 8.1. Психическое состояние детей и подростков. Черты, которые оцениваются
в каждом исследовании психического состояния
Область
Двигательная активность
Когнитивная активность
Язык/речь
Социальное взаимодействие
Аспекты эмоциональности
Содержание мыслей
Черты
Степень активности (включая психомоторное
торможение)
Способность сидеть тихо
Неутомимость
Немотивированные движения
Общая двигательная координация
Высокая степень напряженности независимо от генеза
Стереотипы
Тики (двигательные или звуковые)
Умение сконцентрироваться
Усидчивость
Любопытство
Ориентировка во времени и пространстве
Общий уровень знаний
Медицинское впечатление от интеллектуального уровня
«Характер» взгляда (внимательный, пустой,
притуплённый)
Мимика и язык телодвижений
Речь и язык: много/мало
быстрота, интонация и ритм
постановка голоса
четкость
словарный запас
понимание языка
Реплики, поведение по отношению к врачу
Контакт глазами, умение работать вместе
Уступчивость
Общительность
Уверенность в себе
Слезливость
Уклончивое поведение
Грусть
Страх (особенный или общий)
Смущение
Раздражительность, агрессия, злость
Галлюцинации, ложные представления
Страхи
Фантазии
Мечты
Схемы игр
120 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
Таблица 8.2. Состояние развития.
Факторы, которые всегда будут приниматься во внимание при оценке состояния
Состояние
Общее
МФА (маленькие
физические аномалии)
Спина
Походка/движения
Моторика/неврология
Мышцы, мышечный тонус
Кожа
Глаза
Уши
Живот
Половая зрелость
Факторы
Рост
Масса тела
Обхват головы
(Размер в соответствии с возрастом, масса
по отношению к росту, обхват головы
в сравнении с остальными членами семьи)
Манера одеваться
Осмотрите лицо, руки и ноги,
отметьте пигментные пятна
Сколиоз, горб
Как он/она ходит, стоит
Ходьба на пятках, косолапость
Расположение пальцев, «зеркальные» движения
и другие похожие движения
Диадохокинез
Тест на кореоатетоидные движения
при длинных руках и пальцах
Поздние рефлексы верхних и нижних конечностей
Расширенное исследование при показании
Слабая/сильная
Гипертонический/гипотонический
Тщательное исследование для
исключения участков пигментации, фибром,
пигментных пятен и т.д.
Положение глаз и их движения
Острота зрения
Слух, осмотр ушных раковин
Пальпация живота
Более детальное, если требуется, исследование
Оценка согласно Таннеру
Ломка голоса
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ 121
Таблица 8.3. Психологические тест-методики, которые часто используются
в детской и подростковой психиатрии*
Тест
WISC-R (опреде-
ление
интеллекта
в школьные годы)
WPPS / Тест
Векслера для
школьников
младших классов
Leiter
Griffiths
Merril—Palmer
Terman— Merril
Шкала социальной
зрелости
Шведская
стандарти-
зация
Да
Продолжа-
ется 4—6,5
Да
Да
Да
Да
Да
Нет
(новая
шкала)
Возраст,
лет
7-16
3-7
Шкала 1
0-2
Шкала 2
2-8
1,5-6
0-
взрослый
0-
взрослый
Комментарий
Вербальная часть (общая инфор-
мация, соответствия, счетные
операции, запас слов, понимание,
умение повторять числа) и часть
демонстрации умений (дополне-
ние: картинки, разрезные картин-
ки, сложение фигур, лабиринты).
Занимает 60—90 мин
Преимущественно для выяснения
IQ в школьные годы
Важно, продолжая с WISC
Невербальный. В основном
оцениваются дети, у которых
проблемы с речью. Занимает
45 мин. Возможно, переоценивает
детей с аутизмом
6 разделов в шкале.
Моторика, личность—социаль-
ность, слух—речь, глаза—руки,
успеваемость, практическое
обсуждение. Смесь теста и
анамнеза. Время 45 мин. Мало
используется в других странах
Редко используется
Редко используется
Интервью с тем, кто лучше всего
знает ребенка. Хорошая связь с
«обычными» шкалами IQ. Дает
социальную, а не умственную
квоту.
Новая версия 1984 г. еще стан-
дартизируется в Швеции.
Особенно используется с детьми,
которые испытывают трудность
при участии в официальном тесте
* Некоторые методы, такие, как NEPSY, шкала развития Bayley, шкала развития Denver, речевой тест Reynell, ИТПС
(Иллинойский тест психолингвистических способностей), РВТ (разговорный впечатляющий тест), ЮКСТВ (юж-
нокалифорнийский сенсорный тест взаимодействия), тест Frostig и Luna (возможно, даже детская версия Halstead—
Reitan), оцениваются в данное время или существуют только в англоговорящих версиях. Они стандартизируются
во многих странах, в том числе Швеции, используются сейчас в медицине и быстро распространяются.
122 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
Таблица 8.4. Обобщение нейробиологической методики обследования
Метод
«Выращивание»
хромосом
Обычно
Специальная
техника
связывания
Специфическая
ДНК-техника
Специфическая
нейрохимическая
методика
(например,
органические
кислоты в моче,
сыворотка-TSN)
Моноамины в моче
Исследования
спинномозговой
жидкости
Показание у детей и подростков
Серьезное подозрение на специфичный
хромосомный синдром, например половые
хромосомные различия при проблемах
в поведении
При выяснении непонятных синдромов
с «хромосомной» внешностью
Подозрение, например, на CATCH 22
(хромосома 22), синдром Прадера—Вилли,
синдром Ангельмана (хромосома 15),
синдром Вильямса (хромосома 7)
и ломкую Х-хромосому
При подозрении на специфические
болезни, такие, как метахроматическая
лейкодистрофия, болезнь Санфилиппо,
выявлении гипотиреоза при неуточненной
задержке умственного развития
рекомендуется консультация
с нейропсихиатрами или нейропедиатрами
При подозрении на гормоно-
продуцирующую опухоль — это основная
причина исследования
При подозрении на энцефалит,
дегенеративное заболевание ЦНС, MS
или другую иммунную апатию; прежде
всего протеин-элфорез (при энцефалите
часто необходимо исследование сразу,
а затем еще через 2—3 недели)
и вирусология. Консультация
с нейропедиатрами. Аутизм и другие
нечастые нейропсихические синдромы:
прежде всего в моче — моноамины
и аминокислоты, консультация с
нейропедиатром
Комментарий
Даже если люмбаль-
ные исследования
без осложнений,
должны быть показа-
ния, чтобы использо-
вать эту методику
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ I 23
ЭЭГ
АСЫ
(аудиометрия
ствола мозга;
аудиторные
ответные реакции)
DAMP (всегда); ADHD, эпилепсия или
подозрение на это — всегда; неясные
трудности при концентрации, которые
не сопровождаются приступами;
энцефалит (острый или через 2 недели);
опухоль мозга; синдром Ретта; синдром
Ангельмана; синдром Ланду—Клеффнера;
аутизм; синдром Аспергера;
синдром Туретта
Аутизм, понижение слуха
неясной этиологии
Нормальное ЭЭГ не
исключает медицин-
ского диагноза в
детской и подростко-
вой психиатрии. У
трети детей с DAMP
наблюдаются типич-
ные изменения с
умеренными неспе-
цифическими откло-
нениями, прежде
всего в задних
отделах. У 1/4 детей
с эпилепсией нор-
мальная ЭЭГ между
приступами с еди-
ничными случаями,
иногда невозможно
разместить электро-
ды так, чтобы эпи-
лептогенные измене-
ния получались во
время текущего
приступа. Важно
тогда подключать
больше стимулято-
ров. Постарайтесь
работать вместе с
ассистентами лабора-
тории и нейро-
физиологами
Слух не может
«измеряться» с
помощью АМО, без
теста, это исследова-
ние нейрофизиологи-
ческих процессов на
уровне мозга, напри-
мер, можно измерить
время слухового
импульса
124 ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ
1 Церебральная
компьютерная
томография,
исследование
мозга магнитной
камерой
SPECT
Офтальмоло-
гическое
обследование
детей
Аудиологическое
обследование
детей
Аутизм, неясные случаи умственного
отставания (используется часто),
нервно-психическая анорексия
(должно повторяться в зависимости
от того, как долго длится состояние
голодания), неясные случаи с подозрением
на энцефалит, опухоль мозга,
нейродегенеративные заболевания,
туберозный склероз, токсоплазмоз
Особая квалификация специалиста.
Особенно важна при выяснении,
хирургическом лечении эпилепсии,
может больше использоваться
в ближайшем будущем
Задержка умственного развития, аутизм,
явные трудности при чтении и в письме,
подозрение на болезни ЦНС
и повреждения (например, если женщина
принимала лекарства во время
беременности), а также ухудшение зрения
Консультация нейропедиатров,
нейропсихиатров и офтальмологов
Подозрение на ухудшение слуха,
нарушения речи, аутизм, отставание
в развитии. Иногда трудности
в письме и чтении
ЦТ — имеет
относительно пло-
хую исследователь-
скую возможность.
Этот метод использу-
ется при диагностике
больших объемных
процессов (опухоли,
кровоизлияния и
другие более серьез-
ные структурные
изменения) МК —
значительно лучше
для выяснения. Но
только ЦТ может
показать склероз
Существует лишь в
нескольких медицин-
ских центрах при
университетах
Важно, чтобы у
офтальмолога был
определенный опыт
общения с детьми,
которых трудно
обследовать, т. к.
иначе ребенок не
захочет обследовать-
ся. Иногда при
исследовании
глазного яблока
приемлем наркоз,
особенно если он
делается по
другой причине
Важно, чтобы у
ассистентов и врача
был определенный
опыт общения с
такими детьми
ВЫЯВЛЕНИЕ И МЕТОДИКА ОБСЛЕДОВАНИЯ 125
ро. Это означает, что некоторые используе-
мые сейчас методики, возможно, уже через
пять лет отработают свое или будут приме-
няться с другой целью.
Неврологическое и нейромоторное иссле-
дования ребенка со временем могут создать
основу всей нейродиагностики. Именно на
основе их и такой информации, как анамнез,
сведения из амбулаторной карты и тесты,
нейробиологическая методика может стать
применимой в каждом отдельном случае.
Использование ряда нейрорадиологических,
физиологических и химических/фармаколо-
гических методик может потребоваться в
психиатрической диагностике некоторых
случаев у детей. В табл. 8.4 дается обзор важ-
нейших показателей для их использования.
Их использование ограничивается такими
факторами, как точность в медицинском ди-
агнозе (не надо производить исследование,
если медицинский и этиологический диагно-
зы уже известны), возраст ребенка (некото-
рые диагнозы и исследования исключены
после определенного возраста), сложность
методики и ее доступность (магнитные ка-
меры есть только в некоторых областях
Швеции). ЭЭГ, анализ хромосом, ДНК-анализ
так же, как исследование зрения и слуха,
должны быть теми нейробиологическими ди-
агностическими методиками, которые ис-
пользуются, когда дело касается пациентов
детской и подростковой психиатрии. Затем
идет нейрорадиология (церебральная компь-
ютерная томография или магнитно-резонан-
сная техника, реже рентген черепа).
Когда речь идет о нейробиологической
методике исследования, с клинической точ-
ки зрения важно знать, что родители, когда
хотят выяснить проблемы ребенка, часто и
указывают именно на то, что они хотят вы-
яснить. Необходимо с самого начала обще-
ния с семьей узнать, какие ожидания мать и
отец ребенка связывают с понятием «выяс-
нение».
Конечно, иногда есть основание потребо-
вать более сложного исследования (напри-
мер, сделать рентген мозга), но вообще впол-
не приемлемо позволить ребенку пройти
безболезненные и неопасные нейробиологи-
ческие исследования, и чем раньше, тем луч-
ше, если родители хотят выяснить причину.
Иногда речь заходит о том, чтобы помешать
проведению таких исследований, и врачи
проявляют настойчивость, т. к. полагают, что
существует риск «соматизации» болезни. Нет
основания думать, что ребенок и семья име-
ют тенденцию «соматизировать» психологи-
ческие проблемы, потому что ребенок про-
ходит тщательное нейробиологическое об-
следование именно с целью исключить
соматические причины психических про-
блем.
Психиатрия детей
раннего возраста
Петер де Шато
Введение
Психиатрия детей раннего возраста (от 0 до
3 лет) — молодая отрасль детской и подро-
стковой психиатрии, которая в конце 1970-х
годов благодаря своему растущему значению
в области здравоохранения ребенка смогла
развиться в отдельную дисциплину, заняв свое
место в традиционной детской психиатрии.
Она занимается проблемами не только де-
тей, но и их семей, поскольку все, что каса-
ется маленького ребенка, должно рассматри-
ваться именно с учетом совокупности отно-
шений его семьи и окружающего мира.
Нарушения в развитии малыша и его психо-
патология будут оцениваться и диагностиро-
ваться в рамках данного контекста.
Проблемы и нарушения развития на этом
этапе жизни можно разделить следующим
образом: временные, более длительные, хро-
нические. В целом можно сказать, что чем
раньше возникают нарушения, тем более
серьезные последствия для развития лично-
сти они могут иметь. При выявлении этих
нарушений и их лечении необходим тесный
контакт с родителями, поскольку известно,
что благодаря такому сотрудничеству про-
гноз улучшается.
9
Психопатология
В табл. 91 дается перечень психических про-
блем/нарушений, которые диагностируются
у детей раннего возраста. Этот вариант клас-
сификации отличается от других тем, что он
исходит из проблем ребенка и влияния окру-
жения на его развитие.
Таблица сопровождается кратким описа-
нием всех приведенных в ней групп наруше-
ний с примерами случаев.
1. НАРУШЕНИЯ В СОЦИАЛЬНОМ РАЗВИТИИ
И КОММУНИКАЦИИ
Аутизм и атипичные нарушения психическо-
го развития описываются в главах 15 и 26.
Поэтому здесь мы рассмотрим реактивные
нарушения.
Предполагается, что уже с момента рож-
дения ребенка он и его родители биологи-
чески замотивированы образовать опреде-
ленную связь. Согласно теории Bowlby
(1969), развитие этой связи ребенка и взрос-
лого человека основывается на подлинных
переживаниях, а не на предположениях о
возможном взаимодействии с данным чело-
веком.
ПСИХИАТРИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА 127
Таблица 9.1. Психические нарушения
у детей раннего возраста
Если ребенок ощущает заботу, надежные
и крепкие чувства близких, у него развива-
ются положительные ожидания в отноше-
нии и других людей. И наоборот, если у ре-
бенка возникает недоверие к другим людям и
самому себе, значит, забота о нем и уход в
раннем возрасте имели серьезные ограниче-
ния. Обычный симптом в такой ситуации —
отсутствие предпочтения одному из близких
даже в обстоятельствах, когда такое пред-
почтение, как правило, возникает. Часто та-
кой ребенок остается безучастным, если его
разлучают с этим человеком, он не делает
различия при общении со знакомыми и не-
знакомыми людьми.
Случай 1
Мальчик (возраст 20 месяцев) с подозре-
нием на аутизм или депрессию наблюда-
ется врачом. В возрасте одиннадцати не-
дель он был отдан в новую семью. Прием-
ная мать практически не общалась с ним,
и он почти не отвечал на попытки обще-
ния с ним окружающих. У него отсутство-
вало желание исследовать вещи, игрушки,
хотя он был просто очарован крутящим-
ся волчком.
Во время обследовании мальчик с са-
мого начала не обращал внимания на мать
и не протестовал, если она оставляла его.
Он был осторожным и пассивным, разви-
тие речи соответствовало уровню 12-ме-
сячного ребенка. Уровень способностей
мальчика был адекватен его возрасту, од-
нако он совсем не умел общаться. Посколь-
ку ситуация оценивалась как серьезная,
запланировали лечение.
Было решено не возвращать ребенка в
эту семью. Его поместили в детский дом,
в будущем планируя подобрать приемных
родителей. За две недели пребывания в дет-
ском доме состояние мальчика заметно
улучшилось. Он стал больше общаться с
другими детьми, активнее говорить, начал
оказывать предпочтение определенному
воспитателю. Новое исследование через
три месяца показало значительное улуч-
шение речи, а также развития в когнитив-
ном и социальном отношении.
Если сначала у ребенка подозревали
аутистическое нарушение, то после сме-
ны обстановки стали наблюдаться значи-
тельные сдвиги в плане общения.
2. НАРУШЕНИЯ В ПОВЕДЕНИИ
Как видно из табл. 91, может быть несколько
различных нарушений в поведении. Причем
возможны промежуточные формы и менее
выраженные случаи (Greenspan, 1992). Суть
1. Нарушения в социальном развитии и
коммуникации
А Аутизм
В. Атипичные нарушения психического
развития
С Синдром депривации (реактивное
нарушение)
2. Нарушения в поведении
A. Чрезмерная чувствительность
B. Нечувствительность
C. Гиперактивность — агрессивность
D. Нарушение формулы сна
E. Нарушения питания
3. Аффективные нарушения
A. Страх
B. Печаль
C. Депрессия
D. Неустойчивое настроение
4 Посттравматические стрессовые
нарушения
5. Нарушения адаптации
128ПСИХИАТРИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА
проблемы состоит в том, что, осваивая но-
вое, ребенок порой испытывает затруднение
в сочетании управления комплексом физио-
логических, сенсорных, моторных и аффек-
тивных процессов и сохранения позитивно-
го состояния живого внимания и спокой-
ствия. Хотя причина этого не очень ясна,
сложность в управлении своими чувствами и
поведением приводит к таким симптомам, как
неправильное дыхание, слабая мускулатура,
плохая осанка, гиперактивность, проблемы
со сном, едой и опрятностью.
Случай 2
Пятимесячный Д. спит спокойно только в
темной комнате. Телефон отключен. Его
родители разговаривают тихо, не включа-
ют радио, телевизор или пылесос. Они
пришли к таким самоограничениям после
нескольких месяцев постоянного крика,
капризов, прерываемого и беспокойного
сна ребенка. Хотя родители придержива-
ются строгого распорядка во всем, что ка-
сается Д., его поведение настораживает их.
Он плачет при переодевании и пытается
снять с себя одежду, любит осматривать
все вокруг, но поворачивается при этом
замедленно, услышав незнакомые звуки, пу-
гается и начинает плакать. Родители уста-
ли и озадачены, но стараются не показы-
вать своего смущения и недоумения, кото-
рые вызывает у них происходящее. Они
не очень уверены в том, что ребенок де-
лает различия между ними и другими людь-
ми, потому что не проявляет радости, когда
они подходят к нему.
Лечение такого нарушения должно пре-
дусматривать два важных момента: развитие
сенсорного восприятия и моторных способ-
ностей ребенка; стимулирование становле-
ния специфически развивающихся чувств,
поведения и взаимодействия с другими людь-
ми. Родителям нужна помощь в том, чтобы
они поняли трудности ребенка и в то же
время могли обсудить свои чувства разоча-
рования и усталости. Стимулирование пси-
хомоторного развития ребенка должно про-
исходить медленно и маленькими шагами, а
родители должны заранее подготовить себя
к изменениям в развитии ребенка и его ста-
новлении.
Трудности при кормлении принимают раз-
ные формы и занимают главное место в
проблемах младенцев. Еще в 1936 году
Winnicott (1977) писал, что при скрупулез-
ном изучении подобного анамнеза он понял,
что ничто не сравнится с этими трудностя-
ми. В качестве примеров он приводит пло-
хой аппетит у ребенка в разные критические
фазы его развития, отказ от еды в детском
возрасте и нервно-психическую анорексию
— в подростковом. Мать или отец обосно-
ванно волнуются, если ребенок плохо берет
грудь, не прибавляет, как должно, в весе, если
им кажется, что он постоянно голоден, если
очень часто кричит. Эти проблемы в основ-
ном рассматриваются медсестрами по уходу
и педиатрами. Некоторые исследования по-
казали, что трудности при кормлении у но-
ворожденных детей нередко связаны с пси-
хосоциальными проблемами в их окружении
(Nylander och Zetterstrom, 1977). Если в се-
мье или окружении младенца есть такие про-
блемы, возможно, уже в этот период его
жизни (0—3 месяца) надо подумать о кон-
сультации с детским психиатром.
Нарушения в приеме пищи могут возник-
нуть уже на первом или втором месяце жиз-
ни малыша. Это, если нет какой-нибудь дру-
гой причины, скажется на его прибавке в
веса и росте. Ребенок с такими проблемами
гипервозбудим, очень чувствителен к поощ-
рению, раздражителен, что затем может по-
степенно перейти в апатию. Причину следу-
ет искать в поведении как матери, так и ре-
бенка и в то же время — в недостатке их
общения (de Raeymaecker, 1981).
Главная задача лечения — поддержать мать,
помочь ей советом и одновременно попы-
ПСИХИАТРИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА 129
таться узнать, есть ли у нее трудности и
проблемы помимо забот о ребенке. Очень
важно сделать разностороннее заключение
о состоянии ребенка и матери, оценить спо-
собности матери. Если у ребенка обнаружи-
ваются вышеперечисленные симптомы, его
госпитализируют. Нередко уже за время на-
хождения в больнице у малыша наблюдается
значительная прибавка в весе. Если же его не
госпитализировать или промедлить с этим,
состояние его может приобрести острый
характер, а иногда на ситуацию вообще бу-
дет трудно повлиять.
3 АФФЕКТИВНЫЕ НАРУШЕНИЯ
Эта категория нарушений охватывает такие
чувства, как страх, печаль, депрессия и не-
устойчивость настроения (табл. 9.1). Порой
эти эндогенные черты понимаются как тем-
перамент ребенка. В литературе считается,
что ребенок уже с рождения имеет разные
черты темперамента, которые проявляются
в его поведении (Richards och Bernal, 1972).
Одни дети спокойны и обладают большим
терпением, а другие требуют немедленного
удовлетворения своих желаний. На такие си-
туации, как кормление, укладывание спать и
смена пеленок, ребенок в течение какого-то
периода своей жизни реагирует очень инди-
видуально. Характеристики темперамента
часто определяются как конституциональ-
ные черты и рассматриваются в качестве
маркера адаптивных возможностей в более
старшем возрасте. Большинство исследова-
ний темпераментов детей основываются на
интервью с родителями. Более объективные
исследования, включая прямое наблюдение
ребенка (например, во время пребывания
его в больнице и т. п.), были бы более цен-
ными.
Пытаясь выяснить стабильные характери-
стики темперамента у младенцев в течение
какого-либо времени, исследуют шесть фак-
торов, которые, как считается, являются чер-
тами темперамента младенца (Thompson och
Lamb, 1982). Это уровень активности, недо-
вольство, страх, длительность интереса,
улыбка и смех, а также умение успокоиться.
Такие черты темперамента, специфичные для
каждого индивида, являются довольно устой-
чивыми. Что касается отношений с матерью,
то они варьируют в зависимости от возраста
и развития ребенка, а частично зависят от
умения матери сочувствовать. Считается, что
именно черты темперамента вариабельны в
поведении и соотносятся с уровнем разви-
тия ребенка.
Младенец уже достаточно рано начинает
играть активную роль в отношениях с роди-
телями (Leur, 1977). Эта взаимосвязь напо-
минает (Ainsworth och Bell, 1969) спираль
взаимодействий, результат которых зависит
от умения как детей, так и родителей. Часть
таких «спиралей» становится сильным сти-
мулом развития ребенка, в то время как дру-
гие можно считать неудачными. В последнем
случае это становится неблагоприятным
фактором (например, родители и ребенок
могут неправильно толковать сигналы друг
друга), который может влиять на нормаль-
ное развитие ребенка.
4. ПОСТТРАВМАТИЧЕСКИЕ СТРЕССОВЫЕ
РАССТРОЙСТВА
Концепция влияния посттравматических
стрессовых расстройств на развитие и даже
жизнь ребенка — достаточно новая в психи-
атрии детей раннего возраста. Во всем мире
миллионы детей истощены и беспрерывно
болеют, каждую неделю умирает около двух-
сот тысяч детей. Причины тому разные, но
прежде всего это хронический стресс и утом-
ление.
Посттравматический стресс у маленьких
детей раньше не диагностировали, так как
люди не могли даже подумать, что маленькие
5-782
130ПСИХИАТРИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА
дети могут страдать от стресса. Несмотря на
то, что в последнее время развитию детей
уделяется такое большое внимание, мы про-
должаем сталкиваться со случаями пережи-
того стресса у маленьких детей. Большое
количество людей, ставших жертвами физи-
ческого, психического или сексуального на-
силия в детском возрасте, впоследствии име-
ют алкогольную или наркотическую зависи-
мость. Дети, которые в течение долгого
времени находились в инкубаторе, подверга-
лись интенсивной терапии в неонатальном
отделении или получали искусственное пи-
тание, также могут проявить симптомы, по-
хожие на посттравматический стресс или ре-
акцию на острую травму. У них наблюдается
нежелание контактировать с окружающими
людьми, неконтролируемый плач, тремор ко-
нечностей, нарушение сна и питания, страх
и волнение.
Случай 3
А. (2,5 года) была показана психиатру из-
за нарушения сна и страхов, которые на-
чались после того, как ее 7-летний брат М.
умер от апластической анемии, длившей-
ся в течение года. Во время болезни при-
ходили врачи и мальчика часто госпита-
лизировали. М. готовился к пересадке ко-
стного мозга, но был очень чувствителен
к инфекциям, поэтому лежал в стерильной
палате. Когда А. и родители приходили к
нему, они мыли руки и надевали стериль-
ные халаты. Такая ситуация продолжалась
в течение нескольких недель, пока М. вне-
запно не умер.
После этого А. не могла больше спать
одна, ночью просыпалась и начинала силь-
но беспокоиться. Днем она тоже не хоте-
ла оставаться одна, боялась ходить в туа-
лет, пугалась каждого звука. Все это при-
вело к тому, что мать девочки, которая
из-за этого тоже не могла спать ночами,
очень устала и находилась в постоянном
напряжении. Она считала, что дочь слиш-
ком многого требует от нее, раздражалась
из-за такого ее поведения.
У матери, частично из-за смерти сына,
а частично из-за раздражения и чувства
вины по отношению к дочери, появилась
реактивная депрессия. А. реагировала на
изменение настроения матери своеобраз-
но — утверждала, что ее одежда в беспо-
рядке. Мать вынуждена была переодевать
дочь. Такой ритуал напоминал девочке
посещение брата в больнице. А. часто
ложилась на диван в гостиной, где М. ле-
жал во время болезни. Кроме того, она
говорила, что хочет посетить небеса, что-
бы встретиться там с братом.
Родители считали А. достаточно труд-
ным ребенком. Они не понимали, что де-
вочка переживала реакцию скорби, так как
сами были поглощены этим чувством.
После нескольких разговоров с психо-
терапевтами родители осознали, что труд-
ное поведение А. связано с ее горем и бес-
покойством, вызванным боязнью, что она
тоже умрет и исчезнет. При индивидуаль-
ной терапии с А. прорабатывались не толь-
ко вопросы о болезни М., его уходе и воз-
несении, но и тема страха А. и ее смерти.
Каждый раз А. брала с собой на терапию
фотографию М., которая стояла на столе,
пока девочка играла. Через два месяца А
уже могла снова спокойно спать в своей
кровати. Несмотря на переживаемое горе,
настроение всей семьи после лечения улуч-
шилось.
5. НАРУШЕНИЯ АДАПТАЦИИ
Сразу после рождения ребенка для него и
родителей начинается важный период адап-
тации его к внематочному существованию.
Ребенку надо привыкать к определенному
ритму физиологических и интерактивных
процессов, когда, например, дело касается
приема пищи, сна, бодрствования, активно-
ПСИХИАТРИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА 131
го и пассивного движения. Беспокойство, не-
желание общаться и плач могут периоди-
чески возникать по различным причинам,
будь то голод, боль, усталость и т. д. Доста-
точно внимательные родители понимают
сигналы ребенка и адекватно реагируют на
них, они даже отмечают ритмичность сиг-
налов требования. А переживая радость
вместе с ребенком, они стимулируют его
рост и развитие. Этот ранний ритм суще-
ствования может нарушаться у ребенка из-
за недостатка сопереживания со стороны
родителей и окружения. Ритм, не удовлетво-
ряющий потребности ребенка, или его от-
сутствие может привести к нарушениям
адаптации к жизни.
Случай 4
В восемь месяцев у Л. начались трудности
при кормлении. Это произошло после
обычной прививки. У ребенка поднялась
температура, появилась сыпь, и его поме-
стили в больницу. После лечения пробле-
мы с питанием исчезли и мальчик через
два дня вернулся в семью
Однако дома он вновь стал отказывать-
ся от еды. Мать в определенное время пред-
лагала ему пищу, к которой он привык еще
до больницы, но он ее чаще всего выпле-
вывал. Таким образом у него развилось
адаптационное нарушение.
При лечении врачи детально интересо-
вались тем, какую пищу он принимал (вкус,
состав). Матери посоветовали увеличить
количество приемов пищи. Она стала да-
вать ему еду часто, маленькими порциями
и только ту, которую он хотел. Вскоре они
приспособились к новому ритму, и через
месяц все нормализовалось.
Заключение
Психиатрия детей раннего возраста — бы-
стро развивающаяся отрасль психиатрии.
Этому способствовали пересмотренная точ-
ка зрения на отношения детей и родителей;
новые сведения о генетических нарушени-
ях и индивидуальном развитии ребенка; ис-
следования в области неврологии, а также
сведения о различиях при нормальном раз-
витии ребенка и развитии с некоторыми
отклонениями. Однако, применяя на прак-
тике эти новые данные, нельзя забывать о
том, что трудности и нарушения развития
бывают как преходящими, так и постоян-
ными, и каждое из них имеет свое значе-
ние. Кроме того, надо выбирать правиль-
ное лечение в зависимости от acne*ja*fe>o-
блемы, которая может иметь
биологический, психический, психологичес-
кий и социальный характер.
Эмоциональные нарушения
ю
Кристофер Гиллберг
Введение
Психические проблемы в форме страхов,
волнения, внутреннего беспокойства вполне
обычны в детстве. Часто такие проблемы
объединяются под общим названием «эмо-
циональные нарушения», хотя еще в 1940
году было проведено разделение между теми
психическими нарушениями, которые озна-
чают внутреннее напряжение ребенка, и теми,
которые означают скорее нарушения в по-
ведении, влекущие за собой проблемы для
окружения ребенка. Позднее смогли показать
(Quay, 1979; Harris, 1995; Gillberg, 1995 а),
что эмоциональные нарушения (внутренние
нарушения, которые ребенок переживает
сам) с одной стороны и социальные наруше-
ния (внешние нарушения, т. е. неконтроли-
руемое поведение с агрессивностью) — с
другой различаются в вопросах о симпто-
мах, роли семьи, трудностях в школе и про-
гнозе.
Обычные симптомы при эмоциональных
нарушениях — страх, волнение, чувство не-
полноценности, стеснительность, иногда деп-
рессия и грусть. В литературе для обозначе-
ния проблем этого типа часто употребляет-
ся термин «детский невроз». Это понятие,
однако, не совсем верно, так как получается,
что трудности ребенка зависят от неосоз-
нанных интрапсихических конфликтов
(Hersov, 1985 а). Нет всеобщего подтвержде-
ния тому, что такие конфликты лежат в ос-
нове эмоциональных нарушений у детей,
поэтому лучше придерживаться нейтрально-
го термина.
В этой главе будут описаны психические
нарушения у детей разной этиологии, но с
общими симптомами (состояние страха,
фобии, синдром навязчивости, конверсион-
ный синдром, избирательный мутизм). Если
вас интересует описание депрессии у детей,
смотрите главы о депрессии, суицидах и под-
ростковых психозах.
Эпидемиология
Согласно эпидемиологическому исследова-
нию «Остров Уайт» (Rutter et al., 1970 а),
около трех процентов школьников средних
классов имеют эмоциональные нарушения.
Частота случаев выше в больших городах
(Rutter, 1973). Проведенное в Гетеборге
(Gillberg et al, 1982 b) тщательное психиат-
рическое обследование детей показало, что
ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ 133
5 процентов первоклассников имеют очевид-
ные психические нарушения, где доминиру-
ют страх и волнение. У большой группы детей
отмечена депрессия.
Частота эмоциональных нарушений, воз-
можно, выше в подростковые годы (Leslie,
1974). Кроме того, есть различия в частоте
нарушений у мальчиков и девочек (в стати-
стике этих случаев девочки доминируют).
Табл. 10.1 приводит некоторые эпидемиоло-
гические сведения об эмоциональных нару-
шениях.
Таблица 10.1. Эпидемиология при эмоциональных нарушениях у детей
Состояние
Эмоциональные
нарушения*
(включая депрессию)
Эмоциональные
нарушения*
(без депрессии)
Состояние страха
(общий страх +
страх расставания)
Фобические
состояния
Навязчивые
состояния
Истерия
Отказ от школы
Избирательный
мутизм
Частота
2,5 %
5,2 %
7
7,7 %
< 0,1 %
(1 % всех
пациентов дет-
ско-подростко-
вого психиатра,
Англия)
< 0,5 %
< 0,3 %
(5 % всех
пациентов дет-
ско-подростко-
вого психиатра,
Англия; 7 % всех
пациентов дет-
ско-подростко-
вого психиатра,
Гетеборг)
0,08 %
0,2 %
Возраст
10—11 лет
7 лет
р
Все возрасты
10—11 лет
0—11 лет
7 лет
7—16 лет
Исследование
Rutter et al., 1970 а
(дети провинции)
Gillberg et al., 1982 b
(большие города)
—
Agras et al., 1979
Flament et al., 1985
Rutter et al., 1970 a
(Hollingworth et al.,
1980)
Flament et al., 1988
Rutter et al., 1970 a
(Hersov, 1985 b)
(Flakierska et al.,
1988)
Fundudis et al., 1979
Kopp och Gillberg,
1997
* Цифры, касающиеся эмоциональных нарушений, показывают, что такие нарушения чаще встречаются в
больших городах, чем в провинции Исследование Rutter (1973) подтверждает
это
134 ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ
Состояние страха у детей
Беспокойство и страх вполне обычны в по-
вседневной жизни, и поэтому их рассматри-
вают как нормальные явления. Однако легко
возникающий страх, который человек испы-
тывает постоянно, или страх, граничащий с
паникой, понимают уже как некое заболева-
ние. Большинство людей никогда не испыты-
вает такого страха. Когда дело касается ре-
бенка, важно знать, что страх может быть
столь интенсивным, длительным или похо-
жим на панику, что даже взрослому человеку,
а не то что детям, сложно пережить подоб-
ное состояние.
Такие состояния, как страх расставания и
панический страх (согласно DSM-IV), изуча-
лись у детей очень мало. И хотя взгляды
психиатров в вопросе о постановке диагно-
за тут часто расходятся (Cantwell et al., 1979
a och b), известно, что есть определенная
связь между страхом расставания и возника-
ющим у ребенка позднее паническим стра-
хом (Klein, 1990).
Риск возникновения состояния страха
значительно возрастает, если ребенок в от-
личие от своих братьев (сестер) более эмо-
ционально уязвим и чувствителен к разного
типа стрессам. Такие дети часто боятся лю-
бых изменений, всего нового. Некоторые
авторы (Thomas et al., 1968) считают такой
тип реакции чертой личности (с генетичес-
кими и другими биологическими причина-
ми), а не пограничным состоянием. Дети,
страдающие страхами, проявляют аналогич-
ные симптомы и в подростковом возрасте
(Rutter, 1972). Также известно, что большин-
ство чувствительных детей, когда выраста-
ют, психически, физически и социально чув-
ствуют себя хорошо.
Преходящее состояние страха может раз-
виться и у любого здорового ребенка, если
он пережил тяжелый психосоциальный
стресс (Chess, 1973). Дети с двигательной
неуклюжестью и мягкими неврологическими
признаками более, чем обычные, подверже-
ны риску возникновения страхов (часто
вместе с депрессией) в подростковые годы и
в молодости (Shaffer et al., 1985; Hellgren et
al., 1994). У подростков и взрослых со стра-
хами надо искать симптомы DAMP в детстве,
моторную неловкость, плохую ориентиров-
ку в пространстве и т. д. (см. главу 13). При
аутизме, аутистическом состоянии и эпилеп-
сии иногда возникает хаотичный страх, не-
редко сопровождающийся выраженным дви-
гательным беспокойством и физиологичес-
кими симптомами паники. Таким приступам
страха могут дать толчок непонимание ре-
бенка и чрезмерные требования к нему со
стороны окружения, неспособность его к
коммуникации, физическая боль.
Большинству чувствительных детей не
требуется лечения, и их родители не обра-
щаются к детским психиатрам за помощью.
В тяжелых случаях, которые вызывают бес-
покойство у окружения ребенка, могут по-
мочь индивидуальные терапевтические меры
и разговор с родителями. Родителям всегда
нужна, когда дело касается психических на-
рушений, помощь в понимании специфичес-
ких проблем ребенка и его потребностей.
Анксиолитики назначают редко, только для
купирования острых состояний. При пани-
ческом страхе, особенно при социофобиях,
могут быть назначены SSRI-ингибиторы об-
ратного захвата серотонина (см. главу о
фармакотерапии).
Страх расставания и панический страх у
детей начали изучаться недавно. Особый
вариант болезненного страха расставания
наблюдается при отказе от посещения шко-
лы (см. ниже).
Фобии
Фобии, т. е. интенсивный страх ситуаций или
предметов, которые у большинства людей не
вызывают такой реакции, вполне обычны у
ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ 135
детей и подростков. Фобия по отношению к
некоторым животным (например, собакам,
насекомым) особенно часто встречается у
младших школьников, возможно, каждый
третий ребенок в этом возрасте испытывает
такой страх. Нередко причиной этого стано-
вится реальная ситуация, — например, на
ребенка однажды напала собака. В десять лет
чаще возникает страх темноты, школы и
смерти (Marks och Gelder, 1966; Rutter et al,
1970 a; Bilenberg, 1998).
Чаще всего фобии — изолированное явле-
ние, которое не должно восприниматься как
симптомы серьезной психиатрической про-
блематики. В тех случаях, когда есть очевид-
ное социальное нарушение (например, при
отказе выходить на улицу из-за страха встре-
тить собаку или из-за боязни пережить пани-
ческий приступ), вполне обычно предполо-
жить, что фобия является признаком более
тяжелого эмоционального нарушения, часто
с тревогой, расстройством сна и т. д. В этих
случаях рекомендуют лечение у детского
психиатра. Но важно понимать, что в детс-
ко-подростковой психиатрии «моносимптом»
не может быть показанием к психотерапев-
тическому или психофармакологическому
вмешательству.
Существует много разных теорий возник-
новения фобий. Ясно, что некоторые про-
стые фобии могут появиться у детей после
травматического переживания. В других слу-
чаях ребенку может передаться страх мате-
ри (Windheuser, 1977). Согласно одной из
описанных в литературе теорий, страхи и
фобии должны пониматься в перспективе
развития и поэтому при их симптомах надо
принимать во внимание возраст ребенка и
то, как проявляются эти нарушения. Страхи
могут быть приемлемы в определенных воз-
растах. Психоаналитическая теория, со сво-
ей стороны, подтверждает значение проек-
ции неосознанных конфликтов на внешний
объект. Сегодня всеми принято, что многие
случаи социальной фобии имеют корни в
невыявленных переживаниях, связанных с
приступами панического страха.
Согласно Miller с соавт. (1974), лечение
тяжелых фобий должно содержать четыре
основных элемента.
1. Утверждение надежды, то есть терапевт
должен сказать ребенку и родителям, что
скорее всего сможет помочь.
2. Идентификация стимула, что лучше всего
проводится через тщательный анамнез и
анализ ситуации.
3. Десенсибилизация страха, которая может
происходить как постепенное изменение
его от большего к меньшему через показ
символа-стимула (например, рисунка) или
любым другим способом, при котором
пугающее событие связано с уменьшаю-
щим страх стимулом.
4. Возможная демонстрация стимула.
В дополнение можно сказать, что отмечен
хороший результат применения SSRI при
социальных фобиях.
Прогноз при простых фобиях очень хо-
роший. В тех же случаях, когда фобия явля-
ется частью сложной психиатрической про-
блемы, прогноз варьирует и зависит от ос-
новного заболевания.
Навязчивые состояния
Навязчивые мысли (обсессии) и навязчивые
действия (компульсии), вероятно, встречают-
ся часто, по крайней мере в начальных клас-
сах и в дошкольный период (Opie och Opie,
1959; Freud A., 1966; Thomsen, 1994 а). По-
вторяющаяся навязчивая потребность думать
о некоторых вещах может касаться, напри-
мер, слов, чисел, картинок, песен, чувств и
даже импульсов к выполнению определен-
ных действий.
Навязчивые действия могут быть очень
разными: прыжки по определенным камням
при ходьбе, нюхание своих рук или постоян-
136 ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ
ная проверка, например, застегнута ли пуго-
вица. Навязчивые мысли и навязчивые дей-
ствия такого типа, если при этом нет других
симптомов, не рассматриваются как заболе-
вание, и здесь, как правило, нет показаний к
лечению. И все же иногда, хотя и очень ред-
ко, такие симптомы могут перейти в серьез-
ное психическое заболевание. В работе «Ос-
тров Уайт» отмечено, что при обследовании
10—11-летних детей не обнаружилось ни
одного подобного случая. Однако надо по-
мнить, что, как замечено в последние годы,
даже относительно тяжелые психические
навязчивые состояния (обсессивные и ком-
пульсивные нарушения) не всегда выявляют-
ся, несмотря на то, что они создают значи-
тельные трудности в повседневной жизни.
Частота таких проблем среди школьников
равняется приблизительно одному проценту
(Flament et al., 1988).
Тяжелые навязчивые состояния начинают
развиваться в 6—7 лет, но редко проявляют-
ся до начала полового созревания. Способ-
ности ребенка при этом обычно нормаль-
ные или даже несколько выше (Adams, 1973;
Thomsen, 1994 а). Однако в эмоциональном
и социальном плане навязчивые мысли и
действия создают такие неудобства, что в
некоторых случаях они становятся похожи-
ми на психотические нарушения. У некото-
рых детей при этом ограничивается обще-
ние с окружением. У пациента с самого на-
чала может быть ощущение, что возникшая
навязчивость есть нечто нездоровое, но пре-
ходящее со временем. Постепенно эта навяз-
чивость интегрируется в личность и паци-
ент зачастую уже не может полноценно жить
без лечения.
Самые частые типы навязчивых действий
— постоянное мытье рук и другие виды са-
мопринуждения, связанные с боязнью грязи
и контролем чистоты. Также можно наблю-
дать многократно повторяющееся одевание
и раздевание, вырывание волос на голове
(трихотилломания). Навязчивые мысли каса-
ются также страха болезней (рака, СПИДа,
инфекций), смерти и заражения. Навязчивые
действия могут вызывать физические по-
вреждения, такие, как экзема и другие по-
вреждения кожи рук при их частом мытье.
Навязчивые действия (в некоторой степе-
ни и мысли) несколько смягчают чувства
беспокойства, страха, внутреннего напряже-
ния, но в целом создают замкнутый круг с
потребностью снова мыслить (действовать)
навязчивым образом, что в результате увели-
чивает беспокойство, страх и психосоциаль-
ные нарушения.
Навязчивые состояния протекают волно-
образно, с периодами улучшения и ухудше-
ния, что особенно заметно, когда эта вариа-
ция симптомов связана с двигательными или
вокальными тиками.
Лечение таких состояний раньше было
неблагодарным делом. Warren (1965) на-
блюдал пятнадцать подростков с тяжелыми
навязчивыми состояниями и выявил, что,
несмотря на интенсивное психотерапевти-
ческое лечение, только двух из них можно
было отнести после лечения к «нормаль-
ной вариации». У большинства тяжелые
нарушения наблюдались даже несколько
лет спустя. Трициклические антидепрессан-
ты — прежде всего кломипрамин (анафра-
нил) — имеют хороший эффект при навяз-
чивых состояниях в зрелом возрасте. На-
блюдения их действия у детей и подростков
продолжаются. Лечение SSRI иногда может
быть очень эффективным, и сегодня оно
применяется в сочетании с когнитивной
поведенческой терапией. Часто лечение
начинают с комбинации, чтобы затем пе-
рейти только к когнитивной терапии и
научить пациента овладевать своими навяз-
чивыми мыслями. Помощь психиатра при
этом является очень ценной. Иногда требу-
ется многолетнее лечение. Лечение тяже-
лых состояний навязчивости — компетен-
ция специалистов детской и подростковой
психиатрии (Thomsen, 1997)
ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ 137
Причины возникновения тяжелых навяз-
чивых состояний неизвестны (Hollingworth
et al., 1980; Thomsen, 1994 а). Некоторые
исследования указывают на наследствен-
ность. В течение долгого времени важней-
шим фактором при синдроме навязчивости
считалась дисфункция основных ганглиев
мозга. Исследование (Swedo et al., 1989) по-
казало, что дети и подростки с тяжелыми
состояниями навязчивости имеют, как пра-
вило, органические изменения в лобных от-
делах мозга, лимбической системе и в основ-
ных ганглиях.
Связь тяжелого навязчивого поведения с
аутизмом и синдромом Аспергера, а также
синдромом Турегга и компульсивностью гово-
рит о том, что в тяжелых случаях общее био-
логическое нарушение может существовать как
«вносящий» фактор. Даже при нервно-психи-
ческой анорексии существует связь с тяже-
лым навязчивым поведением, которое вызва-
но не только проблемами с питанием, весом и
калориями. Ведь аутизм, синдром Турегга и
нервно-психическая анорексия являются со-
стояниями, при которых важную роль играет
биологическая дисфункция центральной не-
рвной системы. В возникновении их в после-
днее время все чаще винят генетические фак-
торы. Однако до сих пор не ясно, может ли
состояние с оттенком навязчивости перейти в
состояние навязчивости.
Прогноз разный: приблизительно треть
детей и подростков с навязчивыми состоя-
ниями избавляются от симптомов, когда
вырастают, у трети остаются умеренные
симптомы и еще у трети —тяжелые навязчи-
вые нарушения, сопровождающиеся соци-
альными фобиями.
Конверсионный синдром
Страхам сопутствуют такие соматические
симптомы, как боль в животе, диарея, голо-
вокружение, сердцебиение, которые имеют
связь с нарушениями в автономных функци-
ях нервной системы. Более серьезные сома-
тические симптомы иногда имеют чисто
психогенное происхождение и называются
конверсионным синдромом или истерией. Это
касается истерического паралича, болевых
состояний, глухоты, слепоты, похожих на
эпилепсию состояний, состояний с частич-
ной или полной амнезией. Псевдоэпилепсия
у детей может вызвать большие дифферен-
циально-диагностические проблемы, по-
скольку нередко припадки возникают у име-
ющих ранее «настоящую» эпилепсию.
Название синдрома определено гипотезой
о том, что неосознанный страх у пациента
конвертируется в комплекс соматических
проблем. Типично клиническая проблема: у
пациента есть тревожащие его окружение
симптомы, но у него самого они не вызыва-
ют беспокойства. Нередко говорится об от-
сутствии симптомов или о том, что они
уменьшаются, если не наблюдать за паци-
ентом.
Истерические симптомы, вероятно, дос-
таточно редки и составляют менее одного
процента случаев среди детей и подростков
(Goodyear, 1981). В среднем частота их про-
явления, согласно Graham (1991), менее
1/1000, чаще они наблюдаются в возрасте,
предшествующем началу полового созрева-
ния. В подростковом возрасте в статистике
случаев доминируют девочки. В США же
многие авторы утверждают, что истерия —
обычная проблема. Возможно, здесь играют
роль вариации разных культур, но подтверж-
дений тому недостаточно. Некоторые авто-
ры включают категорию пациентов с диаг-
нозом «множественные личностные наруше-
ния» в группу с конверсионным синдромом.
Частота таких личностных нарушений в дет-
ские и подростковые годы очень низкая.
Есть большой риск ошибочно диагности-
ровать органическую болезнь как истерию
(Caplan, 1970). В Лондоне двадцати восьми
детям и подросткам в 1950— 1960-е годы был
138 ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ
выставлен диагноз «истерия». При наблюде-
нии в течение одиннадцати лет выяснилось,
что по крайней мере тринадцать из них (46
процентов) имели тяжелые органические по-
ражения ЦНС с истероформным синдромом.
У самого автора было в практике несколько
случаев «истерического паралича», «истери-
ческого головокружения» и «псевдоэпилеп-
сии», которые при тщательном выяснении и
наблюдении оказались аутизмом, синдромом
Туретта, микоплазменным энцефалитом, хо-
реей Гентингтона, болезнью Шпильмейера —
Фогта — Шёгрена, Галлервордена — Шпатца,
синдромом Кляйна — Левина. Достаточно
часто в таких случаях первичный диагноз
был поставлен не детским психиатром, а
педиатром.
Иногда, особенно у девочек в подростко-
вом возрасте, возникают эпидемии истерии,
симптомы которой проявляются головной
болью и обмороками. Лучшая мера в таких
случаях — изолировать носителя симптомов
и известить остальных, еще не «зараженных»,
что эпидемия достигла своей кульминации.
Однако это не должно мешать адекватным
обследованиям.
Истерию можно диагностировать и в тех
случаях, когда после тщательного обследо-
вания (чаще всего используется нейроради-
ологическое обследование) соматическому
симптому не находится физического объяс-
нения. Но даже в этих случаях за пациентом
надо наблюдать в течение некоторого вре-
мени и быть готовым не пропустить органи-
ческого поражения ЦНС.
Отказ от посещения школы
(невротический отказ
от школы, школьная фобия)
У некоторых детей существует иррациональ-
ный страх перед школой, что полностью или
частично связано со страхом выходить из
дому или разлучаться с родителями. Иногда
это происходит из-за того, что в школе или
в школьном окружении что-то пугает ребен-
ка, и он начинает прогуливать занятия. Но
отказ от посещения школы и прогул — раз-
ные вещи. Родители знают, что ребенок не
ходит в школу, хотя у него нормальная или
даже хорошая успеваемость. В то время как
прогуливают дети и подростки без ведома
родителей, и успеваемость у них обычно
низкая.
Симптом отказа от посещения школы
обычно проявляется в связи со сменой шко-
лы или после каникул. Нередко ребенок от-
казывается идти в начальную школу. Он
может или открыто назвать причину (напри-
мер, ссора с учителем или другим учеником),
или ссылаться на головную боль, боль в
животе и т. д. (Hersov, I960). Часто это каса-
ется нормальных, легко адаптирующихся, но
очень привязанных к матери детей. Иногда
отказ от школы может быть частичным сим-
птомом депрессии у ранее жизнерадостного
ребенка, не имевшего симптомов страха
расставания. Большинство таких детей под
предлогом страха перед школой просто не
хотят уходить из дому и покидать родителей,
хотя нередко при этом все же играют с дру-
гими детьми у дома.
Порой отказывается ходить в школу ре-
бенок, имеющий мать или отца с очень чув-
ствительным характером. Некоторые авто-
ры утверждают, что у таких родителей ча-
сто случаются приступы панического
страха или они постоянно удручены
(Skynner, 1974). Согласно другим авторам,
неблагоприятные факторы чаще всего свя-
заны все же с самой школой. К сожалению,
причинные факторы проблемы отказа от
посещения школы, несмотря на ее распро-
страненность, еще плохо изучены и осве-
щены. Клинический же опыт обнаруживает
здесь чаще всего тесную связь между одним
из родителей и ребенком, который считает,
что, оставаясь дома, он может следить за
ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ 139
тем, чтобы с родителями не случилось чего-
нибудь плохого.
Преходящие тенденции отказа от посеще-
ния школы наблюдаются у многих детей, но
тяжелые случаи, длящиеся неделями, соглас-
но английским исследованиям (Rutter et al.,
1970 а), случаются с 0,3 процента детей. В
детской психиатрии эти цифры составляют
от 4 до 7 процентов (Flakierska et al., 1988).
Согласно некоторым исследованиям
(Hersov och Berg, 1980), прогноз при отказе
от школы хороший. Однако шведские иссле-
дования (Flakierska et al, 1988; Gillberg et al.,
1996) показывают, что, повзрослев, такой
ребенок может оказаться неспособным стро-
ить прочные отношения. Большинство же из
тех, кто отказывался посещать школу, воз-
вращаются в школьный коллектив, а затем и
дольше обычного занимаются образователь-
ной деятельностью. И независимо от типа
лечения хорошо чувствуют себя психически
и социально
Лечение должно быть направлено на то,
чтобы побыстрее вернуть ребенка в школу.
Для выявления возможных болезненно тес-
ных связей между родителем и ребенком надо
побеседовать с родителями и объяснить им,
что именно затрудняет возвращение ребен-
ка в школу. Лечение по больничному листу
дома не разрешается. Иногда альтернативой
может быть помещение в больницу на не-
сколько дней. Простые исследования пока-
зывают, что положительный эффект дает
включение в программу лечения трицикли-
ческих антидепрессантов. Группа детей, по-
лучающих мелипрамин, по сравнению с груп-
пой, получающей плацебо, показала лучшие
результаты в вопросе о возвращении в шко-
лу после шестинедельного лечения
(Gittelman-Klein och Klein, 1971). Однако
необходимо продолжить исследования, преж-
де чем всем рекомендовать фармакотерапию
как добавление к лечению при отказе от
посещения школы.
Избирательный мутизм
При избирательном мутизме ребенок в тече-
ние долгого времени (несколько месяцев)
перестает разговаривать со всеми, кроме
небольшого круга знакомых людей. Состоя-
ние это отличается от травматической не-
моты, которая возникает резко из-за психи-
ческой или физической травмы. Каких-либо
четких причинных факторов при избира-
тельном мутизме нет.
Избирательный мутизм одинаково часто
встречается как среди девочек, так и среди
мальчиков, частота его — от 5 до 20 на 10
000 семилетних детей (Brown och Loyd, 1975,
Fundudis et al, 1979; Kopp och Gillberg, 1997).
Избирательный мутизм, возможно, чаще
встречается в Финляндии (Kumpulainen et al.,
1998).
При избирательном мутизме у ребенка уже
в первые годы жизни может наблюдаться
легкое или умеренное отставание в развитии
речи или заикание. В три—пять лет, когда
ребенок приходит, например, в детский сад,
у него отмечаются патологические пробле-
мы, по поводу которых его направляют к
детскому психиатру. Но часто мутизм не вос-
принимается всерьез до школы, так как не-
редко и «нормальные» дети бывают очень
молчаливы и стеснительны в новой обста-
новке.
На такое состояние очень сложно влиять
положительно даже людям, которые часто
встречаются с ребенком. Это удается только
очень близким. При избирательном мутизме
немота (а правильнее сказать — молчание)
никогда не случается внезапно, ее замечают
с ранних лет. Дома ребенок может первен-
ствовать, даже быть очень разговорчивым с
отдельными людьми.
Большинство систематических знаний об
этом состоянии основывается на нескольких
исследованиях, проведенных в Англии и Шве-
ции. Способности у детей с избирательным
мутизмом обычно нормальные, но у больший-
140 ЭМОЦИОНАЛЬНЫЕ НАРУШЕНИЯ
сгва IQ не достигает 100. Часто отмечаются
отличия в развитии, энурез, энкопрез, позднее
двигательное и моторное развитие. Могут
быть легкие проблемы со слухом. В английс-
ком исследовании почти у 80 процентов де-
тей с избирательным мутизмом были измене-
ния ЭЭГ, но лишь у 10 процентов отмечена
эпилепсия. Некоторые черты личности счи-
таются характерными. Большинство таких
детей очень застенчивы. Многие агрессивны
дома и тушуются в незнакомой среде, осо-
бенно если при этом к ним предъявляются
повышенные требования. Очень часто у них
замечаются различные навязчивости. Неред-
ко у одного из родителей есть серьезное пси-
хическое отклонение. Достаточно часто эта
проблема семьей скрывается. Семейная тера-
пия зачастую приводит к тому, что семья не
хочет продолжать лечение.
Причины избирательного мутизма неиз-
вестны. Вероятна связь с личностными осо-
бенностями ребенка. Говорят также о связи
между избирательным мутизмом и синдро-
мом Аспергера (Gillberg, 1989 a; Wolff, 1995;
Корр och Gillberg, 1997).
Прогноз сомнительный. Приблизительно
через десять лет едва ли у половины таких
детей наступает улучшение. Более продол-
жительных наблюдений в литературе отра-
жено не было. Успешными бывают различ-
ные виды социального тренинга и поведен-
ческо-тренировочные вмешательства с бо-
лее положительным результатом для улучше-
ния речевой коммуникации. Опыт как фар-
макотерапии, так и семейной терапии и
индивидуальной психотерапии до сих пор
не был слишком удачным, и ничего нельзя
рекомендовать наверняка (Graham, 1991).
Долговременный прогноз
при эмоциональных
нарушениях
Многие исследования показывают, что боль-
шинство детей с эмоциональными нарушени-
ями, лечили их или нет, когда вырастают, ста-
новятся психически здоровыми. Тяжелые фо-
бии, навязчивые состояния и избирательный
мутизм являются, однако, исключениями, в
которых существует более сильная связь меж-
ду проблемами в детстве и зрелом возрасте.
У детей с эмоциональными нарушениями
в целом нет симптомов антисоциального
поведения. И у большинства не будет их и в
зрелом возрасте. В предподростковом возра-
сте в депрессивно окрашенном состоянии
вполне обычно асоциальное поведение как
проявление депрессии, но без плохого про-
гноза.
Депрессия
Верит Лагерхеим
Введение
Понятие «депрессия» обозначает целый
спектр эмоциональных состояний: от всем
знакомого ощущения подавленности, когда
человеку ничего не хочется, до болезненно-
го состояния глубокой меланхолии. Человек
сам не может провести четкую границу меж-
ду здоровым и болезненным состоянием. В
клинической же диагностике, напротив, нуж-
но различать депрессивную настроенность,
т. е. картину симптомов, характеризующу-
юся упадком настроения, и депрессию как
синдром, т. е. болезнь.
Депрессия по-разному влияет на развитие
личности. Она может возникнуть как реак-
ция на разочарование или потерю. Этот
аффект служит и стартовым сигналом к пе-
реработке впечатления нашим «Я». Действие
депрессии можно рассматривать как способ-
ствующую адаптации функцию «Я». Перво-
начальное психотравмирующее событие
причиняет душевную боль, которая запуска-
ет бессознательные механизмы защиты. Че-
ловек вообще может не понимать, что выз-
вало депрессию, он замечает лишь защит-
ную реакцию.
11
То, что вызывает депрессивные симпто-
мы, может быть разным в зависимости от
возраста. Чем старше ребенок, тем сильнее
способность его «Я» принимать неполадки и
разочарования. Но есть другая сторона: ре-
бенок накапливает все больше негативных
воспоминаний, травматических переживаний,
которые могут стать причиной его ранимо-
сти, развить тенденцию истолковывать лю-
бую ситуацию особым образом.
Главным принципом работы детского пси-
хиатра является предотвращение более слож-
ных психических нарушений путем созда-
ния во всех отношениях благоприятной сре-
ды, а также путем предоставления ребенку
возможности переработать возникающие
травматические переживания. При неблаго-
приятных психологических условиях у него
могут развиться более закрытые механизмы
защиты, что приведет к клинически диагно-
стируемой депрессии.
Депрессия рассматривается также как
часть невроза и пограничных состояний. У
детей она иногда становится предваритель-
ной стадией соответствующего состояния в
зрелом возрасте. Примерно 25 процентов
депрессивных нарушений у взрослых возни-
142 ДЕПРЕССИЯ
кают в возрасте до восемнадцати лет
(Sorensen et al., 1991).
Исследования показывают, что депрессия
нередко встречается у близких родственни-
ков (особенно матерей) молодых людей с
симптомами меланхолии. Это говорит о воз-
можности существования биологической
наследственности в комбинации с негатив-
ным воздействием окружающей среды или
недостаточной положительной поддержкой
ребенка в период его развития.
Темперамент ребенка также имеет значе-
ние при взаимодействии с окружающей его
обстановкой. Позитивно настроенные и об-
щительные дети воспринимаются лучше, чем
обеспокоенные и негативно настроенные с
задержками в развитии.
Картина симптомов
при депрессии у детей
Маленькие дети не могут рассказать, как они
себя чувствуют, объяснить, почему им пло-
хо. Они не могут, как взрослые, выразить
свои эмоции. Если использовать в диагнос-
тике только те критерии, которыми опреде-
ляется депрессия у взрослых, то существует
большой риск не заметить депрессии у ре-
бенка. И в то же время такие способы со-
крытия депрессии маленьким ребенком, как
бегство в мир фантазии и символическая
игра, уже невозможны для более привязан-
ного к реальности подростка. Поэтому, что-
бы выявить депрессию у ребенка, часто не-
обходимы психологическое наблюдение за
его игрой и проективное тестирование как
дополнение к рассказу родителей.
Бывает, что подростки обращаются за
помощью сами, но маленькие дети полнос-
тью зависят от внимательного отношения
взрослых к их самочувствию.
По оценкам специалистов, даже в соци-
ально благополучном обществе только 25—
50 процентов детей с депрессией получают
какую-то медицинскую помощь и еще мень-
ше проходят амбулаторный курс лечения
(Fleming et al., 1989; Whitaker et al., 1990).
Только малая часть подростков, совершив-
ших попытку самоубийства, получила по-
мощь специалиста (Larsson et al., 1991).
Larsson и Ivarsson (1998), обследовав 191
пациента, обнаружили, что половина подро-
стков, попавших в больницу по причине по-
вторной попытки суицида, не получили ни-
какой помощи после первой попытки. Роди-
тели не всегда обращаются к специалистам,
не только узнав о подобных мыслях своих
детей, но даже после попытки совершить са-
моубийство (Velez och Cohen, 1988).
Cytryn и McKnew в книге «Расти груст-
ным» (1996) представили собственные ис-
следования, а также обзор работ других спе-
циалистов, их клинического опыта в отно-
шении детской депрессии. Авторы отмечают,
что у детей редко можно разглядеть состоя-
ние депрессии, они плачут тайком. Когда же
их подавленность становится очевидной для
всех, речь зачастую уже идет о серьезной
депрессии. Если состояние подавленности не
проходит больше недели или постоянно воз-
вращается, если реакция скорби не прохо-
дит более полугода, то существует риск, что
депрессия развивается. А когда появляются
нарушения в повседневной жизни ребенка,
касающиеся, например, сна, еды, игр, школы,
общественной деятельности и поведения, это
может быть знаком серьезного и всеохваты-
вающего депрессивного расстройства.
Потребность ребенка чувствовать себя
наравне со взрослыми при определенной
незрелости способов выражения своих чувств
может привести к тому, что депрессия про-
явится не обычным способом, т. е. в виде
дисфории и бездеятельности, а такими вне-
шними признаками, как психосоматические
симптомы или обеспокоенность, гиперактив-
ность, разрушительные наклонности, а у
школьников постарше — выражение негатив-
ных эмоций в поступках и асоциальное пове-
ДЕПРЕССИЯ 143
дение. Авторы книги «Расти грустным», как и
Kline в работе «От грусти до радости» (1974),
отмечают, что серьезные несчастные случаи
с детьми могут быть выражением скрытой
депрессии, вызваны нежеланием жить.
Такие расстройства у детей, как страхи и
беспокойство, часто являются предвестни-
ками депрессивного состояния (Angst et al.,
1990).
Cytryn и McKnew (1996) описывают на
примере детей от младшего до младшего
школьного возраста, как внешне, казалось бы,
счастливый и благополучный ребенок мо-
жет быть поглощен постоянными мыслями
о смерти и даже самоубийстве, что стано-
вится шоком для его окружения.
Проявления депрессии
в зависимости от возраста
Возникновение симптомов депрессии, а так-
же клинические проявления депрессии уве-
личиваются с возрастом. До полового со-
зревания в этом отношении разницы между
мальчиками и девочками нет (Angold, 1988
a; Fleming et al., 1989). Но в старшем подро-
стковом возрасте девочки в два—четыре
раза чаще страдают от депрессии (Olsson,
1998).
Процессы роста и созревания противосто-
ят депрессивности. В подростковом возрас-
те эта способность замедляется. Подросткам
сложнее заместить чем-то свои потери, они
больше испытываются реальной жизнью на
прочность и не могут использовать в каче-
стве замещения игру и фантазию, как это
делают маленькие дети.
Типы симптомов меняются с возрастом. У
детей до полового созревания чаще встреча-
ются физические проблемы и боль разлуки,
в то время как у подростков — чувство бе-
зысходности, проблемы со сном, мысли о
самоубийстве и даже попытки его совершить
(Angold, 1988 b; Kashani et al., 1989).
МЛАДЕНЧЕСКАЯ ДЕПРЕССИЯ
Уже в начале жизни недостаток заботы и
сочувствия может привести к тому, что спо-
собность идти на контакт, самооценка и
основы доверия (Erikson, 1993) не развива-
ются у малыша нормальным образом. Это, в
свою очередь, создает предпосылки к тому,
что в дальнейшем он будет плохо справлять-
ся с жизненными трудностями.
Уже с шести месяцев ребенок начинает
различать находящегося рядом с ним «прила-
гаемого партнера» как объект, и с этого воз-
раста уже может переживать тоску и боль
разлуки. Spitz в 1940-е годы ввел термин «анак-
литическая депрессия» для обозначения реак-
ции младенца на разлуку с матерью. Он обна-
ружил, что дети в этом возрасте, попадая в
больницу или детский дом и теряя в резуль-
тате контакт с матерью, становились крикли-
выми, а потом отказывались от контактов с
окружением, теряли вес, плохо спали и боле-
ли. Это состояние прекращалось, если появ-
лялась мама или удавалось найти ей замену
(Spitz, 1965).
Соответствующее название в DSM-IV —
реактивное нарушение контактау младен-
цев и детей до пяти лет, что, согласно
определению, связывается с пренебрежени-
ем ближайшего окружения и/или серьезным
недостатком стимулов к контакту и любви.
Симптомами его проявления у ребенка мо-
гут быть недостаточная инициатива к кон-
такту и амбивалентность или отказ от соци-
альных контактов. Это расстройство может
проявиться и в форме отстраненности.
Надо иметь в виду, что у очень маленького
ребенка при постановке диагноза сложно
дифференцировать младенческую депрес-
сию, аутистические нарушения контакта и
умственную отсталость.
ДЕПРЕССИЯ У МАЛЕНЬКИХ ДЕТЕЙ
Когда ребенок начинает осознавать себя
личностью, самоуважение развивается у него
144 ДЕПРЕССИЯ
прежде всего как переживание «радости от
функционирования» (Biihler, 1922), отчасти
— как переживание удачи в реализации его
стремлений и подтверждение положительной
оценки его поступков со стороны родителей
и окружающих людей. Отрицательные же пе-
реживания способствуют ощущению ущер-
бности, недостатка любви с последующей
опасностью развития депрессии, инертнос-
ти или отчаянной гиперактивности. Обычно
в этом возрасте ребенок усваивает простые
образцы плохого и хорошего и испытывает
радость от того, что ведет себя правильно,
стыдится, если у него это не получается.
С этого возраста депрессивные пережива-
ния часто дополняются чувством стыда и
занижением своих достижений. Это особен-
но опасно для ребенка, если родители отно-
сятся к нему с иронией, если он является в
семье «паршивой овцой» и его критикуют
чаще других детей.
В случае депрессивного настроя родите-
лей ребенок может попасть под их влияние
и «принять» этот настрой, так как маленькие
дети всему учатся прежде всего у своих ро-
дителей.
ВОЗРАСТ ПЯТЬ - ШЕСТЬ ЛЕТ
В этом возрасте ребенок уже пытается отож-
дествлять себя с важными для него личнос-
тями из своего окружения, начинает пони-
мать, мальчик он или девочка, похож или не
похож на своих родителей, сравнивать свою
роль в семье с ролями сестер и братьев. С
этого возраста депрессия одного из родите-
лей, его низкая самооценка или критика,
получаемая от другого родителя, могут отра-
зиться на представлении ребенка о самом
себе путем отождествления себя с одним из
родителей, как правило того же пола. Поэто-
му при терапии в таких случаях важно не
критиковать родителей, а укрепить их соци-
альную роль, чувство самоуважения и уваже-
ния друг к другу.
В пять — шесть лет ребенок начинает
понимать время и уже не живет только се-
годняшним днем. Это ведет к тому, что при-
знаки депрессии становятся более явными.
ШКОЛЬНЫЙ ВОЗРАСТ
Перемена в поведении ребенка, в его отно-
шении к школе, и прежде всего склонность к
отвержению школы, может быть выражени-
ем начинающейся депрессии (Stark, 1990).
Однако это не столь заметно сказывается на
успеваемости.
Altmann и Gotlieb (1988) обнаружили, что
ребенок в состоянии депрессии играет чаще
всего один, его взаимоотношения с другими
детьми становятся более негативными. Larson
(1990) же не заметил никакой разницы у
детей и подростков в состоянии депрессии в
отношении их времяпрепровождения и того,
о чем они думают, но отметил, что они про-
водят больше времени дома, у себя в комнате.
Дети и подростки, склонные к депрессии,
более чувствительны к стрессу и имеют
более негативный взгляд на себя самих и
свою внешность (Allgood-Merten et al., 1990;
Hammen, 1988; Seligman et al., 1984).
В латентном возрасте (8—10 лет), соглас-
но Piaget (1968), у ребенка укрепляется чув-
ство самоуважения, т. к он больше знает и
может больше сделать что-то сам, а также
через идентификацию с товарищами. Но тот,
кто отличается от других, кто часто терпит
неудачи, может впасть в депрессию. Если
такому ребенку будет оказана нужная под-
держка, это приведет к преодолению им сво-
их чувств, а значит — к зрелости. Но при
неблагоприятных обстоятельствах, например
издевках одноклассников, которые часто
начинаются именно в этом возрасте, еще
более усилится ранимость, чувство беспо-
ДЕПРЕССИЯ 145
мощности и незначительности, что также
может привести к депрессии.
Клинические ретроспективные данные
показали, что четверо из пяти детей с физи-
ческим недостатком проявляют в латентном
возрасте симптомы депрессивного кризиса
с первым проявлением негативных эмоций
в поступках, фазой беспокойства и протес-
та (Lagerheim, 1983; Hogberg et al., 1986).
Депрессия переходит в самопоглощающую
подавленность, часто с психосоматически-
ми симптомами, при которых ребенок избе-
гает ситуаций, где он рискует оказаться из-
гоем, незначительным или отличающимся от
других человеком. Если ребенок найдет сло-
ва для понимания и объяснения своей реак-
ции, если взрослые окажут ему поддержку и
укрепят его позитивные чувства, то узел про-
тиворечий развяжется и ребенок получит
возможность продолжать нормальное раз-
витие.
У детей с умственными недостатками так-
же бывает соответствующий кризис. Но он
происходит несколько позже и в основном
имеет невербальное выражение.
Дети с нарушением в виде дефицита вни-
мания, моторного контроля и восприятия
(DAMP) подвержены значительно большему
риску депрессии в латентном возрасте, чем
их сверстники без этого нарушения. Эти дети
часто подавленны «внутри», но выражают
это внешне — асоциальным поведением
(Gillberg I. С, 1987).
Дети даже без физических недостатков
могут подвергаться депрессивному кризису,
когда они ощущают себя не такими, как все,
или попадают в серьезные стрессовые ситу-
ации. В латентном возрасте реализм ребенка
углубляется, он получает больше представ-
лений о мире вокруг него, а также видит свою
жизненную перспективу. Война, экологичес-
кие катастрофы, несчастные случаи, развод
родителей, болезни родственников или из-
девки в школе становятся угрозами в мире
ребенка. Могут появиться страх перед ката-
строфой, боязнь темноты, психосоматичес-
кие симптомы и навязчивые идеи, т. е. симп-
томы, которые, в первую очередь являются
предвестником депрессии.
Причиной внезапного чувства незащищен-
ности и депрессии может стать потеря пред-
ставления о родителях и других взрослых
как о людях, способных справиться с чем
угодно, защитить и обеспечить безопасность.
Если родители и другие важные для ребенка
взрослые обладают способностью выслушать
его с уважением, понять и поддержать, ребе-
нок может получить удобную модель прого-
варивания своих чувств, переживаний, пере-
рабатывания горя и разочарования. Если его
окружение лишено такой способности, то
ребенок может скрывать свои чувства, что
укрепит атипичную модель депрессии.
ПОДРОСТКОВЫЙ ВОЗРАСТ
Заниженная самооценка и гиперчувствитель-
ность могут усложнить процесс взросления.
В подростковом возрасте большую роль иг-
рает привлекательность в глазах противопо-
ложного пола, а также успехи в каких-либо
видах спорта. Неуверенная или негативная
идентификация себя со сверстниками может
укрепляться отсутствием с их стороны при-
знания и отказом быть принятым в их ком-
панию.
Неудачи, одиночество, неприятие коллек-
тивом сверстников, их неуважительное от-
ношение, отсутствие возможности естествен-
ным способом разрешить эту ситуацию или
повлиять на нее могут провоцировать деп-
рессию, влиять на суть депрессивных симп-
томов. Культурные различия между ценнос-
тями родителей и подростков также могут
завести в депрессивный тупик или вызвать
выражение негативных эмоций в поступках.
Асоциальность поведения и проявление на-
силия могут быть симптомами, маскирующи-
ми депрессию (Cronstrom-Beskow, 1987).
146 ДЕПРЕССИЯ
Fombonne (1995) считает, что половое
созревание подростков, которое теперь на-
чинается гораздо раньше, может быть важ-
ным фактором, объясняющим увеличение
случаев депрессии среди подростков. Так,
девочки к этому периоду психологически
еще не созрели, чтобы осознать значитель-
ную физическую перестройку организма и
соответствующую перемену своего социаль-
ного статуса. В отличие от мальчиков они,
как правило, не очень рады начинающимся
физическим изменениям (Tobin-Richards et al.,
1983). Конечно, перемены настроения у под-
ростков по сравнению с детьми более оче-
видны, но не существует однозначных ре-
зультатов исследования, доказывающих вли-
яние гормональных факторов на развитие
депрессии.
Сексуальное насилие или использование
подростка в действиях сексуального харак-
тера всегда ведет к глубокой депрессии, вы-
зывает у него презрение к себе, желание
саморазрушения. Сексуальная травма может
быть фоновой, долгое время скрытой причи-
ной при повторных случаях самоубийства
или других видах саморазрушающего пове-
дения.
В подростковом же возрасте важную роль
начинают играть проблемы занятости, опре-
деления своего места во взрослой жизни.
Безработица, ограниченные возможности
получения образования («я никому не нужен»,
«я не справлюсь со взрослой жизнью») могут
также стать причиной депрессии.
Клинические проявления
депрессии
В Швеции в подготовке статистических
отчетов о клинической работе используется
диагностическая система WHO — ICD-10
(WHO, 1993), а для целей исследования —
американское пособие DSM-IV (АРА, 1994).
Последнее содержит детальное описание
каждой клинической картины, которая соот-
ветствует определенному номеру, где отме-
чается, какую форму могут принять те или
иные психические состояния у детей разных
возрастов. В DSM-IV приводятся номера, со-
ответствующие номерам диагноза в ICD-10.
Депрессия, согласно DSM-IV, разделяется
на собственно депрессию, одиночный эпи-
зод или рецидив и дистимию. До подрост-
кового возраста психотические формы аф-
фективных нарушений не встречаются. В
этот период они проявляются лишь как вы-
ражение неспособности «Я» справиться с
суммой внешнего стресса и внутреннего на-
пряжения влечений, вызванных половым со-
зреванием. В подростковом же возрасте пси-
хотические аффективные нарушения могут
спровоцировать начало хронического пси-
хического заболевания, например биполяр-
ного синдрома, развивающегося в зрелом
возрасте.
Тенденцию к депрессивной реакции, ра-
нимости можно называть «невротической
депрессией» (или дистимией, если и другие
критерии ей соответствуют). Единичное деп-
рессивное состояние, вызванное каким-либо
происшествием или ситуацией, называется,
согласно DSM-IV, реакцией скорби или ре-
акцией на стресс с дезадаптацией, а со-
гласно DSM-III-R — нарушением адаптации.
Ему сопутствуют или подавленность, или
страх и подавленность вместе, или эмоци-
ональные нарушения и отклонения в пове-
дении.
Таблица 11.1. А. Случай собственно
депрессии (критерии диагностики согласно
DSM-IV)
А. По меньшей мере пять из девяти
симптомов наблюдаются в течение
двух недель. Это приводит к измене-
нию состояния личности, сопровождае-
мому как минимум одним из симпто-
ДЕПРЕССИЯ 147
мов — подавленностью (1) или отсут-
ствием интереса и жизнерадостности
(2).
Примечание. Не следует принимать во
внимание симптомы, которые явно
вызваны соматическим заболеванием,
травмой, а также заблуждениями,
связанными с противоречивыми
настроениями человека или галлюцина-
циями.
(1) Подавленность ежедневно в
течение большей части дня, подтверж-
денная либо самим человеком (он
чувствует грусть или пустоту), либо
окружающими его людьми (например,
им кажется, что человек выглядит, так,
словно ему хочется плакать).
Примечание. У детей и подростков
может отмечаться раздражительность.
(2) Явное уменьшение интереса к
жизни и радости от всех или почти
всех видов деятельности ежедневно в
течение большей части дня, подтверж-
денное либо самим человеком, либо
окружающими его людьми.
(3) Значительное уменьшение (без
намеренного соблюдения диеты) или
прибавка (более 5 процентов за месяц)
веса, либо понижение и повышение
аппетита почти ежедневно.
Примечание. У ребенка — если не
происходит ожидаемой прибавки в
весе.
(4) Нарушения сна (ребенок спит
слишком мало или много).
(5) Психомоторное возбуждение или
заторможенность, наблюдаемые ежед-
невно (очевидные для окружающих, а
не просто субъективное впечатление в
связи с обеспокоенностью или вялос-
тью ребенка).
(6) Слабость и недостаток энергии,
наблюдаемые ежедневно.
(7) Чувство бесполезности или нео-
правданно преувеличенное чувство
вины (которое может иметь характер
заблуждения), наблюдаемые почти
ежедневно (не просто самоупреки или
чувство вины по поводу того, что ты
болен).
(8) Снижение мыслительных способ-
ностей и концентрации внимания,
нерешительность, наблюдаемые ежед-
невно (подтверждены либо самим
человеком, либо окружающими его
людьми).
(9) Повторяющиеся мысли о смерти
(не только страх перед смертью), о
самоубийстве (без особого плана
действий), попытка самоубийства или
планирование его.
B. Симптомы не соответствуют крите-
риям смешанного случая мании/
депрессии.
C. Симптомы вызывают клинически
значительное страдание или снижение
рабочих, социальных или других
важных функций.
D. Симптомы не вызваны прямым
физиологическим эффектом какого-
либо вещества (например, злоупотреб-
лением лекарствами или наркотиками)
или соматическим заболеванием/
нарушением (например, заболеваниями
щитовидной железы).
E. Симптомы не исчезают вместе с
реакцией скорби, т. е. держатся более
двух месяцев после смерти близкого
человека или характеризуются явными
функциональными нарушениями,
болезненной поглощенностью чувством
своей бесполезности, мыслями о
самоубийстве, психотическими симпто-
мами или психомоторной заторможен-
ностью.
148 ДЕПРЕССИЯ
Таблица 11.2. Депрессия UNS. Примеча-
ние: ориентируйтесь на основные крите-
рии диагностики согласно DSM-IV
Категория депрессии UNS включает
нарушения с депрессивной подавленно-
стью, не соответствующие критериям
собственно депрессии, дистимии...
Депрессию UNS демонстрируют следу-
ющие примеры:
2. Легкая депрессия: эпизодическая
депрессия, повторяющаяся по крайней
мере каждые две недели с присутстви-
ем менее чем пяти симптомов крите-
рия А собственно депрессии. ...
3. Повторяющееся кратковременное
состояние депрессии; случаи депрес-
сии, длящиеся от двух дней до двух
недель, возвращающиеся по меньшей
мере раз в месяц в течение года (при
отсутствии связи с менструальным
циклом). ...
Таблица 11.3. Дистимия. Примечание:
ориентируйтесь на основные критерии
диагностики согласно DSM-IV
A. Подавленное состояние в течение
большей части дня на протяжении
нескольких дней, длящееся по меньшей
мере два года и подтвержденное самим
человеком либо окружающими его
людьми.
Примечание. У детей и подростков это
может проявляться также раздражи-
тельностью и должно длиться не менее
года.
B. По меньшей мере два из следующих
симптомов сопровождают подавлен-
ность:
(1) Пониженный или повышенный
аппетит.
(2) Недостаточность или избыточ-
ность сна.
(3) Недостаток энергии или чувство
слабости.
(4) Заниженная самооценка.
(5) Пониженная концентрация или
нерешительность.
(6) Чувство безнадежности.
C. Индивид в течение двух лет (года
для детей и подростков) имел пробле-
мы, т. е. симптомы согласно критериям
А и Б, на протяжение более двух
месяцев).
D. Случай депрессии не наблюдался в
течение первых двух лет нарушения
(года для детей и подростков), т. е.
нарушение не объясняется хроничес-
кой депрессией или депрессией в
частичной ремиссии.
Примечание. Более ранний случай
собственно депрессии мог проходить в
полной ремиссии (т. е. при отсутствии
каких-либо значительных симптомов) в
течение двух месяцев до того, как
развилась дистимия. Если случай
собственно депрессии после первых
двух лет (года для детей и подростков)
дополняется дистимией, то могут быть
поставлены оба диагноза.
E. Манические эпизоды, или смешанные
случаи мании/депрессии, или гипома-
нии... никогда не отмечались. Критерии
проявления циклотомии никогда не
наблюдались.
F. Нарушение проявлялось не только в
течение хронического психоза, напри-
мер шизофрении или синдрома лож-
ных представлений.
G. Симптомы не связаны с прямым
физиологическим воздействием какого-
либо вещества (злоупотребление
лекарствами или наркотиками) или
ДЕПРЕССИЯ 149
соматическим заболеванием/нарушени-
ем (например, снижение функций
щитовидной железы).
Н Симптомы вызывают клинически
значительное, заметное страдание или
снижение рабочих, социальных и
других важных функций.
(Из MINI-D IV. Критерии диагностики соглас-
но DSM-IV, 1995 Опубликовано с разреше-
ния издательства Pilgrim Press, Box 42, 18211
Danderyd.)
Коморбидность
Беспокойство и страх, психосоматические
симптомы, гиперактивность, негативизм, аг-
рессивное и асоциальное поведение могут
быть симптомами депрессии у детей и под-
ростков, но могут быть и коморбидностью
под соответствующим шифром диагноза.
При нарушениях спектра аутизма (синд-
ром Аспергера и выраженный аутизм) отсут-
ствие внутренней системы координат, что
является основополагающей дефекта, иногда
переживается самим человеком как ощуще-
ние пустоты, неспособность чувствовать и
может казаться глубокой депрессией.
Проблема дефицита внимания, моторного
контроля и перцепции, ADHD — синдрома
гиперактивности и дефицита внимания (пос-
леднее с соответствующей повышенной ак-
тивностью, отсутствием внимания и контро-
ля над своей деятельностью) могут привести
к тому, что обычная школьная ситуация бу-
дет предъявлять слишком высокие требова-
ния к ребенку. Депрессия, вызванная силь-
ным длительным стрессом, может сама по
себе усугубить неусидчивость и невниматель-
ность, которые свойственны детям с выше-
указанными нарушениями.
Дети с семантико-прагматическим нару-
шением речи, хотя и могут говорить, иногда
с трудом понимают содержание того, что
говорят им, а также с трудом находят слова,
чтобы выразить чувства и понимание. У них
могут отсутствовать предпосылки к внутрен-
нему монологу, который необходим челове-
ку как вспомогательное средство преодоле-
ния трудных переживаний, что, в свою оче-
редь, может привести к симптомам
депрессии.
Часто депрессивное состояние наблюда-
ется у детей с хроническими заболеваниями
и физическими недостатками как реакция на
тяжелое и вызывающее стресс ежедневное
существование, но оно может быть связано
также с безнадежной жизненной перспекти-
вой.
Эпидемиология
Ранее уже упоминалось, что получить адек-
ватные данные о частоте депрессии у детей
и подростков очень сложно.
Согласно классическому эпидемиологичес-
кому исследованию «Остров Уайт» (Rutter et
al., 1976), у детей обнаруживается увеличи-
вающаяся с возрастом тенденция к депрес-
сии. В 10—11 лет это состояние наблюдает-
ся у 13 процентов, а в 14—15 лет — у 40
процентов детей.
Шведское исследование «Эстйота»
(Cederblad och Hook, 1991) является эпиде-
миологическим изучением 345 детей в воз-
расте 3,6,9,12 и 15 лет, проведенным путем
двух опросов родителей и учителей с интер-
валом в шесть лет. Подавленность и удручен-
ность редко отмечались в этом исследова-
нии, в то время как наличие других симпто-
мов депрессии было особенно явным у
9-летних школьников. В 30 процентах случа-
ев это было выражено у них даже в виде
психических нарушений. У этих детей страх
был превалирующим симптомом. При про-
слеживании дальнейшего развития детей пси-
хическое нарушение было отмечено у 26
150 ДЕПРЕССИЯ
процентов 9-летних, тогда как у детей этой
же группы в 3-летнем возрасте наблюдалось
лишь 3 процента случаев. У тех же, кто в
первый раз обследовался в 9 лет, к 15 годам
частота психических нарушений упала с 30
до 14 процентов.
Обследование 650 нормально развивав-
шихся 9-летних детей, проведенное в Новой
Зеландии, выявило, что 1,7 процента из них
имели депрессию и 3,6 процента — дисти-
мию. В возрасте до 9 лет соответствующие
показатели равняются 1,0 и 8,5 процента
(Kashani et al., 1983).
В шведском наблюдении школьников-под-
ростков (Larsson och Melin, 1990; Larsson et
al., 1991) субъективно депрессивные симп-
томы определялись у 10 процентов детей, в
то время как объективно они наблюдались
лишь в 4 процентах случаев.
По результатам исследования оценки сво-
его состояния 726 учениками гимназии в
Гетеборге Ivarsson (1998) сделал вывод, что
7 процентов подростков оценили свое со-
стояние как имеющее симптомы депрессии,
4 процента признались, что совершали по-
пытку самоубийства и еще 4 процента дума-
ли о самоубийстве время от времени.
Olsson (1998) провела ряд исследований с
помощью анкеты самооценки душевного со-
стояния среди 2 300 подростков 16—17 лет
в Упсале. С особой тщательностью изучали
тех подростков, которые считали себя по-
давленными или совершили попытку само-
убийства. Исследователь обнаружила, что 5,8
процента подростков оценивали свое состо-
яние за год до опроса как собственно деп-
рессию, а 11,4 процентов считали, что такое
состояние было у них всю жизнь. Причем
девочки давали такие оценки в 4 раза чаще,
чем мальчики. Самым обычным оказалось
состояние депрессии в течение года или
немногим более. Дистимию она обнаружила
у 2 процентов подростков, из которых две
трети были девочки.
Другие исследования говорят о наличии
собственно депрессии у 4 процентов подро-
стков и 1 процента детей помладше (Angold,
1988 a; Fleming och Offord, 1990; Stark, 1990).
Stark, например, сообщает, что нарушения
адаптации на депрессивном фоне встреча-
ются чаще (у 2,6 процента), чем собственно
депрессия или дистимия (по 1 проценту).
На основе обследования пациентов детс-
ких психиатрических клиник частота деп-
рессии у детей и подростков с попытками
самоубийства, в т. ч. повторными, указывает-
ся в разных источниках от 30 до 50 процен-
тов.
Ivarsson и другие (2000) обнаружили, что
у молодых людей, имевших нервную анорек-
сию в подростковом возрасте, гораздо чаще
по сравнению с контрольной группой встре-
чаются все формы депрессии. У четырех из
пяти девочек примерно через 10 лет возни-
кал по крайней мере один случай собствен-
но депрессии или дистимии. Риск возникно-
вения депрессии в зрелые годы, таким обра-
зом, связан с наличием депрессии в
подростковом возрасте.
Методы исследования
В клинической диагностике детей всегда
должна производиться оценка всей семьи, в
карту ребенка должны быть занесены все
случаи стресса и травм. Необходимо тща-
тельно расспросить родителей о развитии
ребенка, узнать его сильные стороны, отно-
шения в семье в разных обстоятельствах.
Клинически важная информация — имеют
или имели ли родители признаки депрессии
или другой психический дисбаланс. Кроме
того, нужно принять во внимание симптомы
ребенка и возможное болезненное его со-
стояние. Диагностическая кодовая система,
которую при этом используют, в первую
очередь описывает симптомы и поведение,
но не причины.
ДЕПРЕССИЯ 151
Лучший способ уловить симптомы ребен-
ка — сделать подробный анализ его состоя-
ния путем опроса, а также получить инфор-
мацию от учителя. В школе такие симптомы,
как выражение негативных эмоций в поступ-
ках, наблюдаются чаще, чем замкнутость и
отстраненность. Поэтому об этих симпто-
мах нужно спрашивать особо.
О самочувствии школьников и старших
подростков, естественно, нужно спрашивать
у них самих. Маленькие же дети не всегда
находят слова, чтобы описать свои чувства
или оценить травмирующие отношения. Иног-
да они лучше выражают себя в игре и ри-
сунках.
Чтобы узнать, не относятся ли окружаю-
щие к ребенку с чрезмерной требовательно-
стью, необходимо с помощью IQ-теста оп-
ределить его интеллектуальные, речевые и
практические способности. Кроме того, мо-
гут помочь шкалы развития Griffits и тесты
Векслера для разных возрастов. Дополнить
картину могут не полагающийся на речь тест,
например Leiter, или матрицы Raven, а в не-
которых случаях и углубленное психонев-
рологическое исследование с NEPSY.
В арсенале детских психологов существу-
ют различные проективные методы исследо-
вания, которые могут дополнить непосред-
ственный разговор. Например, для наблюде-
ния за игрой существует Эрика-тест,
исследующий, как ребенок строит «свой мир»
в песочнице.
Для того чтобы понять, как ребенок ви-
дит самого себя и свои потенциальные воз-
можности, существуют стандартизирован-
ные вопросы Machover, задаваемые к рисун-
ку ребенка, соответственно мальчика или
девочки. Есть также различные тесты, где
ребенок должен рассказать, как он толкует
картинки с животными (DAT для младшего
возраста, ТАТ для детей постарше) или кар-
тинки с семейными ситуациями. Важно при
истолковании ответа ребенка иметь в виду,
что нормы истолкования исходят от ребен-
ка с нормальными мыслительными способ-
ностями и нормальной системой координат.
Дети с нарушениями типа аутизма имеют
другой, конкретный образ мышления и мо-
гут, исходя из своей ограниченной и отлич-
ной от нормальной системы координат,
ответить на вопрос однобоко, примитивно,
что иногда ошибочно истолковывается как
признак депрессии.
Для целей исследования был разработан
ряд анкет с вопросами, которые предусмат-
ривают конструктивный способ правильно-
го определения симптомов при различных
нарушениях у детей и подростков. Часть из
них может также использоваться клиничес-
ки, но они ни в коем случае не заменят анам-
неза, клинического наблюдения и других
видов получения данных.
Achenbach и Edelbrock (1983; Achenbach,
1991) составили конкретный список вариан-
тов поведения детей (CBCL — Child Behavior
Checklist), который заполняется родителями.
Эти ученые констатируют, что симптомы,
включенные в фактор депрессии, варьируют
в зависимости от возраста и пола. В подро-
стковом возрасте прежде всего девочки вы-
ражают четкие симптомы депрессии. Часто-
та симптомов депрессии увеличиваются с
возрастом.
Rutter (1967) и Conners (1969, 1973), не-
зависимо друг от друга, составили анкету с
вопросами для родителей и учителей. Для са-
мостоятельной оценки своего состояния су-
ществует пособие по выявлению депрессии
Бекка (BDI — Beck Depression Inventory) для
взрослых (Beck och Beamesderfer, 1974; Beck
et al., 1988). Larsson och Melin (1990) обнару-
жили, что это пособие хорошо подходит в
качестве предварительной анкеты для под-
ростков. Оно было переработано Kovacs
(1981) в «Пособие по выявлению депрессии
у детей» — это шкала самостоятельного из-
мерения депрессии (DSRS — Depression Self
Rating Scale) (Birleson, 1981, изменена Ivarsson
och Gillberg, 1997, Birleson et al, 1987).
152 ДЕПРЕССИЯ
Onvinen-Birgerstam (1985) составил швед-
ский тест самостоятельной оценки («Я ду-
маю, что я...») с более простым вариантом
для младших школьников и более подроб-
ным для среднего и старшего возраста.
Многие исследователи отмечают, что дан-
ные о проблемах поведения и чувствах де-
тей и подростков, полученные от родителей
и учителей, самостоятельная оценка с помо-
щью теста, заполненного самим человеком,
и клиническое наблюдение очень редко со-
впадают (Achenbach et al., 1987). Дети чаще,
чем взрослые, заявляют о наличии у них
большого количества проблем, но бывает и
наоборот.
Этиология депрессии
Депрессия, подавленность и чувство горя —
это всеобщие понятия, обозначающие опыт,
который является одним из условий жизни.
Поэтому не удивительно, что существует
множество теорий о возникновении депрес-
сии: интрапсихические или психодинамичес-
кие, ориентирующиеся на систему семьи,
социологические, опирающиеся на окружа-
ющую человека среду, и биологические. Раз-
личные теории не обязательно были враж-
дебны друг другу, они освещали условия су-
ществования человека с разных точек зрения.
Развитие детской психиатрии привело к
многофакторному взгляду на возникновение
депрессии. После того как ученые получили
доступ к лучшим компьютерным и статисти-
ческим программам, стал возможным слож-
ный многофакторный анализ. Теперь мы
можем говорить не только о факторах рис-
ка, но и о компенсирующих, защитных фак-
торах у ребенка и в окружающей среде.
НАСЛЕДСТВЕННОСТЬ
Ряд исследований показал, что у молодых
людей, имеющих близких родственников,
особенно матерей, с меланхолией, риск раз-
вития депрессии выше среднего. Hammen
(1991) обнаружил временную связь между
случаями депрессии у детей 8—16 лет и
подобными симптомами у их матерей. Такое
семейное возникновение депрессии должно
говорить как о наследственных факторах, так
и о воздействии среды. В некоторых иссле-
дованиях указывается на повышенный риск
развития депрессии у детей с одним родите-
лем, находящимся в состоянии депрессии.
Однако это опровергается другими исследо-
вателями, показывающими наличие только
обычного риска. Иногда даже упоминается
некий генетический фактор неуязвимости,
который делает возможным нормальное раз-
витие ребенка, несмотря на то что он вырос
в присутствии больного или страдающего
депрессией родителя (Anthony, 1974).
В пользу значимости генетических факто-
ров говорит также высокое соответствие
склонности к меланхолии и биполярной
аффективной болезни у монозиготных близ-
нецов. Этот фактор действует независимо от
того, росли близнецы вместе или нет. В от-
ношении дистимии не было обнаружено того
же генетического соответствия.
Harrington (1993) считает, что у близких
родственников детей и подростков с депрес-
сией наблюдается повышенная склонность к
депрессии. Если у обоих родителей аффек-
тивная болезнь, то риск развития аффектив-
ного нарушения у ребенка равен 70 процен-
там (Cytryn och McKnew, 1996).
Наследственная связь между биполярной
и униполярной аффективной болезнью неиз-
вестна. Не ясно, влияет ли на возникновение
болезни один или несколько генов.
Нейробиологические
причины
В настоящее время не существует известных
биологических маркеров депрессии, которые
ДЕПРЕССИЯ 153
могли бы применяться в клинической диаг-
ностике депрессии детей и подростков. У
взрослых с психотической депрессией на-
шли с помощью биохимических методов
(тест дексаметазоновой супрессии) наруше-
ние суточного ритма расщепления кортизо-
ла Тот же тип нарушения отмечается у паци-
ентов с нервной анорексией, при соблюде-
нии поста, а также у части детей с аутизмом.
У взрослых пациентов с меланхолией Asberg
и его коллеги (1984) обнаружили понижен-
ное содержание продукта расщепления се-
ротонина 5-HIAA в жидкости спинного моз-
га. Люди с таким содержанием этого веще-
ства были больше подвержены мыслям о
самоубийстве.
На детях аналогичное исследование не
проводилось. Депрессия у детей, возможно,
вызывается химическими нарушениями,
прежде всего в содержании серотонина. И
наоборот, химические нарушения могут быть
последствием депрессии (например, наруше-
ние баланса кортизола по причине плохого
аппетита и уменьшения принятия пищи).
Связь между интрапсихическими пережива-
ниями, межличностными отношениями и
биохимическими отклонениями, вероятно,
более сложная.
При нарушениях спектра аутизма, со-
гласно Uta Frith (1989) и ее коллегам в Лон-
доне (Наррё, 1994), базовое нарушение ос-
новано на недостатке центральных связей.
Проблема заключается в неспособности по-
нимать значение и связь с этим значением, т.
е. в возможности мозга принять и запомнить
опыт для построения внутренней системы
координат, используемой для толкования
новых ситуаций. Такой недостаток влияет на
все развитие ребенка и не позволяет ему
обычным образом принимать и ассимилиро-
вать любовь и заботу, которые он получает
от своего попечителя. Самооценка его также
формируется неадекватно. Многие старшие
подростки и взрослые с синдромом Асперге-
ра или выраженным аутизмом могут выска-
зывать, передавать ощущения полной пусто-
ты и одиночества, что может выглядеть как
глубочайшая депрессия и даже привести к
попытке самоубийства. В редких случаях
стереотип поведения самоубийцы может
стать навязчивой идеей.
Даже когда не совсем очевидно, что речь
идет о нарушении спектра аутизма, нужно
убедиться, есть ли у ребенка с депрессией
или другими нарушениями в отношениях,
контактах, самооценке и поведении способ-
ность использовать опыт для построения
внутренней системы координат. Такая спо-
собность в психодинамических теориях об
интрапсихической причинной связи счита-
ется предпосылкой для развития способнос-
ти человека перерабатывать впечатления, а
значит, способности нормально восприни-
мать психотерапию.
Интрапсихические
причинные связи
Sigmund Freud (1967) указал на сходство
симптомов при глубокой скорби и меланхо-
лии. Он считал, что корни меланхолии все-
гда кроются в агрессивных чувствах, выз-
ванных пережитой потерей объекта ранней
любви. Bowlby (1973) предположил, что по-
теря близкого человека на раннем этапе
жизни предрасполагает к депрессии в даль-
нейшем. Brown och Harris (1978,1989) обна-
ружили в своем исследовании, проведенном
в Лондоне, женщин в подавленном психи-
ческом состоянии, у которых важным фак-
тором риска, предрасполагающим к депрес-
сии, стала потеря в раннем возрасте (до 11
лет) одного из родителей, прежде всего ма-
тери. У тех, с кем рядом не оказалось другого
близкого родственника, развилась депрессия.
Но этого не случилось с теми, у кого была в
трудную минуту поддержка со стороны близ-
ких родственников, особенно со стороны жи-
вого родителя. Данное исследование указы-
154 ДЕПРЕССИЯ
вает на то, что приводит к депрессии скорее
потеря любви, опеки и заботы, чем самого
родителя.
Согласно психоаналитической теории
(Freud A., 1995), ребенок с рождения готов
вступать в чувственные отношения, заряжать-
ся от объекта любовного влечения энергией
(катексис) и строить с помощью этих отно-
шений стабильное и достаточно положитель-
ное представление о самом себе и объекте
идентификации. При потере объекта любви
маленький ребенок должен переработать свое
горе, отозвать свое «влечение» (декатексис),
чтобы в дальнейшем быть способным под-
держивать другие отношения. Для протека-
ния этого процесса имеют значение сила «Я»
ребенка, его понимание реальности и посто-
янства объектов.
Bowlby (1961, 1969) называет эту чув-
ственную связь привязанностью и описыва-
ет три фазы переработки горя при потере
объекта любви: 1) протест, когда ребенок
яростно пытается вернуть ушедшего челове-
ка; 2) отчаяние, когда попытка не приносит
результата, ребенок замыкается и отвергает
окружение; 3) освобождение от привязанно-
сти, когда чувства направляются на другого
человека, доступного для создания новой при-
вязанности.
Hartmann (1939), первопроходец в области
психологии «Я», писал, что у здорового чело-
века должна быть способность страдать и быть
подавленным. Joffe и Sandler (1965 а, Ь) утвер-
ждали, что раз существуют обстоятельства,
которые обычно вызывают депрессивные чув-
ства, то патологией является скорее тот слу-
чай, когда в названных обстоятельствах таких
чувств не возникает. Способность к перера-
ботке скорби поэтому рассматривается ими
как нормальная «Я»-функция. Если такие про-
цессы по каким-либо причинам не выполняют
своих адаптационных функций, то потери в
период детства оставляют след в виде уязви-
мости, сверхчувствительности, страха быть
покинутым и нелюбимым.
Если у ребенка нет «заместителя» важного
для него, но утерянного человека, это может
проявиться в заниженной самооценке и соб-
ственной идентификации. Подобные ущерб-
ные состояния при малоразвитом самоува-
жении встречаются у детей, которые никог-
да не получали достаточно заботы и
одобрения. Это может проявиться и физи-
чески в негативном воздействии на рост и
увеличение веса («неудача в процветании»).
Наблюдение за младенцами-близнецами по-
казало, что тот из близнецов, кто получил
больше материнского внимания, развивался
быстрее и лучше в физическом плане.
Согласно психоаналитической теории,
родители и другие попечители должны по-
могать ребенку организовывать функции
своего тела, перерабатывать впечатления от
происходящего и свои чувства. Родители
делают это путем своих толкований потреб-
ностей ребенка, а также через его психичес-
кие и физические реакции, например выра-
жение лица и голос.
Miller в «Скромном ребенке» (1980) опи-
сывает с помощью психоаналитической тер-
минологии депрессию как «отказ от соб-
ственного «Я» с целью сохранить близость и
любовь объекта (прежде всего матери)». Она
описывает «грандиозное изменение поведе-
ния», которое может приобрести ребенок,
если умная, понимающая мать задает ему
роль, которая придавала бы ребенку спокой-
ствие и уверенность. В ситуациях, когда ре-
бенку эта роль не удается, существует опас-
ность депрессии из страха быть нелюбимым,
потому что ребенок не получил помощи
матери в воспитании настоящего самоува-
жения.
Miller описывает и другой тип нарушения,
когда ребенка в семье презирают, высмеива-
ют за его ребячество, когда ему предъявляют
нереальные или противоречивые, несоеди-
нимые одно с другим требования. У ребенка,
с которым так обращаются, появляется от-
рицательная самооценка, он использует са-
ДЕПРЕССИЯ 155
моунижение как защиту и не развивает свою
компетентность. Более того, он может иден-
тифицировать себя с теми, кто унижает
его, и сам становится таким же, скрывая таким
образом депрессию.
В новых многофакторных исследованиях
было доказано, что тот ребенок, который в
кругу братьев и сестер становится «козлом
отпущения» и постоянно критикуется, под-
вергается большему риску неблагоприятно-
го развития. Обследование детей психичес-
ки больных родителей показывает, что, если
ребенок не встречается с родителями в пе-
риод их болезни, он лучше справляется с
ситуацией, в то время как для тех детей, кто
находится с больными родителями и забо-
тится о них, велика опасность негативного
развития.
Психологическая защита против депрес-
сии. Депрессивные чувства неприятны, бо-
лезненны и приводят к тому, что человек
пытается не замечать их причины. Если это
не получается, то он старается (сознательно
или бессознательно) защитить себя. Чем
моложе человек и чем сильнее его боль, тем
более примитивна защита. Если человек раз
за разом подвергается похожим болезнен-
ным переживаниям, он может развить на-
столько эффективный образец защиты, что
депрессия становится незаметной (если толь-
ко защита не разрушается или не распадает-
ся). Такая защита может стать главной час-
тью профиля личности. В определенных слу-
чаях гиперактивность как симптом может
трактоваться как выражение депрессии. Деп-
рессия может вырваться наружу, когда дея-
тельность встречает препятствие (при бо-
лезни и постельном режиме, помещении в
стационар или других навязанных окруже-
нием требованиях покоя). Раньше говорили
о «депрессии выходного дня».
Включение защитных механизмов воз-
можно и тогда, когда человек пытается во-
зобновить или компенсировать то, что не
удалось и принесло боль и разочарование.
Глубокая боль от того, что его оставили,
может быть изгнана или компенсирована
общением с другими или навязыванием себя
кому-либо. Маленьким детям легко таким
образом поменять объект привязанности. У
подростков компенсаторно слишком сильная
привязанность к родителям или другим
взрослым может помешать нормальному
процессу духовного освобождения. У них
вынужденное расставание может вызвать
депрессию. Попытка компенсации может
привести некоторых к постоянному поиску
новых любовных партнеров или, наоборот,
вызвать тенденцию к чересчур сильной при-
вязанности к другу/подруге. Когда такие от-
ношения прерываются, скрытая депрессия
может вырваться наружу в виде сверхсиль-
ной реакции и даже попытки самоубийства.
Проекция как вид защиты наблюдается у
детей, подвергающихся жестокому обраще-
нию сверстников. Вместо того чтобы чув-
ствовать себя униженными, они нападают на
то, что понимают как недостатки других.
Возможно, это происходит от недостаточ-
ной любви к ним родителей, ощущения соб-
ственной неполноценности.
У части детей наблюдается противополож-
ное. Они берут всю вину на себя, плохо о
себе думают, иногда у них отмечается само-
разрушающее поведение. Фоном этого мо-
жет стать страх быть покинутым или нега-
тивное мнение о человеке, от которого они
зависят.
При неврозах и психозах симптомы мо-
гут менять свое значение. Депрессия стано-
вится защитой против агрессии, а агрессия
— защитой от скрытой депрессии. Маничес-
кие реакции могут быть защитой против
депрессии, а та, в свою очередь, — защитой
против страха потерять контроль при ма-
нии. При биполярном маниакально-депрес-
сивном заболевании также существует био-
логически обоснованное скрытое изменение
в базовом темпераменте.
156 ДЕПРЕССИЯ
В общем, можно сказать, что у каждого
человека существуют собственные виды за-
щиты. Они нужны, чтобы не допустить в
сознание больше, чем человек в силах пере-
жить. Защита должна содействовать перера-
ботке травмирующих психику переживаний
и разочарований в том темпе, с которым
человек наиболее успешно справится. При
чересчур сильной реакции защиты адекват-
ной переработки не происходит. Попытка
человека справиться с депрессией не будет
успешной, а боль, конфликт останутся в виде
уязвимости, которая может увеличиваться с
каждым подобным переживанием.
Депрессия как функция «Я». Gut в «Здоро-
вой депрессии» (1990) вводит новое поня-
тие — «основополагающая реакция депрес-
сии», под которым она понимает нормаль-
ную адаптационную функцию «Я»,
депрессивный аффект, ответную реакцию
человека, которого остановили или которо-
му не удалось осуществить какое-либо стрем-
ление, и он не понимает причину этого. Ис-
следователь описывает это как следующий
процесс. Человек переживает разочарование,
т. к. ему не удалось осуществить намерение
достичь сознаваемую или неосознаваемую
цель, поставленную в определенной ситуа-
ции. Возникает внутренний тупик, чувство
беспомощности, озадаченность, что ведет к
потере уверенности в себе, и человек не
может продолжать деятельность, пока мыс-
ли и чувства его концентрируются вокруг
проблемы. Это лишает его энергии и может
привести к физиологическим нарушениям, ус-
талости и снижению интереса к другим ви-
дам деятельности. Адаптационная функция
заключается в том, что этот процесс дает
человеку время и возможность сконцентри-
роваться на проблеме. Это становится видом
переработки, который может привести к про-
дуктивному решению, — человек в конце
концов находит лучший способ разрешения
проблемы, достигает цели или по-другому ее
формулирует и принимает как факт то, что
первоначальное намерение осуществить не-
возможно. Таким образом этот процесс ве-
дет к зрелости. Данный депрессивный аф-
фект похож на другие аффекты своей соци-
альной функцией — он побуждает людей в
окружении прийти на помощь.
Согласно Gut, основополагающая реак-
ция депрессии может протекать непродук-
тивно, если окружение не признает депрес-
сии или не смотрит на нее как на нормаль-
ное и позитивное явление (например, если
родители не выносят грустного вида ре-
бенка или считают, что мальчики не долж-
ны плакать). На модель того, как человек
поступает со своими чувствами, влияют
культурные ценности.
Роль жизненного опыта. Личности, чей
прежний опыт суммируется одним в основе
своей негативным результатом («Я плохой и
неудачный человек»), обладают приобретен-
ной, выученной ранимостью. Они создают
свои правила и следуют им («Я беспомощен»,
«Я должен быть любим всеми, чтобы быть
значимой личностью»). Человек суммирует и
обобщает эти основные положения, которые
подтверждаются и укрепляются новым нега-
тивным опытом, что, в свою очередь, ведет
к стремлению избежать ситуаций, которые
могут привести к плохому настрою или пси-
хической боли.
СЕМЕЙНЫЕ ФАКТОРЫ
Депрессия родителя. Даже если один из ро-
дителей подростка находится в состоянии
депрессии, он должен все-таки откликаться
на обращения своего ребенка. Иначе иногда
это может стать решающим фактором в раз-
витии депрессии у подростка. Ведь к депрес-
сии подростков прежде всего ведут недоста-
ток родительской заботы и низкая эмоцио-
нальная насыщенность семейных отношений
(Garrison et al., 1990).
Негативный эффект на ребенка, у которо-
го один из родителей переживает депрессию,
ДЕПРЕССИЯ 157
может быть сведен к минимуму, если другой
родитель или другой близкий взрослый дос-
таточно удовлетворительно выполнит функ-
ции первого, с тем чтобы ребенку не нужно
было брать на себя ответственность за боль-
ного родителя.
Семейный образец. На то, как ребенок
переживает депрессию, есть (или нет) у него
ответная реакция в виде аффектов и нега-
тивного поведения оказывает влияние семей-
ный образец. Ребенок может повторять то,
как, каким способом родители выражают свои
чувства. Ребенок, как правило, всегда на сто-
роне родителей.
Нередко реакция ребенка на событие за-
паздывает. Например, в случае смерти близ-
кого человека или при разводе родителей
ребенок может сначала вести себя так, слов-
но ничего не случилось, и выглядеть обыч-
но, в то время как родители и близкие скор-
бят и теряют душевное равновесие. Через
некоторое время, когда взрослые, кажется,
уже справились с горем, может последовать
реакция ребенка. Возможно, она проявится
апатией и быстрой утомляемостью в школе
или соматическими симптомами и обеспо-
коенностью.
Ожидания родителей оказывают влияние
на их понимание депрессии и толкование ее
признаков. Например, они могут верно оце-
нивать спокойствие и молчаливость своего
ребенка и истолковывать плохие оценки в
школе как леность или глупость вместо при-
знака плохого его самочувствия.
Что касается психосоматики, то иногда
говорят о семейной системе, которая недо-
статочно гибка, чтобы дать растущему ре-
бенку простор для адекватных его возрасту
шагов развития: о запутанности семейных
отношений, препятствующей автономии и
индивидуализации ребенка, плохих моделях
выражения чувств и предупреждения конф-
ликтов, если их отрицают и не дают им стать
осознанными, озвученными или переработан-
ными.
В дисгармоничных семейных системах
есть риск развития у детей психосоматичес-
ких симптомов, а также депрессии, которая
может выражаться открыто или быть скры-
той. В таких семьях существует также опас-
ность того, что один ребенок примет роль
«больного», «слабого», «нуждающегося в за-
щите и опеке», в то время как другие получат
роли «примерного ребенка», «ребенка, кото-
рый все всегда портит» или «утешителя
мамы».
В семье с плохо налаженным общением
ребенок лишен возможности выражать свои
чувства, у него «нет слов», а они нужны для
того, чтобы появилась модель для перера-
ботки, внутренний монолог. Если нет взрос-
лого, с которым можно пообщаться и кото-
рый может подсказать в данной ситуации, то
ребенку сложно понять, что происходит и
чего от него ожидают, чтобы он проявил
себя «молодцом».
Burbach, Kashani и Rosenberg (1989) не
обнаружили в своем исследовании никакой
связи между депрессией подростков и пове-
дением родителей, чрезмерно беспокоящих-
ся о своем ребенке, но с низкой способнос-
тью проявлять заботу о нем. Другие наблю-
дения выявили четкую связь между
депрессией родителей и депрессией детей.
Новое многофакторное исследование по-
казало, что фактором риска могут быть се-
мейные ссоры в комбинации с другими фак-
торами, такими, как чрезмерная активность
и низкий контроль импульсов у ребенка. В
кругу братьев и сестер риск наиболее велик
для ребенка, который становится «козлом
отпущения» и всегда является предметом
критики.
Развод и преобразования в семье могут
означать как более спокойные отношения,
так и усложняющие обстоятельства для ре-
бенка. Обнаружилось, что сохранение кон-
такта с отцом в случае развода родителей
может быть эффективной защитой от деп-
рессии в подростковом возрасте. Оказалось
также, что девочкам труднее принять отчи-
158 ДЕПРЕССИЯ
ма и приемных сестер и братьев. В этой
ситуации фактором защиты могут стать ба-
бушки и дедушки.
ДРУГИЕ ФАКТОРЫ ОКРУЖЕНИЯ
Депрессия может быть вызвана хроничес-
кой стрессовой ситуацией, которая должна
анализироваться и изменяться, если окруже-
ние вовремя заметит ее сигналы и симпто-
мы. Например, есть дети, которые не справ-
ляются с темпом и требованиями школы. Если
сначала ребенок получает спокойный рабо-
чий настрой, то позднее дополнительные
усилия и неумеренные требования запуска-
ют стресс и вместе с ним, возможно, депрес-
сию. То же можно сказать и о стрессовых
ситуациях вне школы.
Насмешки и издевательства или молчали-
вое холодное отношение товарищей также
являются обычной хронической стрессовой
ситуацией для детей, которые немного от-
личаются от других. Депрессия может при-
вести к трудностям в установлении ребен-
ком контакта оптимальным способом, в его
участии в играх товарищей. Сознание, что
он исключен из круга друзей и что ему хуже
других все удается, усугубляет депрессию.
Brown и Harris (1978) изучили факторы,
при которых стрессовые жизненные ситуа-
ции приводят к депрессии. Они считают, что
стресс вызывает изменения активности или
жизненной роли. Человеку не хватает близ-
кого, доверительного отношения с другом или
принадлежности к какой-либо социальной
группе, что может укрепить самоуважение.
Он живет в ситуации отсутствия понятной
связи с четко определенной и позитивной
ролью. Это объясняет, почему издевки при-
водят школьников к глубокой депрессии и
почему для самоуважения человеку необхо-
дима ежедневная активность в группе с уме-
ренными требованиями.
В различных исследованиях обнаружилась
связь между депрессией (прежде всего дис-
тимией) у подростков и низкой самооцен-
кой, отсутствием у них возможности оказать
влияние на собственное положение, агрес-
сивностью, криминальными тенденциями,
плохими результатами в школе и плохим от-
ношением к родителям (Hammer, 1998;
Olsson, 1998; Goodyear och Cooper, 1993;
Goodyear et al., 1993 a, b; Puig-Antich et al.,
1993).
ФАКТОРЫ ЗАЩИТЫ
Antonovsky (1979, 1987) говорит о предпо-
сылках здорового психического развития. Их
надо понять несмотря на сложности в опре-
делении термина «чувство связанности». Са-
мые важные состояния этого чувства — это
то, что человек живет в понятной и значи-
мой связи с достаточно подходящими тре-
бованиями и возможностью влиять на свое
положение. Для того чтобы стрессовая ситу-
ация стала стимулом, ведущим к развитию
защиты, необходимо, чтобы личность поня-
ла суть проблемы, поняла, что у нее есть
средства справиться с ситуацией, и наконец,
что имеет смысл решать эту проблему. Эти
главные правила должно понять и окруже-
ние, которое может помочь ребенку продук-
тивным способом справиться с чувством по-
тери, брошенности, разочарования, чтобы у
него не развилась еще большая ранимость,
не возникли еще более сильные невротичес-
кие образцы защиты или серьезные психи-
ческие аффективные нарушения.
Antonovsky разработал шкалы оценки,
используемые в так называемом «исследова-
нии соматогенеза», где изучаются факторы,
действующие на здоровье и хорошее психи-
ческое самочувствие.
В исследованиях депрессии 1990-х годов
большое значение придавалось факторам не
только риска, но и защиты. Такими фактора-
ми считаются высокая самооценка, хорошие
способности и успеваемость в школе, хоро-
шие отношения с родителями, другими взрос-
ДЕПРЕССИЯ 159
лыми за пределами семьи и товарищами, а
также возможность заниматься различными
видами деятельности в свободное время.
Имеет значение и то, что физические и пси-
хические потребности ребенка замечаются
и удовлетворяются. Фактором защиты явля-
ется также покладистый характер ребенка.
Лечение
ПРОФИЛАКТИКА
Один из основных принципов работы детс-
кой и подростковой психиатрии — профи-
лактика, а также целостное понимание ситу-
ации. Риск возникновения ранимости у ре-
бенка и, следовательно, риск депрессии
можно уменьшить, если в семье, детском саду,
школе и обществе все делается с уважением
к каждому ребенку, с учетом уровня его раз-
вития, возможностей, трудностей и чувств.
Ребенок должен расти среди близких род-
ственников, которые его понимают и прини-
мают таким, какой он есть (т. е. предъявляют
умеренные требования).
Исходным пунктом в лечении детской деп-
рессии является контроль над тем, выполня-
ются ли экзистенциальные предпосылки и
принимаются ли меры к устранению травми-
рующих ребенка отношений. Важно тоже
создать действенную систему помощи семье,
в которой родительские функции случайно
или долгое время выполняются неадекватно.
ПОДДЕРЖКА И ПОМОЩЬ ДОМА И В ШКОЛЕ
Даже если заключить, что ребенок рано при-
обрел психическую ранимость (например, ему
пришлось «отойти в сторону» из-за сестры
или брата, нуждавшихся в большей части
родительской заботы и получивших ее), нельзя
пренебрегать изучением специфических труд-
ностей в обучении или отношениях с окру-
жающими. Ученик со сложностями с обуче-
нием и слабой концентрацией внимания дол-
жен получить особую поддержку в школе,
требования к нему должны быть более уме-
ренными. Ему можно помочь понять свои про-
блемы и справиться с собой и окружением,
если уважительно выслушивать его размыш-
ления, принимать и закреплять положитель-
ные чувства. Впоследствии у ребенка появля-
ется умение перерабатывать потери и разо-
чарования, превратить это в нормальную,
здоровую переработку депрессии. В принци-,
пе это тот же процесс, который происходит
в психотерапии, когда доверительные взаи-
моотношения с терапевтом являются одним
из условий нормализации ситуации.
По большому счету родители могут сами
помочь детям справляться с этими обычны-
ми адаптационными реакциями депрессии,
если получат помощь в понимании того, что
происходит, и совет, как именно они могут
это сделать в процессе игры. Если же роди-
тели переживают кризис, или главная причи-
на депрессии кроется в семье, или если речь
идет о подростке, старающемся освободить-
ся от излишней, как ему кажется, опеки ро-
дителей, иногда островком уверенности и
собеседником для ребенка может стать близ-
кий ему взрослый.
Важно, чтобы воспитатели, учителя и дру-
гой персонал в детском саду и школе знали
о проблеме и могли помочь ребенку, находя-
щемуся в состоянии депрессии. Если родите-
ли их не информируют, они могут непра-
вильно истолковать симптомы, что еще боль-
ше увеличит проблему.
Для ребенка с недостатком способности
понимать связь между вещами, жизнь легко
превращаться в хаос и часто причиняет
стресс, а это может привести к депрессии.
Для детей с нарушением спектра аутизма
Schopler и его коллеги (Северная Королина,
США) разработали ТЕАССН-метод (Schopler
et al, 1993). Он, среди прочего, направлен на
компенсацию у ребенка нарушений внутрен-
ней структуры через внешнюю так, что ре-
бенок все время видит, где и с кем он будет
что-то делать, сколько ему на это понадо-
160 ДЕПРЕССИЯ
бится времени и что произойдет потом. Всем,
кто использует этот подход в работе с деть-
ми, хорошо известно, что страдающие аутиз-
мом становятся заметно спокойнее и счаст-
ливее, у них появляется шанс понимать ок-
ружающий мир, быть в состоянии что-то
делать и развиваться.
Часть детей с синдромом DAMP или ADHD
(синдромом гиперактивности) может также
испытывать трудности в планировании, если
у них отсутствует внутренняя система коор-
динат. И им также становится легче, если
перед глазами у них визуальная структура:
картинки, памятки и другой подобный объяс-
няющий материал (Pecters, 1988).
СЕМЕЙНАЯ ТЕРАПИЯ
Иногда для достижения позитивных измене-
ний в системе семьи необходима семейная
терапия, направленная на то, чтобы растол-
ковать истинную роль ребенка в семье и
причину его депрессии, поддержать родите-
лей, показать значимость их родительских
обязанностей. Получив помощь, они должны
увидеть «настоящего ребенка», его нужды и
стремления вместо своих собственных ожи-
даний, вместо «ребенка своей мечты». Мож-
но также попытаться повлиять на проблемы
сестер и братьев, которые опосредованно мо-
гут являться причиной депрессии ребенка.
ИНДИВИДУАЛЬНАЯ ТЕРАПИЯ
Когда у подростка возникают симптомы тре-
вожности, проблемы созревания мешают ему
принять поддержку родителей или семейные
отношения серьезно подорваны, ребенку
должна предлагаться как дополнение инди-
видуальная психотерапия. Выбор методов
обусловливается возрастом, структурой лич-
ности и теми формами выражения, которы-
ми владеет ребенок.
В какой-то степени на выбор влияет и то,
какие методы имеются в распоряжении.
Может применяться игровая терапия, тера-
пия с помощью картинок, психодрама, ког-
нитивная поведенческая терапия, кризисная
терапия, переработка (или поддерживающая
терапия разговором) и в редких случаях-
детский психоанализ.
А главное — при индивидуальной терапии
ни в коем случае нельзя отходить от видения
целостной картины проблемы. Собственно
терапия ребенка должна взаимодействовать
с усилиями по работе с семьей и в семье, в
другом окружении. При индивидуальной те-
рапии работают над укреплением самооцен-
ки ребенка и, следовательно, над развитием
его способности выражать свои чувства, рас-
сказывать о них, представлять травмирую-
щие его переживания или справляться с про-
блемами и конструктивно воздействовать са-
мому на сложившуюся ситуацию.
Окружение должно позволить ребенку
вырасти личностью, позволить ему чувство-
вать то, что чувствуется, в определенных
рамках влиять на отношения, с тем чтобы
возник приемлемый баланс между позитив-
ной стимуляцией, требованиями и противо-
речиями. Взрослые и даже сверстники, окру-
жающие ребенка, часто сами нуждаются в
помощи, чтобы понять переработку скорби
Когда сильные и болезненные эмоции
долго не перерабатываются, они могут вы-
рываться наружу с поразительной мощью.
Часто это пугает саму личность и окруже-
ние. Дети и подростки не всегда могут кон-
тролировать себя, как необходимо, и тогда
они должны прилагать усилия, чтобы сдер-
живаться. Задача детского психиатра пред-
ложить ребенку некую форму внешнего кон-
троля, чтобы помешать ему причинить вред
себе и другим.
КОГНИТИВНАЯ ПОВЕДЕНЧЕСКАЯ
ПСИХОТЕРАПИЯ
Согласно Kovacs и Beck (1977), депрессия
является признаком «больного мышления» с
ДЕПРЕССИЯ 161
негативным самовосприятием, негативным
взглядом на прошлое и настоящее и безна-
дежным взглядом на будущее. Когнитивная
терапия (см. далее главу 33) старается кор-
регировать мышление (Beck et al., 1979). Ле-
чение направлено на то, чтобы дать пере-
живанию позитивный стимул, развивать спо-
собность шаг за шагом справляться с
заданиями и лучше функционировать в со-
циальном отношении (Ost, 1987). Многие
исследования показывают, что такая когни-
тивная поведенческая терапия за короткое
время дает положительный эффект в рабо-
те с детьми и подростками, страдающими
депрессией.
ФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
Трициклические антидепрессанты или новые
препараты — ингибиторы обратного захвата
серотонина — действуют путем повышения
концентрации серотонина в нервных окон-
чаниях. Статистически не доказано, имеет ли
такая фармакотерапия очевидный благотвор-
ный эффект у детей и подростков, хотя это
доказано в лечении депрессии у взрослых.
Антидепрессивное медикаментозное лечение
детей и подростков используется относитель-
но редко, но иногда применяется при лече-
нии затянувшейся депрессии у подростков,
если не помогает психосоциальная терапия
или когда в депрессии большую роль играет
наследственность (см. далее главу 35).
При биполярных аффективных психозах
предпочтительно лечение препаратами ли-
тия. В некоторых случаях необходимо на-
значать нейролептики, чтобы остановить
деструктивность.
С точки зрения науки пока недостаточно
ясно, как психофармакологические средства
влияют на развивающуюся личность и ее не-
рвную систему. Исследования в этой области
еще только планируются, поэтому нужно
быть умеренным в использовании их при
лечении детей.
Принимая во внимание опасность самоубий-
ства, следует заранее решить, кто именно в
семье отвечает за выдачу препаратов под-
ростку.
ЛЕЧЕНИЕ В СТАЦИОНАРЕ
Когда депрессия у детей и подростков имеет
черты психоза и существует серьезная опас-
ность самоубийства, пациента помещают в
больницу. В детском психиатрическом отде-
лении, где с пациентами обычно работают в
группе, применяя терапию окружающей сре-
дой, возможно, потребуется отойти от прин-
ципа всеобщего участия и создать исключе-
ние для человека в депрессии. Ему нужно
позволить быть подавленным и пассивным,
чтобы он мог эмоционально переработать
свою ситуацию.
РУКОВОДСТВО
Порой депрессия у детей повергает взрослых
(даже терапевтов, детских психиатров, пси-
хологов и персонал больницы) в состояние
ощущения беспомощности, особенно когда
больной испытывает такой дискомфорт, что
запускает различного вида защитную реак-
цию. Нередко детский психиатр торопит ле-
чение в ответ на желание родителей и учите-
лей увидеть ребенка более счастливым и сно-
ва нормально функционирующим в обществе.
В этом случае лечение депрессии может быть
укорочено и больной не получит должной
поддержки.
Депрессия у детей имеет выраженную
тенденцию актуализировать собственную
депрессию взрослых. Это может привести к
тому, что они, чрезмерно идентифицируя
себя с ребенком, сами впадают в депрессию
и порой пытаются найти «козла отпущения»
за пределами семьи.
Советы терапевтов по проведению лече-
ния и самотерапии могут продолжить цепоч-
ку лечения.
6-782
Самоубийства
детей и подростков
12
Агнес Хултен и Ульф Отто
Введение
Молодым людям присуще врожденное жизне-
любие, стремление к чему-либо, даже если они
пережили неприятное или трагическое собы-
тие. И нелегко понять, что они, такие жизне-
способные, порой могут чувствовать себя на-
столько плохо, ощущать себя такими поте-
рянными, нежеланными и одинокими, что эта
сила жизни начинает работать в деструктив-
ном направлении, вести к распаду личности.
Следствием этого являются самоубийства.
Как возникают мысли о самоубийстве?
Почему они возникают? Надеемся, что эта
глава частично даст ответ на поставленные
вопросы.
Шопенгауэр очень сильно выразился, ска-
зав, что тот, кто совершает самоубийство, на
самом деле хочет жить. Он всего лишь не
удовлетворен теми условиями, в которых
существует. Даже в самоубийстве есть жиз-
неспособность.
Е. Stengel, проводя исследования самоубий-
ства, определил его как действие, которое
индивид осознанно совершает, чтобы нане-
сти себе вред, и это действие влечет за со-
бой смерть. Попытка самоубийства — также
действие, которое индивид производит, что-
бы навредить себе, но без трагических по-
следствий в результате. К этому можно доба-
вить слова J. Syms (1637), что самоубийству
нельзя помешать, лишь приводя аргументы
против самого действия, нужно устранить
причину и мотив самоубийства. Этим все ска-
зано!
Почему же в течение следующих 350 лет
так больше ни к чему и не пришли? Почему
еще до сих пор самоубийства столь сложно
предотвратить?
Причины самоубийства и попыток его мо-
гут быть разные, методы предотвращения
тоже. К сожалению, порой предшествующая
самоубийству стадия распознается достаточ-
но поздно, когда уже сложно повлиять на си-
туацию. Хотя и в этом случае самоубийство на
самом деле может быть криком о помощи,
обращенным к окружающим людям. Как раз в
молодые годы черта, которая показывает, что
человек приемлет жизнь, наиболее явно про-
является именно в самоубийствах.
Есть огромная разница между человеком,
принимающим таблетки, чтобы увидеть реак-
цию окружения и предупредить его таким
образом о своих проблемах, и тем, кто на
полной скорости едет по горной дороге или
стреляет в себя (Garfinkel et al., 1982 а).
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 163
Определение
Мысли и размышления о смерти вполне обыч-
ны и присутствуют в фантазиях многих лю-
дей, переживающих сложную жизненную си-
туацию. Разница в том, собирается ли чело-
век жить дальше.
При угрозе самоубийства или сообщении о
готовности к нему человек выражает свои
мысли и представления в активной и откры-
той форме. Он хочет проинформировать ок-
ружение и посмотреть, как оно отреагирует.
Угроза обычно дает результат, но является
очень опасным оружием. Если она повторя-
ется часто, то сила угрозы слабеет. Тогда
подросток может привести угрозу в исполне-
ние, если ситуация не меняется. Всегда есть
риск, что люди не воспримут угрозу всерьез.
Взрослые склонны не относиться серьезно к
словам и чувствам детей и подростков. После
попытки самоубийства всегда оказывается,
что подросток в той или иной форме предуп-
реждал о ней (Taylor, 1986 b; Gillberg och
Gillberg, 1988).
Жест самоубийства означает, что ребе-
нок угрожает не только вербально, он может
превысить границы риска. Он собирает ору-
жие или оставляет открыто таблетки на сто-
лике. В книге о Томе Сойере дается класси-
ческий пример жеста самоубийства. Один раз
он оставил всю свою одежду на берегу реки,
а сам спрятался и слушал, как люди горюют,
думая, что он утонул. Том не был любимчи-
ком, он привык к тому, что все его ругают.
Услышав, что он был, оказывается, очень
хорошим мальчиком, он вышел из укрытия,
переполненный чувствами. Реакция взрослых
сразу же изменилась в худшую сторону, и
ему пришлось спасаться бегством.
При попытке самоубийства риск смерти
достаточно высок. Подросток часто не зна-
ет, сколько таблеток он может принять, ка-
кие виды лекарств наиболее опасны, придет
ли к нему кто-нибудь в ближайшее время и
т. д. Есть сведения о том, что треть всех, кто
совершил самоубийство, ранее предприни-
мали попытку его. Мы должны понимать, что
попытки являются сигналами предупрежде-
ния, и надо, чтобы каждый помог как-то из-
менить ситуацию.
Самоубийство, доведенное до конца, явля-
ется окончательным действием человека,
определившего свою судьбу. Здесь уже тре-
буется помощь близким людям, которым надо
пережить случившееся.
История вопроса
Самоубийство — явление столь же древнее,
как наш мир. Первого человека, совершив-
шего самоубийство, мы найдем в Библии —
это Саул, первый царь Израиля. Первое груп-
повое самоубийство также произошло в Из-
раиле, где защитники Массады предпочли
убить себя, но не дать победить римлянам.
Причины самоубийства варьируют в зависи-
мости от стран, культур и эпох, но они везде
запрещались, так как считалось, что жизнь
человека принадлежит Богу или государству.
До середины XX века в некоторых европей-
ских странах самоубийство было наказуе-
мым, поэтому врачи редко ставили такой
диагноз, скорее — смерть в результате несча-
стного случая. Когда этот закон отменили,
официальное количество самоубийств уве-
личилось.
В Швеции, как и во многих других стра-
нах, самоубийц запрещалось хоронить в свя-
щенной земле, т. е. около церкви. Вообще
люди боялись, что тот, кто совершил само-
убийство, может забрать их к себе после
смерти. В германских племенах тела само-
убийц забивали камнями, чтобы они не смог-
ли «прийти снова» и нанести вред живущим.
Данте дал драматическое описание муче-
ний, которые испытывает душа человека,
совершившего самоубийство. Христиане вна-
чале тоже очень негативно относились к
эпидемиям суицидов, но затем постепенно это
отношение перешло в более нейтральное. В
течение двух последних веков самоубийство
рассматривалось как следствие психического
состояния, особых нарушений личности, со-
164 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
циальных обстоятельств, техногенного воз-
действия, потери семьи, бедности, алкоголиз-
ма, наследственности, политической ситуации
и криминальности. Все это правильно. Про-
блема в том, что многие из этих факторов
слишком общие.
Самоубийства детей и подростков раньше
редко разделяли, исходя из половой принад-
лежности. Но позднее это разделение все-
таки произошло. Еще Гиппократ отмечал, что
у девочек склонность к самоубийствам свя-
зана с периодами менструации.
В так называемую романтическую эпоху
(конец XVIII века) число самоубийств моло-
дежи возросло. Томас Чаттертон лишил себя
жизни в семнадцать лет и стал благодаря
этому символом романтической поэзии. Аль-
фред де Мюссе обратил на себя внимание
тем, что, когда ему было двадцать лет, вос-
кликнул, глядя на красивый пейзаж: «Ах, какое
прекрасное место для самоубийства!». В кни-
ге Гете «Страдания молодого Вертера» описа-
на хорошо известная эпидемия самоубийств
среди молодежи, начало которой положил
молодой человек, убивший себя из-за несча-
стной любви.
В Швеции XVII века известен следующий
эпизод. Одиннадцатилетний мальчик повесил-
ся на столбе. Руководство церкви обратилось
в консисторию (церковный административный
орган), чтобы узнать, как можно похоронить
ребенка. Консистория ответила, что его мож-
но похоронить в дальнем углу церковного
двора, но родители должны заплатить штраф
церкви (две бочки вина), так как считалось,
что они тоже виноваты в смерти мальчика.
Церковь, заботясь о том, чтобы родители вос-
питывали своих детей в соответствии с хрис-
тианской верой, в то же время отметила дос-
таточно важные пункты ответственности ро-
дителей за развитие ребенка.
Похожий случай произошел с 23-летним
человеком, который совершил самоубийство.
Он считался хорошим работником, регуляр-
но посещал церковь, но жаловался на болез-
ни (большей частью проблемы были с пси-
хикой). Поэтому тело передали родственни-
кам, и он был тихо похоронен на кладбище.
Дети и смерть
Уже в достаточно раннем возрасте ребенок
переживает разлуку с тем, кто о нем заботится
(чаще всего это мать). Он сознает, что не та-
кой уж беспомощный и покинутый, если мама
исчезнет только на некоторое время. Он учит-
ся держать в памяти внешность мамы и может
уже некоторым образом контролировать вос-
поминания о ней, постепенно может сам уп-
равляться без нее, уходить и возвращаться. Рас-
ставание для него — это лишь что-то времен-
ное. Так же ребенок воспринимает вначале и
смерть. Неясность смерти подкрепляется и
разговорами о том, что собачка спит или что
кто-то уехал далеко-далеко. В наши дни ребе-
нок «не допускается» к смерти родственников
так близко, как дети предыдущего поколения,
поэтому должный опыт не извлекается.
В возрасте от двух до четырех лет у ре-
бенка могут быть такие магические мысли,
что если он захочет, чтобы кто-то умер, то
так и случится. В три-четыре года мысли о
своей собственной смерти у него часто со-
пряжены с ужасом, насилием и телесными
ранами.
В четыре-пять лет ребенок может мыс-
ленно желать смерти человеку, который ему
в чем-то мешает, стоит на пути. Но у него
также может возникнуть чувство вины, если
человек, которому он желал смерти, умирает
по-настоящему. Ребенок, которого родители
обещают бросить, если он не будет вести
себя так, как они требуют, может пережить
сильное чувство вины и страха, когда кто-то
из родителей умрет.
В возрасте от шести до девяти лет смерть
воспринимается как что-то грозное, страш-
ное, но уже более определенное. Ощущения
по поводу смерти могут вылиться через игры
в похороны, когда ребенок, например, хоро-
нит умерших домашних животных. В более
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 165
старшем возрасте понимание смерти ребен-
ком близко к пониманию ее взрослыми.
Существует разница между восприятием
смерти девочками и мальчиками. Мальчики
смерть воспринимают по-научному, как ко-
нец жизни, в то время как треть девочек верит
в повторное рождение после смерти или в
какую-нибудь другую форму мистицизма,
связанного со смертью.
Истории, которые дети любят рассказы-
вать друг другу, обычно полны сюжетов о
смерти, насилии и непонятных исчезновени-
ях (например, «Ханс и Грета», «Волк и три
поросенка»). Мотив смерти присутствует в
80 процентах сказок Андерсена. Эти сказки
оказывают ребятам своеобразную помощь в
осмыслении вопросов смерти и связанных с
ней чувств.
Для ребенка также имеет большое значе-
ние смерть родителей, различные события,
которые ведут к этому, вид смерти, обстоя-
тельства жизни до смерти, личность самого
ребенка, переживание угроз родителей, что
они могут бросить его (Hawton, 1982).
Отношение к самоубийству
ОТ ТАБУ К ЧЕЛОВЕЧЕСКОМУ ПРАВУ
Проблема самоубийств во многом является
закрытой в нашей культуре. Часть информа-
ции мы и наши дети получаем через прессу,
но порой достаточно сложно открыто гово-
рить о смерти, а тем более — о самоубий-
стве, как о чем-то естественном. Старшее по-
коление строже относится к самоубийствам,
молодые более терпимы. Некоторые группы
людей в обществе даже требуют, чтобы
людям дали право на самоубийство. Воспри-
ятие человеком смерти как обратимого явле-
ния в сочетании с терпимым отношением
общества к проблеме сведения счетов с жиз-
нью повышает риск самоубийств во время
депрессии и кризисов.
Современная эпидемиология
ПОПЫТКИ САМОУБИЙСТВА
Многие подростки, решающие совершить са-
моубийство, ищут таким способом поддерж-
ки, и точное количество попыток само-
убийств установить невозможно. Из аноним-
ного опроса шведских подростков известно,
что 3—6 процентов из них когда-либо пред-
принимали попытку самоубийства (Larsson
och Melin, 1992; von Knorring och Kristiansson,
1995; Ramberg och Wasserman, 1995). Мало
кто из них обратился за помощью к врачу,
большинство лишь рассказали об этом сво-
им ровесникам.
В течение последних пятнадцати лет чис-
ло подростков, которым, согласно записям,
сделанным в журнале обращений (см. рис.
12.1), требовалось лечение из-за попыток са-
моубийства, увеличилось. В таблице показа-
но, что число самоубийств было особенно
велико в 1996—1997 годах.
Девочки чаще совершают самоубийство,
но число попыток самоубийств и у мальчи-
ков, а также молодых людей в возрасте 15—
24 лет как в Швеции, так и в Западной Евро-
пе увеличивается.
Число попыток самоубийств
1 OUU
1400
1 200
1000
800
600
400
200
У
Общее^
"Дев
оч го
^Ч
Мальчики %
OOOOOOCTOt&lCTCTOTCTOt
G\ Q\ 0\ Q\ Q\ Q\ &\ Q\ OS OS Q\
Рис. 12.1. Зарегистрированные попытки
самоубийств в Швеции. 1987—1997
Возраст 10—19 лет.
166 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
Число самоубийств на 100 000 жителей
и
9
8
7
6
5
4
3
2
1
с
с
Ма;
У
Оби
ДеЁ
п о
1ЬЧИ
дее,
ючк
- с
«* г
п с
ки
'*••«
и
м г
г> с
У
г
» X
• X
*
*.
•
«
t
«
»
1
<
h С
/
/
/ \
/ ё
f
*
*
t
«
»
*
г
J- и
г> с
V
^
,х
•
г> и
h 0
&:*
N
г> с
.**•'
Л
V
•
*
^ 0
TS С
'**•«
■■■■
0 0
* г
г» с
1
\
*<
%*v
г> с
■* с
h С
л
/
г
«■■■
1 0
Г> 0
►.
ч-тч.-
.•-'
-*-'
f I IT»
/
г
/К
\[/
4*
/
•
Y i
\
А
_J^
*
-+•./
\
1
f
•
1
[ «
k t
1 t
\ «
\ 1
1 •
1 *
/l"t 1
f
*
/,\Ы^
г
и
V
V
-#i
h
«1
«
\Ы*Ч
ли* i 1
)000000000000C000Gl№CTOtOH'O>&
Рис. 12.2. Число самоубийств среди молодежи Швеции в 1970—1996 годах Возраст 10-
19 лет. Информация касается ясных и неясных случаев самоубийств
(Officiell statistik i Sverige. Dodsorsaker 1970—1996, SCD).
САМОУБИЙСТВА
В Швеции самоубийство нередко является
причиной смерти среди молодежи 15—29 лет.
В течение 1970—1980 годов число само-
убийств было достаточно большим прежде
всего среди молодых людей в возрасте от
пятнадцати лет и старше (Hulten och
Wasserman, 1992). Примерно с 1992 года
частота их уменьшилась на 10—20 процен-
тов среди молодых людей обоих полов и
всех возрастов (рис. 12.2) за исключением
подростков до восемнадцати лет. В Европе
Финляндия, Балтийские страны и Россия
имеют наибольшее количество самоубийств
молодых людей в возрасте от 15 до 24 лет.
Швеция занимает 12-е (мальчики) и 9-е (де-
вочки) место.
Дети до десяти лет редко совершают са-
моубийства, но количество их увеличивает-
ся по возрастной шкале. Среди 10—15-лет-
них это примерно четыре-пять случаев в год
(главным образом мальчики, которые рань-
ше не обращались за помощью к психиат-
ру), а среди 15—19-летних уже 25—35 слу-
чаев ежегодно. В 1997 году на 100 тысяч
человек приходилось 4,7 самоубийства сре-
ди мальчиков 15—19 лет и 22,8 — среди
молодых людей 20—24 лет. Число само-
убийств среди девочек и девушек было соот-
ветственно 5,3 и 9,7.
Мальчики чаще, чем девочки, используют
при самоубийствах насильственные методы,
прежде всего повешение. Девочки чаще все-
го травят себя таблетками, но с 1980 года
количество насильственных методов реше-
ния своих жизненных проблем увеличилось
даже среди них. Чаще всего это опять-таки
повешение.
Обычно подростки выбирают для совер-
шения самоубийства первый день нового
года.
СООТНОШЕНИЕ МЕЖДУ ПОПЫТКОЙ
САМОУБИЙСТВА И САМОУБИЙСТВОМ
Мальчики в три раза чаще (за исключением
1997 года), чем девочки, совершают само-
убийства. Такая разница может иметь не-
сколько причин. До сих пор считается, что
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 167
девушки чаще страдают депрессией, хотя на-
чиная с 1950-х годов исследования показы-
вают значительное увеличение случаев деп-
рессии у юношей. Они чаще только пред-
принимают попытки самоубийства, что
может рассматриваться как общественный
акт, крик о помощи. И они чаще выбирают
методы, которые не ведут к смерти. На маль-
чиков общество в наши дни оказывает более
сильное давление. Они более импульсивны и
часто выбирают активные методы самоубий-
ства, а это повышает риск того, что они «пре-
успеют» в этом деле.
Международное изучение случаев попы-
ток самоубийств, совершенных шведской
молодежью, показало, что у 10 процентов
мальчиков по сравнению с 3 процентами
девочек эти попытки удались (Otto, 1972).
Забота о тех, кто совершил попытку само-
убийства, приводит к снижению риска по-
вторных попыток. В возрастной группе 15—
24 года (юноши) риск остается столь же вы-
соким, как в целом в Европе (Hawton et al.,
1998).
Причины
ИМЕЕТ ЛИ ДАННАЯ ПРОБЛЕМА
БИОЛОГИЧЕСКИЕ КОРНИ?
Какого-либо общего объяснения причин са-
моубийства не существует. Переход от мыс-
лей о самоубийстве к попытке его совер-
шить и непосредственно к самому самоубий-
ству можно описать как процесс (рис. 12.3),
где биологические, психологические и семей-
ные причины взаимосвязаны. У большинства
людей, особенно если приложить большие
Склонность
к самоубий-
ствам, наслед-
ственность
Стресс
I 1 1 1
Проблемы Травмы, Проблемы Психическая
в отношениях кризисы, в школе, болезнь
с родителями, потери с друзьями, (напр., депрессия),
друзьями | преподава- хроническая физи-
телями ческая болезнь
* * депрессивные состояния
Злоупотребление
алкоголем
и наркотиками
Страхи и
Заметное
поведение
Незаметное
поведение
Психиатрическое поле
Попытки
самоубийства
Предупреждение о
самоубийстве
Предупреждение о
самоубийстве
1
0ГИ<
>суицидаль-
ные процессы раз-
^ решаются путем
Мысли
о самоубийстве
Самоубийства
Переживающие:
"семья,
[^ДРУЗЬЯ,
коллеги
Время
Рис. 12.3. Модель стресс-уязвимости и развития суицидального процесса: от мыслей о
самоубийстве — к исполнению (Обработка материала Danuta Wasserman).
168 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
усилия к нормализации ситуации, все и за-
канчивается мыслями о самоубийстве. У тех
же, кто перешел от фантазий к действиям,
причины обычно кроются как в прошлом,
так и в настоящем.
Основные факторы
Факторы, обостряющие переживание тяже-
лой ситуации и влияющие на решение о са-
моубийстве, могут иметь генетические, пси-
хологические или семейные корни. Биологи-
ческая наследственность наделяет ребенка
такими чертами, как темперамент, способно-
сти и чувствительность, что облегчает или
замедляет адаптацию человека в обществе.
Вместе с опытом и переживаниями, форми-
рующими личность, уже в раннем детстве
проявляются и врожденные черты индивида.
В семье и вне ее ребенок учится справляться
со стрессом и различными социальными об-
стоятельствами.
ГЕНЕТИЧЕСКИЕ ФАКТОРЫ РИСКА
Генетические факторы могут дать объясне-
ние тому, что в некоторых семьях самоубий-
ства более обычны, чем в других. Возможно,
эти факторы напрямую связаны с агрессив-
ностью и импульсивностью личности, с от-
клонениями в психическом состоянии, что
также может быть связано с наследственно-
стью, но не являются напрямую факторами
риска самоубийства (Roy, 1983,1991; Johnson
et al., 1998). Примером в последние годы слу-
жат депрессия и маниакально-депрессивная
болезнь, которые примерно в 10—15 процен-
тах случаев заканчиваются самоубийством.
БИОЛОГИЧЕСКИЕ ФАКТОРЫ РИСКА
Нет простой модели, которая бы объяснила
связь между биологией и риском самоубий-
ства, но некоторые биологические корни
депрессии, вызывающие агрессивные и им-
пульсивные деяния самоубийц, достаточно
распространены, например, уменьшенная
циркуляция серотонина. Исследования серо-
тонина в жидкости спинного мозга у взрос-
лых людей, совершивших самоубийство или
его попытку (Asberg et al., 1976), указали на
низкое содержание в нем продуктов разло-
жения 5-HIAA. Исследователи смогли пока-
зать, что достаточно много пациентов с
низким содержанием 5-HIAA совершили са-
моубийства в течение года после неудачных
его попыток по сравнению с людьми, у кото-
рых он выше. Считается, что существует
связь между биологическим маркером 5-HIAA
и такими особенностями личности, как им-
пульсивность и агрессивность. (Среди детей
такое исследование не проводилось).
У детей показатель 5-HIAA достаточно
высок. В начале подросткового возраста он
немного снижается, но затем возрастает по
мере взросления. Низкое содержание 5-HIAA
в ЦНС наблюдается у детей и подростков с
агрессивным и импульсивным поведением
(Krueski et al., 1990).
В течение нескольких лет исследователи
искали более простой способ измерения
серотонина, чем с помощью анализа жидко-
сти спинного мозга. Надежды связывали в
основном с определением уровня фермента
моноаминоксидазы (МАО) в тромбоцитах с
помощью простого анализа крови. У людей с
импульсивными чертами характера количе-
ство МАО в крови оказалось низким. В неко-
торых исследованиях склонность к самоубий-
ству связывают с низким уровнем МАО в
крови. Это можно связать с попыткой само-
убийства, но результаты таких исследований
не были однозначными.
Считается, что у людей со склонностью к
самоубийству большее количество серото-
ниновых рецепторов (5-НТ2) не только в
лобной доле мозга, но и в тромбоцитах.
Выявив с помощью простого анализа крови
большее количество рецепторов 5-НТ2 в
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 169
тромбоцитах, можно полагать, что это отра-
жает ситуацию с рецепторами ЦНС. Увели-
ченное число серотониновых рецепторов —
интересное открытие, однако нельзя считать,
что это специфично только для людей с
суицидальным поведением. Подобное может
наблюдаться и при шизофрении.
Продолжаются исследования и по выявле-
нию связи между биологическими изменени-
ями и увеличением риска самоубийства. Они
обнаружили высокое содержание кортизола
(результат хронического стресса и чувства
безнадежности), патологический дексамета-
зоновый тест (DST при депрессиях и склон-
ности к самоубийству у взрослых людей),
низкий уровень холестерола и сдвиги в им-
мунной системе. Однако эти биологические
изменения могут наблюдаться не только у
людей, которые совершали попытки само-
убийства.
ПОВРЕЖДЕНИЯ ПЛОДА И ТРАВМЫ В РОДАХ
Повреждения ЦНС плода, которые возника-
ют во время внутриутробного развития и ро-
дов, являются частично предпосылкой к тому,
что люди впоследствии совершают само-
убийство. Например, эпилепсия у молодых
людей может увеличивать риск самоубий-
ства. Также считается, что склонны к само-
убийству люди, у которых повреждения в
родах привели к болезни нервной системы.
ПСИХИЧЕСКИЕ И ПСИХОЛОГИЧЕСКИЕ
ФАКТОРЫ РИСКА
В последние десять лет шведские, финские и
американские ученые изучали самоубийства
среди молодежи с применением метода пси-
хологической аутопсии (интервью с род-
ственниками погибших) (Runeson, 1989;
Marttunen et al., 1991; Rich et al., 1990; Brent,
1993; Shaffer et al., 1996). Психиатрические
диагнозы в этом исследовании (91—98 про-
центов) имела прежде всего среда более
старших подростков. В норвежском иссле-
довании этот показатель несколько ниже —
74 процента.
У более младших финских подростков,
которые совершили импульсивные самоубий-
ства из-за кризиса или стресса, диагностиро-
валась в основном какая-нибудь форма деп-
рессии или ставился диагноз «нарушение
адаптации» (Marttunen et al., 1994). В после-
днем случае самоубийство становилось чем-
то особенно неожиданным для окружения,
так как считалось, что эти подростки (чаще
мальчики) неплохо приспособились к жиз-
ни, редко обращались к психиатру или врачу
социальной помощи. Диагноз нарушения
адаптации у более старших подростков пре-
валировал и в шведском исследовании
(Runeson, 1992).
В большом американском исследовании
(Shaffer et al., 1996) молодых людей, которые
погибли в результате самоубийства до двад-
цати лет, депрессия и нарушение внешнего
поведения были обычными диагнозами для
возрастной группы до семнадцати лет. При-
чиной самоубийства среди молодежи были
некоторые психические нарушения, такие, как
шизофрения, монодепрессивное состояние.
Во всех исследованиях случаев само-
убийств среди молодежи различные виды деп-
рессии были обычным диагнозом и часто
сочетались со злоупотреблением алкоголем
и нарушением поведения (например, антисо-
циальное или пограничное личностное на-
рушение) (Brent et al, 1994; Beantrais, 2000).
У четверти финских подростков, главным
образом мальчиков, которые совершили са-
моубийство в возрасте 13—19 лет, были
проблемы с алкоголем (Marttunen et al., 1992).
КОГНИТИВНАЯ ДИСФУНКЦИЯ И НЕУМЕНИЕ
РЕШАТЬ ПРОБЛЕМЫ
Люди со склонностью к самоубийству обыч-
но имеют когнитивную дисфункцию и пло-
хо умеют решать проблемы. Человек видит
170 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
все либо в белом, либо в черном свете, и
ему сложно идти на компромисс. Когнитив-
ная дисфункция часто возникает у подав-
ленных людей, но не все с таким диагнозом
совершают самоубийство. Считается, что
суицидальные наклонности свойственны тем
из них, кто фокусируется больше на нега-
тивных аспектах ситуаций (Kienhorst et al.,
1992; Adams et al., 1994). Самоизоляция от
общества, отказ от предлагаемой помощи,
вредные привычки — все это описывается
как обычное их поведение при решении
проблемы.
СЕМЕЙНЫЕ ФАКТОРЫ И СЕМЬЯ КАК МОДЕЛЬ
ПОВЕДЕНИЯ
Невозможно переоценить значение семьи
для ребенка. Семья отвечает за биологи-
ческое наследие, за наполненный чувства-
ми микроклимат, в котором воспитывается
маленький человек, за его материальное
благополучие. У ребенка с первых минут
жизни есть стимул походить на своих ро-
дителей. Развитие поведения самоубийства
у детей возникает в связи со сложными (и
возможно, скрытыми) проблемами в семье,
за которые он чувствует свою ответствен-
ность, но которые ему трудно решить.
Иногда ребенок отражает депрессию и
склонность к самоубийству кого-нибудь из
родителей.
Семилетняя девочка, скрывшись в лесу,
долго сидела на пне, потому что не хотела
жить. Впоследствии оказалось, такой жест
девочки отражал тайные помыслы ее ма-
тери о самоубийстве.
Ребенок как осознанно, так и неосознан-
но повторяет «рисунок» семьи, например, то,
как решаются конфликты, как проявляется
солидарность и т. д. Психологические и со-
циальные рисунки, учитывая и генетичес-
кое влияние, могут таким образом «наследо-
ваться» от поколения к поколению. Само-
убийство родителей или родственников
может служить своеобразным примером
того, как человек решает конфликты
(Friedman, 1984). Неумение членов семьи
приспособиться к изменениям, так же, как
недостаток тепла и сотрудничества, может
привести к суицидальным настроениям сре-
ди детей и молодежи (Miller К. et al, 1992;
Pfeffer et al, 1998).
Ребенок, который растет в семье с «хро-
ническими» проблемами, рискует получить
стиль жизни, при котором он умрет доста-
точно рано или вследствие самоубийства, или
в результате несчастного случая. Это пол-
ный внешний и внутренний стресс, который
скорее вызовет развитие патологического
поведения, чем какое-нибудь определенное
событие. Потребности ребенка не удовлет-
воряются, его не учат, как улаживать конф-
ликтные ситуации и стресс правильно (Maris,
1981).
Четырнадцатилетней Лотте, которая жила
вместе с матерью и младшей сестрой, при-
ходилось брать всю ответственность за
сестру на себя, когда мать находилась в
состоянии депрессии. Лотта и нашла маму
без сознания после ее попытки самоубий-
ства, вызвала скорую помощь. В то время
пока /кгищина находилась в психиатри-
ческой больнице, дети жили со своим био-
логическим отцом. Лотта была очень уд-
ручена тем, что случилось, хотя старалась
этого не показывать. Но когда ее маму вы-
писали, она проглотила таблетки, которые
нашла дома.
Десятилетний мальчик однажды напу-
гал учителей и одноклассников тем, что
балансировал на узких перилах моста.
Оказалось, у него было много трудностей,
в том числе постоянные страхи за боль-
ную мать и угрозы обозленного безрабо-
тицей отца.
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 171
ЧУВСТВИТЕЛЬНОСТЬ К РАССТАВАНИЮ
И СИМБИОТИЧЕСКАЯ СВЯЗЬ
Маленький ребенок не может различить
расставание на какое-то время и необрати-
мую потерю. Для него оба эти состояния
соответствуют понятию «смерть». Память
о детских переживаниях по поводу расста-
вания может остаться даже тогда, когда че-
ловек уже стал взрослым. Не случайно се-
мьи, где кто-нибудь совершает самоубий-
ство, чаще, чем другие, подвержены
потерям, иногда в ранних поколениях. При
этом решающее значение имеет даже не
сама потеря, а страх, который просыпает-
ся в это время.
Иногда симбиотические отношения меж-
ду членами семьи создают основную черту
модели семьи. В такой симбиотической свя-
зи зависимость от другого человека в жиз-
ненных ситуациях усиливается (Pheffer, 1981;
Richman, 1986). В семье может существовать
миф о неких особенных отношениях в ней.
Когда подросток пытается установить отно-
шения вне семьи, они воспринимаются нело-
яльно (Hendin, 1975, 1991).
ЯВЛЕНИЯ, ПЕРЕНОСИМЫЕ
НА ДРУГОГО ЧЕЛОВЕКА
Sabbath (1969), наблюдая несколько семей,
где подростки совершили попытку само-
убийства, описал так называемый «расши-
ренный детский синдром». В таких семьях
при переживании какого-либо несчастья
вина за случившееся перекладывается на
кого-нибудь одного, чаще всего ребенка, за
которым закрепляется статус «козла отпу-
щения».
Ребенок чувствует враждебность, оказы-
вающую на него большое влияние, и это
может привести его к депрессии (Adams et
al., 1994). Toolan (1962), Glaser (1965) и
Gould (1965) доказали, что холодное отно-
шение родителей к ребенку и, наоборот,
ребенка к родителям может начаться еще
до того, как он родился, потому что отно-
шение родителей к плоду определяет пере-
живания ребенка.
Биологический отец Юхана оставил се-
мью, когда тот еще не родился. Мать была
сильно расстроена и хотела сделать аборт.
Позже она вышла замуж и родила еще
двух детей. Юхан всегда чувствовал себя
нелюбимым, ненужным и поэтому все
делал по-своему. Уже в десять лет он на-
чал курить, в двенадцать пил пиво со
старшими ребятами, а в тринадцать его
видели вместе с криминальной группой.
Взрослые не пытались его как-то ограни-
чивать и по-прежнему считали, что он
виноват в разводе его матери с биологи-
ческим отцом. Мама даже сказала, что она
не считает его своим сыном. Тогда он по-
пытался повеситься.
СОБЫТИЯ ЖИЗНИ
Трудности в жизни могут привести к депрес-
сии, а также стать причиной самоубийства,
но их нельзя рассматривать как единствен-
ную причину. Считается, что суицидально
настроенные подростки больше, чем подро-
стки с подавленной психикой, подвержены в
будущем разводу, психическим травмам и
другим трудностям (de Wilde et al., 1992; Gould
et al, 1996). Обычно родители таких детей
злоупотребляют алкоголем, страдают лично-
стными нарушениями или психическими
болезнями (Pfeffer et al., 1998).
Пренебрежение, плохой уход и унижения,
если они не компенсируются доверительны-
ми отношениями с кем-нибудь из взрослых,
могут привести к саморазрушающему пове-
дению или самоубийству (van der Kolk et al.,
1991).
Маленькие дети не умеют еще поговорить
о своих проблемах со взрослыми. Поэтому
172 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
считается, что в возрасте до четырех лет
потеря одного из родителей, а особенно в
результате суицида, в последующие годы
увеличивает риск самоубийства ребенка
(Wasserman och Gillberg, 1989).
Восемнадцатилетнюю девушку три раза
увозили в больницу после попыток само-
убийства. Это всегда случалось после ве-
черинок, которые она проводила с разны-
ми мужчинами. Утром девушка испытыва-
ла чувство стыда, не могла объяснить свои
поступки и попытки самоубийства. Но со
временем она рассказала о сексуальном
контакте с отчимом, который случился у
нее в 10-летнем возрасте.
Причинные факторы
Видимые причинные факторы имеют вре-
менную связь с самоубийством, но не явля-
ются тем единственным, что его вызвало.
Ссора с родителями или расставание с дру-
гом (подругой) могут стать причиной скры-
того возмущения и привести к отчаянию, с
которым подросток не может справиться сам
(King och Apter, 1996). Финские и американ-
ские исследования (Marttunen et al., 1994;
Shaffer et al., 1996) говорят о большем коли-
честве расставаний и потерь среди злоупот-
ребляющих алкоголем мальчиков-подрост-
ков, которые предприняли самоубийство, по
сравнению с мальчиками, страдающими деп-
рессией. Ситуации, вызывающие чувство
стыда (например, когда подростка ловят на
воровстве, исключают из школы или при-
влекают к суду), могут привести к самоубий-
ству. Иногда окружение воспринимает все
это как пустяк, в то время как человек будет
страдать и может решиться на отчаянный
шаг. Молодые люди с нарушением поведе-
ния чаще совершают самоубийства после
кризисов.
Группы риска и прогноз
Попытка самоубийства будет всегда рассмат-
риваться как деяние, направленное на при-
влечение общественного внимания, как крик
о помощи. Лечение и прогноз могут быть
различными в зависимости от того, что сто-
ит за такой попыткой. Какие же внешние
события главным образом влияют на чело-
века? Много ли есть факторов риска, кото-
рые «работают» вместе? Как подросток по-
казывает свою боль — агрессией, депресси-
ей или импульсивным поведением?
Известно, что алкоголь усиливает импуль-
сивность. Если человек много пьет, это ско-
рее рассматривается как незрелость и сим-
птом развития злоупотребления, которые
ведут к депрессии и склонности к самоубий-
ству (Fombonne, 1998).
Как выжить в обычной жизни? Как управ-
лять стрессом или кризисами?
Пятнадцатилетний парень отвергнут де-
вушкой, в которую был влюблен. Он вы-
пил пиво, проглотил успокоительные таб-
летки (собрил) и поехал на машине отца
с огромной скоростью. Поездка закончи-
лась в канаве, никто не пострадал, но это
была явная попытка самоубийства.
Ниже приводится распределение молодежи
на группы риска. Метод сильно упрощен, на
самом деле все гораздо сложнее, но он мо-
жет помочь сделать правильный анализ.
1. Младшие подростки (в основном девоч-
ки), которые говорят о своих проблемах до
попытки самоубийства. Среди проблем чаще
всего встречаются конфликты с родителями
или расставание с другом. Такие подростки
имеют в основном хороший прогноз.
Кумулятивный риск для девочек уменьша-
ется после семнадцати лет. Эта группа с го-
дами развивает большую психологическую
зрелость и учится справляться с кризисами.
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 173
Санна, 14 лет, поссорилась со своей ма-
мой, так как была нетрезвой. Расстроив-
шись, она начала ссориться и с подругой.
В конце концов девочка приняла болеуто-
ляющие таблетки вместе с домашним ви-
ном и сказала, что не хочет жить. Родите-
ли были в разводе и спорили по поводу
того, с кем девочка останется. Сама Сан-
на не знала, с кем из родителей она хочет
жить.
2. Старшие подростки с проблемами (деп-
рессия, злоупотребления, личностные нару-
шения), подверженные стрессу в течение дли-
тельного времени. Они страдают от одино-
чества, часто отвергают помощь, которую
им предлагают. Риск повторения попытки
самоубийства в течение года велик, если
подростки не получают нужной помощи и
ситуация не меняется (Hulten, 2000).
Эрик, 17 лет, позвонил в детскую психиат-
рическую клинику после того, как съел ядо-
витое растение с целью самоубийства. Он
был самым младшим в семье. Родители раз-
велись, когда он был в седьмом классе,
после развода они даже не разговаривали.
Эрик жил с отцом, который был очень
подавлен с тех пор, как вместе с женой
уехала и его дочь. Юноша пошел учиться
в школу официантов и потерял контакт со
своими старыми друзьями. Рассказал, что
в последнее время часто выпивает. Не-
сколько раз так напивался, что ему требо-
валась помощь. Эрик выглядел грустным,
размышлял о своей гомосексуальности и
твердил о собственной никчемности.
3. Подростки, испытывающие хронический
стресс и имеющие нарушения поведения
(лгут, воруют, употребляют алкоголь, нарко-
тики, ведут себя агрессивно, дерутся, стиль
жизни турбулентный). Они часто соверша-
ют попытки самоубийства. Для таких подро-
стков риск новых попыток достаточно ве-
лик, если жизнь будет такой же деструктив-
ной. Они видят причины проблемы в недо-
статке близких отношений и отсутствии
поддержки.
Отец Линды умер от рака, когда ей было
10 лет. Она стала много гулять уже в 12—
13 лет, курила, пила, ее видели со старши-
ми ребятами, подозреваемыми в соверше-
нии преступлений. Матери было сложно
управляться с дочерью, несколько раз
Линда даже убегала из дому, но ее разыс-
кивали с помощью полиции. Отношения
между Линдой и матерью становились все
более конфликтными. Линда взяла таблет-
ки матери и поехала в лес. Она положила
велосипед у дороги, пошла в обратном на-
правлении и приняла таблетки на берегу
озера. С помощью вертолета ее удалось
найти — без сознания, замерзшую. Линду
лечили, а также провели большую работу
по поводу улучшения ее отношений с
матерью. Во время лечения она вела себя
очень плохо. Пыталась покалечить себя и
несколько раз убегала.
Изменение поведения как
сигнал предупреждения
Если у подростка как-то изменилось поведе-
ние, а также наблюдается отсутствие жела-
ний, раздражение, если ему сложно сконцен-
трироваться на чем-либо, у него появились
нарушения сна и аппетита или, возможно, он
начал злоупотреблять алкоголем или наркоти-
ками, важно, чтобы окружающие его люди
выяснили причину этого. За таким поведени-
ем могут скрываться мысли о смерти, и близ-
кие должны знать о них.
Порой окружающим кажется, что они
поняли суть проблемы подростка, и он вроде
бы начинает вести себя как обычно. Все взды-
хают с облегчением, но эта обычность мо-
жет быть обманчивой. Решение о самоубий-
174САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
стве, вероятно, уже принято, и поэтому че-
ловек ведет себя спокойно, без страха.
В приведенном выше примере с Эриком
отец был просто шокирован попыткой
сына покончить с собой. Он поговорил с
ним, попытался найти практическое ре-
шение проблем. Потом он говорил, что
сын выглядел радостным и спокойным
после разговора. Через несколько дней
утром Эрик пошел один погулять, посмот-
реть на птиц (это было их общим увлече-
нием). Ничто не предвещало трагедии, но
в месте, где тропинку пересекала желез-
ная дорога, он встал на рельсы и был сбит
поездом.
Лечение
МЫСЛИ О САМОУБИЙСТВЕ И ПОПЫТКИ
САМОУБИЙСТВА У ДЕТЕЙ
Если ребенок высказывает какие-нибудь
мысли о самоубийстве или ведет себя стран-
но, надо тщательно исследовать ситуацию
вокруг него. Попытки самоубийства у детей
могут быть импульсивными, но корни про-
блем находятся чаще всего в семье.
МЫСЛИ О САМОУБИЙСТВЕ У ПОДРОСТКОВ
Подростки выражают свои мысли о смерти
вслух или с помощью дневников, которые они
начинают писать, когда у них возникают кри-
зис или проблемы в отношениях. Такие мысли
могут быть следствием страха (Akerberg, 1987),
но они не должны постоянно повторяться,
если развитие подростка идет нормально.
ПОПЫТКИ САМОУБИЙСТВА У ПОДРОСТКОВ
1. Каждая детская и подростковая психиат-
рическая больница должна быть готова ока-
зать неотложную помощь в кризисных си-
туациях, иметь программу по защите чело-
века, который совершил попытку самоубий-
ства, и уходу за ним. Это касается и подро-
стка, и его семьи. Человеку надо оказать
своевременную помощь, стабилизировать его
состояние. У подростка должно быть время
и место для того, чтобы он мог побыть один,
с родителями и семьей. Очень важно изба-
вить его от чувства вины за случившееся и
дать надежду на то, что ситуация может из-
мениться к лучшему.
2. Анализ ситуации. Должен быть сделан
тщательный анализ самой попытки самоубий-
ства, а также ее причин, чтобы полностью
понять ситуацию. Надо подробно расспро-
сить подростка обо всем, что случилось.
Насколько серьезна была попытка самоубий-
ства (согласно SIS — Suicide Intent Scale, Beck
et al., 1974)? Насколько велик был риск уме-
реть от того способа, который был выбран
(минимальный или очень большой риск)?
Надо обязательно диагностировать пси-
хическое состояние (DSM-IV, ось I и II), воз-
можное соматическое заболевание (DSM-IV,
ось III), выяснить жизненные события, ко-
торые привели к самоубийству (DSM-IV, ось
V). Депрессию у подростков распознать
трудно. Она может быть похожа на наруше-
ние адаптации или поведения. Кроме того,
нужно помнить, что различные нарушения,
которые сами по себе не имеют значения
для развития процесса самоубийства, «рабо-
тая» вместе, усиливают друг друга. И тогда,
например, у подавленного мальчика с вне-
шним поведением, злоупотребляющего ал-
коголем, будет большой риск совершения
самоубийства. Необходимо также выяснить
все по поводу импульсивности и агрессив-
ности подростка, который прогуливает шко-
лу или бросил ее.
Человека следует рассматривать в сово-
купности с его семьей, анализируя общую
жизненную ситуацию, оценивая факторы
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 175
риска и делая из этого выводы. Если трудно
понять причины самоубийства, надо все рав-
но быть чутким и принять во внимание пси-
хические особенности человека или дисфун-
кцию семьи.
3. Чтобы определиться с уровнем лечения,
нужно провести следующие мероприятия:
• обследование согласно ЗППЛ (Закон о
психиатрическом принудительном лече-
нии);
• обследование согласно ЗЗО (Закон о здо-
ровье и его охране);
• частые открытые контакты с семьей;
• разные меры (профессиональные и част-
ные их связи);
• поддержка близких.
Если в семье стресс, безысходность и агрес-
сивность являются частым явлением, то нуж-
на госпитализация ребенка в закрытое отде-
ление. Принудительное лечение согласно
ЗППЛ необходимо в некоторых случаях. При
большом риске самоубийства существует
потребность в наблюдении. Оно может ва-
рьировать от простого присмотра (весь пер-
сонал следит за тем, чтобы пациент один не
выходил из отделения) до неотступного на-
блюдения (пациента вообще нельзя остав-
лять одного, даже если он идет в туалет).
Ответственность за такое наблюдение могут
взять на себя родители. Можно предложить
им вести ежедневные записи состояния ре-
бенка. Лечение подростка, который совер-
шил попытку самоубийства, в течение 48
часов должно проводиться в стационаре
детским психиатром, что может облегчить
оценку состояния и планирование лечения.
ИВДИВИДУАЛЬНЫЙ ПЛАН ПО УХОДУ
Попытка самоубийства — кризис подростка,
но он оказывает влияние на семью в целом.
Поэтому предпринимаемые меры должны
фокусироваться как на подростке, так и на
всей семье. Сфокусированная и ограничен-
ная по времени терапия с четкой целью
иногда легче воспринимается семьей, если
проходит, например, в форме беседы с груп-
пой людей (4—6 человек) в течение опреде-
ленного периода, пока желание сотрудничать
не успело «исчезнуть».
Позднее обсуждаются вопросы продолжи-
тельности лечения. Так как молодые люди
часто повторяют попытку самоубийства, то
за ними надо постоянно наблюдать, предла-
гать помощь и лечение по крайней мере в
течение года, с тем чтобы предупредить
повторную попытку. Недавние исследования,
проведенные среди 15—19-летних, показали,
что 15 процентов суицидально настроенных
молодых людей повторяют попытку само-
убийства в течение года. Риск попытки как
для девочек, так и для мальчиков выше, если
такие попытки уже были. В данной группе
повторили попытку самоубийства 24 процен-
та, в той группе, где раньше ее не было, —
6,8 процента (Hulten, 2000).
Часть лечения состоит в том, чтобы ока-
зать подросткам и молодым людям поддерж-
ку во время кризиса, дать им надежду на то,
что ситуация изменится. Чтобы разбудить
чувство собственного достоинства и умение
решать проблемы, нужна иная цель, чем та,
к которой они трагично шли до того. Тогда
человек будет контролировать свою ситуа-
цию, учиться терпимее относиться к стрессу,
управлять им, а также взаимодействовать с
другими людьми.
Лечение психического синдрома является
важной частью задачи. Здесь требуется ин-
дивидуальная терапия в форме поддержки,
ориентированная на знание и понимание
человека психотерапия, внутриличностная
или когнитивная терапия. Молодые люди,
особенно с личностными нарушениями, нуж-
даются в продолжительном терапевтическом
лечении, чтобы они могли создать полную
176 САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ
картину самих себя. Поэтому граница в во-
семнадцать лет, которая сегодня отделяет дет-
скую и взрослую психиатрию, должна изме-
ниться в сторону 25 лет. Работать с людьми,
склонными к самоубийству, очень сложно.
Здесь необходимы специальная компетенция
и продолжительное лечение (Hulten och
Wasserman, 1998).
Участие родителей в процессе лечения —
еще один камень преткновения. Им нужна
информация, касающаяся риска самоубий-
ства и психических симптомов у ребенка,
они должны понять, что могут сделать, что-
бы улучшить взаимоотношения в семье. Ча-
сто им и самим нужна помощь, потому что
они находятся в подавленном состоянии в
связи со случившимся. Различные меры в ка-
честве поддержки пациенту или семье могут
быть необходимыми средствами лечения
(иногда лишь они и возможны).
Фармакологическое лечение депрессии и
других состояний (SSPI, литий, нейролепти-
ки) может быть назначено в комбинации с
психотерапевтическими мерами.
ДИАЛЕКТИЧЕСКАЯ ПОВЕДЕНЧЕСКАЯ ТЕРАПИЯ
ПРИ ПОВТОРНОЙ ПОПЫТКЕ САМОУБИЙСТВА
Обычно подростки повторяют попытку са-
моубийства. Выявлено, что половина всех
пациентов детской и подростковой психиат-
рической клиники совершили новую попыт-
ку (Ivarsson et al., 1998), такие подростки
трудноуправляемы. Marsha Linehan предлага-
ет людей, которые совершили больше двух
попыток, считать «хронически суицидальны-
ми». Ее метод лечения — диалектическая
поведенческая терапия (измененная форма
когнитивной терапии), которая до сих пор
была очень успешной в лечении молодых
женщин с «пограничными» нарушениями.
Через год лечения — индивидуального и в
группе — среди этих женщин уменьшается
число самоубийств и повторных попыток
(Linehan et al., 1993). При этом она подчер-
кивает, что женщины эти очень впечатли-
тельны и им, скорее всего, понадобится дол-
говременная поддержка.
После самоубийства
Состояние близких человека, совершившего
самоубийство, очень тяжелое. Поэтому надо
проводить работу со всей семьей. Дети до
восемнадцати лет особенно переживают
смерть родителей в результате самоубийства,
и, возможно, им потребуются помощь и под-
держка в течение нескольких лет. Родители,
которые теряют сына или дочь, также нуж-
даются в поддержке. В ней нуждаются бра-
тья и сестры погибшего, так как родители
поглощены своим горем. Существуют специ-
альные объединения для людей, потерявших
родственников в результате самоубийства
Организовано также объединение молодежи
для оказания помощи всем нуждающимся в
ней подросткам.
Эффект обратного действия
Разные публикации в газетах, теле- и радио-
передачи о самоубийствах могут, как выяс-
нилось, также подтолкнуть к попыткам само-
убийств среди особо чувствительных подро-
стков. Это так называемый эффект обратного
действия (Schmidtke, 1988; Martin, 1998).
Особо заразительно, если совершает само-
убийство какой-нибудь кумир молодежи
Многие хотят подражать ему даже в этом. В
80-е годы два американских детских психи-
атра (Gould och Shatter, 1986) описали дей-
ствие серии телевизионных программ о са-
моубийствах подростков, которые были по-
казаны с педагогической целью. В течение
двух недель после каждой такой программы
количество самоубийств в этой возрастной
группе значительно увеличилось. Сейчас
САМОУБИЙСТВА ДЕТЕЙ И ПОДРОСТКОВ 177
информацию (например, описание различ-
ных способов самоубийства) можно полу-
чить по Интернету, что также может повы-
сить риск подражания.
Считается, что подросток, совершивший
самоубийство, «вдохновляет» других людей,
которые находятся в трудном положении, к
таким же действиям. Увеличение случаев
самоубийств может наблюдаться в школь-
ной среде или других группах, где подростки
хорошо знают друг друга. Те, кто был ближе
всего к умершему, переживают очень силь-
ный шок. У них развивается депрессия или
посттравматическое стрессовое расстрой-
ство (Brent et al, 1996).
Предотвращение
Всего лишь 30—40 процентов подростков,
погибших в результате самоубийства, когда-
либо контактировали с психиатром или на-
блюдались в клинике, хотя у них имелись
психические нарушения или психологичес-
кие проблемы. Поэтому знание факторов
риска, сигналов риска самоубийств, спосо-
бов выхода из кризисов, умение решать кон-
фликты должны больше распространяться в
обществе, в подростковой среде, среди ро-
дителей и других взрослых.
В 1994—1995 годах известный в Швеции
Центр исследования суицидов вместе с уп-
равлением по социальным вопросам разра-
ботали Национальную программу развития
превентивных мер самоубийства и поддерж-
ки в кризисной ситуации, которые стали ре-
шением данной проблемы. В программе дек-
ларированы цели работы: уменьшение коли-
чества самоубийств и попыток самоубийства,
а также сведение к минимуму обстоятельств,
которые могут привести к самоубийству. Осо-
бое внимание обращается на факторы риска
в среде, где растет человек, на чуткость к
тем сигналам, которые посылает ребенок. Всё
это цели, которые соответствуют работе пси-
хиатров в целом.
Гиперактивность,
нарушения внимания
и моторики
13
Карина Гиллберг
Введение
В течение долгого времени детскую гиперак-
тивность по довольно неубедительным при-
чинам связывали с различного рода мозго-
выми травмами или нарушениями функций
мозга. Большую часть XX века симптом гипе-
рактивности определялся термином ММД
(«минимальная мозговая дисфункция» или
«минимальное повреждение мозга»). Термин
ММД часто использовался также для диагно-
стического описания гиперактивности, отсут-
ствия целенаправленной деятельности и де-
зорганизованного поведения у детей, пере-
несших менингит (Hohman, 1922). Научно
подтвержденные данные (Taylor, 1986 b) о
том, что стимуляторы центральной нервной
системы оказывают положительный эффект
на гиперактивность у детей, дали основание
для представлений о связи гиперактивности
с нарушениями функции мозга и об «органи-
ческом» происхождении гиперактивности.
В I960—1970-е годы понятие «минималь-
ная мозговая дисфункция» все больше под-
вергалось сомнению. Сегодня в научной ли-
тературе этот термин занимает второстепен-
ное положение (Rutter, 1982 а), но в
клинической практике Скандинавии он среди
прочих все еще очень распространен. На се-
годняшний день вполне обоснованно приня-
то считать, что существует связь между гипе-
рактивностью и дисфункцией/травмой мозга
у детей. В то же время это не значит, что
травма мозга всегда вызывает у детей гипе-
рактивность или же что гиперактивность —
это специфический симптом травмы мозга.
Синонимы в этой области
Сегодня несколько определений описывают,
по существу, один феномен, а именно —
комбинацию нарушений внимания, мотори-
ки и перцепции. Табл. 13.1 содержит некото-
рые из них (Gillberg, 1986).
Все еще используемый в Скандинавии тер-
мин ММД в основном употребляется в кли-
нической практике и все реже — в исследо-
ваниях. Он больше применим как практичес-
кий описательный диагноз и не используется
как этиологический. В этом отношении он
сходен с диагнозом церебрального парали-
ча: еще одним «этиологическим», если рас-
сматривать его с семантической точки зре-
ния, диагнозом, который по сути, однако, обо-
значает дескриптивно ограниченную группу
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 179
состояний с общим знаменателем «тяжелые»
расстройства моторики с раннего детства.
Кроме того, ММД вряд ли может считать-
ся диагнозом, так как: а) проблемы очень
редко «минимальны»; б) в случае, если при-
чиной является мозговая травма, проблема
скорее всего обширна, а не «минимальна»; в)
в некоторых случаях на сегодняшний день
уже невозможно доказать наличие травмы
мозга.
DAMP (дефицит внимания, моторного кон-
троля и перцепции или дисфункция контро-
ля активности, моторики и перцепции) в
смысле нарушения концентрации в комби-
нации с моторико-перцептивными наруше-
ниями в Швеции в настоящее время практи-
чески заменяет термин ММД. Новое понятие
клинически релевантно и имеет значение для
Таблица 13.1. Синонимы в области DAMP
Терминология
DAMP (дефицит внимания, моторного
контроля и перцепции)
ADHD (гиперактивность
с дефицитом внимания)
Синдром гиперактивности
ADD (дефицит внимания)
MBD (минимальная мозговая дисфункция)
MND (минимальная неврологическая
дисфункция)
МРН (моторико-перцептивное нарушение)
DCD (врожденное расстройство
координации)
долгосрочного прогноза развития ребенка
(Gillberg I. С, 1987; Hellgren, 1994). Во мно-
гих случаях у детей с DAMP обнаружены при-
знаки нарушений центральной нервной сис-
темы (Gillberg och Rasmussen, 1982 а) и под-
тверждено влияние факторов
наследственности и/или травмы мозга, сто-
ящей за расстройством. DAMP — нейтраль-
ный диагноз, и постепенно он все более по-
ложительно принимается обществом.
Порой вместо употребления термина
DAMP говорят о «нестабильном типе разви-
тия способностей». Иногда же при постанов-
ке диагноза можно просто описать трудно-
сти и подчеркнуть, что они создадут опреде-
ленные помехи для ребенка (не обязательно
для окружения). В некоторых случаях впол-
не обоснованно можно говорить о синдроме
Комментарий
Наиболее употребляем в Скандинавии;
обобщающий, нейтральный,
описательный
Наиболее употребляем в США, термин
из DSM-IV, подчеркивает ранние
проявления гиперактивности
Наиболее употребляем в Великобрита-
нии, термин из ICD-10; подчеркивает
гиперактивность в связи с отклонения-
ми в развитии и моторике
Более поздний термин согласно DSM-III;
указывает только на поведенческие
проблемы
Употребляется в Скандинавии, но все
реже.
Обычен в Центральной Европе; подчер-
кивает «мелкие неврологические призна-
ки»
Швеция; соответствует термину «мото-
рика и перцепция» в DAMP
Синоним МРН, термин из DSM-IV;
довольно редко используемый диагноз
180 ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ
гиперактивности или ADHD — расстройстве,
вызывающем гиперактивность и дефицит
внимания. Иной раз в описании трудностей
на первый план выходит расстройство мо-
торико-перцептивного характера. До сих пор
еще не придумали достаточно простого и
обобщающего терминологического названия,
которое упростило бы ежедневное общение
врачей, психологов, учителей и родителей.
Поэтому использования термина DAMP не
избежать. Дети с диагнозом DAMP в общем и
целом имеют одинаковые трудности. Крайне
важно объединить различные мнения специ-
алистов по поводу этого феномена, но без
общей терминологии добиться понимания бу-
дет сложно.
Определения
DAMP (дефицит внимания, моторного контро-
ля и перцепции) в Скандинавии диагностиру-
ется, если у ребенка наблюдаются нарушения
внимания в нескольких различных ситуациях
(например, в школе и дома) и помимо этого
встречаются моторико-перцептивные нару-
шения (Airaksinen et al., 1991; Kadesjo och
Gillberg, 1998). Уровень интеллектуальных
способностей при этом нормальный, но час-
то отмечается «неравномерный их характер».
Некоторые функции развиты на нормальном
или даже высоком уровне, а другие — на
низком или очень низком (до уровня, харак-
терного при умственной отсталости). Для ди-
агноза должны быть выявлены по меньшей
мере четыре из девяти симптомов нарушения
внимания или четыре из девяти симптомов
гиперактивности-импульсивности ADHD (см.
ниже). Расстройства моторного характера,
однако, не должны быть настолько ярко вы-
раженными, как при церебральном параличе.
ADHD (гиперактивность с дефицитом внима-
ния) в США диагностируется в первую оче-
редь у детей, у которых еще до семилетнего
возраста проявляются признаки гиперактив-
ности и/или затруднения концентрации в
нескольких различных контрольных ситуа-
циях. Симптомы должны быть клинически
значимыми и вызывать какую-либо форму
снижения функции. Согласно DSM-IV (АРА,
1994), в течение шести месяцев до поста-
новки диагноза должны присутствовать по
меньшей мере шесть из девяти симптомов
нарушения внимания (не замечает детали/
неточности; имеет сложности с поддержани-
ем внимания; не отзывается на имя; не следу-
ет данным инструкциям; затрудняется орга- \
низовать выполнение заданий/деятельности; |
избегает заданий, которые требуют умствен- ''
ного напряжения; часто теряет вещи; легко
отвлекается; забывчив) или шесть из девяти
симптомов гаперактивности-импульсивности
(не может оставаться без движения; часто
оставляет свое место; часто бегает; не может
играть спокойно; все время «на взводе»; го-
ворит чрезмерно много, отвечает, выкрики-
вая ответы; вырывает /отнимает вещи у дру-
гих). Затем проводится разделение по при-
знаку доминирующего расстройства-
расстройство внимания; гиперактивность-им-
пульсивность; расстройство внимания и ги-
перактивность-импульсивность.
Сложность с критериями DSM-IV заклю-
чается в том, что диагноз нельзя установить,
если симптомы возникают «только в связи с»
расстройствами группы аутизма, шизофре-
нией или другим психозом. У многих детей,
подростков и взрослых отмечаются слож-
ные ADHD-проблемы, но при этом не совсем
ясно, что именно понимается под «только в
связи с...».
i
Распространенность i
DAMP наблюдается у 5—8 процентов швед-
ских дошкольников (Gillberg et al., 1982 b;
Landgren et al., 1996; Kadesjo och Gillberg,
1998). Те же цифры представлены для ММД
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 181
в отчете китайского исследователя из Пе-
кинского университета (Shen et al., 1985) и
для ADHD (которые по большей части были
связаны с нарушениями моторики, перцеп-
ции или речи) в Лондоне (Sandberg, 1987). В
одном из отчетов сказано, что сложные
формы ММД наблюдаются у 1,2 процента
шведских семилеток, в другом показана циф-
ра 1,7 процента. При этом мальчиков намно-
го больше, чем девочек (во всех исследова-
ниях на одну девочку приходится 5—10 маль-
чиков).
В случае с DAMP IQ в принципе находит-
ся на нормальном уровне, но на практике во
многих случаях ребенок с точки зрения
функционирования несколько отстает в раз-
витии. Тестирование детей с DAMP и ADHD
подтвердило, что, хотя умственное развитие
не затронуто, общий уровень у них ниже,
чем у обычных людей. Примерно у каждого
пятого ребенка с DAMP уровень развития
находится как раз над границей нарушения
развития.
Цифры распространенности синдрома
гиперактивности лежат на уровне 1:2 000
(Rutter et al, 1970 а). Подсчитывались лишь
случаи, когда во время психиатрического
исследования десятилетние дети проявили
чрезвычайную гиперактивность в ситуации
самого обследования и их поведение не могло
быть описано иначе как «социально нару-
шенное». Цифра возросла до 2 процентов
после того, как при повторном анализе этого
материала в статистику были включены слу-
чаи, когда родители и учителя описывали
поведение ребенка как гиперактивное
(Schachar et al., 1981). Шведские и североа-
мериканские исследования указывают на то,
что частота случаев ADHD (независимо от
того, учитывались или нет описанные выше
критерии) находится между 4 и 9 процен-
тами.
Исследования относительно частоты слу-
чаев DAMP проводились как в больших, так
и в маленьких городах и в деревнях, в то
время как исследования ADHD проводились
только в сельской местности.
Когда исследуется частота случаев DAMP
и ADHD (во многом перекликающиеся диаг-
ностические категории), нужно принимать
во внимание, что многие другие психиатри-
ческие диагнозы тоже частично совпадают
(например, социальные нарушения поведе-
ния и депрессия). В тяжелых случаях типич-
ного DAMP имеются тенденции аутизма (см.
ниже).
Симптомы
В дальнейшем речь пойдет о DAMP и о том,
как он описывается в Скандинавии (пример-
но равнозначно ADHD, поэтому многое из
сказанного может относиться и к ADHD).
Тяжелые случаи DAMP с нарушением кон-
центрации, проблемами моторного характе-
ра, нарушениями перцепции и обычно лег-
кими нарушениями речи вызывают сложные
проблемы уже в трехлетнем возрасте. При
легких формах DAMP (т. е. нарушение кон-
центрации в комбинации с одним-двумя
симптомами трудностей с моторикой и на-
рушениями перцепции) проблема станет яв-
ной в возрасте 5—6 лет, а иногда не раньше
достижения школьного возраста, когда ребе-
нок обязан сидеть спокойно, работать в кол-
лективе, учиться читать и писать.
ПЕРВЫЕ ГОДЫ
Считается, что существует по крайней мере
два вида проблем DAMP/ADHD, когда речь
идет о ранних симптомах. Дети одной груп-
пы ведут себя спокойно в первый год жизни,
но и ходить начинают немного «поздновато»
(в 14—17 месяцев). У второй группы рано
наблюдаются гиперактивность, трудности с
засыпанием, кормлением, они много кричат
уже с первого месяца жизни. Такие дети очень
182 ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ
рано начинают ходить (в 9—10 месяцев). Со-
гласно той скудной информации, которая
имеется по этому вопросу, у них худший
прогноз с наибольшим риском развития со-
циальных отклонений.
У многих детей с DAMP рано проявляются
симптомы задержки развития моторики: они
неловки, у них замедленное развитие речи,
поздно формируется контроль над мочеис-
пусканием. У детей, проявляющих гиперак-
тивность с самого раннего возраста, нераз-
витость моторики может скрываться за от-
сутствием страха: они начинают ходить где
попало, лазить по деревьям и тому подобное.
Поэтому окружению трудно предположить,
что у них проблемы с развитием моторики.
Это может впервые обнаружиться, лишь
когда выяснится, что они не могут успешно
заниматься спортом.
Первые заметные симптомы DAMP пред-
ставляют собой общие проблемы (например,
со сном в течение первого года жизни), ко-
торые часто могут быть отнесены к нару-
шению концентрации. Родители могут опи-
сывать это таю «Кажется, что он не слушает,
когда говорят. Ему нужно повторить все
четыре-пять раз, чтобы он понял, но затем
оказывается, что он все равно не понял. Хотя,
когда он что-то делает, видно, что он спо-
собный».
Гиперактивность, неспособность слушать
и общая неловкость наиболее распростране-
ны со времени, когда ребенок начинает хо-
дить, и до четырех-пяти лет. Но родители
очень редко обращаются за врачебной по-
мощью. Наиболее частой причиной обраще-
ния к врачу в этом возрасте бывает «незре-
лая» или «детская» речь, запоздалое развитие
речи или подозрение на нарушение слуха. В
таких случаях обычно обращаются к ЛОРу
или логопеду.
Начиная с четырех-пяти лет дети (а то и
вся семья) направляются к детскому психи-
атру с «проблемами в семейных отношени-
ях», которые отчасти вызваны их непредс-
казуемым и необъяснимым поведением. На
этом этапе у родителей часто возникают
разногласия по поводу того, как нужно вос-
принимать и воспитывать ребенка. Без осоз-
нания того, что у ребенка имеется пробле-
ма, невозможно правильно управлять ситу-
ацией. К сожалению, у многих семей
действительно имеются значительные слож-
ности в отношениях, из-за которых ребенка
не обследуют вовремя должным образом. В
результате признается, что девиантное по-
ведение ребенка было вызвано проблемами
в семье.
Одним из первых правильный диагноз
ставит сам ребенок Он очень рано замечает,
что «тело не справляется», что он не может
соответствовать требованиям родителей,
ожиданиям братьев и сестер, правилам игры
друзей. Очень сложно сконцентрироваться,
руки и ноги не действуют с той же легкос-
тью, как у остальных детей, и все, что нужно
сделать, требует абсолютной собранности,
сосредоточенности, так что очень быстро
устаешь. Естественно, они не называют это
DAMP или ADHD, но, если поговорить с 5—
6-летним ребенком на его уровне, очень часто
становится понятно, что он осознает суще-
ствование проблемы. Но у него нет слов,
чтобы спонтанно описать ее, а тем более
понять, откуда она появилась. Иметь DAMP/
ADHD с самого начала жизни означает (осо-
бенно если получаешь подтверждение того,
что это определенного рода инвалидность)
понимать свою недостаточность, чувствовать
себя чужим и вне общности. Это очень ча-
сто приводит к депрессии. Особенно когда
вместо понимания другие дети выказывают
раздражение, дистанцируются, а бывает, и
травят. Нужно учесть перспективу того, что
эти во многом вторичные психологические
проблемы вместе с низкой самооценкой,
депрессией, расстройствами поведения (и
семейными проблемами) на приеме у психи-
атра могут выйти на первый план, а картины
симптомов могут затмить первичные про-
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 183
блемы с нарушением концентрации, мотори-
ки и перцепции.
СТАРШИЙ ДОШКОЛЬНЫЙ И МЛАДШИЙ
ШКОЛЬНЫЙ ВОЗРАСТ
В подготовительной группе детского сада, а
затем и в начальной школе становится за-
метной неспособность ребенка находиться
в большой группе однолеток. Ребенок, воз-
можно, может успешно взаимодействовать с
одним товарищем или взрослым, но в боль-
ших группах он все больше отвлекается,
концентрации не хватает, поведение стано-
вится гиперактивным, дезорганизованным и
часто бесцельным.
В этом возрасте очень заметной стано-
вится неловкость ребенка. Он натыкается на
предметы, сталкивается с другими детьми
(которые раздражаются из-за этого), пере-
ворачивает предметы, проливает или роняет
еду, плохо жует пищу, плохо закрывает рот,
у него явно выражен лордоз. Ему трудно
научиться завязывать ботинки и застегивать
пуговицы, рисовать, плавать и ездить на ве-
лосипеде, ходить на лыжах и кататься на
коньках за те же сроки, что его одногодкам.
Игра в мяч дается таким детям очень плохо,
впрочем как и остальные игры, требующие
хорошо развитой моторики, координации,
ориентации в пространстве и равновесия.
Небольшая группа таких детей все же хоро-
шо играет в футбол. Некоторым удается
освоить прыжки с трамплина и другие виды
лыжного спорта, но те, что требуют посмен-
ной координации правой и левой частей тела,
им абсолютно недоступны.
В течение первого школьного года у де-
тей с DAMP обнаруживаются трудности с
обучением письму, чтению и математике.
Чаще всего страдает скорость чтения. У наи-
более способных детей с DAMP/ADHD в этих
сферах меньше затруднений, но это все рав-
но затрагивает уровень развития.
ДЕСЯТИЛЕТНИЙ ВОЗРАСТ
Почти половина десятилеток с DAMP страда-
ет от депрессии, многие не видят смысла
жизни, у некоторых появляются суицидаль-
ные мысли, чего не бывает у здоровых детей.
И в то же время для детей с DAMP/ADHD
характерны противоположные симптомы:
агрессивность, явное асоциальное поведение,
они совершают поступки, которые могли бы
считаться криминальными, будь они немно-
го старше. С учетом этого важно в отноше-
нии детей с социальными проблемами в ла-
тентном периоде внимательно рассмотреть
вопрос о возможной депрессии и симптомах
DAMP, провести тщательное психоневроло-
гическое обследование.
ПОДРОСТКОВЫЙ ПЕРИОД
В раннем подростковом периоде все еще
остаются самые большие трудности в обу-
чении и до определенной степени —затруд-
нения с концентрацией. Но гиперактивность
по большей части снижается, и даже пробле-
мы с моторикой примерно в двух третях
случаев исчезают полностью или частично
(Gillberg I. С. et al, 1983). Табл. 13.2 показы-
вает развитие в период с семи до тринадцати
лет моторико-неврологических проблем,
проблем с обучением и поведением у груп-
пы детей, получивших диагноз DAMP в се-
милетнем возрасте. В ста процентах случаев
диагноз носил моторико-перцептивный ха-
рактер (Gillberg I. С, 1987).
В старшем подростковом возрасте два из
трех подростков, получивших диагноз DAMP
в дошкольном возрасте, были на консульта-
ции у детского и подросткового психиатра.
Большая часть из них физически и психоло-
гически чувствует себя довольно хорошо. Но,
несмотря на это, у значительной части под-
ростков с DAMP развились комплекс непол-
ноценности с депрессией, криминальные
184 ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ
Таблица 13.2. Развитие проблематики DAMP с 7 до 21 года
Возраст
7 лет
10 лет
13 лет
16 лет
21 год
Проблемы
моторики
100 %
55 %
30 %
30 %
30 %
Перцептивные
проблемы.
Трудности с письмом,
65 %
80 %
60 %
55 %
50 %
речью
Психические проблемы.
Асоциальное поведение
65 %
80 %
65 %
65 %
60 %
наклонности, так называемые пограничные
и иногда даже психотические состояния.
ЗРЕЛЫЙ ВОЗРАСТ
Прогноз дальнейшей жизни для людей с
DAMP практически не разработан, но извес-
тно, что некоторые из них абсолютно вы-
здоравливают, в то время как другие страда-
ют психосоциальными расстройствами. При-
мерно у 20—30 процентов всех людей с
DAMP сохраняются затруднения моторного
характера, примерно у 40—60 процентов —
проблемы с концентрацией, правописанием
и скоростью чтения, хотя с психоневроло-
гической точки зрения многие могут счи-
таться здоровыми. И практически у всех ос-
тается «шрам» в виде низкой самооценки и
желания компенсировать свои страдания, ко-
торые пришлось перенести в детские и под-
ростковые годы.
Многие молодые люди с DAMP довольно
поздно созревают и воспринимаются как
ребячливые. Они более наивны и незрелы,
чем их сверстники. В таких случаях наблю-
дается замедление созревания, инфантилизм.
И только в 30—35-летнем возрасте эти люди
могут считаться взрослыми.
Однако нельзя фиксироваться лишь на
отрицательных сторонах DAMP. Иногда не-
обходимо искать альтернативные формы
обучения детей с таким диагнозом, неспо-
собных обучаться наравне с другими, а это
требует «нового мышления». Ведь многое
говорит о том, что Август Стриндберг и Гу-
став Фрёдинг, впоследствии ставшие извест-
ными писателями, в детстве, возможно, име-
ли DAMP/ММД.
РАЗВИТИЕ СИМПТОМОВ И ПРОГНОЗ -
ОБОБЩЕНИЕ
У детей с DAMP часто возникают различные
психические проблемы. Тяжелых психичес-
ких проблем избегает примерно пятая часть
из них (чаще всего с легкой формой DAMP)
Пока сложно объяснить, почему у одних
много, а у других мало психических про-
блем. Но многое говорит о том, что рано
поставленный диагноз, наличие проблемы
DAMP в семье (что подразумевает толерант-
ное к нему отношение), понимающие роди-
тели и учителя могут обеспечить положи-
тельный прогноз.
Помимо депрессии и асоциального пове-
дения дети с тяжелыми формами DAMP про-
являют склонность в первую очередь к аутиз-
му. У них наблюдаются навязчивые идеи,
ритуалы, стереотипы, репрезентативная речь
(в третьем лице), трудности в установлении
контактов с другими детьми (Gillberg, 1983).
Отличие от синдрома Аспергера часто не-
четкое (Gillberg och Gillberg, 1989; Ehlers och
Gillberg, 1993; Hellgren, 1994).
Довольно часто встречаются симптомы
позднего становления центральной нервной
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 185
системы (энурез, энкопрез и позднее поло-
вое созревание). Другие обычные симптомы,
ассоциируемые с DAMP, — боязнь темноты,
тики, заикание, яктация (см. главы 16 и 25).
В анамнезе нередко отмечаются судороги
при температуре (Rasmussen och Gillberg,
1983). Настоящая эпилепсия лишь ненамно-
го чаще встречается у детей с DAMP, чем у
детей без этого диагноза.
Дети с DAMP не только чаще нуждаются в
психиатрической помощи, но и более под-
вержены болезням соматического характера
(Gillberg och Gillberg, 1988). Более того, они
чаще становятся жертвами несчастных слу-
чаев: по достижении подросткового возра-
ста каждый пятый ребенок с DAMP уже под-
вергался хирургическому вмешательству по
поводу тяжелых травм.
Уровень развития интеллекта у детей с
DAMP находится в диапазоне от низкого до
нормального и даже достигает высокого
(хотя, как уже указывалось, в этой группе
средний уровень IQ несколько ниже, чем в
обычной). В этой связи очень легко упус-
тить из виду диагноз DAMP у человека с
высоким IQ.
Здесь стоит упомянуть о том, что и так
называемые невротические расстройства, и
психосоматические симптомы встречаются
у детей с DAMP не чаще, чем у обычных
детей.
Дифференциальный диагноз
В случае с DAMP многие дифференциальные
диагнозы должны быть пересмотрены. Во-
первых, нужно помнить, что DAMP может
сочетаться с любым психиатрическим диаг-
нозом. Во-вторых, к подростковому возрасту
моторико-перцептивные нарушения, имевши-
еся в начальной школе, могут быть исправ-
лены до такой степени, что их сложно или
совсем невозможно обнаружить. Из-за этого
диагноз часто не ставится. К десяти годам
дети справляются с самыми ярко выражен-
ными проблемами с моторикой. В-третьих,
следует помнить, что DAMP — это обобща-
ющее описание определенных групп симп-
томов и поэтому отграничение от таких
диагнозов, как аутизм, синдром Аспергера,
дислексия, церебральный паралич и умствен-
ная отсталость, часто затруднено и, возмож-
но, часто плохо обосновано.
Стоит также отметить, что DAMP может
быть первым симптомом другого специфи-
ческого неврологического заболевания, та-
кого, как, например, полиневропатия, нейро-
дегенеративная болезнь, опухоль мозга.
Фоновые факторы
Долгосрочное исследование DAMP у всего
детского населения Гетеборга (Gillberg och
Rasmussen, 1982 а) выявило, что третья часть
детей с этим диагнозом имела явно выра-
женные предродовые, родовые и постродо-
вые фоновые факторы, которые теоретичес-
ки могли создать серьезный риск травмы
мозга (недоношенность, малый гестационный
возраст, асфиксия, гипогликемия в период
новорожденности, гипербилирубинемия,
чрезмерное употребление алкоголя матерью
и т. п.). Подобные факторы не встречались в
группе здоровых детей.
Помимо этого у каждого второго-третье-
го такого ребенка имелась значительная на-
следственная предрасположенность к DAMP.
Примерно в каждом пятом случае было не-
возможно выявить сколько-нибудь явный
этиологический фактор, но даже в этих слу-
чаях отмечались факторы родовой и пост-
родовой травмы мозга и наследственность,
чего не наблюдалось у детей без DAMP.
Результаты этого исследования, а также
исследований, проведенных в провинции Ска-
раборг, подтверждают предположение о том,
что этиология DAMP — наследственная склон-
ность к схожим проблемам (трудности с кон-
186 ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ
центрацией, неловкость и т. д.) или родовые
травмы мозга. При «чистом» ADHD фактор
наследственности получает большее значение,
а травма мозга соответственно меньшее.
Потребление алкоголя и в первую очередь
курение матери в период беременности —
очень важные факторы риска повреждения
мозга ребенка. Патогенез неизвестен, но не-
которые гипотезы предполагают, что наслед-
ственность и повреждения мозга создают
дисбаланс в сигнальных субстанциях цент-
ральной нервной системы. Сообщалось преж-
де всего о пониженном уровне допаминме-
таболитов (Schaywitz et al, 1978). Были сде-
ланы предположения о «низкой
возбудимости» центральной нервной систе-
мы с сопутствующими ей сниженным вни-
манием, нарушениями концентрации, компен-
саторной моторной гиперактивностью (что-
бы поддерживать активность нервной
системы; сравните беспокойных пожилых па-
циентов или доктора, возвращающегося до-
мой после долгого дежурства) как следствии
этих нейрохимических дисбалансов. Соглас-
но этим гипотезам, за гиперактивностью
должна стоять плохо функционирующая,
«медленная» нервная система с плохой спо-
собностью к автоматизации. Некоторые пси-
хофизические исследования и замеры ско-
рости реакции (Gillberg et al., 1981) дают
непрямое подтверждение этим предположе-
ниям. У детей с DAMP часто очень замедлен-
ная реакция, по крайней мере когда речь идет
о визуальных стимулах. Исследования при-
тока крови к мозгу (SPECT) подтверждают,
что при DAMP/ADHD могут присутствовать
нарушения функции лобных долей и corpus
striatum (Lou et al, 1987).
Если ребенок с DAMP — инвалид по биоло-
гическим причинам — растет в непонимаю-
щей семье, не находит понимания в школе (под
непониманием подразумевается то, что окру-
жение не воспринимает его заболевание как
проблему)^ повышается риск развития у него
психических проблем и психосоциальных
трудностей. В исследованиях, проведенных в
Гетеборге и Лондоне, четко прослеживается
связь между психическими проблемами у де-
тей с DAMP, негативным отношением к ним и
неправильным, непоследовательным воспита-
нием. Братья и сестры детей с DAMP (если они
сами не имеют его) вырастают в схожей пси-
хосоциальной ситуации. У них намного реже
наблюдаются психические расстройства. Это
может быть объяснено тем, что дети без нару-
шений в развитии обладают относительно
хорошей способностью противостоять пси-
хосоциальным проблемам в своем окружении,
в то время как детям с DAMP очень сложно
компенсировать дополнительную нагрузку, ко-
торую несут психосоциальные проблемы.
Диагностика
DAMP/ADHD встречаются часто и в той или
иной форме наблюдаются хотя бы у одного
ребенка в каждом шведском классе. Все чаще
предпринимаются попытки выявления DAMP
до школы (предпочтительно с 5,5 до 6 лет).
Один из способов выявления детей с DAMP/
ММД до школы, который сейчас очень ак-
тивно используется в Швеции, был описан
Gillberg и Rasmussen (1982 б).
Медсестра из детской поликлиники может
провести своего рода интервью с учителем,
которому задается по поводу каждого ребен-
ка в классе несколько структурированных
вопросов об ученике (каков его/ее словар-
ный запас? как держит ручку? может ли есть
аккуратно? как рисует? трудно ли сидеть на
одном месте? понимает ли запреты?). Потом
на некоторые вопросы работников детской
поликлиники должны ответить родители (как
происходило развитие речи и моторики? в
каком соотношении находятся его моторные
способности? он/она непоседа?).
Те дети, по поводу которых хотя бы два
ответа вызывают подозрения, должны прой-
ти тест на развитость нервной системы,
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 187
состоящий из шести моментов (стояние по
очереди на одной ноге, диадококинез, ходьба
на внешней стороне стопы, вырезание круга
и «лабиринта»). Если ребенок не может вы-
полнить хотя бы два задания, он должен
пройти более глубокое обследование у вра-
ча по реабилитации детей или детского пси-
хиатра, в зависимости от проблемы, которая
считается доминирующей, а также от нали-
чия того или иного специалиста.
Во время этого обследования, предполага-
ющего исключение или подтверждение диаг-
ноза DAMP, необходимо расширить наблюде-
ние за поведением ребенка, провести мото-
рико-неврологическое обследование. Также
требуется провести один из когнитивно-пер-
цептивных тестов (лучше всего WISC-III), а
также специальный перцептивный тест (на-
пример, южнокалифорнийский тест на сен-
сорную интеграцию). Следует сделать ЭЭГ.
Примерно 60 процентов детей с DAMP обна-
руживают отклонения на ЭЭГ (чаще всего
повышенное количество медленных волн и
высокую пароксизмальную активность при
активизации), выходящие за нормы вариации.
Но диагноз не может ставиться лишь на
основании поведенческих критериев. Понят-
но, что это должен быть и медицинский ди-
агноз, который ставится врачом. Однако ко-
личество случаев DAMP настолько велико,
что диагностировать его только узкие спе-
циалисты не в состоянии, нужно позволить
делать это и педиатрам.
С практической клинической точки зрения
важно знать, что нарушения концентрации
сами по себе не указывают на DAMP. Но если
сообщения об этом поступают из различных
источников (из дома, школы, от друзей), ве-
роятность того, что речь идет о DAMP, повы-
шается. Другими словами: общая гиперактив-
ность чаще всего является признаком ассо-
циируемой с DAMP проблематики (DAMP или
другие отклонения в развитии), в то время
как «ситуативные» (привязанные к определен-
ной ситуации) нарушения концентрации или
гиперактивность указывают на психологичес-
кие или психосоциальные проблемы.
Меры
При диагнозе DAMP предполагается следую-
щее: 1) меры по изменению отношения к
болезни в семье, школе и обществе; 2) дей-
ствия по реабилитации ребенка и семьи, в
том числе поддержка и совет, дополнитель-
ные средства, а в некоторых случаях про-
граммы по развитию моторики; 3) педагоги-
ческие действия; 4) в ограниченном количе-
стве случаев — лечение в виде психотерапии
и с помощью медицинских препаратов.
Изменение отношения к проблеме ложит-
ся на плечи медицинских работников, пси-
хологов или педагогов. Они должны сооб-
щать обществу о том, насколько DAMP рас-
пространен; разъяснять, что в некоторых
случаях — с нейробиологической точки зре-
ния — он может считаться «обнадеживаю-
щим» диагнозом; рассказывать о причинах,
которые могут его вызвать, распространять
понимание того, что дети различаются био-
логически. Подобная информация очень ско-
ро снимает негативное отношение окруже-
ния к проблеме и создает положительный
образец, более оптимистический взгляд на
проблему у родителей и учителей. В ожида-
нии того, что со временем проблема отсту-
пит, люди становятся более терпимыми и
начинают понимать, что все можно испра-
вить, если приложить достаточные усилия.
Другой способ повлиять на общественное
мнение — информация и специальные курсы
для определенных групп заинтересованных
людей, таких, как учителя и родители, а так-
же разъяснение проблемы через средства
массовой информации.
Действия по реабилитации заключаются в
ежегодных или раз в полгода визитах врача
или коллег-парамедиков в семью. Такие визи-
ты должны продолжаться по крайней мере до
младшего подросткового возраста ребенка. Во
время посещений заново оцениваются по-
требности ребенка и семьи, в том числе прак-
тического плана: материальная компенсация
188 ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ
по болезни, помощь со стороны другой се-
мьи, которая могла бы на какое-то время брать
ребенка и таким образом дать родителям
возможность отдохнуть. Иногда было бы
обоснованно использовать специальные про-
граммы по тренировке моторики, разрабаты-
ваемые в сотрудничестве с физиотерапевта-
ми, которые, в свою очередь, также могут
вести обучение родителей, детей и учителей.
Часто требуются дополнительные усилия
и педагогического характера. Ребенок с
DAMP, возможно, не сможет обучаться в груп-
пе. В этом случае может быть целесообраз-
ным индивидуальное обучение (вплоть до 50
процентов учебного времени). При тяжелых
формах DAMP может потребоваться помощь
специального помощника. Учитель физкуль-
туры должен обладать полной информацией
о трудностях ребенка, чтобы не принуждать
выполнять задания, которые поставят его в
неловкое положение.
Для некоторых детей с DAMP, особенно
родившихся во второй половине года, хоро-
шим решением может быть пропуск учебно-
го года. Многие успеют за это время доста-
точно сформироваться, чтобы легче адапти-
роваться в классе с детьми, младше их в
среднем на год. Прежде чем воспользоваться
этой отсрочкой, следует, однако, учесть та-
кие факторы, как наполнение класса и дру-
зья, появившиеся у ребенка еще до школы.
Лучше всего школе узнать о проблеме ре-
бенка весной — перед поступлением, когда
учитель и родители (желательно совместно
со школьной медсестрой) обсуждают воз-
можности ребенка. Нужно оговорить, какие
затруднения могут встретиться (например,
при обучении письму и чтению), чтобы
учитель потом не обвинял себя в неудачах,
которые, в свою очередь, проецируются на
ребенка и ведут к срыву. Исследования пос-
ледних лет показывают, что у некоторых
детей с DAMP специальная тренировка спо-
собности проговаривать буквы в слове мо-
жет снять определенные трудности в обуче-
нии чтению и письму.
Когда речь идет о более традиционных
способах лечения, т. е. психотерапевтическом
и медикаментозном, показания ограничены. Во
многих местах в Швеции предлагается исполь-
зовать семейную терапию, но и она имеет
ограниченное действие. Недолгие беседы пси-
хотерапевта с семьей ребенка с DAMP в ней-
тральной обстановке могут помочь обсудить
вопросы воспитания и чувства по отношению
к ребенку и его болезни. Иногда значительное
положительное воздействие, особенно на по-
вышение самооценки ребенка, оказывает ин-
дивидуальная психотерапия.
Лечение с помощью медицинских препа-
ратов относительно мало используется в
Швеции, но достаточно часто применяется в
других странах. Стимуляторы центральной
нервной системы, такие, как амфетамин и
метилфенидат (Риталин/Ritalina), оказывают
достоверно положительный эффект на рас-
стройства концентрации и даже на мотори-
ко-перцептивные проблемы, по крайней мере
на короткий период (Gittelman-Klein, 1987)
Однако более долгосрочный положительный
эффект этих препаратов еще не так хорошо
доказан, и по этой причине их предпочита-
ют не использовать при DAMP и ADHD, хотя
шведские исследования указывают на пози-
тивные эффекты после лечения на протяже-
нии более года (Gillberg et al., 1997).
Изучение эффективности стимуляторов
центральной нервной системы при лечении
DAMP/ADHD в других странах, возможно,
сможет в дальнейшем изменить это рестрик-
тивное отношение к их использованию. Аме-
риканское исследование мультимодального
лечения ADHD (MMD) указывает на то, что в
комбинированных программах, сочетающих
медикаментозное лечение, психотерапию,
социальные и педагогические меры, первое
имеет наиболее ярко выраженный положи-
тельный эффект. И все же можно думать что
угодно о медикаментозном лечении детей, но
на сегодня существует очень мало (если во-
обще существует!) препаратов, которые име-
ют явно выраженное положительное действие,
ГИПЕРАКТИВНОСТЬ, НАРУШЕНИЯ ВНИМАНИЯ И МОТОРИКИ 189
столь же хорошо документированное, как
стимуляторы центральной нервной системы,
но без побочных эффектов (см. главу 35).
Согласно же основным положениям о сти-
муляторах центральной нервной системы,
опубликованным в 1997 году, следует пере-
смотреть их значение при лечении DAMP/
ADHD у детей до тех пор, пока не окажется,
что другие меры (в первую очередь педаго-
гические и психиатрические) не привели к
ожидаемому положительному результату. При
этом само собой разумеется, что лечение
должно проводиться специалистом в облас-
ти детской психоневрологии или другой со-
ответствующей области.
При DAMP/ADHD с тяжелыми расстрой-
ствами концентрации нейролептики исполь-
зовать не следует. В некоторых случаях мо-
жет быть оправдано применение трицикли-
ческих антидепрессантов, но у них больше
побочных эффектов, чем у стимуляторов
ЦНС.
Еще не выяснено точно, какое место в
лечении DAMP/ADHD занимают препараты
на основе серотонина. Предварительные
исследования указывают на то, что некото-
рые препараты, применяемые для лечения
эпилепсии (в первую очередь ламотригин),
могут оказать положительное воздействие на
отклонения поведения при DAMP И наконец,
следует отметить, что многие дети с DAMP и
подобными состояниями нестандартно реа-
гируют на различные препараты (в основ-
ном транквилизаторы), которые часто ока-
зывают на них противоположное действие.
Фетальный алкогольный
синдром
В случае если мать в период внутриутроб-
ного развития ребенка активно употребляла
алкоголь, у него уже в течение первого года
жизни может проявиться экстремальная ги-
перактивность, отклонения в развитии, за-
медление роста и т. п. Это состояние часто
называют Детальным алкогольным синдро-
мом (ФАС), но неизвестно, является ли оно
специфическим токсическим эффектом ал-
коголя на плод. Также неизвестно, какое ко-
личество алкоголя требуется для развития
синдрома.
Даже разграничение легких и тяжелых
форм ФАС объективно не обосновано. В ти-
пичных случаях ребенок низкорослый, у него
маленькая голова, глубокие глазные впадины,
тонкая верхняя губа и, вероятно, неправиль-
ное внутреннее строение, пороки развития
(часто дефект межпредсердной перегородки),
замедленное умственное развитие, он гипе-
рактивен. У одного из 300 таких детей могут
быть легкие формы состояния (их часто на-
зывают Детальными алкогольными эффекта-
ми — ФАЭ), а у одного из 600 — тяжелые.
Скорее всего это зависит от токсического
эффекта алкоголя на мозг зародыша в тече-
ние двух первых триместров. Частично схо-
жая картина симптомов может наблюдаться
при употреблении психотропных препаратов.
В настоящее время обсуждается возмож-
ный тератогенный эффект бензодиазепинов.
Согласно некоторым исследованиям (Laegreid
et al, 1990), их употребление в начале бере-
менности может привести к тяжелым фор-
мам уродства, в том числе и нарушению
функций мозга. Вероятно, при ФАС возмож-
на схожая картина.
При ФАС и ФАЭ в 50 процентах случаев
наблюдается DAMP или ADHD. Частота забо-
левания одинакова как у домашних детей, так
и у детей, выросших в детском доме, что
говорит о том, что в этих случаях психосо-
циальные факторы не оказывают влияния на
возникновения DAMP.
Сейчас еще рано говорить о границах
«безопасного» употребления алкоголя или
медицинских препаратов во время беремен-
ности. Поэтому в таком положении рекомен-
дуется наибольшая осторожность при упот-
реблении и того и другого.
Дислексия — специфические
трудности в чтении и письме
14
Макс Фриск
Введение
У некоторых детей бывают специфические
задержки в обучении чтению и письму по
сравнению с детьми их возраста. В таких
случаях используется термин «дислексия». Его
можно упомянуть и в связи с некоторыми
пограничными нарушениями ЦНС. Дислексия
также составляет часть раннего нарушения
развития речи у детей (Vellutino, 1987). Еще в
1896 году английский офтальмолог Morgan
описал похожие проблемы в чтении и пись-
ме и назвал их «слепотой к словам». Кроме
того, могут возникать такие сложности в
письме и чтении, как легастения и дисграфия.
Понятие дислексии может в некоторых
случаях иметь несколько разные значения в
зависимости от того, с какой целью оно
используется: с педагогической, медицинской
или другой. Это может зависеть от разных
взглядов на проблемы в чтении и письме у
ребенка, и от разных определений понятия
дислексии, и от различных понятий об эти-
ологии этой проблемы.
Иногда под понятием «трудности в чте-
нии и письме» подразумевают последствия
неправильного педагогического обучения
или эмоционального нарушения.
С медицинской точки зрения важно опре-
делить дислексию как несформированность
в нормальные возрастные сроки отдельных
компонентов речевой функции, установить
ее коморбидность и психосоциальные по-
следствия. Необходимо лучше понимать де-
тей, у которых есть такие проблемы, совер-
шенствовать диагностику и использовать
адекватное лечение. Сегодня по этому воп-
росу достаточно много литературы, и спи-
сок ее постоянно пополняется.
Под дислексией, согласно приведенному
выше определению, понимается неумение
ребенка в определенном возрасте научиться
читать и писать правильно, что связано с
дисфункцией ЦНС, а также может касаться
проблем раннего развития речи, чтения, пись-
ма, сложения букв и грамматики. Похожее
определение было дано Critchley (1970).
Поэтому дислексия может охватывать и пло-
хую артикуляцию, позднее развитие речи,
плохое понимание речи, неправильную грам-
матику, а также другие пункты нарушения
речи (Vellutino, 1979). В школьные годы се-
рьезные трудности в чтении и письме значи-
мы прежде всего как нарушения отдельных
компонентов речевой функции. Могут также
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 191
возникнуть нарушения такого типа, как дис-
калькулия (Conn, 1968). Некоторые черты в
нарушении развития речи могут доминиро-
вать в зависимости от возраста и особенно-
стей человека. Дислексия поэтому может
возникнуть и при нормальном интеллекту-
альном развитии ребенка в обычной жизни,
при адекватных социальных возможностях
образования.
К дислексии не относятся трудности в
чтении и письме, которые возникли из-за
плохих знаний, недостаточных способнос-
тей и проблем в мотивации учения у детей с
психическим и/или социальным нарушени-
ем. В таких случаях говорят о побочной
дислексии (Rabinowitch, 1968). Определенные
проблемы обучения могут быть как психо-
генными, так и зависящими от окружающей
среды (de Hirsch, 1974). К дислексии нельзя
также отнести трудности в чтении и письме,
зависящие от проблем со слухом, времен-
ных или постоянных нарушений в связи с
эпилепсией и прогрессирующей бо-
лезнью ЦНС.
Дислексия нередко возникает одновремен-
но с другими симптомами дисфункции ЦНС.
Связь между дислексией и DAMP/ММД (труд-
ности в концентрации, двигательные про-
блемы и др.) достаточно сильная. Дети с
DAMP даже в самом начале обучения стал-
киваются со сложностями в чтении и пись-
ме (Gillberg I. С, 1987). Поэтому проблемы
дислексии касаются прежде всего специаль-
ной педагогики и психологии обучения, а
также таких областей медицины, как невро-
логия, детская психиатрия, нейрофизиоло-
гия и психоневрология. С точки зрения дет-
ской психиатрии надо особенно принять во
внимание, что дислексия подразумевает фун-
кциональные нарушения, которые могут
вызвать серьезные психические и соци-
альные последствия, в то же время комор-
бидность ее может означать наличие пси-
хических проблем, зависящих от дисфунк-
ции ЦНС у ребенка.
Эпидемиология
Число детей с такими трудностями, как дис-
лексия, в разных литературных источниках
не совпадает, но известно, что оно может
варьировать от 3—4 до 15 процентов. Hallgren
(1950) в Швеции выявил 10 процентов та-
ких случаев, a Syvalahti (1975) в Финляндии
— 13—20 процентов. Bircheva (1979) заме-
тил, что 15 процентов учеников в классе
имеют дислексию. Graham (1991) считает,
что трудность в чтении существует пример-
но у 4—10 процентов учащихся.
Эти данные могут частично зависеть от
методов определения дислексии, от того, на
чем базируется диагностика — тесте письма
или чтения. Очевидно, что разница частоты
дислексии зависит и от возраста обследуе-
мых, пола, от того, была ли это избранная
группа детей или нет.
Исследования трудностей письма в целом,
но с учетом дислексии (ошибки в написании,
например, 1—2 согласных) у детей разных
возрастов (Frisk et al., 1967 а) показали, что
в двенадцать лет примерно 11 процентов
детей делали такие ошибки, в тринадцать —
7 процентов, а в пятнадцать — 3 процента.
Hill (1980) описывает соответствующую
редукцию такого типа ошибок. Ясно, что
компонент зрелости ЦНС, связанный с воз-
растом, может быть причиной редукции
ошибок в письме, а также упомянутой разни-
цы в частоте таких ошибок между различ-
ными возрастными группами с дислексией.
Общепризнано, что дислексия поражает
мальчиков примерно в 3—5 раз чаще, чем
девочек. Упомянутое исследование (Frisk et
al., 1967 а) тоже показало, что девочки делали
ошибки в словах, но количество ошибок в их
работах было значительно меньше. Разница
между девочками и мальчиками в этом случае
относительная и зависит от более раннего
созревания девочек, включающего раннюю
латерализацию функций мозга (Bakker et al.,
1976), которая и дает преимущество в разви-
19 2 ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ
тии речи. Более частое проявление дислексии
у мальчиков может также, как отмечает
Geschwind (1982), зависеть от мужских гор-
монов, замедляющих созревание ЦНС.
Vellutino (1987) отмечает, что у мальчиков
генетически заложен менее богатый языко-
вой запас по сравнению с девочками, и что
они более уязвимы в плане неврологических
травм. Надо отметить, что у мальчиков дис-
лексию легче выявить и у них также проявля-
ются более серьезные побочные проблемы. У
девочек дислексию можно проглядеть.
В группе детей с психосоциальными про-
блемами дислексия —достаточно частое яв-
ление. Среди подростков с психическими или
психосоматическими симптомами дислексия
была отмечена у 17 процентов девочек и 41
процента мальчиков (Frisk et al., 1967 b). В
группе детей и подростков, страдавших дис-
лексией, которые попали в поле зрения пси-
хиатров, 1/3 составляли девочки и 2/3 —
мальчики (Frisk, 1999).
Высокие требования, предъявляемые ре-
бенку сегодня в школе и обществе, приводят
к тому, что нарушения в чтении и письме
своевременно выявляются и у все большего
числа детей определяется дислексия. В шко-
ле доля детей с такими проблемами стано-
вится все больше, и дислексия превращается
в фактор риска негативного психосоциаль-
ного развития.
Причины дислексии
При дислексии возможны как структурные,
так и функциональные отклонения в ЦНС.
Они частично могут зависеть от генетичес-
кой и семейной предрасположенности, час-
тично быть следствием повреждений. Иног-
да дислексические симптомы могут домини-
ровать, иногда они, как DAMP, ММД, создают
симптомы в комплексе с другими проблема-
ми ЦНС, а также формируют определенные
психические черты.
Наследственность здесь является, согласно
многим исследованиям, частым и важным
причинным фактором. Так, Hallgren (1950)
выяснил, что у 80 процентов родителей или
братьев и сестер детей с дислексией имеются
проблемы с чтением и письмом. Frisk с кол-
легами (1976 Ь) констатирует, что наслед-
ственность со стороны как отца, так и мате-
ри играет важную роль у 2/3 подростков с
дислексией. Finucci с коллегами (1976) указы-
вает, что наследственность дислексии наблю-
дается у 45 процентов родителей детей и
подростков с такими проблемами, Levinson
(1980) говорит о 30, a Arajarvi — о 44 процен-
тах. Разница в цифрах может зависеть от раз-
личий в исследуемом материале, а также от
характера и надежности информации.
Обследования близнецов подтверждают
значение наследственности при дислексии.
Согласно Zerbin-Rudin (1967), 100 процен-
тов соответствия наблюдается у однояйцо-
вых близнецов и 30 процентов — у двуяйцо-
вых. Stevenson с коллегами (1987) в своем
изучении близнецов говорит, что генетичес-
кая связь прежде всего касается орфографи-
ческих проблем, но не проблем чтения. По-
нятно, что генетическое происхождение дис-
лексии неоднородно (Pennington et al, 1991).
Семейная дислексия нередко бывает свя-
зана с особым нарушением созревания ЦНС
(Bender, 1957; Satz och Sparrow, 1970; Frisk,
1999). В некоторых случаях ясно, что дис-
лексию может вызвать общее позднее разви-
тие, факт, который, как считает Shaywitz с
коллегами (1980), касается умения читать.
Данное нарушение созревания создает ано-
малии в развитии внутриполушарных функ-
ций. Geschwind (1984) считает, что сдвиги в
развитии связаны с нарушениями в иммун-
ной системе. Shaywitz (1980) нашел в пяти
HIAA/HVA-квотах разницу между девочками
и мальчиками, связанную с созреванием. Это
открытие может объяснить разницу между
полами, касающуюся уровня сложности дис-
лексии.
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 193
Значимость этиологических факторов не-
зрелости мозга поддерживают также разные
медицинские находки. Знаки незрелости и из-
менения, вызванные ею, видны при ЭЭГ-ис-
следованиях (Byring och Pulliainen, 1984 b).
Редукция типичных ошибок письма по мере
взросления (Frisk et al., 1967 а) указывает на
значение факторов зрелости и одновремен-
но на более позднее физическое развитие,
отставание созревания корковой ритмики на
ЭЭГ и неразвитую моторику, особенно часто
замечаемую у подростков с дислексией (Frisk
et al, 1967 b).
Что касается разных структурных разли-
чий в ЦНС при дислексии, то здесь существу-
ют анатомические изменения нервной сис-
темы, отсутствует ожидаемая асимметрия в
височной области (planum temporale), это
доказано при патологоанатомическом вскры-
тии (Galaburda och Kemper, 1979) и при
исследовании с помощью магнитной каме-
ры, проведенном Larsen с коллегами (1990).
Galaburda и Kemper указали также на анома-
лии клеточного строения в левом полуша-
рии мозга (область языка). Согласно Steimetz
и Galaburda (1991), такие изменения зависят
от наследуемой различной организации кле-
ток.
Функциональные нарушения ЦНС при
дислексии отмечены в ЭЭГ-исследованиях и
при РЕТ-изучении. Так, Adey (1975) в ЭЭГ-
исследованиях констатировал, что при дис-
лексии существует редуцированная внутри-
полушарная функция. Именно это может
стать причиной слабого развития латераль-
ности и нарушенной доминантности полу-
шария, а значит, причиной дислексии, что
описано еще Orton (1943). Ingvar (1993)
описывает нарушение кровоснабжения пре-
фронтальных областей при дислексии.
Исследователи указывают также на сдви-
ги в хромосомах. Так, Smith с коллегами
(1983) нашел изменения в хромосоме 15,
которая, по материалам его работы, отвеча-
ет за 30 процентов случаев дислексии в изу-
чаемой группе. Pennington с коллегами (1991)
принимает во внимание связь между дислек-
сией и хромосомой 6. Нарушения хромосо-
мы 6, вызывающие депрессию, позднее со-
зревание и дислексию, отмечены во многих
семьях (Frisk, 1999). Дислексия проявляется
также у детей с отклонениями от нормы в
комплексе половых хромосом (Bender et al,
1991) и с ломкой Х-хромосомой (Runge,
1980).
Однако примерно у 1/3 людей, больных
дислексией, надо, вероятно, помимо генети-
ческих рассмотреть и другие ее причины, и
прежде всего повреждения мозга. Это пред-
положение подтверждается тем, что у детей
с дислексией чаще отмечались осложнения
во время их вынашивания и родов (Kawi och
Pasamanik, 1958), зависящие от возраста
матери. В связи с дислексией также рассмат-
риваются фетальный алкогольный синдром
(Spohr och Steinhausen, 1984) и нарушения в
иммунной системе (Behan et al., 1985).
Принимается во внимание и возможное
одновременное действие различных этиоло-
гических факторов. Это может быть дислек-
сия, осложненная общей незрелостью, или
наличие интерактивного взаимодействия
между незрелостью и факторами поврежде-
ния мозга. При обследовании подростков с
дислексией (Frisk et al., 1967 b) примерно у
1/3 из них констатировалась одновременно
отягощенная наследственность дислексии и
наличие факторов повреждения мозга.
Наблюдения говорят о том, что существу-
ют три возможные причины болезни, а
именно: чистая наследственность; сочетание
наследственности и повреждения ЦНС; толь-
ко повреждение — этиологическая картина,
описанная Mattis с коллегами (1975).
В целом можно сказать, что симптомы
дислексии проявляются как этиологически
разнородная дисфункция ЦНС, которая по-
вреждает различные механизмы, отвечаю-
щие за речь. В качестве дислексии не рас-
сматриваются трудности чтения и письма,
7-782
194 ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ
являющиеся побочными явлениями эмоци-
ональных нарушений (Malmguist, 1958) или
прямыми следствиями социальных проблем
(Lundberg och Olofsson, 1981). Но в целом
ситуация может сложиться так, что у ребен-
ка с нарушением развития речи, связанным
с ЦНС, часто обнаруживаются и другие про-
блемы, вызванные поражением ЦНС, поэто-
му такой ребенок еще более подвержен воз-
действию негативных факторов окружаю-
щей среды (Jule och Rutter, 1985). Трудности
при чтении и письме особенно могут усили-
ваться в результате неблагоприятного сте-
чения конституциональных отклонений ре-
бенка и стрессом от воздействия окружаю-
щей среды. Дислексические трудности
письма и чтения не могут появиться только
при недостатке интеллекта, знаний языка
(например, у беженцев) или в связи с неко-
торыми первостепенными психическими
проблемами.
НАРУШЕНИЕ ФУНКЦИЙ ЦНС
Структурные и функциональные поврежде-
ния в ЦНС при дислексии создают фунда-
мент для различных форм нарушения в слож-
ном процессе, который лежит в основе раз-
вития языка и умения нормально читать и
писать.
Согласно Luria (1973), психические функ-
ции мозга имеют три составляющие, из ко-
торых первая активизирует (через ретику-
лярную систему) тонус и внимание, вторая
(существует в occipitala temporala и parietala
kortex) управляет переработкой информации,
в то время как третья (расположена в
prefrontala kortex) заведует программирова-
нием, правилами и утверждением психичес-
ких функций. Эти основные процессы выст-
раивают иерархически высшие когнитивные
функции. Умение читать и писать — очень
сложная функция, она развивается и автома-
тизируется по мере того, как созревает мозг,
что создает предпосылку для развития и за-
крепления этого умения.
Нарушенные визуальные и слуховые пер-
цептивные системы в интерсенсорной об-
работке информации при дислексии описы-
вались уже Benton (1962). Сложности в пе-
реработке визуальной информации,
проявляющиеся в плохом понимании фор-
мы, описывались Ingram (1970), в то время
как Welsh с коллегами (1990) указал на на-
рушение слухового восприятия при дислек-
сии. Vellutino (1979) отметил недостаток фо-
нологического сознания и восприятия или
их снижение как важные ошибочные меха-
низмы.
Считается, что и нарушенные функции
памяти осложняют освоение функции чте-
ния и письма. Watson и Miller (1993) утвер-
ждают, что пониженная способность пони-
мать речь связана с нарушениями в слухо-
вой кратковременной и долговременной
памяти. Rudel (1980), как и Holmes с McKeever
(1979), указывает на дефекты в кратковре-
менной памяти как причину недостаточной
обработки и абстракции разных восприятий.
Hoien и Lundberg (1990) подчеркивают зна-
чение нарушения «расшифровки», касающе-
еся двух принципов (фонологического и
орфографического), которые могут быть раз-
личными каждый сам по себе или вместе.
Умение организовать звук в категориях -
предпосылка к освоению чтения (Bryant och
Bradley, 1983) — создает процесс, который, в
свою очередь, требует умения фонологичес-
кого анализа и чтения (Bowey et al., 1992).
Достаточно плохое понимание речи, т. е
сложность правильно уловить быстрые раз-
говорные слоги и поток звуков, возможно,
приводит к неправильному речевому воспри-
ятию информации. Дисфункция центральной
нервной системы (Rudel, 1980) может выз-
вать нарушение внимания, плохую обработ-
ку речи, шаткую способность абстракции
речевого восприятия и соответственно стать
помехой для получения речевых сообщений.
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 19 5
Замедленная когнитивная способность
обработки речи порой затрудняет понима-
ние, например, быстрого потока слов. Оказа-
лось, что у многих детей в 7-летнем возрасте
была замедленная реакция (ее измеряли спе-
циальным методом), которая в значительной
степени зависела от замедленного когнитив-
ного процесса, у них часто проявлялась за-
держка раннего развития речи, а также про-
блемы чтения и письма (Frisk, 1991, 1993,
1995, 1999). Считается, что отставание ког-
нитивного процесса может стать частично
причиной медленного обучения чтению у тех,
кто страдает дислексией. Tallal (1991) также
утверждает, что у таких людей возникает
большая потребность быстрой транзитной
функции при обработке речи.
Levinson (1980) видит дислексию как це-
ребрально-вестибулярную дисфункцию, выз-
ванную нарушением созревания или повреж-
дением мозга, что подтверждают симптомы
нарушенной координации и ориентации в
пространстве. Побочно возникают дисмет-
рия, сенсорные, моторно-пространственные
и временные нарушения, которые вызывают
проблемы в чтении. Также надо принять во
внимание, что у детей с дислексией анамнез
часто осложнен различными неблагоприят-
ными факторами. Некоторые из них домини-
руют, но чаще они сочетаются (Frisk, 1999).
Диагностика
Диагностика дислексии должна быть направ-
лена на выявление причин, вызвавших про-
блему чтения и письма, симптомов дисфун-
кции ЦНС и на исключение псевдодислек-
сии. Это предполагает тест на письмо и
чтение, тщательный сбор анамнеза, невроло-
гическое обследование (включая психонев-
рологические тесты), оценку физического и
психического развития, а также выявление
психических и социальных препятствий для
нормального развития ребенка.
Очень важно в период обучения в началь-
ной школе распознать с помощью специаль-
ных тестов возможные проблемы в чтении.
Считается, что дислексию можно диагности-
ровать, если при чтении наблюдается откло-
нение от стандарта для данного возраста и
задержка в развитии ребенка примерно на
два года по сравнению с ровесниками (Mattis
et al., 1975).
В шведской школьной системе тесты раз-
работаны как для письма, так и для чтения.
Выявлено, что существует определенное со-
ответствие между проблемами письма и чте-
ния (Byring och PuUiainen, 1984 b), а также
то, что тесты письма важны при диагности-
ке дислексии (Boder, 1971), особенно в под-
ростковом возрасте. Даже из того, что ребе-
нок написал спонтанно, можно получить
сведения о возможных проблемах письма, а
изучение ранних образцов письма может дать
ретроспективу проблемы.
В трудном для написания языке можно
допускать ошибки, которые не являются
дислексическими. В фонетическом языке,
таком, как финский, дислексические ошибки
возникают главным образом при написании
слов, которые связаны с происхождением
языка (Arajarvi et al.,1975).
Если у ребенка дислексия, то ошибки он
может делать самые разнообразные. В ис-
следовании, в котором принимали участие
2 785 шведских учеников в Хельсинки (Frisk
et al., 1967 а), с помощью письменного теста,
который состоял из текста и отдельных слов,
были отмечены следующие виды ошибок:
1) ошибка при написании букв (например, Ь
путалась с d, g — с р, а иногда даже vcfn
т. д.); 2) дети писали слова или слоги в обрат-
ном направлении; 3) дети не видели разницы
между простыми и двойными согласными.
Эти три группы ошибок вполне обычны в
раннем школьном возрасте. Количество оши-
бок первой и второй группы уменьшалось с
возрастом, но и подростки допускали ошиб-
196дИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ
ки, прежде всего связанные с удвоением со-
гласных.
В двенадцать лет мальчики делали в два
раза больше «типичных» ошибок, чем девоч-
ки. Еще в пятнадцать лет количество ошибок
у мальчиков было больше, чем у девочек, на
25 процентов. Отсюда следует, что для дево-
чек и для мальчиков должны устанавливать-
ся разные критерии допустимых ошибок. А
вот у подростков с дислексией и психичес-
кими проблемами (Frisk et al., 1967 b) ошиб-
ки всех трех групп были замечены в доста-
точно одинаковом количестве как у девочек,
так и у мальчиков.
При наличии трудностей письма и чте-
ния анамнез развития ребенка должен вы-
явить и возможное существование наруше-
ний ЦНС. Сбор анамнеза иногда может быть
затруднен тем, что проблемы самих родите-
лей, которые были у них в начальной школе,
не принимаются во внимание. Анамнез дол-
жен рассматривать и побочные проблемы,
имеющиеся в семье, а также возможные пси-
хосоциальные проблемы кого-нибудь из ро-
дителей. Важно с помощью анамнеза отме-
тить и то, как родители воспринимают про-
блемного ребенка, сопереживают ли,
понимают ли?
Анамнез развития ребенка должен осве-
тить психомоторное и особенно речевое
развитие с раннего возраста, отметить воз-
можные проблемы при обучении в школе.
Нарушения в раннем развитии речи могут
отвечать за последующие трудности в чте-
нии и письме (Vellutino, 1979; Ingram, 1970).
А знание об общем позднем физическом
развитии может внести свой вклад в полную
оценку всей картины.
Медицинское обследование должно вклю-
чать в себя как неврологическое, так и психи-
ческое исследование. При этом описать спе-
циальными методами черты развития, отме-
тить особые дисфункции и синдромы у ребенка
можно не только с помощью оценок, сделан-
ных специализирующимся в психоневрологии
психологом или специальным педагогом, но и
наблюдая за тем, как ребенок делает гимнасти-
ку, выполняет задания трудотерапии.
Исследование моторной функции может
указать на какие-то другие знаки дисфунк-
ции ЦНС. Частично на моторную функцию
оказывает влияние возраст, частично — на-
рушения, такие, как асимметрии, изменения
тонуса, церебральная дисфункция и патоло-
гические рефлексы, которые рассматривают-
ся как признак повреждения ЦНС. Мягкие не-
врологические знаки могут указать на воз-
можные признаки незрелости ЦНС
(Kinsbourne, 1973; Mycklebust, 1973). У 50
процентов обследованных подростков с дис-
лексией (Frisk et al., 1967 b) отмечена мотор-
ная неловкость. Особенно выражена дисди-
адохокинезия, что подчеркивается в работах
Peters с соавторами (1975).
ЭЭГ-исследование может дать информа-
цию об уровне зрелости и/или признаках
повреждения ЦНС. Патологические данные
при электроэнцефалографии получены у
50—60 процентов детей с проблемами обу-
чения и дислексией (Stevens et al., 1968).
Byring och Pulliainen (1984 b) в числе других
исследователей указали на связь между нару-
шением биоэлектрической активности на
ЭЭГ и дислексией, выявлена также связь меж-
ду нарушенной биоэлектрической активнос-
тью и дисорфографией. Hughes (1978) опи-
сал как признак позднего созревания увели-
чение числа замедленных ритмов мозга при
дислексии (Kuhlo et al., 1969). Примерно 50
процентов подростков с дислексией (Frisk et
al., 1967 b) имели патологические ЭЭГ с ука-
занием на незрелость мозга. Такие отличные
от нормы ЭЭГ встречаются чаще у мальчи-
ков, а наиболее типичным было у них появ-
ление тета-ритма в затылочной области.
ЭЭГ-исследования могут показать особые
изменения функции мозга при дислексии.
Byring и Jarvilehto (1985) нашли, что ЭЭГ-
ответ при слуховом раздражении был в этих
случаях замедленным. Ortiz с коллегами
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 197
(1989) смогли увидеть разницу между груп-
пой сравнения и детьми с дислексией отно-
сительно альфа-ритма: у последних наблю-
далась более низкая кортикальная активность
при слуховой стимуляции. Duffy с коллегами
(1980) и Duffy с McAnulty (1985) с помощью
компьютерной ЭЭГ-техники указали на раз-
ницу между полушариями мозга как в височ-
ных, так и в любых частях в состоянии по-
коя и во время активности. Таким образом,
ЭЭГ-исследование при дислексии может по-
казать признак незрелости ЦНС, зарегистри-
ровать функциональные особенности, что
помогает в дифференциальной диагностике.
Электроэнцефалограмма без патологических
отклонений не исключает существования дис-
лексической дисфункции ЦНС.
Новые методы исследования предоставля-
ют возможности для полной специфической
диагностики. Так, с помощью компьютерной
томографии мозга были доказаны структур-
ные различия в ЦНС у детей с дислексией. У
50 процентов из них (по сравнению с 10
процентами в группе с нормальным развити-
ем) была выявлена обратная церебральная
асимметрия, т. е. правое полушарие мозга у
них больше, чем левое (Hier et al., 1978). Фун-
кциональные изменения были замечены при
РЕТ-изучениях. Однако Rumsey с коллегами
(1992) смог показать, что левая височно-те-
менная область не активизировалась при сти-
муляции как у больных дислексией, так и у
обычных людей из группы сравнения.
Общее физическое развитие и зрелость
могут и должны оцениваться по таким пара-
метрам, как быстрота роста, половое созре-
вание, начало менструации и т. д. Дополне-
нием данной медицинской оценки может
служить определение костного возраста.
Goldstein (1987) показал, что костный воз-
раст позитивно соотносится с описанием
зрелости. У подростков-мальчиков с дислек-
сией в трети случаев наблюдается отстава-
ние костного возраста (Frisk et al., 1967 b). К
другим признакам общей поздней зрелости
можно отнести продолжительный энурез и
плохую мелкую моторику. Все эти черты
больше проявляются у мальчиков.
У многих детей с дислексией явно обнару-
живается когнитивное отставание (Frisk,
1995,1999). Оно может стать ощутимым пре-
пятствием, если дело касается понимания
речи и умения читать. Ясно, что такое когни-
тивное отставание может частично рассмат-
риваться как заслуживающий внимания фак-
тор, частично — как причинный механизм, а
иногда даже как специфическая функцио-
нальная помеха. Специальные измерения
скорости реакции могут помочь выявлению
таких функциональных помех.
Диагностика затруднена у более старших
детей, так как некоторые симптомы с возра-
стом приглушаются. Это касается, например,
моторных трудностей и трудностей воспри-
ятия (Gillberg I. С, 1987). Еще больше карти-
на проявлений дислексии у ребенка или под-
ростка нарушается побочными симптомами
и психосоциальными проблемами. Анамнез
как основа выявления ранних специфичес-
ких проблем в письме и чтении, а также
некоторые черты развития являются важной
базой для диагностики раннего наруше-
ния ЦНС.
Различные исследования показали, что
более расположены к дислексии левши
(Gillberg et al, 1984; Hallgren, 1950; Annett och
Kilshaw, 1984). Morley (1965) описал, что
левши с дислексией, а именно с проблемами
в чтении, встречаются очень часто. В других
исследованиях (Frisk et al, 1967 b; Levinson,
1980) левши с дислексией были замечены в
10 процентах случаев (это соответствовало
ожиданиям). Разница в этих данных может
зависеть от того, что в некоторых материа-
лах чаще встречается одностороннее нару-
шение левого полушария мозга.
Очень важно выяснить интеллектуальный
потенциал ребенка. Дети с более высоким IQ
могут долго компенсировать перцептивные
и визуально-двигательные проблемы и не-
198 ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ
вольно скрывать тем самым свою дислек-
сию. У детей с несколько сниженным IQ
можно принять их проблемы за плохие спо-
собности. Информацию о появлении призна-
ков дисфункции ЦНС может дать тест про-
верки. WISC часто используется в обследова-
ниях детей с особыми трудностями в чтении
и письме, при несоответствии у них между
вербальной и невербальной частями интел-
лекта. На вербальную часть WISC оказывает
негативное влияние то, что дети не всегда
могут или хотят читать. Определенные час-
ти теста, а именно «digit span», «block design»
и «coding» (Arajarvi et al., 1975), при дислек-
сии, как правило, не информативны.
И все же, к сожалению, несмотря на оби-
лие тестов, они все не очень действенны при
выявлении дислексии. До сих пор трудно
найти какой-нибудь «инструмент» в психо-
неврологии, который особенно бы подходил
для диагностики этой проблемы.
Психические и социальные
проблемы
У многих детей с дислексией есть первичные
проблемы развития, а вследствие заболева-
ния развиваются психические и социальные
проблемы. При сегодняшних требованиях к
человеку, вступающему в самостоятельную
жизнь, позднее развитие речи, а также труд-
ности в чтении и письме становятся очень
серьезной помехой.
Дислексические проблемы могут разру-
шить желание ребенка ходить в школу, так
как, несмотря на все усилия, его поджидают
плохие результаты и разочарование. Непра-
вильное чтение, нежелание читать, медлен-
ное письмо, плохое понимание и постоян-
ные ошибки «непонимания» могут привести
к страху перед школой, прогулам, неверию в
будущее, а также низкой самооценке. Иногда
у таких людей даже развивается комплекс
неполноценности.
Возможности организации досуга и раз-
вития каких-либо интересов у проблемных
детей могут быть ограничены. Особенно
серьезными считаются последствия при на-
рушении моторики у мальчиков: они плохо
успевают в школе, ничего не добиваются в
спорте. Это уменьшает их шансы добитьа
некоторых успехов, которые могли бы ком-
пенсировать общие неудачи, и ведет к пси-
хической перегрузке (Frisk, 1991, 1993)
Стрессы в школе, постоянные неудачи и от-
рицательные личные переживания нередко
ведут к серьезным последствиям в будущем.
Дислексия как нарушение развития не
только приводит к плохим результатам в
школе, но, как уже говорилось выше, вызыва-
ет психические и социальные проблемы.
Разные симптомы физического, психическо-
го и социального характера могут выделить
ребенка с дислексией из среды сверстников
и привести к тому, что ему потребуется по-
мощь. Очень часты в этом случае снижение
настроения, проблемы со сном, беспокой-
ство и неуверенность. В других случаях воз-
никают соматические симптомы: головная
боль, боль в животе, усталость, а у девочек
даже дисменорея (Frisk et al., 1967 b) как
следствие продолжительного стресса и на-
пряжения. Многие дети и подростки с дис-
лексией часто ощущают как в обществе, так
и среди товарищей свою социальную непол-
ноценность и социальную некомпетентность
(Frisk et al, 1967 b). Нередко у них развива-
ется неумение приспособиться, агрессивное
поведение и вредные привычки (Frisk, 1999).
Серьезные побочные проблемы у детей и
подростков с дислексией были описаны
Rosenberger и Gaier (1977), а также Gordon
(1987 а, Ь), которые подчеркивали значение
дислексии и низкой самооценки как причи-
ны неправильного социального развития и
криминальности. Levis с коллегами (1980)
описывает тенденции к насилию у людей с
дислексией. Rutter с соавторами (1970 Ь) счи-
тает, что людям с проблемами в чтении при-
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 199
суща антиобщественность. Для подростков с
асоциальным поведением, которые подверг-
лись психиатрическому обследованию, были
характерны позднее созревание ЦНС и про-
блемы в школе (Adler et al, 1995). Эта четкая
связь между антиобщественностью и дислек-
сией требует серьезного внимания и свое-
временного выявления детей группы риска.
Дислексия обычно создает причинный
фактор проблем поведения, что требует ис-
следования или вмешательства детской и
подростковой психиатрии. При этом задает-
ся вопрос, что случилось раньше: нарушение
поведения или дислексия? Наследственность
дислексии, раннее нарушение развития речи
и различия в раннем психомоторном разви-
тии говорят о том, что в большинстве случа-
ев дислексии повреждение ЦНС первоначаль-
но. Такой точки зрения придерживаются Yule
и Rutter (1985). В то же время надо принять
во внимание, что в некоторых случаях ко-
морбидность дислексии означает конститу-
циональные психические проблемы, имею-
щие психосоциальные последствия (Frisk,
1995,1999). Ранние симптомы дисфункции
ЦНС, такие, как гиперактивность, дефицит
внимания и нарушения моторики, могут сами
по себе привести к проблеме и потребности
влечении. Ранние нарушения речи, выступа-
ющие как проблема коммуникации между ре-
бенком и окружением, не должны пускаться
на самотек (Cantwell et al., 1979 с).
Обеспечение поддержки
Дислексия должна быть обнаружена как
можно раньше. Информация о необходимо-
сти поддержки ребенку и сама поддержка
могут существенно снизить риск ограниче-
ния возможностей в образовании и радостях
жизни, неправильного психосоциального
развития и психических заболеваний.
Проблема дислексии у ребенка нередко
становится проблемой всей семьи. Быть по-
нятым и поддержанным дома просто необ-
ходимо для человека как в раннем возрасте,
так и во время школьной жизни. Однако
многие родители, даже понимая, что у ребен-
ка имеются функциональные нарушения, все
же предъявляют ему слишком высокие тре-
бования. Некоторые пытаются стимулиро-
вать и поддерживать, другие выражают, воз-
можно, недовольство, разочарование, прояв-
ляют агрессивность.
Считается, что дети с семейной дислекси-
ей чаще получают помощь вне дома. Их
родители признают проблемы и ищут помо-
щи. Но часто дислексия и отвергается, не
выявляется родителями, испытывающими
чувство вины и бессилия по отношению к
ребенку. Для некоторых родителей причи-
ной неправильного отношения к проблеме
может быть недостаток знаний о дислексии.
Особенно плохо то, что дети, у которых не
удается выявить наследственность дислексии,
рассматриваются зачастую, как первоначаль-
но психически отличающиеся от других
(Frisk et al., 1967).
Очень важная задача стоит перед школой.
Необходимы ранняя профилактическая под-
держка и подходящая педагогика для про-
блемных детей. Адекватные меры позволят
ребенку с дислексией развиваться, исходя из
своих особых ресурсов. Потерянные годы
обучения должны компенсироваться тогда,
когда ребенок готов воспринимать обучение
чтению.
Вспомогательные средства и особая ком-
петентность школы просто необходимы.
Ситуация с образованием детей, страдающих
дислексией, сегодня далека от удовлетвори-
тельной. Исследователи в своих работах
отмечают, что даже высокоодаренные дети,
страдающие дислексией, очень редко могут
получить высшее образование (Michaelsson
et al., 1985). Дети с дислексией (особенно
мальчики) заканчивают начальную школу
часто с низкими оценками по языку и физ-
культуре, это ограничивает их возможности
200ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ
в получении дальнейшего образования (Frisk,
1993).
Лечение дислексии само по себе не явля-
ется задачей детской психиатрии. Но детс-
кая и подростковая психиатрия должна вно-
сить свой вклад в раннее выявление и диаг-
ностику проблем такой группы риска. Она
должна предлагать меры для поддержки, а
информацию о функциональных нарушени-
ях и их последствиях передавать родителям
ребенка, учителям, социальным властям и
другим значимым в окружении ребенка лю-
дям. У детей с дислексией сопутствующими
являются психические проблемы или соци-
альная изоляция. Детская и подростковая
психиатрия должна обеспечивать дальней-
шую работу по охране детского здоровья,
проводимую школой и школьным комитетом
охраны здоровья.
Часто детским и подростковым психиат-
рам приходится заниматься детьми с психи-
ческими и социальными последствиями дис-
лексии или проблем коморбидности. В диаг-
ностике важно, чтобы нарушения функции
рассматривались как социальная ситуация.
Требующееся лечение может быть как инди-
видуальным, так и направленным на семью,
но подходящим для ребенка, для его уровня
развития.
В некоторых случаях надо пытаться при-
менять поддерживающее фармакологичес-
кое лечение. Это относится, например, к деп-
рессии — симптому, который часто замечен
при дислексии. Сведения об изменениях моз-
гового метаболизма могут означать новые
возможности в адекватном фармакологичес-
ком лечении. Levinson (1980) считает воз-
можным назначение при лечении церебраль-
но-вестибулярного синдрома антигистамин-
ных препаратов. Вполне вероятно, что
функциональное стимулирование ЦНС мо-
жет уменьшить речевую дисфункцию или
быть еще более актуальным в качестве меры
поддержания. Так, например, пирацетам дей-
ствительно оказывает помощь во многих
случаях (Whilscher, 1987). Указывается, что
у части детей, которым назначались стиму-
ляторы центральной нервной системы, улуч-
шается способность к обучению (Dykman
et al., 1980). При дислексии с эпилептоген-
ными изменениями на ЭЭГ могут быть акту-
альны антиэпилептики. Но в целом, когда
дело касается фармакотерапии, наших зна-
ний оказывается еще недостаточно.
Результаты применяемых форм лечения
дислексии неодинаковы. Golden (1980), на-
пример, критически относится к эффекту
некоторых мер терапии, например ортомет-
рической нейрофизиологической трениров-
ки (по методу Домана), а также действию
специальных диет или мегавитаминного ле-
чения. То, что разные формы лечения дают
разные и неоднозначные результаты, может
зависеть от методов диагностики в группах
людей, которых лечат, а также от того, что
терапия не приспособлена к специфическим
требованиям этих людей. Риск неадекватно-
го результата лечения возможен, если не было
проведено полного обследования или если в
лечении доминировали меры, направленные
на решение побочных проблем.
Прогноз
Прогноз развития функций чтения и письма
во многих случаях оказывается достаточно
плохим. Дислексические проблемы чаще все-
го остаются даже тогда, когда ребенок взрос-
леет. Что касается глобального прогноза,
должны приниматься во внимание и послед-
ствия побочных явлений.
Спонтанное развитие дислексии в сторо-
ну улучшения можно иногда увидеть при
незрелой семейной форме. Исследования по-
казывают, однако, что у многих дислексичес-
кие трудности остаются. У 85 процентов
подростков в группе с дислексией проблемы
письма наблюдались еще спустя десять лет
(Byring och Jarvilehto, 1985). В группе, где
ДИСЛЕКСИЯ - СПЕЦИФИЧЕСКИЕ ТРУДНОСТИ В ЧТЕНИИ И ПИСЬМЕ 201
дислексия диагностировалась в 8—9 лет,
проблема сохранилась у 65 процентов детей
(Korhonen, 1984). Пока недостаточно выяс-
нено, имеют ли разные формы дислексии
разные прогнозы, зависит ли плохой про-
гноз от недостатка или неправильного лече-
ния и должны ли этиологические факторы
рассматриваться как решающие. Но в каж-
дом случае ясно, что дислексия, которая
выявляется поздно, часто продолжается в
зрелом возрасте. Это аргумент в пользу того,
чтобы с помощью ранних мероприятий
пытаться улучшить ситуацию ребенка.
Несмотря на меры, принимаемые сегод-
ня, многие подростки и дети в том, что ка-
сается умения читать и писать, продолжают
чувствовать некоторую ущербность и в зре-
лом возрасте. Для них важна помощь в вы-
боре профессии и образования. Даже адек-
ватное обеспечение поддержки, которое
создает предпосылки для охраны психичес-
кого здоровья, важно для общего хорошего
прогноза.
У очень многих людей с дислексией сегод-
ня серьезные социальные и психические
проблемы. Поэтому необходимо, как сказал
Critchley (1970), избегать «отрицания дислек-
сии», так как функциональные нарушения
создают серьезную проблему для самого
человека и общества в целом. Дислексия, ее
причины, а также психосоциальная ситуа-
ция должны всесторонне рассматриваться не
только детской и подростковой психиатри-
ей, но и всеми людьми и инстанциями, кото-
рые имеют дело с детьми.
Надеюсь, наши достаточно хорошие зна-
ния о дислексии приведут к тому, что она
будет выявляться рано и что дети, страдаю-
щие ею, получат нужную всестороннюю
помощь и поддержку.
Аутизм, синдром Аспергера
и другие артистические
состояния
Кристофер Гиллберг и Сюзанна Стеффенбург
Введение
Аутизм, детский аутизм, инфантильный
аутизм, аутистический синдром — все это
синонимические понятия, раскрывающие
серьезные проблемы в развитии ребенка,
которые проявляются уже в первые годы
жизни и приводят к серьезным социальным
коммуникативным и поведенческим ограни-
чениям. В этой главе понятие «аутизм» будет
употребляться в значении «аутизм как синд-
ром». Термин «аутизм» можно также исполь-
зовать, чтобы описать более изолированный
симптом, а именно уход от реальности (на-
пример, при шизофрении).
Аутизм представляет собой лучше всего
изученную подгруппу среди так называе-
мых расстройств аутистического спектра,
которые проявляются недостатком обще-
ния, дебютирует до десяти лет и вызывают
глубокие когнитивные и чувственные нару-
шения, влияющие на все развитие личнос-
ти. В Швеции есть закон о поддержке и
услугах, оказываемых определенным людям
с психическими нарушениями (в том числе
с аутизмом и аутистическими состояния-
ми), он вошел в силу в 1994 году. В нем в
группу с аутизмом и аутистическими со-
стояниями занесены аутизм, синдром Ас-
пергера и другие аутистические состояния.
Аутистические черты означают симптомы
более слабого типа, не охваченные данным
законодательством.
История
Детский аутизм впервые был серьезно ис-
следован и описан Лео Каннером в Балтимо-
ре в 1943 году. Через год Ханс Аспергер в
Вене опубликовал статью «Аутистические на-
рушения личности/психопатии в детском
возрасте». За двадцать лет до этого русский
врач Груня Ефимовна Сухарева описала со-
стояние, в целом идентичное синдрому Ас-
пергера. У тех детей с аутизмом, которых
описал Каннер, были в основном серьезные
нарушения умственных способностей, а дети,
описанные Аспергером, были с нормальным
интеллектом или даже одаренными. Еще не
ясно, чем отличается «синдром Каннера» от
«синдрома Аспергера», но многое говорит о
том, что они представляют собой качествен-
но похожие аутистические состояния у де-
тей с различным уровнем когнитивного и
вербального развития.
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 203
Уже в конце XVIII века французский врач
и педагог Jean Itard и английский врач John
Haslam описали типичные случаи аутизма у
детей. Этой же теме Francois Truffout посвя-
тил свой фильм «Дикарь», главный герой
которого был воспитан животными в лесу.
Похожие представления еще остаются и в
настоящее время. Так, выдающийся ученый
Каннер думал всю жизнь, что аутизм может
быть (по крайней мере частично) результа-
том того, что ребенок не получил в раннем
детстве достаточно чувственной поддержки
отца, а главное — матери. В I960 году изве-
стный психоаналитик Бруно Беттельхейм ут-
верждал, что аутизм у детей был результатом
недостатка тепла со стороны матери. В пер-
вой половине 1980-х годов чета Тинберге-
нов предполагала, что аутизм может возни-
кать на основе чувственных дефектов в близ-
кой ребенку среде.
Многоэтажные дома, интеллектуальная
среда класса, шокирующие детские пережи-
вания и непонимающий мир взрослых также
считались основными причинами аутизма.
Современное исследование показало, что все
эти причинные теории были ошибочными.
Определение аутизма
Под аутизмом (аутистическьт синдромом)
понимают, согласно DSM-IV, тяжелые и спе-
цифические ограничения в способности к
взаимному социальному взаимодействию и
общению, фантазированию и особенное
поведение (см. также табл. 15.1 и 15.3). Боль-
шинство диагностических моделей аутизма
имеют следующие общие критерии, которые
называют также триадой Лорна Уинга (Lorna
Wing) в честь врача, который выдвинул эти
критерии:
1. Значительное понижение способности к
нормальному взаимному социальному вза-
имодействию, которое рано проявляется
неумением контактировать, относитель-
ной потерей интереса к окружению, одно-
сторонностью в контакте, пониженной
способностью регулировать социальное
взаимодействие с помощью взгляда, ми-
мики, жестов и языка тела, а также «аути-
стическим одиночеством», то есть когда
одиночество предпочитают человеческо-
му общению.
2. Значительный недостаток общения с по-
здним отстающим речевым развитием
(различным лепетом), который не заменя-
ется мимикой; недостаток понимания же-
стов, игры слов; неумение привлечь вни-
мание к себе, повтор последнего услышан-
ного предложения или части его —
эхолалия. Если есть понимание речи, то
оно конкретное и вначале без понимания
ее социального коммуникативного значе-
ния. Способность к пониманию символов
значительно понижена. Половина всех
детей с аутизмом так никогда и не пользу-
ется речью.
3. Выраженное ограничение моделей пове-
дения — с ритуалами, сопротивлением
всему новому, установкой на определен-
ные вещи, детали, людей. Узкая область
интересов и часто — двигательные сте-
реотипы (прежде всего стереотипные дви-
жения рук, пальцев) и повторяющиеся,
возможно даже самодеструктивные, дви-
жения тела. Чаще всего возникают также
странные реакции на свет, звуки, боль,
запах, тепло, холод. Гиперактивность сме-
няется пассивностью либо потерей ини-
циативы. Иногда возникает желание по-
едать несъедобное (землю, цветы, бумагу).
Таблица 15.1. Аутистический синдром
Критерии диагноза согласно DSM-IV
А. По крайней мере шесть критериев
из пунктов 1, 2 и 3 или по крайней
мере два из 1, и один из 2 и 3.
1. Качественные нарушения в социаль-
ном взаимодействии, если ситуация
{РУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
2 04 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И
соответствует по крайней мере двум
условиям из следующих:
a) очевидный недостаток способности
использовать разное невербальное
поведение, а также контакт глаз,
выражение лица, позы и жесты для
регулирования социального взаимо-
действия;
b) неумение устанавливать адекватные
для уровня развития отношения со
сверстниками;
c) недостаток спонтанного желания
делить радость, интересы или дела
с другими;
d) недостаток социальной и эмоцио-
нальной взаимности.
2. Качественные нарушения в умении
общаться, если ситуация соответствует
хотя бы одному условию из следую-
щих-
a) позднее развитие речи или полное
отсутствие развития разговорного
языка (отсутствие попыток компен-
сировать вербальное общение
другими способами, например
жестами или мимикой);
b) у людей с адекватно развитой
речью очевидно пониженное
умение инициировать или поддер-
жать разговор с окружающими;
c) стереотипное или повторяющееся
использование слов (эхолалии);
d) недостаток разнообразного имити-
рования, адекватного уровню
развития.
3. Ограниченные, повторяющиеся или
стереотипные модели поведения,
интересов или деятельности, если
ситуация соответствует хотя бы
одному из следующих условий:
а) установка на одно или несколько
стереотипных и ограниченных
интересов, что анормально по
интенсивности или фокусированно-
сти на них;
b) негибкая установка к специфичес-
ким распорядкам и ритуалам,
c) стереотипные и повторяющиеся
механические движения (например,
сложные движения всем телом,
махание руками или пальцами
ит п.);
d) действия с частями объектов или
нефункциональными элементами
игрового материала.
B. Запоздалая или анормальная функ-
ция по меньшей мере в одной из
следующих областей с проявлением до
трех лет:
1) социальное взаимодействие; 2)
вербальное общение, направленное на
социальную коммуникацию; 3) симво-
лические игры или фантазии
C. Нарушение подходит под критерии
синдрома Ретта или дезинтегративного
нарушения у детей.
(Взято из MINI-D IV. Диагностические крите-
рии согласно DSM-IV, 1995. Опубликовано с
разрешения Pilgrim Press, Box 42, 182-П
Danderyd).
Как было сказано выше, аутизм проявля-
ется уже в первые годы жизни, но четкие
симптомы могут быть очевидны примерно в
три года. Дети с синдромом Аспергера часто
являются предметом беспокойства в школь-
ные годы. Многое говорит о том, что 50—80
процентов случаев аутизма — врожденная
аномалия развития. Примерно у 15—20 про-
центов детей с типичной и тяжелой аутисти-
ческой симптоматикой наблюдается период
остановки развития и регресс к 18—30 меся-
цам жизни.
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 205
Синдром Аспергера
Под синдромом Аспергера понимается похо-
жая на аутизм картина симптомов, но при
этом дети имеют больше способностей, у
них лучше развита речь, что делает симпто-
мы менее тревожными (Gillberg och Gillberg,
1989; WHO, 1993; АРА, 1994). Gillberg и
Gillberg опубликовали критерии диагноза для
синдрома Аспергера (табл. 15.2). Эти крите-
рии более детальные, чем те, которые пред-
ложены в ICD-10 и DSM-IV.
Согласно ICD-10 и DSM-IV критерии для
синдрома Аспергера те же самые, что для
аутизма в социальных и поведенческих обла-
стях. Однако при этом должно быть нормаль-
ное речевое и социальное развитие в первые
три года жизни. В общем для диагноза необ-
ходимы 3 из 8 специфических симптомов. Со-
гласно Gillberg и Gillberg можно использовать
также 9 из 20 симптомов этого синдрома и
несколько — из области языка и речи. Поэто-
му уже ясно, что речевые и языковые пробле-
мы (табл. 15.2) часты при синдроме Асперге-
ра. По этой причине критерии ICD-10/DSM-
IV плохо подходят для применения в
клинической практике. При синдроме Аспер-
гера есть также необычные реакции на свет,
звук, запах, вкус и прикосновение. Такие реак-
ции обычны также и для DAMP (см. главу 13).
Другие артистические
состояния
Есть группа детей, у которых обнаруживает-
ся много похожих типичных симптомов, но
все они не полностью соответствуют крите-
риям аутизма или синдрома Аспергера. Если
по меньшей мере 4 из 12 симптомов аутизма
или 6 из 20 симптомов синдрома Аспергера
проявляются и есть проблема по меньшей
мере в двух из трех областей в триаде Лорна
Уинга, а критерии аутизма/синдрома Аспер-
гера не проявляются и у пациента есть кли-
нически значимое нарушение, говорят о «по-
хожем на аутизм состоянии», «расстройстве
аутистического типа».
Иногда симптомы аутизма проявляются
впервые после трех лет. В таких случаях
говорят о диагнозе дезинтегративного рас-
стройства детского возраста, которое в про-
шлом называли синдромом Геллера (в честь
ученого Теодора Геллера, описавшего про-
блематику в начале XX века).
Эпидемиология
Аутизм возникает примерно у 5—16 детей
из 10 000. Так как состояние это чаще всего
хроническое, надо предполагать 8 000 слу-
чаев аутизма среди детей, подростков и
взрослых в Швеции. Синдром Аспергера
встречается значительно чаще, чем аутизм
(см. ниже). Частота других похожих на
аутизм состояний равняется трети случаев
аутизма.
Число детей с аутистическими чертами
(явные симптомы в 1-й или 2-й типичных
симптомогенных группах, согласно критери-
ям, представленным выше, или менее прояв-
ляющиеся симптомы), вероятно, в 5—7 раз
выше, чем при аутизме. Это имеет значение,
когда дело касается планирования диагнос-
тических ресурсов в практическом и клини-
ческом плане продолжительности лечения.
Многие дети с аутистическими чертами так
же нуждаются в лечении, как и те, у которых
диагностируется аутизм.
Синдром Аспергера еще не изучен тщатель-
но с эпидемиологической точки зрения, но
известно, что группа детей с этим синдромом
в несколько раз больше, чем группа детей с
аутизмом. Т)эи недавних исследования указы-
вают на то, что частота его примерно 3—7
человек на 1 000 новорожденных. Но при
этом часто используется термин «аутистичес-
кие черты» как синоним синдрома Аспергера,
что усложняет подсчет.
206 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
ДЕВОЧКИ - МАЛЬЧИКИ
Аутизм поражает мальчиков в 3—4 раза чаще,
чем девочек. Но при этом мальчиков-аутис-
тов с нормальными способностями в 5—10
раз больше, чем девочек. Примерно так же
обстоит дело при синдроме Аспергера. Сре-
ди тех, у кого наблюдаются нарушения раз-
вития с аутизмом, мальчиков и девочек при-
мерно одинаково.
Таблица 15.2. Синдром Аспергера.
Критерии диагноза согласно Gillberg и
Gillberg (1989)
1 Большие трудности во взаимном
социальном общении (по меньшей
мере 2 из следующих):
a) неспособность контактировать со
сверстниками;
b) безразличие в вопросе контакта
со сверстниками;
c) неумение понять социальные
сигналы общения;
d) социально и эмоционально не
подходящее поведение.
2. Узкие интересы (по меньшей мере 1
из следующих):
a) искажающие другие виды деятель-
ности;
b) стереотипно повторяющиеся;
c) с заученными действиями, без
глубокого смысла.
3. Потребность в постоянстве распо-
рядка и интересов (по меньшей
мере 1 из следующих):
a) которая влияет на всю личную
жизнь человека;
b) которая навязывается другим
людям.
4. Речевые и языковые проблемы (по
меньшей мере 2 из следующих):
a) позднее развитие речи;
b) на первый взгляд хорошо выра-
женная речь;
c) формальная, педантичная речь;
d) своеобразная мелодика голоса,
e) недостаточное понимание речи.
5. Проблемы невербальной коммуника-
ции (по меньшей мере 1 из следую-
щих):
a) ограниченное использование
жестов;
b) неуклюжие движения тела;
c) недостаток мимики;
d) особое выражение лица;
e) своеобразный «стальной» взгляд
6. Двигательная неуклюжесть, плохой
результат при исследовании невроло-
гического развития.
Аутизм и нарушение
способностей
Типичный аутизм в целом идет параллельно с
нарушением интеллектуальных способностей.
Примерно у 80 процентов детей с аутизмом
IQ меньше 70. У детей с синдромом Асперге-
ра результаты этого теста превышают 70.
Издавна принято считать, что уровень спо-
собностей при типичном аутизме обычно
низкий. Но это не всегда так: с легкими зада-
чами ребенок справляется, а вот более труд-
ные ведут к неудачам. Уровень способностей
обычно стабильный в течение жизни, но
профиль способностей неровный. С конкрет-
ными и так называемыми визуально-про-
странственными задачами, связанными с
памятью, ребенок справляется обычно хо-
рошо. Понимание произносимой речи, уро-
вень знаний, который формирует символич-
ное мышление, а также интуитивное пони-
мание мыслей и чувств других людей почти
всегда плохие.
Аутизм и другие
расстройства
Долгое время считалось, что аутизм поража-
ет в основном нормальных детей и что ди-
агноз надо резервировать для случаев, при
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 207
которых не проявлялись неврологические и
медицинские отличия. Это мнение основы-
валось на выделении психологических при-
чин. Но постепенно становилось ясно, что у
многих детей с аутизмом, которые внешне
выглядели «красивыми», без неврологических
знаков, имеется повреждение мозга. Также
стало очевидным, что разделение на случаи
первичного аутизма (без ассоциированных
болезней и с предполагаемой психогенной
этиологией) и вторичного аутизма (следствие
известного органического повреждения)
было не обосновано. Те и другие проявляют
сходные чувственные, поведенческие и ре-
чевые/интеллектуальные отличия. Сейчас
уже ясно, что у ребенка может быть и
аутизм, и слепота (это не вопрос об или/
или). У детей не бывает первичного наруше-
ния способностей с аутизмом как второсте-
пенным следствием. У ребенка с аутизмом
нарушение является следствием дисфункции
центральной нервной системы (так же, как у
ребенка с церебральным парезом имеется на-
рушение психического развития).
Таблица 153. Аутизм и ассоциированные
функциональные проблемы
Табл. 15.3 показывает наглядные цифры и
обычные отклонения при аутизме. Примеча-
тельна высокая частота нарушений интел-
лектуальных способностей и эпилепсии (в
особенности психомоторной эпилепсии).
Большинство случаев эпилепсии проявляет-
ся в младенчестве или при половой зрелости.
Мы вернемся к этому понятию, когда будем
обсуждать причины аутизма.
Аутизм и другие заболевания
С аутизмом помимо названных нарушений
оказалось связано большее число болезней.
В табл. 15.4 указаны основные из них, кото-
рые косвенно говорят о возможных причи-
нах аутизма. С практической (клинической)
точки зрения знать эти болезни очень важ-
но, так как первичное выяснение после уста-
новления диагноза, будет направлено на то,
чтобы исключить или подтвердить причины
их возникновения. Ломкая Х-хромосома, ту-
берозный склероз и нейрофиброматоз вмес-
те отвечают за каждый 5—10-й случай аутиз-
ма. Синдром Ретта — единственно существен-
ная причина подозрения на аутизм у девочек
Примерно у каждой третьей девочки с аути-
стическим поведением при наблюдении вы-
является синдром Ретта.
Естественно, аутизм может возникнуть
одновременно с любой другой болезнью. Это
надо особо подчеркнуть, поскольку широко
бытует мнение о том, что у ребенка с аутиз-
мом не может быть другого диагноза.
Дети, подростки и взрослые с аутизмом
могут иметь и такие острые заболевания, как
отит (согласно исследованиям, возникает
часто в первые 10 лет жизни), воспаление
легких, болезни зубов и острые проблемы с
животом. Поэтому важно понимать, что при
изменениях в поведении человека-аутиста
опасно ссылаться на основное нарушение,
когда тщательное соматическое исследова-
ние привело бы к правильному диагнозу,
Ассоциированное нару-
шение при аутизме
Нарушение (снижение)
интеллектуальных
способностей
Эпилепсия (прежде всего
психомоторная эпилепсия
инфантильный спазм)
Понижение слуха
Дисфазия
Понижение зрения
Страбизм
Церебральный парез
Примерные
цифры
80 %
(уже в ран-
нем детстве)
30 % (в мо-
лодые годы)
20 %
20 %
10 %
30 %
< 5 %
208 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
лечению острого заболевания и быстрому
выздоровлению.
Таблица 15-4. Аутизм и другие заболевания
Причины аутизма
Связь аутизма с умственным отставанием,
эпилепсией и перевес мальчиков в группе
страдающих этой болезнью указывает на
биологические причины в качестве основ-
ных. Взаимосвязь с определенными болезня-
ми (см. выше) говорит о том, что причины
аутизма должны, вероятно, находиться в тех
частях центральной нервной системы, кото-
рые поражаются при этих болезнях. Труд-
ность состоит в том, что пока точно не ус-
тановлено, какая именно часть ЦНС являета |
i
мишенью для таких болезней, как, например,
туберозный склероз, краснушная эмбриопа-
тия и другие. Церебральная томография,
аудиометрия мозга, а также другие исследо- I
вания, проведенные с помощью ядерно-маг- |
нитного резонансного томографа (ЯМРТ), |
вместе со знанием того, какие именно части '
ЦНС поражаются раньше всего, например, '
при туберозном склерозе, гидроцефалии,
краснушной эмбриопатии, герпетическом эн-
цефалите, инфантильном спазме, психомо-
торной эпилепсии, дали в последнее время
значительные нити к пониманию того, какие i
центры мозга могут быть функционально на- \
рушены при аутизме и других детских пси-
хозах. '
Нейробиологические исследования дали
разные результаты у многих детей с аутиз-
мом. Церебральная компьютерная томогра-
фия показала патологию примерно в каждом
четвертом случае — частота, напоминающая
ту, которую обнаруживают при некоторых
других состояниях и нарушениях с четкой
или предполагаемой причиной в ЦНС. Ис-
следование с помощью ЯМРТ выявило рас-
ширение системы желудочков во многих
случаях аутизма (даже при нормальном уров-
не способностей). Аудиометрия и другие
исследования функции мозга (например, дви-
жения глаз) показали патологический резуль-
тат, указывающий на очевидное поврежде-
ние мозга. Ограниченные исследования ма-
териалов вскрытия трупов говорят о том, что
ствол мозга и, возможно, мозжечок при аутиз-
ме могут быть повреждены.
Некоторые исследования показывают, что
при аутизме нарушен метаболизм эндорфи-
на и дофамина. У детей из группы с аутизмом
(возможно, прежде всего с умственным от-
ставанием) отмечаются изменения в цирку-
ляции серотонина.
Лабораторные исследования и клиничес-
кие наблюдения, обобщенные в теорию, ука-
зывают на то, что вестибулярный аппарат и
Ассоциированные болезни
при аутизме
Ломкая Х-хромосома
Туберозный склероз
Нейрофиброматоз
Краснушная эмбриопатия
CMV
Герпетический энцефалит
Синдром Мебиуса
Синдром Ретта
Фенилкетонурия
Гипотиреоз
Общее
Примерные
цифры
'3—15 %
Ъ-1 %
1-5 %
1 — 10 %
(не касается
Швеции,
а в общем)
< 1 %
< 1 %
< 3 %
30-50 %
(всех дево-
чек младше
3 лет с подо-
зрением на
аутизм)
< 1 % (выше
среди более
старших лю-
дей с аутиз-
мом)
< 2 %
Примерно
25 %
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 209
мезолимбическая область мозга при аутизме
и других рано проявляющихся похожих со-
стояниях двусторонне повреждены или име-
ют серьезные дисфункции. Рис. 15.1 дает
схематичное изображение этиологии и па-
тогенеза при аутизме, основанное на этой
теории (Coleman och Gillberg, 1985).
В последние годы эту теорию, не исклю-
чающую того, что при аутизме нервная ткань
в некоторых частях ЦНС может быть по-
вреждена, стали связывать с основной тео-
рией о психологических проблемах. Эта те-
ория (Frith, 1989) исходит из того, что при
дисфункции мозга аутичные дети плохо пред-
ставляют мысли и чувства других людей.
Ребенок не может понять, что стоит за дей-
ствиями и словами других людей, есть ли за
ними мотив и мысли. Они не могут понять,
что хочет сказать человек. Эта теория при-
менима и тогда, когда при хорошей механи-
ческой памяти существуют трудности при-
менения знания с пользой и значением. Рис.
15.2 показывает, как основные нарушения
при аутизме могут послужить толчком к вто-
ростепенным проблемам, которые нами, на-
блюдателями, воспринимаются как симпто-
мы болезни ребенка. У теории есть косвен-
ная, но сильная поддержка, которую дают
результаты экспериментальных психологи-
ческих изучений, и она совпадает с клини-
ческими наблюдениями. Сейчас, с развитием
как нейробиологии, так и психологии, есть
много возможностей выяснить, какие биоло-
гические и психологические теории о при-
чинах аутизма правильные, какие именно по-
вреждения в некоторых частях ЦНС могут
дать толчок специфичным функциональным
дефектам, могущим, как предполагают, при-
вести к аутизму.
Пока еще нельзя сказать, что эскизирован-
ные теории доказаны; надо искать альтерна-
тивные психобиологические модели объясне-
Сочетание
разных
наследственных
факторов
Хромосомные
(генетические)
повреждения,
особенно хромосомные
аберрации и изменения
хромосомы 15
l
Повреждения, возник-
шие во время внутри-
утробного периода
(среди них вирусные
инфекции, прием ле-
карственных препара-
тов, недостаток
питания)
Повреждения,
возникшие
в родах
Повреждения,
возникшие в после-
родовой период
(вирусные
инфекции)
Отдельно или во всевозможных комбинациях
Префронтальная
область
Мозжечок
Ствол мозга
нервные клетки, которые при повреждении ствола мозга могут функционально
нарушаться и негативно влиять на мезолимбические и префронтальные области
Рис. 15.1. Причинная взаимосвязь при инфантильном аутизме
2 10 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
Первый
уровень
нарушения
Второй
уровень
нарушения
Третий
уровень
нарушения
Непонимание намерений других людей
(Baron-Cohen etai, 1985)
Люди-предметы
Необхо-
димость
вести за
запястье
Непонимание
смысла сказанного
Отго-
рожен-
ность
Плохая
речь
Отсутствие
интереса
к чему-либо
□
- критерии диагноза
Неспособность
к общению
УО с хорошей памя-
тью и хорошим «конк-
ретным» мышлением
Действия людей
для них непредсказуемы
Изощренные
ритуалы
Рис. 15.2. Основная проблематика при аутизме (УО — умственное отставание)
ний. Международная экспертиза согласна с
тем, что аутизм и другие рано проявляющи-
еся психические расстройства имеют биоло-
гические причины. Раньше главенствовали те-
ории о влиянии негативных отношений меж-
ду матерью и ребенком, но позднее эти теории
были отвергнуты международным сообще-
ством ученых (Rutter och Schopler, 1987;
Gillberg, 1989; Gillberg, 1989 b).
В этой связи надо также сказать о наслед-
ственности. Изучение близнецов показыва-
ет, что аутизм или другой фактор, вызыва-
ющий нарушение социальных отношений
или нарушение речевого развития, в опре-
деленных случаях может быть унаследован.
Некоторые американские ученые утвержда-
ют, что в каких-то случаях аутизма может
существовать аутосомно-рецессивный тип
наследования. Совершенно ясно, что такие
наследственные болезни, как туберозный
склероз и нейрофиброматоз, могут лежать в
основе аутизма. Связь с этими болезнями и
еще более сложным с точки зрения наслед-
ственности синдромом ломкой Х-хромосо-
мы требует, чтобы детский психиатр в слу-
чае аутизма был компетентен в вопросах
генетики и мог дать семьям адекватные со-
веты в этой области. Даже если принять во
внимание то, что аутизм редко поражает
братьев (сестер) ребенка с этой проблемой,
риск этого все же примерно в сто раз выше,
чем в обычной семье. В некоторых случаях
аутизм может зависеть от неспецифично
возникающих повреждений в пре- или пе-
ринатальный период, например от перина-
тальной асфиксии.
Прежнее мнение о связи между аутиз-
мом и высоким социальным статусом се-
мей больных детей оказалось ошибкой. Воз-
можно, однако, что существует связь меж-
ду синдромом Аспергера и социальными
группами 1 и 2. Такой подход к проблеме
не более своеобразен, чем мнение ранних
исследователей, у которых первая соци-
альная группа могла ассоциироваться с
более высокими способностями и менее се-
рьезными нарушениями у обследуемых с
аутизмом. Если бы это было так, аутизм в
более высоких социальных подгруппах при-
нимал бы выражения синдрома Аспергера.
При таком подходе аутизм и синдром Ас-
пергера видятся в одинаковом спектре се-
рьезных социальных нарушений/наруше-
ний коммуникации с общей сущностью
контактных, речевых и поведенческих на-
рушений, но где синдром Аспергера — это
аутизм у людей с относительно высокими
способностями.
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
211
В 1980-е годы отмечалось увеличение
числа случаев аутизма среди «экзотической»
части жителей западных стран. Возможная
причина — увеличение для матерей в этой
социально-этнической группе риска полу-
чить некоторые инфекции во время бере-
менности. Эти инфекции ведут, в свою оче-
редь, к увеличению риска аутизма.
Выяснение диагноза
при аутизме и похожих
на него состояниях
Табл. 15.5 представляет методику выяснения
диагноза при подозрении на аутизм. Уровень
сложности такого выяснения не позволяет
провести эту работу сразу во время первич-
ного лечения. При явном подозрении на
аутизм необходимо обратиться к специали-
сту в этой области при региональной кли-
нике.
Диагноз «аутизм» подозревают при всех
тяжелых речевых нарушениях, нарушениях
контакта и при измененном поведении с
дебютом до десяти лет. Но даже если эти
симптомы проявятся позже, надо всегда про-
водить тщательный анализ истории болезни.
Даже при других нечетких изменениях раз-
вития надо подозревать диагноз «аутизм». В
некоторых случаях понижения слуха может
также существовать причина подозревать
этот диагноз.
Таблица 15.5. Выяснение при аутизме
Инстанция
1 Детская
поликлиника
2. Детский и
Выяснение/обследование
Оценка контакта, языка
(лепета) и поведения в
игре в 10, 18, 30 и 48
месяцев. При подозрении
на аутизм см. п. 4
Клиническая оценка и
подростко- психологический тест,
вый психи- если симптомы создают
атр, прием причину подозревать
при школе аутизм или другое неяс-
ное изменение развития.
При оставшемся подозре-
нии см. 3, 4
3. Психолог Клиническая оценка и
при школе психологическое тестиро-
вание, которое позволит
дифференцировать аутизм
и другие изменения раз-
вития. Если еще остается
подозрение, см. 4.
4. Специали- Психоневрологическое
зированный обследование (см. главу
прием 8). Специфические оценки
(детский и диагноза «аутизм» соглас-
подростко- но опроснику. Психологи-
вый психи- ческое тестирование для
атр при оценки когнитивной
больнице) функции, речи, символи-
ческого мышления и
игровой способности.
Если диагноз подтверж-
ден: исследование зрения,
слуха, ЭЭГ (эпилептифор-
мная активность), мозго-
вая компьютерная томо-
графия при туберозном
склерозе, признаках
гидроцефалии, другой
патологии, анализ ДНК
относительно синдрома
Ангельмана, САТСН-22 и
ломкой Х-хромосомы,
анализ хромосом, аудио-
логическая оценка, вклю-
чающая мозговую аудио-
метрию, люмбальная
пункция, исследования
эндорфинов, если есть
показания (например,
подозрение на мозговой
липидоз)
2 12 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
Дифференциальный диагноз
Когда на прием к врачу приходит ребенок с
подозрением на аутизм, всегда есть причина
не только искать те нарушения, которые
часто вызывают аутизм, но и не исключать
возможности определенного дифференциаль-
ного диагноза. Диагностику таких изменений
развития, как умственное отставание и DAMP,
а также более редких состояний могут зат-
руднить депрессия, плохое психосоциальное
стимулирование ребенка, глухота, понижение
зрения, особые нарушения речи и так назы-
ваемый синдром Ландау — Клеффнера. Из-
бирательный мутизм также может привести
к подозрению на аутизм. Однако в этих ред-
ких случаях способность ребенка общаться
и разговаривать с отдельными людьми нор-
мальная или почти нормальная.
Такие тяжелые психосоциальные наруше-
ния контакта и поведения (и, возможно, язы-
ка) как, например, анаклитическая депрессия,
нетрудно отличить от аутизма и других по-
хожих на аутизм состояний. При примене-
нии адекватных психосоциальных мер (улуч-
шение связи с матерью или размещение в
группе продленного дня в сочетании с се-
мейной терапией) тот ребенок, у которого
нарушение не было вызвано биологически-
ми причинами, поправляется примерно в те-
чение полугода или года. Симптомы аутизма
могут также смягчиться от этих мер, но лишь
ограниченно — полного выздоровления не
происходит.
Дезинтегративное
нарушение/
дезинтегративный аутизм /
синдром Геллера
Дезинтегративный аутизм обычно проявля-
ется после двух—трех с половиной лет нор-
мального или почти нормального развития.
Ребенок становится беспокойным, гиперак-
тивным, плохо концентрируется. Симптомы
могут возникнуть внезапно, но иногда они
появляются через 2—4 недели после какой-
нибудь перенесенной серьезной инфекции
или стресса, вызванного, например, значи-
тельной сменой окружающей среды (пере-
езд в экзотические страны). От недель до
месяцев идет регресс речи, способности к
коммуникации, способности контакта и сим-
волической игры. Моторика мало затрагива-
ется. Когда ребенка осматривают и ставят
диагноз, что часто происходит сразу после
начала заболевания, клиническая картина в
целом очень напоминает аутизм. Прогноз не
лучше, скорее даже хуже, чем при аутизме,
из-за недостатка специального лечения. При-
чины надо искать в повреждениях функций
тех же центров ЦНС, которые поражаются
при аутизме. В некоторых случаях при на-
блюдении можно доказать мозговой липи-
доз. Иногда дифференцируют дезинтегратив-
ное нарушение и синдром Ретта.
Детская шизофрения
Шизофрения с галлюцинациями, нарушени-
ем мышления и ложными представлениями
редко может проявиться до 6—10 лет (реже,
чем каждый 5-й случай детского психоза).
Состояние во всем напоминает картину, ко-
торая наблюдается у подростков и взрослых,
больных шизофренией. Прогноз не лучше,
чем при аутизме. Принципы лечения похо-
жи, но преобладает использование нейролеп-
тиков.
Симбиотический психоз
Симбиотический психоз как отдельный ди-
агноз случается еще реже, чем детская ши-
зофрения. При этом у небольшого числа
детей психоз и симбиотическое поведение
на самом деле не что иное, как аутизм. Воз-
можно, что мать «привязала» ребенка к себе
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 213
так, что между ними возникают отношения
симбиоза. Согласно нашему опыту, такая за-
висимость исчезает, если разлучить мать и
ребенка и нормализовать их отношения.
Синдром Ретта
Синдром Ретта был описан в 60-х годах
прошедшего века Bengt Hagberg в Гетебор-
ге и Andreas Rett в Вене. С середины 1980-х
годов его отмечают как одно из самых ча-
стых состояний, вызывающих тяжелое на-
рушение развития у девочек (частота при-
мерно 1/8 000 девочек). Возможно, он по-
ражает и мальчиков, но еще не выяснено,
как часто это бывает и какие при этом сим-
птомы.
При синдроме Ретта развитие девочки в
течение первых 6—18 месяцев считается
нормальным, но затем оно приостанавлива-
ется или регрессирует. Симптомы аутизма
(порой в течение нескольких лет) вначале
являются самой тревожащей проблемой. Но
если даже девочка приходит на обследова-
ние с аутистическими симптомами, то диаг-
ноз «синдром Ретта» перевешивает. Ребенок
частично теряет интерес к внешнему миру,
перестает пользоваться руками как надо или
совершает стереотипные движения как буд-
то «моет руки» или хлопает ими. Замедляет-
ся рост головы. Неврологические пробле-
мы, такие, как эпилептические припадки и
атаксия, длятся в течение нескольких лет.
Еще до школьного возраста появляется ско-
лиоз, проблемы периферических нервов
ведут к тому, что руки и ноги перестают
расти и остаются маленькими, моторика зна-
чительно ухудшается. Размахивание руками
— обычный симптом. Возможно, 90 процен-
там больных впоследствии придется исполь-
зовать кресло-каталку еще до того, как они
станут взрослыми. Такое тяжелое наруше-
ние развития является следствием болезни у
всех больных.
Причины синдрома Ретта еще не извест-
ны. Семейные случаи встречаются достаточ-
но редко. Большое и принципиальное значе-
ние «синдрома Ретта» в этой связи нельзя
переоценить. Большое число детей с таким
состоянием получили диагноз «аутизм». Ро-
дителей ребенка принуждали к разным фор-
мам психотерапии, которая была бессмыс-
ленной, поскольку в основе этого синдрома
лежит тяжелое органическое поражение
ЦНС. Специфичный ген (Мее Р2) был уста-
новлен в большинстве случаев. Психотера-
пия, нацеленная на разъяснение родителям
того, что они должны по-другому относить-
ся к ребенку, неэффективна, она в данном
случае бессмысленна.
Прогноз
Большая группа людей с аутизмом становит-
ся социально неблагополучной, с нарушени-
ями речи и поведения, независимо от того,
проводилось лечение или нет. Однако у дру-
гих определенные типы лечения и меры
помощи дают положительный эффект (см.
ниже). Но в целом прогноз неблагоприят-
ный, даже если жизнь при этом не слишком
укорачивается. Сегодняшняя ситуация пока-
зывает, что 80 процентов тех, кто в детстве
получил диагноз «аутизм», в зрелом возрасте
полностью зависят от помощи и поддержки
других людей.
Люди с синдромом Аспергера имеют, од-
нако, совсем другой, во многих отношениях
гораздо лучший прогноз. По крайней мере
половина из них, а возможно и больше, мо-
гут жить самостоятельно. Вероятно, многим
потребуется помощь психиатра из-за депрес-
сии, параноидных симптомов, страхов, зло-
употребления алкоголем или других психи-
ческих или социальных проблем. В молодо-
сти немало таких людей получают диагноз
«пограничные расстройства».
2 14 АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ
Дети с аутизмом в период
полового созревания
Примерно у половины всех детей с аутиз-
мом в период полового созревания поведе-
ние ухудшается, оно становится беспокой-
ным, агрессивным и/или самодеструктивным.
Прежде всего велик риск ухудшения симпто-
мов в этом возрасте у девочек, особенно с
умственным отставанием. У большинства, од-
нако, через год-два поведение улучшается.
У меньшей группы (примерно 10—20 про-
центов) в этот период состояние постоянно
ухудшается. У некоторых из них (примерно
у половины) обнаруживается также эпилеп-
сия и потеря ряда когнитивных и речевых
умений. Редко, но бывает, что ухудшается
даже моторика.
Взрослые с аутизмом
Некоторые люди с аутизмом в зрелом возра-
сте пытаются установить активный контакт
с другими людьми, совершенно не умея это-
го делать (например, могут коснуться поло-
вых органов других людей и т. д.). Другие
пассивны и дружелюбны, нарушения у них
происходят лишь в случае изменения среды
как противостояние этому изменению.
Важно знать, что у людей, страдающих
аутизмом с детства, в зрелом возрасте в це-
лом остаются психические и когнитивные
проблемы, что лишь подтверждает правиль-
ность основного диагноза.
Когда «взрослый» психиатр встречается с
проблемами беспокойных, агрессивных лю-
дей, он должен думать о возможности диаг-
ноза «аутизм». Если в этом случае дать лите-
ратуру об аутизме родственникам, они часто
сами поставят правильный диагноз. Тем, кто
знал о проблемах человека в детстве, после
ознакомления с описанием основных симп-
томов болезни и того, как они проявляются
в более молодом возрасте, все становится
понятным.
Меры
Табл. 15.6 показывает самые важные шаги в
планировании лечения. Но одной этой меры
недостаточно. Рано поставленный диагноз,
сотрудничество с семьей, приемы педагоги-
ки, практическая помощь семье и другое в
целом даже важнее, чем фармакотерапия и
психотерапия. Детальные сведения о нару-
шении необходимы тем, кто занимается вы-
бором направления лечения. А это означает,
что некоторые рабочие команды, оказываю-
щие помощь проблемным людям, должны
иметь специальные знания о детских психо-
тических состояниях и особых потребнос-
тях при этом. Команды медиков, а также со-
циальные и школьные работники, несмотря
на то, что их действия предусмотрены ЗПУ
(Закон о поддержке и услугах), должны все-
гда помнить, что имеют дело с людьми, стра-
дающими аутизмом.
Таблица 15.6. Принципы лечения
-
Сотрудниче-
ство с семьей
ребенка
1. Знания
о заболевании
2 Маленькая группа
главных ответст-
венных, чтобы вырабо-
тать стратегию лечения
3. Постоянство личного
окружения, отношений
4. Структура, «ритуалы»
каждодневных занятий
(большие изменения
могут идти неожиданно
хорошо)
5 Медленное постепен-
ное изменение
6. Физическая актив-
ность
7. Педагогика-
школьные предметы
работа (специальные
интересы)
8. Фармакотерапия
9 Психотерапия
10. Перспектива жизни
АУТИЗМ, СИНДРОМ АСПЕРГЕРА И ДРУГИЕ АУТИСТИЧЕСКИЕ СОСТОЯНИЯ 215
Психотерапия иногда может приносить
положительные результаты при аутизме у
человека с относительными вербальными
способностями. Но в большинстве случаев
классическая детская психотерапия имеет ог-
раниченное значение при лечении аутизма.
Хорошо структурированные педагогичес-
кие меры (в вопросе об учителях, месте и
продолжительности обучения) являются цен-
тральными в мерах помощи и оказывают
положительное действие на социализацию
больного, его поведение, но мало влияют или
не влияют вообще на IQ и развитие языко-
вых навыков.
Фармакотерапия для детей с аутизмом
имеет важное, но ограниченное значение.
Они часто непредсказуемо и парадоксально
реагируют на обычные медикаменты.
Антиконвульсанты (прежде всего карба-
мазепин и вальпроат) могут быть в большей
степени полезны в лечении эпилепсии при
детских психозах. Многое говорит о том, что
в некоторых случаях при аутизме с фокаль-
ными формами приступов обосновано при-
менение хирургических методов.
Нейролептики (прежде всего пимозид, га-
лоперидол, рисперидон) могут быть полез-
ными в отдельных случаях в детстве, но
особенно эффективно их применение при
беспокойстве в течение полового созрева-
ния (здесь можно поставить вопрос о клоза-
пине). Некоторые исследования в период
1985—1990 годов говорят о том, что литий
при аутизме надо использовать чаще, чем
это делают сейчас. Возможно, даже витамин
В6 в больших дозах действует благотворно в
некоторых случаях.
Полезность стимуляторов центральной
нервной системы при аутизме еще не изу-
чена. Многое, однако, говорит о том, что
они могут оказывать позитивное влияние
на дефицит внимания при аутизме. А в це-
лом существует большая потребность в
изучении фармакологического лечения при
аутизме.
В заключение необходимо подчеркнуть,
что аутизм и похожие на аутизм состояния
лучше всего лечить в перспективе жизни. Это
касается нарушений, которые имеют много
принципиально сходного с умственным от-
ставанием и церебральным парезом и при
которых лекарство редко (или даже никог-
да) бывает главным в лечении.
Немногие дети с рано проявляющимся тя-
желым аутизмом (примерно 2—3 процента из
всех, имеющих эту проблему), повзрослев,
становятся почти полностью нормальными
людьми. Они обладают внутренним «потен-
циалом излечения». В группе с синдромом
Аспергера много людей, которые, став взрос-
лыми, воспринимаются как просто несколько
странные, эксцентричные или очень ориги-
нальные. И никто не считает их состояние
нарушением.
Тики, синдром Туретта
и синдром навязчивых
состояний
16
Сюзанна Стеффенбург (с. 216—219)
и Генрих Пеллинг (с. 219—221)
Тики и синдром Туретта
Тик представляет собой отрывистое, быстро
повторяющееся непроизвольное движение,
охватывающее различные мышечные груп-
пы. Тики могут быть полностью изолирован-
ным преходящим явлением у здорового ре-
бенка, а могут быть нарушением, которое
очень сложно вылечить. Чаще всего поража-
ются мышцы лица. Обычно это мигание
(Barker, 1983), но иногда в тикоидные движе-
ния бывает вовлечено все тело, что может
вызвать большие проблемы. Существуют
вокальные тики, которые состоят из звуков
или слов, часто и неправильно повторяю-
щихся. Слова иногда бывают бранными, и
тогда явление называется копролалией. Сре-
ди вокальных тиков самыми обычными яв-
ляются хмыкание и покашливание.
В DSM-IV (АРА, 1994) есть разделение
между преходящими тиками, хроническими
тиками и синдромом Туретта. Первые два
отличаются по времени (преходящие тики
— не больше месяца, хронические — не
меньше года) и по виду (преходящие тики
меняются, а хронические остаются неизмен-
ными в течение недель и месяцев). При обо-
их типах больной может контролировать
движения от нескольких минут до несколь-
ких часов. Тики прекращаются во время сна.
Преходящие тики впервые начинаются чаще
всего в детстве, хронические — в детстве
или даже после 40 лет.
Синдром Туретта (назван в честь Жиля де
ла Туретта, который в 1889 году впервые опуб-
ликовал весь собранный по теме материал)
начинается обычно в возрасте 2—15 лет, но
чаще между пятью и восемью годами (Shapiro
et al, 1988). Симптомы состоят из комбинации
мышечных и вокальных тиков. Обычно вна-
чале поражаются мышцы лица, затем такое
состояние постепенно переходит ниже — к
шее, верхней части тела, рукам и в редких
случаях к ногам. Раньше считалось, что коп-
ролалия появляется при этих нарушениях
почти всегда, но позже в результате исследо-
вания в США стали говорить о 10 процентах
случаев (Leckman et al., 1997). Эхопраксия и
эхолалия наблюдаются примерно в трети всех
случаев (Berg, 1984). При синдроме Туретта
возможно подавить тик (на несколько минут
или даже часов), контролируя звуки/слова и
движения. Все симптомы увеличиваются при
стрессе, но могут иногда уменьшаться при
умственной работе. Тики, как уже говорилось,
полностью пропадают во время сна. Диагноз
ТИКИ, СИНДРОМ ТУРЕТТА И СИНДРОМ НАВЯЗЧИВЫХ СОСТОЯНИЙ 217
ставится, если симптомы продолжаются по
крайней мере в течение года.
Некоторые исследователи полагают, что
обсессивно-компульсивное поведение почти
всегда наблюдается при полностью разви-
том синдроме Туретта (Comings, 1990;
Robertson et al., 1993), в то время как другие
утверждают, что меньше половины всех па-
циентов с синдромом Туретта подходят под
все критерии обсессивно-компульсивного
нарушения (Apter et al., 1993).
Патологическая импульсивность, наруше-
ния концентрации, моторики (DAMP или
ADHD) существуют в более чем половине
случаев этих состояний (Cohen et al., 1982).
Часто тикам предшествуют симптомы ADHD/
DAMP. В последние годы стало ясно, что
нарушения концентрации при синдроме Ту-
ретта часты, но не всегда обязательны. Они
связаны с навязчивыми мыслями, и эти мыс-
ли отвлекают внимание от той задачи, кото-
рая должна быть выполнена. Это также выг-
лядит, как будто ребенок с синдромом Турет-
та показывает высокую скорость быстрых
ассоциаций. Интересно, однако, что степень
ADHD, а не количество тиков определяет со-
циальную адаптацию (Carter et al., 1994).
Несколько исследователей утверждали, что
некоторые формы ADHD могут быть очень
тесно связаны с синдромом Туретта (Pauls
осп Leckman, 1986), но их связь с обсессив-
но-компульсивным поведением исследована
плохо. Возможно, они часть спектра, где есть
другие нарушения, например синдром Аспер-
гера, нервно-психическая анорексия (Rastam
et al., 1990), дислексия, трудности обучения
(Comings, 1994).
Исследования (Shapiro et al., 1988; Comings,
1990) выявили также другие проблемы, ко-
торые часто ассоциируются с синдромом
Туретта, например трудности с математикой
(больше 50 процентов), серьезные наруше-
ния поведения, навязчивые прикосновения и/
или публичный показ половых органов
(меньше 10 процентов).
Некоторые исследования предположили
связь между синдромом Туретта и аутизмом,
синдромом Аспергера и нервно-психической
анорексией (Rastam et al., 1990).
Исследования показывают, что у трети
людей с синдромом Туретта отмечается се-
рьезное саморазрушительное поведение
(Robertson et al., 1989).
ЭПИДЕМИОЛОГИЯ
Цифры в литературе варьируют, но большин-
ство исследователей сходятся во мнении, что
у 10—24 процентов всех детей случаются
тики — чаще всего преходящие (Wilson et al.,
1978; Schowalter, 1980; Shapiro och Shapiro,
1981; Comings, 1990). Данные о синдроме
Туретта неточны, потому что иногда трудно
разграничить этот синдром и другое состо-
яние. Многое говорит о том, что синдром
Туретта является продолжением состояния с
тиками (Gillberg, 1995 а). Дальнейшие изуче-
ния дают следующую частоту синдрома Ту-
ретта на 1 000 человек — 1,8—8 у мальчиков
и 0—6,6 у девочек (Apter et al., 1993; Comings
et al., 1990). Но при недавнем обследовании
в Гетерборге всех школьников в возрасте 7—
16 лет цифры были получены минимальные
— 1:1 000 (Ehlers och Gillberg, публикация).
У мальчиков синдром Туретта встречается
чаще, чем у девочек (Corbett och Turping,
1985). Тики бывают примерно в три раза
чаще у мальчиков (Apter et al., 1993).
ПРИЧИНЫ
Этиология этих нарушений неизвестна. Пред-
полагается многое: от эмоционального на-
пряжения до повреждения мозга и незрело-
сти ЦНС. Против психогенеза свидетельству-
ет то, что попытки использования
психотерапии в течение многих лет давали
очень ограниченный результат. Гораздо боль-
шее говорит об органической этиологии, и
218 ТИКИ, СИНДРОМ ТУРЕТТА И СИНДРОМ НАВЯЗЧИВЫХ СОСТОЯНИЙ
тот факт, что пимозид и галоперидол могут
улучшать состояние примерно у половины
пациентов с синдромом Туретта, поддержи-
вает идею о биологическом происхождении
проблемы. Это привело к этиологическим
гипотезам о гиперчувствительности в пост-
синаптических допаминовых рецепторах
второго типа. Норадренэргическая система
также, возможно, играет здесь роль, так как
клонидин (альфа-адренэргический агонист,
который в малых дозах понижает норадрен-
эргическую активность) дает эффект (Cohen
et al, 1980).
Некоторые исследователи заявили, что
холинэргическая, серотонинэргическая и
ГАМК-эргическая системы также нарушены.
Многое говорит о том, что большую роль
в возникновении синдрома Туретта играют
генетические факторы (Comings, 1990). Изу-
чение семейных родословных подтверждает
генетическую связь между синдромом Турет-
та, тиками и обсессивно-компульсивными
нарушениями. Есть предположения, что об-
сессивно-компульсивные нарушения без ти-
ков и тики без компульсивных проблем —
это крайние выражения одних и тех же ге-
нетически предопределенных склонностей
(Gillberg, 1995 a). Shapiro и Shapiro (1982)
показали, что у 30—40 процентов пациентов
были родственники с тиками. Особые ген-
ные повреждения описывались в семьях, где
имелся синдром Туретта (Berg, 1984).
Многие ученые считают, что генетика
может объяснить лишь часть проблемы и
что другие факторы, например аутоиммун-
ные (Kiessling et al., 1993) и патология бере-
менности (Leckman et al, 1990), также могут
играть роль в возникновении синдрома.
В поддержку органического генеза при син-
дроме Туретта говорит и то, что такое состо-
яние можно встретить в любых странах и
этнических группах, и что оно распределяет-
ся примерно одинаково между разными соци-
альными группами. Некоторые ЭЭГ-изменения
часто проявляются у пациентов как с тиками,
так и с синдромом Туретта. Пациенты с синд-
ромом Туретта в 3—7 процентах случаев -
левши.
Что касается нейробиологических откры-
тий относительно повреждений мозга при
синдроме Туретта, то в последние годы идет
исследование повреждений в основных ган-
глиях, кортикальных и таламических струк-
турах мозга (Leckman et al., 1995).
ДИАГНОСТИКА И ЛЕЧЕНИЕ
При выяснении диагноза требуется деталь-
ный медицинский, неврологический, психо-
логический анамнез, а также анамнез разви-
тия. Иногда нужно провести ЭЭГ (чтобы
исключить эпилепсию) и психоневрологи-
ческое обследование с помощью специаль-
ных тестов, которое обычно выявляет низ-
кие результаты в математике и нормальные
или даже повышенные — по другим предме-
там (Gillberg, 1995 а).
При лечении иногда достаточно проин-
формировать больного об относительной в
большинстве случаев безопасности симпто-
мов умеренных тиков. Родители должны по
возможности дольше игнорировать их. В
тяжелых случаях с тиками и синдромом Ту-
ретта часто помогает галоперидол (Haldol
0,5—1,5 мг в день) или пимозид (Огар 1—4
мг в день). В случаях, когда синдром Туретта
вызывает серьезные нарушения, обычно со-
ветуют сразу принимать лекарство. Но про-
блема в том, что многим приходится преры-
вать медикаментозное лечение из-за его по-
бочных действий. Молодых людей особенно
беспокоят симптомы депрессии и притупле-
ние интеллектуальных способностей, что
вызывает нежелание жить. Пимозид (Огар)
— это средство, которое сегодня рекоменду-
ется для лечения, оно редко дает побочные
эффекты. В этих редких случаях побочные
действия можно устранить. Риск дискинезии
минимальный.
ТИКИ, СИНДРОМ ТУРЕТТА И СИНДРОМ НАВЯЗЧИВЫХ СОСТОЯНИЙ 219
Иногда назначается поддерживающая пси-
хотерапия, но не как попытка вылечить, а
чтобы помочь человеку жить с болезнью и
избежать осложнений. Разговор с семьей в
данном случае может также помочь.
ПРОГНОЗ
Чаще всего преходящие тики прекращают-
ся с годами, но они могут возвращаться в
периоды стресса При хронических тиках,
как и при синдроме Туретта, проблема оста-
ется, но проявляется с разной интенсивно-
стью, иногда случается период полной ре-
миссии (Shapiro och Shapiro, 1982). Надо
подчеркнуть, что как при синдроме Туретта,
так и при тиках прогноз достаточно хоро-
ший, т. к. большинство людей привыкают
жить с тиком. Что касается обсессивно-ком-
пульсивного поведения или проблем с кон-
центрацией, то здесь прогноз значительно
хуже (Gillberg, 1995).
Синдром навязчивости
ОПРЕДЕЛЕНИЕ
Синдром навязчивых состояний означает,
что человека периодически одолевают не-
приятные навязчивые мысли или он неволь-
но совершает какие-то поступки. Часто слу-
чается и то и другое. Тот, с кем это происхо-
дит, знает, что такие мысли и поступки
неприемлемы, и пытается разными способа-
ми сопротивляться им. Но, несмотря на это,
мысли все равно возвращаются и создают
значительные неудобства в жизни. Одни дети
при этом пытаются решить часть проблем с
помощью семьи, другие ищут какой-нибудь
ритуальной подстраховки, а некоторые ждут,
что им помогут избежать всего, что может
вызвать импульсы принуждения. Ребенок,
который страдает таким синдромом и боит-
ся, например, возможности заразиться, по-
стоянно моет руки и требует того же от
родителей.
Болезнь впервые чаще определяется у
взрослых, но, как оказалось, разницы в ее
проявлении с дебютом в детстве почти нет.
Дети и подростки, как и взрослые, описыва-
ют свои симптомы как нереальные и неже-
ланные. Те немногие, кто думает иначе, рас-
сматриваются, согласно DSM-IV, как подгруп-
па с недостатком понимания. Пациенты и
родственники при этом предпочитают тер-
мин ОКН, что означает «обсессивно-компуль-
сивное нарушение».
Когда дело касается навязчивого поведе-
ния, многие не решаются говорить о болез-
ни, хотя все частично признают ее. У всех
маленьких детей есть при этом успокаиваю-
щие ритуалы, например чтение сказки на
ночь. Это вполне естественно и преходяще в
развитии и не мешает ребенку или его окру-
жению. Такие ритуалы ослабевают в семь лет.
При синдроме навязчивости могут возни-
кать навязчивые мысли о возможной катас-
трофе или несчастье. Сильные чувства, пере-
живания типа «мама умрет, если не..» застав-
ляют таких людей сделать все возможное,
чтобы избавиться от нежеланных мыслей.
В практике сложно провести границу меж-
ду навязчивыми мыслями и навязчивыми
поступками. Неприятное чувство «я должен»
может привести к ритуалам, которые в один
момент превращаются в поступки, а в дру-
гой лишь выражаются мысленно.
ДИАГНОЗ
Часто проходит много лет, прежде чем уда-
ется поставить диагноз. Причина в том, что
дети и подростки неохотно говорят о своих
мыслях и поступках, которые они не могут
осознавать и контролировать. Другая причи-
на кроется в том, что родители часто обви-
няют в проблеме ребенка себя. Они надеют-
ся, что их меры в конце концов приведут к
220ТИКИ, СИНДРОМ ТУРЕТТА И СИНДРОМ НАВЯЗЧИВЫХ СОСТОЯНИЙ
тому, что ребенок успокоится, и это, в свою
очередь, устранит симптомы.
Диагностирование строится на конкрет-
ных вопросах. Например: есть ли навязчи-
вые мысли о возможности заразиться и на-
вязчивое стремление постоянно мыть руки?
Есть ли ритуалы проверки? Есть ли другие
навязчивые мысли религиозного, агрессив-
ного или сексуального характера?
Такие симптомы навязчивых мыслей (и
поступков) не зависят от того, начинаются
ли они у ученика начальной школы или у
взрослого человека (Thomsen, 1998). Эти
вопросы можно оценить с помощью шкалы
Children's Yale-Brown Obsessive Compulsive
(Goodman et al., 1991).
ЭПИДЕМИОЛОГИЯ
Очень редко случаи такого заболевания мо-
гут проявиться уже в два года, гораздо чаще
это происходят перед и во время полового
созревания. Эпидемиологические исследова-
ния в нескольких странах предоставляют
данные о наличии их у 2—3 процентов взрос-
лого населения. Исследование среди амери-
канских школьников дало цифру 1,9 (Flament
et al, 1988). При обследовании 16- и 17-лет-
них подростков перед службой в израильс-
кой армии симптомы навязчивости были об-
наружены у 3,6 процента из них, а 1,8 про-
цента подходили под критерий такого
синдрома (Zohar et al., 1992). Частота случа-
ев одинакова среди мальчиков и девочек.
ПРИЧИНЫ
Еще раньше в качестве причинных факто-
ров назывались особые черты личности и
трудные жизненные ситуации. Биологичес-
кая же основа проблемы, вероятно, связана с
функциями контроля в ЦНС, чтобы обеспе-
чить «гигиену» и уверенность (например, у
собаки может проявиться навязчивое пове-
дение, когда она постоянно лижет лапу. Но
это нельзя вылечить трициклическими анти-
депрессантами, а можно попробовать инги-
биторы обратного захвата серотонина
(Rapoport et al., 1992). Интересно, что пато-
логическая активность, когда дело касается
потребления глюкозы в основных ганглиях
(наблюдалось при РЕТ-технике), у пациен-
тов с ОКН смогла нормализоваться как при
приеме ингибиторов обратного захвата се-
ротонина, так и на фоне поведенческой пси-
хотерапии (Baxter et al, 1992).
Существует значительная наследственность
синдрома навязчивости. Исследования род-
ственников пациентов с ОКН представили
данные о том, что 10,9 процента из них под-
ходили по всем критериям и 7,9 процента
почти отвечали им (Pauls et al., 1995). В неко-
торых случаях (у детей) предполагается нали-
чие аутоиммунной реакции, похожей на реак-
цию при ревматической лихорадке и хорее в
структурах мозга. Попытки лечения синдрома
навязчивости плазмофорезом или гамма-гло-
булином дали обнадеживающие результаты.
Это верно для подгруппы ОКН. У людей с
тиками, синдромом Туретта или ADHD такие
иммунологические реакции также играют оп-
ределенную роль (Perlmutter et al., 1999).
ЗАБОЛЕВАНИЕ И ДИФФЕРЕНЦИАЛЬНЫЙ
ДИАГНОЗ
Часто до появления синдрома навязчивости
наблюдается смесь депрессивных симптомов,
страхов и агрессии. Негативные мысли мо-
гут иногда привести к дистимии или депрес-
сии, и тогда беспокойство может стать час-
тью фобий. Даже попытки родителя, кото-
рый «втянут» в ритуалы ребенка, помочь
встречаются ребенком со злостью. При этом
взрослые часто думают, что это говорит
скорее о проблемах в их взаимоотношениях,
чем о болезни ребенка.
Обследование детей и подростков показа-
ло, что такие состояния отвечали критериям
других психиатрических диагнозов: депрессии,
дистимии, булимии и фобий (Flament et al,
ТИКИ, СИНДРОМ ТУРЕТТА И СИНДРОМ НАВЯЗЧИВЫХ СОСТОЯНИЙ 221
1988). Трудно провести границу между навяз-
чивой мыслью и психотическим ложным пред-
ставлением без выявления всей клинической
картины состояния. Конкретные вопросы, свя-
занные с выявлением синдрома навязчивости,
помогают отличить этот синдром от психоза.
Многие психические состояния включают
спектр симптомов, частью которых являются
навязчивые мысли и поступки. Нарушения
питания (Rastam, 1990; Thomsen, 1994 b),
нарушения спектра аутизма, шизофрения,
ипохондрия, дисморфофобия, трихотиллома-
ния, пониженный импульсивный контроль при
синдроме Туретта тому примеры. Управление
навязчивыми симптомами располагается в ос-
новных ганглиях, таламусе и лобной доле. Ге-
нетические или другие нарушения во время
развития данных образований, возможно,
создают обшую основу, которая может объяс-
нить взаимосвязь между этими болезнями и
изменением симптомов, которые часто воз-
никают со временем (Palumbo et al, 1997).
ЛЕЧЕНИЕ
Хорошие результаты показывают как у де-
тей, так и у взрослых когнитивная поведен-
ческая терапия и лекарственные препараты
— ингибиторы обратного захвата серотони-
на (Rapoport och Inoff-German, 2000). Лече-
ние начинается с информирования о болез-
ни пациента и его родственников, чтобы они
четко осознали, что речь пойдет о достаточ-
но обычном заболевании.
Суть когнитивной поведенческой терапии
при синдроме навязчивости состоит в том,
что пациент подвергается ситуациям, кото-
рые вызывают импульсы, провоцирующие
тревогу, под руководством психотерапевта
анализирует их, учится им противостоять.
Часто требуются месяцы тренировки, что-
бы минимизировать симптомы. Лечение
нужно начинать как можно раньше. В слу-
чае длительного или рецидивирующего те-
чения болезни должна быть разработана
программа долгосрочной терапии
(Piacentini, 1999).
Эффективность применения ингибиторов
обратного захвата серотонина против деп-
рессии, даже дебютировавшей с шести лет,
подтверждена документально (March et al.,
1998). Но надо информировать пациента и
его родственников о том, что при этом часто
возникают преходящие побочные действия, а
эффект виден не раньше чем через 3—4 не-
дели. Поэтому неплохо мотивировать челове-
ка, убеждая, что лечение все же происходит.
Лечение должно проводиться в течение
длительного времени — от 9 месяцев и до
года после того, как симптомы уменьшились.
Фармакотерапия помогает в 70 процентах
случаев, а это значит, что большинство па-
циентов могут получить помощь, заменив ле-
карство на другое из той же группы (Rapoport
och Inoff-German, 2000). В особо трудных
случаях практикуется «добавка» в виде дру-
гих психофармакологических средств, как
правило, дофаминблокирующих. Иногда это
тоже дает положительный результат. Комби-
нация поведенческой терапии и лечения ле-
карствами недостаточно подтверждена до-
кументально, но используется в особо труд-
ных случаях.
ТЕЧЕНИЕ И ПРОГНОЗ
Часто при заболевании пациенты не получа-
ют адекватного лечения. Наблюдение людей
с 6 до 22 лет показало, что у 50 процентов
пролеченных все еще были хронические или
эпизодические ОКН-симптомы. При обсле-
довании пациентов после сорока лет выяс-
нилось, что 48 процентов из них страдают
от болезни в течение тридцати лет (Skoog
och Skoog, 1999).
Болезнь может принять как легкую, так и
достаточно тяжелую форму. Отсутствие ле-
чения ведет во многих случаях к страданиям
больного в течение многих лет. При этом у
него могут также присутствовать депрессия,
панический страх и социальные фобии. При
ранней и лучшей диагностике и особом ле-
чении есть возможности значительно помочь
человеку.
Нервно-психическая
анорексия
17
Мария Ростам
Краткая история
Есть описания девушек и женщин с симпто-
мами анорексии, выполненные еще до нача-
ла XVII века. В то время болезни придавалось
религиозное значение и она называлась «свя-
щенной анорексией». Первый случай анорек-
сии описывается англичанином Мортоном в
1684 году. В XIX веке впервые описываются
симптомы этого заболевания и оно рассмат-
ривается уже как психическое. В начале XX
века немецкий врач Simmonds представил
клиническую картину болезни как пораже-
ние гипофиза с сильным похудением. Это
привело к тому, что многие пациенты лечи-
лись именно по этому поводу, но позже та-
кой подход оказался ошибочным. Физичес-
кая усталость при заболевании гипофиза не
соответствует двигательной активности и вы-
носливости, которые отмечаются в начале
нервно-психической анорексии.
После Второй мировой войны анорексия
определялась уже как психическое заболева-
ние с серьезными соматическими симптомами.
Определение — диагноз
Под анорексией согласно DSM-IV понимает-
ся отказ человека поддерживать собствен-
ный минимальный вес в соответствии с воз-
растом и ростом. Это обусловлено желани-
ем быть стройнее, которое не пропадает по
мере потери веса. Серьезные последствия
такого состояния не принимаются пациен-
том во внимание, и восприятие им своего
тела часто не соответствует реальности. У
девушек на определенном этапе заболева-
ния пропадает менструация.
В DSM-IV случаи анорексии подразделя-
ются на те, при которых только голодают, и
те, при которых вызывают рвоту, применя-
ют слабительные средства. Но такое импуль-
сивное поведение во втором случае наблю-
дается у людей, обнаруживающих наряду с
анорексией также булимистическое поведе-
ние или другие соматические проблемы
(DaCosta och Halmi, 1992).
НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИя223
Таблица 17.1. Нервно-психическая анорек-
сия. Критерии диагноза согласно DSM-IV
(Взято из MINI-D-IV Диагностические критерии соглас-
но DSM-IV, 1995 г)
Эпидемиология
Многие исследования дают нам конкретные
цифры частоты случаев анорексии в тече-
ние XX века, а другие говорят о том, что эти
данные неточны. Неточность объясняется
тем, что исследования основываются на дан-
ных историй болезни и диагностика во мно-
гих случаях происходит ретроспективно.
Возможно и то, что не принимаются во вни-
мание люди, обследованные в разные вре-
менные периоды (Patton och King, 1991).
Изучение неклинических случаев указы-
вает на то, что анорексия случается у одной
девочки из ста до восемнадцати лет и у од-
ного мальчика из тысячи в этом же возрасте
(Crisp et al, 1976; Rastam et al, 1989, 1992;
Rathner och Messer, 1993). Самый распрост-
раненный возраст, когда заболевают анорек-
сией, — это подростковые годы после поло-
вого созревания, у девочек — после первой
менструации. Заболевание в более ранние
годы не очень часто, но все же случается
После 25—30 лет анорексия встречается
редко, и иногда анамнестически можно выя-
вить, что она просто не была диагностиро-
вана в подростковые годы.
Симптомы
Анорексия начинается чаще всего с прохож-
дения курса для похудения. Но в отдельных
случаях она может начаться с понижения
веса, например, в связи с инфекцией. Ранним
признаком этого заболевания является то,
что курс для похудения выполняется с упор-
ством, особым желанием достичь изменения
веса и формы тела. Нередко наблюдается
переход к вегетарианской пище.
Индивид (чаще всего девушка) изолирует
себя от друзей, становится более энергич-
ным и активным, поэтому могут улучшиться
и результаты в школе по физкультуре. Аппе-
тит остается. Человек читает различные ре-
цепты по приготовлению пищи, девушки
могут с удовольствием готовить или наблю-
дать за тем, как готовят и особенно едят
другие. Еще до большой потери веса у де-
вушки исчезает менструация, что может дать
повод к раннему выявлению болезни.
Через несколько месяцев появляется утом-
ляемость. Девушка еще более отдаляется от
А Отказ поддерживать нормальный
для своего возраста и роста вес
(человек в весе не прибавляет,
несмотря на то, что тело его
растет. Это приводит к тому, что
масса его тела составляет меньше
85 процентов от ожидаемого).
B. Человек очень боится прибавить в
весе или пополнеть, несмотря на то,
что он достаточно худой.
C. Переживания по поводу веса или
формы тела, влияние этих факторов
на уверенность в себе.
D. Аменорея у девушек (пропадает по
меньшей мере каждая третья
менструация).
Особые типы. С самоочищением. В
этом случае человек подвергает себя
очищающим мерам, например вызыва-
ет рвоту, принимает слабительные
средства или делает клизмы, но не
ограничивает себя в еде.
Без очищающих мер. Ограничивает
себя в еде.
224 НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИЯ
всех, выглядит печальной, легко раздражает-
ся, у нее нарушается сон. Иногда развивается
депрессия. Протест против принуждения есть
и набирать вес переносится на другие виды
деятельности и становится сложно заставить
ее вообще что-либо выполнить. Окружение
волнуется. Девушка начинает страдать от
своего заболевания, но ей все равно еще
трудно начать есть. Восприятие тела обыч-
но нарушено, и чаще всего она не видит, что
уже худая. Под давлением она может при-
знать, что похудела, но все же указывает на
какую-нибудь часть тела, которая, по ее мне-
нию, все еще толстая. Если девушка, напри-
мер, весит около 50 кг, то замечает, что вес
колеблется между 50 и 52 кг, ставит себе
задачу похудеть до 48 и добивается своего.
Мышцы ее уже настолько ослаблены, что она
иногда с трудом поднимается по лестнице.
Сердце бьется медленно, давление пониже-
но, у девушки частые головокружения и об-
морочные состояния. Она легко замерзает,
руки и ноги зачастую холодные. Она беспо-
койна, не может сконцентрироваться и ста-
новится все более унылой. Именно на этой
стадии многие и обращаются за помощью к
врачу.
Дифференциальный диагноз
ДРУГИЕ НАРУШЕНИЯ ПИТАНИЯ
Некоторые люди, страдающие анорексией, не
только голодают и много двигаются, чтобы
похудеть. Более чем в половине случаев ано-
рексии развивается булимистическое пове-
дение с такими последствиями, как рвота.
Иногда применяются слабительные и моче-
гонные средства. Чаще всего такое поведе-
ние присоединяется через несколько меся-
цев. Сложно найти человека с анорексией,
которого принуждают есть слишком много
и которому не приходит идея опустошить
потом желудок. Многие этим самым прояв-
ляют социально неприемлемое поведение, ко-
торое может быть опасным и даже достав-
лять физическую боль. Примерно у двух
человек с булимией из трех поведение соот-
ветствует критериям DSM-IV (см. главу 18).
В некоторых случаях, когда болезнь длит-
ся достаточно долго, состояние больного
может колебаться между нервно-психичес-
кой анорексией с булимией и периодами
нервно-психической булимии. Вес при этом
нормальный или даже повышенный. Те, у кого
начинается нервно-психическая булимия,
переживают периоды анорексии с большой
потерей веса.
Если у пациента наблюдается понижение
веса и психопатология, как при анорексии,
но аменорея отсутствует и если все крите-
рии анорексии совпадают, а понижение веса
не слишком значительное, ставится диагноз
«атипичная нервная анорексия».
ДРУГИЕ СОМАТИЧЕСКИЕ ИЛИ ПСИХИЧЕСКИЕ
ЗАБОЛЕВАНИЯ
При первичном заболевании анорексией не
следует исключать наличия болезней гипо-
физа, желудка, кишечника, нарушения функ-
ции почек, злокачественных новообразова-
ний, органических состояний, которые вы-
зывают понижение веса. Похожие симптомы
могут дать и астенодепрессивные состояния,
депрессия, шизофрения с бредовыми идеями
отравления, психогенная дисфагия и психо-
генная рвота с отказом от еды, которую
можно отнести к истерическому синдрому, а
также злоупотребление наркотиками. Но во
всех этих случаях анорексическое поведе-
ние отсутствует.
Однако анорексия и другие соматические
или психические заболевания могут случить-
ся одновременно, и тогда пациенту выстав-
ляются два диагноза.
НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИя225
Причины: факты и теории
Называются разные отдельные причины, но
в последние годы обозначилась тенденция
видеть болезнь как неоднородное заболе-
вание со множеством этиологических фак-
торов.
КУЛЬТУРНЫЕ ФАКТОРЫ
Следуя западной моде, многие женщины ис-
пытывают неудовлетворенность своим телом.
Это привело к тому, что количество случаев
анорексии возросло, так как многие девушки
стали проходить специальный курс для по-
худения (Pattom et al., 1990). Особенно это
было заметно в I960—1970-е годы.
Некоторые профессиональные категории,
в которых предъявляются особые требова-
ния к фигуре и весу, — танцоры, актеры,
спортсмены (Garner och Garfinkel, 1980;
Sundgot-Borgen, 1993) также, возможно, уве-
личили группу риска анорексии, как и диабе-
тики, которые вынуждены думать о весе и
диете (Rodin et al., 1986).
Из Нидерландов сообщаются данные о
случаях нарушений питания в течение
1985—1989 годов. Случаи анорексии не
участились, и они не варьируют в деревне и
городе. А вот случаи нервно-психической
булимии участились со временем, и в горо-
де они встречаются чаще, чем в деревне
(Hoek et al., 1995).
Другое исследование, проведенное на Ка-
рибах, где культивируется тот же идеал жен-
щины, показало, что анорексия там случа-
ется примерно с такой же частотой, как в
западных странах, но пациентов с булими-
ей нет. Это указывает на перевес биологи-
ческих факторов при анорексии, в то вре-
мя как при булимии, возможно, более важ-
ны социальные и культурные факторы
(Hoek, 1995).
Западноевропейские критерии диагнозов
и методик исследования применяются во всех
странах, кроме Северной Америки и Восточ-
ной Европы, где получены неточные резуль-
таты, которые до сих пор истолковываются
так, будто нарушения питания встречаются
там реже (Patton och King, 1991). Но у эмиг-
рировавших из этих стран на Запад наблю-
даются измененные отношения к еде и уве-
личение числа анорексии (Dolan et al, 1990).
ИНДИВИДУАЛЬНАЯ ПРЕДРАСПОЛОЖЕННОСТЬ
Что касается индивидуальной уязвимости, то
Holland и его коллеги (1988) выяснили, что
анорексия отмечается у 50 процентов моно-
зиготных близнецов и лишь у 5 процентов
дизиготных. В тех случаях, где только один
из двух близнецов заболевает анорексией,
оказывается, что второй отстает в своем пси-
хосексуальном развитии в комбинации с пер-
фекционизмом. Это выяснили Treasure и
Holland (1992). В своих исследованиях они
утверждают, что даже если при анорексии и
нельзя точно установить значение генети-
ческих компонентов, оно определенно боль-
ше, чем при булимии.
Шведское исследование девушек, проходив-
ших курс для похудения, показало, что неко-
торые факторы личности и психические про-
блемы увеличивали риск того, что такой курс
лечения перейдет в анорексию (Schleimer,
1983). Депрессия у пациентов с анорексией
наблюдается в 60—80 процентах случаев
(Halmi et al., 1991; Herzog et al., 1992).
Шведское же исследование с привлечени-
ем большого количества людей выявило, что
депрессия не предшествует анорексии, но
почти все симптомы депрессии при этом
заболевании присутствуют (Rastam, 1992). За
депрессией следуют синдром страха, синд-
ром навязчивых состояний и социальные
фобии, которые можно увидеть у каждого
третьего—пятого человека с анорексией
(Halmi et al., 1991; Herzog et al, 1992; Rastam
et al., 1995).
8-782
226 НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИЯ
При анорексии (иногда даже после выздо-
ровления) всегда представлены личностные
нарушения, включающие социальный нега-
тивизм, изолированность (Casper, 1990; Halmi
et al., 1991; Gillberg I. С et al, 1995). Плохо
развито также умение понимать чувства и
мысли других людей. Одна группа больных
проявила нарушение эмпатии (Gillberg et al,
1995). Нарушение эмпатии называется алек-
ситимей и означает трудность пережить или
показать свои чувства, а также сделать раз-
личие между чувствами и сигналами тела.
Такое состояние уже описывалось исследо-
вателями много лет назад. Стандартизирован-
ные исследования, проведенные недавно,
доказали, что алекситимия встречается у
людей с анорексией значительно чаще, чем
у здоровых (Bourke et al, 1992; Schmidt et al,
1993; Rastam et al., 1997).
Нейробиологические обследования боль-
ных с анорексией показали разные результа-
ты. Церебральная компьютерная томография
выявила атрофию мозга, прежде всего разру-
шение борозд. Наличие атрофии мозга вслед-
ствие нервной анорексии подтверждается и
исследованиями с помощью ядерно-магнит-
ного резонансного томографа, которые вы-
явили, что гипофиз у таких больных мень-
ших размеров, чем должен быть (Kornreich
et al, 1991; Husain et al, 1992). Позитронно-
эмиссионная томография показала усиление
метаболизма, нормализующегося при увели-
чении веса. Разные результаты получены и в
отношении аудиометрии мозга (Miyamoto et
al, 1992).
Другие исследования обнаруживают труд-
ность модулирования аудитивного стимули-
рования на субкортикальном уровне, кото-
рая остается даже после выздоровления, а
также ограничение чувства боли при ано-
рексии (Rothenberger et al., 1991). Было вы-
явлено, что дисдиадохокинезия остается
даже у выздоровевших людей через несколь-
ко лет жизни с нормальным весом (Gillberg
et al., 1994 а). Многие исследования указы-
вают на нарушения функции ЦНС при ано-
рексии, некоторые из них остаются даже
после выздоровления (но все же нельзя точ-
но сказать, нарушения это или первичные
изменения).
При нейроэндокринных исследованиях
видны нарушения почти всей системы. Од-
нако при увеличении веса обычно все нор-
мализуется и изменения оцениваются как
второстепенные. Нарушения в системе гипо-
таламус-гипофиз-половые железы — откры-
тие, которое наиболее часто упоминается в
разных исследованиях. Многие ученые ука-
зывают на возможность первичной биологи-
ческой уязвимости индивида. В таких случа-
ях аменорея происходит раньше потери веса
и может остаться даже тогда, когда вес уже
нормализовался. Существует теория, что ког-
да система гипоталамус—гипофиз—половые
железы активизируется во время полового
созревания, некоторые предрасположенные
люди реагируют на это повышением уровня
эстрогена в крови и понижением употребле-
ния пищи, а стресс, вызванный этим, еще
более усиливает эффект действия эстрогена
(Young, 1991).
Jacobs и Isaacs (1986), Rastam и Gillberg
(1992) отмечали, что незадолго до заболева-
ния пациенты переживали серьезные жиз-
ненные ситуации. Случаи смерти родствен-
ников были среди них наиболее частыми
(Gillberg I. С. et al., 1993).
Сексуальные посягательства в детстве у
пациентов с анорексией не так распростра-
нены, как у пациентов с другими психичес-
кими заболеваниями, но встречаются чаще,
чем у здоровых людей (Steiger och Zanko,
1990; Palmer och Oppenheimer, 1992; Folsom
et al., 1993).
Усыновление рассматривается как фак-
тор риска. Согласно исследованию, прове-
денному в Лондоне, среди пациентов с ано-
рексией приемных детей было в два раза
больше, чем детей из обычных семей
(Holden, 1991).
НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИя227
РОЛЬ СЕМЬИ
Родители больных анорексией по возрасту
и социальному положению не отличаются
от других людей. Не имеет значения для за-
болевания и наличие братьев и сестер
(Rastam och Gillberg, 1991). Но описывались
семьи, где у ребенка, втянутого в отноше-
ния родителей или семейные тайны и кон-
фликты, нарушение питания становилось
стабилизирующим фактором, который под-
держивал больную систему семьи (Minuchin
et al., 1978; Vandereyken et al., 1989). Роль
семьи может быть второстепенной в воз-
никновении болезни. Контролируемое швед-
ское исследовании семьи показало, что се-
мьям, где есть дети с нервно-психической
анорексией, так же присущи разводы, от-
крытые конфликты и проблемы иного рода,
как и семьям, где дети имеют разные психи-
атрические диагнозы (Wolkind och Rutter,
1985 b). В изучении пациентов с анорекси-
ей выявлено, что нарушениями питания
чаще страдают близкие родственницы боль-
ных анорексией (Halmi et al., 1991; Strober
et al., 1990).
Физические осложнения
нервно-психической
анорексии
Физические осложнения анорексии не все-
гда обратимы при увеличении массы тела и
могут даже угрожать жизни. Брадикардия и
низкое артериальное давление — вполне
обычные нарушения в работе сердца, как
правило, они обратимы. Однако при анорек-
сии отмечены случаи внезапной смерти из-
за нарушения ритма сердца. Долгое голода-
ние может вызвать кардиомиопатию с рис-
ком уменьшения массы сердца (Sharp och
Freeman, 1993). При потере массы тела мо-
жет случиться и пролапс митрального клапа-
на (Kaplan et al., 1991).
Поражаются десны (Liew et al. 1991), a
при рвоте — даже эмаль зубов. При рвоте
появляется боль в груди из-за раздражения
слизистой оболочки или повреждения пи-
щевода.
Почки повреждаются лишь в редких слу-
чаях, но сдвиги в электролитах вполне обыч-
ны. У каждого пятого пациента наблюдаются
отеки (Sharp och Freeman, 1993).
При тяжелой анорексии можно наблюдать
панцитопению, которая практически всегда
обратима (Sharp och Freeman, 1993). Инфек-
ция, однако, встречается не часто (Bessler et
al., 1993). После нескольких месяцев голода-
ния появляется слабость в мышцах (Patchell
et al., 1994).
Люди с анорексией в среднем несколько
ниже своих ровесников (Crisp, 1969; Gillberg
С. et al., 1994 а). Пониженная масса тела,
низкий уровень эстрогена, как и завышен-
ный уровень кортизола, являются фактора-
ми риска для остеопороза (Herzog et al., 1993).
Высокая физическая активность отмечается
не всегда. Маленькие дозы эстрогена и про-
гестерона дают определенный эффект, но
помогают хуже, чем увеличение массы тела
(Seeman et al., 1992).
Эндокринные нарушения происходят по-
чти всегда, но при увеличении массы тела
наблюдается их нормализация. Пшоталами-
ческий гипогонадизм вполне обычен при
низких базальных уровнях в плазме лютеи-
низирующего и фолликулостимулирующего
гормона, как и низкий уровень эстрогена и
маленькие яичники. Функции яичников нор-
мализуются при увеличении массы тела
(Treasure et al., 1988).
Отмечаются разные изменения уровня
кортизола, гормонов роста, вазопрессина и
гормонов щитовидной железы, которые нор-
мализуются при увеличении массы тела
(Rustin et al, 1990). При заболевании, начав-
шемся до полового созревания, существует
риск, что половая зрелость не наступит, если
болезнь затянется (Russel, 1983). Недостаток
НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИЯ
питания ведет к сухости кожи, выпадению
волос и росту пушковых волос по всему телу
(эффект лануго) у трети пациентов (Sharp
och Freeman, 1993) У некоторых девушек
идет оволосение по мужскому типу (гирсу-
тизм), оно может остаться и после выздо-
ровления. Отмечаются также сдвиги функ-
ций печени в сторону гипербилирубинемии.
Диагностика
При первом посещении врача у пациентов с
анорексией производится подробный анам-
нез проблемы. Прежде всего рекомендуется
тщательно изучить тело, его массу и рост,
ЭКГ, а также провести лабораторные иссле-
дования показателей крови, гормонов щито-
видной железы, электролитов, креатинина,
глюкозы, анализов мочи (включая анализ на
белок) (Sharp och Freeman, 1993).
Во время психиатрического обследования
изучается психоневрологическое состояние
пациента, ему предлагаются психологические
тесты, чтобы оценить когнитивную функцию.
При хронической анорексии производят-
ся, кроме перечисленного выше, лаборатор-
ные исследования анализов крови (оценка
функций печени), возможно также исследо-
вание мозга с помощью компьютерной то-
мографии.
Лечение
Учитывая, что осложнения при анорексии мо-
гут быть необратимыми, а иногда даже угро-
жать жизни, необходимо прежде всего по-
пробовать заставить пациента прекратить
голодание и попытаться набрать вес. А для
этого принимать нормальную, хорошо сба-
лансированную пищу. Он будет страшиться
набрать лишний вес, но нужно убедить боль-
ного, что во многих случаях этот страх не
обоснован (Gillberg et al, 1994 а).
Лечение начинается с тщательного об-
следования пациента, включающего изучение
тела, анамнез и сведения о нервно-психоло-
гическом состоянии (желательно полученные
от родственников). Исследования должны
проводиться так, чтобы они были информа-
тивными для пациента и его семьи.
Чтобы изменить отношение к анорексии,
используется когнитивная терапия. Особен-
но важны конкретные советы для той под-
группы, где есть нарушения эмпатии. Иногда
составить программу потребления пищи и
искоренить ошибочное мнение о еде и сво-
ей фигуре может помочь диетолог. Многие
подростки думают, что у жировой ткани тела
нет никакой функции и от нее надо просто
избавиться. Существуют специальные гимна-
стики и тренинги, помогающие справиться с
нарушением восприятия своего тела.
До сих пор стандартным лечением была
психотерапия в любой ее форме. Контроли-
руемое изучение проблемы показало, что для
девочек, у которых анорексия началась до
восемнадцати лет, а болезнь длится пример-
но три года, семейная психотерапия эффек-
тивнее, чем индивидуальная, хотя раньше
предпочтение отдавалось именно индивиду-
альной терапии. Те же исследователи недав-
но выявили, что на более молодую группу
больных анорексией информативный разго-
вор с конкретными советами действует луч-
ше, чем семейная терапия (LeGrange et al,
1992).
При анорексии может возникнуть ассо-
циация с синдромом навязчивости из-за по-
хожего нарушения в мозговом метаболизме
(Кауе et al, 1991 а). Это приводит к опреде-
ленному использованию ингибиторов обрат-
ного захвата серотонина. Селективный ин-
гибитор обратного захвата серотонина
флюоксетин дал хорошие результаты, но они
получены при небольших открытых иссле-
дованиях (Gwirtsman et al., 1990; Кауе et al.,
1991 b). Лечение флюоксетином и другими
препаратами этой группы до сих пор пре-
НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИя229
обладало в затяжных случаях анорексии. Ес-
тественно, можно также вести разговор о
лечении депрессии или синдрома навязчи-
вости.
При анорексии нужно думать о риске
побочных действий препаратов и о том, что
у пациента может возникнуть рвота от ле-
карств, поэтому обоснованно взятие анализа
на концентрацию препарата в крови, на ба-
ланс электролитов и проведение ЭКГ.
При анорексии, особенно при вегетари-
анстве, низки уровни цинка (Bakan et al.,
1993). Они нормализуются при увеличении
массы тела. При приеме препаратов цинка
увеличение массы тела идет лучше, чем
без них.
При остеопении и остеопорозе обязатель-
но нужно добавлять в пишу кальций и вита-
мин D. Лечение малыми дозами эстрогена и
прогестерона может быть актуальным, но
должно происходить в сотрудничестве с
гинекологом.
Важный аспект лечения заключается в том,
что часть больных анорексией вообще не
хочет принимать помощь. При обследова-
нии группы подростков из Гетеборга, кото-
рые шесть лет назад заболели анорексией,
выяснилось, что 24 процента из них не об-
ращались к врачу. Лишь 55 процентов полу-
чили консультацию психолога, психотерапию
или другое лечение (Gillberg et al., 1994 b).
Многие надеялись ощутить улучшение уже
после нескольких психотерапевтических
бесед (Szmukler et al., 1985).
Прогноз
Продолжительность заболевания в среднем
— три с половиной года. При контрольных
обследованиях, проведенных спустя самое
малое четыре года после заболевания, при-
мерно половина женщин имели нормальный
вес, и у них были менструации; состояние 25
процентов улучшалось, а 25 процентов — не
изменилось. Прогноз найти друзей или парт-
нера низкий: около 50 процентов имеют
проблемы в этой области. При обследовании
спустя 20—30 лет после заболевания ано-
рексией примерно 15—18 процентов умерли
от осложнений или (5 процентов) покончи-
ли жизнь самоубийством (Theander, 1985,
Ratnasuriya et al., 1991). В последние годы
смертность при анорексии снизилась
(Neumarker, 1998).
Случаи заболевания анорексией до поло-
вого созревания имеют худший прогноз и
означают риск позднего полового созрева-
ния или даже прекращения его (Russell, 1983;
Fosson et al., 1987). Длительное течение бо-
лезни, минимальный вес, личностные нару-
шения, принятие слабительных лекарств,
вызывание рвоты или злоупотребление диу-
ретиками — все это также дает плохой про-
гноз (Hsu, 1988).
Описание случаев
Случай 1 (девочка)
С. — самая младшая в семье, где родители
были малообразованны. Никаких проблем
при кормлении в раннем возрасте у нее не
было, но были проблемы со стулом, отме-
чались выраженные запоры. С. была очень
стеснительна, ее постоянно дразнили в
школе, у нее не было друзей. В целом
оценки девочки в школе были средними,
но она показывала хорошие знания в ма-
тематике. С. боялась каких бы то ни было
перемен.
В седьмом классе группа лидирующих в
коллективе девочек проходила курс поху-
дения, и С. решила принять в этом учас-
тие, несмотря на то, что ее вес был нор-
мальным. Она начала быстро худеть. Ро-
дители рано заметили это, но С.
отказывалась идти к врачу. Наступило
время, когда она отказалась даже пить, и
семья решила подвергнуть ее интенсивно-
230 НЕРВНО-ПСИХИЧЕСКАЯ АНОРЕКСИЯ
му лечению. Обратились к детскому пси-
хиатру, но, как показалось девочке, он счи-
тал, что во всем виноваты родители, и она
отказалась продолжать лечение. С. сама
видела, как она похудела. Она говорила,
что хочет есть, но не могла даже предста-
вить, как будет это делать.
Мать была очень обеспокоена всем этим
и даже спустя два года после выздоровле-
ния дочери вынуждена была обратиться к
местному терапевту по поводу нарушения
ее сна. Во время консультаций с врачом
обсуждались главным образом проблемы
питания и физические осложнения болез-
ни. Увеличение массы тела проходило
очень медленно, но менструации в тече-
ние года возобновились.
Спустя семь лет состоялась очередная
встреча с С. Она уже работала, но у нее не
было друзей, и она считала, что отноше-
ния с другими людьми установить очень
трудно. У нее не осталось никаких симп-
томов анорексии, но в другом все же были
сложности.
Случай 2 (девочка)
П. была единственным ребенком в семье.
Отец погиб при катастрофе, когда ей было
восемь лет. В детстве не было никаких со-
матических проблем. П. была доброй де-
вочкой, но упрямой, и у нее часто менялось
настроение. Проблем не стало больше со
смертью отца. У нее всегда были друзья.
В тринадцать лет с началом менструа-
ции П. немного пополнела, и это ее очень
огорчало. И мама, и бабушка считали, что
П. нужно пройти небольшой курс похуде-
ния. Вначале результаты были хорошими,
но затем П. стала очень уставать, у нее
появились депрессивные симптомы.
Мама и девочка стали искать помощи. В
течение года П. получила несколько кон-
сультаций с психиатром, состояние боль-
ной начало медленно улучшаться. Хотя де-
вочка несколько отдалилась от друзей, они
все же поддерживали с ней контакт. У нее
появился друг, хотя ей это было не очень
интересно. Но впоследствии П. заявила, что
он сыграл большую роль в ее выздоровле-
нии
По мере того как ее вес нормализиро-
вался, она стала много есть, и ее тошнило.
П. не придавала этому значения и говори-
ла, что это вызвано сильным чувством го-
лода или беспокойством. В двадцать лет
она была вполне удовлетворена своей жиз-
нью, у нее был хороший друг, много зна-
комых. Ей удалось преодолеть булимисти-
ческие тенденции в течение некоторого
времени.
Нервно-психическая булимия
18
Мария Ростам и Кари Шлеймер
Введение
Булимия означает «бычий голод» (греч. bous
— бык и limos — голод). По анологии с не-
рвно-психической анорексией мы говорим о
нервно-психической булимии, тем самым
подчеркивая нервный аспект этого состоя-
ния, и отсюда психогенез. Булимию называ-
ют также нервно-психической гиперексией
— это такое поведение, когда потребление
пищи совсем не контролируется.
Булимия обычно начинается с попыток
поддержать нормальный вес и заканчивает-
ся потерей самоконтроля.
История
Неконтролируемое потребление пищи хо-
рошо известно под названием «синдром ноч-
ного питания» (Stunkard et al., 1955). Ком-
пенсирующее поведение при злоупотребле-
нии пищей (вызывание рвоты, прием
слабительных средств или других лекарств)
уже описывалось раньше. Булимистическое
поведение можно иногда наблюдать как ос-
ложнение анорексии. Когда больной анорек-
сией уже больше не в силах отказываться
от еды, булимистическое поведение может
дополнить состояние анорексии. Таким же
образом ускоренное лечение при анорек-
сии с целью нормализации массы тела мо-
жет привести к булимистическому поведе-
нию, но в этом случае первоначальное на-
рушение — все же нервно-психическая
анорексия.
Булимия раньше описывалась как подгруп-
па анорексии. В конце 1970-х годов интерес
к этой проблеме усилился. Английский врач
Gerald Russell в 1979 году говорил о нервно-
психической булимии как о варианте нервно-
психической анорексии.
Американская ассоциация психиатров
предложила в своей диагностической работе
(1980) считать булимию отдельным синдро-
мом. В поздней версии системы DSM описа-
но поведение, при котором человек очень
много ест, приведена частота случаев и фо-
бии веса. Булимия стала самостоятельным
синдромом, который не обязательно должен
быть связан с анорексией.
232 НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ
D. На самооценку сильно влияет
фигура и вес.
E. Нарушения в еде встречаются и
помимо периодов нервно-психичес-
кой анорексии.
Особые типы:
с самоочищением: при булимии человек
использует такие средства, как рвота,
прием слабительных или клизмы;
без самоочищения: человек использует
другие возмещающие меры (такие, как
быстрые движения), но не прибегает
при этом к слабительным средствам
и т. п.
Диагностика
Критерии диагностики булимии показаны в
табл. 18.1.
В обычной клинической практике можно
применять предложенные Russell (1979) про-
стые критерии диагностики булимии, кото-
рые были уточнены в 1983 году (Fairburn
осп Garner, 1986):
1. Постоянное потребление пищи, повторя-
ющиеся случаи слишком обильного ее
потребления.
2. Меры, направленные против увеличения
веса из-за потребления пищи в избыточ-
ном количестве.
3. Психопатология, похожая на классичес-
кую анорексию.
4. Ранний субклинический или клинический
эпизод при анорексии.
Таблица 18.1. Нервно-психическая були-
мия. Критерии диагноза согласно DSM-IV
(Взято из MINI-D-IV Диагностические критерии соглас-
но DSM-IV, 1995)
Дифференциальный диагноз
Нервно-психическая анорексия: примерно у
60 процентов пациентов с анорексией раз-
вивается булимистическое поведение.
Нарушения питания: у многих пациентов
с затяжным течением булимии во время
болезни критерии ее проявляются лишь ча-
стично, чаще всего во время постепенного
выздоровления. Особый случай частично
проявляющегося синдрома — обильный при-
ем пищи (без возмещающих последствий),
который в DSM-IV рассматривается как от-
дельный синдром.
Курс похудения: постоянное волнение по
поводу веса и фигуры, переходящее в нару-
шение питания.
Стресс: потребление малого количества
пищи как облегчающее поведение без одно-
временной фобии веса.
Депрессия: нетипичные депрессии с потреб-
лением пищи в избыточном количестве без
компенсирующего поведения или фобии веса.
Другие психиатрические нарушения: раз-
ные типы поведения в потреблении пищи
А Повторяющиеся случаи потребления
большого количества пищи. Такой
эпизод можно отметить случаем 1)
и случаем 2):
1) в течение ограниченного времени
(например, двух часов) человек
ест значительно больше пищи,
чем другие люди за то же время и
при таких же обстоятельствах;
2) человек считает, что он потерял
контроль над потреблением пищи
(например, чувство, что он не
может закончить есть или контро-
лировать, что и сколько он ест).
B. Повторяющиеся случаи компенсиру-
ющего поведения, чтобы не приба-
вить в весе (например, вызов рвоты
или прием лекарства, клизма).
C. Оба вида булимистического поведе-
ния (неограниченный прием пищи
и компенсирующее поведение)
случаются в среднем два раза в
неделю в течение трех месяцев.
НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ 233
при шизофрении, синдромах Прадера —
Вилли, Клайна — Левина (в последнем случае
обильное потребление пищи сочетается с
повышенной потребностью во сне и различ-
ными психическими синдромами в четко
ограниченные периоды). Расстройство лич-
ности импульсивного типа.
Соматические болезни-, опухоли гипота-
ламуса.
Эпидемиология
Развитие булимистического поведения с по-
треблением большого количества пищи и
вызыванием рвоты случается у большинства
пациентов с анорексией. Примерно 30 про-
центов пациентов с булимией пережили
раньше анорексию. Случаи булимии увели-
чиваются, их частота была подсчитана в
начале 1990-х годов, это примерно 12:10 000
(Turnbull et al., 1996; Hoek, 1993). Согласно
результатам исследования, количество моло-
дых женщин составляет 1—1,5 процента от
общего количества в популяции. Такие дан-
ные должны рассматриваться как пример-
ные, так как вся информация взята из меди-
цинской документации, а многие больные не
обращаются за помощью.
В выборочных материалах (например, дан-
ные колледжей США) число женщин, имею-
щих эту проблему, достигло 20 процентов, в
то время как число мужчин значительно ниже
(Pyle et al., 1983). Что касается возраста, при
котором появляется булимия, то он несколь-
ко выше, чем при анорексии, и приходится
примерно на годы юности или молодости
(Fichter och Quadflieg, 1995). Но осознание
своей внешности и желание похудеть появля-
ются уже в подростковые годы. Поэтому в
некоторых исследованиях указывается на то,
что и при булимии идет тенденция снижения
возраста заболевших, хотя булимия, начав-
шаяся до первой менструации, все еще нео-
бычайно редкое явление (Schmidt et al., 1995).
Так как булимия считается чем-то постыд-
ным, то о ней обычно не распространяются.
Клинический опыт психиатрии как в Шве-
ции, так и в других западных странах пока-
зывает, что количество случаев возникнове-
ния булимии в молодые годы в последнее
время увеличилось. Эту точку зрения под-
тверждают и некоторые исследования.
До сих пор считается, что «борьба» с из-
быточным весом больше характерна для
девушек и молодых женщин с высшим обра-
зованием из определенных социальных групп.
Но все чаще случается, что это заболевание
проявляется и у людей из групп с худшими
социально-экономическими условиями, а так-
же среди беженцев. Сложности с самооцен-
кой могут возникать у девушек-подростков
из стран с совершенно другой культурой и
другими идеалами красоты.
Проблемы с весом можно также наблю-
дать среди девочек-подростков, которые стра-
дают диабетом (инсулинозависимые). Конт-
ролируемые исследования показали, что на-
рушения питания в этой группе очень часты
(Rodin et al., 1986), больные надеялись поху-
деть с помощью доз инсулина, что вызывало
риск осложнений, даже если у пациента-ди-
абетика не проявились все критерии синдро-
ма нарушения питания (Peveler et al., 1992).
Причины
Считается, что при булимии, как и при ано-
рексии, в основе генеза множество факто-
ров: социальных, психических, биологичес-
ких. Низкая самооценка и другие психологи-
ческие проблемы легко могут стать поводом
для тревог по поводу фигуры, для фобии веса,
а также курса похудения. Примерно каждый
третий пациент с булимией имел в анамнезе
анорексию. Интервал между этими двумя
формами болезни может быть от несколь-
ких месяцев до года. Интенсивность психо-
патологии может быть разной— от серьез-
234 НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ
ных личностных нарушений до более подра-
жательного социального поведения (напри-
мер, начать курс похудения или похудеть без
отказа от еды, усилив двигательную актив-
ность).
СОЦИАЛЬНО-КУЛЬТУРНЫЕ ФАКТОРЫ
Современное западное общество выработа-
ло определенный идеал красоты и предъяв-
ляет по этому поводу высокие требования к
внешности женщины. Не развитые полнос-
тью, не уверенные в себе девочки-подростки
и комплексующие молодые женщины не
могут противостоять влиянию масс-медиа,
моды и рекламы. Идеал красоты влияет и на
молодых мужчин, поэтому они ходят в раз-
личные секции, чтобы усовершенствовать
свое тело. С точки зрения психодинамики
булимия может рассматриваться как поло-
ролевой конфликт. Ранее пережитые сексу-
альные неудачи могут усугубить состояние.
Это нарушение поведения обусловлено пси-
хосоциальными проблемами, когда человек,
вопреки требованиям и ожиданиям, не мо-
жет им соответствовать должным образом.
Вне зависимости от точки зрения булими-
стическое поведение воспринимается как
навязчивое, осуществляемое с целью забыть
неприятные чувства и переживания, которые
в противном случае могли бы привести к
неконтролируемому гневу.
Фобия веса диктует желание пройти курс
похудения, что ведет к попытке ограничения
в еде. Но при этом возникает риск появления
проблем с сахаром в крови и гормонального
сдвига, что, в свою очередь, ведет к усиле-
нию всасывания элементов пищи и может
вызвать риск развития нарушения питания
(Patton et al., 1990). Чем сильнее принужда-
ют человека к тому, чтобы он похудел, тем
выше риск появления у него булимистичес-
кого поведения, стремления вызвать рвоту и
подвергать себя изнуряющим тренировкам.
Это можно наблюдать у фотомоделей и
танцоров, а также у многих спортсменов.
ПСИХИЧЕСКИЕ ФАКТОРЫ
Как показывают контролируемые исследова-
ния, женщины с булимией и пациенты с
другими психическими заболеваниями в от-
личие от здоровых людей переживали раз-
личные неприятные ситуации в школьные
годы, включая и сексуальное насилие. Из их
рассказов видно, что они рано приобрели
низкую самооценку и всегда чувствовали, что
их родители ожидают от них гораздо боль-
шего (Fairburn et al., 1997).
Депрессивное состояние, вполне обычное
при булимии, исчезает, если человек пытает-
ся справиться с нарушениями питания.
Для небольшой группы людей булимия
является частью депрессивной болезни, и их
булимистическое поведение зависит от
депрессивного нарушения. В таких случаях
часто обнаруживаются аффективные болез-
ни в семье. Другие психические заболевания
(например, синдромы страхов, синдром на-
вязчивости) встречаются гораздо реже, но
считается, что они ухудшают прогноз или
вызывают риск заболевания с нарушением
питания.
Исследования показывают, что некоторые
черты личности, которые часто проявляют-
ся у больных с нарушениями питания, иног-
да существуют еще до самого нарушения и
могут внести свой вклад в заболевание и/или
поддержание нарушения. Пограничные рас-
стройства личности с преходящей импуль-
сивностью, нестабильностью межличност-
ных взаимоотношений и самооценки, а так-
же аффекты — это, согласно большинству
исследований, признаки булимии, характер-
ные для 25—50 процентов больных.
У многих пациентов с булимией наблюда-
ются черты личностных нарушений истеро-
идного или нарцисстического типа, не попа-
НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ 235
дающие под критерии какого-нибудь особо-
го диагноза (Rossiter et al., 1993). Thiel и его
коллеги (1995) обнаружили синдром навяз-
чивости у более чем трети обследованных
ими женщин с нарушениями питания. При
этом не было замечено никакой разницы
между людьми, страдающими анорексией,
анорексией с симптомами булимии и були-
мией. Однако Thornton и Russell (1997) от-
метили в своих исследованиях, что синд-
ром навязчивости был обнаружен всего лишь
у 3 процентов пациентов с булимией. Синд-
ром навязчивости диагностируется в сред-
нем за пять с половиной лет до нарушений
питания, после такого нарушения новых его
случаев не фиксируется.
При нарушениях питания (включая були-
мию) наблюдались диссоциативные симпто-
мы. Но такие симптомы чаще ассоциирова-
лись с беспокойством и депрессией, чем с
проблемами потребления пищи. Они также
встречались у больных с шизоидными чер-
тами личности. Waller и Everil сообщили в
1995 году о взаимосвязи диссоциативных
симптомов с анамнезом сексуальных посяга-
тельств.
БИОЛОГИЧЕСКИЕ ФАКТОРЫ
Наблюдая близнецов, ученые (Treasure och
Holland, 1990) отметили, что при булимии
генетический компонент менее значим, чем
при анорексии. И все же недавно проведен-
ное обследование более 2 000 женщин-близ-
нецов в США показало, что конкордантность
булимии была значительно выше для моно-
зиготных близнецов, чем для дизиготных
(Kendler et al, 1991). Однако мы не знаем,
что наследуется и что может сделать челове-
ка уязвимым, а значит, при каких обстоя-
тельствах развивается булимия.
Сейчас методы исследования изменений
нервной системы и функций эндокринной
системы стали более доступными. Они пока-
зывают, что увеличение содержания серото-
нина сдерживает, как уже было описано рань-
ше, прием пищи при анорексии даже после
выздоровления, в то время как сниженная
активность серотонина описывалась в були-
мии как фактор, который может привести к
злоупотреблению едой (Wolfe et al, 1997).
Возможно, существует разная реакция орга-
низма на преходящее изменение активности
серотонина. Предполагается, что при нару-
шениях питания имеют значение холецисто-
кинин и протеиновые продукты, но убеди-
тельных исследований в этом направлении
пока нет.
Психопатология
На самооценку пациентов с булимией боль-
шое влияние оказывают фигура и вес. Фо-
бия веса, то есть болезненный страх быть
или стать полным, является обычной чер-
той как при анорексии, так и при булимии.
В остальном человек, страдающий булими-
ей, характеризуется более импульсивным
поведением и худшей социальной адаптаци-
ей. Он периодически теряет контроль над
собой. Потребление пищи сочетается с им-
пульсивностью, когнитивным хаосом и аф-
фективной лабильностью. Любые чувства
переживаются больным интенсивно, неред-
ко у него возникает страх и ощущение по-
стоянных неудач, что часто приводит к деп-
рессии. А депрессия и презрение к самому
себе порождают риск самоубийства. Отно-
шение с другими людьми первоначально
развиваются бурно, но сексуальный инте-
рес быстро ослабевает из-за патологичес-
кого восприятия своего тела, вызванного
фобией веса. Нарушения питания пережи-
ваются как злоупотребления.
Пациенты с булимией едят, чтобы как-то
ослабить внутреннее напряжение. Злоупот-
ребление едой можно сравнить с бегством
от проблем. Пока человек ест, он смягчает
236 НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ
неприятные моменты своей жизни. Но поз-
же желание есть возвращается, становясь все
сильнее и сильнее.
Типичным является то, что человек часто
ест в одиночестве. «Атаки» на еду чаще все-
го происходят спонтанно, но могут быть и
спланированными, если им предшествовало
напряжение или страх, которые человек
хочет приглушить с помощью еды. Такую
«атаку», если она началась, остановить уже
нельзя. И если, несмотря на все принятые
меры, не удается перестать есть и это про-
должается на следующий день, значит, чело-
век полностью потерял над собой контроль.
«Атаки» обычно заканчиваются провоциро-
ванием рвоты. Иногда рвота может быть
самоцелью, и ее вызывают даже после не-
больших приемов пищи. Наиболее интен-
сивное вызывание рвоты часто идет парал-
лельно с потреблением в избыточном коли-
честве калорийной пищи. Таким образом,
рвота может усилить булимистическое по-
ведение.
Фобия веса может привести также к зло-
употреблению клизмами, диуретическими
препаратами — и все это с целью «сжечь»
пищу как можно быстрее. Нередки периоды
полного голодания. Многие пациенты с бу-
лимией занимаются гимнастикой или спе-
циальными упражнениями, чтобы сжечь
энергию. Очевидные колебания веса доста-
точно тяжелы физически, а чувство вины,
усталость часто ведут к социальной изоля-
ции.
Исследования
СОМАТИЧЕСКОЕ
Соматическое исследование обнаруживает:
• Обычно нормальный по отношению к
росту или иногда слегка избыточный вес.
• Колебания веса (при повторных исследо-
ваниях).
• Болезни зубов (кариес и эрозия эмали).
• Опухшие десны.
• Ранки в уголках рта.
• Припухлости вокруг глаз.
• Иногда аритмия сердца.
ПСИХИАТРИЧЕСКОЕ
Психиатрическое исследование обнаружива-
ет утомляемость, трудность концентрации,
волнение и страх. Пациент часто испытыва-
ет сильное чувство вины, которое ведет к
негативному отношению к себе. Настроение
пониженное, иногда появляются мысли о
суициде или его планировании.
ЛАБОРАТОРНОЕ
При лабораторном исследовании рекомен-
дуется полное исследование крови, электро-
литов, функции печени, гормонов щитовид-
ной железы. Исследуются также уровень глю-
козы и анализы мочи. Достаточно актуальны
ЭКГ и ЭЭГ.
Осложнения
ВОЗМОЖНЫЕ СОМАТИЧЕСКИЕ ОСЛОЖНЕНИЯ
Дентальная эрозия и парадонтит. Фарингит.
Эзофагит с болями в груди и риском суже-
ния пищевода. Гастрит. Панкреатит. Сдвиги
электролитов, которые могут вызывать арит-
мию. Повреждения почек Нерегулярные мен-
струации (неясно, зависит ли это от колеба-
ний массы тела, дефицита массы или эмоци-
онального стресса). Головокружение.
Слабость в мышцах. Нерегулярная дефека-
ция. Запоры. Диарея как побочное явление
при злоупотреблении слабительными сред-
ствами. Неустойчивая менструация (у 50
процентов женщин периодическая менстру-
ация).
НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ 237
ВОЗМОЖНЫЕ ПСИХИЧЕСКИЕ ОСЛОЖНЕНИЯ
Нарушения концентрации внимания. Утом-
ляемость. Нарушения сна. Тенденции к само-
изоляции, перепады настроения, иногда раз-
вивается серьезная депрессия с риском суи-
цида. Фобии. Злоупотребление алкоголем,
лекарствами или наркотиками.
ВОЗМОЖНЫЕ СОЦИАЛЬНЫЕ ОСЛОЖНЕНИЯ
Самоизоляция. Пропуск занятий в школе или
самоустранение от работы. Одиночество. Зло-
употребление алкоголем или наркотиками.
Лечение
Цель лечения — скорейший разрыв круга
беспокойства и страха, чувства вины; пре-
кращение рвоты, частого потребления пищи;
временное освобождение от всего нового,
от различного беспокойства и т. д. Лечение
можно подразделить на три шага.
Шаг 1. Лечение чисто физиологических
изменений, особенно если присутствует го-
лод. Обучение правильному и сбалансиро-
ванному питанию. Советы, поддержка, рабо-
та с мотивацией.
Шаг 2. Идентификация решающих факто-
ров, умение понять, почему случилось то, что
случилось. Поддержка, чтобы пациент мог
справиться с ситуацией.
Шаг 3. Осознание психологических фак-
торов, психотерапия.
Существуют различные психотерапевти-
ческие методы, которые применяются при
булимии. Используя психодинамическую те-
рапию, можно выработать чувства и поведе-
ние, контролирующие желание часто есть.
Пациенты с булимией, как правило, хотят
получить помощь при различных нарушени-
ях питания, но им очень трудно отказаться
от своей цели достичь маленького веса. Они
обычно хотят недостижимого: быть здоро-
выми и все же сохранить фобию веса.
Как показывает опыт, хороший эффект
при лечении булимии дает когнитивная по-
веденческая терапия, если сравнивать ее с
отсутствием лечения вообще, только психо-
фармакологическим лечением или другой
формой психотерапии (Mitchell et al., 1996).
Но здесь, к сожалению, не хватает данных
исследования результативности лечения под-
ростков с булимией. И все же эффект когни-
тивной поведенческой терапии ограничен:
только около 50 процентов пациентов пре-
кращают часто есть и вызывать после этого
рвоту. В остальных случаях видно лишь оп-
ределенное улучшение или вообще нет ника-
кого результата.
Когнитивная поведенческая терапия на-
правлена на то, чтобы изменить ход мыслей
по поводу веса, фигуры и еды и в то же
время улучшить самооценку и самосознание.
Форма лечения ориентирована на проблему,
и поэтому считается, что в первую очередь
нужно обработать ситуацию и проблему
вместе с пациентом. Пациент должен быть
предельно информирован обо всем, его надо
поддерживать, подбадривать и давать сове-
ты. Пациенту нужно помочь установить кон-
троль над потреблением пищи, распознать и
изменить дисфункциональные мысли, чтобы
в конце концов достичь правильного поведе-
ния и закрепить его.
Практически же пациенты работают с раз-
личными анкетами, которые каждый день за-
полняются ответами на вопросы типа: когда,
что, где и как много он съел, принимал ли
после этого слабительные средства или вы-
зывал рвоту и как себя чувствовал в данной
ситуации. Такая схема создает материал для
работы вместе с пациентом. Короткий курс
когнитивной поведенческой терапии может
дать хорошие результаты (Waller et al., 1996).
Giant (1993, 2000) описал похожий метод
самопомощи при булимии, который основы-
вается на модели краткой терапии. Похожее
английское издание анкет самопомощи дей-
238 НЕРВНО-ПСИХИЧЕСКАЯ БУЛИМИЯ
ствует так же хорошо, как психообразова-
тельная беседа.
Но если отчетливо видны симптомы деп-
рессии, тогда больному нужно назначать
антидепрессивные средства. Иногда бывает
сложно выбрать нужный препарат. Т]рицик-
лические антидепрессанты, например, име-
ют тенденцию увеличивать вес, а иногда
вызывают желание потреблять продукты,
содержащие большое количество углеводов,
а то и другое плохо для данной группы па-
циентов. Новые препараты (ингибиторы об-
ратного захвата сератонина) не имеют та-
ких побочных эффектов, и поэтому часто
предпочтение отдается им.
Сезонные изменения, которые присутству-
ют у этой группы пациентов, вызывают не-
обходимость изучения тех методов лечения
булимии, которые уже показали эффект при
симптомах нарушения питания и депрессив-
ных моментах.
Исправить патологическое восприятие па-
циентом своего тела может специально под-
готовленная терапия по этому поводу (име-
ется в виду психотерапия как способ помочь
пациенту найти какой-то метод, чтобы выра-
зить свои чувства). Часто предлагается по-
мощь диетолога, которая бывает очень цен-
ной.
Все вышеперечисленные меры направле-
ны главным образом непосредственно на
пациента. Но может привести к лучшему
пониманию требований пациента и в то же
время большей поддержке ему со стороны
ближайших родственников и терапевтичес-
кое воздействие на всю семью.
Большинство пациентов с нарушениями
питания лечатся амбулаторно. Стационарное
лечение обычно требуется при соматичес-
ких симптомах, когда страдает ЦНС или если
больной подвержен мыслям о суициде. Или
если при затяжной булимии необходимо дать
человеку шанс привыкнуть к изменениям в
питании без последующей рвоты, а круг «при-
ем пищи — рвота» должен быть разорван.
Течение и прогноз
Течение болезни может варьировать от лег-
ких случаев с «атаками» на еду раз в неделю
до более сложных случаев с многократным
обильным потреблением пищи каждый день.
Вполне обычно, что булимистические пери-
оды сменяются периодами анорексии с пос-
ледующими изменениями массы тела.
По наблюдениям, пациенты с булимией
редко переходят к другому злоупотреблению
(Swift et al., 1987; Hsu och Sobkiewics, 1989;
Collings och King, 1994). А если это случает-
ся, то чаще всего ассоциируется с личност-
ными нарушениями импульсивного типа, а
также оставшимися нарушениями питания
(Lacey och Evans, 1986).
Половина пациентов с булимией после
лечения освобождается от нарушений пита-
ния. Риск повторного возникновения болез-
ни равен примерно 30 процентам и наибо-
лее велик в первые годы после лечения (Keel
och Mitchell, 1997). В самом длинном (10 лет)
наблюдении пятидесяти пациентов с були-
мией у половины здоровье восстановилось
(Collings och King, 1994), у остальных оста-
лись отдельные жалобы, а состояние четы-
рех человек (9 процентов) по-прежнему
отвечало всем критериям булимии.
Чувство контроля и ощущение своего
тела являются важными условиями прогно-
за — более, чем само нарушение поведения.
Если не удается помочь пациенту вернуть
реальное восприятие своего тела, риск про-
должения проблемы достаточно велик. Не-
довольство по поводу тела, его формы и
веса в то время, когда лечение заканчивает-
ся, является сильным фактором продолже-
ния болезни (Freeman et al., 1985). Для ос-
тальных пациентов результаты лечения мож-
но оценить по следующим категориям:
контроль симптомов, изменение отношений
в семье и с друзьями, изменение отношения
к целям жизни и карьере.
Пограничные состояния
19
Ларе Хеллгрен
История
В середине — конце XIX века были впервые
разграничены такие психические состояния,
как шизофрения и маниакально-депрессив-
ный психоз. Помимо душевных заболеваний
выделили состояния, при которых не возни-
кали галлюцинации или ложные представле-
ния, но которые все же вели к серьезным
проблемам жизни в обществе.
Большинство клиницистов и исследовате-
лей пытались описать и понять психопато-
логию пациентов с разными симптомами.
Долгое время находили, что многие из этих
симптомов больше всего схожи с симптома-
ми шизофрении, и поэтому относили их к
пограничным нарушениям как к более мяг-
кой форме шизофрении (в том числе
Kraepelin, Freud och Bleuler). Принимались во
внимание и несколько других диагнозов, на-
пример псевдоневротическая шизофрения,
амбулаторная шизофрения и латентный пси-
хоз. Само понятие «пограничное состояние»
появилось уже во второй половине XIX века.
Первым, кто описал пограничные наруше-
ния, невротические, психотические и психо-
патические симптомы, а затем уже и диагноз
пограничного нарушения, используемый те-
перь многими клиницистами и исследовате-
лями, был Schmideberg (1959) (см. дальше
Stone, 1986).
Grinker изучал диагнозы у пациентов пси-
хиатрической больницы и пришел к выводу,
что следует разделить пограничное наруше-
ние и другие психиатрические диагнозы. Он
выделил четыре подгруппы: 1) психотичес-
кую пограничность; 2) основную группу по-
граничности; 3) «как будто» пограничность
и 4) невротическую пограничность. Соглас-
но Grinker, пациентов в таких пограничных
подгруппах отличают: а) гнев как обычный
аффект; в) недостаток чувственных отноше-
ний с другими; с) плохая сплоченность;
д) депрессивно окрашенная жизнь. Ученый в
своих наблюдениях показал, что у таких
пациентов впоследствии шизофрения не раз-
вивается (Grinker, 1979).
Диагноз
Уже в I960—1970-е годы пограничное нару-
шение как диагностический термин стал ис-
пользоваться в тех случаях, когда критерии
психиатрических болезней были непримени-
мы к части пациентов с серьезной симпто-
матологией. Gunderson хотел улучшить диаг-
240 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
ностическое разделение с помощью струк-
турированного интервью, которое охваты-
вало бы 123 вопроса. С помощью его можно
по крайней мере разделить пограничное
нарушение и невротическую депрессию или
шизофрению (Gunderson et al., 1981;
Gunderson, 1982).
Gunderson характеризовал «типичные»
состояния пациентов с пограничными нару-
шениями следующим образом: 1) худшая, чем
можно было ожидать, социальная адаптация;
2) нехватка импульсного контроля (секс,
злоупотребления, насилие); 3) демонстратив-
ные попытки самоубийства; 4) сильные
аффекты различных видов; 5) преходящие
психотические периоды; 6) плохая перено-
симость одиночества; 7) отношения с близ-
кими людьми — от зависимости до унижения
или презрения.
DSM, ISD и пограничные
состояния
В практике детской и подростковой психи-
атрии рекомендуются следующие диагности-
ческие системы — американская DSM (АРА,
1994) и европейская ISD (WHO, 1993).
Понятие «пограничные состояния» было
широко распространено в 1950— 1960-е
годы, но с конца 60-х в DSM-II используется
понятие «латентная шизофрения». В новой
версии DSM-III после консультаций экспер-
тов о пригодности диагностических крите-
риев для пограничного нарушения были даны
определения двух разграниченных диагнозов
под одной главной рубрикой «личностные
нарушения»: 1) шизотипическое личностное
нарушение — это пограничное состояние,
которое характеризуется своеобразием
мышления, восприятия, языка, отгороженно-
стью и генетической предрасположенностью
(Wender, 1977). Раньше это также называ-
лось пограничной шизофренией или латент-
ной шизофренией; 2) пограничное расстрой-
ство личности, при котором наблюдается
большая схожесть с критериями Gunderson
Kernberg отмечал, что диагностическое
определение только пограничного нарушения
в DSM-III слишком узко для клинического ис-
пользования. Он считал, что сюда должны
быть включены и другие личностные нару-
шения, такие, как нарцисстическое, истероид-
ное и антисоциальное. Kernberg говорил, что
речь здесь надо вести о «пограничной лично-
стной организации» (ПЛО) на высоком и со-
ответственно низком структурном уровне.
Разработчики диагностической системы
DSM в новом, четвертом, издании (DSM-IV)
попробовали достичь взаимопонимания и
отделили пограничное расстройство лично-
сти от шизотипического. В DSM-IV погра-
ничные личностные нарушения включены в
одну группу с нарцисстическими, истероид-
ными и антисоциальными нарушениями.
Шизотипическое же личностное нарушение
включено в группу А вместе с параноидными
и шизоидными личностными нарушениями.
DSM не использует понятие «личностные
нарушения» в отношении детей и подрост-
ков до восемнадцати лет. Для этого исполь-
зуются понятия «антисоциальные личност-
ные нарушения с нарушениями поведения» и
«пограничное расстройство личности», ко-
торые соответствуют личностным наруше-
ниям. Табл. 191 представляет критерии диаг-
нозов согласно DSM-IV.
Таблица 19.1. Пограничное расстройство
личности. Критерии диагноза согласно
DSM-IV
Преходящие эпизоды очевидной
импульсивности, а также нестабиль-
ность поведения при установлении
межличностных взаимоотношений,
неадекватная самооценка и аффекты.
Нарушения проявляются в разных
ситуациях, обнаруживая первые симп-
томы еще в подростковом возрасте, и
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 241
соответствуют по крайней мере пяти
из следующих пунктов:
1. Значительные усилия во избежание
действительных или выдуманных
разлук (суицидальное поведение,
которое описывается под цифрой 5,
здесь не рассматривается).
2. Нестабильные интенсивные межлич-
ностные отношения как признак
сильной идеализации, затем меняющие-
ся на недооценку партнера.
3. Нестабильность самооценки и
самоосознания.
4. Импульсивность по крайней мере
двух разных видов, которая может
привести к серьезным последствиям
для самого человека, например расто-
чительности, сексуальным похождени-
ям, употреблению наркотиков, насилию
(суицидальное поведение, которое
описывается под цифрой 5, здесь не
рассматривается).
5 Повторяющееся суицидальное
поведение, суицидальные жесты или
угрозы, а также самодеструктивные
поступки.
6 Нестабильность настроения, напри-
мер интенсивная временная раздражи-
тельность, приступ страха, который
обычно длится несколько часов и
редко дольше нескольких дней.
7. Хроническое чувство опустошен-
ности.
8. Неадекватный интенсивный гнев или
трудности в контроле агрессивных
импульсов (например, постоянная
злоба, повторяющиеся придирки,
драки).
9. Преходящие, связанные со стрессом
параноидные мысли или серьезные
диссоциативные симптомы.
(Взято из MINI-D-IV Диагностические критерии соглас-
но DSM-IV, 1995)
В ISD-9 (МКБ-9) (1987) не упоминаются
пограничные нарушения, так как в этой си-
стеме обозначены более значительные сим-
птомы. Пограничные диагнозы в DSM-III
соответствуют в ISD-9 психотическим лич-
ностным нарушениям, шизоидным личност-
ным нарушениям, взрывным личностным
нарушениям. В новом издании этой диагно-
стической системы (ISD-10) указаны крите-
рии эмоционально нестабильных личност-
ных нарушений, которые больше всего со-
ответствуют пограничному расстройству
личности в DSM-IV. Эмоционально нестабиль-
ные личностные нарушения характеризуют-
ся тенденцией к импульсивности, а также тем,
что пациентами не учитываются возможные
последствия их действий. Вполне обычно, что
при аффекте они не могут контролировать
свои реакции насилия. Существует тенден-
ция конфликтного поведения, особенно ког-
да импульсивные поступки затормаживают-
ся или что-то (кто-то) мешает их осуще-
ствить. Расстройство личности можно
подразделить на два типа: импульсивный,
который характеризуется прежде всего эмо-
циональной нестабильностью, недостатком
контроля, и пограничный, который характе-
ризуется неточностью по поводу восприя-
тия самого себя, целей своей жизни, внут-
реннего выбора, а также хроническим чув-
ством внутренней пустоты, интенсивными и
нестабильными межличностными отношени-
ями, тенденцией к самодеструктивному по-
ведению, включая суицидальные поступки и
попытки.
Пограничная личностная
организация
Otto Kernberg (1975) еще до Schmideberg
подчеркивал, что существует значительная
группа пациентов с психопатологическими
наклонностями, у которых наблюдается осо-
бая стабильная патологическая форма струк-
242 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
туры «Я». Эта «Я-патология» отличается от
той, что бывает при неврозах и психозах.
Kernberg называет это состояние погранич-
ной личностной организацией (ПЛО), отме-
чая тем самым, что личностные нарушения
стабильны, несмотря на то, что симптомато-
логия может значительно меняться даже у
одного и того же человека. Уровень патоло-
гии здесь связан с уровнем интрапсихичес-
кой «Я»-структуры, и Kernberg описывает ее
как нарушение ПЛО на высоком и соответ-
ственно низком структурном уровне. Так как
симптомы, которые проявляются у пациен-
та, могут быть идентичны невротическим и
другим, менее серьезным, нарушениям харак-
тера, а в некоторых случаях даже психоти-
ческим нарушениям, необходимо тщательное
диагностическое исследование, поскольку по-
граничная проблематика, согласно Kernberg,
требует для успешного лечения особых те-
рапевтических мер.
Kernberg разграничивает три направления
исследования для установки диагноза и по-
нимания пациента с пограничной личност-
ной организацией: 1) описательную симпто-
матологию, которая указывает на ПЛО-диаг-
ноз; 2) структурную диагностику (оценка
интрапсихической структуры пациента), ко-
торая является решающей для диагноза; 3)
генетико-динамический анализ (роль агрес-
сии и разочарований в течение первых лет
жизни).
Под интрапсихической структурой подра-
зумеваются адаптивные ресурсы «Я», органи-
зующие защитные функции. «Сверх-Я» мо-
жет рассматриваться как расширение функ-
ции «Я». Недостаточная «Я»-структура
получает, как следствие, недостаточную
«сверх-Я»-функцию с отсутствием интерна-
лизированной системы и неумением пони-
мать, что другие люди также играют важную
роль в межличностных взаимоотношениях.
Раньше считалось, что картина «сверх-Я»
была результатом решения конфликта. Но
сейчас полагают, что внутренний разочаро-
вывающий объект таким образом строит
первую примитивную архаичную «сверх-Я»,
которая затем развивается и созревает вме-
сте с развитием «Я» в процессе разделения —
индивидуализации (см. ниже). Патология
«сверх-Я» проявляется, например, в неумении
или трудности осознавать свою вину или,
скажем, испытывать чувство печали о дру-
гих, в неумении сопереживать, приспосабли-
ваться к другим людям, в частой лжи, пара-
зитизме. Недостаточная «сверх-Я»-функция
вполне обычна в ПЛО.
Описанный синдром не является патогно-
моничным, но если у пациента проявляются
два или несколько из следующих симптомов,
надо, согласно Kernberg, отметить, что здесь
может быть ПЛО, и соответственно углубить
диагностические усилия, чтобы выявить сле-
дующие критерии: 1) страх хронический,
диффузный и «свободный»; 2) полисимпто-
матический невроз (например, фобии, раз-
личные наваждения, которые мешают жиз-
ни, ипохондрия); 3) полиморфные извращен-
ные сексуальные черты (часто несколько
извращенных увлечений, это касается и фан-
тазий); 4) параноидные, шизоидные и гипо-
маниакальные черты личности; 5) частые
проявления импульсивного поведения (про-
блемы с плохими привычками); 6) инфан-
тильное и нарцисстическое поведение, деп-
рессивное поведение с саморазрушающими
и/или садомазохистскими чертами.
Когда симптоматология выявляет здесь
главную причину, то интрапсихическую
структуру пациента по Kernberg надо оцени-
вать на возможное проявление: 1) неспеци-
фичных признаков «Я»-слабости (неумение
противостоять страху, контролировать им-
пульсы, недостаток развитых сублимацион-
ных возможностей); 2) черт первичного
мыслительного процесса (особенно в связи
с неструктурированными ситуациями, про-
ективными тестами и интоксикациями (см.
ниже); 3) психологической защиты, когда до-
минирует так называемая «примитивная за-
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 243
щита» (отрицание, расхождение во мнениях,
проективная идентификация, проецирование,
идеализирование, оценивание); 4) нарушен-
ных объектных отношений (пациент не
может в своем интрапсихическом мире со-
здать стабильные внутренние картинки, реп-
резентацию объекта).
Что касается генетико-динамических пред-
посылок, то Kernberg считает, что у пациен-
тов с ПЛО чаще всего в анамнезе очень
ранние и сильные выражения разочарова-
ния и агрессии, которые, возможно, могут
быть следствием недостатка близкого окру-
жения в детском возрасте. (Под генетико-
динамическими понимаются такие ранние
положения, которые могут играть решающую
роль в развитии последующих трудностей
или нарушений.) Но Kernberg считает также,
что некоторые из таких детей обладают
врожденной агрессивностью (врожденным
страхом) и, согласно, например, Mahler и
Greenacre, врожденными трудностями в раз-
решении каких-либо проблем и ситуаций
разочарования (см. ниже).
Чтобы поставить адекватный диагноз,
Kernberg создал специальный инструмент —
структурированное интервью. Оно представ-
ляет собой комбинацию психиатрической и
психоаналитической диагностики, где врач
задает вопросы относительно того, как чело-
век воспринимает себя, своих ближайших
родственников и друзей и данную ситуацию
с интервью. Уровень функций пациента мож-
но оценить в двух направлениях: само-
восприятие и объектные отношения. Нереа-
листичная картина самовосприятия, как и
восприятия близких родственников, друзей,
того, кто ведет интервью (объектное воспри-
ятие), называется диффузией идентичности
личности.
Для ПЛО характерно то, что диффузия
идентичности происходит в большей или
меньшей степени спонтанно и разделяет
пограничную проблематику и невротическое
нарушение. Умение протестировать реаль-
ность (т. е. уметь отличить то, что есть «Я»,
от того, что есть «не-Я», что случается во
мне — мои мысли и чувства, от того, что
случается вне меня, и понять то, что проис-
ходит в нормальном социальном взаимодей-
ствии) и является в большинстве случаев
ПЛО пациентов, не имеющих психотичес-
ких нарушений. Но такие пациенты в не-
структурированных или незнакомых ситуа-
циях, провоцирующих страх, в регрессивных
отношениях терапии или под влиянием ал-
коголя или наркотиков могут спонтанно и
кратковременно потерять умение реально
оценивать ситуацию (см. табл. 19.2). Чтобы
клинически верно провести дифференциаль-
ную диагностику, нужно обратиться к ориги-
нальной работе Kernberg (1981).
Таблица 19.2. Дифференциальная диагно-
стика ПЛО согласно Kernberg (1981)
Диффузия
идентичности
Неврозы -
ПЛО +
Психозы +
Тестирование
реальности
+
+
-
Развитие разделения —
индивидуализации
Чтобы разобраться в симптоматологии па-
циента с ПЛО, Margaret Mahler наблюдала за
нормальным развитием взаимоотношений
матери и ее новорожденного ребенка. Это
наблюдение позволило ей в 1955 году сфор-
мулировать и описать нормальный процесс
разделения — индивидуализации и даже обо-
значать помехи, которые могут существо-
вать/возникать в развитии. Она назвала это
психическим рождением человека (Mahler et
al., 1975).
Открытие Spitz (1946) «синдрома госпи-
тализма», как и исследование Mahler, поддер-
жало так называемую школу объектных от-
244 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
ношений, организованную в традициях пси-
ходинамической теории. Школа объектных
отношений подчеркивает, что ребенок рож-
дается с первичными потребностями, пер-
вичными инстинктами и связывает себя с
определенным человеком (создает объектные
отношения), чтобы, например, утолить го-
лод. Новорожденный, которому всего лишь
несколько часов или дней, может установить
благоприятное взаимодействие с матерью
(или тем, кто за ним ухаживает), а также
стимулировать ее инстинкты заботы и уг-
лублять возникшие связи (Bower, 1977;
Crotstein, 1980;Lichtenberg, 1981;Meltzoffoch
Moore, 1983).
Kernberg в своей работе стремился интег-
рировать идеи школы объектных отноше-
ний с более традиционным «Я»-психологи-
ческим направлением в психоанализе (Igra,
1983; Haugsgjerd, 1988).
Mahler описывает, как ребенок в процессе
разделения — индивидуализации развивает-
ся, хотя и в достаточно ограниченной фор-
ме, из фазы симбиотической целостности с
матерью до дифференциации себя от нее,
после чего осмеливается отделиться от нее и
делать все по-своему, выражая тем самым,
что он стал особенным/отдельным индиви-
дом. Согласно наблюдениям Mahler, предпо-
сылкой того, что такое долгое и сложное
развитие ребенка будет происходить опти-
мально, являются достаточно хорошие, спо-
койные и близкие как в физическом, так и в
психическом плане взаимоотношения с ма-
терью, при которых опыт ребенка в получе-
нии гармонических ощущений и удовлетво-
ренности перевешивает соответственно
опыт ощущения хаоса и неудовлетворенно-
сти. Именно через мать ребенок учится по-
знавать мир и самого себя. Мать с самого
начала является «Я» (помощником «Я») ново-
рожденного ребенка, тем зеркалом, в кото-
ром ребенок видит самого себя до тех пор,
пока у него не разовьется умение самому
структурировать переживания и память. «От-
ражение» матерью ребенка становится ос-
новой для последующего развития самовос-
приятия и прототипом переживаний ребен-
ком будущих объектных отношений.
Mahler рассматривает «расхождение во
мнениях» как психический примитивный цен-
тральный механизм защиты, который ново-
рожденный ребенок использует, чтобы за-
щитить важные для жизни отношения с ма-
терью. Все хорошее и удовлетворяющее
является для него частью симбиотической
целостности с матерью, все плохое и опас-
ное не может существовать в этом симбио-
тическом рае и должно быть изъято из «сада
желаний». Чтобы сохранить иллюзорный рай
в течение важных первых лет развития, ре-
бенок использует защиту уязвимой психики,
например, отрицание (плохих качеств мате-
ри), идеализацию (которая усиливает карти-
ну полностью идеальной матери), проекцию
(перекладывание нежелательных черт мате-
ри или самого ребенка на другой объект,
который не является матерью и им самим —
т. е. за пределы симбиотической целостнос-
ти) (Mahler et al., 1984; Grafoord, 1986).
Согласно психодинамической теории, все
эти примитивные защитные механизмы ос-
таются высокоактивными у пограничных
пациентов, и поэтому они мешают новым
репаративным возможностям опыта.
Пациент с ПЛО может, в отличие от пси-
хотичного, отличать свое «Я» от «Я» других
людей, фантазии от действительности (даже
если он с помощью проекции часто припи-
сывает свои мысли и чувства другим людям)
Его проблема в том, что ему не удается без
надлежащей помощи развить в себе умение
интегрировать плохие и хорошие объектные
представления, что чаще всего является след-
ствием того, что он либо совершенно идеа-
лизирует хороших людей, либо очень низко
ценит плохих, малозначимых или равнодуш-
ных. Даже самовосприятие строится у него
по такому же принципу, меняясь от идеали-
зирования (я со всем справляюсь, я самый
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 245
лучший и самый красивый, я хочу быть хо-
рошим) до заниженной самооценки (у меня
ничего не получается, я ничтожный, мне
нечего дать другим, я злобное существо).
Психологическая защита приводит к тому,
что переживания соответствующего харак-
тера всегда «стоят отдельно», что противо-
положные чувства по отношению к одному
и тому же объекту невозможны. В результате
пациент не может переживать внутренние
конфликты. Вместо этого позитивную или
негативную часть чувств он проецирует на
окружение.
Masterson в нескольких своих публикаци-
ях отмечает, что подростки с пограничными
нарушениями чаще всего росли с матерями,
у которых есть такие же нарушения
(Masterson, 1973; Masterson ochRinsley, 1975).
Он описывает, как такие матери бывают
обижены и оскорблены, когда их маленький
ребенок во время фазы сближения хочет
справляться со всеми своими проблемами
сам, отстаивает свои позиции. Они чувству-
ют себя покинутыми и пытаются наказать
ребенка или каким-либо образом расстроить
его планы.
В то же время Masterson (1977) допускает,
что, когда дело касается этиологии погра-
ничной проблематики, должны приниматься
во внимание конституциональные и органи-
ческие факторы. Он обращает внимание на
переход от конституциональных к чисто
психологическим/эмоциональным недостат-
кам, которые являются решающими причи-
нами пограничного нарушения у ребенка,
поскольку, исходя из своего опыта, знает, что
чувственные факторы достаточно значимы.
Органические нарушения могут значитель-
но увеличить негативные переживания ре-
бенка в период младенчества. Чтобы преус-
петь во взаимодействии противоположных
объектных восприятий, положительный
опыт должен перевешивать опыт разочаро-
вания. Нарушение восприятия и концентра-
ции вызывает трудности в отношениях с
матерью, увеличивается разочарование как у
матери, так и у ребенка, и все это является
очевидными факторами риска (Kernberg,
1985).
Bellak (1979) и Andrulonis с коллегами
(1981) часто говорят о схожести DAMP/
ADHD/ММД и ПЛН (пограничные личност-
ные нарушения), особенно у пациентов-муж-
чин. Некоторые из таких пациентов, у кото-
рых позже проявились пограничные нару-
шения, возможно, справились с важным и
трудным периодом во время «фазы сближе-
ния» (см. главу 6), если их матери получили
поддержку и помощь.
В этой связи надо подчеркнуть, что нельзя
понимать пограничные нарушения как про-
стой результат неудачи во время фазы сбли-
жения. Последующее исследование показало,
с одной стороны, то, что у ребенка есть врож-
денное желание снова пройти всевозможны-
ми способами моменты развития, с которы-
ми он из-за каких-то неудачных обстоя-
тельств не справился, а с другой — то, что
биологическое «снаряжение» ребенка созда-
ет для него трудности в прохождении вновь
тех моментов и большие сложности для
матери/окружения в том, чтобы помочь ре-
бенку идти дальше в своем развитии опти-
мальным образом.
Стресс и уязвимость являются благопри-
ятными факторами для развития погранич-
ности (см. ниже).
Пограничные состояния
у детей
Большинство исследователей согласны с тем,
что понятие «личность» не может использо-
ваться, когда дело касается ребенка. Детство
должно рассматриваться как период жизни,
когда закладывается основа для формирова-
ния структуры будущей личности, а само
развитие личности продолжается во время
подросткового периода. Взаимодействия с ок-
246 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
ружением в детстве очень интенсивны и
влияют как на переживания, так и на поведе-
ние. У детей можно часто наблюдать сверх-
защиту, контроль импульсов до школы у них,
как правило, слабый, различные страхи и вол-
нения — вполне обычное явление и т. д. По-
этому многие считают, что понятие «погра-
ничность» весьма сомнительно в этой возра-
стной группе (до полового созревания).
В литературе говорится о том, что разде-
ление диагнозов пограничного нарушения в
детстве неясно. Семь авторов, которые уча-
ствовали в исследовании, представили 19
главных симптомов для диагноза, но лишь в
шести из них они полностью уверены. Это
следующие симптомы: 1) нарушенные меж-
личностные взаимоотношения; 2) нарушен-
ное восприятие реальности; 3) беспричин-
ный интенсивный страх; 4) импульсивное по-
ведение; 5) симптомы, напоминающие невроз,
и 6) неравномерное или отличающееся раз-
витие, прежде всего нейрофизиологическое
(Vela et al., 1980).
Разделение диагнозов, касающихся погра-
ничного нарушения, у Chethiks (1986) и Pines
(1986) совпадает с вышеперечисленным. В
то же время они указывают еще на некото-
рые важные черты: 1) соматические заболе-
вания/боль; 2) нейрофизиологические/психи-
ческие нарушения; 3) конституционально
высокий уровень агрессивности; 4) ранние
травмы во взаимоотношениях и 5) длитель-
ные разлуки в раннем возрасте.
Murray (1979) утверждает, что в случаях с
детьми диагноз пограничности используется
некоторыми клиниками, чтобы обозначить
состояния, которые в других описывают
термином «синдром гиперактивности и де-
фицит внимания». Он указывает на то, что
важные симптомы пограничного нарушения
у детей в большей степени точно такие же,
как и для DAMP/ADHD/ММД, и что многие из
пациентов, которые в зрелом возрасте полу-
чили диагноз «пограничные расстройства
личности», в детстве проявляли гиперактив-
ность, импульсивность, нарушение восприя-
тия, недостаток внимания и трудности при
обучении. Paulina Kernberg говорит о том,
что до 60 процентов детей с DAMP/ADHD/
ММД в зрелом возрасте имеют различной
степени пограничное нарушение (персональ-
ное сообщение, 1985).
Vela с коллегами (1980) сомневается по
поводу правильности диагноза «пограничное
нарушение» у детей, считая, что его симпто-
мы могут проявляться в процессе развития
ребенка, но во взрослой жизни результаты
этого нарушения могут быть очень разными.
Это подкрепляется опытом Kestenbaum
Выделив группу из семнадцати детей с диаг-
нозом «пограничное нарушение», он в тече-
ние длительного времени (от 14 до 30 лет)
наблюдал их (Kestenbaum, 1983) и получил
в результате такие диагнозы, как фобии,
шизофрения, биполярная болезнь, шизоти-
пическое расстройство личности, шизоидное
расстройство личности, шизоаффективные
нарушения. Мало кому поставили окончатель-
ный диагноз «пограничное расстройство
личности».
Требуются систематические наблюдения и
обследования детей с ранними нарушениями
(часто употребляемое, но все еще в большей
степени неопределенное понятие), чтобы
дифференцировать органические/врожден-
ные нарушения у ребенка и недостаток эмо-
циональной заботы у матери или того, кто
заботится о ребенке, так как и то и другое
являются решающими этиологическими фак-
торами последующего неудовлетворительно-
го развития личности.
Попытка такого систематического изуче-
ния предпринималась Bradley (1979). Он
сравнил ранние расставания в течение пер-
вых пяти лет жизни у невротических, психо-
тических, антисоциальных пациентов и па-
циентов с пограничными нарушениями (од-
нако не принял во внимание причину разлуки,
время и длительность, а также дифференци-
альную диагностику относительно появления
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 247
DAMP/ADHD/ММД). Он понял, что те паци-
енты, у которых диагностировалось погра-
ничное нарушение, в значительно большей
степени подвергались ранним разлукам.
Другое интересное исследование провели
Bemporad и его коллеги (1980). Были тща-
тельно обследованы дети с диагнозом «по-
граничные нарушения». Слабые неврологи-
ческие признаки выявлены у 2/3 из них.
Кроме того, обнаружено, что ситуация в
семьях почти всех этих детей характеризо-
валась как хаотичная, а в нескольких семьях
даже применялось физическое насилие.
Что касается неточностей установления
диагноза при нарушениях в возрасте до по-
ловой зрелости, то исследование Gualtieri с
коллегами (1983) показало, что из тех детей,
которые находились в больнице с диагнозом
«пограничные расстройства», после тщатель-
ного диагностического изучения (включая
неврологическую, психолингвистическую и
двигательно-перцептуальную оценку) 2/3
получили основной диагноз ММД (минималь-
ная мозговая дисфункция). У других были
поставлены диагнозы «нарушение адаптации»,
«нарушение поведения», «детская шизофре-
ния» и «страх разлуки».
Links с коллегами (1988), изучая взрослых
пациентов с диагнозом «пограничное рас-
стройство личности», обнаружил, что эти
люди в раннем возрасте были разлучены со
своими матерями более чем на три месяца,
их чаще отдавали в приемные семьи, они
чаще по сравнению с людьми, у которых
были другие личностные нарушения, вырас-
тали в семьях, где родители развелись. Herman
с коллегами (1989) отмечает, что у взрослых
пациентов с ПЛН гораздо чаще (81 процент)
был более плохой социальный анамнез, чем
у пациентов с другими нарушениями.
Shapiro (1978) утверждает, что именно
семья в случаях, когда дело касается недо-
статка эмоционального окружения/трудно-
стей, конституциональных/органических
функциональных помех или комбинации их,
должна предоставить ребенку возможность
интегрировать позитивное и негативное вос-
приятие «Я» и других объектов. Поэтому
очень важно, чтобы проблемные семьи по-
лучали помощь независимо от того, как на-
зывается состояние ребенка. Но даже тогда,
когда не хватает просто первичной заботы,
необходимо отмечать собственно функцио-
нальные трудности ребенка. Влияние наслед-
ственности при большинстве так называе-
мых психоневрологических функциональных
нарушениях достаточно велико, что говорит
о том, что у родителей, пока они росли, тоже
были трудности. Towbin с коллегами (1993)
поддерживает новый диагностический тер-
мин «множественное сложное нарушение
развития» для описания трудностей ребенка
в течение первых лет жизни — более точ-
ный и менее спекулятивный по сравнению с
терминами «пограничное нарушение в дет-
стве» или «детская шизофрения».
Пограничные состояния
в подростковом возрасте
В литературе не хватает данных системати-
ческих изучений, касающихся диагностики,
проявления, основных факторов и прогноза
пограничных состояний в подростковый
период. Но большинство авторов, работаю-
щих в этой области, пришли к согласию по
поводу следующих характеристик погранич-
ного расстройства у старших подростков:
1) нарушение поведения, плохая концентра-
ция, апатия, что может привести к антисоци-
альному и криминальному поведению, упот-
реблению наркотиков, самоувечью; агрессив-
ное поведение; избегающее поведение;
2) резкая смена настроения, частая паника и
сомнения как основные черты; очевидная
ложь в структурированных ситуациях; 3) се-
рьезные социальные нарушения отношений
с детскими ожиданиями и потребностями и
4) преходящие депрессивные или психоти-
248 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
ческие моменты (Steinberg, 1985). Такие ха-
рактеристики совпадают с критериями диаг-
ноза в DSM.
В анамнезе существуют множественные
ранние разлуки. Семьи часто состоят из пас-
сивных отцов, требовательных и постоянно
все контролирующих матерей. Один или
даже оба родителя могут проявлять погра-
ничные или нарцисстические черты. Таким
родителям сложно установить в семье какие-
либо границы разрешенного, быть последо-
вательными, оказать поддержку ребенку и в
то же время не слишком опекать, а поощ-
рять его независимую деятельность. Большин-
ство авторов считают, что проблема начи-
нается где-то в два-три года, когда ребенок
стремится к индивидуализации и автономии,
а человек, который заботится о нем, не по-
зволяет и не поощряет этого развития. Ребе-
нок остается очень зависимым от матери,
избегает своих желаний или пытается без
поддержки окружающих стать независимым
в среде, которая к нему часто враждебна
(Masterson, 1980). Такая смена сверхзависи-
мости и недостатка доверия типична в отно-
шениях пограничных подростков как между
собой, так и с психотерапевтами.
0. Kernberg (1979) в опубликованных рабо-
тах по диагностике и лечению пациентов-под-
ростков высказал мнение, что у подростков,
как и у взрослых, необходимо сначала иссле-
довать проявление диффузии личности, при-
митивных мер защиты и недостатка умения
реалистично тестировать себя и только уже
потом подозревать серьезную психопатоло-
гию. Но в диагностике заболеваний подрост-
ков есть серьезные трудности, вызванные ти-
пичными кризисами и потрясениями этого
возраста. Kernberg отмечает следующие диф-
ференциальные диагностические трудности:
1. Симптомы неврозов в подростковом
возрасте могут проявляться дезорганизующи-
ми эффектами, особенно в форме сильных
страхов или депрессии, оказывающими та-
кое же влияние на ситуацию дома, в школе,
на отношения с друзьями, как при серьезном
социальном расстройстве, типичном для по-
граничного состояния.
2. Кризисы личности.
3. Нарушенные объектные отношения
подростков с пограничным состоянием, от-
ражающим диффузию идентичности, мож-
но истолковывать как невротические кон-
фликты по поводу зависимости и потреб-
ности. Они могут привести к серьезным
протестным нарушениям в отношении ав-
торитета родителей, братьев, сестер, шко-
лы. Однако и у здорового ребенка невроти-
ческие конфликты с родителями и властя-
ми могут в подростковый период усилиться,
активизировав такие примитивные реакции
защиты, как контроль, проективное идеали-
зирование и недооценку, что проявляется в
особых объектных отношениях, не охва-
тывая, однако, их полностью (Jacobson et
al., 1986). Нормальные и даже невротичес-
кие подростки могут критиковать и недо-
оценивать своих родителей, но при этом
видят и позитивные их черты. Такие подро-
стки отличаются от нарцисстических или
пограничных тем, что могут чувствовать
вину перед другими людьми, сострадать им,
устанавливать отношения. И все это про-
исходит при достаточно реалистичной
оценке этих людей.
4. Антисоциальное поведение в подрост-
ковом и юношеском возрасте может считать-
ся «нормальной» или невротической (и, та-
ким образом, относительно не злокачествен-
ной) адаптацией молодого человека,
попавшего в антисоциальную группировку
или желающего влиться в нее, но, возможно,
является и выражением ПЛО, «маскирующим-
ся» под подростковую адаптацию. На осно-
вании этого Kernberg очень критично отно-
сится к часто используемому диагностичес-
кому вердикту «нарушение адаптации в
юношеском возрасте», которое должно быть
сигналом к тщательным диагностическим ис-
следованиям структуры личности.
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 249
5. Нормальные, невротические или инфан-
тильные нарцисстические реакции вполне
обычны в подростковом возрасте, особенно
если в картине симптомов нет определен-
ных антисоциальных черт, которые будят
подозрение о более тяжелой патологии. Но в
то же время они могут скрывать тяжелую
нарцисстическую структуру личности. Пато-
логический нарциссизм в подростковом воз-
расте не всегда проявляется конфликтами по
поводу контроля, он может проявиться в
форме различий между ожиданиями челове-
ка и неудачей в ситуациях конкуренции.
Надо сказать, что не все подростки с по-
граничным нарушением проявляют нарцис-
стические личностные нарушения и не все
из них с нарцисстическими личностными
нарушениями будут иметь пограничный син-
дром. Часто пограничная структура личнос-
ти впервые выявляется лишь после диагнос-
тической работы. Кроме того, многие подро-
стки с нарцисстическими нарушениями
функционируют в обществе лучше, чем
«обычные» пациенты с пограничными нару-
шениями, и в большинстве своем впервые
обращаются за помощью через достаточно
большой промежуток времени после первых
проявлений нарушения.
Под нарцисстическими Kernberg понимает
те личностные нарушения, которые характе-
ризуются патологической любовью к себе и
патологическими объектными нарушениями,
происходящими вокруг этого патологически
грандиозного «Я». Подростки с нарцисстичес-
кими нарушениями предельно амбициозны,
пытаются любыми путями достичь успеха и
часто в этом преуспевают. Но внезапная не-
удача, которую они могут потерпеть, несмот-
ря на свою компетенцию, заставляет их оста-
вить деятельность, раньше приносившую удов-
летворение. Типично для таких людей то, что
они знают область своей компетенции и адек-
ватно оценивают, в чем могут или не могут
достичь успеха или триумфа. Если они испы-
тывают неудачу раз за разом, у них может
развиться симптоматическая депрессия, по-
этому при подростковых депрессиях необхо-
димо проходить систематическое диагности-
ческое исследование. Талантливые и интелли-
гентные люди с нарциссизмом могут часто
выглядеть очаровательными гедонистами,
которые ищут удовлетворения с помощью
playboy/playgirl-отношений, они поверхност-
ны и дружелюбны. Поэтому их часто непра-
вильно оценивают, и их трудность в том, что
они не могут найти какую-то более серьез-
ную цель, чем подтверждение своей патоло-
гической грандиозности.
6. В подростковом возрасте нормальное
функционирование сексуальности, ощущение
своей половой принадлежности и сексуаль-
ное экспериментирование могут напоминать
конденсацию склонностей, которые типич-
ны для пограничного нарушения, что клини-
чески проявляется в форме извращенных
сексуальных отношений или фантазий с аг-
рессивными или мазохистскими чертами.
Поэтому важно тщательно исследовать при-
роду сексуальных отношений подростка,
умение романтически влюбляться и каждый
раз новым способом выстраивать отноше-
ния со своим сексуальным партнером.
7. Более длительное психотическое нару-
шение типа шизофрении, указывает в заклю-
чение Kernberg, может восприниматься как
пограничное нарушение, особенно при на-
рушенных объектных отношениях и серьез-
ных нарушениях характера вообще.
Юношеский возраст Bios называет «вто-
рым этапом процесса разделения — индиви-
дуализации», когда особенно остро ставится
вопрос о зависимости и постоянстве. При-
ходит пора спросить у себя: кто я? К этому
принуждает развитие как абстрактной мыс-
лительной деятельности, так и половой
склонности. Подростковый период в норме
— это по всем параметрам период измене-
ний. Bios достаточно долго как клинически,
так и теоретически изучал этот трудный
250 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
период развития и опубликовал несколько
книг о сути юношества (Bios, 1967).
И в заключение подчеркнем еще раз: что-
бы уметь диагностировать личностные на-
рушения с большей долей точности, надо
улучшить диагностику и методику диагнос-
тирования.
Коморбидность
Трудности диагностического разделения по-
граничных нарушений в течение долгого вре-
мени были серьезной проблемой, так как
рождали различные этиологические гипоте-
зы, неточные прогнозы и сложности в оцен-
ке результатов лечения.
Трудности имеются как в теоретическом,
так и в диагностическом плане, а также в
выраженной коморбидности в отношении
оси П-нарушений («стабильные» личностные
нарушения) и оси I-нарушений («эпизодичес-
кие» психические нарушения). Автор этой
главы решил представить достаточно боль-
шое количество исследований, чтобы осве-
тить и подчеркнуть диагностические труд-
ности и связанные с этим неясности относи-
тельно гипотез лечения и прогностической
оценки этой проблемы.
Результаты нескольких исследовании, опуб-
ликованные в последние годы, показывают
значительную взаимосвязь между осью 1-на-
рушений и пограничными расстройствами
личности, а также коморбидность различных
расстройств личности. Тугег (1991) показал
высокое (50 процентов) проявление лично-
стных нарушений у людей, у которых клини-
чески определялись психиатрические нару-
шения (ось I). Loranger с коллегами (1991)
выявил, что количество пунктов, по которым
ставится диагноз «расстройства личности»,
стало меньше.
Shea с коллегами (1990), Reich и Green
(1991) описали особо сильную взаимосвязь
между плохим прогнозом и психическими
нарушениями при аффективной болезни,
паническим страхом и синдромом навязчи-
вости в сочетании с личностными наруше-
ниями. Ваег и другие (1992) пришли к выво-
ду, что у пациентов с синдромом навязчиво-
сти особенно неблагоприятный прогноз, если
одновременно проявляются шизотипическое
расстройство, пограничное или избегающее
расстройство личности. Flick и другие (1993)
обнаружили, что очень часто наблюдается
коморбидность пограничных и истероидных
расстройств личности и нарушений, связан-
ных с депрессией и страхом. Финское иссле-
дование лечения пациентов с пограничным
личностным нарушением (Antikainen et al.,
1995) показало, что самыми серьезными сим-
птомами здесь были страх и депрессия.
Oldham с коллегами (1995) говорил о ко-
морбидности пограничных расстройств лич-
ности и большинства ось I-нарушений (преж-
де всего состояний страха).
Hudziak с коллегами (1996) в своих ис-
следованиях, проведенных в Сент-Луисе
(США) и Милане (Италия), описывает высо-
кую степень коморбидности — критериев,
определяющих диагноз пограничности, при-
менимых также для четырех (США) и соот-
ветственно пяти (Италия) диагнозов DSM. Са-
мые обычные состояния, наблюдаемые им в
Сент-Луисе, это депрессия (87 процентов),
состояние страха (55 процентов), паничес-
кий страх (51 процент). Антисоциальное рас-
стройство личности, злоупотребления, пси-
хосоматический синдром и истерия были
также достаточно часты. Авторы делают вы-
вод, что критерии для диагноза ПЛО являют-
ся неспецифичными.
Rounsaville с коллегами (1998) выявил до-
статочно высокую степень личностных нару-
шений в группе людей с пагубными привыч-
ками, это прежде всего антисоциальное рас-
стройство личности и пограничное
расстройство личности. James с коллегами
(1996) описал достаточно частое явление
депрессии у подростков с пограничным рас-
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 251
стройством. Grilo (1997) в своем исследова-
нии говорит, что комбинация депрессии и
злоупотреблений у пациентов с пограничным
расстройством личности — это обычная ко-
морбирдность. Atlas и Wolfson (1996) замети-
ли в группе подростков с пограничными рас-
стройствами значительную коморбидность
депрессии и диссоциативного состояния.
Zanarini с коллегами (1998) в исследова-
нии коморбидности при пограничном состо-
янии отмечает, что нарушения, связанные со
страхом, и аффективные нарушения являют-
ся в этом случае вполне обычным явлением,
что посттравматический стрессовый синд-
ром также обычен, но все же проявлялся не
всегда и что у мужчин с пограничным рас-
стройством личности, как правило, встреча-
ются различные злоупотребления, а у жен-
щин — нарушения питания.
В литературе упоминается при погранич-
ном расстройстве личности коморбидность
диссоциативного состояния и посттравмати-
ческого стрессового расстройства, часто свя-
занная с имеющимися в анамнезе серьезны-
ми травмами в детстве. В исследовании, про-
веденном с целью изучения существования
диссоциативных нарушений у психически
больных, Saxe с коллегами (1993) говорит,
что среди 15 процентов пациентов с диссо-
циативным синдромом депрессия, посттрав-
матический стресс, злоупотребления и по-
граничные расстройства часто имели в анам-
незе детские травмы. Anderson с коллегами
(1993) обследовал группу женщин (51 чело-
век), которые подвергались сексуальным до-
могательствам, и пришел к выводу, что у бо-
лее чем 88 процентов из них были диссоци-
ативные нарушения, а 55 процентов имели
несколько личностных расстройств. Кроме
того, в этой группе был достаточно высок
уровень депрессий, пограничного расстрой-
ства личности и проблем с пагубными
привычками.
В другом исследовании нарушений Weaver
и Clum (1993) показывают, что среди жен-
щин с депрессией и пограничным расстрой-
ством личности значительно чаще, чем сре-
ди женщин с депрессией, но без погранично-
го расстройства личности, были те, кто под-
вергался сексуальным и физическим
домогательствам, или свидетели насилия.
Sansone с коллегами (1995) такие детские
травмы описывает как четкий фактор, вно-
сящий свою долю в развитие психопатоло-
гии, даже если сексуальные домогательства и
переживания насилия в семье были большей
частью связаны лишь с проблемой погра-
ничности.
Brodsky с коллегами (1995) исследовал
группу пациентов с пограничными расстрой-
ствами личности, чтобы выявить возникно-
вение диссоциаций и их возможную связь с
детскими травмами. Он выяснил, что 60 про-
центов из них в детстве подвергались физи-
ческим и/или сексуальным посягательствам
и у 50 процентов были диссоциации. Среди
последних количество переживших насилие
было больше, чем в пограничной группе без
диссоциативной патологии. Fonagy (1996)
писал, что часто пациенты с пограничным
нарушением личности в разные периоды
своей жизни переживали тяжелые травмы,
которые не были обработаны нужным обра-
зом или их не смогли обработать. Изучая в
течение долгого времени группу пациентов,
Oldham (1996) отмечал, что люди с погра-
ничными расстройствами значительно чаще
(75 процентов), чем те, у кого были лично-
стные нарушения, но не пограничные рас-
стройства личности (33 процентов), имели в
анамнезе насилие. При сравнении погранич-
ных расстройств личности и других лично-
стных нарушений Dubo с коллегами (1997)
обнаружил, что пограничное расстройство
личности от других личностных нарушений
частично отличало хроническое самодест-
руктивное поведение, а в некоторых случаях
в группе с пограничными расстройствами
суицидальное поведение было связано с ин-
цестом.
252 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
Guzder с коллегами в Монреале (1996)
исследовал группу из 98 детей в латентном
возрасте, проходивших ежедневное лечение.
Из них 41 имел пограничные расстройства,
а у 57 были другие серьезные нарушения.
Факторами риска, которые отличали «погра-
ничную группу», были пережитые сексуаль-
ные и физические домогательства, злоупот-
ребление родителей наркотиками или алко-
голем, асоциальное поведение их. Ellason с
коллегами (1996), наблюдая 106 пациентов
со злоупотреблениями, выявил, что 69 про-
центов из них подвергались в детстве физи-
ческим или сексуальным посягательствам и
26 процентов подходили по критериям под
посттравматическое стрессовое расстрой-
ство.
Пациенты, которые пережили различные
посягательства в детстве, чаще проявляли
симптомы депрессии, диссоциативного рас-
стройства и пограничного расстройства лич-
ности по сравнению с теми, кто не был под-
вержен такому насилию. Что касается роли
сексуального насилия в развитии психопато-
логии, то именно оно могло привести в ре-
зультате к разным психическим состояниям,
таким, как, например, депрессия, синдром на-
вязчивости, фобические симптомы, психосо-
матические расстройства и пограничное рас-
стройство личности (Ross-Gover et al., 1998).
Суммирование различных сведений гово-
рит о наличии связи между травмами/пося-
гательствами и психопатологией, а также о
том, что комбинация сексуальных и физи-
ческих посягательств в детстве повышает в
будущем риск пограничного расстройства
личности с суицидальностью и злоупотреб-
лениями. Но не все, кто подвергался различ-
ным насилиям, обнаруживают пограничные
расстройства, и не все с пограничными рас-
стройствами подвергались домогательствам
в детстве. Однако детская травма в любом
случае является серьезным стрессом, кото-
рый, согласно Palmer (1992), может быть
связан не только с развитием пограничного
расстройства личности, но и с серьезным
психическим состоянием.
Paris и Zweig-Frank (1992) также говорят
об этиологической связи между сексуальны-
ми насилиями в детстве и последующими
пограничными расстройствами личности.
Они считают мультифакторную этиологичес-
кую модель (биологическая уязвимость, пси-
хологические факторы и социальные обсто-
ятельства, создающие момент риска) объяс-
нением того, почему у некоторых людей
развивается нарушение личности погранич-
ного характера. Дополняет эту сложную кар-
тину мнение о том, что многие актуальные
коморбидные нарушения оси I наследуются
(см. дальше).
Диагностическая
стабильность
Взаимосвязь пограничного расстройства
личности в детстве и зрелом возрасте не
очень ясна, поэтому и Greenman с коллегами
(1986), как и Kestenbaum (1983), подвергает
сомнению правомерность использования
этого понятия при детских и подростковых
нарушениях. Hill и Rutter (1994) также ста-
вят вопрос о возможности диагностики лич-
ностных нарушений в детской и подростко-
вой психиатрии, а также о наличии упомяну-
той взаимосвязи. Из девятнадцати детей,
которым был поставлен диагноз «погранич-
ное расстройство личности», Lofgren и дру-
гие (1991) спустя 10—20 лет не обнаружили
ни у кого из них диагнозов оси I, а только
несколько диагнозов оси II и три случая по-
граничного расстройства личности. Наблю-
дение показало, что в основном это были
дети, выросшие в стабильных семьях, и они
хорошо справились со своими проблемами.
Thomsen (1996), проведя изучение детей
с личностными нарушениями пограничного
характера (415 человек, и из них 70 процен-
тов имели контакт с психиатром), утвержда-
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 253
ет, что проблемы всего лишь 33 процентов
мальчиков и 17 процентов девочек подходят
по критериям под личностные нарушения.
При наблюдении подростков Garnet с колле-
гами (1994) пришел к выводу, что через два
года состояние всего лишь 3 процентов из
них по-прежнему соответствовало по крите-
риям пограничному расстройству личности.
Meijer с коллегами (1998) отмечает, что из
группы подростков, которым был поставлен
диагноз пограничного расстройства личнос-
ти, спустя три года всего лишь 14 процентов
по-прежнему отвечали его критериям.
Диагностическая стабильность для взрос-
лых людей с пограничным расстройством
личности также проблематична. Links и дру-
гие (1993) выявили, что только 60 процен-
тов обследуемых людей с пограничным рас-
стройством личности (часто в сочетании
со злоупотреблениями) подходили под кри-
терии диагноза через два года. При другом
наблюдении Links (1998) обнаружил, что
через семь лет лишь 47 процентов подходи-
ли под критерии диагноза «пограничное рас-
стройство личности», 53 процента — уже
нет. В группе тех, у кого осталось погранич-
ное расстройство личности, значительно
чаще других проявлялись ось 1-нарушения,
например депрессия, дистимия и злоупот-
ребления, а также другие личностные нару-
шения.
Этиологические гипотезы
В разное время выдвигались разные этиоло-
гические гипотезы относительно развития
пограничного расстройства личности. Пер-
вой среди них можно назвать психодинами-
ческую, то есть нарушение в фазе разделе-
ния — индивидуализации (см. выше). Эта
теория дала связную и правдоподобную кар-
тину интрапсихического развития с младен-
чества до юных лет, показала роль психоло-
гической защиты в сохранении роста «Я» и
«сверх-Я» и стабильности самооценки и иден-
тичности.
Сегодня очевидно, что такая динамичес-
кая теория не принимала (по крайней мере,
несколько десятилетий назад) или недоста-
точно принимала во внимание собственно
биологические предпосылки ребенка, даю-
щие ему возможность справляться с теми
сложностями, которые возникают или мо-
гут возникнуть в жизни. В этом значении
необходимо было осветить биологическую
роль в интерактивном плане, иногда прояв-
ляющуюся в психических нарушениях, на-
пример при пограничных нарушениях лич-
ности.
Scarr (1992) говорил, что окружение, кото-
рое каждая семья обеспечивает своим детям,
по-разному воздействует на личностное раз-
витие ребенка. Индивидуальные генетические/
биологические предпосылки становятся ис-
ключительно важными. Но окружение, кото-
рое нельзя назвать хорошим, не создает пред-
посылок для нормального развития.
Если просмотреть литературу, то, как ут-
верждает Robson (1996), можно увидеть, что
многие авторы описывают возникновение
DAMP/ADHD, изменений психического раз-
вития, повышенной чувствительности ЦНС
при многих (или почти при всех) важных
психических нарушениях в детстве и подро-
стковом возрасте. Andrulonis (1990), кото-
рый наблюдал за детьми с отклоняющимся
поведением (в США его нередко называют
пограничным нарушением), считает, что
можно выделить три группы: группу с ран-
ними травмами чувств, насилием и неудов-
летворительным разделением/индивидуализа-
цией; группу с аффективными нарушениями
и группу с синдромом гиперактивности, про-
блемами в обучении и нарушениями в конт-
роле импульсивности. В другом, более целе-
направленном изучении Andrulonis (1991)
обнаружил у мальчиков взаимосвязь между
нарушениями контроля импульсивности, не-
достатком внимания, трудностями в обуче-
254 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
нии и последующим развитием у них погра-
ничного расстройства личности.
Siever и Davis (1991) описывают импуль-
сивность и эмоциональную нестабильность,
очевидную во время роста у тех людей, у
которых позже развилось пограничное рас-
стройство личности, как биологическую
сложность или дисфункцию в отношении
серотонина и норадреналина. Такие же ха-
рактеристики другие исследователи обна-
ружили у близких родственников людей с
пограничными расстройствами личности.
Hoffman и другие (1993) отмечают, что у
детей с психоневрологическими трудностя-
ми появляется риск развития пограничного
расстройства личности, особенно если они
не получают достаточной поддержки и по-
нимания во время роста. Van Reekum с кол-
легами (1996 а) обнаружил в наблюдении,
где с помощью психоневрологических ис-
следований сравнивались пациенты с по-
граничным расстройством личности и па-
циенты с другими нарушениями, что по-
вреждение мозга было примерно у 80
процентов в группе с пограничными рас-
стройствами личности и всего лишь у 20
процентов в группе с другими психически-
ми нарушениями. В другом исследовании с
помощью психоневрологической методики
Swirsky-Saccetti (1993) отмечалось, что у
людей с пограничными расстройствами
личности чаще, чем у здоровых, наблюда-
ется наличие лобных нарушений. Van
Reekum с коллегами (1996 а) сделал похожее
открытие. Он также утверждает (1996 Ь), что
нарушение контроля импульсивности, про-
исходящее из-за специфичных защитных
стратегий, может внести свою долю в рас-
стройства личности и пограничные рас-
стройства личности.
То, что нарушение взаимоотношений в
семье является фактором риска для развития
психического нарушения у детей, описано в
литературе уже давно. Некоторые авторы
считают, что родители людей с погранич-
ным расстройством личности сами имели
психические заболевания, поэтому в иссле-
дованиях приведено достаточно много при-
меров людей с пограничным расстройством
личности, чьи родители имели психические
нарушения, прежде всего в форме депрес-
сии, злоупотреблений и антисоциального
поведения.
Выше уже говорилось о том, что наруше-
ние взаимоотношений в семье часто предпо-
лагает физическое или сексуальное посяга-
тельство, насилие в отношениях между взрос-
лыми и т. д. Тяжелые переживания и детские
травмы влияют на развитие личности чело-
века. Однако мы знаем, что не у всех детей,
которые оказывались в тяжелых обстоятель-
ствах, развивается серьезная и очевидная
психопатология. Умение ребенка компенси-
ровать пережитое и снова войти в норму
нередко является фантастическим. В то же
время в таком процессе важную роль игра-
ют окружение и взаимоотношения в нем —
важные для здоровья факторы, которые мы
должны хорошо изучить. Widom (1991) пред-
ставляет длинный список этих факторов —
от генетических и конституциональных до
психологических.
Paris (1994) известен как приверженец
биопсихосоциальной теории в исследовании
пограничности. Он, как и другие сегодня,
говорит, что факторы риска пограничного
нарушения или серьезного расстройства
личности надо искать в этих трех компонен-
тах по раздельности или в их комбинации.
Он также увидел интересную социальную
перспективу вопроса, связав риск расстрой-
ства личности с традиционной социальной
структурой и четкими ролями в ней. Иссле-
дователь приводит примеры многих людей
из развивающихся стран, которые, попав в
западное общество, через короткое время об-
наруживают симптомы пограничного рас-
стройства. Проблемы эти были не так оче-
видны или видны в той социальной среде,
откуда эти люди пришли и где жили.
ПОГРАНИЧНЫЕ ДОСТОЯНИЯ 255
Лечение
Уже Stern (1945) рекомендовал модифици-
рованную психоаналитическую психотера-
пию для пограничных расстройств и отме-
чал, что решающим для успеха лечения явля-
ется постоянное фокусирование на
межличностных отношениях, а не генетичес-
кие (этиологические) толкования. Knight
(1954) рекомендовал поддерживающую пси-
хотерапию. В течение примерно двадцати лет
модифицированная «экспрессивная» психо-
аналитическая психотерапия была «лечени-
ем по выбору».
Решающую роль в данном направлении
сыграло исследование лечения, проведенное
Kernberg, которое показало, что экспрессив-
ная психотерапия в отношении взрослых
дает лучшие результаты по сравнению с
психотерапией поддержки (Kernberg et al,
1977).
Половое созревание здесь видится как ре-
активизация процесса разделения — индиви-
дуализации (сравните работу Bios «Второе
психическое рождение»). Показано, что био-
логическая зрелость является концом детства
и то чувство покинутости, которое было у
ребенка до этого и которое он смог удер-
жать внутри себя с помощью психической
защиты, опять расцветает и иногда даже
активизируется благодаря разделению во
время полового созревания
Давно уже замечено, что при лечении
людей с пограничными нарушениями суще-
ствует большая потребность в семейной
психотерапии. Masterson в течение несколь-
ких десятилетий рассматривал систему се-
мьи через семейную терапию, чтобы подро-
стковый процесс разделения — индивидуа-
лизации внутри рамок индивидуальной
терапии вообще был возможен. Masterson
выявил, что родители подростков с погра-
ничными нарушениями имели нарцисстичес-
кие нарушения (чаще всего это были матери
с пограничными нарушениями и пассивные
отцы). Это положение поддерживается так-
же и другими авторами, которые исследова-
ли данную проблему.
Родители сами часто не получили «доста-
точно материнства» в течение развития раз-
деления — индивидуализации и поэтому не
могут оказать своему ребенку помощи и
поддержки. Многие из них воспринимают
своего ребенка как объект, который удовлет-
ворит их желание близости и спокойствия.
Когда ребенок в фазе сближения требует
увеличения автономии, у матери просыпает-
ся депрессия и чувство покинутости, и она
делает все возможное, чтобы удержать вни-
мание ребенка. Когда это не удается, она
замыкается в себе и чувствует себя поки-
нутой.
Общение «пограничных семей», согласно
Masterson, сводится к действию, а не к слову.
В такой семье нет традиции говорить о том,
что случается, конфликты «решаются» с по-
мощью действий.
Masterson говорит о том, что подросткам
должны быть созданы предпосылки для рас-
крытия чувств, которые они избегают про-
являть. Это означает, что с помощью интен-
сивной терапии нужно постоянно возвра-
щаться к схеме «чувство — поведение».
Постепенно пациент сам сможет увидеть, что
внешнее поведение также связано с чувства-
ми, и тогда он сможет начать переживать и
говорить о том, что происходит, вместо того
чтобы всего лишь действовать. Это означа-
ет, что деструктивное внешнее поведение
можно контролировать.
Но это приводит и к тому, что ранее эф-
фективные меры защиты уже больше не
действуют, сокровенные чувства начинают
доходить до сознания (например, я чувствую
себя неудачником, ничтожным человеком и
неинтересным, я глупый, ужасный и одино-
кий, никто обо мне не заботится, я боюсь, я
хочу, чтобы кто-то заботился обо мне, кто-
то думал обо мне и т. д.).
256 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
Такое развитие событий является непря-
мым подтверждением того, что пациент сей-
час может положиться на компетенцию те-
рапевта и в результате возникает так называ-
емый терапевтический альянс. Затем пациент
может начать переживать «депрессию поки-
нутости», однако с помощью терапевтичес-
кого воздействия интернализирует удовлет-
ворение, успокоение, подбадривание, инте-
ресное исследование и отражение, новые
объектные отношения с родителями, с кото-
рыми он может себя идентифицировать.
Когда терапевтическое лечение прибли-
жается к концу, у пациента вновь просыпает-
ся страх и появляется прежнее чувство по-
кинутости. Это часто проявляется возвраще-
нием былого поведения или как регрессивная
защита, как способ помешать разделению —
«если я буду вести себя так плохо, мы не
сможем закончить лечение». Такой регрес-
сии можно избежать с помощью адекватных
толкований психотерапевта, но у пациента
нет полной уверенности, что все конфликты
детства «удалены».
Когда пациент оставляет спокойную ат-
мосферу лечебного учреждения и возвраща-
ется домой, проблемы, согласно многолетне-
му опыту Masterson, часто активизируются,
несмотря на всю терапию: желание родите-
лей видеть своего ребенка зависимым и удов-
летворять свои собственные потребности
побеждает, и это угрожает всему процессу
лечения. Поэтому ввели новое в лечении, ког-
да пациенты живут вместе и пары могут
проигрывать родительские роли. В то же
время рекомендуется индивидуальную тера-
пию продолжать в течение двух лет после
выписки из больницы, чтобы страх расста-
вания не вернулся.
Некоторые нааблюдения подростков с
пограничным состоянием (Hartmann, 1968;
Garber, 1972; Herrera et al, 1974; Gossett et al.,
1983) показывают, что хороший эффект (в
60—75 процентах случаев) дает психодина-
мически направленное закрытое лечение. В
своем наблюдении Gossett с коллегами обна-
ружил, что степень улучшения может реду-
цироваться уровнем сложности семейной
дисфункции и способностями пациента.
Программа лечения в нескольких между-
народно известных институтах строится на
рекомендациях Masterson, который считает,
что нарушение происходит в процессе раз-
деления — индивидуализации. Goodrich
(1987) представляет схему долговременного
психоаналитического лечения подростков на
рис. 19.1.
Личностные
нарушения
1. Когнитивная
Лечение
способность
2. Модуляция
чувств
3. Выражение
импульсов j
4. Восприятие ^
себя — других
5 Конфликты
— защита
6. Психо-
физиология
7 Семейная
ф*9 LUKUJId
I ^о*"* Терапия
Г ,,'' средой
I
I X
\.s Психо-
| терапия
Медицинская
помощь
Семейная
патология
терапия
Рис. 19.1. Схематичный обзор закрытого
лечения в Chestnut Lodge согласно
Goodrich (1987)
Более детальное описание психодинами-
ческого терапевтического лечения погранич-
ных нарушений можно найти у Grafoord
(1986), Haugsgjerd (1985) и Goodrich (1987).
Kernberg, полемизируя по поводу исполь-
зования индивидуальной терапии, направ-
ленной на поддержку взрослых и подрост-
ков, указывает на то, что риск кратковре-
менных улучшений, псевдоадаптации
достаточно велик. Он говорит, что в пси-
хотерапии, чтобы избежать развития псев-
доадаптации, надо учитывать наличие у
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 257
пациентов с ПЛН всегда существующего
чего-то примитивного, прежде всего нега-
тивного. Тогда создаются предпосылки для
решения примитивных конфликтов (для из-
менения себя и объектных отношений), и
нейтрализации дисфункциональной прими-
тивной защиты. В то же время нужно ухо-
дить от чисто психоаналитической мето-
дики. Часто внешнее воздействие может
стать деструктивным и помешать лечению,
поэтому должен заключаться четкий кон-
тракт между врачом и пациентом по пово-
ду того, как будет осуществляться терапия
(например, структурирование внешнего
окружения пациента; обработка/поддерж-
ка терапевтом; госпитализация в стационар
и оказание ему медицинской помощи). Ней-
тральное терапевтическое отношение, со-
гласно О. Kernberg (1980), это серьезное,
интересно поставленное, не соблазняющее,
не идеализирующее, не демонстративное, не
условное, это моральное, но не морализи-
рующее отношение.
Разные авторы выделяют разные аспекты
поведения и симптомы, а также основной
конфликт для выбора стратегии лечения. Но
большинство сходятся во мнении по поводу
необходимости следующего (Waldinger,
1987): 1) стабильной и четкой рамки (кон-
тракт) для терапии; 2) повышенной активно-
сти со стороны терапевта (по сравнению с
традиционным психоанализом, однако не ддя
того, чтобы избежать появления страха у па-
циента во время процедуры); 3) умения тер-
пимо относиться к враждебности пациента
(но не пытаться защитить себя или предла-
гать разного рода компенсацию, т. е. быть
«добрым и осторожным»); 4) превратить са-
модеструктивное поведение пациента в не-
удовлетворяющее (постоянно указывая на не-
приятные последствия такого поведения, но
не фокусируя внимание на том, что пациент
считает его мотивом); 5) постараться найти
взаимопонимание с пациентом по поводу вза-
имосвязи между действием/внешним поведе-
нием и актуальным чувством; 6) установить
границы внешнего поведения пациента, ко-
торое может угрожать как пациенту, так и
терапевту и самой терапии; 7) фокусировать-
ся на ясных толкованиях того, что происхо-
дит в терапии здесь и сейчас; 8) внимательно
следить за пациентом, чтобы помешать его
«игре» с терапевтом.
Большинство авторов, даже те, кто ориен-
тирован на психоанализ, считают, что ис-
пользование во время лечения психофарма-
кологических средств (антидепрессанты или
нейролептики) часто необходимо, чтобы
приглушить страх или глубокую депрессию
у пациента. Несколько авторов подчеркива-
ют, что зачастую следует начинать с лече-
ния пагубных привычек и депрессии, чтобы
затем подойти непосредственно к лечению
пограничных личностных нарушений (Links
et al., 1998). Markovitz и Wagner (1995) сооб-
щили о хорошем действии новых препара-
тов-ингибиторов обратного захвата серото-
нина на различные пограничные симптомы.
Однако не на всех результаты психодина-
мического лечения произвели большое впе-
чатление. McGlashan (1986) и Stone (1990) в
своих исследованиях не увидели динамичес-
кого психотерапевтического эффекта при
лечении пограничных нарушений. Они пред-
ставили доказательства того, что некоторые
пациенты хорошо справляются со своими
проблемами без интенсивной терапии, тера-
пии поддержки и вообще без всякой тера-
пии, в то время как у других ничего не полу-
чается, какие бы психотерапевтические меры
к ним ни применялись. Stone сравнивал ре-
зультаты психотерапии, полученные разны-
ми по уровню профессионализма терапевта-
ми. Он не нашел никакой связи между мас-
терством терапевта и тем, как справляется
пациент со своими проблемами после прой-
денной терапии. Более половины пациентов
с серьезными пограничными нарушениями,
которым требовалось стационарное лечение,
чувствовали себя лучше или выздоравливали
9-782
258 ПОГРАНИЧНЫЕ СОСТОЯНИЯ
в возрасте 30—35 лет независимо от того,
какое лечение они получили.
Gunderson (1989) и МоЫ (1989) также не
обнаружили никакой объяснимой разницы в
результате лечения, прервал ли пациент пси-
хотерапию на ранней фазе (что делают мно-
гие), или прошел весь ее курс. Stevenson и
Meares (1992) провели наблюдение в ходе
лечения (динамическая психотерапия в те-
чение года с двумя сеансами в неделю) трид-
цати пациентов с пограничными нарушени-
ями личности согласно DSM-III и DIB-крите-
риям. Только у 30 процентов из них после
лечения состояние стало значительно луч-
ше, и оно не соответствовало уже критериям
пограничного расстройства личности.
Сегодня ясно, что у разных пациентов с
пограничными личностными нарушениями
этиология и факторы уязвимости различны.
Поэтому невозможно с большой долей уве-
ренности отдать предпочтение какому-то
типу лечения в целом. Подход к назначению
лечения в различных группах людей с раз-
личными предпосылками должен быть диф-
ференцированным. Опробовать новые мето-
ды лечения надо также исходя из этиологии
заболевания и наличия факторов уязвимости
разных групп людей.
Lenehan с коллегами (1991) сравнил ре-
зультаты лечения в течение года групп па-
расуицидальных женщин с пограничными
нарушениями личности. В одной группе
применялась когнитивная поведенческая те-
рапия (диалектическая поведенческая тера-
пия, DBT — см. ниже), в другой —динами-
ческая психотерапия. Нашли значительную
разницу между группами относительно воз-
никновения суицидального поведения, час-
тоты таких случаев и числом госпитализа-
ций в стационар — это говорит в пользу
применения когнитивной поведенческой
терапии. Однако не было показано никаких
различий относительно возникновения чув-
ства безнадежности, депрессии или мыслей
о самоубийстве. При годовом наблюдении
групп женщин, проходящих лечение, раз-
ница осталась. Crits-Christoph (1992) при
метаанализе исследований двух методов ле-
чения пришел к выводу, что краткосрочная
динамическая психотерапия значительно
лучше, чем лечение в группе самопомощи,
и так же эффективна, как другие формы
психотерапии или оказания медицинской
помощи. Proeve (1995) описал удачную
комбинацию фармакологической и когни-
тивной поведенческой терапии при лече-
нии тяжелого психиатрического пациента
Davidson и Тугег (1996) в своем исследова-
нии смогли показать хорошие результаты
лечения пограничного расстройства лич-
ности с помощью краткосрочной когнитив-
ной терапии.
Albeniz и Holmes (1996) считают, что
людям с пограничными нарушениями может
помочь интеграция различных психологичес-
ких/психотерапевтических методов лечения.
Springer и Silk (1996) пропагандируют крат-
ковременное лечение групповой психотера-
пией людей с пограничными расстройства-
ми личности, a Gunderson с коллегами (1997)
описывает психообразовательную стратегию
лечения пограничных пациентов в Гарвард-
ской медицинской школе (США).
Другой исследователь психодинамической
традиционной теории и методики лечения
Linehan (1993) предложил диалектическую
модель лечения пограничного нарушения,
исходя из своего понимания «биосоциаль-
ной» причинной связи. Согласно Linehan,
основная сложность людей, у которых раз-
вивается пограничное личностное наруше-
ние, это плохое умение контролировать чув-
ства и управлять ими — биологическое фун-
кциональное нарушение, с которым нельзя
справиться в системе семьи.
Относительно новый метод лечения пост-
травматического стрессового синдрома —
«движение глазных яблок, возвращающее в нор-
мальное психическое состояние путем пере-
работки». Это вид психотерапии, при которой
ПОГРАНИЧНЫЕ СОСТОЯНИЯ 259
движение глазных яблок является важным и
активным моментом лечения. Shapiro случай-
но обнаружил, что быстрые движения глаз-
ных яблок могут уменьшать неприятное чув-
ство и страх, связанные с мыслями и с памя-
тью, и вывел из этого опыта методику (Shapiro,
1995; Shapiro och Forrest, 1997). Shapiro счита-
ет, что движение глазных яблок чисто физио-
логически влияет на определенные центры, от-
вечающие за обработку информации в ЦНС,
что делает возможным конструктивную обра-
ботку фиксированных мыслей и чувств. Мето-
дика показала себя достаточно эффективной
при посттравматических стрессовых рас-
стройствах, но надо проверить ее результа-
тивность при фобиях, паническом страхе,
болезнях зависимости и диссоциативных со-
стояниях. Возможно, такая методика могла бы
стать определенным типом лечения травм как
важного этиологического фактора развития
пограничных нарушений.
Частота случаев
и прогноз
В литературе нет точных данных относи-
тельно частоты случаев пограничного нару-
шения, но этот диагноз используется на прак-
тике. Dahl (1984) обнаружил, что он был по-
ставлен 25 процентам молодых пациентов
психиатрических клиник Осло.
Чтобы узнать точные цифры, нужно про-
вести эпидемиологические изучения, исполь-
зуя критерии разграничения различных со-
стояний. Оценивая частоту пограничных
личностных нарушений, Kernberg называет
приблизительную цифру — 7 процентов. Но
он включает сюда и антисоциальное рас-
стройство личности, что в DSM является
отдельным диагнозом.
Раньше утверждали, что пограничное на-
рушение может развиться в хроническое
психотическое состояние, если не будет
предпринято определенного лечения. Но те-
перь считается, что это относится не ко всем
пациентам. Как уже говорилось выше, у 50—
70 процентов пациентов состояние улучша-
ется или они выздоравливают вообще где-то
между 30 и 40 годами (McGlashan, 1986; Stone,
1990; Plakun, 1991). Несмотря на это, про-
гноз при пограничных нарушениях доста-
точно неутешителен. Есть сведения, подтвер-
жденные 10—15-летним наблюдением, что
10—25 процентов пациентов совершают
попытки самоубийств. Изучая большую груп-
пу больных с пограничными нарушениями,
Stone (1990) обнаружил, что 9 процентов из
них совершали попытки самоубийства, при
этом коморбидность в форме депрессии и
злоупотреблений увеличивает риск.
Заключительные
комментарии
Не стоит удивляться тому, что в литературе
встречается все больше приверженцев педа-
гогической/когнитивной методики при лече-
нии людей с пограничной проблематикой.
Если у пациента не хватает возможностей
для построения стабильной личности, счита-
ют, что у него сохраняются примитивная
защита и ранние когнитивные структуры.
Поэтому педагогические/когнитивные мето-
ды лечения могут использоваться в репара-
тивную фазу процесса выздоровления. Ведь
все родители маленьких детей знают, что,
когда ребенок переживает волнения, печали
и страхи, требуется эмоциональная близость
и педагогические навыки, чтобы успокоить
его, избавить от страха или волнения.
Подростковые психозы
20
Генрих Пеллинг
Введение
Психоз — это название состояния с явными
нарушениями настроения, восприятия, мыш-
ления, желаний и чувств. Различают психозы
при шизофрении, аффективном синдроме,
органическом психосиндроме и атипичные
психозы.
Подростковый психоз характеризуется
галлюцинациями, растерянностью, нарушени-
ями мышления, ложными представлениями,
продолжающимися более шести месяцев. В
Швеции частота случаев заболевания подро-
стковыми психозами, которые требовали
стационарного лечения, составила 0,54 про-
цента (Gillberg et al., 1986 b).
Известно, что в подростковый период
ребенок полон различных противоречивых
чувств, кризисных реакций, он не уверен в
себе, неадекватно воспринимает свое тело, и
поэтому разграничить психозы достаточно
сложно, кроме того, не все они подтвержда-
ются, когда для диагностики используются
специальные психокритерии (McClellan et al.,
1992 а).
Оказалось, что в отношении детей и под-
ростков можно использовать те же крите-
рии диагноза, что и в отношении взрослых,
но при этом необходимо принимать во вни-
мание психологические особенности разви-
тия ребенка. У детей раннего возраста слож-
но разграничить галлюцинации и ложные
представления об окружающем мире, но уже
трехлетний малыш может отличать действи-
тельность от фантазии и даже при игре не
терять с ней контакта. У детей раннего школь-
ного возраста могут быть галлюцинации, свя-
занные со сном, прежде всего визуального и
тактильного характера. И в этой возрастной
группе также трудно провести грань между
нормальным мыслительным процессом и
ложными представлениями или нарушения-
ми мышления. Как правило, после шести лет
фантазирование и нелогическое мышление
становятся менее отчетливыми (Caplan,
1994).
Дифференциальный диагноз
Когда дело касается подростков, нельзя за-
бывать, что причиной психотического со-
стояния может быть употребление наркоти-
ков. Необходимо исключить влияние на мозг
эпилепсии, опухоли, инфекции, метаболичес-
кой или дегенеративной болезни. Но раннее
ПОДРОСТКОВЫЕ ПСИХОЗЫ 261
заболевание психозом и одновременная за-
держка умственного развития создают труд-
ности при разграничении симптомов, выз-
ванных, скажем, шизофренией и плохим
умением понимать действительность вслед-
ствие сниженного интеллекта.
Аутистический синдром четко отличается
от психотического состояния, хотя у ребен-
ка или подростка с синдромом Аспергера при
эмоциональной нагрузке или тяжелом пси-
хическом стрессе могут возникать психоти-
ческие эпизоды (Klin, 1994).
Дети и подростки с синдромом навязчиво-
сти чаще всего способны осознать, что их
внутренним миром управляют навязчивые
мысли, но иногда это понимание размыто.
Последующий анализ симптомов у пациентов
с синдромом навязчивости показывает, напри-
мер, что, испытывая сильное отвращение к
себе, вызванное ощущением собственной не-
чистоплотности, они прибегают к ритуалам в
форме действий или мыслей, которые лишь
на короткое время притупляют это чувство.
Когда подросток с нарушениями поведе-
ния говорит о галлюцинациях, это часто
является признаком того, что у него развива-
ется серьезное личностное нарушение. В
таких случаях нестабильность чувств и хао-
тичные отношения трудно отличить от
мании.
Подростка, которого обычно описывают
как пациента с пограничными расстройства-
ми, измененным отношением к действитель-
ности, аффективными отклонениями и вне-
шним самодеструктивным поведением, мож-
но назвать психотическим. Здесь речь идет
лишь о поверхностных симптомах психоза,
которые, учитывая тенденцию человека дра-
матизировать и страх потерять контакт с
окружающим миром, иногда бывают преуве-
личены, но они не столь продолжительны,
как при психозе. Наблюдение за такими под-
ростками не показывает увеличения случаев
шизофрении или аффективных психозов
(Lofgren et al, 1991).
Часто после неоднократных травматичес-
ких переживаний развиваются диссоциатив-
ные состояния. У слабой личности могут
появиться галлюцинаторные переживания и
чувства, и тогда подростку кажется, что им
управляют или его преследуют (McClellan et
al., 1993).
Начальная стадия биполярного психоза
часто проявляется симптомом гиперактив-
ности, и случается, что подросток подходит
по критериям и для мании, и для синдрома
гиперактивности, и только последующее ис-
следование может показать, какое именно за-
болевание развивается (Glasser, 1995).
Шизофрения
СИМПТОМЫ И ДИАГНОЗ
Критерии диагноза шизофрении в ISD-10
(МКБ-10) и DSM-IV во многом схожи. Когда
обе системы опробовали на подростках с
психозом, соответствие было почти полным
(Armenteros et al., 1995). Отличие заключа-
лось лишь в том, что DSM-IV требует дли-
тельности проявления симптомов в течение
как минимум шести месяцев.
Галлюцинации у детей бывают такими же,
как у взрослых больных. Чаще всего это
слуховые галлюцинации, но бывают визу-
альные галлюцинации или галлюцинации
чувств. Очень часто слуховые галлюцина-
ции неприятны, например, голоса, принуж-
дающие к насилию и звучащие устрашаю-
ще. Исследования показали, что, когда паци-
ент, страдающий шизофренией, слышит
различные голоса, больше всего активизи-
руется деятельность мозгового речевого
центра (зона Брока, а не зона Вернике, как
ожидали)(McGuire et al., 1993). Эти откры-
тия подтверждают теорию о том, что паци-
ент слышит собственные мысли и приго-
товления к речи.
262
ПОДРОСТКОВЫЕ ПСИХОЗЫ
Ложные представления состоят из пред-
ставлений различных видов, где бредовые
идеи преследования встречаются чаще
всего.
Характерные нарушения мышления при
шизофрении — когда пациент считает, что
собственные мысли можно передать другим
людям или что мысли других людей могут
заменить его собственные. Иногда встреча-
ются такие неспецифичные нарушения аб-
страктного мышления, как расплывчатое
мышление и нечеткость мыслей. Характер-
ные для взрослых с шизофренией недостат-
ки в умении общаться, связанные с наруше-
ниями мышления и сложностями дифферен-
цировать информацию, возникают и у детей
и подростков с таким заболеванием (Baltaxe
och Simmons, 1995).
Двигательные нарушения порой проявля-
ются гиперактивностью, но чаще — медлен-
ными, вялыми движениями. В чувствах пре-
валируют скрытность, отсутствие желаний,
обычны сложности при проявлении радости
и печали.
Если выздоровление происходит в тече-
ние трех месяцев, то имеет место шизофре-
ническая реакция. Она характеризуется вне-
запностью проявления, провоцирующими
стресс-факторами, яркими галлюцинациями
и ложными представлениями, но не плоски-
ми аффектами.
Даже если заболевание острое, оно чаще
всего коварно, проявляется пассивностью,
скованными движениями, отгороженностью,
эгоцентричностью, синдромом навязчивос-
ти и нестабильностью настроения. Могут
также доминировать труднообъяснимые им-
пульсы, отчаянные антисоциальные поступ-
ки, плохая успеваемость в школе и пробле-
мы в общении.
Нарушение контакта с действительностью,
невнимательность пациента в сочетании с
галлюцинациями гораздо легче распознать
окружающим. Ложные представления, некон-
тролируемые настроение, мысли и чувства
доставляют больному серьезные пережива-
ния. Доминирующим синдромом шизофрении
иногда может быть понижение психической
продуктивности, в редких случаях может
возникнуть кататония.
Острая фаза с разнообразными симпто-
мами сменяется периодами апатии. Нередко
заболеванию предшествует депрессия, но она
вполне может начаться и после психотичес-
кого периода. Важно не упустить из виду как
депрессию, так и нарушения, связанные со
страхом (даже когда они проявляются вмес-
те с шизофренией), чтобы применить специ-
альное лечение.
ЭПИДЕМИОЛОГИЯ
Всемирная организация здравоохранения с
помощью тщательно подобранной методики
провела исследование проявления шизофре-
нии в более чем 20 странах. Оказалось, ча-
стота заболеваний во всем мире — пример-
но 1 процент. Она довольно высока у 18-
25-летних мужчин и 26—45-летних женщин.
Риск заболеть шизофренией одинаков для лиц
обоих полов (Sartorius et al., 1966).
Очень редко шизофрения впервые прояв-
ляется в детском возрасте. Мальчики болеют
шизофренией в четыре раза чаще, чем де-
вочки. Прогноз преимущественно плохой
(Thomsen, 1996 b). Наблюдение за больными
детьми выявило большую схожесть их со-
стояния с нарушениями, которые мы видим
при шизофрении у взрослых. Если раньше
аутизм и шизофрению не разделяли, то со-
временные критерии диагнозов показывают, |
что переплетения между этими двумя состо- i
яниями нечасты (McClellan och Werry, 1997 j
а). Предполагается также, что у человека с
синдромом Аспергера может развиться ши-
зофрения, но широта этого явления еще не
изучена (Volkmar, 1996 b).
В подростковые годы шизофрения встре-
чается в два раза чаще у мальчиков, и число
ПОДРОСТКОВЫЕ ПСИХОЗЫ 263
случаев ее увеличивается в этот период
(Volkman, 1996 b). Baron с коллегами (1983)
обнаружил, что у 55 процентов заболевших
первые проявления шизофрении наблюда-
лись до двадцати лет и у 14 процентов — до
четырнадцати лет.
Знания о том, как возникает заболевание,
постоянно пополняются, появляются новые
методы диагностики, и это позволяет наде-
яться на возможность раннего выявления
факторов, способствующих развитию забо-
левания.
РАЗВИТИЕ РЕБЕНКА ДО ПЕРВЫХ ПРОЯВЛЕНИЙ
ЗАБОЛЕВАНИЯ
Развитие детей, у которых матери больны
шизофренией, можно проследить с самого
рождения. Наблюдения за детьми, вырастаю-
щими здоровыми, и теми, у кого впослед-
ствии разовьется шизофрения (примерно 10
процентов), внесли важный вклад в знания о
том, какие факторы и симптомы способству-
ют заболеванию. Исследования в динамике
развития заболевших детей обнаружили меж-
ду ними немало сходного. Так, рождались они,
как правило, с маленьким весом и были под-
вержены родовым осложнениям. В течение
первого года жизни у них появлялись труд-
ности, связанные с осуществлением сенсор-
ных и двигательных функций, умением об-
щаться и внимательностью. С двух лет уже
можно было отметить шизоидное поведение
(например, замкнутость, безразличие, а так-
же раздражительность и негативное отно-
шение к окружающим). В школьные годы от-
мечаются сложности с умением сосредото-
читься и дифференцировать информацию. В
подростковые годы началу заболевания час-
то предшествуют нестабильность чувств, по-
ниженные когнитивные и социальные функ-
ции.
Barbara Fish, которая наблюдала много
таких детей риска до и после начала заболе-
вания, считает, что тех, у кого развивается
шизофрения, надо оградить от волнений
окружающего мира, поскольку они испыты-
вают недостаток эмпатических способнос-
тей, отличаются безразличием к действитель-
ности и измененным мышлением. Такие дети
и их семьи нуждаются в понимании и защи-
те от стресса, с которым они не могут спра-
виться сами (Fish, 1986).
Идентифицировать детей группы риска в
будущем, вероятно, можно будет с помощью
биологических маркеров. Интересен, напри-
мер, тест на умение совершать точные дви-
жения глазами, когда взгляд должен следить
за целью. Как молодые, так и взрослые люди
с шизофренией одинаково отличаются от
здоровых людей. Эти же отличия можно
наблюдать и у некоторых родственников
больных шизофренией (Jacobsen et al, 1996).
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ
Установлена связь между причинами возник-
новения заболевания и его течением. Это рас-
ширило область исследования вопросов о
том, какие факторы, единичные или в комби-
нации, могут вызвать шизофрению. Несом-
ненно велика здесь роль наследственности и
повреждений развивающегося мозга. Разви-
тие симптомов у людей, предрасположенных
к шизофрении, во многом зависит от психо-
социальной среды, в которой они живут.
ГЕНЕТИКА
Большую роль в развитии шизофрении игра-
ет наследственность. Исследования семей,
имеющих близнецов и приемных детей, по-
казали, что предрасположенность к этой
болезни накапливается в семьях. Это также
говорит о том, что шизоидные черты лично-
сти могут быть и у родственников людей,
больных шизофренией (Kendler och Diehl,
1993). Риск, что ребенок родителей с ши-
264 ПОДРОСТКОВЫЕ ПСИХОЗЫ
зофренией также заболеет, равен примерно
10 процентам независимо от того, кто боле-
ет: отец или мать. Если больны оба родителя,
то риск увеличивается до 40 процентов. Ре-
бенок без такого генетического прошлого,
усыновленный людьми, у которых может
проявиться шизофрения, не подвержен забо-
леванию.
Некоторые наблюдения свидетельствуют
о том, что шизофрения является системной
болезнью. Исследования людей с шизофре-
нией доказали, что при этой болезни проис-
ходит изменение в морфологии мозга, а так-
же наблюдается пониженная транспортиров-
ка тирозина в клеточных мембранах
гематоэнцефалического барьера (Wiesel och
Bjerkenstedt, 1996).
В 1960-х годах, когда было распростране-
но мнение, что мать, страдающая шизофре-
нией, может создать окружающую среду, ко-
торая приведет к такой же болезни у ребен-
ка, в Израиле начали интересное
исследование. В течение 30 лет наблюдали
за детьми, родители которых болели шизоф-
ренией. Часть детей выросла вместе с ними,
часть была отдана в приют. Наблюдение
показало одинаковое количество случаев
шизофрении в обеих группах, плюс увеличе-
ние числа аффективного заболевания в той
группе, которая росла в приюте (Ingraham et
al., 1995).
Исследования, проведенные с целью выяс-
нить, где именно в хромосомах происходят
генетические изменения, дали очень интерес-
ный результат, хотя он до сих пор до конца
не осмыслен. Дело в том, что у больных
шизофренией с первыми проявлениями ее до
18 лет обнаружен целый ряд изменений. Это
может говорить как о том, что существует
подгруппа с особыми изменениями в хромо-
сомах, так и о том, что во время развития
плод получил большее число повреждений
(Fish et al., 1992; Foster Green et al., 1987).
Несколько исследователей обнаружили
тенденцию к уменьшению от поколения к
поколению возраста первых проявлений
шизофрении и биполярного психоза. Это
может происходить из-за того, что неста-
бильная последовательность тринуклеотидов
в хромосоме растет, повторяя себя, и стано-
вится больше и больше в каждом поколении.
У пациентов с шизофренией и биполярным
заболеванием были найдены такие патологи-
ческие сегменты генов (O'Donovan et al.,
1996).
ПОВРЕЖДЕНИЕ МОЗГА
Но если бы наследственность была един-
ственным влияющим на возникновение ши-
зофрении фактором, то однояйцовые близ-
нецы с предрасположенностью к заболева-
нию должны были бы или оба заболеть, или
оба быть здоровы. Однако у половины одно-
яйцовых близнецов заболевает лишь один.
Это поставило вопрос о возможных повреж-
дениях мозга другого генеза, которые могли
повлиять на развитие заболевания. Напри-
мер, у того из однояйцовых близнецов, кото-
рый заболел шизофренией, были обнаруже-
ны увеличенные желудочки мозга и более
маленький гипокамп (Suddath et al., 1990).
Увеличение числа случаев шизофрении у
детей, матери которых во время беременно-
сти болели гриппом, является примером того,
что ранние повреждения мозга также могут
стать причиной шизофрении (Takei et al.,
1994). Все больше наблюдений говорит о
том, что инфекции и иммунологические ре-
акции являются значимыми факторами рис-
ка (Salvatore et al., 1997).
Статистически увеличение риска шизоф-
рении происходит после неблагоприятных
беременностей (принятие лекарств, курение,
алкоголь, стресс), родовых осложнений; зна-
чим также маленький вес ребенка при рож-
дении. Часто у больных шизофренией, пере-
несших осложнения в родах, увеличены же-
лудочки мозга (Verdoux et al., 1997).
ПОДРОСТКОВЫЕ ПСИХОЗЫ 265
Изучение изображений мозга и анализ его
функциональной деятельности выявляют
прежде всего изменения в лобных и височ-
ных долях и лимбической системе (Gur och
Pearlson, 1993). Наблюдения нарушений в
развитии мозга уже в период вынашивания
плода, а также факт, что болезнь чаще всего
не дебютирует до наступления половой зре-
лости, дают несколько интересных линий
исследования, которые касаются развития
мозга в подростковом возрасте (в форме
поздней миелинизации, аномалии синаптичес-
кого отростка) и влияния на этот процесс
половых и стрессовых гормонов (Eggers,
1991). Goldberg и Weinberger (1988) обнару-
жили, что заболевшие подростки, как и боль-
ные шизофренией взрослые, имеют более
низкие показатели в тесте на IQ и у них
заметно понижена функция лобной доли. Как
и пациентам с поврежденной лобной долей,
им сложно демонстрировать имеющиеся у
них знания, а новая информация, которую
они получают от окружения, лишь в малой
степени влияет на их поведение. Неумение
использовать новый опыт, чтобы принять ре-
шение или спланировать свою деятельность,
может быть частичным объяснением соци-
альной дезадаптации пациентов.
СЕМЕЙНЫЕ ФАКТОРЫ
Пшотезы о том, что травмирующее окруже-
ние или особые качества взаимоотношений в
семье могут привести ребенка к шизофрении,
не нашли подтверждения в исследованиях.
Очень часто в фильмах и художественной
литературе человека, пережившего психичес-
кую травму, называют шизофреником. Это
неверно. Такие травмы чаще вызывают пост-
травматическое стрессовое расстройство,
диссоциативные нарушения, подверженность
страхам и депрессию, но не шизофрению.
Чтобы понять происхождение психозов,
часто использовали психодинамическую те-
орию. Согласно одной из гипотез, чем рань-
ше произошли нарушения в отношениях
мать — ребенок, тем серьезнее впоследствии
психическое заболевание. Предполагается,
что эмоциональные потрясения в течение
раннего младенчества вызывают психоз, в
то время как более позднее их влияние
вызывает пограничное нарушение — невроз.
Однако эмпирические сведения, которые
подтверждали бы эту гипотезу, не были опуб-
ликованы.
Итак, основной предпосылкой развития
большинства психических заболеваний яв-
ляются повреждения мозга. Для течения за-
болевания большое значение имеют психо-
социальные факторы. Наблюдения не под-
тверждают факта, что шизофрения может
развиться без наследственной склонности и/
или повреждений мозга, однако психосоци-
альные факторы могут спровоцировать бо-
лезнь или ухудшить ее течение. Изучение в
Финляндии усыновленных детей, генетичес-
кие матери которых болели шизофренией,
показывает, что на развитие заболевания
влияет как генетическое прошлое ребенка,
так и семейное окружение (Tienari, 1991).
ПРОГНОЗ
Eggers и Detlef (1997) в течение 42 лет на-
блюдали за пациентами, у которых шизоф-
рения впервые проявилась до четырнадцати
лет. Выздоровели из них 25 процентов, со-
стояние 25 процентов улучшилось, у осталь-
ных же остались симптомы психоза. Более
оптимистичные цифры прогноза получены
во время долговременного наблюдения за
пациентами, болезнь которых впервые про-
явилась после четырнадцати лет. Очень важ-
но помнить, что при заболевании шизофре-
нией увеличивается риск суицида и серьез-
ных несчастий. К факторам плохого
прогноза можно отнести ранний дебют, пло-
хую адаптацию, так называемые негативные
266 ПОДРОСТКОВЫЕ ПСИХОЗЫ
симптомы — скрытность, безволие, безучас-
тность — и различные признаки поврежде-
ния мозга (Wieselgren, 1995).
При выборе мер лечения необходимо
помнить об обычном течении заболевания.
Оно включает примерно три месяца острого
психоза, примерно девять месяцев восста-
новления, затем снова наступает обострение.
Если человек переживает несколько таких
периодов, то у него обычно происходит
понижение функционирования и только при-
мерно через десять лет, а иногда и позднее,
когда заболевание входит в более стабиль-
ную и спокойную фазу, может наступить
значительное улучшение. Обычно остаются
негативные симптомы (McClellan och Werry,
1992 а).
ЛЕЧЕНИЕ
У шизофрении разные механизмы возникно-
вения и разные уровни повреждений ЦНС.
Осознав это, многие из тех, кто пытался
лечить шизофрению, были вынуждены сми-
риться с возможными вариантами течения
болезни и надеяться на спонтанное выздо-
ровление. Поскольку пока не существует
путей полного излечения шизофрении, пред-
лагается такой метод «лечения», как мобили-
зация пациента и его родственников на выз-
доровление. При этом исходят из желания
уменьшить проявления заболевания и избе-
жать лечения в больнице. Исследование, по-
ложившее начало такому направлению, было
проведено в Лондоне в 1950-х годах. Детс-
кий психиатр Rutter, психиатр Wing и антро-
полог Brown показали, что взаимоотноше-
ния в семье, характеризующиеся излишней
эмоциональностью, приводят к психотичес-
ким случаям, когда требуется стационарное
лечение.
В 1970-е годы врачи в Англии (Leff och
Vaughn) и в США (Anderson, Hogarthy, Reiss)
независимо друг от друга применили похо-
жие подходы в лечении, исходя из знаний о
стрессовых факторах, ухудшающих течение
шизофрении. Более позднее исследование
подтвердило хорошие результаты этого под-
хода: родственники постарались умерить
выражение своих чувств в семье, а пациенты
научились избегать эмоциональной перегруз-
ки и не подвергать себя ненужным пережи-
ваниям (Falloon, 1992). Положительные ре-
зультаты в случаях, когда о больном заботят-
ся (чем раньше, тем лучше), исходя из
стрессовой уязвимости, привели к сближе-
нию методов лечения, которые изначально
были различными.
При уходе за больным нужен непосред-
ственный контакт с родственниками, помощь
и поддержка семье, чтобы иметь возможность
продолжать лечение. Разъяснения того, как
должен справляться с заболеванием пациент
и родственники, идут нога в ногу с практи-
ческими мерами, направленными на сниже-
ние вероятности возникновения стрессовых
ситуаций, которые отяжеляют заболевание.
Если врачи прописывают антипсихотиче-
ские препараты, очень важно пациенту и род-
ственникам научиться не путать симптомы
заболевания и побочные действия препара-
тов, так как это может привести к тому, что
пациент не будет принимать лекарство. Что-
бы не растеряться в ситуациях, когда симп-
томы психоза активизируются, родным нуж-
но пройти специальное обучение и трени-
ровки. В случаях угрозы насилия или
самоубийства необходима срочная отправка
больного в больницу.
Наводит на размышление тот факт, что в
развивающихся странах, где практически нет
ресурсов для лечения психических больных,
шизофрения встречается так же часто, как и
везде, но прогноз ее более благоприятный
(Sartorius et al, 1996). Альянс с семьей при
лечении может привести к тому, что течение
болезни не ухудшится. Сочетание лечения
антипсихотическими средствами, индивиду-
альной психологической поддержки, социаль-
ПОДРОСТКОВЫЕ ПСИХОЗЫ 267
ной подготовки и семейных мер поддержи-
вающего образовательного характера улуч-
шили прогноз у взрослых людей, болеющих
шизофренией (Lehman et al, 1995).
Были предприняты попытки понять пози-
тивные симптомы психоза с помощью ког-
нитивной терапии (Drury et al., 1996). Счита-
ется, что такие же методы могут быть ус-
пешно использованы при лечении
подростковой шизофрении.
АНТИПСИХОТИЧЕСКАЯ ФАРМАКОТЕРАПИЯ
Симптомы шизофрении у детей и подрост-
ков поддаются лечению нейролептиками
(Spencer och Cambell, 1994). Принятие ле-
карств часто является условием того, что
будет работать и психологическое лечение.
Получены данные, указывающие на то, что
промедление в применении нейролептиков
может ухудшить течение болезни. И в то же
время зафиксированы случаи хорошего про-
гноза и без применения лекарств, но пока
недостаточно исследован вопрос о том, ка-
кой именно группе больных не требуется
медикаментозное лечение.
При ажитации и бессоннице предпочтитель-
нее назначать маленькие дозы нейролептиков
в сочетании с бензодиазепинами. Изучение с
помощью позитронной камеры показало эф-
фективность и относительно длительную бло-
кировку допаминовых рецепторов уже при
маленьких дозах нейролептика. При шизофре-
нии назначают 2—4 мг галоперидола в сутки,
и по меньшей мере в течение месяца лечение
должно контролироваться.
Другие нетипичные лекарства, применяе-
мые при психозе (рисперидон, оланзапин),
еще испытываются. Есть надежда избавить-
ся от таких побочных действий, как дисто-
ния, к которой особенно чувствительны под-
ростки, и поздняя дискинезия. Неприятным
побочным действием, которое можно при-
нять за другое заболевание, является акати-
зия. Серьезным, хотя и очень редким побоч-
ным действием, которое сопровождается
скованностью, гипертермией и требует ин-
тенсивного лечения, является злокачествен-
ный нейролептический синдром.
У многих пациентов-подростков с тяже-
лыми нарушениями поведения, которым не
помогают нейролептики, хороший эффект
дает клозапин (Remschmidt et al., 1994). Од-
нако применение клозапина требует тщатель-
ного контроля крови, чтобы исключить риск
угрожающих жизни изменений. Наблюдения
за взрослыми больными говорят о том, что
новые антипсихотические препараты дают
лучший эффект, когда проявляются ранние,
резистентные к терапии негативные симпто-
мы, но они оказывают небольшое побочное
действие на когнитивную функцию.
Тщательно собранная информация о со-
стоянии больного, диалог с ним и его род-
ственниками, как и бдительное наблюдение
за больным, являются предпосылкой того, что
лекарства дадут ожидаемый эффект.
ОПИСАНИЕ СЛУЧАЯ: ШИЗОФРЕНИЯ
К детскому психиатру 16-летнего Андреа-
са направили обеспокоенные родители.
После собрания в школе подросток в те-
чение двух недель ни с кем не контакти-
ровал, сидел в своей комнате со страдаль-
ческим выражением лица и не отвечал на
вопросы. Когда однажды родители попро-
сили его выключить музыку, он «взорвал-
ся» и стал обвинять их в том, что они
якобы управляют его мыслями, а также
бессвязно винил себя во всем плохом, что
с ним случилось, высказывал суицидаль-
ные намерения.
Родители считают, что низкие оценки в
школе и мысли о самоубийстве у Андреа-
са появились потому, что над ним издева-
ются в школе. При разговоре с ним выяс-
нилось, что он не смог установить контак-
268 ПОДРОСТКОВЫЕ ПСИХОЗЫ
та со своими товарищами и плохо кон-
центрировался на уроках, так как «мозг
перестал работать». Он отрицает наличие
галлюцинаций, но говорит, что страдает
от каких-то пугающих звуков за окном.
Андреас оказался очень чувствительным к
стрессу. В то же время он не хотел осоз-
навать, что не может сейчас учиться. Толь-
ко после осторожного разговора с ним и
работы с семьей удалось нормализовать
его учебу и организовать свободное
время.
Небольшая доза нейролептика и совет
родителям избегать стресс-факторов дали
свои результаты, и социальные возможно-
сти Андреаса начали медленно улучшать-
ся. Спустя год после начала лечения он
признался, что очень страдал не только от
устрашающих голосов, но и желания на-
вредить всем родственникам.
Аффективный
психотический синдром
Аффективные психозы делятся нъуниполяр-
ные — с периодически повторяющимися
приступами депрессии или мании и биполяр-
ные — с повторяющимися приступами одно-
временно и того и другого. Биполярные за-
болевания встречаются у 1 процента взрос-
лого населения. У небольшой части пациентов
болезнь дебютирует до наступления полово-
го созревания, а в подростковые годы число
случаев для лиц обоих полов увеличивается.
В исследованиях 0,5 процента взрослых лю-
дей, имеющих такое заболевание, отметили,
что болезнь у них началась между пятью и
девятью годами, а 7,5 процента — между де-
сятью и четырнадцатью (Weller et al., 1995).
Депрессия, которая проявляется до половой
зрелости, и наличие наследственной предрас-
положенности к биполярному психозу вы-
зывают значительный риск последующего
биполярного психоза. Поэтому важно как
можно раньше обнаружить психоз у таких
детей и назначить им адекватное лечение
(Geller et al., 1994).
Изучение семьи, проблем усыновления, бо-
лезней близнецов выявляет выраженные на-
следственные черты при аффективных забо-
леваниях. Исследователи пытаются найти гены,
вызывающие такую болезнь. А о том, что это
так, говорит тот факт, что у однояйцовых
близнецов мания проявляется одновременно у
того и другого в 80 процентах случаев, а у
двуяйцовых — в 16. Для близкою родственни-
ка человека с биполярным заболеванием риск
развития у него такого же заболевания состав-
ляет примерно 15 процентов.
СИМПТОМАТОЛОГИЯ
И ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Депрессия проявляется отсутствием у чело-
века аппетита, нарушением сна, появлением
чувства собственной никчемности, вины,
мыслей о самоубийстве. Депрессивный пси-
хоз соответствует тем же критериям плюс
ложные представления и/или галлюцинации.
При мании наблюдается эйфория, повы-
шенная активность, пониженная потребность
во сне, ускорение течения всех психических
процессов. Доминирует приподнятое настро-
ение, но иногда оно резко изменяется, при-
водя к раздражительности, агрессивности;
наблюдается смешение депрессивных и ма-
ниакальных симптомов.
У подростков часто бывают ложные пред-
ставления, галлюцинации, нарушения мыш-
ления, и несколько исследований показали,
что примерно половина пациентов с бипо-
лярным аффективным расстройством оши-
бочно получили диагноз «шизофрения»
(Carlson et al., 1994). Поэтому очень важно
быть внимательным к аффективным симпто-
мам при остром заболевании психозом в
этом возрасте. Отсутствие или снижение
социальной компетенции, что обычно явля-
ПОДРОСТКОВЫЕ ПСИХОЗЫ 269
ется начальной стадией шизофрении, нали-
чие аффективного заболевания у родствен-
ников и быстрое развитие заболевания под-
тверждают диагноз.
Есть сведения о том, что люди, чей диаг-
ноз соответствует по критериям биполярно-
му заболеванию и ADHD, подвержены наи-
большему риску самоубийства. Нарушения
поведения могут также неправильно истол-
ковываться и приниматься за манию (Weller
et al., 1995).
Посттравматическое стрессовое рас-
стройство, которое часто сопровождается
быстрой сменой настроения, трудностями со
сном, раздражительностью и диссоциативны-
ми симптомами, вначале сложно отличить
от аффективного психоза. Кроме того, в кар-
тине заболевания могут присутствовать оба
диагноза.
Действие наркотиков, лекарств, влияние
эпилепсии, системной болезни, инфекции или
опухоли мозга должны быть полностью ис-
ключены как возможная причина симптомов
биполярного психоза (McClellan och Werry,
1997 b).
ПРОГНОЗ
Случаи, в которых картина болезни представ-
лена комбинацией депрессивных и маниа-
кальных симптомов и/или частыми их про-
явлениями, имеют более плохой прогноз
(Strober et al., 1995). Так, из всех случаев
подростковых психозов, исследованных в
Гетеборге, биполярные психозы имели наи-
худший прогноз (Hellgren, 1994). По оценкам
специалистов, пациенты с биполярным пси-
хозом четверть своей жизни будут серьезно
подвержены заболеванию. Они часто совер-
шают суицидальные поступки. Без медицин-
ского лечения смертность среди них в два
или три раза выше по сравнению с обычным
уровнем (Gelenberg och Hopkins, 1993).
ЛЕЧЕНИЕ
Данные подтверждают, что чем раньше на-
чинается лечение биполярной болезни, тем
оно эффективнее (Gelenberg och Hopkins,
1993). При простой депрессии часто приме-
няются ингибиторы обратного захвата се-
ротонина. Если прием антидепрессантов
вызывает у человека с депрессией гипома-
нию, это является показателем того, что у
него может развиться биполярный психоз.
При острой мании и депрессии в 80 про-
центах случаев хорошее действие оказывает
литий. Нейролептики или бензодиазепины
требуются порой, чтобы уменьшить прояв-
ление симптомов или если есть риск того,
что пациент может навредить себе. Лечение
литием значительно уменьшает риск повтор-
ного возникновения болезни (Kafantaris,
1995). Серьезные продолжительные побоч-
ные действия лития редки, даже если лече-
ние ведется со школьных лет. Но при дли-
тельном применении препарата уровень его
в сыворотке крови, а также функции почек и
щитовидной железы должны поддерживать-
ся в нужном состоянии. Литий оказался эф-
фективным при лечении детей с нарушени-
ями поведения, агрессивностью. Комбинация
биполярного психоза и нарушений поведе-
ния является важным показателем для назна-
чения лития (Alessi et al., 1994).
При биполярном психозе дают эффект
лекарства, которые применяются при лече-
нии эпилепсии — карбамазепин и вальпроат,
поэтому пациентам, которые не реагируют
на литий, иногда назначают карбамазепин.
Путем исследований выясняется, зависит ли
частота (более четырех) приступов бипо-
лярного психоза в год от эпилептогенной
активизации и нужно ли в таком случае ис-
пользовать антиэпилептические средства.
У взрослых применение индивидуальной
когнитивной поведенческой терапии, группо-
вой и семейной терапии может снизить воз-
можность рецидивов. Поэтому есть все осно-
270 ПОДРОСТКОВЫЕ ПСИХОЗЫ
вания попробовать их в отношении детей и
подростков (Gelenberg och Hopkins, 1993).
ОПИСАНИЕ СЛУЧАЯ: БИПОЛЯРНЫЙ ПСИХОЗ
Пятнадцатилетняя Лена едва ли вообще
спала в течение двух недель. Она сняла
квартиру для вечеринки, но не успела при-
готовить все необходимое для нее. И тог-
да она блокировала телефон семьи и ста-
ла знакомиться с мужчинами. Когда роди-
тели попытались помешать ей, она
выпрыгнула из окна, оставив листок бума-
ги с обвинениями в адрес родителей, опи-
саниями различных фантазий и объясне-
ниями в любви.
Родители не узнавали своей дочери, у
которой постоянно менялось настроение:
она то смеялась, то злилась.
При сборе анамнеза выяснилось, что ба-
бушку Лены лечили от психоза. Год назад
девочка в течение трех месяцев была по-
давлена и безынициативна, хотя в целом
она нормально училась и у нее были хо-
рошие отношения с друзьями.
Трудность лечения Лены в том, что она
сама не хочет меняться, так как оценивает
свою ситуацию как нормальную. Во время
лечения в отделении у нее усилилось пси-
хотическое состояние, и поэтому исполь-
зовался литий, который прекратил приступ.
Органический психоз
Есть клинические подтверждения того, что
параноидные и нетипичные психозы отме-
чаются у подростков, которым был постав-
лен диагноз спектра аутизма и у которых
раньше были нарушения функций мозга.
Психотические симптомы оцениваются,
когда влияние на мозг в форме опухоли,
эпилепсии или инфекции исключено.
Вызвать психотические симптомы могут
многие токсические вещества. Успокаиваю-
щие средства, средства против бессонницы
способны вызвать смешанные состояния, а
стимуляторы центральной нервной системы
часто ведут к параноидному состоянию.
Обследование военнослужащих
(Andreasson et al., 1987), признавшихся, что
они использовали каннабис по крайне мере |
однажды, показало, что они в два-три раза
повысили у себя риск развития психоза, а у
тех, кто употреблял это наркотическое ве-
щество более 50 раз, риск увеличился в шесть
раз. Дело в том, что каннабис вызывает забо-
левание у большинства из тех, кто был всего
лишь предрасположен к шизофрении. Аль-
тернативным объяснением может быть и то,
что наркотик сам по себе вызывает психоз.
Некоторые лекарства, например кортизон
и антихолинергические средства, также мо-
гут вызвать психоз.
Психотическими симптомами могут про-
являться нейродегенеративные заболевания.
Поэтому во всех случаях психоза необходи-
мо провести тщательное неврологическое
исследование. Хорея Гентингтона, болезнь
Вильсона, метахроматическая лейкодистро-
фия, болезнь Адцисона—Шильдера, синдром
Клайна—Левина, порфирия являются приме-
рами болезней, влияние которых на ЦНС
может привести к психотическому состоя-
нию (McClellan och Werry, 1997 b).
Лечение психозов
в психиатрии детского
возраста
Шизофрения и аффективный психоз — это
болезни, которые широко распространены и
значимы во всем мире. Тот факт, что в случае i
психоза 0,5 процента всех заболевших под- !
ростков нузкдаются в больничном уходе и что |
у этой группы больных, согласно 30-летним
наблюдениям, плохой прогноз, говорит о том,
что здесь требуются обширные и особые !
ресурсы лечения и ухода (Hellgren, 1994).
Социальные нарушения
поведения
21
Карл Йоран Сведин
Определение и критерии
диагноза
Под социальными нарушениями поведения у
детей и подростков понимаются такие откло-
нения в поведении, которые мешают соци-
альной жизни самого ребенка и общества. Эти
отклонения могут проявляться дома, в детс-
ком саду, школе и любой другой среде. При-
чем часто доминирует агрессивность, непо-
слушание, упрямство и такое общее проявле-
ние нарушения внешнего поведения, как драки,
а также более направленное — поджоги, раз-
рушения или преступные действия. Соци-
альные нарушения поведения часто проявля-
ются плохой концентрацией внимания, гипе-
рактивностью, неумением подождать своей
очереди или посидеть спокойно. Но эти сим-
птомы можно увидеть и при синдроме гипер-
активности (см. главу 13).
В диагностических системах DSM-IV и
ISD-10 определения данного диагноза по-
чти совпали, поэтому они описываются со-
гласно DSM-IV. Социальные нарушения по-
ведения делятся в DSM-IV на нарушения по-
ведения и синдром упрямства (или
оппозиционно-вызывающее расстройство).
Могут быть актуальными и другие диагно-
зы DSM-IV. Например, нарушения, проявля-
ющиеся беспокойным поведением или уп-
рямством, но не полностью соответствую-
щие критериям синдрома упрямства или
нарушения поведения.
Альтернативой диагноза может быть
адаптационная стрессовая реакция с бес-
покойным поведением, когда один или не-
сколько факторов стресса проявляются в
течение трех месяцев до появления первых
симптомов нарушения поведения. У детей
или подростков может быть также актуаль-
ным асоциальное поведение, когда отдель-
ные антиобщественные поступки соверша-
ются без какого-либо психического нару-
шения, например нарушения поведения.
Диагноз «асоциальное расстройство лично-
сти» не используется для людей моложе во-
семнадцати лет.
Нарушения поведения проявляются игно-
рированием основных прав других людей,
социальных норм или правил поведения, су-
ществующих для данного возраста. Сюда же
относится агрессивное поведение по отно-
шению к людям и животным, причинение
ущерба, обман или кражи (табл. 21:1).
272 СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
Таблица 21.1. Критерии диагностики
нарушений поведения согласно DSM-IV
Агрессивное поведение по отношению
к людям и животным
1) угрозы, преследования или униже-
ние других
2) стремление спровоцировать драку
3) использование предмета или ору-
жия, которое может причинить
физический вред другим людям
(палка, камень, нож, пистолет)
4) проявление физической жестокости
по отношению к людям
5) проявление физической жестокости
по отношению к животным
6) грабеж (с насилием и без)
7) принуждение к сексуальным дей-
ствиям.
Причинение ущерба, нанесение ран
8) стремление ударить кого-либо,
чтобы причинить физический вред
9) порча чужого имущества (кроме
поджога)
Обман или кражи для своей выгоды
10) частые обманы, чтобы избежать
чувства вины
11) проникновение в чужие квартиры,
дома, машины
12) мелкие кражи без прямого контак-
та с жертвой.
Серьезные нарушения норм и правил
13) ночные прогулки (до 13 лет)
вопреки запретам родителей
14) побеги с ночевкой из дома или
приюта по меньшей мере два раза
(или один раз на длительное
время)
15) пропуски занятий в школе без
уважительной причины (с возрас-
та около 13 лет).
(Взято из MINI-D IV. Диагностические крите-
рии согласно DSM-IV, 1995).
Чтобы поставить диагноз «нарушение по-
ведения», поведение, вызывающее явное по-
нижение социального, академического (успе-
ваемость) или профессионального уровня
функционирования, должно наблюдаться по
крайней мере три раза в течение последних
12 месяцев или один раз в течение 6 месяцев.
Нарушения поведения были разделены на
две группы, различающиеся по дебюту: на-
рушения у детей (до 10 лет) и нарушения у
подростков (после 10 лет), поскольку время
дебюта имеет значение для поведенческого
профиля и прогноза.
Разница между более мягкими формами
нарушения поведения и синдромом упрям-
ства (оппозиционно-вызывающее расстрой-
ство) невелика, что позволяет рассматривать
такое состояние по скользящей шкале. Если
симптомы соответствуют обоим диагнозам,
то ставится диагноз «нарушение поведения».
Схематически синдром упрямства описыва-
ется как негативное, враждебное и упрямое
поведение без серьезных нарушений прав
других людей или серьезных нормативных
проступков. Для того чтобы поставить диаг-
ноз «синдром упрямства», такое поведение
должно продолжаться в течение 6 месяцев
(табл. 21.2).
Таблица 21.2. Критерии поведения при
синдроме упрямства согласно DSM-IV
1) частые эпизоды вспыльчивости
2) частые ссоры со взрослыми
3) упорство или отказ подчиниться
требованиям взрослых
4) переложение своих ошибок на
других
5) язвительность
6) приступы злости и ожесточения
7) приступы озлобленности.
(Взято из MINI-D IV Диагностические крите-
рии согласно DSM-IV, 1995).
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 273
Некоторые авторы предлагают вместо
термина «социальное нарушение поведения»
использовать термин «externalisering» (вне-
шние проявления). В литературе существу-
ют и синонимичные термины: «социальная
дезадаптация», «антисоциальное поведение»
и др. Некоторые из них надо рассматривать
как описательные или собирательные, так как
они ничего не говорят об уровне сложности
нарушения поведения или его причине.
Картина нарушения может быть как с
антисоциальными симптомами (например,
кражи, прогулы, злоупотребления), так и без
них. Обычно прогноз зависит от наличия
антисоциальных симптомов. Упрямство, не-
послушание и агрессивность — основные
проявления социальных нарушений поведе-
ния у детей и подростков.
Эпидемиология
Трудно установить частоту социальных на-
рушений поведения или сравнить различные
исследования/этой проблемы из-за сложнос-
тей с их определением и разграничением. По
данным DSM-IV, количество нарушений по-
ведения у мальчиков до восемнадцати лет
варьирует между 6 и 10 процентами, у дево-
чек — между\2 и 9 процентами. Rutter с кол-
легами (1970 Ь) определяет нарушения по-
ведения у 4,2 процента детей десяти-один-
надцати лет (мальчики 6,2 и девочки 1,6
процента). То есть на каждый случай диагно-
за «агрессивное поведение» у девочек прихо-
дилось четыре случая у мальчиков. В более
позднем исследовании в Онтарио (Канада)
установлено, что нарушение поведения было
у 5,5 процента (мальчики 8,2 и девочки 2,8
процента) детей и подростков в возрасте до
шестнадцати лет (Offord et al., 1987).
Социальные нарушения поведения явля-
ются обычной причиной обращения к пси-
хиатру (Svedin et al., 1998; Kazdin, 1985).
Ретроспективные исследования показывают,
что примерно половина молодых преступ-
ников, которые были обследованы в конце
1980-х—начале 1990-х годов, раньше имели
контакт с детскими психиатрами (Adler et al,
1995; Langstrom, 1999).
Разница в частоте проявления нарушений
поведения у мальчиков и девочек варьирует
между 5:1 и 3,2:1 соответственно и зависит
от возраста (Bird et al., 1988; Boyle et al., 1992).
В более младшем возрасте среди нарушите-
лей больше мальчиков, в то время как в под-
ростковые годы, если нарушение впервые
проявляется после 10 лет, эта разница сгла-
живается.
Что касается серьезных сдвигов в поведе-
нии, проявлений криминальности, то здесь
мальчики лидируют (Levander, 1997). Иссле-
дования показывают, что социальные нару-
шения становятся все более частыми в горо-
дах (Rutter et al., 1975), а также в семьях
беженцев (Levander, 1997). Эта тенденция
наблюдается в течение последних десяти лет
(JAACAP, 1997).
Агрессия и агрессивность
Агрессивность, или склонность к агрессив-
ному поведению, является центральным сим-
птомом при социальных нарушениях пове-
дения. Агрессия рассматривается, подобно
чувству голода или сексуальности, как один
из основных инстинктов, в то время как аг-
рессивность простирается на большой
спектр реакций — от вербальной критики до
жестокого физического насилия. Существу-
ет несколько социально-биологических
объяснений агрессии (Eibl-Ebesfeldt, 1978).
Так, согласно теории инстинкта агрес-
сия является первоначальной инстинктивной
силой самосохранения, без которой невоз-
можно существование вида. Всем нужно
уметь защищать свою жизнь и свой биологи-
ческий вид. К сторонникам теории инстинк-
та относятся Зигмунд Фрейд и Конрад Ло-
274СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
ренц Согласно психодинамической модели
первого агрессия рассматривается как основ-
ная сила, в то время как этологическая мо-
дель второго предполагает комбинацию по-
ведения, на которую сильный отпечаток на-
кладывают инстинкт и инструментальные
компоненты, позитивно либо негативно уси-
ленные.
Теория разочарования исходит из того, что
к агрессии приводят негативные пережива-
ния, полученные в раннем детстве или поз-
же. Умение научиться справляться с такими
переживаниями и нежеланием общаться
очень важно для социальной адаптации рас-
тущего ребенка.
Теория обучения видит агрессию как ре-
зультат неправильного обучения. Агрессив-
ное поведение, которое применяется как
средство получения желаемого, усиливается
непоследовательным или слабым воспитани-
ем. Ребенок, получивший такое воспитание,
не умеет контролировать свои агрессивные
импульсы, а вместо этого управляет и мани-
пулирует окружающими его людьми. С по-
мощью агрессивных представлений ребенок
может также научиться неправильно решать
свои проблемы, что, в свою очередь, ведет к
его недостаточной социализации.
ФОРМЫ АГРЕССИИ АГРЕССИВНОСТЬ
И МСТИТЕЛЬНАЯ АГРЕССИЯ
Решающим фактором в развитии проблемы
становится проявление агрессии. Оно может
быть открытым или скрытым. При откры-
той агрессивности ребенок кричит, плюется,
не повинуется взрослым, дерется, дразнит
других детей, ломает вещи или садистски от-
носится к животным... Скрытая агрессив-
ность может проявиться аутоагрессией. У не-
которых детей агрессивные импульсы могут
быть настолько грозными для «Я», что про-
буждают страх, и «Я» пытается защитить
себя. С помощью разных механизмов защи-
ты у ребенка развивается «невротическое»
отношение к агрессивным импульсам. Если
такая агрессия проявляется слишком сильно,
может развиться даже психосоматическая
болезнь. У некоторых детей можно увидеть
как открытую, так и скрытую агрессивность,
при этом нередко непослушные мальчики
бывают очень привязаны к матери или, на-
пример, боятся темноты.
Открытая агрессивность может быть
функциональной или дисфункциональной.
Первая нам нужна, чтобы оправдать себя,
разозлиться или защитить наши интересы.
Иначе придется подстраиваться под других
людей или подчиняться их желаниям. Дис-
функциональная же агрессивность прини-
мает такие формы, что начинает управлять
поведением и создает социальные сложнос-
ти. Функциональную агрессивность мы на-
блюдаем прежде всего в двух фазах разви-
тия: в 1,5—3 года и в юношестве. Именно в
эти периоды своего развития человек тре-
бует свободы действий и стремится к неза-
висимости в семье. Реактивная агрессив-
ность — другая форма функциональной аг-
рессивности.
Иногда агрессивность наблюдается у де-
тей с сильно развитым «сверх-Я» и явной
склонностью контролировать свои импуль-
сы. Такие агрессивные импульсы вызывают-
ся, как правило, чувством вины и ведут к
напряжению и страху. Напряжение может
иногда выплескиваться в виде приступов
агрессии, а затем ребенок ведет себя вполне
спокойно. Мстительная агрессия значитель-
но чаще встречается у детей с сильно разви-
тым «сверх-Я».
МАСКИРОВАННАЯ ДЕПРЕССИЯ
Многие авторы указывают на так называе-
мую маскированную депрессию, или депрес-
сивные эквиваленты (Cytryn och McKnew,
1972). Это состояние чаще всего проявляет-
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 275
ся в латентном и доподростковом возрасте,
но иногда оно остается незамеченным. Деп-
рессивные чувства могут быть замаскирова-
ны и представлены как психосоматические
симптомы (Young et al, 1995). Очевидно так-
же, что мальчикам сложнее признавать свои
депрессивные чувства и поэтому они выра-
жают их агрессивностью.
Раннее нарушение характера
Раннее нарушение характера — понятие,
которое исходит из психодинамической те-
ории и предполагает взаимодействие между
наследственностью и окружающей средой.
Значение факторов, генетически определяю-
щих развитие социальных нарушений пове-
дения, было показано исследованием
Sigvardsson с коллегами (1987). Возможно,
именно эти факторы создают проблемы,
которые препятствуют нормальному разви-
тию ребенка. Понятие может рассматривать-
ся как психоДинамическая модель, объясня-
ющая, почему у ребенка может развиваться
серьезное /нарушение поведения, или как
более качественное и оперативное, чем пред-
полагает DSM-IV, описание нарушения.
Считается, что ранние нарушения харак-
тера отличаются от других нарушений, воз-
никающих в первые годы развития личнос-
ти. Они приводят к недостатку функций «Я»
или «сверх-Я», являются прежде всего нару-
шениями социальных отношений и межлич-
ностных контактов.
РАННЕЕ НАРУШЕНИЕ ХАРАКТЕРА
И НЕДОСТАТОК «Я»-ФУНКЦИЙ
Очень важно, чтобы уже в течение первого
года жизни у ребенка установились спокой-
ные отношения с тем человеком, который о
нем заботится (чаще с матерью). Так разви-
вается доверие. Ребенок чувствует, что его
ценят и что окружающим людям можно до-
верять.
Под ранним нарушением характера пони-
мается неумение ребенка устанавливать дли-
тельные и прочные близкие отношения, не-
достаточное осознание того, как другие люди
себя чувствуют. Такие дети обычно «не дер-
жат дистанции». Считается, что они могут
подойти к любому, так как не чувствуют
социального стеснения при контакте со
взрослыми, которые могут использовать их
в своих целях. Более глубоких чувственных
привязанностей у них не возникает.
Маленький ребенок, который живет по
принципу «хочу — не хочу», постепенно
приспосабливается к реальности, т. е. учится
откладывать удовлетворение своих потреб-
ностей на более поздний срок. Ребенок с
ранними нарушениями продолжает жить по
принципу желания. Это приводит к тому, что
он не может приглушить свои импульсы и у
него возникает внутреннее напряжение. Не-
достаточный контроль за своими импульса-
ми часто ведет к плохому самообладанию,
нетерпению и разочарованию (неумению
переносить огорчения). В результате — не-
стабильность чувств, агрессивность, если
ребенок не получает того, чего хочет, или
ему мешают.
Как описывают, у ребенка с ранними на-
рушениями характера наблюдается быстрая
смена чувств от спокойствия до гиперактив-
ности, от агрессивности до радости или пе-
чали. И в то же время ребенок нередко пы-
тается сдержать приступы гнева, решая свои
внутренние конфликты через внутреннее
напряжение.
Из-за плохого самообладания и неумения
переживать разочарования такому ребенку
сложно работать в группе и заниматься
структурированной деятельностью. Ему
трудно приспосабливаться к новой обста-
новке, он плохо понимает, что представляет
собой как личность. Вполне обычно даже
неадекватное восприятие своего тела и
276 СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
чувств, и это приводит к тому, что ребенок,
маскируя свою неуверенность, часто ищет
себя как личность сверхкомпенсирующим
способом. Это проявляется в драках и ша-
лостях, а иногда и в ранних сексуальных
экспериментах.
РАННЕЕ НАРУШЕНИЕ ХАРАКТЕРА
И НЕДОСТАТОК «СВЕРХ-Я»-ФУНКЦИЙ
В детстве ребенок обретает независимость
от своих родителей через идентификацию
себя с ними (большое значение имеет иден-
тификация с родителем того же пола). Такая
идентификация помимо увеличения самосто-
ятельности очень важна для формирования
личности ребенка и становления его как
будущего мужчины или женщины (в зависи-
мости от пола ребенка). Идентификация яв-
ляется также предпосылкой для развития
«сверх-Я».
Представления ребенка или подростка о
том, каким он хочет стать, например, в от-
ношении дружбы, работы, обязанностей, со-
циальных норм и морали, складывается в
«Я»-идеал. У ребенка с ранними нарушения-
ми характера часто наблюдается антисоци-
альный «Я»-идеал. Поведение ребенка в этом
случае управляется главным образом вне-
шними нормами и меняется так быстро, как
и внешние обстоятельства. Что касается
функции совести, то она неудовлетворитель-
на и обычно не видно никаких признаков
того, что ребенок стыдится или испытывает
угрызения совести. Отсутствие угрызений
совести является доминирующей чертой у
детей с ранними нарушениями характера.
Как следствие недостатка «Я»-функций и
«сверх-Я»-функций у такого ребенка проис-
ходит самоотрицание, он не контролирует
своих импульсов, что ведет к конфликтам с
окружающими, плохому самообладанию и
неумению справляться с трудными ситуаци-
ями. В результате ребенок, будучи учеником,
очень быстро теряет интерес к учебе, у него
часты агрессивные вспышки, он мешает на
уроках другим детям. Неразборчивость в
связях, неумение держать дистанцию, а так-
же неудовлетворенный «Я»-идеал подростка
способствуют приобщению его к антисоци-
альным субкультурам. Неумение осознать
систему правовых норм часто ведет к прогу-
лам, злоупотреблениям, мелким кражам и
бродяжничеству.
Агрессивность
и искаженное
восприятие реальности
Агрессивность часто сопутствует психозам
и пограничным состояниям. При нормаль-
ных состояниях агрессивность труднообъ-
яснима, при пограничном она нередко вы-
зывается разочарованиями или страхом. При
психотических состояниях речь идет о труд-
но воспринимаемых психологических про-
цессах, которые нелегко поддаются анализу
и обычно связаны со взаимодействием па-
циента и окружения. Нельзя также забывать,
что агрессивность может быть частым
явлением при шизофрении с ложными пред-
ставлениями и различными галлюцинация-
ми. Также при детских психозах агрессив-
ность, деструктивность и самодеструк-
тивность могут быть ведущими и
беспокоящими симптомами.
Агрессивность может также проявиться
при нарушении функции ЦНС как острого,
так и хронического характера. Это касается
повреждений мозга, хромосомных болезней
ЦНС, эндокринных нарушений, а также на-
рушений внимания (гиперактивность, ADHD).
При некоторых эпилептических состояниях
с помрачением сознания (например, височ-
ная эпилепсия) могут наблюдаться такие
симптомы, как вспышки гнева и деструктив-
ное поведение.
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 277
Асоциальные нарушения
поведения
К асоциальным нарушениям поведения детей
и подростков относятся такие отклонения в
поведении, как бродяжничество, прогулы,
ложь, склонность к разрушениям, поджогам,
правонарушениям, сексуальным посягатель-
ствам (Socialstyrelsen redovisar, 1980:2). В этом
разделе рассматриваются прогулы, кражи,
поджоги и другие преступления, о злоупот-
реблениях речь пойдет в главе 22.
ПРОГУЛЫ
Прогулы можно определить, как периодичес-
кие пропуски занятий в школе. Их надо от-
личать от отказа посещать школу (табл. 21.3).
Прогулы можно объяснить тем, что ребенок
неуютно чувствует себя в школьной обста-
новке, у него очень низкая мотивация учить-
ся и отсутствует поддержка дома. Прогулы в
самом начале проявления отклонений в по-
ведении редки, но учащаются по мере взрос-
ления ребенка. Вообще-то прогулы случают-
ся примерно у 2—3 процентов школьников
(Jonsson dch Kalversten, 1964; Lundberg och
Wiberg, 1971; Cederblad och Hook, 1986), но
у детей с нарушениями поведения они при-
обретают систематический характер. Напри-
мер, из старшеклассников периодически про-
гуливают школу свыше 82 процентов
(Jonsson, 1967), а на ранней стадии обучения
— 14 процентов школьников (Svedin, 1984
а). Прогул — весьма серьезный симптом! Ис-
следователи констатируют, что прогулы яв-
ляются вполне обычным явлением среди
молодых правонарушителей, особенно час-
то прогуливают те, кто злоупотребляет спир-
тным или замешан в преступлениях (Glueck
och Glueck, 1950; Rutter et al., 1979; SOU,
1973:49; Alexandersson och Gummesson, 1979).
Индивидуальный прогул заслуживает более
пристального внимания, чем групповой, так
как он больше связан с личными и соци-
альными трудностями в последующей жизни
(Rutter, 1990).
Таблица 21.3. Дифференциальная диагно-
стика: прогул — отказ посещать школу
КРАЖИ И ДРУГИЕ ПРЕСТУПЛЕНИЯ
В западном обществе единичные кражи рас-
цениваются как случайные эпизоды. Но по-
вторяющиеся кражи надо уже рассматривать
как серьезные явления. Кражи и мелкое воров-
ство случались у 7,6 процента из 222 мальчи-
ков, которые были вовлечены в исследование
в Стокгольме. Jonsson, Kalvesten (1964) и Rutter
(1970) обнаружили, что кражи и мелкое во-
ровство присущи 16,1 процента мальчиков и
3 процентам девочек В группе с нарушением
поведения частота подобных случаев была
намного выше — 54,8 процента.
Домини-
рующий
возраст
Школьные
достижения
Поведение
в школе
Семейные
отношения
Отношение
ребенка
к проблеме
Отношение
родителей
Прогулы
Средняя
и высшая
ступень
Низкие
Пассивное
или
шаловливое
Слабая
связь или
социальные
проблемы
Небрежное
Трудно
вовлечь в
проблему
Отказ посе-
щать школу
Начальная
школа
От средних
до высоких
Нормальное
или пугливое
Сильная
связь, тре-
вожность
родителя,
чрезмерная
опека
Хочет
ходить в
школу, но не
может рас-
статься с до-
мом (страх
расставания)
Слишком
вовлечены в
проблему
278СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
Преступность среди молодежи значи-
тельно возросла в 1950—19б0-е годы, в 70-
е снизилась и впоследствии опять увеличи-
лась. Социальные исследования детей, ро-
дившихся в период с 1958 по 1977 год,
показывают, что примерно 9 процентов из
них стали правонарушителями до восемнад-
цати лет (BRA, 1997). Чаще всего преступ-
ления совершаются в 15—17 лет (Wikstrom,
1987). Что касается возраста 15—20 лет, то
здесь примерно четверть всех молодых лю-
дей можно подозревать в совершении асо-
циальных проступков (BRA, 1997). Обыч-
ная форма преступлений — это взломы и
похищение из машин. Среди других — кра-
жи в бутиках и универмагах, причинение
вреда имуществу, употребление и/или про-
дажа наркотиков и т. д. Число мальчиков,
подозреваемых в совершении преступлений
в возрасте до пятнадцати лет, увеличилось
за 1984—1994 годы в пять раз. Преступле-
ния детей часто направлены против других
детей (Socialstyrelsen, 1996). До 1995 года в
среднем ежегодно судили примерно 6 про-
центов из числа всех подростков в возрасте
от 15 до 18 лет (Stattin, 1998).
Частота преступлений, совершенных де-
вочками, не очень изменилась за прошедшие
десятилетия и составляет примерно 5—9
процентов. Это говорит о том, что характер
преступлений зависит от половой принад-
лежности правонарушителя. Мальчики обыч-
но более активны и инициативны, часто со-
вершают преступления в компании. Девочки
достаточно редко берут на себя инициативу
или играют активную роль в преступлении.
Они также редко создают группу (Sarnecki
och Jones, 1980). Девочки, которые участву-
ют в преступлениях, зачастую общаются с
группировкой мальчиков. Gustav Jonsson
(1977) говорит, что настроенные асоциаль-
но девочки нередко причиняют вред себе, в
то время как мальчики обыкновенно все «вып-
лескивают» на окружающих. Асоциальное по-
ведение девушек чаще всего проявляется в
сексуальных действиях или проституции
(Robins, 1986). Раннее и быстрое половое
развитие девочек считается в этом отноше-
нии фактором риска (Caspi et al., 1993).
Ранний «дебют» участия в преступлениях
является плохим знакс^м. Примерно 5 про-
ч
центов всех малолетних ггравонарушителей,
которые «дебютировали» в возрасте до две-
надцати лет, продолжают совершать преступ-
ления в подростковом возрасте и позже
(Loeber och Farrington, 1998; Stattin och
Magnusson, 1991).
ПОДЖОГИ
To, что ребенок играет и экспериментирует
с огнем, вполне естественно. Но осмыслен-
ный поджог/пиромания — явление необыч-
ное (хотя в США подсчитали, что количе-
ство поджогов в 1970-х годах, например,
увеличилось в четыре раза и дети ответствен-
ны за них в 40 процентах случаев). Мальчи-
ки в этом отношении лидируют (Varnell, 1940;
Strachan, 1981; Jacobson, 1984). Исследуя
причины, по которым сто детей оказались
замешанными в поджогах в Калифорнии
(Wooden, 1985), выделили следующие четы-
ре группы:
1. Любопытство и недостаток надзора за
детьми.
2. Снижение внутреннего напряжения у де-
тей при наблюдении за огнем.
3. Раннее криминальное прошлое.
4. Серьезные психические нарушения.
Другие исследователи, изучая мотивы детс-
ких поджогов, обнаружили всего два моти-
ва: злость/месть и любопытство (Kolko och
Kazdin, 1991).
Прошлое малолетних поджигателей очень
часто напоминает прошлое детей с соци-
альными нарушениями поведения. Но под-
жигатели описываются более слабыми как в
физическом, так и в эмоциональном отноше-
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 279
нии. Они, например, избегают прямых конф-
ронтации, достаточно пассивны среди
друзей и могут, разложив костер, просто смот-
реть на огонь. В последние годы обсуждает-
ся возможность наличия у части поджигате-
лей синдрома Аспергера.
Причины и факторы риска
Многое свидетельствует о том, что причины
развития у некоторых детей серьезных со-
циальных нарушений поведения со склонно-
стью к насилию многофакторны. Факторы
эти часто переплетены, и их сложно анали-
зировать. Возможно, существует генетичес-
кая предрасположенность, которую факто-
ры риска в окружении ребенка могут заста-
вить развиваться, а положительные факторы,
наоборот, компенсировать. Многое говорит
и о том, что факторы риска имеют кумуля-
тивный эффект, то есть чем их больше и чем
раньше они возникают, тем выше риск раз-
вития нарушения поведения и криминально-
сти (Blantz et al., 1991; McCord, 1993; Mrazek
och Haggerty, 1994).
ИНДИВИДУАЛЬНЫЕ ФАКТОРЫ
Почти все исследования поведения детей как
медицинского, так и немедицинского харак-
тера показывают, что мальчики более актив-
ны, агрессивны и непослушны, чем девочки
(Schaffer et al, 1980). Причину этого находят
в гормональном отличии (Dabbs et al, 1991),
влиянии^сультуры, половой роли и строении
тела. Считаегся^что такие рано проявляю-
щиеся черты темперамента, как высокого
уровня активность и возбудимость, связаны
с последующим психическим нездоровьем и
агрессивностью (Thomas och Chess, 1977;
Olweus, 1980). Другие исследователи связы-
вают с последующей причастностью к пре-
ступлениям и злоупотреблением алкоголем
такие особенности личности, как постоян-
ный поиск новых ощущений, неумение избе-
жать риска и увечий (Cloninger et al, 1988).
Биохимические факторы — низкий уро-
вень норадреналина в покое и незначитель-
ные увеличения стресс-гормонального адре-
налина и норадреналина (Cederblad och Hook,
1984) оказывают влияние на склонность
личности к насилию, когда человек стано-
вится взрослым (Raine et al., 1990). Низкое
количество моноаминоксидазы (МАО) в тром-
боцитах и высокое содержание трийодтиа-
нина также связывают со склонностью к на-
силию (Aim, 1996).
То, что некоторым подросткам трудно
вынести однообразие спокойной жизни,
можно объяснить потребностью постоянно
ощущать опасность, напряжение и жаждой
перемен. Генез биологических маркеров рис-
ка до сих пор неясен, так как одни и те же
признаки могут быть присущи эмоциональ-
но травмированным детям, которые подвер-
гались физическому, психическому и сексу-
альному насилию (Mukerjee, 1995; Resnick et
al, 1995). Наследственные факторы, считает-
ся, играют здесь значительную роль
(Bohman, 1978). С возрастом агрессивное
поведение несколько меняется. Вполне обыч-
ное поведение у мальчиков в начальных клас-
сах ухудшается на средней ступени, с тем
чтобы потом улучшиться в юношеском воз-
расте (McFarlane et al., 1954; Werry och Quay,
1971). Агрессивное или асоциальное поведе-
ние относится к стабильным чертам лично-
сти или поведения (Loeber, 1982; Olveus, 1979;
White et al., 1991). Гиперактивность, плохие
способности и трудности речи — факторы
риска развития нарушения поведения
(Hechtman och Weiss, 1996; Cantwell och
Baker, 1991).
Мальчики, совершающие серьезные пре-
ступления, как правило, впервые нарушают
закон еще не достигнув двенадцати лет
(Loeber och Farrington, 1998).
Метаанализ показывает, если у ребенка 6—
11 лет были проблемы поведения, агрессив-
280СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
ность, злоупотребления, низкий социальный
и экономический статус семьи, асоциальные
родители, то это может стать предпосылкой
того, что в 15—25 лет у него разовьется асо-
циальное поведение и склонность к насилию.
Соответствующие причины в возрасте 12—
14 лет приведут в будущем к импульсивнос-
ти, плохой социальной адаптации, объедине-
нию с асоциальными товарищами, вхожде-
нию в группировки, плохой мотивации к
учению и низким успехам в школе. Это гово-
рит о том, что индивидуальные факторы и
семья, а также школа и друзья вместе уча-
ствуют в развитии серьезного антисоциаль-
ного поведения ребенка.
СЕМЕЙНЫЕ ФАКТОРЫ
При изучении социальных нарушений пове-
дения часто обнаруживается, что проблем-
ного ребенка растит и воспитывает одна мать.
Семейный сценарий выясняется достаточно
рано, семья чаще всего нестабильна, эконо-
мически и социально зависима от властей,
члены ее имеют, как правило, низкий образо-
вательный уровень (Jonsson, 1967; Svedin,
1984 a; Kolvin et al., 1988). Дети с социальны-
ми нарушениями поведения чаще всего вос-
питываются в семьях, где происходят разво-
ды или другие семейные трагедии.
У ближайших родственников в такой се-
мье вполне обычны вредные привычки, пре-
ступность, физические и психические забо-
левания. И это прежде всего способствует
формированию антисоциальных нарушений
у детей и подростков (Glueck och Glueck,
1950; Jonsson, 1967; Earls et al, 1988). Дис-
функция семьи проявляется в форме сканда-
лов и ссор, проекции негативных чувств на
ребенка. Исследования показывают прямую
связь между насилием над ребенком и нару-
шениями его поведения и преступностью
(Widom, 1989).
Среди школьников с проблемами внешне-
го поведения очень много детей и подрост-
ков из семей беженцев. Считается, что мар-
гинальное состояние, чувство одиночества,
конфликты с окружением, возникающие, как
правило, у подростков-беженцев из-за незна-
ния языка, объясняют ситуацию молодежи. К
этому еще можно добавить возможные трав-
матические переживания, которые они ис-
пытывали у себя на родине
ОБЩЕСТВЕННЫЕ ФАКТОРЫ
Вполне очевидно, что на социальное поведе-
ние ребенка влияет и организация самого
общества, но в этой области было проведе-
но недостаточно исследований. Некоторые
из них показали, что школьные правила, тре-
бования, оценки влияют на поведение учени-
ков в классе, а также на их криминальность
в будущем (Rutter, 1979, 1983). Rutter и дру-
гие также показали, что в школах, где учени-
ки увлечены определенными предметами,
обучение ориентировано на группу, а климат
благоприятный, у детей поведение гораздо
лучше, у них более глубокие знания и в бу-
дущем из такой среды выходит меньше пре-
ступных элементов.
Вопрос о том, вызывает ли насилие в масс-
медиа (видеофильмы, ТВ и радио) агрессив-
ное поведение у детей, обсуждался в несколь-
ких докладах (Heath et al., 1989; Strasburger,
1993; Comstock och Strasburger, 1993). Они,
как и шведские исследования Sonesson
(1993), показывают, что большинство про-
грамм с насилием на ТВ и видеофильмов на
ребенка действует негативно. Ученики на-
чальной школы, которые смотрят телевизор
более двух часов в день, обнаружили значи-
тельно более агрессивное поведение в пятом
классе по сравнению с другими шведскими
детьми. Те из них, которые не были раньше
агрессивными, на многое реагировали нега-
тивно, а проблемные дети стали еще более
агрессивными. Для мальчиков это был боль-
ше вопрос эффекта программы TV, в то вре-
мя как девочки уже характеризовались как
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 281
нестабильные дети, интересующиеся про-
граммами TV с элементами насилия (Sonesson,
1993).
ФАКТОРЫ ПОЛОЖИТЕЛЬНОГО ВЛИЯНИЯ
Многие из вышеперечисленных факторов
риска могут быть сбалансированы и смягче-
ны факторами положительного влияния. Так,
например, хорошие способности и задатки,
успешная работа в школе, спокойный темпе-
рамент, умение сходиться с людьми и орга-
низовать свое свободное время, а также хо-
рошее отношение по крайней мере с одним
из родителей или каким-нибудь взрослым че-
ловеком (Werner och Smith, 1992) могут по-
мешать развитию нарушения поведения или
смягчить его (Rae-Grant et al., 1989).
Модели лечения
Поручать решение проблем ребенка с со-
циальным нарушением поведения только
врачам сегодня нецелесообразно. В процесс
лечения должны быть вовлечены семья, ко-
митет начальной школы, комитет защиты
детей, школа и социальная сеть — дети и
взрослые (Lipsey, 1992). Американский дет-
ский и подростковый психиатрический
союз заявляет, что только медицинское вме-
шательство при серьезных социальных на-
рушениях поведения не дает никакого эф-
фекта.
Простые меры терапии или кратковремен-
ная терапия также имеют мало шансов на
успех, здесь рекомендуются мультимодальные
вмешательства. Результаты лечения будут
различными, например, при легких синдро-
мах упрямства, более серьезных сдвигах
поведения и непосредственно преступности.
При лечении можно применять такие меры,
как индивидуальная терапия, семейная тера-
пия и сетевая терапия.
ПСИХОДИНАМИЧЕСКАЯ
ИНДИВИДУАЛЬНАЯ ТЕРАПИЯ
Для небольшого числа детей с серьезными
социальными нарушениями поведения может
быть эффективной индивидуальная терапия в
поликлинике. Однако трудности ребенка с
ограниченным умением решать проблемы,
интроспекцией и ограниченным абстрактным
мышлением делают такую форму терапии
менее пригодной. При индивидуальной тера-
пии иногда сложно бывает даже частично
установить контакт с ребенком. Трудно обра-
щаться к терапии в ситуации внешних прояв-
лений поведения ребенка. Сложность пред-
ставляют и собственные реакции терапевта,
на которого ребенок переносит свои чувства
из-за того, что с ним плохо обращаются, что
он беспомощен и т. д. (Boston och Szur, 1983).
Это, как и другие трудности с проективной
идентификацией, приводит к тому, что мно-
гие терапевты отказываются работать с этой
категорией пациентов (Klein, 1977).
КОГНИТИВНАЯ И ПОВЕДЕНЧЕСКАЯ ТЕРАПИЯ
Нельзя сказать, что в Швеции поведенческой
терапии придают большое значение в детс-
кой и подростковой психиатрии. Хотя мно-
гое как в семейной терапии, так и в работе с
окружением пациента в школе и других уч-
реждениях напоминает поведенческую тера-
пию. Так, родителям дают советы по воспита-
нию, задания по семейной терапии (напри-
мер, усилить желаемые проявления поведения
и «погасить» нежелаемые). Таким же образом
может работать и школьный персонал. Becker
с коллегами (1967) показал, что соответству-
ющие позитивные усиления «нужного» пове-
дения в классе, как и спокойное отношение к
нежелательному социальному и агрессивно-
му поведению приводят к тому, что «ненуж-
ное» исчезает. Достаточно обнадеживающе
выглядят и попытки научить ребенка распоз-
навать конфликты и решать их через роле-
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
вую игру (Kendall och Braswell, 1985). Одна из
наиболее распространенных программ —
обучение умению замещать агрессию
(Goldstein och Glick, 1987; Goldstein et al., 2000),
которая базируется на трех компонентах:
интерперсональном обучении готовности к
изменению поведения, умении контролиро-
вать чувство злобы и моральном развитии. В
этой программе, которая строится на психо-
педагогических и поведенческих принципах,
подростки объединяются в группу и трениру-
ют готовность нормализовать свое поведе-
ние, обсуждают понятия морали.
Подготовлена программа для родителей
детей с социальными нарушениями поведе-
ния, которая уже дала хорошие результаты
(Patterson et al., 1982; Kazdin, 1985; Kazdin et
al, 1989; Levene, 1998). При таком обучении
родители проблемных детей (чаще до подро-
сткового возраста) учатся идентифицировать,
анализировать и активно применять новые
модели лечения в конкретных ситуациях до-
машнего воспитания. Лечение основывается
на принципах социального обучения. Через
психологическую поддержку и ролевые игры
увеличивается компетенция родителей в раз-
ных воспитательных ситуациях. Kazdin
(1995) говорит, что при лечении школьника
все меры должны быть направлены как на
его семью, так и на его школьное окружение.
Изучая результаты метаанализа молодых пра-
вонарушителей, Lipsey (1992), указав на пози-
тивные, но скромные эффекты лечения, отме-
тил, что успешнее всего были практические
вмешательства, ориентированные на улучше-
ние поведения.
СЕМЕЙНАЯ ТЕРАПИЯ
Семейная терапия последние 25 лет посто-
янно развивалась, а семейный разговор с
советами и поддержкой стал сравнительно
частой формой лечения в детской и подро-
стковой психиатрии (Svedin, 1988). Несмот-
ря на это, совсем немного работ освещает
результаты такого лечения. Alexander och
Parsons (1973) провели как эксперимент (и
оформили в контролируемом докладе) в 86
семьях, где были подростки с антисоциаль-
ным поведением в возрасте 13—16 лет, пове-
денческий курс кратковременной семейной
терапии, основанной на теории социального
обучения. В этом исследовании отмечено,
что три четверти участвовавших в экспери-
менте почувствовали значительное улучше-
ние, причем братья и сестры в^семьях груп-
пы лечения проявили себя значительно луч-
ше с социальной точки зрения, чем братья и
сестры в семьях контрольной группы.
Неплохие результаты дает лечение, кото-
рое сейчас называют функциональной се-
мейной терапией (Alexander och Parsons,
1982; Hansson, 1996), так как оно может
успешно изменить отношения в семье с асо-
циальными детьми. Однако необходимо про-
должать исследования до тех пор, пока не
будут сделаны четкие выводы. Недостаток
исследовательских работ объясняется как
тем, что трудно удержать семьи в течение
всего времени проведения терапии, так и
сложностью подбора эффективного метода
терапии для конкретной семьи.
ШКОЛЬНЫЕ МЕРЫ- ГРУППЫ ПРОДЛЕННОГО
ДНЯ И ШКОЛЫ-ПРИЮТЫ
В школьных рамках можно организовать ряд
мер для учеников с социальными нарушени-
ями поведения. Они могут быть различными
в диапазоне от таких интегрированных форм,
как специальное преподавание или помощь
ученику, до более сегрегированных -— созда-
ния специальных групп обучения (раньше —
класс наблюдения), групп продленного дня и
школ-приютов. Выбор зависит от множества
факторов, например отношения к ученикам с
внешними проблемами и желания обучать их
в обычных школьных рамках, уровня нару-
шения поведения ученика и семейной ситуа-
ции, а также от различных ресурсов в адми-
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 283
нистрации района. Но американские исследо-
вания показали, что все эти разнообразные
формы преподавания во многом переклика-
ются друг с другом (Stotsky et al., 1987).
Многие исследователи считают правиль-
ным использовать преподавание в качестве
основы лечения. Школа является рабочим
местом ученика в течение по крайней мере
девяти лет. Она, как и семья, оказывает вли-
яние на детей и подростков. Терапевтичес-
кие меры предполагают, что учителя будут
терпимыми и научат подростка справляться
с неудачами. Kolvin с коллегами (1981) сво-
им исследованием подтвердили эффектив-
ность усилий школы в этом направлении.
Трудности, вызванные социальными нару-
шениями поведения ученика, сложности с
организацией его свободного времени могут
быть причинами того, что проблемного ре-
бенка отдают в группу продленного дня
(Svedin, 1984 а осп Ь). Группа продленного
дня, где ребенок пребывает целый день, —
это комбинация специального преподавания
и организации свободного времени, которая
создает базу для терапии окружающей сре-
дой. Работа с семьей также часто включает-
ся в программу дня, чтобы вовлечь родите-
лей в эту терапию, усилить роль воспитания
и социальную компетенцию семьи. Преиму-
щество групп продленного дня в том, что
они дают^возможность постоянно концент-
рировать внимание на специальных потреб-
ностях проблемных детей, а не на тех, кото-
рые естественны для обычных классов. Ис-
следование k течение четырех лет
школьников, посещающих группы продлен-
ного дня, показало, что 88 процентов из них
позднее перешли на обычное обучение и у
них было значительно меньше нарушений
поведения. У 62 процентов остались только
легкие нарушения поведения или их не было
вообще (Svedin och Wadsby, 1991). Такие об-
надеживающие результаты требуют, однако,
дальнейшего исследования на протяжении
более длительного времени.
Школа-приют работает по такому же
принципу, что и группа продленного дня, с
той лишь разницей, что ученики живут в
школе, и работа с их родителями ведется не
так интенсивно. Школа-приют — это нечто
среднее между группой продленного дня и
традиционным учебным учреждением.
МЕРЫ В РАМКАХ СОЦИАЛЬНОЙ СЛУЖБЫ-
ЗАБОТА В ДРУГОЙ СЕМЬЕ ИЛИ
В ЛЕЧЕБНОМ УЧРЕЖДЕНИИ
Иногда бывает необходимо ребенка с соци-
альными нарушениями поведения поместить
куда-нибудь, удалить на время из родитель-
ского дома. На это может быть несколько
причин. Иногда родители просто не могут
создать удовлетворительных условий для
развития ребенка. Но порой в подростковом
возрасте проявляются такие серьезные на-
рушения, что с ними уже нельзя справиться
дома. И тогда ребенка помещают в приют
или специальное учреждение. Это может
происходить по желанию семьи или под
давлением ситуации, но в любом случае та-
кие меры регулируются Законом о социаль-
ной службе и Законом с особыми определе-
ниями о лечении молодых людей (см. главу
36). До помещения ребенка в специальное
учреждение или приют социальные власти
сначала применяют различные формы под-
держки биологической семьи. Например, на-
правляют ребенка в группу продленного дня,
оказывают семье экономическую помощь,
рекомендуют контактного человека/семью
или домашнюю терапию.
Помещение ребенка в другую семью
Семьи, замещающие биологическую семью
ребенка, могут быть разными, но чаще все-
го это обычные семьи, которым интересно
заботиться о детях и воспитывать их. Иной
тип замещения представляет собой семья-
приют, в которой главной задачей одного
284СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ
или нескольких членов является воспитание
от двух до четырех проблемных детей, за-
бота о них. Такая семья работает как заме-
щающая в течение короткого или длитель-
ного времени. А члены ее психологически
замещают биологических родителей. При-
емные родители должны поощрять контакт
детей с биологическими родителями, так как
это положительно воздействует на соци-
альную адаптацию ребенка (Fanshel och
Shinn, 1978).
Конечно, есть риск возникновения конф-
ликтов в треугольнике: биологические роди-
тели — ребенок — приемные родители. По-
этому важно, чтобы приемные родители
прошли соответствующее обучение. Бывает,
что проблемные дети лишаются постоянной
семьи, поскольку переходят из одной прием-
ной семьи в другую, но большинство детей
получают в таких семьях возможность спо-
койно развиваться и залечить психические
травмы, полученные ранее.
Лечение в психиатрических клиниках
Лечение детей и подростков с серьезными
социальными нарушениями поведения про-
исходит в психиатрических клиниках. Пси-
ходинамические и семейно-динамические
теоретические исследования накопили нема-
ло идей и опыта, который в Швеции (Redl
och Wineman, 1951; Minuchin et al., 1967;
Bettelheim, 1981) можно использовать в со-
временном клиническом лечении нарушений
поведения. Несмотря на то, что стационар-
ное лечение уже много лет проводят и в
стране, и за границей, в этой области все
еще недостаточно контролируемых изуче-
ний результативности применяемых мер.
Прогноз
Большинство легких и даже некоторые слож-
ные социальные нарушения поведения у
подростков не требует какого-либо лечения.
Прежде всего это касается нарушений пове-
дения, которые происходят во время кризи-
сов развития или психологических стрессов.
Проявление, скажем, обычных симптомов
социальной дезадаптации не имеет прогнос-
тического значения (Belson,/1968; Robins,
1991), в то время как проявление нескольких
симптомов социальных нарушений у одного
и того же ребенка считается прогностичес-
ки неблагоприятным (Robins, 19(56; Cederblad
och Hook, 1978; Robins, 1991).
Первое появление социальных нарушений
в раннем возрасте считается, согласно ис-
следованиям, более неблагоприятным, чем их
дебют в подростковые годы (Tolan, 1987;
Robins, 1991). Большинство трудных соци-
альных нарушений поведения показывают,
что они имеют худший прогноз, чем невро-
зы (эмоциональные нарушения), но лучший,
чем психозы (Robins, 1966; Pichel, 1974).
Robins (1966), обследуя 524 пациента дет-
ского и подросткового психиатрического
отделения в Сент-Луисе, обнаружила, что
прогноз жизни для детей, у которых в школь-
ные годы проявились симптомы асоциально-
го поведения, был хуже, чем для их сверстни-
ков, у которых наблюдались невротические
или другие симптомы. Среди пациентов с
асоциальным поведением 45 процентов де-
тей при обследовании имели пять или больше
социальных нарушений поведения, в то вре-
мя как в контрольной группе их было всего
4 процента. Чем больше социальных проблем
у детей и чем они сложнее, тем больше будет
у них в будущем семейных проблем, а также
проблем, связанных с преступностью и алко-
голизмом. Нарушения поведения в детстве
впоследствии часто становятся причинами
пагубных привычек, различных психиатри-
ческих состояний, а также ранней и насиль-
ственной смерти (Hesselbrock, 1986; Robins,
1978; Farrington et al., 1988; Rydelius, 1988;
Yeager och Lewis, 1990).
В исследованиях Ostman (1978) выявле-
но, что в 25—48 процентах случаев был пло-
СОЦИАЛЬНЫЕ НАРУШЕНИЯ ПОВЕДЕНИЯ 285
хой, а в 30—53 процентах хороший прогноз.
Улучшение происходило в 20—22 процентах
случаев.
Сравнение прогноза 150 мальчиков 11 —
15 лет с асоциальным поведением, совер-
шивших преступление, и мальчиков конт-
рольной группы обнаружило, что для моло-
дых правонарушителей он был изначально
плохой, так как у большинства из них име-
лась социальная дезадаптация. В наблюде-
нии 222 мальчиков из Стокгольма и 100
мальчиков из Скопа (8— 15 лет) исследова-
лось их социальное развитие к 18—21 году
(Andersson, 1976). В первой группе у 10 про-
центов были большие трудности с социаль-
ной адаптацией, у 15 — некоторые трудно-
сти, а у 75 процентов все было хорошо. Во
второй группе у 67 процентов мальчиков
были большие социальные проблемы, у 15
— небольшие сложности и всего лишь у 18
процентов было все хорошо. Лучшее разви-
тие было обнаружено в четырехлетнем на-
блюдении у учеников групп продленного дня
(Svedin och Wadsby, 1991). И хотя упомяну-
тые группы нельзя сравнить по всем пара-
метрам, четко видно, что оперативно при-
нимаемые меры могут помешать антисоци-
альному развитию некоторых детей.
Злоупотребление
алкоголем и наркотиками
22
Анна-Лиз фон Кнорринг
Определения
В этой главе алкоголь, как и наркотические
средства, отнесен к общей группе — «нарко-
тики».
Злоупотребление наркотиками — посто-
янное или от случая к случаю чрезмерное их
употребление. Злоупотреблением человек
обычно наносит вред себе или другим людям.
Зависимость от наркотиков — психичес-
кая или физическая зависимость, которая
развивается у людей, принимающих значи-
тельное количество наркотических веществ.
Психическая зависимость — состояние,
когда прием наркотиков вызывает у человека
чувство благополучия и удовлетворения. По-
требность постоянно или периодически при-
нимать наркотики возникает, когда люди хо-
тят достичь таких психических эффектов, а
порой чтобы избежать неприятных пережи-
ваний (боль, печаль, разочарование и т. д.).
Физическая зависимость — состояние,
которое проявляется интенсивными физио-
логическими нарушениями, когда поступле-
ние наркотиков прекращается, или появляет-
ся необходимость увеличения количества
наркотиков для того, чтобы достичь такого
же эффекта, как раньше.
Кто больше рискует
пристраститься к вредным
привычкам?
В начале 1980-х годов примерно 5 процен-
тов всей шведской молодежи в возрасте 15—
16 лет признались, что пробовали наркоти-
ческие препараты ради эксперимента. Спус-
тя десять лет цифры были уже в три раза
выше (Hibell et al., 1986). А в 1999 году при
опросе выяснилось, что наркотики пробова-
ли более 9 процентов мальчиков и более 7
процентов девочек, позднее 16,7 процента
мальчиков признались, что пробовали нар-
котики. Это означает, что цифры прибли-
жаются к средним данным 1970-х годов (вре-
мя хиппи). Параллельно возросла и доступ-
ность наркотиков: увеличился размер их
контрабанды и цены на них упали.
В юности весьма велик риск пристрастить-
ся к алкоголю и наркотикам по нескольким
причинам. Главные из них — обычные в этом
возрасте перемены настроения, нередко с
дисфорией, и часто возникающее чувство
одиночества, желание стать независимым,
разобраться в самом себе.
В принципе подростку несложно попро-
бовать наркотики, но большинство все же
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ 287
этого не делает. Из тех же, кто пробует нар-
котические средства из любопытства, боль-
шая часть (4/5) бросает это почти сразу
(Oppenheimer, 1985).
Другое дело алкоголь, который в западном
обществе не вызывает социального осужде-
ния. Те, кто попробовал алкоголь в подрост-
ковом возрасте, обычно продолжают упот-
реблять его в умеренных дозах. То меньшин-
ство, которое становится зависимым от
алкоголя, часто впоследствии проявляет асо-
циальное поведение Асоциальность и нару-
шения поведения могут как предшествовать
таким вредным привычкам, так и стать их
следствием (von Knorring et al., 1987). Как
правило, тот, кто в молодые годы употребля-
ет наркотики, часто употребляет и алкоголь.
Развитие таких привычек зависит от мно-
гих как генетических, так и психосоциаль-
ных факторов. Можно выделить четыре важ-
ных фактора: 1) доступность наркотиков, 2)
свойства наркотиков, 3) индивидуальная
предрасположенность, например, в форме
определенных генетических черт личности,
4) окружение.
Алкоголь
Проблемы, связанные с употреблением ал-
коголя и злоупотреблением им, уходят сво-
ими корнями "в далекое прошлое. Так, есть
свидетельства, что они существовали еще в
Египте примерив) во втором тысячелетии до
нашей эры (Prytsloch Norden, 1988). В наше
время алкоголь 4- самый востребованный
наркотик. Так, в Швеции в XIX веке отмечал-
ся переизбыток спирта, и проблемы с алко-
голем испытывали не только многие муж-
чины, но и женщины и дети. Однако сведе-
ния о вреде алкоголя появились (Sullivan,
1899), когда употребление его уже значи-
тельно уменьшилось. Это произошло в на-
чале XX века как следствие движения за
трезвость и различных ограничений. Тогда
перестали злоупотреблять алкоголем дети и
женщины. После Второй мировой войны
употребление его снова увеличилось как
среди женщин, так и среди молодежи (Hibell
et al., 1989).
Значительная часть молодежи уже в 9-м
классе приобретает эту пагубную привыч-
ку. Исследования показали, что 75 процен-
тов шестнадцатилетних употребляют алко-
голь и 30 процентов выпивают, если выда-
ется случай (Hibell et al., 1986). Из
опрошенных в 1990-х годах мальчиков 90
процентов сказали, что они иногда выпива-
ют. Это число увеличилось по сравнению с
1980-ми годами. Доля подростков, которые
употребляли алкоголь 1—2 раза в неделю,
также увеличилась с 5 процентов в середи-
не 1980-х годов до 15 процентов в середи-
не 1990-х (Guttormsson, 1996). В 1999 году
12 процентов мальчиков и 6 процентов
девочек признались в том, что регулярно
принимают алкоголь — примерно 50 грам-
мов в неделю (Drogutvecklingen г Sverige,
2000). В 1990-х годах доступнее стал само-
гон. Местные различия всех этих данных
велики как в городах, так и в сельской
местности.
Мальчики и девочки употребляют сейчас
алкоголь примерно в одинаковом количе-
стве. Биологически рано развившиеся девуш-
ки начинают выпивать даже раньше, чем
юноши.
Сочетание ранней дезадаптации и ранних
привычек к алкоголю увеличивает риск раз-
вития злоупотребления им (особенно у маль-
чиков). Среди молодых людей, которые в воз-
расте 10—13 лет были стабильно агрессив-
ными по отношению к учителям и товарищам,
примерно 50 процентов пристрастились к
алкоголю еще до 25 лет. Среди девушек это
число достигает 25 процентов (Andersson,
1988).
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ
Действие алкоголя зависит от состояния
конституционального и умственного разви-
тия, а также от обстоятельств, при кото-
рых принимают алкоголь, и от дозы. Это
касается всех наркотиков. Употребление
алкоголя вызывает рост антисоциальной
активности или появление враждебных
чувств и действий. Приняв алкоголь в боль-
ших дозах, человек плохо координирует
свои движения и не контролирует поступ-
ки. Вскоре могут появиться симптомы аб-
стиненции. Хронический алкоголизм разви-
вается примерно в течение пяти лет, если
употребление спиртного начинается в дет-
ские годы. Развитие алкоголизма у взрос-
лых обычно происходит в течение десяти
или более лет.
У детей и молодежи лечение абстиненции
с помощью лекарств обычно требуется ред-
ко. Но иногда к нему приходится прибегать
при более серьезных симптомах, например
дрожи, потоотделении, судорогах. В этих
случаях обычно советуют применять бензо-
диазепины, например диазепам (Stesolid).
Иногда в качестве альтернативы можно дать
антигистаминные (Lergigan). Нейролептиков
надо избегать. При риске судорог дают анти-
эпилептики, например карбамазепин (Tergetol,
Hermolepsin).
Этанол влияет практически на все органы
человека. Так, повреждения мозга наблюда-
ются у алкоголиков в виде пробелов в памя-
ти — относительно позднее явление, причи-
ной которого является токсическое повреж-
дение лимбической системы. Такие пробелы
в памяти нередко случаются и у молодых
людей. С чрезмерным употреблением спирт-
ного могут быть связаны такие болезни, как
жировое перерождение печени, гепатит. При
алкоголизме практически всегда возникает
гастрит. Алкоголь может быть прямой при-
чиной язвы желудка. Иногда повышение ар-
териального давления является показателем
чрезмерного употребления спиртного. Алко-
голики предрасположены к инфекционным
болезням, заболеванию легких, включая ту-
беркулез (Braconier, 1988).
Вдыхание паров
растворителей
Вдыхать пары летучих растворителей стали
давно. В 1950-е годы ингалирование было
популярно среди подростков. Сегодня оно
популярно среди младших подростков и
обычно происходит в группе. Благодаря^ рас-
пространению в школах информации о вре-
де растворителей и тому, что они стали ме-
нее доступны подросткам, число тех, кто
пробует вдыхать ядовитые испарения, умень-
шилось. В 1998 году 10 процентов мальчи-
ков и 6 процентов девочек в возрасте 16 лет
пробовали вдыхать растворители
(Drogutvecklingen i Sverige, 1999). В редких
случаях подросток ингалирует один, и это
является очень тревожным признаком.
Обычный способ ингалирования заключа-
ется в помещении в пакет пропитанной ра-
створителем ткани и вдыхании паров этого
растворителя. Состояние опьянения при этом
очень кратковременное и быстро проходит.
Случаи смерти могут произойти вследствие
аритмии сердца, аспирации и передозиров-
ки. При передозировке также снижается фун-
кциональная активность ЦНС. При распыле-
нии растворителя непосредственно в рот су-
ществует риск ларингоспазма. Риск
нанесения вреда здоровью или смерти воз-
никает во время возгорания, т. к. растворите-
ли легковоспламенимы.
Абстиненция в этих случаях редко требу-
ет госпитализации. При продолжительном ин-
галировании (в течение нескольких лет)
возникает риск поражения мозга. Первым
признаком этого могут быть астенодепрес-
сивные симптомы. При более серьезных по-
вреждениях ухудшается память, есть опас-
ность возникновения лейкемии.
Вдыхание паров летучих растворителей у
более старших подростков может заменять-
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ 289
ся чем-нибудь другим. Повзрослев, они редко
продолжают дышать парами растворителей.
Может, правда, случиться, что наркоман бу-
дет ингалировать, если у него нет доступа к
привычным наркотикам (Strang och Connell,
1985).
Каннабис
Ниже описываются обычные наркотики. (Бо-
лее детальное описание и рисунки можно
найти в Narkotika, dopningsmedel och
halsofarliga varor, 2000).
Впервые каннабис пришел в Европу в XIX
веке. В Швеции в 1930 году его классифици-
ровали как наркотик Употребление каннаби-
са распространено во всем мире, и он зани-
мает второе место после алкоголя как спо-
соб опьянения.
Каннабис — собирательное имя всех нар-
котических веществ, изготовляемых из ин-
дийской конопли. Хаш, марихуана, хашолья
— наиболее популярны в западном мире. В
Швеции хаш появился в конце 1960-х годов
вместе с движением хиппи. В 1970-х куре-
ние каннабиса распространилось по всей
Европе. Число подростков, которые пробо-
вали каннабис, выросло до 15—20 процен-
тов. В 1980—1990-х годах употребление его
несколько уменьшилось, чтобы затем вновь
увеличиться. Хаш по-прежнему является не-
легальным наркотическим веществом.
Важнейшая психоактивная составляющая
каннабиса — тетрагидроканнабинол (ТГК), но
в нем есть и другие каннабиноиды. Сегодня в
каннабисе установлено около 400 разных
веществ, примерно 60 составляют каннаби-
ноиды. Метаболизм их весьма сложный. Кан-
набиноиды накапливаются в жировой ткани,
мозге, печени, легких и из организма выво-
дятся медленно, возможно на протяжении
месяца. Некоторые из продуктов разложения
психоактивны. В течение первой недели пос-
ле употребления из организма выделяется 50
процентов ТГК, каннабиноиды в моче можно
обнаружить спустя пять дней после после-
днего приема при редких употреблениях. При
постоянном курении каннабиноиды можно об-
наружить и через десять дней после после-
днего приема (Nordegren och Tunving, 1984).
Те, кто курит хаш, редко обращаются за
психиатрической помощью, они считают
свою привычку вполне приемлемой. Хаш
часто является первым препаратом для буду-
щих наркоманов. Распознать злоупотребле-
ние каннабисом достаточно сложно. У чело-
века, находящегося под воздействием нарко-
тика, частота пульса немного увеличивается,
веки краснеют. Если вначале глаза у него
блестят и взгляд острый, то постепенно гла-
за тускнеют и взгляд становится безжизнен-
ным. Цвет лица часто бывает неровным.
Может возникнуть кашель, когда слизистые
оболочки трахеи и легких раздражаются. У
человека под влиянием наркотика может
возникнуть сильная жажда или, например,
желание съесть что-нибудь сладкое.
Воздействие, которое наркотики могут
оказать на человека, зависит от нескольких
факторов. Во-первых, от фармакологических
свойств наркотика. Марихуана является его
слабой формой, хашолья — концентрирован-
ной. Во-вторых, от личности, от того, как
она поддается воздействию наркотика. Пове-
дение в состоянии опьянения зависит от
настроения человека. Если человек взволно-
ван и раздражен, воздействие может оказать-
ся негативным, но если он, принимая нарко-
тик, ждет чего-то приятного, ожидание мо-
жет оправдаться.
Обстановка также имеет важное значение.
Если окружающая среда окрашена в темные
тона, наркоман, возможно, вообще не испы-
тает никаких чувств, а в позитивной среде
его фантазия освобождается и он может
получить сильные впечатления (Tunving,
1982). У случайных курильщиков состояние
опьянения вначале может вызвать беспокой-
ство и страх, но затем они чувствуют эйфо-
10-782
290ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ
рию и покой. Изменяется восприятие окру-
жающего: цвета становятся яркими и блестя-
щими, а предметы могут увеличиваться или
уменьшаться в размере. Человек по-иному
воспринимает свое тело — может ощутить
невесомость, музыку — каждая мелодия по-
лучает особую окраску. Может показаться,
что время остановилось.
Может случиться, что наркоман предста-
вит себя объектом извне, например деревом.
В состоянии опьянения хорошее настрое-
ние быстро может смениться плохим. Боль-
шие дозы наркотика могут вызвать токси-
ческие реакции: у курильщика возникает
чувство, что его преследуют, появляются
галлюцинации. Примерно через неделю, ког-
да количество каннабиноидов в организме
уменьшается, психоз обычно проходит. Те,
кто эпизодически, время от времени курит
хаш, как правило, в дальнейшем проблем не
испытывает. Но иногда после длительного
приема наркотика могут возникнуть послед-
ствия: появляются головокружение, усталость
и трудности в обучении. Часто встречаются
раздражительность, сверхчувствительность и
проблемы со сном. При абстиненции редко
требуется госпитализация.
При частом курении говорят о различных
соматических нарушениях. Это могут быть
повреждения в форме раздражения легких с
возможным последующим возникновением
рака легких. Это кардиоваскулярные сдвиги,
сдвиги в гормональном балансе и ослабле-
ние иммунной системы. У наркомана также
увеличивается риск попасть в беду, существу-
ет, например, связь между автокатастрофами
и злоупотреблением каннабисом (Tunving,
1982).
Могут быть и психические нарушения.
После опьянения приходят усталость и вя-
лость, ухудшаются когнитивные функции.
Снижается умение концентрировать внима-
ние, учиться и анализировать. Это особенно
заметно в школе. Каннабис-психоз может
напоминать циркулярный психоз. Могут быть
слуховые и зрительные галлюцинации в со-
четании с неутомимой двигательной актив-
ностью. Психоз обычно продолжается от
одной до шести недель, но после нескольких
его приступов есть риск появления апатии и
притупления чувств.
Такие личностные изменения, как
пассив-
ность и отсутствие желании, могут возник-
нуть после продолжительной привычки к
наркотику, даже без каннабис-психозов. Та-
кое состояние обычно называют синдромом
антимотивации.
Стимуляторы центральной
нервной системы
К веществам, оказывающим стимулирующее
воздействие на ЦНС, относят обычно амфе-
тамин, метилфенидат (риталин) и кокаин.
Экстази — метамфетамин — в химической
структуре своей содержит амфетамин, но
обычно его относят к группе галлюциноге-
нов. Злоупотребление амфетамином в Шве-
ции началось в 1940—1950-е годы в среде
художников. В конце 50-х годов амфетамин
распространился в асоциальной и криминаль-
ной среде подростков и во многих случаях
пероральное употребление его перешло во
внутривенное. Сегодняшняя молодежь упот-
ребляет этот наркотик другим образом, на-
пример пьет его или вдыхает.
Дозы приема амфетамина в сутки обычно
варьируют между 50 и 500 мг. В 1980—1990-е
годы в Швеции получил широкое распрост-
ранение кокаин. Доза его обычно 10 мг. Новая
порция кокаина при ярко выраженной зави-
симости может требоваться два или три раза
в час. Злоупотребление амфетамином и ко-
каином одновременно может продолжаться
несколько недель (Nordegren och Tunving,
1986). Кокаин, однако, больше употребляют
в больших городах (Drogutvecklingen iSverige,
1999).
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ 291
В 1990-е годы стали поступать новые
вещества — метамфетамин, экстази и др. Из
Восточной Африки привозили хатионин —
похожий на амфетамин наркотик, содержа-
щий алкалоид, присутствующий в листьях
растения кхат (Kalix, 1992). Эти наркотики
чаще всего употребляли на вечеринках.
Стимуляторы центральной нервной сис-
темы оказывают выраженный стимулирую-
щий и активизирующий эффект. Механизмы
воздействия на ЦНС таковы: они высвобож-
дают из гранул пресинаптических нервных
окончаний норадреналин и дофамин и сти-
мулируют таким образом центральные но-
радренергические и в большей степени до-
фаминергические рецепторы. Помимо этого
увеличивается чувствительность постсинап-
тических рецепторов. Употребляющие эти
препараты чувствуют себя увереннее, бод-
рее и жизнерадостнее. Аппетит уменьшается.
Уровень активности возрастает, а это озна-
чает, что гиперактивность может быть зна-
ком продолжающегося состояния. Вещества
обладают также периферической адренерги-
ческой активностью, так что частота сер-
дечного ритма увеличивается и давление
повышается. Метамфетамин — это нейроток-
син, который поражает 5-НТ-нервные окон-
чания. Наркотик может вызвать как гипер-
термию, так и серотонергические симптомы.
Есть случаи смертельных исходов (Green,
1995).
Прием амфетамина в таблетках в течение
короткого времени не вызывает ярко выра-
женной физической или психической зави-
симости. Однако наркоманы стремятся до-
биться психического стимулирования своих
возможностей. Случается, возникает психи-
ческая зависимость, а это, в свою очередь,
может привести к повышению употребляе-
мых доз вещества. Может возникнуть впос-
ледствии физическая зависимость. Злоупот-
ребление наркотиком часто происходит пе-
риодами — в течение нескольких дней или
нескольких недель.
Кокаин дает быстрый эффект и быстро
приводит к развитию психической зависи-
мости. Чувство страха, дисфория и раздра-
жительность возникают спустя примерно час
после приема наркотика, когда концентра-
ция его в крови падает. Чтобы избавиться от
этих ощущений, человек принимает новую
дозу. Считается, что быстро возникает и
физическая зависимость.
Когда амфетамин, как и кокаин, выводится
из организма, возникают прежде всего такие
симптомы, как выраженная усталость и депрес-
сия. Абстиненция после интенсивного приня-
тия кокаина может привести к тяжелой депрес-
сии с очевидным риском суицида. Многие нар-
команы в состоянии абстиненции используют
транквилизаторы или алкоголь, чтобы можно
было войти в «спокойный» период жизни.
При зависимости от амфетамина может
даже возникать так называемая псевдоабсти-
ненция. Например, когда наркоман проходит
мимо места, где он обычно принимает нар-
котики, или встречает друзей, вызывающих
яркие воспоминания, связанные с употреб-
лением наркотиков. У него возникает явное
желание принять наркотик, сопровождающе-
еся волнением и вегетативными симптомами
в форме сердцебиения, потоотделения и
ощущения слабости в животе.
Стимуляторы ЦНС не очень токсичны, но
в больших дозах могут вызывать галлюцина-
ции и ложные представления. Интоксикация
обычно наступает при дозах амфетамина, пре-
вышающих 100 мг в день. Максимальной до-
зой для кокаина считается 60 мг. Известны
случаи смертельного исхода, вызванные чис-
тым кокаином (так называемый крэк), в дозе
более 25 мг. При употреблении больших доз у
наркоманов развиваются относительно легкие
психотические симптомы. Например, может
появиться чувство, будто под кожей у них
ползают черви и букашки. Часто возникает
ощущение страха или преследования. Если
психотические симптомы не прекращаются,
назначают нейролептики.
292 ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ
При длительном употреблении наркотика
человек значительно теряет в весе. Иногда
масса тела наркоманов на 20—30 кг меньше
нормы. Употребление амфетамина ведет к
поражению зубов кариесом. Хронические
наркоманы становятся изнуренными и из-
можденными. После периода злоупотребле-
ния у них возможны долгие состояния ла-
бильности. Выносливость при этом мини-
мальна. Наркотик влияет и на двигательную
способность. Некоординированные движения
можно наблюдать и после того, как человек
отказался от привычки.
Другие осложнения связаны с внутривен-
ным введением наркотика. Это гепатит В,
инфекции вокруг мест инъекции, тромбо-
флебиты, а также сепсис. Они встречаются
довольно часто.
Опиаты
Задолго до рождества Христова было извес-
тно, что опиум обладает обезболивающим
эффектом. Даже в каменном веке люди в
Европе знали об этом веществе. С XVII века
опиум часто употребляли в Китае и Индии. В
XIX стали осознавать, что у человека разви-
вается зависимость от него.
В конце XIX века был произведен морфий.
Затем химическим способом начали изготов-
лять разные производные морфия, например
героин, этилморфин, гидрокон и гидромор-
фон. Многие из них используют в качестве
болеутоляющих средств в больницах. С 1975
года основным опиумным препаратом на
черном рынке стал героин. Он вызывает
сильную зависимость и редко используется
для медицинских целей. Особую тревогу
вызывает увеличение употребления героина
в 1990-е годы прежде всего за счет подрос-
тков-маргиналов, которые начали его курить
(Drogutvecklingen i Sverige, 1999).
Все вещества, содержащие опий, оказыва-
ют обезболивающий эффект, приводят в
состояние покоя, эйфории. Препараты угне-
тают деятельность ЦНС. Подавляют кашле-
вые и дыхательные рефлексы. Под воздей-
ствием наркотика человек неестественно
спокоен. Такие вещества вызывают физичес-
кую зависимость. Развитие привыкания при-
водит к тому, что наркоману нужно увеличи-
вать дозу, чтобы достичь желаемого^ состоя-
ния. В ЦНС существуют рецепторы бпиатов,
с которыми связан морфий (эндорфиш орга-
низма. Эндорфины — это пептиды, которые
активизируются при шоке или боли. С ре-
цепторами опиатов связан налоксон, кото-
рый можно использовать как антидот при
больших дозах морфия.
Если человек прекращает принимать опи-
аты, у него возникают тяжелые симптомы
абстиненции. Чтобы их избежать, наркоману
приходится принимать препарат по несколь-
ку раз в день. Это приводит к тому, что он
любым способом (кражи, проституция) пы-
тается добыть наркотик, найти продавца ге-
роина. И чаще всего это заканчивается при-
водом в полицию.
При абстиненции отмечаются боль в мыш-
цах и выраженные вегетативные симптомы.
Боль в животе, температура, озноб, рвота, ди-
арея и слезотечение наблюдаются на 3—5-й
день после прекращения приема наркотика.
Иногда требуется госпитализация, но к лече-
нию лекарствами прибегают редко. А вот хо-
рошая психологическая поддержка во время
абстиненции со значительным психогенным
компонентом пациенту необходима. При силь-
ной диарее можно дать имодиум. При выра-
женной рвоте могут помочь противорвотные
средства. Иногда требуются успокаивающие
средства на ночь, например бензодиазепины.
Основное осложнение, вызываемое упот-
реблением опиатов, — передозировка. При ,
передозировке парализуется дыхательный
центр. Если препарат содержит примеси, то
проблемы с дыханием могут возникнуть в |
виде аллергической реакции. Известны слу-
чаи смертельных исходов. Смертность при
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ 293
употреблении веществ с опием достаточно
высока из-за передозировок, шока, инфекции
или насильственной смерти. За последние
десять лет таких случаев было около 10—15
процентов. После длительного лечения мо-
гут появиться запоры, поэтому наркоману
придется продолжать принимать слабитель-
ные средства. Сексуальные функции пони-
жаются. Однако у морфинистов не наблюда-
ется каких-то особых нарушений в органах.
Осложнения, связанные с внутривенным вве-
дением наркотика, те же, что описывались в
разделе о веществах, стимулирующих ЦНС.
Остальные наркотические
вещества
Злоупотребление LSD возросло в 1990-е годы.
Вещество относится к галлюциногенам и
вызывает психотические симптомы. Псило-
цибин, который получают из некоторых ядо-
витых грибов, и мескалин, который получа-
ют из кактуса, тоже принадлежат к группе
галлюциногенов.
РСР и успокаивающие средства редко ис-
пользуются молодыми людьми, и поэтому мы
не рассматриваем их здесь.
Появившийся в последние годы новый
наркотик GHB (gammahydroxybutyrat) вызы-
вает тяжелые отравления и проблемы с ды-
ханием. \
Преступность
Прослеживается четкая связь между антисо-
циальностью 1л злоупотреблениями среди
молодежи. Многие наркоманы вынуждены
доставать деньги для наркотиков, и это при-
водит к кражам, взломам и проституции.
Большинство преступлений, как краж, так и
насилий, совершается под влиянием нарко-
тиков или алкоголя. Алкоголь или амфетамин
вызывают раздражительность и агрессив-
ность. Риск проявления агрессивности уве-
личивается при интоксикации. Другие нар-
котики, например опиаты и каннабис, обыч-
но не вызывают сильной агрессивности
(Strang och Connell, 1985).
Антисоциальность может проявиться еще
до пагубной привычки к алкоголю и нарко-
тикам. Как правило, у молодых наркоманов
были проблемы с поведением еще до зло-
употребления наркотиками. Возможно, еще
в школе. Примерно половина подростков,
которые наблюдались в детской психиатри-
ческой клинике с диагнозом «нарушение по-
ведения», стали злоупотреблять наркотиками
или алкоголем до 25 лет (von Knorring, 1987).
Лечение
ПРОФИЛАКТИКА
Превентивные меры к уменьшению количе-
ства злоупотреблений алкоголем и наркоти-
ками предпринимались в Швеции начиная с
1970-х годов. В школах давали соответству-
ющую информацию. На протяжении всей
учебы несколько раз преподавался специаль-
ный предмет. В эту деятельность вовлека-
лись и учителя. В определенные дни им дава-
ли рекомендации о том, как преподносить
информацию детям.
• Она должна даваться интенсивно, но в
обычных рамках преподавания.
• Надо информировать о нарушениях, ко-
торые вызывают у людей алкоголь и нар-
котики, но не запугивая учащихся.
• Необходимо учитывать личность каждого
ученика. Чтобы научить противостоять
наркотику, можно использовать ролевую
игру. Например, разыграть сцену, где один
из подростков «приглашает» друзей попро-
бовать наркотик.
• Надо развенчать возможные вымыслы об
удовольствии от курения хаша, вдыхания
кокаина и т. д.
294ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ
• Надо указать преимущества, которые че-
ловек получает, не используя наркотика:
он чувствует себя лучше психически, у
него выше самооценка, он участвует в
различных видах деятельности и т. д.
• Лучше разбивать детей на группы, чтобы
они могли осознать всю информацию в
тишине и покое.
• Надо знать музыку и фильмы, которые
поощряют употребление наркотиков.
• Надо работать вместе с учениками, чтобы
отсрочить их приобщение к пагубным
привычкам
СТАДИЯ ЭКСПЕРИМЕНТИРОВАНИЯ -
АДАПТАЦИИ
Во многих случаях наркоманы говорят, что
они попробовали наркотики из любопытства
или под влиянием друзей. Чаще всего нарко-
манами становятся дети из семей, где есть
проблемы и нет (или не было) возможности
поговорить со взрослыми о своих личных
трудностях. У них перед глазами не было
хороших примеров, которым они могли бы
следовать. В школе тоже проблемы. Поэтому
у человека часто возникает чувство, что он
никому не нужен и жизнь лишена смысла.
Избавиться от напряжения, если не оказыва-
ется альтернативы, помогают наркотики.
Многие экспериментируют с наркотиками, но
при этом не попадают в зависимость от них.
На этом этапе наркоман может обратиться
в больницу за помощью. Лечение направлено
на то, чтобы оказать подростку и его родите-
лям помощь и дать совет. Тем, кто употребля-
ет наркотики постоянно, может быть сложно
освободиться от такой привычки.
Часто взрослые долго закрывают глаза на
то, что их дети принимают наркотики. В этом
случае важно дать им понять, что они долж-
ны не бояться быть родителями и погово-
рить спокойно со своим ребенком. Объеди-
нения родителей против наркотиков очень
важны. Необходимо поддерживать и родите-
лей. Семьям может помочь семейная тера-
пия.
Поддержка подростка извне может быть
актуальной, если он не получает должной
поддержки в семье. Это моэкет помешать
экспериментирующему с наркотиками в на-
чальной стадии стать наркоманом или пре-
ступником. В этом случае подростка отправ-
ляют в семью или специальный приют для
молодежи. \
Очень важны социальные меры поддерж-
ки подростков в школе и организация их
свободного времени. Иногда дает эффект
работа с подростковыми группами. Напри-
мер, можно попытаться через общие инте-
ресы найти контакт с подростками, чтобы
они могли дать выход своим чувствам и
напряжению.
ФАЗА ЗАВИСИМОСТИ
Во время этой фазы наркоман психологичес-
ки связан с наркотиком и тем инструментом,
который он использует, — трубкой, иглой и
т. п. Наркотик становится частью человека,
вторым «Я» личности. В некоторых случаях
может помочь госпитализация. Лечение, ко-
торое строится на освобождении от нарко-
тиков, социальной готовности и попытке со-
творить положительный образ, надо продол-
жать, пусть даже принуждая подростка. Чтобы
он мог бросить наркотик, необходимо найти
этому какую-то альтернативу. Большинство
подростков жаждут чего-то необычного и хо-
тят избежать рутины, поэтому им подходит
деятельность с моментами напряжения. При-
мерами такой деятельности могут быть аль-
пинизм, спуск по горным рекам и т. д.
Социальная подготовка проводится в при-
ютах для молодежи, где подростки привыка-
ют жить в обществе, учатся какой-нибудь
социальной деятельности, например танце-
вать. Надо научить подростка чувству това-
ЗЛОУПОТРЕБЛЕНИЕ АЛКОГОЛЕМ И НАРКОТИКАМИ 295
рищества, солидарности и уважению к труду.
Надо попытаться изменить и повысить его
самооценку
ПОВОРОТНЫЙ МОМЕНТ
Постепенно наркоман начинает сомневать-
ся в правильности своего образа жизни. За-
думаться об этом могут заставить, например,
болезнь или тюремное заключение. Отсут-
ствие смысла жизни и неуверенность пуга-
ют. Благодаря положительному влиянию
людей, с которыми наркоман встречается или
работает, он начинает задумываться в пра-
вильности выбранного им пути. Другими по-
зитивными стимулами в этот период могут
стать смена окружающей среды или религия.
Даже негативные факторы, например смерть
близкого друга от наркотиков, могут оказать
позитивное влияние. На этой стадии нарко-
ман обычно соглашается на меры лечения.
Индивидуальная терапия также может быть
полезной.
ФАЗА РЕАБИЛИТАЦИИ
Во время фазы реабилитации возникают
проблемы выбора. Пациент оказывается на
перепутье: что выбрать — путь наркомана
или обычного человека? И выбор этот не-
простой, если гнетет чувство, что его роль в
этой жизни никчемна, что люди, мнением ко-
торых он дорожит, не понимают его.
Почти у всех, кто употреблял наркотики,
незрелая личность. Нужен примерно год,
чтобы все пришло в норму. Иногда возника-
ют детские реакции, например упрямство без
видимых причин. Когда человек бросает
наркотики, следующими мерами должны быть
индивидуальная поддержка или семейная
терапия. В связи с этим необходимо обра-
титься за консультацией к психиатру
Прогноз
Злоупотребляющие наркотиками и алкого-
лем часто умирают вследствие интоксика-
ции, несчастных случаев, суицидов и наси-
лия. Считается, что смертность среди алко-
голиков в десять раз выше, чем среди
обычных людей. Смертность среди наркома-
нов составляет примерно 1—2 процента.
Те из злоупотребляющих, кто выживает,
часто отказываются от вредного пристрас-
тия. Однако наблюдения показывают, что чем
раньше человек приобщается к наркотику,
тем хуже его прогноз. Американское эпиде-
миологическое исследование дало противо-
положные результаты (Vaillant, 1995). Поло-
вина молодых наркоманов, за которыми на-
блюдали больше пяти лет, бросили свою
привычку (Tunving, 1982).
Наркоманы с антисоциальным поведени-
ем, которое проявляется раньше злоупотреб-
лений, имеют худший прогноз. Это связано с
тем, что у них больше проблем с адаптацией
в обществе. Как полагают, самый плохой
прогноз у наркоманов с ранними детскими
травмами — насилием в семье, потерей близ-
ких и разлуками. Им нужна психиатрическая
помощь и поддержка помимо обычного на-
блюдения и лечения.
Боль в животе
и головная боль
Бу Ларссон
Введение
Головная боль и боль в животе возникают у
многих детей и подростков (Jorming, 1983;
Marklund och Strandell, 1987; Goodman och
McGrath, 1991; Berg Kelly et al., 1991; Brattberg
och Wickman, 1991). Это часто становится
причиной посещения школьного врача или
педиатра в поликлинике (Kornfalt, 1981; Berg
Kelly et al., 1991). В этих случаях первую
помощь им оказывает, как правило, медсест-
ра. Большинство детей или подростков, од-
нако, не обращаются за помощью, когда у
них болит голова (ВШе, 1962; Larsson, 1988),
поскольку это относительно редко считает-
ся серьезной угрозой здоровью (Kornfalt,
1981; Jorming, 1983). Между тем периодичес-
кая головная боль часто заставляет школь-
ников принимать болеутоляющие средства
(Due et al, 1991).
В исследованиях причин возникновения
боли в животе и головной боли у детей и
подростков из обычной группы людей циф-
ры варьируют значительно. Частично это
можно объяснить различиями в методике и
информационной шкале. Информацию, на-
пример, получают непосредственно от роди-
телей, учителя или беседуя с ребенком. Надо
23
отметить, что оценки боли ребенком и его
родителями совпадают не часто (Deubner,
1977; Taylor et al, 1996), но число совпаде-
ний выше у детей из клинических групп
(Andrasik et al., 1985).
Таблица 23.1. Частота головной боли,
боли в животе и спине у мальчиков и
девочек 12—16 лет. Случаи возникновения
по крайней мере раз в неделю в процент-
ном отношении (Marklund och Strandell,
1987)
Тип Возраст
проблемы 12 лет
Головная боль
Мальчики 19 %
Девочки 32 %
Боль в животе
Мальчики 15 %
Девочки 28 %
Боль в спине
Мальчики 5 %
Девочки 12 %
14 лет
18 %
34 %
12 %
19 %
12 %
17 %
16 лет
16 %
ЪЪ %
9 %
18 %
14 %
20 %
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 297
Девочки в подростковый период не толь-
ко чаще, чем мальчики, испытывают боль в
животе или головную боль, у них более вы-
ражены симптомы как в обычных, так и в
стрессовых ситуациях (Rayste-von Wright et
al., 1981; Aro, 1988; Larsson, 1991). Периоди-
чески появляющаяся головная боль и боль в
животе у школьников — это несколько иное
явление, чем та же боль в педиатрическом
или детском психиатрическом отделении, где
она чаще связана с психическими проблема-
ми человека или психосоциальной нагруз-
кой в семье (Jonsell, 1974; McGrath och Unruh,
1987).
Дальше будут представлены периодичес-
кие боли в животе и головные боли неорга-
нического, так называемого функционально-
го, генеза у детей и подростков. Мы обсудим
определение двух форм боли, статистику,
диагностику, обследование, лечение и про-
гноз.
Периодические боли
в животе
ОПРЕДЕЛЕНИЕ И КЛИНИКА
Обычно определение функциональной боли
в животе строится на основе критериев ан-
глийского педиатра Apley (1975):
1. У ребенка в последние годы было по край-
ней мере три периода с болями без изве-
стной соматической причины.
2. Боли продолжались в течение какого-то
времени, по крайней мере трех месяцев.
3. Интенсивность боли влияла на социальную
активность ребенка.
У младших детей боль в животе обычно
локализуется вокруг пупка, продолжитель-
ность ее меньше получаса и редко превыша-
ет три часа. Боль в животе может возникать
в виде одного приступа, но может повто-
ряться и несколько раз в день. В большин-
стве случаев боль в животе дебютирует в
возрасте 5—10 лет. Обычные симптомы —
это отсутствие аппетита, плохое самочув-
ствие, рвота, бледность (Forars, 1977; AlfVen,
1993). Периодическая боль в животе часто
сопровождается другими болевыми симпто-
мами (Borge et al., 1994). Примерно у поло-
вины детей с болью в животе болит и голова,
в некоторых случаях может подозреваться
мигрень.
СТАТИСТИКА
Исходя из данных различных исследований,
можно сказать, что 10—25 процентов детей
и подростков испытывают периодические
боли в животе (Apley och Naish, 1958; Oster,
1972; Galler et al., 1980; Faull och Nicol, 1986;
Borge et al, 1994), чаще всего это девочки
9—Ю лет (Apley och Naish, 1958; Alfven, 1993).
Частые проблемы с животом (по крайней
мере раз в неделю) наблюдались у 15 про-
центов мальчиков и 30 процентов девочек
двенадцати лет, в то время как в подростко-
вые годы их становится меньше (Marklund
och Strandell, 1987).
ЭТИОЛОГИЯ
При периодических болях в животе у детей
и подростков принимаются во внимание как
психосоциальные причинные факторы, так
и соматические факторы (Apley, 1975; Forars,
1977; Soderlund och Strandvik, 1984; Alfven,
1993). Каким из них надо уделять больше
внимания, зависит от характера боли — ос-
трого или хронического. Подсчитано, что
примерно 10—15 процентов детей, которые
обращаются к врачу с острой болью в жи-
воте, имеют острую хирургическую патоло-
гию. Примерно у 50 процентов детей с пе-
риодическими болями в животе обычно
находят проблемы соматического генеза
(Barr och Feuerstein, 1983). В тех случаях,
когда не обнаруживают соматической при-
298 БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ
чины, нередко исходят из того, что боль в
животе психогенная, т. е. имеет психологи-
ческую («психосоматическую») причину
(Garralda, 1996). В большинстве случаев,
однако, трудно установить, вызвана ли боль
в животе психосоциальными факторами или
является следствием интенсивного волнения
в течение длительного времени. В клинике
диагноз «психогенная боль в животе» ис-
пользуется редко.
При периодической боли в животе у де-
тей и подростков важную роль могут играть
такие факторы, как стресс, психические про-
блемы или определенные черты личности
ребенка. Обычно такой же тип боли, как у
ребенка, имеется как у его родителей, так и
у братьев и сестер. Семейная отягощенность
болью может зависеть от наследственных
конституциональных черт или быть резуль-
татом социального воздействия, где симпто-
мы боли «моделируются» через родителей,
друзей и других людей в окружении ребенка.
Установлено, что у матерей девочек с пери-
одическими болями в животе чаще имеются
свои соматические проблемы, чем у матерей
мальчиков с болями в животе (Walker och
Greene, 1989). Поэтому вполне возможно, что
моделирование поведения при болезни для
девочек играет большую роль, чем для маль-
чиков. Также заметили, что матери чаще, чем
отцы, преувеличивают роль болезни у детей
с периодическими болями в животе (Walker
och Zeman, 1992).
Периодические боли в животе у детей
могут быть частью сложной системы раз-
личных субъективных соматических про-
блем, соматизирующего синдрома, где обыч-
ны и другие формы боли (Garralda, 1996).
Соматизирующий синдром с множественны-
ми соматическими проблемами (более 13
различных телесных симптомов согласно
критериям DSM-IV) без известной медицин-
ской этиологии возникает у 1—8 процентов
подростков в школьные годы (Garber et al.,
1991; Eminson et al, 1996). Множественные
соматические проблемы появляются чаще у
подростков с эмоциональными нарушения-
ми (Taylor et al, 1996). Синдром периодичес-
ких болей в животе может появиться также
у детей, чьи родители злоупотребляют алко-
голем и/или замешаны в преступлениях
(Routh och Ernst, 1984). Вариант такого син-
дрома — Бриквет-синдром — был замечен
у взрослых женщин, которых удочерили в
раннем детстве. Они испытывают частые
боли в животе, головные или другие формы
боли в сочетании с психическими проблема-
ми (Sigvardson et al., 1984).
Примерно у трети родителей детей в воз-
расте 6— 12 лет с периодическими болями в
животе наблюдаются психические или сома-
тические проблемы (Forars, 1977), как прави-
ло, в форме продолжительных болей в живо-
те (Walker et al., 1993). Психические пробле-
мы у таких родителей обычно выражаются
страхами или депрессией, но иногда как у
матерей, так и у отцов наблюдаются и сома-
тические проблемы. Есть данные, что сома-
тические проблемы чаще проявляются у
родителей детей с периодическими функци-
ональными болями в животе, чем у родите-
лей детей с болями в животе, обусловленны-
ми органическими причинами (Walker et al.,
1991). Случается, обеспокоенные родители
чрезмерно оберегают ребенка, а это может
стать серьезным препятствием для развития
его собственной компетенции и социальных
отношений. Нередко причиной хронических
болей в животе у ребенка может быть пере-
житый им как в семье, так и вне ее стресс.
Считается, что ранее пережитые негативные
события влияют на возникновение хрони-
ческих болей в равных отношениях у детей
как с органическим генезом, так и без него
Соматическое заболевание (не боль в живо-
те) у самого ребенка, его братьев, сестер или
родителей, как и предшествующее пребыва-
ние в больнице по другому поводу, является
фактором дополнительной нагрузки для де-
тей с периодическими болями в животе
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 299
(Hodges et al., 1984; Wasserman et al, 1988;
Walker et al., 1993). Дети зачастую не могут
идентифицировать конкретные причины
боли. У детей, которые испытывают боль
утром перед школой, часто бывают симпто-
мы школьного невроза (Galler, 1980). При-
мерно для половины детей с болями в живо-
те пребывание в школе является причиной
проблемы.
Нервные проблемы в форме страхов или
депрессии, как и соматические проблемы, у
детей и подростков с периодическими боля-
ми в животе проявляются чаще, чем у здоро-
вых детей и подростков в контрольной груп-
пе (McGrath och Unruh, 1987; Wasserman et
al., 1988; Walker et al., 1993). Рост числа дру-
гих соматических проблем у детей с перио-
дическими болями в животе был замечен
учителями (Walker et al., 1993). Число психи-
ческих проблем как функционального, так и
органического характера у этих детей также
достаточно велико (Raymer et al., 1984; Walker
et al, 1993). Эмоциональные расстройства
или проблемы с поведением значительно
чаще появляются у пациентов детского пси-
хиатрического отделения, страдающих пери-
одическими болями в животе (Walker et al,
1993). Нередко дети с такими болями харак-
теризуются как чересчур чувствительные,
тревожные или заторможенные (Apley, 1975;
Forars, 1977; Wasserman et al., 1988).
ВЫЯСНЕНИЕ ДИАГНОЗА
Для диагностирования боли в животе малень-
кие дети должны прийти к врачу вместе со
своими родителями. С более старшими деть-
ми беседуют отдельно от их родителей. Что-
бы оценить стрессовые факторы, семейные
или психические проблемы ребенка или дру-
гих членов семьи, нужно в спокойной обста-
новке не торопясь обсудить эти вопросы. Надо
выяснить, как ребенок обычно справляется
со своей болью в животе в стрессовых ситу-
ациях и в ситуациях риска, т. е. как он овла-
девает ситуацией, снимает напряжение.
Необходимо провести тщательное сома-
тическое обследование ребенка, выяснить
характер боли, ее локализацию, медицинские
и социальные последствия (Apley, 1975;
Soderlund och Strandvik, 1984). При неясных
болевых состояниях нужно проконсультиро-
ваться с хирургом или педиатром. При этом
обследование с целью обнаружить органи-
ческие причины периодических болей в этой
возрастной группе не должно затягиваться.
ЛЕЧЕНИЕ
Некоторые причины боли в животе как сома-
тического, так и психологического характера
должны быть выявлены в первую очередь.
Нужно обратить внимание на длительные
запоры или боль в животе, которая может
быть реакцией на издевательства в школе.
В тех случаях, когда телесные факторы
могут быть практически исключены как при-
чины продолжительных повторяющихся и
интенсивных болей в животе, при лечении
детей надо дать родителям информацию о
диагнозе и прогнозе боли в животе. Надо
поддерживать семью, внушать ей оптимизм.
Лечащий врач должен подчеркнуть, что боль
в животе происходит не по органической
причине, а зависит от факторов стресса, воз-
действию которых ребенок подвергается в
семье или вне ее (Edwards et al, 1994).
Следующий этап лечения может потребо-
вать более сложных и всеохватывающих
психологических мер, направленных на то,
чтобы научить ребенка контролировать боль
и тем самым уменьшать ее. Начинать необ-
ходимо с умения фиксировать моменты боли,
затем постепенно усиливать контроль, ис-
пользуя методы, основанные на тренировке,
релаксации или когнитивных приемах. Роди-
тели, насколько это возможно, должны по-
ощрять социальную деятельность ребенка
300 БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ
(Sanders et al., 1989). Дети, старающиеся из-
бегать общения, должны проходить курс
лечения, который поможет им восстановить
социальную активность. В случаях, когда боль
в животе связана с психическими проблема-
ми ребенка, например страхом или депрес-
сией, семья должна обратиться за специали-
зированной помощью к психологу или пси-
хиатру. Фармакологическое лечение
периодических болей в животе у ребенка не
оправдало себя. Некоторым детям может
помочь 6—8-недельный режим питания с
повышенным содержанием клетчатки
(Janicke och Finney, 1999).
ПРОГНОЗ
Для детей младшего школьного возраста про-
гноз очень хороший, и часто боль в животе
исчезает без лечения (Davison et al., 1986).
Локализация боли, ее периодичность и про-
должительность играют здесь небольшую
прогностическую роль (Apley, 1975; Forars,
1977). Для детей в подростковом возрасте с
такими симптомами, как плохое самочувствие,
рвота, головная боль и психические пробле-
мы, прогноз значительно хуже (Forars, 1977).
Примерно у 25 процентов детей периодичес-
кая боль в животе может перейти в пробле-
мы, связанные с головной болью. Долговре-
менный прогноз для детей с периодической
болью в животе не очень ясен. Даже если
примерно половина из них избавится от про-
блем в период полового созревания, рецидив
может произойти в последующие годы
(Christensen och Mortensen, 1975). Достаточ-
но много детей с периодическими болями в
животе продолжают страдать от них и в даль-
нейшем. Наличие внешних стрессовых фак-
торов ухудшает прогноз для таких детей. Не-
смотря на то, что были опробованы различ-
ные медицинские и психологические методы
лечения, меры, которые могли бы улучшить
долговременный прогноз для детей с часты-
ми болями в животе, до сих пор не выявлены
(McGrath och Unruh, 1987).
Описание случая
Мать привела восьмилетнего мальчика в
приемное отделение после того, как он в
течение нескольких последних месяцев
страдал от боли в животе. После тщатель-
ного обследования и анализов крови дет-
ский врач заявляет, что не нашел никаких
телесных причин этих болей. Боли в жи-
воте чаще всего случались по утрам, пе-
ред тем как надо было идти в школу. Мать
рассказывает, что раньше, когда ребенок
ходил в детский сад, он очень тяжело
расставался с ней. Боль в центре живота
могла возникнуть внезапно и продолжать-
ся от нескольких минут до нескольких
часов. Ребенок ложился, выглядел бледным.
Хотя он часто жаловался, что плохо себя
чувствует, его никогда не рвало. Мать го-
ворит, что мальчик очень робкий, чувстви-
тельный и может легко расплакаться. Сама
она в последнее время чувствует себя уд-
рученной и хочет встретиться с врачом
по поводу своих проблем.
Периодические боли в животе у мальчи-
ка предположительно связаны с определен-
ной ситуацией и негативными ожидания-
ми. Способствовали им и депрессивное со-
стояние ребенка, и психические проблемы
матери. Мальчика лечил психолог в детс-
ком психиатрическом отделении, а мать
прошла курс лечения у психиатра.
Периодические головные
боли
ОПРЕДЕЛЕНИЕ И КЛИНИКА
В диагностике мигрени и головных болей у
детей и подростков используется несколько
определений. В Скандинавии чаще применя-
ются критерии мигрени Vahlquist (1955) и
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 301
ВШе (1962). В 1988 году были предложены
международные критерии классификации для
различных форм головной боли, которые
касаются также детей и подростков
(Headache Classification Committee, 1988).
Мигрень подразделяется на мигрень с
аурой и без нее. Мигрень без ауры, которая
чаще (примерно 2/3 случаев) бывает у детей
и подростков, определяется по следующим
критериям:
A. Наличие по меньшей мере пяти атак, ко-
торые соответствуют критериям В—D.
В Случаи головной боли, которая продолжа-
ется 2—72 часа.
C. Проявление по крайней мере двух из сле-
дующих признаков:
1) односторонняя локализация,
2) пульсирующий характер,
3) умеренная или сильная интенсивность,
4) ухудшение при обычной физической
активности (например, поднятие по ле-
стнице).
D. Наличие одновременно с головной болью
одного из следующих симптомов:
1) плохое самочувствие и/или рвота,
2) чувствительность к свету и шуму.
Аура при мигрени проявляется следующи-
ми симптомами: нарушением зрения, слабо-
стью, афазией или другими нарушениями
речи. Мигрень с аурой определяют следую-
щие признаки:
А По крайней мере две атаки, отвечающие
критерию В.
B. Соответствие по крайней мере трем из
четырех следующих характеристик:
1) один или несколько полностью обра-
тимых симптомов ауры,
2) по крайней мере один из симптомов
ауры, который развивается в течение
более 4 минут,
3) никаких симптомов после ауры в тече-
ние более 60 минут,
4) головная боль следует за аурой с ин-
тервалом менее 60 минут.
Даже если случаи мигрени у детей и под-
ростков во многих отношениях похожи на
мигрень у взрослых, они обычно более час-
ты и длятся более короткое время, чаще 1 —
4 часа (ВШе, 1962).
Сложная мигрень с неврологическими
симптомами в форме геми-синдрома сенсор-
ного или двигательного характера у детей
может сопровождаться, хотя и относитель-
но редко, афазией (Barlow, 1984). Изолиро-
ванные неврологические симптомы ауры,
сенсорные, моторные или умственные нару-
шения могут возникнуть без последующих
атак головной боли. Вопрос о том, можно ли
атаки рвоты, боли в животе или приступы
эпилепсии у детей и подростков без одно-
временной головной боли рассматривать как
эквиваленты мигрени, до сих пор не выяснен
(Hockaday, 1988).
Головная боль напряженного типа, соглас-
но классификации Комитета по головной
боли (Headache Classification Committee,
1988), подразделяется на эпизодическую
(средняя частота меньше чем 15 дней в ме-
сяц) и хроническую (средняя частота по
меньшей мере 15 дней в месяц за последние
шесть месяцев). Для обеих форм головной
боли подходят следующие критерии:
A. Соответствие по крайней мере двум из
следующих характеристик боли:
1) сжимающий характер,
2) легкая или средняя интенсивность,
3) билатеральная локализация,
4) никакого ухудшения при обычной
физической активности.
B. Следующие признаки:
1) отсутствие рвоты,
2) наличие хотя бы одного из следующих
факторов: плохое самочувствие и чув-
ствительность к свету, шуму.
При хронической форме головная боль у
детей и подростков часто локализуется в
302 БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ
висках или затылочной доле. Люди с перио-
дической мигренью часто страдают от го-
ловной боли напряженного типа, которая не-
редко предшествует приступу или следует за
ним, но может возникнуть и сама по себе.
Хортоновская (кластерная) головная боль
редко встречается у детей и подростков. Она
может проявиться уже у младших школьни-
ков, но чаще бывает у мальчиков в подрос-
тковом возрасте. Эта головная боль у детей,
как и у взрослых, возникает в виде коротких,
очень интенсивных болевых атак вокруг глаз
(Maytal et al, 1992). Атаки обычно длятся 10—
60 минут в течение одной или нескольких
недель (Barlow, 1984). Лечение должно на-
значаться детским неврологом.
СТАТИСТИКА
Головная боль — одна из самых обычных
форм боли у детей и подростков (Goodman
och McGrath, 1991). Уже в младенчестве ребе-
нок может испытывать приступы мигрени
(ВШе, 1962). В Швеции она регистрируется у
1,4 процента детей семи лет, но достигает 5,3
процента среди 15-летних (ВШе, 1962; ВШе et
al., 1998). Более 50 процентов подростков в
течение определенного периода своей жизни
страдали от головной боли напряженного
типа (Brattberg och Wickman, 1993; Pothmann
et al., 1994) и примерно 1 процента — от
хронической (Abu-Arefeh och Russell, 1994).
Из всех форм головной боли, случающейся у
младших школьников и подростков, наиболее
распространена боль напряженного типа. Как
и мигрень, она особенно часто беспокоит
девочек в период полового созревания. Для
более частой головной боли (по крайней мере
раз в неделю) разница между полами еще
более выражена в пользу девочек, говорят о
частоте случаев примерно 15—30 процентов
у школьников в подростковом возрасте (Due
et al., 1991; Larsson, 1988; Btattberg och
Wickman, 1993; Carlsson, 1996).
Стало ли больше число случаев головной
боли среди детей и подростков в последние
годы? Подтверждением того, что число та-
ких случаев увеличилось, могут стать иссле-
дования, проведенные среди финских детей
и шведских подростков, показавшие к тому
же, что увеличение касается прежде всего
девочек (Sillanpaa och Anttila, 1996; Marklund,
1997).
этиология
При мигрени предполагается наличие семей-
ной предрасположенности и связи заболева-
ния с проблемами, возникающими между ма-
терями и дочерьми (ВШе, 1981; Barlow, 1984).
Во многих случаях она наблюдается также у
братьев и сестер ребенка, который страдает
от мигрени. Головная боль чаще встречается
у родителей подростков с мигренью, чем у
родителей подростков с головной болью на-
пряженного типа (Larsson, 1988).
Самой распространенной гипотезой,
объясняющей причину возникновения у че-
ловека мигрени, является наличие у него вас-
кулярной гиперреактивности. Она приводит
к вазоконстрикции в артериях задних частей
мозга, что порождает симптомы ауры, на-
пример визуальные сдвиги, когда человек
видит мерцающие блики перед глазами
(Edvinsson, 1999).
У взрослых причиной появления мигрени
могут стать продукты питания, содержащие
тирамин, глютамат и нитрит. И у детей неко-
торые обычные продукты, например шоко-
лад или сыр, могут вызвать головную боль
(Barlow, 1984).
Раньше утверждали, что люди с опреде-
ленными личностными чертами, которые
характеризуются высокими амбициями, доб-
росовестностью, больше склонны к мигрени
(ВШе, 1962). Такая связь, однако, не была
доказана в контролируемых исследованиях
(McGrath och Unruh, 1987).
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 303
Головная боль напряжения, считается, свя-
зана с длительным повышенным напряжени-
ем мышц головы в области затылка. Под-
тверждение этой гипотезы обнаружили при
обследовании взрослых людей с различны-
ми формами головной боли напряженного
типа (Jensen et al., 1998).
Как правило, дети и подростки отмечают,
что стресс, особенно в школьной среде,
вызывает мигрень или головную боль напря-
женного типа. Исследования (ВШе, 1962;
Barlow, 1984; Passchier och Orlebeke, 1985;
Brattberg och Wickman, 1993) показали, что
число или тип внешних факторов стресса у
подростков с головной болью напряженного
типа и подростков, не испытывающих го-
ловной боли, отличаются (Holm et al., 1986).
Подростки с регулярной головной болью
напряженного типа в целом переживают
стресс более негативно и говорят о несколь-
ких ежедневных огорчениях. Они чаще свя-
зывают такие негативные эмоции, как страх,
беспокойство и печаль, со своей головной
болью, чем дети более младшего возраста
(Leviton et al, 1984).
Установлено, что некоторые факторы лич-
ности и условия жизни также играют опре-
деленную роль в возникновении периодичес-
кой головной боли у детей и подростков. На-
пример, подросткам с так называемым типом
поведения А (т. е. тем, кто нацелен на успех)
постоянно не хватает времени, терпения, они
легко начинают злиться и чаще страдают от
интенсивных телесных симптомов, включая
головную боль. Периодическая головная боль
возникает, однако, чаще у тех девушек-под-
ростков, которые плохо ладят с другими дома
или в школе, которые постоянно чувствуют
усталость, меньше двигаются физически,
чаще курят и употребляют алкоголь
(Hammarstrom, 1986; Marklund och Strandell,
1987; Larsson, 1988).
Головная боль при соматических болез-
нях. Органические причины хронической
головной боли встречаются у 5—10 про-
центов страдающих ею детей и подростков
(Rothner, 1979; Gladstein, 1995). Боль, кото-
рая обычно возникает в чувствительных
структурах на лице, в зубах, глазах, ушах,
может быть вызвана воспалительными про-
цессами и, в свою очередь, стать причиной
острой или хронической головной боли. При
воздушно-капельных инфекциях и темпера-
туре головная боль меняет свою локализа-
цию, особенно часто это бывает при сину-
ите (Faleck et al., 1988). Головная боль в со-
четании с нарушениями концентрации
является одним из самых частых симпто-
мов у детей после перенесенного менинго-
энцефалита различного генеза. В основе
хронической головной боли у детей и под-
ростков в некоторых случаях может быть
темпорально-мандибулярный синдром с бо-
лезненностью или слабостью жевательных
мышц. Обычно при периодических голов-
ных болях у детей и подростков подозрева-
ют нарушения движений глаз или рефрак-
ции. Астигматизм или большая разница в
способности глаз преломлять свет также
нередко являются причинами периодичес-
ких головных болей у детей и подростков.
После травм черепа у детей может воз-
никнуть не только головная боль напряже-
ния, но и атаки мигрени. Установлено, что
риск головной боли велик прежде всего при
серьезных повреждениях черепа, сопряжен-
ных с потерей сознания или неврологичес-
кими симптомами. Однако никаких сдвигов в
поведении у детей при этом не выявили.
Посттравматическая головная боль обычно
возникает у человека вместе с быстрой утом-
ляемостью и понижением способности к
концентрации. Периодические головные
боли вследствие травмы головы могут быть
связаны с внутричерепным кровоизлиянием,
например субдуральной гематомой, особен-
но если личность ребенка после травмы из-
менилась. При внутричерепных опухолях у
детей головная боль часто возникает как пер-
воначальный симптом. При таких процессах
304 БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ
головная боль появляется достаточно рано.
Она отличается интенсивностью, различным
характером, чаще бывает по утрам, но мо-
жет разбудить ребенка и ночью.
Головная боль при психических нарушени-
ях. У детей и подростков головная боль зача-
стую возникает в связи со страхами, депрес-
сивностью или усилением соматических
проблем, например болью иного рода, уста-
лостью или нарушением сна (Larsson, 1991).
Такие проблемы характерны как для мигре-
ни, так и для головной боли напряженного
типа. И хотя они чаще случаются у детей и
подростков с периодическими головными
болями, депрессивные состояния, например,
у них обычно носят легкий или умеренный
характер и не достигают уровня тех симпто-
мов, которые можно обнаружить при деп-
рессивных нарушениях (Andrasik et al., 1988).
Соматические симптомы, как считается, уси-
ливаются вместе с депрессивными симпто-
мами (Larsson, 1991; McCauley et al, 1991).
Эпидемиологическое исследование обна-
ружило, что девочки с депрессией или стра-
хами гораздо чаще испытывали приступы
периодической головной боли (Egger et al.,
1998). Удрученные девочки с такими болями
чаще пропускали школу и принимали лекар-
ства, чем девочки без депрессивного нару-
шения. Они чаще страдали от головной боли
и более серьезных последствий этой боли,
чем девочки с синдромами страха. Мальчи-
ки, страдающие периодической головной
болью, чаще проявляли агрессивность. Наво-
дит на размышление, зависит ли это половое
различие от дисфункции в управлении бо-
лью в ЦНС в качестве общей причины как
депрессии, так и периодической головной
боли. Увеличение случаев головной боли и
боли в животе у детей и подростков прежде
всего отмечали при страхе расставания и
чрезмерной тревожности (Klein och Last,
1989).
Реже головная боль у детей и подростков
возникает как часть феномена психических
нарушений без какой-либо медицинской ус-
тановленной причины — соматоформного
синдрома. Головная боль может возникнуть
как первичный симптом при конверсионном
синдроме. Ее можно описать как постоян-
ную боль, которая тем не менее не особо
беспокоит человека. Такая картина симпто-
мов может быть у подростков. При Брик-
вет-синдроме головная боль возникает как
часть явления вместе с иными формами
боли или множественными телесными сим-
птомами другого характера (Rothner, 1979).
Головная боль может быть частью симпто-
ма ипохондрического нарушения, вызванно-
го предшествующими драматическими со-
бытиями в ближайшем окружении, напри-
мер болезнью или смертью кого-то из
членов семьи. После таких событий родите-
ли и ребенок обычно выказывают повышен-
ный интерес к различным соматическим
симптомам. В редких случаях головная боль
возникает как частичное явление при пси-
хотическом нарушении. В этом случае ха-
рактер боли или ее причины человек опи-
сывает несколько странно, например «бо-
лит мозг».
ВЫЯСНЕНИЕ ДИАГНОЗА
Самую важную информацию о головной
боли можно получить с помощью тщатель-
ного анамнеза ее дебюта и характера, в ка-
ких ситуациях она обычно возникает и что
ее вызывает. Также спрашивают о наличии
случаев головной боли у ближайших род-
ственников. Как при первом обращении к
врачу, так и при очевидном усилении голов-
ной боли необходимо провести сомато-не-
врологическое исследование, выяснить сома-
тические причины головной боли, например
инфекции, которые надо лечить. При слож-
ной картине мигрени с неврологическими
симптомами необходимо обратиться к детс-
кому неврологу.
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 305
ЛЕЧЕНИЕ
Детей или подростков, в течение длительно-
го времени страдающих от частых и интен-
сивных головных болей, в тех случаях, когда
соматические или психические причинные
факторы можно исключить после выясне-
ния, необходимо лечить. Это особенно каса-
ется тех случаев, когда головная боль меша-
ет им в психосоциальном плане: они пропус-
кают занятия в школе или избегают общаться
с друзьями. Альтернативные методы лечения,
например фармакологическое или психоло-
гическое, надо обсудить вместе с ребенком и
родителями. После такого обсуждения в те-
чение нескольких недель нужно регистриро-
вать головную боль в дневнике. При лечении
периодических головных болей используют
симптомоутоляющие и более продолжитель-
ные профилактические меры (Barlow, 1984).
Симптоматическое лечение
Накоплен достаточный опыт лечения мно-
гих детей и подростков, страдающих посто-
янными головными болями, с помощью мяг-
ких анальгетиков, например аспирина, пара-
цетамола (Hamalainen, 1997). Их можно
давать как при мигрени, так и при головной
боли напряженного типа. В более тяжелых
случаях мигрени, когда мягкие анальгетики
не помогают, рекомендуется как можно рань-
ше давать эрготамин разовой дозой. При пло-
хом самочувствии и рвоте вводят препараты
ректально. У детей или подростков привычка
к таким анальгетикам развивается очень ред-
ко. Если все же подозревают, что ребенок
чрезмерно использует анальгетики, надо об-
ратиться к детскому неврологу.
Профилактическое лечение
При периодической мигрени и головной
боли напряженного типа интенсивного или
частого характера (по крайней мере раз в
неделю) терапевтические меры нередко до-
полняются профилактическими. Прежде чем
их применять, ребенка и родителей следует
проинформировать о причинах головной
боли и прогнозе. Дискуссии вокруг причин,
вызывающих головную боль, в обычных
случаях (например, стресс) можно свести к
минимуму. Необходимо посоветовать ребен-
ку самому найти способ решить проблему
(умение справляться с болью). Если нужно,
такие советы дополняют психологическим
лечением, направленным на то, чтобы по-
мочь ему изменить нездоровые привычки и
наладить регулярную учебу в школе, сон и
питание.
Психологическое лечение
Психологическое лечение является альтер-
нативой фармакологическому. Благодаря ис-
следованиям в этой области, которые охва-
тывают как взрослых, так и детей с периоди-
ческими головными болями, можно сказать,
что овладение различными формами снятия
напряжения уменьшают их проблемы
(Duckro och Cantwell-Simmons, 1989; Herman
et al., 1995). Как следствие такой тренировки,
уменьшаются и психологические проблемы
человека. Чтобы научить ребенка пережи-
вать стрессовые ситуации и преодолевать
ежедневный стресс, с успехом используются
когнитивные методы. Однако такие методы
лечения, как прием и снятие напряжения,
доступны лишь ребенку, уровень когнитив-
ного развития которого соответствует 8—9
годам, так как он должен уметь понять, как
различные сигналы тела, например увеличе-
ние напряжения мышц, можно связать с са-
моконтролем. При лечении ребенка, не дос-
тигшего половой зрелости, очень важна ак-
тивная поддержка и помощь родителей.
Тренировка снятия напряжения сегодня
достаточно проста и эффективна, особенно
при периодических головных болях и миг-
рени у детей и подростков (Larsson, 1988;
Herman et al., 1995). При обсуждении данной
306 БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ
проблемы с детьми и родителями надо под-
черкнуть, что такой метод лечения требует
активного участия самого человека и что
результат зависит от того, как человек тре-
нируется и какие применяет приемы. Обыч-
но с помощью профессионала подросток
учится применять метод лечения от одного
до двух месяцев в течение 8—10 сессий. Под-
ростки с высокой мотивацией могут научить-
ся этому практически без профессиональ-
ной помощи, слушая кассеты, диски и читая
пособия. Лечение в группе при школе, где
тренировкой детей руководит медсестра,
также может быть очень практичным и эф-
фективным методом (Larsson och Karlsson,
1996).
Ослабление головной боли, которое дос-
тигается во время тренировок, обычно со-
храняется и после того, как человек прекра-
щает использовать упомянутую когнитивную
методику. Это выражается в том, что голов-
ная боль случается реже, уменьшается ее ин-
тенсивность и сокращается длительность.
Даже подростки, у которых были большие
проблемы с головной болью и плохая атмос-
фера дома и в школе, чувствовали значитель-
ное улучшение после такого лечения. Воз-
можной альтернативой ему является когни-
тивное лечение, которое фокусируется на
стресс-факторах и мыслительных процессах,
связанных с периодическими головными
болями. При частых и интенсивных случаях
мигрени у подростков в некоторых случаях
психологическое лечение сочетается с фар-
макологическим.
Фармакологическое лечение
Профилактическое лечение с применени-
ем фармакологических средств наиболее
оптимально при частых случаях мигрени. Из
фармакологических средств используют, на-
пример, пропранолол в течение шести меся-
цев (Barlow, 1984; Herman et al, 1995). Одна-
ко необходимо подчеркнуть, что не следует
«медикаментизировать» мигрень или голов-
ную боль у подростков и детей.
ПРОГНОЗ
Головная боль напряженного типа имеет
более благоприятный прогноз, чем мигрень.
Brattberg и Wickman (1993) обнаружили, что
примерно 30 процентов детей, страдавших
периодическими головными болями, испы-
тывали их и спустя два года. Среди подро-
стков проблемы за такой же период време-
ни сохранились у 50 процентов (Wanman,
1987). Примерно 1/3 детей с мигренью в
начальной школе имела эти проблемы пос-
ле окончания обучения, и примерно у
стольких же развилась другая головная боль
(Metsahonkala, 1997). Прогноз для детей с
мигренью уже в начальной школе сомни-
тельный, и примерно 2/3 из них имеют та-
кие же проблемы в начале полового созре-
вания. Возможно, он хуже для мальчиков в
этом возрасте, в то время как прогноз для
девочек хуже в плане продолжительности В
таком возрасте считается, что примерно 5
процентов детей с мигренью освободились
от своих проблем в течение двух-трех лет,
в то время как соответствующие цифры для
детей с другим видом головной боли — 10
процентов. ВШе (1981) говорил об улучше-
нии состояния спустя шесть лет у 70 про-
центов детей, страдавших головной болью
— не мигренью, в то время как от мигрени
избавилась всего лишь 1/3 детей. Атаки миг-
рени часто исчезают с наступлением поло-
вой зрелости, чтобы затем вернуться, когда
человек становится взрослым, особенно это
касается женщин. Долговременный прогноз
неясен для девочек с ярко выраженной миг-
ренью, примерно половина из них будут
страдать от приступов ее, когда станут
взрослыми (ВШе, 1981). Описанные выше
формы психологического лечения и профи-
лактическое фармакологическое лечение
БОЛЬ В ЖИВОТЕ И ГОЛОВНАЯ БОЛЬ 307
могут улучшить прогноз для детей и подро-
стков с хронической головной болью на
несколько лет (Larsson och Melin, 1989; Engel
et al., 1992).
Описание случая
Шестнадцатилетняя девушка обратилась к
медсестре по поводу сильной головной
боли. При внимательном рассмотрении
анамнеза выяснилось, что мать девушки
страдает от хронической головной боли,
похожей на боль напряженного типа. У
девушки проблемы появились, когда ей
было десять лет, тогда она впервые испы-
тала острую интенсивную пульсирующую
боль над глазами, которая затем распрос-
транилась на всю голову. Незадолго до
приступа буквы в книге, которую она
читала, начали расплываться. После этого
девочка начала страдать от периодичес-
ких приступов примерно 1—2 раза в ме-
сяц, а иногда и 1 раз в неделю.
Головная боль чаще всего начинается в
конце школьного дня или в конце недели.
Обычно девушка предчувствует атаку за
день до приступа: наступает слабость, от-
сутствуют всякие желания. Когда голов-
ная боль становится очень сильной, ей
приходится уходить из школы, чтобы по-
лежать дома в тихой темной комнате.
Приступы обычно длятся от трех до че-
тырех часов, но иногда могут продолжать-
ся шесть или восемь часов. Девушка чув-
ствует себя очень плохо, иногда ее рвет. В
это время она очень чувствительна к све-
ту и звукам. Как говорит девушка, лучше
всего в этом случае уснуть, чтобы боль
прошла, но ей также хорошо помогают
анальгетики.
В последние годы у девушки появилась
головная боль и другого вида, которая слу-
чается гораздо чаще, например несколько
раз в неделю. Она совершенно иного ха-
рактера — будто кто-то давит на голову,
локализуется часто в затылке. Она не так
интенсивна и не так беспокоит девушку,
как прежняя боль, не влияет, например, на
ее занятия в школе. Боль может мешать
концентрации, но чаще всего девушка вы-
полняет необходимые задачи. Во время
такой головной боли она может чувство-
вать себя не совсем хорошо, но ее никогда
не рвет. Раньше она принимала болеутоля-
ющие таблетки, но перестала ими пользо-
ваться, потому что они помогают лишь
очень короткое время. Девушка решила
обратиться к медсестре, т. к. беспокоится,
что головная боль может быть признаком
какого-либо соматического заболевания, ее
интересует, есть ли другие способы лече-
ния головной боли, кроме таблеток
Девушку направили к врачу, который
установил, что она страдает от мигрени и
хронической головной боли напряженно-
го типа. Ее и родителей проинформирова-
ли о результатах соматоневрологического
исследования и дали советы по использо-
ванию подходящих анальгетиков. Девуш-
ку направили к психологу для обучения
приемам снятия напряжения.
Хронические
соматические болезни
24
Ингемар Энгстрём и Бу Ларссон
Введение
Считается, что примерно 8—12 процентов
детей и подростков имеют какое-либо хро-
ническое соматическое заболевание, которое,
по крайней мере периодически, влияет на
жизнь больного. Особенно важны с точки
зрения детской психиатрии такие болезни,
как астма, аллергия, экзема, диабет и эпилеп-
сия. Реже встречаются, но имеют более се-
рьезные психосоциальные последствия
(с риском инвалидности или даже смерти)
такие болезни, как рак, кистофиброз (муко-
висцидоз), воспалительные заболевания ки-
шечника, гемофилия или ревматоидный арт-
рит. Несмотря на внедрение новых методов
лечения и улучшение условий жизни, в пос-
ледние годы число хронических заболева-
ний значительно увеличилось. Поскольку
время, отведенное на госпитализацию таких
больных, сейчас значительно сократилось,
нам все чаще придется иметь дело с больны-
ми детьми в обычной обстановке, в школе.
Помимо эпидемиологии изменились так-
же характер и прогноз многих болезней.
Например, прогнозы при раке и муковисци-
дозе в последние годы значительно улучши-
лись. Но это означает, что для родителей и
детей угроза смерти сменилась постоянной
неуверенностью и беспокойством. Кроме
того, таким детям часто предстоит длитель-
ное лечение с болезненными операциями,
манипуляциями, стрессом и социальной изо-
ляцией.
ВЛИЯНИЕ НА РЕБЕНКА
Большинство детей и подростков с хрони-
ческим соматическим заболеванием не со-
всем психически здоровы. Эпидемиологичес-
кими исследованиями (Rutter et al, 1970 а;
Cadman et al., 1987; Sillanpaa, 1987) выявле-
но, что дети с хронической болезнью со-
ставляют группу риска психических нару-
шений. Число психических нарушений у них
примерно в два раза выше, чем у здоровых
детей (Pless och Roghmann, 1971). В основ-
ном это эмоциональные нарушения — деп-
рессия, страх и беспокойство.
Проблема в том, что у детей с хроничес-
кими заболеваниями (особенно если послед-
ствиями их являются видимые нарушения
функций или различных органов и систем,
измененная внешность, ограничения в раз-
витии или трудность участия в повседнев-
ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ 309
ной деятельности) наблюдается пониженная
самооценка.
Сравнительные изучения разных групп
заболеваний не дали однозначных результа-
тов. Но общее в них то, что болезни, кото-
рые затрагивают ЦНС (эпилепсия, церебраль-
ный паралич, болезни, требующие лучевой
терапии, и т. д.), значительно повышают риск
возникновения психических проблем (Rutter
et al, 1970 a; Breslau och Marshall, 1985).
Поразительно, но уровень тяжести забо-
левания мало влияет на риск развития пси-
хических проблем. Значительно большую
роль здесь играет восприятие человеком
своей болезни (Brewster, 1982). Поэтому мы
не можем прогнозировать психическое здо-
ровье ребенка, зная лишь заболевание и уро-
вень его сложности, поскольку индивидуаль-
ных вариаций очень много.
Большое значение для психического здо-
ровья ребенка имеет умение овладеть ситу-
ацией и справиться со стрессом, вызванным
этой ситуацией, в данном случае болезнью
(Lazarus och Folkman, 1984; Ryan-Wenger,
1993). t
Типичные способы овладения ситуацией
(coping) (Hamburg och Hamburg, 1980) у де-
тей с хорошими способностями:
1. Умение «делить» стресс по принципу «одна
проблема в единицу времени».
2. Активные поиски сведений о своей бо-
лезни.
3. Контроль над своим заболеванием путем
активного воздействия на болезнь.
4. Попытки применить различные способы,
чтобы справиться с болезнью, изменить
их, если какая-нибудь стратегия не уда-
ется.
5. Готовность к возможным альтернативным
путям развития.
6. Активный поиск поддержки со стороны
значимых для него взрослых.
Умение справиться со стрессом, вызванным
хроническим заболеванием, положительным
образом влияет на жизнь ребенка и его ок-
ружения.
Считается, что психосоциальные пробле-
мы влияют на течение соматической болез-
ни и ее последствия. Однако в каждом
отдельном случае хронической болезни су-
ществует взаимосвязь между биологически-
ми (медицинскими) и психологическими (со-
циальными) факторами. Некоторая часть
этих факторов варьирует в различных бо-
лезненных состояниях. Поэтому практичес-
кие наблюдения показывают, что некоторые
хронические болезни могут быть полностью
независимы от психосоциальных факторов.
Логика этого мультифакторного рассуж-
дения приводит нас к следующему выводу:
влияние редукции какого-либо из этих фак-
торов может быть достаточным для того,
чтобы уменьшить или убрать симптомы
болезни, несмотря на то, что остальные фак-
торы остаются неизменными.
ВЛИЯНИЕ НА СЕМЬЮ
Родители по-разному реагируют на болезнь
ребенка. Обычно отцы не склонны драмати-
зировать ситуацию (Graham, 1991), в то вре-
мя как матери часто впадают в депрессию,
испытывают чувство вины (Eiser, 1990).
Поэтому у матерей, как правило, проявляет-
ся больше психических симптомов в связи с
болезнью ребенка, чем у отцов (Engstrom,
1991). Многое говорит о том, что модель
реакции родителей непосредственно сказы-
вается на психологической адаптации ребен-
ка (Blotcky et al, 1985).
Большинство исследований показывает,
что появление у ребенка хронического забо-
левания может повлиять на функцию семьи.
Особенно в случаях с болезнями, которые
трудно поддаются лечению, например неста-
бильно протекающий диабет, тяжелая астма
или рак. Обычно отношения в семье ухудша-
ются (Gustafsson et al, 1987).
310 ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ
Как больному ребенку, так и его родите-
лям, особенно в период стресса, необходима
связь с обществом. Обычно она ухудшается,
когда ребенок заболевает (Kazak et al., 1988).
Зачастую это связано с психическими про-
блемами семьи, особенно при болезнях, вы-
зывающих социальные ограничения, напри-
мер муковисцидозе, тяжелой аллергии или
ревматоидном артрите.
Во время болезни родители нередко забы-
вают о других своих детях. В то же время у
них, даже если нет очевидных психических
симптомов, часто наблюдается низкая само-
оценка, беспокойство и неуверенность.
Астма
Астма — одно из частых хронических сома-
тических заболеваний, она бывает у 5—7
процентов детей и подростков (Sjolin och
Smedby, 1979; Bremberg och Kjellman, 1985).
В последнее десятилетие заболеваемость
астмой увеличилась. Хотя прогноз достаточ-
но хороший, болезнь обычно означает дли-
тельное течение, постоянные посещения
врача (Bremberg och Kjellman, 1985). Счита-
ется, что по сравнению с другими хрони-
ческими болезнями астма чаще вызывает
психосоциальные нарушения у детей и под-
рос гков, но на самом деле риск не настоль-
ко велик (Mrazek, 1985; Kashani et al.,
1988 а). Большинство детей с хронической
астмой нормально адаптируются в психо-
социальном плане (Kashani et al., 1988 а;
Perrin et al., 1989).
В некоторых случаях болезнь может вы-
зывать страх и беспокойство, ухудшение
отношений с ровесниками, уменьшение фи-
зической активности. Но исследования свя-
зи между уровнем проблем, вызванных ас-
тмой, и психосоциальной функцией детей
дали противоречивые результаты. Эмоцио-
нальные и поведенческие проблемы ребен-
ка чаще связывали с плохим уходом (Norris
et al, 1977). Дети, которые умерли от аст-
мы, обычно пребывали в состоянии тяже-
лой депрессии, у них были конфликты с
родителями и плохой самоконтроль (Strunk
et al., 1985). Нарушения функции семьи
могут быть следствием нагрузки и стресса
из-за болезни ребенка (Gustafsson et al,
1987, 1994).
Чтобы уменьшить беспокойство и страх
ребенка, которые могут возникнуть в связи
с астмой, усилить его контроль за симпто-
мами болезни, используется психологичес-
кое лечение. Профилактическое лечение
направлено на раннее выявление значимых
эмоциональных нарушений, более эффек-
тивное использование лекарств, снижение
числа приступов, увеличение объема ин-
формации, которая может быть полезной в
случае, если человек будет искать помощи
(Dahl et al, 1990; Evans et al, 1990).
Установление взаимопонимания между
родителями и ребенком может также улуч-
шить психосоциальную ситуацию больного
(Lask oh Matthew, 1979; Gustafsson et al., 1986),
смягчить симптомы астмы, уменьшить чис-
ло дней, проведенных в больнице, и связан-
ные с этим расходы. Лечение, проводимое
под руководством и наблюдением медсест-
ры, обучение больного самоконтролю, осоз-
нание проблем, вызванных болезнью, увели-
чение компетенции семьи — все это может
оказать эффективную помощь ребенку
(Fireman et al., 1981; Rakos et al., 1985; Rubin
et al., 1986). Даже оздоровительные обучаю-
щие программы для детей с астмой и их
семей могут снизить количество приступов
и продолжительность заболевания (Evans et
al., 1990). С помощью психологических ме-
тодов, профилактических мер и фармаколо-
гических средств можно добиться хороших
результатов лечения (Renne och Creer, 1976,
Cluss et al., 1984).
ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ 311
Рак
В Швеции каждый год примерно 250 детей и
подростков заболевают раком. Примерно
треть диагнозов составляет лейкемия, чет-
верть — опухоли ЦНС и другие. В последние
десятилетия прогноз по поводу рака улуч-
шился (Novakovic, 1994). Раньше это была
смертельная болезнь, сегодня 2/3 заболев-
ших детей вылечивают, но при некоторых
формах рака для 26—98 процентов заболев-
ших продолжительность жизни варьирует в
пределах пяти лет. Медицинское лечение
становится все более успешным и проводит-
ся сегодня в первую очередь цитостатиками,
облучением или хирургическим методом. В
Швеции лечение комплексное и сосредото-
чено в основном в детских онкологических
центрах при университетах.
Течение и лечение различных видов рака
можно подразделить на четыре фазы: диаг-
ностику, интенсивное лечение, поддержива-
ющее лечение, наблюдение после окончания
лечения. Медицинское лечение продолжи-
тельно, зачастую оно сопровождается боль-
шими нагрузками для ребенка и семьи, про-
гноз не всегда ясен. В большинстве случаев
лечение проходит успешно, но иногда отме-
чаются осложнения в виде рецидивов или
смерти. При большинстве форм рака исполь-
зуется, как уже говорилось, лечение цитос-
татиками, оно очень интенсивное и может
вызвать осложнения в виде сопутствующей
инфекции, выпадения волос, рвоты.
Обычно родители, прежде всего те, кто
мало знает о раке, испытывают шок, услы-
шав такой диагноз (Магку, 1982; van Dongen-
Melman och Sanders-Woudstra, 1986). Особен-
но тяжело родителям, которые не совсем
правильно восприняли информацию (Магку,
1982). Поэтому надо обязательно поговорить
о болезни с ребенком и родителями.
В начале болезни, как правило, требуется
госпитализация, проведение многочисленных
анализов и лечение, что может вызвать мас-
су трудностей. Родители должны находиться
рядом с ребенком, поэтому вынуждены брать
отпуск на работе. В это время им нужна
постоянная поддержка близких и друзей,
информация от врачей и медицинского пер-
сонала. Часто в первое время семья отдаля-
ется от окружающих, у нее не остается сво-
бодного времени. Несмотря на все заботы и
проблемы, отношения между супругами во
время болезни ребенка улучшаются, они ста-
новятся более близкими друг другу (Barbarin
et al., 1985), в этот период редко случаются
разводы. Напряжение возникает обычно в
тех семьях, где стресс из-за болезни ребенка
воспринимается родителями по-разному.
Во время поддерживающего лечения ро-
дители, как правило, возвращаются к своей
работе. Но у многих остаются чувство уста-
лости, проблемы со сном и беспокойство по
поводу здоровья ребенка и возможных реци-
дивов болезни. У матерей, которым недоста-
ет поддержки, может начаться депрессия
(Speechley och Noh, 1992). Братья и сестры
больного ребенка могут переживать из-за
того, что им уделяется меньше внимания в
семье, хотя большинство относится к этому
нормально, без очевидного стресса и психи-
ческих нарушений (Магку, 1982).
Больной раком ребенок обычно подверга-
ется интенсивному часто повторяющемуся
лечению, которое требует длительного пре-
бывания в больнице. Взятие анализов, проце-
дура наркоза или проведение других меди-
цинских манипуляций могут вызвать у него
неприятные или болезненные ощущения. При
лечении может также измениться внешность
ребенка.
Порой возникает опасность сопутствую-
щих инфекций, поэтому больного ребенка
лучше на время изолировать от общества,
друзей, ограничить его физическую актив-
ность. Во время болезни ребенок испытыва-
ет соматические симптомы, например сла-
бость, а также недостаток самоконтроля
(Магку, 1982; van Dongen-Melman och Sanders-
312 ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ
Woudstra, 1986). Эти проблемы являются
последствием серьезного заболевания.
Из-за того что ребенок пропускает школу,
обычно нарушается общение с товарищами,
он отстает от школьной программы (Kupst,
1992; Noll et al., 1993). Обычно больной ре-
бенок получает образование дома. У детей,
страдающих опухолью мозга и подвергаю-
щихся облучению, есть риск развития нару-
шений психосоциальных и когнитивных
функций (Lanneving et al, 1989; Eiser, 1991;
Mulhern et al., 1993). Поэтому в последние
годы стало больше ограничений для облуче-
ния ЦНС у маленьких детей. У детей постар-
ше, которых лечат облучением или цитоста-
тиками, есть риск возникновения осложне-
ний в форме когнитивных дефектов
(проблемы с памятью, вниманием или кон-
центрацией, трудности с чтением или мате-
матикой) (Cousens et al, 1988; Peckham et al,
1988; Eiser, 1991). Это может привести к тому,
что ребенку потребуется специальное обу-
чение.
Долговременный прогноз для детей, кото-
рые прожили более пяти лет после болезни,
предполагает и в дальнейшем трудности в
психосоциальной адаптации, особенно у тех,
кого лечили облучением в ранние годы
(bannering et al, 1989). У детей с опухолью
мозга часто возникают трудности с обуче-
нием, соматические проблемы, связанные с
функциональными ограничениями (Mulhern
et al., 1989; Worchel et al., 1989; Eiser och
Havermans, 1994).
Применение болеутоляющих средств и
лечение при раке должны быть эффектив-
ными (McCrath et al, 1990). Родители пере-
живают тяжелые времена, когда у ребенка
возникает рецидив или он умирает.
На ранних стадиях болезни родители хо-
тят не только услышать конкретную инфор-
мацию о том, насколько профессионально
проводится лечение, но и получить поддер-
жку, быть в контакте с врачами. Они часто
ищут другие семьи с такими же ситуациямя.
Долгое наблюдение семей с больным ребен-
ком показывает, что хорошо адаптируются в
психосоциальном плане после окончания
лечения чаще всего те семьи, где хорошо
владели ситуацией во время болезни. Нема-
ловажны также поддержка со стороны дру-
зей и родственников, общение с другими
людьми.
Худший психосоциальный прогноз у боль-
ных раком детей был связан с поздним де-
бютом болезни и рецидивом (особенно если
опухоль локализовалась в мозге), а также
другими стресс-факторами в семье (напри-
мер, материальные проблемы).
Несмотря на улучшение прогноза относи-
тельно некоторых форм рака, дети все равно
умирают. Многие родители с этим справля-
ются, но спустя несколько лет у них возмож-
но развитие психических проблем (Spinetta
et al., 1981; Rando, 1983). Риск выше, если
болезнь протекала долго и социальная под-
держка семьи была слабой (Rando, 1983). Если
ребенок умирает, родители всегда нуждают-
ся в психологической поддержке. Интенсив-
ная поддержка семьи в это самое тяжелое
время может дать родителям возможность
лучше справиться с ситуацией (Kupst och
Schulman, 1988).
При взятии анализов, лечении цитостати-
ками и осложнениях эффективно примене-
ние фармакологических средств, но можно
использовать и психологические методы,
чтобы сгладить неприятные ощущения. Гип-
ноз или абстрагирование от ситуации могут
уменьшить переживание ребенком боли или
страха (Manne et al., 1990; Mansson Edvinsson
et al, 1993).
Перед возвращением к прежним услови-
ям, в школу ребенка нужно специально гото-
вить, чтобы облегчить адаптацию. После
болезни многие дети по-другому осмыслива-
ют жизнь, лучше видят ее позитивные сторо-
ны (Marky, 1982; Chesler et al., 1992).
ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ 313
Кистофиброз
Кистофиброз, или муковисцидоз, — относи-
тельно редкая генетически обусловленная
прогрессирующая болезнь. Несмотря на зна-
чительное улучшение прогноза в последние
годы, при такой болезни человек живет недо-
лго. В Швеции средняя продолжительность
жизни с этой болезнью в 1986 году была 25
лет (Kollberg, 1990). Заболевание проявляется
тяжелой патологией органов дыхания и пи-
щеварения, приводящей к систематическому
лечению на протяжении всей жизни, частому
пребыванию в больнице, особенно в после-
дний период болезни. Большая часть сомати-
ческого лечения может осуществляться дома.
Педиатрическое лечение проводится в спе-
циальных отделениях детских клиник
Большинство родителей ничего не знают
об этом заболевании, пока ребенку не поста-
вят диагноз (Falkman, 1977), и он является
для них большим стрессом. Достоверную и
полную информацию нужно дать, когда они
хотя бы немного успокоятся. Позже родите-
лям дают и генетический совет. Нередко
вначале им трудно обсуждать проблему меж-
ду собой, так как мать в это время в основ-
ном находится с ребенком, что связано с
тяжестью заболевания. Ее субъективные оцен-
ки уровня проблемы больше связаны с пере-
живаемым стрессом, чем с клинической оцен-
кой болезни (Walker et al, 1987). Психосоци-
альное состояние матери зависит также от
тяжести болезни ребенка и от его психоло-
гических симптомов (Thompson et al, 1994).
Если муковисцидоз выявили в младшем
или среднем школьном возрасте (до поло-
вого созревания), у ребенка (как и у мате-
ри) может возникнуть депрессия, нередки
конфликты с родителями (Breslau, 1985;
Kashani et al., 1988 b). Болезнь ребенка ча-
сто приводит к тому, что родители пережи-
вают социальную изоляцию и стресс, мень-
ше работают (Falkman, 1977; Thompson et
al, 1994). В среднем кистофиброз по срав-
нению с другими хроническими заболева-
ниями вызывает меньший риск развития
психосоциальных нарушений. Они диагнос-
тируются примерно у половины больных
детей. Чаще всего это нарушения, вызван-
ные страхом, депрессией, энурезом (после-
днее связано с задержкой развития ребенка
или стрессом). Связь между психосоциаль-
ными проблемами ребенка и уровнем слож-
ности заболевания не определена. Большин-
ство детей с кистофиброзом учатся в школе
нормально, но иногда у них отмечаются эмо-
циональные проблемы.
Диабет 1-го типа
Диабет 1-го типа проявляется обычно меж-
ду тремя и пятнадцатью годами. Он отлича-
ется от других хронических болезней одно-
родным течением.
В 1950-е годы существовали различные
теории, согласно которым заболевание яко-
бы провоцируют особые личностные черты
человека. Контрольные изучения не смогли
доказать этих гипотез (Graham, 1991). В
последние годы обнаружена взаимосвязь
между проявлением диабета и психосоциаль-
ным стрессом (негативные жизненные пере-
живания), который может быть одним из
факторов возникновения болезни.
Еще более очевидна связь между психосо-
циальными факторами и течением болезни.
Большинство детей приспосабливаются к
болезни и при разумных ограничениях в
пище, физической активности и привычках
ведут нормальную жизнь.
Международные исследования психичес-
кого здоровья детей и подростков с диабе-
том дают противоречивые результаты. Неко-
торые говорят об относительно большом
числе психических проблем у больных. Швед-
ские же исследования (Engstrom, 1992 а) по-
казывают, что по сравнению со здоровыми
лишь незначительное число детей с диабе-
314хРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ
том имеют такие проблемы. Причиной этого
могут быть как разные методики оценки, так
и высокое качество педиатрической и пси-
хологической работы в Швеции.
Несмотря на такую в целом благоприят-
ную картину, у небольшой группы шведских
детей, страдающих диабетом, есть значитель-
ные проблемы с самоконтролем. У некото-
рых заболевание протекает нестабильно, что
означает систематическое пребывание в
больнице, а от этого страдают отношения с
товарищами и адаптация в школе.
Считают, что на болезнь прямо или косвен-
но влияет стресс. Экспериментальные иссле-
дования показали, что производство стресс-
индуцированных гормонов гипофиза и кате-
холаминов может вызвать уменьшение
производства инсулина и повышение уровня
жировых кислот в крови. Так, психически тя-
гостное интервью во время обследования
может повысить содержание как катехолами-
нов, так и свободных жирных кислот (Minuchin,
1974). Продолжительный эффект таких
стресс-реакций в развитии диабета неясен.
Косвенная связь между стрессом и диабе-
том обнаруживается через понятие «податли-
вость», то есть как ребенок (или семья) может
приспособиться к требованиям относительно
инсулина, тестов, пищи и т. д. Наблюдения детей
с плохим самоконтролем при диабете показа-
ли определенные нарушения функции семьи:
частые конфликты, неадекватное отношение
родителей к ребенку и другие проблемы (White
et al., 1984). У самих детей наблюдались деп-
рессия, озлобленность, низкое доверие к окру-
жающим и трудности в школе.
Обычно самоконтроль при диабете удает-
ся хорошо, пока ребенок маленький. Когда
человек входит в стадию полового созрева-
ния, контроль над собой чаще всего ухудша-
ется, хотя именно в это время нужно быть
особенно ответственным. Естественно вол-
нение и беспокойство родителей. В этот
период диабет может быть причиной даже
обычных конфликтов между подростками. Та
защита, которая помогала ребенку, уже не
срабатывает, а является помехой для даль-
нейшего его развития. Это обычное явление,
которое может случиться в любой семье, и
оно не указывает на нарушение ее функции.
В Швеции в последние годы появилась
тенденция как можно раньше возлагать от-
ветственность за течение болезни на самого
ребенка. Это можно оценивать положитель-
но, пока все складывается хорошо, но в пе-
риоды обострения болезни ребенок может
думать, что ухудшение его состояния зави-
сит только от него. Амбиции ребенка, когда
дело касается метаболического контроля,
могут быть настолько высоки, что возмож-
ны депрессия и другие психические трудно-
сти (Close et al., 1986; Fonagny et al., 1987).
При дебюте болезни у родителей и у ре-
бенка часто возникает кризисная реакция. При
этом остальные дети в семье тоже могут стра-
дать, они не получают больше необходимого
им внимания, потому что вся энергия родите-
лей уходит на удовлетворение потребностей
больного ребенка. Важно обращать внима-
ние на различные кризисные реакции в се-
мье. В большинстве случаев достаточно под-
держки и обеспечения помощи семье боль-
ного ребенка, чтобы все было нормально.
Если во время болезни проявляются пси-
хосоциальные трудности, надо обязательно
подключать семейную терапию. Считается,
что она достаточно эффективна, однако ис-
следований в этой области немного (Cerreto
осп Travis, 1984).
Такая хроническая болезнь, как диабет,
требует ежедневных инъекций инсулина,
специального питания, определенной физи-
ческой активности и контроля за уровнем
сахара в крови. В некоторых случаях бо-
лезнь может перейти в более тяжелую ста-
дию, тяготить ребенка и семью, поэтому тре-
буются более эффективные меры в работе с
семьей. Поддержка родителям и дискуссии в
группе по темам, связанным с диабетом, дают
хорошие результаты: растет компетенция
семьи, повышается самоконтроль ребенка
относительно болезни (Satin et al, 1989).
ХРОНИЧЕСКИЕ СОМАТИЧЕСКИЕ БОЛЕЗНИ 315
Воспалительные болезни
кишечника
Обычные болезни этой группы — неспеци-
фический язвенный колит и болезнь Крона.
Обе характеризуются болями в кишечнике,
кровотечением, диареей и такими симптома-
ми, как быстрая утомляемость, температура
и плохое самочувствие. В Швеции примерно
десять детей и подростков ежедневно забо-
левают одной из этих болезней. Причины их
многофакторны. Доказательств психогенной
этиологии воспалительных заболеваний ки-
шечника, а также подтверждений теории об
особых личностных чертах ребенка как од-
ной из причин собрано недостаточно.
Психосоциальные компоненты играют
важную роль в самочувствии больных (Wood
et al., 1987). Возможно, психологические фак-
торы влияют на течение болезни, по крайней
мере стресс может вызвать или ухудшить
болезнь. В контрольном изучении у 60 про-
центов больных были отмечены признаки
психических нарушений (чаще всего депрес-
сия или страх). Сравнительный анализ психи-
ческого здоровья при хронических заболева-
ниях показал, что группа детей и подростков
с такими болезнями — самая уязвимая среди
детей с хроническими соматическими болез-
нями (Lavigne och Faier-Routman, 1992).
Болезнь может давать о себе знать посто-
янно или периодически. На психическое здо-
ровье более всего влияют эпизодические
варианты. В периоды, когда симптомов нет,
дети и подростки не признают хроническо-
го характера болезни. Такой механизм защи-
ты нормален и часто адаптирует человека к
болезни, но спустя некоторое время проис-
ходит адаптация к ситуации и развитие ком-
пенсаторных стратегий. Характер симптомов
болезни таков, что ребенок нередко стыдит-
ся ее, не хочет, чтобы о ней знали друзья,
поэтому часто вынужден лгать, скрывать
истинную причину того, почему он не ходит
в школу, чувствует себя усталым и т. д. Не
слишком охотно говорят о болезни в семье.
Отрицание болезни может привести к деп-
рессии и страху, что, в свою очередь, приво-
дит к плохому взаимодействию с врачами
при лечении и риску ухудшения состояния.
Подростковый ревматоидный
артрит (ПРА)
Дети с таким заболеванием часто подверже-
ны психическим проблемам. В норвежском
исследовании (Vandvik, 1990) 64 процента
детей с ПРА имели психические нарушения
(чаще депрессию и беспокойство), но зача-
стую мягкого или умеренного характера.
Такую депрессию невозможно проследить
родителям, и достаточно умный ребенок
может скрыть ее симптомы.
Другие исследования показали четкую
связь между уровнем заболевания и проявле-
нием психических симптомов (Billings et al,
1987). Решающим фактором был, однако, не
соматический уровень болезни, определяе-
мый согласно объективным медицинским
критериям, а уровень сдерживания социаль-
ной активности.
Функция семьи при ПРА зависит от тече-
ния болезни. Большая часть матерей реагиру-
ет на диагноз стрессом и беспокойством,
которые не связаны с уровнем тяжести забо-
левания. Стресс в семье оказывает негатив-
ное влияние на течение болезни и на психи-
ческое здоровье ребенка (Vandvik et al., 1989).
Уровень боли у детей с ПРА может значи-
тельно варьировать и зависеть от активности
развития болезни и ее локализации. Существу-
ют также исследования, указывающие, что на
психический статус ребенка и функции семьи
влияют переживания боли (Ross et al., 1993).
Лечение боли при ПРА должно заключаться не
только в назначении анальгетиков, но и влия-
нии на психологическую ситуацию индивида
и семьи в целом. Нужно также поддерживать
самоконтроль ребенка в отношении болезни,
поощрять его социальную деятельность.
Энурез, энкопрез,
нарушения сна и другие
отклонения в развитии
25
Сюзанна Стеффенбург
Энурез
Энурез определяется как хроническое непро-
извольное мочеиспускание у ребенка стар-
ше пяти лет. Ребенок систематически (пред-
намеренно или нет) мочится в постель или
одежду. Клинически важно определить пери-
одичность проявления симптомов. Если это
случается два раза в неделю в течение по
крайней мере трех месяцев или если вызыва-
ет страдания или снижение успеваемости, а
ребенку при этом по меньшей мере пять лет
(или наблюдается соответствующий уровень
развития), то диагноз, согласно DSM-IV, ясен.
Поведение не зависит от прямых физиологи-
ческих действий какого-нибудь вещества
(например, диуретика) или какой-нибудь со-
матической болезни (диабет, эпилепсия или
spina bifida).
Говорят о дневном энурезе, когда мочеис-
пускание происходит днем, и ночном энуре-
зе, когда это случается ночью (Barker, 1983).
Многие исследователи считают, что первое
название нельзя использовать, так как энурез
означает мочеиспускание ночью, а мочеис-
пускание днем называется дневным недер-
жанием мочи (inkontinens) (Hjalmas, 1993).
Большинство здоровых детей перестают
непроизвольно мочиться между двумя и че-
тырьмя годами. Сначала они перестают мо-
читься днем, а затем и ночью. У некоторых
недержание мочи может случаться и позднее
— во время игры или сильного возбуждения.
Обычно различают первичный и вторич-
ный энурез. При первичном ребенок никогда
не переставал мочиться. Под вторичным по-
нимают энурез в ситуации, когда ребенок
научился контролировать себя в течение не-
которого времени (три месяца — один год), а
потом «разучился» по какой-то причине. Вто-
ричный энурез можно диагностировать в
любом возрасте, но наиболее обычный воз-
раст для него — пять—семь лет (Rutter, 1989).
Хотя говорят о первичном и вторичном
энурезе, бывают и смешанные формы. Ноч-
ной энурез (чаще всего первичный) может
сочетаться с дневным.
СТАТИСТИКА
Ночной энурез отмечается примерно у 10
процентов детей до семи лет (McGee, 1984;
Hellstrom et al., 1990), это означает, что в
первом классе всегда есть два—три ребенка,
страдающих ночным энурезом.
ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ 317
Около 3 процентов детей этого возраста
мочатся и днем (Hellstrom et al., 1990). К де-
сяти годам количество их уменьшается до 1
процента.
Частота случаев энуреза уменьшается на
13,5 процента в год (De Jounge, 1973) и сре-
ди 20-летних составляет 1 процент (Gierup,
1993). Сегодня не существует методик, с
помощью которых можно узнать, кто спосо-
бен контролировать свой мочевой пузырь, а
кто нет. Такие проблемы у взрослых людей
изучены плохо, и некоторые исследователи
считают, что среди людей старшего возрас-
та (как и среди детей) существует большое
количество скрытых случаев энуреза.
Энурез у мальчиков встречается в два раза
чаще, чем у девочек, но после двенадцати лет
этот показатель у лиц обоих полов не отли-
чается (Verhulst et al., 1985).
этиология
Первичный моносимптоматический ночной
энурез редко связан (или скорее никогда не
связан) с первичным психическим наруше-
нием. Психические проблемы проявляются у
детей с энурезом так же часто, как и у здо-
ровых (Shaffer, 1973; Wille, 1990).
Причины первичного ночного энуреза
обсуждаются до сих пор. Предлагаются раз-
ные теории относительно его этиологии.
Известно, что генетические факторы (по
крайней мере частично) присутствуют при-
мерно у 70 процентов детей с энурезом. Часто
эти дети имеют родителя (чаще отца) или
братьев/сестер с такими же проблемами
(Bakwin, 1962; Wille, 1990). Изучение близне-
цов также говорит о генетической связи.
По теории развития в большинстве случа-
ев причиной первичного ночного энуреза
является незрелость ЦНС, в частности по-
зднее развитие контроля мочеиспускания.
Другая теория базируется на том, что у не-
которых детей организм ночью вырабаты-
вает меньше, чем надо, вазопрессина
(Norgaard, 1989). Еще одна теория важней-
шим фактором возникновения первичного
энуреза называет пониженную вместимость
мочевого пузыря, в результате чего происхо-
дят непроизвольные его сжатия (Kahn et al.,
1993).
Родители часто считают, что проблема
заключается в крепком сне. Так, согласно
исследованию Wille (1990), крепко спят 71
процент детей с энурезом, тогда как в конт-
рольной группе — 7 процентов. В то же
время существуют исследования, которые
показывают, что энурез возникает независи-
мо от того, как спит ребенок (Norgaard, 1989).
Пока многие вопросы остаются нераскры-
тыми, исследование продолжается.
Причинами непроизвольного мочеиспус-
кания днем могут быть затруднения мочеис-
пускания, патологические изменения в моче-
вом пузыре, нарушения иннервации. У 90
процентов детей с дневным недержанием
мочи раздраженный мочевой пузырь, т. е.
происходит сжатие пузыря пока он непол-
ный (Hjalmas, 1993).
Некоторые считают, что для развития
болезни у девочки более значимы психоло-
гические факторы; у нее оказывается слабее
связь с генетическими факторами (Bakwin,
1961), сильнее связь со вторичным энурезом
(Rutter et al., 1973), выше частота дневных
мочеиспусканий (Jarvelin et al, 1988) и более
ассоциированные/связанные с поведением
проблемы (Rutter et al., 1973). Некоторые
психосоциальные факторы начинают оказы-
вать влияние спустя какое-то время. Это
могут быть низкий социально-экономичес-
кий статус многодетной семьи (Devlin, 1991),
психотравмирующие жизненные ситуации,
например расставание с кем-либо из близ-
ких людей в возрасте двух-трех лет (Jarvelin
et al.,1991).
В основе вторичного энуреза часто лежит
стресс в той или иной форме: смерть одного
из родителей или их развод, расставание с
318 ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ
матерью, частые пребывания в больнице
(Shaffer, 1980). Вторичному энурезу больше,
чем первичному, присущи неспецифичные
нарушения поведения. Часто вторичному эну-
резу предшествовал первичный.
Неверно, что созревание контроля моче-
испускания можно ускорить с помощью
внешнего воздействия, например приучая к
горшку. Если ребенку 18—24 месяца, то это,
наоборот, может скорее привести к энурезу
(Graham, 1991). В возрасте примерно двух
лет дети, чаще всего еще не достигнув когни-
тивной и речевой зрелости, уже могут пока-
зать, что им надо в туалет.
ВЫЯСНЕНИЕ ДИАГНОЗА
Самым важным моментом в установлении
диагноза является правильный анамнез. Так,
при первичном ночном энурезе отсутствуют
дневные симптомы. Тщательный анамнез
нужен, чтобы исключить психические симп-
томы. Простое соматическое исследование
следует провести независимо от того, пер-
вичный это или вторичный энурез, чтобы
исключить соматические причины. Всегда
исследуется моча относительно содержания
бактерий, белка и сахара, иногда — относи-
тельно осмолярности. Порой эпилепсия мо-
жет дебютировать как энурез. Если есть та-
кие подозрения, делается ЭЭГ В течение двух
дней проверяется количество выделяемой
мочи, чтобы выяснить, сколько в мочевом
пузыре вмещается днем и как много ребенок
мочится ночью. Надо также сделать тест с
использованием минирина.
ЛЕЧЕНИЕ
Для начала следует сказать, что на сегодня
не существует метода лечения, который бы
точно избавил от энуреза, — рецидив при
любом возможен. Большинство специалис-
тов в этой области даже считают, что энурез
надо лечить как психосоциальную причину,
помогая ребенку и семье пережить трудные
годы.
Детей с моносимптоматической пробле-
матикой энуреза можно лечить в детской
поликлинике. Если подозревают психические
нарушения, то к лечению надо привлечь и
детского психиатра.
Первостепенной альтернативой проблеме
сегодня является «энурез-коврик». Он состо-
ит из двух покрытых алюминиевой фольгой
дисков, которые кладут между простыней и
матрацем. Диски соединены проводом с бу-
дильником, стоящим рядом на столике. Когда
ребенок начинает мочиться и простыня на-
мокает, будильник звонит. Ребенок просыпа-
ется, выключает часы и идет в туалет. Посте-
пенно он начинает просыпаться в самом
начале мочеиспускания, и в конце концов
импульс закрепляется. Позже развивается так
называемый сигнал «тревога».
Чтобы можно было применить этот ме-
тод, больному должно быть не менее шести
лет. Аппарат используют, пока ребенок не
станет просыпаться сухим в течение трех
недель. Метод также можно применять при
рецидиве энуреза. Очень хорошие результа-
ты лечения с помощью такого коврика были
показаны в 1985 году Danielsson с коллегами.
Через два-три месяца число больных энуре-
зом уменьшилось на 80 процентов, а спустя
шесть месяцев — почти на 90. Случаи реци-
дивов составили примерно 20 процентов.
Оказалось, что и после успешного лечения
необходимо поддерживать семью, иметь с
ней контакт. Кроме того, в детском отделе-
нии должен быть человек, к которому можно
прийти со своими вопросами, поэтому здесь
есть медсестра, все свое время отдающая
детям, больным энурезом, и их семьям. Ребе-
нок и родители должны быть расположены
к лечению, иначе оно может закончиться
ничем (Sonesson, 1985). Причиной неудач-
ного лечения «энурез-ковриком» могут быть
сопутствующие психические нарушения.
ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ 319
Число вылеченных варьирует в различных
исследованиях, оно зависит от устанавлива-
емых границ выздоровления. Если границей
считать период в шесть месяцев (с двумя
этапами лечения), в течение которых ребе-
нок просыпается сухим, то в этом случае,
как выявили в своем исследовании Forsythe и
Butler (1989), оказались вылеченными с по-
мощью «коврика» 60 процентов детей. Дру-
гие полагают, что границей выздоровления
надо считать двухлетний «сухой» период
(Dische et al., 1983). В наблюдении ста детей
с ночным энурезом (Bengtsson, 1981) состо-
яние после лечения «ковриком» улучшилось
у 70 процентов из них, в 10—15 процентах
случаев был рецидив.
Осложнений при лечении «ковриком» не
выявлено (кроме очень редких случаев).
Однако достаточно медленное при этом
методе движение к результату (иногда до трех
недель), может быть причиной того, что
некоторые семьи сдаются и прекращают
лечение. Возможно, причиной является и то,
что родителям показалось утомительным в
течение этих недель вскакивать, иногда по
нескольку раз за ночь, чтобы сменить ребен-
ку простыню. Поэтому важно, чтобы в нача-
ле лечения семья и ребенок получили под-
держку. Тем, кому не помогает «энурез-ков-
рик», сегодня назначают минирин
(десмопрессин — аналог вазопрессина, анти-
диуретик) — в дозировке 10—40 микрограмм
в виде спрея в носовые ходы на ночь в те-
чение трех месяцев, а затем — месячный
перерыв и оценка результатов лечения в
течение недели. В такой дозировке минирин,
согласно тем исследованиям, которые про-
водились до сих пор, не имеет побочных
эффектов. Никаких серьезных осложнений
при обследовании 516 детей не было выяв-
лено (Clauber, 1989), что подтверждается
другими наблюдениями (Wille, 1990). Мини-
рин помогает примерно в 70 процентах слу-
чаев, но со многими рецидивами (Tuvemo,
1988; Wille, 1990). Противопоказанием для
лечения минирином может быть болезнь
почек. Хотя исследования в этой области про-
должаются.
Раньше часто назначали антидепрессан-
ты, например 25 мг мелипрамина на ночь.
Blackwell и Currah (1973), просмотрев мате-
риалы 45 похожих исследований примене-
ния трициклических антидепрессивных
средств, значительное улучшение у пациен-
тов выявили в 35 наблюдениях. Сейчас счи-
тается, что антидепрессанты лучше не ис-
пользовать из-за большого риска осложне-
ний и интоксикации. Есть даже случаи
смерти детей, которые принимали на ночь
такое лекарство (Herson et al., 1979).
В Швеции для лечения ночного энуреза
иногда используется сочетание пропантели-
на и эфедрина. Этот метод основывается на
статистическом исследовании применения
этих препаратов, которое дало эффект 23 из
92 пациентов, употреблявших их в течение
двух недель (Lindroth, 1973).
Чаще всего сейчас рекомендуют в первую
очередь «коврик», а затем, если «коврик» не
помогает, минирин. Также считается, что
минирин в небольших дозах можно соче-
тать с «энурез-ковриком».
ПРОГНОЗ
Как уже упоминалось, в течение года спон-
танная ремиссия случается примерно у 15
процентов пролеченных больных. В 20-лет-
нем возрасте проблема имеется у 1 процен-
та людей. Возможно, существует также нема-
лое число скрытых случаев энуреза у людей
в зрелом возрасте.
Энкопрез
Энкопрез — хроническое непроизвольное
опорожнение кишечника в одежду у ребенка
старше четырех лет без известной органи-
320ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ
ческой причины. Согласно DSM-IV, диагноз
ясен, когда ребенок часто намеренно или нет
оставляет свой кал в неподходящих местах
(например, в одежде или на полу). Чтобы
поставить диагноз (по DSM-IV), нужно, что-
бы недержание кала случалось по крайней
мере раз в месяц на протяжении трех меся-
цев. Возраст ребенка должен быть не менее
четырех лет (или соответствующее этому
возрасту развитие), а поведение не зависело
от прямых физиологических действий како-
го-нибудь вещества (слабительного) или со-
матических болезней (нарушений). DSM-IV
различает энкопрез с запором и энкопрез
без причины для запора. Это различие дела-
ют на основании исследования организма или
анамнеза.
Энкопрез бывает первичный и вторичный.
Первичный означает, что у ребенка никогда
не было светлого промежутка контроля за
стулом, вторичный — что у ребенка был
такой светлый период (по крайней мере в
течение года), прежде чем симптомы начали
появляться вновь.
Hersov (1985 с) предложил выделить типы
энкопреза по следующим признакам:
A. Действующий контроль кишечника с осоз-
нанным опорожнением в неподходящих
местах.
B. Недействующий контроль кишечника с
(или без) осознанием опорожнения.
C. Опорожнение кишечника вследствие уве-
личения содержания жидкости или как
следствие диареи, усиленной перистальти-
кой или запором.
ЭПИДЕМИОЛОГИЯ
Энкопрез встречается значительно реже, чем
энурез. Bellman (1966) выявил, что в Сток-
гольме среди 8 863 детей семи лет у 2,3
процента мальчиков и 0,3 процента девочек
были такие симптомы. У 0,8 процента детей
десяти—двенадцати лет энкопрез случался по
крайне мере раз в месяц (Rutter et al., 1970 а,
b). В шестнадцать лет проблема крайне ред-
ка. От энкопреза страдает в три-четыре раза
больше мальчиков, чем девочек (Bellman,
1966; Rutter et al., 1970 a, b).
Велико число случаев одновременного
возникновения энкопреза и энуреза. У мно-
гих детей наряду с энкопрезом имеется и
энурез.
этиология
Энкопрез нельзя связать с каким-нибудь осо-
бо типичным физиологическим или поведен-
ческим нарушением. Однако он чаще встре-
чается у детей с умственным отставанием,
аутизмом, синдромом гиперактивности. Со-
гласно Bellman (1966), энкопрез случается
чаще у детей с социальными нарушениями
поведения и эмоциональными нарушениями.
Другие возможные факторы его появления
— психосоциальный стресс и социогенные
факторы, плохие условия жизни, теснота,
грязь.
В более поздних исследованиях больше
внимания обращается на физиологические
причины энкопреза. Hersov (1985 с), Wald с
коллегами (1986), Loening-Baucke с коллега-
ми (1986, 1987) обнаруживают особые про-
блемы в умении контролировать анальный
сфинктер у более чем половины детей с
энкопрезом.
ВЫЯСНЕНИЕ ДИАГНОЗА
Чтобы распознать заболевание у ребенка,
необходим тщательный анамнез относитель-
но режима питания, туалета, момента, кото-
рый вызывает энкопрез, запора/диареи. Важ-
но также выяснить, есть ли у ребенка слож-
ные психические проблемы. Если есть
подозрение на слаборазвитые интеллектуаль-
ные способности, необходим IQ-тест, так как
энкопрез часто встречается у умственно
отсталых детей.
ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ 321
Чтобы поставить такой диагноз, надо ис-
ключить болезнь Гйршпрунга, эндокринные
состояния (включая болезни щитовидной
железы), анальный или ректальный стеноз.
Необходимо проверить сфинктер ануса и
рефлексы в конечностях, чтобы исключить
церебрально-спинальные нарушения. Для
этого подготовиться к исследованию: дома
освободить кишечник с помощью клизмы,
которую надо готовить с каким-нибудь мяг-
ким слабительным средством и применять в
течение недели, чтобы противодействовать
запору и обильному стулу.
ЛЕЧЕНИЕ
Вначале следует тщательно обсудить привыч-
ки питания и туалета ребенка. Пьет ли он
много молока (употребление большого ко-
личества молока может вызвать запор)? До-
статочно ли у ребенка времени на туалет,
выходит ли он из туалета по утрам «без ре-
зультата»? Ходит ли ребенок в туалет в дет-
ском саду, часто ли у него случаются запо-
ры/диарея?
Перед лечением энкопреза важно позна-
комить родителей и детей с симптомами
болезни и функцией кишечника. Это может
снизить напряжение, которое часто возни-
кает в семье больного. Поведенческая тера-
пия со строгими правилами и положитель-
ным закреплением с одновременным ис-
пользованием маленьких доз препаратов,
улучшающих пассаж фекалий (или без него),
дает неплохой эффект (Young och Coldsmith,
1972; Wright och Walker, 1977). Иногда не-
обходимо поощрять ребенка, даже если он
полностью не выполняет того, что надо
(например, сходил в одежду, но уже в туале-
те, а не в другом месте). Такой тип лечения
тоже эффективен, но обычно занимает от
трех до пяти месяцев. Согласно Levine с
коллегами (1980), примерно 80 процентов
детей лечат таким методом. В определен-
11-782
ных случаях дает эффект и лечение с помо-
щью мелипрамина (25—75 мг/день)
(Siomopoulos, 1976).
ПРОГНОЗ
У детей с нормальным IQ хороший про-
гноз, и проблемы энкопреза у них очень
редки в подростковом возрасте или позже.
Исследований, где бы наблюдали за детьми
с энкопрезом до тех пор, пока они не ста-
нут взрослыми, не проводилось (Gillberg,
1995 а). При аутизме, умственном отстава-
нии с гиперактивностью (или без нее) эн-
копрез может продолжаться даже в подро-
стковом возрасте и старше. Но нужно тре-
нировать контроль кишечника и у такой
группы людей.
Нарушения сна
НОРМАЛЬНЫЙ СОН
Новорожденный ребенок спит 14—21 час в
сутки. В три месяца около 70 процентов детей
спят всю ночь, в один год — около 90 про-
центов.
У взрослых людей два типа сна: с быстры-
ми движениями глаз — со сновидениями (СС)
и «тихий» — без сновидений (ТС). У ново-
рожденного ребенка сон примерно на 50
процентов со сновидениями, но большей
частью это «незрелый» сон, который обыч-
но исчезает в возрасте трех месяцев. Тихий
сон постепенно удлиняется и к восьми меся-
цам он вдвое превышает время сна со сно-
видениями. Взрослый тип сна (т. е. 20 про-
центов СС и 80 ТС) впервые достигается при-
мерно в десять лет. Roffworg с коллегами
(1966) предположили, что большое количе-
ство СС требуется новорожденным, чтобы
стимулировать процесс созревания мозга.
Другое различие сна у взрослых и новорож-
322 ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ
денных заключается в том, что сон младенца
начинается с СС, а сон взрослых — с ТС. Эта
ситуация начинает меняться в три-четыре
месяца (Sander et al, 1970).
Суточный ритм сна регулируется биоло-
гической зрелостью в течение первых трех
месяцев жизни. На этот процесс оказывают
влияние факторы окружения. Особенно зна-
чима роль матери, которая помогает ребен-
ку управиться с биологическими ритмами и
стимулирует их развитие с помощью ста-
бильного распорядка дня.
Прерванный или нарушенный ТС обычно
бывает у детей, чьи матери плохо перенесли
беременность и/или страдают диабетом, а
также у детей, перенесших травмы во время
родов (Schulte et al, 1969).
Изучение привычек сна здоровых, нор-
мально развивающихся детей и детей с про-
блемами сна в возрасте четырнадцати меся-
цев показало, что у последних отмечались
беспокойные периоды сна с несколькими
пробуждениями ночью. Richards и Bernal
(1973) утверждали, что в подобной ситуа-
ции необходимо объяснить родителям: в
том, что ребенок просыпается ночью, нет
их вины. Дети, ночью спящие с перерывами,
днем выглядят усталыми, и в то же время
они очень активны, беспокойны. Такая си-
туация обычно случается в возрасте одного
года, и это состояние ребенка очень утоми-
тельно как для родителей, так и для самого
ребенка.
НАРУШЕНИЕ СНА
В восемнадцать месяцев (иногда и раньше)
дети начинают видеть сны. В два-три года
многих из них трудно уложить спать. Другие
просыпаются по нескольку раз ночью, у 90
процентов детей есть различные ритуалы,
предшествующие отходу ко сну (Roberts och
Schoelkopf, 1951).
У детей постарше также могут быть про-
блемы со сном. Трудность засыпания, а так-
же пробуждение ночью могут быть вызваны
тем, что ребенок хочет пообщаться с роди-
телями, которые, возможно, весь день рабо-
тали, а детям обязательно нужно провести
какое-то время с родителями. Нормальному
засыпанию и сну могут мешать некоторые
телевизионные программы (ребенок не дол-
жен смотреть телевизор один), скандалы в
семье перед сном, пережитый днем страх и
т. д. Надо стремиться к установлению режи-
ма питания и сна, ввести ритуалы, помогаю-
щие ребенку чувствовать разницу между
днем и ночью.
Депрессия, экзема и другие болезни также
могут быть причинами нарушения сна.
Чтобы разорвать патологический круг,
иногда прописывают прием снотворных (на-
пример, терален) в течение самое большее
недели.
В большинстве случаев проблемы со сном
преходящи, но прослеживается их связь с
изменениями поведения и личности.
PAVOR NOCTURNUS (СИНДРОМ НОЧНЫХ
КРИКОВ)
Этот синдром проявляется как повторяющи-
еся эпизоды (длительность 1—20 мин) вне-
запного пробуждения, возникающие через
0,5—3 часа после засыпания. Ребенок во
время приступа испытывает сильное беспо-
койство, наблюдается активизация вегета-
тивной нервной системы: расширенные
зрачки, тахикардия, быстрое дыхание, по-
тливость. Ребенок не реагирует на попытку
утешить его, утром о случившемся не по-
мнит (Barker, 1983).
При ночных кошмарах можно, в отличие
от ночных криков, установить контакт с ре-
бенком, он в меньшей степени испытывает
беспокойство, паническое состояние, кото-
рое обычно сопровождает синдром ночных
криков, отсутствует.
ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ 323
Ночные крики случаются у 1—4 процен-
тов- всех детей (чаще у мальчиков), которые
учатся в начальной школе. Состояние обыч-
но проявляется в возрасте от трех до семи
лет. Этиология неизвестна, но существуют
косвенные доказательства того, что здесь
могут какую-то роль играть недостаток кис-
лорода или неумение менять оральное дыха-
ние на носовое (Agrell och Axelsson, 1972).
Клинически манифестация этого происходит
во время тихого сна (стадии III и IV). Ребен-
ка надо направить к ЛОР-врачу на обследо-
вание, чтобы исключить наличие аденоидов.
Систематические исследования (Agrell och
Axelsson, 1972) показывают, что в большин-
стве случаев при ночных криках дает поло-
жительный эффект удаление аденоидов, —
факт, к сожалению, малоизученный. Даже в
случаях, когда аденоиды не полностью «раз-
рушены», абразия несет, как правило, иско-
ренение ночных криков.
Прогноз хороший. У половины детей с
нарушением сна к восьми годам сон норма-
лизуется (Gillberg, 1995 а). В конце подрост-
кового возраста проблема исчезает почти у
всех. Однако у некоторых детей развивается
сомнамбулизм.
СОМНАМБУЛИЗМ
При сомнамбулизме человек поднимается и
ходит во сне от нескольких минут до полу-
часа. Обычно это случается через 0,5—3 часа
после засыпания. Такого человека очень
сложно разбудить, у него отсутствующее, на-
пряженное выражение лица. Ребенок плохо
реагирует на попытку как-то повлиять на
него или пообщаться. Как и при синдроме
ночных криков, приступ происходит, очевид-
но, во время ТС (Dunn, 1980) и ребенок, про-
сыпаясь, ничего не помнит, а если пробужде-
ние произошло сразу после приступа, может
быть в смятении и плохо ориентироваться.
Это происходит с 1—6 процентами детей
(преимущественно с мальчиками). У 15 про-
центов детей случается эпизодическое хож-
дение ночью. Проблема проявляется между
шестью — двенадцатью годами, но иногда
может начаться и у взрослых.
Сомнамбулизм и ночные крики случаются
у одних и тех же людей. Часто этим страда-
ют и их родственники (Kales et al., 1980).
Обсуждается аутосомно-доминантная наслед-
ственность, но проблема может быть вызва-
на и незрелостью центральной нервной си-
стемы. Приступы сомнамбулиза, как и ноч-
ных криков, учащаются при стрессе. Поэтому
родители таких детей должны делать все воз-
можное, чтобы не создавать стрессовую си-
туацию вокруг ребенка. Снотворное не тре-
буется. Родители должны оставаться с ре-
бенком до тех пор, пока приступ не
закончится, и затем довести ребенка до по-
стели (будить не обязательно). Это миф, что
дети во время «ночных хождений» очень ос-
торожны, поэтому родителям надо следить
за ребенком, когда он приближается к окну,
лестнице и т. д. (Ingvar och Ahlman, 1989).
Прогноз хороший. Однако у некоторых де-
тей случаи сомнамбулизма продолжаются,
даже когда они вырастают.
Подергивание головы
Непроизвольное, часто повторяющееся по-
дергивание головы (яктация) случается при-
мерно у 10 процентов детей, страдающих
сомнамбулизмом. Среди детей с органичес-
кими нарушениями ЦНС такое явление на-
блюдается у каждого третьего. У большин-
ства детей с яктацией возможны DAMP или
синдром Туретта, но такие диагнозы часто
не подозревают, если подергивания головы
очень интенсивные (Gillberg, 1995 а). Маль-
чики страдают от этого в три раза чаще, чем
девочки (Gillberg, 1995 а).
324ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ
Похожая схема приступа и связь с синд-
ромом Туретта говорят об одном и том же
типе повреждения мозга, обусловленном ско-
рее всего генетическим фактором. Возмож-
но, первоначальная причина — незрелость
нервной системы. Определенная связь с по-
ниженной чувствительностью к боли точно
существует у тех детей с нарушениями в ЦНС,
которые сильно ударяются головой, когда
ходят во сне.
Причины подергивания головы неясны,
они не вызывают никаких последствии, не
требуют никакого лечения и исчезают в
большинстве случаев сами (Gillberg, 1995 а).
Если проблема все же остается в школьном
(и более старшем) возрасте, может помочь
поведенческая терапия. При аутизме и дру-
гих нарушениях развития ребенка удары
головой могут стать большой клинической
проблемой, вызвать риск различных повреж-
дений.
Сосание пальца
Все дети рождаются с потребностью сосать.
Все сосут либо палец, либо соску. До десяти
лет сосут палец 10 процентов детей (Rutter
och Cox, 1985), у девочек это наблюдается
чаще. Число тех, кто сосет палец или соску
до десяти лет растет. Исследования не обна-
ружили связи между сосанием пальца или
соски и повреждением зубов. Если ребенок
чрезмерно сосет палец или соску, это может
привести лишь к тому, что передние зубы у
него будут слегка выдаваться (Barker, 1983).
Не выявлено какой-либо связи и с психи-
ческими нарушениями. Поэтому показаний к
лечению нет.
Привычка грызть ногти
Привычка грызть ногти (онихофагия) у
очень маленьких детей встречается редко,
чаще она возникает у школьников. В 10-лет-
нем возрасте грызут ногти 15—20 процен-
тов детей (чаще девочки).
Привычка грызть ногти часто возникает
при напряжении. Однако проблема обычно
не связана с каким-либо психическим на-
рушением. Обследования или лечения не
требуется. Прогноз хороший. Большинство
перестают грызть ногти в возрасте поло-
вого созревания, но у некоторых эта при-
вычка остается и в зрелом возрасте (Barker,
1983).
Заикание
Под заиканием, согласно DSM-IV, подразуме- i
вается частое повторение или растягивание |
звуков, слогов или слов, прерывание речи,
нарушающие ее естественный ритм, а также
замена слов с целью избежать трудных для
произношения. Нарушения речи будут за-
труднять учебу в школе, работу и социальную
коммуникацию. Около 1 процента детей име-
ют проблемы с заиканием. У мальчиков они
встречаются в четыре раза чаще, чем у дево-
чек (Barker, 1983).
Обычно заикание начинается до двенадца-
ти лет с двумя четкими пиками: между двумя-
тремя и пятью-семью годами. Как возможные
факторы возникновения рассматриваются
наследственность, повреждение мозга, эмоци-
ональный стресс и страх. Сейчас считается,
что причиной заикания является также незре-
лость нервной системы.
Заикание обычно не является психиатри-
ческой проблемой. Поэтому большинству де-
тей не требуется психиатрическая помощь,
их должен лечить логопед, но иногда как
реакция на заикание могут возникнуть асо-
циальное поведение и невротические симп-
томы, тогда требуется помощь психиатра.
Большинство детей постепенно перестают
заикаться, но порой проблема остается на
долгие годы.
ЭНУРЕЗ, ЭНКОПРЕЗ, НАРУШЕНИЯ СНА И ДРУГИЕ ОТКЛОНЕНИЯ В РАЗВИТИИ 325
Аффективные судороги
Аффективные судороги происходят обычно
из-за расстройств и сильных огорчений, ко-
торые ведут к тому, что ребенок начинает
плакать. Плач усиливается, дыхание преры-
вается, лицо ребенка становится цианотич-
ным, особенно вокруг губ. Иногда он машет
руками и ногами, даже может потерять со-
знание. Через полминуты дыхание восстанав-
ливается, снова раздается крик.
Аффективные судороги случаются в воз-
расте от шести месяцев до пяти лет с приос-
тановкой в два или три года.
С ребенком надо обходиться спокойно и
меньше обращать внимание на проблему.
Родителям следует объяснить, что такое со-
стояние неопасно. Прогноз хороший. Риска
развития эпилепсии нет (Barker, 1983).
Вспышки гнева
Вспышки гнева — нормальное явление (Barker,
1983). По меньшей мере каждый третий ре-
бенок в возрасте двух-трех лет, если его рас-
страивают, начинает кричать, кататься по полу,
и к нему трудно найти подход. Такое может
случаться по нескольку раз в день. Проблема
возникает, когда ребенок начинает дифферен-
цировать себя и в возрасте упрямства (три-
четыре года), но и это редко продолжается
после пяти лет. Вспышки гнева не лечат, про-
сто родители должны обращать на это как
можно меньше внимания.
Нарушения
психического развития
26
Педер Расмуссен
Определения и понятия
Нарушения психического развития — в Шве-
ции наиболее используемый термин для обо-
значения нарушений, которые проявляются
задержкой или неполным развитием интел-
лектуальных способностей. Термин не очень
удачен, и в англоязычной литературе ему нет
аналога. Врачу часто сложно провести грань
между нарушением психического развития и
психическим нарушением как заболеванием.
Понятие «умственная отсталость» в швед-
ском языке имеет очевидный медицинский
оттенок. В английском оно тоже есть, но
сейчас чаще используют синонимичное по-
нятие «неспособность к обучению».
Anna-Lisa Annells (1966) считает, что на-
рушение психического развития — это врож-
денное или приобретенное в раннем детстве
умственное отставание, постоянное и на-
столько интенсивное, что делает жизнь че-
ловека невозможной без определенных мер
помощи. При отставании в психическом
развитии происходит нарушение понимания
или способностей, уровень и форма отстава-
ния зависят не только от вида нарушений, но
и от требований окружения. В Швеции не-
способность писать и читать в сегодняшнем
информационно насыщенном обществе яв-
ляется гораздо большей помехой, чем пять-
десят лет назад.
Нарушение психического развития прояв-
ляется достаточно рано. Причиной часто
является повреждение или деформация моз-
га, задерживающие его рост и/или развитие.
Психомоторное развитие ребенка происхо-
дит медленнее, чем обычно, и вскоре стано-
вится очевидным нарушение психического
развития. Но и нормально развивающегося
ребенка могут поразить различные болезни
ЦНС, и это может привести в конце концов
к тому, что ребенок начнет терять накоплен-
ные ранее знания. Такое регрессивное разви-
тие иногда называют слабоумием. Однако не-
которые авторы считают, что этот термин
надо оставить для тех случаев, когда разви-
тие способностей заторможено интеллекту-
альным (когнитивным) и личным (контак-
тивным) регрессом.
Определение и разграничение нарушения
развития является вопросом измерения тех
сложных когнитивных функций, которые
включены в понятие «способности». В кли-
нической работе опытный психолог прово-
дит тестирование с помощью стандартизи-
рованных тестов, что является очень важ-
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 327
ным для диагноза. Как полная картина разви-
тия, так и уровни его, зафиксированные раз-
личными частями теста, и соотношения их
между собой могут дать важные диагности-
ческие и педагогические подсказки. За раз-
витием ребенка, у которого подозревается
или уже установлено нарушение психичес-
кого развития, необходимо наблюдать, регу-
лярно проводить тестирование.
Результаты тестирования объединяются
обычно в так называемый коэффициент
уровня развития — IQ. Средний IQ — 100
баллов. Диагноз нарушения психического
развития ставят, если IQ < 70. Этой оценке
соответствует примерно 2,5 процента насе-
ления. Однако большинство исследователей
приводят более низкие цифры. Разницу мож-
но частично объяснить тем, что распределе-
ние IQ в социокультурной и биологической
среде меняется с течением времени. Есте-
ственно, что даже при самых тщательных
исследованиях не всегда удается дифферен-
цировать легкие и более тяжелые нарушения
интеллектуального развития, поэтому цифры
не всегда точны. Следует отметить, что тес-
ты на интеллектуальный уровень должны про-
водиться через равные промежутки времени.
Многое говорит также о том, что сегодня
средний IQ выше 100 баллов.
Нарушения психического развития обыч-
но подразделяют на легкие (IQ = 50—70) и
тяжелые (IQ < 50). Тяжелые нарушения еще
подразделяют на умеренные (IQ = 35—49),
выраженные (IQ = 20—34) и глубокие (IQ
< 20).
В Швеции Gunnar Kylen (1981) предло-
жил другую классификацию: «А-степень» —
люди понимают и действуют только в опре-
деленном месте, здесь и сейчас. «В-степень»
— люди воспринимают свое близкое окру-
жение в целом, но у них не хватает пред-
ставления о том, чего вокруг них нет.
«С-степень» — человек в общем осознает
себя и существование других мест, будуще-
го и прошлого. Уровень А соответствует
очень тяжелому нарушению психического
развития, В — тяжелому и умеренному, а С
— IQ от 45 до 70.
В основе определений и классификации
нарушений психического развития лежат как
статистические, так и практико-клинические
и педагогические данные. Раньше понима-
ние слабого нарушения развития соответ-
ствовало нижней части обычного деления
способностей, а диагноз «тяжелое наруше-
ние развития» зависел от органических из-
менений мозга в форме повреждений и бо-
лезней. Такое понимание в последние годы
сильно изменилось.
Многие исследования показывают, что
примерно у половины людей с нарушением
развития причиной интеллектуального пони-
жения, возможно, являются органические
факторы, тогда как у других (при IQ > 70)
оно обусловлено нейробиологическими при-
чинами (см. главу 13 о DAMP).
Эпидемиология
Нарушение психического развития — следу-
ющее после DAMP/ADHD и дислексии по
частоте возникновения заболевание среди
детей и подростков, связанное с нарушением
ЦНС. Некоторые исследования показали, что
число шведских детей и подростков с серь-
езными нарушениями психического разви-
тия составляет примерно 2,8 и 4,5 соответ-
ственно на 1 000 человек с небольшим пере-
весом в сторону мальчиков (Wallin, 1974;
Gustavsson et al., 1978; Kison Blomquist, 1982).
Зарубежные исследования дают такие же
цифры. Относительно легкие формы нару-
шения развития составляют около 3,7 и 6 на
1 000 человек. Здесь перевес в сторону маль-
чиков несколько выше — примерно 1,5:1. В
наблюдении шестилетних детей, проведен-
ном в районе Скарабурга (Landgren et al.,
1996), число легких психических нарушений
составляет 2,5 процента. Серьезные наруше-
328НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
ния встречаются чаще в малозаселенных
районах. В больших городах число таких
случаев минимально (Gustavsson et al., 1978).
Это объясняется тем, что генетически обус-
ловленные болезни, вызывающие нарушения
психического развития, более характерны
для малозаселенных районов, где чаще, чем
в больших городах, случаются близкород-
ственные браки.
Смертность среди людей с нарушением
психического развития значительно выше
обычной, поскольку такие нарушения чаще
связаны с серьезными соматическими нару-
шениями и пороками развития.
Для понимания ситуации очень важно
уточнить, было ли число случаев нарушения
психического развития постоянным в после-
дние годы и влияют ли на него медицинские,
социальные и культурные изменения в обще-
стве? Некоторые авторы утверждают, что
число легких нарушений несколько умень-
шилось (Hagberg et al., 1981 а), но в целом
достоверных данных об этом нет. Несколько
эпидемиологических исследований относи-
тельно численности возникновения различ-
ных типов церебрального пареза показало,
что после уменьшения числа случаев, отме-
ченного в начале 1980-х годов, оно опять
несколько увеличилось. Сначала это касалось
только спастической диплегии без умствен-
ного отставания у преждевременно рожден-
ных детей (Hagberg och Hagberg, 1988). А с
середины 1980-х годов стало заметно неболь-
шое увеличение и случаев спастической тет-
раплегии с умственным отставанием, отно-
сящейся к тяжелым нарушениям (Hagberg et
al, 1989).
Причины нарушения
психического развития
Этиологический диагноз можно установить
с различной долей уверенности. Например,
диагноз пренатального синдрома деформа-
ции как следствие токсоплазмоза можно
поставить с большой уверенностью при по-
мощи современной серологической диагно-
стики. При многих нейрометаболических
заболеваниях, обусловленных наследственно-
стью, можно доказать недостаток определен-
ного фермента. При некоторых рецессивно
наследуемых болезнях можно установить
«носителя» проблем — им может быть осо-
бый сдвиг в хромосомах. В других случаях к
диагнозу синдрома могут привести черты
внешности или поведение человека с нару-
шением развития (иногда в сочетании с не-
врологическими изменениями). Возможно, не
всегда бу;ил найдена точная причина нару-
шения разш i гия, но, зная прогноз для детей с
таким синдромом (или то, что это лишь спо-
радический случай без риска наследственно-
го «нагромождения»), семья сможет получить
ценную информацию, узнать о том, в какие
именно периоды причинные факторы ока-
зывают влияние и что это за факторы.
Если у ребенка с нарушениями психичес-
кого развития есть небольшие физические
отклонения, стигмы (изменения в лице, ушах,
руках или пропорциях тела), это может го-
ворить о нарушениях внутриутробного раз-
вития, а не о проблемах, связанных с родами
Причины нарушения психического разви-
тия можно подразделить на три группы:
1. Как следует из сказанного выше, неко-
торые люди имеют нарушения психическо-
го развития, несмотря на нормальные врож-
денные способности. Схожесть полигенных
биологических различий (например, роста)
говорит о том, что человек будет либо очень
высоким, либо маленьким в зависимости от
того, какие у него родители. Так и с интел-
лектуальными способностями.
2. К нарушению психического развития у
ребенка может привести отсутствие стиму-
лирования интеллектуальной и/или эмоцио-
нальной сферы. Этот фактор может иметь
значение в рабочих районах и другой среде
с психосоциальными ограничениями, но это
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 329
никак не объясняет возникновения отдель-
ных случаев нарушения психического раз-
вития в сегодняшнем достаточно благопо-
лучном шведском обществе. Необходимо
помнить, что функциональные нарушения в
ЦНС часто вызываются несколькими факто-
рами одновременно, нередко как биологичес-
кого, так и психосоциального характера.
3. Третью группу причинных факторов
составляют повреждения, болезни или дефор-
мации ЦНС. Обычно выделяют пре-, пери- и
постнатальные факторы. Пренатальные фак-
торы охватывают хромосомные аберрации и
наследственные болезни, а также болезни/
повреждения, приобретенные во время бере-
менности. Во время родов и в период ново-
рожденности (перинатальный период) на
плоде и соответственно на новорожденном
могут сказаться различные осложнения. По-
вреждения и болезни могут поразить ребенка
и в период новорожденности (постнатальные
причинные факторы). Во многих случаях
влияет сразу несколько факторов, и тогда
сложно установить, какой из них сыграл боль-
шую роль в возникновении нарушения. В табл.
26.1 приводятся некоторые причины умствен-
ного отставания детей, подразделенные со-
гласно Hagberg и Kyllerman (1983). Почти
такие же результаты дали позже исследова-
ния в Финляндии (Matilainen et al., 1995).
ПРЕНАТАЛЬНЫЕ ПРИЧИННЫЕ ФАКТОРЫ
Синдром Дауна имеется у 10 процентов всех
детей с нарушением психического развития.
Среди детей с тяжелым умственным отстава-
нием (ТУО) синдром обнаруживается при-
мерно у трети. Он диагностируется у одного
ребенка из 800 рожденных. Чаще рожают
детей с синдромом Дауна женщины более
старшего возраста. Синдром обычно вызы-
вает трисомия-21 (гл. 3).
Фенотип при синдроме Дауна хорошо
известен. У детей отмечается характерное
сочетание пренатальной стигмации и оче-
видного мышечного гипотонуса. Около 40
процентов новорожденных с таким синдро-
мом имеют деформации сердца, глаз, ки-
шечника и другие. В очень раннем и в на-
чальном школьном возрасте у них наблюда-
ется явная склонность к инфекциям,
гипотиреоз, целиакия, рано проявляющееся
слабоумие по типу альцгеймеровского.
Следующая частая хромосомная причина
нарушения психического развития — это лом-
кая Х-хромосома. Наследственность такого
хромосомного сдвига связана с полом. Нару-
шения психического развития из-за ломкой X-
хромосомы поражают чаще мальчиков, чем
девочек, и у них в большинстве случаев форма
этого нарушения значительно сложнее. Часто
наблюдается определенный фенотип относи-
тельно как внешности, так и поведения (гл. 3).
Нарушения психического развития могут
вызвать многие аутосомно-рецессивно насле-
дуемые болезни, но это происходит очень
редко — зарегистрировано всего несколько
процентов случаев ТУО и еще меньше —
случаев легкого умственного отставания
(ЛУО). Среди них есть болезни, приводящие
к интеллектуальному регрессу и увеличению
функциональных нарушений. Хорошо извес-
тный пример — фенилкетонурия, или болезнь
Феллинга (гл. 3). Другие болезни этой груп-
пы могут привести к смерти в детстве или в
молодые годы. Примером является инфан-
тильный неврональный цероид липофусци-
ноз. На ранней стадии болезни у ребенка
обычен аутистический синдром. Юношеский
неврональный цероид липофусциноз, или
болезнь Шпильмейера—Фогта—Шергена,
приводит обычно к смерти в третьей декаде
жизни. У молодых людей с таким заболева-
нием проявляются иногда психотические
симптомы, зрительные галлюцинации.
Число аутосомно-доминантных наслед-
ственных болезней, вызывающих нарушения
психического развития, еще меньше. Одна
из самых обычных болезней в этой группе
— туберозный склероз, который часто явля-
330 НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
Таблица 26.1. Причины умственного отставания
Пренатальные факторы
А Генетические факторы:
хромосомные изменения
другие генетические изменения
В. Неизвестные пренатальные факторы,
особые синдромы
всевозможные небольшие физические аномалии
С. Факторы внутриутробного развития
алкоголь
инфекции
остальные
Перинатальные факторы
А Асфиксия
В. Инфекции ЦНС
Постнатальные факторы
В сочетании с детским психозом
без выявленной причины
Неизвестая этиология
А С семейной отягощенностью
В. Без семейной отягощенности
ТУО
(п=73),
%
55
29
5
0
12
0
7
1
15
12
3
11
1
18
4
14
ЛУО
(п=91),
%
23
4
1
2
8
8
0
0
18
17
1
2
2
55
29
26
ется причиной аутистического синдрома
(Gillberg och Lindblom, 1988).
Среди разных причин внутриутробных по-
вреждений и болезней прослеживаются пре-
натальные инфекции (токсоплазмоз, красну-
ха, герпес), токсины (алкоголь, никотин, ле-
карства) и радиация разных видов.
Внутриутробное кислородное голодание как
следствие дисфункции плаценты может иног-
да быть настолько серьезным, что приводит
к повреждению мозга.
Итак, повторим еще раз: некоторые клини-
ческие характеристики нарушения психичес-
кого развития могут привести к подозрению
на пренатальную его причину или к установ-
лению диагноза синдрома пренатального ис-
кажения. Обычные примеры составляют син-
дром Прадера — Вилли (Akefeldt, 1998), син-
дром Вильямса (Zetterqvist et al., 1982), CATCH
22-синдром (Oskarsdottir et al, 1999), синд-
ром Ретта и синдром Ангельмана (Palsson-Strae
et al., 1996). Синдром Ретта имеет особое от-
ношение к детской психиатрии, т. к. люди с
таким заболеванием в детстве часто обнару-
живают аутистический синдром. Особого
лечения пока не существует, но важно поста-
вить диагноз. Синдром Ретта представляет
также большой теоретический интерес, по-
тому что поражает только девочек. С увели-
чением познаний в этой области удалось вы-
яснить, что некоторые из этих синдромов за-
висят от хромосомных различий (гл. 3).
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 331
ПЕРИНАТАЛЬНЫЕ ФАКТОРЫ
Нарушения психического развития могут
вызвать тяжелая асфиксия и такие серьез-
ные инфекции, как сепсис и менингит в пе-
риод новорожденное™. У детей, испытывав-
ших кислородное голодание внутриутробно,
особенно велик риск получить повреждения
при асфиксии или других перинатальных
осложнениях. У недоношенных детей часто
возникают кровоизлияния в мозг, которые
иногда могут стать причиной функциональ-
ных нарушений. Однако в целом перинаталь-
ные повреждения объясняют лишь неболь-
шое число (не более 10 процентов) какТУО,
так и ЛУО.
ПОСТНАТАЛЬНЫЕ ФАКТОРЫ
Прежде всего здесь отмечают остаточные
состояния после серьезных ЦНС-инфекций
(менингит, энцефалит), черепных травм и
тяжелой асфиксии при несчастных случаях
(например, в связи со сложной хирургичес-
кой операцией). Постнатальными фактора-
ми можно объяснить менее 5 процентов
нарушений психического развития.
Даже в современных исследованиях не уда-
ется найти объяснения примерно 20 процен-
там случаев ТУО и 40 процентам случаев ЛУО.
Выяснение диагноза
Иногда диагноз можно поставить сразу после
рождения ребенка (синдром Дауна, тяжелые
болезни в период новорожденности, когда про-
исходят тяжелые повреждения нервной систе-
мы). Много детей как с ТУО, так и ЛУО выяв-
ляется при наблюдениях за группами риска.
Некоторых детей с ЛУО приводят для обсле-
дования перед школой или тогда, когда ребе-
нок уже учится и его отставание очевидно.
Согласно медицинским и экономическим
нормам, установленным в Швеции, в любом
случае необходимо провести обследование
ребенка с нарушением психического разви-
тия с целью определения причины. При точ-
ном диагнозе больше возможностей опре-
делить прогноз ребенка, назначить лечение.
Даже в тех случаях, когда нельзя предло-
жить какого-то метода лечения, есть воз-
можность дать адекватные советы по пово-
ду того, как обращаться с ребенком. Уверен-
ность родителей в том, что врач сделал все
возможное для выяснения причины пробле-
мы, создает хорошие предпосылки для со-
вместной работы, основанной на доверии. В
большинстве случаев хорошо иметь хоть
какое-то представление о диагнозе, чем во-
обще никакого.
Точные знания о причинах нарушения
психического развития являются предпосыл-
кой успешного лечения. Идентифицировав
биохимическое изменение у больного ребен-
ка, можно предложить семье провести пре-
натальную диагностику, с тем чтобы узнать,
может ли семья иметь еще детей. В перспек-
тиве можно предложить лечение, например,
с помощью диеты или трансплантации в ко-
стный мозг клеток, производящих энзим. Но-
вые медицинские пути изучения проблем за-
грязнения воздуха и воды могут способство-
вать расширению панорамы причин
нарушения психического развития и других
нарушений ЦНС.
АНАМНЕЗ
Врач, зная о различных типах наследствен-
ности, должен получить ответы на ключе-
вые вопросы. Имел ли место близкород-
ственный брак? Это всегда трудный вопрос
для родителей, на который они могут отве-
тить только после нескольких посещений
заслужившего доверие врача. Приехала ли
семья из другой страны или района, где
определенная генетическая болезнь являет-
ся частой? В семье, где у ребенка подозре-
332 НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
вают наследственную, связанную с полом
болезнь, надо проверить, нет ли похожих
случаев у родственников. Заболевание, об-
наруженное у ребенка, возможно, раньше
проявлялось у кого-то из его родственни-
ков, но в более серьезной форме. Поэтому
врач должен спросить, не было ли случаев
выкидыша или смерти новорожденных у
родственников.
Иногда болезнь у родственников может
протекать в легкой форме. Мышечная мио-
тоническая дистрофия или туберозный скле-
роз являются примерами доминантно насле-
дуемых болезней, о которых болеющий ро-
дитель иногда сам не знает.
Генетическая болезнь может возникнуть
также как следствие мутации у ребенка. На-
личие легкого нарушения психического раз-
вития у родственников говорит, естественно,
о полигенной наследственности и о том, что
способности ребенка будут скорее всего на
грани нормы. Однако не следует исключать
возможности другой этиологии, например
ломкой Х-хромосомы. Во многих ситуациях,
даже если речь идет о «чистом» нарушении
психического развития у данного ребенка,
может быть повод спросить о существова-
нии психических изменений, нарушений по-
ведения, экстремальных личностных вариа-
ций и когнитивных (типа дислексии) нару-
шений у родственников.
Когда дело касается нарушения развития
ребенка, могут иметь значение и психосоци-
альные сведения. Наличие психической бо-
лезни у матери может означать, что ребенок
внутриутробно подвергался воздействию как
назначаемых матери лекарств, так и препа-
ратов, которыми она могла злоупотреблять.
Чрезмерное употребление алкоголя беремен-
ной, а также чрезмерное табакокурение ока-
зывают вредное воздействие на развитие
мозга у плода (Aronsson, 1984). В некоторых
случаях анамнез ребенка надо заполнять
данными из амбулаторной карты матери.
Врач должен также знать о возможной
явно плохой психоэмоциональной стимуля-
ции ребенка в семье. Особую проблемную
группу в этой связи составляют дети, у кото-
рых родители страдают нарушениями пси-
хического развития (Gillberg et al., 1983 b) и
не умеют удовлетворять первичные физичес-
кие и психические потребности ребенка. Это
может обернуться тяжелыми последствиями
для развития как способностей, так и психо-
эмоциональной сферы ребенка.
Для составления анамнеза сведения, каса-
ющиеся внутриутробного развития, родов,
периода новорожденности и раннего психо-
моторного развития, берутся из амбулатор-
ной карты ребенка, а также из детской поли-
клиники. Порой ценную информацию о ран-
них периодах развития ребенка можно
получить из семейного фотоальбома.
Иногда родителей просят вспомнить, была
ли тенденция к развитию в то время, когда
дети обычно приобретают умения (Hart et
al., 1978). Данные исследований о детях с
DAMP/ADHD говорят, что родители помнят
общие тенденции в развитии своего ребенка
и слова «у него было несколько позднее раз-
витие речи по сравнению с другими детьми»
или «развитие двигательных способностей
было позднее» в целом заслуживают дове-
рия.
Важно так составить анамнез, чтобы по
нему можно было выявить детей с болезня-
ми ЦНС. В раннем детстве и такие дети иног-
да все же развиваются, а очевидный регресс
будет замечен лишь позже. При некоторых
из данных болезней происходит равномер-
ное прогрессирование. В других случаях на-
блюдается ухудшение (часто в связи с ин-
фекциями или другими нарушениями гомео-
стаза).
КЛИНИЧЕСКОЕ ОБСЛЕДОВАНИЕ
В табл. 26.2 представлен обзор исследований
при нарушении психического развития.
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 333
Таблица 26.2. Медицинское выяснение умственного отставания
1. Анамнез, особое внимание обращается на:
— наследственность
— психомоторное развитие
— возникновение функциональных нарушений
— психосоциальные обстоятельства.
2. Клинические исследования:
— общее соматическое обследование
— оценка ростовых показателей
— наличие небольших физических аномалий (стигм), диагностика синдрома
— диагностика психомоторного развития
— неврологическая оценка
— психоневрологическая оценка.
3. Психологические исследования:
— оценка развития (t ex Griffiths, WISC, Leiter, Vineland)
— оценка восприятия.
4. Исследования слуха и зрения.
5. Лабораторные исследования, которые всегда или часто предполагают:
— хромосомный анализ (необходим при множественных физических аномалиях,
пороках, аутизме)
— нейрорадиологию (необходима при подозрении на церебральную деформацию,
локализованное неврологическое отклонение)
— ЭЭГ (необходимо при периодически возникающих симптомах)
— биохимические анализы: аминокислот, органических кислот и сахаридов в моче.
Общее педиатрическое обследование необ-
ходимо проводить всегда. Надо определить
рост, вес ребенка и обхват головы, чтобы уз-
нать о приросте этих показателей: сведения о
развитии берут из амбулаторной карты ребен-
ка. Маленький прирост обхвата головы наблю-
дается, например, при синдроме Ретта. Малень-
кий рост имеет место при мукополисахаридо-
зах. Избыточный вес является характерным
для синдрома Прадера — Вилли. Оценивают
также развитие полового созревания ребенка.
Влияние болезней ЦНС различных типов мо-
жет вызвать как раннее, так и позднее половое
созревание, а иногда вообще его отсутствие.
Далее отмечают, есть ли изменения нор-
мальных пропорций тела или внешности. Явно
маленькие руки и ноги можно увидеть, напри-
мер, при синдромах Ретта и Прадера — Вил-
ли. Характерные изменения внешности наблю-
даются при многих болезнях: синдроме Дауна
(монголизм), синдроме гурлера и Гунтера (гар-
гоилизм), синдроме Вильямса (синдром лица
эльфа), синдроме Корнелии де Ланге.
Ребенка обследуют также на возможное
наличие внутренних или внешних пороков
или небольших физических аномалий —
стигм. Обычные примеры стигм — эпикант
(монголоидная складка на веке, закрывающая
медиальный угол глаза), небольшие различия
во внешней форме глаз, клинодактилия (кри-
вой палец), высокое нёбо. Отдельные стиг-
мы могут быть и у полностью здоровых, нор-
мально развитых детей (Waldrop och
Halverson, 1971), но у детей с нарушениями
334НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
психического развития раннее пренатальное
повреждение составляет основную их при-
чину. Можно поставить диагноз синдрома
исходя из типичной комбинации стигм.
Осматривают кожу, волосы и ногти. Близ-
кая эмбриологическая связь между кожей и
ЦНС объясняет многие болезни, которые
ведут как к нарушению психического разви-
тия, так и к изменению кожи. Хорошо изве-
стный пример — туберозный склероз, при
котором иногда, увидев характерные кожные
изменения (особый тип маленьких пигмент-
ных пятен в области лба), можно достаточ-
но рано поставить диагноз. Кроме того, у
ребенка с таким заболеванием отмечаются
типичные изменения — ангиофибромы и
ангиоэктазии (Gomez et al., 1999).
Неврологическое обследование заключается,
главным образом в оценке развития. Еще в
раннем возрасте проводят функциональное, а
также подходящее по уровню развития и воз-
расту моторно-неврологическое исследования.
Оценивают тонкую моторику ребенка. Когда
возможно, проводят специальный тест с помо-
щью листа бумаги и ручки, позволяющий изу-
чить как тонкую моторику, так и визуальное
восприятие, внимание и выносливость ребенка.
Надо также узнать о речевой и языковой фун-
кциях, мимике и движении глазных яблок. Да-
лее необходимо обследовать ребенка на нали-
чие парезов, атрофии мышц, различий тонуса,
асимметрий, спастики, гиперкинезов и атаксии.
Более подробно об этом можно прочитать в
литературе по детской неврологии (Touwer,
1979; Baird och Gordon, 1983; Aicardi, 1992).
В психоневрологическую оценку входят
исследования возникновения гипер- или ги-
поактивности, недостатка внимания, симпто-
мов аутизма (нарушение контакта, пробле-
мы с коммуникативной речью, стереотипии,
ритуалы), галлюцинаций, тиков, а также пси-
хомоторная оценка (включая оценку мими-
ки лица), оценка социальной компетенции в
ситуации исследования (см. главу 8 «Выявле-
ние и методика обследования»).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Какие потребуются лабораторные исследова-
ния, зависит от результатов анализа и клини-
ческого обследования. Вводные исследования
в несложных случаях обычно проводит педи-
атр или детский психиатр. Иногда уже на этой
стадии подключаются разные специалисты -
нейрофизиолог, цитогенетик, офтальмолог (но
общую ответственность за выяснение диагно-
за несет детский невролог). Это происходит,
например, при подозрении на болезни, этио-
логию которых установить невозможно, и при
состояниях с серьезными множественными
функциональными понижениями.
У всех детей и подростков с нарушениями
психического развития надо исследовать зре-
ние и слух (в серьезных случаях следует про-
водить основательное обследование у специ-
алистов). Понижение слуха и зрения у детей
с нарушениями психического развития встре-
чаются чаще, чем у детей без таких наруше-
ний (табл. 26.3), но их сложнее установить.
Подробное исследование окулистом глаз ре-
бенка с нарушениями психического развития
может дать важные этиологические сведения.
Таблица 26.3. Неврологические и психи-
атрические функциональные нарушения
при умственном отставании
Церебральный парез*
Эпилепсия*
Гидроцефалия*
Сильное понижение
слуха/глухота*
Сильное понижение
зрения/слепота*
Одно или несколько
функциональных нарушений
из приведенных выше*
Инфантильный аутизм**
Другое психическое
изменение**
ТУО
%
21
37
5
8
15
40
8
56
* — согласно Hagberg och Kyllerman,
** — согласно Gillberg et al.,
1986 a.
ЛУ0
%
9
12
2
7
1
24
4
53
1983
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 335
Методы хромосомного исследования и
исследования ДНК цитогенетики пополнили
сейчас новыми достижениями, и показания к
ним расширены. Когда показаний к хромо-
сомному анализу особенно много (например,
при подозрении на ломкую Х-хромосому, де-
формации или наличие множественных не-
больших физических аномалий — НФА, аутиз-
ма или аутистических черт), исследуют ДНК
Показаний к нейрорадиологическим иссле-
дованиям (компьютерная и магнитно-ядер-
ная резонансная томография — КТ, МРТ)
меньше, но при подозрении на церебраль-
ные деформации и локальные неврологичес-
кие повреждения они абсолютно необходи-
мы. Какой метод предпочесть — зависит от
постановки вопроса. Например, при тубероз-
ном склерозе вполне достаточна компьютер-
ная томограмма, в то время как МРТ показы-
вает более подробно изменения в мозге
(Gomez et al., 1999).
Из нейрофизиологических исследований
актуальна ЭЭГ. Очевидным показанием к ней
является даже самое небольшое подозрение
на эпилепсию. Пароксизмальные отклонения
в поведении, которые вначале не вызывают
подозрения о наличии эпилепсии, также го-
ворят о необходимости ЭЭГ-исследования.
Более или менее характерные ЭЭГ-измене-
ния наблюдаются кроме эпилепсии и при
других болезнях (подострый склерозный
панэнцефалит, синдром Ретта, синдром Ан-
гельмана), они дают важные этиологические
сведения. Заметим, однако, что наличие ЭЭГ
без патологических изменений не исключа-
ет эпилепсии или другого органического
поражения ЦНС. Исследования типа «вызы-
ваемые ответы» чаще используются сейчас,
например, при подозрении на дисфункцию
головного мозга.
Некоторые нервно-метаболические болез-
ни и прогрессирующие энцефалопатии, как
считается, могут вызвать примерно 5 про-
центов ТУО и 1 процент ЛУО. Несмотря на
эти небольшие цифры, некоторые химичес-
кие лабораторные анализы должны всегда
входить в базовое обследование. Так, напри-
мер, надо обязательно проводить анализ са-
харидов, аминокислот и органических кис-
лот в моче. Когда ответ настораживает, ка-
жется неверным, необходимо повторить
анализ. Может потребоваться провести ме-
таболические исследование (Hagberg et al.,
1980).
Фенотипы поведения
Понятие «фенотипы поведения» ввел в обра-
щение William Nyhan (1971). Классическое
описание синдрома в области нарушения
психического развития строится на возник-
новении определенных типов деформаций,
НФА и отличий во внешности (дисморфоло-
гия). Синдром Дауна определяли на этом ос-
новании (отразилось в названии «монголизм»)
задолго до того, как узнали основную причи-
ну изменения хромосом. Nyhan показал, что
детям с синдромом Леша — Найхана прису-
щи изменения в форме особого и серьезного
саморазрушающего поведения, типичного
для этой болезни (O'Brien och Jule, 1995). В
настоящее время уже описаны узнаваемые и
более или менее специфические модели по-
ведения или когнитивные профили многих
синдромов. Эти знания являются путеводны-
ми нитями в диагностике нарушений психи-
ческого развития и во многих случаях могут
использоваться и в педагогике. Родителям де-
тей, у которых есть какое-нибудь психичес-
кое заболевание, нужно помочь понять мо-
дели реакций детей. В перспективе интерес-
но исследование, пытающееся найти связь
между функцией мозга и поведением инди-
вида.
Некоторые люди с синдромом Дауна (осо-
бенно те из них, которые социально адапти-
рованы и экстравертированы) обладают боль-
шим'чувством юмора и музыкальностью, чем
люди с соответствующим уровнем наруше-
336 НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
ния психического развития, но без синдрома.
Оказалось, что разница в этом отношении
между разными индивидами с синдромом
очень большая, и следует весьма осторожно
относиться к шаблонным точкам зрения по
этому поводу (Takamatsu, 1989). Также мож-
но сказать, что проявление аутизма при син-
дроме Дауна, возможно, серьезно недооцене-
но (Howlin et al, 1995).
Многие согласны с тем, что некоторые
индивиды мужского пола с таким синдромом
страдают аутизмом или похожим на аутизм
состоянием. Некоторые связанные с аутиз-
мом симптомы чаще проявляются у мальчи-
ков и мужчин с ломкой Х-хромосомой
(Hagerman, 1995). Это плохой визуальный
контакт, нередко в форме избегания взгляда,
махание руками или щипание себя за руку. У
многих наблюдается типичная комбинация
аутизма или состояния, напоминающего
аутизм, с гиперактивностью. Все эти черты
можно увидеть и у женщин с ломкой Х-хро-
мосомой, но обычно не в такой степени. Не
так ярко выражены у них физические черты,
и их распознание имеет особое клиническое
значение.
Синдром Вильямса — другой пример, где
поведенческие и когнитивные отличия бо-
лее очевидны, чем физические черты (Udwin
осп Yule, 1990), что представляет интерес в
социальном плане. Люди с синдромом Виль-
ямса, учитывая их когнитивный уровень,
очень разговорчивы, способны освоить и за-
помнить многие словесные клише: фразео-
логические выражения, языковые штампы и
т. п. Контраст этому часто составляют оче-
видные трудности с выражением собствен-
ных мыслей, большие визуально-перцепту-
альные и двигательные проблемы. Большин-
ство людей с этим синдромом имеют,
нарушения развития от легкого до умерен-
ного, но отдельные личности попадают в
группу нормально развитых людей. Многие с
этим синдромом обладают талантом запоми-
нать человеческую внешность.
При синдроме Ретта, наблюдающемся у
девочек, которые заболевают обычно в ран-
нем детстве, характерно состояние, напоми-
нающее аутизм, с плохим умением социаль-
ного взаимодействия и часто типичными
стереотипиями рук (движение, напоминаю-
щее мытье рук). Когда девочки с синдромом
Ретта взрослеют, такие симптомы становят-
ся менее заметными, несмотря на более зна-
чительное нарушение развития. У многих
есть тенденция упорно смотреть на то, чего
они хотят, как будто используя глаза вместо
рук, которыми из-за диспраксии они не мо-
гут владеть (Hagberg, 1993).
При синдроме Прадера — Вилли наблюда-
ются серьезные нарушения питания и, как
следствие, если не будут предприняты серь-
езные меры, избыточный вес (Akefeldt, 1998).
Для людей с этим синдромом характерны
значительная раздражительность и тенден-
ция расковыривать маленькие царапины и
ранки на коже. Дети с синдромом Ангельма-
на (Palsson-Strae et al., 1996) почти всегда
выглядят очень веселыми, при этом у них
наблюдается гиперактивность, нарушения
сна и навязчивые, иногда похожие на эпи-
лептические ночные приступы смеха.
Соматические симптомы
и нарушения функций,
сопутствующие нарушениям
психического развития
Здесь причины ТУО — тяжелые повреждения
и деформации как ЦНС, так и других органов,
поэтому неудивительно, что нарушения фун-
кций могут появляться вместе с нарушением
психического развития. В табл. 26.3 приво-
дятся показатели таких нарушений, взятые из
актуальных шведских исследований.
Эпилепсия у людей с нарушениями разви-
тия проявляется почти в 60 раз чаще, чем у
нормально развитых (Steffenburg, 1997).
Большинство форм эпилепсии встречается
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 337
часто, за исключением доброкачественной
детской эпилепсии и первично генерализо-
ванной эпилепсии типа petit-mal. Некоторые
ее формы, особенно те, которые трудно ле-
чатся (например, миоклонический тип), воз-
никают исключительно у людей с нарушени-
ями психического развития. Примерно 80
процентов детей с инфантильным спазмом
(форма эпилепсии, которая проявляется в
период младенчества) уже имеют умствен-
ное отставание (или оно у них развивается).
Нарушениям психического развития не-
редко сопутствуют трудности движения. Это
связано прежде всего с частой встречаемо-
стью церебрального пареза. Некоторые бо-
лезни нервной и мышечной ткани также
встречаются преимущественно у людей с на-
рушением психического развития.
Тяжелое понижение слуха или зрения про-
является значительно чаще среди детей и
подростков с нарушением развития, при этом
велик риск пропустить такие отклонения.
Исследования зрения и слуха у детей с ум-
ственным отставанием надо проводить обя-
зательно, причем проводить их должен опыт-
ный врач и с помощью методов, не требую-
щих содействия обследуемого.
Многие дети с ЛУО испытывают явные
проблемы с концентрацией (часто в сочета-
нии с гиперактивностью), двигательные и
перцептуальные трудности, возможен у них
и ADHD/DAMP. Эти симптомы важно распоз-
нать и выяснить, так как они предполагают
совершенно иное лечение и иной педагоги-
ческий подход, чем при обычном умствен-
ном отставании.
Психические симптомы,
сопутствующие нарушениям
развития
Классическим методом установлено, что сре-
ди детей с ТУО в возрасте 9— 11 лет имели
нервно-психические нарушения, например
аутизм и явную гиперактивность, 50 процен-
тов, тогда как среди обычных детей такие
нарушения были у 7 процентов. С помощью
несколько другой методики выяснили, что
30—42 процента детей с ЛУО имели явные
нарушения поведения. В Гетеборге были об-
следованы 149 детей и подростков 13—17 лет
с нарушением развития. Оказалось, что 55
процентов обследованных с ЛУО и 63 про-
цента с ТУО имели нервно-психиатрические
нарушения (табл. 26.3, Gillberg et al., 1986 а).
С помощью тех же понятий и инструментов
оценки Gillberg пятью годами раньше (1981)
показал, что такие нарушения в том же Гете-
борге происходили у 10 процентов нормаль-
но развитых детей шести — семи лет.
У детей и подростков с нарушением пси-
хического развития бывает много типов пси-
хических нарушений, которые, хотя значи-
тельно реже, встречаются и у обычных де-
тей. Однако у них эти нарушения могут
проявляться несколько иначе и их труднее
распознавать. Чаще всего проявляются аути-
стические нарушения. Другие психические
симптомы (гиперактивность, стереотипы и
саморазрушающее поведение) наблюдаются
почти исключительно в сочетании с нару-
шением психического развития.
Исследования аутистических синдромов,
проведенные в последние годы, показали, что
доминирующее этиологическое значение в
этих случаях имеют нейробиологические
нарушения в некоторых отделах ЦНС. В
других случаях индивида с психическими
проблемами, похоже, делает более уязвимым
в отношении различных негативных психо-
логических и психосоциальных факторов
снижение интеллектуальных способностей
(Gillberg och Coleman, 1992; Gillberg, 1995 a).
Есть сведения, которые говорят о том, что
во многих случаях дисфункция мозга сама
по себе, без влияния фактора окружения как
такового, дает толчок к возникновению пси-
хического нарушения (Gillberg och
Rasmussen, 1981).
338 НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
Поддержка людей
с нарушениями психического
развития и уход за ними
Предпринимаемые обществом меры в отно-
шении людей с нарушениями психического
развития в последние годы очень измени-
лись. Сократилось число специальных заве-
дений для взрослых, но дети с нарушениями
развития имеют те же или даже большие по
сравнению с другими детьми возможности
получить место в районном центре по охра-
не детей. Спецшкола работает в составе еди-
ной начальной школы и охватывает всех
детей с нарушением психического развития.
Нередко ученика с нарушением развития
«индивидуально интегрируют» в обычный
класс Предусмотрена обязательная поддер-
жка семей, в которых есть такие дети.
Меры в отношении людей с нарушением
психического развития и ответственность за
них общества были упорядочены в Законе о
заботе (1985). В 1994 году введена новая
система законов и постановлений, где Закон
о поддержке и услугах некоторым людям с
функциональными нарушениями (далее ЗПУ)
является самой важной частью. В нем есть
соответствующие указания относительно лю-
дей с нарушениями развития, аутизмом и со-
стояниями, напоминающими аутизм (группа
1). Он касается также людей, получивших
повреждение мозга в зрелом возрасте и в
результате имеющих «значительное и посто-
янное функциональное нарушение» (группа
2), людей с некоторыми ограничениями, дру-
гих людей с продолжительными физически-
ми или психическими функциональными на-
рушениями, вызывающими большую потреб-
ность в поддержке и уходе.
§ 9 ЗПУ предусматривает советы и другую
личную помощь; личного помощника; услуги
сопровождения; услуги по смене дома; крат-
ковременное пребывание вне дома; присмотр
за учениками старше 12 лет; жизнь детей вне
родительского дома (в приюте или спецзаве-
дении); жизнь в заведении со спецуходом для
взрослых, а также ежедневную деятельность
для людей работоспособного возраста. Пра-
во на получение какой-либо из этих мер по-
мощи предоставляется при условии, что по-
требность в ней не удовлетворяется никаким
другим образом. Родители могут попросить,
чтобы для их детей был составлен индивиду-
альный план помощи.
Областное самоуправление, согласно ЗПУ,
будет главным исполнителем этих мер, но в
отдаленных от центра местностях может
передать часть функций районному управле-
нию. Все меры являются добровольными.
Другой важный принцип: пациент или тот,
кто за ним ухаживает, выбирает определен-
ную меру помощи; если он оказывается ею
неудовлетворен, решение можно обжаловать.
Деятельность спецшкол регулируется за-
конодательством. Власти не могут против
воли родителей записать ребенка в такую
школу. Родители должны заранее узнать, ка-
ковы правила посещения спецшколы. Учени-
ки здесь имеют такие же обязанности, как и
обычные дети, и после 10-летнего обучения
могут затем пойти в гимназию. Деятельность
спецшколы главной частью интегрирована в
деятельность основной школы. Дети с ЛУО
ходят чаще в обычную школу, где с помо-
щью особой педагогики и при небольшом
количестве учеников в классе получают ба-
зовые знания в чтении, письме и математике.
В спецшколе классы небольшие, требования
специальные. Внутри таких школ нередко
бывают классы с особым направлением, на-
пример для учеников с аутизмом.
Если дети с умственным отставанием жи-
вут в отдаленной местности, выполнение
всех мер в отношении их, согласно ЗПУ, лежит
на районной команде. Здесь есть разные
специалисты — психолог, куратор, консуль-
тант по начальным классам, педагог по речи,
терапевт, специалист по гимнастике. Иногда
есть еще логопед, медсестра и врач. Забота
о детях скоординирована, но надо быть го-
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 339
товым к тому, что помощь и уход в большин-
стве случаев имеют немедицинский харак-
тер.
Когда ребенка записывают в спецшколу
или оказывают ему какую-либо помощь, надо
подтвердить, что принятые меры отвечают
всем требованиям ЗПУ. В большинстве мест
это подтверждение дают психолог и врач, а
в некоторых случаях куратор и учитель. Врач
в своем подтверждении должен предоставить
главную медицинскую информацию, включа-
ющую сведения о зрении и слухе, а также о
факторах, возможно связанных с функцио-
нальными нарушеними. Врач должен описать
состояние нарушения психического разви-
тия или аутизма (похожего на аутизм состо-
яния) и перечислить меры, которые в связи
с этим можно предпринять. Для каждого
случая органы управления или коммуны
выбирают свои меры. Организация их про-
исходит в разных районах по-разному.
Однако проблема в том, что количество
специальных заведений невелико, и они все
чаще отказываются брать детей и подрост-
ков с очень серьезными нарушениями и зна-
чительными изменениями в поведении, явля-
ющимися следствием аутизма и/или эпилеп-
сии. Зачастую у персонала нет
соответствующего образования, чтобы обес-
печить потребности таких учеников, и необ-
ходимых навыков для их поддержки. Очень
нужна помощь со стороны детской и подро-
стковой психиатрии, но и она не удовлетво-
ряется полностью.
Существует небольшая группа детей с
очень серьезными нарушениями, родители
которых не справляются с уходом за ними,
несмотря на все предпринимаемые меры как
дома, так и вне его. Это дети с серьезными
деформациями, нервно-метаболическими
болезнями в последней стадии, с тяжелыми
формами тетраплегического церебрального
пареза. Обычный уход за ними включает
искусственное питание, искусственное дыха-
ние, обеспечение кислородом, борьбу с бо-
лью, передовые методы лечения эпилепсии
(Hagberg er al., 1981 b). У некоторых из таких
детей есть нарушения поведения. В этом
случае даже квалифицированным людям
может быть очень трудно справиться с ситу-
ацией. И поскольку во многих районах руко-
водствуются принципом не принимать ре-
бенка с серьезными проблемами в спецшко-
лу до двенадцати лет, часто таких детей
приходится помещать в больницу.
Если больного ребенка отдают на время в
другую семью, это означает, что семья эта
будет ухаживать за ребенком и заботиться о
нем в течение всего этого времени. В боль-
шинстве районов есть спецдома для детей,
где они могут жить в течение недолгого
времени и в соответствии с существующим
там распорядком. Для более старших детей и
подростков есть различные заведения типа
лагерей отдыха. Благодаря ЗПУ права, кото-
рые раньше имели только люди с нарушени-
ем психического развития и аутизмом, полу-
чили и люди с серьезными функциональны-
ми нарушениями. Новым в этом законе
является право на личную помощь тех, кому
она нужна ежедневно. В роли помощника
могут выступать даже родители больных
детей. Однако пока неясно, как разграничить
оказание помощи больному ребенку и про-
стую родительскую заботу о нем. Другой
вопрос — разграничение понятий «личный
помощник», занимающийся, согласно Закону
о компенсации, охраной здоровья, и «помощ-
ник ученика», выполняющий педагогические
функции.
Профилактические меры
и лечение
Сегодня некоторые болезни, ведущие к нару-
шению психического развития, поддаются
лечению. Например, как уже говорилось, если
при фенилкетонурии с раннего детства из
пищи больного ребенка исключить фенила-
340 НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ
ланин, это минимизирует действие недостат-
ка фермента и ребенок будет развиваться
нормально. Поэтому всех новорожденных
обследуют относительно фенилкетонурии.
Также проводится обследование всех ново-
рожденных на галактоземию и врожденный
гипотиреоз, чтобы предотвратить развитие
симптомов этих тяжелых болезней
(Hagenfeldt och Larsson, 1986).
Другая стратегия лечения, применяемая в
последние годы, заключается в транспланта-
ции в костный мозг клеток, производящих
энзим. Это делается для того, чтобы поме-
шать прогрессированию болезни, которая
уже успела оказать определенное влияние на
развитие ребенка. Примерами этой группы
болезней являются некоторые мукополиса-
харидозы, метахроматическая лейкодистро-
фия и болезнь Гоше (Bekassy och Ringden,
1992).
Многие болезни, которые могут способ-
ствовать нарушению психического развития,
лечатся специальными диетами или обеспе-
чением организма витаминами в больших
дозах. Научной информации об этом неред-
ко не хватает, и не всегда можно узнать,
поддержат ли семью или отговорят в конеч-
ном счете от таких методов лечения.
К медицинским мерам относится также
обследование и диагностика, поддержка ре-
бенка и семьи, раннее выявление и лечение
таких взаимосвязанных соматических и пси-
хических нарушений, как эпилепсия, нару-
шения движения, понижение слуха и зрения,
аутизм. В большинстве случаев эти меры
должны быть скоординированы, для этого
их надо принимать одной командой, занима-
ющейся лечением.
Для многих семей, имеющих больных де-
тей, любая поддержка очень значима. Так,
объединение детей с нарушением развития
(ОДН), подростков и взрослых, которые
хотят им помочь, является в Швеции одной
из самых больших организаций. Помимо
помощи родителям и родственникам деятель-
ность ОДН направлена также и на самих
детей с нарушениями: для них организуются
спецкурсы, лагеря, досуговые занятия. Зна-
чительные средства выделяются на различ-
ные развивающие проекты, создание цент-
ров, в которых накапливаются информация
и знания, проводятся исследования, консуль-
тации детей с небольшими и малоизвестны-
ми группами нарушений (их определяют как
состояния, которые поражают больше чем
100 человек на миллион населения).
И все же возможности вылечить наруше-
ния психического развития, как уже было
сказано выше, ограниченны, поэтому лучше
сделать все, чтобы предотвратить беду. Здесь
очень важны хорошие условия жизни как в
физическом, так и психосоциальном плане.
Другие важные факторы профилактики —
это забота о матерях и детях. Успехи в нео-
натологии, например, позволили избежать
риска повреждений мозга у многих прежде-
временно родившихся детей.
Всеобщая вакцинация против краснухи
уменьшила риск краснушных эмбриопатий.
Исследования прошедших лет показали, что
значительных успехов в профилактике нару-
шений психического развития можно добить-
ся, убедив беременных женщин не употреб-
лять алкоголь (Aronsson, 1984). Если женщи-
на беременна, нужно быть осторожным с
назначением лекарств и рентгенологических
обследований.
При подозрении на генетическое заболе-
вание нужно обязательно поставить точный
диагноз на хромосомном или биохимичес-
ком уровне. При некоторых доминантно
наследуемых болезнях один из родителей
может болеть в слабой форме, и тем не ме-
нее риск, что ребенок заболеет, составляет
50 процентов. При многих рецессивно на-
следуемых болезнях в семье можно обнару-
жить носителя «плохих черт».
Большое количество наследственных бо-
лезней можно диагностировать с помощью
биохимического или хромосомного иссле-
НАРУШЕНИЯ ПСИХИЧЕСКОГО РАЗВИТИЯ 341
дования клеток околоплодной жидкости. Во
многих случаях, если известно, что опреде-
ленные черты наследственной болезни есть
у родственников, производят биопсию хори-
она или амниоцентез с анализом клеток око-
лоплодной жидкости. Все улучшающаяся
техника ультразвукового исследования пло-
да также может обнаружить болезнь на ран-
ней стадии. Если оказывается, что у плода
есть риск развития одного из опасных забо-
леваний, родители могут прервать беремен-
ность.
Всем беременным женщинам, принадлежа-
щим к группе риска, может быть предложен
также амниоцентез с хромосомным анали-
зом. В Швеции это касается прежде всего
женщин определенного возраста — обычно
после 37 лет, у которых велик риск родить
ребенка с синдромом Дауна. В этическом
плане это очень деликатный вопрос, посколь-
ку считается, что синдром Дауна в легкой
форме без осложнений не причиняет стра-
даний заболевшему. При хромосомном ана-
лизе можно определить и небольшие откло-
нения, например синдром Туретта. Раньше в
таких случаях прерывание беременности
случалось на позднем сроке, что приносило
вред как физического, так и психического
характера. Сейчас предлагаются новые ме-
тоды исследования, прежде всего биопсия
хориона, поэтому нарушение у плода можно
выявить значительно раньше.
Эпилепсия и похожие
на эпилепсию состояния
27
Ларе Улоф Янолс
Введение
В Швеции эпилепсией страдают около 10 000
детей и подростков в возрасте до шестнад-
цати лет (Socialstyrelsen, 1993).
Чтобы установить диагноз эпилепсии, тре-
буется наличие соответствующего тщатель-
ного клинического описания приступа, реги-
страции эпиактивности на ЭЭГ, а также двух
неспровоцированных случаев, возникающих
при относительно нормальных обстоятель-
ствах. Единого, всеми принятого определе-
ния эпилепсии не существует.
Благодаря быстрому развитию телеметри-
ческих методов исследования в последние
годы, внедрению компьютерных психомет-
рических тест-методик, PET, SPECT были
получены ценные сведения о том, что про-
исходит в центральной нервной системе при
эпилептическом приступе. Понятнее стала
связь между эпилепсией, когнитивными от-
клонениями и психическими симптомами.
Эпилепсия с психическими
симптомами
При некоторых состояниях эпилептической
болезни у детей и подростков обнаружива-
ются поведенческие черты, которые могут
быть ошибочно истолкованы как психоген-
но обусловленные. Некоторые типы случаев
прямо связаны с когнитивными отклонения-
ми. Ниже кратко описаны наиболее важные
синдромы эпилепсии с психическими симп-
томами. Чтобы получить более детальное их
описание, обратитесь к литературе по детс-
кой неврологии.
Доброкачественная детская парциаль-
ная эпилепсия с центрально-височными
пиками (роландическая эпилепсия) состав-
ляет 25 процентов всех случаев эпилепсии
среди детей. Болезнь обычно поражает
мальчиков, проявляется между пятью и де-
сятью годами. Примерно в 75 процентах
случаев приступы бывают и фокальными, и
общими тонико-клоническими, возникают
во время сна, преимущественно при засы-
пании и пробуждении. Так как ребенок в
это время иногда видит и слышит, но не
может говорить, припадок можно принять
за псевдоэпилепсию. В некоторых случаях
возникают выраженные аффективные сим-
птомы. Припадок может произойти и днем,
и ночью. Основным в лечении является как
успокаивающая информация для родителей
ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ 343
и ребенка (о характере припадков и о том,
что в зрелом возрасте они обычно исчеза-
ют), так и антиэпилептическая фармакоте-
рапия, в первую очередь карбамазепин. Как
следствие таких припадков могут быть слу-
чаи проблем с поведением (Deonna, 1993).
Возможна связь с развитием синдрома Ту-
ретта (Gillberg, 1994).
Доброкачественная детская парциальная
эпилепсия с затылочными пароксизмами
является достаточно редкой формой припад-
ков. Симптомы могут проявиться днем, и
припадок легко можно принять за психоген-
ный. К такому неправильному пониманию
могут привести визуальные симптомы и го-
ловная боль, плохое самочувствие и рвота,
иногда потеря сознания. Подобное состоя-
ние порой возникает по нескольку раз в день,
карбамазепин и вальпроат, как правило, ока-
зывают хорошее клиническое действие
(Watanabe, 1996).
Парциальные припадки разного проис-
хождения могут иногда составлять необыч-
ную картину симптомов. Вокальные тики,
сложные двигательные припадки и измене-
ния сознания преходящи, но состояние
можно легко принять за психогенное. Веге-
тативные и/или психические симптомы,
обонятельные, вкусовые, слуховые галлюци-
нации, неприятные ощущения в животе,
внезапное помрачение сознания наблюда-
ются, когда эпилептический очаг находится
в височных долях. Острые приступы страха
с последующим состоянием помутнения
сознания отмечаются при локализации оча-
га в области гипокампа. Головокружение,
плохое самочувствие, зрительные галлюци-
нации, нарушение речи могут появляться
при эпилепсии теменной доли головного
мозга (Szabo och Magnus, 1999).
Восемь процентов всех случаев эпилеп-
сии у детей, особенно у девочек, составля-
ют абсансы (Cavazzutti, 1980). Чаще всего
встречается у нормально развитых в целом
детей шести-семи лет, наследственность до-
статочно выражена. Припадки обычно про-
должаются в течение 5—15 секунд и случа-
ются более ста раз в день. Они проявляют-
ся мышечными подергиваниями (прежде
всего лица), а также разных форм автома-
тизмами. Припадок могут вызвать гипервен-
тиляция, чувственные факторы (злоба,
печаль, страх и т. д.), когнитивные или со-
матические (например, гипогликемия) фак-
торы. Во время припадка у ребенка безуча-
стное выражение лица, он ничем не инте-
ресуется и ни на чем не концентрируется.
Хорошее действие оказывает в первую
очередь вальпроат Психосоциальные про-
блемы и нарушения поведения наблюдают-
ся примерно у трети таких детей (Gastaut
et al., 1986). Примерно у 16 процентов
может возникнуть абсанс-статус (Livingston,
1996), т. е. продолжительные (в течение
часов, а в некоторых случаях и месяцев)
припадки по типу абсансов, которые могут
проявляться симптомами в форме необъяс-
нимых изменений на когнитивном и функ-
циональном уровнях (Stores, 1992).
Юношеская эпилепсия по типу абсансов
проявляется обычно в начале периода по-
лового созревания, чаще у мальчиков, и на-
поминает эпилепсию по типу абсансов в
детстве, но припадки происходят гораздо
реже (в среднем меньше одного раза в
день). Могут быть общие тонико-клоничес-
кие и миоклонические припадки. Хорошее
действие обычно оказывает вальпроат
(Wolf, 1992).
Синдром Ландау — Клеффнера (приобре-
тенная эпилептическая афазия) является
редким состоянием с неизменным патогене-
зом. Обычно проявляется в возрасте четы-
рех—семи лет у ранее нормально развивав-
шихся детей и дает иногда резкую, продолжа-
ющуюся в течение недель или месяцев
афазию. Ребенка часто неправильно оценива-
ют как глухого, но мозговая аудиограмма
показывает нормальный слух (Nakano et al.,
1989). У ребенка достаточно часто можно
344ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ
даже ошибочно подозревать аутизм и нару-
шение поведения с гиперактивностью и аг-
рессивностью. Умение читать, писать и ис-
пользовать язык знаков сохраняется. ЭЭГ-кар-
тину можно описать как эпилептический
статус, что подкрепляется припадками во вре-
мя сна. До 80 процентов детей страдают пре-
имущественно ночными (тоноклоническими)
припадками, которые, однако, исчезают в
подростковом возрасте. Функция речи обыч-
но возвращается, и все же не более 50 про-
центов детей, повзрослев, нормально социаль-
но адаптируются и приобретают профессию.
При ранней речевой терапии и проявлении
симптомов после шести лет болезнь имеет
благоприятный прогноз (Hirsch et al., 1990).
Антиэпилептическая фармакотерапия может
оказать краткое положительное воздействие
на нарушение языка/речи. Назначенные в на-
чальный период болезни кортикостероиды в
больших дозах дают частично хорошие те-
рапевтические результаты при нарушении как
речи, так и поведения (Lerman et al., 1991;
Stefanatos et al., 1995). Обнадеживающее улуч-
шение дает, как пишут сейчас, лечение амфе-
тамином (Ors och Blennow, 1994).
Две стороны лечения
В табл. 27.1 приведены важнейшие из изве-
стных сегодня осложнений у детей и подро-
стков вследствие применения ими антиэпи-
лептических средств. Взвесить риск таких
осложнений и пользу, которую оказывают эти
средства при лечении, необходимо для того,
чтобы помочь детям, не навредив.
Хирургическое вмешательство при эпи-
лепсии раньше связывали с целым рядом не-
желательных побочных действий когнитив-
ного и поведенческого характера. Непосред-
ственно психические нарушения не были
отмечены как следствие таких действий.
Сегодня быстро увеличивающиеся знания
говорят о том, что этот метод эффективен
в отношении как уменьшения частоты при-
падков, так и сглаживания проблем, связан-
ных с поведением. Carlsson с коллегами
(1994) смог доказать значительные улучше-
ния после хирургических вмешательств тя-
желых нервно-психических состояний при
эпилепсии в группе детей с психозами, аутиз-
мом, дефицитом внимания с гиперактивно-
стью и/или внешними нарушениями пове-
дения. Однако у некоторых детей с аутиз-
мом или чертами, похожими на аутизм,
доказан риск ухудшения картины симпто-
мов. Поэтому перед вмешательством прово-
дят тщательную диагностическую оценку в
рамках детской неврологии, нейрофизиоло-
гии, нейрохирургии и детской психиатрии.
Это означает занесение в медкарту ребенка
сведений о его поведении и нервно-психо-
логическом состоянии, а также оценки со-
циальной ситуации, в которой находятся
ребенок и его семья. К хирургии сегодня
прибегают прежде всего при сложных слу-
чаях эпилепсии. И все же эта форма лече-
ния эпилепсии еще не оптимальна (Silander
et al., 1997).
Эпилепсия
и специфические
психиатрические симптомы
У детей с эпилепсией могут наблюдаться
почти все типы поведенческих проблем. Риск
отклонений в поведении увеличивается в
тяжелых и продолжительных случаях. Более
85 процентов школьников с эпилепсией и IQ
ниже 70 имеют тяжелые психически нару-
шения. Риск их увеличивается при более
тяжелом умственном отставании, тяжелой
эпилепсии и при использовании сразу не-
скольких лекарств.
ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ 345
Таблица 27.1. Психические и когнитивные осложнения антиэпилептической фармакоте-
рапии (Tallian et al., 1996, Carpenter och Vining, 1993; Urion, 1991; Herranz et al., 1988;
Evans och Gualtieri, 1985; Andrewes et al., 1984; Silverstein et al., 1982; Stores, 1976)
Лекарство
Фенобарбитал
Примидон (гексамидин)
Фенитоин (дифенин)
Этосуксимид
Карбамазепин
(финлепсин)
Клоназепам
Вальпроевая кислота
Влияние на поведение
Раздражительность
Гиперактивность
Шаловливость
Упрямство
Нарушение сна
Депрессия
Мания
Редко
острый психоз
Гиперактивность
Раздражительность
Нарушение сна
Депрессия
Депрессия
Эйфория
Редко психоз
Редко.
Гиперактивность
Раздражительность
Агрессивность
Эйфория
Психоз
Гиперактивность
Агрессивность
Депрессия
Раздражительность
Ночные кошмары
Пшерактивность
Агрессивность
Депрессия
Нарушение сна
Редко:
Мания
Психоз
Помутнение сознания
Влияние на когнитивные
функции
Общее когнитивное
снижение
Ухудшение кратковремен-
ной памяти (зависит от
дозы)
Снижение способности
к обучению
Снижение интересов
Снижение концентрации
внимания
Потеря интересов
Общее когнитивное
снижение
Дизартрия
Тремор
Ухудшение памяти
Снижение концентрации и
внимания, времени реакции
Потеря интересов
Снижение способностей к
обучению
Потеря интересов
Ухудшение памяти
Ухудшение концентрации
внимания
Общее когнитивное
снижение (связано с
дозой)
Ухудшение моторной
функции (связано с дозой)
346 ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ
Вигабатрин
Ламотригин
Габапентин
Помутнение сознания
Депрессия
Возбуждение
Раздражительность
Нервность
Нечасто-
Психоз
Нечасто.
Раздражительность
Агрессивность
Головокружение
Помутнение сознания
Нечасто:
Нервность
Депрессия
Агрессивность
Снижение памяти
Ухудшение концентрации
Потеря интересов
Сонливость
Атаксия
Потеря интересов
ДЕФИЦИТ ВНИМАНИЯ И ГИПЕРАКТИВНОСТЬ
По меньшей мере 20 процентов детей с эпи-
лепсией обнаруживают проблемы с концен-
трацией внимания (Barkley, 1990). Это чаще
всего происходит при височном фокусе
(Kim, 1991). У 30 процентов детей с парци-
альными припадками наблюдается гипер-
активность и даже агрессивность (Lindsay et
al., 1979). Риск развития отклонений в пове-
дении есть у мальчиков с явным поврежде-
нием мозга и ранними проявлениями болез-
ни. Инфантильный спазм связан с повышен-
ным риском тяжелого нарушения поведения.
Нарушение концентрации и гиперактивность
также часто наблюдаются у детей, страдаю-
щих эпилепсией в сочетании с умственным
отставанием. При синдроме Ландау — Клеф-
фнера 80 процентов детей гиперактивны.
Некоторые лекарственные средства, преж-
де всего фенобарбитал, фенитоин, клоназе-
пам и вальпроат, могут усилить или вызвать
проблемы внимания и гиперактивность. Осо-
бенно часто это случается в тяжелых случа-
ях эпилепсии, требующих сочетания средств.
При синдроме Леннокса — Гасто также час-
то наблюдают нарушение внимания и когни-
тивное ухудшение, которые по крайней мере
частично вызываются полифармакотерапи-
ей, необходимой для контроля припадков. В
некоторых случаях может развиться слабо-
умие с аутистическими чертами (Deonna,
1993).
АУТИЗМ
У 30—40 процентов людей, страдающих
аутизмом в раннем детстве и в подростко-
вом возрасте, а иногда и позднее, развивает-
ся эпилепсия (Gillberg, 1995 b). Примерно в
половине случаев судороги начинаются уже
в младенчестве (например, при синдроме
инфантильного спазма). Более тяжелое ум-
ственное отставание, а также двигательные
нарушения вызывают риск плохо контроли-
руемой эпилепсии (Steffenburg et al., 1992;
Tuchman, 1991). Примерно у 10—20 процен-
тов детей в подростковом возрасте значи-
тельно ухудшается поведение. Из них при-
мерно у половины плохо развивается когни-
тивная и речевая способность.
ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ 347
Эпилепсия случается и при синдроме Ас-
пергера, но не так часто, как при аутизме
(Gillberg, 1989 а).
АГРЕССИВНОСТЬ
Агрессивность при эпилепсии имеет очень
сложную основу. Тут действуют сообща труд-
ности обучения с последующими социальны-
ми проблемами адаптации, медицинские ос-
ложнения и факторы повреждения мозга.
Особенно часто проявляют агрессивность
подростки с височной эпилепсией (Szabo och
Magnus, 1999; Urion, 1991; Hermann et al.,
1981). У трети детей с височной эпилепсией,
по данным Ounsted и Lindsay (1981), наблю-
дается выраженная агрессивность. Есть риск
развития асоциального поведения в молодые
годы (Fenwick, 1993). Продромальная (перед
эпилептическим припадком) агрессивность
может длиться от нескольких минут до не-
скольких дней. Агрессивность может возни-
кать вместе с эпилептической активностью.
Это редкое состояние с неспровоцирован-
ной агрессией и неадекватным поведением.
Агрессивность часто возникает после при-
падка и считается выражением как сниже-
ния импульс-контроля, так и расстройством
восприятия. Такое поведение может быть и
частью постприступного психоза.
СТРАХ
Возможно, между синдромом страха и разви-
тием парциальных припадков, особенно тя-
желого типа, есть определенная связь (Sechia
et al., 1985). Страх может возникать также во
время самого припадка (Laidlaw, 1993).
У детей и подростков с эпилепсией син-
дром страха проявляется чаще, чем у здо-
ровых. Частично это можно объяснить их
пониженной самооценкой, а частично сни-
жением настроения (Margalit och Heiman,
1983).
ДЕПРЕССИЯ
При эпилепсии часты депрессивные симпто-
мы, создающие в подростковом возрасте
большой риск самоубийств (Brent, 1986;
Hawton et al., 1980; Mellor et al., 1974). Неко-
торые исследования показывают, что нали-
чие эпифокуса в височной доле, особенно
левой части, может означать риск аффектив-
ной болезни (Robertson, 1991). Обычно надо
считаться с тем, что депрессия — сложное
состояние как с медицинской точки зрения,
так и с точки зрения взаимодействия между
такими факторами, как генетическая уязви-
мость, черты личности, действие припадков
на телесное, когнитивное и эмоциональное
развитие, психосоциальные факторы и осоз-
нание необходимости жить с инвалидностью
(Dunn et al., 1999).
ПСИХОЗ
При эпилепсии наблюдаются нетипичные
картины психоза.
Примерно у 7 процентов пациентов с
эпилепсией развиваются шизофреноподоб-
ные, часто рецидивирующие картины пси-
хоза (Trimble, 1992). Височная локализация
увеличивает риск этих психозов, которые
в большинстве случаев развиваются в те-
чение достаточно длительного времени
после проявления припадка. Характерно то,
что пациенты во время болезни часто дол-
го сохраняют свою способность к чув-
ственному контакту. Сложные парциальные
припадки с левосторонней фокусировкой,
дебютирующие у девочек в подростковом
возрасте, могут быть фактором риска раз-
вития психоза (Taylor, 1991). В детстве та-
кие припадки уже в 10 процентах случаев
ведут к раннему развитию шизофренопо-
добных картин психозов. Гиперактивные и
агрессивные дети также рискуют обрести
психоз. Явные шизофреноподобные карти-
ны психозов описаны у детей со сложными
348 ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ
парциальными припадками с левосторон-
ним фокусом в возрасте до полового со-
зревания (Caplan och Gillberg, 1997; Caplan
et al, 1991).
Антиэпилептическая фармакотерапия в
некоторых случаях может вызвать психоти-
ческие расстройства (см. табл. 27.1).
НАРУШЕНИЕ СНА
Общие тонико-клонические припадки часто
возникают во время сна на исходе ночи
(Garreau et al., 1990). Припадки при доброка-
чественной детской парциальной эпилепсии
с центрально-височными спайками (ролан-
дическая эпилепсия) в 75 процентах случаев
возникают ночью и выражаются по-разному.
Синдром Ландау — Клеффнера и ПСВС (про-
должительные спайки и волны во время мед-
ленного сна), так называемый эпилептичес-
кий статус во время медленного сна (Tassinari
et al., 1992), являются примером таких форм
эпилепсии, при которых нарушение сна свя-
зано с эпилептической активностью. Поэто-
му надо всегда помнить о том, что причиной
усталости и нарушения концентрации у ре-
бенка днем могут быть ночные эпилептичес-
кие припадки, нарушившие нормальный ритм
сна. Важно также отметить, что такие при-
падки, как, например, ночные крики, могут
возникать несколько раз за ночь (Dalla
Bernardina et al., 1992).
НАРУШЕНИЯ ЯЗЫКА И РЕЧИ
Доброкачественные припадки могут иногда
давать толчок к внезапной потере способно-
сти говорить, несмотря на сохраненное со-
знание. Такая проблема может возникнуть,
например, при синдроме Ландау — Клеффне-
ра. Изолированные, иногда продолжительные
нарушения речи могут появиться и при син-
дроме ПСВС (Tassinari et al., 1992).
Эпилепсия и умственное
отставание
У детей и подростков с эпилепсией интел-
лектуальные способности хуже, чем у их
здоровых ровесников (Cull, 1988; Klein, 1991).
Простые тесты способностей, однако, могут
дать ошибочный результат вследствие зна-
чительных колебаний когнитивного уровня
конкретного человека в разное время (Rodin
et al, 1986). Высокую частоту припадков и
плохо контролируемые припадки связывают
с более низким интеллектуальным уровнем
(Bourgeois et al., 1985), а лучше контролиру-
емые припадки — с более высоким интеллек-
туальным уровнем (Farwell et al., 1985).
Снижение интеллекта при эпилепсии ко-
леблется от легкого до тяжелого умственно-
го отставания. Височно-лобная эпилепсия,
особенно при одновременном повреждении
мозга (Lindsay et al., 1979), означает увеличе-
ние риска умственного отставания. При тя-
желых парциальных припадках таких связей
в общем-то не прослеживается. Согласно
некоторым исследованиям, дети с эпилепси-
ей по типу абсансов имеют более низкие
уровни интеллекта в молодости (Sato et al,
1983). Доброкачественная миоклоническая
эпилепсия увеличивает риск развития ум-
ственного отставания. Оно может быть не
таким сильным, если рано начать принимать
лекарства (Dravet et al., 1992).
При синдроме Ландау — Клеффнера обыч-
но сохраняется когнитивная способность.
Синдром ПСВС означает увеличение риска
общей задержки психического развития
(Farwell et al, 1990; Kellaway och Mizrabi,
1986). Возраст, как правило, не влияет на
прогноз уровня интеллекта (Brorson och
Wranne, 1987; Ellenberg et al., 1984).
В последние годы стали отмечать риск
негативных воздействий на умственное раз-
витие применения некоторых антиэпилепти-
ческих препаратов (Trimble, 1990).
ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ 349
Эпилепсия и трудности
обучения
Трудности в обучении наблюдаются у мно-
гих детей с эпилепсией (Gordon, 1993). По
меньшей мере трети из них требуется осо-
бая форма педагогики (Dalen och Engelsen,
1995). Проблемы в чтении такие дети испы-
тывают в 3—4 раза чаще, да и в математике,
особенно в старших классах, неуспеваемость
у них в порядке вещей. Трудности можно
было бы объяснить слабыми способностя-
ми, однако более 30 процентов страдающих
эпилепсией детей с нормальными способно-
стями также испытывают больше проблем в
обучении. Тип припадков и их частота, лока-
лизация фокуса и побочные действия фар-
макотерапии — все это влияет на тип про-
блем в обучении. Надо также принимать во
внимание негативные последствия припад-
ков эпилепсии, которые случаются в школе,
психические реакции ребенка на них
(Kasteleijn-Nolst Trenite, 1986).
При эпилепсии, независимо от типа при-
падков, часто происходит ухудшение внима-
ния, особенно при решении визуальных за-
дач (Alpherts och Aldenkamp, 1990). Частые
тонико-клонические, а также сложные пар-
циальные припадки негативно влияют на
когнитивный уровень (Dodrill, 1986). При
дневных припадках кратковременная память
и абстрактное мышление ухудшаются, появ-
ляется апатия (Renier, 1987). Ночные при-
падки влияют прежде всего на речевые фун-
кции, память и пробуждение (Declerck et al,
1989).
Вербальное обучение, память и обработ-
ка новой информации ухудшаются при эпи-
лептическом очаге в левом полушарии. В
то время как невербальные функции, а так-
же визуальные способности, направленное
внимание, контроль аффектов и невербаль-
ная коммуникация особенно подвержены
воздействию при очаге в правом полуша-
рии (Binnie och Marston, 1992; Camfield et
al., 1984). Височно-лобная локализация оча-
га увеличивает риск проблем памяти и
обучения. Нарушения памяти и внимания
часты при эпилептическом фокусе, распо-
ложенном фронтально (Aldenkamp et al.,
1990). Субклиническая ЭЭГ-активность, то
есть активность без одновременных явных
клинических симптомов, может иметь не-
гативные действия на когнитивную функ-
цию (Binnie, 1988). Субклинические припад-
ки могут даже объяснить эпизодические
трудности обучения (Kasteleijn-Nolst Trenite
et al., 1998), а также нарушения внимания у
некоторых детей и подростков (Rugland et
al., 1991). При диагностике неоценимы ком-
пьютерные психометрические тесты в со-
четании с видеотелеметрией (Rugland et al.,
1991).
Антиэпилептическая фармакотерапия при
субклинических припадках может быть важ-
ной с терапевтической точки зрения
(Kasteleijn-Nolst Trenite, 1996).
Реакция ребенка
и его семьи на эпилепсию
Эпилепсия значительно влияет на психосо-
циальную функцию, развитие ребенка, а так-
же на семью в целом. Больному ребенку часто
трудно владеть собой и той ситуацией, в
которой он оказывается. Его повседневная
жизнь сильно осложняется нередко возника-
ющими страхом, волнением, низкой само-
оценкой и депрессивными реакциями
(Ziegler, 1991; Hoare, 1984; Hartlage och Green,
1972). Отношение окружающих способству-
ет развитию большей зависимости ребенка
от родителей и других людей. Вовлечение
детей в домашние дела и в другую деятель-
ность также ограничиваются из-за эпилеп-
сии (Sillanpaa, 1987).
350ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ
Семьи, где есть дети, страдающие эпилеп-
сией, по-разному справляются с проблемой
(Ferrari et al, 1983). Переживающие, опасаю-
щиеся за ребенка родители стараются сде-
лать для него все возможное. Ребенок, в свою
очередь, может испытывать страх перед сво-
ей болезнью (Taylor, 1996). Это увеличивает
зависимость его от родителей и других чле-
нов семьи. Трудности в процессе обучения,
возникающие из-за эпилепсии, могут также
деструктивным образом влиять на ребенка.
Он может чаще прогуливать школьные заня-
тия, плохая стимуляция и отсутствие трени-
ровки увеличивают когнитивную дисфунк-
цию, в результате чего самооценка ученика
еще больше понижается. Поэтому общение
со сверстниками ухудшается, ставится под
угрозу возможность в будущем преуспеть в
учебе и других делах. Родители, братья и
сестры больных детей чаще болеют, возмож-
но, из-за того, что испытывают хронический
стресс от эпилепсии и ее последствий (по-
вторяющиеся припадки, когнитивное нару-
шение и проблемы в поведении).
Важно четко проинформировать семью
больного ребенка, школьный персонал, друзей
и других людей из его окружения об эпилеп-
сии и ее последствиях. Семье нужно обяза-
тельно оказывать помощь через специальные
группы поддержки больных эпилепсией, при-
меняя адекватные педагогические и другие
меры. В последнее время во многих местах
Швеции появились такие группы. В сотрудни-
честве с детскими неврологами и психиатра-
ми можно удовлетворить потребности ребен-
ка и семьи (Olsson et al., 1997).
Определенная поддержка заключается в
том, что ребенка учат управлять своими
припадками, контролировать их частоту с
помощью приемов поведенческой терапии
(Dane, 1990).
Похожие на эпилепсию
состояния и псевдо-
эпилептические припадки
Ошибочный диагноз эпилепсии в детском
и подростковом возрасте может иметь не-
благоприятные последствия для развития и
психосоциальной адаптации человека в бу-
дущем. Поэтому необходим тщательный
анамнез с подробным описанием припад-
ков и факторов, которые могут иметь ре-
шающее значение (злоба, стресс, сон, бес-
сонница и т. д.). Необходимо узнать, может
ли ребенок описать свои ощущения во
время припадка и после него, следует уточ-
нить разные симптомы во время припадка
(сердечная аритмия и т. д.). При подозре-
нии на эпилептическую основу припадков,
пароксизмальных изменениях поведения,
тяжелых нарушениях внимания и трудно-
объяснимых колебаниях на когнитивном
уровне проводят ЭЭГ. Очень важно все дан-
ные обследования сопоставлять с картиной
симптомов, учитывая, что пароксизмальные
изменения на ЭЭГ не редкость (Eeg-
Olofsson et al., 1971). Все это делается в
тесном сотрудничестве специалистов детс-
кой психиатрии и детской неврологии. Ви-
деотелеметрия, ЭЭГ-регистрация со специ-
альными электродами и кардиологическое
исследование с продолжительным ЭКГ мо-
гут быть ценными вспомогательными сред-
ствами для дополнения анамнеза (Malmgren
et al., 1997).
Состояния, которые надо принимать во
внимание помимо эпилепсии, собраны
в табл. 27.2. Для более детального ознакомле-
ния см. другие главы или литературу по дет-
ской неврологии. Некоторые связанные с
психологией состояния описаны ниже.
ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ 351
Таблица 27.2. Дифференциальный диагноз
при эпилепсии (Malmgren et al, 1997;
Stephenson, 1996; Sassower och Duchowny,
1991; Blennow, 1990)
ПСЕВДОЭПИЛЕПТИЧЕСКИЕ ПРИПАДКИ
Это понятие означает припадки, вызванные
психогенными факторами. Иногда как сино-
нимы используются такие понятия, как пси-
хогенные припадки, функциональные припад-
ки, конверсионный синдром, а в последнее
время — неэпилептические припадки. Для ус-
тановления диагноза припадки должны отве-
чать следующим критериям:
• состояние характеризуется пароксизмаль-
ным поведением или соматическими сим-
птомами без регистрируемой ЭЭГ-актив-
НОСТИ;
• это воспринимается ближайшим окруже-
нием и врачами как эпилепсия;
• дети и родители обеспокоены симптомами.
Со многими детьми, у которых случаются
псевдоэпилептические припадки, родители и
окружающие обращаются так, будто у них
хроническая эпилепсия, что может негатив-
но сказаться на отношениях ребенок—роди-
тели (Spierings et al., 1990). Псевдоэпилепсия
наблюдается изолированно или в комбина-
ции с настоящей эпилепсией. Припадки мо-
гут проявляться по-разному.
Есть описания продолжительных псевдоэпи-
лептических состояний. Они встречаются
чаще всего среди девочек в подростковом
возрасте, но вполне обычны и в любом другом
возрасте. Дети, у которых псевдоэпилепсия
сочетается с эпилепсией, отличаются более
низким интеллектуальным уровнем, чем дети,
страдающие только псевдоэпилепсией. В от-
дельных случаях наблюдаются психические
нарушения, включая психозы (Sahlholdt och
Alving, 1993). Часто в основе псевдоэпилепсии
лежат нарушения семейных отношений —
стертые границы поколений, разводы, сексу-
альные посягательства (Gross, 1979), депрес-
сивные нарушения у ребенка и злоупотребле-
ния у родителей (Pellock, 1991). Диагности-
чески важен анамнез, говорящий об эпилепсии.
Обязательно проводится ЭЭГ амбулаторно или
видео-ЭЭГ, которые не показывают связи меж-
Временная церебральная аноксия
Аффективные судороги
Рефлекторные, вызываемые аноксией
судороги
Синкопа
Сердечная аритмия
Мигрень
Гипогликемия
Гипокальциемия
Состояния, связанные со сном
Ночные крики
Снохождение
Сноговорение
Ночные кошмары
Нарколепсия
Ночной энурез
Апноэ во сне
Психологические состояния
Псевдоэпилептические припадки
Синдром гипервентиляции
Синдром Мюнхгаузена
Эпизодические синдромы дисконтроля
Панический страх
Мастурбация и другое самостимулиро-
вание
Вспышки гнева
Энурез и энкопрез
Дневная сонливость
Другие состояния
Тики, синдром Туретта
Доброкачественные миоклонические
приступы в период младенчества
Синдром Сандифера
Доброкачественные пароксизмы
Гиперэкплексия (реакция вздрагивания)
Окулярная двигательная апраксия
Приступы мурашек
Семейный хореоатетоз
352 ЭПИЛЕПСИЯ И ПОХОЖИЕ НА ЭПИЛЕПСИЮ СОСТОЯНИЯ
ду припадками и ЭЭГ-изменениями, возникно-
вением альфа-ритма на ЭЭГ во время продол-
жающегося припадка, а также фиксируют не-
повышенные уровни пролактина в сыворотке
спустя 20—30 минут после припадка (Malmgren
et al, 1997; Pao et al., 1989). Для лечения псев-
доэпилептических состояний требуются как
специальные педагогические меры, так и се-
мейно-индивидуальные психотерапевтические.
СИНДРОМ МЮНХГАУЗЕНА
«Фиктивная эпилепсия» была впервые описа-
на Meadow в 1984 году как синдром Мюнхга-
узена. В этом случае кто-то из родителей вы-
зывает у ребенка судороги через его удуше-
ние. Один из родителей, обычно мать,
описывает разные формы припадков, причем
наблюдает их только он/она. В результате
ребенок подвергается различным медицинским
обследованиям с продолжительным пребыва-
нием в больнице, а также лечению лекарства-
ми с риском побочных явлений. Зарегистри-
рованы случаи повреждения мозга и смерти
ребенка, от удушья. При большом количестве
описываемых симптомов данного синдрома
можно выделить наиболее типичное:
• Очень необычные и труднообъяснимые
симптомы с большим несоответствием
клиническим данным и анамнезу. Родитель
описывает тонико-клонические судороги,
но постприступного состояния не отме-
чается.
• Симптомы описывает один из родителей,
они возникают лишь когда он/она рядом.
• Эффективность мер лечения, включая ан-
тиэпилептическое, низкая.
• Родитель очень часто бывает в больнице,
но не слишком обеспокоен состоянием
своего ребенка.
• Серьезная и сложная для восприятия кар-
тина болезни ребенка возникает в семье,
где есть «отпечаток» болезни.
• У родителя, обычно матери, также есть
синдром Мюнхгаузена.
СИНДРОМ ГИПЕРВЕНТИЛЯЦИИ
Такой синдром чаще всего наблюдают у дево-
чек (Perkin och Joseph, 1986). Люди иногда
сами не знают о наличии у них синдрома ги-
первентиляции, но в типичных случаях отме-
чают учащенное дыхание. Они жалуются на
чувство сдавления за грудиной, одышку, чув-
ство паники. Потеря сознания случается ред-
ко, но может наступить постепенно вместе с
ощущением пустоты в голове, дереализацией
и страхом. Могут возникать сердцебиение, пло-
хое самочувствие и неприятные ощущения в
животе, а также головная боль (с 10 лет).
Потери сознания и амнезии нет, картина, ко-
торую дает ЭЭГ, парадоксально нормальная
Такую же картину симптомов могут дать тяже-
лые парциальные припадки, которые легко
спутать с синдромом гипервентиляции. При-
падки гипервентиляции вызываются стрессом,
их последствия влияют на сознание (Duchowny,
1987). Для правильного диагноза очень важен
тщательно собранный анамнез.
СИНДРОМ ЭПИЗОДИЧЕСКОГО ДИСКОНТРОЛЯ
Синдром представляет собой внезапно воз-
никающие, минимально спровоцированные,
неконтролируемые вспышки гнева у ребенка
школьного или подросткового возраста. Они
длятся от нескольких минут и до нескольких
часов. Поведение очень отличается от обыч-
ного для ребенка и связано с сильными авто-
номными реакциями. Индивида часто воспри-
нимают как психотичного. После приступов
он испытывает усталость, страх и не помнит
случившегося (Elliot, 1984). ЭЭГ-картина во
время припадка показывает неспецифичные
изменения и говорит скорее о какой-нибудь
форме незрелости центральной нервной си-
стемы (Drake et al, 1992). Агрессивность на-
правленная, и люди порой описывают вспыш-
ки гнева у ребенка как угрожающие. Карба-
мазепин иногда дает положительный эффект
(Gualtieri, 1991).
Снижение функциональных
возможностей, хронические
болезни и состояния,
приводящие к инвалидности
28
Верит Лагерхейм и Кристофер Гидлберг
Эпидемиология
Широко распространено мнение, что на За-
паде у детей физические изъяны и хрони-
ческие болезни — достаточно редкое явле-
ние. К сожалению, это не так. Повреждения
центральной нервной системы и, как след-
ствие, нарушение многих ее функций пора-
жают несколько процентов детей, во мно-
гих случаях они вызывают инвалидность. Тя-
желые двигательные расстройства имеются
у нескольких детей на тысячу, примерно
столько же детей страдают тяжелой эпилеп-
сией. Умственное отставание поражает 1 —
3 процента всех детей, аутизм — одного на
тысячу, синдром Аспергера — несколько че-
ловек на тысячу, DAMP — по крайней мере
5 процентов школьников и синдром Туретта
— несколько человек на тысячу. У большин-
ства таких детей есть психические пробле-
мы. По меньшей мере у 5 процентов всех
детей имеются различные отклонения, свя-
занные с психическими проблемами. К это-
му можно добавить дислексию (и дискаль-
кулию), функциональные помехи, которые в
индустриальном обществе вызывают боль-
шие затруднения, а зачастую и психические
проблемы.
В идеале нарушения функций не долж-
ны вести к нарушению развития. Оно мо-
жет возникнуть только тогда, когда рас-
хождение между умением ребенка и ожи-
даниями общества в отношении него
слишком велики.
Вышеназванные нарушения функций — в
целом хронические или продолжающиеся по
крайней мере в течение нескольких лет
Порой считают, что и некоторые другие
психические проблемы в детстве с более или
менее хроническим течением (например,
некоторые проявления синдрома навязчиво-
сти, многие случаи социального нарушения
поведения) инвалидизируют. Чтобы получить
реалистичную перспективу лечения, детским
и подростковым психиатрам необходимо
иметь полную картину заболевания и пред-
ставление о нарушениях функций. Исходя из
того, что каждый четвертый-пятый ребенок,
становясь взрослым, имеет серьезные пси-
хические проблемы, половину этих проблем
следует рассматривать как хронические и
прехронические состояния.
К подобным состояниям, вызывающим
инвалидность, можно отнести и такие хро-
нические болезни, как диабет 1 типа, астма и
12-782
354СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ
злокачественные опухоли. Эти случаи также
часто сопровождаются психическими про-
блемами. К ним во многом применимо все,
что ниже будет сказано о состояниях, вызы-
вающих инвалидность.
Общепринятое о нарушениях,
приводящих к инвалидности
Ребенок со снижением функциональных воз-
можностей — это в первую очередь ребе-
нок с врожденными сниженными возмож-
ностями развития. Одна или несколько фун-
кциональных помех, телесные и умственные
(или те и другие вместе) ограничения за-
трудняют жизнь ребенка и, возможно, его
развитие.
Оптимальное развитие такого ребенка,
как и других детей, зависит от родителей и
окружения. Естественно, не существует ти-
пичной «семьи с отклонениями». Каждая
семья уникальна, когда дело касается воз-
можностей и ограничений, и каждая семья,
исходя из ситуации, должна найти свои
приоритеты.
Когда дело касается функционального
снижения и болезни, существует много ас-
пектов, которые подразумевают различные
жизненные ситуации и типы их преодоле-
ния. Совершенно разные перспективы у че-
ловека со стабильным повреждением (аль-
тернатива — улучшение) и у человека с де-
генеративной болезнью, которая, возможно,
ведет к преждевременной смерти. Болезни и
нарушения, которые существуют с рожде-
ния или ранних лет жизни, влияют на все
развитие ребенка и протекают не так, как
повреждения и болезни ребенка или моло-
дого человека, который уже нашел себя в
вопросах объектных отношений, самооцен-
ки и определения понятий. Функциональные
помехи, которые поражают когнитивную
способность, перцепцию, умение концент-
рироваться, память, зрение или слух, вызы-
вают у ребенка трудности в созданий пред-
ставления о сущности мира вокруг и о са-
мом себе по отношению к этому миру. Осо-
бенно трудно жить с болезнями, которые
вызывают боль или различные отклонения,
пробуждающие нездоровый интерес у окру-
жения.
Общим для большинства снижений фун-
кциональных возможностей и хронических
болезней у детей является то, что они мо-
гут вызывать негативные эмоции, мешаю-
щие родителям получить адекватную
помощь у общества. Ресурсы общества ре-
гулируются законодательством и политичес-
кими решениями и поэтому зависят от эко-
номической ситуации. Помощь семьям,
имеющим детей с нарушениями, которая
выделяется из этих ресурсов, осуществля-
ется при посредничестве социальной служ-
бы, служб по уходу, школы, а значит, зави-
сит от чувств, отношения, оценок и знаний
их работников.
Чем старше становится ребенок, тем боль-
ше он подвергается влиянию хорошего и
плохого со стороны окружения, и это влия-
ние может сказаться на его самооценке. Тому,
кто, став взрослым, собирается, несмотря на
функциональные помехи, жить своей соб-
ственной самостоятельной жизнью, надо об-
ладать психическим равновесием и значи-
тельно большей уверенностью в себе, чем
другие, чтобы справиться с различными ра-
зочарованиями и неприятностями. Сложно
заставить себя просить людей о помощи,
когда дело касается интимных вещей, и слож-
но смириться с мыслью, что ты всегда кому-
то в тягость.
Детские психиатры и другие специалис-
ты, которые вступают с такими людьми в
прямой или непрямой контакт или встреча-
ются на консультации, должны контролиро-
вать собственную реакцию, чтобы помочь
пациентам справиться с их эмоциями.
СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ 355
Реакции окружающих на
функциональные нарушения
у детей и их чувства
Вид больного ребенка, страдающего, лишен-
ного тех радостей движения и общения, ко-
торые есть у других детей, заставляет окру-
жающих чувствовать себя бессильным. Лег-
ко, конечно, переложить на кого-нибудь
ответственность и вину, полагая, что другие
должны делать больше. Учитель может счи-
тать, что родители не делают всего возмож-
ного для своего ребенка, родители, в свою
очередь, винят школу в том, что их ребенок
расстроен и боязлив. Ребенок, которому нуж-
но бы чувствовать спокойствие взрослых,
часто ощущает себя своего рода посредни-
ком между людьми, не доверяющими друг
другу. Это напоминает ситуацию при разводе,
когда родители не общаются между собой, а
решают свои конфликты через ребенка.
Чувство бессилия может привести к тому,
что родители, пытаясь сделать все возмож-
ное, меняют врачей, высказывают нереалис-
тичные требования или ожидания в отноше-
нии результата лечения. Естественно, они
ищут «суперспециалистов». Иногда это явля-
ется признаком кризисного поведения, гово-
рит о том, что они хотят получить доступ к
большей информации о проблемах ребенка.
Встречая ребенка с какими-либо наруше-
ниями, в первую очередь видишь то, что
отличает его от других. Обычно в такой
ситуации люди чувствуют себя неловко, не
знают, как правильно и естественно вести
себя. Если у ребенка трудности в общении,
требуется некоторое время, чтобы устано-
вить с ним контакт, бывает непросто понять
уровень его зрелости. Но со временем мож-
но научиться смотреть на ребенка, как будто
не замечая того, что отличает его от других.
Проблема в том, что неуверенность в себе
и негативная реакция людей могут неблагоп-
риятно сказаться на самооценке ребенка.
Родители, исходя из своего опыта, могут
обеспечить жизнь ребенка, понять его труд-
ности, но всегда остается риск того, что
испуганная реакция окружающих может от-
рицательно повлиять на отношение родите-
лей к больному ребенку.
В обществе относительно функциональ-
ных помех и отклонений в развитии суще-
ствуют более или менее четкие определения,
которые влияют на законодательство и рас-
пределение ресурсов. Задача врача — уви-
деть потребность индивида независимо от
изменений целостной перспективы его буду-
щего.
От этих же определений зависит и вопрос
о том, что делает жизнь стоящей. Что ска-
зать больному, который не верит, что может
жить? Дети и подростки с тяжелыми наруше-
ниями актуализируют многие этические про-
блемы. Общественные движения людей с
ограниченными возможностями, и прежде
всего их молодежные организации, часто
протестуют против законодательства, предус-
матривающего, например, диагностику пло-
да для оценки здоровья будущего человека:
«Что вы хотите сделать с нами, когда мы уже
там?» Go, 1985).
Ситуация семьи, где есть
ребенок с нарушениями
различных функций
Нарушения развития или серьезная болезнь
ребенка вызывают сильное напряжение в
семье в форме практических проблем, боль-
шой нагрузки в работе, чувства неудовлет-
воренности, трудностей со сном, печали,
стресса, волнения, ощ\ гцения вины и бесси-
лия. Дисфункциональные симптомы, которые
можно заметить у родителей и детей, явля-
ются выражением этой напряженности
(Maslach, 1998). Поэтому все, что может
помочь облегчить жизнь родителей, придает
356 СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ
им дополнительные силы и время на то, что-
бы справиться с проблемами детей и друг
друга. В равной мере это относится к тем,
кто обслуживает больных детей.
Часто у родителей таких детей недостает
сил изменить ситуацию в семье или найти
что-нибудь позитивное для себя. Иногда им
надо объяснить, что, если ребенок получает
помощь от кого-либо другого, это может
способствовать его развитию, например, ему
можно позволить пожить какое-то время вне
дома.
Hellctrom с коллегами (1987) показал, что
более чем в половине семей, имеющих про-
блемных детей, родителям приходится рабо-
тать в среднем на четыре часа больше, чем
в обычных семьях, а у матерей накапливает-
ся физическая и психическая усталость. Лег-
ко понять, что существование такой семьи
весьма ограниченное, без особой импрови-
зации и спонтанности.
Ребенок с физическими нарушениями, за
которым нужен практически полный уход и
у которого, кроме того, проблемы с речью,
не может анатомически развиваться полно-
ценно. Соответственно у родителей не будет
той свободы, которая появляется у родите-
лей обычных детей, когда они развиваются и
становятся самостоятельными.
Такая зависимость может запугать членов
семьи, заставить их постоянно волноваться,
уходить от решения конфликтов, быть сдер-
жанными в своих реакциях. Поэтому иногда
семейная терапия может быть направлена
на то, чтобы помочь им в выражении своих
мыслей, чувств и желаний. Такая форма ре-
шения проблемы, как «родители по выход-
ным», спецзаведения на короткий срок и т. п.
может помочь детям и родителям побыть не-
много порознь, что будет содействовать
процессу развития детей.
По отношению к родителям больных де-
тей критическое понятие «чрезмерная опе-
ка» часто используется несправедливо, осо-
бенно теми, кто не понимает ситуации. По
сравнению со здоровыми ровесниками о
таком ребенке и нужно чрезмерно заботить-
ся. Ему требуется больше помощи, и он чув-
ствует себя спокойно и хорошо, когда роди-
тели рядом.
Иногда родителям нужно помочь с
пользой уменьшить свою опеку и передать
часть заботы другим, например помощнику
из органов ухода за больными детьми или
школе. Важно при этом, чтобы тот, кому
передали часть обязанностей, вел себя вна-
чале, как родители, постепенно развивая за-
тем самостоятельность ребенка. Если требо-
вания самостоятельности предъявляются
сразу, то ребенок начинает волноваться и
злиться, а беспокойство родителей возраста-
ет и они будут защищать и опекать своего
ребенка еще больше.
Те, у кого есть больные дети, часто очень
тяжело переживают критику (в основном из-
за того, что чувствуют себя виноватыми в
болезни ребенка). Порой они подвергаются
несправедливым обвинениям окружающих
людей, которые пытаются таким образом оп-
равдать свое бездействие или неудовлетво-
рительные результаты своей помощи.
Естественно, члены семьи испытывают
много отрицательных эмоций из-за болезни
своего ребенка, отнимающей у них столько
времени и сил. При этом они считают, что
им нельзя выражать свое раздражение, ду-
шевную боль и бессилие. Они же не могут
вести себя так, как будто они не любят ре-
бенка, который больше всех страдает от за-
болевания. Наблюдения показывают, что
родители таких детей скрывают свою печаль,
чтобы ее не истолковывали неправильно
(Fyhr, 1983, 1999).
Нередко родители больных детей стара-
ются избегать конфликтов, опасаясь развода,
потому что ухаживать за ребенком вместе
легче. Ранее проводимые исследования пока-
зывали большое число случаев развода ро-
дителей больных детей. Более поздние, на-
пример наблюдения Lagergren (1981) детей,
СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ 357
которые не могли двигаться, говорят о том,
что частота разводов в проблемных семьях
не больше, чем в обычных. Вероятно, стати-
стическое изменение вызвано тем, что час-
тота разводов в Швеции вообще увеличи-
лась, а «проблемные» семьи теперь получа-
ют поддержку и помощь, поэтому лучше
справляются со своими трудностями.
В проблемных семьях здоровые дети
обычно вынуждены ограничивать свои же-
лания и потребности ради больного. Многие
из них очень отзывчивы и готовы нести
ответственность за того, кто слабее. Они
могут быть поддержкой для своих родите-
лей, но из-за недостатка примеров выраже-
ния чувств и разрешения конфликтов в се-
мье у них может страдать чувство собствен-
ного достоинства (Naren och Sommarstrom,
1980).
Разница между детьми, у которых в се-
мье больной ребенок, и обычными детьми
считается, однако, незначительной во мно-
гих отношениях. В исследовании сравнили
10-летних детей, имеющих брата или сест-
ру с умственным отставанием, с теми, у кого
в семье все были здоровы. Выявили всего
один случай разницы между детьми. Те, у
кого братья/сестры были здоровы, иногда
испытывали по отношению к ним чувство
злости. Дети же с больными братьями/сес-
трами выражали по отношению к ним лишь
положительные чувства. Хотя в рисунках
этих детей просматривалась определенная
агрессивность (Nordgren, 1983). У братьев
или сестер ребенка с аутизмом в общем
несколько более сложная жизненная ситу-
ация, чем у братьев или сестер ребенка с
нарушением психического развития, жизнь
которых, в свою очередь, складывается
труднее, чем жизнь братьев/сестер нор-
мальных детей. Такие тенденции были от-
мечены как в американских, так и шведс-
ких исследованиях (McHale et al., 1986;
Bagenholm och Gillberg, 1991). В последние
годы в исследования реакции братьев/сес-
тер на инвалидность ребенка вкладывают-
ся большие средства, что мотивирует ре-
шение этой проблемы.
Не такой, как все, ребенок не всегда мо-
жет выразить свою горесть и злость Окру-
жение порой неадекватно реагирует на это-
все так утешают и подбадривают, что можно
подумать, будто нет причины для печали. Это
может помешать больному ребенку в выра-
жении своих чувств
РОДИТЕЛИ В ПЕЧАЛИ И КРИЗИСЕ
Когда родители осознают, что с ребенком
что-то не так, у них обычно возникает кри-
зисная ситуация. Они становятся очень уяз-
вимыми, поэтому важно выбрать верный тон
в общении с ними. От родителей редко мож-
но получить объективные сведения о ребен-
ке, которого госпитализируют. Обычно они
часто бывают в отделении, пытаясь успоко-
ить ребенка, и здесь следует уважительно
поддержать их, учитывая реакции, связанные
с кризисом. Важно отметить, что, когда дело
касается больного ребенка, информацию о
диагнозе надо давать в спокойной обстанов-
ке и желательно в присутствии обоих роди-
телей. Им обычно назначают время новой
встречи, чтобы, все осмыслив, они смогли
задать возникшие вопросы.
Мать и отец ведут себя в состоянии кри-
зиса по-разному. Это может вызвать непони-
мание и создать между ними дистанцию.
Иногда требуется помощь, чтобы они смог-
ли понять себя и друг друга. Кризис отнима-
ет много сил и времени. При остром кризисе
иногда требуется отпуск по больничному
листу, чтобы родители могли побыть вместе
в трудное время. Иногда они вынуждены из-
за ребенка сдерживать свои эмоции. Порой
отец выглядит более сильным и выдержан-
ным, а мать в это время не может с собой
совладать, затем роли могут поменяться.
Отношения родителей могут обостряться в
358СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ
периоды напряжения, а роли меняться кар-
динальным образом. Часто из-за кризиса се-
мьи не берут на себя инициативу просить о
помощи (Jagerheim, 1998).
Обычно инвалидность и серьезные болез-
ни не единственные причины кризиса. Могут
возникать новые симптомы, осложнения и
препятствия для нормального развития ре-
бенка, которые вновь затрудняют жизнь.
Например, когда ребенок идет в школу, роди-
тели могут осознать, что он не справится с
обычной программой, и это очень травми-
рует
Fyhr (1999) показал, что печаль может
«сидеть внутри», даже если острый кризис
миновал. Она может напоминать о себе, ког-
да родители видят здоровых детей или по-
нимают, что у их ребенка нет друзей. Пе-
чаль может привести к усталости и отсут-
ствию желаний. Она может «поселиться»
между родителями, нарушать их отношения
и приводить к конфликтам. Иногда душев-
ная горечь делает родителей критичными и
требовательными по отношению к миру
даже без причины. Поэтому конкретная прак-
тическая помощь семье имеет особое зна-
чение.
Многие родители чувствуют себя лучше,
если получают больше информации о болез-
ни, если их поддерживают в экономическом
плане, помогают принять правильное реше-
ние. В целом психотерапия здесь не слиш-
ком помогает. Больше пользы принесет
встреча семьи с человеком, много знающим
о таких нарушениях в общем и о данной
проблеме в частности. При этом важно «ин-
дивидуализировать» помощь, помня о том,
что каждая семья уникальна.
Иногда помогает, если родители оказы-
ваются способными вместе осознать со-
здавшуюся ситуацию. Можно горевать о
том, что не смогли родить здорового ре-
бенка или о том, что он заболел, до тех
пор, пока сам не будешь готов свыкнуться
с мыслью, что у ребенка проблемы. Иног-
да у окружения недостает уважения и тер-
пения, когда этот процесс затягивается. Он
может продолжаться весь период взросле-
ния ребенка: родители, даже приняв факт,
что у них больной ребенок, мечтают, что
он пойдет в школу, как обычные дети, у
него будет нормальный, здоровый подрос-
тковый период.
Это особенно заметно в тех семьях, где
больной ребенок рано умирает (Kublr-Ross,
1974, 1978, 1987). Обычно первая реакция у
родителей, когда они узнают диагноз, — от-
рицание: «Это не правда, кто-нибудь сможет
вылечить». В следующую фазу возникает гнев
и горечь. В это время им трудно понять чув-
ства других и правильно «видеть» своего
ребенка. Третью фазу Kublr-Ross называет
«сделкой». Пока умирающий еще достаточно
силен, обычно пытаются отстранить смерть,
«заключить сделку с судьбой». Хорошо, если
при этом люди из окружения поддерживают
способность семьи ценить маленькие радос-
ти, делая вид, будто они не поняли серьезно-
сти ситуации. Четвертая фаза — депрессия,
когда смерть приближается, когда болезнь
берет верх. Тогда родителям нужно помочь
справиться с ситуацией. Им нужна также
практическая помощь, если они будут уха-
живать за ребенком дома. В последней фазе
родители вынуждены настроиться на смерть
Важно, чтобы они могли обеспечить ребен-
ку покой, он должен хотя бы умереть спо-
койно.
После смерти ребенка у родителей, брать-
ев или сестер должен быть шанс поговорить
с врачом и другими людьми о последних его
днях, чтобы они получили ответы на все
вопросы и могли бы разделить с кем-то не-
безучастным свое горе. Важно, чтобы другие
дети не были оставлены «вне печали». Они
должны выразить свои чувства и попрощать-
ся с братом или сестрой. Хорошо подготов-
ленные дети старше четырех-пяти лет могут
пойти на похороны.
СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ 359
Начало учебы детей с огра-
ниченными возможностями
Важно, чтобы родители заранее взвесили
возможности ребенка учиться в обычной
школе. Это можно сделать, например, с по-
мощью оценки развития и тестов, когда ре-
бенку исполнится шесть лет. Если обнару-
жится умственное отставание, то должно
быть приготовлено место для ребенка в спе-
циальной школе с облегченной программой.
Если существует причина полагать, что год
до школы приведет к школьной зрелости (на-
пример, при DAMP), то в этот год надо про-
водить специальную тренировку того, что
вызывает затруднение у ребенка.
Заранее, еще до школы, нужно информиро-
вать учителя о трудностях ребенка, чтобы были
по возможности задействованы специальные
ресурсы, например личный помощник, место
в маленьком классе или спецпреподавание.
Если этого не предусмотреть, то начало учебы
может быть неудовлетворительным, что мо-
жет повлиять на все школьные годы.
Осознание инвалидности
самим ребенком
Большинство детей с ограниченными воз-
можностями в возрасте примерно семи—де-
сяти лет уже осознают ситуацию, в которой
они находятся, понимают, что они отлича-
ются от других детей, что у них все получа-
ется хуже, чем у их ровесников. У детей со
снижением интеллектуальных способностей
это происходит позже. Открытие вызывает
реакцию, которая обычно начинается бес-
покойством и агрессивностью, а затем пере-
ходит в состояние печали, иногда с психосо-
матическими симптомами. В это время у них,
как правило, ухудшаются школьные успехи.
Дети не хотят, чтобы им постоянно напоми-
нали, что они другие. Многие, например, от-
казываются от специальной программы обу-
чения или лечения (Lagerheim, 1983, 1998;
Hogberg et al., 1986).
Наблюдение за детьми с DAMP показало,
что среди них четверо из пяти в десять лет
имеют нарушение поведения, тогда как в
группе сравнения детей без DAMP — один из
пяти (Gillberg I. С, 1987). Развитие личности
у детей строится на связи и схожести с дру-
зьями. Дети с функциональными нарушения-
ми хотят осознавать, что и они принадлежат
к обычным детям. И в то же время выбирают
себе друзей среди детей с похожими нару-
шениями, с которыми они могли бы себя
сравнивать. Они не могут достигнуть поло-
жительного отношения к себе, включающе-
го осознание своих нарушений, если не прой-
дут специального курса «работы над печа-
лью».
Считается, что такое осознание начинает-
ся в начальной школе, затем в подростковом
возрасте следуют периоды депрессии. Важ-
но, чтобы окружающие внимательно отно-
сились к состоянию ребенка, не допускали
случаев издевательств в школе, которые у
других детей могут быть вызваны страхом
перед чем-то непохожим и пугающим.
Развитие подростков
с нарушениями функций
Увеличение внутреннего напряжения в пери-
од полового созревания может привести к
неуправляемой агрессивности, навязчивостям
или психотическим реакциям у людей с не-
достаточно развитой «Я»-функцией, напри-
мер при умственном отставании, аутизме или
тяжелых двигательных нарушениях. Здесь
главное — поддержка. Иногда для уменьше-
ния напряжения достаточно небольшой дозы
нейролептиков. При остром психозе требу-
ются большие дозы лекарства.
В подростковый период человек становит-
ся обычно более самостоятельным и сво-
бодным. Но этот процесс нарушен у тех, кто
зависит от болезни и функциональных нару-
шений. Чтобы он все же осуществлялся, надо
360 СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ
часть необходимого ухода за ребенком пе-
редавать другим людям, не родителям. Здесь
вполне уместны временные заведения, лаге-
ря, семьи выходного дня. Благодаря работе
социальных служб районных администраций
в Швеции существуют также спецдома и
спецгруппы для учеников.
Когда человек с функциональными нару-
шениями вырастает, он, как правило, хочет
найти нормальную работу. Выбор профес-
сий, которые бы подходили для таких моло-
дых людей, небольшой, но существует госу-
дарственная программа, предусматривающая
помощь в этом плане для больных людей.
Обычно выходят на контакт с тем, кто помо-
гает в поиске работы. Выяснение способно-
стей происходит в службе рынка труда. Для
молодежи со сниженными интеллектуальны-
ми способностями существуют спецгимна-
зии с индивидуальными программами.
В подростковый период возникает много
проблем, связанных с сексуальностью. Даже
подростки с функциональными нарушения-
ми должны научиться управлять своей сек-
суальностью. У них часто нет близких дру-
зей, с которыми они могли бы обсуждать
свои проблемы, поэтому для них существует
специальная литература.
Молодежь с болезнями или нарушениями
должна иметь возможность получать профес-
сиональную поддержку. Ее может оказать
персонал в спецзаведении для учеников и
т. д. или личный помощник. Иногда нужен
«взрослый товарищ». Общение лишь с роди-
телями мешает процессу развития самосто-
ятельности. Те, кто не могут участвовать в
подростковой деятельности, многого не зна-
ют о том, как и чем живет общество. Вопрос
о смысле жизни совпадает с поиском реали-
стичной надежды на будущее.
Становление психической зрелости про-
исходит с ростом чувства собственного до-
стоинства, с возможностью выражать и осоз-
навать свои чувства, влиять самому на ситу-
ацию. У проблемных подростков появится
надежда на будущее, если общество станет
более открытым для принятия таких людей
в свой круг.
Пособия при
функциональных нарушениях
и хронических болезнях
Согласно шведскому законодательству дети
при всех тяжелых функциональных наруше-
ниях имеют право на экономическую и пси-
хологическую/социальную поддержку
В 36-й главе пойдет речь о законах, регла-
ментирующих социальную работу, поддерж-
ку и услуги определенным людям с функци-
ональными нарушениями, помощь им, а так-
же о некоторых их правах. Здесь мы лишь
немного расскажем о самых распространен-
ных экономических формах пособий.
Государственное пособие по уходу, выдача
денег по которому происходит в кассе фон-
да страхования, предписано законом. Посо-
бие состоит из компенсации за то, что из-за
болезни ребенка родители трудятся больше
(не только на работе, но и дома со своим
больным ребенком) и/или расходуют боль-
ше средств. Можно получать полное посо-
бие, 3/4,1/2 или 1/4 его часть. Полное посо-
бие в 2000 году составляло 35 600 крон.
Диагноз при этом не имеет решающего зна-
чения, хотя есть диагнозы, при которых
обязательно нужно большое дополнительное
пособие. Полное пособие обычно получают
семьи с детьми, у которых имеется тяжелая
инвалидность, тяжелое умственное отстава-
ние, тяжелый церебральный паралич и
аутизм, а иногда при эпилепсии, астме, экзе-
ме, диабете и онкозаболеваниях. При тяже-
лом DAMP в некоторых случаях, иногда при
диабете 1 типа семьи получают половину
пособия. К заявлению нужно приложить сви-
детельство от врача на специальном бланке.
Информирование о возможности подать за-
явку на пособие входит в обязанности врача.
СНИЖЕНИЕ ФУНКЦИОНАЛЬНЫХ ВОЗМОЖНОСТЕЙ, ХРОНИЧЕСКИЕ БОЛЕЗНИ 361
Если ребенок младше трех лет, пособие по
уходу выплачивается только в исключитель-
ных случаях. Выплаты прекращаются по до-
стижении шестнадцати лет.
Некоторые районные администрации вы-
плачивают свои пособия, если есть потреб-
ность (например, ребенок с аутизмом стра-
дает также от эпилепсии). Размер пособия в
стране варьирует и зависит также от конъ-
юнктуры. Заявление и специальное уведом-
ление врача высылаются ответственной мед-
сестре района.
В некоторых ситуациях может выплачи-
ваться пособие на обустройство жилья. Ком-
муна обязана в определенных случаях выпла-
чивать пособие, облегчающее присмотр и
уход за ребенком. Это касается детей с об-
ширными двигательными нарушениями, с
тяжелыми изменениями в поведении, которые
часто возникают при аутизме, тяжелом DAMP
или синдроме Прадера — Вилли. Заявление о
пособии составляют в администрации райо-
на, сведения о необходимых приспособлени-
ях и уведомление о других потребностях мо-
жет сделать, например, терапевт.
Родители ребенка с функциональными
нарушениями в некоторых случаях могут,
например, подать заявление о пособии на
машину для больного. Пособие получают в
кассе страхования, а к заявлению прилагают
уведомление от врача о функциональном
нарушении и его влиянии на способность
передвижения. Существует даже возможность
получить для больного пособие на обучение
вождению. По поводу специального места для
стоянки можно обратиться в администрацию
района.
Как уже было сказано, выплата пособия
прекращается, когда подростку исполняется
шестнадцать лет. Человек с обширными фун-
кциональными нарушениями может получить
раннюю пенсию или пособие по болезни, ог-
раниченное по времени. Такие пособия явля-
ются поддержкой и выдаются при низкой спо-
собности работать. Заявление подается в
кассу фонда страхования.
Те же, кто достигли шестнадцати лет, но
все еще нуждаются в помощи другого чело-
века или у их семьи большие расходы из-за
болезни, могут получить компенсацию по ин-
валидности. Она также выдается в кассе
фонда страхования и может составлять 36,
53 или 59 процентов от основной суммы
компенсации.
Значение объединений
по интересам
С 1970 года существенно возросло значе-
ние различных объединений по интересам
для детей с функциональными нарушения-
ми и хроническими болезнями. Например,
созданы Союз для детей, подростков и
взрослых с нарушениями в развитии; Союз
больных аутизмом; Союз «Внимание» (для
детей с ADHD, DAMP и похожими дисфун-
кциями); Союз детей, страдающих двига-
тельными расстройствами, с отделениями
для детей с церебральным параличом,
DAMP, синдромом Прадера — Вилли и т. д.
Они оказали большое влияние на развитие
возможностей больных. Люди с функцио-
нальными нарушениями, их родители, бра-
тья/сестры и другие родственники с радо-
стью восприняли возникновение таких
объединений. Там можно встретить людей
с похожим опытом, получить знания, эмо-
циональную и практическую поддержку.
Иногда создавали группы протеста, доби-
вающиеся улучшения ухода и хорошего
обеспечения для детей с функциональными
нарушениями и их семей.
Задача каждого детского психиатра —
обратить внимание родителей больных де-
тей на существование этих организаций. Но
отказ некоторых семьей иметь дело с таки-
ми союзами тоже надо уважать.
Дети родителей
с психическими
отклонениями
Кристофер Гыллберг
Введение
Быть родителями новорожденного, малень-
кого ребенка, школьника или подростка не-
просто. Помимо решения различных прак-
тических задач это требует большой ответ-
ственности, терпения, умений
самоорганизации, а также времени. Таким
требованиям иногда не соответствуют даже
обычные родители. Родителям же с психи-
ческими отклонениями, серьезными наруше-
ниями социального поведения или наруше-
нием психического развития гораздо труд-
нее справиться с постоянно растущими
задачами. В этой главе дается краткая ин-
формация о положении вещей в тех случаях,
когда дело касается детей, матери и/или отцы
которых имеют психические заболевания,
личностные изменения, пагубные привычки,
серьезные социальные нарушения поведения
и нарушения психического развития. Объе-
диняет таких родителей то, что из-за своих
проблем они бывают полностью поглощены
своей жизнью и поэтому детям уделяют мало
времени.
29
Психическая болезнь
у родителей
При многих психических болезнях и откло-
нениях (например, депрессивное состояние,
панический страх, ADHD, синдромы Аспер-
гера и Туретта) у одного или обоих родите-
лей велик риск того, что у ребенка симпто-
мы психического нарушения появятся уже в
детстве.
Кроме того, существует серьезная угроза
жизни ребенка из-за ложных представлений
о действительности одного из родителей
(например, мать неверно истолковывает на-
мерения отца, якобы собирающегося причи-
нить вред ребенку, и запирает малыша в ящик
комода); галлюцинаций (например, голос,
повелевающий убить ребенка); нарушенного
восприятия времени (например, незнание,
что день это день, а ночь это ночь); когда
мать забывает о существовании ребенка, если
он не кричит или не дает о себе знать по-
другому; из-за выраженной депрессии с апа-
тией (поэтому нежелание стимулировать
ребенка) или мании
Параноидные симптомы родителей могут
передаваться ребенку, и тогда он разделяет
бредовые идеи родителей. Когда у ребенка
ДЕТИ РОДИТЕЛЕЙ С ПСИХИЧЕСКИМИ ОТКЛОНЕНИЯМИ 363
проявляются параноидные симптомы, ему
стараются помочь Инициатива обычно ис-
ходит от школы.
Если у родителей такое тяжелое психи-
ческое заболевание, как шизофрения, врачу
и даже человеку без специального образо-
вания достаточно легко увидеть негативное
воздействие этого на развитие ребенка и
его психическое здоровье. Но, например,
при синдроме навязчивости, который мо-
жет привести к тяжелой психосоциальной
инвалидности и неспособности уделить ре-
бенку нужное внимание, родитель часто при
общении не слишком отличается от других
людей. Хроническая нервно-психическая
анорексия у матери может стать причиной
того, что ребенок не будет получать доста-
точно питания, и в целом ситуация с едой
может вызвать у него психические пробле-
мы. Но выявить это своевременно очень
сложно.
Во многих случаях дело заключается в
сложном взаимодействии генетических фак-
торов и влияния среды. И здесь редко можно
отдать предпочтение чему-то одному. Приве-
дем в пример случай с Гени (Skuse, 1984),
которая провела двенадцать из первых три-
надцати лет в шкафу. Здесь психосоциальная
депривация возымела решающее значение в
развитии девочки, но, возможно, и генетичес-
кий фактор сыграл важную роль, т. к. оба
биологических родителя (прежде всего отец)
были психически больны. Интересно, что,
несмотря на все это, у Гени не развился аутизм.
Естественно, влияние родительских проблем
полностью или частично может быть ком-
пенсировано, если один из родителей здоров.
Личностные отклонения
у родителей
Люди с пограничными личностными нару-
шениями рискуют иметь детей с подобными
проблемами. Исследование Stone (1986) го-
ворит о большой роли в этом генетических
факторов, но и неправильное поведение,
противоречивые реакции матери могут при-
вести к тому, что ребенок получит нереали-
стичное, упрощенное, «черно-белое» воспри-
ятие действительности.
У людей с шизоидными чертами личности
и тем, что сегодня называют синдромом
Аспергера, велика вероятность иметь детей с
такими же (или более тяжелыми) проблема-
ми. Особенно часто это случается, если у
родителей одинаковые личностные наруше-
ния. Некоторые исследования показывают,
что связь обусловлена главным образом ге-
нетически и психосоциальная среда здесь не
имеет решающего значения.
Пагубные привычки
у родителей
Очень часто люди, родители которых при-
нимали наркотики или алкоголь, испытыва-
ют психические проблемы, особенно если
они тоже злоупотребляли наркотиками или
алкоголем в детском и подростковом воз-
расте. Причины кроются и в выраженной
генетической предрасположенности, и в
токсическом воздействии алкоголя на плод
во время беременности матери-алкоголика
(von Knorring et al., 1983 — см. главу 4),
вызывающем гиперактивность и нарушение
способностей (Aronsson, 1984), и в различ-
ных негативных психосоциальных послед-
ствиях во время роста (Aronsson, 1984),
если мать или оба родителя страдают алко-
голизмом (Rydelius, 1981). Генетические, по-
вреждающие мозг или психосоциальные ме-
ханизмы играют роль и в тех случаях, ког-
да мать злоупотребляет лекарствами
(Laegreid et al, 1990). Последствия плохи
для ребенка и при сильном злоупотребле-
нии наркотиками одним из родителей, но в
этой области пока проведено мало иссле-
дований.
364ДЕТИ РОДИТЕЛЕЙ С ПСИХИЧЕСКИМИ ОТКЛОНЕНИЯМИ
При злоупотреблении одним или обоими
родителями последствия для ребенка очень
зависят от преморбида личности родителя,
реакции на наркотики (алкоголь) и типа зло-
употребления. Нарушения у детей случаются
нечасто, если один из родителей психически
здоров, имеет авторитет в семье и не страда-
ет от вредных привычек. Некоторые отцы-
алкоголики становятся агрессивными и мо-
гут применять силу, когда выпьют. Можно
представить, что в этом случае у семьи боль-
шие трудности.
Злоупотребление наркотиками оказывает
в большинстве случаев более негативное
влияние, чем алкоголь. Значение злоупотреб-
ления лекарствами часто недооценивается
матерями, а в результате они нередко имеют
ребенка с психическими отклонениями
(Laegreid et al, 1989).
Серьезные нарушения
социального поведения
у родителей
Дети людей, причастных к преступлениям,
рискуют тоже стать преступниками или со-
вершать асоциальные поступки. Изучение
случаев усыновления показывает, что гене-
тические факторы при этом играют более
значительную роль, чем кажется (Bohman,
1978). Сочетание серьезного асоциального
поведения и злоупотребления у родителей
особенно негативно сказывается на психи-
ческом здоровье ребенка. Сложное патоге-
нетическое взаимодействие таких факторов,
как наследственность, повреждение мозга,
получение наркотического воздействия в пе-
ринатальный период, в возникновении тяже-
лой психосоциальной нагрузки играют роль,
возможно, в большинстве случаев.
Здесь нельзя также обойти вниманием
проблему детей, чьи родители «отказывают-
ся быть родителями». Они с ранних лет ре-
бенка ведут себя так, будто он уже взрослый
или по крайне мере взрослее, чем есть на
самом деле. Ожидания и требования очень
завышены, ребенку все разрешено. Возмож-
но, некоторые из таких родителей психичес-
ки больны, имеют личностные отклонения
или вредные привычки. Но порой таким
образом обращаются со своими детьми и
вполне, казалось бы, нормальные родители.
Они редко оставляют детей в покое, часто
чрезмерно стимулируют. И тогда появляется
риск развития у ребенка неустойчивых черт,
недоверия к окружению, когда он понимает,
что не может выполнять требования других,
так как не столь идеален, как ему позволили
думать родители.
Снижение интеллекта
у родителей
Большинство детей людей с интеллектуаль-
ными нарушениями рискует иметь отстава-
ние в развитии (Gillberg et al, 1983 b). Эти
дети вынуждены даже чаще, чем дети людей
с другими отклонениями, «играть взрослых»
Если умственное отставание свойственно
только одному из родителей (что как прави-
ло), то вероятность того, что у ребенка бу-
дут нормальные способности, достигает
75 процентов. Это означает, что ребенок уже
в начальной школе обгонит по уровню зна-
ний этого родителя.
Родителей с умственным отставанием не-
много, и поэтому проблема не слишком ве-
лика. Если у ребенка IQ меньше 70, то у него
могут быть серьезные психические пробле-
мы, а если выше 70, то ему это не грозит
Многим людям со слабым (IQ = 70—85) ин-
теллектом (как и некоторым с высоким IQ)
трудно заботиться о своих детях. И в то же
время есть люди с явным умственным отста-
ванием, которые справляются с этим пре-
красно.
Вероятно, помимо невысоких умственных
способностей родителей психосоциальные
ДЕТИ РОДИТЕЛЕЙ С ПСИХИЧЕСКИМИ ОТКЛОНЕНИЯМИ 365
проблемы у одного или обоих из них (неред-
ко женщина со сниженным интеллектом
рожает ребенка от мужчины с психически-
ми отклонениями или алкоголика [Gillberg et
al, 1983 b]) играют решающую роль в про-
гнозе психического здоровья ребенка (Gath,
1988; Skuse et al, 1997).
Частота психических
отклонений у родителей
Два или три процента учеников начальной
школы в Гетеборге имеют родителей, кото-
рые лечились в психиатрической клинике в
течение первых лет жизни ребенка (Gillberg
с сотрудниками). В целом у 2 процентов всех
людей в течение жизни развивается шизоф-
рения или монодепрессивный психоз
(Ottosson, 1995), но неизвестно, сколько из
них находятся в возрасте родителей и сколь-
ко фактически являются родителями. При-
мерно 10 процентов всех взрослых мужчин
и 2—3 процента женщин являются алкоголи-
ками, но также не установлено, сколько из
них являются родителями. По меньшей мере
1 процент всех мужчин и женщин имеют
явное снижение интеллекта (см. главу 26), но
только у некоторых есть дети, и не все из
них заботятся о детях сами. В настоящее
время неизвестно, сколько в Швеции людей
с серьезными личностными нарушениями, ан-
тисоциальным поведением и другими серь-
езными психическими нарушениями (вклю-
чая тяжелые случаи синдрома Туретта, син-
дрома Аспергера и DAMP) являются
родителями, но, вероятно, доля их обозначе-
на двузначной цифрой.
В заключение можно сказать, что 10 про-
центов всех детей имеют по крайней мере
одного родителя, у которого наблюдаются
серьезные психические отклонения. А пси-
хически больной родитель является серьез-
нейшим фактором риска развития психичес-
кого нездоровья у детей (Rutter och Gould,
1985).
Реакции детей вследствие
психических отклонений
у родителей
Дети психически больных, имеющих пагуб-
ные привычки и снижение интеллекта, рис-
куют стать взрослыми раньше времени.
Ведь они редко могут рассчитывать на эмо-
циональную, интеллектуальную или соци-
альную поддержку со стороны родителей
(см. табл. 29.1). Такие дети могут выглядеть
необычайно способными, умными, «взрос-
лыми», «зрелыми», ответственными, по край-
ней мере когда дело касается ближайших
родственников. Если один из родителей
психически здоров и лишен вредных при-
вычек, то ситуация несколько иная и шан-
сов для нормального развития ребенка зна-
чительно больше.
Вероятность же, что ребенок, которому
«не позволили» быть ребенком, будет иметь
психические проблемы, увеличивается, но
в этой области было относительно немно-
го исследований. Однако известно доста-
точно много случаев, когда у детей из про-
блемных семей в будущем было все нор-
мально. Очевидно, что с ребенком,
растущим в семье, члены которой имеют
психические нарушения, могут плохо об-
ращаться. Физическое и психическое наси-
лие, сексуальные посягательства здесь впол-
не обычные явления.
ЗббдЕТИ РОДИТЕЛЕЙ С ПСИХИЧЕСКИМИ ОТКЛОНЕНИЯМИ
Таблица 29.1. Характеристика психического состояния родителей, которое увеличивает
риск психических проблем у детей
Фактор
Плохое знание процесса развития
и потребностей ребенка
Недостаточная способность
получать знание о ребенке
Низкая эмпатия
или инициативность
Плохо развитая фантазия,
конкретность
Слишком медленная реакция
Слишком быстрый темп жизни
Недокармливание ребенка
Полное пренебрежение
родительскими обязанностями
Так заняты своими проблемами,
что остается мало времени
на удовлетворение нужд ребенка
Навязывание ребенку странных и
нереалистичных представлений
Тип заболевания/состояния родителей
Может наблюдаться у любого из родителей,
но чаще у страдающего умственным отстава-
нием (УО)
Особенно при УО и нарушении внимания
(включая шизофрению)
Шизофрения, синдром Аспергера, некоторые
личностные нарушения
Синдром Аспергера, УО
Глубокая депрессия, УО, тяжелая степень DAMP
Мания, наркотики, тяжелая степень ADHD,
синдром Туретта
Нервно-психическая анорексия, шизофрения,
личностные нарушения, злоупотребление
Злоупотребление, некоторые случаи
шизофрении, тяжелые личностные нарушения
или тяжелые меланхолические синдромы
Депрессия (эндогенная и невротическая),
панический страх, УО
Паранойя, шизофрения, некоторые формы
наркомании, УО
Жестокое обращение
с детьми и сексуальные
посягательства
30
Элизабет Бозаус
История
Характер плохого обращения с детьми не-
однороден. С общечеловеческой точки зре-
ния формы насилия, которым может подвер-
гаться ребенок, весьма разнообразны, это
может быть война и связанные с ней испы-
тания, детский труд, голод и т. д. Но все же
решающее значение для его развития имеет
ближайшее окружение — семья. Как обраща-
ются с ребенком в семье, зависит от лично-
стных особенностей родителей и самого ре-
бенка, семейной ситуации, структуры обще-
ства и культуры...
Религиозные воззрения на телесные нака-
зания детей на протяжении веков являются
постоянной темой для дебатов. С приходом
Реформации, например, усилилась жесткость
по отношению к детям, так как считалось,
что даже самый маленький ребенок поражен
первородным грехом, ожесточен и его надо
наказывать. Еще сто лет назад наказание
детей в Швеции было в порядке вещей. Пе-
релом общественного сознания в этом воп-
росе наступил, когда у детей стали замечать
некоторые необычные повреждения. Снача-
ла их приняли за новую болезнь, которую
назвали синдромом Каффи. В 1940-х годах
американские врачи-рентгенологи Caffeys и
Silverman (1945) обратили внимание на
странные изменения скелета у детей, перело-
мы костей рук и ног, иногда повреждения
черепа в сочетании с субдуральной гемато-
мой. Некоторые из них помимо этого стра-
дали анемией, были бледны и очень худы, но
заметно веселели по мере пребывания в
больнице. Сначала симптомам не находили
объяснения, но затем стали подозревать, что
детей, возможно, бьют и родители это скры-
вают. В середине 50-х годов уже было ясно,
что причиной странных изменений было
жестокое обращение с детьми, а не болезнь
(Heifer och Kempe, 1987). Кетре назвал со-
стояние детей с серьезными физическими по-
вреждениями, которые возникали вследствие
насильственных действий родителей, «синд-
ромом плохого обращения с ребенком». Бо-
лее современный термин — НСТ, «неслучай-
ная травма», повреждение, которое возника-
ет не по причине несчастного случая.
После этого проблема жестокого обраще-
ния с детьми привлекла всеобщее внимание.
В Швеции о таких случаях стали сообщать в
конце 1950-х — начале 1960-х годов. Лите-
ратура о жестоком обращении с детьми,
368ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
причинах этого явления и осложнениях по-
явилась в большом количестве, и она труд-
нообозрима. Чтобы оградить детей от тако-
го обращения, было создано Международное
общество предотвращения избиения детей.
Оно выпускает журнал «Жестокое обраще-
ние с ребенком и пренебрежительное отно-
шение к нему», устраивает примерно раз в
два года международные конференции.
С 1983 года в Скандинавских странах посто-
янно проходят семинары на эту тему, а в
1987 году ей была посвящена и первая евро-
пейская конференция.
Согласно Кетре, каждая страна, в кото-
рой возникает эта проблема, проходит че-
рез определенные стадии ее осмысления.
Первая — отрицание того, что проблема су-
ществует. Затем признание фактов физичес-
кого и, возможно, психического жестокого
обращения с детьми. И в конце концов,
признается и сексуальное посягательство на
детей, и плохое отношение к плоду (пагуб-
ные привычки у матери во время беремен-
ности).
Таким образом приходит общественное
понимание, что в этой обширной области
переплетается множество проблем. Когда
речь идет о детях, с которыми плохо обра-
щаются, понятие насилия необходимо под-
разделять на физическое и психическое,
каждое из которых, в свою очередь, может
быть активным и пассивным (Lagerberg,
1982). Получается четыре комбинации. Ак-
тивное насилие — это то, что совершают
непосредственно в отношении ребенка, пас-
сивное — это скорее вопрос об упущении и
небрежности в отношении него. Активное
физическое насилие — жестокое обраще-
ние в обычном смысле, когда ребенку нано-
сится физическая травма. Пассивное физи-
ческое насилие означает, что здоровье и
жизнь ребенка поставлены под угрозу, так
как его физические потребности не удов-
летворяются. Активное психическое наси-
лие выражается в виде угроз, жестов или
поведения окружающих, которое вызывает
стыд или расстройство у ребенка. К пассив-
ному психическому насилию относятся си-
туации, когда чувства, интеллектуальные и
социальные потребности ребенка не удов-
летворяются из-за каких-либо трудностей в
семье.
ВОЗ принято следующее определение
физического жестокого обращения с ребен-
ком: «событие, которое означает, что кто-то
взрослый дома нанес повреждения ребенку
таким образом, что они медицински доказу-
емы или включают не нормальное для дан-
ной субкультуры насилие». Под «взрослыми
дома» подразумеваются биологические или
приемные родители, воспитатели в детских
домах, бабушки, дедушки или другие род-
ственники, которые заботятся о ребенке,
взрослые старше восемнадцати лет, кото-
рые живут с ним или регулярно посещают
дом ребенка, например взрослые братья/
сестры, друзья родителей, т. д., а также дру-
гие люди, которые несут ответственность
за ребенка. Мы рассмотрим лишь активное
физическое насилие и сексуальное посяга-
тельство.
Жестокое обращение
с детьми
После того как был установлен факт жесто-
кого обращения с детьми, постоянно пред-
принимались попытки выяснить, насколько
часто это происходит. В Швеции число слу-
чаев обращения в полицию значительно уве-
личилось с начала 1990-х годов. Если в 1989
году было зафиксировано 365 случаев (дети
0—6 лет), то в 1999-м — 879. Причем число
серьезных случаев уменьшилось, а средних
— значительно увеличилось. Поводом к тому,
что люди чаще и смелее заявляют в поли-
цию, если подозревают плохое обращание с
детьми, стало изменение отношения к про-
блеме, увеличение внимания к ней.
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА369
Социальная служба Швеции совместно с
детскими домами в 1969—1970 годах попы-
талась выяснить причины, по которым дети
попадают в такие заведения. Были получены
сведения о 1 201 ребенке, из которых 294
подвергались дома телесному жестокому
обращению, 14 пережили сексуальное пося-
гательство и 893 росли в тяжелой семейной
атмосфере. С тех пор подобных исследова-
ний в Швеции не проводилось. В США в 1989
году около двух миллионов детей терпели
жестокое обращение и 1 200 умерли от это-
го. В Англии подсчитали, что с 1,5 процента
всех детей обращаются очень плохо. В Да-
нии в 1987 году таких случаев было 15 ты-
сяч, в Финляндии в 1978 году зарегистриро-
вано 200—300 серьезных случаев и 50 ты-
сяч менее серьезных, в Норвегии в 1982-м —
2 тысячи серьезных и 20 тысяч нетяжелых
форм физического насилия. Между тех циф-
ры эти ни о чем не говорят, так как кроме
физического бывает часто еще и психичес-
кое насилие. Видимые повреждения — это
всего лишь вершина айсберга. Поэтому вы-
явленные случаи отражают лишь малую
часть проблемы. На протяжении 1984—1993
годов в Швеции, согласно данным Централь-
ного статистического бюро, умерло 8 215
детей до пятнадцати лет вследствие убий-
ства или другого насилия.
Подача заявлений в полицию исходит от
социальных властей. И неизвестно, какое
число случаев остается нераскрытым. Орга-
низация ПДВО (Права детей в обществе)
ведет большую разъяснительную работу от-
носительно проблемы физического и психи-
ческого насилия.
Пока наказание в воспитании детей счи-
талось традиционным, было сложно провес-
ти грань между тяжелым наказанием и физи-
ческим жестоким обращением. Право роди-
телей наказывать ребенка не ставилось под
сомнение. И только в июле 1979 года был
принят Закон о запрещении телесного нака-
зания, § 3 главы 26 которого гласит: «Ребе-
нок не должен подвергаться телесному нака-
занию». Такие же запреты затем ввели в
Финляндии (1984), Дании (1986), Норвегии
(1987), Австрии (1989), а сейчас даже на
Кипре.
КАК ЗАМЕЧАЮТ ЖЕСТОКОЕ ОБРАЩЕНИЕ?
Причина повреждения у ребенка должна
быть установлена, если это возможно, опыт-
ным врачом, лучше детским хирургом. Но
чтобы травмированный ребенок был обсле-
дован, требуется, чтобы на его состояние
обратили внимание те, кто его окружает.
Считается, что в 90 процентах случаев сле-
ды жестокого обращения с ребенком можно
увидеть «невооруженным глазом». Прежде
всего это физические признаки, например
изменения на коже, которые могут вызвать
подозрение: царапины, свежие следы ударов,
укусов, удушения, ожогов (особенно сигарет-
ных)... Могут быть также переломы костей,
что очень значимо для диагноза. Особенно
важно установить причину повреждения та-
ких органов, как глаза и головной мозг. По-
вреждения внутренних органов (например,
травмированные печень или селезенка, кро-
вотечения в брюшной полости) также могут
свидетельствовать о случаях жестокого об-
ращения с детьми. Отравления и внезапная
смерть младенца являются, как правило, тра-
гическими случайностями, но иногда могут
происходить и по вине родителей. В Англии
исследованием 1991 года было выявлено, что
10 процентов детей, с которыми жестоко
обращались, имели братьев или сестер, кото-
рые внезапно умерли в младенчестве
(Newlands och Emery, 1991).
При обследовании важно отметить лока-
лизацию синяков и изменения кожи. Они
обычно бывают в тех местах, где ребенок не
может пораниться игрушкой (например, мяг-
кие и не выдающиеся части). Часто повреж-
дения располагаются вокруг рта и глаз, у пред-
370ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
плечий, на спине и ягодицах. Нередко встре-
чаются симметричные повреждения. После-
дний признак может указывать на то, что
ребенка сильно били и это могло привести
даже к точечным кровоизлияниям в мозге.
Психические признаки также могут быть
доказательством жестокого обращения с
ребенком. У него может наблюдаться стресс-
синдром (например, недостаточная циркуля-
ция крови и как результат холодные руки и
ноги, «мраморная» кожа с прожилками, блед-
ность). «Нецветущий вид» может быть при-
знаком того, что с ребенком жестоко обра-
щались долгое время. У травмированного
ребенка очень характерное выражение лица,
его описывают как «постоянную бдитель-
ность», «взгляд косули». У таких детей обыч-
но невыразительная мимика и печальные
глаза, они боятся общения, иногда наблюда-
ются рефлекторные жесты защиты.
Изменения в поведении. Существует два
типа поведения травмированного ребенка:
1 Отмечаемая в течение многих лет пас-
сивность. Маленький ребенок сговорчив,
очень спокойно лежит на столе обследова-
ния. Старшие дети очень выносливы в плане
напряжения. Многие из них выглядят удру-
ченными, апатичными, пугаются окружения,
тревожны и чувствительны.
2. Здесь наблюдается выраженное внеш-
нее поведение. Дети гиперактивны, шаловли-
вы, агрессивны вне семьи. Они не слушают-
ся, не могут сконцентрироваться, дерутся и
кричат. Примечательно также, что они не
чувствуют дистанции. Они контактируют с
кем угодно, но избегают смотреть в глаза и
убегают при попытке удержать их. Такое
поведение может указывать на то, что с ре-
бенком плохо обращаются. Однако надо
помнить, что гиперактивность и нарушения
концентрации в данном случае не являются
специфичными и могут быть и при других
состояниях.
Общими признаками, сигнализирующими
о физическом жестоком обращении, могут
быть частые посещения больницы по пово-
ду различных симптомов, нарушения сна,
небольших повреждений, отравлений, частых
инфекций как признака стресса.
В данной ситуации часто бывает так, что
между возникновением повреждений и визи-
том в больницу проходит много времени. При
этом родители говорят, что не знают, откуда
взялось повреждение, хотя ясно, что ребенок,
принимая во внимание его возраст, не мог
изувечить себя сам. Выслушивая разные
объяснения, надо обращать внимание на то,
чем родители обеспокоены: состоянием ре-
бенка, его самочувствием или тем, какие меры
будут приняты по отношению к ним.
Особая форма жестокого обращение с
детьми наблюдается при синдроме Мюнхга-
узена. В этом случае чаще всего мать утвер-
ждает, что ребенок болен, но при этом у
него ничего не находят. Она обращается то
к одному, то к другому врачу, подвергая ре-
бенка ненужным и нередко болезненным
обследованиям. Или мать хочет отравить
ребенка, ищет у него первоначальные симп-
томы, подделывает анализы, не кормит его
Мотив в этом случае трудно доказать, но
выходит, что мать наносит повреждения
ребенку, чтобы таким образом удовлетворить
какое-то свое сильное раздражение, сорвать
гнев на ребенке (Meadow, 1985).
ПРИЧИНЫ
Причины жестокого обращения с ребенком
пытались анализировать. Указывали на лич-
ностные провоцирующие черты и обстоя-
тельства, касающиеся как ребенка, так и
родителей. Среди детей, с которыми плохо
обращаются, много родившихся преждевре-
менно, а значит, требующих больше ухода и
внимания. Есть и столь беспокойные, что
своим поведением, криком, нарушениями сна,
гиперактивностью и агрессивностью, каза-
лось бы, сами провоцируют плохое к себе
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА 37 1
отношение. При этом дети приемные, а так-
же имеющие хронические болезни и инва-
лидность, подвержены большему риску жес-
токого обращения.
Кто жестоко обращается с ребенком? Ро-
дителей, которые применяют насилие по
отношению к своим детям, поделили на не-
сколько категорий (Socialstyrelsen, 1970):
1. Живущие под социальным давлением.
Это касается «незрелых» родителей, которые
не справляются со своей ролью, потому что,
будучи детьми, сами не получили нужной
заботы, ухода, тепла и поэтому не знают, что
надо ребенку.
2. Алкоголики и наркоманы, которые во
время опьянения могут схватить что угодно
и нанести увечья даже самому маленькому.
3. Психически больные родители, болезнь
которых создает большой риск для жизни
ребенка.
4. «Избивающие родители», которые по
виду относятся ко вполне нормальным лю-
дям. У большинства из них есть некий «встро-
енный механизм» жестокого обращения с
детьми. В нормальной семье случается, что
родители отшлепают вышедшего из-под кон-
троля ребенка, но вовремя остановятся и
никогда не переступят черты. Избивающие
же родители будут продолжать бить, как
будто получая какое-то облегчение.
5. Родители, которые применяют тяжелое
наказание как метод воспитания подростков.
Помимо личностных черт фактором риска
жестокого обращения с детьми являются и
семейные обстоятельства. Это касается та-
ких стрессовых ситуаций, как экономичес-
кие проблемы, безработица, плохие жилищ-
ные условия, потеря близкого друга или чле-
на семьи. Иногда напряженную ситуацию
создает само появление ребенка, например,
для матерей моложе двадцати лет или семей-
ных пар, которые часто ссорятся. Жестоко-
му обращению с ребенком часто сопутству-
ет жестокое обращением с женой.
Затем идут причинные факторы, которые
надо искать в структуре общества, где тер-
пимо относятся к насилию, считая ребенка
собственностью родителей. Развитие обще-
ства может привести к тому, что неработаю-
щие матери изолируются от окружающего
мира, теряют социальные связи, и поэтому
социальная адаптация ребенка в первые годы
в школе может быть неудовлетворительной.
Жестокое обращение с детьми, как и пси-
хическая болезнь, алкоголизм и т. д., случает-
ся в любой социальной группе. Но факторы
стресса в связи с неблагополучным соци-
альным положением семьи, тяжелыми усло-
виями воспитания, отсутствием или недостат-
ком поддержки друзей и родственников на-
блюдаются чаще в социально и
экономически неблагополучной группе По-
этому и риск возникновения жестокого об-
ращения с детьми, частота таких случаев
здесь выше. Между тем число скрытых слу-
чаев выше в более благополучной социаль-
ной группе.
МЕРЫ
Если наблюдаются явные признаки жестоко-
го обращения с ребенком, нужно принимать
меры. Каждый во властных структурах, чья
деятельность касается детей и подростков,
обязан, согласно § 71 Закона о социальной
службе (см. главу 36), заявить об этом соци-
альным властям. Даже если этот человек —
врач, учитель, медсестра или акушерка — не
работает во властных структурах, он обязан
доложить о случившемся. С января 1998 года
это касается всех, кто работает с детьми, в
социальной сфере или службе охраны детей
и подростков. Их обязанностью является
также неразглашение случившегося (однако
это обязательство нельзя рассматривать как
повод для молчания о случившемся). Прежде
чем докладывать властям, надо предупредить
об этом родителей. Затем ребенка следует
372 ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
извлечь из травмирующей среды и провести
соматическое обследование (лучше в стаци-
онаре), которое предусматривает осмотр,
фотографирование повреждений, рентгено-
вское обследование всего тела с целью вы-
явления возможных переломов, кровоте-
чений.
Важно и наблюдение за поведением ре-
бенка. Следует оценить, ведет ли он себя
соответственно уровню развития, каковы его
привычки сна и еды, как он вступает в кон-
такт с другими детьми, родителями и други-
ми взрослыми, понять поведение родителей.
Если в семье есть еще дети, их также надо
обследовать. Вопрос, будет ли сделано заяв-
ление в полицию, решают социальные влас-
ти. Если ребенок умер, то заявление подается
обязательно. У врача есть не столько обязан-
ность, сколько право сделать заявление в
полицию, если повреждения серьезные.
Нередко бывает, что жестокое обраще-
ние с ребенком только подозревают. Тогда
надо провести выяснение и, если подозрения
подтверждаются, доложить об этом социаль-
ному комитету. При подозрении на жестокое
обращение можно даже госпитализировать
ребенка, объяснив родителям, что, возмож-
но, у ребенка есть проблемы, но без обсле-
дования их не выяснить. Если родители отка-
зываются это сделать, то, согласно § 6 Зако-
на об особых решениях о лечении молодых
людей, его можно забрать без их разреше-
ния. В каждой детской больнице должно быть
расписано, как и кто будет заботиться о
ребенке. В экстренных случаях такое рас-
пределение облегчает задачу. Важно также,
чтобы секретарь социальной службы встре-
тился с ребенком в острый период, обратил
внимание на выражение его лица, увидел по-
вреждения, синяки и т. д. Это поможет влас-
тям быть объективными при дальнейших
оценках.
Задачей медперсонала является не доказа-
тельство жестокого обращения. Куда важнее
установить контакт с семьей и понять всю
ситуацию ребенка, чтобы помешать ее по-
вторению в дальнейшем. Риск же того, что
после возвращения домой к ребенку вновь
будут применять физическую силу, составля-
ет 15—25 процентов.
При оценке родительского умения забо-
титься о ребенке можно использовать пере-
чень значимых функций, предложенный нор-
вежским социологом Kari КШёп-Неар (1981)*
1. Умение видеть ребенка и его потребности
достаточно реалистично в соответствии с
его возрастом и развитием.
2. Умение сопереживать и понимать реакции
ребенка.
3. Адекватное беспокойство по поводу ре-
бенка
4. Умение предпочесть основную потреб-
ность ребенка — спокойствие — своим
потребностям.
5. Умение улаживать конфликты и ссоры,
контролировать свои импульсы.
6. Признание потребности в помощи.
Незрелость родителей здесь является худшим
признаком, чем их психические проблемы
(КШёп-Неар, 1991).
Чаще всего ребенка, подвергавшегося на-
силию, приняв меры предосторожности и
поддержки, можно вернуть домой. В осталь-
ных случаях ему надо найти другое место
для проживания. Показаниями к этому явля-
ются тяжелые повторяющиеся или серьез-
ные повреждения, которые наблюдаются у
детей в течение ряда лет, а иногда и такие
факторы риска, как частые кризисы в семье,
нежеланность ребенка, невозможность защи-
тить его от жестокого и проблемного роди-
теля. Иногда ребенка, чтобы уберечь от
физического насилия, вынуждены забрать из
дома (согласно § 6 Закона об особых реше-
ниях о лечении молодых людей) без разре-
шения родителей.
Другой способ узнать, как семья обраща-
ется с ребенком, — познакомиться со всеми
ее членами. Иногда нельзя отдавать ребенка
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА 373
бабушке или дедушке, так как вероятность
того, что с родителями, которые жестоко
обращаются с ребенком, в детстве обраща-
лись так же, составляет 80 процентов и, сле-
довательно, велик риск повторения ситу-
ации.
ПОСЛЕДСТВИЯ ЖЕСТОКОГО ОБРАЩЕНИЯ
При повторных обследованиях травмиро-
ванных детей выявляется большое число
серьезных последствий. Lynch и Roberts
(1982) в течение четырех лет наблюдали
40 травмированных детей и 41 брата и
сестру этих детей в качестве контрольной
группы. Выяснилось, что в первой группе
было всего 9 детей без проблем, в то время
как в контрольной — 21. Как у детей обсто-
яли дела раньше, неизвестно, но их семьи
не принадлежали к «проблемным» и были
представлены в обычных социальных груп-
пах. Замедленное развитие было чаще все-
го следствием неврологических нарушений
(60 процентов), умственного отставания
(54 процента), позднего развития речи (35
процентов), нарушения поведения (25 про-
центов) и общих симптомов, таких, как
плохая прибавка веса, проблемы со зрени-
ем и слухом. Похожие цифры были получе-
ны, например, в норвежском исследовании:
отставание в развитии — 33 процента, не-
врологические нарушения — 43 процента,
позднее развитие речи — 43 процента.
Когда дело касается физического наси-
лия в отношении детей, важно распознать
ситуацию заранее, чтобы забить тревогу и
выяснить все с помощью социальной служ-
бы, а затем на основании закона вынести
определенные решения, продиктованные
заботой о детях и подростках. Если устано-
вили виновника жестокого обращения с
ребенком, то он должен быть привлечен к
ответственности согласно § 5 главы 3 Уго-
ловного кодекса.
Чтобы предотвратить жестокое обраще-
ние с детьми, необходимо принять меры на
многих уровнях. Общество может с помо-
щью законов декларировать запреты. Но при
этом само общество должно хорошо отно-
ситься к детям. С помощью обучения и ин-
формирования персонала, работающего с
детьми, следует по возможности выявлять
детей группы риска. Если ребенок в младен-
честве плохо набирает вес, это может быть
признаком того, что с ним плохо обращают-
ся. Тогда необходимо установить контроль
за его здоровьем.
Чтобы снизить факторы риска, порой тре-
буется увеличение интереса к этой проблеме
со стороны общества и принятие мер. Если
ресурсы ограничены, Heifer (1991) рекомен-
дует в программе выяснения, лечения и пре-
дотвращения жестокого обращения сконцен-
трироваться на периодах рождения (6 меся-
цев до и 12 после) и начала обучения в школе.
Важной профилактической мерой являет-
ся обучение родителей, направленное на то,
чтобы они осознали, что их ребенок — лич-
ность, чтобы уважали его потребности и не-
прикосновенность
Сексуальные посягательства
в отношении детей
Сексуальные посягательства в отношении
детей были, вероятно, во все времена и во
всех культурах. В Древнем Египте, у инков, в
античном Риме и Греции был принят инцест.
Сейчас во всех культурах сексуальные пося-
гательства в отношении детей запрещены. И
если такое случается, например, в семье, то
это событие держат в тайне.
Когда в США в 1970-х годах начали обра-
щать внимание на подобные случаи, многие
взрослые женщины признались, что они пе-
режили это в детстве, и рассказали о том,
какие психические проблемы мучили их за-
тем в течение многих лет. В Швеции и в дру-
374ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
гих северных странах последствия сексуаль-
ных посягательств были отмечены в доку-
ментальных исследованиях. В последующем
они были подкреплены сведениями из других
стран, например Новой Зеландии (Bushnell et
al., 1992). Не существует каких-то особых
психических симптомов, связанных именно с
сексуальным посягательством, но часто от-
мечаются депрессия, попытки самоубийства
и другие формы самодеструктивного поведе-
ния, а также употребление наркотиков, про-
сптвуция, анорексия, булимия и т. д.
Проблемы, вызванные сексуальными по-
сягательствами, вполне понятны. Насколько
глубоко они «сидят» в пострадавших, можно
проиллюстрировать ночными кошмарами,
содержание которых всегда одинаково, не-
желанием вспоминать и рассказывать дру-
гим об этих эпизодах детства. Мужчины,
которые подвергались в детстве сексуальным
посягательствам, реже, чем женщины, но
также испытывают депрессию, симптомы
страха и имеют вредные привычки. Мальчи-
ки, подвергавшиеся насилию, могут испыты-
вать неуверенность в своей половой принад-
лежности, что во время взросления может
привести к излишней агрессивности, с помо-
щью которой они пытаются самоутвердить-
ся. В зрелом возрасте у них нередки пробле-
мы в области сексуальных отношений, 20—
50 процентов из них сами совершают
развратные действия в отношении детей
(Watkins och Bentovim, 1992).
Поэтому можно утверждать, что дети,
которые подверглись сексуальному насилию,
нуждаются в помощи, чтобы психические
нарушения не остались у них на всю жизнь.
ОПРЕДЕЛЕНИЕ
Сексуальные посягательства в отношении
ребенка включают в себя формы как физи-
ческого, так и психического насилия (см.
Socialstyrelsen, 2000; Svedin, 1999). Понятие
«инцест» должно использоваться в тех слу-
чаях посягательств, когда происходит кро-
восмешение. К сексуальному посягательству
относят и сексуальную экспансию в отноше-
нии детей и подростков, например использо-
вание их в детской порнографии.
Американский социолог Lucy Berliner оп-
ределяет сексуальное посягательство в отно-
шении ребенка как «ненормальное сексуаль-
ное переживание». Более подробно — «сек-
суальные действия, в которые втягиваются
дети и подростки, находящиеся в положении
зависимости, не созревшие еще по своему
развитию для полного осознания ситуации и
соответственно не могущие дать свое согла-
сие на эти действия» (Schechter och Roberge,
1976). Такой сексуальный поступок означает
физическое или психическое посягательство
на сексуальную неприкосновенность ребен-
ка. Это может означать- преследование с
намеками на секс, выставление напоказ сво-
их половых органов, сексуальные ласки, уча-
стие или присутствие ребенка при порно-
графических фото- или видеосъемках, учас-
тие его в акте онанизма или непосредственно
половом акте (вагинальном, анальном или
оральном). Хотя непосредственно половой
акт случается не так часто (примерно в 1/4
случаев), в законе считается таковым всего
лишь прикосновение к половым органам. В
последние годы также говорят о ритуальных
церемониях с участием детей в США, Англии,
Нидерландах и Бельгии. Возможно, дети на-
ходятся при этом под действием наркотиков,
поэтому представителям власти трудно по-
верить в такие невероятно садистские дей-
ствия, но, согласно свидетельским показани-
ям родителей, последствия бывают очень
тяжелые.
ЭПИДЕМИОЛОГИЯ
Как правило, при сексуальном посягательстве
на теле пострадавшего не остается никаких
следов (в отличие от жестокого физическо-
го обращения). Исключение составляют слу-
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА 375
чаи, когда на ребенка, используя насилие,
сексуально посягают люди с психическими
нарушениями.
Большинство насильников — мужчины,
женщины составляют лишь 5—15 процен-
тов (Watkins och Bentovim, 1992). Примерно
75 процентов пострадавших — девочки, при
инцесте доля их достигает 90 процентов.
Около трети всех сексуальных преступле-
ний совершается молодыми людьми
(Langstrom, 2000).
Обычно сексуальное посягательство про-
исходит, когда, пусть даже в незначительной
степени, между сторонами существуют рас-
полагающие отношения. В 85 процентах слу-
чаев обидчик хорошо известен ребенку: в
половине случаев это отец или отчим, стар-
шие братья, родственники или знакомые. У
ребенка сложились хорошие отношения с
таким человеком, он чувствует, что его лю-
бят, и не представляет, что с ним могут так
плохо поступить (когда физический контакт
постепенно перейдет границы и будет счи-
таться сексуальным действием). Но даже и в
этом случае ребенок, которому нравился его
«обидчик», может занять лояльную позицию,
понимая, что, если он все расскажет, винов-
ного могут ожидать тяжелые последствия.
Кроме того, и обидчик угрожает ребенку,
опасаясь, что тайна будет раскрыта.
Как часто происходят сексуальные пося-
гательства в отношении детей? В Швеции
каждый год на 1 000 детей до 15 лет прихо-
дится 1—2 заявления в полицию по поводу
подозрений о сексуальном посягательстве. С
середины 1960-х до середины 1970-х годов
число заявлений о сексуальных преступле-
ниях уменьшилось. С 1982 по 1993 год этот
показатель резко увеличился, затем к 1997
году снова уменьшился. Свыше половины
поданных в полицию заявлений касалось
подозрений о сексуальном посягательстве в
семье. Число заявлений увеличилось из-за
того, что люди стали чаще обращаться по
этому поводу в полицию. Но также известно,
что о многих случаях не заявляют (согласно
подсчетам, полиция узнает лишь о 10 про-
центах случаев), и поэтому истинного поло-
жения мы не узнаем никогда. В середине
1990-х свыше 1 000 детей в год в возрасте
около 14 лет звонили в BRIS и сообщали о
сексуальных посягательствах, но не отважи-
лись подать заявление.
Установить точные цифры пытаются раз-
ными способами, например при помощи
интервью с разными группами населения о
таких преступных действиях по отношению
к детям до восемнадцати лет. Когда в Шве-
ции в 1985 году 1 002 человека в возрасте
16—24 лет заполнили анкету с 14 вопроса-
ми, оказалось, что сексуальному посягатель-
ству подверглись 7 процентов девочек и 1
процент мальчиков. Это низкие по сравне-
нию с другими странами цифры (Англия —
12 процентов девочек и 8 процентов маль-
чиков; Норвегия — 16 процентов тех и дру-
гих, Финляндия в 1991 г. — 18 процентов
девочек и 8 процентов мальчиков — учени-
ков 9 класса. В Австрии [данные газетной
статьи, 1996 г.] каждая четвертая девочка до
шестнадцати лет подвергалась сексуальным
нападкам).
Сексуальные посягательства в отношении
девочек случаются чаще всего в 8—11 лет, в
отношении мальчиков немного позже. При
инцесте они продолжаются в течение не-
скольких лет.
Сексуальные посягательства происходят в
любой стране и на всех уровнях общества,
но чаще их обнаруживают там, где уже есть
психосоциальные проблемы. В Стокгольме в
1985—1987годах проводили исследование
(Priftakis, 1989) в социально неблагополуч-
ных округах, где подозревали наличие сексу-
альных посягательств. Из 72 процентов де-
тей, заявивших о них, 44 процента прежде
обращались к детскому психиатру по поводу
других проблем. 54 процента семей были в
контакте с социальными властями и получа-
ли какую-то форму поддержки, не считая эко-
376 ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
номической помощи, 25 процентов детей
имели родителей, злоупотребляющих алко-
голем. И только в 6,5 процента случаев за
ребенком ухаживали оба родителя.
Bostrom (1988) выделяет шесть групп
риска для детей:
1. Дети женщин, с которыми жестоко об-
ращаются дома.
2. Дети женщин, которые сами были жер-
твами жестокого физического и/или сексу-
ального обращения в детстве.
3. Внуки бабушек/дедушек, совершавших
сексуальное посягательство в отношении
своих или чужих детей.
4 Дети из семей с неясными возрастными
границами между поколениями и где родите-
ли находятся в жесткой дополняющей зави-
симости друг от друга.
5. Братья/сестры ребенка, которого уже
сексуально используют.
6. Дети-инвалиды с нарушениями разви-
тия или еще как-то отличающиеся от других
детей.
Одна из трудностей доказательства сексу-
ального посягательства в отношении ребен-
ка заключается в том, что лишь в 30—50
процентах случаев на теле пострадавшего
остаются признаки насилия. Физическое на-
силие случается реже (примерно 10 процен-
тов случаев). Поэтому надо обращать внима-
ние на другие признаки. Считается, что дети,
которые подвергаются сексуальному напа-
дению, чувствуют, что это плохо. Некоторые
из них пытаются передать суть случившего-
ся словами или поведением. Но часто их
трудно понять, и требуется особая чуткость
со стороны окружающих. Большинство же
детей в такой ситуации предпочитают вооб-
ще ничего не рассказывать. Они чувствуют,
что рискуют быть непонятыми, и боятся, что
им не поверят и выгонят из дома. Стыдятся
случившегося и испытывают страх по пово-
ду того, что будет, когда ситуация раскроет-
ся. Думают, что, возможно, это с ними что-
то неладно, что они одни с такими пробле-
мами. Большинство детей додумывают слу-
чившееся или обыгрывают его. Одни счита-
ют, что душа улетает из тела, когда «это»
случается, другие убеждают себя в то, что
это плохой сон, третьи — что все произош-
ло не с ними, а с кем-то другим (Dahlstrom-
Lannes, 1990).
Эти реакции детей объединили в так на-
зываемый синдром приспособления (Summit,
1983). Ребенок понимает, что сексуальный
контакт должен держаться в тайне, что он
беспомощен по отношению к взрослому. Не
получая своевременно помощи, он вынуж-
ден смириться с последующими посягатель-
ствами. Если ребенок через продолжитель-
ное время расскажет об инцесте близким или
властям, велика вероятность, что ему не по-
верят. В таком случае он чаще всего берет
свои слова обратно, что также рассматрива-
ется, как подтверждение обмана.
Симптомы, которые можно считать при-
знаком того, что ребенок подвергается сек-
суальным нападкам, зависят прежде всего от
его возраста, уровня развития, отношений с
обидчиком, типа сексуальных действий, их
длительности и т. д. Не существует особого
«синдрома постсексуального действия»
(Beitchman et al., 1991), у ребенка могут быть
какие угодно нарушения поведения. Раньше
в детской и подростковой психиатрии слу-
чаи обращения за помощью после сексуаль-
ных посягательств были крайне редки. Пос-
ле того как на проблему обратили внимание,
число таких случаев резко возросло. Напри-
мер, обследование ПО пациентов детской
психиатрической больницы показало, что 48
процентов девочек и 16 процентов мальчи-
ков подверглись сексуальным нападкам. Сре-
ди взрослых женщин — пациентов психиат-
рической больницы в США соответствующее
число случаев примерно такое же. Из тех, на
кого сексуально посягали, пациенты с погра-
ничными расстройствами личности, депрес-
сией или шизофренией составляли 51 про-
цент (Graine et al., 1988). В исследовании
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА377
Margo и McLees (1991) из женщин — пациен-
тов психиатрической клиники 76 процентов
подвергались сексуальному нападению в воз-
расте до шестнадцати лет.
Некоторые исследования выявили большое
число случаев нервно-психической анорек-
сии среди пациентов, которые подвергались
сексуальному насилию (Lash och Bryant
Waught, 1992). В литературе (Pope och
Hundson, 1992) нет доказательств риска бу-
лимии после сексуального насилия. Однако
Waller (1991) считает, что булимия после
сексуального посягательства встречается даже
чаще, чем нервно-психическая анорексия.
Поэтому мы еще раз подчеркиваем, что
не существует специфичных симптомов,
возникающих после сексуального насилия.
Симптомы, которые описываются в литера-
туре, свойственны как детской, так и взрос-
лой психиатрии. Ниже приведем для приме-
ра еще несколько симптомов, которые так-
же могут появиться после сексуального
насилия.
У младших школьников часто наблюдает-
ся регрессивное поведение, например, они
могут начать мочиться в постель, сосать
палец. У них может возникнуть страх перед
мужчинами. Они могут стать капризными,
бояться темноты, отказываться спать в оди-
ночестве. У некоторых проявляется чрезмер-
ный интерес к сексу, сексуальным играм, что
может привести к тому, что им не разрешат
играть с другими детьми. Однако следует на-
помнить, что повышенный сексуальный ин-
терес могут проявлять и некоторые дети с
психическими нарушениями, например син-
дромом Туретта и аутизмом (см. дальше
Gillberg, 2000).
У школьников средних классов, пережив-
ших сексуальное насилие, наблюдается сни-
жение концентрации и, как следствие, оце-
нок У них также могут быть нарушения сна,
ночные кошмары и фобии. Чувство стыда и
страх показать свое тело может привести к
отказу от участия в занятиях спортом или
обследования у школьного врача. Из-за это-
го страха дети отгораживаются от товари-
щей. У них часто проявляются и такие пси-
хосоматические симптомы, как боль в живо-
те, в горле, головная боль и т. д.
Подростки, которые не осмеливаются
рассказать о случившемся, а возможно, и те,
кто рассказали, но не нашли понимания, те-
ряют веру в себя. У них может проявиться
саморазрушающее поведение с вредными
привычками и т. д. Сексуальные посягатель-
ства считаются в США самой частой причи-
ной того, что девочки убегают из дома. Мно-
гие из них затем занимаются проституцией
Из опросов проституток выясняется, что
примерно 70—100 процентов из них под-
верглись сексуальному насилию в детстве.
Возможно, для некоторых девушек, пошед-
ших на многочисленные сексуальные кон-
такты, это был единственный способ полу-
чить тепло и внимание. Другие реагируют на
сексуальное насилие иначе. Они блокируют
свои чувства, уходят в депрессию, что часто
приводит к самоубийству. Некоторые девоч-
ки-подростки отказываются воспринимать
свое тело, отклоняют все, что связано с сек-
сом, сильно худеют или толстеют, чтобы
скрыть женские формы. Случаются истери-
ческие реакции — обмороки, параличи и т. д.
Часто подростки, чтобы сделать психичес-
кую боль ощутимой, наносят себе увечья,
кусают себя, щипают. Вышеописанные изме-
нения в поведении касаются прежде всего
девочек. У мальчиков, переживших сексуаль-
ное насилие, как показывают опыт и прове-
денные исследования, чаще всего наблюда-
ется реакция в виде эксгибиционизма, сексу-
ально вызывающего поведения до и в период
полового созревания.
Постоянные проблемы остаются не у всех,
кто подвергался сексуальному посягатель-
ству. Это зависит от того, как сильно реаги-
рует пострадавший. Важное значение имеют
также продолжительность насилия, отноше-
ние между ребенком и насильником, наличие
378ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
в насилии агрессивности, возраст виновника.
Считается, что те, кто испытывает посяга-
тельства в семье, реагируют сильнее всего:
75 процентов из них имеют постоянные
проблемы (в остальных случаях — 50 про-
центов). Те, кто подвергаются нападкам со
стороны людей, немногим старше их, реаги-
руют не так сильно, как в случае, если это
человек в возрасте родителей.
Физические признаки насилия, как мы уже
говорили, редки. Но должно настораживать,
если родители приводят ребенка на консуль-
тацию с различными жалобами на область
внизу живота. Это может быть отек, припух-
лость, из-за чего ребенку трудно сидеть, зуд,
кровотечения, повреждения половых орга-
нов, мелкие трещины вокруг ануса, что мож-
но увидеть у жертв инцеста, которые под-
вергались этому длительное время. Можно
также увидеть синяки, но не часто. Кондило-
мы у взрослых являются заболеванием, кото-
рое передается половым путем, как и у детей
в большинстве случаев. Кондиломы половых
органов всегда дают повод к тщательному
выяснению возможного сексуального пося-
гательства (Derksen, 1992). С помощью ана-
лизов можно обнаружить сперму, инфекции
(гонорею и хламидиоз). В редких случаях
отмечают беременность.
Очень важно, какую позицию занимает
мать по отношению к ребенку, особенно
если насилие произошло в семье и винов-
ным является отец. Ребенок, которому не
верят, замыкается в себе, прячет чувства, это
также способствует тому, что его психичес-
кие проблемы могут стать постоянными. У
исследователей в вопросе, насколько мать
знает или догадывается о том, что в семье
происходит сексуальное посягательство в
отношении ребенка, нет единого мнения.
Одни считают, что знает, но по каким-то
причинам молчит, другие — что не знает.
Что касается виновников насилия, то, как
говорит опыт, большинство из них выстра-
ивают настолько сильную психологическую
защиту, что даже себе не признаются в том,
что совершили какое-либо посягательство.
Lindblad (1989) беседовал с 10 из 11 муж-
чин, которых подозревали в насилии, совер-
шенном в семье, и выяснил, что каждый из
них признавал вину частично, отрицал сек-
суальное желание и то, что был инициато-
ром, отклонял некоторые жалобы или тип
посягательства и не считал, что все это вре-
дило ребенку. Такие люди часто утверждают,
что не имеют представления, о чем идет речь,
что ребенок лжет. Они могут признать кон-
такт, но придают ему другое значение: «Были
лишь ласки, и то несколько раз, что не могло
принести вреда ребенку». Насильник чаще
всего не испытывает чувства вины, а обви-
няет мать или утверждает, что девочка сама
его соблазняла. Он может также сказать, что
виной всему было сильное алкогольное опь-
янение. То есть все будет обращать в свою
пользу. Он может даже поставить себе в зас-
лугу, что якобы ввел девочку в мир секса,
стимулируя развитие ребенка. Насильник
редко ищет помощи, и обычно проходит
много времени, прежде чем он будет готов к
лечению.
В нескольких исследованиях (Letich, 1992)
пытались выяснить, кто именно совершает
сексуальные посягательства в отношении
детей. Можно сказать, что у 10 процентов
таких мужчин извращенное сексуальное раз-
витие. Одним из них для сексуального удов-
летворения требуется контакт именно с деть-
ми. Это так называемые установленные пе-
дофилы. У других сама ситуация может
вызвать сексуальное влечение. Bostrom
(1988) считает, что виновнику свойственно
значительное нарушение характера. Это чаще
всего патологическая личность, двигает ко-
торой не сексуальное удовлетворение, а не-
нависть к женщинам. На самом деле это за-
частую импотент. Он не испытывает ни стра-
ха, ни чувства вины и движим
необоснованной ненавистью. Такие мужчи-
ны часто уединяются с детьми.
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА 379
В остальных 90 процентах случаев винов-
ник обычно не преступник, не антисоциаль-
ный тип и не психически больной человек.
Однако здесь находят пограничные черты
нарцистического типа личности. Это чаще
всего склонные к уединению мужчины, кото-
рым трудно работать с кем-либо, они не
могут завязать постоянный чувственный
контакт, плохо контролируют импульсы и
плохо переносят разочарования. Они всегда
ощущают себя одинокими, нередко испыты-
вают глубокое чувство неполноценности,
часто психологически незрелы. Значитель-
ная часть таких мужчин подвергалась сексу-
альным посягательствам в детстве — как
много, неизвестно точно, но доля их в раз-
личных исследованиях колеблется от 1/3 до
3/4 (Grott, 1982).
Когда дело касается посягательства в се-
мье, принимают во внимание разные по
структуре типы семей, где такое может про-
изойти. Winding (1986) выделил три таких
типа. Первый — это брак между зависимым
мужчиной и доминирующей женщиной. Муж-
чина ищет поддержки и ухода, и женщина
вскоре начинает видеть в нем одного из де-
тей и соответственно относиться к нему.
Жена устает от зависимости мужа, от его
неумения удовлетворять ее желания. Она
закрывается как эмоционально, так и сексу-
ально, что, в свою очередь, ведет к тому, что
муж поворачивается к дочери.
Второй тип — ,это выраженная патриар-
хальная семья. Отец все контролирует и
рассматривает жену и детей как свою соб-
ственность. Он считает, что имеет право
использовать дочь, которая принадлежит ему,
и может оправдать свое поведение тем, что
хотел сам ввести ее в мир секса.
Третий тип семьи — когда и отец и мать
в детстве были оставлены родителями или
отвержены и принесли с собой в брак страх
быть покинутыми. Они эмоционально тре-
бовательны, но удовлетворить свои потреб-
ности или потребности детей не могут. Вме-
сто этого сами хотят получить от своих
детей заботу и поддержку. Если мать оказы-
вается самой слабой в семье, дочь берет на
себя ее роль, становится «маленькой мамой»,
ухаживает за домом и хозяином, и тогда отец
обращается к ней, чтобы удовлетворить свои
сексуальные потребности.
Помимо этого Will (1983) описал среди
семей, где происходил инцест, хаотичную се-
мью, где сексуальные посягательства столь же
непредсказуемы, как потребление алкоголя или
обострение психического заболевания.
РАССЛЕДОВАНИЕ
При сексуальном посягательстве в отноше-
нии ребенка большое значение имеет пра-
вильная оценка ситуации. Первое, что необ-
ходимо сделать, когда у ребенка проявляют-
ся соответствующие симптомы или он
пытается дать понять, что был подвержен
сексуальному насилию, это заявить в соци-
альный комитет. Согласно § 71 Закона о
социальной службе, обязанность эта возни-
кает даже при одном только подозрении о
сексуальном посягательстве (см. главу 36).
Самое важное — убедиться, что рассказ
ребенка о случившемся соответствует дей-
ствительности. Если это касается маленьких
детей (в возрасте до 28—36 месяцев), может
потребоваться помощь детского психолога.
Опрос ребенка более старшего возраста
должен проводиться школьным персоналом
и сотрудниками полиции, умеющими рабо-
тать с детьми. Это очень непросто, ведь ре-
бенок должен рассказать все не менее двух
раз: социальному комитету и полиции. Что-
бы суд поверил рассказу и оценил его, надо,
чтобы он был записан на пленку, а еще луч-
ше — на видео.
Слушание должно быть дополнено психи-
атрическим обследованием ребенка. Сами
вопросы по делу выясняют полиция, обвини-
тель и суд. Детский психолог может исполь-
380 ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
зовать специальный материал, чтобы ребе-
нок выразил свое состояние через игру, ри-
сунки и т. д. Специальные анатомические
куклы впервые стали использовать в США, и
вопрос этот много обсуждали (Britton och
O'Keefe, 1991; Cohn, 1991). Надо сказать, что
игрушки напрямую никогда не доказывают,
что ребенок подвергался сексуальным напад-
кам. Однако их не считают и провоцирую-
щими или неуместными, так как дети часто
с их помощью демонстрируют, что проис-
ходило с ними.
Достоверность показаний детей стала
предметом многих дискуссий, так как у них
почти никогда не бывает свидетелей, а дет-
ские слова немногого стоят против слов
взрослых. Психологи определяют достовер-
ность как категорию, которая установлена с
учетом уровня когнитивного развития чело-
века (восприятие, память, вербальные уме-
ния, личностное развитие). Таким образом,
достоверность — понятие достаточно ста-
бильное, оно не изменяется в зависимости
от ситуации и обстоятельств. Поэтому неле-
по оценивать незрелые черты ребенка и его
мораль с помощью этой категории. Lindblad
(1989) разработал специальную модель оцен-
ки достоверности рассказа ребенка на осно-
ве психоаналитических сведений, методов
научного исследования и своего медицинс-
кого опыта. Он рекомендует проверить: со-
впадает ли толкование частей события и
события в целом; внутреннюю логику систе-
мы толкования; совпадает ли оценка частей
события с тем, что было обнаружено в ходе
расследования; рассмотрен ли весь материал
и, наконец, могут ли выводы совпадать с
этими критериями. С этим Lindblad связыва-
ет и оценку поведения ребенка. Травмати-
ческие переживания оставляют следы. Дети
редко сразу рассказывают о том, что про-
изошло, они сначала играют. Поэтому пове-
рят ли ребенку, будет зависеть от того, как
он играет, есть ли в его игре какие-либо
намеки, а это частично зависит от наличия у
него страха перед тем, что напоминает о
неприятных событиях. Такие же реакции
можно обнаружить, например, после травма-
тичного пребывания в больнице.
Опыт показывает, что фальшивые жало-
бы редки, фальшивые отрицания, напротив,
встречаются часто. В одном американском
исследовании пытались оценить, как часто
дети лгут о сексуальных посягательствах на
них. Оказалось, что из 10,000 детей, по по-
воду которых были заявления о посягатель-
стве, лгали две девочки-подростка (Cantwell,
1983) В другом исследовании (Jones et al.,
1987) лгали 5 из 576 человек, 4 из них были
девочки-подростки, которые подвергались
насилию раньше. То, что ребенок может по
каким-то причинам лгать, никем не отрица-
ется, но обычно дети лгут, чтобы скрыть что-
то или достичь какой-то цели. Например,
когда ребенок, который был любимцем отца,
пользовался особым его расположением или,
наоборот, был нелюбимым, рассказывает о
посягательстве, ему не верят. Проблема в
этой связи не в том, что ребенок лжет, а в
том, что он не рассказывает. У миленьких
детей нет восприятия времени, они не могут
указать точное время события, к чему мож-
но обратиться как к доказательству. Даже
более старшим детям часто сложно быть
точными в своем рассказе, потому что они
делают все, чтобы забыть случившееся. Де-
тей подозревают во лжи и тогда, когда они
берут обратно свои слова из-за реакции ок-
ружающих на услышанное.
При разводе родителей тяжелое обвине-
ние о сексуальном посягательстве со сторо-
ны отца иногда означает попытку матери
добиться ограничения его в праве общения
с ребенком. Тогда рассказ ребенка является
часто стереотипным, ему не хватает деталей,
которые указывают на то, что это действи-
тельно пережито. При изучении 9 000 семей
в США обнаружено, что ложные обвинения
в конфликтных семьях случаются не чаще,
чем в обычных (Thoennes och Tjaden, 1990).
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА381
При тяжелых переживаниях ребенок мо-
жет прибегнуть к фантазии, что сделает вос-
поминание менее страшным, но тогда рас-
сказ его еще сложнее понять. Толкование
рассказа ребенка, таким образом, чрезвы-
чайно важно, и его надо оценивать исходя
из возраста, личности и социальных обсто-
ятельств, что лучше всего получается у дет-
ского психолога. Без детского психолога в
разбирательстве дела можно ошибиться,
особенно в отношении маленьких детей.
Если нет явных физических повреждений,
то поведение ребенка, игры или намеки не
могут быть доказательством. Только все
признаки вместе могут служить подтверж-
дением случившегося, так же происходит,
когда с ребенком обращаются плохо по
другой причине.
В докладе эксперта социальной службы
(Christianson, 1999) показывается, насколько
трудно оценить достоверность слов ребенка
и какое множество факторов при этом при-
нимается во внимание.
Все дети, которые подвергались сексуаль-
ным притязаниям или в отношении которых
есть подозрения об этом, проходят сомати-
ческие обследования. При этом принимают-
ся во внимание возможные признаки внеш-
него насилия, обследуется влагалище, рото-
вая полость и т. д., берется анализ на наличие
спермы, бактерий (гонококк, хламидии), про-
водится анализ крови, а при синяках иссле-
дуется время свертывания крови. Возможные
повреждения должны быть отражены в до-
кументах и сфотографированы. Отсутствие
признаков насилия на теле не означает, что
посягательства не было, но именно их часто
и не хватает для доказательства. А ДНК-тип
спермы виновника является доказательством.
Иногда случается, что ребенок сам наносит
себе повреждения, однако глубокие повреж-
дения при детском онанизме невозможны.
Соматическое обследование должно прово-
диться немедленно, если предполагается най-
ти признаки насилия. О необходимости его
проведения врач узнает от социального ко-
митета.
Вид повреждений, однако, не является
решающим фактором для доказательства
вины. В исследовании Lindblad (1989) они
были обнаружены у 19 из 29 детей, но лишь
в 10 случаях оценены как бесспорные и
только в 3 по ним был вынесен приговор. В
остальных случаях решающими были все
обстоятельства, включая рассказ ребенка.
Социальное управление считает, что нар-
коза при обследовании детей надо избегать.
Также необходимо обследовать братьев/сес-
тер потерпевшего, даже если они отрицают,
что к ним применяли сексуальное насилие.
Исследование, проведенное Muram с колле-
гами (1991), показало, что у сестер/братьев
потерпевших были найдены схожие призна-
ки, и через некоторое время примерно поло-
вина из них признались, что они тоже под-
вергались сексуальному посягательству.
Если тот, кто заботится о ребенке, проти-
вится его медицинскому обследованию, со-
циальный комитет в соответствии с § 32
Закона с особыми определениями о лечении
молодых людей имеет право устранить это
препятствие. Врач обязан, тем более по офи-
циальной просьбе управления региона, су-
дьи, обвинителя и полиции, если профессио-
нальная специализация позволяет или нет
особых причин против этого, провести об-
следование и выписать заключение.
Последующие меры зависят от обстоя-
тельств. Если факт сексуального насилия
установлен и виновник определен, надо до-
биться, чтобы его сразу допросили и он не
смог повлиять на рассказ ребенка. Если дока-
зательства в рассказе ребенка сомнительны,
проводится предварительное обсуждение с
представителем обвинения. Если он считает,
что для полицейского расследования сведе-
ний недостаточно, то социальные власти
обязаны начать выяснение общей ситуации
с того, как вообще обращаются с ребенком.
Важно, чтобы социальные работники не
382 ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
пытались получить доказательства сексуаль-
ного посягательства без использования ма-
териала, позволяющего оценить, насколько
сильны подозрения. Бывают случаи, когда
дело передается в слушание, а затем откла-
дывается. Тогда все вовлеченные в разбира-
тельство подвергаются большому давлению
и добиться ясности становится еще труднее.
Сексуальное посягательство в отношении
детей — такой тип дела, с которым одна
власть справиться не может. В этом случае
все представители власти должны работать
совместно, каждый по своей линии. В Шве-
ции существуют группы совместной работы
представителей различных органов власти —
социальной защиты, полиции, обвинителей.
Каждый действует в своей области, но в
целом работа построена так, чтобы ребенок
был защищен от внешнего влияния и давле-
ния, чтобы его не касались дела представи-
телей власти. Члены группы должны скоор-
динировать свою деятельность уже в началь-
ной стадии так, чтобы не мешать и не
затруднять работу друг друга. Тогда выясне-
ние произойдет быстро и появится возмож-
ность лечить полученные ребенком и его
семьей физические и психические повреж-
дения и последствия.
Из 10 случаев сексуального посягатель-
ства лишь об одном (Martens, 1990) заявля-
ется в полицию, приговор же выносится
примерно в 25 процентах из выявленных
случаев (Martens, 1991). В Эскилстуне, где
налажено хорошее сотрудничество между
властями, приговор выносится в 68 процен-
тах случаев.
Если расследование полиции ведет к об-
винению (что происходит лишь в 10 про-
центах случаев) и дело доходит до суда, то
приговор выносят уже в 90 процентах слу-
чаев. Решения по поводу наказаний подроб-
но описаны в главе 6 Уголовного кодекса.
Здесь лишь коротко скажем, что наказанием
может быть штраф или тюрьма в зависимо-
сти от возраста жертвы и тяжести преступ-
ления согласно несколько сложному его раз-
делению в законе: изнасилование, сексуаль-
ное принуждение, сексуальное использова-
ние несовершеннолетних и сексуальное на-
падение. Приговоренные к заключению за
сексуальные посягательства в отношении
детей не пользуются уважением среди дру-
гих преступников, и в тюрьме с ними могут
плохо обращаться, так как к насильникам
относятся с презрением.
ЛЕЧЕНИЕ
В случаях сексуального посягательства на
детей помощь нужна всем затронутым сто-
ронам. Как показывает опыт, она должна
начаться с индивидуального разговора.
Лечение проводится с помощью разных
терапевтических методов: психодинамической
терапии, когнитивной поведенческой терапии,
игровой терапии и т. д. (Svedin, 2000)
В результате такого лечения виновный
должен в первую очередь осознать, какой
вред насилие причиняет развитию ребенка,
и признать свою вину. Зачастую насильники
не понимают, что они совершили какое-то
преступление. Есть пример, когда мужчину
30 раз приговаривали к штрафам или тю-
ремному наказанию за сексуальные посяга-
тельства в отношении детей, пока не поняли,
что здесь требуются другие меры. В США как
альтернативу лишения свободы предприни-
мают специальное лечение. Это же предлага-
ли и в Швеции, но в ожидании изменения
закона преступники пребывали в тюрьме
(Goransson et al., 1988; Kwarnmark och Tidefors
Andersson, 1999). Сейчас все, кого пригова-
ривают за сексуальное преступление, долж-
ны несколько раз встретиться с психологом
и поговорить с ним. Но для того чтобы замо-
тивировать этих людей на лечение и затем
обработать ту «защиту», которую они пост-
роили в отношении своего злодеяния, требу-
ется много времени. Сначала можно посте-
пенно подойти к тому, чтобы поговорить о
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА 383
самом преступлении и вновь «пройти» через
все, что случилось. Идеально, если осужден-
ный, признав свою вину, сможет встретиться
со своей жертвой и попросить прощения.
Если насильник не получает лечения, велик
риск повторения преступления. Если наси-
лие произошло с использованием положе-
ния зависимости (например, учитель—уче-
ник, персонал больницы—пациент), считает-
ся, что риск повторения увеличивается В
этом случае виновного лучше перевести на
другую работу.
Родители/мать ребенка, который подверг-
ся сексуальному посягательству, также нуж-
даются в особой помощи, особенно если все
произошло в семье. Случившееся часто вы-
зывает сильные агрессивные чувства у чле-
нов семьи. Когда дело касается инцеста, дол-
жны быть обработаны с привлечением спе-
циалистов чувства стыда и вины, ситуация
соперничества.
Но прежде всего лечение получить долж-
ны сами дети. Разговоры с такими пациента-
ми вести трудно Ребенок не верит взрослым
Прежде чем он сможет обработать сексуаль-
ную травму, проанализировать ее, он должен
почувствовать доверие к психотерапевту.
Доверие завоевывается постепенно, потому
что первое время ребенок опасается, что его
будут использовать как прежде. Считается,
что надо начинать лечение, фокусируясь на
«доверии вообще» и не торопиться перехо-
дить к разговору о самом сексуальном пося-
гательстве. Ребенок может все отрицать,
поскольку отрицание создает кардинальную
психологическую защиту при всех внешних
травмах, в том числе и сексуального харак-
тера. Защита бывает более или менее силь-
ной днем, но ночью она «не работает». Кош-
мары часто повторяются в снах, как и при
других посттравматических стрессовых син-
дромах, когда человек вновь переживает
чувство, будто за ним охотятся. В таких слу-
чаях зачастую наблюдаются постоянные
нарушения сна.
Bostrom (1988) подразделил психологи-
ческие механизмы защиты при сексуальных
посягательствах следующим образом.Диссо-
циативная защита против внешних травм
может дать разные реакции, которые зави-
сят от того, как много человек прошел в
развитии эго. Человек может войти в состо-
яние измененного сознания: отрицает дей-
ствительность, уходит в фантазии, становит-
ся безучастным. Может наблюдаться не ме-
нее серьезное состояние деперсонализации
и дереализации, когда ребенок считает, что
«это» случилось не с ним, и что он находится
не здесь. Хуже всего, когда диссоциация про-
никает так глубоко, что ведет к «множествен-
ности личности» и у жертвы возникает две
или три личности.
Регрессия появляется при сочетании раз-
личных реакций защиты на всех уровнях
развития личности и не является специфич-
ной для случаев сексуального посягательства.
Это скорее признак психического истоще-
ния из-за продолжительного стресса.
В лечении девочек-подростков особенно
эффективной оказалась групповая психоте-
рапия. Доклады из Копенгагена, Малме и
Стокгольма говорят о хороших результатах
(Citron, 1988). Здесь постепенно и осторож-
но через ролевую игру, фантазии, снятие
напряжения осмысливают то, что случилось,
обсуждают поведение (от нежности до аг-
рессии) виновника, обрабатывают чувство
вины жертвы и чувство желания, которые
она могла испытать, и т. д. В конце можно
затронуть вопрос о естественной сексуаль-
ности. Для родителей, у которых дети стол-
кнулись с такой проблемой, целесообразно
создать группы, в которой они смогли бы
получить помощь и разъяснение.
В отдельных случаях инцеста можно пос-
ле индивидуального лечения начать семей-
ную психотерапию. Слишком сильную связь
между отцом и дочерью надо разрушить.
Мать должна взять на себя большую роль в
семье, чем раньше. Иногда нужно улучшить
384ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА
отношения в семейной паре. Порой такая
терапия требуется, чтобы сохранить семью.
Жестокое обращение с детьми и сексуаль-
ные посягательства — очевидные признаки
того, что с ребенком плохо обращаются.
Изменение законов, освещение этих проблем
в литературе и обсуждение в средствах мас-
совой информации привело к тому, что сей-
час тяжелые случаи встречаются редко. Но
все же не стоит удивляться тому, что число
различных посягательств в отношении детей
гораздо выше, чем констатировали раньше.
Наши знания и понимание проблем сексу-
альных посягательств в отношении детей и
последствий этих действий все еще очень
ограничены, хотя литературы и докладов о
новых исследованиях становится больше.
Положено начало развитию проекта «Соци-
альное движение», одной из тем которого
являются сексуальные посягательства в от-
ношении детей. Были представлены также
доклады экспертов в различных областях
знаний в форме дебатов по проблемам сек-
суальных посягательств, определений и при-
чин их возникновения, реагирования на них,
особенностей памяти детей, разработок бе-
сед полиции с детьми и т. д. («Сексуальные
посягательства на детей» — Socialstyrelsen,
2000).
Даже если насилие признается и лечение
облегчает ситуацию, все равно каждый та-
кой случай очень сложен и уникален. По-
этому в каждой группе специалистов, о ко-
торых мы говорили выше, должны быть
опытные люди, выработавшие свое отноше-
ние к сексуальным посягательствам в отно-
шении детей. Надо принять факт, что сексу-
альное насилие происходит часто, и осо-
знать возможность физических и
психических травм, которые могут быть у
пострадавшего ребенка.
Описание случая 1
Семнадцатилетняя девушка пришла на
прием к подростковому психиатру в связи
с судебным процессом о сексуальном по-
сягательстве. Девочка росла в спокойной
обстановке, пока у мамы не появились
психические проблемы и ее иногда стали
отправлять в больницу. Родители развелись.
С десяти лет девочка постоянно^подверга-
лась навязчивым приставаниям со сторо-
ны брата отца. Она интересовалась, нор-
мально ли это, потому что он поступал
так же с другими женщинами и девочками
в своем окружении. КогДа девочке испол-
нилось одиннадцать лет, дядя стал угро-
жать ей и «взял силой». Ей некому было об
этом рассказать, поскольку мать была по-
глощена своими проблемами, она думала,
что дочь просто грустит, поэтому и успе-
ваемость ее понизилась.
Чтобы привлечь к себе внимание, де-
вочка стала голодать и значительно поху-
дела, но никто ничего не заметил. Анорек-
сия постепенно переросла в булимию В
пятнадцать с половиной лет она сбежала
из дома, жила с друзьями и, казалось, нор-
мально справлялась.
На работе она рассказала молодому че-
ловеку о том, что с ней случилось. В пер-
вом судебном процессе, куда были при-
глашены также другие девочки, она забра-
ла свои показания, но через четыре года
смогла вновь подать заявление. Воспоми-
нания о насилии вызвали попытку само-
убийства путем приема таблеток. Сначала
девушка была очень агрессивно настрое-
на по отношению к обидчику, потом по-
жалела его. Насильника приговорили к
полутора годам тюрьмы.
Помимо анорексии и попытки само-
убийства последствия насилия выразились
в том, что девушка страдает от ночных
кошмаров, в которых она видит себя свя-
занной в то время как за ней охотится
что-то большое и черное. Ей трудно об-
щаться с мальчиками, но еще труднее — с
мужчинами постарше. У нее нет полного
доверия к взрослым людям, и она лишь
ЖЕСТОКОЕ ОБРАЩЕНИЕ С ДЕТЬМИ И СЕКСУАЛЬНЫЕ ПОСЯГАТЕЛЬСТВА385
недолго смогла прожить в приюте. Девуш-
ка чувствует себя старшей по отношению
к своей маме, считает, что потеряла не-
сколько лет своей юности и имеет пробе-
лы в образовании.
Описание случая 2
Десятилетняя девочка обратилась за помо-
щью в приемное отделение детской больни-
цы по поводу выделений из половых орга-
нов. Была диагностирована гонорея. У мате-
ри и отчима инфекции не обнаружили, стали
проверять родственников. Поскольку девоч-
ка отрицала сексуальный контакт, предполо-
жили, что она могла заразиться через поло-
тенце или другим бытовым путем.
Однако после этого девочка изменилась,
стала беспокойной, удрученной и иногда
мочилась ночью в постель. Часто плакала
вечерами и спрашивала, любит ли ее мама.
Однажды рассказала, что якобы ее хотел
изнасиловать одноклассник
Девочка посещала детского психолога,
но не доверяла ей. Проблемы в школе про-
должались, она не хотела туда ходить, и
успеваемость стала очень плохой.
В одиннадцать лет трудности в школе
стали еще более очевидными. Девочка жа-
ловалась на боль в животе по утрам, была
удручена и даже хотела покончить жизнь
самоубийством. Консультации с психоло-
гом продолжались, но она ничего не рас-
сказывала до двенадцати лет. Однажды
девочка и мать столкнулись случайно с
одним из родственников. Когда мать уви-
дела реакцию дочери, то все поняла и за-
ставила ее рассказать правду. Слушание
дела в полиции привело к судебному засе-
данию, и виновника приговорили к десяти
месяцам тюрьмы.
13-782
Общие принципы
Кристофер Гиллберг
Введение
Слово «лечение» (более или менее продолжи-
тельное по времени) чаще всего ассоцииру-
ется с понятием «болезнь» и с лекарствами.
Однако детское и подростковое психиатри-
ческое лечение редко (или вообще никогда)
заключается только в применении лекарств.
В детской и подростковой психиатрии обыч-
но имеют дело со случайными нарушениями
психического баланса или моделями чрезмер-
ных реакций у ребенка, семьи, группы людей,
а также с патологией черт личности, погра-
ничными психическими отклонениями, состо-
яниями инвалидности. Проблемы, связанные
с этим, лишь в исключительных случаях мо-
гут рассматриваться как болезнь.
Однако такие состояния, как нервно-пси-
хическая анорексия и булимия, аутизм, син-
дром Аспергера, синдром навязчивости, из-
бирательный мутизм, подростковые психо-
зы и так называемый DAMP/ADHD, в детской
и подростковой психиатрии часто все же
воспринимаются как болезни. Это важно
иметь в виду, проводя дискуссии о принци-
пах лечения.
лечения
Слово «лечение» в детской и подростко-
вой психиатрии применяется обычно в
ином значении, чем в соматической меди-
цине по отношению к другим болезням
Здесь практическое значение имеют совет,
поддержка, разговор, педагогические меры
в течение продолжительного времени, ко-
торые значительно превышают «классичес-
кие» меры лечения (например, фармакоте-
рапия и классическая индивидуальная пси-
хотерапия).
В этой главе мы рассмотрим именно та-
кую перспективу. Другие главы книги посвя-
щены «типичным» методам лечения (фар-
макотерапия, психотерапия различных ви-
дов), однако наиболее часто применяемые
меры (сбор анамнеза, установление диагно-
за, информация, совет и поддержка) и ис-
пользование их в клинической практике зат-
рагиваются в них незначительно. Поэтому
здесь дается краткое обозрение тех общих
принципов, которые надо принимать во вни-
мание в каждом конкретном случае возник-
новения психических проблем у детей и под-
ростков.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ 387
Значение диагноза
Ясно, что для планирования лечения решаю-
щее значение имеет диагностика. Но это
далеко не так очевидно при психических
проблемах, которые, как предполагают вра-
чи, а иногда и другой персонал больницы,
специалисты социальных и криминальных
служб, зависят от нарушения отношений,
семейных факторов. С такими пациентами
требуется, как правило, одинаковое обраще-
ние независимо от типа, продолжительности
нарушений и других факторов.
К ребенку с психическими проблемами
никогда не может быть применено лечение
или какие-либо другие меры без постановки
диагноза. Он, естественно, может быть и не
совсем точным, но все же к этому надо стре-
миться, исходя из той информации и тех
наблюдений, которые делает врач перед пла-
нированием лечения.
Диагноз не устанавливается «раз и навсег-
да», через некоторое время могут быть сде-
ланы какие-то поправки. Исходя из сведений,
приведенных в главе о классификации, мы
уже знаем, что диагноз не означает также
лишь название клинического синдрома (даже
если он дает значимую информацию сам по
себе). Делают и многоосевую оценку, прини-
мая во внимание личность пациента, общие
и частные особенности, сопутствующие со-
матические болезни, а также имеющие зна-
чение психосоциальные обстоятельства.
Значение диагноза при выборе метода
лечения нельзя недооценивать. Например,
при DAMP (глава 13) самое главное — вовре-
мя поставить правильный диагноз. Многие
родители (Marta Tikkanen i Safias egen bok,
1998) поняли: получить правильный диагноз
— значит получить и название проблемы
ребенка, что среди всего прочего говорит о
существовании в мире многих других детей
с похожими проблемами. Это может стать
для родителей позитивным поворотным мо-
ментом, который дает надежду на то, что с
симптомами ребенка можно справиться дол-
жным образом. Так, при изучении аутизма в
Гетеборге оказалось, что родители детей,
которые получили правильный диагноз пос-
ле семи лет, при наблюдении спустя много
лет чувствовали себя психически гораздо
хуже, чем те, которые узнали правильный
диагноз, когда ребенку еще не было четырех
лет.
Длительное наблюдение показывает, что
и сами дети, диагноз болезни которых был
установлен рано, впоследствии чувствуют
себя лучше. Сказать, что диагноз в детской и
подростковой психиатрии не имеет большо-
го значения (или, как считают некоторые,
даже опасен), означает лишь, что врач плохо
подготовлен или недостаточно опытен в
области диагностики.
Анамнез, психическое
состояние и обследование
ребенка
В детской и подростковой психиатрии, что-
бы получить конкретный диагноз, всегда
требуется собрать анамнез, сделать тщатель-
ное описание нервно-психического состоя-
ния пациента, а иногда и произвести такие
обследования, как ЭЭГ, психологическое те-
стирование, анализ хромосом и т. д. Хорошо,
если врач вызывает доверие у ребенка, если
у него есть опыт в области диагностики.
Часто это уже само по себе означает для
пациента и его родителей большой шаг впе-
ред в тяжелой ситуации. Пройдя через все
проблемы, возникающие в этой связи, мно-
гие родители, с одной стороны, обретают
облегчение, а с другой — тяжелые пережива-
ния. Некоторые возмущаются, отрицают
проблему, но обычно все же признают, что
разговор, несмотря ни на что, принес боль-
шую пользу. Родители, которые в конце кон-
цов понимают, что им и их ребенку хотят (и
388 ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
могут!) помочь, после некоторого возмож-
ного негативизма в целом все же меняют
свое отношение к ситуации.
Многие безосновательно беспокоятся, что
такие обследования, как компьютерная то-
мография мозга и ЭЭГ, вредны для ребенка и
могут привести к психическим проблемам.
Но при спокойном отношении, открытости
(когда ребенку, например, показывают перед
обследованием лабораторию, где делают
анализ) крайне редко, если не сказать никог-
да, ребенок или родители страдают от таких
обследований.
Образовательные меры
ИНФОРМАЦИЯ, ПОДДЕРЖКА, СОВЕТ
Информация, поддержка и совет должны
иметь место всегда в процессе предваритель-
ного диагностирования и выбора лечения. В
первую очередь надо ясно и доходчиво до-
вести подходящую информацию до ребенка
и родителей, а затем, возможно, и других
людей из их ближайшего окружения. «Под-
ходящая» информация означает в этой связи
— понятная тем, с кем врач говорит. Это
означает также, что врач должен быть чут-
ким в отношении того, сколько информации
можно предоставить конкретной семье. Ре-
бенок должен в целом знать, о чем говорит
врач, поэтому некоторую информацию мож-
но дать в его присутствии, а об остальном
стоит, возможно, побеседовать только с
родителями (желательно обоими) при их
повторном посещении.
Для собеседования надо, естественно, от-
водить достаточно времени, так как есть
пределы возможности человека концентри-
роваться и воспринимать информацию в
кризисной ситуации. Исходите из того, что
семья находится в кризисе, когда узнает о
психических проблемах ребенка, но не счи-
тайте, что теория кризиса и принципы кри-
зисной терапии всегда применимы. Многие
семьи сами обрабатывают трудную инфор-
мацию за время между первым и повторным
приемом (который может быть через день,
неделю или месяц в зависимости от типа
проблемы и географического расстояния до
врача). Ребенок старше шести лет может
понять часть информации, которую дают
родителям. Поэтому не всегда правильно
отказываться от идеи говорить о проблемах
ребенка в его присутствии, это зависит ско-
рее от характера проблемы. Не существует
определенного правила, как надо предостав-
лять информацию.
Письменная информация (например, при
аутизме, DAMP/ADHD, нервно-психической
анорексии, синдроме Туретта, отказе от шко-
лы, избирательном мутизме) часто требует
дополнительного осмысления. Родители мо-
гут взять ее домой и вернуться с вопросами
Узнайте, какая есть письменная информа-
ция в распоряжении родителей при редких
состояниях ребенка и предусмотрите, чтобы
она всегда имелась в отделении. (Не забудьте
о семьях беженцев, которым информация
иногда нужна на их языке!).
При повторном посещении родителей
можно упомянуть о различных объединени-
ях проблемных детей, например о Союзе
детей, подростков и взрослых с нарушениями
развития, Союзе детей с аутизмом (если у ре-
бенка такие или похожие проблемы), Союз
«Внимание» для детей с ADHD и DAMP. Но
при этом следует занимать нейтральную по-
зицию и не уговаривать родителей — некото-
рые не хотят идти в эти организации именно
потому, что у их детей такие нарушения. Же-
лания родителей всегда надо уважать.
Существуют книги о детских психиатри-
ческих проблемах. Надо их упомянуть, мож-
но указать их и в письменной информации
Но следует предупредить, что такие книги не
всегда дают нейтральное представление о
болезнях (особенно это касается нервно-
психической анорексии и аутизма) и нельзя
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ 389
примерять к своему случаю все написанное
в них. После такого предупреждения родите-
ли могут читать любую информацию.
Информацию надо повторять родителям
и ребенку в различные периоды наблюдений
и обследования, а также в динамике диагно-
стики. Ее лучше делить на маленькие «пор-
ции». Будьте готовы к тому, что родители
могли узнать нечто отличающееся от того,
что вы хотите им сказать. Желательно, что-
бы при передаче информации присутствова-
ли оба родителя.
Метод «совет и поддержка» в детской и
подростковой психиатрии иногда встреча-
ют с пренебрежением, несмотря на то, что
именно этого ждут родители. Не стесняй-
тесь спросить у родителей о том, что они
думают. Такие вопросы могут быть отправ-
ной точкой для активного общения, добро-
желательного принятия родителями сове-
тов и поддержки со стороны психиатра.
Ясно, однако, что конкретные советы вра-
ча часто имеют лишь эмпирическую (ис-
ходящую из собственного опыта) основу,
поэтому советуем чаще обращаться к гла-
вам об отдельных синдромах. Информация,
совет, поддержка являются обычным «ле-
чением» в детской и подростковой психи-
атрии. Научная основа такого метода не
слишком хорошо разработана (по крайней
мере, когда дело касается аутизма и DAMP),
но собранный, наработанный врачом опыт
помогает семьям с детьми, у которых такие
диагнозы.
Создание группы родителей (желательно
с компетентным руководителем) является
важной частью программы образования,
особенно если считается, что у ребенка на-
рушение, симптомы которого проявляются
обычно только через несколько лет. Такие
группы могут постоянно встречаться с вра-
чами для получения, например, информации
о «последних новостях» в данной области,
разговора о проблемах, а также снятия нако-
пившихся вопросов.
ВЛИЯНИЕ НА ОТНОШЕНИЕ ПОСТОРОННИХ
ИЗ ОКРУЖЕНИЯ РЕБЕНКА И ИНФОРМАЦИЯ
ДЛЯ НИХ
Влияние на отношение посторонних к пси-
хическим проблемам и нарушениям у детей,
на их отношение к самому ребенку является
важной частью программы мер. Информа-
цию о проблемах детей с нарушениями (ес-
тественно, с согласия семьи) нужно дать
прежде всего школьному персоналу, учите-
лям и другим людям, которые обычно кон-
тактируют с ребенком. Распространение зна-
ний о развитии детей и их психических
проблемах через лекции, информационные
доклады, книги и участие в общих дебатах в
СМИ — важная общая мера, часто имеющая
положительное действие даже в отдельных
случаях. С точки зрения здоровья человека
такие попытки повлиять на отношение к
проблемным детям трудно переоценить.
Особые меры лечения
В Швеции в детской и подростковой психи-
атрии используются в основном традицион-
ные методы лечения — семейная психотера-
пия (в разных формах в 33 процентах слу-
чаев), индивидуальная психотерапия (28
процентов) и медицинское фармакологичес-
кое лечение (28 процентов). Цифры взяты
из исследования Jaensson с соавтором (1988).
В некоторых случаях используются два-три
варианта лечения одновременно. Это озна-
чает, что в детской и подростковой психиат-
рии и «традиционная», и считающаяся «спе-
цифической» методики лечения могут состав-
лять единую основу помощи ребенку и семье.
Здесь надо сказать также несколько слов
о редко применяемых в детской и подрост-
ковой психиатрии методах. Так, при DAMP и
других изменениях развития должна быть
относительно частым мероприятием лечеб-
ная гимнастика и тренировка по индивиду-
ально разработанной программе. Их исполь-
390 ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
зуют также, если ребенок проходит лечение
вне детско-подростковой психиатрии.
Больше половины всех детей, являющихся
пациентами детских и подростковых психи-
атров, имеют трудности в школе и различно-
го типа проблемы обучения. Это почти все-
гда приводит к специальным, не присущим
педагогике мерам в школе. Поэтому нужна
тесная взаимосвязь в работе между медицинс-
ким и педагогическим персоналом. Трудности
с языком и речью (прежде всего в начальной
школе) более чем в половине случаев связа-
ны с тяжелыми психическими проблемами
ребенка. Здесь должно быть очевидным со-
трудничество между детским психиатром и
логопедом. В детской и подростковой психи-
атрии необходимо использовать определен-
ные гимнастические упражнения и занятия с
педагогом, психотерапевтом и логопедом.
Некоторые исследования (Serpell, 1986;
Kaplan, 1989; Pelletier, 1989) показали значе-
ние использования домашних животных в
лечении детей с психическими проблемами.
При этом наблюдается, что доверие, которое
дети ощущают к себе со стороны «братьев
наших меньших», улучшает их самочувствие,
способность общаться с другими детьми. Но
надо отметить, что животных привлекали
лишь как дополнение к основному лечению.
Возможно, этот опыт может привести к рас-
ширению практики использования собак и
кошек для лечения в детской психиатрии
(Norling, 1990). Естественно, надо принимать
во внимание риск аллергии.
ОТКРЫТЫЙ И ЗАКРЫТЫЙ УХОД
Из всех детей, которые контактировали с
детскими и подростковыми психиатрами (а
это примерно 10—12 процентов всех детей
и подростков в обществе, см. главу 1), лишь
5 процентов лечились в условиях закрытого
ухода (в стационаре). Такой уход требует
достаточно многочисленного персонала и от
30 до 50 процентов всего бюджета детско-
подростковой психиатрии.
В каждом регионе Швеции есть учреждения
как с открытым, так и с закрытым уходом. В
первых работают детские психиатрические
команды, состоящие из врача, психолога и
куратора. При закрытом уходе осуществляет-
ся главным образом продолжительное лече-
ние в учреждениях разных типов — иногда
без особых различий, иногда специализиро-
ванных (для детей и подростков с аутизмом,
психозами и т. д.). Отделения больницы для
выяснения диагноза и быстрой помощи паци-
ентам с острым психозом, риском суицида ит
п. есть только в некоторых областях. Во мно-
гих местах есть контрактные приюты/дома,
где осуществляется закрытый уход за проблем-
ными детьми в выходные дни.
Сейчас детские и подростковые психиат-
ры в Швеции активно проводят исследова-
ния в области детской психоневрологии,
эпидемиологии, в том числе с изучением
случаев усыновления, так как проблемы се-
мейного взаимодействия, организации рабо-
ты социальной сети и психотерапевтичес-
ких служб вызывают все больший интерес.
Увеличение знаний в области детской пси-
хоневрологии привело здесь к глубокой суб-
специализации. Сейчас по модели, отрабо-
танной в Гетеборге, во многих регионах
Швеции создаются специализированные
детские психоневрологические центры. Есть
также особое отделение нейропсихиатрии в
Шведском центре детской и подростковой
психиатрии. Потребность в отраслевой спе-
циализации в детской и подростковой пси-
хиатрии все возрастает.
Значение временной
перспективы
Некрторые, даже тяжелые, психические
проблемы проходят у детей быстро (дни,
недели) или достаточно быстро (месяцы).
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ 391
Другие (35—50 процентов случаев), состо-
ящие, по эпидемиологическим подсчетам
Gillberg (1985), из фунюдиональных помех
и нарушений, растягиваются на многие
годы, иногда продолжаются до и во время
взросления, а порой длятся всю оставшую-
ся жизнь. Правильный диагноз на раннем
этапе дает вероятную возможность оценить,
в какую из этих групп войдет ребенок.
Знание возможной долговременной перс-
пективы является основной предпосылкой
того, что дети и их семьи будут чувство-
вать себя спокойно, работая над устране-
нием симптомов вместе со своим докто-
ром. Дети с аутизмом, синдромом Асперге-
ра, DAMP, синдромом Туретта, синдромом
навязчивости, шизофренией, нервно-психи-
ческой анорексией и некоторыми другими
заболеваниями (и даже с некоторыми со-
циально-поведенческими нарушениями) не
становятся здоровыми после кратковремен-
ных терапевтических мер. Им предстоит
лечение в долгой перспективе, часто — в
течение всей жизни.
Индивидуальная
психотерапия
Торд Иварссон и Бьёрн Врангсё
Введение
У индивида психические проблемы и симп-
томы рассматриваются как нарушение (сей-
час или в прошлом) связей между биологи-
ческими, психологическими и социальными
факторами. Во многих случаях (Masten och
Garmezy, 1985) это может быть следствием
дисбаланса между стрессом и способностью
человека справиться с ним (модель «стресс-
уязвимость»). Многофакторность такой мо-
дели снижает значение линейных причин-
ных связей. И тогда факторы уязвимости,
несмотря на их происхождение, могут повы-
сить риск того, что напряжение вызовет
стресс/страх. Примерами факторов уязвимо-
сти могут быть перцептивные и когнитив-
ные нарушения, склонность к страхам, про-
блемы отношений (Fonagy et al., 1994; van
Ijzendorn, 1994), вредные привычки, а также
психические болезни у родственников. С
другой стороны, спокойные отношения в
семье, где есть взаимоподдержка, а также ста-
бильные связи семьи и школы уменьшают
риск развития симптомов.
Психотерапия с помощью методов психо-
логического воздействия создает возможное-
32
ти для лучшего восприятия себя и действи-
тельности, вырабатывает умение владеть по-
вседневными жизненными ситуациями, под-
держивать связь с другими людьми. Психоте-
рапевтические меры могут быть применены
к индивиду, семье/группе или социальному
окружению. Психотерапевтические методы
характеризуются тем, что они располагают
системой понятий и идей, которые могут дать
адекватное объяснение симптомам пациента
и помочь ему выйти на активные действия
по решению проблемы (Franks, 1982).
Исследование результативности психоте-
рапии является методологически трудной
областью. Более изучена практика примене-
ния психотерапии у взрослых, чем у детей
и подростков. Kazdin (1993) в статье-обо-
зрении рассмотрел опыт применения пси-
хотерапии у детей и подростков и пришел
к выводу, что в последнее время в этом на-
правлении «сделан значительный шаг впе-
ред». Однако результаты психотерапии и
сам процесс их исследования осложняются
большой зависимостью детей и подростков
от окружения (семьи, школы, друзей), а так-
же процессами роста и созревания (Kazdin,
1993).
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
393
Обзоры результатов психотерапевтичес-
кого лечения показывают, что улучшение
наступает примерно у 2/3 пациентов, в то
время как в группе сравнения, не получаю-
щей такого лечения, улучшение наступает
лишь у 1/3 (Rosenthal, 1983). Точные разли-
чия между разными психотерапевтическими
методами не установлены даже в тех случа-
ях, когда какой-то из них оказался более
эффективным, чем другие (Kazdin och Bass,
1989). Благоприятный эффект лечения не за-
висит от теоретической направленности пси-
хотерапевтической школы (Luborsky et al.,
1985), но усиливается, как показывает прак-
тика, опытом терапевта и полным доверием
при взаимодействии с пациентом (Haynes,
1976; Lubozsky et al., 1988).
Уровень сложности проблематики также
имеет значение. Будущие исследования дол-
жны быть направлены на специфические
вопросы, касающиеся психотерапевтических
процедур, дальнейшее развитие классифика-
ции диагностической системы и контроль
уровня результативности психотерапии как
метода лечения (Kazdin, 1993).
ОСНОВНАЯ МОДЕЛЬ
На психические симптомы и проблемы мож-
но влиять разными психотерапевтическими
методами. Одни из них воздействуют на не-
специфические общие факторы (Вагапу et
al, 1993), другие имеют значение при взаи-
модействии психических и физиологических
процессов.
Stern (1996) уточняет, что существуют зна-
чимые связи между внутренними ложными
представлениями человека о себе и его дей-
ствиями и поведением. Наш опыт взаимодей-
ствия с другими помогает нам построить
наши собственные внутренние представле-
ния как о себе, так и о других. Такие пред-
ставления формируют модели взаимодей-
ствия (например, модель взаимодействия
членов семьи). Доминирующие внутренние
представления влияют на то, как мы пережи-
ваем действия других. Если эти представле-
ния меняются, то меняется и вся модель
отношений между двумя взаимодействующи-
ми людьми, то есть меняется их восприятие
мира и поведение. Иными словами: когда мы
поступаем по-другому, то и с нами обраща-
ются по-другому — взаимодействие меняет-
ся. То есть поведение людей по отношению
к нам может выстраивать и изменять наши
внутренние представления. Эти изменения
могут фокусироваться на внутреннем пред-
ставлении, на модели взаимодействия или на
действии/поведении. Происходящее пред-
ставлено на следующей (рис. 32.1) модели
(Downing, 1996).
Когнитивность,
структура мышления
Ложные представления,
внутренние образы, —
фантазии
Аффекты
чувства
Телесные т
ощущения
Стимул из
органа чувств.
Стимул из внут-
реннего органа
Возбуждение-
Моторика
действия
Рис. 32.1. Психофизиологическая модель
развития
Ребенок, восприняв стимул из органа
чувств и/или от внутренних рецепторов, ис-
пытывает внутреннее возбузкдение (волнение)
— чувство, которое через телесные ощуще-
ния, вызванные различными двигательными,
394 ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
физиологическими или аффективными реак-
циями, переживается как приятное или не-
приятное. Со временем у индивида развивает-
ся и дифференцируется способность пережи-
вать аффективные реакции, выстраивается
сложная система символов, формируются
умственные способности. Система символов,
которая организована согласно так называе-
мому первичному процессу, базирующемуся
на интрапсихическом, ментальном восприя-
тии внешней действительности, делает воз-
можным построение внутренних образов,
представлений и фантазий, которые сложно
сформулировать словами. Система символов
генерирует и когнитивные процессы (напри-
мер, структуру мышления), которые органи-
зованы согласно как первичному, так и вто-
ричному процессу и обеспечивают отноше-
ния с внешней действительностью.
Сложные жизненные ситуации индивид
может пережить благодаря полученному ра-
нее опыту, ориентируясь на внешние обстог
ятельства и внутреннее ощущение того, как
можно поддержать себя, чтобы оптимально
справиться с ситуацией. Выделенные курси-
вом на рис. 32.1 аспекты можно рассматри-
вать как частичные функции психобиологи-
ческой целостности, где происходит обрат-
ная связь внутри и между этими функциями.
Эффективная психотерапевтическая рабо-
та с отдельными функциями или их совокуп-
ностью может оказывать влияние на целос-
тность личности.
Когнитивная психотерапия может воздей-
ствовать на аффективные и чувственные
переживания человека, что, в свою очередь,
сказывается на состоянии его внутреннего
мира, символических представлениях. Рабо-
та с аффективными действиями (например,
при телесной терапии) помогает дифферен-
цировать чувства/аффекты и влияет на струк-
туру мышления. Работа с поведением/дей-
ствием в эмоционально заряженной ситуа-
ции (например, при поведенческой терапии)
может влиять на чувства/аффекты и вообра-
жение. Чувственно значимые переживания на
вербальном и невербальном уровне вытека-
ют из взаимодействия со значимыми други-
ми людьми. Модель взаимодействия при этом
является решающей для изменения/развития
отдельного индивида, что актуализирует из-
менения и у других индивидов, если они
находятся во взаимосвязи и взаимодействии.
Наличие психологических проблем, которые
проявляются в отношениях между людьми,
может стать основой для применения соци-
ально-психологических групповых методов
психотерапии.
Центральными для психологического раз-
вития являются особенности сформирован-
ных межличностных отношений. Они опре-
деляют взаимодействие пациента и врача в
процессе психотерапии. Пациент должен
иметь возможность выстраивать эти отно-
шения. Ранний опыт (Ainsworth et al., 1978:
Main et al., 1985) восприятия (спокойствие/
неспокойствие) родителей, себя и окружаю-
щей действительности является для ребенка
отправной точкой формирования и разви-
тия его личности в процессе психотерапии
(Bowlby, 1982).
Общие аспекты
психотерапии
Разные психотерапевтические школы ори-
ентированы на различные психологические,
физиологические и социальные аспекты
функционирования личности. Общее же у
них то, что они с различных исходных то-
чек, применяя различные методики, прора-
батывают чувственное, аффективно заряжен-
ное переживание/поведение. Проблему, по
поводу которой назначена терапия, можно
решать во время терапевтической сессии
различными способами. В ходе лечения,
выстраивая отношения между пациентом и
другими в группе, пациентом и терапевтом,
пациентом и членами семьи, а также други-
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ 395
ми значимыми людьми, можно существенно
активизировать решение проблемы пациен-
та. Симптомы и конфликты можно активизи-
ровать с применением вспомогательных
средств — телесных техник с акцентом на
напряжение мышц и дыхания, с помощью
игрушек, картинок или музыки, с помощью
акцента на внутренний мир в измененном
сознании, находясь в глубоком расслаблении
или под гипнозом. Чувственно заряженный
материал становится «мишенью» в разговор-
ной терапии и/или активизируется в тера-
певтической ситуации через различные при-
емы. Он может формироваться, обрабаты-
ваться, пониматься и интегрироваться или
быть связанным с новыми видами поведения
или поступками.
КОНТРАКТ И РАБОЧИЙ СОЮЗ
Психотерапевтическая практика требует за-
ключения контракта, предусматривающего,
что ожидает получить от лечения пациент и
что предполагает предпринять терапевт. В
контракте сформулированы цели лечения,
продолжительность сессий, их частота и со-
держание, процесс лечения, оплата и т. д.
Этим документом определяется также, в рам-
ках какой определенной методики и в каких
границах будет проходить терапевтическое
сотрудничество. В психодинамической тера-
пии особенно важно, как пациент и терапевт
относятся к выполнению условий контракта,
поскольку во многом именно от успешности
их взаимодействия зависит успех лечения.
Это не значит, что пациент должен безого-
ворочно принимать все, что говорит тера-
певт. Он может по-разному относиться к
терапевту (в благоразумных пределах), но
при этом не должен нарушать процесс пси-
хотерапии. Он должен приходить на лече-
ние в запланированные часы, говорить о
своих чувствах, выполнять все задания, о
которых договаривались, а если это ребенок,
то, например, и поиграть. Главная задача те-
рапевта — создать условия для того, чтобы
пациент как можно дольше сохранял жела-
ние взаимодействия.
Психотерапевтический
процесс
СТРУКТУРА И ИНТЕНСИВНОСТЬ АФФЕКТА
Психотерапевт, вне зависимости от того,
какая форма психотерапии будет применять-
ся, должен определить некоторые основные
аспекты, которые надо учитывать в лечении.
Прежде всего это установление и развитие
контакта с пациентом, а также поиски опти-
мальной интенсивности аффектов. Пациент
с развитой личностью (в психодинамичес-
кой терминологии — структурированной)
может независимо от того, какой метод пси-
хотерапии применяется, работать с сильны-
ми проявлениями чувств, даже если его со-
циальная структура (семейные и другие от-
ношения) в определенной степени нарушена.
Пациент с менее развитой личностью труд-
нее справляется с сильными аффектами,
поэтому ему нужна хорошая социальная
поддержка. Если социальная поддержка не-
достаточна, то работа должна быть направ-
лена в первую очередь на то, чтобы помочь
пациенту усилить ее, а также поддержать пси-
хическую структуру пациента и его целесо-
образные действия. И только после этого
можно начать психотерапию по выбранной
методике.
ФОРМА ТЕРАПЕВТИЧЕСКОГО ПРОЦЕССА
Чтобы помочь пациенту поразмышлять над
проблемой и структурировать ее на когни-
тивном уровне, терапевт, войдя в контакт с
ним, предлагает стратегию — определенный
способ действия для выражения и вербали-
396 ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
зации чувств. Чтобы работа была плодотвор-
ной, необходимо выбрать такой способ дей-
ствия, который согласуется с возможностя-
ми терапевта и с тем, насколько интегриро-
вана личность пациента.
На интенсивность чувственных процессов
у пациента могут влиять четко структуриро-
ванная активность терапевта и его поддер-
живающие советы. Это характерно для кри-
зисной терапии. Если методика позволяет, ин-
тенсивность лечения может дозироваться как
более короткими периодами лечения, так и
долгими перерывами между ними. Чтобы уве-
личить интенсивность терапевтического про-
цесса, часто используют вспомогательные
средства: прямую речь, открытые телесные
приемы, активизирующие способы выраже-
ния чувств (движение и танцы, рисование и
музыка), а также работу в измененном со-
стоянии сознания (например, гипноз).
ЗНАЧЕНИЕ УЧРЕЖДЕНИЯ
Психотерапевтическое лечение детей и под-
ростков чаще проводится в группах, орга-
низуемых при клиниках. Поэтому они могут
сталкиваться с теми успехами и недостатка-
ми, которые есть в данном учреждении. Ис-
ходя из этого, схемы отношений терапевта
с пациентом и его родителями должны пре-
дусматривать взаимодействие с коллективом
лечебного учреждения. При этом нужно по-
нимать, что коллектив клиники, приняв па-
циента, может постараться смягчить различ-
ные его реакции, а может и усилить их че-
рез свои собственные внутренние
напряжения и конфликты. Психотерапевти-
ческая работа, более чем какая другая дея-
тельность, зависит от качества учреждения,
в котором она проводится. В такой же сте-
пени, как терапевту нужно профессиональ-
ное «Я», учреждению нужны профессиональ-
ные качества, то есть консультации, грамот-
ное руководство и постоянное теоретичес-
кое совершенствование.
Руководство клиники отвечает за профес-
сиональное образование работающих здесь
специалистов и их повседневную психоте-
рапевтическую практику. Задача руководи-
теля — развивать профессиональное «Я» те-
рапевта, которому надо быть даже более
умелым и опытным, чем руководитель. Жела-
тельно, чтобы руководитель был вне группы
и внутренних отношений коллектива учреж-
дения. Руководство, таким образом, это дея-
тельность, направленная и на образование,
и на сохранение высокого качества лечения,
и на развитие учреждения в интересах как
пациента, так и терапевта.
ДИАГНОСТИКА
Принятие решения о назначении психотера-
певтического лечения требует тщательно
взвешенного подхода. Оно имеет большое
значение как для пациента и его родственни-
ков, так и для клиники, которая должна иметь
для этой меры необходимые ресурсы
(Shapiro, 1983).
В психодинамической детской психотера-
пии подчеркивается важность особенностей
развития ребенка, которые выражаются ча-
стично в отношениях с семьей, а частично
— в умении ребенка приспособиться к тре-
бованиям. Диагностическая работа требует
анализа профиля развития ребенка для того,
чтобы оценить: являются ли симптомы вы-
ражением нарушения способности справ-
ляться с процессом развития; возникли ли
симптомы при нормальном развитии или яв-
ляются следствием того, что внешние нару-
шения сдерживают нормальное развитие; ог-
раничивают ли врожденные или приобретен-
ные органические нарушения возможности
развития (Freud, 1962; Nagera, 1981 b).
Важным условием при назначении индиви-
дуальной психотерапии детям является спо-
собность пациента войти во взаимодействие
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ 397
с терапевтом, так как успех лечения во мно-
гом зависит от способности пациента выпол-
нять такие символические функции, как по-
нимание языка, коммуникативная речь и сим-
волическая игра. Все это связано с уровнем
развития способностей, поэтому индивидуаль-
ная терапия может применяться к ребенку
после трех лет. Именно ранний возраст —
самый благоприятный для терапии.
Сотрудничество семьи в рамках психоте-
рапевтического лечения оговаривается со-
глашением о целях лечения, которые явля-
ются важным фактором показания к назна-
чению индивидуальной психотерапии. Она
не должна начинаться, если имеет малые
шансы к завершению. Способность семьи (в
эмоциональном отношении) уважать и це-
нить психотерапию и глубокие терапевти-
ческие отношения важна так же, как и готов-
ность понять и принять результаты лечения
(Runfors och Wrangsjo, 1984). Однако это мо-
жет встретить затруднения, если симптомы
болезни значимы в системе семьи и умень-
шение этих симптомов может вызвать здесь
увеличение напряжения (Jokipaltio, 1989;
Lantzourakis, 1995).
Что касается показаний к назначению пси-
хотерапевтического лечения у подростков, то
Meeks и Bernett (1990), чтобы решить, дол-
жен ли подросток подвергаться терапии и
если должен, то какому именно типу ее, пред-
ложили семь оценочных аспектов:
1 Имеет ли подросток конституциональные,
генетические или другие органические
нарушения, которые очевидно повлияли на
его развитие и которые сейчас уменьша-
ют потенциал роста «Я»?
2 Какого уровня психического развития
достиг подросток?
3. Какой тип объектных отношений устано-
вился у подростка (особенно с родителя-
ми)?
4. Почему проблемы и симптомы появились
у подростка именно сейчас?
5. Может ли подросток переживать внутрен-
ние конфликты или только конфликты с
окружением?
6. Способен ли подросток оценить себя
объективно и готов ли поделиться своей
оценкой с терапевтом?
7. Может ли семья подростка облегчить си-
туацию?
Чтобы решить вопрос о сроках применения
психотерапии в отношении подростков, нуж-
но прежде всего определить их способность
к умению переживать внутренние конфлик-
ты и размышлять над ними.
Психотерапевтические
школы
ВВВДЕНИЕ
В детской и подростковой психиатрии инди-
видуальная терапевтическая методика при-
меняется в отношении не только детей и под-
ростков, но и их родителей. Ее сочетают
также с семейной и групповой терапией, но
последние часто используют и самостоятель-
но. Иногда при этом применяется и фарма-
кологическое лечение.
Индивидуальная психотерапия обычно
состоит из психодинамической игровой те-
рапии для детей и разговорной терапии для
подростков и их родителей. Также использу-
ют другие методики, которые представлены
ниже.
ПСИХОАНАЛИТИЧЕСКАЯ ДЕТСКАЯ
ПСИХОТЕРАПИЯ
Одна из главных задач детского терапевта —
найти способы выражения ребенком содер-
жания своего внутреннего мира в символи-
ческой форме. Бессознательное содержание
формируется еще до развития речи, которая
398ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
только способствует его осознаванию. По-
этому, согласно Winnicott (1995), игры —
неизбежный аспект всей детской психиатрии.
Символическая игра — естественный для
детей способ оформлять чувство страха и
представления своего внутреннего мира (von
Hug-Hellmuth, 1921; Solnit, 1987). Во время
игры ребенок выносит в символы то, что
формирует у него страх во внешнем мире. В
процессе психотерапии страх, выраженный
с помощью символов, можно постепенно
переживать и изменять. Ребенок и терапевт
могут также создавать роли, в которых ситу-
ации страха переживаются вновь, но уже при
спокойных обстоятельствах (сравните слу-
чай с Густавом, который описывается ниже).
Очень ценен для этого, например, специ-
альный набор игрушек (Эрика-материал).
Семьи кукол и животных предлагаются для
игры «мама—папа—ребенок—доктор», в ко-
торой прорабатывается собственный опыт
ребенка, например, конфликт с родителями.
Когда игра имеет много значений, терапевту
надо прояснить ее суть. Это делается с помо-
щью метафоры или языком символов, кото-
рый пациент использует сам (Ekstein, 1966;
Lantzourakis, 1995). Символическая игра спо-
собствует повышению устойчивости ребен-
ка к его страхам (Solnit, 1987; Seitz citerad i
Lantzourakis, 1995). Такие терапевтические
приемы используются в психотерапии с це-
лью как обработки пережитого, так и под-
держки пациента (Valtonen, 1989).
Все вышеперечисленное призвано решать
неосознанные конфликты, которые обычно
сопряжены с ригидными способами отно-
шений и моделями психологической защи-
ты. Психотерапевт при этом использует раз-
нообразные приемы толкования. В игре, где
дикие звери расположены ребенком внутри
парка, терапевт, в зависимости от проблем
развития ребенка, может толковать «жела-
ние» зверей укрыться как потребность ре-
бенка в защите от опасного внешнего мира.
В процессе психотерапии сознательное по-
нимание у детей не играет такой очевидной
роли, как при психотерапии у взрослых, и
клиническое улучшение не связано с уров-
нем понимания (Koch, 1980). Target и Fonagy
(1994) показали, что появление фобичес-
ких симптомов в раннем возрасте и более
интенсивное, продолжительное лечение
дают лучшие результаты (изменение диаг-
ноза и общая способность адаптироваться)
при психоанализе или интенсивной психо-
терапии.
Поддержка «Я» является, возможно, самой
частой формой терапии в детской психиат-
рии. Здесь нет цели внешнего освобождения
от симптомов, и терапевт скорее помогает
пациенту справиться с напряжением, выра-
женным как в симптомах, так и в поведении.
Частично цель лечения — помочь пациенту
восстановить связи с действительностью
(например, ограничить символическое мыш-
ление). Терапевт создает в игре также модель
того, как, например, отстаивать свою пози-
цию, справляться с потерей или рисковать.
Ясные границы понимания происходящего
придают спокойствие и поэтому уменьшают
страх. Уже умеющий разговаривать ребенок
может превратить страх в адекватную защи-
ту. Метод, несмотря на широкое применение
и эффективность, не имеет научного обо-
снования.
При лечении детей, которые подверглись
сексуальным посягательствам (Cohen och
Mannarino, 1996), когнитивная поведенчес-
кая терапия более эффективна, чем поддер-
живающая психотерапия.
ПСИХОДИНАМИЧЕСКАЯ ТЕРАПИЯ
ПОДРОСТКОВ
Главное в развитии подростков — формиро-
вание самостоятельной личности, умение
устанавливать межличностные равные и
иерархические отношения, в которых нет
уже детской зависимости. При подростковой
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ 399
уязвимости и ранимости, которые являются
естественным следствием интенсивного раз-
вития, бывает сложно оценить психиатри-
ческое значение психических симптомов и
проблем. Laufer (1976) подчеркивает, что
правильно выбранное терапевтическое воз-
действие в подростковом возрасте содейству-
ет развитию личности в правильном направ-
лении, задержка же в развитии может приве-
сти к продолжительным психическим
трудностям. Подростковый возраст — это
период стремления к самостоятельности, что
затрудняет психотерапевтическую работу,
так как при продолжительном контакте со
взрослым (например, терапевтом) подросток
прорабатывает потребности зависимости и
формирует психологические механизмы
защиты (Schedin, 1977).
Психотерапия помогает подростку разви-
ваться, активизируя старые детские образцы
поведения, расширяя «репертуар» действий,
развивая компетенцию, что ведет к более глу-
бокому овладению знаниями, к улучшению
отношений. Терапевт становится для подро-
стка объектом идентификации и партнером
в диалоге, он периодически делится со своим
пациентом чувствами, мыслями и способом
действия, причем делает это более открыто
и активно, чем в традиционной психотера-
пии взрослых.
Выбор метода терапии, объем информа-
ции и качество поддержки, активное их
структурирование и восприятие варьируют
в зависимости от возможностей пациента,
стиля работы терапевта, проблематики и
периода терапии. Окончание терапии у де-
тей нередко менее структурировано, чем у
взрослых, а в некоторых случаях для подро-
стка может быть полезнее, если позволить
ему «приходить и уходить» в течение года.
Работа с детьми этого возраста предъявляет
высокие требования к самому терапевту, так
как поведение подростка и явления переноса
нередко активируют у врача сильные чув-
ства в отношении собственных нерешенных
конфликтов.
Продолжительное руководство имеет важ-
ное значение при психотерапевтической
работе с подростками.
Описание случая
Пятнадцатилетнюю Клару направила в кли-
нику школьная медсестра. Девочка редко
бывает в школе, а вечерами ее допоздна
нет дома. Подозревается в употреблении
наркотиков. Родители недавно развелись,
и Клара живет с каждым из них поочеред-
но. Она сама тревожится по поводу своей
ситуации и плохого контакта с родителя-
ми, которые не выносят друг друга и по-
этому плохо заботятся о дочери, не при-
дают значения ее трудностям, у них нет
мотивации к взаимодействию в этом воп-
росе.
Тогда Клара решила помочь себе сама и
согласилась на встречу с психотерапев-
том. Девочка почувствовала доверие к
женщине-терапевту и часто приходила на
встречу с ней значительно раньше назна-
ченного, с пониманием относилась к си-
туации, когда врач задерживалась или
меняла время встречи. Она живо, но без
аффекта рассказывала о своей ситуации и
проблемах в детстве.
Однажды терапевту пришлось на три
недели отложить все встречи из-за болез-
ни. На первое после перерыва занятие Кла-
ра не пришла. Вскоре врач заметила, что
ее пациентка стала плохо концентриро-
ваться, опаздывать на встречи. Школьная
медсестра узнала, что у Клары неприятно-
сти в школе, где она снова стала часто
отсутствовать. Терапевт была в затрудне-
нии, но решила все выяснить у самой де-
вочки, однако та перестала являться на
приемы, не отвечала на звонки.
Однажды врач случайно встретила де-
вочку на улице, но та заявила, что у нее
400 ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
уже все хорошо. Однако через день Клара
вновь появилась в клинике. Терапевт от-
менила совещание и приняла Клару. Когда
они вошли в комнату, девочка начала
рыдать, а затем рассказала, что была бе-
ременна, но побоялась сообщить об этом
родителям. После этого терапевт встрети-
лась не только с Кларой, но и с ее мамой,
которая смогла поддержать дочь.
Девочка стала постоянно приходить к
врачу. Из ее рассказов выяснилось, что,
когда она была маленькой, ее часто остав-
ляли одну. Теперь она вновь переживала
чувства одиночества, пустоты и беспокой-
ства, и это, увы, сопровождалось усилен-
ным аппетитом.
Ко многому Клара относилась несколь-
ко по-детски. Например, рассказала, что
не поняла, что случилось с ее «животом»,
почему терапевт волновалась и хотела,
чтобы она снова пошла в школу. После
этого она стала лучше посещать школу,
а симптомы булимии почти совсем ис-
чезли. Клара встретила мальчика и, ка-
жется, у них наладились хорошие отно-
шения.
Примерно через полтора года, когда
надо было заканчивать терапию, Клара по-
интересовалась, можно ли ей прийти сно-
ва, «если что-нибудь случится». Терапевт
сказала Кларе, что ей надо становиться
самостоятельной и независимой от тера-
певта. Примерно через год врач получила
от Клары открытку, в которой та сообщи-
ла, что у нее все хорошо и встречи боль-
ше не нужны.
КРАТКОСРОЧНАЯ ПСИХОДИНАМИЧЕСКАЯ
ТЕРАПИЯ
Краткосрочная психодинамическая терапия
основывается на психоаналитическом мыш-
лении, но ограничена определенной целью.
Этой целью может быть повышение само-
оценки и доверия к себе или решение лю-
бой другой проблемы, которая имеет значе-
ние. Краткосрочная терапия предпочтитель-
на при эмоционных нарушениях умеренно-
го типа (Wilson och Hersow, 1985). Miller и
его коллеги (1972) показали, что для детей
с фобиями в возрасте 6—10 лет краткос-
рочная психотерапия (приблизительно 24
сессии) была более эффективной по срав-
нению с поведенческой терапией в конт-
рольной группе детей.
КРИЗИСНАЯ ТЕРАПИЯ
Психическую травму могут переживать не
только взрослые, но и дети. Cillberg (1992)
описал течение кризисов и принципы их
лечения у взрослых. Такое же течение — от
шока к фазе реакции, затем к фазе обработ-
ки и новой ориентации — можно наблюдать
и у детей и подростков. Профессиональная
помощь требуется, если семья с этим не
справляется. Некоторые кризисные ситуации,
например, когда дети подвергаются сексуаль-
ным посягательствам, могут быть провоци-
рующими и для родителей.
Подросткам в периоде «пубертатного кри-
зиса» бывает трудно ощущать чувственную
поддержку родителей. Поэтому главное при
всех кризисах, особенно когда дело касается
психологических травм, — дать пациенту
возможность выразить те мысли и чувства,
которые в данный момент им владеют
(Weisaeth och Mehlum, 1997). Дети могут это
проработать в игре, тогда как подросткам
надо дать выговориться о том, что случи-
лось.
Описание случая (кризисная терапия)
Четырехлетний Густав стал очень пугли-
вым, у него начались ночные кошмары и
сильные тики после того, как сосед угро-
жал ему электрической пилой. Он видел,
что отец дрался с этим мужчиной и в
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ 401
конце концов поборол его. Густав был
очень серьезным мальчиком и в то же
время стеснительным и тревожным. Во
время занятий с врачом он даже к игруш-
кам приближался очень осторожно, вна-
чале выбрал несколько, с которыми играл
в песочнице.
Через несколько недель 1устав затеял
игру, которая затем продолжалась почти
полгода. Он взял несколько диких зверей
и солдат, поставил их в песочнице, а затем
похоронил их в песке. Через некоторое
время мальчик выкопал их из песка, что-
бы похоронить снова. Терапевт тоже вклю-
чилась в игру. Она «увидела»: вот появился
новый зверь — рыба-пила, которую похо-
ронили таким же образом, как солдат и
зверей.
Тема захоронения игрушек, над кото-
рыми насыпалась большая гора песка, и
выкапывания их доминировала во время
терапии. Позднее при каждой «находке»
Густав начал смотреть терапевту прямо в
глаза. Терапевт «удивлялась» по поводу
всего, что Густав находил. Постепенно
начались игры с борьбой диких зверей и
солдат.
Густав играл все увлеченнее, его даже
приходилось останавливать, когда он на-
чинал бросать игрушки в песок. Понемно-
гу игрушки менялись, но, что важнее, ме-
нялась и суть игры. У терапевта была паль-
чиковая кукла в форме крокодила, а у
Густава — такая же кукла в форме обезь-
яны. Крокодилу нравилось пугать, но он
уже не был опасен Густаву, который все-
гда был «закован в броню», приходя на
терапию.
Последние месяцы лечения были посвя-
щены игре, где в замке со страшилищами
жил человек, пугавший принцессу. Густав
и терапевт вместе сочиняли сценарии но-
вых приключений в страшном замке.
Примерно через полтора года лечения
состояние Густава улучшилось. У него
исчез болезненный страх, и он вновь стал
играть со своими друзьями в детском саду.
Наблюдение через полтора года после
окончания терапии показало, что улуч-
шение продолжается, хотя ребенок все
еще со страхом вспоминал иногда о том
случае.
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ
Когнитивная психотерапия подробно пред-
ставлена в главе 33. Метод основан на убеж-
дении, что содержание мыслей человека
определяет его эмоциональные реакции и
переживания чувств (Perris, 1996). Взаимо-
действие мыслей и эмоций рассматривается
здесь как управление механизмом обратной
связи. Когнитивная методика строится глав-
ным образом на способах изменения мысли,
что ведет к изменению чувств и поступков.
Каждый человек строит свою жизнь на опы-
те когнитивного толкования событий, учит-
ся закреплять одни определенные стимулы и
пренебрегать другими. Цель терапии — по-
мочь пациенту научиться воспринимать себя
и внешний мир, а также прогнозировать бу-
дущее, распознавать свои когнитивные про-
цессы, улавливать связь между мыслями, чув-
ствами и поведением. В ходе терапии через
поощрение пациента к тщательному когни-
тивному и «объективному» распознаванию
основы действительности в его представле-
ниях записываются и анализируются нега-
тивные мысли и искажения мыслей, что спо-
собствует отказу от нецелесообразных пред-
ставлений. Терапевт активен в разговоре,
подчеркивает значение нового для пациента
опыта.
Лечение будет более результативным, если
пациент между терапевтическими сеансами
займется самоанализом и целенаправленным
аутотренингом. Методику можно применять
как в индивидуальной, так и семейной или
групповой терапии. Она часто ориентиро-
402 ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
вана на короткое время. Считается, что ког-
нитивная методика применима в отношении
детей с возраста 7—8 лет (Vostanis och
Harrington, 1994). См. главу 33.
ПОВЕДЕНЧЕСКАЯ ТЕРАПИЯ
Теоретической основой поведенческой тера-
пии является психология обучения. Класси-
ческое и инструментальное обучение может
успешно воздействовать на симптомы и не-
гативное поведение. Методика, основанная на
психологии обучения, может применяться как
в индивидуальной терапии, так и в работе с
группами и семьями.
Сегодня поведенческая терапия пытается
не только изменять поведение/симптомы, а
также мысли, чувства и физиологические
реакции, но и анализировать, изменять взаи-
мовлияние поведения индивида и его окру-
жения (Kendall och Lochman, 1994). Это при-
близило поведенческую терапию к когнитив-
ной, и сейчас часто говорят о новой методике
— когнитивной бихевиотерапии (Kendall och
Lochman, 1994). См. главу 33.
Поведенческая терапия строится на трех
типах отношений: консультации, диагности-
ке и учении. Терапия направлена на то, что-
бы научить ребенка контролировать свое по-
ведение, развивать у него чувственное и ког-
нитивное умение, желание учиться (Kendall
och Lochman, 1994). Метаанализ показал хо-
роший эффект, который дает поведенческая
терапия (Weisz et al., 1995 b). Однако были и
те, кто это направление критиковал, хотя
большинство их исследований не имело боль-
шого значения при выборе лечения в психи-
атрии (Pratt och Moreland, 1996).
Метод поведенческой терапии оказался
эффективным при таких нарушениях, как
синдром навязчивости (Zaremba et al, 1989;
Ваег och Minichiello, 1990; March et al., 1994;
March, 1995), школьная фобия (Miller et al.,
1972), избирательный мутизм, депрессия
(Wood et al., 1996; Kroll et al, 1996; Harrington,
1993), чрезмерный страх, нарушения сна,
энурез, нарушение внимания с гиперактив-
ностью, аутизм (Howlin et al, 1987; Lovaas
och Smith, 1989) и нарушение поведения (см
Bernstein och Borchart, 1991; Kendall och
Lochman, 1994; British Association for
Behavioural and Cognitive Psychotherapies,
1993).
При синдроме навязчивости пациента ста-
вят в ситуации, вызывающие это состояние,
и стремятся систематически блокировать вы-
полняемые ребенком (подростком) навязчи-
вые действия, которые могут редуцировать
страх (March, 1994). Альтернативные типы
поведения (например, при постоянном мы-
тье рук) выстраиваются, когда пациент отка-
зывается от редукции страха, несмотря на
постоянные навязчивые идеи (мысли «мои
руки — грязные»), и вместо этого ждет есте-
ственную редукцию страха. Работа по изме-
нению происходит постепенно — от легких
симптомов к более сложным.
Классическое оперантное обусловливание
эффективней при аутизме (Howlin et al, 1987;
Lovaas och Smith, 1989) и школьной фобии
(Miller et al., 1972). Например, страх школь-
ной ситуации при школьной фобии — это
приобретенное соответствие, обусловленное
или факторами школьной ситуации, или от-
сутствием в период занятий родителей. Си-
туации, вызывающие страх при приближе-
нии к школе, должны фиксироваться, чтобы
привыкание ребенка к школе шло постепен-
но. Обычно к этому привлекают школьный
персонал и родителей, которых знакомят с
тем, как надо общаться с ребенком, испыты-
вающим страх перед школой. При наруше-
нии внимания импульсивность — именно тот
симптом, который лучше всего отвечает на
вмешательства поведенческой терапии. В си-
туациях, когда для преодоления трудностей
вовлечены чувства, в такую программу через
ролевую игру могут входить поощрение и
тренировка (Kendall och Lochman, 1994).
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ403
ТЕЛЕСНО ОРИЕНТИРОВАННАЯ ПСИХОТЕРАПИЯ
Различные телесные техники строятся на
том, что тело и психика (поведение и пере-
живание) являются единым целым (это от-
ражено в работах Alexander Lowen, 1977 и
George Downing, 1996) Эти техники основа-
ны на учении Wilhelm Rein (1972), что эмо-
циональные переживания проявляются че-
рез мускульное напряжение и дыхание. Ран-
ние невербальные и эмоционально
окрашенные переживания сохраняются в
глубинных слоях памяти, и эти внутренние
«картинки» формируют образ тела. В теле-
сной психотерапии существуют особые при-
емы, например работа с мышечным напря-
жением, дыханием, которые приводят к аф-
фективно двигательной разрядке. Такие
приемы способствуют активизации памяти
детства и позволяют пережить прошлые
конфликты и чувства через движение. Кроме
того, существуют основные структурирую-
щие приемы и телесные упражнения, кото-
рые через движение улучшают восприятие
индивидом своего тела, помогают пережи-
вать аффекты и управлять ими, а также раз-
вивают адекватное выражение чувств
(Wrangsjo et al., 1987).
Метод позволяет осознать ранее пережи-
тый чувственный материал и отреагировать.
Ориентированная на тело методика основа-
на на теории объектных отношений. Она
может применяться даже в отношении детей
и подростков, изменяясь в соответствии с
возрастом и проблемой.
ТЕОРИИ, ОСНОВАННЫЕ НА
ХУДОЖЕСТВЕННЫХ ФОРМАХ ВЫРАЖЕНИЯ
В психотерапии, в первую очередь терапии
рисованием, музыкой и танцами, использу-
ются определенные художественные приемы,
стимулирующие, структурирующие, реорга-
низующие и выражающие психическую сущ-
ность человека.
Рисование, музицирование, танцы, испол-
ненные самим пациентом или совместно с
терапевтом, помогают активизировать его
внутренний психический мир (Gronlund,
1999).
Психика постоянно занята созданием сим-
волов, которые более и менее полно отража-
ют наш эмоционально важный опыт
(Ramberg, 1992).
В той форме, которую предлагает метод,
эмоциональные конфликты могут активизи-
роваться, выражаться и обрабатываться.
Чувства и отношения познаются, проговари-
ваются и понимаются. Этот способ вполне
применим как для детей, так и для подрост-
ков. Творческое самовыражение — терапия
искусством (Robbins, 1994) — интегрирует
приемы из других вышеперечисленных ме-
тодов.
ПСИХОТЕРАПЕВТИЧЕСКАЯ РАБОТА
В ИЗМЕНЕННОМ СОСТОЯНИИ СОЗНАНИЯ
При психотерапевтической работе в изме-
ненном состоянии сознания, созданном гип-
нозом или трансиндукцией, доступна блока-
да внешнего выражения чувств. Это дает
возможность уменьшить влияние самоцен-
зуры на психические процессы символиза-
ции аффективно заряженного травматичес-
кого материала и тем самым понять его, «при-
близиться» к нему.
Состояние измененного сознания исполь-
зуется в гипнотерапии. При этом гипноз рас-
сматривают не как отдельную психотерапев-
тическую методику, а как прием, который
интегрируется в разные формы терапии
(Wormnes et al., 1992). В измененном состоя-
нии сознания пациент может исследовать и
проработать возникающие образы и симво-
лы, исходя, например, из предложенных ему
картин пещеры, луга и ручья (Leuner, 1969).
Подобный способ работы используют в
методе лечения управляемой фантазией и
404 ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ
музыкой — УФМ (Bonny och Savary, 1973;
Goldberg, 1994). В состоянии измененного
сознания под специальную классическую
музыку совершается «внутреннее путеше-
ствие». Когда играет музыка, пациент расска-
зывает о том, что он внутренне видит, чув-
ствует и делает. Задача терапевта при этом
— помочь ему раскрыться во время «путеше-
ствия», а затем осмыслить «увиденное».
ГРУППА КАК ИНСТРУМЕНТ ЛЕЧЕНИЯ
Психические симптомы и проблемы часто
связаны с трудностями в межличностных
отношениях.
В процессе групповой психотерапии
взрослые пациенты встречаются с целью
проработки своих проблем, симптомов и ак-
туального раннего жизненного опыта через
разговоры друг с другом и руководителем
группы. Отношения и взаимосвязи в группе
активируют личные жизненные трудности, и
поэтому они становятся доступными для
проработки (Widlund et al., 1995).
Групповая психотерапия основывается на
когнитивных, поведенческих, системно-тео-
ретических и психодинамических принци-
пах. В групповой психотерапии детей, кроме
того, применяются игровые технологии. Дети
учатся здесь правилам межличностного об-
щения, с помощью руководителя пытаются
понять себя и те проблемы в отношениях,
которые возникают в группе (Lundgvist och
Walch, 1995). В подростковых группах эта
работа ведется более активно. Используются
различные приемы — от структурированно-
го разговора на наиболее важные для подро-
стков темы до диалога об отношениях, кото-
рые развиваются в группе и могут быть пред-
метом традиционного толкования и
обработки.
При использовании групповых техноло-
гий необходимо создать благоприятный для
лечения микроклимат (Jones, 1970; Bage et
al., 1969; Ahein, 1986). Взаимодействие паци-
ентов и персонала повышает результатив-
ность тренировок по освоению умений ре-
шать повседневные житейские проблемы.
Завершение лечения
У разных психотерапевтических школ раз-
ные приемы терапевтического вмешатель-
ства. Частично различаются и конечные цели
лечения, но, когда дело касается детей и под-
ростков, они практически одинаковы. Лече-
ние заканчивается, когда наступает улучше-
ние относительно тех симптомов, по поводу
которых пациент ждет помощи Очевидным
критерием является и уровень развития па-
циента (он должен соответствовать хро-
нологическому возрасту ребенка) Для опре-
деления этого уровня у младших школьни-
ков можно использовать успехи в школе,
отношения с товарищами, то, как они рас-
стаются с родителями* уходя в школу
(Robbins, 1975). Подростки же должны пока-
зать определенный уровень самостоятельно-
сти и социальной компетенции, умения ори-
ентироваться в вопросах сексуальных отно-
шений. Психотерапия по времени занимает,
как правило, от одного года до нескольких
лет.
Все дети и подростки каждый по-разному
относятся к окончанию психотерапии По-
этому для подготовки их расставания с вра-
чом используются естественные ситуации,
например, каникулы. Чувства, которые про-
буждает окончание лечения, можно потом
обработать, и тогда расставание не будет
вызывать страх. Если курс психотерапии
завершен нормально, ребенок понимает, что
расставание с врачом — не есть окончатель-
ный разрыв с ним, и если потребуется, все-
гда можно обратиться к психотерапевту за
помощью, советом или поддержкой.
Психотерапевтическая работа, особенно
с подростками, у которых имеются серьез-
ные нарушения, требует профессиональной
гибкости терапевта. Он должен помнить, что
расставание постоянно присутствует в жиз-
ни ребенка и подростка, и отработка этого
события является подготовкой для их даль-
нейшей самостоятельной жизни.
Заключение
Индивидуальная психотерапия берет истоки
в психоанализе. Она многовариантна в вы-
боре приемов, а цель ее — помочь пациен-
там приспособиться к требованиям действи-
тельности и развить свой внутренний мир.
Становлению индивидуальной психотерапии
способствуют теоретические достижения в
классическом психоанализе; «Я»-психологии;
психологии развития, основанной на наблю-
дениях за младенцами; теории обучения, а
также опыт работы школ объектных отно-
шений, что позволяет модифицировать ме-
тоды лечения. Так, вербальные и невербаль-
ные методы терапии для взрослых модифи-
цируются для работы с детьми. Несмотря на
множество уже применяемых методов, мы
ИНДИВИДУАЛЬНАЯ ПСИХОТЕРАПИЯ 405
находимся пока лишь в начале пути к научно
доказанному эффекту. Лучшие результаты в
психотерапии детей и подростков достигну-
ты при эмоциональных нарушениях (особен-
но в хорошо замотивированных семьях, где
стремятся к изменениям), у молодых пациен-
тов со страхами, к которым применялись
более интенсивные методы лечения (Fonagy
осп Target, 1996), а также при активной кор-
рекции поведения (Bernstein och Borchardt,
1994; Kazdin och Weisz, 1998).
Метаанализ показывает, что лучше всего
поддаются психотерапевтическому лечению
девочки-подростки в возрасте полового со-
зревания.
Для будущего важно, чтобы все методы
индивидуальной психотерапии были научно
доказанными, а психотерапевтические про-
цессы регистрировались с помощью каче-
ственных и количественных методик Иссле-
дование этих проблем продолжается в цен-
тре имени Анны Фрейд в Лондоне и в
благотворительном учреждении имени Эри-
ка в Стокгольме (Boalt Boethius och Berggren,
1998).
Когнитивная психотерапия
33
Барбру Турфъелъ
Введение
Описание случая
Девочка-подросток в начале учебного года
почувствовала себя плохо: у нее кружи-
лась голова, порой учащалось сердцебие-
ние. Тщательное обследование ничего не
дало. Из-за этих симптомов она стала ос-
таваться дома, не хотела ездить на автобу-
се, ходить по магазинам, в кино. Девочка
становилась все более удрученной, у нее
даже появились мысли о самоубийстве. И
сама она, и ее родители считали, что вра-
чи в свое время ошиблись и пропустили у
нее какую-то ^диагностированную бо-
лезнь. Когда начиналось сердцебиение, де-
вочка думала, что она умирает.
Психиатрическое обследование показа-
ло агорафобию с паническим расстрой-
ством и депрессию. Предположительно
имели место проблемы в общении со свер-
стниками, а также отягощенная наслед-
ственность по страхам. Девочка была за-
мотивирована на лечение и получила об-
надеживающую установку уже во время
фазы оценки состояния и обсуждения си-
туации.
Девочке и ее семье была предложена
когнитивная терапия, направленная на то,
чтобы изменить вызывающие симптомы
дисфункциональные представления девоч-
ки, а также научить ее лучше справляться
со своим страхом.
Работу по изменению самооценки и
межличностных отношений начали, когда
острые симптомы были выявлены и взяты
под контроль.
Психологическое лечение, использующее как
когнитивные методы, так и методы поведен-
ческой терапии, может называться по-разно-
му — когнитивная поведенческая терапия,
когнитивная терапия и когнитивная психо-
терапия. В Англии эти модели называются
когнитивной обучающей, когнитивной изу-
чающей и когнитивной развивающей тера-
пией. Они различаются не только теорети-
ческой основой, но и практическими мето-
дами лечения.
В работе с детьми и подростками ис-
пользуется в основном когнитивная пове-
денческая терапия. Форма лечения при
этом имеет более широкую теоретическую
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ 407
базу, чем только теория обучения. Основой
ее является когнитивная теория о психопа-
тологии и лечении с ее помощью психи-
ческих нарушений. Когнитивные теории
утверждают, что психические нарушения,
отмеченные дисфункциональным мышлени-
ем, активизируют нежелательные чувства и
неадекватное поведение. Адаптивная спо-
собность при этом уменьшается или утра-
чивается.
Цель терапии — возвратить адаптивную
способность через когнитивное развитие и
структурирование, а также тренировку го-
товности (Beck, 1976; Alford och Beck, 1997,
Miechenbaum, 1977; Bandura, 1977).
Понятие когнитивное™
Понятие «когнитивность» происходит от
латинского cognoscere — узнавать. Когнитив-
ная психология основана на информацион-
ных процессах, то есть на способности че-
ловека принимать, обрабатывать и исполь-
зовать информацию о самом себе, о других
людях и о нашем мире.
Когнитивные структуры, которые управ-
ляют информационными процессами, от-
носят к первому когнитивному уровню.
Эти структуры называют схематичными,
то есть обобщающими информацию о дей-
ствительности и распределяющими ее по
категориям.
Второй когнитивный уровень создает ин-
формационные или когнитивные процессы.
Сюда относят восприятие, функции памяти,
речевые и мыслительные процессы, способ-
ность анализировать, заключать, делать пред-
сказания и фантазировать.
Третий когнитивный уровень — автома-
тические мысли, сознательные мысли, внут-
ренние образы и фантазии (Lundh et al.,
1992).
Общие признаки
когнитивной психотерапии
Лечение начинается со структурной оценки
решающих факторов и актуальных жалоб,
которая дает основу как для диагностики
(согласно DSM-IV), так и для формирования
предварительных рабочих гипотез (см.
ниже).
Информация о том, как будет проходить
лечение и каков его прогноз, должна быть
понятна пациенту. Лечение сфокусировано
на проблеме и ориентировано на цель. Вна-
чале определяют те проблемы, которые мо-
тивируют лечение. Выясняют реальные цели,
приближающие к решению конкретной про-
блемы. Например, при страхах можно повы-
сить способность справляться со страхом и
беспокойством, но полностью освободить от
страха невозможно. Лечение, исходя из про-
блемы и формулировок цели, структурирует-
ся, определяется его продолжительность.
Оно направлено в основном на поиск аль-
тернативного отношения к проблеме, кото-
рое поможет изменить данную ситуацию.
Отношения между врачом и пациентом
больше носят характер руководства, чем за-
висимости. Здесь главное — взаимосвязь и
активное участие. Пациент — эксперт своих
мыслей, чувств и мотивации, в то время как
лечащий врач привносит в процесс лечения
свои знания и опыт. Лечение должно прохо-
дить спокойно, чтобы пациент решился ис-
следовать свои реакции и попробовать осво-
ить новые виды отношений.
Оценка и диагностика
как основа планирования
лечения
При формировании рабочих гипотез врач
должен получить ответы на следующие воп-
росы:
408 КОГНИТИВНАЯ ПСИХОТЕРАПИЯ
Действительно ли состояние пациента
требует лечения? Какой у него диагноз?
Есть ли коморбидность или другая про-
блемная область, которую надо принять во
внимание при планировании лечения?
Как проявляется это в симптомах и жало-
бах?
Какие проблемы сам пациент видит в ка-
честве мотива для лечения?
Какие можно найти для этого решающие
и поддерживающие факторы?
Какие дисфункциональные мысли и идеи
связаны с проблемой?
Какие реакции (эмоциональные, физиоло-
гические и поведенческие) связаны с мы-
шлением пациента?
Какие факторы, включая когнитивные,
могли привести к проблеме?
Какие есть конституциональные предпо-
сылки к возникновению проблемы?
Что представляет собой социальное окру-
жение пациента?
Какая у пациента есть поддержка?
Сколь удовлетворительны его социальные
условия?
Есть ли у пациента еще какие-то психосо-
циальные проблемы?
Клинический опрос дает системные све-
дения для анамнеза, что является хорошей
основой для диагностики и концептуализа-
ции лечения. Когда семью опрашивают о
начале болезни, нужно прояснить решающие
факторы. Большое значение имеют конкрет-
ные описания картины симптомов, когда и
как они проявляются, какие имеют особен-
ности — это необходимо для определения
направления работы в школе и дома. Нужно
узнать также мнение самой семьи о причи-
нах проблемы.
Для дополнения анамнеза может быть
использована и самооценка пациента. В оп-
росные листы можно вносить вопросы, ка-
сающиеся общей тяжести симптомов, осо-
бенностей нарушения или шкалы оценок на-
выков адаптации и т. д. Записи самонаблюде-
ния, которые используются, чтобы понять,
например, симптомы страха, негативные
мысли или социальные проблемные ситуа-
ции, годятся также для установления исход-
ного положения или как нить в работе с
пациентом. Много важного в оценку ситуа-
ции могут внести прямые наблюдения дома
и в школьной среде.
Дополнительные медицинские и психоло-
гические выяснения проводятся по потреб-
ности, исходя из вопросов, которые возника-
ют во время работы по оценке. Традицион-
ные психологические тест-методы не дают
возможности прямо использовать результа-
ты оценки как основу для назначения когни-
тивной психотерапии.
От диагностики до лечения
Оценка и диагностика рассматриваются как
важный шаг на пути к лечению. Полученные
новые сведения могут изменить понимание
проблемы и ее причин, дать семье возмож-
ность использовать свои собственные ресур-
сы, чтобы найти решение. Чем точнее будет
проведена оценка, тем результативнее будет
лечение.
Следующим шагом в процессе оценки и
диагностики должно стать определение со-
ответствия реакций ребенка его возрасту.
Если развитие ребенка на данный момент
отличается от нормального, это является
фактором риска для его дальнейшего разви-
тия, поэтому необходимо сразу же подумать
о формах лечения.
Важные факторы, которые помимо диаг-
ноза влияют на выбор формы лечения, —
возраст и зрелость ребенка, значимость окру-
жения (семья, учителя, друзья), их надо оце-
нить до начала лечения. Лечение детей млад-
шего школьного возраста обычно проводят
посредством родителей, выбирая те вмеша-
тельства, которые могут положительно изме-
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ 409
нить ситуацию ребенка в классе или его от-
ношения с товарищами. Работа с семьей и
родителями может иметь разное направление,
все зависит от типа проблемы (см. ниже).
Индивидуальный подход к обследованию
и выбору формы лечения, а также хороший
клинический опыт врача — вот главные со-
ставляющие при лечении ребенка с психи-
ческими нарушениями. Индивидуальное ле-
чение может быть показано при психичес-
ких проблемах, связанных с недостатком
самоконтроля, низкой самооценкой или труд-
ностями общения. Хорошей альтернативой
иногда может быть лечение в маленькой
группе.
Работа с семьей
и родителями
Родителям часто нужны сведения о нормаль-
ном развитии ребенка, информация и совет.
Они должны выстроить с ребенком специ-
альные (в зависимости от конституции или
нарушений) отношения, чтобы он развивался
нормально. Если родители не согласны с
мнением врача или не могут, не умеют отно-
ситься к ребенку как надо, советы можно
дополнить практическими занятиями по про-
блемам взаимоотношений. Они должны так-
же научиться поощрять и слушать своего
ребенка, научить и научиться следовать се-
мейным правилам и т. д.
Для того чтобы родители могли результа-
тивно сотрудничать с врачом по поводу
проблем ребенка, можно предложить им
пройти вместе с ним курс психотерапии. Если
у родителей имеются свои психические про-
блемы и они не могут полноценно выпол-
нять свои родительские обязанности, надо
обсудить возможность их лечения.
Работа с семьей может быть особенно
необходимой, если «спирали негативного вза-
имодействия» мешают семейной жизни. Та-
кие отношения могут возникнуть, когда каж-
дый член семьи считает, что только он по-
ступает и реагирует правильно, забывая, что
во взаимоотношениях не менее важно, как
на тебя, твое поведение реагируют другие.
Родители должны быть особенно вниматель-
ны к соблюдению прав и обязанностей каж-
дого члена семьи. Надо помочь им изменить
свое поведение и направить семейные отно-
шения в более позитивное русло. Обычные
дисфункциональные типы поведения и раз-
вития ребенка (некоммуникабельность, не-
умение решать проблемы, справляться с кон-
фликтными ситуациями) чаще всего связаны
именно с проблемами семьи. Это случается,
когда в семье больше проблем, чем чего-то
позитивного.
На дисфункциональные аспекты семьи
надо обратить особое внимание. Негативное
поведение, отрицательные черты, намерения,
которые лежат в основе любого действия,
негативные ожидания в отношениях друг с
другом — все это может стать помехой на
пути решения проблем ребенка. Если это не
устранить, человек и в дальнейшем будет
придерживаться неадекватных норм и оце-
нок, а значит, лечение не будет результатив-
ным (Dattilio, 1993; Reinecke et al., 1996; Zarb,
1992).
Значение уровня
когнитивного развития
С раннего возраста ребенок начинает конст-
руировать идеи и модели, представления о
себе и мире, все более вовлекаясь во взаимо-
действие с миром. У него огромная способ-
ность к овладению новыми знаниями, вклю-
чая способность понимать свои мысли и
чувства, учиться тем вещам, которые облег-
чают взаимосвязь с другими людьми. Поэто-
му когнитивная психотерапия является воз-
можным лечением для всех возрастов, но
выбор способа должен соответствовать уров-
ню развития ребенка.
410 КОГНИТИВНАЯ ПСИХОТЕРАПИЯ
Согласно Piaget, в процессе когнитивного
развития мышление ребенка качественно
изменяется. Представленные ниже стадии
умственного развития (деление Piaget) мож-
но использовать при выборе стратегий тера-
певтического лечения детей разного возрас-
та (Ronen, 1997; Elkind, 1983)
Сенсомоторная стадия (0—2 года): ребе-
нок взаимодействует с окружающим миром
посредством своих чувств и движений. Он
еще не умеет дифференцировать себя и окру-
жающий мир и преодолевает такую «эгоцен-
тричность» через способность к психическо-
му представлению объекта, которую обычно
называют символическим мышлением.
Лечение проводится через того, кто уха-
живает за ребенком.
Стадия дооперационного мышления (2—7
лет): символическое мышление продолжает
развиваться, однако способность различать
символы еще недостаточная. Ребенок пока
еще не может поставить себя на место дру-
гих, мышление у него конкретное и одно-
мерное. Определенный опыт накоплен в те-
рапии детей, начиная с пяти лет. Например,
куклы, сказки, картинки и т. д. использова-
лись для того, чтобы дать ребенку возмож-
ность в игре выразить альтернативные отно-
шения и чувства (мама — дочка; враг — друг;
охотник — зверь и т. д.).
Стадия конкретного операционного мы-
шления (7—12 лет): мышление ребенка все
еще конкретное, но способность справлять-
ся с несколькими измерениями и ставить себя
на место других увеличивается. «Эгоцентрич-
ность» проявляется сейчас плохой способ-
ностью делать различие между своим мы-
шлением и объективными фактами. Когни-
тивную терапию можно применять, если
опираться на имеющийся жизненный опыт
ребенка и избегать абстрактных понятий и
рационального аргументирования.
Стадия абстрактного операционного
мыгиления (с 12 лет): мышление по качеству
практически напоминает мышление взрос-
лого. Все больше развивается способность
использовать абстрактные понятия, размыш-
лять, выдвигать гипотезы и проверять их. При
нарушении мышления могут использоваться
когнитивные методы, разработанные для
взрослых: исследования действительности,
акцентированные, однако, не на анализиру-
ющие, а на удовлетворяющие любопытство
аспекты.
Связь между когнициями
и психическими проблемами
Известно, что дети с проблемами, касающи-
мися нарушений поведения, и агрессивнос-
тью часто неадекватно понимают социальные
ситуации, не умеют решать социальные про-
блемы и оценивать свое поведение (Crick och
Dodge, 1994; Ronen, 1997).
Дети со страхами более негативно оцени-
вают самих себя и больше заняты посторон-
ними мыслями (Kendall, 1994). При депрес-
сии они обнаруживают низкую самооценку,
негативные ожидания, недостаток соци-
альных умений и способности решать соци-
альные проблемы, а также когнитивные ис-
кажения (Reinecke et al., 1998).
Нельзя забывать, что психические пробле-
мы детей могут быть связаны как с когни-
тивными недостатками, так и с когнитивны-
ми искажениями.
Исследование лечения
Исследование результативности когнитивно-
го лечения при различных нарушениях про-
должается. Изучаются агрессивное поведе-
ние, нарушение поведения, нарушение вни-
мания, импульсивное поведение,
гиперактивность, эмоциональные нарушения
(страхи и депрессия), а также недостаток
самооценки, самоконтроля и социальных
умений.
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ 411
Kendall и другие (1992) описали модель
лечения страха у детей 8— 13 лет, используя
следующие этапы: чувствуете ли Вы страх?
ожидаете ли, что случится что-то плохое?
отношения и действия, которые могут по-
мочь; результаты и вознаграждение. Лечение
проходит в течение 16—20 сессий.
Первые 8 сессий посвящены обучению и
тренировке умений. Сначала ребенок учится
распознавать чувства беспокойства и волне-
ния, а также сигналы тела, связанные с ними,
осваивает расслабление как стратегию, по-
могающую справиться с беспокойством. За-
тем идентифицируют «внутренний монолог»,
т. е. мысли, связанные с беспокойством и
страхом, в ситуациях, провоцирующих страх.
Следующий шаг — переход к отношениям и
поведению, которые могут помочь справиться
со страхом.
Вторая половина занятий посвящена про-
работке этих ситуаций по мере их усложне-
ния, где ребенок должен применить свои
новые умения. В итоге ребенок должен на-
учиться оценивать происходящее и награж-
дать себя за успехи, что способствует усиле-
нию чувства самоконтроля.
Наблюдение через год показало, что 64
процента пациентов из группы лечения по
сравнению с 5 процентами в контрольной
группе избавились от симптомов (Kendall,
1994). Другие исследования показали, что ре-
зультат лечения улучшает работа с родите-
лями (Barrett et al., 1996).
Lewinsohn с коллегами (1990) разработал
для подростков курс «Как справиться с деп-
рессией». Это групповое лечение, направлен-
ное на тренировку, например, умения расслаб-
ляться, налаживать контакты, разрешать кон-
фликты, социально адаптироваться,
контролировать депрессивные мысли и пла-
нировать позитивную деятельность. Подрос-
тки с депрессией в возрасте 14—18 лет после
лечения вне школьной среды почувствовали
значительное улучшение по сравнению с дру-
гой группой, которая еще не получила такого
лечения. Результаты сохранились и через два
года. Jayson с коллегами (1998) указал, исходя
из результатов этой когнитивной поведенчес-
кой терапии при депрессии у подростков, что
такая форма лечения должна быть в арсенале
врачей. Дополняющее лечение и продолжи-
тельная когнитивная поведенческая терапия
особенно результативны у старших подрост-
ков в тяжелых случаях депрессии (Reinecke
et al., 1998).
Goldstein и его коллеги (1987, 1997, 2000)
разработали метод тренировки замещения
агрессии, а также новую перспективную
программу обучения молодежи социальным
умениям. Шведский вариант их был недавно
представлен Larden и Daleflod (1998) для ис-
пользования в работе с подростками, имею-
щими нарушения внешнего поведения. В про-
грамме три компонента, которые использу-
ются как три параллельных курса:
межличностная тренировка умений для фор-
мирования основных социальных контактов,
тренировка контроля чувства злости, а так-
же воспитание моральных качеств.
Большинство исследований методов, исполь-
зующих когнитивную поведенческую терапию
при синдроме гиперактивности, не показали
улучшения поведения и обучения в школе Од-
нако психологические вмешательства в соче-
тании с фармакотерапией (стимуляторы цен-
тральной нервной системы) дали положитель-
ный эффект, сказались на успехах в школе и
отношениях в семье. Обучение родителей, как
и вмешательство во взаимоотношения в клас-
се, также подтвердили научные теоретические
принципы терапии (Pelham et al., 1998).
Модели лечения при
когнитивных проблемах
Требующиеся для социальной адаптации ко-
личественные и качественные умения разви-
ваются с возрастом. Это касается, например,
способности ребенка понимать намерения и
412 КОГНИТИВНАЯ ПСИХОТЕРАПИЯ
причины поведения других людей, осозна-
ние им социальных ценностей.
Другие важные факторы социальной при-
способляемости — умение понять и оценить
ситуацию, планировать достижение какой-
либо цели, взаимодействовать и общаться с
другими, выбирать соответствующую мане-
ру поведения, оценивать результат взаимо-
действия и свою роль в этом, понимать, что
социальная взаимосвязь большей частью
происходит на основе привычных моделей
поведения (Crick och Dodge, 1994). Важное,
а иногда и решающее значение для развития
этих умений имеют психоневрологические
предпосылки ребенка.
Нормально развивающееся умение взаи-
модействовать с другими во многом зависит
от атмосферы в семье и ближайшем окруже-
нии. Воздействие через окружение, инструк-
ции и руководство — обычные методы, ис-
пользуемые в лечении. Обучаясь, дети осва-
ивают сложные схемы и модели поведения.
Самоконтроль — естественный путь в
развитии самостоятельности ребенка, в ос-
воении умения решать социальные пробле-
мы, а также важный фактор относительно
спонтанного улучшения психических нару-
шений. К основным проблемам, для решения
которых требуется самоконтроль, относит-
ся способность к самонаблюдению, само-
оценке и самовознаграждению. Ребенок мо-
жет получить задание стать «ученым», кото-
рый изучает свои чувства, поведение и мысли
в различных проблемных ситуациях. Его при
этом можно поощрять и помогать. Обуче-
ние самооценке важно, так как она позволя-
ет ребенку лучше узнать себя, шаг за шагом
ведет к положительным изменениям, разви-
ваясь постепенно от восприятия конкретных
похвал взрослых до собственных мыслей: «Я
сделал(а) то, что хотел(а), и это было очень
хорошо».
Ronen (1997) описывает модель лечения,
основанного на самоконтроле, состоящую из
нескольких фаз. В первой исследуются пред-
ставления ребенка о проблеме и вьысняются
возможные неправильные представления.
Затем идет показ того, что мешает решению
проблемы, обучение ребенка ответственнос-
ти за свои проблемы. Третий шаг нацелен на
улучшение понимания собственных потреб-
ностей и чувств. В заключение ребенка обу-
чают самоконтролю, который нужен для
решения проблемы. Модель подходит для
лечения энуреза (Ronen och Wozner, 1995), а
также при страхах у травмированных детей.
Тренировка самоинструктирования стро-
ится на идеях Л. С. Выготского (1962), что
внутренний анализ вербальных инструкций
— важный шаг в желаемом контроле пове-
дения. Для детей самоинструкции естествен-
ны, и их применяют, чтобы, например, по-
мочь преодолеть страх: «Я боюсь, но это не
так опасно, и я справлюсь с этим».
Фантазия также естественна для детей.
Ребенок вживается в роль и может осмелиться
попробовать новое поведение.
Методы когнитивной
перестройки
Когнитивные искажения рассматриваются
как следствие того, что у индивида возникает
вследствие болезни регресс (возвращение на
детский, более ранний уровень развития)
мышления. Такое мышление отличается тем,
что человек выборочно придерживается
некоторых аспектов, отметая другие, делает
выводы без основы на фактах (магическое
мышление), видит мир только в «черном» или
в «белом» цвете, делает обобщения из про-
стых случаев, преувеличивает или преумень-
шает значение событий.
Когнитивная перестройка означает, что
человек научился оттенять и смягчать как
чувства, так и структуру мыслей (Beck et al.,
1979). В принципе методы, которые исполь-
зуются при лечении взрослых, применимы и
в отношении подростков. Но такие понятия,
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ 413
как абстрактное мышление и интроспекция
незнакомы и непривычны подросткам, по-
этому важно, чтобы лечащий врач дал чет-
кие и понятные объяснения своего способа
работы (Zarb, 1992). Для детей младшего воз-
раста способ работы надо еще более конк-
ретизировать, усилив педагогические приемы.
Первый шаг при когнитивной перестрой-
ке — идентификация мыслей, связанных с
данными проблемами. Это может происхо-
дить разными способами. Обычно пациента
учат отмечать мысли и внутренние образы в
ситуациях, которые вызывают сильные чув-
ства, или когда он огорчен, расстроен, испу-
ган и т д. Обычное домашнее задание —
вести дневник таких событий. Для того что-
бы разбудить мысли и чувства, связанные с
событием, можно применять ролевую игру.
Примеры негативных автоматических мыс-
лей: «Я ничего не стою», «Что я ни делаю, все
плохо», «Все люди приятные, нормальные, я
— другой», «Жизнь — печальна, все веселое
— не для меня», «Я — толстый, противный и
глупый». Важно исследовать мысли, которые
вызывают соответствующие чувства, хотя
пациент может избегать их распознания и
вербализации этой напряженной темы.
Девочка с нервно-психической анорекси-
ей и избыточным весом описывает чув-
ство паники, которое охватывает ее, когда
она встречается с кем-нибудь из одно-
классников в бассейне. Автоматические
мысли, возникающие с этим чувством па-
ники, — «Он видит, какая я толстая», «Я
теряю контроль», «Мне не позавидуешь»
Во время второго шага пациент, иссле-
дуя свои мысли, сам оценивает, дают ли они
правильную картину действительных обсто-
ятельств и можно ли справиться с ситуаци-
ей. Чтобы помочь индивиду находить и раз-
вивать собственные ресурсы, используют в
качестве приема «сократовские вопросы».
«Как ты дошел до...?» (исследование фактов),
«Какое значение это имеет для тебя?» (ис-
следование внутреннего мира), «Какие у тебя
есть преимущества и недостатки?», «Как, по
твоему мнению, твой друг смотрит на это?»
(дистанцирование) и «Есть ли другие спосо-
бы понять ситуацию?» (нахождение альтер-
нативы).
Существует много методов, помогающих
ограничить дисфункциональные мысли. На-
пример, при мысли: «Если я не идеален, то я
полный неудачник» — можно представить
шкалу «черное — белое» и поставить себя в
среднее положение.
При мыслях пациента о катастрофе мож-
но поставить перед ним вопрос так: «Что
самое худшее может случиться, и что ты
сделаешь тогда?» Если пациент отмечает
только негативное, можно предложить ему
сравнить ситуацию, например, с собиранием
на пляже только черных камней и спросить:
«Какого еще цвета камни есть на пляже?»
При чрезмерной ответственности за негатив-
ные события можно нарисовать «торт от-
ветственности», где разделяют ответствен-
ность/чувство вины, и каждый берет кусо-
чек «торта».
Десятилетний Н. чувствует себя отвергну-
тым после того, как мальчики, с которыми
он хотел поиграть, несколько раз прогна-
ли его. В своем описании ситуации он
обобщил этот негативный опыт, перейдя
от «нескольких» мальчиков на «всех» маль-
чиков. Н. получил задание понаблюдать за
одноклассниками, чтобы понять, с кем они
играют, есть ли другие мальчики, с кем
никто не играет? Он увидел пару других
мальчиков, у которых не было близких
друзей и которые его не отвергли.
Третий шаг при когнитивном структури-
ровании — идентифицикация и смягчение
адаптивной темы. Обычно это касается та-
ких видов зависимости, как несамостоятель-
ность, чувство неполноценности, завышен-
414 КОГНИТИВНАЯ ПСИХОТЕРАПИЯ
ные требования или нереалистичные ожида-
ния (Young, 1990). Во время когнитивного
структурирования формулируются правила
жизни, которые, как считается, управляют
дисфункциональным мышлением. С помощью
когнитивных приемов выделяется главное
правило, функциональная пригодность кото-
рого проверяется поведенческим эксперимен-
том.
Девочка-подросток с нервно-психической
анорексией постепенно поняла, что ею
никто не интересуется. У нее уже была
причина чувствовать себя покинутой. Она
научилась распознавать свои чувства и
уходила в себя, когда не получала доста-
точно внимания, чтобы чувствовать себя
любимой. Когда она приняла мысль, что
внимание других людей может быть на-
правлено не только на нее, она перестала
замыкаться и стала сама брать на себя
ответственность за создание контактов.
Тренировка умения
Когнитивные методы применимы, когда вос-
приятие действительности искажено или
недостаточно. Когда когнитивная неясность
рассеивается, все проблемы решаются легче,
будь это печаль, которую человек скрывает,
ссора с друзьями или другие трудности. Если
сразу становится ясно, что человек не умеет
справляться с социальными проблемами, надо
начать лечение с обучения именно этому
(Zarb, 1992). Здесь может помочь планиро-
вание своего дня через составление распо-
рядка, в котором выдержан баланс между ра-
ботой, отдыхом и развлечением. Такое часто
используется при потере мотивации, безы-
нициативности и занятости пассивными мыс-
лями. Дневная схема может использоваться
для самонаблюдения, анализа поведения, по-
вышения чувства контроля. Анализируя, че-
ловек исследует связь между событием, вы-
зывающим поведение, и последствиями это-
го поведения. Такие умения могут использо-
ваться, чтобы улучшить понимание взаимо-
связей, и для того, чтобы мотивировать, на-
пример, изменение поведения в сторону
желаемого.
Тренировка самодоверия используется,
чтобы научить лучше отстаивать свои по-
требности и свою точку зрения: Это означа-
ет, что человек должен освоить самозащиту,
научиться предвидеть возможные позитив-
ные и негативные последствия в любой си-
туации, быть готовым к ним. Сюда входит
также обучение (желательно в ролевой игре)
языку тела.
Умение взаимодействовать с окружающим
миром — это умение контактировать, под-
держивать разговор, вести переговоры, ре-
шать конфликты и другие межличностные
умения. Здесь может быть особенно успеш-
ным обучение в группе. В ролевой игре, на-
пример, можно отрабатывать навыки пове-
дения в какой-либо значимой ситуации. Уп-
ражнения по расслаблению и дыханию
помогут снизить напряжение, что важно в
стратегии копирования при страхе. Выявле-
ние ситуации, вызывавшей страх и волнение
(например, при фобиях), может быть очень
эффективным, но это требует подготовки и
планирования.
Девочка-подросток, которая страдала от
агорафобии с паническим расстройством,
начинала паниковать, когда садилась в ав-
тобус, заходила в магазин, чтобы купить
одежду и т. д. Но после хорошо подготов-
ленной поездки в город с лечащим врачом
паники не случилось. Теперь она может
выходить в город со своей мамой, хотя во
время проработки этой ситуации с психо-
логом родители беспокоились, как дочь
справится с этим.
Для обучения самоконтролю очень важ-
но умение распознавать, принимать ситуа-
КОГНИТИВНАЯ ПСИХОТЕРАПИЯ 415
цию, управлять сигналами тела и аффектами
(Ronen, 1997). Если пациент пассивен из-за
депрессии или требования кажутся ему за-
вышенными, может помочь «градация зада-
чи», т. е. разделение большой задачи на ма-
ленькие (Beck et al., 1979).
Различные модели поведения вызывают
разные последствия — сиюминутные и дол-
говременные. Пациенты чаще всего желают
научиться так планировать свое поведение,
чтобы достичь долговременной цели. Уме-
ние справляться со сложностями при выбо-
ре между кратковременными и долговремен-
ными целями связано со способностью к
социальной адаптации. И трудности здесь
могут стать причиной возникновения психи-
ческих нарушений (Alford och Beck, 1997).
Заключение
В этой главе мы познакомили вас с понятия-
ми когнитивной поведенческой психотерапии
и способами ее работы с детьми и подрост-
ками. Мы исходили из того, что сегодня суще-
ствует база эмпирических знаний для такого
метода (Lonigan et al., 1998), который может
стать хорошим дополнением традиционных
методов психиатрического лечения детей,
хотя и существует мнение, что такая база
знаний ограничена, а знания относительно
психического здоровья детей и их развития
недостаточно интегрированы (Weisr et al.,
1995 а). Например, в одном из исследований
этот метод критиковался за то, что недоста-
точно принимается во внимание значение со-
циальной связи и перспективы развития. Но
эти факторы могут быть выявлены во время
фазы оценки и формулирования рабочих
гипотез и учтены при выборе форм лечения.
Какие-то аспекты перспективы развития мо-
гут быть заложены в схему когнитивной те-
рапии. Схема, имеющая дело с самооценкой,
способностью к взаимодействию и самосто-
ятельному действию, особенно важна, когда
идет речь о психическом здоровье. Однако
психобиологическая база схемы требует ин-
теграции всех знаний этой отрасли науки, и
это должно стать предпосылкой дальнейших
исследований в этой области.
Семейная терапия
34
Бьярни Арнгримссон и Бьёрн Врангсё
Введение
Метод семейной терапии имеет в своей ос-
нове разнородную группу социально-психо-
логических теорий и системную теорию. У
него есть корни и в психоанализе. Все тео-
рии исходят из того, что личность человека
большей частью формируется в результате
взаимодействия между ним самим и его ок-
ружением, включая наблюдателя. Именно
поэтому картина симптомов у ребенка рас-
сматривается в аспекте взаимодействия всех
членов семьи.
Исследования показывают, что большин-
ство симптомов и проблем у детей и подро-
стков связаны с семейным фактором.
Bandura (1969) выявил, что распад семьи
может создать у детей модели агрессивного,
неустойчивого и враждебного поведения.
Rutter и Hersov (1987) считают, что нега-
тивное воздействие на детей (особенно
мальчиков) может оказывать непоследова-
тельное воспитание, которое особенно раз-
рушительно, когда ребенку не хватает тепла
и заботы со стороны родителей. Patterson
(1982) указал на риск возникновения дест-
руктивного поведения, когда дети и родите-
ли пытаются обоюдно влиять и контроли-
ровать друг друга с помощью негативного
поведения.
Клинический материал показывает, что
симптомы и проблемы у детей и подростков
часто связаны с социальными трудностями
семьи, а также с проблемами взаимоотноше-
ний и взаимосвязи. Wynne (1981) показал, что
родители пациентов с шизофренией, а также
с пограничными расстройствами имели про-
блемы во взаимоотношениях с другими людь-
ми. Doane (1981), проанализировав со свои-
ми коллегами отношения в таких семьях, сде-
лал вывод, что они строятся в «аффективном
стиле», особенно в сиутациях, когда дело ка-
сается критики, индукции вины и степени
навязчивого поведения. Сочетание «отклоне-
ний в общении» и «аффективного стиля» у
родителей ранее непсихотических детей (об-
следовано 65 детей), возможно, и стало при-
чиной того, что через пять лет у этих детей
наблюдалось развитие серьезной психичес-
кой болезни (Doane et al, 1981).
Факторы семьи представляют, однако,
интерес не только при развитии психичес-
ких симптомов и проблем, но и тогда, когда
дело касается возможностей сохранения
психического здоровья. Обстоятельства жиз-
ни детей, которые развиваются хорошо, не-
СЕМЕЙНАЯ ТЕРАПИЯ 417
смотря, например, на ужасную социальную
среду, создаваемую их психически больны-
ми родителями или родителями, имеющими
пагубные привычки, также вызывают боль-
шой интерес. Получается, что такие факто-
ры защиты, как, например, спокойные и
близкие отношения по крайней мере с од-
ним из родителей (Anthony, 1974), с кото-
рым можно идентифицировать себя (Rutter,
1979), забота братьев (сестер, бабушек, де-
душек), могут способствовать благополучно-
му развитию ребенка (Werner, 1985). Wyman
с коллегами (1992) идентифицировали два
фактора — нормальное воспитание и пози-
тивные ожидания относительно будущего,
которые разделяют детей, подверженных
большим эмоциональным воздействиям в
жизни, на стрессоустойчивых и стрессочув-
ствительных.
Семейная терапия как метод лечения при-
меняется примерно 40 лет. Ее описание впер-
вые было сделано в работе Bowlby в 1949
году. Первый номер журнала о семейной те-
рапии «Семейный процесс» вышел в 1962 году.
В это время семейное движение состояло из
небольшой группы «пионеров» в США
(Ackermann, 1938,1958; Broderick och Schader,
1981). С 60-х годов семейная терапия начала
усиленно развиваться, составляя уже конку-
ренцию психиатрии и психоанализу В 70-е
годы семейная терапия как метод все больше
укрепляла свои позиции, а сейчас это один из
методов лечения, который постоянно исполь-
зуется в детской психиатрии.
Семья является основной, начальной еди-
ницей и важнейшим носителем культуры в
каждом обществе. Понимание семьи, ее роли
варьирует в разных культурах.
Семья состоит из группы людей, которые
живут вместе и имеют обоюдную эмоцио-
нальную связь друг с другом. Семья может
обеспечить чувственные потребности своих
членов в любом возрасте. Из всех задач се-
мьи самая важная — обеспечить спокойную
обстановку для роста ее членов. В минувшем
столетии традиционные, стабильные модели
семьи изменились. Если раньше семья состо-
яла из представителей как минимум трех
поколений, то сейчас считается нормальным,
если ее составляют лишь супруги и их дети.
Более того, в наши дни семья часто состоит
из одного взрослого (как правило, женщи-
ны) с одним или несколькими детьми. У жен-
щин чаще, чем у мужчин, уже есть дети, когда
они вступают в новые семейные отношения.
За последние 40 лет изменились также
оценки, взгляды, ценностные ориентиры
людей, их поведение, понимание роли семьи,
роли полов, что, в частности, привело к зап-
рещению наказания детей. Изменение семей-
но-экономических условий позволило боль-
шинству замужних женщин заниматься про-
фессиональной деятельностью, что было
редкостью в середине 1950-х годов. Это
привело к перераспределению ролей в доме.
Более частым явлением стали разводы, что,
безусловно, влияет на детей. Даже тогда, ког-
да для этого нет особых причин, дети боятся,
что их родители разведутся. Разводы создали
новый тип семьи, в которой у ребенка может
быть несколько пап и даже мам, а также бра-
тьев и сестер, которые живут в других семь-
ях. Следствием разводов чаще всего являются
такие состояния, как разочарование, печаль и
гнев, впоследствии эти чувства остаются.
В Скандинавских странах сейчас много
беженцев, которые вынуждены оставить
родные места, что часто тоже не способ-
ствует укреплению семьи. Когда члены та-
ких семей приходят на семейную терапию,
сразу заметно, что они ощущают недостаток
родственных чувств (Bowen, 1966).
Исторические аспекты
психологического развития
семьи
В течение всей жизни мы сохраняем в своей
памяти образы самых близких нам людей,
14-782
418 СЕМЕЙНАЯ ТЕРАПИЯ
отношения с ними и их отношение к нам.
Каждая новая семья должна стараться сбе-
речь семейные традиции. Члены семьи объяс-
няют ребенку все о главных событиях жизни:
потере родственников, возникновении новых
связей и семей, рождении детей и т. д. Многие
семьи переживают также травмирующие си-
туации: болезни, несчастья, войны и т. д.
Каждая семья проходит разные стадии
развития в течение жизни. Дети больше все-
го переживают изменения. Им трудно спра-
виться с потерей родителей, даже если это
обычный развод. Ребенок, рождаясь или вхо-
дя в семью, связывает людей и диктует им
новые правила отношений. Конфликты мо-
гут возникнуть, например, когда ребенок
пошел в школу, — новые нормы, оценки и
отношения неизбежно встают между ребен-
ком и семьей.
В период юношества конфликты вызыва-
ет стремление к независимости от родите-
лей, которые в начале этого возраста тем не
менее все еще являются важнейшим объек-
том любви ребенка. Дети должны отличать
любовь к родителям от начинающей зарож-
даться сексуальности. Кроме того, все (и
родители, и дети) жалеют о той близости,
которая была раньше. Построение пар дру-
гих поколений часто ведет к сближению
родственников в «расширенной семье». Связь
с семьей становится плотнее, когда у новой
пары появляется ребенок.
Переходные периоды требуют особого
внимания, тем более когда дело касается
понимания семейной жизни и картины сим-
птомов, которые связаны с этим. Иногда
переходный период означает тяжелый пси-
хологический кризис для одного или несколь-
ких членов семьи. И эти кризисы не так лег-
ко обнаружить, как, например, травматичес-
кие. Все семьи переживают такие «переходы»
в разные фазы своего развития.
Важнейшие переходные периоды:
1. Создание супружеской пары и взаимное
приспособление друг к другу.
2. Вхождение в роль родителя, когда появля-
ется ребенок.
3. Принятие той личности, в которую разви-
вается ребенок.
4. Вхождение ребенка в общество вне семьи
(детсад, школа, кружки и т. д.).
5. Половая зрелость ребенка, юношеское
развитие, сексуальность и изменения лич-
ности.
6. Попытки самостоятельности ребенка
7. Подготовка к осознанию того, что ребе-
нок уйдет из семьи.
8. Старение.
Семейные черты зависят от того, в каком
переходном периоде находится семья.
Системная теория
Система может состоять из любой организо-
ванной целостности (экосистема, семья, орга-
низм). Системная теория описывает отноше-
ния внутри системы, между ее частями, меж-
ду системой и ее окружением — так
называемым контекстом или связью (von
Bertalanffy, 1968).
Понимание границ системы и контекста,
связи с остальным миром является условием
оценки системы, что становится ясно при
столкновении различных социальных систем
Это не меньше касается границ между систе-
мой и окружением. То, что правильно в од-
ном контексте, может быть неправильно в
другом.
Под отношениями в системной теории
подразумевают взаимное влияние элементов
системы. Каждое событие можно рассмат-
ривать как реакцию элемента на то, что слу-
чилось ранее со всеми элементами. Это изве-
стное понятие называется обратной связью.
Термостат может быть примером того, как
обратная связь служит стабилизирующим
фактором во всех типах систем. Отрица-
тельная обратная связь — обычное явление
СЕМЕЙНАЯ ТЕРАПИЯ 419
в системном управлении живого организма,
но порой ее неудачно используют в качестве
метафоры для определения человеческих
отношений. Живой организм это — органи-
зованная целостность, где сами элементы
также являются системами. Они называются
подсистемами. Все элементы системы взаи-
мосвязаны друг с другом отрицательной
обратной связью. Такая организация называ-
ется супер-системой, а ее устройство —
системной иерархией.
Системную иерархию можно проиллюст-
рировать (см. рис. 34.1) с помощью ситуа-
ции лечения. Семейная система А может быть
организована в системную иерархию, где
главенствует элемент В, а в подчинении —
супер-система С. В клинической работе это
делает доступным анализ уровней любой
системы (Engel, 1980). В психиатрии можно
исследовать семью пациента, описав ее как
систему, в которую интегрированы сведения
о семье и сведения об индивиде как члене
этой семьи. Системная и психосоматическая
теории иногда противопоставляются одна
другой, так как первая подчеркивает взаимо-
действие, а вторая — интрапсихическую
организацию. Но несмотря на теоретичес-
кие различия, в практике они очень полезны
при лечении семьи, направленном на улуч-
шение взаимной коммуникации в ней. Тера-
пия может создать лучший контекст для про-
должительного индивидуального лечения.
Организованная система со своей стаби-
лизирующей обратной связью хорошо со-
противляется изменениям. Любой тенденции
к изменениям противодействует отрицатель-
ная обратная связь (Stierlin et al., 1985). По-
ложительная обратная связь, примером
которой можно назвать цепные реакции в
атомной бомбе, возникнув, подгоняет систем-
ные процессы, чем вызывает риск систем-
ной деструкции, если процесс не останавли-
вается.
Взаимодействие в семье всегда содержит
причины для конфликтов. Индивидуальные
различия, собственные желания и культурно-
обусловленные модели могут привести к
таким противоречиям, как, например, разде-
ление роли полов, роли детей и родителей,
переход от детской ко взрослой роли. Разви-
тие ребенка до взрослого человека как для
родителей, так и детей сопряжено с много-
численными проблемами. Нередко бывает так,
что родители более или менее осознанно свя-
зывают себя с детьми и тормозят их разви-
тие в самостоятельную личность. Причина
может быть в том, что взаимная связь роди-
телей строится на существовании ребенка,
им сложно справиться с переходом, кото-
рый означает расставание с детьми.
Возникший конфликт может стать пред-
метом симметричного восхождения
(Hoffman, 1981 а). Оно состоит в том, что
стороны пытаются превзойти друг друга в
злобе и конфликтных мерах (положительная
обратная связь), что типично для многих
ссор. Самый простой способ избежать кон-
фликта — не стоять на своем, и если одна
сторона начинает доминировать, то вторая
должна «отойти в сторону». Партнеры могут
здесь «менять роли». Такой способ поведения
называется комплементарным. Если кто-то
не справляется с такой сменой ролей, в се-
мье происходит насилие, и дело идет к раз-
воду.
Но можно и в «комплементарности» зай-
ти далеко. Если все конфликты решаются
«внутри», то в семье возникает видимость
мира и гармонии, хотя в действительности
все может говорить о непримиримости сто-
рон. Такая семья приходит на лечение с
мыслью: «В нашей семье нет проблем, мы
никогда не ссоримся». Но оказывается, что
родители очень мало общаются и вряд ли в
семье сообща принимаются какие-либо ре-
шения.
Соперничество братьев (сестер) само по
себе не угрожает стабильности семьи, но
проблемы в отношениях между родителями
могут угрожать семейной системе. Если од-
420 СЕМЕЙНАЯ ТЕРАПИЯ
ному из родителей нужен союзник, они втя-
гивают в отношения детей. В системной те-
ории это называется треугольником
(Hoffman, 1981 b), хотя может принимать
разные формы.
Часто ребенок может быть посредником
между родителями, а может быть и их тира-
ном. Функция ребенка — сглаживать проти-
воречия в семье, которые могут угрожать ее
существованию.
•~А: Семейная система ~ч
©
2 детей
©
V
(вГмэть)
::С
J
В: Врач
X: Система родителей
Рис. 34.1. Суперсистема
На рис. 34.1 врач-терапевт стоит вне се-
мьи. Но он может начать мыслить или чув-
ствовать, как член семьи, а это значит, что
он вошел в границы семьи. Такая ситуация —
обычная сложность для всех, кто работает с
семьей, будь то социальный работник, учи-
тель, персонал приюта, школьные медсестры
и другие. Каждый из них может стать парт-
нером по коалиции в семье, с которой много
контактирует.
Когда семейное взаимодействие находит-
ся в равновесии, это называют гомеостазом.
Это понятие может быть использовано в
системной терапии для обозначения потреб-
ности семьи в равновесии и сопротивления
изменениям. Нормальный гомеостаз создает
покой для членов семьи.
Нормальные переходы и кризисы требу-
ют достаточно гибких отношений в семье,
чтобы она могла сохранить себя без потря-
сений даже тогда, когда условия изменились.
Если страх по поводу изменений в семье
сильный (например, подростка считают ма-
леньким ребенком), то взаимодействие здесь
будет дисфункциональным. Может сложить-
ся такая форма взаимоотношений, которая в
этой ситуации поддерживает гомеостаз, но
будет деструктивной для развития индивида.
Здесь надо вспомнить также понятие при-
чинной связи. Gregory Bateson написал (1979)
перед смертью книгу «Ум и природа: необхо-
димое сочетание», где развивает свои мысли
о значении взаимодействия, возникающего в
природе между всеми живыми организмами
и их окружением. Согласно Bateson, такое
взаимодействие является моделью взаимоот-
ношений. Bateson позволяет понятию «ум»
охватить все взаимодействия как интрапси-
хических, так и нейрофизиологических яв-
лений, т. е. процессы мышления живого су-
щества отражают внешние условия и наобо-
рот (Bateson, 1979). Его взгляды имели
большое значение в дебатах о причинной
связи в семейной терапии: рассматривать их
как линейный тип (причина А дает следствие
В) или как замкнутый, с бесконечными пет-
лями обратной связи, где все события влия-
ют друг на друга?
С 1980-х годов философия замкнутой
причинной связи полностью доминирует в
построении теории семейной терапии. Она
становится очень значимой, когда требуется
помочь семье решить проблемы без обсуж-
дения причин. Но надо помнить, что это
является вопросом философских рассужде-
ний, а не утвердившихся теорий. Те, кого это
очень интересует, могут почитать как введе-
ние в тему «Язык семейной терапии».
Социальный конструктивизм
и языковая философия
В течение последних 20 лет теоретические
взгляды на семейную терапию получили даль-
нейшее развитие.
Например, теория социального конст-
руктивизма исходит из того, что дей-
СЕМЕЙНАЯ ТЕРАПИЯ 421
ствительность, как мы ее понимаем, не су-
ществует сама по себе. Ключевым для кон-
структивизма является положение, соглас-
но которому наша конструкция реальности
зависит от того, каким языком мы пользу-
емся. Если бы мы изменили наши мысли о
реальности и выразили их по-другому, из-
менилась бы и наша реальность, т. е. пер-
спективы на проблему (Gergen, 1985). Сло-
ва одни, но каждый в них вкладывает свой
смысл.
В беседах с психотерапевтом может по-
явиться новый смысл, новый контекст, кото-
рый изменит проблему (даст перспективы)
семьи. Процесс лечения проходит лучше,
если терапевт не слишком подчеркивает свои
знания и входит в контакт с «незнанием» па-
циентов. Тогда его профессиональная компе-
тенция будет заключаться в умении органи-
зовать и стимулировать разговор, который
был бы полон нового смысла (Anderson,
1999).
Для понимания проблемы надо обращать
внимание не только на семью, но и на сис-
тему, которую определяет и организует про-
блема, а вернее — группа людей, которые
связаны друг с другом через соучастие в
данной проблеме.
Семейная диагностика
Работа с семьей пойдет легче, если отноше-
ния внутри семьи описать как систему.
Модели семейной диагностики как для
исследования, так и для клинической работы
постоянно развиваются, и какой-то общепри-
нятой семейной типологии пока не существу-
ет. Первые модели строились на суммирова-
нии отдельных индивидуальных качеств чле-
нов семьи (Cromwell et al., 1976). Модель,
ориентированная на семью как систему, была
предложена Beavers (1977, 1981). Она исхо-
дит частью из возможностей семьи, частью
из стиля ее жизни. Другой системно ориен-
тированный на семью подход был развит
Olson и другими (1973, 1983). В нем семья
описывается, исходя из двух независимых
качеств: приспособляемости (способности к
адаптации) и сплоченности (связи). Тест на
самооценку для шведских семей (шкала се-
мейный отношений, FARS) был разработан
группой их последователей (Hook och
Cederblad, 1992).
Для психотерапевтического исследования
могут иметь значение следующие аспекты
семьи:
1. Границы системы (семьи) и контекст вза-
имоотношений семьи с окружающим ми-
ром.
2. Чувственные (эмоциональные) взаимоот-
ношения членов семьи, исходя из манеры
их общения.
3. Ролевая структура.
4. Общение.
5. История семьи.
6. Исторический взгляд на происхождение
семей родителей.
7. Отношение членов семьи к себе.
8. Отношение членов семьи к причине, по
поводу которой они обратились к семей-
ному терапевту.
9. Область конфликтов.
10. Способ решения конфликтов (равновесие
между симметричным и комплементар-
ным решением конфликтов).
11. Способ сохранения равновесия в семье
(гомеостаз).
Теоретическая модель клинического описа-
ния семьи относительно системных и ком-
муникационных аспектов была представле-
на Runfors и Wrangsjo (1984).
Наблюдение за требующей лечебного
вмешательства системой (семьей) (рис.
34.1), где терапевт входит в систему как
элемент, является значимой частью диаг-
ностики. Умение терапевта установить кон-
422 СЕМЕЙНАЯ ТЕРАПИЯ
такт с семьей, дождаться, когда проявятся
наиболее важные аспекты взаимоотноше-
ний, является существенным условием дос-
тижения результата, независимо от исполь-
зуемого метода.
Важно не связывать диагностику качеств
семьи с симптомами или диагнозом болезни
ребенка. Мнения о специфической связи
между проблемами семьи (поведением роди-
телей) и диагнозом ребенка, которые внача-
ле вошли в теории о патологии семьи, на
практике не подтвердились. Важная часть во
всей семейной диагностике это то, что тера-
певт сначала устанавливает, как симптомы
или болезнь и черты семьи соотносятся
между собой. Когда некоторые виды поведе-
ния или симптомы, несмотря на их проис-
хождение, вынуждают семью обращаться за
помощью, разумно предположить, что к это-
му привело именно качество семьи. Пробле-
мы могут возникнуть, когда семья должна,
например, решить задачу приспособления к
продолжительной болезни или функциональ-
ным нарушениям у кого-либо из ее членов.
Терапевт поступает правильно, если во вре-
мя диагностической фазы не дает втянуть
себя в дискуссии относительно неясных воп-
росов. Такие дискуссии, ограничивающие
свободу действий терапевта, могут возник-
нуть и позже — во время лечения.
Кризисы и переходы
Чтобы правильно выявить проблемы семьи,
надо определить, что именно мы хотим уз-
нать. Для этого терапевту нужно иметь хотя
бы общую информацию о кризисах, пере-
ходных периодах, случаях из жизни этой
семьи и о том, к чему они привели. Обычно
семьи даже в кризисных ситуациях стремят-
ся сохранить гомеостаз и задержать измене-
ния, чтобы справиться с ними наилучшим
образом. Кризисы — неотъемлемая часть
нормальной жизни и должны рассматривать-
ся как нормальные переходы. Примерами
психотравматических кризисов являются
смерть (родителей, детей), развод (иногда
несколько раз), тяжелые болезни, несчастья
и т.д. С такими кризисами иногда сложно
справиться, особенно если они совпадают с
нормальными кризисами перехода, если слу-
чаются в одной и той же семье несколько
раз или, что еще хуже, когда совпадает не-
сколько разных травматических кризисов
Последствием нескольких необработанных
травматических кризисов у кого-либо из
членов семьи может быть то, что человек
перестает верить в себя и свои собственные
возможности, у него снижаются способнос-
ти справляться с кризисами.
В семьях, которые обращаются за помо-
щью к семейным терапевтам, мы часто на-
блюдаем трудности в паре «свобода—связан-
ность» и в выражении чувств. Когда это
происходит, организация семьи становится
менее функциональной и возникают трудно-
сти в предоставлении каждому члену семьи
личного пространства (Carter och McGoldzick,
1980).
Из-за развода и повторного брака часто
возникают проблемы взаимоотношений с
членами новой и старой семей. Когда чело-
век, например, женится снова, ему уже не так
легко планировать свободное время, отпуск,
сверхурочную работу и т. д. Кроме того,
многие, создавая новую семью, не учитыва-
ют при этом новую жизненную ситуацию, в
их планы не входит приспособление к при-
вычкам другого человека В ситуациях, гро-
зящих разводом, возникают конфликты с но-
выми и старыми партнерами, которые чув-
ствуют себя покинутыми, когда им не
уделяют времени и внимания. При этом у
детей часто возникает тайное желание, что-
бы родители помирились и стали снова жить
вместе. К счастью, большинство семей справ-
ляются с такими переходами без больших
конфликтов. Но все же это серьезное испы-
тание, особенно для детей.
СЕМЕЙНАЯ ТЕРАПИЯ 423
Показания к семейной
терапии
Общие показания к семейной терапии следу-
ющие:
1. Заметные функциональные нарушения в
семейных отношения.
2. Мнение семьи, что существует связь меж-
ду функциональными нарушениями в се-
мейных отношениях и симптомами того
индивида, которому необходимо лечение
Описание случая
Семья Свенсонов не была слишком рес-
пектабельной. Семейная общность прояв-
лялась лучше всего, когда все собирались
за обедом. Было много хорошего. Когда
Юносу было 9 лет, у него развился диабет,
и в течение года его не раз помещали в
детскую больницу на одну—две недели,
когда от избытка инсулина или сахара на-
чиналась кома Разговор с семьей подтвер-
дил подозрение врача о том, что Юное
больше не чувствовал себя спокойно в
семье. Например, когда все собирались
вокруг маминого торта, мальчик чувство-
вал себя отверженным, так как ему нельзя
было из-за болезни есть торт. Семейные
застолья, любимые семьей, стали раздра-
жать ребенка. Он перестал повиноваться,
начал красть деньги и покупать себе сла-
дости. Терапия помогла всем — членам
семьи, которые научились заботиться о
Юносе и выражать свою любовь к нему
другим способом, и Юносу, который стал
успешнее справляться со своей болезнью.
Для того чтобы результат был лучше,
очень важно не осуждать семью за воз-
никшие проблемы.
Различные симптомы и отклонения в пове-
дении, которые мы наблюдаем на консуль-
тации, являются симптомами основной бо-
лезни и связаны с взаимоотношениями в
семье. Острые психические или эмоциональ-
ные проблемы иногда становятся причиной
того, что семья ищет лечение. Понимание,
что семья распадается или кто-то из ее чле-
нов в опасности, создает сильную мотива-
цию для решения проблемы или хотя бы
попытки изменить ситуацию. Здесь есть чет-
кое показание к семейной терапии. Но что-
бы она была успешной, врач вместе с семь-
ей должен правильно определить суть про-
блемы.
Для семейной терапии существуют и от-
носительные противопоказания. Так, после
попытки терапевтического разговора в се-
мьях, где есть жестокое обращение с женой
или детьми, существует риск возникновения
конфликтов с насилием и даже смертельным
исходом. Попытка отработки конфликта так-
же может привести к ссорам, которые будут
продолжаться после окончания терапии и
могут плохо закончиться. Во многих местах
в Швеции существуют возможности помес-
тить всю семью в больницу или заведение,
где за ними могли бы наблюдать постоянно,
что помогает снизить такой риск.
При семейной терапии могут быть выяв-
лены случаи жестокого обращения с детьми
и их сексуального использования. Тогда не-
обходимо, чтобы в дело вмешались соци-
альные власти. Если терапевт знает о таких
случаях и не заявляет об этом, его действия
рассматриваются как «молчаливое согласие».
После заявления терапевта его работа с дан-
ной семьей чаще всего прекращается.
Состояние пациента с психотическими
или предпсихотическими симптомами может
дестабилизироваться, если ситуация в семье
эмоционально ухудшается.
Психотерапия и ее школы
Различные школы семейной терапии, конеч-
но, имеют свои аспекты, которые особенно
важны при «особых» методах лечения. Но в
целом практическая семейная терапия, неза-
424 СЕМЕЙНАЯ ТЕРАПИЯ
висимо от того, к какой школе принадлежит
терапевт, имеет много сходного в работе с
пациентами. Цель семейного терапевта —
прежде всего вызвать позитивные измене-
ния в семье. Для успешной семейной тера-
пии необходимы следующие условия:
• ампатическое отношение к пациентам.
Каждый член семьи должен чувствовать,
что его/ее уважают и понимают;
• взаимодействие со всеми членами семьи.
Терапевт должен уметь уловить их способ
выражения себя, но не потерять при этом
своего особого склада личности. Он дол-
жен уметь поднимать сложные и противо-
речивые вопросы (Stierlin et al., 1980);
• умение задавать вопросы в нужное вре-
мя. Если к отработке трудных вопросов
приступить слишком рано, есть риск по-
терять контакт с семьей;
• умение стать частью семьи, но при этом
оставаться беспристрастным.
Семейная терапия — это групповая работа,
методы которой варьируют. Основной, став-
ший традиционным прием — когда один или
два терапевта интервьюируют семью, в то
время как другие в качестве наблюдателей
сидят так, чтобы их не было видно. Наблю-
датели участвуют в работе тремя способа-
ми: а) дают комментарии терапевту по теле-
фону; в) вызывают терапевта для обсуж-
дения; с) обсуждают окончание
терапевтической сессии. Если разговор за-
писывается на видео, позже анализируется
его форма и содержание. Это может быть
очень ценно, так как во время разговора
невозможно уловить все нюансы. Ниже опи-
сываются некоторые школы семейной те-
рапии.
Коммуникационно-теоретическая школа.
Семейный терапевт Virginia Satir, возможно,
самый известный представитель этой шко-
лы, которая делает акцент на улучшение вза-
имоотношений в семье. Умение Satir дать
человеку почувствовать собственную значи-
мость и правильно истолковать его поведе-
ние поистине легендарно.
Структурная и стратегическая школы
основаны Salvador Minuchin и Jay Haley
(Hoffman, 1981 с). Упоминаются обычно
вместе, иногда как «структурно-стратегичес-
кая школа». Оба ее основателя пытаются
активно изменять взаимоотношения в семье
в определенном направлении, а также искать
пути, чтобы «перехитрить» нежелание чле-
нов семьи к этим изменениям. Здесь четко
определены задачи поведения или взаимо-
действия, которые ожидаются от пациента/
семьи, с целью добиться изменений. Струк-
турная школа больше фокусирует внимание
на структуре отношений в семье, а стратеги-
ческая — на роли терапевта в процессе из-
менения. Самая большая трудность в работе
этих школ — позитивное толкование сущно-
сти проблем и поведения (Lundsbye et al,
2000; Runfors och Wrangsjo, 1984).
Миланская (ее еще называют системной)
школа стала очень популярной в 1980-е годы
Ее модель разработал в Милане со своими
коллегами Mara Selvini-Palazzolis. Эта модель
сначала очень напоминала структурно-стра-
кчическую терапию, но затем ее авторы
изменили направление и стали придерживать-
ся философии Bateson. Здесь особо подчер-
кивается то, что семья — это система, кото-
рая организована так, что члены ее дают
врачу информацию относительно самих
себя, остальных членов и семьи в целом
Главное в лечении — добиться, чтобы семья,
получив необходимую информацию о том,
как устроить жизнь лучшим образом, спон-
танно изменила внутрисемейные отношения
и поведение. Все семейные системы имеют,
как уже говорилось, «встроенную» инерцию,
когда дело касается изменений, так как ста-
бильность семьи — условие ее существова-
ния. Семья, хотя бы один член которой име-
ет симптомы инертности развития, тоже пе-
рестает нормально развиваться. Ей
необходимо справиться с травматическими
СЕМЕЙНАЯ ТЕРАПИЯ 425
кризисами и переходами в своем развитии.
Миланская школа предложила для этого
очень эффективный способ — беседу или
«круговое интервью», когда терапевт, выбрав
тему разговора, задает членам семьи вопро-
сы, помогающие выяснить, что наиболее дис-
функционально для данной семьи. При этом
отношение терапевта должно быть нейтраль-
ным, он не может принимать сторону опре-
деленного человека. Интервью называется
«круговым», так как вопросы надо осветить с
разных точек зрения. Присутствующих оп-
рашивают по очереди. Часто вопросы каса-
ются сравнений разных людей, взаимоотно-
шений с ними и их поведения в разные пе-
риоды жизни семьи. Всем позволено
говорить о любом члене семьи, взаимоотно-
шениях и отношении к данным вопросам.
Гипотезы отбрасывают, если семья не под-
тверждает их. Терапевт конструирует новые
гипотезы с помощью той информации, кото-
рую дают члены семьи.
По окончании терапевтической сессии
семья на основании содержания беседы по-
лучает от терапевта инструкции, которые
имеют в системной школе иную цель, чем в
структурно-стратегической. Последняя хо-
чет, чтобы семья, выполняя эти инструкции,
научилась лучшему функциональному пове-
дению. Системная же школа считает, что если
семья будет выполнять инструкции, то смо-
жет изменить себя. Важно то, чтобы инфор-
мация была доступной для семьи через ее
способность воспринимать инструкцию
(Hoffman, 1981 d; Selvini-Palazzoli et al., 1980;
Tomm, 1985).
Tomm (1989) развил дальше системную
семейную терапию. Он рассматривает тера-
певтический разговор как важнейшую часть
лечения и подчеркивает значимость вопро-
сов для размышления. Andersen (1987) ра-
ботал по его методике с группой пациентов,
участвующих в разговоре-размышлении и
добился хороших практических результатов.
Его метод основан на размышлениях коман-
ды (Andersen, 1991). Это новый вариант ос-
новного приема семейной терапии. Терапев-
тическая сессия делится здесь на три пери-
ода. В первом терапевт разговаривает с се-
мьей при участии наблюдающих (семья их
не видит). Во втором уже семья наблюдает,
как терапевт и его коллеги обсуждают и
комментируют терапевтическое интервью,
за которым они наблюдали. В третьем пери-
оде все снова меняются местами, и семья
обсуждает разговор наблюдателей со своим
терапевтом. В такой «отражающей коман-
де» отношения между сторонами и диалог
между терапевтами и пациентами строятся
на равных.
Ни один из этих двух авторов не создал
школы по типу известных школ семейной
терапии. Они представляют группу людей,
которые работают в социально-конструк-
тивной и философско-языковой областях
вместе с Harlene Anderson и Harold Goolishian
(Anderson, 1999), а также White и Epston
(2000), и которые в последние годы стали
заметно влиять на шведскую семейную те-
рапию. В заключение можно сказать, что
сейчас появилась тенденция интегрировать
ранние школы семейной терапии, что отра-
зилось, например, на методе Marte (Hedenbro
och Wirtberg, 2000). В соответствии с ним
терапевты работают вместе с семьей, тща-
тельно анализируя взаимоотношения и си-
туации из обычной жизни семьи, снятые на
видеопленку.
Была введена также более педагогически
ориентированная модель для лечения моло-
дых психотичных пациентов и их семей
(Anderson et al., 1986; Orhagen, 1992). Ее
психолого-образовательные черты формиру-
ются на знании того, что отношения род-
ственников психотичного пациента часто
очень эмоциальны (прежде всего критичны),
что приводит к повышению рецидивов ши-
зофрении (Brown et al., 1972). Шизофрения
предполагает психическую уязвимость (внут-
ренние факторы болезни, наследственность),
426 СЕМЕЙНАЯ ТЕРАПИЯ
которая может усугубляться окружением
(факторы среды, семьи). Семью об этом из-
вещают. Поведение семьи не рассматривает-
ся как причина симптомов, но разъясняется,
что способ отношения семьи к пациенту
имеет большое значение для его выздоров-
ления и последующего здоровья. Члены се-
мьи учатся через образовательный разговор
общаться с пациентом с адекватной эмоци-
ональной интенсивностью, а также приспо-
сабливать свои ожидания и требования к
способностям пациента. Семья получает
поддержку, но она должна знать, что процес-
сы реабилитации — постепенные, требую-
щие много сил и времени. Иногда, если это
необходимо, лечение дополняют традицион-
ной семейной терапией.
Исследования
Эффективность семейной терапии в целом и
разновидности ее приемов являются предме-
том интенсивного исследования. Оно с само-
го начала следовало клиническому развитию
и при патологических моделях семейных
отношений фокусировало внимание на каче-
ственной методике лечения. Однако между
практикой и теорией (Wynne, 1983), а также
между количеством и качеством накопленно-
го материала (Tomm, 1983) постепенно обра-
зовывались пропасти. В последние годы че-
рез эти пропасти стали строить «мосты».
Исследование направлено на определение
факторов, снижающих эффективность се-
мейного лечения и даже приводящих к риску
обострения психического нарушения. Не-
сколько примеров факторов, связанных с
семьей, которые увеличивают риск обостре-
ния психических нарушений: пагубные при-
вычки детей; психопатология; семейный раз-
дор у родителей, особенно в сочетании с
низким социально-экономическим статусом
семьи, неэффективным исполнением роди-
тельских обязанностей, критикой и враждеб-
ностью, плохим воспитанием (Fonagy och
Higgitt, 1999).
Hansson и Cederblad (1995) отмечают сле-
дующие, связанные с семьей факторы, кото-
рые позволяют прогнозировать хорошие
результаты — факторы защиты, уменьшаю-
щие вероятность обострения психопатоло-
гии. К ним относятся доверительные близкие
отношения по крайней мере с одним из ро-
дителей или другим значимым человеком,
четкие правила и четкое определение обя-
занностей, а также уважение к членам семьи
разных поколений. Эти исследователи ука-
зывают, что факторы риска объясняют лишь
меньшую часть причин психологического
нездоровья. Они выступают за терапевтичес-
кий метод, основанный на исследовании и
базирующийся на положительных факторах
В обзорах результатов лечения (Lange et
al., 1993; Diamond et al, 1996) приводятся
данные о положительных эффектах семей-
ной терапии при шизофрении, униполярной
депрессии и злоупотреблении наркотиками,
в то время как при страхах и проблемах с
алкоголем результаты сомнительны.
Лечение, основанное на нормализации
семейных отношений, оказалось эффектив-
ным также при психических нарушениях у
детей и подростков, нарушениях поведения,
подростковой преступности, при нарушени-
ях в питании (булимии, анорексии), хрони-
ческих болезнях, а также при нарушениях в
связи с брачным разводом. Все это сейчас
рассматривается скорее как важный фактор
риска, чем как прямая причина проблем у
ребенка. Пока не определено, как это выше-
упомянутое открытие может повлиять на
клиническую практику. Значительная часть
таких изучений проведена на неклиническом
материале, основанном на методике с исполь-
зованием мануальных приемов, применяемой
терапевтом после кратковременной специа-
лизации. А большинство изучений основано
на методике поведенческой терапии, кото-
рая не часто применяется в Швеции.
СЕМЕЙНАЯ ТЕРАПИЯ 427
Из всех методов, которые обычны в Шве-
ции, структурная семейная терапия исполь-
зуется чаще всего. Миланская и психодина-
мическая эклектическая модели также полу-
чают поддержку в исследованиях, но более
слабую. Не хватает поддержки исследования
и методу работы, основанному на «повество-
вательной» методике (Sandberg et al., 1997).
Dunn и Plomin (1990) пришли к выводу, что
схожесть между братьями и сестрами объяс-
няется общей наследственностью. Считает-
ся, что братья/сестры, несмотря на близкое
родство, большей частью вырастают в раз-
ной психологической обстановке. Это озна-
чает, что в каждом конкретном случае воп-
рос о дисфункциональных особенностях се-
мьи должен рассматриваться отдельно по от-
ношению к каждому брату/сестре.
Что касается исследования семейно-тера-
певтического процесса, то были сделаны
многие открытия. Diamond и его коллеги
(1996) указывают на деструктивность семей-
ных коалиций в рамках поколений, и в то же
время, более мудро выстроенные отношения
между представителями разных поколений в
семье ведут к уменьшению симптомов у де-
тей и подростков.
Авторы подчеркивают, что вмешательства
основываются на эмпирически подтвержден-
ных теориях, и видят тенденцию к интегра-
ции различных моделей и методов семейной
терапии.
Психофармакологическое
лечение
35
Анна-Лиз фон Кнорринг
Введение
В детском возрасте многие психические рас-
стройства обусловлены особенностями раз-
вития или стрессами и являются преходящи-
ми. Поэтому, начиная лечение, нужно быть
внимательным и осторожным при первом
назначении психотропных средств. Следует
помнить также, что ни одно психотропное
лекарство не имеет такого тяжелого воздей-
ствия на детей, как литий или нейролептики,
применяемые у взрослых с психотическими
нарушениями.
Лечение ребенка психотропными сред-
ствами должно быть строго обосновано
показаниями (например, если психотические
нарушения приводят к патологии развития и
наносят вред здоровью). Лечение психо-
тропными средствами можно проводить толь-
ко после тщательного медицинского и пси-
хиатрического обследования.
За последние годы сведения о фармакоки-
нетике психотропных препаратов расшири-
лись. Известно, что многие средства на орга-
низм ребенка действуют так же, как и на
организм взрослого, но имеются и различия
(Geller, 1991). Так, всасывание слабокислых
наркотических веществ у детей с повышен-
ной кислотностью желудочного сока может
быть несколько замедленным. Микрофлора
кишечника у маленьких детей, как правило,
менее разнообразна и это может редуциро-
вать всасывание лекарств в кишечнике. В дет-
ском возрасте размеры печени пропорцио-
нально больше (в два года печень по отноше-
нию к объему тела на 50 процентов больше,
чем у взрослых, а в шесть лет — на 30 про-
центов), поэтому она метаболизирует лекар-
ство быстрее, чем печень взрослого человека.
Эти факторы позволяют предполагать, что
у детей биологическое усвоение перорально
применяемых средств (нейролетики, трицик-
лические антидепрессанты и стимуляторы
центральной нервной системы) снижено, чем
могут быть объяснены менее тяжелые слу-
чаи осложнений у детей при их применении
Оказалось также, что дети быстрее метабо-
лизируют многие лекарства (Furlanut et al.,
1990). Таким образом, при неэффективности
лекарственного средства нужно решать воп-
рос о подборе необходимой концентрации
препарата.
Объем внеклеточной жидкости в организ-
ме ребенка с возрастом уменьшается, а со-
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ429
держание жира увеличивается. Это касается
как мальчиков, так и девочек, особенно в
первые годы жизни, а также девочек после
полового созревания. Поэтому в детском
возрасте лекарства, распределяемые внекле-
точно, могут быть менее эффективными. Доза
их должна быть пропорциональна массе тела.
У ребенка по сравнению со взрослым более
интенсивно работают почки, это надо учи-
тывать при назначении лекарств, которые
элиминируют таким образом (например, ли-
тий).
Другим значимым фактором является по-
вышенная проницаемость гематоэнцефали-
ческого барьера ребенка. Теоретически дети
более чувствительны к психотропным лекар-
ствам. Однако такая повышенная проницае-
мость гематоэнцефалического барьера мо-
жет привести к тому, что белки будут связы-
вать лекарства, уменьшая чувствительность
к ним.
Рецепторы мозга динамично развиваются
по мере взросления ребенка. Мы знаем очень
мало о соотношении рецепторов у человека,
но исследования на животных показали, что
число автономных рецепторов и рецепто-
ров ЦНС увеличивается в ранний послена-
тальный период. Скорость развития рецеп-
торов различна. Так, дофаминэргические ре-
цепторы достигают полного развития только
у взрослых людей. Циркуляция норадренали-
на также несовершенна в детском и подро-
стковом возрасте. Известно, что влияние гор-
монов в определенные периоды жизни чело-
века может привести к необратимым
изменениям в ЦНС.
Так как распределение лекарства в орга-
низме и механизм его воздействия зависят
от многих факторов, всегда должна опреде-
ляться его индивидуальная доза. Уместно
начать с малой дозы и увеличивать ее до
получения эффекта или появления побочных
симптомов. Сведения о влиянии препарата
на ребенка можно получить у самого ребен-
ка, его родителей или учителей. Контроль, по
крайней мере вначале, должен быть посто-
янным и достаточно частым. В начальной
фазе контакт с родителями необходим не
реже двух раз в месяц.
Стимуляторы центральной
нервной системы
К группе стимуляторов центральной нервной
системы относятся амфетамины, которые
существуют в d- и 1-форме. Метилфенидат
(риталин), пемолин, а также амфетаминпо-
добные церебральные стимуляторы (ЦС)
увеличивают активность катехоламинов в
синапсах, так как, во-первых, способствуют
высвобождению катехоламинов, во-вторых,
уменьшают обратный захват, в-третьих —
стимулируют дофаминэргические и адренэр-
гические рецепторы, а также влияют на
транспорт серотонина.
Церебральные стимуляторы во взрослой
психиатрии применяются достаточно редко,
хотя их и используют для лечения некото-
рых больных с диагнозом ADHD. В детской
психиатрии изучалась психофармакология
ЦС при лечении гиперактивных детей. В США
после 1970 года применение ЦС увеличи-
лось и все возрастает (Jacobowitz et al., 1990).
В Швеции, напротив, эти средства последние
двадцать лет используются крайне редко. ЦС
могут быть выписаны только через фарма-
котерапевтический совет больницы.
ЭФФЕКТИВНОСТЬ ПРИМЕНЕНИЯ
ЦЕРЕБРАЛЬНЫХ СТИМУЛЯТОРОВ
Многие исследования показали, что благода-
ря применению ЦС состояние детей с гипе-
рактивным поведением, двигательным беспо-
койством и нарушением внимания улучши-
лось. Даже у здоровых детей, получавших
ЦС, двигательная активность стала более
430 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
целенаправленной. Это можно считать пара-
доксальным, так как у взрослых, злоупотреб-
ляющих амфетамином, отмечается усиление
активности. Поэтому дозы, используемые в
клинической практике, ниже доз, применяе-
мых для достижения эйфорического эффек-
та. Но даже при назначении малых доз отме-
чается их положительное влияние на пове-
дение. Считается, что действие стимуляторов
зависит от тяжести проблемы пациента, его
состояния. Наибольшее влияние ЦС оказы-
вают на гиперактивных детей, то есть эти
препараты наиболее эффективны в отноше-
нии детей с большой степенью двигательной
расторможенности.
Замечено, что дети с гиперактивностью
при использовании ЦС становятся менее
агрессивными. Прямые наблюдения в классе,
школе, дворе и столовой отмечали у них
менее беспокойное поведение. Улучшались
отношения между матерью и ребенком, что
приводило к менее критичному отношению
со стороны матери, даже учителя и друзья
меньше раздражались по его поводу. У людей
с синдромом гиперактивности, пролеченных
в детстве ЦС, появлялось больше возможно-
стей работать в разных социальных облас-
тях (Gadow, 1992). Однако на агрессивное
поведение, не связанное с гиперактивностью
или трудностями в концентрации, ЦС не вли-
яют.
Лечение ЦС повышает быстроту реакции
и, по некоторым сведениям, облегчает обу-
чение ребенка в школе. Ранее об этом не
было известно, но, согласно последним дан-
ным, метилфенидат (риталин) может поло-
жительно влиять на результаты обучения
математике и чтению. У детей с проблемами
гиперактивности, принимавших ЦС, умень-
шилось количество ошибок в тестах на вни-
мание (Gittelman-Klein, 1987; Elia et al., 1993).
У взрослых при приеме больших доз ЦС
часто отмечается эйфория. Этого не наблю-
дается при лечении детей. У гиперактивных
детей после применения ЦС уменьшаются
дисфорические симптомы, злобность, враж-
дебность. Даже у нормально функционирую-
щих детей, получавших ЦС при контролиру-
емых лабораторных исследованиях, отмеча-
лось уменьшение дисфории. Учителями
замечено, что дети с синдромом гиперактив-
ности, пролеченные ЦС, становились более
способными к учебе и веселыми. В некото-
рых случаях дисфория наблюдалась только
в начальной фазе лечения (Taylor, 1985).
Поскольку метилфенидат и амфетамин
вызывают лекарственную зависимость, по-
являются опасения, что после лечения ЦС у
детей зависимость может в последующем
привести к злоупотреблению. Этот вопрос
специально изучался, но каких-либо доказа-
тельств увеличения риска злоупотреблений
ЦС после такого лечения не получено. Про-
ведено несколько длительных исследований,
из которых следует, что риск развития зави-
симости минимален. Лечение в течение не-
скольких лет имеет продолжительный хоро-
ший эффект. Контрольное изучение, кото-
рое выполнялось больше года, показало, что
эти эффекты сохраняются, а успехи в когни-
тивном тесте (WISC) у пролеченных ЦС зна-
чительно улучшились по сравнению с полу-
чавшими плацебо (Gillberg et al., 1997). Дру-
гие исследования показали, что лечение ЦС
может иметь длительное положительное вли-
яние на самооценку.
ПОКАЗАНИЯ К ЛЕЧЕНИЮ
Во всех случаях, когда необходимость про-
ведения фармакокоррекции амфетамином
или метилфенидатом вызывает сомнение,
надо попробовать сначала меры педагоги-
ческой или социальной поддержки и лечеб-
ные меры. Так называемое мультимодульное
лечение детей с ADHD, как оказалось, имеет
лучший эффект при невнимательности и
гиперактивности, а также при агрессивности
в отношениях со сверстниками. Считают, что
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 43 I
сочетание вышеуказанных мер и фармако-
коррекции при лечении обеспечивает про-
должительность эффектов (Satterfield et al.,
1987). Лучший эффект при фармаколечении
ЦС детей, имеющих нарушение внимания и
гиперактивность как в школе, так и дома,
наблюдают в возрасте, предшествующем
половому созреванию, а также в подростко-
вом возрасте. Однако надо подчеркнуть, что
речь идет о детях с явным и тяжелым нару-
шением внимания, а также импульсивным
поведением. Возникновение неврологических
симптомов не имеет решающего значения
при наличии положительных эффектов. Не
нужно принимать за серьезный симптом и
чувство страха, которое иногда может воз-
никнуть у ребенка в начальной фазе лечения.
Детей с первично эмоциональными про-
блемами не следует лечить ЦС, в то время
как умственная отсталость не является про-
тивопоказанием к применению ЦС, посколь-
ку эти препараты улучшают внимание, одна-
ко при этом не улучшается социальная адап-
тация. Дети с нарушением психического
развития имеют большее число выраженных
побочных эффектов (Handen et al., 1993).
Поэтому хорошо изученный препарат метил-
фенидат рекомендуют в первую очередь, так
как частота его побочных действий ниже.
D-амфетамин имеет более длительный
период полураспада и поэтому в некоторых
случаях он более предпочтителен.
ДОЗИРОВКА
Оптимальную дозу при назначении ЦС де-
тям и подросткам обсуждают давно. Малые
дозы, например, улучшают зрительную па-
мять и другие количественные функции, но
не влияют на поведение. Метилфенидат аб-
сорбируется быстро, при этом максималь-
ная концентрация препарата в крови дости-
гается через 1—2 часа после приема. Веще-
ство распадается в течение двух часов.
Рекомендуемая общая суточная доза метил-
фенидата 0,3—2,0 мг/кг. D-амфетамин рас-
падается более десяти часов. Клинический
эффект связан с фазой поглощения, поэто-
му в практике не наблюдается больших раз-
личий между метилфенидатом и амфетами-
ном. Рекомендуемая доза для D-амфетами-
нов — 0,25—1 мг/кг/сутки. Препарат
наиболее эффективен, если его принимать
утром и в обед. Прием лекарства в вечернее
время чаще всего нецелесообразен, так как
ЦС могут вызвать нарушения сна, к тому же
на ребенка дома не оказывается такого боль-
шого давления, как в школе. Однако некото-
рые дети нуждаются в приеме препарата
после обеда для предупреждения состояния
растерянности, хаоса и чтобы легче успо-
коиться перед сном. В качестве начальной
дозы рекомендуют 5 мг для обеих форм
амфетамина и 10 мг — для метилфенидата.
Дозу можно удвоить через три дня. Если это
не дает никакого эффекта, то дозу можно
увеличить с 5 до 10 мг, пока не будет дос-
тигнут эффект. Если не помогает один пре-
парат, следует попробовать другой (Elia et
al., 1991). Если лечение дает значительное
улучшение после нескольких недель исполь-
зования ЦС, то прием препарата можно
продолжить. Результаты лечения надо оце-
нивать регулярно на протяжении всего ле-
чения. Чтобы точнее установить эффектив-
ность лекарства, его назначают для приме-
нения постепенно — в течение нескольких
недель.
ПОБОЧНЫЕ ДЕЙСТВИЯ
У ЦС есть несколько побочных эффектов,
связанных с нарушением сна, головной бо-
лью и болями в животе. Обычно эти симпто-
мы исчезают, если общую дозу препарата
уменьшить или разделить для приема по
частям в течение суток. В начале лечения
обычно уменьшается аппетит, что может
432 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
продолжаться длительное время. В связи с
этим возможно снижение веса. Доказано, что
большие дозы ЦС могут влиять на рост. После
отмены лекарства возникает компенсаторная
фаза роста, поэтому лечение лучше приоста-
новить летом. Риск задержки роста в даль-
нейшем невелик, а при назначении ЦС в
малых дозах (до 0,5 мг/кг) подобный нега-
тивный эффект и вообще не наблюдается.
В начале лечения ЦС могут возникнуть
дисфория и раздражительность, но они чаще
всего исчезают через неделю. Однако если
негативные эффекты возникают у ребенка с
эмоциональными проблемами, прием лекар-
ства необходимо отменить. Некоторые дети
во время приема ЦС становятся очень до-
тошными и слишком пунктуальными. Такие
симптомы можно уменьшить, если снизить
дозу или заменить препарат на другой из
этой группы.
В ряду других побочных эффектов ЦС —
тахикардия и повышенное давление. Психо-
тические симптомы (например, зрительные
галлюцинации) случаются редко. Часто по-
являются тики и стереотипно повторяющи-
еся движения (Taylor, 1985). Поэтому при
кардиоваскулярной болезни, тиках и стерео-
типиях надо соблюдать осторожность в при-
еме ЦС. У детей с синдромом Туретта и гипе-
рактивностью в некоторых случаях усилива-
ются тики. Однако это случается не часто и
в большинстве случаев лечение ЦС помогает
даже при наличии синдрома Туретта или пред-
расположенности к нему (Comings och
Comings, 1987).
Нейролептики
Эта группа лекарств обладает антипсихоти-
ческим и успокаивающим эффектом, поэто-
му их называют еще антипсихотиками. Ос-
новными представителями нейролептиков
(НЛ) являются производные фенотиазина —
аминазин (гибернал), тиоридазин (сонапакс),
этаперазин (трилифан), бутирофеноны (га-
лоперидол), производные тиоксантена (флю-
анксол), а также дифенилбутилпиперидин
(пимозид). Имеются также «нетипичные»
антипсихотические средства, например, кло
запин (лепонекс) и некоторые новые препа-
раты — рисперидон (риспердал, рисполепт)
и оланзапин (зипрекса).
Механизм действия нейролептиков на
ЦНС разнообразен. Считается, что антипси-
хотическое действие НЛ связано с их спо-
собностью блокировать центральные дофа-
миновые рецепторы. Седативный эффект
вызван блокированием гистаминэргической
активности. Экстрапирамидные двигатель-
ные расстройства связывают в определен-
ной степени с антихолинэргической актив-
ностью этих средств. Гипотензия и головок-
ружения вызываются блокадой альфа-адре-
нэргических рецепторов. Нейролептики
вызывают также неспецифические эффек-
ты — они понижают агрессивность, гипе-
рактивность, ажитацию и чувство страха.
Поэтому НЛ применяются при различных
психических симптомах.
АУТИСТИЧЕСКИЕ СИНДРОМЫ
Типичные симптомы при аутистических син-
дромах — тяжелое нарушение социальной и
вербальной коммуникации, а также ограни-
ченное ритуальное поведение. Лечение та-
ких расстройств должно быть начато с мер
педагогического характера. Фармакотерапия
уменьшает лишь некоторые симптомы, бла-
годаря чему ребенок или подросток стано-
вится менее беспокойным, с ним легче жить.
Фармакокоррекция не снимает проблему
полностью, а лишь смягчает симптомы аутиз-
ма. Имеется опыт лечения галоперидолом,
сонапаксом и орапом. Во многих проведен-
ных исследованиях пациенты не были диаг-
ностически точно разделены на группы. Это
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 433
означает, что в одну и ту же группу могли
войти дети как с аутизмом, так и с шизофре-
нией, при лечении которой нейролептики, как
оказалось, имеют лучший эффект, чем при
аутизме.
Качественные испытания проводились с
галоперидолом в дозе 2 мг в сутки. В сочета-
нии с поведенческой терапией галоперидол
дает хороший эффект у детей-аутистов в воз-
расте двух—семи лет. Оно состоит в том,
что у ребенка улучшается зрительный кон-
такт с окружающими, уменьшаются стерео-
типные движения, увеличивается речевая ак-
тивность. Более старшие дети лучше отвеча-
ют на комбинированную терапию. У
гипоактивных детей с аутизмом возможно
ухудшение симптомов. Лечение с двухднев-
ными перерывами в течение недели так же
эффективно, как и ежедневное лечение (Репу
et al., 1989).
В заключение следует отметить, что НЛ
все-таки не дают выраженного эффекта при
аутистических синдромах. В связи с высо-
ким риском развития побочных эффектов
лечения нейролептиками в этих случаях
следует избегать. Однако у некоторых де-
тей с наличием страхов и гиперактивнос-
тью во время и после полового созревания
положительный результат наблюдается. До-
зировка НЛ такая же, как при лечении пси-
хотических состояний у взрослых. Лече-
ние должно продолжаться определенное
время. Четкие временные границы сегодня
не указываются. Не рекомендуют длитель-
ное лечение в течение многих лет (Cohen
et al., 1983). В настоящее время продолжа-
ется изучение эффекта рисперидона и олан-
запина. Даже если предварительный опыт
применения этих препаратов был положи-
тельным, все же еще слишком рано описы-
вать их использование при аутизме и похо-
жих на аутизм состояниях как новое на-
правление.
ШИЗОФРЕНИЧЕСКИЕ СИНДРОМЫ И ДРУГИЕ
ПСИХОЗЫ
Действие нейролептического лечения психо-
зов с дебютом в детском и подростковом
возрасте лишь в некоторой степени оценено
систематически. Клинический опыт показы-
вает, что на детей и подростков с шизофре-
нией и шизофреноподобными психозами НЛ
оказывают такое же влияние, как и на взрос-
лых. Такие острые симптомы, как ажитация,
искаженное восприятие и нарушения мыш-
ления, уменьшаются с приемом НЛ. Опыт
лечения взрослых показывает, что НЛ ока-
зывают превентивное действие на рецидивы.
Однако на это влияют также социальные и
семейные факторы. У тех, кто живет в семь-
ях, где эмоционально напряженная обстанов-
ка, более вероятны обострения. Возможно,
именно этим пациентам требуется длитель-
ное лечение. Нет доказательств, что лечение
в острый период имеет вредное влияние на
когнитивное развитие. Фармаколечение в ос-
трой фазе уменьшает страдания пациента.
Есть сведения о том, что более длительные
по времени психотические симптомы или
несколько психотических эпизодов имеют
худший прогноз.
Дозировка
При лечении психотических состояний ти-
оридазином (сонапаксом) доза обычно со-
ставляет 0,5—6,0—9,0 мг/кг. Дозы аминази-
на эквивалентны сонапаксу. Начальная доза
галоперидола должна быть 0,02—0,08 мг/кг,
но может увеличиваться до 0,1—0,3 мг/кг,
чтобы контролировать более тяжелые пси-
хотические симптомы. Соответствующие
дозы других антипсихотиков представлены
в табл. 35.1.
При расчете дозы следует учитывать не
только массу тела, так как крупные люди
могут получить слишком большие дозы. В
таких случаях лучше вычислить площадь
поверхности тела. К примеру, при росте 150
434ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
см и весе 70 кг площадь поверхности тела
пациента составляет 4,65 м2, но если при том
же росте человек весит 45 кг, то площадь
поверхности тела равняется 1,36 м2. Прием-
лемая доза для пациента весом 70 кг должна
быть в 1,2 раза выше, чем для пациента ве-
сом 45 кг.
Лечение одним препаратом должно про-
водиться в течение 4—6 недель. Если нет
никакого эффекта или возникает выражен-
ное побочное действие, то препарат надо
заменить. После 4—12 недель острая фаза
заболевания часто проходит, но лечение
должно продолжаться в течение года. Дозу
можно постепенно уменьшать. В тех случа-
ях, когда было попробовано много различ-
ных НЛ, но эффект отсутствовал, лепонекс
может быть препаратом выбора, несмотря
на его тяжелые побочные действия
(McClellan och Werry, 1992 b).
Таблица 35.1. Суточные дозы для разных
антипсихотических средств и период их
полураспада (Т 1/2)
СИНДРОМ ТУРЕТТА
Синдром Туретта имеет хроническое, но
волнообразное течение. Он характеризуется
множественными двигательными и вокаль-
ными тиками, а также неспецифическими и
варьирующимися неврологическими симпто-
мами. Обычно возникает импульсивное по-
ведение, нарушается внимание, появляются
навязчивые действия, мысли, а также эхола-
лия, эхопраксия, копролалия. Нарушение де-
бютирует чаще всего в семь—девять лет,
наблюдается преимущественно у мальчиков.
Увеличение семейных проявлений позволяет
предположить, что генетический компонент
имеет этиологическое значение
Галоперидол и пимозид уменьшают двига-
тельные и вокальные тики до 80 процентов
Церебральные стимуляторы метилфенидат и
амфетамин могут ухудшить течение тиков
Симптомы (например, навязчивые действия
и трудности обучения) могут иногда усили-
ваться во время лечения. Фармакотерапию
применяют в тех случаях, когда наличие
тиков мешает жизнедеятельности человека.
В Швеции при лечении синдрома Туретта
зарегистрирован лишь пимозид.
Дозировка
Лечение пимозидом начинают очень осто-
рожно, с малых доз, которые повышают с
интервалом в несколько недель, если нет
улучшения. После прекращения симптомов
следует временно снизить дозу для того, что-
бы выяснить ее минимальную величину. Не
надо стремиться к полному исчезновению
симптомов. Достаточно значительно умень-
шить их. Дневная доза препарата может ва-
рьировать от 0,02 до 0,20 мг/кг (Cohen et al,
1992). Достаточно одного приема в день,
так как период полураспада пимозида дли-
тельный. При синдроме Туретта для умень-
шения симптомов, как правило, требуются
меньшие дозы, чем при психотических на-
рушениях.
Производные фенотиазина
Аминазин
Фторфеназин (модитен)
Левомепромазин
Этаперазин (трилафон)
Сонапакс (тиоридазин)
Производные тиоксантена
Флюанксол
Хлорпротиксен
Циклопентиксол
Производные бутирофенона
Галоперидол
Мелперон (буронил)
Производные
дифенилбутилпиперидина
Пимозид (орап)
Нетипичные
Азалептин (лепонекс)
Рисперидон (риспердал)
мг
100
4
100
8
100
2
100
10
i
2
80
2
100
3
77/2
20—30
15
9
16
35
9
20
24
3-8
55
15
20
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 43 5
ГИПЕРАКТИВНОСТЬ, АГРЕССИВНОСТЬ
И АСОЦИАЛЬНОЕ ПОВЕДЕНИЕ
При тяжелой гиперактивности положитель-
ный эффект, как оказалось, дают аминазин и
тиоридазин. При лечении производными
фенотиазина уменьшается гиперактивное
поведение, но по сравнению с лечением ЦС
когнитивные тесты не показывают улучше-
ния результатов. Галоперидол и пимозид име-
ют схожее положительное действие при ги-
перактивном и импульсивном поведении.
Неясно, однако, оказывают ли эти нейролеп-
тики антиагрессивное действие или дают
только неспецифический седативный эффект,
но при лечении получают уменьшение и
агрессивного, и импульсивного поведения.
Есть сведения, что у детей с нормальными
способностями галоперидол уменьшает аг-
рессивность.
Определенное положительное действие
НЛ оказывают при нарушениях в поведении
у детей с умственной отсталостью. Галопе-
ридол, по крайней мере на короткое время,
уменьшает такие симптомы, как гиперактив-
ность, агрессивность, аутоагрессия и импуль-
сивность. В сравнении с аминазином и сона-
паксом галоперидол более выраженно умень-
шает эти симптомы. По сравнению с плацебо
аминазин и сонапакс дают положительный
эффект. Сонапакс предпочтителен при лече-
нии детей с умственной отсталостью. Одна-
ко никакое из этих лекарств не может улуч-
шить когнитивные функции у детей с нару-
шением психического развития.
У детей с нарушением психического раз-
вития, принимавших НЛ в течение длитель-
ного времени, частота развития экстрапира-
мидных расстройств очень высока (35—40
процентов).
Многие больные в течение долгого време-
ни вынуждены употреблять НЛ с целью кон-
троля социально неприемлемого поведения,
поэтому надо проводить исследования отно-
сительно длительных эффектов. Это очень
важно, так как риск тяжелых, а иногда и нео-
братимых побочных действий увеличивается
по мере продолжения лечения. Только явное
улучшение в поведении может оправдать дли-
тельное лечение НЛ. В некоторых случаях
может возникнуть преходящее ухудшение в
течение 2—3 месяцев. Когда лечение длится
долго, нужно все-таки делать попытки его пре-
кратить, наблюдая за симптомами.
Дозировка
Чтобы контролировать агрессивное, импуль-
сивное поведение у подростков без психоти-
ческих симптомов, рекомендуются сначала
малые дозы НЛ: 10 мг аминазина или сона-
пакса от одного до четырех раз в день. Доза
может постепенно увеличиваться до 50—
100—200 мг, но более высокие дозы обычно
вызывают опасение.
Рекомендуют также галоперидол (с увели-
чением максимальной дозы до 0,2 мг/кг) или
пимозид (до 0,3 мг/кг). Суточную дозу надо
делить на три приема в день, чтобы миними-
зировать риск побочных действий.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Производные фенотиазина и другие нейро-
лептики могут вызвать фоточувствитель-
ность, мышечную слабость и увеличение
аппетита. Увеличение аппетита и значитель-
ная прибавка в весе — непростая проблема,
так как ожирение может усилить соци-
альную дезадаптацию. При увеличении веса
рекомендуется лечение малыми дозами НЛ,
поскольку они слабо стимулируют аппетит.
При лечении большими дозами (особенно
азалептином) вполне обычна заторможен-
ность. Маленькие дозы НЛ дают гораздо
меньшие затормаживающие эффекты. Счи-
тают, что когнитивные функции ухудшают-
ся при приеме больших доз нейролептиков.
Пимозид при синдроме Туретта может выз-
вать дисфорию, страхи и отказ от посеще-
436 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
ния школы, а также брадикардию. Установ-
лено, что лечение большими дозами сона-
пакса может вызвать нарушение зрения,
поэтому рекомендуется контролировать
состояние зрительной функции при приеме
больше года этого нейролептика в дозах,
превышающих 100 мг/сутки.
Прием НЛ может стать причиной гипер-
пролактинемии, которая, в свою очередь, мо-
жет привести к аменорее и галакторее у
женщин и олигоспермии у мужчин. При ле-
чении большими дозами НЛ были отмечены
также отдельные случаи агранулоцитоза и
желтухи вследствие застоя желчи. В начале
лечения часто бывает преходящая лейкопе-
ния, поэтому перед началом лечения пре-
паратами фенотиазинового ряда важно про-
контролировать состояние печени и крови.
Азалептин часто вызывает агранулоцитоз,
поэтому в течение всего времени лечения
нужен постоянный контроль за картиной
крови. Рекомендуется проводить такой кон-
троль раз в неделю в течение первых четы-
рех месяцев, а затем — ежемесячно.
Большие дозы нейролептиков понижают
судорожный порог, это может привести к
тому, что пациенты с неврологическими
болезнями в анамнезе рискуют получить
судорожный припадок. Детям с установлен-
ной судорожной болезнью, которым были
назначены НЛ, может потребоваться анти-
конвульсивное лечение.
В начале терапии нейролептиками могут
возникнуть различные формы патологичес-
ких движений. Чаще всего наблюдают ост-
рую дистоническую реакцию. Спазмы в
области затылка могут привести даже к эпи-
стотонусу. Спазм мускулатуры глотки может
вызвать затруднение речи. Особенно подвер-
жены такому типу побочного влияния дети и
подростки. Инъекция, например, акинетона в
дозе 2—5 мг дает быстрое уменьшение не-
приятных симптомов побочных эффектов.
Чаще всего симптомы исчезают полностью
уже после первой дозы, но лечение НЛ надо
продолжать, постепенно подбирая нужное
средство, снимающее побочные эффекты
Угрожающим жизни побочным действием
нейролептиков является злокачественный
нейролептический синдром (ЗНС). Главные
симптомы его — тяжелая дистония, вегета-
тивная нестабильность, высокая температу-
ра и помрачение сознания. Это состояние
можно иногда принять за кататонию. Иногда
дистония может быть такой тяжелой, что ге-
моглобин из клеток мышц поступает в кровь,
что может привести к поражению почек.
Если температура и вегетативная нестабиль-
ность сохраняются, то пациент может по-
гибнуть от коллапса или тромбоэмболии.
ЗНС может возникнуть и через несколько
часов, и несколько месяцев после начала ле-
чения. Увеличение риска ЗНС наблюдается
при значительном увеличении дозы НЛ, а
также у мускулистых юношей Лечение ней-
ролептиками надо прекратить, если возника-
ет подозрение на ЗНС, так как уровень смер-
тности высок (20 процентов) Показано ин-
тенсивное лечение, устраняющее побочные
явления. Первоначально оно направлено на
уменьшение общих признаков, это инфузи-
онная терапия, профилактика тромбозов,
гемодиализ и т. д. Считается, что в этих слу-
чаях эффективны бензодиазепины.
Паркинсонизм как побочное явление
встречается реже у молодых пациентов. При
этом часто наблюдается увеличение слюно-
отделения. Даже малые дозы нейролептиков
дают большой риск таких побочных явле-
ний. Прежде чем приступить к применению
антипаркинсонических средств, надо попро-
бовать еще уменьшить дозы НЛ Хороший
эффект дают пероральные антихолинэрги-
ческие, антипаркинсонические средства.
В течение первых недель лечения часто
возможна акатизия. Симптомы — двигатель-
ное беспокойство в сочетании с ажитацией.
При увеличении дозы симптомы обычно
ухудшаются, поэтому в первую очередь тре-
буется снижение дозы Иногда могут помочь
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 43 7
антипаркинсонические средства, бета-блока-
торы или бензодиазепины.
После длительного лечения НЛ в течение
многих лет большими дозами может возник-
нуть побочное явление — поздняя дискине-
зия. У взрослых это случается в 5—20 про-
центах случаев. У детей и подростков число
случаев меньше, но цифровых данных нет. У
людей с нарушениями развития поздняя дис-
кинезия наблюдается в 35—40 процентах слу-
чаев. Симптомы — гримасные движения лица,
чмоканье губами и атетоидные движения
любой группы мышц. У детей с аутизмом или
умственной отсталостью поздняя дискинезия
может быть принята за стереотипии. Состо-
яние иногда может привести к тяжелым и
даже необратимым нарушениям. В некото-
рых случаях симптомы могут исчезнуть толь-
ко через год после окончания лечения ней-
ролептиками.
Дискинезии в связи с уменьшением дозы
или прекращением приема нейролептиков
встречаются у детей и подростков чаще, чем
поздние дискинезии. У них более выражены
оральные движения или движения мышц лица.
Порой симптомы возникают после приема
даже малых доз. Может наблюдаться ухуд-
шение самочувствия, рвота. Возможно, такие
симптомы являются ранней и легкой фор-
мой дискинезии.
Если симптомы такого типа возникают в
период прекращения приема НЛ, то это дол-
жно стать серьезным сигналом предупреж-
дения. Надо подумать о том, чтобы прекра-
тить терапию нейролептиками. При некото-
рых очень тяжелых психических
состояниях, несмотря на предупреждающие
симптомы, могут возникнуть проблемы с
подбором лекарства. Фенотиазины облада-
ют успокаивающим и атропиноподобным
эффектами. Это может привести к ухудше-
нию когнитивных функций. Если возникают
такие побочные эффекты, то надо по воз-
можности уменьшить дозу (Taylor, 1985).
Антидепрессивные средства
Антидепрессивные средства можно условно
поделить на три основные группы: ингиби-
торы моноаминоксидазы (МАО), цикличес-
кие антидепрессанты и ингибиторы обрат-
ного захвата серотонина. Сегодня есть так-
кие антидепрессанты, которые избирательно
угнетающие обратный захват серотонина и
норадреналина, а также стимуляторы адре-
нэргических рецепторов, еще не апробиро-
ванные на детях и подростках.
Ингибиторы МАО блокируют разрушение
моноаминов, в связи с чем содержание их в
синапсах увеличивается. В настоящее время
разработаны обратимые ингибиторы МАО,
например аурорикс, зарегистрированный в
Швеции, но он не занимает ведущего места
в лечении детей и подростков. Существуют
как трициклические, так и тетрациклические
антидепрессивные средства (далее называе-
мые тимолептиками), которые блокируют
норадреналин и серотонин. Дезипрамин (ис-
ключен из регистра в Швеции) задерживает
прежде всего синтез норадреналина. Анаф-
ранил направлен специфично на синтез се-
ротонина. В последние годы на рынке ле-
карств появились селективные ингибиторы
обратного захвата серотонина (SNRI). Эти
средства блокируют образование серотони-
на и имеют другой профиль побочных дей-
ствий, отличный от трициклических анти-
депрессантов.
ДЕПРЕССИВНЫЕ СИНДРОМЫ
В последние десятилетия интерес к депрес-
сиям у детей и подростков возрос. Выясни-
лось, что как ко взрослым, так и к детям при
этой проблеме можно применять одни и те
же критерии. При депрессивных состояниях
у детей в возрасте до полового созревания
наблюдается (хотя и достаточно редко) по-
ниженное настроение, независимое от ситу-
438 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
ации, с так называемыми эндогенными сим-
птомами (например, с заторможенностью,
понижением аппетита и ранним пробужде-
нием утром). Обычно бывают и другие пси-
хические нарушения (коморбидность). Од-
новременно могут проявляться страх расста-
вания, синдром гиперактивности, нарушение
поведения и пагубные привычки. Многочис-
ленные исследования терапии антидепрес-
сантами заставляют задуматься об их приме-
нении, так как контрольные исследования
обнаружили, что трициклические антидепрес-
санты не были эффективными при депрес-
сии как у детей, так и у подростков. Особен-
но это касается случаев, при которых на-
блюдаются психотические симптомы,
нарушение поведения и страх расставания.
«Чистая» депрессия лучше реагирует на фар-
макологическое лечение.
Отдельные исследования с небольшим
числом пациентов показали, что хороший
эффект может иметь амитриптилин. В боль-
шинстве выполненных исследований не кон-
тролировался уровень препаратов в сыво-
ротке крови. В исследованиях с контролем
уровня антидепрессанта в плазме при лече-
нии мелипрамином в концентрации, превы-
шающей 150 г/мл, показано определенное
уменьшение депрессивной симптоматики.
При лечении нортриптилином (Sensaval)
(Geller et al., 1989; Geller, 1990) или дезипра-
мином (Kutcher et al., 1994) такие результаты
не зарегистрированы.
У детей, как и у взрослых, трудно предска-
зать зависимость уровня препарата в крови
от принятой дозы и массы тела больного.
Антидепрессивное лечение детей всегда за-
висит от определения концентраций. Подро-
стки с депрессией долго спят, а по утрам у
них наблюдается дисфория. Типичные ме-
ланхолические депрессии с ранним пробуж-
дением и понижением аппетита у детей бо-
лее редки по сравнению со взрослыми.
Обычно подростки могут быть заторможен-
ными в течение определенного времени су-
ток, но часто они не осознают состояния
тоски и удрученности.
Подростки с депрессивными синдромами
меланхоличного типа и семейным аффектив-
ным нарушением лучше реагируют на анти-
депрессивное лечение. Тест с дексаметазо-
ном поможет прогнозировать результаты
лечения (Preskorn et al, 1987).
Неудовлетворительный эффект от приме-
нения трициклических антидепрессантов
(ТАД) может зависеть от не полностью раз-
витой (анатомически и функционально)
норадренэргической системы ребенка (Ryan,
1992). Так как мелипрамин и нортриптилин
имеют почти чистый эффект на норадренэр-
гическую систему, существует предположе-
ние, что более селективные серотонинактив-
ные препараты могли бы дать лучший эф-
фект при депрессиях у детей и подростков,
что подтверждается аналогичным эффектом
при недельном лечении кломипрамином
(Sallee et al., 1997).
Селективные ингибиторы обратного
захвата серотонина
В последние годы на рынке лекарств было
зарегистрировано несколько препаратов —
ингибиторов обратного захвата серотонина.
В Швеции в настоящее время применяют
флювоксамин (феварин), пароксетин (серок-
сат), циталопрам (ципрамил), флюоксетин
(фонтекс), сертралин (золофт). Проведены
хорошо контролируемые исследования по
лечению депрессий с помощью ингибиторов
обратного захвата серотонина. Флюоксетин
в двойном плацебоконтролируемом исследо-
вании значительно снижает депрессивные
симптомы (Emslie et al., 1997). В другом ис-
следовании не замечено значительных раз-
личий между флюоксетином и плацебо. Воз-
можно, это произошло потому, что группа
исследуемых подростков была слишком ма-
лочисленна (Simeon et al, 1990). Флювокса-
мин и сертралин изучались в открытых ис-
следованиях, и результаты выглядят обнаде-
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 43 9
живающими (Apter et al., 1994; Tierney et al.,
1995). Пароксетин в контролируемом изуче-
нии уменьшает депрессивные симптомы зна-
чительно лучше, чем двойной плацебо и ме-
липрамин (Keller et al, 1998). Циталопрам
еще не изучен систематически, но примеча-
тельно, что этот препарат доминирует при
назначении подросткам в Швеции.
Показания
Согласно современным данным, антидепрес-
сивное лечение трициклическими антидеп-
рессантами при депрессивных синдромах у
детей и подростков назначают только в тех
случаях, когда депрессия сопровождается
гипоталамическими симптомами, нарушени-
ями сна и аппетита, пониженным либидо.
Продолжительная и выраженная раздражи-
тельность, являющаяся обычным симптомом
у подростков с депрессией, может также быть
показанием для лечения. Если депрессивное
состояние продолжительно, а психосоциаль-
ные меры не дают эффекта, фармакотера-
пию можно попробовать даже при умеренно
депрессивных состояниях. При глубокой деп-
рессии с меланхолическими или эндогенны-
ми чертами антидепрессивное лечение надо
начинать по возможности раньше. Как и у
взрослых, у детей нельзя ожидать эффекта
раньше чем через две недели. Нет зарегист-
рированных антидепрессивных средств, при-
меняемых у детей в возрасте до полового
созревания, однако Emslie с коллегами (1997)
указал, что флюоксетин имел хороший эф-
фект, начиная с семи лет.
Лечение селективными ингибиторами об-
ратного захвата серотонина сегодня рассмат-
ривают как первостепенную альтернативу
при депрессивных состояниях средней тя-
жести. При меланхолических состояниях ТАД
могут быть главной альтернативой, так как
есть сведения о неэффективности селектив-
ных ингибиторов обратного захвата серото-
нина при меланхолии.
Лечение должно проводиться специалис-
том, который хорошо знает эти препараты и
фармакотерапию депрессий. Если лечением
занимается не специалист, то оно должно быть
проведено под руководством специалиста.
Дозировка
Существует опыт применения три- и тетра-
циклических антидепрессантов. Эти препа-
раты применяют в одинаковой дозировке. Для
получения эффекта доза должна быть 1,5—
5,0 мг/кг в сутки. Начальная доза может быть
малой, разделенной на два приема в сутки, с
постепенным увеличением. Были описаны
кардиотропные эффекты с нарушением сер-
дечного ритма при дозе свыше 3,5 мг/кг, по-
этому надо всегда контролировать ЭКГ и
уровни показателей крови при назначении
антидепрессантов в больших дозах (Puig-
Antich et al., 1987).
В начале лечения селективными ингиби-
торами обратного захвата серотонина дозу
надо осторожно увеличивать в течение двух-
трех недель, чтобы избежать побочных яв-
лений Приемлемая доза для флюоксетина —
10—20 мг/сутки, пароксетина — 20—40 мг/
сутки, для флювоксамина рекомендуется вна-
чале 50 мг, а для подростков дозу можно
увеличить до 150 мг. Начальная доза сертра-
лина — 25—50 мг, и ее можно увеличить до
100 мг. Сегодня не существует клинически
используемых рекомендаций для концентра-
ции селективных ингибиторов обратного
захвата серотонина, поэтому контроль кон-
центрации в крови необязателен.
СИНДРОМ НАВЯЗЧИВОСТИ, ОБСЕССИВНО-
КОМПУЛЬСИВНЫЙ СИНДРОМ (ОКС)
Есть сведения, что уменьшения навязчивых
действий у взрослых можно достичь лечени-
ем анафранилом. Несколько хорошо прове-
денных исследований смогли показать, что у
детей и подростков анафранил также умень-
440 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
шает интенсивность симптомов навязчивос-
ти, которые мешают обычной жизнедеятель-
ности (Flament et al., 1985; Leonard et al., 1991;
DeVeaugh-Geiss et al., 1992). Положительные
результаты лечения отмечены у детей с ше-
сти лет. У некоторых (10—15 процентов),
несмотря на адекватное лечение, остаются
тяжелые и мешающие нормальному функци-
онированию симптомы.
Ингибиторы обратного захвата серотони-
на используются также для лечения ОКС.
Флюоксетин в двойном исследовании пре-
восходит действие плацебо (Riddle et al.,
1992), как и золофт (March et al., 1998). Флю-
воксамин испытан в открытом исследовании,
где он дал уменьшение симптомов (Apter et
al., 1994).
Дозировка
Показание к фармакотерапии при ОКС суще-
ствует, когда симптомы влияют на каждо-
дневную жизнь и становятся функциональной
помехой. Золофт в Швеции применяется при
лечении детей (с шести лет) и подростков с
синдромом навязчивости. В начале лечения его
дают по 25 мг/сугки и через неделю повыша-
ют дозу до 50 мг. Максимальная доза для детей
в возрасте до половой зрелости — 150 мг/
сутки, для подростков — 200 мг/сугки. Иногда
эффект можно увидеть лишь через два месяца
Поэтому важно лечить достаточно высокими
дозами и по меньшей мере два—три месяца,
прежде чем сделать заключение, что препарат
не действует. Анафранил дают сначала малы-
ми дозами, а затем с интервалом около недели
успешно повышают до 3 мг/кг/день. Нужно
контролировать уровень препарата в сыворот-
ке, чтобы быть уверенным, что не достигнут
токсичный уровень.
ОТКАЗ ОТ ПОСЕЩЕНИЯ ШКОЛЫ
Это не диагноз, а скорее поведение, которое
прежде всего имеет две основные причины
— страх расставания или/и депрессию. Слу-
чаи отказа от посещения школы обычно
лечат психосоциальной методикой (сейчас
применяется и терапия). В продолжительных
и тяжелых случаях может быть актуальной
фармакотерапия. В исследовании (Gittelman-
Klein och Klein, 1971) смогли показать улуч-
шение при лечении мелипрамином в дозе
4 мг/кг/день. Дети шли в школу и говорили,
что чувствовали себя лучше. Дальнейшие
исследования показали, что у подростков
после когнитивной поведенческой терапии
(КПТ) в сочетании с мелипрамином умень-
шились по сравнению с подростками, полу-
чавшими КПТ и плацебо, симптомы страха и
депрессия, а также улучшилась посещаемость
школы (Bernstein et al., 2000). В более по-
зднем исследовании лечения анафранилом в
малых дозах не отмечалось эффективности
воздействия на разные «нервные» симптомы,
однако у детей уменьшалось проявление деп-
рессивных симптомов (Berney et al., 1981).
ЭНУРЕЗ
При терапии ночного энуреза прежде всего
применяют «энурез-коврик» (см. главу 25).
Для контроля непроизвольного мочеиспус-
кания можно использовать минирин, кото-
рый должен стать препаратом выбора. Анти-
депрессивное фармаколечение назначают
при неэффективности других способов ле-
чения. Тимолептики, прежде всего мелипра-
мин, во многих исследованиях показали эф-
фективность. Считается, что препарат начи-
нает действовать уже при содержании его в
сыворотке в дозе, равной половине того, что
необходимо для достижения полного анти-
депрессивного эффекта. Механизм действия
препарата неизвестен, но все происходит на
уровне центральной нервной системы. Внеш-
ний антихолинэргический эффект тимолеп-
тика не объясняет антиневротических эф-
фектов. Антихолинэргетики, которые не пре-
одолевают гематоэнцефалического барьера,
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 441
не оказывают влияния на энурез. Рекоменду-
емая дозировка мелипрамина — 0,5—1,5 мг/
кг, обычно этот препарат принимают вече-
ром (Ambrosini et al., 1993).
НАРУШЕНИЕ ВНИМАНИЯ И ГИПЕРАКТИВНОЕ
ПОВЕДЕНИЕ
Мелипрамин эффективен и при гиперактив-
ном поведении, но он не оказывает влияния
на импульсивное поведение или плохую па-
мять. Мелипрамин может помочь также
слишком боязливым детям. Рекомендуемая
дозировка — 1,0—2,0 мг/кг, действие прояв-
ляется быстро. Механизм действия неизвес-
тен. На основании большого риска побоч-
ных действий и дисфорических реакций
тимолептики назначают в случаях, если це-
ребральные стимуляторы дают тяжелые по-
бочные эффекты. Их применение также воз-
можно при возникновении энуреза на фоне
депрессии (Ambrosini et al., 1993).
Согласно двойному исследованию, ауро-
рикс в дозе 150 мг/сутки улучшает концен-
трацию внимания у детей в возрасте 6— 13
лет. На взрывное поведение и удрученность
препарат не влияет. Возможны побочные
явления (Trott et al., 1992).
Побочные действия
Трициклические антидепрессанты нередко
вызывают побочные эффекты. Чаще всего
это результат холинолитического действия и
больших доз. Такими побочными эффектами
являются сухость во рту, головокружение,
запоры, плохое самочувствие, потливость и
трудности мочеиспускания. Сухость во рту
не сильно беспокоит ребенка, но увеличива-
ет риск возникновения у него кариеса. По-
этому детей и подростков, подвергающихся
антидепрессивному лечению, надо наблюдать
у стоматолога с профилактической целью.
При затруднении мочеиспускания следует
уменьшить дозу препарата.
Более серьезное побочное действие —
кардиотоксический эффект. На ЭКГ можно
увидеть удлинение интервалов PR и QT, рас-
ширенный QRS, а в отдельных случаях мо-
жет возникнуть AV-блокада. Такие изменения
наблюдаются прежде всего при высокой
концентрации препарата в плазме. Возник-
новение их провоцируют дозы, превышаю-
щие 3,5 мг/кг. Поэтому при введении препа-
ратов в дозах выше 3,5 мг/кг и в связи с
каждым увеличением доз рекомендуется ЭКГ-
контроль. Считают, что для подростков один
прием препарата перед сном по сравнению
с трехкратным приемом снижает риск влия-
ния на сердце. Известны случаи смертель-
ных исходов при лечении мелипрамином или
дезипрамином (Ambrosini et al., 1993). При-
ступы судорог были как у детей, так и у взрос-
лых. Риск выше у пациентов, у которых рань-
ше уже наблюдались судороги или было
повреждение мозга. Может возникнуть даже
делирий, особенно в начале лечения. Другим
не совсем специфичным эффектом в начале
лечения ТАД может быть чувство усталости.
Оно уменьшается через несколько недель
лечения (Klein et al., 1980).
Осложнения в результате лечения селек-
тивными ингибиторами обратного захвата
серотонина очень отличаются от осложне-
ний при использовании ТАД. Частота при-
близительно одинакова, но побочные дей-
ствия первых не столь тяжелые, поэтому они
не слишком беспокоят пациентов. Чаще все-
го у детей и подростков возникает ажитация
и неконтролируемое поведение. При плохом
самочувствии и рвоте рекомендуется прини-
мать лекарство во время еды. У детей и под-
ростков, которых лечили селективными ин-
гибиторами обратного захвата серотонина,
наблюдались двигательное беспокойство,
головная боль, дисфория, яркие сновидения,
раздражительность и саморазрушающие
мысли. В некоторых случаях могут быть
понижение веса или сексуальные проблемы.
Такие симптомы, как расстройство сознания,
442 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
плохо скоординированные движения, миок-
лония, пока не были отмечены у детей.
Литий
Механизм действия ионов лития сложный.
Литий выступает как антагонист ионов на-
трия, увеличивает циркуляцию серотонина и
концентрацию триптофана в ЦНС, усилива-
ет внутриклеточное дезаминирование норад-
реналина и уменьшает количество свобод-
ного норадреналина. Ионы лития повышают
чувствительность нейронов гипокампа к дей-
ствию дофамина.
Показания к назначению препаратов ли-
тия: мании в остром периоде, профилакти-
ческое лечение при биполярном аффектив-
ном расстройстве или как антиагрессивное
лечение. В отдельных случаях отмечается
улучшение состояния при синдроме Клайна
— Левина.
Мания возникает нередко до полового со-
зревания. Периоды ее обычно очень непро-
должительны и могут маскироваться под син-
дром гиперактивности. Лечение литием ред-
ко актуально до подросткового возраста
(Caroll et al., 1987), однако Annell (1969) заме-
тил, что дети с биполярной болезнью или эн-
догенной депрессией реагировали на лечение
литием хорошо даже в возрасте до десяти
лет. Литий используют также как дополнение
в лечении депрессий у подростков, которые
не отвечают на обычную антидепрессивную
фармакотерапию (Alessi et al, 1994).
При повышенной агрессивности, взрыв-
ном и самодеструктивном поведении у детей
с обычными способностями лечение литием
имеет положительные эффекты (Campbell et
al., 1992). Это касается детей с нарушением
поведения, которых из-за этого вынуждены
часто госпитализировать. В этом случае по-
бочные действия были менее тяжелые, чем у
нейролептиков (Alessi et al, 1994). Эффекты
у детей с умственной отсталостью менее изу-
чены, но некоторые данные свидетельству-
ют о том, что эти дети более чувствительны
к побочным действиям препарата.
Профилактическое лечение литием при
биполярном синдроме проводится, если
было уже три приступа болезни. Но до пос-
леднего времени это не было актуально для
детей до старшего подросткового возраста
Однако сейчас знания о спонтанном тече-
нии биполярной аффективной болезни уве-
личились. При наследственной предраспо-
ложенности к биполярной аффективной
болезни и при дебюте депрессивной или
маниакальной фазы болезни в подростко-
вом возрасте риск последующих приступов
достаточно велик. Рецидивы болезни в пе-
риод юношества, когда развитие идет быс-
тро, очень деструктивны и влияют на все
последующее развитие молодого человека.
Риск суицида велик в течение первых пери-
одов болезни, когда молодой человек и его/
ее родители еще не научились распознавать
ранние признаки рецидивов и сразу обра-
щаться за помощью. Новые знания о бипо-
лярном синдроме привели к тому, что нача-
ли обсуждать возможности его раннего
профилактического лечения.
У подростков с наследственной предрас-
положенности к биполярной аффективной
болезни и дебюте ее в виде чисто маниакаль-
ной или явно эндогенной депрессивной фазы
надо вместе с подростком и родителями
обсудить профилактическое лечение литием
уже после первого приступа болезни. Если
профилактическое лечение литием назнача-
ется после единственного приступа болезни,
то надо сделать попытку повторить лечение
через пять лет для предупреждения.
ДОЗИРОВКА
Успех лечения зависит от уровня содержания
лития в крови. Терапевтический уровень для
антиманиакальной терапии при устойчивых
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ 443
состояниях и агрессивности должен быть
0,8—1,00 ммоль/л. Более высокая концентра-
ция в плазме, по данным литературы, возмож-
на, но ее следует избегать из-за возможного
нефротоксичного эффекта препарата.
При профилактическом лечении концент-
рация лития в сыворотке крови должна под-
держиваться на уровне 0,5—0,8 ммоль/л.
Иногда для достижения эффекта у пациен-
тов с биполярной аффективной болезнью
требуется повышение концентрации препа-
рата до 0,8^1,2 ммоль/л. При содержании
лития 1,0 ммоль/л пациент должен наблю-
даться у врача, имеющего клинический опыт
применения лития.
В Швеции, литий выпускается только в
форме литиумцитрата (Litarex 42 мг). Препа-
рат достаточно равномерно распределяется
в плазме крови при двукратном приеме в
сутки. Лечение обычно начинают с одной
таблетки два раза в день. Уровень лития в
плазме должен контролироваться. Приблизи-
тельно через неделю обычно наступает ус-
тойчивое улучшение состояния. Доза не дол-
жна повышаться более чем на одну таблетку,
после каждого изменения дозы уровень ли-
тия необходимо контролировать. Первые три
месяца после достижения приемлемого уров-
ня содержания лития в плазме надо контро-
лировать его ежемесячно, а затем можно
перейти к контролю четыре раза в год. Кон-
троль должен быть во все время приема лития.
Определение концентрации лития в слюне
не может заменить определения ее в сыво-
ротке (Geller, 1991). Перед началом лечения
литием нужно определить функциональное
состояние почек, а также провести анализ
крови.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Большинство пациентов субъективно не
ощущают никаких побочных эффектов во
время лечения литием. Обычно их не ощу-
щают и пациенты, у которых ранее бывали
легкие гипоманиакальные периоды, не тре-
бовавшие лечения.
Специальное исследование художников,
страдающих биполярным расстройством, ко-
торых лечили литием, показало, что препа-
рат не влияет на творческую способность
(Schou, 1986). У детей и подростков побоч-
ные эффекты проявляются более мягко, чем
у взрослых. Иногда возникают плохое само-
чувствие и диарея, когда литий долго ра-
створяется в кишечнике. Диарею можно
лечить, например, имодиумом. Во время ле-
чения литием некоторые кожные болезни,
например псориаз, могут обостриться. Иног-
да побочное действие бывает настолько се-
рьезным, что лечение литием приходиться
приостановить. Известен случай кардиоток-
сичного влияния на систему желудочков при
лечении пятилетнего мальчика.
Литий всегда влияет на реакцию почек на
антидиуритический гормон, поэтому концен-
трационная способность почек уменьшается.
Это можно компенсировать приемом боль-
шого количества жидкости, что особенно
важно, если у пациента высокая температура
или он пребывает в жарком климате. У паци-
ентов с интоксикацией литием или при тера-
пии большими дозами, что соответственно
приводит к высокому уровню содержания
лития в плазме, наблюдается фиброз почек и
изменение их фильтрационной способности,
а также увеличение креатинина в сыворотке
Поэтому пока пациент принимает литий,
функцию почек надо контролировать посто-
янно, по меньшей мере каждые полгода.
Приблизительно у 20—30 процентов па-
циентов, принимающих литий, развивается
гипотиреоз. Начало гипотиреоза можно при-
нять за рецидив депрессивной фазы. Поэто-
му состояние щитовидной железы надо про-
верять на протяжении всей терапии литием.
При признаках гипотиреоза литий следует
отменить. Для многих пациентов во время
лечения литием большой проблемой являет-
444 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
ся увеличение веса. Важно не увеличивать
прием жидкости в виде сладких и калорий-
ных напитков. Иногда наблюдают гиперкаль-
циемию и легкий лейкоцитоз, но это, как
правило, не требует применения каких-либо
мер и не вызывают беспокойств у пациен-
тов.
При уровнях лития в плазме крови выше
1,5 ммоль/л возникает риск интоксикации.
Обычная причина интоксикации литием —
обезвоживание. Поэтому пациента надо пре-
дупредить о всех ситуациях, связанных с
обезвоживанием. Первые симптомы инток-
сикации литием — неврологические, они
обычно проявляются в форме тремора и
атаксии. Такая интоксикация потенциально
угрожает жизни. В этом случае за пациентом
надо наблюдать в стационаре, где есть воз-
можность диализа (Schou, 1986). Литий в
сочетании с нейролептиками может привес-
ти к приступам судорог, летаргии и другим
нейротоксическим симптомам.
Клонидин
Клонидин (catapressan) используют чаще
всего при лечении гипертонии, но посред-
ством стимулирования альфа-адренэргичес-
ких нейронов он оказывает воздействие так-
же на ЦНС. Исследования показали, что кло-
нидин достаточно результативен при
лечении нарушений внимания и гиперактив-
ности, но все же менее эффективен, чем
церебральные стимуляторы (Connor et al.,
1999). Клонидин, по данным нескольких
исследований, уменьшает тики при синдро-
ме Туретта (Gadow, 1992). Но при этом надо
избегать быстрого прекращения приема
препарата, так как тогда тики могут значи-
тельно усилиться и стать даже более тяже-
лыми, чем до лечения. В этих случаях сим-
птомы не купируются ранее эффективными
лекарствами.
ДОЗИРОВКА
Прием препарата рекомендуется начинать
осторожно, с ежедневной дозы 0,04 мг и по-
вышать до 0,15—0,3 мг. Так как период полу-
распада клонидина очень короткий, ежеднев-
ную дозу надо делить на три-четыре приема
ПОБОЧНЫЕ ДЕЙСТВИЯ
В начале лечения могут наблюдаться уста-
лость и сонливость. Но это обычно прохо-
дит через две недели лечения. Возможны
сухость во рту, головокружение, раздражи-
тельность. Такие явления исчезают при умень-
шении дозы.
Антиэпилептические
препараты
При эпилепсии назначают лечение антиэпи-
лептиками. В психиатрической практике для
лечения эпилепсии у детей успешно приме-
няется такое средство, как карбамазепин. Кар-
бамазепин имеет как антиманиакальное, так
и антиагрессивное действие (Campbell et al.,
1992). Считают, что его антиафессивный
эффект, как и у лития, связан с увеличением
содержания триптофана в ЦНС, а поскольку
это средство не обладает дофаминэргичес-
кой активностью, то оно не оказывает на
пациента экстрапирамидных побочных воз-
действий. При психозах карбамазепин в со-
четании с нейролептиками эффективно воз-
действует на импульсивных пациентов, од-
нако нет особых данных по лечению им
детей и подростков.
После сопоставления данных нескольких
исследований оказалось, что у детей с эпи-
лепсией и нарушением поведения смягчают-
ся определенные симптомы гипер- и гипоак-
тивности, плохой концентрации внимания,
агрессивного поведения и дисфории. Лече-
ние карбамазепином особенно показано при
ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ445
выраженных нарушениях, а также тогда, когда
другое лечение неэффективно. Чтобы уста-
новить нужную дозу, всегда определяют уро-
вень препарата в сыворотке крови (Evans et
al., 1987).
ДОЗИРОВКА
Терапевтические дозы для детей — 400—600
мг/сутки. Для подростков — 400—800 мг/
сутки. Концентрация лекарственного сред-
ства в сыворотке крови должна быть 4—10
мг/мл. (
I
ПОБОЧНЫЕ ДЕЙСТВИЯ
Усталость, трудности в координации и лей-
копения — самые частые побочные явления
при антиконвульсивном лечении. Лечение
может вызвать манию, несмотря на это пре-
парат используют также с целью профилак-
тики биполярного синдрома. Известны изме-
нения поведения с увеличением импульсив-
ности и агрессивности. В отдельных случаях
наблюдается изменение состава крови.
Производные
бензодиазепина
Анксиолитический эффект этих препаратов
связан с усилением процессов торможения в
системах головного мозга, где нейромедиа-
тором является гамма-аминомасляная кисло-
та. Соединения этой группы связываются со
специфическими бензодиазепиновыми ре-
цепторами. Бензодиазепины умеренно тор-
мозят образование и действие дофамина и
норадреналина в системах головного мозга.
Бензодиазепины обычно делят на две груп-
пы — низко- и высокоселективные. Они име-
ют хорошо выраженный эффект при лече-
нии страхов у взрослых. Нельзя утверждать,
что это касается детей и подростков, так как
относительно детского возраста было прове-
дено недостаточно систематических исследо-
ваний. Только два высокоизбирательных сред-
ства — алпразолам (Хапог) и клоназепам
(Iktorilin)— изучены и проконтролированы.
Алпразолам уменьшает симптомы страха,
психомоторную ажитацию и нарушения сна,
а также улучшает когнитивные успехи у
подростков с чрезмерной эмоциональной
чувствительностью или социальной фобией.
Примечательно, что сами подростки не от-
мечают уменьшения симптомов страха, это
происходит постепенно. Ответ на плацебо-
тест высокий, поэтому отличия по отноше-
нию к плацебо не очень значительны. В от-
крытом исследовании показано, что алпра-
золам уменьшает страх расставания у детей
и подростков. Клоназепам эффективен при
атаках паники, симптомах страха у подрос-
тков (Kutcher et al., 1992).
ДОЗИРОВКА
Лечение клоназепамом надо начинать с су-
точной дозы 0,25—1,0 мг, алпразоламом —
0,125—0,25 мг. Увеличивать дозу можно на
третий—четвертый день. Суточная доза кло-
назепама, разделенная на два-три приема в
день, может колебаться от 1,0 до 4,0 мг. Доза
для алпразолама составляет 0,25—2,5 мг, раз-
деленная на два—четыре приема в день.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Бензодиазепины относительно безопасны,
так как передозировка их почти никогда не
ведет к летальному исходу. Обычные побоч-
ные явления — усталость, атаксия, диплопия
и тремор, связанные с дозой. Редкие пара-
доксальные реакции (раздражительность, а
также физическая и вербальная агрессив-
ность) могут возникнуть чаще у детей и
подростков, чем у взрослых У взрослых
может отмечаться возникновение зависимо-
446 ПСИХОФАРМАКОЛОГИЧЕСКОЕ ЛЕЧЕНИЕ
сти, однако относительно детей и подрост-
ков таких сообщений пока нет.
Буспирон
Буспирон (буспар) является агонистом пост-
синаптических серотониновых рецепторов,
он влияет также на норадренэргические и
дофаминэргические нейроны. Буспирон не
вызывает зависимости и поэтому иногда для
достижения анксиолитического эффекта мож-
но принимать препарат до двух недель. Сис-
тематических исследований лечения буспи-
роном детей и подростков еще нет, но у взрос-
лых препарат зарекомендовал себя хорошо,
так ка^с имеет мало побочных действий. Нет
риска развития зависимости или злоупотреб-
ления (Kutcher et al., 1992). По предваритель-
ным сведениям, буспирон может контроли-
ровать агрессивное поведение у людей с
аутизмом (Gadow, 1992). Лечение буспиро-
ном детей и подростков должно проводиться
врачом со специальными знаниями и только
в отдельных избранных случаях.
Бета-адреноблокаторы (БАБ)
Анаприлин (индерал) является липофильным
блокиратором периферических и централь-
ных бета-адренорецепторов. В открытых
исследованиях детей и подростков показана
эффективность БАБ при синдроме гипервен-
тиляции, а также при приступах паники и
остром посттравматическом синдроме. По-
казанием к применению является страх, обус-
ловленный ситуацией (Kutcher et al, 1992).
По результатам открытых исследований,
анаприлин показал эффективность при фи-
зической агрессивности, вспышках злобы и
поведении с элементами насилия. Примене-
ние этого препарата эффективно у детей как
с нормальными способностями, так и с ум-
ственной отсталостью.
ДОЗИРОВКА
В начале лечения доза низкая — 30—60 мг.
Увеличение идет постепенно до максимума
— 2,5 мг/кг/день, дозу надо разделить на три
приема.
ПОБОЧНЫЕ ДЕЙСТВИЯ
Понижение активности, головная боль, уста-
лость и брадикардия обусловлены использу-
емой дозой. Иногда могут возникнуть ноч-
ные кошмары и депрессия.
Фенфлурамин
Признано, что с начала 1980-х годов фенф-
лурамин (Ponderal) — единственный разре-
шенный антагонист серотонина. Он эффек-
тивен при аутистических синдромах. Но в
систематических исследованиях последних
лет четко показано, что фенфлурамин при
аутизме можно назначать лишь в исключи-
тельных случаях. Право выписать рецепт на
фенфлурамин имеет только врач со специ-
альными знаниями, который должен решить,
стоит ли вообще применять препарат даже в
отдельных случаях (Campbell. 1988)
Законодательство
Карл Йоран Сведин
(
\
\
Введение
В Швеции условия психиатрического лече-
ния детей и подростков и ухода за ними ого-
ворены Законом о здоровье и лечении, Зако-
ном о профессиональной деятельности в об-
ласти здоровья и лечения, а также особым
Законом о психиатрическом принудительном
лечении. Помимо этого законодательно рег-
ламентируются и другие виды этой деятель-
ности (см. ниже). Особенно строго нужно
соблюдать эти и другие законы, регламенти-
рующие вопросы лечения и ухода, когда речь
идет о детях, имеющих нарушения психи-
ческого развития или психосоциальные труд-
ности.
Одно из требований законодательства в
вопросах лечения и ухода — конфиденци-
альность. Особые трудности возникают, ког-
да потребности детей в сохранении их тайн
входят в противоречие с потребностями
родителей в информации (когда, например,
после развода родители просят прочитать
дневники своих детей).
36
Таблица 36.1. Законы, значимые для
детской и подростковой психиатрии
Закон о здоровье и лечении (ЗЗЛ)
Закон о профессиональной деятельнос-
ти в области здоровья и лечения
Закон о социальной службе (ЗСС)
Закон о конфиденциальности
Закон о медкарте пациента
Закон о поддержке и услугах некото-
рым людям с функциональными нару-
шениями (ЗПУ)
Семейный кодекс
Законодательство о принудительном
лечении и уходе:
Закон о психиатрическом принудитель-
ном лечении и уходе (ЗПЛ)
Закон о правовом психиатрическом
лечении (ЗППЛ)
Закон с особыми определениями о
лечении молодых людей (ЗЛМ)
Закон о закрытом (стационарном)
лечении подростков
Закон о лечении в некоторых случаях
людей с вредными привычками (ЗЛВП)
Закон об охране от эпидемиологичес-
ких заболеваний
448 ЗАКОНОДАТЕЛЬСТВО
Меры принуждения
в психиатрическом лечении
детей и подростков
ОСНОВНЫЕ ПРАВИЛА. СОТРУДНИЧЕСТВО
И ДОБРОВОЛЬНОСТЬ
Закон о здоровье и лечении вошел в силу
1 января 1983 года и затем изменялся в со-
ответствии с более поздними реформами и
вновь принимаемыми законами. ЗЗЛ требует
согласия пациента для проведения всех об-
следований, вмешательств и лечения. «Хоро-
шее лечение (уход) строится на решении
пациента и на его неприкосновенности» (ЗЗЛ,
§ 2а, 3 абзац), а также «...все лечение должно
проводиться с согласия пациента» (ЗЛЛ, § 2а,
4 абзац).
На практике это означает, что даже не-
большие обычные меры (например, взятие
крови на анализ) требуют согласия пациен-
та. За маленького ребенка его обычно дают
родители или опекуны. С ними же обсужда-
ются затруднительные ситуации, когда надо
получить поддержку и понимание. Подрос-
ток уже может сам давать согласие. «Паци-
енту с позиции уважения, неприкосновенно-
сти, согласия и сотрудничества должны
предоставить информацию о состоянии его
здоровья и тех методах обследования, ухода
и лечения, которые существуют» (ЗЗЛ, § 2Ь).
У пациента есть право получить не только
ответы на свои вопросы, но и любую другую
интересующую его информацию. Надо удо-
стовериться, что пациент понял предостав-
ленную ему информацию, что он размышля-
ет о ней (это особенно касается беженцев,
детей и престарелых людей). В § 2Ь ЗЗЛ оп-
ределяется, что информация родственникам
пациента дается с теми ограничениями, ко-
торые связаны с Законом о конфиденциаль-
ности (7 глава, § 3 и 6). В Законе о профес-
сиональной деятельности в области здоро-
вья и лечения (§ 8 и 9) есть разъяснение
того, что именно персонал больницы дол-
жен понимать под добровольностью, сотруд-
ничеством, информацией, а также конфиден-
циальностью.
ЛЕЧЕНИЕ БЕЗ СОГЛАСИЯ
Основной принцип лечения — уважительное
отношение к пациенту. Никто не может при-
нудить пациента к лечению против его воли,
если это не предусмотрено законом.
Недобровольное лечение (лечение без со-
гласия пациента) разрешено в Швеции в
соответствии:
• с § 2—3 Закона о психиатрическом при-
нудительном лечении (ЗПЛ, ШСЗ — Швед-
ский свод законов, 1991:1128);
• § 1—2 Закона о правовом психиатричес-
ком лечении (ЗППЛ, 1991:1129);
• §13—Ни 36—53 Закона об охране от
эпидемиологических заболеваний
(1988:1472);
• § 1 Закона с особыми определениями о
лечении молодых людей (1990:52).
• § 2 Закона о лечении в некоторых случа-
ях людей с вредными привычками
(1988:870).
В отличие от закона 1967 года сейчас опре-
деленное лечение без согласия нельзя при-
менять в отношении людей с психическими
нарушениями (ЗПУ, ШСЗ, 1993:387). Если че-
ловеку меньше 15 лет или он недееспособен,
согласие за него может дать близкий ему
человек, опекун и т. д. (ЗПУ). Вопросы при-
нудительного лечения, осуществляемого без
согласия пациента, регламентируются пси-
хиатрическим законодательством.
НЕОБХОДИМОЕ ПРАВО НА РОЗЫСК И ПРАВО
УДЕРЖАНИЯ
Если пациент находится без сознания или не
может по какой-то другой причине общать-
ся, то его согласия на лечение не требуется.
ЗАКОНОДАТЕЛЬСТВО 449
Врач в таких ситуациях может действовать
в соответствии с «правом необходимости»,
которое основано на знании и опыте. Такие
ситуации в детско-подростковой психиатрии
случаются редко. Более часто, особенно в
стационаре, возникают ситуации, когда па-
циент, вследствие острого интенсивного стра-
ха или ухудшения состояния, не может дать
согласие и в то же время нуждается в лече-
нии и уходе в соответствии с ЗПЛ. Тогда
врач должен оказать необходимую помощь.
Обычно принудительная помощь, которая
осуществляется без согласия пациента, акту-
альна. Об этом надо срочно информировать
родителей, чтобы дать им возможность уча-
ствовать в последующем лечении.
Пациенты детского психиатрического от-
деления по разным причинам могут отли-
чаться от пациентов обычного отделения.
Отличия могут проявляться также во время
посещения поликлиники, когда возникает,
например, вопрос: лечить детей с психичес-
кими расстройствами отдельно или вместе с
другими пациентами?
Иногда подростки не возвращаются в ста-
ционар из лечебного отпуска или самоволь-
но покидают его. Тогда об этом надо извес-
тить того, кто воспитывает ребенка. Если
пациент дезориентирован, если с ним могут
плохо обращаться или использовать его со-
стояние, если есть риск суицида или тяжелой
болезни, то надо информировать родителей
и срочно начать розыск Просьбу о розыске
подает тот, кто опекает пациента, но она
может быть направлена и из стационара/
отделения. Можно также подключить соци-
альную службу (ЗЛМ). Если пациент опасен
и может угрожать жизни других людей, то
надо известить всех родственников и других
людей, которым угрожает опасность (§11 —
13 ЗПЛ), а также представителям власти. Если
требуется, можно удержать пациента против
его воли и начать принудительное лечение в
соответствии с ЗПЛ.
ЛЕЧЕНИЕ В СООТВЕТСТВИИ С ЗПЛ
Общие положения
Первая редакция Закона о закрытом психи-
атрическом лечении была принята в 1966
году. Затем в январе 1992 года правила пси-
хиатрического принудительного лечения
были разделены на два новых закона: Закон
о психиатрическом принудительном лечении
с общим урегулированием принудительного
лечения для некоторых психически больных
и Закон о правовом психиатрическом лече-
нии с урегулированием принудительного
лечения для некоторых нарушителей закона.
Цель нового законодательства — реже
использовать принудительное лечение, ко-
торым злоупотребляли в последние десяти-
летия, а также ограничить его продолжи-
тельность. Психиатрическое лечение долж-
но проводиться по возможности
добровольно. Но когда лечение на добро-
вольной основе невозможно, первоначаль-
но можно прибегнуть и к принудительному
лечению. И все же при последующем лече-
нии нужно добровольное сотрудничество
пациента с врачами.
Потребность пациента в лечении — ис-
ходная точка для оценки того, нужно ли
принудительное лечение. Принимается во
внимание и охрана общества, но не так зна-
чительно, как это предусматривалось рань-
ше ЗЗПЛ.
В психиатрическом стационаре к пациен-
ту, даже если он лечится принудительно, надо
относиться с уважением. Новое законода-
тельство усиливает права пациентов и уве-
личивает контроль за их исполнением.
Понижение возраста для применения при-
нудительного лечения Законом о принуди-
тельном психиатрическом лечении не пре-
дусмотрено, а уход осуществляется в рамках
Закона о закрытом психиатрическом лече-
нии, который в детской и подростковой пси-
хиатрии назначается очень редко. Так, в 1985
году в закрытых клиниках Швеции лечили
15-782
450 ЗАКОНОДАТЕЛЬСТВО
210 детей и подростков в возрасте до 18 лет,
в то время как общее число пациентов, кото-
рых лечили согласно ЗЗПЛ, в том же году
составляло 13 008 человек Какой-то точной
статистики относительно применения ЗПЛ к
пациентам до 18 лет не существует, но мож-
но уверенно утверждать, что уменьшение
применения принудительного ухода соглас-
но ЗПЛ касается также детей младшего воз-
раста.
Ниже даем краткое описание ЗПЛ.
Предпосылки принудительного лечения
(§2-3)
Чтобы было вынесено решение о принуди-
тельном лечении, должны одновременно
выполняться три условия.
1. Если пациент страдает серьезным психи-
ческим нарушением.
Под этим подразумевают состояние пси-
хотического уровня, независимо от его эти-
ологии, то есть состояние с нарушенным
восприятием действительности и с такими
симптомами, как нарушения мышления, гал-
люцинации, ложные представления. Как се-
рьезное психическое нарушение рассматри-
ваются также депрессии без психотических
симптомов, но с риском самоубийства и более
тяжелые нарушения личности с импульсив-
ными вспышками психотического характе-
ра, другими психотическими эпизодами или
с выраженным нарушением поведения (на-
пример, клептоманией, пироманией и неко-
торыми сексуальными извращениями).
Риск самоубийства сам по себе не являет-
ся причиной для применения принудитель-
ного лечения. Дело в том, что границу между
тем, что можно считать болезненным и не-
болезненным в желании самоубийства, очень
трудно провести. Этика, мировоззрение и
другие культурные ценности становятся глав-
ными в вопросе о праве индивида отнять у
себя жизнь. Когда дело касается детей и
подростков, то надо учитывать недостаток
зрелости и жизненного опыта. Но и здесь
вопрос о принудительном лечении редко
бывает актуален.
Согласно ЗПЛ, не является причиной при-
нудительного лечения и злоупотребление
алкоголем и/или наркотиками, если нет пси-
хотических симптомов.
Предпосылкой принудительного лечения
является также серьезное психотическое
нарушение, которое оценивают, исходя из
типа болезни, уровня нарушения психосо-
циальной функции и сложности симптомов.
Серьезное психотическое нарушение
должно быть подтверждено обследованием.
2. Если психическое состояние и личные
обстоятельства пациента требуют квалифи-
цированного психиатрического лечения, ко-
торое можно обеспечить только в случае
госпитализации.
Потребность в лечении может быть выз-
вана серьезным психическим нарушением
Здесь нужно подумать о том, есть ли непос-
редственный риск для жизни или физическо-
го здоровья пациента, если такой уход ему
не будет обеспечен.
Потребность в лечении зависит также от
обстоятельств жизни пациента и его отно-
шений с окружением. Здесь могут быть вред-
ные привычки в сочетании с социальными
несчастьями, например, человек перестает
есть и пить из-за психического состояния;
серьезные психические нарушения, при ко-
торых человек реагирует деструктивным
поведением по отношению к самому себе и/
или окружению; беспокойное или маниакаль-
ное поведение пациента с психотическими
нарушениями. Во всех выше описанных слу-
чаях надо провести индивидуальную оценку
состояния пациента и обстоятельств в це-
лом. Это означает, что в каждом отдельном
случае требуется выяснение альтернативных
форм лечения. И все же тот факт, что у па-
циента серьезное психическое нарушение, не
означает, что его должны лечить в специаль-
ЗАКОНОДАТЕЛЬСТВО 451
ном закрытом учреждении. Даже серьезные
психические нарушения можно лечить в от-
крытых клиниках, а в некоторых случаях и
амбулаторно, привлекая специалистов соци-
альной службы.
3. Если есть причина считать, что пациент
вследствие своего психического состояния
противится необходимому лечению.
Здесь значительную роль играет согласие
или несогласие пациента. То лечение, на ко-
торое пациент соглашается, является необ-
ходимым и его надо проводить в больнице.
Если пациент соглашается на госпитализа-
цию, но противится лечению, то принуди-
тельное лечение (при выполнении условий в
целом) становится актуальным.
Если пациент не может выразить отно-
шение к вопросу о лечении своего психи-
ческого нарушения (например, у него серь-
езное психическое заболевание, расстрой-
ства сознания или искаженное восприятие
реальности), то проводят принудительное
лечение. Когда у пациента появляется спо-
собность выразить свое желание, то надо
сразу выяснить вопрос: продолжать или
прекратить лечение, которое было начато
принудительно.
Человек с умеренным или тяжелым нару-
шением психического развития обычно не
способен выразить отношение к происходя-
щему, так как ему трудно понять, в чем дело.
В этом случае, как и при других серьезных
психических нарушениях и вышеописанных
условиях, человека надо подвергнуть лече-
нию в соответствии с ЗЗЛ, но с согласия
опекуна или родственника. Детей и подрос-
тков до 18 лет, которым необходимо прину-
дительное лечение, помещают в детскую/
подростковую психиатрическую клинику.
Если подростку исполнилось 15 лет, он, со-
гласно § 44 ЗПЛ, имеет право ходатайство-
вать за себя.
Кроме того, надо выявить, может ли паци-
ент быть опасен для других людей. Но это не
создает, как раньше, условий, а является до-
полнением к условиям (ЗППЛ). Оценить
опасность, которую пациент может представ-
лять для своего физического здоровья, не
трудно, гораздо сложнее оценить его опас-
ность для других, т. к. надо четко понимать,
что имел в виду законодатель и как это при-
менить. Так, в случаях, когда дело касается
детей, которые вынуждены жить вместе с
людьми, страдающими психической болез-
нью, надо применять другое законодатель-
ство — направленное на защиту детей (ЗЛМ).
Прием на лечение (§ 4—6)
Прием больного осуществляется по направ-
лению на лечение (ЗПЛ, § 4), если есть весо-
мая причина для этого, и основан только на
определенном обследовании врача, допущен-
ного к практике. Если обследование нельзя
провести с согласия пациента, надо все-таки
постаратсья убедить его в необходимости
обследования. Занимается этим только врач,
работающий в общей службе.
Прием на лечение может быть сделан
только после обследования (ЗПЛ, § 5). Это
первый шаг в работе обязательно двух вра-
чей. Сейчас врач, который выписывает на-
правление на лечение, не может дать заклю-
чение о приеме и наоборот, хотя раньше
старший дежурный мог написать направле-
ние на лечение, а затем второй дежурный —
сделать заключение о приеме. Это означало,
что врач, давший направление, как и тот
врач, который делает заключение о необхо-
димости лечения в стационаре, могли плани-
ровать лечение и лечить.
Согласно § 6 ЗПЛ, вопрос о приеме на
принудительное лечение должен быть решен
сразу после обследования пациента (самое
позднее — через 24 часа). Время должно
быть зарегистрировано в медкарте. Когда
вопрос о приеме на лечение решен, пациент
должен оставаться в больнице, пока не будут
подписаны необходимые документы. Если
предпринятые меры не помогают, может
452 ЗАКОНОДАТЕЛЬСТВО
использоваться принуждение, чтобы поме-
шать пациенту уйти из отделения, где он
пребывает, или сохранить там порядок. В
§ 6 предписываются также меры, которые
можно использовать, если принято решение
о том, чтобы оставить пациента в больнице.
Направление на госпитализацию действи-
тельно 4 дня.
Решение о необходимости принудитель-
ного лечения принимает главный врач отде-
ления психиатрического лечения (или врач-
психиатр). В психиатрическом принудитель-
ном лечении понятие «главный врач»
осталось даже после введения понятия «шеф»
почти* во всех учреждениях здравоохране-
ния Швеции.
Продолжительность лечения и судебное
рассмотрение (ЗПЛ, § 7—10,32—33)
Принудительное лечение, учитывая время
приема на лечение, может продолжаться
самое большее 4 недели (§ 7). Если главный
врач отделения считает, что принудительное
лечение должно продолжаться дольше, он
должен обратиться в суд с прошением об
этом. В заявлении должна быть обоснована
необходимость принудительного лечения,
предложены другие формы лечения. К заяв-
лению прилагают план лечения. Если мест-
ные власти согласны, то лечение может про-
должаться еще 4 недели. Самый большой
срок лечения — 6 месяцев.
Пациент имеет право обжаловать у мест-
ных властей решение главного врача (§ 32).
Во время лечения у пациента есть право
просить о выписке из больницы (§ 33).
Конверсия (§ 11—13)
В ЗПЛ параграфы о конверсии, начиная от
добровольного психиатрического лечения до
принудительного лечения, изменены в 2000
году. Если пациент вследствие психического
нарушения, может причинить вред себе или
кому-то другому и доставлен для психиатри-
ческого лечения в больницу без его согла-
сия, главный врач отделения должен, в соот-
ветствии с § 3, сделать заключение о необхо-
димости принудительного лечения.
Такое решение нельзя вынести без прове-
дения осмотра больного, но его должен сде-
лать не главный врач отделения, а другой
специалист. Когда заключение о принудитель-
ном лечении составляют на основании §11,
заявление главного врача самое позднее че-
рез день рассматривается в местном суде
Если главный врач считает, что лечение надо
продолжить, то самое позднее через четыре
дня после принятого решения он должен
сделать об этом заявление в суд (§ 12). Если
суд решит, что лечение можно продолжить,
тогда оно продолжается не более чем на 4
месяца (§ 13) и затем, после нового рассмот-
рения, его можно еще продлить не более чем
на 6 месяцев.
Лечение (§ 15—25)
Психиатрическое принудительное лечение
проводится в районной больнице или в спе-
циализированных клиниках. В первую оче-
редь больных лечат в психиатрических от-
делениях больниц, где уход идет вместе с
соматическим лечением. Психиатрическое
принудительное лечение возможно также в
соматическом отделении, но ответственность
за психиатрическое лечение здесь несут пси-
хиатры. В § 16—26 рассматривается содер-
жание лечения (планирование лечения и
меры принуждения).
Прекращение принудительного лечения
(§27-28)
Когда больше нет показаний для психиатри-
ческого лечения, его надо прекратить. Реше-
ние о прекращении лечения принимает глав-
ный врач больницы.
Другие сведения
В § 39 оговариваются, какие сведения глав-
ный врач отделения может передавать дру-
гому врачу. Это редко бывает актуальным в
ЗАКОНОДАТЕЛЬСТВО 453
детско-подростковом психиатрическом отде-
лении, где всегда можно посоветоваться с
родителями и/или контактными людьми из
социальной службы. Но пациентов детско-
подросткового отделения все же извещают о
том, что такие ограничения есть.
В § 30, 31, 37 оговаривается право боль-
ного иметь рядом человека, который бы
поддерживал его, пока он находится на при-
нудительном лечении.
ЛЕЧЕНИЕ В СООТВЕТСТВИИ С ЗППЛ
Лечение согласно ЗППЛ может быть акту-
альным в возрастной группе 15—18 лет, но
имеет очень ограниченное применение, по-
этому заинтересованный читатель может сам
обратиться к текстам законов, касающихся
детской и подростковой психиатрии.
ПРИМЕНЕНИЕ ЗАКОНА О ЛЕЧЕНИИ В
НЕКОТОРЫХ СЛУЧАЯХ ЛЮДЕЙ С ВРЕДНЫМИ
ПРИВЫЧКАМИ (ЗЛВП)
Тем, кто злоупотребляет алкоголем, наркоти-
ками и другими средствами, сначала предла-
гают добровольное лечение по направлению
социальной службы. Если у них еще нет се-
рьезных психических отклонений, они мо-
гут лечиться в соответствии с ЗЛВП. В зако-
не не указаны нижние возрастные границы,
но даже если он прямо не касается детей и
подростков, важно знать, что клиенты на
приеме всегда очень разного возраста, а
кроме того, этот закон может быть приме-
ним в отношении родственников пациентов,
например для их родителей. Число людей,
которые подверглись лечению согласно
ЗЛВП, увеличивается постоянно с 1983 года,
хотя закон не применялся в отношении де-
тей и подростков. Подробная информация —
в содержании закона.
ЗАКОН ОБ ОХРАНЕ
ОТ ЭПИДЕМИОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
ОБЯЗАННОСТИ И ПРИНУЖДЕНИЯ
Тот, у кого есть причина считать, что он/она
заразился опасной болезнью, обязан без про-
медления обратиться к врачу и подвергнуть-
ся обследованию, сдав необходимый анализ
(§ 13). Если опасения подтвердились, необхо-
димо сообщить врачу, кто может быть источ-
ником инфекции и кому она может еще пере-
даться (§ 14). В § 20 указано, что врач, кон-
статировавший заражение опасной болезнью,
должен сообщить об этом в санэпидслужбу В
психиатрии детского и подросткового возра-
ста это касается прежде всего гепатита, гоно-
реи, хламидиаза и сифилиса, что, возможно,
связано со злоупотреблениями, беспорядоч-
ными сексуальными контактами или сексу-
альными посягательствами. В §§ 36—53 рас-
сматриваются меры, которые надо применять
по отношению к больному, чтобы помешать
последующему распространению инфекции.
Закон о социальной службе
(ЗСС) и Закон с особыми
определениями о лечении
молодых людей
ВВЕДЕНИЕ
Закон о социальной службе вошел в силу в
январе 1982 года и после этого постоянно
дополнялся. В 1997 году в него добавлены
статьи, касающиеся проблем детей и подро-
стков. Закон о социальной службе регулиру-
ет социально-управленческую деятельность
и взаимоотношения с пациентом, которые
полностью строятся на принципах добро-
вольности с его стороны. Сначала, когда
обстоятельства складываются так, что меры
принуждения необходимы, на помощь при-
ходят ЗЛМ и ЗЛВП.
454 ЗАКОНОДАТЕЛЬСТВО
Суть Закона о социальной службе, где глав-
ное — общественные услуги на основе доб-
ровольности, раскрыта в первом параграфе:
«Социальная общественная служба стро-
ится на демократических принципах и со-
циальных гарантиях, содействует эконо-
мическому и социальному спокойствию
людей, их активной личной и обществен-
ной жизни. Деятельность социальной служ-
бы направлена на то, чтобы помочь нор-
мальному развитию возможностей как
общественных групп, так и отдельных
личностей, и строится на уважении к ре-
шениям людей, их неприкосновенности.
Меры, которые принимаются в отноше-
нии детей, в первую очередь учитывают
интересы ребенка».
Закон закрепляет право больных людей на
получение услуг и других видов помощи, но
также подчеркивает и их ответственность:
«Тот, кто может сам удовлетворять свои
потребности, имеет право на содействие
социальной службы на свое содержание
(помощь на содержание) на тех условиях,
которые даны в § 6b—6f. Этим ему будет
обеспечен необходимый уровень жизни.
Содействие должно быть организовано так,
чтобы усилить возможности человека
жить самостоятельной жизнью».
Решение проблем, касающихся улучшения
перспективы жизни детей, отражено в § 9:
«Когда мера касается ребенка, то прежде
всего должны учитываться его интересы.
Отношение к желанию ребенка связано с
его возрастом и зрелостью».
Все, что касается ухода за ребенком и под-
ростком, описано в § 12—18. Здесь, в част-
ности, записано, что социальная служба дол-
жна:
«...содействовать тому, чтобы дети и под-
ростки росли в спокойных и хороших
условиях,
...в тесном сотрудничестве с семьей выяв-
лять возможности всестороннего разви-
тия личности, содействовать физической
и социальной зрелости детей и подрост-
ков,
...уделять особое внимание состоянию де-
тей и подростков, у которых были при-
знаки неблагоприятного развития,
...вместе с семьей заботиться о том, чтобы
они получили защиту и поддержку, кото-
рая нужна, а если требуется, то лечение и
воспитание вне дома,
...обеспечить особую помощь и поддерж-
ку усыновленным детям».
В § 12а также говорится:
«социальная служба района заботится о
том, чтобы родителей приглашали для со-
гласования вопросов ухода и общения
(разговор, сотрудничество), получения
советов, если они нуждаются в этом».
Лечение и воспитание детей и подростков
вне дома оговорено в § 22:
«...социальная служба района заботится,
чтобы тот, кто хочет жить и лечиться
вне дома, был хорошо встречен в прием-
ной семье или на новом месте. Соци-
альная служба несет ответственность за
того, кто с ее помощью устроился на
новом месте. Лечение должно проводить-
ся так, чтобы содействовать сближению
человека с родственниками или другими
людьми. При помещении ребенка в дру-
гую семью или в специальное учрежде-
ние надо учитывать, не хочет ли кто-то
из родственников взять его на воспита-
ние. Исходя из § 1, все должно быть на-
правлено на благо ребенка».
ЗАКОНОДАТЕЛЬСТВО 455
Согласно § 23 социальная служб района несет
ответственность за то, чтобы к семейным
домам для лечения, где живут отдельные люди
и семьи, был свободный доступ. Согласно
§ 23а государство обеспечивает удовлетво-
рение потребности в таких домах.
Для лечения молодых людей, которые по
какой-либо причине должны находиться под
тщательным присмотром, с 1993 года есть
специальные дома, «центральной властью»
которых является государственное учрежде-
ние управления (§ 23а).
Когда этот закон применяют при лечении
несовершеннолетнего вне семьи, социальная
служба по крайней мере раз в полгода рас-
сматривает вопрос о том, требуется ли ему
еще поддержка (§ 28).
Когда дело касается принятия решения о
принудительном лечении молодых людей,
§ 32 Закона о социальной службе отсылает
в некоторых случаях к Закону с особыми
определениями о лечении молодых людей.
МЕРЫ ПРИНУЖДЕНИЯ
Меры принуждения в отношении детей и
подростков гораздо чаще принимаются в
соответствии с Законом с особыми опреде-
лениями о лечении молодых людей, чем в
соответствии с ЗПЛ. Число подростков, опе-
каемых согласно § 1, в 1980-е годы было
невелико, так как раньше под понятие «опе-
ка» попадала незначительная часть людей. И
лишь с 90-х годов число таких случаев стало
несколько увеличиваться (табл. 36.2).
В наблюдении 365 детей и подростков,
проведенном в специализированных классах
в Linkoping в 1972—1982 годах, было уста-
новлено, что работа с детско-подростковым
психиатром является самой актуальной ме-
рой для профилактики нарушений (Persson,
1992). Приблизительно трое из четырех де-
тей и подростков, подвергшихся различным
посягательствам и находящихся теперь здесь
под опекой, обращались один или несколько
раз к детскому психиатру.
Закон о лечении молодых людей (ЗЛМ),
принятый 1 июля 1990 года, также предус-
матривает участие социальной службы в
решении проблем детей и подростков на
принципах добровольности. В нем более
четко регламентированы права родителей и
больше самостоятельности в принятии ре-
шений дано подросткам, которым исполни-
лось 15 лет.
В § 1 записано:
«...социальной службой в отношении детей
и подростков меры применяются с согла-
сия их или того, кто за ними ухаживает»;
«...тем, кому исполнилось 18 лет, с его
согласия или согласия того, кто ухажива-
ет за ним, будет оказано лечение согласно
этому закону, если присутствует какая-
нибудь из тех ситуаций, которые даются в
§§ 2—3, и если считается, что подростку
необходимо лечение»;
«..лечение согласно § 3 будет оказано тому,
кому исполнилось 18 лет, но нет еще 20,
если такое лечение, исходя из потребнос-
тей и личных обстоятельств молодого
человека, будет уместнее, чем любое дру-
гое. Необходимое лечение не может быть
оказано без его согласия».
§ 2 ЗЛМ:
«Лечение ребенку или подростку будет
оказано, если есть жестокое обращение,
непристойное использование, недостаточ-
ная забота или другие семейные обстоя-
тельства, увеличивающие риск того, что
могут пострадать его развитие и здоро-
вье». (По показаниям окружающей среды).
§ 3 ЗЛМ:
«Лечение будет оказано, если здоровье и
развитие подростка могут пострадать из-
456 ЗАКОНОДАТЕЛЬСТВО
за его вредных привычек, криминальной
деятельности и другого антисоциального
поведения». (По показаниям поведения).
В последние годы чаще применяются меры, на
которые человек пошел добровольно, чем
принудительные. Особенно активно использу-
ется назначение контактного человека/семьи.
Увеличилась частота помещения детей в дру-
гие семьи (табл. 36.2). В 1998 году это было
применено в отношении 21 121 ребенка. В
1990-е годы более частым стало и лечение
вне дома. В 1998 году таким образом были
пролечены 16 217 детей, что составляет 6,8 на
тысячу. Эта мера по отношению к детям более
младшего возраста значительно чаще приме-
няется из-за неудовлетворительной ситуации
дома, в то время как по отношению к подро-
сткам актуально лечение из-за поведения.
Решение о лечении с поддержкой ЗЛМ при-
нимают местные власти после официально-
го обращения социальной службы (ЗЛМ, §
4). Если лечение не было начато в течение
четырех недель с того дня, как было принято
решение, то это решение теряет законную
силу (ЗЛМ, § 5).
Социальная служба следит за лечением, по
крайней мере раз в полгода проверяет, со-
гласно § 2 (а если согласно § 3, то чаще, чем
раз в полгода), требуется ли его продолже-
ние по показаниям окружения или поведе-
ния или его можно уже прекратить. Решение
о том, что лечение больше не требуется,
принимает сама служба. Лечение, которое
назначено при поддержке § 2 ЗЛМ, будет
прекращено социальной службой самое по-
зднее, когда подростку исполнится 18 лет, а
при поддержке § 3 — когда исполнится 21
год (§ 21 ЗЛМ).
В заключение следует отметить, что закон
стремится наиболее полно наблюдать за тем,
как идет лечение подростка, какова потреб-
ность в этом лечении, как долго оно продол-
жается.
1 января 1999 года вошел в силу новый
Закон о закрытом лечении подростков в
возрасте до 18 лет. Этим законом закреплена
новая форма лишения свободы подростков,
совершивших тяжелые преступления, — адек-
ватное лечение вне криминального окруже-
ния. За исполнение отвечает государствен-
ное учреждение управления.
Таблица 36.2. Дети и подростки, которым в 1990—1998 годах было оказано лечение
согласно ЗЛМ
Год
1990
1991
1992
1993
1994
1995
1996
1997
1998
Число детей,
помещенных на
лечение согласно ЗСС
7 421
7 383
7 124
6 895
6 9Ю
7 107
7 265
7 667
8 466
Полная непосред-
ственная
80
103
115
132
134
129
119
124
141
опека
Число детей, поме-
щенных на лечение
согласно ЗЛМ
3 465
3 434
3 357
3 424
3 500
3 619
3 637
3 614
3 746
ЗАКОНОДАТЕЛЬСТВО 457
НЕПОСРЕДСТВЕННАЯ ОПЕКА
В случаях, не терпящих отлагательства, со-
циальные службы могут сами решать воп-
рос о непосредственной опеке. В 1998 году
в Швеции это было применено к 1 293 под-
росткам. В группе с показаниями «окружаю-
щая среда», когда дело касалось лишь не-
посредственно опеки, девочек было немно-
го больше (52 процента), в то время как
мальчики доминировали в группе с показа-
ниями «поведение», когда дело касалось как
опеки (65 процентов), так и лечения (70
процентов).
Согласно § 6 ЗЛМ, социальный комитет
сам может решить вопрос о назначении
опеки для тех, кому меньше 20 лет, в следу-
ющих случаях:
1) подростку действительно требуется по-
мощь, которая предусмотрена § 1 ЗЛМ;
2) решения местных властей о назначе-
нии лечения ждать нельзя, принимая во вни-
мание одну или несколько из следующих при-
чин:
— острую потребность в лечении (риск
здоровью или развитию подростка);
— необходимость срочного обследования;
— помеху осуществлению последующих
мер помощи пациенту.
Если решения социального комитета об опе-
ке ждать нельзя, тогда такое решение может
принять председатель или другой член этого
комитета. Это решение должно быть предо-
ставлено в течение недели местным властям,
которые в течение следующей недели долж-
ны его проверить и утвердить, а затем соци-
альный комитет не позднее четырех недель
после этого делает заявление местным влас-
тям о том, что подростку будет оказано ле-
чение с поддержкой (§ 8 ЗЛМ).
Заявление с указанием цели должно быть
быстро рассмотрено местными властями
(ЗЛМ, § 33) Если подросток уже находится
под опекой (ЗЛМ, § 6), то переговоры мест-
ных властей могут продолжаться не более
двух недель с того дня, как поступило заяв-
ление (ЗЛМ, § 34). Когда решение об опеке
или лечении утверждено, социальный коми-
тет решает вопрос о форме лечения (ЗЛМ,
§11). Оно может быть проведено в семей-
ном доме, доме для лечения или проживания
(ЗЛМ, § 12), в доме для молодежи, но всегда
вне семьи, которая должна гарантировать, что
сделает для себя необходимые выводы, преж-
де чем ребенок вернется обратно. Соци-
альный комитет, если потребуется, может
разрешить общение подростка с родителями
или другим человеком, ухаживающим за ним,
или, наоборот, решить что в некоторых слу-
чаях родителям подростка нельзя говорить о
месте его пребывания (ЗЛМ, § 14). Нужно
отметить также, что, если подростку испол-
нилось 15 лет, он имеет право выступать в
суде, но можно заслушать детей и более
младшего возраста, если это поможет выяс-
нению дела (ЗЛМ, § 36).
ОБЯЗАННОСТИ ПРИ ПОДАЧЕ ЗАЯВЛЕНИЯ
СОГЛАСНО ЗСС
Закон о социальной службе (§71) гласит:
«Если кто-то знает что-либо, что может
представлять интерес для социальной
службы, должен заявить об этом».
Первый абзац носит рекомендательный ха-
рактер. Во втором абзаце говорится:
«Властные структуры, чья деятельность
касается детей и подростков, а также орга-
ны здравоохранения и социальной защи-
ты обязаны передать в социальные служ-
бы известные им сведения, которые могут
способствовать защите интересов ребен-
ка. Это касается также служащих данных
организаций, и в первую очередь — пер-
сонал учреждений детско-подростковой
458 ЗАКОНОДАТЕЛЬСТВО
психиатрии, частных детских садов и всех
людей, кто имеет дело с детьми».
Далее закон гласит:
«Те, кто работают в семейном совете, обя-
заны сообщить в социальную службу став-
шие известными им факты о сексуальном
использовании несовершеннолетнего или
жестоком с ним обращении дома».
Это означает, что, если все пункты заявления
членов семейного совета четко сформули-
рованы и обоснованы, должна последовать
реакция на такое заявление со стороны со-
циальной службы.
Далее закон гласит:
«Представители власти и другие должнос-
тные лица обязаны передавать в соци-
альный комитет все сведения, которые
могут иметь значение для выяснения по-
требности подростков в защите».
Это не дает неограниченного права на про-
смотр, например, медкарт, а касается лишь
выяснения каких-либо важных подроб-
ностей.
Когда заявление составлено согласно
§ 71, но достоверность его или других све-
дений, поступивший в социальный коми-
тет, вызывает сомнение, комитет, согласно
§ 50, без промедления проводит расследо-
вание. Согласно § 50а, «комитет для оценки
потребности мер защиты интересов под-
ростка может консультироваться с экспер-
тами, обращаться к компетентным людям».
Часто это означает просьбу о выяснении
диагноза в детско-подростковой психиат-
рии. В этом же параграфе идет речь о том,
что выяснение должно быть проведено бы-
стро (в течение четырех месяцев), что тре-
бует хорошей подготовки и участия специ-
алистов детско-подростковой психиатрии.
По некоторым причинам, однако, соци-
альный комитет может на некоторое время
продлить выяснение.
При подозрении на жестокое обращение
с детьми или сексуальное посягательство во
многих случаях подают заявление в поли-
цию. Важно знать, что с 1 января 2000 года
в случаях, если преступление приводит к
тюремному заключению попечителя, или
если попечителя подозревают в совершении
преступления, или если попечитель не сооб-
щил о нарушении прав ребенка, ребенку
назначается специальный представитель.
Конфиденциальность
Каждый живущий в Швеции имеет, согласно
принципу гласности, свободный доступ к
информации. В SOSFS (свод шведских зако-
нов) принцип гласности распространяется
даже на действия акционерных и торговых
обществ, экономических союзов и учрежде-
ний, расположенных в ландстингах (райо-
нах), где правовые решения исполняют ком-
муны. Однако в некоторых случаях глас-
ность ограничивается. Это касается,
например, защиты и неприкосновенности
людей. Ограничения предусматриваются
особым Законом о конфиденциальности,
который содержит сведения о том, что имен-
но считается секретным в государственной
деятельности.
В § 1 (глава 1) этого закона накладывает-
ся запрет на выдачу информации в случаях
необходимости секретности, и это законно
в отношении как отдельных личностей (гла-
ва 1, § 2), так и властных структур (глава 1,
§ 3). В области здравоохранения закрытыми
являются сведения о состоянии здоровья от-
дельного человека или других обстоятельств
его личной жизни. Исключение из этого
правила составляет (глава 7, § 1) исполне-
ние определенных решений власти по отно-
шению к отдельным людям: частично реше-
ний о мерах лишения свободы, частично
ЗАКОНОДАТЕЛЬСТВО 459
заявлений и решений по делам об ответ-
ственности персонала в области здравоох-
ранения, а также решений по вопросам
опеки и возвращения медкарты пациента
(глава 7, § 2). Закон также говорит, что
секретность касается разных самостоятель-
ных отраслей деятельности внутри структу-
ры власти (глава 1, § 3). Поскольку каждое
отделение больницы надо рассматривать как
самостоятельное структурное подразделе-
ние, то могут возникнуть сложности в выда-
че закрытых сведений из одного отделения
в другое этой же больницы. Еще труднее
решать эти вопросы при передаче медкарты
из больницы в больницу, но если пациенту
все правильно объяснят, он обычно согла-
шается на такой обмен конфиденциальной
информацией.
Секретность касается, как уже упомина-
лось, и властей. Если, например, какая-то
больница или органы власти просят неко-
торые секретные сведения из другой боль-
ницы, необходимо узнать, можно ли эти све-
дения выдать (то же, если об этом просит
отдельный человек). Конечно, в каком-то
объеме секретные сведения можно выдать,
например, при передаче истории болезни
из одного отделения в другое. В психиат-
рии все сведения носят конфиденциальный
характер, и оценить их иногда сложно, по-
этому на передачу их надо получить согла-
сие самого пациента. Если он отказывает-
ся, а доступ к этим сведениям все же очень
важен, тогда в некоторых случаях идут на
нарушение закона. В детской и подростко-
вой психиатрии это касается, например,
случая суицида у подростка, если он ис-
пользовал лекарства, и другая больница
должна знать, какие именно.
В законе говорится, что секретность не
препятствует передаче сведений правитель-
ству или другой власти этого уровня. Другие
исключения делаются тогда, когда возникает
жизненная необходимость. Так, врач обязан
выдать сведения о пациенте, если есть опас-
ность его здоровью и жизни (например, ког-
да опасный пациент оставляет больницу и
угрожает чьей-то жизни). Закон о социаль-
ной службе (§71) предусматривает такое
исключение. В нем говорится также, что обя-
занность каждого узнавшего что-то, что надо
знать социальной комиссии для защиты под-
ростка, заявить об этом. Это, возможно, са-
мое частое исключение в работе с детьми и
подростками, которое относится как к орга-
нам власти, так и к отдельным людям. На
практике это означает, что, даже если чело-
век по каким-то причинам сам не может
сделать заявление, он обязан дать социаль-
ному комитету все сведения, которые могут
иметь значение для защиты ребенка. Это
оговорено § 30 ЗЛМ и рядом других законов
и подзаконных актов.
Секретность в области здравоохранения
не препятствует тому, чтобы при подозре-
нии в совершении пациентом преступления
против жизни и здоровья других людей, про-
тив свободы и нравственности по отноше-
нию к тем, кому нет еще 18 лет, все необхо-
димые сведения о нем предоставлялись по-
лиции. Это касается даже преступлений, за
которые следует минимальный штраф или
незначительный срок тюремного заключения
(до двух лет). При этом учреждения здраво-
охранения не обязаны заявлять о преступле-
нии в полицию.
Позднее законодательство значительно
расширило возможность передачи сведений
между больницами и социальной службой,
сведений от здравоохранения и социальной
службы другой власти, если это необходимо
для лечения или другой поддержки челове-
ку, которому не исполнилось 18 лет, зло-
употребляющему алкоголем, наркотиками,
другими средствами или который близок к
этой проблеме. Это касается также сведе-
ний о беременности женщины или сведе-
ний о ее близких, если это требуется для
принятия необходимых мер защиты буду-
щего ребенка.
460 ЗАКОНОДАТЕЛЬСТВО
КОНФИДЕНЦИАЛЬНОСТЬ СВЕДЕНИЙ,
ЗАНЕСЕННЫХ В МЕДКАРТУ ПАЦИЕНТА
Закон предусматривает, что специалисты,
работающие в учреждениях здравоохране-
ния, при лечении пациента обязаны вести
медкарту (журнал) каждого пациента. Но при
семейной терапии сведения о членах семьи
будут занесены в их общий журнал. Границу
между анамнестическими сведениями о па-
циенте, полученными в разговоре с его ро-
дителями, и соответствующими сведениями,
полученными в ходе семейной терапии, иног-
да трудно провести. Поэтому медкарту (жур-
нал) надо вести так, чтобы уважать права
пациента на неприкосновенность. Это мож-
но истолковать так, что сведения, которые
касаются только пациента, будут записаны в
его журнале, а сведения, полученные при
семейном разговоре, — соответственно в
журнале членов семьи. Многие врачи доволь-
ствуются тем, что документируют сам тера-
певтический процесс, и только при необхо-
димости делают отдельные записи в соот-
ветствующем журнале (например, это может
касаться индивидуально составленной ин-
формации о лечении, выписке лекарств).
Под документированными сведениями пони-
мают запись, которую можно читать (в журна-
ле), слушать (на кассете) или воспринимать
другим способом. Это означает, что записан-
ный на видеокамеру разговор (что все чаще и
чаще происходит в детско-подростковой пси-
хиатрии) нужно воспринимать как документ.
Врач не обязан вести двойные журналы, раз
закон трактует, что видеозапись надо рассмат-
ривать как конспект, суть которого после обра-
ботки можно занести в журнал пациента.
Медкарта (журнал) должна содержать све-
дения, необходимые для полноценного лече-
ния пациента. Начать запись сведений в
журнале надо как можно раньше. Журнал
пациента должен обязательно содержать:
• сведения о личности пациента;
• необходимые сведения об основе лечения;
• сведения об установленном диагнозе и
причине, его вызвавшей;
• необходимые расширенные сведения о
запланированных мерах лечения и ухода.
Журнал должен содержать также сведения о
том, кто сделал запись и когда она была сде-
лана. Запись, если нет видимых причин для
невыполнения этого требования, заверяется
подписью того, кто отвечает за сведения. Све-
дения заносятся на шведском языке так, чтобы
их мог разобрать пациент. В SOSFS указыва-
ются случаи, разрешающие использовать дру-
гой язык Журнал сохраняется не менее трех
лет после последней записи, если срок хране-
ния не оговорен заранее и не продлен.
Закон отдельно расписывает, кто обязан
вести историю болезни — логопед, психолог,
психотерапевт, ведущий терапевт, куратор (в
принципе все в этой традиционной группе обя-
заны вести журнал и отвечать за свои записи).
Если пациент просит прочитать свою
медкарту или сделать копию и нет никакого
препятствия к этому, то нужно разрешить.
Просьбу пациента проверяет и удовлетворя-
ет главный врач отделения. Если выясняется,
что это противоречит лечению и/или кто-то
при этом подвергается опасности, тогда в
просьбе отказывают (причины касаются
только состояния здоровья пациента, но не
его личных обстоятельств). Ответственный
за журнал должен передать информацию об
этом в комитет социальной службы для
проверки. Желательно чтобы пациент читал
оригинал медкарты, нужно также предложить
ему помощь объяснением. Право на прочте-
ние медкарты касается лишь тех мест, кото-
рые связаны с самим пациентом или получе-
ны от него. Если сведения даны родителями
или другими родственниками, нужно полу-
чить их согласие на чтение.
Тот, кто ухаживает за ребенком, обычно
имеет право читать историю его болезни,
если есть уверенность, что это не принесет
вреда ребенку. Родители, которые не ухажи-
ЗАКОНОДАТЕЛЬСТВО 461
вают за ребенком, не имеют такого права.
Но так как большинство родителей после
развода стремятся вместе заботиться о ре-
бенке, то проблема не такая уж острая.
В подростковом возрасте неприкосновен-
ность пациента надо уважать безусловно. При
лечении могут возникнуть сложные ситуа-
ции, когда потребность ребенка в конфиден-
циальности может столкнуться с потребно-
стью родителей в получении информации о
своем ребенке. Как вести себя, когда, напри-
мер, 14-летний подросток, который пришел
в отделение пьяный, не хочет, чтобы его
родители узнали о том, что случилось? Или
когда девочка 14 лет интересуется противо-
зачаточными средствами и не хочет, чтобы
родители об этом знали? Каких-то четких
ответов на эти и подобные вопросы сегодня
не существует, поэтому ситуацию должен
оценить сам врач. При этом ребенку надо
разъяснить, что родители могут знать о его
проблемах, так как они заботятся о нем и
несут за него ответственность. Обычно ре-
бенок к этому прислушивается. Если все же
он стоит на своем, то это надо уважать,
понимая, тем не менее, что это позже обыч-
но создает новые проблемы между детьми и
родителями. Кроме того, может пошатнуться
доверие родителей к врачу, когда они узна-
ют, что от них что-то скрывают.
Команда психиатров,
работающих с детьми
и подростками
ГЛАВНЫЙ ВРАЧ ОТДЕЛЕНИЯ,
ВРАЧ-ОРГАНИЗАТОР ДЕЯТЕЛЬНОСТИ;
ВРАЧ, ОТВЕТСТВЕННЫЙ ЗА ПАЦИЕНТОВ:
МОДЕЛЬ РАБОТЫ И ОТВЕТСТВЕННОСТЬ
Психиатрическая работа с детьми и подро-
стками требует теоретической и практичес-
кой компетенции. Поэтому была разработа-
на модель группы, куда входят разные кате-
гории персонала с разным образованием.
Такая рабочая группа состоит из врача-спе-
циалиста в детской и подростковой психиат-
рии, психотерапевтов, клинических и детс-
ких психологов и детских психиатрических
кураторов. В общую рабочую группу (осо-
бенно при закрытом лечении) активно вхо-
дят также педагогический и медицинский
персонал. Правильно использованная компе-
тенция группы значит больше, чем сумма
знаний и умений отдельных ее членов. У каж-
дого члена группы своя компетенция и своя
профессиональная ответственность за
предпринятые меры лечения. В § 29 ЗЗЛ
говорится, что общую ответственность
(административную и медицинскую), в за-
висимости от того, как организовано лече-
ние, несут врач-организатор деятельности или
главный врач (врач с компетенцией специа-
листа). Большинство клиник имеет возмож-
ность проводить принудительное лечение,
общая ответственность за которое лежит на
главном враче. Врач-организатор должен
иметь соответствующее образование, опыт
и обладать нужными для этой работы лич-
ными качествами. Он может не принадле-
жать к медицинскому персоналу.
Если требуется, главный врач или врач-
организатор назначают врача, ответствен-
ного за лечение пациентов (§ 27 ЗЗЛ). Глав-
ная ответственность означает, что человек
берет в свои руки решение административ-
ных и экономических вопросов, а также
вопросов назначения лечения и организа-
ции лечебного процесса. Это означает, что
главный врач (или врач-организатор) ответ-
ственен за исход лечения в рамках деятель-
ности, которую осуществляет детская пси-
хиатрическая группа. Главную ответствен-
ность нельзя переложить на другого
человека.
Медицинский персонал нанят, чтобы вы-
полнять определенные рабочие задачи, ис-
ходя из образования и опыта. Человеку
нельзя дать задание, если у него нет практи-
462 ЗАКОНОДАТЕЛЬСТВО
ческого опыта, а есть только теоретические
знания. Если у человека есть опыт и он имеет
право на самостоятельную деятельность, за
его действиями не нужен контроль. Если
врач имеет большой опыт в психотерапии,
но у него нет права самостоятельной дея-
тельности в данном учреждении, то конт-
роль все же нужен.
В психиатрии, например, это означает,
что главный врач (или врач-организатор)
может быть компетентен не во всем, что
касается рабочих моментов в диагностике и
лечении, за которые он ответствен (§ 30
ЗЗЛ). Но он должен так организовать работу
группы, чтобы исход лечения соответство-
вал законам, работающим в области здраво-
охранения, Закону о профессиональной дея-
тельности в медицинской области и другим
документам, регламентирующим данную де-
ятельность. Условия контроля этой деятель-
ности описаны в SOSFS (1997:14). Рабочая
задача, которая подлежит контролю, должна
быть четко определена, и тот, кто ее контро-
лирует, должен быть компетентным в этой
области. Решения контролирующей инстан-
ции должны быть тщательно документиро-
ваны.
Удостоверение и заключение
о предпринятом лечении
ОБЯЗАТЕЛЬСТВА
Закон предусматривает, что тот из врачей,
кто отвечает за ведение истории болезни,
обязан по просьбе пациента или властей
удостоверить лечение. Власти, которые
чаще всего актуальны в детско-подростко-
вой психиатрии, это — социальный коми-
тет, суд, школа, военный комиссариат. Па-
циент или родители могут попросить зак-
лючение, чтобы получить информацию о
состоянии здоровья больного в связи с
семейными и другими обстоятельствами,
которые объяснены при обследовании или
разговоре (например, получение права на
увеличение жилой площади, социальных
льгот и других пособий). Чтобы получить
более подробную информацию, см. Закон о
профессиональной деятельности в области
здравоохранения.
Закон о поддержке и услугах
людям с ограниченными
возможностями (ЗПУ)
Этот закон был принят в Швеции в 1994
году. Он дает людям с определенными нару-
шениями законное право на помощь и услу-
ги помимо того, что они могут получить с
помощью других законов. Цель нового зако-
на — способствовать осуществлению права
всех людей, в том числе и с ограниченными
возможностями, на равенство и участие в
жизни общества, на возможность жить, как
другие (§5).
Закон касается людей (§1)-
• с нарушениями развития, аутизмом или
аутистическими состояниями;
• со значительными и постоянными нару-
шениями способностей после мозговых
нарушений в зрелом возрасте, из-за наси-
лия или соматической болезни;
• с другими продолжительными физически-
ми или психическими функциональными
нарушениями, если они вызывают значи-
тельные трудности в обычной жизни и по-
требность в поддержке или услугах.
В детской и подростковой психиатрии этими
правами могут воспользоваться пациенты с
аутизмом и аутистическими состояниями, с
нарушениями способностей и с поражения-
ми мозга, а также с психосоциальными нару-
шениями после психического заболевания.
Меры, согласно ЗПУ, будут приняты в со-
ответствии с личным заявлением. Если ре-
бенку меньше 15 лет, то о помощи может
ЗАКОНОДАТЕЛЬСТВО 463
попросить кто-то из его близких (§ 8). Заяв-
ление рассматривается и уровень помощи
определяется в коммуне.
Человек с ограниченными возможностя-
ми имеет десять прав. Первые два (на реаби-
литационные меры и личную поддержку ку-
раторов, психологов, педагога по речи, лого-
педа, рабочего терапевта, диетолога и т. д.)
находятся в компетенции социальной служ-
бы. За меры, предусмотренные пунктами 3—
10, отвечает коммуна. Это:
• личная помощь;
• услуги сопровождения;
• контактный человек;
• смена дома;
• временное пребывание вне дома;
• направление для проживания в семейном
доме или специализированном интернате
с особыми услугами для детей и подрост-
ков после 12 лет;
• направление для проживания в интернате
с особыми услугами для взрослых или
другом учреждении, особо приспособлен-
ном для людей с ограниченными возмож-
ностями;
• ежедневная деятельность по оказанию
помощи.
Для получения расширенной информации
обращайтесь к текстам законов.
Библиография
Abu-Arefeh I, Russell G, Prevalence of headache and
migraine in schoolchildren. British Medical Journal,
1994, 309: 765-769.
Achenbach T M, DSM-III in the light of empirical
research on classification of childhood psycho-
pathology. Journal of the American Academy of Child
Psychiatry у 1980,19: 395-412.
Achenbach T M, Manual for the Child Behavior Check-
list 4-18 and 1991 Profile. University of Vermont,
Department of Psychiatry, Burlington 1991.
Achenbach T, Edelbrock С S, The classification of
child psychopathology: A review and analysis of
empirical efforts. Psychological Bulletin, 1978, 85:
1275-1301.
Achenbach T M, Edelbrock C, Manual for the Child
Behavior Checklist. University Associates in Psychi-
atry, Burlington 1983.
Achenbach T M, McConaughy S H, Howell С Т,
Child/Adolescent behavioral and emotional pro-
blems: Implications of cross-informant correlations
for situational specificity. Psychological Bulletin, 1987,
101: 213-232.
Ackermann N W, The unity of the family. Archives of
Pediatrics, 1938, 55:51-62*
Ackerman N W, The psychodynamics of family life. Basic
Books, New York 1958.
Adams D, Overholser J, Lehnert K, Percieved family
functioning and adolescent suicidal behavior. Jour-
nal of the American Academy of Child and Adolescent
Psychiatry, 1994, 33: 4: 498-507.
Adams P L, Obsessive children: A sociopsychiatric study.
Butterworth, London 1973.
Adey W R, On line analysis and pattern-recognition in
biomedical engineering. Wiley, New York 1975.
Adler H, Frisk M, Lidberg L, Severe delinquency in
young people: Background factors and characteri-
zing features. Nordic Journal of Psychiatry, 1995, 49:
263-74.
Agardh C-D, Ailing C, Alkohol och centrala nervsys-
temet. I: Norden A (red) Alkoholsom sjukdomsorsak.
Almqvist & Wiksell, Stockholm 1988,137-150.
Agras W S, Kazdin A E, Wilson G T, Behavior therapy:
Toward an appliced clinical science. W H Freeman,
San Francisco 1979.
Agrell I-G, Axelsson A, The relationship between pavor
nocturnus and adenoids. Acta Paedopsychiatrica,
I97^> 39: 46-53.
Ahlin G, Erfarenheter i miljoterapi. Natur och Kultur,
Stockholm 1986.
Ahlsen G, Gillberg I C, Lindblom R, Gillberg C, Tube-
rous sclerosis in western Sweden. A population study
of cases with early childhood onset. Archives of Neu-
rology, 1994, 51: 76-81.
Aicardi J, Epilepsy in children. Raven Press, New York
1986.
Aicardi J, Diseases of the nervous system in childhood.
БИБЛИОГРАФИЯ 465
Clinics in Developmental Medicine No 115/118. Mac
Keith Press, Blackwell Scientific Publications, Ox-
ford 1992.
Ainsworth M D S, Bell S M, Some contemporary
patterns of mother-infant interaction in the feeding
situation. I: Stimulation in early infancy. Academic
Press, London 1969,133-170.
Ainsworth M D S, Blehar M C, Waters E, Wall S,
Patterns of attachment. Erlbaum, Hillsdale NJ 1978.
Airaksinen E, Bille B, Carlstrom G, Diderichsen J,
Ehlers S, Gillberg C, Gillberg I C, Gunnarsson S,
Hellgren L, Herrgird E, Hundevadt L, Jansen J,
Kadesjo B, Korkman M, Lie H, Lindahl E, Lund-
berg A, Michelsson K, Nettelbladt U, Nordin V,
Ramberg C, Rasmussen P, Ruud E, Strand G, Tril-
lingsgaard A, Westerberg B, Barn och ungdomar
med DAMP/MBD. Lakartidningen, 1991, 88: 714.
Albeniz A, Holmes J, Psychotherapy integration: Its
implications for psychiatry. British Journal of Psy-
chiatry, 1996,169: 5: 563-570.
Aldenkamp A P, Alpherts W С J, Dekker M J A, Over-
weg J, Neuropsychological aspects of learning disabi-
lities in epilepsy. Epilepsia, 1990, 31: 4: 9-20.
Alessi N, Naylot M W, Ghaziuddin M et al, Update on
lithium carbonate therapy in children and adole-
scents. Journal of the American Academy of Child and
Adolescent Psychiatry, 1994, 33: 291-304.
Alexander J F, Parsons В V, Short-term behavioral
interventions with delinquent families: Impact on
family process and recidivism. Journal of Consulting
and Clinical Psychology, 1973, 81: 219.
Alexander J F, Parsons В V, Functional family therapy.
Brooks/Cole Publishing Company, Monteray 1982.
Alexandersson L, Gummesson M, Elevinflytande och
ansvar motverkar skadegorelse och skolk. PM 1979:3.
Brottsforebyggande radet, Stockholm 1979.
Alford B, Beck A, The integrative power of cognitive
therapy. Guilford Press, New York 1997,14-17, 53—57.
Alfven G, Recurrent abdominal pain of non-organic ori-
gin in childhood. Clinical, muscular, epidemiobgical,
endocrinological, and aetiological aspects. Thesis.
Stockholm 1993.
Allgood-Merten B, Lewinsohn P, Hops H, Sex diffe-
rences and adolescent depression. Journal of Abnor-
mal Psychology, 1990, 99: 55-63.
Aim P O, Juvenile and adult criminality. Thesis. Karo-
linska Institutet, Stockholm 1996.
Alpherts W С J, Aldenkamp A P, Computarized neu-
ropsychological assessment of cognitive functioning
in children with epilepsy. Epilepsia, 1990, 31: Suppl
4: 35-40.
Altmann E O, Gotlieb J H, The social behavior of de-
pressed children. An observational study. Journal of
Abnormal Child Psychology, 1988,16: 29-44.
Ambrosini P J, Bianchi M D, Rabinocich H et al,
Antidepressant treatments in children and adole-
scents. II. Anxiety, physical and behavioral disorders.
Journal of the American Academy of Child and Adole-
scent Psychiatry, 1993, 32: 483-493.
Andersen T, The reflecting team: Dialogue and
meta-dialogue in clinical work. Family Process, 1987,
26: 415-28. Svensk oversattning se nedan.
Andersen T, Reflekterande team. Samtaloch samtalom
samtalen. Mareld, Stockholm 1991.
Anderson G, Yasenik L, Ross С A, Dissociative experi-
ences and disorders among women who identify
themselves as sexual abuse survivors. Child Abuse
and Neglect, 1993,17:5: 677-686.
Anderson H, Samtal, sprak och mojligheter. Psykoterapi
och konsultation urpostmodern synvinkel. Mareld,
Stockholm 1999.
Andersson С M, Reiss D J, Hogarty G E, Schizophre-
nia and the family. A practitioner s guide to psychoe-
ducation and management. The Guilford Press, New
York 1986.
Andersson M, Hurgar det for $o-talets Stockholms-
pojkar?Monografier utgivna av Stockholms kommu-
nalforvaltning, Nr 38. Handbokskommitten, Stads-
huset, Stockholm 1976.
Andersson T, Alkoholvanor i ett utvecklingsperspektiv.
Akademitryck AB, Stockholm 1988.
Andrasik F, Burke E J, Attanasio V, Rosenblum E L,
Child, parent, and physician reports of a child's
headache pain. Relationships prior to and following
treatment. Headache, 1985, 25: 421-425.
Andrasik F, Kabela E, Attanasio V, Blanchard E B, Ro-
senblum E L, Psychological functioning in children
who have recurrent migraine. Pain, 1988, 34:43-52.
Andreasson S, Allebeck P, Engstrom A, Rydberg U,
Cannabis and schizophrenia, a longitudinal study of
Swedish conscripts. Lancet, 1987,1483-1486.
Andrewes D G, Tomlinson L, Elwes D C, Reynolds
E H, The influence of carbamazepine and phenytoin
on memory and other aspects of cognitive function
in new referrals with epilepsy. Acta Neurologica
Scandinavica, 1984, 99: 22-30.
466 БИБЛИОГРАФИЯ
Andrulonis P A, Disruptive behavior disorders in boys
and the borderline personality disorder in men. Paper.
Einstein Medical College, Philadelphia 1990.
Andrulonis P A, Disruptive behavior disorders in boys
and the borderline personality disorder in men.
Annals of Clinical Psychiatry, 1991, 3: 23: 23-26.
Andrulonis P A, Donnelly J, Glueck В С et al, Organic
brain syndrome. I: Stone M H (red) Psychiatric cli-
nics of North America. W В Saunders, Philadelphia
1981.
Angold A, Childhood and adolescent depression I.
Epidemiological aspects. British Journal of Psychiatry,
1988a, 152: 601-617.
Angold A, Childhood and adolescent depression: II
Research in clinical populations. British Journal of
Psychiatry, 1988b, 153: 476-492.
Angst J, Vollrath M, Merikangas К R, Ernst C, Co-
morbidity of anxiety and depression in the Zurich
cohort study of young adults. I: Maser J D, Cloning-
er С R (red) Comorbidity of mood and anxiety dis-
orders. American Psychiatric Press, Washington D С
1990,123-138.
Annell A-L, Elementar barnpsykiatri. Svenska Bokfor-
laget, Stockholm 1966.
Annell A-L, Manic-depressive illness in children and
effects of treatment with lithium carbonate. Acta
Paedopsychiatrica, 1969, 36: 292-301.
Annett H M, Kilshaw D, Lateral preference and skill in
dyslexics: Implications of the right shift theory. Jour-
nal of Child Psychobgy and Psychiatry, 1984, 25:
357-377-
Anthony E J, The syndrome of the psychologically in-
vulnerable child. I: Anthony E J, Koupemik С (red)
The child in his family: Children at psychiatric risk.
Wiley, New York 1974.
Antikainen R, Hintikka J, Lehtonen J, Koponen H,
Arstila A, A prospective three-year follow-up study
of borderline personality disorder in patients. Acta
Psychiatrica Scandinavica, 1995, 92: 5: 327-335.
Antonovsky A, Health, stress and coping. Jossey-Bass,
San Francisco 1979.
Antonovsky A, Unraveling the mystery of health. How
people manage stress and stay well. Jossey-Bass, San
Francisco 1987. Svensk oversattning Habans myste-
rium. Natur och Kultur, Stockholm 1991.
АРА, American Psychiatric Association, Diagnostic and
statistical manual of mental disorders. DSM-IV. 4 u.
Washington D С 1994.
Apley J, The child with abdominal pains. Blackwell
Scientific Publications, London 1975.
Apley J, Naisch N, Recurrent abdominal pains: A field
survey on 1000 school children. Archives of Disease
in Childhood, 1958, 33:165-170.
Apter A, Pauls D L, Bleich A, Zohar A H, Kron S,
Ratzoni G, Dycian A, Kotler M, Weizman A, Gadot
N, Cohen D J, An epidemiologic study of Gilles de
la Tourette s syndrome in Israel. Archives of General
Psychiatry, 1993, 50: 734"738.
Apter A, Ratzoni G, King R A et al, Fluvoxamine
open-label treatment of adolescent inpatients with
obsessive-compulsive disorder or depression, Journal
of the American Academy of Child and Adolescent
Psychiatry, 1994, 33: 342-348.
Arajarvi T, Syvalahti R, Hagman H, On the specific
reading difficulties of children. Psychiatria Fennica,
1971, 33:185.
Arajarvi T, Malkonen K, Repo I, Torma S, On specific
reading and writing difficulties of pre-adolescents.
Psychiatria Fennica, 1975, 231-236.
Armenteros J L, Bryan W F, Hallin A, Adams
P B, Pomerantz P, Michell M, Sanchez L E,
Schizophrenia in hospitalized adolescents:
Clinical diagnosis, DSM-III-R, DSM-IV,
and ICD-10 criteria. Schizophrenia Bulletin, 1995,
31: 2: 383-387-
Aro H, Stress, devebpment and psychosomatic symptoms
in adolescence. Acta Universitatis Tamperensis, Vol
242, Tampere 1988.
Aronsson M, Children of alcoholic mothers. Thesis.
Goteborgs universitet, Goteborg 1984.
Adas J A, Wolfson M A, Depression and dissociation as
features of borderline personality disorder in hospi-
talized adolescents. Psychological Reports, 1996, 78: 2:
624-626.
Baer L, Minichiello W E, Behavior therapy for obses-
sive-compulsive disorder. I: Jenike M A, Baer L,
Minichiello W E (red) Obsessive-compulsive disorders:
Theory and management. 2 u. Mosby Year Book, St
Louis 1990, 203-232.
Baer L, Jenike M, Black D W, Treece C, Rosenfeld R,
Greist J, Effect of axis II diagnoses on treatment
outcome with clomipramine in 55 patients with
obsessive-compulsive disorder. Archives of General
Psychiatry, 1992, 49: 862-866.
Bailey A, Luthert P, Bolton P, Le Couteur A, Rutter M,
БИБЛИОГРАФИЯ 467
Harding В, Autism and megalencephaly. Lancet,
1993, 341:1225-1226.
Baird H W, Gordon E C, Neurological evaluation of
infants and children. Clinics in Developmental Me-
dicine, 1983, 84/85.
Bakan R, Birmingham С L, Aeberhardt L, Goldner E
M, Dietary zinc intake of vegetarian and non-vege-
tarian patients with anorexia nervosa. International
Journal of Eating Disorders, 1993,13: 229-233.
Bakker D J, Teunissen J, Bosch J, Development of
laterality-reading patterns. I: Knights R M, Bakker
D J (red) The neurophysiology of learning disorders.
University Park Press, Baltimore 1976.
Bakwin H G, Enuresis in children. Journal of Pediatrics,
1961, 58: 806-819.
Bakwin H G, The genesis of bedwetting. Кар 9.1:
Kolvin I, MacKeith R C, McAdow S R (red) Blad-
der control and enuresis. Clinics in Developmental
Medicine NOS 48/49. Heineman/S IMP, London
1973-
Bakwin H, Bakwin R, Behaviour disorders in children.
W В Saunders, Philadelphia och London 1966.
Baltaxe CAM, Simmons J Q, Speech and language
disorders in children and adolescents with schizo-
phrenia. Schizophrenia Bulletin, 1995, 21: 4: 677-690.
Bandura A, Social-learning theory of identificatory
processes. I: Goslin D A (red) Handbook of socialisa-
tion theory and research. Rand McNally, Chicago
1969.
Bandura A, Social learning theory. Prentice Hall, Engle-
wood Cliffs NJ 1977.
Barany A-S, Sandell R, Schubert J, Effekter av lang
psykoterapi och psykoanalys. En forskningsoversikt.
Rapporter fran PI, nr 6. Stockholms Lans Lands-
tings Psykoterapiinstitut, Stockholm 1993.
Barbarin О A, Hughes D, Chesler M A, Stress, coping
and marital functioning among parents of children
with cancer. Journal of Marriage and the family, 1985,
47: 474-480.
Barker P, Basic child psychiatry. 4 u. Granada Publishing
Ltd 1983,151-154,186-189,191-192.
Barkley R A, Attention Deficit Hyperactivity Disorder:
A handbook for diagnosis and treatment. The Guilford
Press, New York och London 1990,101 och 256.
Barlow С F, Headaches and migraine in childhood.
Spastics International Medical Publications, London
1984.
Baron M, Risch N, Medlewicz J, Age at onset in bipo-
lar related major affective illness: Clinical and gene-
tic implications. Journal of Psychiatric Research, 1983,
1: 5-18.
Baron-Cohen S, Leslie A M, Frith U, Does the autistic
child have a »theory of mind«? Cognition, 1985, 21:
37-46.
Barr RG, Feuerstein M, Recurrent abdominal pain
syndrome: How appropriate are our basic clinical
assumptions? I: McGrath P J, Firestone P (red)
Pediatric and adolescent behavioral medicine: Issues in
treatment. Springer, New York 1983,13-27.
Barrett P M, Dadds M R, Rapee R M, Family treat-
ment of childhood anxiety: A controlled trial. Jour-
nal of Consulting and Clinical Psychology, 1996, 64:
333-342.
Barrnett R J, Docherty J P, Frommelt G M, A review of
child psychotherapy research since 1963. Journal of
the American Academy of Child and Adolescent Psy-
chiatry, 1991, 30:1-14.
Bateson G, Mind and nature. E P Dutton, New York
1979-
Baxter L R, Schwartz J M, Bergman К S, Szuba M P,
Guze В Н, Mazziotta J С et al, Caudate glucose
metabolic rate changes with both drug and behavior
therapy for obsessive-compulsive disorder. Archives
of General Psychiatry, 1992, 49: 681-689.
Beaumanoir A, The Landau-Kleffner syndrome. I:
Roger J, Bureau M, Dravet C, Dreifuss F E, Perret
A, Wolf P (red) Epilepic syndromes in infancy, child-
hood and adolescence. 2 u. John Libbey, London 1992,
231-243.
Beautrais A, Risk factors for suicide and attempted sui-
cide among young people. Australian and New Zea-
land Journal of Psychiatry, 2000, 34: 3: 420-436.
Beavers R W, Psychotherapy and growth. A family systems
perspective. Brunner/Mazel, New York 1977.
Beavers R W, A systems model of family for family
therapists. Journal of Marital and Family Therapy,
1981, 7: 299-307.
Beck A T, Cognitive therapy and the emotional disorders.
International Universities Press, New York 1976,
6-20.
Beck A T, Beamesderfer A, Assessment of depression:
The depression inventory. I: Pichot P (red) Modern
problems in pharmacopsychiatry. Karger, Basel 1974,
151-169.
Beck AT, Schuyler D, Herman I, Development of sui-
cide intent scales. I: Beck AT, Resnik H L, Lettieri
468 БИБЛИОГРАФИЯ
D J (red) The prediction of suicide. Charles Press,
1974» 45-46.
Beck AT, Rush A J, Shaw В F, Emery G, Cognitive
therapy in depression. Guilford Press, New York 1979.
Beck A T, Steer R A, Garbin M G, Psychometric pro-
perties of the Beck Depression Inventory: Twenty-
five years of evaluation. Clinical Psychology Review,
1988, 8: 77-100.
Becker W C, Madsen С H, Arnold С R, Thomas D R,
The contingent use of teacher attention and praise
in reducing classroom problems. Journal of Special
Education, 1967,1: 287.
Behan W M H, Behan M B, Geschwind N, Anti-co
antibody in mothers of dyslexic children. Develop-
mentalMedicine and Child Neurology, 1985, 27:
538-542.
Beitchman J H, Zucker К J, Hood J E, Da Costa G A,
Akman D, A review of the short term effects of child
sexual abuse. Child Abuse and Neglect, 1991,15: 4:
537-556.
Bekassy A, Ringden O, Benmargs- och organtrans-
plantation kan ge bot vid arftliga metabola sjuk-
domar. Lakartidningen, 1992, 89: 2658-2660.
Bellak L, Psychiatric aspects of minimal brain dysfunction
in adults. Grune and Stratton, New York 1979.
Bellman M, Studies on encopresis. Acta Paediatrica
Scandinavica, 1966, 55.
Belson W A, The extent of stealing by London's boys and
some of its origins. Advanced Science, 1968, 25:171.
Bemporad J R, Smith H F, Hanson G, Cichetti D,
Borderline syndromes in childhood: Criteria for
diagnosis. American Journal of Psychiatry, 1980, 5:
596-602.
Bender В A, Linden M, Robinson A, Cognitive and
academic skills in children with sex chromosome
abnormalities. Reading and writing: An Interdiscipli-
nary Journal, 1991, 3: 315-327.
Bender L A, A specific reading disability as a matura-
tional lag. Bulletin of the Orton Society, 1957, 7: 9-18.
Bengtsson B, Behandling av nattvata med enuresalarm:
Preliminara resultat fran 100 konsekutiva fall. Lakar-
tidningen, 1981, 78: 2701-2703.
Benton A L, Dyslexia in relation to form perception
and directional sense. I: Money J (red) Reading dis-
ability: Progress and research needs in dyslexia. John
Hopkins Press, Baltimore 1962.
Berg R, Tourettes syndrom ofta missbedomt hos barn.
Lakartidningen, 1984, 81:1818-1821.
Berg Kelly K, Erhver M, Erneholm T, Gundevall C,
Wennerberg I, Wettergren L, Self-reported health
status and use of medical care by 3 500 adolescents
in Western Sweden. I. Acta Paediatrica Scandinavica,
1991, 80: 837-843.
Berney T, Kolvin S R, Bhate R F et al, School phobia:
A therapeutic trial with clomipramine and short-
term outcome. British Journal of Psychiatry, 1981,138-
110-118.
Bernstein G A, Borchardt С М, Anxiety disorders of
childhood and adolescence: A critical review. Journal
of the American Academy of Child and Adolescent
Psychiatry, 1991, 30: 519-532.
Bernstein G A, Borchardt С M, Perwien A R et al,
Imipramine plus cognitive-behavioural therapy in
the treatment of school refusal. Journal of the Ameri-
can Academy of Child and Adolescent Psychiatry,
2000, 39: 276-283.
von Bertalanflfy L, General systems theory. George Brazil-
ler, New York 1968.
Bessler H, Karp L, Notti I, Apter A, Tyano S, Djaldetti
M, Weizman R, Cytokine production in anorexia
nervosa. Clinical Neuropharmacology, 1993,16:
237-243.
Bettelheim B, Inte bara karlek. AWE/Gebers, Stock-
holm 1981.
Bilenberg N, Horder K, Behavioural symptoms among
children and adolescents. Screening with the help of
a questionnaire in a group of children aged 4 to 17
(pa danska). Ugeskriftfor Laeger, 1998,160:
4423-4428.
Bille B, Migraine in school children. Acta Paediatrica
Scandinavica, 1962,5:136.
Bille B, Migraine in childhood and its prognosis.
Cephalalgia, 1981,1: 71-75.
Bille B, Larsson B, Carlsson J, Migran och spannings-
huvudvark hos barn och tonaringar. Studentlitteratur,
Lund 1998.
Billings A G, Moos R H, Miller J J, Gottlieb J E, Psy-
chosocial adaptation in juvenile rheumatic disease:
A controlled evaluation. Health Psychology, 1987, 6:
343-359.
Binnie С D, Seizures, EEG discharges and cognition.
I: Trimble M R, Reynolds E H (red) Epilepsy, beha-
viour and cognitive function. Wiley, Chichester 1988,
45-51.
Binnie С D, Marston D, Cognitive correlates of inte-
rictal discharges. Epilepsia, 1992, 33: 6:11-7.
БИБЛИОГРАФИЯ 469
Bircheva F, Reading and writing disorders in elementa-
ry school students with varying achievement. Proble-
mi na Khigienata, 1979, 4:136-142.
Bird H, Canino G, Rubio-Stipec M et al, Estimates of
the prevalence of childhood maladjustment in a
community servey in Puerto Rico: The use of com-
bined measures. Archives of General Psychiatry, 1988,
45:1120.
Birleson P, The validity of depressive disorder in child-
hood and the development of a self-rating scale: A
research report. Journal of Child Psychology and
Psychiatry, 1981, 22: 73-88.
Birlesson P, Hudson I, Buchanan D G, Wolff S, Clini-
cal evaluation of a self-rating scale for depressive dis-
order in childhood (Depression Self-Rating Scale).
Journal of Child Psychology and Psychiatry, 1987, 28:
43-60.
Birmingham С L, Goldner E M, Bakan R, Controlled
trial of zinc supplementation in anorexia nervosa.
International Journal of Eating Disorders, 1994,15:
251-255.
Blackwell B, Currah J, The psychopharmacology of noc-
turnal enuresis. Heineman/S IMP, London 1973.
Blantz B, Schmidt M H, Esser G, Familial adversities
and child psychiatric disorders. Journal of Child
psychology and Psychiatry, 1991, 32: 939.
Blennow G, Differential diagnosis in epilepsy. I: Sillan-
paa M, Johannessen S I, Blennow G, Dam M (red)
Paediatric epilepsy. Wrightson Biomedical Publish-
ing, Petersfield 1990, 205-216.
Bios P, On adolescence. Free Press, New York 1962.
Bios P, The Second individuation process of adolescence.
Psychoanalytic Study of the Child XXII, 1967,62-185.
Blotcky A D, Raczynski J M, Gurwich R, Smith K,
Family influences on hopelessness among children
early in the cancer experience. Journal of Pediatric
Psychology, 1985,10: 479-494-
Boalt Boethius S, Berggren G, Forskningom barn- och
ungdomspsykoterapi. En kunskapsoversikt. Rapport nr
11. Ericastiftelsen, Stockholm 1998.
Boder R, Developmental dyslexia: Prevailing diagnostic
concepts and a new approach. I: Myckelbust H (red)
Progress in learning disabilities. Vol u. Grune and
Stratton, New York 1971.
Bohlin G, Hagekuil B, Rydell A M, Attachment and
social functioning: A longitudinal study from infan-
cy to middle childhood. Social Development, 2000,
9: 24-39.
Bohman M, Adoptivbam och deras familjer. Almqvist &
Wiksell, Stockholm 1973.
Bohman M, Some genetic aspects of alcoholism and
criminality. Archives of General Psychiatry, 1978, 35:
269.
Bohman M, The interaction of heredity and childhood
environment: Some adoption studies. Journal of
Child Psychology and Psychiatry, 1981, 22:195-200.
Bohman M, Predisposition to criminality: Swedish
adoption studies in retrospect. I: Genetics of criminal
and antisocial behaviour. Ciba Found Symp 194.
Wiley, Chichester 1995a, 99-114.
Bohman M, De svenska adoptivbarnen: Det sociala
arvet i ett historiskt perspektiv. Socialmedicinsk Tid-
sknft, 1995b, 8: 308-320.
Bohman M, Sigvardsson S, A prospective longitudinal
study of adoption. I: Nicol A R (red) Longitudinal
studies in child psychology and psychiatry. Wiley,
Chichester 1985, 37-155.
Bohman M, Cloninger R, Sigvardsson S, von Knorring
A-L, Predisposition to petty criminality in Swedish
adoptees. Archives of General Psychiatry, 1982, 39:
1233-1241.
Bohman M, Cloninger R, Sigvardsson S, von Knorring
A-L, The genetics of alcoholism and related disorders.
Journal of Psychiatric Research, 1987, 21: 447-452.
Bonny H L, Savary L M, Music and your mind. Liste-
ning with a new consciousness. Stanton Hill Press,
New York 1973.
Borge AI H, Nordhagen R, Мое В, Bakketeig L S,
Prevalence and persistence of stomach ache and
headache among children. Follow-up of a cohort of
Norwegian children. Acta Paediatrica Scandinavica,
1994, 83: 433-437-
Boris N W, Zeanah С Н, Disturbances and disorders
of attachment. Infant Mental Health Journal (special
issue), 1999,10:1:1-122.
Boston M, Szur R, Psychotherapy with severely deprived
children. Routledge & Kegan Paul, London 1983.
Bostrom P, Sexuell traumatisering. Psykisk Halsa, 1988,
29.
Bourgeois В F D, Presnky A L, Palkes H S, Talent В К,
Busch S G, Intelligence in epilepsy: A prospective stu-
dy in children. Annual Neurology, 1983,14: 438-444.
Bourke M P, Taylor G J, Parker J D A, Bagby R M,
Alexithymia in women with anorexia nervosa. A
preliminary investigation. British Journal of Psychia-
try, 1992,161: 240-243.
470 БИБЛИОГРАФИЯ
Bowen M, The use of family theory in clinical practice.
Clinical Psychiatry, 1966, 7: 345-374.
Bowen M, Theory in the practice of psychotherapy. I:
Guerin P J (red) Family therapy in clinical practice.
Jason Aronsson, New York 1978.
Bower T, The perceptual world of the child.
Fontana/Open Books, London 1977.
Bowey J A, Cain M T, Ryan S M, A reading-level de-
sign study of phonological skills underlying fourth
grade childrens' word reading difficulties. Child
Development, 1992, 63: 999-1011.
Bowlby J, The study and reduction of group tension in
the family. Human Relations, 1949, 2:123-128.
Bowlby J, Maternal care and mental health. Monograph
series 2. World Health Organization, Geneve 1951.
Bowlby J, Processes of mourning. International Journal
of Psychoanalysis, 1961,42: 317-340.
Bowlby I, Attachment and loss. Vol I. Hogarth Press,
London 1969.
Bowlby J, Attachment and loss. Vol 2. Hogarth Press,
London 1973.
Bowlby J, Attachment and loss. Vol 3. Hogarth Press,
London 1980.
Bowlby J, Attachment and loss. Vol 1. Pelican Books,
New York 1982.
Bowlby J, En trygg has. Natur och Kultur, Stockholm
1994.
Boyle M, Offord D, Racine Y, Szatmari P, Fleming J,
Links P, Predicting substance use in late adolescence:
Results from the Ontario child health study follow-
up. American Journal of Psychiatry, 1992,149: 761.
Braconier J H, Alkoholism och infektioner. I: Norden
A (red) Alkoholsom sjukdomsorsak. Almqvist &
Wiksell, Stockholm 1988,161-169.
Bradley S J, The relationship of early maternal separa-
tion to borderline personality in children and adole-
scents. A pilot study. American Journal of Psychiatry,
1979,136: 424-426.
Brattberg G, Wickman V, Ryggont och huvudvark
vanligt bland skolelever. Lakartidningen, 1991, 88:
2155-2157.
Brattberg G, Wickman V, Longitudinell studie av sko-
lelever. Rehabilitera tidigt vid ryggont och huvud-
vark. Lakartidningen, 1993, 90:1452-1460.
Bremberg S G, Kjellman N-I M, Children with asth-
ma: How do they get along at school? Acta Paedia-
trica Scandinavica, 1985, 74: 833-840.
Brent D A, Overrepresentation of epileptics in a conse-
cutive series of suicide attempters seen at a childrens
hospital. Journal of the American Academy of Child
andAdolexcent Psychiatry, 1986, 25: 242-246.
Brent D A, Perper J A, Moritz G, Allman C, Friend A,
Roth C, Schweers J, Balach L, Baugher M, Psychi-
atric risk factors for adolescent suicide: A case-con-
trol study. Journal of the American Academy of Child
and Adolescent Psychiatry, 1993, 32: 521-529.
Brent D A, Johnson B, Perper J, Connolly J, Bridge J,
Bartle S, Rather С et al, Personality disorder, perso-
nality traits, impulsive violence and completed sui-
cide in adolescents. Journal of American Academy of
Child and Adolescent Psychiatry, 1994, 33:
8:1080-1087.
Brent D A, Moritz G, Bridge J, Perper J, Canobbio R,
The impact of adolescent suicide on siblings and
parents: A longitudinal follow-up. Suicide and Life-
Threatening Behavior, 1996, 26: 3: 253-259.
Breslau N, Psychiatric disorder in children with physi-
cal disabilities. Journal of the American Academy of
Child Psychiatry, 1985, 24: 87-94.
Breslau N, Marshall I A, Psychological disturbance in
children with physical diabilities: Continuity and
change in a 5-year follow-up. Journal of Abnormal
Child Psychology, 1985,13:199-216.
Brewster A B, Chronically ill childrens concepts of
their illness. Pediatrics, 1982, 69: 355-362.
British Association for Behavioural and Cognitive
Psychotherapies, Behavioural and cognitive psycho-
therapy. Journal of the British Association for Beha-
vioural and Cognitive Psychotherapies, 1993, Suppl 1.
Britton H L, O'Keefe M A, Use of nonanatomical dolls
in the sexual abuse interview. Child Abuse and Neg-
lect, 1991,15: 4: 557-573.
Broberg A, Forskning kring anknytning. Belagg for be-
tydelsen av det tidiga samspelet mellan foralder och
barn. Lakartidningen, 2000, 97: 3068-3073.
Broden M, Tidigt samspel - forutsattningen for ut-
veckling. I: Hwang P (red) Spddbarnetspsykologi.
Natur och Kultur, Stockholm, 1999,131-158.
Broderick В В, Schrader S S, The history of professio-
nal marriage and family therapy. I: Gurman A S,
Kniskern D P (red) Handbook of family therapy.
Brunner/Mazel, New York 1981.
Brodsky В S, Cloitre M, Dulit R A, Relationship of
dissociation to self-mutilation and childhood abuse
in borderline personality disorder. American Journal
of Psychiatry, 1995,152:12:1788-1792.
БИБЛИОГРАФИЯ 471
Brodzinsky А В, Surrendering an infant for adoption:
The birthmother experience. I: Brodzinsky D M,
Schechter M D (red) The Psychology of adoption.
Oxford University Press, New York 1990, 295-315.
Brodzinsky D M, A stress and coping model of adop-
tion adjustment. I: Brodzinsky D M, Schechter M
D (red) The Psychology of adoption. Oxford Universi-
ty Press, New York 1990, 3-24.
Bronfenbrenner U, The ecology of human development.
Harvard University Press, Cambridge 1979.
Brorson L O, Wranne L, Long-term prognosis in child-
hood epilepsy: Survival and seizure prognosis. Epi-
lepsia, 1987, 28: 324-330.
Brown G W, Harris T, Social origins of depression. Free
Press, New York 1978.
Brown G W, Harris T, Life events and illness. Guilford
Press, New York 1989.
Brown G W, Birley Y L T, Wing I F, Influences of family
life on the course of schizophrenic disorders: A repli-
cation. British Journal of Psychiatry, 1972,121: 241-258.
Brown G W, Chadwick O, Shaffer D, Rutter M, Traub
M, A prospective study of children with head inju-
ries: III. Psychiatric sequelae. Psychological Medicine,
1981,11: 63-78.
Brown J B, Lloyd H, A controlled study of children
not speaking at school. Journal of Association of
Workers with Maladjusted Children, 1975,10: 49-63.
Brownell К D, Eating disorders in athletes. I: Brownell
К D, Fairburn С G (red) Eating disorders and obesity.
Guilford Press, New York ochLondon 1995,191-196.
Bryant P E, Bradley L, Auditory organisation and
backwardness in reading. I: Rutter M (red) Develop-
mental neuropsychiatry. Guilford Press, New York
1983, 489-497-
Bryant-Waugh R, Knibbs J, Fosson A, Kaminski Z,
Lask B, Long term follow up of patients with early
onset anorexia nervosa. Archives of Diseases in Child-
hood, 1988, 63: 5-9.
Bryson S E, Clark В S, Smith I M, First report of a
Canadian epidemiologic study of autistic syndro-
mes. Journal of Child Psychology and Psychiatry, 1988,
29: 433-445.
BRA. Kriminalstatistik ioq$. BRA-rapport 1997:5.
Brottsforebyggande Radet, Stockholm 1997.
Buchsbaum M S, Coursey R D, Murphy D L, The bio-
logical high-risk paradigm: Behavioural correlates of
low platelet monoamine oxidase activity. Science,
1976,194: 339-341.
Burbach D J, Kashani J H, Rosenberg T K, Parental bon-
ding and depressive disorders in adolescents. Journal of
Child Psychology and Psychiatry, 1989, 30:417-429.
Bushnell J A, Wells J E, Oakley-Browne M A, Long-
term effects of intrafamilial sexual abuse in childhood.
Acta Psychiatrica Scandinavica, 1992, 85: 2:136-142.
Biihler K, Die geistige Entwicklung des Kindes. Verlag
Gustav Fischer, Jena 1922.
Byring R, Jarvilehto T, Auditory and visual evoked
potentials of schoolboys with spelling disabilities.
Developmental Medicine and Child Neurology, 1985,
27:141-148.
Byring R F, Michelsson K, School failure caused by
dyslexia among adolescents visiting an adolescent
unit. Acta Paedopsychiatnca, 1984a, 50: 229-241.
Byring R F, Pulliainen V, Neurological and neuropsy-
chological deficiences in a group of older adolescents
with dyslexia. Developmcetal Medicine and Child
Neurology, 1984b, 26: 765-773.
Bage C, Ahlin G, Crafoord С A, Giinter M, Hassel K,
Sigrell B, Oberg G, Miljoterapi. Gemenskap och be-
handling ett alternativ. Aldus/Bonnier, Stockholm
1969.
Bagenholm A, Gillberg C, Psychosocial effects on sib-
lings of children with autism and mental retarda-
tion. A population-based study. Journal of Mental
Deficiency Research, 1991, 35: 291-307.
Cadman D, Boyle M, Szatmari P, Offord D R, Chro-
nic illness, disability, and mental and social well-
being: Findings of the Ontario Child Health Study.
Pediatrics, 1987, 79: 805-812.
Cadoret R J Biologic perspectives of adoptee adjust-
ment. I: Brodzinsky D M, Schechter M D (red) The
psychology of adoption. Oxford University Press, New
York 1990.
Caffey I, Silverman W A, Infantile cortical hyperosto-
sis: Preliminary report on a new syndrome. Ameri-
can Journal of Roentgenological and Radiological
Therapy. 1945, 54:1-6.
Camfield P R, Gates R, Ronen G, Camfield C, Fergu-
son A, MacDonald G W, Comparison of cognitive
ability, personality profile and school success in
epileptic children with pure right versus left tem-
poral lobe EEG foci. Annual Neurology, 1984,15:
122-126.
Campbell M, Fenfluramine treatment of autism. Jour-
nal of Child Psychology and Psychiatry, 1988, 29:1-10.
472 БИБЛИОГРАФИЯ
Campbell M, Gonzalez N М, Silva R R, The pharma-
cologic treatment of conduct disorders and rage out-
bursts. Psychiatric Clinics of North America, 1992,15:
69-85.
Cantwell D, Baker L, Psychiatric and developmental dis-
orders in children with communication disorder. Ame-
rican Psychiatric Press, Washington 1991.
Cantwell D P, Russel AT, Mattison R, Will L, A com-
parison of DSM-II and DSM-III in the diagnosis of
childhood psychiatric disorders. I. Agreement with
expected diagnosis. Archives of General Psychiatry,
1979a, 36:1208-1213.
Cantwell D P, Russel AT, Mattison R, Will L, A com-
parison of DSM-II och DSM-III in the diagnosis of
childhood psychiatric disorders. IV. Difficulties in
use, global comparison and conclusion. Archives of
General Psychiatry, 1979b, 36:1227-1228.
Cantwell D F, Baler L, Mattison R E, The prevalence
of psychiatric disorders in children with speech and
language disorder. Journal of the American Academy
of Child Psychiatry, 1979c, 18: 450-461.
Cantwell H B, Vaginal inspection as it relates to child
sexual abuse in girls under thirteen. Child Abuse and
Neglect, 1983, 7:171-176.
Caplan H L, Hysterical »conversion« symptoms in child-
hood. M Phil Thesis. University of London, London
1970.
Caplan R, Thought disorder in childhood. Journal of
the American Academy of Child and Adolescent
Psychiatry, 1994, 33: 5: 605-615.
Caplan R, Gillberg C, Child psychiatric disorders. I:
Engel J, Pedley T A (red) Epilepsy. A comprehensive
textbook. Lippincott-Raven Publishers, Philadelphia
och New York 1997, Кар 2201, 2125-2139.
Caplan R, Shields W D, Mori L, Yudovin S, Middle
childhood onset of interictal psychosis. Journal of the
American Academy of Child and Adolescent Psychiatry,
1991, 30: 6: 893-896.
Carlberg G, Psykoterapi medfdrdldrar tillpsykottska
barn. Monografiserie nr 21. Svenska foreningen for
psykisk halsovard, Stockholm 1987.
Carlberg G, Dynamisk utvecklingspsykologi. Natur och
Kultur, Stockholm 1994.
Carlson G A, Fennig S, Bromet E J, The confusion
between bipolar disorder and schizophrenia in
youth: Where does it stand in the 1990s? Journal of
the American Academy of Child and Adolescent
Psychiatry, 1994, 33: 4: 453-460.
Carlsson G, Gillberg C, Uvebrant P, Hedstrom A, Silf-
venius H, Rydenhag B, Horneman G, The effects of
epilepsy surgery on neuropsychiatry symtoms in child-
ren and adolescents. Abstract. Svenska Epilepsisallska-
pets mote 22-23 april, Uppsala 1994.
Carlsson J, Prevalence of headache in schoolchildren:
Relation to family and school factors. Acta Paedia-
trica Scandinavica, 1996, 85: 692-696.
Caroll J A, Jefferson J W, Greist J H, Psychiatric use of
lithium for children and adolescents. Psychopharma-
cology, 1987, 38: 927-928.
Carpenter R O, Vining E P G, Antiepileptics (anticon-
vulsants). I: Werry J S, Aman M G (red) Practitione-
rs guide to psychoactive drugs for children and adole-
scents. Plenum Medical, New York 1993, 321-346.
Carter A S, Pauls D L, Leckman J F, Cohen D J, A pro-
spective longitudinal study of Gilles de laTourette's
syndrome, Journal of the American Academy of Child
and Adolescent Psychiatry, 1994, 33: 377-385.
Carter E, McGoldrick M (red) The family life cycle.
Gardner Press, New York 1980.
Casper R C, Psychodynamic psychotherapy in acute
anorexia nervosa and acute bulimia nervosa. Interna-
tional Annab of Adolescent Psychiatry, 1988,1:
213-224.
Casper R C, Personality features of women with good
outcome from restricting anorexia nervosa. Psycho-
somatic Medicine, 1990, 52:156-170.
Caspi A, Lynam D, MoffitT E, Silva P A, Unraveling
girls' delinquency: Biological, dispositional, and
contextual contributions to adolescent misbehavior.
Developmental Psychology, 1993, 29:19-30.
Cassidy J, Shaver P R (red), Handbook of attachment:
Theory, research, and clinical applications. Guilford
Press, New York 1999.
Cavazzutti G B, Epidemiology of different types of
epilepsy in schoolage children in Modena, Italy.
Epilepsia, 1980, 21: 57-62.
Cederblad M, Hook B, Beteenderubbningar hosfor-
skolebarn: Stabilitet och predicerbarhet fran tre till sex
drs alder. Rapport nr 81, Laboratoriet for klinisk
stressforskning. Karolinska Institutet, Stockholm
1978.
Cederblad M, Hook B, Catecholamine excretion in
children in relation to behaviour devinations and
psychosocial background factors. A longitudinal
study. Acta Paedopsychiatrica, 1984, 50:191.
Cederblad M, Hook B, Vart sjatte barn har psykiska
БИБЛИОГРАФИЯ 473
storningar. Epidemiologisk studie i Ostergotland.
Lakartidningen, 1986, 83: 953.
Cederblad M, Hook B, Ostgotastudien. Stressreaktioner
och beteendestorningar hos barn pa 80-talet i Oster-
gotland. Radda Barnens rapportserie 1991:1.
Cederblad M, Hook B, Kagan A, Levi L, Daghemsvard
for trearingar: Inverkan av personaltdthet. En tvitr-
vetenskaplig, experimental studie. Rapport nr 46,
Laboratoriet for klinisk stressforskning. Karolinska
Institutet, Stockholm 1976.
Cerreto M C, Travis L B, Implications of psychological
and family factors in the treatment of diabetes. Pe-
diatric Clinics of North America, 1984, 31: 689-710.
Chadwick O, Rutter M, Brown G, Shaffer D, Traub
M, Intellectual performance and reading skills after
localized head injury in childhood. Journal of Child
Psychology and Psychiatry, 1981, 22:117-139.
Chesler M A, Weigers M, Lawther T, How am I differ-
ent? Perspectives of childhood cancer survivors on
change and growth. I: Late effects of treatment for
childhood cancers. Кар i8. Wiley-Liss Inc, New York
1992,151-158.
Chess S, Marked anxiety in children. American Journal
of Psychotherapy, 1973,17: 390-395.
Chess S, Childhood temperament: Report. Paper, Feb,
Grand Rounds, New York University 1993.
Chethik M, Levels of borderline functioning in child-
ren: Etiological and treatment considerations. Ame-
rican Journal of Orthopsychiatry, 1986,1:109-119.
Chodorow N, Femininum, maskulinum. Modersfunk-
tion och konssociobgi. Natur och Kultur, Stockholm
1988.
Christensen M F, Mortensen O, Long-term prognosis
in children with recurrent abdominal pain. Archives
of Disease in Childhood, 1975, 50:110-114.
Christiansen К О, Crime in a Danish twin population.
Acta Genetica Medicae et Gemellologica, 1970,19:
3323-3326.
Christianson S-A, Sexuella overgrepp mot barn. Barns
minnesformaga. Expertrapport. Socialstyrelsen,
Stockholm 1999.
Cicchetti D, Cohen D J (red), Developmental psycho-
pathology. Wiley, New York 1995.
Citron С H, Har du varit med от samma sak? Rapport.
Omsorgsnamnden Stockholms Ian, Stockholm 1988.
Clauber G T, Clinical efficacy and safety of desmopres-
sin in treatment of nocturnal enuresis. The Journal
of Paediatrics, 1989,114: 719-722.
Cloninger С R, Neurogenetic adaptive mechanisms in
alcoholism. Science, 1987, 236: 410-416.
Cloninger С R, Sigyardsson S, Bohman M, Childhood
personality predicts alcohol abuse in young adults.
Alcoholism. Clinical and Experimental Research, 1988,
12: 494.
Cloninger С R, Svrakic D M, PrzybeckT R, A psycho-
biological model of temperament and character.
Archives of General Psychiatry, 1993, 50: 975-990.
Close H, Davies A G, Price D A, Goodyer I M, Emo-
tional difficulties in diabetes mellitus. Archives of
Disease in Childhood, 1986, 61: 337-340.
Cluss P A, Epstein L H, Galvis S A, Fireman P, Friday
G, Effect of compliance for chronic asthmatic child-
ren. Journal of Consulting and Clinical Psychology,
1984, 52: 909-910.
Cohen D J, Detlor J, Young J G, Shaywitz В A, Cloni-
dine ameliorates Gilles de la Tourette syndrome.
Archives of General Psychiatry, 1980, 3:1350-1357.
Cohen D J, Detlor J, Shaywitz В A, Leckman J F,
Interaction of biological and psychological factors in
the natural history of Tourette syndrome: A para-
digm for childhood neuropsychiatric disorders. I:
Friedhoff A S, Chase T N (red) Gilles de la Tourette
syndrome. Raven Press, New York 1982, 31-40.
Cohen D J, Riddle M A, Laor N, Young J G, Shaywitz
В A, Neurobiological perspectives on neuropsychi-
atric disorders of childhood. I: Graham-Smith D G,
Hippius H, Winokur G (red) Psychopharmacology.
Elsevier Science Press, Amsterdam 1983, 53-73.
Cohen D J, Riddle M A, Leckman J F, Pharmacotherapy
of Tourettes syndrome and associated disorders. Psy-
chiatric Clinics of North America, 1992,15:109-129.
Cohen J A, Mannarino A P, A treatment outcome
study for sexually abused preschool children: Initial
findings: Errata. Journal of the American Academy of
Child and Adolescent Psychiatry, 1996, 35: 6: 835.
Cohn D S, Anatomical doll play of pre-schoolers re-
ferred for sexual abuse and those not referred. Child
Abuse and Neglect, 1991,15: 4: 455-466.
Cohn R, Developmental dyscalculia. Pediatric Clinics
of North America, 1968,15: 651-668.
Cole E S, Donley К S, History, values, and placement
policy issues in adoption. I: Brodzinsky DM,
Schechter M D (red) The Psychology of adoption.
Oxford University Press, New York 1990, 273-294.
Coleman M, Gillberg C, The biology of the autistic
syndromes. Praeger, New York 1985.
474 БИБЛИОГРАФИЯ
Collette M A, Dyslexia and classic pathognomonic
signs. Perceptual and Motor Skills, 1979, 48:
1055-1062.
Collings S, King M, Ten-year follow-up of 50 patients
with bulimia nervosa. British Journal of Psychiatry,
1994,164: 80-87.
Comings D E, Tourette syndrome and human behaviour.
Hope Press, Duarte CA1990.
Comings D E, Tourette syndrome: A hereditary neuro-
psychiatric spectrum disorder. Annals of Clinical
Psychiatry, 1994, 6: 235-247.
Comings D E, Comings В G, A controlled study of
Tourette s syndrome. I. Attention deficit disorder,
learning disorders and school problems. American
Journal of Human Genetics, 1987, 41: 701-741.
Comings D E, Himes J, Comings В G, An epidemiolo-
gical study of Tourette syndrome in a school district.
Journal of Clinical Psychiatry, 1990, 51:11: 463-469.
Comstock G С , Strasburger V C, Media violence:
Q & A. Adolescent Medicine: State of the Art Reviews,
1993» 4: 495-
Conners С К, A teacher rating scale for use in drug
studies with children. American Journal of Psychiatry,
1969,126: 884-888.
Conners С К, Rating scales for use in drug studies with
children. Pharmacotherapy with children. US Govern-
ment Printing Office, Washington D С1973.
Connor D F, Fletcher К E, Swanson J M, A meta-ana-
lysis of clonidine for symptoms of Attention-Deficit
Hyperactivity Disorder. Journal of the American Aca-
demy of Child and Adolescent Psychiatry, 1999, 38:
1551-1559.
Corbett J A, Psychiatric morbidity and mental retarda-
tion. I: James F E, Snaith R P (red) Psychiatric illness
and mental handicap. Gaskell Press, London 1979,
28-45.
Corbett J, Turping G, Tics and Tourette syndrome. I:
Rutter M, Hersov L (red) Child and adolescent psy-
chiatry . Modern approaches. Blackwell Scientific
Publications 1985, 516-525.
Cousens P, Waters B, Said J, Stevens M, Cognitive
effects of cranial irradiation in leukemia: A survey
study and meta-analysis. Journal of Child Psychology
and Psychiatry, 1988, 29: 839-852.
Cox A, Rutter M, Diagnostic appraisal and intervie-
wing. I: Rutter M, Hersov L (red) Child and adoles-
cent psychiatry. Modern approaches. Blackwell Scien-
tific Publications, Oxford 1985, 233-248.
Cox A, Hopkinson К F, Rutter M, Psychiatric inter-
viewing techniques. II. Naturalistic study: Eliciting
factual information. British Journal of Psychiatry,
1981a, 138: 283-291.
Cox A, Rutter M, Holbrook D, Psychiatric intervie-
wing techniques. V. Experimental study: Eliciting
factual information. British Journal of Psychiatry,
1981b, 139: 29-37.
Crafoord C, En bok от borderline. Natur och Kultur,
Stockholm 1986.
Crafoord K, Grebo U, Stovegard H, Det kvinnliga per-
spektivet. Monografiserie nr 26. Svenska foreningen
for psykisk halsovard, Stockholm 1987.
Craine L S, Henson С E, Colliver J A, MacLean D G,
Prevalence of history of sexual abuse among female
psychiatric patients in state hospital system. Hospital
and Community Psychiatry, 1988, 39: 300-303.
Crick N, Dodge K, A review and reformulation of social
information-processing mechanism in children's social
adjustment. Psychological Bulletin, 1994,115:1: 74-101.
Crisp A H, Some skeletal measurements in patients
with primary anorexia nervosa. Journal of Psycho-
somatic Research, 1969,13:125-142.
Crisp A H, Palmer R L, Kalucy R S, How common is
anorexia nervosa? A prevalence study. British Journal
of Psychiatry, 1976,128: 549-554.
Crisp A H, Burns T, Bhal A V, Primary anorexia in the
male and female: A comparison of clinical features
and prognosis. British Journal of Medical Psychology,
1986, 59:123-132.
Critchley M, The dyslexic child. Heinemann, London
1970.
Crits-Christoph P, The efficacy of brief dynamic psycho-
therapy: A meta-analysis. American Journal of Psychia-
try, 1992,149:151-158.
Cromwell R E, Olson DHL, Fournier D G, Diagno-
sis and evaluation in marital and family counselling.
I: Olson D H (red) Treating relationships. Graphic
Publishing, Lake Mills, Iowa 1976.
Cronstrom-Beskow S, Mot mej! Samtal mellan unga och
vuxna nar livet kanns svdrt. Radda Barnen, Verbum
Gothia, Stockholm 1987.
Cull С A, Cognitive function and behaviour in child-
ren. I: Trimble M R, Reynolds E H (red) Epilepsy
behaviour and cognitive Junction. Wiley, Chichester
1988, 97-111.
Cullberg J, Kris och utveckling. Natur och Kultur,
Stockholm 1992.
БИБЛИОГРАФИЯ 4 7 5
Cytryn L, McKnew D H, Proposed classification of
childhood depression. American Journal of Psychiatry,
1972,129:149.
Cytryn L, McKnew D, Growing up sad. W W Norton,
New York 1996.
Dabbs J M, Jurkovic G J, Frady R L, Salivary testoste-
rone and Cortisol among late adolescent male offen-
ders. Journal of Abnormal Child Psychology, 1991,19:
469.
DaCosta M, Halmi К A, Classification of anorexia
nervosa: Questions of subtypes. International Jour-
nal of Eating Disorders, 1992,11: 305-313.
Dahl A A, Borderline-forstyrreber hos voksne. Medicinsk
arbog. Munksgaard, Kopenhamn 1984.
Dahl J A, Behavioural approach to treatment of epilep-
sy. I: Sillanpaa M, Johannessen S I, Blennow G,
Dam M (red) Paediatric epilepsy. Wrightson Bio-
medical Publishing, Petersfield 1990, 285-294.
Dahl J A, Gustafsson D, Melin L, Effects of a behavio-
ral treatment program on children with asthma.
Journal of Asthma, 1990, 27: 41-46.
Dahlquist L M, Czyzewski D I, Copeland К G, Jones
С L, Taub E, Vaughan J K, Parents of children newly
diagnosed with cancer: Anxiety, coping, and marital
distress. Journal of Pediatric Psychology, 1993,18:
365-376.
Dahlstrom-Lannes M, Det nigjort motdessa vara
minsta. Verbum Gothia, Stockholm 1990.
Daleflod B, Hakansson L, Larsson B, Melin L, Avslapp-
ning vid huvudvark. Ett sjalvtraningsprogram med
ovningar. Gothia, Stockholm 1997.
Dalen K, Engelsen B, Epilepsi. I: Gjaerum B, Ellertsen
В (red) Hjerne og atferd-utviklingsjbrstyrrelser hos
barn og ungdom i et nevrobiologisk perspektiv. Univer-
sitetsforlaget, Oslo 1995,145-157.
Dalla Bernardina B, Colamaria V, Chiamenti C, Capo-
villa G, Trevisan E, Tassinari С A, Benign partial epi-
lepsy with affective symtoms (»benign psychomotor
epilepsy«). I: Roger J, Bureau M, Dravet C, Dreifuss
F E, Perret A, Wolf P (red) Epileptic syndromes in in-
fancy, childhood and adolescence. 2 u. John Libbey &
Company, London 1992, 219-223.
Dally P, Anorexia Nervosa. William Heineman Medical
Books, London 1969.
Damasio A, Descartes misstag. Natur och Kultur, Stock-
holm 1999.
Danielsson B, Forsberg P, Svensson M, Behandling av
sangvatning i primarvarden. Lakartidningen, 1985,
82: 2579.
Darwin C, The expression of the emotions in man and
animals. Oxford University Press, New York 1998.
Dattilio F, Cognitive techniques with couples and
families. Family Journal, 1993,1:1: 51-65.
Davidson К M, Tyrer P, Cognitive therapy for antiso-
cial and borderline personality disorders: Single case
study series. British Journal of Clinical Psychology,
1996, 35: 3: 413-429.
Davis C, Katzman D K, Kaptein S, Kirsh C, Brewer H,
Kalmbach K, Olmsted M P, Woodside D K, Kaplan
AS, The prevalence of high-level exercise in the eat-
ing disorders: Etiological implications. Comprehensi-
ve Psychiatry, 1997, 38: 321-326.
Davis R, Freeman R, Solyom L, Mood and food: An
analysis of bulimic episodes. Journal of Psychiatric
Research, 1985,19: 331-335.
Davison I S, Faull C, Nicol A R, Research note: Tem-
perament and behaviour in six-year-olds with recur-
rent abdominal pain: A follow-up. Journal of Child
Psychology and Psychiatry, 1986, 27: 539-544.
Dawson G, Panagiotides H, Klinger L G, Spieker S,
Infants of depressed and nondepressed mothers ex-
hibit differences in frontal brain electrical activity
during the expression of negative emotions. Develop-
mental Psychology, 1997, 33: 4: 650-656.
De Jounge G A, Epidemiology of enuresis. A survey of
the literature. I: Kolvin I, MacKeith R C, McAdow
S R (red) Bladder control and enuresis. Clinics in
Developmental Medicine NOS 48/49. Heineman/S
IMP, London 1973.
Declerck A C, Linden I, van Oei L T, Mols M, Are
learning problems in children with epilepsy due to a
disturbedsleep?Abstract. i8:e Internationella epilepsi-
kongressen, New Delhi 1989,155.
Deonna T, Annotation: Cognitive and behavioural
correlates of epileptic activity in children. Journal of
Child Psychology and Psychiatry, 1993, 34: 611-620.
Derksen D J, Children with condylomata accuminata.
Journal of Family Practice, 1992, 34: 4: 419-423.
Deubner D C, An epidemiologic study of migraine
and headache in 10-20 year olds. Headache, 1977,17:
173-180.
DeVeaugh-Geiss J, Moroz G, Biederman J et al,
Clomipramine hydrochloride in childhood and
adolescent obsessive-compulsive disorder: A multo-
center trial. Journalof~theAmerican Child and Ado-
476 БИБЛИОГРАФИЯ
lescent Psychiatry, 1992, 31: 45-49.
Devlin J B, Prevalence and risk factors for childhood
nocturnal enuresis. Irish Medical Journal, 1991, 84:
118-120.
Diamond G S, Serrano A C, Dickey M, Sonis W A,
Current status of family-based outcome and process
research. Journal of the American Academy of Child
and Adolescent Psychiatry, 1996, 35:1: 6-16.
Diez F J, Berger T G, Scarring due to an enuresis
blanket. Pediatric Dermatology, 1988, 5: 58-60.
Dische S, Jule W, Corbet J, Hand D, Childhood
nocturnal enuresis: Factors associated with outcome
of treatment with an enuresis alarm. Developmental
Medicine and Child Neurology, 1983, 25: 67-80.
Doane J A, West К J, Goldstein M J et al, Parental
communication deviance and affective style. Archives
of General Psychiatry, 1981, 38: 679-685.
Dodrill С В, Correlates of generalized tonic-clonic
seizures with intellectual, neuropsychological,
emotional and social function in patients with
epilepsy. Epilepsia, 1986, 27: 399-411.
Dolan B, Lacey J H, Evans C, Eating behaviour and
attitudes to weight and shape in British women from
three ethnic groups. British Journal of Psychiatry,
1990,157:523-528.
van Dongen-Melman JEWM, Sanders- Woudstra J A
R, Psychosocial aspects of childhood cancer: A re-
view of the literature. Journal of Child Psychology and
Psychiatry, 1986, 27:145-180.
Downing G, Kroppen och ordet. Natur och Kultur,
Stockholm 1996.
Drake M E, Hietter S A, Pakalnis A, EEG and evoked
potentials in episodic-dyscontrol syndrome. Neuro-
psychobiology, 1992, 26: 3:125-128.
Dravet C, Bureau M, Roger J, Benign myoclonic epi-
lepsy in infants. I: Roger J, Bureau M, Dravet C,
Dreifuss F E, Perret A, Wolf P (red) Epileptic syndro-
mes in infancy, childhood and adolescence. 2 u. John
Libbey & Company, London 1992, 67-74.
Drogutvecklingen iSverige. Rapport pp. Folkhalso-
institutet och Centralforbundet for alkohol- och
narkotikaupplysning, CAN, Stockholm 1999.
Drogutvecklingen iSverige. Rapport2000. Folkhalso-
institutet och Centralforbundet for alkohol- och
narkotikaupplysning, CAN, Stockholm 2000.
Drotar D, Doershuk С F, Stern R C, Boat T F, Boyer В
S, Matthews L, Psychosocial functioning of children
with cystic fibrosis. Pediatrics, 1981, 6j: 338-342.
Drury V, Birchwood M, Cochrane R, Macmillan F,
Cognitive therapy and recovery from acute psycho-
sis: A controlled trial. British Journal of Psychiatry,
1996,169: 593-607.
Dubo E D, Zanarini M C, Lewis R E, Williams A A,
Childhood antecedents of self-destructiveness in
borderline personality disorder. Canadian Journal of
Psychiatry, 1997, 42:1: 63-69.
Duchowny M S, Complex partial seizures of infancy.
Archives of Neurology, 1987, 44: 911-4.
Duckro P N, Cantwell-Simmons E, A review of studies
evaluating biofeedback and relaxation training in the
management of pediatric headache. Headache, 1989,
29: 428-433-
Due P, Holstein В E, Marklund U, Selvrapporteret
helbred blandt skolelever i Norden. Nordisk Medicin,
1991,106: 71-74.
Duffy F H, McAnulty G B, Brain electrical activity
mapping (Beam): The search for a physiological
signature of dyslexia. I: Duffy F H, Geschwindt N
(red) Dyslexia. A neuroscientific approach to clinical
evaluation. Little, Brown and Company, Boston
1985,105-122.
Duffy F H, Denckla M B, Barrels P H, Sandini G,
Dyslexia: Regional differences in brain electrical
activity by topographic mapping. Annals of Neuro-
logy, 1980, 7: 412-420.
Dunn D W, Austin J K, Huster G A, Symptoms of
depression in adolescents with epilepsy. Journal of
the American Academy of Child and Adolescent Psy-
chiatry, 1999, 38: 9:1132-1138.
Dunn J, Feeding and Sleeping. I: Rutter, M (red)
Scientific foundations of mental psychiatry. William
Heinemann Medical Books Limited, London 1980,
124-128.
Dunn J, Plomin R, Separate lives. Why are siblings so
different. Basic Books, New York 1990. Svensk
oversattning se nedan.
Dunn J, Plomin R, Syskon, lika bakgrund olika liv.
Natur och Kultur, Stockholm 1992.
Dykman R A, Ackerman P T, McCray D S, Effects of
methylphenidate on selective and sustained atten-
tion in hyperactive, reading-disabled and presuma-
ble attention-disordered boys. Journal of Nervous
and Mental Disorders, 1980,168: 745-752.
Eagleston J R, Kirmil-Gray K, Thoresen С Е, Wieden-
feld S A, Pracke P, Heft L, Arnow B, Physical health
БИБЛИОГРАФИЯ 4 7 7
correlates of type A behavior in children and ado-
lescents. Journal of Behavioral Medicine, 1986, 9:
341-362.
Earls F, On the familial transmission of child psychi-
atric disorder. Journal of Child Psychology and Psy-
chiatry, 1987, 28: 791-802.
Earls F, Reich W, Jung K, Cloninger С R, Psycho-
pathology in children of alcoholic and antisocial
parents. Alcoholism: Clinical and Experimental Re-
search, 1988,12: 481.
Edwards M C, Mullins L L, Johnson J, Bernardy N,
Survey of pediatricians' practices for recurrent ab-
dominal pain. Journal of Pediatric Psychology, 1994,
19: 241-253.
Edvinsson L, Patofysiologi vid migran. I: Edvinsson, L
(red) Svenska migransallskapet 30 dr. 6 jubileumsfore-
lasningar. Glaxo Welcome AB, Molndal 1999, 7-23.
Eeg-Olofsson O, Petersen I, Selden U, The develop-
ment of the electroencephalogram in normal child-
ren from the age of 1 through 15 years: Paroxysmal
activity. Neuropaediatrie, 1971, 2: 375-404.
Egger H L, Angold A, Costello E J, Headaches and
psychopathology in children and adolescents. Jour-
nal of the American Academy of Child and Adolescent
Psychiatry, 1998, 37: 951-958.
Egger V, Carter С M, Graham P V, Gumley D, Soot-
hill J F, Controlled trial of oligoantigenic treatment
in the hyperkinetic syndrome. Lancet, 1985,1:
540-545-
Eggers C, Schizophrenia and youth. Springer-Verlag,
Berlin 1991.
Eggers C, Detlef B, The long-term course of child-
hood-onset schizophrenia: A 42-year followup.
Schizophrenia Bulletin, 1997, 23:1:105-117.
Ehlers S, Gillberg C, The epidemiology of Asperger
syndrome. A total population study. Journal of Child
Psychology and Psychiatry, 1993, 34: 8:1327-1350.
Ehlers S, Nyden A, Gillberg C, Dahlgren-Sandberg A,
Dahlgren S-O, Hjelmquist E, Oden A, Asperger
syndrome, autism and attention disorders: A compa-
rative study of the cognitive profile of 120 children.
Journal of Child Psychology and Psychiatry, 1997, 38:
207-217.
Eibl-Ebesfeldt I, Psychogenetic adaptation as determi-
nants of aggressive behaviour in man. I: Hartup W
W, de Wit J (red) Origins of aggression. Mouton,
New York 1978, 27.
Eisenberg L, Development as a unifying concept in
psychiatry. British Journal of Psychiatry, 1977,131:
225-237.
Eiser C, Effects of chronic illness on intellectual deve-
lopment. Archives of Diseases in Childhood, 1980, 55:
766-770.
Eiser C, Psychological effects of chronic disease.
Journal of Child Psychology and Psychiatry, 1990,
31: 85-98.
Eiser C, Cognitive deficits in children treated for
leukemia. Archives of Disease in Childhood, 1991, 66:
164-168.
Eiser C, Havermans T, Long term social adjustment
after treatment for childhood cancer. Archives of
Disease in Childhood, 1994, 70: 66-70.
Ekstein R, Children of time and space of action and
impulse. Appleton Century Crofts, New York 1966.
Ekstein R, Barn hitom och bortom verkligheten. Natur
och Kultur, Stockholm 1982.
Elia J, Borcherding В G, Rapoport J L, Keysor С S,
Methylphenidate and dextroamphetamine treat-
ments of hyperactivity: Are there true nonrespon-
ders? Psychiatry Research, 1991, 36:141-155.
Elia J, Welsh P A, Gullotta С S, Rapoport J L, Class-
room academic performance: Improvement with
both methylphenidate and dextroamphetamine in
ADHD boys. Journal of Child Psychology andPsychia-
try> *993> 5: 785-804.
Elkind D, Barn och unga i Piagets psykologi. Natur och
Kultur, Stockholm 1983, 75-93.
Ellason J W, Ross С A, Sainton K, Mayran L W, Axis I
and II comorbidity and childhood trauma history in
chemical dependency. Bulletin oftheMenninger
Clinic, 1996, 60:1: 39-51.
EUenberg J H, Hirtz D G, Nelson К В, Age of onset of
seizures in young children. Annual Neurology, 1984,
15:127-134.
Elliot S A, The episodic dyscontrol syndrome and
aggression. Clinical Neurology, 1984, 2:11:113-125.
Emanuelsson I, von Wendt L, Beckung E, Hagberg I,
Late outcome after severe traumatic brain injury in
children and adolescents. Pediatric Rehabilitation,
1998, 2: 65-70.
Emde R N, Development terminable and intermina-
ble. I: Innate and motivational factors from infancy.
International Journal of Psychoanalysis, 1988, 69:
23-42.
Eminson M, Benjamin S, Shortall A, Woods T, Physi-
cal symptoms and illness attitudes in adolescents: An
478 БИБЛИОГРАФИЯ
epidemiological study. Journal of Child Psychology
and Psychiatry, 1996, 37: 519-528.
Emsiie G J, Rush A J, Weinberg W A et al, A double-
blind, randomized, placebo-controlled trial of
fluoxetine in children and adolescents with de-
pression. Archives of General Psychiatry, 1997, 54:
1031-1037.
Engel G F, The clinical application of the biopsychoso-
cial model. American Journal of Psychiatry, 1980,137:
5: 535-544-
Engel J M, Rapoff M A, Pressman A R, Long-term
follow-up of relaxation training for pediatric head-
ache disorders. Headache, 1992, 32:152-156.
Engstrom I, Parental distress and social interaction in
families with children with inflammatory bowel
disease. Journal of the American Academy of Child
and Adolescent Psychiatry, 1991, 30: 904-912.
Engstrom I, Mental health and psychological functio-
ning in children and adolescents with inflammatory
bowel disease: A comparison with children having
other chronic illnesses and with healthy children.
Journal of Child Psychology and Psychiatry, 1992a, 33:
563-592.
Engstrom I, Psychological problems in siblings of
children and adolescents with inflammatory bowel
disease. European Child and Adolescent Psychiatry,
1992b: 1: 24-33.
Engstrom I, Lindquist В L, Inflammatory bowel
disease in children and adolescents: A somatic and
psychiatric investigation. Acta Paediatrica Scandina-
vica, 1991, 80: 640-647.
Erikson E H, Ungdomens identitetskriser. Natur och
Kultur, Stockholm 1971.
Erikson E H, Barnet och samhdllet. Natur och Kultur,
Stockholm 1993.
Eriksson A, Gaucher disease - Norrbottnian type (HI).
Neuropaediatric and neurobiologies aspects of clinical
patterns and treatment. Thesis. Goteborgs universitet,
Goteborg 1986.
Escalona S, Heider G M, Prediction and outcome. Basic
Books, New York 1959.
Evans D, Clark N M, Feldman С Н, Wasilewski Y,
Levison M J, Zimmerman В J, Levin B, Mellins R
B, School-based health education for children with
asthma: Some issues for adherence research. I: Shu-
maker S A, Schron E B, Ockene J К (red) The hand-
book of health behavior change. Springer Publishing
Company, New York 1990,144-152.
Evans R W, Gualtieri С Т, Carbamazepine: A neuro-
psychological and psychiatric profile. Clinical Neuro-
pharmacology, 1985, 8: 3: 221-241.
Evans R W, ClayT H, Gualtieri CT, Carbamazepine
in pediatric psychiatry. Journal of the American Aca-
demy of Child and Adolescent Psychiatry, 1987, 26:
2-8.
Ewart A, Morris C, Atkinson D, Jin W, Sternes K,
Spallone P, Stock D, Leppert M, Keating M, Hemi-
zygosity at the elastin locus in a developmental dis-
order, Williams syndrome. Nature Genetics, 1993,5:
11-16.
Fairburn С G, Beglin S J, Studies of the epidemiology
of bulimia nervosa. American Journal of Psychiatry,
1990,147: 401-408.
Fairburn С G, Garner D M, The diagnosis of bulimia
nervosa. International Journal of Eating Disorders,
1986, 5: 403-420.
Fairburn С G, Marcus M D, Wilson GT, Cognitive
behaviour therapy for binge eating and bulimia ner-
vosa: A comprehensive treatment manual. I: Fair-
burn С G, Wilson G T (red) Binge eating: Nature,
assessment and treatment. Guilford Press, New York
1993.
Fairburn С G, Welch S L, Doll H A, Davies В А,
O'Connor M E, Risk factors for bulimia nervosa:
A community-based case-control study. Archives of
General Psychiatry, 1997,54:509-517.
Faleck H, Rothner A D, Erenberg G, Cruse R P, Head-
ache and subacute sinusitis in children and ado-
lescents. Headache, 1988, 28: 96-98.
Falkman C, Cystic fibrosis: A psychological study of 52
children and their families. Acta Paediatrica Scan-
dinavica, 1977, suppl 269.
Falloon I, Psychotherapy for schizophrenic disorders:
A review. British Journal of Hospital Medicine, 1992,
48:164-170.
Fanshel D, Shinn E, Children in foster care. Columbia
University Press, New York 1978.
Farrington D P, Callegher B, Morley L, St Ledger R J,
West D J, Are there any succesful men from crimi-
nogenic backgrounds? Psychiatry, 1988, 50:116-130.
Farwell J R, Dodrill С В, Batzel L W, Neuropsycholo-
gical abilities of children with epilepsy. Epilepsia,
1985, 26: 395-400.
Farwell J R, Lee Y J, Hirtz D G, Sulzbacher S I, Ellen-
berg J H, Nelson К В, Phenobarbital for febrile sei-
БИБЛИОГРАФИЯ 479
zures: Effects on intelligence and on seizure recur-
rence. New England Journal of Medicine, 1990, 322:
364-369.
Faull C, Nicol A R, Abdominal pain in six-year olds:
An epidemiological study in a new town. Journal of
Child Psychology and Psychiatry, 1986, 27: 251-260.
Fenwick P, Aggression, rage and epilepsy. I: Gram L,
Johannessen S I, Osterman P O, Sillanpaa M (red)
Pseudo-epileptic seizures. Wrightson Biomedical
Publishing, Petersfield UK och Bristol USA, 1993,
35-54.
Fernell E, Gillberg C, von Wendt L, Behavioural pro-
blems in children with infantile hydrocephalus.
Developmental Medicine and Child Neurology, 1991,
33: 388-395.
Ferrari M, Matthews W S, Barabas G, The family and
the child with epilepsy. Family Process, 1983, 22:
53-59-
Fichter M M, Quadflieg N, Comparative studies on
the course of eating disorders in adolescents and
adults. Is age at onset a predictor of outcome? I:
Steinhausen H-C (red) Eating disorders in ado-
lescence. Walter de Gruyter, Berlin och New York
1995, 301-337.
Fichter M M, Leibl K, Rief W, Brunner E, Schmidt-
Auberger S, Engel R R, Fluoxetine versus placebo:
A double-blind study with bulimic inpatients under-
going intensive psychotherapy. Pharmacopsychiatry,
1991, 24:1-7.
Finucci J M, Guthrie J T, Childs A C, Abbey H, Childs
B, The genetics of specific reading disability. Annals
of the Human Genetics, 1976, 40:1-23.
Fireman P, Friday G A, Gira C, Vierthaler W A, Mi-
chaels L, Teaching self-management skills to asth-
matic children and their parents in an ambulatory
care setting. Pediatrics, 1981, 68: 341-348.
Fish B, Antecedents of an acute schizophrenic break.
Journal of the American Academy of Child Psychiatry,
1986, 25: 595-600.
Fish F J, Marcus J, Hans S L, Auerbach J G, Perdue S,
Infants at risk for schizophrenia: Sequelae of a gene-
tic neurointegrative defect. Archives of General Psy-
chiatry, 1992, 49: 221-235.
Flakierska N, Lindstrom M, Gillberg G, School refusal:
A 15-20-year follow-up study of 35 Swedish urban
children. British Journal of Psychiatry, 1988,152:
834-837.
Flament M F, Rapoport J L, Berg С J et al, Clomipra-
mine treatment of childhood obsessive compulsive
disorder. Archives of General Psychiatry, 1985, 42:
977-983.
Flament M F, Whitaker A, Rapoport J L, Davies M,
Berg С Z, Kalikow K, Sceery W, Shaffer D, Obsessi-
ve compulsive disorder in adolescence. An epidemio-
logical study. Journal of the American Academy of
Child and Adolescent Psychiatry, 1988, 27: 6: 764-771.
Fleming J E, Offord D R, Epidemiology of childhood
depressive disorders: a critical review. Journal of the
American Academy of Child and Adolescent Psychiatry,
1990, 29: 571-580.
Fleming J E, Offord D R, Boyle M H, Prevalence of
childhood and adolescent depression in the commu-
nity. Ontario Child Health Study. British Journal of
Psychiatry, 1989,155: 647-654.
Fletcher J M, Ewing-Cobbs L, Miner M E, Levin H S,
Eisenberg H M, Behavioral changes after closed
head injury in children. Journal of Consulting and
Clinical Psychology, 1990, 58: 93-98.
Flick S N, Roy-Byrne P P, Cowley D S, Shores M M,
Dunner D L, DSM-III-R personality disorders in a
mood and anxiety disorders clinic: Prevalence, co-
morbidity, and clinical correlates. Journal of Affective
Disorders, 1993, 27: 2: 71-79.
Floderus-Myrhed B, Pedersen N, Rasmuson I, Assess-
ment of heritability for personality, based on a short
form of the Eysenck Personality Inventory: A study of
12 898 twin pairs. Behavior Genetics, 1980,10:153-162.
Folsom V, Krahn D, Nairn K, Gold L, Demitrack M
A, Silk К R, The impact of sexual and physical abuse
on eating disordered and psychiatric symptoms: A
comparison of eating disordered and psychiatric
inpatients. International Journal of Eating Disorders,
1993,13: 249-257.
Fombonne E, Depressive disorders: Time trends and
possible explanatory mechanisms. I: Rutter M,
Smith D (red) Psychosocial disorders in young people.
Time trends and their causes. Wiley, Chichester 1995.
Fombonne E, Suicidal behaviours in vulnerable ado-
lescents. Time trends and their correlates, British
Journal of Psychiatry, 1998:154-159.
Fonagy P, Higgitt A, An attachment theory perspective
on early influences on development and social in-
equalities. I: Osofsky J, Fitzgerald H (red) Waimh
Handbook of infant mental health. Wiley, New York
1999.
Fonagy P, Target M, Predictors of outcome in child
480 БИБЛИОГРАФИЯ
psychoanalysis: A retrospective study of 763 cases at
the Anna Freud Centre. Journal of the American
Psychoanalytic Association* 1996, 44:1: 27-77.
Fonagy P, Moran G S, Lindsay M К M, Kurtz A B,
Brown R, Psychological adjustment and diabetic
control. Archives of Disease in Childhood* 1987, 62:
1009-1013.
Fonagy P, Steele M, Steele H, Higgitt A, Target M, The
theory and practice of resilience. Journal of Child
Psychology and Psychiatry and Allied Disciplines* 1994,
35: 231-257.
Fonagy P, Leigh T, Steele M, Kennedy R, Mattoon G,
Target M, Gerber A, The relation of attachment
status, psychiatric classification, and response to
psychotherapy. Journal of Consulting Clinical Psycho-
logy* 1996, 64:1: 22-31.
Forsythe W I, Buder R J, Fifty years of enuretic alarm.
Archives of Disease in Childhood* 1989, 64: 879-885.
Fosson A, Knibbs J, Bryant-Waugh R, Lask B, Early
onset anorexia nervosa. Archives of Disease in Child-
hood* 1987, 62:114-118.
Foster Green M, Satz P, Soper H V, Kharabi F, Rela-
tionship between physical anomalies and age at
onset of schizophrenia. American Journal of Psychia-
try* 1987,144: 666-667.
Foxman B, Burciaga Valdez R B, Brook R J, Childhood
enuresis: Prevalence, perceived impact and pre-
scribed treatments. Paediatrics* 1986, 77: 483-487.
Franks J D, Therapeutic components shared by all psy-
cho therapies. I: Harvey I H, Parks M M (red) Psy-
chotherapy research and behaviour change: Master
lecture series. American Psychiatric Association,
Washington DC 1982.
Freeman R J, Beach B, Davis R, Solyom L, The predic-
tion of relapse in bulimia nervosa. Journal of Psychi-
atric Research* 1985,19: 349-353.
Freud A, Assessment of childhood disturbances. The
Psychoanalytic study of the Child* 1962, XVII,
149-158.
Freud A, Normality and pathology in childhood.
Hogarth Press, London 1966.
Freud A, Barnets psykiska hdba. Natur och Kultur,
Stockholm 1995.
Freud S, On narcissim (1914). I: Standard Edition 14.
Hogarth Press, London 1953, 73-102.
Freud S, Mourning and melancholia. I: Standard Edi-
tion. Hogarth Press, London 1967.
Freud S, Tre avhandlingar om sexualteori (1905). I:
Sigmund Freud. Band V. Sexualiteten. Natur och
Kultur, Stockholm 1998.
Freud S, Analys av en femarig pojkes fobi (Lille Hans,
1909). I: Sigmund Freud. Band VI. Fallstudier. Natur
och Kultur, Stockholm 1999.
Friedman R C, Family history of illness in seriously
suicidal adolescents: A life-cycle approach. American
Journal of Orthopsychiatry* 1984, 54: 3: 390-397.
Frisk M, Tonarsproblem. Samfundet Folkhalsan,
Helsingfors 1968.
Frisk M, School readiness and CNS maturity: Relation
to psychophysical and psychosocial development
and to early school achievement. Acta Paediatrica
Scandinavica* 1991, 80:1078-1086.
Frisk M, School achievement and school adaptation in
children in relation to CNS development as asessed
by a complex reaction time. Acta Paediatrica Scan-
dinavica* 1993, 82: 777-782.
Frisk M, Mental and somatic health and social adjust-
ment in ordinary school children during childhood
and adolescence related to central nervous functions
as expressed by a complex reaction time. European
Child and Adolescent Psychiatry* 1995, 4: 3:197-208.
Frisk M, Las- och skrivsvarigheter samt dyslexi. Fore-
komst, orsaker och diagnostik. I: Ericson В (red)
Utredning av las- och skrivsvarigheter. Studentlittera-
tur, Lund 1996a, 37-61.
Frisk M, Las- och skrivsvarigheter samt dyslexi. Psyko-
social problematik, atgarder och prognos. I: Ericson
В (red) Utredning av las- och skrivsvarigheter. Stu-
dentlitteratur, Lund 1996b, 211-223.
Frisk M, A complex background in children and ado-
lescents with psychiatric disorders: Developmental
delay, dyslexia, heredity, slow cognitive processing
and adverse social factors in a multifactorial entirety.
European Child and Adolescent Psychiatry* 1999, 8:
225-236.
Frisk M, Holmstrom G, Wasz-Hockert O, Skrivsvarig-
heter och dyslexiproblem bland laroverkselever. Sosia-
alilaaketieleellinen Aikakauslehti, 1967a, 33-38.
Frisk M, Wagelius E, Tenhunen T, Widholm O, Hort-
ling H, The problem of dyslexia in teenage. Acta
Paediatrica Scandinavica* 1967b, 56: 333-343.
Frisk M, Tenhunen T, Widholm O, Hording H,
Psychological problems in adolescents showing
advanced or delayed physical maturation. I: Rogers
D (red) Issues in adolescent psychology. Prentice-Hall,
Englewood Cliffs 1969,102-115.
БИБЛИОГРАФИя481
Frith U, Autism: Explaining the enigma. Blackwell,
Oxford 1989. Svensk oversattning Autism —gatans
forklaring. Liber, Stockholm 1996.
FundudisT, Kolvin I, Garside R (red), Speech-retarded
and deaf children: Their psychological devebpment.
Academic Press, London 1979.
Furlanut M, Benetello P, Baraldo M et al, Chlorproma-
zine disposition in relation to age in children. Clini-
cal Pharmacokinetics* 1990,18: 329-331.
Fyhr G, Den »forbjudna« sorgen. От forvantningar och
sorg kring det handikappade barnet. Monografiserie
nr 17. Svenska foreningen for psykisk halsovard,
Stockholm 1983.
Fyhr G, Hur man meter manniskor i sorg. Natur och
Kultur, Stockholm 1999.
Forars M, Barnet med aterkommande magsmdrtor. En
somatisk och psykosocial studie. Helsingfors universi-
tet, Helsingfors 1977.
Gadow К D, Pediatric psychopharmacotherapy: A
review of resent resarch. Journal of Child Psychology
and Psychiatry, 1992, 33:153-195.
Galaburda A M, Kemper T L, Cytoarchitectonic ab-
normalities in developmental dyslexia. A case study.
Annals of neurology, 1979, 6: 94-100.
Galaburda A M, Le May M, Kemper T L, Geschwind
N, Right-left asymmetries in the brain. Science, 1978,
199: 852-856.
Galler J R, Neurstein S, Walker W A, Clinical aspects
of recurrent abdominal pain in children. Advances in
Pediatrics, 1980, 27: 31-53.
Galler J R, Ramsey F, Solimano G, Lowell W E, Mason
E, The influence of early malnutrition on subse-
quent behavioral development 1. Degree of impair-
ment in intellectual performance. Journal of the
American Academy of Child Psychiatry, 1983, 22: 8-15.
Garber B, Follow-up study of hospitalized adolescents.
Brunner/Mazel, New York 1972.
Garber J, Walker L S, Zeman J, Somatization symp-
toms in a community sample of children and adoles-
cents: Further validation of the Children's Somatiza-
tion Inventory. Journal of Consulting and Clinical
Psychology, 1991, 3: 588-595.
Garfinkel В В, Froese A, Hood J, Suicide attempts in
children and adolescents. American Journal of Psy-
chiatry, 1982a, 139:1257-1261.
Garfinkel P E, Garner D M, Anorexia nervosa. Brun-
ner/Mazel Publication, New York 1982b.
Garner D M, Garfinkel P E, Socio-cultural factors in
the development of anorexia nervosa. Psychological
Medicine, 1980,10: 647-656.
Garner P, Garfinkel P, The eating attitudes test. Psycho-
logical Medicine, 1979, 9:1-7.
Garnet К E, Levy К N, Mattanah J J, Edell W S,
McGlashanT H, Comment. American Journal of
Psychiatry, 1994,151: 9:1380-1382.
Garralda E, Somatization in children. Journal of Child
Psychology and Psychiatry, 1996, 37:13-33.
Garreau B, Barthelemy C, Bruneau N, Martineau J,
Rothenberger A, Sleep disturbances in children:
From the psychological to the clinical. I: Rothenber-
ger A, Brain and behavior in child psychiatry. Springer
Verlag, Berlin, Heidelberg, New York, London, Pa-
ris, Tokyo, Hongkong, Barcelona 1990, 317-342.
Garrison С Z, Jackson К L, Marsteller F, McKeown R,
Addy C, A longitudinal study of depressive sympto-
matology In young adolescents. Journal of the Ame-
rican Academy of Child and Adolescent Psychiatry,
1990, 29: 581-585.
Gastaut H, Zifkin В G, Mariani E, Salas-Puig J, The
long-term course of primary generalized epilepsy
with persisting absences. Neurology, 1986, 36:
1021-1028.
Gath A, Mentally handicapped people as parents.
Journal of Child Psychology and Psychiatry, 1988, 29:
739-744.
Gazzinga M S, The bisected brain. Appleton-Century
Crofts, New York 1970.
Gelenberg A J, Hopkins H S, Report on efficacy of
treatments for bipolar disorder. Psychopharmacology
Bulletin, 1993, 29: 4: 447-456.
Geller B, A double-blind placebo-controlled study of
nortriptyline in depressed adolescents using a »fixed
plasma level« design. Psychopharmacology Bulletin,
1990, 26: 85-90.
Geller B, Psychopharmacology of children and ado-
lescents: Pharmacokinetics and relationships of
plasma/serum levels to response, Psychopharmacology
Bulletin, 1991, 27: 401-409.
Geller B, Cooper T B, McCombs H G et al, A double-
blind, placebo-controlled study of notripyline in de-
pressed children using a »fixed plasma level« design.
Psychopharmacology Bulletin, 1989, 25:101-108.
Geller B, Fox L W, Clark К A, Rate and predictors of
prepubertal bipolarity during follow-up of 6- to 12-
year-old depressed children. Journal of the American
16-782
482 БИБЛИОГРАФИЯ
Academy of Child and Adolescent Psychiatry, 1994, 33:
4: 461-468.
Gergen К J, The social constructionist movement in
modern psychology. American Psychobgist, 1985, 40:
Geschwind N, Behan P O, Lefthandedness: Associa-
tions with immune disease, migraine and develop-
mental learning disorders. Proceeding of National
Academy of Sciences, 1982, 79: 5097-5100.
Geschwind N, Behan P O, Laterality, hormones and
immunity. I: Geschwind N, Galaburda A M (red)
Cerebral dominance: The biological foundations.
Harvard University Press, Cambridge MA, 1984,
211-224.
Geschwind N, Galaburda A M, Cerebral lateralisation:
Biological mechanisms, associations and pathology,
Archives of Neurology, 1985, 4: 521-552, 634-654.
Gierup J, Minnesanteckningar. I: Urininkontinens och
enures hos barn och ungdomar. Ferring Lakemedel,
Malmo och Uppsala 1993 (25 mars).
Gillberg C, Neuropsychiatric aspects of perceptual,
motor and attentional deficits in seven-year-old
Swedish children. Acta Universitatis Upsaliensis, 1981,
408.
Gillberg C, Perceptual, motor and attentional deficits
in Swedish primary school-children. Some child
psychiatric aspects. Journal of Child Psychology and
Psychiatry, 1983, 24: 377-403.
Gillberg C, Stort behov av barn- och ungdomspsykia-
trisk vard i storstad. Lakartidningen, 1984a, 81:1618.
Gillberg C, Infantile autism and other childhood psy-
choses in a Swedish urban region. Epidemiological
aspects. Journal of Child Psychology and Psychiatry,
1984b, 25: 35-43.
Gillberg C, Psykiatriska handikapptillstand i barn-
domen: Forekomst, diagnostik och utredning.
Lakartidningen, 1985, 82: 2589-2592.
Gillberg C, Attention Deficit Disorder: Diagnosis, pre-
valence, management and outcome. Paediatrician,
1986,13:108-118.
Gillberg C, The neurobiology of infantile autism. Jour-
nalof Child Psychology and Psychiatry, 1988, 29:
257-266.
Gillberg C, Asperger syndrome in 23 Swedish children.
Developmental Medicine and Child Neurology, 1989a,
31: 520-531.
Gillberg С (red), Diagnosis and treatment of autism.
Plenum Press, New York 1989b.
Gillberg C, Epilepsy, mind and behavior in children.
Foredrag. Svenska Epilepsisallskapets mote «Epilepsy
and Psychiatry« 18 nov, Goteborg 1994.
Gillberg C, Clinical child neuropsychiatry. Cambridge
University Press, Cambridge och New York 1995a.
Gillberg C, Disorders of empathy: Autism and autism
spectrum disorders (including childhood onset schi-
zophrenia). I: Gillberg С , Clinical child neuropsychi-
atry. Cambridge University Press, Cambridge 1995b,
54-ш.
Gillberg C, Ett barn i varje klass. От DAMP/MBD och
ADHD. Cura, Stockholm 1996.
Gillberg C, Sexuella bvergrepp mot barn. Neuropsykia-
triska aspekter. Expertrapport. Socialstyrelsen, Stock-
holm 2000.
Gillberg C, Coleman M, The biology of the autistic syn-
dromes. 2 u. Clinics in Developmental Medicine No
126. Mac Keith Press, Blackwell Scientific Publica-
tions, Oxford 1992.
Gillberg C, Gillberg I C, Asperger's syndrome. Some
epidemiological considerations. A research note.
Journal of Child Psychology and Psychiatry, 1989, 30:
631-638.
Gillberg C, Gillberg I C, Note on the relationship
between population-based and clinical studies: The
question of reduced optimality in autism: letter.
Journal of Autism and Developmental Disorders, 1991,
21: 2: 251-253.
Gillberg C, Lindblom R, Tuberos skleros: En forbisedd
sjukdom? Lakartidningen, 1988, 85:1788-1792.
Gillberg C, Rasmussen P, Hjarndysfunktion och psy-
kiatriska storningar hos barn. Lakartidningen, 1981,
78: 702-705.
Gillberg C, Rasmussen P, Perceptual, motor and atten-
tional deficits in seven-year-old children. Back-
ground factors. Developmental Medicine and Child
Neurology, 1982a, 24: 752-770.
Gillberg C, Rasmussen P, Studie i Goteborg. MBD hos
sex- och sjuaringar lean sparas med enkla diagnos-
hjalpmedel. Lakartidningen, 1982b, 79: 4413-4419.
Gillberg C, Frisk M, Carlstrom G, Rasmussen P,
«Complex reaction times« in so-called minimal brain
dysfunction. Acta Paedopsychiatrica, 1981,47:
245-252.
Gillberg C, Noren I, Wahlstrom J, Rasmussen R,
Heavy metals and neuropsychiatric disorders in six-
year-old children. Aspects of dental lead and cad-
mium. Acta Paedopsychiatrica, 1982a, 48: 253-263.
БИБЛИОГРАФИЯ 483
Gillberg С, Rasmussen P, Carlstrom G, Svenson В,
Waldenstrom E, Perceptual, motor and attentional
deficits in six-year-old children. Epidemiological
aspects. Journal of Child Psychobgy and Psychiatry',
1982b, 23: 2:131-144.
Gillberg C, Svenson B, Carlstrom G, Rasmussen P,
Waldenstrom E, Mental retardation in Swedish
urban children. Some epidemiological considera-
tions. Applied Research in Mental Retardation, 1983a,
4: 207-218.
Gillberg C, Geijer-Karlsson M, Rasmussen, P, Utveck-
lingsstorda foraldrar och deras barn: Langtidsupp-
foljning av 41 barn vid 1-21 ars alder. Socialmedicinsk
Tidskrifi, 1983b, 60: 260-265.
Gillberg C, Waldenstrom E, Rasmussen P, Handedness
in Swedish ten-year-olds. Some background and
associated factors. Journal of Child Psychobgy and
Psychiatry, 1984, 25: 421-432.
Gillberg C, Gillberg I C, Rasmussen P, Minimal Brain
Dysfunction. I: Crawford J W (red) Risks of labour.
Wiley, New York 1985,147-155.
Gillberg C, Persson E, Grufman M, Themner U,
Psychiatric disorders in mildly and severelymentally
retarded urban children and adoles cents: Epidemio-
logical aspects. British Journal of Psychiatry, 1986a,
149: 68-74.
Gillberg C, Wahlstrdm I, Forsman A, Hellgren L, Gill-
berg, I C, Teenage psychoses. Epidemiology, classi-
fication and reduced optimality in the pre-, peri-
and neonatal periods. Journal of Child Psychology
and Psychiatry, 1986b, 27:1: 87-98.
Gillberg C, Steffenburg S, Schaumann H, Is autism
more common now than 10 years ago? British
Journal of Psychiatry, 1991a 158: 403-409.
Gillberg C, Steffenburg S, Wahlstrom J, Gillberg I C,
Sjostedt A, Martinsson T, Liedgren S, Eeg-Olofsson
O, Autism associated with marker chromosome.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1991b, 30: 3: 489-494.
Gillberg C, Rastam M, Gillberg I C, Anorexia nervosa:
Who sees the patients and who do the patients see?
Acta Paediatrtca, 1994a, 83: 967-971.
Gillberg C, Rastam M, Gillberg I C, Anorexia nervosa:
Physical health and neurodevelopment at 16 and 21
years. Developmental Medicine and Child Neurology,
1994b, 36: 567-575.
Gillberg C, Flakierska N, Lindstrom M, School refusal:
A controlled 20-30 year follow-up study of Swedish
urban children. I: Berg I, Nursten J, Ungwillingly to
school. Gaskell, London 1996, 295-306.
Gillberg C, Melander H, von Knorring A L, Janols L
O, Thernlund G, Hagglof B, Eidevall-Wallin L,
Gustafsson P, Kopp S, Longterm stimulant treat-
ment of children with attention-deficit hyperactivity
disorder symptoms. A randomized, double-blind,
placebo-controlled trial. Archives of General Psychia-
try* 1997» 54: 857-864.
Gillberg I C, Deficits in Attention, Motor Control and
Perception: Follow-up from preschool to the early
teens. Thesis. Acta Universitatis Upsaliensis, Uppsala
1987.
Gillberg I C, Gillberg C, Children with deficits in
attention, motor control and perception (DAMP):
Need for specialist treatment. Acta Paediatrica
Scandinavica, 1988, 77: 450-451.
Gillberg I C, Gillberg C, Asperger syndrome. Some
epidemiological considerations. Journal of Child
Psychobgy and Psychiatry, 1989, 30: 631-638.
Gillberg I C, Gillberg C, Rasmussen P, Three-year
follow-up at age 10 of children with minor neuro-
developmental disorders. II. School achievement
problems. Devebpmental Medicine and Child Neuro-
bgy, 1983, 25: 566-573.
Gillberg I C, Gillberg C, Groth J, Children who had
»DAMP« (Deficits in attention, motor control and
perception) at age 7. V. Neurological and neuro-
developmental profile at age 13. Devebpmental
Medicine and ChildNeurobgy, 1989, 31:14-24.
Gillberg I C, Hellgren L, Gillberg C, Psychotic dis-
orders diagnosed in adolescence. Outcome at age 30
years. Journal of Child Psychobgy and Psychiatry,
1993, ^4:1173-1185.
Gillberg I C, Rastam M, Gillberg C, Anorexia nervosa
outcome: Six year controlled longitudinal study of 51
cases including a population cohort. Journal of the
American Academy of Child and Adobscent Psychiatry,
1994, 33: 729-739.
Gillberg I C, Rastam M, Gillberg C, Anorexia nervosa
6 years after onset. Part I. Personality disorders.
Comprehensive Psychiatry, 1995, 36: 61-69.
Ginsburg H P, В Opper S, Piagets theory ofintelbctual
devebpment. Prentice Hall, Englewood Cliffs, 1988.
Gittelman-Klein R, Pharmacotherapy of childhood
hyperactivity: An update. I: Meltzer H Y (red) Psy-
chopharmacobgy: The third generation of progress.
Raven Press, New York 1987,1215-1223.
484 БИБЛИОГРАФИЯ
Gittelman-Klein R, Klein D F, Controlled imipramine
treatment of school phobia. Archives of General
Psychiatry* 1971, 25: 204-297.
Gladstein J, Headaches: The pediatricians perspective.
I: Rothner A D (red) Headaches in children and
adolescents. Seminars in Pediatric Neurology, 1995, 2:
119-126.
Giant H, Sluta hetsata. Natur och Kultur, Stockholm
1993.
Giant H, Sa har kan manforebygga och behandla dt-
storningar. Natur och Kultur, Stockholm 2000.
Glaser K, Attempted suicide in children and ado-
lescents: Psychodynamic observations. American
Journal of Psychotherapy, 1965:19: 220-227.
Glasser J M, Differential diagnosis of ADHD and bi-
polar disorder. ADHD Report, 1995, 3: 3: 8-9.
Glueck S, Glueck E, Unrevealing juvenile delinquency.
Commonwealth Fund, New York 1950.
Goldberg F, The Bonny method of guided imagery and
music. I: Wigram T, West R, Saperston В (red) The
art and science of music therapy: A handbook. Har-
wood Academic Publishers, Reading 1994.
Goldberg T E, Weinberger D R, Probing prefrontal
function in schizophrenia with neuropsychological
paradigms, Schizophrenia Bulletin, 1988,14:179-183.
Golden G S, Nonstandard therapies in the develop-
mental disabilities. American Journal of Disabled
Children, 1980,134: 487-491.
Goldman S J, D'Angelo E J, DeMaso D R, Psycho-
pathology in the families of children and adolescents
with borderline personality disorder. American Jour-
nal of Psychiatry, 1993,150:12:1832-1835.
Goldsmith H H, Genetic influences on personality
from infancy to adulthood. Child Development, 1983,
54: 331-355.
Goldstein A, Glick B, Aggression replacement training.
A comprehensive intervention for aggressive youth.
Research Press, Champaign IL1987 (aven rev u 1998).
Goldstein A, Mc Ginnis E, Skillstraining the adolescent:
New strategies and perspectives for teaching prosocial
skills. Research Press, Champaign IL 1997.
Goldstein A, Glick B, Gibbs J, ART: Aggression replace-
ment training. En multimodal metodfor attge aggres-
siva barn och ungdomar sociala alternativ. KM-forla-
get 2000.
Goldstein D J, Wilson M G, Thompson V L, Potvin
J H, Rampey A H J, Group TFBNR, Long-term
fluoxetine treatment of bulimia nervosa. British
Journal of Psychiatry, 1995,166: 660-666.
Goldstein H S, Skeletal maturity and cognitive deve-
lopment of 12-17-year old males. Developmental
Medicine and Child Neurology, 1987, 29: 348-350.
Gomez M R, Sampson J R, Holets Whittemore V,
The tuberous sclerosis complex. 3 u. Oxford University
Press, New York 1999.
Goodman J E, McGrath P J, The epidemiology of pain
of children and adolescents: A review. Pain, 1991, 46:
247-264.
Goodman W K, Price L H, Rasmussen S A, Riddle M
A, Rapoport J L, Children's Yale-Brown Obsessive
Compulsive Scale (CY-BOCS). Clin Neurosc Res
Unit, Connecticut Mental Health Center, New
Haven 1991.
Goodrich W, Long-term psychoanalytic hospital treat-
ment of adolescents. Psychiatric Clinics of North
America, 1987,10: 273.
Goodyear I, Hysterical conversion reactions in child-
ren. Journal of Child Psychology and Psychiatry, 1981,
22:179-188.
Goodyear I, Cooper P J, A community study of de-
pression in adolescent girls II: The clinical features
of identified disorder. British Journal of Psychiatry,
1993» 163: 374-380.
Goodyear I, Ashby L, Altham P M E, Vize С М,
Cooper P J, Temperament and major depression in
11 to 16 year olds. Journal of Child Psychology and
Psychiatry, 1993a, 34:1409-1423.
Goodyear I, Cooper P J, Vize С М, Ashby L, Depres-
sion in 11-16 year old girls: The role of past parental
psychopathology and exposure to recent life events.
Journal of Child Psychology and Psychiatry, 1993b, 34:
1103-1115.
Gordon N, Learning disorders and deliquency. Brain
development, 1987a, 58: 601-622.
Gordon N, Learning disorders and deliquency. Brain
development, 1987b, 15:169-172.
Gordon N, Learning disorders and delinquency. Jour-
nal of Brain Development, 1993,15: 3:169-172.
Gossett J T, Lewis J M, Barnhart D, To find a way: The
outcome of hospital treatment of disturbed adolescents.
Brunner/Mazel, New York 1983.
Gould M S, Shaffer D, The impact of suicide in tele-
vision movies. Evidence of imitation. New England
Journal of Medicine, 1986, 315:11: 685-689.
Gould M S, Fisher P, Parides M, Flory M, Shaffer D,
Psychosocial risk factors of child and adolescent
БИБЛИОГРАФИя48 5
completed suicide. Archives of General Psychiatry,
1996, 53:1155-1162.
Gould R E, Suicide problems in children and ado-
lescents. American Journal of Psychotherapy, 1965,19:
228-246.
Grados M, Scahill L, Riddle M A, Pharmacotherapy in
children and adolescents with obsessive-compulsive
disorder. Child and Adolescent Psychiatric Clinics of
North America, 1999, 8: 3: 617-634.
Graham P, Epidemiological approaches to child mental
health in developing countries. I: Purcell E F (red)
Psychopathology and youth. Josiah Macey Jr Founda-
tion, New York 1979, 28-45.
Graham P, Child psychiatry. A developmental approach.
Oxford University Press, Oxford 1991.
Green A R, Cross A J, Goodwin G M, Review of the
pharmacology and clinical pharmacology of 3,4-
methylenedioxymethamphetamine (MDMA or
»ecstasy«). Psychopharmacology Bulletin, 1995,119:
247-260.
Greenman D A, Gunderson J G, Cane M, Saltzman
P R, An examination of the borderline diagnosis in
children. American Journal of Psychiatry, 1986,143:
998-1003.
Greenspan S I, Infancy and early childhood: The practice
of clinical assessment and intervention with emotional
and devebpmental challenges. International Univer-
sities Press, Madison 1992.
Grilo С M, Becker D F, Fehon D C, Edell W S,
McGlashan T H, Conduct disorder, substance use
disorders, and coexisting conduct and substance use
disorders in adolescent inpatients. American Journal
of Psychiatry, 1996,153: 7: 914-920.
Grilo С M, Walker M L, Becker D F, Edell W S,
McGlashan T H, Personality disorders in adolescents
with major depression, substance use disorders, and
coexisting major depression and substance disorders,
Journal of Consulting Clinical Psychology, 1997, 65: 2:
328-332.
Grinker R R, Diagnosis of borderlines. A discussion.
Schizophrenia Bulletin, 1979, 5: 47-52.
Grinker R R, Werble B, Drye R, The borderline syn-
drome. Basic Books, New York 1968.
Gross M, Incestuous rape: A cause for hysterical
seizures in four adolescent girls. American Journal of
Orthopsychiatry, 1979, 49: 704-708.
Groth N A, The incest offender. I: Sgroi S (red) Hand-
book of clinical intervention in child sexual abuse.
Lexington Books, Lexington MA 1982, 215-240.
Grotstein J, The significance of Kleinian contributions
to psychoanalysis, I och II. International Journal of
Psychoanalytic Psychotherapy, 1980.
Griinbaum A, The foundations of psychoanalysis: A
philosophical critique. University of California Press,
Berkeley 1984.
Groholt B, Ekeberg 0, Wichstrom L, Haldorsen T,
Suicide among children and younger and older
adolescents in Norway: A comparative study. Jour-
nal of the American Academy of Child Psychiatry,
1998: 37: 473-481.
Gronblad K, Avslutningsfasen i en barnterapi. Pedago-
giska Institutionen. Stockholms universitet, Stock-
holm 1975.
Gronlund E, Aim A, Hammarlund I (red), Konstnar-
liga terapier. Bild, dans och musik i den Idkandepro-
cesses Natur och Kultur, Stockholm 1999.
Gualtieri С Т, The neuropsychiatric treatment of
autistic people. I: Gualtieri С Т (red) Postgraduate
advances in autism disorder. Forum Medicum, Berry-
ville VA1991.
Gualtieri С T, Koriath U, Van Bourgondien M E,
»Borderline« children. Journal of Autism and Deve-
lopmental Disorders, 1983,1: 67-72.
Gunderson J G, Empirical studies of the borderline
diagnosis. I: Grinspon L (red) Psychiatry 1082:
Annual Review. American Psychiatric Press,
Washington DC 1982, 415-437.
Gunderson J G, Kolb J E, Austin V, The diagnostic
interview for borderline patients. American Journal
of Psychiatry, 1981,138: 896-903.
Gunderson J G, Frank A F, Ronningstam E F, Wachter
S, Lynch V J, Wolf P J, Early discontinuance of
borderline patients from psychotherapy. Journal of
Nervous and Mental Disease, 1989,177: 38-42.
Gunderson J G, Berkowitz C, Ruiz-Sancho A, Families
of borderline patients: A psychoeducational appro-
ach. Bulletin oftheMenninger Clinic, 1997, 61: 4:
446-457.
Gunnarsd6ttir K, Magnuss6n P (1994) The epidemiob-
gy of autism and Asperger syndrome in Iceland. A pilot
study. Nordic conference on autistic disorders: Epi-
demiology, biology, diagnostic aspects, Oslo 1994.
Gur R E, Pearlson G D, Neuroimaging in schizophre-
nia research. Schizophrenia Bulletin, 1993,19: 2:
337-353-
Gustafsson P A, Kjellman N-I M, Cederblad M,
4-?& ,эжк«от*«м&
Family therapy in the treatment of severe childhood
asthma. Journal of Psychosomatic Research, 1986, 30:
369-374.
Gustafsson P A, Kjellman N-I M, Ludvigsson J, Ceder-
blad M, Asthma and family interaction. Archives of
Disease in Childhood, 1987, 62: 258-263.
Gustafsson P A, Bjorksten B, Kjellman N-I M, Family
dysfunction in asthma: A prospective study of illness
development. Journal of Pediatrics, 1994,125: 493-498.
Gustavsson K-H, Hagberg B, Holmgren G, Sars K,
Grav mental retardation hos barn: Incidens, preva-
lens, etiologi och multihandikapp. Ldkartidningen,
1978, 75: 434-438.
Gut E, Den sunda depressionen. Mojligheter och svdrig-
heter i dessfdrlopp. Wahlstrom & Widstrand, Stock-
holm 1990.
Guttormsson U, Drogvanor bland monstrade 1995.
Alkohol &Narkotika, 1996, 4: 32-33.
Guzder J, Paris J, Zelkowitz P, Marchessault K, Risk
factors for borderline pathology in children. Journal
of the American Academy of Child and Adolescent
Psychiatry, 1996, 35:1: 26-33.
Gwirtsman H E, Guze В H, Yager J, Gainsley B,
Fluoxetine treatment of anorexia nervosa: An open
clinical trial. Journal ojClinical Psychiatry, 1990, 51:
378-382.
Goransson B, Jarvholm-Andersson I, Kwarnmark E,
Mdnnen bakom kvinnovdldet. Prisma, Stockholm 1988.
Hagberg B, Rett syndrome: Clinical and biological as-
pects. Clinics in Developmental Medicine No 127.
Mac Keith Press, Blackwell Scientific Publications,
Oxford 1993.
Hagberg B, Hagberg G, Har den sjunkande perinatala
dodligheten medfort att flera barn far cerebral pares?
Ldkartidningen, 1988, 85: 4186-4192.
Hagberg B, Kyllerman M, Epidemiology of mental
retardation: A Swedish survey. Brain & Development,
1983, 5: 441-449.
Hagberg B, Steen G, Svennerholm L, Utredningsgang
och laboratorieanalyser vid arftliga amnesomsatt-
ningsdefekter. Ldkartidningen, 1980, 77: 4643-4647.
Hagberg B, Hagberg G, Lewerth A, Lindberg U, Mild
mental retardation in Swedish school children. I:
Prevalence. Acta Paediatrica Scandinavica, 1981a, 70:
441-444
Hagberg B, Edstrom B, Oskarsson M, Sjukvardsbe-
hovet for gravt utvecklingsstorda barn med fler-
handikapp. Lakartidningen, 1981b, 78: 3808-3811.
Hagberg B, Aicardi J, Dias, K, Rames O, A progressive
syndrome of autism, dementia, ataxia, and loss of
purposeful hand use in girls: Rett's syndrome. Re-
port of 35 cases. Annals of Neurology, 1983,14:
471-479.
Hagberg B, Hagberg G, Olow I, von Wendt L, The
changing panorama of cerebral palsy in Sweden V.
The birth year period 1979-1982. Acta Paediatrica
Scandinavica, 1989, 78: 283-290.
Hagekull B, Bohlin G, Tidiga temperamentsdrag - ut-
veckling och betydelse. I: Hwang P (red) Spddbar-
nets psykologi. Natur och Kultur, Stockholm 1999,
159-178.
Hagelberg S, Eriksson M, Forsgren M, Herrlin K-M,
Akut encefalit hos barn: Etiologi och prognos hos 59
barn vardade 1970-1979. Ldkartidningen, 1986, 83:
3679-3684.
Hagenfeldt L, Larsson A, Screening av nyfodda for
metaboliska sjukdomar. Ldkartidningen, 1986, 83:
1155-1157.
Hagerman R, Lessons from fragile X syndrome. I:
O'Brien G, Yule W (red) Behaviouralphenotypes.
Clinics in Developmental Medicine No 138. Mac
Keith Press, Blackwell Scientific Publications,
Oxford 1995.
Hallgren B, Specific dyslexia («congenital word blind-
ness^: A clinical and genetic study. Acta Psychiatrtca
Neurologica Scandinavica, 1950, suppl 65.
Halmi К A, Eckert E, Marchi P, Sampugnaro V, Apple
R, Cohen J, Comorbidity of psychiatric diagnoses in
anorexia nervosa. Archives of General Psychiatry, 1991,
48: 712-718.
Hamburg D, Hamburg B, A life-span perspective on
adaptation and health. I: Kaplan B, Ibrahim M (red)
Family and health: Epidemiological approaches. Uni-
versity of South Carolina Press, Chapel Hill 1980.
Hammarstrom A, Ungdomsarbetsloshet och ohalsa.
Resultat fran en tvaarsuppfoljning. Statens institut
for psykosocial miljomedicin, Stockholm 1986.
Hammen С L, Self-cognitions, stressful events, and the
prediction of depression in children of depressed
mothers. Journal of Abnormal Child Psychology, 1988,
16: 347-360.
Hammen C, Burge D, Adrian C, Timing of mother
and child depression in a longitudinal study of
children at risk. Journal of Consulting and Clinical
Psychology, 1991, 59: 341-345-
БИБЛИОГРАФИя48 7
Handen В L, Breaux A M, Janosky J et al, EfFects and
nonefTects of methylphenidate in children with
mental retardation and ADHD. Journal of the Ameri-
can Academy of Child and Adolescent Psychiatry, 1992,
31: 455-461.
Hansson K, Familjebehandling vid ungdomsasocialitet.
I: Armelius B-A, Bengtzon S, Rydelius P-A, Sarnecki
J, Soderholm Carpelan К (red) V&rdav ungdomar
med sociala problem: En forskningsoversikt. Statens
institutionsstyrelse, Stockholm 1996.
Hansson K, Cederblad M, Salutogen familjeterapi.
Focus pa familjen, 1995,1: 3-18.
Наррё F, Autism: An introduction to psychological theory.
UCL Press, London 1994.
Harjan A, Children of parents with affective disorders:
Childhood development and health as affected by
sociodemographic factors and early or late experien-
ced parental depression. European Journal of Psychia-
try, 1989, 3:157-I77-
Harrington R, Depressive disorder in childhood and ado-
lescence. Wiley, Chichester 1993.
Harrington R, Fudge J, Rutter M, Bredenkamp D,
Groothues C, Pridham J, Child and adult depres-
sion: A test of continuities with data from a family
study. British Journal of Psychiatry, 1993,162:
627-633.
Harris J C, Developmental neuropsychiatry. The funda-
mentals. Oxford University Press, Oxford och New
York 1995.
Hart H, Bax M, Jenkins S, The value of a developmen-
tal history. Developmental Medicine and Child Neu-
rology, 1978, 20: 442-452.
Hardage L C, Green J B, The relation of parental atti-
tudes to academic and social achievement in epilep-
tic children. Epilepsia, 1972,13: 21-26.
Hartmann E, Adolescents in a mental hospital. Grune
and Stratton, New York 1968.
Hartmann H, Psychoanalysis and the concept of men-
tal health. 1939.1: Hartmann H, Essays on ego psycho-
logy. International University Press, New York 1965.
Haugsgjerd S, Individualterapi och miljoterapi vidpsy-
koser. Natur och Kultur, Stockholm 1985.
Haugsgjerd S, Den nya psykiatrin. Bakgrundoch utveck-
ling. Prisma, Stockholm 1988.
Havneskold L, Risholm Mothander P, Utvecklingspsy-
kologi. Psykodynamisk teori i nya perspektiv. Liber,
Stockholm 1997.
Hawton K, Attempted suicide in children and adoles-
cents. Journal of Child Psychology and Psychiatry,
1982, 23: 497-503.
Hawton K, Fagg J, Mrazek P, Association between epi-
lepsy and attempted suicide. Journal of Neurology,
* Neurosurgery and Psychiatry, 1980, 43:168-170.
Hawton K, Arensman E, Wasserman D, Hulten A,
Bille-Brahe U, Bjerke T, Crepet C, Deisenhammer
E, Kerkof A, De Leo D, Michel K, Ostamo A, Phi-
lippe A, Querejta I, Salander-Renberg E, Schmidtke
A, Temesvary B, Relation between attempted suicide
and suicide rates among young people in Europe.
Journal of Epidemiology Community Health, 1998, 52:
3:191-194-
Haynes R B, A critical review of of the »determinants«
of patient complience with therapeutic regimens. I:
Sackett D L, Haynes R В (red) Complience with
therapeutic regimens. John Hopkins Press, Baltimore
1976, 26-39.
Headache Classification Committee of the Internatio-
nal Headache Society. Classification and diagnostic
criteria for headache disorders, cranial neuralgias and
facial pain. Cephalalgia, 1988, suppl, 1-96.
Heath L, Bresolin L B, Rinaldi R C, EfFects of media
violence on children. Archives of General Psychiatry,
1989, 46: 376.
Hechtman 1, Weiss G, Controlled prospective fifteen
year follow up of hyperactives as young adults: Non-
medical drug and alcohol use and anti-social beha-
viour. Canadian Journal of Psychiatry, 1996, 31: 557.
Hedenbro M, Wirtberg I, Samspelets kraft. Marte meo:
Mojlighet till utveckling. Liber, Stockholm 2000.
Heinicke С M, Strassman L H, Toward more effective
research on child psychotherapy. American Academy
of Child Psychiatry, 1975,14: 561-588.
Heifer R E, Child abuse and neglect: Assessment, treat-
ment and prevention. Child Abuse and Neglect, 1991,
15:1: 5-15.
Heifer R E, Kempe R S, The battered child. University
of Chicago Press, Chicago 1987.
Hellgren L, Psychiatric disorders in adolescence. Longi-
tudinal follow-up studies of adolescent onset psychoses
and childhood onset deficits in attention motor control
and perception. Thesis. Goteborgs universitet, Gote-
borg 1994.
Hellgren L, Gillberg I C, Bagenholm A, Gillberg C,
Children with Deficits in Attention, Motor control
and Perception (DAMP) almost grown up: Psychi-
atric and personality disorders at age 16 years. Jour-
488 БИБЛИОГРАФИЙ
nal of Child Psychology and Psychiatry, 1994, 35:
1255-1271.
Hellstrom A, Hanson E, Hjalmas K, Jodal U, Mictura-
tion habits and incontinence in seven year old Swe-
dish school entrance. European Journal of "Pediatrics,
1990,149: 434-437-
Hellstrom B, Jailing B, Kempe P, Rubarth M, Habili-
teringen av rorelsehindrade barn i Stockholm. Fa-
miljesituationen pressad trots stodinsatser. Ldkar-
tidningen, 1987, 84: 2491-2493.
Hendin H, Growing up dead: Student suicide. Ameri-
can Journal of Psychotherapy, 1975, 29: 327-338.
Hendin H, Youth suicide: A psychosocial perspective.
Suicide and Life-threatening Behavior, 1987,17: 2:
151-165.
Hendin H, Psychodynamics of suicide, with particular
reference to the young. American Journal of Psychia-
try, 1991,148: 9:1150-1158.
Herholz K, Krieg J C, Emrich H M, Pawlik G, Beil C,
Pirke К M, Pahl J J, Wagner R, Wienhard P, Ploog
D, Heiss W D, Regional cerebral glucose metabo-
lism in anorexia nervosa measured by positron
emisson tomography. Biological Psychiatry, 1987, 22:
43-51.
Herman C, Kim M, Blanchard E B, Behavioral and
prophylactic intervention studies of pediatric
migraine: An exploratory meta-analysis. Pain, 1995,
60: 239-256.
Herman J, Perry C, van der Kolk В A, Childhood
trauma in borderline personality disorder. American
Journal of Psychiatry, 1989,146: 490-495.
Hermann В P, Black R B, Chhabria S, Behavioral
problems and social competence in children with
epilepsy. Epilepsia, 1981, 22: 703-710.
Herpertz S, Albus C, Wagener R, Kocnar M, Wagner
R, Henning A, Best F, Foerster H, Schulze Schlep-
pinghoffB, Thomas W, Kohle K, Mann K, Senf W,
Comorbidity of diabetes and eating disorders. Does
diabetes control reflect disturbed eating behavior?
Diabetes Care, 1998, 21:1110-1116.
Herranz J L, Armijo J A, Arteaga R, Clinical side
effects of phenobarbital, primidone, phenytoin,
carbamazepine and valproate during monotherapy
in children. Epilepsia, 1988, 29: 4: 794-804.
Herrera E G, Lifson В G, Hartmann E, Solomon M
H, A 10-year follow-up of 55 hospitalized ado-
lescents. American Journal of Psychiatry, 1974,131:
769-774.
Herson V C, Schmidt В D, Rumack В Н, Magical
thinking and imipramin poisoning in two school
aged children. JAMA, 1979,141:1926-1927.
Hersov L, Refusal to go to school. Journal of Child
Psychology and Psychiatry, i960,1:130-136.
Hersov L, Emotional disorders. I: Rutter M, Hersov L
(red) Child and adolescent psychiatry. Modern approa-
ches. Blackwell Scientific Publications, Oxford
1985a, 368-381.
Hersov L, School refusal. I: Rutter M, Hersov L (red)
Child and adolescent psychiatry. Modern approaches.
Blackwell Scientific Publications, Oxford 1985b,
382-399.
Hersov L, Faecal soiling. I: Rutter M, Hersov L (red)
Child and adolescent psychiatry. Modern approaches.
Blackwell Scientific Publications, Oxford 1985c,
482-489.
Hersov L, Berg I, Out of school: Modern perspectives in
truancy and school refusal. Wiley, New York 1980.
Hertoft P, Klinisk sexologt. Munksgaard, Kopenhamn
1987.
Hertz S, Skau K, Uldall P, Munchausens syndrom i en
bornefamilie. Nordisk Medicin, 1995, no: 102-104.
Herzog D B, Keller M B, Sacks N R, Yeh С J, Lavor P
W, Psychiatric comorbidity in treatment-seeking
anorexics and bulimics. Journal of the American
Academy of Child and Adolescent Psychiatry, 1992, 31:
810-818.
Herzog W, Minne H, Deter C, Leidig G, Schellberg
D, Wiister C, Gronwald R, Sarembe E, Kroger F,
Bergmann G, Petzold E, Hahn P, Schepank H,
Ziegler R, Outcome of bone mineral density in
anorexia nervosa patients 11.7 years after first admis-
sion. Journal of Bone and Mineral Research, 1993, 8:
597-605.
Hesselbrock, M N, Childhood behavior problems and
adult antisocial personality disorder in alcoholism. I:
Meyer R E (red) Psychopathology and addictive dis-
orders. Guilford, New York 1986.
Heston L L, Psychiatric disorders in foster home reared
children of schizophrenic mothers. British Journal of
Psychiatry, 1966,112: 819-825.
Hibell B, Isaksson H-O, Kjellsson S et al, Alkohol- och
narkotikautvecklingen i Sverige. CAN rapportserie
Nr 1. Gotab, Stockholm 1986.
Hibell B, Romesjo A, Rydberg U, Utvecklingen av
alkoholkonsumtion och alkoholskadorna i Sverige.
Lakartidningen, 1989, 86:17-25.
БИБЛИОГРАФИя48 9
Hier D В, LeMay M, Rosenberger P В, Perlo V P,
Developmental dyslexia: Evidence for a subgroup
with a reversal of cerebral asymmetry. Archives of
Neurology, 1978, 35: 90-92.
Hill P J, Reversals in reading: Are they abnormal?
Neuropsychology, 1980,18: 219-223.
Hill P, The Diagnostic interview with the individual
child. I: Rutter M, Hersov L (red) Child and ado-
lescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985.
Hill J, Rutter M, Personality disorders. I: Rutter M, Tay-
lor E, Hersow L (red) Child and adolescent psychiatry.
Modern approaches. Blackwell, Oxford 1994.
Hirsch E, Marescaux C, Maquet P, Metz-Lutz MN,
Kiesmann M, Salmon E, Franck G, Kurtz D,
Landau-Kleffner syndrome: A clinical and EEG
study of five cases. Epilepsia, 1990, 31: 756-767.
de Hirsch K, Learning disabilities: An overview.
Bulletin of the New York Academy of Medicine, 1974,
50: 459-479-
de Hirsch K, Janski J J, Langford W S, Predicting rea-
ding failure. Harper and Row, New York 1966.
Hjalmis K, Minnesanteckningar. I: Urininkontinens
och enures hos barn och ungdomar. Ferring Lake-
medel, Malmo och Uppsala 1993 (25 mars).
Hoare P, Psychiatric disturbances in the families of
epileptic children. Developmental Medicine and
Child Neurology, 1984, 26:14-19.
Hockaday J, Migraine in childhood. Butterworths,
London 1988.
Hodges K, Kline J J, Barbero G, Flanery R, Life events
occurring in families of children with recurrent
abdominal pain. Journal of Psychosomatic Research,
1984, 28:185-188.
Hodges K, Kline J J, Barbero G, Flanery R, Depressive
symtoms in children with recurrent abdominal pain
and their families. Pediatrics, 1985a, 197: 622-626.
Hodges K, Kline J J, Barbero G, Woodruff C, Anxiety
in children with recurrent abdominal pain and their
parents. Psychosomattcs, 1985b, 26: 859-866.
Hoek H W, Review of the epidemiological studies of
eating disorders. International Review of Psychiatry,
1993, 5: 61-74.
Hoek H W, Mixed messages. Second London Interna-
tional Conference on Eating Disorders, april. Lon-
don 1995.
Hoek H W, Bartelds AI M, Bosveld J J F, van der
Graaf Y, Limpens V E L, Maiwald M, Spaaij С J K,
The impact of urbanization on the detection rates of
eating disorders. American Journal of Psychiatry, 1995,
152:1272-1278.
Hofer M A (1987), Early social relationships: A psycho-
biologist s view. Child Development, 1987, 58:
633-647-
Hoffman L, Foundations of family therapy. Basic Books,
New York 1981a, 60-70, 308-310.
Hoffman, L, Foundations of family therapy. Basic Books,
New York 1981b, 105-155.
Hoffman L, Foundations of family therapy. Basic Books,
New York 1981c, 256-284.
Hoffman L, Foundations of family terapy. Basic Books,
New York i98id, 284-322.
Hoffman P L, Tabakoff B, Alcohol dependence: A
commentary on mechanisms. Alcohol & Alcoholism,
1996, 31:4: 333-340.
Hoffman Judd P, Ruff R M, Neuropsychological dys-
function in borderline personality disorder. Journal
of Personality Disorders, 1993, 7: 4: 275-284.
Hohman L B, Postencephalitic behavior disorders in
children./0^/2 Hopkins Medical Bulletin, 1922, 33:
37^-375-
Holden N L, Adoption and eating disorder: A high-
risk group? British Journal of Psychiatry, 1991,158:
829-833.
Holland A J, Sicotte N, Treasure J, Anorexia nervosa:
Evidence for a genetic basis. Journal of Psychosomatic
Research, 1988, 32:561-571.
HoUingworth С E, Tanguay P E, Grossman L, Pabat P,
Long-term outcome of obsessive-compulsive disor-
der in childhood. Journal of the American Academy of
Child Psychiatry, 1980,19:134-144.
Holm J E, Holroyd К A, Hursey К G, Penzien D B,
The role of stress in recurrent tension headache.
Headache, 1986, 26:160-167.
Holmes D R, McKeever W F, Material specific serial
memory deficit in adolescent dyslexics. Cortex, 1979,
15: 51.
Honkasalo M-L, Kaprio J, Winter M A, Heikkila K,
Sillanpaa M, Koskenvuo M, Migraine and concomi-
tant symptoms among 8167 adult twin pairs. Head-
ache, 1995, 35: 70-78.
Horner T M, The psychic life of the infant. American
Journal of Orthopsychiatry, 1985, 55: 324-343.
Howlin P, Rutter M, Berger M, Hemsley R, Hersov L,
Yule W, Treatment of autistic children. Wiley, Chi-
chester 1987.
490 БИБЛИОГРАФИЯ
Howlin P, Wing L, Gould J, The recognition of autism
in children with Down syndrome: Implications for
intervention and some speculations about pathology.
Developmental Medicine and Child Neurology, 1995,
37: 406-414.
Hsu L К G, The outcome of anorexia nervosa: A reap-
praisal. Psychological Medicine, 1988,18: 807-812.
Hsu L K, Sobkiewics T A, Bulimia nervosa: A four- to
six-year follow-up study. Psychological Medicine,
1989,19:1035-1038.
Hudziak J J, Boffeli T J, Kreisman J J, Battaglia M M,
Stanger C, Guze S B, Clinical study of the relation
of borderline personality disorder to Briquets syn-
drome (hysteria), somatization disorder, antisocial
personality disorder, and substance abuse disorders.
American Journal of Psychiatry, 1996,153:12:
1598-1606.
von Hug-Hellmuth H, Zur Technik der Kinderanalyse.
Int Zeitschrift Psychoanal, 1921, 7:179-197.
Hughes J R, Electroencephalographic and neurophy-
siological studies in dyslexia. I: Benton A L, Pearl D
(red) Dyslexia an appraisal of current knowledge. Ox-
ford University Press, New York 1978.
Hulten A, Suicidal behaviour in children and adolescents
in Sweden and some European countries. Thesis. Karo-
linska Institutet, Stockholm 2000.
Hulten A, Wasserman D, Suicide among young people
aged 10-29 in Sweden. Scandinavian Journal of
Social Medicine, 1992, 20: 2: 65-72.
Hulten A, Wasserman D, Lack of continuity: A pro-
blem in the care of young suicides. Acta Psychiatrica
Scandinavica, 1998, 97: 326-333.
Husain M M, Black К J, Doraiswamy P M, Shah S A,
Rockwell W J K, Ellinwood E H J, Krishnan К R R,
Subcortical brain anatomy in anorexia and bulimia.
Biological Psychiatry, 1992, 31: 735-738.
Hagglund V, Feminine sexuality and its development.
Scandinavian Psychoanalytic Review, 1981, 4:127-149.
Hamalainen M L, Optimal drug treatment of recurrent
headaches and migraine in children. Thesis. Helsinki
1997-
Hogberg G, Lagerheim B, Sennerstam R, 9-arskrisen
speglad pa habiliteringen, barnlakarmottagningen
och PBU. Lakartidningen, 1986, 83: 2038-2042.
Hoien T, Lundberg I, Lasning och lassvarigheter. Natur
och Kultur, Stockholm 1990.
Hook B, Cederblad M, Forskning от barn ochfamilj.
Nri. Familjerelationsskalan (FARS): Ett sjalvsvars-
formuldrfdr mdtning av familjefunktion. Institutio-
nen for barn-och ungdomspsykiatri, Lunds univer-
sitet, Lund 1992.
levers С E, Drotar D, Dahms W T, Doershuk С F,
Stern R C, Maternal child-rearing behavior in three
groups: Cystic fibrosis, insulin-dependent diabetes
mellitus, and healthy children. Journal of Pediatric
Psychology, 1994,19: 681-687.
Igra L, Objektrelationer och psykoterapi. Natur och
Kultur, Stockholm 1983.
van Ijzendorn M H, Bakermans-Kranenburg M J,
Attachment representations in mothers, fathers,
adolescents and clinical groups: A meta-analytic
search for normative date. Journal of Consulting and
Clinical Psychology, 1994, 64: 8-21.
Ingraham L J, Kugelmass S, Frenkel E, Nathan M,
Mirsky A F, Twenty-five-year follow-up of the Israeli
high-risk study: Current and lifetime psychopatho-
logy. Schizophrenia Bulletin, 1995, 21: 2:189-192.
Ingram T T S, The nature of dyslexia. I: Young F A,
Lindsley D В (red) Early experiences and visual infor-
mation processing in perceptual and reading disorders.
NAS, Washington DC 1970, 405-444.
Ingvar D, Language functions related to prefrontal cor-
tical activity: Neurolinguistic implications. Annals of
New York Academy of Sciences, 1993, 682: 240-247.
Ingvar D, Ahlman S, Somnambulism paradoxalt feno-
men da normal motorikhamning vid somn ar upp-
havd. Lakartidningen, 1989, 86: 3559-3562.
Inoye E, Similar and dissimilar manifestations of obses-
sive compulsive neurosis in monozygotic twins.
American Journal of Psychiatry, 1965,121:1171-1192.
Ivarsson T, Depression and depressive symptoms in ado-
lescence: Clinical and epidemiological studies. Thesis.
Avdelningen for barn- och ungdomspsykiatri, Gote-
borgs universitet, Goteborg 1998.
Ivarsson T, Gillberg C, Depressive symptoms in Swe-
dish adolescents: Normative data using the Birleson
Depression Self-Rating Scale (DSRS). Journal of
Affective Disorders, 1997, 42: 59-68.
Ivarsson T, Larsson B, Gillberg С, А 2-4 year follow-up
of depressive symptoms, suicidal ideation, and sui-
cide attempts among adolescent psychiatric inpati-
ents. European Child and Adolescent Psychiatry, 1998,
7: 96-104.
Ivarsson T, Ristam M, Gillberg C, Wentz-Nilsson E,
Depressive disorders in teenage onset anorexia пег-
БИБЛИОГРАФИЯ 4 91
vosa. A controlled longitudinal partly community-
based study. Comprehensive Psychiatry, 2000. (Accep-
terad for publicering.)
JAACAP, Practice parameters for the assessment and
treatment of children and adolescents with conduct
disorder. Journal of the American Academy of Child
and Adolescent Psychiatry, 1997, 36:10 (suppl).
Jacobowia D, Sroufe L A, Stewart M, Leffert N, Treat-
ment of attentiomal and hyperactivity problems in
children with sympathomimetic drugs: A compre-
hensive review. Journal of the American Academy of
Child and Adolescent Psychiatry, 1990, 29: 677-688.
Jacobs В W, Isaacs S, Pre-pubertal anorexia nervosa: A
retrospective controlled study. Journal oj Child Psy-
chology and Psychiatry, 1986, 27: 237-250.
Jacobsen L K, Hong W L, Hommer D W, Hamburger
S D, Xavier Castellanos X, Frazier J A, Giedd J N,
Gordon С T, Karp В I, McKenna K, Rapoport J L,
Smooth pursuit eye movements in childhood-onset
schizophrenia: Comparison with Attention-Deficit
Hyperactivity Disorder and normal controls. Bio-
logical Psychiatry, 1996, 40:1144-1154.
Jacobson A M, Beardslee W, Hauser S T, Noam G G,
Powers S I, Houlihan J, Rider E, Evaluating ego
defense mechanisms using clinical interviews: An
empirical study of adolescent diabetic and psychiatric
patients. Journal of Adolescence, 1986, 9: 303-319.
Jacobson E, The self and the object world. Hogarth
Press, New York 1964.
Jacobson R R, Child firesetters. Journal of Child
Psychology and Psychiatry, 1984, 26: 759-768.
Jaensson C, Brunnander E, Boden P G, Cederblad M,
Hook B, von Knorring A-L, Barnpsykiatrisk sluten-
vard i tva Ian: Psykosociala bakgrundsfaktorer, vard-
data och metodbeskrivning. Nordisk Psykiatrisk Tid-
skrift, 1988, 42:185-192.
James A, Berelowitz M, Vereker M, Borderline perso-
nality disorder: Study in adolescence. European
Child and Adolescent Psychiatry, 1996, 5:1:11-17.
Janicke D M, Finney J W. Empirically supported treat-
ments in pediatric psychology: Recurrent abdominal
pain. Journalof"PediatricPsychology, 1999,23:115-127.
Jarvelin M R, Vikevainen-Tervonen L, Moilanen I,
Huttunen N P, Enuresis in seven year old children.
Acta Paediatrica Scandinavica, 1988, yy: 148-153.
Jarvelin M R, Moilanen I, Kangas P, Moring K,
Vikevainen-Tervonen L, Huttunen N P, Seppanen J,
Aetiological and precipitating factors for childhood
enuresis. Acta Paediatrica Scandinavica, 1991, 80:
361-369.
Jayasekara R, Treet J, Parental age and parity in dyslexic
boys. Biosocial Science, 1978,10: 255-261.
Jayson D, Wood A, Kroll L, Fraser J, Harrington R,
Which depressed patients respond to cognitive-be-
havioral treatment, Journal of the American Academy
of Child and Adolescent Psychiatry, 1998, 37:1: 35-39.
Jensen R, Berndtsen L, Olesen J, Muscular factors are
of importance in tension-type headache. Headache,
1998, 38:10-17.
Jersild P, Barnens 0. Bonniers, Stockholm 1987.
Jo K, Varsamma hdnder. Textab, Arboga 1985.
Joffe W G, Sandler J, Notes on childhood depression.
International Journal of Psychoanalysis, 1965a, 46:
88-96.
Joffe W G, Sandler J, Notes on pain, depression and
individuation. Psychoanalytic Study of the Child,
1965b, 20: 394-424-
Johnson В A, Brent D A, Bridge J, Conolly J, The
familial aggregation of adolescent suicide attempts.
Acta Psychiatrica Scandinavica, 1998, 97:18-24.
Jokipaltio L M, Indikationer for individualterapi med
barn och preadolescenter. I: Jokipaltio L M, Lyyti-
kainen K, Valtonen H (red) Psykoterapi for barn.
Norstedts, Stockholm 1989.
Jones D, McCraw P H, Malbourne J, Reliable and
fictitious account of sexual abuse to children. Jour-
nal of Interpersonal Violence, 1987,1.
Jones M, Samhallspsykiatri. Att vidareutveckla det tera-
peutiska samhallet. Raben och Sjogren, Stockholm
1970.
Jonsell R, Patientersom soker barnmedicinskvaid.
Thesis. Umea universitet, Umea 1974.
Jonsson G, Delinquent boys, their parents and grand-
parents. Acta Psychiatrica Scandinavica, 1967,195.
Jonsson G, Flickorpd glid. En studie i kvinnofdrtryck.
Tiden/Folksam, Boris 1977.
Jonsson G, Kalvesten A L, 222 Stockholmspojkar. En
socialpsykiatrisk undersokningavpojkar i skoluldern.
Almqvist & Wiksell, Stockholm 1964.
Jorming B, Halsotillstdndet hos elever igrundskolan.
Epidemiologisk studie. Universitetsforlaget, Lund
1983.
Juul-Jensen U, Sjukdomsbegrepp ipraktiken. Norstedts,
Stockholm 1985.
492 БИБЛИОГРАФИЯ
K:son Blomquist H, Mental retardation in children:
An epidemiological and etiological study of mentally
retarded children born 1959-1970 in a northern Swe-
dish county. Umea University Medical Dissertations,
New Series nr 76. Umea universitet, Umea 1982.
Kadesjo B, Gillberg C, Attention deficits and clum-
siness in Swedish 7-year-old children. Developmental
Medicine and Child Neurology* 1998, 40: 796-811.
Kadesjo B, Gillberg C, The comorbidity of ADHD in
the general population of Swedish school age child-
ren. Journal of Child Psychology and Psychiatry*
2000a. Accepterad for publicering.
Kadesjo B, Gillberg C, Tourettes disorder: Epidemio-
logy and comorbidity in primary school children.
Journal of the American Academy of Child and Ado-
lescent Psychiatry* 2000b, 39: 548-555.
Kafantaris V, Treatment of bipolar disorder in children
and adolescents. Journal of the American Academy of
Child and Adolescent Psychiatry* 1995, 34: 6: 732-740.
Kahn Z, Starer P, Singh V K, Role of detrusorinstabili-
ty in primary enuresis. Journal of Urology* 1993, 41:
189-191.
Kaij L, Alcoholism in twins. Studies on the etiology and
sequels of abuse of alcohol. Almqvist & Wiksell,
Stockholm i960.
Kales A, Soldatos С R, Bixler E O, Ladda R L, Char-
ney D S, Webber G, Schweitzer P K, Hereditary
factors in sleepwalking and night terrors. British
Journal of Psychiatry* 1980,137:111-118.
Kalix P, Cathionine, a natural amphetamine. Pharma-
col-Toxicol* 1992, 70: 77-86.
Kaplan A S, Goldbloom D S, Woodside D B, Swinson
R P, Kennedy S H, Rakowski H, Mitral valve pro-
lapse in eating and panic disorder: A pilot study.
International Journal of Eating Disorders* 1991,10:
531-537.
Kaplan D, The impact of animals on retarded patients in
group therapy. Report. Monaco Conference, Monaco
1989.
Karlsson A, Sonesson L, Hur stort ar behovet av barn-
och ungdomspsykiatrisk vird? Ldkartidningen* 1984,
81: 439-440.
Kashani J H, Silva P A, Anderson J C, Clarkson S E,
McGee R O, Walton L A, Williams S M, Robins A
J, Cytryn L, McKnew D H, The nature and preva-
lence of major and minor depression in a sample of
nine-year-old children. Archives of General Psychiatry*
1983, 40:1217-1227.
Kashani J H, Konig P, Sheppard J A, Wilfley D E,
Morris D A, Psychopathology and self-concept in
asthmatic children. Journal of Pediatric Psychology*
1988a, 13: 509-520.
Kashani J H, Barbero G J, Wilfley D E, Morris D A,
Sheppard J A, Psychological concomitants of cystic
fibrosis in children and adolescents. Adolescence*
1988b, 23: 873-880.
Kashani J H, Rosenberg T K, Reid J C, Developmental
perspectives in child and adolescent depressive
symptoms in a community sample. American Jour-
nal of Psychiatry* 1989,146: 871-875.
Kasteleijn-Nolst Trenite D G A, Cognitive aspects. I:
Wallace S (red) Epilepsy in children. Chapman &
Hall Medical, London 1996, 581-599.
Kasteleijn-Nolst Trenite D G A, Bakker D J, Dinnie С
D, Buerman A, van Raay M, Psychological effects of
subclinical epileptiform discharges: Scholastic skills.
Journal of Epilepsy Research* 1988, 2:111-116.
Kawi A A, Pasamanik B, Association of factors of preg-
nancy with reading disorders in childhood. JAMA*
1958, 22:14-20.
Kaye W H, Gwirtsman H E, George D I, Ebat M N,
Altered serotonin activity in anorexia nervosa after
long-term weight restoration. Does elevated cere-
brospinal fluid 5-hydroxyindoleacetic acid level
corelate with rigoid and obsessive behaviour?
Archives of General Psychiatry* 1991a, 48: 556-562.
Kaye W H, Weltzin T E, Hsu L К G, Bulik С М, An
open trial of fluoxetine in patients with anorexia
nervosa. Journal of ClinicalPsychiatry* 1991b, 52:
464-471.
Kazak A E, Reber M, Carter A, Structural and qualita-
tive aspects of social networks in families with young
chronically ill children. Journal of Pediatric Psycholo-
gy* 1988,13:171-182.
Kazdin A E, Treatment of antisocial behavior in children
and adolescents. Homewood, Dorsey 1985.
Kazdin A E, Psychotherapy for children and ado-
lescents: Current progress and future research
directions. American Psychologist* 1993, 644-657.
Kazdin A E, Conduct disorders in childhood and ado-
lescence. Sage, Thousand Oaks 1995.
Kazdin A E, Bass D, Power to detect differences
between alternative treaments in comparative
psychotherapy treatment research. Journal of
Consulting and Clinical Psychology* 1989, 57:138-147.
Kazdin A E, Weisz J R, Identifying and developing
БИБЛИОГРАФИЯ 493
empirically supported child and adolescent treat-
ments. Journal of Consulting and Clinical Psychology,
1998, 66:1:19-36.
Kazdin A E, Bass D, Siegel T, Thomas C, Cognitive-
behavioral therapy and relationship therapy in treat-
ment of children referred for antisocial behavior.
Journal of Consulting and Clinical Psychology, 1989,
57: 522.
Keel P K, Mitchell J E, Outcome in bulimia nervosa.
American Journal of Psychiatry, 1997,154: 313-321.
Kellaway P, Mizrahi E M, Neonatal seizures. I: Luders
H, Lesser R P (red) Epilepsy: Electroclinical syn-
dromes. Springer, Berlin 1986,13.
Keller M B, Ryan N, Birmaher В et al, Paroxetine and
Imipramine in the treatment of adolescent depres-
sion. American Psychiatric Association Annual
meeting, May 30-June 4, Toronto 1998.
Kendall P C, Treating anxiety disorders in children.
Journal of consulting and clinical Psychology, 1994,
62:100-110.
Kendall P C, Braswell L, Cognitive-beavioral therapy
for impulsive children. Guilford, New York 1985.
Kendall P C, Lochman J, Cognitive-behavioural thera-
pies. I: Rutter M, Taylor E, Hersov L (red) Child
and adolescent psychiatry: Modern approaches. Black-
well Scientific Publications, Oxford 1994.
Kendall P C, Kane M, Howard B, Siqueland L, Cogni-
tive-behavioral therapy for anxious children. Treatment
manual. Workbook Publishing, Ardmore 1992.
Kendler К S, Diehl S R, The genetics of schizophrenia:
A current, genetic-epidemiological perspective.
Schizophrenia Bulletin, 1993,19: 2: 261-285.
Kendler К S, MacLean C, Neale M, Kessler R, Heath
A, Eaves L, The genetic epidemiology of bulimia
nervosa. American Journal of Psychiatry, 1991,148:
1627-1637.
Kernberg О F, Borderline conditions and pathological
narcissism. Jason Aronson, New York 1975. Svensk
oversattning Borderlinetillstand och patologisk nar-
cissism. Natur och Kultur, Stockholm 1993.
Kernberg О F, Psychoanalytic psychotherapy with
borderline adolescents. I: Feinstein S C, Giovacchini
P L (red) Adolescent psychiatry. Developmentaland
clinical studies, 1979, VII: 294-321.
Kernberg О F, Psychotherapy with borderline patients:
An overview. I: Karasy T, Bellak L (red) Specialized
techniques in individual psychotherapy. Brunner/
Mazel, New York 1980.
Kernberg О F, Structural interviewing, Psychiatric
Clinics of North America, 1981,1:169-195.
Kernberg O, Svdra personlighetsstorningar. Natur och
Kultur, Stockholm 1988.
Kernberg O, Burnstein E, Coyne L, Appelbaum A,
Horwits L, Voth H, Psychotherapy and psycho-
analysis: Final report of the Menninger Foundations
psychotherapy research project. Bulletin Menninger
Clinic, 1972, 36:1-275.
Kestenbaum C, The concept of the borderline child as
a child at-risk for major psychiatric disorder in adult
life. I: Robson К S (red) The borderline child: Appro-
aches to etiology, diagnosis and treatment. McGraw-
Hill, New York 1983.
Kety S S, Schizophrenic illness in the families of
schizophrenic adoptees: Findings from the Danish
national sample. Schizophrenia Bulletin, 1988,14:
217-222.
Kienhorst С W M, de Wilde E J, Diekstra R W,
Wolters W H, Differences between adolescent
suicide attempters and depressed adolescents. Acta
Psychiatrica Scandinavica, 1992, 85: 222-228.
Kiessling L S, Marcotte A C, Culpepper L, Antineuro-
nal antibodies in movement disorder. Pediatrics,
1993» 92: 39-43.
Kihlbom M. Den eviga familjen. Familjepsykologi ur
psykoanalytisk synvinkel. Natur och Kultur, Stock-
holm 1981.
Kihlbom M, Mattson-Bohm K, Strom A, Uppgifi
fbralder. Socialstyrelsen, Stockholm 1981.
Killen Heap K, Barnemishandling: Behandlerens
dilemma. Tanum Norli, Oslo 1981.
Killen Heap K, A predictive and follow up study of
abusive and neglectful families by case analysis.
Child Abuse and Neglect, 1991,15: 262-273.
Kim W J, Psychiatric aspects of epileptic children and
adolescents. Journal of the American Academy of
Child and Adolescent Psychiatry, 1991, 30: 6: 874-886.
King N, The behavioral management of asthma and
asthma-related problems in children: A critical revi-
ew of the literature. Journal of Behavioral Medicine,
1980, 3:169-189.
King R, Apter A, Psychoanalytic perspectives on ado-
lescent suicide. I: Solnit A J, Neubauer P B, Abrams
S, Dowling A S (red) Psychoanalytic study of the child.
Yale University Press, 1996.
King R A, Scahill L, Vitulano L A, Schwab Stone M,
Тегсуак К P, Riddle M A, Childhood trichotillo-
494 БИБЛИОГРАФИЯ
mania: Clinical phenomenology, comorbidity, and
family genetics. Journal of the American Academy of
Child and Adolescent Psychiatry, 1995, 34:1451-1459.
{Lancet, 1999, 354:1153—1158.)
Kinsbourne M, Minimal brain dysfunction as a neuro-
developmental lag. Annuals of the New York Academy
of Sciences, 1973, 205: 268-273.
Kirk H D, Shared fate. Ben-Simon Publications,
Brendwood Bay, British Columbia 1984.
Klackenberg G, A prospective longitudinal study of
children. Data on psychic health and development
up to 8 years of age. Acta Psychiatrica Scandinavica,
1971, 224.
Klein D F, Klein R G, Does panic disorder exist in
childhood? Journal of the American Academy of Child
and Adolescent Psychiatry, 1990, 29: 5: 834-835.
Klein D, Gittelman-Klein R, Quitkin F, Rifkin A,
Diagnosis and drug treatment of psychiatric disorders:
Adults and children. Williams & Wilkins, Baltimore
1980.
Klein M, On identification. I: Klein M, Heiman P.
Money-Kyrle R E (red) New direction in psychoana-
lysis. Maresfield, London 1977.
Klein M, Nigra teoretiska slutsatser angaende spad-
barnets karleksliv. I: Igra L, Sjogren, L (red) Karlek,
skuld och gottgorelse. Natur och Kultur, Stockholm
1988, 263-302.
Klein R G, Last С G, Anxiety disorders in children. Кар
2. Sage, Newbury Park 1989.
Klein S K, Cognitive factors and learning disabilities in
children with epilepsy. I: Devinsky O, Theodore W
H (red) Epilepsy and behavior. Wiley, New York 1991,
171-179.
Klin A, Asperger syndrome. Child and Adolescent
Psychiatric Clinics of North America, 1994, 3:131-148.
Kline N S, From sad to glad. Ballantine Books, New
York 1974.
Knapp T J, Wells L A, Behavior therapy for asthma:
A review. Behavior Research Therapy, 1978,16:103-115.
Knight R P, Management and psychotherapy of the
borderline schizophrenic patient. I: Knight R P,
Friedman С R (red) Psychoanalytic psychiatry and
psychology. International Universities Press, New
York 1954,110-122.
von Knorring A-L, Kristiansson G, Depression och
sjalvmordsbeteende hos ungdomar. I: Beskow J (red)
Rdtt till liv, lust till liv. От sjalvmordsbeteende bland
barn och ungdomar. Forskningsradsnamnden, Rap-
port 1995: 4: 35-43, Stockholm 1995.
von Knorring A-L, Cloninger С R, Bohman M,
Sigvardsson S, An adoption study of depressive
disorders and substance abuse. Archives of General
Psychiatry, 1983, 40: 943-950.
von Knorring A-L, Bohman M, von Knorring L,
Oreland L, Platelet MAO activity as a biological
marker in subgroups of alcoholism. Acta Psychiatrica
Scandinavica, 1985, 72: 51-58.
von Knorring A-L, Andersson O, Magnusson B, Psy-
chiatric care and course of psychiatric disorders from
childhood to early adulthood in a representative
sample. Journal of Child Psychobgy and Psychiatry,
1987, 28: 329-341-
von Knorring A-L, Boden P-G, Brunnander E, Ceder-
blad M, Hook B, Jaensson C, Barnpsykiatrisk slu-
tenvard i tva Ian, affektiva syndrom. Nordiskpsykia-
trisk tidskrift, 1988, 42: 303-309.
Koch E, Self-observation. Insight and the development
of »knowing« in child analysis. Journal of Child
Psychotherapy, 1980, 6: 522.
van der Kolk B, Perry J C, Herman J L, Childhood
origins of self-destuctive behavior. American Journal
of Psychiatry, 1991,148:12:1665-1671.
Kolko D J, Kazdin A W, Motives of fire-setters: Fire set-
ting characteristics and psychological corrolates. Jour-
nal of Child Psychology and Psychiatry, 1991, 32: 535.
Kollberg H, Increasing survival of Swedish patients
with CF. Acta Universitatis Carolinae Medico, 1990,
36: 213-214.
Kolvin F J, Miller J W, Fleeting M, Kolvin P A, Social
and parenting factors affecting criminal-offence
rates. Findings from the Newcastle thousand family
study (1947-1980). British Journal of Psychiatry, 1988,
152: 80.
Kolvin I, Garside R F, Nicol A R, Macmillan A, Wol-
stenholme F, Leitch I M, Help starts here: The mal-
adjusted child in the ordinary school. Tavistock,
London och New York 1981.
Koocher G P, O'Malley J E, Gogan J L, Foster D J,
Psychological adjustment among pediatric cancer
survivors. Journal of Child Psychobgy and Psychiatry,
1980, 21:163-75.
Kopp S, Gillberg C, Selective mutism: A population-
based study: Research note. Journal oj Child Psycho-
bgy and Psychiatry, 1997, 38: 257-262.
Kopp S, Gillberg C, Vem soker barnpsykiatrisk oppen-
vard? Epidemiologisk studie av fern ars nybesok vid
БИБЛИОГРАФИЯ 495
en barn- och ungdomspsykiatrisk mottagning i cent-
rala Goteborg. Ldkartidningen, 1999,17: 5071-5076.
Korhonen T, A follow-up study of Finnish children
with specific learning disabilities. Acta Paedopsychia-
trica, 1984, 50: 255-263.
Kornfalt R, Skolbarns halsa. En studie i ettprimarvdrds-
distrikt. Studenditteratur, Lund 1981.
Kornreich L, Shapira A, Harev G, Danziger Y, Tyano S,
Mimouni M, CT and MR evaluation of the brain in
patients with anorexia nervosa. American Journal of
Neuroradiology, 1991,12:1213-1216.
Kovacs M, Rating scales to assess depression in school-
aged children. Acta Paedopsychiatrica, 1981, 46:
305-315.
Kovacs M, Beck A T, An empirical-clinical approach
toward a definition of childhood depression. I:
Schultenbrandt J G, Raskin A (red) Depression in
childhood. Raven Press, New York 1977.
Kretschmer E, Medicinsk psykologi. Natur och Kultur,
Stockholm 1952.
Kreuger A, Gyilenskoid K, Pehrsson G, Sjolin S, Parent
reactions to childhood malignant diseases. The Ame-
rican Journal of Pediatric Oncology/Hematology, 1981,
3: 233-237.
Krieg J C, Holthoff V, Schreiber W, Pirke К М, Her-
holz K, Glucose metabolism in the caudate nuclei of
patients with eating disorders, measured by PET.
European Archives of Psychiatry and Neurological
Sciences, 1991, 240: 331-333.
Kroll J, PTSD/borderlines in therapy. Finding the
balance. WW Norton & Co, New York 1993.
Kroll L, Harrington R, Jayson D, Fraser J, Pilot study
of continuation cognitive-behavioral therapy for
major depression in adolescent psychiatric patients.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1996, 35: 9:1156-1161.
Krueski M J P, Rapoport J L, Hamburger S, CSF mo-
noamine metabolites, aggression and impulsivity in
disruptive behavior disorders of children and ado-
lescents. Archives of General Psychiatry, 1990, 47:
419-426.
Krug D A, Arick J, Almond P, Behavior checklist for
identifying severely handicapped individuals with
high levels of autistic behavior. Journal of Child
Psychology and Psychiatry, 1980, 21: 221-229.
Kuhlo W, Heintel H, Vogel F, The 4-5 c/sec rythm.
Electroencephabgraphic Clinical Neurophysiology,
1969, 26: 613-618.
Kumpulainen K, Rasanen E, Raaska H, Somppi V,
Selective mutism among second-graders in elemen-
tary school. European Child and Adolescent
Psychiatry, 1998, 7: 24-29.
Kunge J, Neurological disorders in patients with chro-
mosomal anomalies. Neuropediatrics, 1980,1:
203-230.
Kupst M J, Long-term family coping with acute lym-
phoblastic leukemia in childhood. I: LaGreca A M,
Siegel L J, Wallander J L, Walker С Е (red) Stress
and coping in child health. Guilford Press, New York
1992, 242-261.
Kupst M J, Schulman J L, Long-term coping with
pediatric leukemia. A six-year follow-up study.
Journal of Pediatric Psychology, 1988,13: 7-22.
Kutcher S, Reiter S, Gardner D M et al, The pharma-
cotherapy of anxiety disorders in children and ado-
lescents. Psychiatric Clinics of North America, 1992,
15: 41-67.
Kutcher S, Boulos C, Ward В et al, Response to desi-
pramine treatment in adolescent depression: A fixed
dose, placebocontrolled trial. Journal oj the American
Academy of Child and Adolescent Psychiatry, 1994, 33:
686-694.
Kwarnmark E, Tidefors Andersson I, Forovarpsykologi.
От valdtdkt, incest och pedofili. Natur och Kultur,
Stockholm 1999.
Kiibler-Ross E, Samtal infer doden. Bonniers, Stock-
holm 1974.
Kiibler-Ross E, To live until we say good-bye. Prentice-
Hall, Englewood Cliffs NJ 1978.
Kiibler-Ross E, От barn och doden. Natur och Kultur,
Stockholm 1987.
Kylen G, Begdvning och begdvningshandikapp. Handi-
kappinstitutet och stiftelsen ALA, Stockholm 1981.
Lacey J H, Evans С D, The impulsivist: A multi-im-
pulsive personality disorder. British Journal of
Addiction, 1986, 81: 641-649.
Laegreid L, Olegird R, Wahlstrom J, Conradi N,
Teratogenic effects of benzodiazepines used during
pregnancy. Journal of Paediatrics, 1989,114:126-131.
Laegreid L, Olegird R, Conradi N, Hagberg G, Wahl-
strom J, Abrahamsson L, Congenital malformations
and maternal consumption of benzodiazepines. A
case-control study. Developmental Medicine and
Child Neurology, 1990, 32: 432-441.
Lagerberg D, Du skall icke sld. Liber, Stockholm 1982.
496 БИБЛИОГРАФИЯ
Lagergren J, Children with motor handicaps: Epide-
miological, medical and socio-paediatric aspects of
motor handicapped children in a Swedish county.
Acta Paediatrica Scandinavica, 1981, 289:1-71.
Lagerheim B, Why me? A depressive crisis at the age of
nine in handicapped children. I: Gyllensvard A,
Lauren К (red) Psychosomatic diseases in childhood.
Sven Jerring Foundation, Stockholm 1983.
Lagerheim B, Att utvecklas med handikapp: Mojligheter
och begransningar hos barnet, familjen och omgivning-
en. Liber, Stockholm 1998.
Laidlaw J D, Epilepsy mistaken for panic attacks in an
adolescent girl. British Medical Journal, 1993, 306:
709-710.
Lam R W, Goldner E M, Solyom L, Remick R A, A
controlled study of light therapy for bulimia ner-
vosa. American Journal of Psychiatry, 1994,151:
744-750.
Landgren M, Pettersson R, Kj ell man M, Gillberg C,
ADHD, DAMP and other neurodevelopmental
disorders i 6-year-old children: Epidemiology and
comorbidity. Developmental Medicine and Child
Neurology, 1996, 38:19: 891-906.
Landgren M, Kjellman B, Gillberg C, Attention de-
ficit disorder with developmental coordination
disorders. Archives of Disease in Childhood, 1998,
79: 207-212.
Lange A, Schaap C, Van Widenfelt B, Family therapy
and psychopathology: Developments in research and
approaches to treatment. Journal of Family Therapy,
1993,15:113-146.
Lange J, Crime as destiny. George Allen & Unwin Ltd,
London 1931.
Lannering B, Brain tumors in children. A population
based study on incidence, survival and late effects.
Thesis. Goteborgs universitet, Goteborg 1989.
Lannering B, Marky I, Lundberg A, Olsson E, Long-
term sequelae after pediatric brain tumors: Their
effect on disability and quality of life, I: Lannering В
Brain tumors in children. A population based study on
incidencey survival and late effects. Thesis. Goteborgs
universitet, Goteborg 1989.
Lantzourakis A, Barnpsykoterapeutisk metodik. Sfph:s
monografiserie nr 40, Stockholm 1995.
Larden M, Daleflod B, ART: En lovande metod med
brett anvandningsomrade, КВТ med barn &
ungdom, 1998,1:1: 3-6.
Larsen J P, Hoien T, Lundberg I, Odegaard H, MRI
evaluation of the size and symmetry of the planum
temporale in adolescents with developmental dys-
lexia. Brain and Language, 1990, 39: 289-301.
Larson R W, Richards M H, Raffaelli M, Ham M,
Jewell L, Ecology of depression in late childhood and
early adolescence: a profile of daily states and activi-
ties. Journal of Abnormal Psychology, 1990, 99: 92-102.
Larsson B, Recurrent headache in adolescents. A study of
background factors and effects of psychological treat-
ment. Thesis. Uppsala universitet, Uppsala 1988.
Larsson B, Prevalence of somatic symptoms and their
relationship to depressive symptomatology in Swe-
dish adolescents. Journal of Child Psychology and
Psychiatry, 1991, 32: 821-832.
Larsson B, Carlsson, J, A school-based, nurse-adminis-
tered relaxation training for children with chronic
tension-type headache. Journal of Pediatric Psycho-
logy, 1996, 21: 603-614.
Larsson B, Ivarsson T, Clinical characteristics of ado-
lescent psychiatric in patients who have attempted
suicide. European Child and Adolescent Psychiatry,
1998, 7:195-201.
Larsson B, Melin L, Follow-up on behavioral treatment
of recurrent headache in adolescents. Headache,
1989, 29; 250-254.
Larsson B, Melin L, Depressive symptoms in Swedish
adolescents. Journal of Abnormal Child Psychology,
1990,18: 91-103.
Larsson B, Melin L, Prevalence and short-term stability
of depressive symptoms in schoolchildren. Acta
Psychiatrica Scandinavica, 1992, 85:1:17-22.
Larsson B, Melin L, Breitholtz E, Andersson G, Short-
term stability of depressive symptoms and suicide
attempts in Swedish adolescents. Acta Psychiatrica
Scandinavica, 1991, 83: 385-390.
Larsson B, Bille B, Pedersen N, Genetic influence in
headaches: A Swedish twin study. Headache, 1995, 35:
5I3-5I9-
Lash B, Bryant Waugh R, Early onset anorexia nervosa
and related eating disorders. Journal of Child Psycho-
logy and Psychiatry, 1992, 33:1: 281-300.
Lask B, Matthew D, Childhood asthma. A controlled
trial of family psychotherapy. Archives of Disease in
Childhood, 1979, 55:116-119.
Laufer M, Psykisk storning och sjukdom i ungdomsaren.
Varningssignaler, symtom, behandling. Wahlstrom &
Widstrand, Stockholm 1976.
Laufer M, Egle Laufer M, Adolescence and developmen-
БИБЛИОГРАФИЯ 497
tal breakdown. Yale University press, New Haven
och London 1984.
Lautenbacher S, Barth K, Friess E, Strian F, Pirke К М,
Krieg J C, Dieting and pain sensitivity: a validation
of clinical findings. Physiology and Behavior, 1991a,
50: 629-631.
Lautenbacher S, Pauls A M, Strian F, Pirke К М, Krieg
J C, Pain sensitivity in anorexia nervosa and bulimia
nervosa. Biological Psychiatry, 1991b, 29:1073-1078.
Lavigne J V, Faier-Routman J, Psychological adjust-
ment to pediatric physical disorders: A meta-analytic
review. Journal of Pediatric Psychology, 1992,17:
133-157.
Lavik N P, Ungdoms mentale helse. En empirisk-psykia-
trisk undersokelse avpsykisk helse og tilpasning blant
ungdomsskoleelever i et by- og bygdeomrade i Norge.
Universitetsforlaget, Oslo 1976.
Lazarus R S, Folkman S, Stress, appraisal and coping.
Springer, New York 1984.
Leckman J F, Dolnansky E S, Hardin M T, Clubb M,
Walkup J T, Stevenson J, Pauls D L, Perinatal factors
in the expression of Tourettes syndrome: An explo-
ratory study. Journal of the American Academy of
Child and Adolescent Psychiatry, 1990, 2: 220-226.
Leckman J F, Pauls D L, Cohen D J, Tic disorders. I:
Bloom F E, Kupfer D (red) Psychopharmacology: The
fourth generation of progress. Raven Press, New York
1995,1665-1674.
Leckman J F, Peterson B, Anderson G, Arnsten A,
Pauls D, Lohen D, Pathogenesis of Tourettes syn-
drome. Journal of Child Psychology and Psychiatry,
1997, 38:119-142.
LeDoux J, The emotional brain. Simon & Schuster,
New York 1996.
LeGrange D, Eisler I, Dare C, Russell GFM, Evalua-
tion of family treatments in adolescent anorexia ner-
vosa: A pilot study. International Journal of Eating
Disorders, 1992,12: 347-357.
Lehman A F, Carpenter WT, Goldman H H, Stein-
wachs D M, Treatment outcomes in schizophrenia:
Implications for practice, policy, and research.
Schizophrenia Bulletin, 1995, 21: 4: 669-674.
Leonard H L, Swedo S E, Lenane M С et al, A double-
blind desipramine substitution dusing long term
clomipramine treatment in children and adolescents
with obsessive-compulsive disorder. Archives of Gene-
ral Psychiatry, 1991, 48: 922-926.
Lerman P, Lerman-Sagie T, Kivity S, Effect of early cor-
ticosteroid therapy for Landau-KLeffiier syndrome.
Developmental Medicine and Child Neurology, 1991,
33: 257-266.
Leslie L, Psychiatric disorders in the young adolescents
of an industrial town. British Journal of Psychiatry,
1974,125:113-124.
Letich L, Profiles of the perpetrators. The Family
Therapy Networker, 1992, May/June: 46-47.
Leuner H, Guided affective imagery (GAI). A method
of intensive psychotherapy. American Journal of
Psychotherapy, 1969: 23: 4-23.
Leur M, The busy, purposeful world of the baby.
Psychology Today, 1977,10: 53-56.
Levander S, Vald/Aggression. State of the art document.
Malmo/Lund 1997.
Levene K, SNAPP. Stop-Noe-and~Plan Parenting. Paren-
ting children with behaviour problems. Earlscourt
Child and Family Centre 1998.
Levine M D, Mazonson P, Bakow H, Behavioral symp-
tom substitution in children cured of encopresis.
American Journal of Diseases of Children, 1980,134:
663-667.
Lewinsohn P, Clarke G, Hops H, Andrews J, Cogni-
tive-behavioral treatment for depressed adolescents.
Behavioral Therapy, 1990, 2: 385-401.
Levinson H N A, A solution to the riddle of dyslexia.
Springer Verlag, New York 1980.
Lewis D O, Shanok S S, Balla D A, Bard B, Psychiatric
correlates of severe reading disabilities in an incarce-
rated delinquent population. Journal of the American
Academy of Child Psychiatry, 1980,19: 611-622.
Leviton A, Slack W V, Masek B, Bana D, Graham J R,
A computerized behavioral assessment for children
with headaches. Headache, 1984, 24:182-185.
Lichtenberg J, Implications for psychoanalytic theory
of research on the neonate. The International Review
of Psychoanalysis 1981, 8:1.
Liew V P, Frisken К W, Touyz S W, Beumont P J V,
Williams H, Clinical and microbiological investiga-
tions of anorexia nervosa. Australian Dental Journal,
1991, 36: 435-44b
Lindblad F, Sexuella overgrepp mot barn. Karakteristika
och utredningsmetodik. Thesis. Karolinska Institutet,
Stockholm 1989.
Lindroth M, Medikamentell behandling av enuresis
nocturna. Lakarttdningen, 1973, 70; 2077-2078.
Lindsay I, Ounsted C, Richards P, Long-term outcome
in children with temporal lobe seizures. I: Social
498 БИБЛИОГРАФИЯ
outcome and childhood factors. Developmental
Medicine and Child Neurology, 1979, 21: 285-298.
Lindsten J, Iselius L, Klinisk genetik. Natur och Kultur,
Stockholm 1987.
Linehan M M, Armstrong H E, Suarez A, Allmon D,
Heard H L, Cognitive-behavioral treatment of
chronically parasuicidal borderline patients. Archives
of General Psychiatry, 1991, 48:1060-1064.
Linehan M M, Heard H L, Armstrong H E, Naturalis-
tic follow-up of a behavioral treatment for chronical-
ly parasuicidal borderline patients. Archives of Gene-
ral Psychiatry, 1993, 50:12: 971-974.
Links P S, Steiner M, Offord D R, Eppel A, Characte-
ristics of borderline personality disorder: Canadian
Study. Canadian Journal of Psychiatry, 1988, 33:
336-340.
Links P S, Mitton M J, Steiner M, Stability of border-
line personality disorder. Canadian Journal of Psy-
chiatry 1993, 38: 4: 255-259.
Links P S, Heslegrave R, van Reekum R, Prospective fol-
low-up study of borderline personality disorder: Prog-
nosis, prediction of outcome, and axis II comorbidity.
Canadian Journal of Psychiatry, 1998,43: 3: 265-270.
Lipsey M W, Juvenile delinquency treatment: A meta-
analytic inquiry into the variability of effects. I:
CookT D, Cooper H, Cordray D S, Hartmann H,
Hedges L V, Light R J, Louise T A, Mosteller F (red)
Meta-analysis for explanation: A casebook. Russell
Sage Foundation, New York 1992.
Livingston J, Status epilepticus. I: Wallace S (red) Epi-
lepsy in children. Chapman & Hall Medical, London
1996, 429-248.
Ljunggren B, Stromblad L-G, Blennow G, Bynke H,
Huvudvark vid hjarntumor hos barn. L'dkartidning-
en, 1984, 81:1828-1830.
Loeber R, The stability of antisocial and delinquent
child behavior: A review. Child Development, 1982,
53: H3I.
Loeber R, Farrington D P, Serious & violent juvenile
offenders. Rise factors and successful interventions.
Sage, Thousand Oaks 1998.
Loening-Baucke V A, Factors responsible for persist-
ence of childhood constipation. Journal of Paediatrics
and Gastroenterological Nutrton, 1987, 6: 915-922.
Loening-Baucke V A, Cruikshank В М, Abnormal -
defecation dynamics in chronically constipated
children with encopresis. Journal of Pediatrics, 1986,
108: 562-566.
Lofgren D P, Bemporad J, King J, Lindem K, O'Dris-
coll G, A prospective follow-up-study of so called
borderline children. American Journal of Psychiatry,
1991,148:1541-1547-
Lonigan С J, Elbert J C, Bennet Johnsson S, Emprical-
ly supported psychosocial interventions for children:
An overview. Journal of Clinical Child Psychology,
1998, 27: 2:138-145.
Loranger A W, Lenzenweger M F, Garner A F, Susman
V L, Herzig J, Zammit G K, Gartner J D, Abrams R
C, Young R C, Trait-state artifacts and the diagnosis
of personality disorder, Archives of General Psychiatry,
1991, 48: 720-728.
Lou H C, Lykkelund C, Gerdes A M, Udesen H,
Bruhn P, Increased vigilance and dopamine synthesis
by large doses of thyrosine or phenylalanine restric-
tion in phenylketonuria. Acta Paediatrica Scandina-
vica, 1987, 76:560-565.
Lovaas О I, Smith T, A comprehensive behavioral
theory of autistic children: Paradigm for research
and treatment. Journal of Behavior Therapy and
Experimental Psychiatry, 1989, 20:17-29.
Lowen A, Depression and the body Harmondsworth,
Bath 1976.
Lowen A, Forraderiet mot kroppen. Den schizoida per-
sonlighetens problem och hur de kan losas. Wahlstrom
& Widstrand, Stockholm 1977.
Luborsky L, McLellan A, Woody G, O'Brian C,
Auerbach A, Therapist success and its determinants.
Archives of General Psychiatry, 1985, 42: 602-611.
Luborsky L, Crits-Christoph P, Mintz J, Auerbach A,
Who will benefit from psychotherapy? Predicting psy-
chotherapeutic outcomes. Basic Books, New York 1988.
Lucas A R, Beard С M, O'Fallon W M, Kurland L T,
Anorexia nervosa in Rochester, Minnesota: A 45-year
study. Mayo Clinic Proceedings, 1988, 63: 433-442.
Lundberg I, Olofsson A, Dyslexielevers sociala bak-
grund. Nordisk tidskrift for specialpedagogtk, 1981,59:
203-213.
Lundberg M, Wiberg B, Skolansproblembarn och deras
kamrater i drskurs 5 i Umea kommun. Psykologiska
institutionen. Umea universitet, Umea 1971.
Lundh L-G, Montgomery H, Waern Y, Kognitiv psyko-
logi. Studentlitteratur, Lund 1992, 7-8.
Lundqvist S, Walch M, Barn igrupper. Struktur,
process och psykoterapi. Natur och Kultur, Stockholm
1995-
Lundsbye M, Sandell G, Ferm R, Wahrborg P, Petitt B,
БИБЛИОГРАФИЯ 499
Faith T, Familjeterapins grunder. Natur och Kultur,
Stockholm 2000.
Luria A R, The working brain. Penguin Books, Har-
mondsworth, London 1973, 30-34.
Lynch M A, Roberts J, Consequences of child abuse.
London Academic Press 1982.
Lyytilainen K, Avslutningsfas. I: Jokipaltio K, Lyytilai-
nen K, Valtonen H (red) Psykoterapi for barn. Nor-
stedts, Stockholm 1989,105-116.
Lingstrom N, Young sex offenders individual characteris-
tics, agency reactions and criminal recidivism. Thesis.
Karolinska Institutet, Stockholm 1999.
Lingstrom N, Sexuella overgrepp mot barn. Unga som
begdr sexbrott. En forskningsoversikt. Expertrapport.
Socialstyrelsen, Stockholm 2000.
MacMurray J, Mothering and the borderline patient.
Psychiatric Annab, 1976, 6: 2.
Mahler M, On human symbiosis and the vicissitudes of
individuation. International Universities Press, New
York 1968.
Mahler M S, Pine F, Bergman A, The psychological
birth of the human infant. Symbiosis and individua-
tion. Basic Books, New York 1975. Svensk oversatt-
ning se nedan.
Mahler M S, Pine F, Bergman A, Barnetspsykiska
fodelse. Natur och Kultur, Stockholm 1984.
Main M, Kaplan N, Cassidy J. Security in infancy,
childhood, and adulthood: A move to the level of
representation. I: Bremerton I, Waters E (red)
Growing points in attachment theory and research.
Monographs of the society for research in child devebp-
ment, 1985, 66-106.
Makar A F, Squier P J, Munchausen syndrome by
proxy: Father as a perpetrator. Pediatrics, 1990, 85:
3: 370-373-
Malmgren K, Blennow G, Hedstrom A, Differential-
diagnostik vid epilepsi: Anamnesen fortfarande
viktigast. Ldkartidningen, 1997, 94:1985-1990.
Malmquist B, Factors related ro reading disabilities in
the first grade of elementary school. Almqvist & Wik-
sell, Stockholm 1958.
Manne S L, Redd W H, Jacobsen P B, Gorfinkel K,
Schorr O, Rapkin B, Behavioral intervention to
reduce child and parent distress during venipunc-
ture. Journal of Consulting and Clinical Psychobgy,
1990, 58: 565-57*-
March J S, Cognitive-behavioral psychotherapy for
children and adolescents with OCD: A review and
recommendations for treatment. Journal of the
American Academy of Child and Adolescent Psychiatry,
I995> 34: 7-i8.
March J S, Mulle K, Herbel B, Behavioral psychothera-
py for children and adolescents with obsessive-com-
pulsive disorder: An open trial of a protocol-driven
treatment package. Journal of the American Academy
of Child and Adolescent Psychiatry, 1994, 33: 333-341.
March J S, Biederman J, Wolkow R, Safferman A,
Mardekian J, Cook E H, Cutler N R, Dominguez
R, Ferguson J, Muller B, Riesenberg R, Rosenthal
M, Sallee F R, Wagner К D, Sertraline in children
and adolescents with obsessive-compulsive disorder.
JAMA, 1998, 280:1752-1756.
Margalit M, Heiman T, Anxiety and self-satisfaction in
epileptic children. International Journal of Social
Psychiatry, 1983, 29: 220-224.
Margo G M, McLees E M, Further evidence forthe
significance of a childhood abuse history in psychi-
atric inpatients. Comprehensive Psychiatry, 1991, 32: 4:
362-366.
Maris R M, Pathways to suicide: A survey of self destruc-
tive behavior. John Hopkins University Press, Balti-
more 1981.
Marklund U, Skolbams hdlsovanor under ett decennium.
Tabellrapport. Health behaviour in school-aged
children. A WHO Collaborative Study. Folkhalso-
institutet, Stockholm 1997.
Marklund U, Strandell A, Svenska skolbams hdlsovanor.
A WHO cross national study. Skoloverstyrelsen,
R87:46, Stockholm 1987.
Markovitz P J, Wagner S C, Venlafaxine in the treat-
ment of borderline personality disorder. Psychophar-
macological Bulletin, 1995, 31: 4: 775-777.
Marks I M, Gelder M G, Different ages of onset in
varieties of phobia. American Journal of Psychiatry,
1966,123: 218-221.
Marky I, Children with malignant disorders and their
families. Acta Paediatrica Scandinavica, 1982, suppl
291:1-81.
Martens P L, Beskrivning av de misstdnkta brotten.
BRA-rapport 6. Brottsforebyggande radet,
Stockholm 1990.
Martens P L, De misstdnkta forovarna. BRA-rapport 1.
Brottsforebyggande radet, Stockholm 1991.
Martin G, Media influence: The search for solutions.
Archives of Suicide Research, 1998, 4: 51-66.
500 БИБЛИОГРАФИЯ
Marttunen M D, Aro H M, Henrikson M M, et al,
Mental disorders in adolescent suicide: DSM-III-R
Axis I and II in suicide among 13- to 19-year-olds in
Finland. Archives of General Psychiatry, 1991, 48:
834-839-
Marttunen M, Aro H, Lonnquist J, Adolescent suicide:
Endpoint of long-term difficulties. Journal of the
American Academy of Child and Adolescent Psychiatry,
1992, 31: 649-654.
Marttunen M, Aro H, Henriksson M, Lonnquist J,
Psychosocial stressors more common in adolescent
suicides with alcohol abuse compared with depressi-
ve adolescent suicides. Journal of the American Aca-
demy of Child Psychiatry, 1994, 33: 490-497.
Maslach C, Utbrand. Natur och Kultur, Stockholm 1998.
Masten A S, Family therapy as a treatment for children:
A critical review of outcome research. Family Process
Press, New York 1979, 323.
Masten A S, Garmezy, N, Risk, vulnerability and protec-
tive factors in developmental psychopathology. I: La-
hey В В, Kazdin A E (red) Advances in clinical child
psychology. Vol 8. Plenum Press, New York 1985,1-52.
Masterson J, Maternal clinging, separation-individua-
tion, and the borderline syndrom. International
Journal of Child Psychotherapy, 1973, 2: 331-345.
Masterson J, Treating the borderline patient in psy-
chotherapy. Canadian Psychiatric Association Journal,
1977, 22:109-116.
Masterson J, From borderline adolescent to functioning
adult: The test of time. Brunner/Mazel, New York
1980.
Masterson J, Rinsley D, The borderline syndrome:
The role of the mother in the genesis and psychic
structure of the borderline personality. International
Journal of Psychoanalysis, 1975, 56:163-177.
Mates B, Sceptical essays. University of Chicago Press,
Chicago 1980.
Matilainen R, Airaksinen E, Mononen T, Launiala K,
Kaariainen R, A population-based study on the
causes of mild and severe mental retardation. Acta
Paediatrica, 1995, 84: 261-266.
Mattis S, French J H, Rabin I, Dyslexia in children and
adults: Three independent neuropsychological syn-
dromes. Developmental Medicine and Child Neuro-
logy, 1975» 17:150-163.
Maytal J, Lipton R B, Solomon S, Shinnar S, Child-
hood onset cluster headaches. Headache, 1992, 32:
275-279.
McCauley E, Carlson G A, Calderon R, The role of
somatic complaints in the diagnosis of depression in
children and adolescents. Journal of the American
Academy of Child and Adolescent Psychiatry, 1991, 30:
631-635.
McClellan J M, Werry J S, Schizophrenia. Pediatric
Psychopharmacology, 1992a, 15:1:131-148.
McClellan J M, Werry J S, Schizophrenia. Psychiatric
Clinics of North America, 1992b, 15:131-147.
McClellan J M, Werry J S, Practice parameters for the
assessment and treatment of children and ado-
lescents with schizophrenia. Journal of the American
Academy of Child and Adolescent Psychiatry, 1997%,
36:10:177S-193S.
McClellan J M, Werry J S, Practice parameters for the
assessment and treatment of children and ado-
lescents with bipolar disorder. Journal of the Ame-
rican Academy of Child and Adolescent Psychiatry,
1997b, 36:10:157S-176S.
McClellan J M, Werry J S, Ham M, A follow-up study
of early onset psychosis: Comparison between out-
come diagnoses of schizophrenia, mood disorders,
and personality disorders. Journal of Autism and
Developmental Disorders, 1993, 23: 2: 243-262.
McCord J, Conduct disorder and antisocial behavior:
Some thoughts about processes. Special issue:
Toward a developmental perspective on conduct
disorder. Developmental Psychopatology, 1993, 5: 321.
McFarlane J W, Allen L, Honzik M P, A devebpmental
study of the behavior problems of normal children
between twentyone months and fourteen years. Uni-
versity of California Press, Berkeley och Los Angeles
1954.
McGee R, Makinson T, Williams S, Simpson A, Silva
A, A longitudinal study of enuresis from five to nine
years. Australian Paedtatric Journal, 1984, 20.
McGee R, Feehan M, Williams S, Partridge F, Silva P
A, Kelly J, The prevalence of DSM-III disorders in a
large sample of adolescents. Journal of the American
Academy of Child and Adolescent Psychiatry, 1990, 29:
611-619.
McGlashan T H, The Chestnut Lodge follow-up study.
III. Longterm outcome of borderline personalities.
Archives of General Psychiatry, 1986, 43: 20-30.
McGrath P J, Unruh A M, Pain in children and ado-
lescents. Elsevier Press, Amsterdam 1987.
McGrath P J, Hsu E, Cappeli M, Luke B, Goodman J
T, Dunn-Geier J, Pain from pediatric cancer: A
БИБЛИОГРАФИЯ 501
survey of an outpatient oncology clinic. Journal of
Psychosocial Oncology, 1990, 8:109-124.
McGrath P J, Humphreys P, Keene D, Goodman J T,
Lascelles M A, Cunningham S J, Firestone P, The
efficacy and efficiency of a self-administered treat-
ment for adolescent migraine. Pain, 1992, 49:
321-324.
McGuffin P, Gottesman 11, Genetic influence on nor-
mal and abnormal development. I: Rutter M, Her-
sov L (red) Child and adolescent psychiatry. Modern
approaches. Blackwell, Oxford 1985,17-33.
McGuire, P K, Shah, G M S, Murray R M, Increased
blood flow in Broca's area during auditory hallucina-
tions in schizophrenia. Lancet, 1993, 342: 703-706.
McHale, S M, Sloan J, Simeonsson RJ, Sibling rela-
tionships of children with autistic, mentally re-
tarded, and nonhandicapped brothers and sisters.
Journal of Autism and Developmental Disorders, 1986,
16: 399-4I3-
McMichael P, The hen or the egg? Which came first:
An antisocial emotional disorders or reading disabi-
lity? British Journal of Educational Psychology, 1979,
49: 226-236.
McWhinnie A, Adopted children. How they grow up.
Routledge & Kegan Paul, London 1967.
Meadow R, Munchausen by proxy. Archives of the
Disabled Child, 1982,57: 92-98.
Meadow R, Fictious epilepsy. Lancet, 1984, 2: 25-28.
Meadow R, Management of MSP. Archives of Disease of
Childhood, 1985, 526-530.
Meeks J E, Bernett W, The fragile alliance. An orienta-
tion to the psychiatric treatment of the adolescent.
Krieger, Malbar Florida 1990.
Meijer M, Goedhart A W, Treffers P D, The persis-
tence of borderline personality disorder in ado-
lescence. Journal of Personality Disorders, 1998,12:1:
13-22.
Mellor D H, Lowit I, Hall D J, Are epileptic children
behaviourally different from other children? I: Har-
ris P, Mawdsley С (red) Epilepsy: Proceedings of the
Hans Burger Cementary Symposium. Churchill
Livingstone, Edinburgh 1974, 313-316.
MeltzofFA N, Moore M K, Newborn infants imitate
adult facial gestures. Child Development, 1983, 54:
702-709.
Mendlewicz J, Rainer J D, Adoption study supporting
genetic transmission in manicdepressive illness.
Nature, 1977, 268: 327-329.
Metsahonkala L, Migraine in childhood. Thesis.
Annales Universitatis Turkuensis, Turku 1997.
Michaelsson K, Byring R, Bjorkgren P, Ten-year
follow-up of adolescent dyslexics. Journal of Ado-
lescent Health Care, 1985, 6: 31-34.
Miechenbaum D, Cognitive-behavior modification.
Plenum Press, New York 1977.
Mikkelsen E J, Modern approaches to enuresis and
encopresis. I: Lewis M (red) Child and adolescent
psychiatry. A comprehensive textbook. Williams &
Wilkins, Baltimore 1991.
Miklich D R, Renne С M, Creer T L, Alexander A B,
Chai H, Davis M H, Hoffman A, Danker-Brown P,
The clinical utility of behavior therapy as an adjunc-
tive treatment for asthma. Journal of Allergy and
Clinical Immunology, 1977, 60: 285-294.
Miller A, Det sjalvutplanande barnet och sokandet efier
en akta identitet. Wahlstrdm & Widstrand, Stock-
holm 1980.
Miller K, King C, Shain B, Naylor M, Suicidal adole-
scents' perceptions of their family envirement.
Suicide and Life-Threatening Behavior, 1992, 22: 2:
227-229.
Miller L C, Barrett С L, Натре Е, Noble H, Com-
parison of reciprocal inhibition, Psychotherapy and
waiting list control for phobic children. Journal of
Abnormal Psychology, 1972, 79: 269-279.
Miller L C, Barret С L, Натре Е, Phobias of child-
hood in a prescientific era. I: Davids A (red) Child
personality andpsychopathology: Current topics. Vol I.
Wiley, New York 1974.
Mimouni M, Shuper A, Mimouni F et al, Retarded
skeletal maturation in children with primary enure-
sis. European Journal of Pediatrics, 1985,144: 234-235.
Minuchin S, Families and family therapy. Tavistock,
London 1974.
Minuchin S, Psychosomatic families. Harvard University
Press, Cambridge, MA 1978.
Minuchin S, Montalvo B, Guernu В Е. Rosman В L,
Schummer F, Families of the slums. An exploration of
their structure and treatment. Basic Books, New York
1967.
Minuchin S, Rosman В L, Baker L, Psychosomatic
families: Anorexia nervosa in context. Harvard Uni-
versity Press, Cambridge MA 1978.
Mitchell J E, Hoberman H N, Peterson С В, Mussell
M, Pyle R L, Research on the psychotherapy of
bulimia nervosa: Half empty or half full. Internatio-
502 БИБЛИОГРАФИЯ
nal Journal of Eating Disorders, 1996, 20: 219-229.
Miyamoto H, Sakuma K, Kumagai K, Ichikawa T,
Koizumi J, Auditory brain stem response (ABR) in
anorexia nervosa. Japanese Journal of Psychiatry and
Neurology, 1992, 46: 673-679.
Mohl P C, Martinez D, Ticknor C, Appleby J, Psy-
chotherapy refusers. Comprehensive Psychiatry, 1989,
30: 245-250.
Morley N E, The development of disorders of speech, in
childhood. Williams & Wilkins, Baltimore 1965.
Mrazek D A, Childhood asthma. Advances in Psycho-
somatic Medicine, 1985,14:16-32.
Mrazek P, Haggerty R, Reducing risk for mental dis-
orders: Frontiers for preventative intervention research.
National Academy Press, Washington 1994.
MTA Cooperative Group, 14 month randomized clini-
cal trial of treatment strategies for Attention-Deficit
Hyperactivity Disorder. Multimodal treatment study
of children with ADHD. Archives of General Psychia-
try, 1999, 56:1073-1086.
Mueller-Hill B, Todlische Wissenschaft. Rowolt, Ham-
burg 1984.
Mukerjee M, Hidden scars: Sexual and other abuse may
alter a brain region. Scientific American, 1995,14: 20.
Mulhern R K, Wasserman A L, Friedman A G, Fair-
clough D. Social competence and behavioral adjust-
ment of children who are long-term survivors of
cancer. Pediatrics, 1989, 83:18-25.
Mulhern R K, Carpentieri S, Shema S, Stone P, Fair-
clough D, Factors associated with social and beha-
vioral problems among children recently diagnosed
with brain tumor. Journal of Pediatric Psychobgy,
I993> 18: 339-350.
Muram D, Spech P M, Gold S S, Genital abnormalities
in female siblings and friends of child victims of sexu-
al abuse. Child Abuse and Neglect, 1991,15:105-110.
Murray M, Minimal brain dysfunction and borderline
personality adjustment. American Journal of Psycho-
therapy, 1979, XXXIII: 391-403.
Mycklebust H, Identification and diagnosis of children
with learning disabilities: An interdisciplinary study
of criteria. I: Walzers, Wolff P (red) Minimal cerebral
dysfunction in children. Grune and Stratton, New
York 1973.
Mansson Edvinsson M, Bjorkman G, Wiebe T, The
effect of preparation for lumbar puncture on child-
ren undergoing chemotherapy. Oncology Nursing
Forum, 1993, 20: 39-45.
Makipernaa A, Long-term quality of life and psycho-
social coping after treatment of solid tumours in
childhood. Acta Paediatrica Scandinavica, 1989, 78:
728-735.
Nagera H, The developmental approach to childhood psy-
chopathology. Jason Aronson, New York 1981a.
Nagera H, The normal child. I: Nagera H, The develop-
mental approach to childhoodpsychopathology. Jason
Aronson, London 1981b.
Nakano S, Okuno T, Mikawa H, Landau-Kleffner syn-
drome. EEG topographic studies. Brain
Development, 1989,11: 43-50.
Narkotika, dopningsmedel och halsofarliga varor. Riks-
polisstyrelsen, Svenska Carnegie Institutet och
Svenska Narkotikapolisfbreningen, Goteborg 2000
(bestallning Mediahuset 031-70719 30).
Neumarker К J, Bettle N, Bettle O, Dudeck U, Neu-
marker U, The Eating Attitudes Test: Comparative
analysis of female and male students at the Public
Ballet School of Berlin. European Child and Ado-
lescent Psychiatry, 1998, 7.
Newlands M, Emery J S, Child abuse and cot deaths.
Child Abuse and Neglect, 1991,15: 275-278.
Nilson A, Paranatal emotional adjustment. Acta
Psychiatrica Scandinavica, 1970, 220.
Noll R B, Bukowski W M, Davies W H, Koontz K,
Kulkarni R, Adjustment in the peer system of ado-
lescents with cancer: A 2-year study. Journal of
Pediatric Psychology, 1993,18: 351-364.
Nordberg L, The first four years ofchildrens'mental
development. Karolinska Institutet, Stockholm 1994.
Nordegren T, Tunving K, Hasch: Romantik ochfakta.
Prisma, Stockholm 1984.
Nordegren T, Tunving K, Kokain: Romantik ochfakta.
Prisma, Stockholm 1986.
Nordgren I, Att vara syskon till ett handikappat barn.
Psykiatriska kliniken, Projekt Mental Retardation.
Uppsala universitet, Uppsala 1983.
Nordqvist I (red) Sexualitet. Handikapp. Terapi. Handi-
kappinstitutet, Stockholm 1984.
Nordqvist I (red) Kunskap, kdnslor och kropp. Sexologi -
От manniskor med och utan fanktionshinder. Handi-
kappinstitutet, Stockholm 1988.
Noren K, Sommarstrom I, Att ha en handikappadsyster
eller bror. Allmanna Barnhuset, Stockholm 1980.
Norgaard J P, Hansen J H, Wildschitz G et al, Sleep
cystometries in children with nocturnal enuresis.
БИБЛИОГРАФИЯ 503
Journal of Urology, 1989,141:1156-1159.
Norling I, Hundens betydelse. Redovisning av tidigare
undersokningar och en studie av hunddgare i Goteborg
och Harryda ipj$, ip8i och ip8p. Institutionen for
socialt arbete. Goteborgs universitet, Goteborg 1990.
Norris M, Tooley M, Godfrey S, Clinical, physiologi-
cal, and psychological study of asthmatic children
attending a hospital clinic. Archives of Disease in
Childhood 1977, 52: 912-917.
Novakovic B, U S childhood cancer survival,
1973-1987. Medical and Pediatric Oncology, 1994, 23:
480-486.
Nylander I, Zetterstrom R, Uppfodningssvarigheter
hos spada barn: Ett psykosocialt problem. Lakar-
tidningen, 1977, 74: 4199-4202.
O'Donovan M C, Guy C, Craddock N, Bowen T,
McKeon P, Macedo A, Maier W, Wildenauer D,
Ascauer H N, Sorbi S, Feldman E, Mynett-Johnsson
L, Claffey E, Nacmias B, Valente J, Dourado A,
Grassi E, Lenzinger E, Heiden A M, Moorhead S,
Harrison D, Williams J, McGuffin, Owen M J,
Confirmation of association between expanded
CAG/CTG repeats and both schizophrenia and bipo-
lar disorder. Psychological Medicine, 1996, 26:1145-1153.
O'Brien G, Yule W, Behaviouralphenotypes. Clinics in
Developmental Medicine No 138. Mac Keith Press,
Blackwell Scientific Publications, Oxford 1995.
OrTord D R, Boyle M H, Szatmari P, Rae-Grant N I,
Links P S, Cadman D T, Byles J A, Crawford J W,
Blum H M, Byne C, Ontario child health study.
Archives of General Psychiatry, 1987, 44: 832-836.
Oldham J M, Skodol A E, Kellman H D, Hyler S E,
Doidge N, Rosnick L, Gallaher P E, Comorbidity of
axis I and axis II disorders. American Journal of Psy-
chiatry, 1995,152: 4: 571-578.
Oldham J M, Skodol A E, Gallaher P E, Kroll M E,
Relationship of borderline symptoms to histories of
abuse and neglect: A pilot study. Psychiatric Quarter-
ly, 1996, 6j: 4: 287-295.
Olson D H, Sprenkle D H, Russel С S, Circumplex
model of marital and family systems. 1. Cohesion
and adaptability dimensions, family types and clini-
cal application. Family Process, 1979,18: 3-28.
Olson D H, Russel С S, Sprenkle D H, Circumplex
model of marital and family systems. VI. Theoretical
update. Family Process, 1983, 22: 69-83.
Olsson I G, Adolescent depression: Epidemiology,
nosology, life stress, and social network. Thesis. Acta
Universitatis Upsaliensis, Uppsala 1998.
Olsson I G, von Knorring A-L, Adolescent depression:
Prevalence in Swedish high school students. Acta
Universitatis Upsaliensis, Uppsala 1998.
Olsson I, Chaplin J, Ekstedt J, Rehabiliteringsbehovet
ar stort vid epilepsi: Olika modeller for varierande
behov. Lakartidningen, 1997, 94: 2572-2574.
Olweus D, Stability of aggressive reaction patterns in
males: A review. Psychology Bulletin, 1979, 86: 852.
Olweus D, Familial and temperamental determinants
of aggressive behaviour in adolescent boys: A casual
analysis. Developmental Psychology, 1980,16: 644.
Opie I, Opie P, Lore and language of school children.
Oxford University Press, Oxford 1959.
Oppenheimer E, Drug taking. I: Rutter M, Hersov L
(red) Child and adolescent psychiatry. Modern ap-
proaches. Blackwell Scientific Publications, Oxford
1985, 490-500.
Orhagen T, Working with familes in schizophrenic
disorders: The practice of psychoeducational inter-
vention. Thesis, nr 363. Medicinska fakulteten,
Universitetet i Linkoping, Linkoping 1992.
Ors M, Blennow G, Amfetaminbehandling effektivt vid
CSWS-syndrom. Foredrag. Svenska Lakaresallskapets
Riksstamma, Stockholm 1994.
Ortiz T, Exposito F J, Miquel F, Martin Loeches M,
Rubia F J, Brain mapping in dysphonemic dyslexia.
Resting and phonemic discrimination conditions.
Brain and Language, 1989, 42: 270-285.
Orton S T, Reading, writing and speech problems in
children. W W Norton and Co, New York 1943.
Oskarsd6ttir S, Fasth A, Belfrage M, Eriksson B,
Persson C, Viggedal G, CATCH 22-syndrom/22qii-
deletionssyndrom. Underdiagnostiserad och miss-
forstadd sjukdomsgrupp. Lakartidningen, 1999, 44:
4789-4793.
Osofsky J, Affective exchanges between high risk mot-
hers and infants. International Journal of Psychoana-
lysis, 1988, 69: 221-231.
Otto U, Suicidal acts by children and adolescents:
A follow-up study. Acta Psychiatrica Scandinavica,
1972, 233.
Ottosson J O, Psykiatri. 4 u. Almqvist & Wiksell,
Stockholm 1995.
Ounsted C, Lindsay J, The long-term outcome of
temporal lobe epilepsy in childhood. I: Reynolds E,
Trimble M R (red) Epilepsy and psychiatry. Churchill
504 БИБЛИОГРАФИЯ
Livingstone, London 1981,185-215.
Ouvinen-Birgerstam P, Jag tyckerjag dr. Test och manu-
al. Psykologiforlaget, Stockholm 1985.
Palmer R L, Oppenheimer R, Childhood sexual experi-
ences with adults: A comparison of women with
eating disorders and those with other diagnoses.
International Journal of Eating Disorders, 1992,12:
359-364-
Palmer R L, Robertson D N, Outcome in anorexia
nervosa and bulimia nervosa. Current Opinion in
Psychiatry, 1995, 8: 90-92.
Palmer R L, Chaloner D A, Oppenheimer R, Child-
hood sexual experiences with adults reported by
female psychiatric patients. British Journal of
Psychiatry, 1992,160: 261-265.
Palumbo D, Maughan A, Kurlan R, Hypothesis III.
Tourette syndrome is only one of several causes of a
developmental basal ganglia syndrome. Archives of
General Neurology, 1997, 54: 475-483.
Panayiotopoulos С Р, Epilepsies characterized by
seizures with specific modes of precipitation (reflex
epilepsies). I: Wallace S (red) Epilepsy in children.
Chapman & Hall Medical, London 1996, 356-375.
Paris J, The etiology of borderline personality disorder:
A biopsychosocial approach. Psychiatry, 1994, 57:
316-325.
Paris J, Zweig-Frank H, A critical review of the role of
childhood sexual abuse in the etiology of borderline
personality disorder. Canadian Journal of Psychiatry,
1992, 37: 2:125-128.
Passchier J, Orlebeke J F, Headaches and stress in
school-children: An epidemiological study. Cepha-
lalgia, 1985, 5:167-176.
Patchell R A, Fellows H A, Humphries L L, Neurologic
complications of anorexia nervosa. Acta Neurologica
Scandinavica, 1994, 89:111-116.
Patterson G R, A social learning approach. 3. Coercive
family process. Castalia, Eugine OR 1982.
Patterson G R, Chamberlain P, Reid J B, A compara-
tive evaluation of a parent-training program.
Behavior Therapy, 1982,13: 638.
Patterson G R, DeBaryshe B, Ramsey E, A develop-
mental perspective on antisocial behavior. American
Psychologist, 1989, 44: 32.9-335.
Patton G C, King M B, Epidemiological study of
eating disorders: Time for a change of emphasis.
Psychological Medicine, 1991, 21: 287-291.
Patton G C, Johnson-Sabine E, Wood K, Mann A H,
Wakeling A, Abnormal eating attitudes in London
schoolgirls. A prospective epidemiological study:
Outcome at twelve month follow-up. Psychological
Medicine, 1990, 20: 383-394.
Pauls D L, Leckman J F, The inheritance of Gilles de la
Tourettes syndrome and associated behaviours: Evi-
dence for autosomal dominant transmission. New
England Journal of Medicine, 1986, 315: 993-997.
Pauls D L, Alsobrook J P, Phil M, Goodman W,
Rasmusen S, Leckman J F, A family study of obsessi-
ve-compulsive disorder. American Journal of Psychia-
try, 1995,152: 76-84.
Payne B, Norfleet M A, Chronic pain and the family:
A review. Pain, 1986, 26:1-22.
Peckham V C, Meadows A T, Bartel N, Marrero O,
Educational late effects in long-term survivors of
childhood acute lymphocytic leukemia. Pediatrics,
1988, 81:127-133.
Pedersen N L, McClearn G E, Plomin, R, Nesselroade
J R, Berg S, de Faire U, The Swedish adoption/Twin
study of aging: An update. Acta Genticae Medicae et
Gemellologiae, 1991, 40: 7-20.
Peeters T, Autism: Frun teoretisk forstdelse tillpraktisk
pedagogik. Liber, Stockholm 1998.
Pelham W, Wheeler T, Chronis A, Empirically suppor-
ted psychosocial treatments for Attention Deficit
Hyperactivity Disorder, Journal of Clinical Child
Psychology, 1998, 27: 2:190-205.
Pelletier L, Observation of the behaviour of a Down
syndrome child with an animal. Conference Report,
Monaco 1989.
Pellock J M, The adolescent female with epilepsy. I:
Trimble M R (red) Women and epilepsy. Wiley,
Chichester, New York, Brisbane, Toronto, Singapore
1991, 87-105.
Pennington В F, Gilger J, Paulks D, Smith S A, Smith
S D, DeFries J, Genetic and neurological influences
on reading disability: An overview. Journal of Ameri-
can Medical Association, 1991, 266:1527-1534.
Perkin G D, Joseph R, Neurologic manifestations of
the hyperventilation syndrome. Journal of Social
Medicine, 1986, 79: 48-50.
Perlmutter S J, Leitman S F, Garvey M A, Hamburger
S, Feldman E, Leonard H L, Swedo S E, Therapetic
plasma exchange and intravenous immunoglobin for
obsessive-compulsive disorder and tic disorders in
childhood. Lancet, 1999, 354:1153-1158.
БИБЛИОГРАФИЯ 505
Perrin J M, MacLean W E, Perrin E C, Parental per-
ceptions of health status and psychologic adjustment
of children with asthma. Pediatrics, 1989, 83: 26-30.
Perris C, Kognitiv terapi i teori och praktik. Natur och
Kultur, Stockholm 1996.
Perry R, Campbell M, Adams P et al, Long-term effica-
sy of haloperidol in autistic children: Continous ver-
sus discontinous administration. Journal of the Ame-
rican Academy of Child and Adolescent Psychiatry,
1989, 28: 87-92.
Persson В (red), Attskilja barn fran fordldrar. Den
sociala, barnpsykiatriska och rattsliga arbetsprocessen
vid omhandertaganden. Natur och Kultur, Stock-
holm 1984.
Persson B, Det tidldsa vdldet. Radda Barnen, Stockholm
1992.
Persson-Blennow I, Temperament hos smd barn.
Studentlitteratur, Lund 1981.
Peters J E, Romine J S, Dykman R A, A special neuro-
logical examination of children with learning disabi-
lities. Developmental Medicine and Child Neurology,
1975» 17: 63-78.
Peveler R C, Fairburn С G, Boiler I, Dunger D, Eating
disorders in adolescents with IDDM: A controlled
study. Diabetes Care, 1992,15:1356-1360.
Pfeffer С R, The family system of suicidal children.
American Journal of Psychotherapy, 1981, 35: 3: 330-341.
Pfeffer С R, Normandin L, Kakuma T. Suicidal child-
ren grow up: Relations between family psycho-
pathology and adolescents' lifetime suicidal beha-
vior. Journal of Nervous and Mental Disease, 1998:
186: 269-275.
Piacentini J, Cognitive behavioral therapy of childhood
OCD. Child and Adolescent Psychiatric Clinics of
North America, 1999, 8: 3: 599-617.
Piaget J, Barnets sjalshga utveckling Gleerup, Lund 1968.
Piaget J, Psykologi och undervisning. Aldus, Stockholm
1972.
Pichel J I, A long-term follow-up study of 60 ado-
lescent psychiatric outpatients. American Journal of
Psychiatry, 1974,131:140.
Pigott T A, Altemus M, Rubenstein С S, Hill J L,
Bihari K, L'Heureux F, Bernstein S, Murphy D L,
Symptoms of eating disorders in patients with obses-
sive-compulsive disorder. American Journal of Psy-
chiatry, 1991,148:1552-1557.
Pine F, Borderline syndromes in childhood. I: Robson
К S (red) The borderline child: Approaches to etiology,
diagnosis & treatment. McGraw-Hill, New York 1983,
84-100.
Pine F, On the development of the »borderlinechild-to-
be«. American Journal of Orthopsychiatry, 1986, 56:
450-456.
Plakun E M, Prediction of outcome in borderline
personality disorder. Journal of Personality Disorders,
i99i> 5: 93-Ю1.
Pless I B, Roghmann K, Chronic illness and its conse-
quences: Observations based on three epidemiologi-
cal surveys. Journal of Pediatrics, 1971, 79: 351-359.
Plomin R, Genetics and children's experiences in the
family. Journal of Child Psychology and Psychiatry,
1995, 36:1: 33-68.
Plomin R, DeFries J C, McClearn G E, Behavioural
genetics: A primer. W H Freeman, New York 1990.
Pope H G Jr, Hudson J I, Is childhood sexual abuse a
risk factor for bulimia nervosa? American Journal of
Psychiatry, 1992,149: 4: 455"4^3-
Pothmann R, Frankenberg S V, Muller B, Sartory G,
Hellmeier W, Epidemiology of headache in children
and adolescents: Evidence of high prevalence of mi-
graine among girls under 10. International Journal of
Behavioral Medicine, 1994,1: 76-89.
Pratt S I, Moreland К L, Introduction to treatment
outcome: Historical perspectives and current issues.
Residential Treatment for Children and Youth, 1996,
13: 4:1-27.
Preskorn S H, Weller E B, Hughes С W et al, Depres-
sion in prepubertal children: Dexamethasone non-
suppression predicts differential response to imipra-
mine vs placebo. Psychopharmacology Bulletin, 1987,
23:128-133.
Priftakis G, Sexuella overgrepp mot barn och ungdomar.
Hur vi arbetar inom socialtjansten. FOU-byran,
Stockholms Socialforvaltning, Stockholm 1989.
Proeve M, A multimodal therapy approach to treat-
ment of borderline personality disorder: A case
study. Psychological Reports, 1995, 76: 2: 587-592.
Pryts H, Norden A, Alkohol som sjukdomsorsak. I:
Norden A (red) Alkohol som sjukdomsorsak. Almqvist
& Wiksell, Stockholm 1988, 53-62.
Puig-Antich J, Perel J M, Lupatkin W et al, Imipra-
mine in prepubertal major depressive disorders.
Archives of General Psychiatry, 1987, 44: 81-89.
Puig-Antich J, Kaufman J, Ryan N D, Williamson D
E, Dahl R D, Lukens E, Todak G, Ambrosini P J,
Rabinovich H, Nelson B, The psychosocial functio-
506 БИБЛИОГРАФИЯ
ning and family environment of depressed ado-
lescents. Journal of the American Academy of Child
and Adolescent Psychiatry, 1993, 32: 244-253.
Pyle R L, Mitchell J E, Eckert E D, Halvarsson P A,
Neuman P A, Goff G M, The incidence of bulimia
in freshman college students. International Journal of
Eating Disorders, 1983, 2: 75-85.
Palsson-Strae U, Wadelius C, Eeg-Olofsson O, Angel-
mans syndrom. Utvecklingsstorning som fatt stor
betydelse for forstaelsen av genetisk pragling. Lakar-
tidningen, 1996:1, 921-924.
Quay H C, Classification. I: Quay H C, Werry J (red)
Psychopathological disorders in childhood. Wiley, New
York 1979,1-42.
Rabinowitch R D, Reading problems in children:
Definitions and classifications. I: Keeney A H,
Keeney VT (red) Dyslexia: Diagnosis and treatment
of reading disorders. С W Mosby, S:t Louis 1968.
Rae-Grant N, Thomas F, OfFord D, Boyle M, Risk,
protective factors, and the prevalence of behavioral
and emotional disorders in children and adolescents.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1989, 28: 262.
de Raeymaecker В М J, Failure to thrive. Thesis.
Rotterdam 1981.
Rahim S I, Cederblad M, Effects of rapid urbanisation
on child behaviour and health in a part of Khar-
toum, Sudan. Journal of Child Psychology and
Psychiatry, 1984, 25: 4: 629-641.
Raine A, Venables P H, Williams M, Relationships
between CNS and ANS measures of aurosal at age 15
and criminal behaviour at age 24. Archives of General
Psychiatry, 1990, 47:1003.
Rakos R F, Grodeke M V, Mack К К, The impact of a
self-administered behavioral intervention program
on pediatric asthma. Journal of Psychosomatic
Research, 1985, 29:101-108.
Ramberg I-L, Wasserman D, Sjalvmordstankar, sjalv-
mordsforsok och attityder till sjalvforvallad dod
bland gymnasieelever. Enkatundersokning vid en
gymnasieskola i Stockholms Ian. I: Beskow J (red)
Rdtt till livy lust till liv. От sjalvmordsbeteende bland
barn och ungdomar. Rapport 4. Forskningsrads-
namnden, Stockholm 1995,151-159.
Ramberg L, Tankbart. От individuation och tillhorig-
het. Mareld, Stockholm 1992.
Rando T A, An investigation of grief and adaptation in
parents whose children have died from cancer. Jour-
nal of Pediatric Psychology, 1983, 8: 3-20.
Rao M L, Stephan H, Bauer J, Epileptic but not psy-
chogenic seizures are accompanied by simultaneous
elevation of serum pituitary hormones and corticol
levels. Neuroendocrtnology, 1989, 49: 33-39.
Rapoport J L, Inoff-German G, Practitioner review:
Treatment of obsessive-compulsive disorder in
children and adolescents. Journal of Child Psychology
and Psychiatry, 2000, 41: 419-431.
Rapoport J L, Ryland D H, Kriete M, Drug treatment
of canine acral lick: An animal model of obsessive-
compulsive disorder. Archives of General Psychiatry,
1992, 49: 517-521.
Rasmussen P, Gillberg C, Perceptual, motor and atten-
tional deficits in seven-year-old children. Paediatric
aspects. Acta Paediatrica Scandinavica, 1983, 72:
125-130.
Rathner G, Messner K, Detection of eating disorders
in a small rural town: An epidemiological study.
Psychological Medicine, 1993, 23:1:175-184.
Ratnasuriya R H, Eisler I, Szmukler G I, Russell G F
M, Anorexia nervosa: Outcome and prognostic
factors after 20 years. British Journal of Psychiatry,
1991,158: 495-502.
Rauste-von Wright M, von Wright J, Frankenhaeuser
M, Relationships between sex-related psychological
characteristics during adolescence and catecholami-
ne excretion during achievement stress. Psycho-
physiology, 1981,18: 362-370.
Raymer D, Weininger O, Hamilton J R, Psychological
problems in children with abdominal pain. Lancet,
1984,1: 439-440.
Redl F, Wineman D, Children who hate. The Free
Press, New York 19 51.
van Reekum R, Links P S, Finlayson M A, Boyle M,
Boiago I, Ostrander L A, Moustacalis E, Repeat
neurobehavioral study of borderline personality
disorder. Journal of Psychiatry and Neuroscience,
1996a, 21:1:13-20.
van Reekum R, Links P S, Mitton M J, Fedorov C,
Patrick J, Impulsivity, defensive functioning, and
borderline personality disorder. Canadian Journal of
Psychiatry, 1996b, 41: 2: 81-84.
Reich J H, Green A, Effect of personality disorders on
outcome of treatment. Journal of Nervous and Men-
tal Disease, 1991,179: 74-82.
БИБЛИОГРАФИЯ 507
Reich W, Character analysis. Simon and Schuster, New
York 1972.
Reinecke M, Dattilio F, Freeman A, Cognitive therapy
with children and adolescents. Guilford Press, New
York 1996, 58, 299-323.
Reinecke M, Ryan N, DuBois D, Cognitive-behavioral
therapy of depression and depressive symtoms du-
ring adolescence: A review and meta-analysis, Jour-
nal of the American Academy of Child and Adolescent
Psychiatry, 1998, 37:1.
Remschmidt H, Schulz E, Martin M, An open trial of
clozapine in thirty-six adolescents with schizophre-
nia. Journal of Child and Adolescent Psychopharma-
cology, 1994, 4:1: 31-41.
Renier W O, Restrictive factors in the education of
children with epilepsy from a medical point of view.
I: Aldenkamp A P, Alpherts W С J, Meinardi H,
Stores G (red) Education and epilepsy. Swets &
Zeitlinger, Lisse/Berwyn 1987, 3-14.
Renne С M, Creer T L, Training children with asthma
to use inhalation therapy equipment. Journal of
Applied Behavior Analysis, 1976, 9:1-11.
Resnick H, Yehuda R, Pitman R, Foy D, Effect of pre-
vious trauma on acute plasma Cortisol level following
rape. American Journal of Psychiatry, 1995,152:1675.
Rich С L, Sherman M, Fowler R C, San Diego suicide
study: The adolescents. Adolescence, 1990, 25: 855-865.
Richards M P M, Bernal J F, An observational study of
mother-infant interaction. I: Blurton Jones N (red)
Ethological studies of child behaviour. Cambridge
University Press, 1972.
Richards MPM, Bernal J F, Effects of obstetric medicine
on mother—infant interaction and infant development.
Proceedings of the 3:rd International Congress on
Psychosomatic Medicine and Obstetrical Gynaeco-
logy. Karger, Basel 1973.
Richman N, Stevenson J, Graham P, Preschool to school:
A behavioural study. Academic Press, London 1982.
Richman R, Family therapy for suicidal people. Springer
1986.
Riddle M A, Scahill L, King R A et al, A double-blind
crossover trial of fluoxetine and placebo in children
and adolescents with obsessive-compulsive disorder.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1992, 31:1062-1069.
Rinsley D, Borderline psychopathology: A review of
aetiology, dynamics and treatment. International
Review of Psychoanalysis, 1978, 5: 45.
Risen S, The psychoanalytic therapy of anorexia nervosa.
Psychoanalytic Study of the Child, 1982, 37: 433-459.
Ritzen M, Anvret M, Prader-Willis syndrom eller Angel-
mans syndrom? En friga om mammas eller pappas
kromosom 15. Lakartidningen, 1992, 22:1985-1986.
Robbins A, A multi modal approach to creative arts
therapies. Jessica Kingsley Publishers, London 1994.
Robbins W S, Termination: Problems and techniques.
Journal of the American Psychoanalytic Association,
1975, 23,166-176.
Roberts К Е, Schoelkopf J A, Eating, sleeping and
eliminator practices in a group of 2,5-year-old
children. American Journal of Disabled Children,
1951, 82: 121.
Robertson M M, Depression in epilepsy. I: Trimble M
R (red) Women and epilepsy. Wiley, Chichester, New
York, Brisbane, Toronto, Singapore 1991, 223-242.
Robertson M M, Trimble M R, Lees A J, Self-injurious
behaviour and Gilles de la Thourette syndrome. A
clinical study and review of the literature. Psycholo-
gical Medicine, 1989,19: 611-625.
Robertson M M, Channon S, Baker J, Flynn D, The
psychopathology of Gilles de laTourettes syndrome.
A controlled study. British Journal of Psychiatry, 1993,
162:114-117.
Robins L N, Deviant children grown up. A sociological
and psychiatric study ofsociopathic personality. Wil-
liams & Wilkins, Baltimore 1966.
Robins L N, Sturdy childhood predictors of adult
outcomes: Replications from longitudinal studies.
Psychological Medicine, 1978, 8: 611-22.
Robins L N, The consequences of conduct disorder in
girls. I: Olweus D, Yarrow M R (red) Development of
antisocial andprosocial behavior. Academic Press,
New York 1986, 385-414.
Robins L N, Conduct disorder. Journal ofChild Psycho-
logy and Psychiatry, 1991, 32:193.
Robson К S, Borderline disorders. I: Lewis M (red)
Child and adolescent psychiatry. Williams & Wilkins,
Baltimore 1996, 732-735.
Rodin E A, Schmaltz S, Twitty G, Intellectual function
of patients with childhood epilepsy. Developmental
Medicine and Child Neurology, 1986,18: 25-33.
Rodin G, Daneman D, Johnston L, Kenshole A,
Garfinkel P E, Anorexia nervosa and bulimia in
insulin-dependent diabetes mellitus. International
Journal of Psychiatry in Medicine, 1986,16: 49-57.
Roffwarg H P, Dement W, Fisher C, Ontogenetic
508 БИБЛИОГРАФИЯ
development of the human sleep-dream cycle.
Science, 1966,152: 604-619.
Ronen T, Cognitive developmental therapy with children.
Wiley, West Sussex 1997, 44-45, 57- 59,130-134.
Ronen T, Wozner Y, A self-control intervention package
for the treatment of primary nocturnal enuresis.
Child and Family Behavior Therapy, 1995,17:1-20.
Rosenberger В S, Gaier E L, The self-concept of the
adolescent with learning disabilities. Adolescence,
i977> 48: 489-498.
Rosenthal R, Assessing the statstical importance of the
effects of psychotherapy. Journal of Consulting and
Clinical Psychology, 1983, 51: 4-13.
Ross С К, Lavigne J V, Hayford J R, Berry S L, Sina-
core J M, Pachman L M, Psychological factors affec-
ting reported pain in juvenile rheumatoid arthritis.
Journal of Pediatric Psychology, 1993,18: 561-573.
Ross J M, The Boys search for generative identity and
the oedipal era. I: Cath S H, Gurwitt A R, Ross J M
(red) Father and child: Developmental issues. Little,
Brown & Co, Boston 1982,189-204.
Ross-Gower J, Waller G, Tyson M, Elliott P, Reported
sexual abuse and subsequent psychopathology
among women attending psychology clinics: The
mediating role of dissociation. British Journal of
Clinical Psychology, 1998, 37: 3: 313-326.
Rossiter E M, Agras W S, Telch С F, Schneider J A,
Cluster В personality disorder characteristics predict
outcome in the treatment of bulimia nervosa. Inter-
national Journal of Eating Disorders, 1993,13: 349-357.
Rothenberger A, Blanz B, Lehmkuhl G, What
happens to electrical brain activity when anorectic
adolescents gain weight? European Archives of
Psychiatry and Clinical Neuroscience, 1991, 240:
I44-I47-
Rothner A D, Headaches in children: A review. Head-
ache, 1979,19:156-162.
Rounsaville В J, Kranzler H R, Tennen H, Poling J,
Triffleman E, Personality disorders in substance
abusers: Relation to substance use. Journal of
Nervous and Mental Disease, 1998,186: 2: 87-95.
Routh D K, Ernst A R, Somatization disorder in rela-
tives of children and adolescents with functional
abdominal pain. Journal of Pediatric Psychology, 1984,
9: 4*7-437-
Roy A, Family history of suicide. Archives of General
Psychiatry, 1983, 40: 971-974.
Roy A, Genetics and suicidal behavior. I: Davidson L,
Linnoila M (red) Risk factors for youth suicide. Hemi-
sphere, New York 1991.
Rubenstein С S, Pigott T A, L'Heareux F, Hill J L,
Murphy D L, A preliminary investigation of the life-
time prevalence of anorexia and bulimia nervosa in
patients with obsessive compulsive disorder. Journal
of Clinical Psychiatry, 1992, 53: 309-314.
Rubin D H, Leventhal J M, Sadock RT, Letovsky E,
Schottland P, Clemente I, McCarthy P, Educational
intervention by computer in childhood asthma: A
randomized clinical trial testing the use of a new
teaching intervention in childhood asthma. Pedia-
trics, 1986, 77:1-10.
Rudel R G, Learning disability. Journal of the American
Academy of Child Psychiatry, 1980,19: 547.
Rugland A-L, Henriksen O, Bjornaes H, Com-
puter-assisted neuropsychological assessment in
patients with epilepsy. I: Dodson W E, Kinsbourne
M, Hiltbrunner В (red) The assessment of cognitive
function in epilepsy. Demos Publ, New York 1991,
109-125.
Rumsey J M, Andreason P, Ametkin A J, Aquino T,
King A C, Hamburger S D, Pikus A, Rapoport J L,
Cohen R M, Failure to activate the left temporo-
parietal cortex in dyslexia: An oxygen 15 positron
emission tomographic study. Archieves of Neurology,
1992, 49: 527-534-
Runeson B, Mental disorder in youth suicide: DSM-
III-R Axes I and II. Acta Psychiatrica Scandinavica,
1989» 79: 490-497.
Runeson B, Youth suicides unknown to psychiatric
care providers. Suicide and Life-Threatening
Behavior, 1992, 22: 4: 494-503.
Runfors M, Wrangsjo B, Familjemonster. Natur och
Kultur, Stockholm 1984.
Russel D, The incidence and prevalence of intrafamilial
and extrafamilial sexual abuse of female children.
Child Abuse and Neglect, 1983, 7:133-146.
Russell G F M, Bulimia nervosa: An ominous variant
of anorexia nervosa. Psychological Medicine, 1979,
9: 429-448.
Russell G F M, Delayed puberty due to anorexia
nervosa of early onset. I: Darby P L, Garfinkel P E,
Garner D M, Coscina, D V (red) Anorexia nervosa:
Recent developments in research. Alan R Liss, New
York 1983, 331-342.
Russell G F M, Szmukler G I, Dare C, Eisler I, An
evaluation of family therapy in anorexia nervosa and
БИБЛИОГРАФИЯ 509
bulimia nervosa. Archives of General Psychiatry, 1987,
44:1047-1056.
Rustin M H A, Foreman J C, Dowd P M, Anorexia
nervosa associated with acromegaloid features, onset
of acrocyanosis and Raynaud's phenomenon and
worsening of chilblains. Journal of the Royal Society
of Medicine, 1990, 83: 495-496.
Rutter M, A children's behaviour questionnaire for
completion by teachers. Preliminary findings. Jour-
nal of Child Psychology and Psychiatry, 1967, 8: i-ii.
Rutter M, Relationships between child and adult
psychiatric disorders: Some research considerations.
Acta Psychiatrica Scandinavica, 1972, 48: 3-21.
Rutter M, Why are London children so disturbed?
Proceedings of the Royal Society of Medicine, 1973, 66:
1221-1225.
Rutter M, Protective factors in children's responses to
stress and disadvantage. I: Kent M M, Rolf J (red)
Primary prevention ofpsychopathology. Vol HI: Social
competence in children. University Press of New
England, Hanover NH 1979.
Rutter M, Developmental neuropsychiatry: Concepts,
issues, and prospects. Journal of Clinical Neuro-
psychology, 1982a, 4: 91-115.
Rutter M, Syndromes attributed to minimal brain
dysfunction in childhood. American Journal of
Psychiatry, 1982b, 139: 21-33..
Rutter M, School effects on pupils progress: Research
findings and policy implications. Child Development,
1983, 54:1.
Rutter M, Continuities and discontinuities in socio-
emotional development. I: Emde R N, Harmon R J
(red) Continuities and discontinuities in socioemotio-
nal development. Plenum Press, New York 1984,
41-63.
Rutter M, Isle of Wight revisited: Twenty-five years of
child psychiatric epidemiology. Journal of the Ameri-
can Academy of Child and Adolescent Psychiatry, 1989,
28: 633-653.
Rutter M, Psychiatric disorder during adolescense. I:
Bancroft J, Reinisch J M (red) Adolescens and pu-
berty. Oxford University Press, New York 1990.
Rutter M, Developmental psychopathology as an orga-
nizing research construct. I: Magnusson D (red) The
lifespan development of individuals: Behavioral, neuro-
biological and psychosocial perspectives. Cambridge
University Press, New York 1996, 394-413.
Rutter M, Cox A, Thumbsucking and other oral
habits. I: Rutter M, Hersov L (red) Child and ado-
lescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985, 63.
Rutter M, Gould M, Classification. I: Rutter M,
Hersov L (red) Child and adolescent psychiatry.
Modern approaches. Blackwell Scientific Publica-
tions, Oxford 1985, 304-321.
Rutter M, Hersow L, Child and adolescent psychiatry.
Modern approaches. Blackwell Scientific Publications,
Oxford 1987.
Rutter M, Schopler E, Autism and pervasive develop-
mental disorders: Concepts and diagnostic issues.
Journal of Autism and Developmental Disorders, 1987:
17,159-186.
Rutter M, Graham P, Yule W, A neuropsychiatric study
in childhood. Clinics in developmental medicine.
William Heinemann Medical Books, London 1970a.
Rutter M, Tizard J, Whitmore K, Education, health
and behaviour. Longmans, London 1970b.
Rutter M, Yule W, Graham P, Enuresis and behavioural
deviance: Some epidemiological considerations. I:
Kolvin I, MacKeith R C, McAdow S R (red) Blad-
der control and enuresis. Кар 17. Clinics in Develop-
mental Medicine Nos 48/49. Heineman/S IMP,
London 1973.
Rutter M, Cox A, Tupling C, Berger M, Yule W. At-
tainment and adjustment in two geographical areas:
Prevalence of psychiatric disorder. British Journal of
Psychiatry, 1975,126: 493.
Rutter M, Tizard J, Yule W, Graham P, Whitmore K,
Research Report: Isle of White studies 1964-1974.
Psychological Medicine, 1976, 6: 313-332.
Rutter M, Maughan B, Mortimer P, Ouston J, Smith
A, Fifteen thousand hours: Secondary schools and their
effects on children. Open Books, London 1979.
Ryan N D, The pharmacologic treatment of child and
adolescent depression. Psychiatric Clinics of North
America, 1992,15: 29-40.
Ryan-Wenger N*M, Coping behavior in children:
Methods of measurement for research and clinical
practice. Journal of Pediatric Nursing, 1993, 9:183-195.
Rydelius P A, Children of alcoholic fathers. Acta Paedi-
atrica Scandinavica, 1981, 286.
Rydelius P A, Alcohol-abusing teenage boys. Testing a
hypothesis on a relationship between alcohol abuse
and personality factors, using a personality invento-
ry. Acta Psychiatrica Scandinavica, 1983, 68: 381-385.
Rydelius P A, The development of antisocial behavior
510 БИБЛИОГРАФИЯ
and sudden violent death. Acta Psychiatrica Scandi-
navia, 1988, 77: 493-509.
Ryden O, Nevander L, Johnsson P, Hansson K, Kron-
vall P, Sjoblad S, Westbom L, Family therapy in
poorly controlled juvenile IDDM: Effects on diabe-
tic control and behavioural symptoms. Acta Paedia-
trica Scandinavica, 1994, 83: 285-291.
Rastam M, Anorexia nervosa in Swedish urban teenagers.
Thesis. Goteborgs universitet, Goteborg 1990.
Rastam M, Anorexia nervosa in 51 Swedish children
and adolescents. Premorbid problems and comor-
bidity. Journal of the American Academy of Child and
Adolescent Psychiatry, 1992, 31: 819-829.
Rastam M, Gillberg C, The family background in ano-
rexia nervosa: A population-based study. Journal of
the American Academy of Child and Adolescent Psy-
chiatry, 1991, 30: 283-289.
Rastam M, Gillberg C, Background factors in anorexia
nervosa. A controlled study of 51 teenage cases in-
cluding a population sample. European Child and
Adolescent Psychiatry, 1992,1: 54-65.
Rastam M, Gillberg C, Garton M, Anorexia nervosa in
a Swedish urban region: A populationbased study.
British Journal of Psychiatry, 1989,155: 642-646.
Rastam M, Gillberg C, Trygstad O, Foss I, Anorexia
nervosa and urinary excretion of peptides and pro-
tein-associated peptide complexes. Child and Youth
Psychiatry. European Perspectives, 1990,1: 54-58.
Rastam M, Gillberg C, Gillberg I C, Social avoidance,
social negativism and disorders of empathy in a sub-
group of young individuals with anorexia nervosa. I:
Steinhausen, H-C (red) Eating disorders in adolescen-
ce. Walter de Gruyter & Co, Berlin och New York
1995-
Rastam M, Gillberg I C, Gillberg C, Johansson M,
4 Alexithymia in anorexia nervosa: A controlled study
using the 20-item Toronto Alexithymia Scale. Acta
Psychiatrica, 1997, 95: 385-388.
Sabbath J C, The suicidal adolescent - the expendable
child. Journal of the American Academy of Child Psy-
chiatry, 1969, 8: 273-289.
Sahlholdt L, Alving J, Pseudo-epileptic seizures in
children. I: Gram L, Johannessen S I, Osterman P
O, Sillanpaa M (red) Pseudoepileptic seizures. Wright-
son Biomedical Publishing, Petersfield UK och
Bristol USA 1993,17-23.
Saliee F R, Vrindavanam N S, Deas-Nesmith D et al,
Pulse intravenous clomipramine for depressed ado-
lescents: A double-blind, controlled trial. American
Journal of Psychiatry, 1997,154: 668-673.
Salvatore M, Morzunov S, Schwemmle M, Ian Lipkin
WI and the Bornavirus Study Group, Borna disease
virus in brains of North American and European pe-
ople with schizophrenia and bipolar disorder. Lancet,
1997, 349:1813-1814.
Salzman J P, Salzman C, Wolfson A N, Albanese M,
and others, Association between borderline persona-
lity structure and history of childhood abuse in adult
volunteers. Comprehensive Psychiatry, 1993, 34: 4:
254-257.
Sameroff A J, Emde R N (red), Relationship disturban-
ces in early childhood. Basic Books, New York 1989.
Samuelsson B, Neurofibromatosis (v Recklinghausen's
disease). A clinical psychiatric and genetic study.
Thesis. Goteborgs universitet, Goteborg 1981.
Sandberg J G, Johnson L N, Dermer S B, Gfeller-Strouts
L L, Seibolt J M, Stringer-SeiboldT A, Hutchings J B,
Andrews R L, Miller R B, Demonstrated efficacy of
modles of marriage and family therapy: An update of
Gurman, Kniskern, and Pinsofs chart. The American
Journal of Family Therapy, 1997, 25: 2:121-137.
Sandberg S, Londonstudie от relationer mellan MBD-
barn och foraldrar. Rapport fran det forsta nordiska
symposiet om MBD i Sandefjord 1987.
Sander L W, Stechler G, Barns P, Julia H, Early mot-
her-infant interaction and 24-hour-patterns of acti-
vity and sleep. Journal of the American Academy of
Child Psychiatry, 1970, 9:103-123.
Sanders M R, Rebgetz M, Morrison M, Bor W, Gor-
don A, Dadds M, Shephard R, Cognitive-behavioral
treatment of recurrent nonspecific abdominal pain
in children: An analysis of generalization, mainten-
ance, and side effects. Journal of Consulting and
Clinical Psychology, 1989, 57: 294-300.
Sansone R A, Sansone L A, Wiederman M, The pre-
valence of trauma and its relationship to borderline
personality symptoms and self-destructive behaviors
in a primary care setting. Archives of Family
Medicine, 1995, 4: 5: 439-442.
Sarnecki J, Ungdomens brottslighet. Omfattning, karak-
tar, orsaker och samhallsreaktion. Liber, Stockholm
1981.
Sarnecki J, Jones L, Ungdomskriminalitet i narbild.
Stencil. Brottsforebyggande radet, Stockholm 1980.
Sartorius N, Gulbinat W, Harrison G, Laska E, Siegel
БИБЛИОГРАФИЯ 511
С. Long-term follow-up of schizophrenia in 16
countries. A description of the International Study
of Schizophrenia conducted by the World Health
Organization. Social Psychiatry and Psychiatric Epi-
demiology, 1966, 31: 249-258.
Sassower K, Duchowny M, Psychogenic seizures and
nonepileptic phenomena in childhood. I: Devinsky
O, Theodore W H, Epilepsy and behavior. Wiley,
New York, Chichester, Brisbane, Toronto, Singapore
1991, 223-235.
Satin W, LaGreca A M, Zigo J S, Skyler J S, Diabetes
in adolescents: Effects of multifamily group inter-
vention and parent simulation of diabetes. Journal of
Pediatric Psychology, 1989,14: 259-275.
Sato S, Dreifuss F E, Penry J K, Kirby D D, Palesch Y,
Long-term follow-up of absence seizures. Journal of
Neurology, 1983, 33:1590-1595.
Satterfield J H, Satterfield В Т, Schell A M, Therapeu-
tic interventions to prevent delinquency in hyperac-
tive boys. Journal of the American Academy of Child
and Adolescent Psychiatry, 1987, 26: 56-64.
Satz P, Sparrow S, Specific developmental dyslexia: A
theoretical formulation. I: Satz P, Ross J J (red) The
disabled learner: Early detection and intervention.
Rotterdam University Press, Rotterdam 1970,
121-148.
Saxe G N, van der Kolk В A, Berkowitz R, Chinman G
et al, Dissociative disorders in psychiatric inpatients.
American Journal of Psychiatry, 1993,150: 7:
1037-1042.
Scarr S, Social introversion as a heritable response.
Child Development, 1969, 40: 823-832.
Scarr S, Development theories for the 1990s: Develop-
ment and individual differences. Child Development,
1992, 63:1-19.
SCB, Statistiska meddelanden. S 38 SM 8801.
Schachar R, Rutter M, Smith A, The characteristics of
situationally and pervasively hyperactive children:
Implications for syndrome definition. Journal of
Child Psychology and Psychiatry, 1981, 22: 375-392.
Schaffer D, Meyer-Bahlburg H F L, Stokman С L J,
The development of aggression. I: Rutter M (red)
Scientific Jbundations of developmental psychiatry.
Heineman Medical, London 1980.
Schaywitz S, Cohen D, Shaywitz B, The biomechanical
basis of minimal brain dysfunction. Journal of Pedia-
trics, 1978, 92:179-187.
Schechter M D, Roberge L, Sexual exploitation. Child
abuse and neglect. I: Heifer R E, Kempe С Н (red)
The family and the community. Ballinger, MA 1976,
127-142.
Schedin G, Ungdomsutveckling och psykoterapi. Natur
och Kultur, Stockholm 1977.
Scheffer I E, Bhatia К Р, Lopes-Cendes I, Autosomal
dominant frontal lobe epilepsy misdiagnosed as
sleep disorder. Lancet, 1994, 343: 515-517.
Schleimer K, Dieting in teenage schoolgirls: A longi-
tudinal prospective study. Acta Paediatrica Scandina-
vica, 1983, 312.
Schmideberg M, The borderline patient. American
handbook of psychiatry. Vol 1. Basic Books, New York
1959, 298-416.
Schmidt U, Jiwany A, Treasure J, A controlled study of
alexithymia in eating disorders. Comprehensive Psy-
chiatry, 1993a, 34:54-58.
Schmidt U, Tiller J, Treasure J, Self-treatment of buli-
mia nervosa: A pilot study. International Journal of
Eating Disorders, 1993b, 13: 273-277.
Schmidt U, Tiller J, Hodes M, Treasure J, Risk factors
for the development of early onset bulimia nervosa.
I: Steinhausen H-C (red) Eating disorders in ado-
lescence. Walter de Gruyter, Berlin och New York
1995» 83-9З-
Schmidtke A, Hafner H, The Werther effect after tele-
vision films: New evidence for an old hypothesis.
Psychological Medicine, 1988,18: 665-676.
Schopler E, Reichler R J, Lansing M, Lara barn med
autism. Strategierfor foraldrar och professionella.
Natur och Kultur, Stockholm 1993.
Schou M, Lithium longitudinally: An analysis of publi-
cation frequences. Human Psychopharmacology, 1986,
1:51-55.
Schowalter J E, Tics in children. Pediatrics in Review,
1980, 2: 55-57.
Schuckit, M A, Low level of response to alcohol as a
predictor of future alcoholism, American Journal of
Psychiatry, 1994,155:184-189.
Schulte F J, Larsson U, Paul U, Note R, Jurgens U,
Brain and behavioural maturation in newborn
infants of diabetic mothers. Neuropaediatrics, 1969,
1: 36-43.
Seeman E, Szmukler G I, Formica C, Tsalamandris C,
Mestrovic R, Osteoporosis in anorexia nervosa: The
influence of peak bone density, bone loss, oral con-
traceptive use, and exercise. Journal of Bone and
Mineral Research, 1992, 7:1467-1474.
512 БИБЛИОГРАФИЯ
Seligman M E, Peterson С, Kaslow N J, Tannenbaum
R L, Alloy L B, Abrahamson L Y, Attributional style
and depressive symptoms among children. Journal of
Abnormal Psychology, 1984, 93: 235-238.
Sells С J, Carpenter R L, Ray С G, Sequelae of central
nervous system enterovirus infections. New England
Journal of Medicine, 1975, 293:1-4.
Selvini-Palazzoli M, Boscolo L, Cecchin G, Prata G,
Hypotethesizing circularity neutrality. Family Process
Press, New York 1980,19: 73-85.
Serpell J, Socialandattitudal correlates of pet ownership
in middle childhood. Conference Report. Delta
Society, Boston 1986.
Seshia S S, Reggin J D, Stanwick R S, Migraine and
complex seizures in children. Epilepsia, 1985, 26:
232-236.
SFS, Sekretesslagen. 1980:100.
SFS, Socialtjdnstlagen. 1980:620.
SFS, Hdlso- och sjukvdrdslagen. 1982:763.
SFS, Lag от behorighet att utovayrke inom hdlso- och
sjukvarden m m. 1984:542.
SFS, Patientjournallagen. 1985:562.
SFS, Forordningomforldngdbevarandetidfor vissajour-
nalhandlingar inom hdlso- och sjukvarden. 1986:203.
SFS, Forvaltningslagen. 1986:223.
SFS, Lag от vdrdav missbrukare i vissafall. 1988:870.
SFS, Smittskyddslagen. 1988:1472.
SFS, Lag от dndring i sekretesslagen (ip8o:wo). 1989:385.
SFS, Lag medsdrskilda bestdmmelser от vdrdav unga.
1990:52.
SFS, Lag от psykiatrisk tvdngsvdrd. 1991:1128.
SFS, Lag от rdttspsykiatrisk vdrd. 1991:1129.
SFS, Lag от dndringd hdlso- och sjukvdrdslagen.
1992:567.
SFS, Lag от stod och service till vissa funktionshindrade.
1993:387.
SFS, Lag от dndring i sekretesslagen (1980:100).
1993:1298.
SFS, Lag от andring i sekretesslagen (ip8o:ioo). 1994:86.
SFS, Lag от dndring i hdlso- och sjukvdrdslagen.
i994:957-
SFS, Lag от dndring i hdlso- och sjukvdrdslagen
(1982:763). 1996:787-
SFS, Forordning от andring i forordningen (ipp4:i2po)
от dligganden for personal inom hdlso- och sjuk-
varden. 1996:934.
SFS, Lag от yrkesverksamhetpd hdlso- och sjukvdrdens
omrdde. 1998: 531.
SFS, Lag от verkstdllighet av sluten ungdomsvdrd.
1998:603.
SFS, Lag от sarskild fdretrddare for barn. 1999:997.
SFS, Lag от dndring i lagen (ippr.1128) от psykiatrisk
tvdngsvdrd. 2000:353.
SFS, Lag от dndring i lagen (1991:1129) от rdttspsykia-
trisk vdrd. 2000:354.
Shaffer D, The association between enuresis and emotio-
nal disorder: A review of the literature. Clinics in De-
velopmental Medicine NOS 48/49. Heineman/S I M
P, London 1973.
Shaffer D, The development of bladder control. I: Rut-
ter M (red) Scientific foundations of developmental
psychiatry. William Heineman Medical Books
Limited, London 1980,129-137.
Shaffer D, Brain damage. I: Rutter M, Hersov L (red)
Child and adolescent psychiatry. Modern approaches.
Blackwell Scientific Publications, Oxford 1985a,
129-151.
Shaffer D, Enuresis. I: Rutter M, Hersov L (red) Child
and adolescent psychiatry. Modern approaches. Black-
well Scientific Publications, Oxford 1985b, 465-481.
Shaffer D, Schonfeld I, O'Connor P A et al, Neurolo-
gical soft signs. Their relationship to psychiatric dis-
order and intelligence in childhood and adolescence.
Archives of General Psychiatry, 1985, 42: 4: 342-351.
Shaffer D, Fisher P, Trautman P et al, Psychiatric diag-
nosis in child and adolescent suicide. Archives of
General Psychiatry, 1996,53: 339-348.
Shapiro A, Shapiro E, The treatment and etiology of
tics and Tourette syndrome. Comprehensive Psychia-
try, 1981, 22:193-205.
Shapiro A, Shapiro E, An update on Tourette syn-
drome. American Journal of Psychotherapy, 1982, 36:
379-390.
Shapiro A, Shapiro E, Young J G, Feinberg T E, Gilles
de la Tourette syndrome. Raven Press, New York
1988.
Shapiro E, The psychodynamics and developmental psy-
chology of the borderline patient: A review of the lite-
rature. American Journal of Psychiatry, 1978,135:11.
Shapiro F, Eye movement desensitization and reprocessing.
Basic principles, protocols and procedures. Guilford
Press, New York 1995.
Shapiro F, Forrest M, EMDR. Basic Books, New York
1997-
Shapiro T, The borderline syndrome in children: A cri-
tique. I: Robson К S (red) The borderline child: Ap-
БИБЛИОГРАФИЯ 513
proaches to etiology diagnosis and treatment. McGraw-
Hill, New York 1983.
Sharp С W, Freeman С Р L, The medical complica-
tions of anorexia nervosa. British Journal of Psychia-
try, 1993,162: 452-462.
Shaywitz В A, Cohen D J, Leckman J P, Young J G,
Bowers Jr M B, Ontogeny of dopamine and sero-
tonin metabolites in the cerebrospinal fluid of chil-
dren with neurological disorders. Developmental Me-
dicine and Child Neurology, 1980, 22: 748-754.
Shea M Y, Pilkonis P A, Beckham E, Collins J F, Elkin
I, Sotsky S M, Docherty J P, Personality disorders
and treatment outcome in the NIMH treatment of
depression collaborative research program. American
Journal of Psychiatry, 1990,147: 711-718.
Sheldon M H, Varieties of human physique. Harper,
New York 1940.
Shen Y FC, Wang Y F, Yang X L, An epidemiological
investigation of minimal brain dysfunction in six
elementary schools in Beijing. Journal ofChild Psy-
chology and Psychiatry, 1985, 26: 5: 777-787.
Shepherd M, Oppenheim B, Mitchell S, Childhood be-
haviour and mental health. University of London
Press, London 1971.
Shereshefsky P, Yarrow L J, Psychological aspects of a first
pregnancy. Raven Press, New York 1973.
Shutdeworth J, Psychoanalytic theory and infant deve-
lopment. I: Miller L et al (red) Closely observed in-
fants. Duckworth, London 1989, 22-51.
Siegel D, The developing mind. Towards a neurobio-
logy of interpersonal experience. Guilford Press,
New York 1999.
Siever L J, Davis К L, A psychobiological perspective
on the personality disorders. American Journal of
Psychiatry, 1991,148:12:1647-1658.
Sigvardsson S, von Knorring A-L, Bohman M, Clon-
inger С R, An adoption study of somatoform dis-
orders. Identification of two discrete somatoform
disorders. Archives of General Psychiatry, 1984, 41:
863-871.
Sigvardsson S, Bohman M, Cloninger С R, Structure
and stability of childhood personality: Prediction of
later social adjustment. Journal of Child Psychology
and Psychiatry, 1987, 6: 929.
Sigvardsson S, Bohman M, Cloninger С R, Replication
of the Stockholm adoption study of alcoholism.
Confirmatory cross-fostering analysis. Archives of
General Psychiatry, 1996, 53: 681-687.
17-782
Silander C:son H, Malmgren K, Uvebrant P, Kirurgisk
behandling effektiv vid epilepsi. Ldkartidningen,
1997, 94: 2283-2286.
Silk К R, Lee S, Hill E M, Lohr N E, Borderline per-
sonality disorder symptoms and severity of sexual
abuse. American Journal of Psychiatry, 1995,152: 7:
1059-1064.
Sillanpaa M, Social adjustment and functioning of
chronically ill and impaired children and ado-
lescents. Acta Paediatrica Scandinavica, 1987, 340.
Sillanpaa M, Anttila P, Increasing prevalence of head-
ache in 7-year-old school-children. Headache, 1996,
36: 446-470.
Silverman J M et al, Affective and impulsive persona-
lity disorder traits in the relatives of patients with
borderline personality disorder. American Journal of
Psychiatry, 1991,148:10:1378-1385.
Silverstein E S, Parrish M A, Johnston M V, Adverse
behavioral reactions in children treated with car-
Ъатагер'те. Journal of Pediatrics, 1982,101: 785-787.
Simeon J G, Dinicola F, Ferguson В et al, Adolescent
depression: A placebo-controlled fluoxetine treat-
ment study and follow-up. Progress ofNeuro-Psycho-
pharmacology and Biological Psychiatry, 1990,14:
791-795.
Siomopoulos V, Psychogenic encopresis treated with
imipramine. JAMA, 1976, 235:1842.
Sjolin S, Smedby B, The state of health of Swedish
children. Acta Paediatrica Scandinavica, 1979, suppl
275:16-27.
Skoog G, Skoog I, A 40-year follow-up of patients with
obsessive-compulsive disorder. Archives of General
Psychiatry, 1999, 56:121-127.
Skuse D, Extreme deprivation in early childhood. II.
Theoretical issues and a comparative review. Journal
of Child Psychology and Psychiatry, 1984, 25: 543-572.
Skuse D H, James R S, Bishop D V, Coppin B, Dalton
P, Aamodt-Leeper G, Bacarese-Hamilton M, Cres-
well C, McGurk R, Jacobs P A, Evidence from Tur-
ner s syndrome of an imprinted X-linked locus affec-
ting cognitive function; Aven Comments, Nature,
1997,12: 387(6634): 652-653; Nature, 1997,12:
387(6634): 705-708.
Skynner O, One flesh - separate persons: Principles of
family and marital psychotherapy. Constable, London
1974-
Smith S D, Kimberling WJ, Pennington В F, Lubs H
A, Specific reading disability: Identification of an in-
514 БИБЛИОГРАФИЯ
herited form through linkage analysis. Science, 1983,
219:1345-I347-
Sobanski E, Marcus A, Hennighausen K, Hebebrand J,
Schmidt M H, Further evidence for a low body
weight in male children and adolescents with Asper-
ger's disorder. European Child and Adolescent Psychia-
try, 1999, 8: 312-34-
Socialstyrelsen, Rod och anvisningar. Atgarder mot miss-
handelav barn. 1970:14.
Socialstyrelsen, En undersokning от barnmisshandel och
skadlig uppvdxtmiljo. Socialstyrelsen i samarbete med
Allmanna Barnhuset 1975.
Socialstyrelsen, Socialstyrelsen redovisar. Barn- och ung-
domspsykiatrisk verksamhet i Sverige. 1980:2.
Socialstyrelsen, Allmanna rddfrdn Socialstyrelsen. Sekre-
tess inom hdlso- och sjukvdrden, omsorgsvdrden samt
socialtjdnsten. 1982:4.
Socialstyrelsen, Lakemedelsavdelningen, Workshopre-
kommendationer: Neuroleptikabehandling. Informa-
tion fran Socialstyrelsens Lakemedelsavdelning,
1989, 3: 62-67.
Socialstyrelsen, Allmanna rddfrdn Socialstyrelsen. Till-
dmpningav lagen отpsykiatrisk tvdngsvdrd. 1991:9.
Socialstyrelsen, Epilepsi: Forekomst, handldggning och
vdrdorganisation. Expertrapport. Maj. Stockholm
1993-
Socialstyrelsen, Allmanna rddfrdn Socialstyrelsen. LSS.
1994:1.
Socialstyrelsen, Socialstyrelsen Jbljer upp och utvdrderar.
Psykiatrisk tvdngsvdrd. Effekter av ny lagstiftning.
1994:2.
Socialstyrelsen, Social service, vdrd och omsorgi Svertge
ipp6. Stockholm 1996.
Socialstyrelsen, Insatserjbr barn och unga ipp8. Statistik:
Socialtjdnst. 1999:7.
Socialstyrelsen, SOS-Rapport. Sexuella overgrepp mot
barn. En kunskapsoversikt. 2000:1.
Solnit A J, A psychoanalytic view of play. The psycho-
analytic study of the child, 1987, 42, 205-219.
Sonesson I, TV- och videovildets inverkan pi barn och
ungdomar. I: von Feilitzen C, Forsman M, Roe К
(red) Vdldfrdn alia hdll. Forskningsperspektiv pa vald
i rorliga bilder. Brutus Ostlings Forlag, Stockholm
1993.
Sonesson L, Behandling av sangvatare med enuresa-
larm: En efrerundersokning. Ldkartidningen, 1985, 8:
20-21.
Sorensen S B, Rutter С М, Aneshensel С S, Depression
in the community: An investigation into age of on-
set. Journal of Consulting and Clinical Psychology,
I99L 59: 541-546.
SOSFS, Foreskrifter for hdlso- och sjukvdrdspersonal от
avfattande av intyg m m. 1981:25.
SOSFS, Foreskrifter for hdlso- och sjukvdrdspersonal от
det medicinska sprdket ijournaler m m. 1982:2.
SOSFS, Socialstyrelsens foreskrifter och allmanna rddom
utfdrdande av vdrdintyg enhgt lagen (ippr.1128) от
psykiatrisk tvdngsvdrd och lagen (ippr.mp) от rdtts-
psykiatrisk vdrd. 1991:27.
SOSFS, Socialstyrelsens foreskrifter och allmanna rod. Pa-
tientjournallagen. 1993:20.
SOSFS, Socialstyrelsens foreskrifter och allmanna rod.
Andring i SOSFS ippr.ij от utfdrdande av vdrdintyg
enligt lagen (ippr.1128) от psykiatrisk tvdngsvdrd och
lagen (ippi:ii2p) от rdttspsykiatrtsk vdrd. 1994:25 (M).
SOSFS, Allmanna rddfrdn Socialstyrelsen. Verksamhets-
chefinom hdlso- och sjukvdrd. 1997:8.
SOSFS, Socialstyrelsens foreskrifter och allmanna rdd.
Delegeringav arbetsuppgifter inom hdlso- och sjukvdrd
och tandvdrd. 1997:14 (M).
SOU, Unga lagovertrddare HI. ip$6drs klientundersok-
ning rorande ungdomsbrottslingar. Stockholm 1973:25.
SOU, Unga lagovertrddare IV. 1956 drs klientundersok-
ning rorande ungdomsbrottslingar. Stockholm
1973:49.
Speechley К N, Noh S, Surviving childhood cancer,
social support, and parents' psychological adjust-
ment. Journal of Pediatric Psychobgy, 1992,17:15-31.
Spencer E K, Cambell M, Children with schizophre-
nia: Diagnosis, phenomenology and pharmacothera-
py. Schizoprenia Bulletin, 1994, 20: 4: 713-725.
Spierings C, Poels P J E, Sijben N, Gabreels F J M,
Renier W O, Conversion disorders in childhood:
A retrospective follow-up study of 84 inpatients.
Developmental Medicine and Child Neurology, 1990,
32: 865-871.
Spinetta J J, Swarner J A, Sheposh J P, Effective paren-
tal coping following the death of a child from can-
cer. Journal of Pediatric Psychology, 1981, 6: 251-263.
Spitz R, Anaclitic depression: An inquiry into the genesis
of psychiatric conditions in early childhood. The psy-
choanalytic stuhy ojtne rV/^Anternahonii^briiver-
sities Press, New York 1946, 313-342.
Spitz R, The first year of life. International Universities
Press, New York 1965.
Spohr H L, Steinhausen H C, Der Verlauf der Alko-
БИБЛИОГРАФИЯ 515
holembryopathie. Monatschriftftir Kinderheilkunde,
1984,132: 844-849.
Springer T, Silk К R, A review of inpatient group
therapy for borderline personality disorder. Harv
Rev Psychiatry, 1996, 3:5: 268-278.
Sroufe A L, Socioemotional development. I: Osofsky J
(red) Handbook of infant development. Wiley, New
York 1979, 462-518.
Sroufe A L, Psychopathology as an outcome of
development. Developmental Psychopathology, 1997,
9: 251-268.
Stark К D, Childhood depression. A school-based inter-
vention, 37-45. Guilford Press, New York 1990.
Stattin H, Aterkommande brottslighet. I: Bremberg S
et al (red) Barnrapporten: Kunskapsbaserat folkhalso-
arbetefor Barn och Ungdom i Stockholms Ian.
Centrum for barn och unga, Stockholm 1998.
Stattin H, Magnusson D, Stability and change in cri-
minal behaviour up to age 30: Findings from a pro-
spective, longitudinal study in Sweden. British Jour-
nal of Criminology, 1991, 31: 327-346.
Stefanatos G A, Grover W, Geller E, Steroid treatment
effective in atypical case of Landau-Kleffner. Autism
Research Review International, 1995, 9:1.
Steffenburg S, Gillberg C, Steffenburg U, Psychiatric
problems in children with mental retardation and
seizure disorders. A populationbasedstudy. WHO 6th
Invitation Child and Adolescent European Research
Group Meeting, 3-5 sept, Goteborg 1992.
Steffenburg S, Gillberg C, Steffenburg U, Psychiatric
disorders in children and adolescents with mental
retardation and active epilepsy. Archives of Neurology,
1996, 53: 904-912.
Steffenburg U, Active epilepsy in mentally retarded child-
ren. Thesis. Goteborgs universitet, Goteborg 1997.
Steiger H, Zanko M, Sexual traumata among eating-
disordered, psychiatric, and normal female groups.
Journal of Interpersonal Violence, 1990, 5: 74-86.
Steimetz H, Galaburda A M, Planum temporale asym-
metry: In vivo morphometry affords a new perspec-
tive for neuro-behavioral research. Reading and wri-
ting: An Interdisciplinary Journal, 1991, 3: 331-343.
Steinberg D, Psychotic and other severe disorders in
adolescence. I: Rutter M, Hersov L (red) Child and
adolescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985, 567-583.
Steinhausen H C, Schindler H P, Stephan H, Compa-
rative psychiatric studies on children and adolescents
suffering from cystic fibrosis and bronchial asthma.
Child Psychiatry and Human Development, 1983,14:
2:117-130.
Stephenson J В Р, Nonepileptic seizures, anoxic-epilep-
tic seizures, and epileptic-anoxic seizures. I: Wallace
S (red) Epilepsy in children. Chapman & Hall Medi-
cal, London 1996, 5-26.
Stern A, Psychoanalytic therapy in the borderline neu-
roses. Psychoanalysis Quarterly, 1945,14:190-198.
Stern D, Spddbarnets interpersonella varld. Natur och
Kultur, Stockholm 1991.
Stern D, Moderskapskonstellationen, En integrerad syn pa
psykoterapi medfdrdldrar och smd barn. Natur och
Kultur, Stockholm 1996.
Stevens J R, Sachder K, Milstein V, Behavior disorders
of childhood and the encephalogram. Archives of
Neurology, 1968,18:160-177.
Stevenson J, Meares R, An outcome study of psycho-
therapy for patients with borderline personality dis-
order. American Journal of Psychiatry, 1992,149:
358-362.
Stevenson J, Grahamn P, Fredman G, McLoughlin V,
A twin study of genetic influences on reading and
spelling ability and disability. Journal of Child Psy-
chology and Psychiatry, 1987, 28: 229-246.
Stierlin H, Rucker-Embden I, Wetzel N, Wishing M,
The first interview with the family. Brunner/Mazel,
New York 1980, 5-110.
Stierlin H, Simon F, Wynne L, The language of family
therapy. Family Process Press, New York 1985.
Stone M H (red), Essential papers on borderline dis-
orders. One hundred years at the border. New York
University Press, New York 1986.
Stone M H, The fate of borderline patients. The Guil-
ford Press, New York 1990.
Stordy В J, Benefit of docosahexaenoic acid supple-
ments to dark adaptation in dyslexics. Lancet, 1995,
346-385.
Stores G H J, Reading skills of children with generali-
sed or focal epilepsy attending ordinary school.
Developmental Medicine and Child Neurology, 1976,
18: 705-716.
Stores G, Types of childhood epilepsy misdiagnosed as
psychiatric disorder. European Journal of Child and
Adolescent Psychiatry, 1992,1: 222-226.
Stotsky В A, Browne T H, Lister B, Differences among
emotionally disturbed children in three treatment
and school settings: Discriminant function and
516 БИБЛИОГРАФИЯ
multiple regression analysis. Child Psychiatry and
Human Development, 1987,17: 235.
Strachan J G, Conspicuous firesetting in children.
British Journal of Psychiatry, 1981,138: 26.
Strang J, Connell P, Clinical aspects of drug and alco-
hol abuse. I: Rutter M, Hersov L (red) Child and
adolescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985, 501-515.
Strasburger V C, Adolescent and the media. Medical and
psychological impact. Sage, Thousand Oaks 1993.
Strober M, Family-genetic perspectives on anorexia
nervosa and bulimia nervosa. I: Brownell К D, Fair-
burn С G (red) Eating disorders and obesity. Guilford
Press, New York och London 1995, 212-218.
Strober M, Lampert C, Morrell W, Burroughs J, Jacobs
C, A controlled family study of anorexia nervosa:
Evidence of familial aggregation and lack of shared
transmission with affective disorders. International
Journal of Eating Disorders, 1990, 9: 239-253.
Strober M, Schmidt-Lackner S, Freeman R, Bowers S,
Lampert C, DeAntonio M, Recovery and relapse in
adolescents with bipolar affective illness: A five-year
naturalistic, prospectiv follow-up. Journal of the
American Academy of Child and Adolescent Psychiatry,
1995» 34: 6: 724-731.
Strunk R C, Mrazek D A, Wolfson Fuhrmann G S,
LaBrecque J F, Physiologic and psychological charac-
teristics associated with deaths due to asthma in
childhood. Journal of the American Medical Associa-
tion, 1985, 254:1193-1198.
Stunkard A J, Grace W J, Wolff H G, The night-eating
syndrome. A pattern of food intake among certain
obese patients. American Journal of Psychiatry, 1955,
19: 78-86.
Suddath R L, Christison G W, Torrey E F, Casanova M
F, Weinberger D R, Anatomical abnormalities in the
brains of monozygotic twins discordant for schizo-
phrenia. New England Journal of Medicine, 1990, 322:
789-794.
Suikkila J, Normer och normkonflikter blandfinska
immtgrantungdomar och svenska ungdomar. Krimi-
nalvetenskapliga institutet. Stockholms universitet,
Stockholm 1977.
Sullivan W C, A note on the influence of maternal
inebriety on the offspring. Journal of Mental Science,
1899, 45: 489-503.
Summit R C, The child sexual abuse accomodation
syndrome. Child Abuse and Neglect, 1983, 2:177-193.
Sundgot-Borgen J, Prevalence of eating disorders in
elite female athletes. International Journal of Sport
Nutrition, 1993, 3: 29-40.
Svedin С G, Skoldaghemseleverp& hogstadiet och deras
familjer. Thesis. Nr 181. Linkopings universitet,
Linkoping 1984a.
Svedin С G, Skoldaghemmen i Sverige: Historik, organi-
sation och verksamhet. Rapport nr 3. Barn- och ung-
domspsykiatriska kliniken, Regionsjukhuset i Lin-
koping, Linkoping 1984b.
Svedin С G, Oppenvdrdsstatistik i E-ldn. Stencil. Barn-
och ungdomspsykiatriska kliniken, Regionsjukhuset
i Linkoping, Linkoping 1988.
Svedin С G, Sexuella overgrepp mot barn. Definitioner
och forekomst. Expertrapport. Socialstyrelsen, Stock-
holm 1999.
Svedin С G, Sexuella overgrepp mot barn. Behandling-
en oversikt. Expertrapport. Socialstyrelsen, Stock-
holm 2000.
Svedin С G, Wadsby M, Hur gar det for lagstadiets
skoldaghemselever? En 4-arsuppfoljning av skolans
problembarn. Nordisk Psykiatrisk Tidsskrifi, 1991,
45:171-183.
Svedin С G, Helgesson M, Gustafsson P, Olsson G,
Pettersson U, Medicinska Programmet Psykisk ohalsa.
Deli Besknvningav omrddet. Ostergotlands lans
landsting, Linkoping 1998.
Swedo S E, Shapiro M B, Grady С L et al, Cerebral
glucose metabolism in childhood onset obsessive-
compulsive disorder. Archives of General Psychiatry,
1989, 46: 518-523.
Sveri B, Utlanningars brottslighet. Enjamforebe mellan
от grovre brott overtygade personer 1967 och 1977.
Stockholms universitet, Stockholm 1980.
Swettenham J, Detection of autism in primary care:
Advances in the assessment & management of
autism. ACCP Occasional Papers, 1996,13.
Swift W J, Ritholz M, Kalin N H, Kaslow N, A follow-
up study of thirty hospitalized bulimics. Psychoso-
matic Medicine, 1987, 49: 45-55.
Swirsky-Saccetti T et al, Neuropsychological function
in borderline personality disorder. Journal of Clinical
Psychology, 1993, 49: 3: 385-396.
Syvalahti R, Lukemis -ja Kirioittamishdiro. Koulun
erityispalvelu OY, Helsinki 1975.
Szabo С A, Wyllie E, Dolske M, Stanford L D, Kotagal
P, Comair Y G, Epilepsy surgery in children with
pervasive developmental diorder. Pediatric
БИБЛИОГРАФИЯ 517
Neurology, 1999» 20: 5: 349-353-
Szabo С S, Magnus С, Complex partial seizures in an
adolescent psychiatric inpatient setting. Journal of
Child and Adolescent Psychiatry, 1999, 38: 4: 477-479.
Szmukler G I, Eisler I, Russell GFM, Dare C, Ano-
rexia nervosa: Parental «expressed emotion« and
dropping out of treatment. British Journal of Psychia-
try, 1985,147: 265-271.
Soderbergh S, Barnets tidiga sprakutveckling. Liber,
Stockholm 1988.
Soderlund S, Strandvik B, Akut huk hos barn. Akut
gastroenterologi. Кар 13. Tika, Lund 1984.
Takamatsu G (red), Barnet vifiitt ...en bok от Downs
syndrom. Bokforlaget, Gavle 1989.
Takei N, Sam P, O'Callaghan E, Murray G K, Glover
G, Murray R M, Prenatal exposure to influenza and
the development of schizophrenia: Is the effect con-
fined to females? American Journal of Psychiatry,
I994> 151:1:117-119.
Tallal P, Sainburg R L, Jernigan T, The neuropathology
of developmental dysphasia: Behavioral, morpholo-
gical and psysiological evience for a pervasive tem-
poral processing disorder. Reading and writing: An
interdiscliplinary journal, 1991, 3: 363-377.
Tallian К В, Nahata M С, Lo W, Tsao С Y, Gabapentin
associated with aggressive behavior in pediatric pa-
tients with seizures. Epilepsia, 1996, 37: 5:501-502.
Target M, Fonagy P, Efficacy of psychoanalysis for
children with emotional disorders. Journal of the
American Academy of Child and Adolescent Psychiatry,
I994> 33: 361-371-
Tarleton J, Saul R, Molecular genetic advances in fra-
gile X syndrome. Journal of Pediatrics, 1993,122: 2:
169-185.
Tassinari С A, Bureau M, Dravet C, Dalla Bernardina
B, Roger J, Epilepsy with continuous spikes and
waves during slow sleep otherwise described as ESES
(epilepsy with electrical status epilepticus during
sleep). I: Roger J, Bureau M, Dravet C, Dreifuss F
E, Perret A, Wolf P (red) Epileptic syndromes in in-
fancy, childhood and adolescence. 2 u. John Libbey &
Company, London 1992, 245-256.
Taylor D C, Developmental and behavioural differen-
ces between males and females with special reference
to epilepsy. I: Trimble M R (red) Women and epilep-
sy. Wiley, Chichester, New York, Brisbane, Toronto,
Singapore 1991, 65-86.
Taylor D C, Psychiatric aspects. I: Wallace S (red)
Epilepsy in children. Chapman & Hall Medical,
London 1996, 601-616.
Taylor D C, Szatmari P, Boyle M H, Offord D R,
Somatization and the vocabulary of everyday bodily
experiences and concerns: A community study of
adolescents. Journal of the American Academy of
Child and Adolescent Psychiatry, 1996, 35: 491-499.
Taylor E, Drug treatment. I: Rutter M, Hersov L (red)
Child and adolescent psychiatry. Modern approaches.
Blackwell Scientific Publications, Oxford 1985,
780-793.
Taylor E (red), The overactive child. Clinics in Develop-
mental Medicine, 1986a, 97.
Taylor E, Hyperactivity. British Journal of Psychiatry,
1986b, 149: 562-573.
Taylor E, Disorders involving disruptive conduct. Paper.
International Symposium »Needs and Prospects of
Child and Adolescent Psychiatry«, mars. Mannheim
1988.
Theander S, Outcome and prognosis in anorexia ner-
vosa and bulimia: Some results of previous investiga-
tions compared to those of a Swedish long-term stu-
dy. Journal of Psychiatric Research, 1985,19: 493-508.
Thiel A, Broocks A, Ohlmeier M, Jacoby G E, Schiiss-
ler G, Obsessive-compulsive disorder among pati-
ents with anorexia nervosa and bulimia nervosa.
American Journal of Psychiatry, 1995,152: 72-75.
Thoennes A, Tjaden P G, The extent, nature and valid-
ity of sexual abuse allegations in custody/visitation
disputes. Child Abuse and Neglect, 1990,14:151-163.
Thomas A, Chess S, Temperament and development.
Brunner/Mazel, New York 1977.
Thomas A, Herzig M E, Korn S, Behavioral individua-
lity in early childhood New York University Press,
New York 1963.
Thomas A, Chess S, Birch H G, Temperament and
behavior disorders in children. New York University
Press, New York 1968.
Thompson R A, Lamb M E, Temperamental influences
on stranger sociability and the security of attachment.
American Psychology Association, Washington DC
1982.
Thompson R J, Hodges K, Hamlett К W, A matched
comparison of adjustment in children with cystic
fibrosis and psychiatrically referred and nonreferred
children. Journal of Pediatric Psychology, 1990,15:
747-759-
518 БИБЛИОГРАФИЯ
Thompson R J, Gustafson К E, George L K, Spock A,
Change over a 12-month period in the psychological
adjustment of children and adolescents with cystic
fibrosis. Journal ofPediatric Psychobgy, 1994,19:
189-203.
Thomsen P H, Obsessive-compulsive disorder in child-
ren and adolescents. A review of the literature. Euro-
pean Child and Adolescent Psychiatry, 1994a, 3: 3:
138-158.
Thomsen P H, Obsessive-compulsive disorder in child-
ren and adolescents. A 6-22 years follow-up study.
Clinical descriptions. European Child and Adolescent
Psychiatry, 1994b, 3: 82-96.
Thomsen P H, Borderline conditions in childhood. A
register-based follow-up study over a 22-year period.
Psychopathology, 1996a, 29: 6: 357-362.
Thomsen P H, Schizophrenia with childhood and
adolescent onset: A nationwide register-based study.
Acta Psychiatrica Scandinavica, 1996b, 94:187-193.
Thomsen P H, Child and adolescent obsessive-com-
pulsive disorder treated with citalopram: Findings
from an open trial of 23 cases. Journal of Child and
Adolescent Psychopharmacology, 1997, 7:157-166.
Thomsen P H, Obsessive-compulsive disorder in child-
ren and adolescents. Clinical guidelines. European
Child and Adolescent Psychiatry, 1998, 7:1-11.
Thornton C, Russell J, Obsessive compulsive comorbi-
dity in the dieting disorders. International Journal of
Eating Disorders, 1997, 21: 83-87.
Tienari P, Interaction between genetic vulnerability and
family environment: The Finnish adoptive family
study of schizophrenia. Acta Psychiatrica Scandina-
vica, 1991, 84: 460-465.
Tienari P, Sorri A, Naarala M, Lahti I, Bostrom Ch,
Wahlberg K-E, Pohjola J, Vaisanen E, Family envi-
ronment in schizophrenia. I: Perris C, Struwe G, Jans-
son В (red) Biological psychiatry. Elsevier/North-Hol-
land Biomedical Press, Amsterdam 1981,176-179.
Tierney E, Joshi P T, Llinas J F et al, Sertraline for ma-
jor depression in children and adolescents: Prelimi-
nary clinical experience. Journal of Child and Ado-
lescent Psychopharmacology, 1995, 5: 13-27.
Tikkanen M, Sofias egen bok. Forum, Stockholm 1998.
Tizard B, Adoption: A second chance. Open Books,
London 1977.
Tobin-Richards M H, Boxer A M, Petersen A C, The
psychological significance of pubertal change: Sex
differences in perceptions of self during early ado-
lescence. I: Brooks-Gunn J, Petersen А С (red) Girls
at puberty: Biological and psychosocial perspectives.
Plenum Press, New York 1983,127-154.
Tolan P H, Implications of age of onset for delin-
quency risk. Journal of Abnormal Child Psychology,
1987,15: 47-65.
Tomm K, The old hat doesn't fit. Family Therapy
Networker, 1983, 7: 39-41.
Tomm K, Ett perspektiv pa Milanosenterets systemiske
tilnaerming. Del 1 och 2. Fokuspa familjen, 1985,13:
67-82,123-145.
Tomm K, Systemisk intervjumetodik. En utveckling av
det terapeutiska samtalet. Mareld. Stockholm 1989.
Toolan J M, Suicide and suicidal attempts in children
and adolescents. American Journal of Psychotherapy,
1962,118: 719-724.
Touwen B, The examination of the child with minor
neurological dysfunction. Clinics in Developmental
Medicine, 1979, 71.
Towbin К E, Dykens E M, Pearson G S, Cohen D J,
Conceptualizing »borderline syndrome of child-
hood« and «childhood schizophrenia« as a develop-
mental disorder. Journal of the American Academy of
Child and Adolescent Psychiatry, 1993, 32: 4: 775-782.
Treasure J, Holland A J, Genetic vulnerability to eating
disorders: Evidence from twin and family studies. I:
Remschmidt H, Schmidt M (red) Anorexia nervosa -
Child and youth psychiatry: European perspectives.
Hogrefe & Huber Publishers, New York 1990,
59-68.
Treasure J, Holland A J, The aethiology of anorexia
nervosa: evidence from discordant twins. I: (red)
Paper presented at the 2nd International Symposium
on Disorders of Eating Behaviour. Pavia, Italy 1992.
Treasure J, Wheeler M J, King E A, Gordon PAL,
Russell G F M, Weight gain and reproductive func-
tion: Ultrasonographic and endocrine features in
anorexia nervosa. Clinical Endocrinology, 1988, 29:
607-616.
Trevarthen C, Brain development, infant communica-
tion, and empathy disorders: Intrinsic factors in
child mental health. Developmental Psychopathology,
1994, 6: 597-633.
Trevathan E, Yeargin-Allsopp M, Murphy С С, Ding
G, Epilepsy among children with mental retarda-
tion. Annual Neurology, 1988, 24: 321.
Trimble M R, Antiepileptic drugs, cognitive function
and behavior in children: Evidence from recent
БИБЛИОГРАФИЯ 519
studies. Epilepsia, 1990, 31: 4: 30-34.
Trimble M R, The schizophrenia-like psychosis of
epilepsy. Journal of Neuropsychiatry, Neuropsychology
and Behavioural Neurology, 1992, 55: 2:103-107.
Triseliotis J, In search of origins. The experiences of adop-
ted people. Routledge & Kegan Paul, London 1973.
Trott G E, Friese H J, Menzel M et al, Use of moclobe-
mide in children with attention deficit hyperactivity
disorder. Psychopharmacology, 1992,106:134-136.
Tuchman R, Rapin I, Shinnar S, Autistic and dysphasic
children. II. Epilepsy. Pediatrics, 1991, 88: 6:
1219-1225.
Tunving K, Vardav narkomaner. Liber, Stockholm
1982.
Turnbull S, Ward A, Treasure J L, Jick H, Derby L, The
demand for eating disorder care: An epidemiological
study using the General Practice Research Database.
British Journal of Psychiatry, 1996,169: 705-712.
Tuvemo T, Sangvatning. Skolhalsovarden SO, Stock-
holm 1988.
Tyrer P, Casey P, Ferguson B, Personality disorder in
perspective. British Journal of Psychiatry, 1991,159:
463-472.
Uddenberg N, Engleson I, Prognosis of post partum
mental disturbance: A prospective study of primi-
parous women and their 4 1/2 year old children.
Acta Psychiatrica Scandinavica, 1978,58: 201-212.
Udwin O, Yule W, A cognitive and behavioural pheno-
type in Williams syndrome. Journal of Clinical and
Experimental Psychology, 1990,13: 232-244.
Urion D K, Psychiatric aspects of epilepsy in children.
I: Devinsky O, Theodore W H (red) Epilepsy and
behavior. Wiley, New York 1991,129-133.
Vahlquist B, Migraine in children. International
Archives of Allergy, 1955, 7: 348-355.
Vaillant G, The natural history of alcoholism revisited.
Harvard University Press, Cambridge MA 1995.
Wald A, Chandra R, Chiponis D, Gabel S, Anorectal
function and continence mechanisms in childhood
encopresis. Journal of Paediatrics and Gastroentero-
logical Nutrion, 1986, 5: 346-351.
Waldinger R J, Intensive psychodynamic therapy with
borderline patients: An overview. The American
journal of Psychiatry, 1987, 3: 267-274.
Waldrop M, Halverson C, Minor physical anomalies
and hyperactive behaviour in young children. The
exceptional infant. Vol 2. Brunner /Mazel, New York
1971.
Walker L S, Greene J W, Children with recurrent
abdominal pain and their parents: More somatic
complaints, anxiety, and depression than other
patient families. Journal of Pediatric Psychology, 1989,
14: 231-243.
Walker L S, Greene J W, Negative life events and
symptom resoluation in pediatric abdominal
patients. Journal of Pediatric Psychobgy, 1991,16:
341-360.
Walker L S, Zeman J K, Parental response to child
illness behavior. Journal of Pediatric Psychology, 1992,
17: 49-71.
Walker L S, Ford M B, Donald W D, Cystic fibrosis
and family stress: Effects of age and severity of ill-
ness. Pediatrics, 1987, 79: 239-246.
Walker L S^Garber J, Greene J W, Somatization symp-
toms in pediatric abdominal pain patients: Relation
to chronicity of abdominal pain and parent somati-
zation. Journal ofAbnomal Child psychology, 1991,19:
379-394-
Walker L S, Garber J, Greene J W, Psychosocial corre-
lates of recurrent childhood pain: A comparison of
pediatric patients with recurrent abdominal pain,
organic illness and psychiatric disorders. Journal of
Consulting and Clinical Psychology, 1993,102:
248-258.
Waller D, Fairburn С G, McPherson A, Kay R, Lee A,
Nowell T, Treating bulimia nervosa in primary care:
A pilot study. International Journal of Eating Dis-
orders, 1996,19: 99-103.
Waller G, Sexual abuse as a factor in eating disorders.
British Journal of Psychiatry, 1991,159: 664-671.
Waller G, Everill J, Sexual abuse and bulimic symtoms:
The mediating role of dissociation. Conference, Eating
Disorder '95, London 1995.
Wallerstein J S, Children of divorce. American Journal
of Orthopsychiatry, 1984, 54: 444-458.
Wallerstein J S, Kelly J B, Surviving the breakup. Grant
Mclntyre, London 1980.
Wallin L, Severe mental retardation in a Swedish
industrial town. An epidemiological and clinical
investigation. Scandinavian University Books,
Akademifbrlaget, Goteborg 1974.
Walsh В Т, Croft С В, Katz J L, Anorexia nervosa and
salivary gland enlargement. International Journal of
Psychiatry in Medicine, 1981,11: 255-261.
520 БИБЛИОГРАФИЯ
Valtonen H, Verbalisering, konfrontation, klarifikation
och tolkning. I: Jokipaltio L M, Lyytikainen K,
Valtonen H (red) Psykoterapi for barn. Norstedts,
Stockholm 1989.
Vandereycken W, Kog E, Vanderlinden J, The family
approach to eating disorders. PMA: Publishing Corp,
New York 1989.
Vandvik I H, Mental health and psychosocial functio-
ning in children with recent onset of rheumatic di-
sease. Journal of Child Psychology and Psychiatry,
1990, 31: 961-971.
Vandvik I H, Hoyeraal H M, Fagertun H, Chronic
family difficulties and stressful life events in recent
onset juvenile chronic arthritis. Journal of Rheuma-
tology, 1989,16:1088-1092.
Varni J W, Katz E R, Colegrove R, Dolgin M, The im-
pact of social skills training on the adjustment of
children with newly diagnosed cancer. Journal of
Pediatric Psychology, 1993,18: 751-767.
Warren W, A study of adolescent psychiatric in-pati-
ents and the outcome six or more years later. II. The
follow-up study. Journal of Child Psychology and
Psychiatry, 1965, 6:141-160.
Wasserman A L, Whitington P F, Rivara F P, Psycho-
genic basis for abdominal pain in children and ado-
lescents. Journal of the American Academy of Child
and Adolescent Psychiatry, 1988, 27:179-184.
Wasserman D, CuUberg J, Early separation and suicidal
behavior in parental homes of 40 consecutive suicide
attempters. Acta Psychiatrica Scandinavica, 1989, 79:
296-302.
Watanabe K, Benign partial epilepsies. I: Wallace S
(red) Epilepsy in children. Chapman & Hall Medical,
London 1996, 302-307.
Watkins B, Bentovim A, The sexual abuse of male
children and adolescents: A review of current
research. Journal of Child Psychology and Psychiatry,
1992, 33:1:197"*48.
Watson В U, Miller T K, Auditory perception, phono-
logical processing speed and reading ability/disabili-
ty. Journal of Speech and Hearing Research, 1993, 36:
850-863.
Weaver T L, Clum G A, Early family environments
and traumatic experiences associated with borderline
personality disorder. Journal of Consulting Clinical
Psychology, 1993, 61: 6:1068-1075.
Weil A, The basic core. Psychoanalytic Study of the
Child, 1970, 25: 442-460.
Weisaeth L, Mehlum L, Manniskor, trauman och kriser.
Natur och Kultur, Stockholm 1997.
Weisz J R, Donenberg G R, Han S S, Weiss B, Bridg-
ing the gap between laboratory and clinic in child
and adolescent psychotherapy. Journal of Consulting
and Clinical Psychology, 1995a, 63: 5: 688-701.
Weisz J R, Weisz B, Han S S, Granger D A, Morton T,
Effects of psychotherapy with children and ado-
lescents revisited: A meta-analysis of treatment out-
come studies. Psychological Bulletin, 1995b, 117: 3:
450-468.
Vela R, Gottlieb H, Gottlieb E, Diagnostic criteria for
borderline conditions in children. Paper. The 27th
Annual Meeting of the American Academy of Child
Psychiatry, oktober. Chicago 1980.
Velez С N, Cohen P, Suicidal behavior and ideation in
a community sample of children: Maternal and
youth reports. Journal of the American Academy of
Child and Adolescent Psychiatry, 1988, 27: 349-356.
Weller E B, Weller R A, Fristad M A, Bipolar disorder
in children: Misdiagnosis, underdiagnosis and future
directions, Journal of the American Academy of Child
and Adolescent Psychiatry, 1995, 34: 6: 709-723.
Vellutino F R, Dyslexia: Theory and research. MIT Press,
Cambridge MA 1979.
Vellutino F R, Dyslexia. Scientific American, 1987, 256:
20-27.
Welsh W, Welsh J J, Healy M P, Central auditory
testing and dyslexia. Laryngoscope, 1980, 90: 972.
Wender P H, The contribution of adoption studies to
an understanding of the phenomenology and etio-
logy of borderline schizophrenia. I: Hartocolis P
(red) Borderline personality disorders. International
Universities Press, New York 1977.
Verdoux H, Geddes J R, Takei N, Lawrie S M, Bovet P,
Eagles J M, Heun R, McCreadie R G, McNeil T F,
O'Callaghan E, Stober G, Willinger U, Wright P,
Murray R M, Obstetric complications and age at
onset in schizophrenia: An international collabora-
tive meta-analysis of individual patient data. Ameri-
can Journal of Psychiatry, 1997,154: 9:1220-1227.
Verhulst F, Vander Lee J, Akkerkwis G, Sandus-Wond-
stra J, Timmer F, Donkhortst I, The Prevalence of
nocturnal enuresis: Do DSM-III criteria need to be
changed? Journal of Child Psychology and Psychiatry,
1985, 26: 989-993-
Werner E E, Stress and protective factors in childrens'
lives. I: Nicol A R (red) Longitudinal studies in child
БИБЛИОГРАФИЯ 521
psychology and psychiatry. Wiley, New York 1985.
Werner E, Smith R, Overcoming the odds. High risk
children from birth to adulthood. Conell University
Press, New York 1992.
Werry J S, Quay H C, The prevalence of behaviour
symptoms in younger elementary school children.
American Journal of Orthopsychiatry, 1971, 41:136.
Whilscher С R, A brief review of studies of piracetam
in dyslexia. Journal of Psychopharmacology, 1987,1:
95-100.
Whitaker A, Johnson J, Shaffe D, Rapoport J L, Kali-
kow K, Walsh В T, Davies M, Braiman S, Dolinsky
A, Uncommon troubles in young people. Archives of
General Psychiatry, 1990, 47: 487-496.
White J, MoffitT E, Earls F, Robins L, Silva P, Preschool
predictors of conduct disorder. Criminology, 1991.
White K, Kolman M L, Wexler P, Polin G, Winter R J,
Unstable diabetes and unstable families: A psycho-
social evaluation of diabetic children with recurrent
ketoacidosis. Pediatrics, 1984, 73: 749-755.
White M, Epston D, Narrativ terapi: En introduktion.
Mareld, Stockholm 2000.
WHO och Socialstyrelsen, ICD-10. Klassifikation av
sjukdomar och halsoproblem. Kapitei V, Psykiska sjuk-
domar och syndrom samt beteendestorningar.
Stockholm 1997.
WHO, World Health Organization, The ICD-10 classi-
fication of mental and behavioural disorders. 10 u.
Geneve 1993.
Wiberg B, Barnets forsta levnadstimme. Nordisk
Psykiatrisk Tidskrift, 1988: 42,18.
Widlund I (red), Gruppanalys. Natur och Kultur,
Stockholm 1995.
Widom C, The cycle of violence. Science, 1989, 244:
160.
Widom С S, Avoidance of criminality in abused and
neglected children. Psychiatry, 1991, 54:162-174.
Wiesel F-A, Bjerkenstedt L, Tyrosine transport as an
indicator of cell membrane dysfunction in schizo-
phrenia. Prostataglandins, Leucotrienes and Essential
Fatty Acids, 1996, 55:1: 2: 55-58.
Wieselgren I-M, Prognosis and early prognostic factors in
schizophrenia. Thesis. Uppsala 1995.
Wikstrom P-O H, Patterns of crime in a birth cohort.
Sex, age and social class differences. Project Metropoli-
tan research report, no 24. Stockholms universitet,
Stockholm 1987.
de Wilde E J, Kienhorst I C, Diekstra R F, Wolters W
H et al, The relationship between adolescent sui-
cidal behavior and life events in childhood and ado-
lescence. American Journal of Psychiatry, 1992,149:
45-5I-
Will D, Approaching the incestuous and sexually abu-
sive family. Journal ojAdolescence, 1983, 6: 231-234.
Wille S, Arftlighet men inte psykisk storning hos barn
med nattenures. Lakartidningen, 1990, 87:
2343-2344-
Wilson G T, Treatment of bulimia nervosa: When CBT
fails. Behaviour Research and Therapy, 1996, 34:
197-212.
Wilson P, Hersow L, Individual and group psycho-
therapy. I: Rutter M, Hersow L (red) Child and ado-
lescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985.
Wilson R S, Garrow D C, Klawans H L, Significance
of genetic factors in Gilles de la Tourettes syndrome:
A review/Behaviour Genetics, 1978, 8: 503-510.
Windheuser H J Anxious mothers as models for coping
with anxiety. Behavioural Analysis and Modification,
*977> 2: 39-58-
Winding R, Inte kan det val vara mojligt: Sexuellt ut-
nyttjande av sma barn inom familjen. Psykologi-
forlaget, Stockholm 1986.
Wing L, Gould I, Severe impairments of social interac-
tion and associated abnormalities in children: Epide-
miology and classification. Journal of Autism and
Childhood Schizophrenia, 1979, 9:11-29.
Vinnerljung B, Fosterbarn som vuxna. Arkiv forlag,
Lund 1996.
Winnicott D W, The maturational process and the faci-
litating environment. International Universities Press,
New York 1965.
Winnicott D W, The theory of the parent-infant rela-
tionship. I: The maturational process and the facilita-
ting environment. Hogarth Press, London 1972,
37-55.
Winnicott D W, Appetite and emotional disorder. I:
Through paediatrics to psycho-analysis. The Hogarth
Press, London 1977, 33-51.
Winnicott D W, Lek och verklighet. Natur och Kultur,
Stockholm 1995.
Winnicott D W, Barnet, familjen och omvarlden. Natur
och Kultur, Stockholm 1998.
Wolf P, Juvenile absence epilepsy. I: Roger J, Bureau C,
Dravet F E, Dreifuss A, Perret A, Wolf P (red) Epi-
leptic syndromes in infancy, childhood and adolescence.
522 БИБЛИОГРАФИЯ
2 u. John Libbey & Company Ltd, London 1992,
307-312.
Wolfe В E, Metzger E, Jimerson D C, Research update
on serotonin function in bulimia nervosa and ano-
rexia nervosa. Psychopharmacological Bulletin, 1997,
33: 345-354-
WolfFS, Non-delinquent disturbances of conduct. I:
Rutter M, Hersov L (red) Child and adolescent psy-
chiatry. Modern approaches. Blackwell Scientific
Publications, Oxford 1985.
WolfFS, Loners: The life path of unusual children.
Routledge, London 1995.
Wolkind S, Rutter M, Socialcultural factors. I: Rutter
M, Hersov L (red) Child and adolescent psychiatry.
Modern approaches. Blackwell Scientific Publica-
tions, Oxford 1985a.
Wolkind S, Rutter, M, Separation, loss and family rela-
tionships. I: Rutter M, Hersov L (red) Child and
adolescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985b, 34-57.
Wolkind S, de Salis W, Infant temperament, maternal
mental state and child behavioural problems. I: Por-
ter R, Collins G M (red) Temperamental differences
in infants and young children. Pitman, London 1982.
Volkmar F R, Brief report: Diagnostic issues in autism:
Results of the DSM-IV field trial. Journal of Autism
and Developmental Disorders, 1996a, 26: 2:155-157.
Volkmar F R, Childhood and adolescent psychosis: A
review of the past 10 years. Journal of the American
Academy of Child and Adolescent Psychiatry, 1996b,
35: 7: 843-851.
Wood A, Harrington R, Moore A, Controlled trial of a
brief cognitive-behavioural intervention in ado-
lescent patients with depressive disorders. Journal of
Child Psychology and Psychiatry and Allied Disciplines,
1996, 37: 6: 737-746.
Wood B, Watkins J B, Boyle J T, Nogueira J, Zimand
E, Carroll L, Psychological functioning in children
with Crohn's disease and ulcerative colitis: Implica-
tions for models of psychobiological interaction.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1987, 26: 774-781.
Wooden W S, The flames of youth. Psychology Today,
1985,19: 22.
Woods P J, Morgan В T, Day В W, Jefferson T, Harris
C, Findings on a relationship between type A be-
havior and headaches. Journal of Behavioral
Medicine, 1984, 7: 277-286.
Worchel F F, Nolan В F, Willson V L, Purser J S, Co-
peland D R, Pfefferbaum B, Assessment of depres-
sion in children with cancer. Journal of Pediatric Psy-
chology, 1988,13:101-112.
Worchel F F, Wasserman A L, Friedman A G, Fair-
clough D, Social competence and behavioral adjust-
ment of children who are long-term survivors of
cancer. Pediatrics, 1989, 83:18-25.
Wormnes B, Hillestad P E, Wikstrom P O, Hypnos i
teori, metodik och terapi. Natur och Kultur, Stock-
holm 1992.
Vostanis P, Harrington R, Cognitive-behavioural treat-
ment of depressive disorder in child psychiatric
patients: Rationale and description of a treatment
package. Journal of European Child and Adolescent
Psychiatry, 1994, 3:111-123.
Wrangsjo В (red), Kroppsorienteradpsykoterapi. Natur
och Kultur, Stockholm 1987.
von Wright G H, Explanation and understanding.
Cornell University Press, Ithaca, New York 1971.
Wright L, Walker С Е, Treatment of the child with
psychogenic encopresis. An effective program of
therapy. Clinics in Pediatrics, 1977,16:1042-1045.
Vygotsky L, Thougt and language. Wiley, New York
1962.
Wyman P A, Cowen E L, Work W C, Raoof A et al,
Interviews with children who experience major life
stress: Family and child attributes that predict resi-
lient outcome. Journal of the American Academy of
Child and Adolescent Psychiatry, 1992, 31: 904-910.
Wynne L C, Current concepts about schizophrenics
and family relations. Journal of Nervous and Mental
Disease, 1981,169: 2: 82-89.
Wynne L C, Family research and family therapy: A
reunion? Journal of Marital and Family Therapy,
1983, 9:113-118.
Wanman A, Craniomandibular disorders in adoles-
cents. Swedish Dental Journal, 1987, 44.
Yarnell H, Firesetting in children. American Journal of
Orthopsychiatry, 1940,10: 272.
Yeager С A, Lewis D O, Mortality in a group of forme-
ly incarcerated juvenile delinquents. American Jour-
nal of Psychiatry, 1990,147: 612-614.
Young I, Goldsmith A, Treatment of encopresis in a
day treatment program. Psychoter Theory Res Prac,
1972, 9: 231-235.
Young J, Cognitive therapy for personality disorders: A
БИБЛИОГРАФИЯ 523
schema-focused approach, Professional Resource Ex-
change, 1990, 9-18.
Young J K, Estrogen and the etiology of anorexia ner-
vosa. Neuroscience and Biobehavioural Reviews, 1991,
15: 327-331.
Young S E, Mikulich S K, Goodwin M B, Hardy J,
Martin С L, Zoccolillo M S, Crowley T J, Treated
delinquent boys' substance use: Onset, pattern, rela-
tionship to conduct and mood disorders. Drug and
Alcohol Dependence, 1995, 2:149.
Yule W, Rutter M, Reading and other learning diffi-
culties. I: Rutter M, Hersov L (red) Child and ado-
lescent psychiatry. Modern approaches. Blackwell
Scientific Publications, Oxford 1985, 444-464.
Zanarini M C, Frankenburg F R, Dubo E D, Sickel A
E, Trikha A, Levin A, Reynolds V, Axis I comorbidi-
ty of borderline personality disorder. American Jour-
nal of Psychiatry, 1998,155:12:1733-1739.
Zarb J, Cognitive-behavioral assessment with adolescents.
Brunner/Mazel Inc 1992, 51-64, 87-101.
Zaremba С Z, Rapoport J L, Wolff R P, Behavioral
treatment for obsessive-compulsive disorder in child-
hood. I: Rapoport J L (red) Obsessive-compulsive dis-
order in children and adolescents. American Psychi-
atric Press, Washington 1989,169-185.
Zerbin-Rudin E, Congenital word blindness. Bulletin
of the Orton Society, 1967,17: 47-54.
Zetterqvist P, Klackenberg G, Billing L, Bjarke B,
Josephsson E, Lundstrom N R, Elfin face syndrome:
En ofta forbisedd diagnos. Ldkartidningen, 1982, 79:
1363-1366.
Ziegler R G, Impairment of control and competence in
epileptic children and their families. Epilepsia, 1981,
22: 339-346.
Zohar A H, Ratzoni G, Pauls D L, Apter A, Bleich A,
Kron S, Rappaport M, Weizman A, Cohen D, An
epidemiological study of obsessive-compulsive dis-
order and related disorders in Israeli adolescents.
Journal of the American Academy of Child and Ado-
lescent Psychiatry, 1992, 31: 6:1057-1061.
AkefeldtA, Prader-Willi syndrome: Epidemiological, be-
havioural, language and neurochemical aspects. Thesis.
Goteborg 1998.
Akerberg H, Livetsom utmaning. Existentiell dngest hos
svenska gymnasister. Thesis. Nordstedts, Stockholm
1987.
Asberg M, Traskman-Bendz L, Thoren P, 5-HIAA in
the cerebrospinal fluid: A biochemical suicide pre-
dictor? Archives of General Psychiatry, 1976, 33:
1193-1197.
Asberg M, Bertilsson L, Martensson B, Scalica-Tomba
G P, Thoren P, CSF-monoamine metabolites in me-
lancholia. Acta Psychiatrica Scandinavica, 1984, 69:
209-219.
Ost L G (red) Beteendeterapi inom psykiatrin. Natur
och Kultur, Stockholm 1987.
Oster J, Recurrent abdominal pain, headache and limb
pains in children and adolescents. Pediatrics, 1972,
50: 429-436.
Ostman O, Den psykiska sjukdomsbildens betydelse
for prognosen hos barn- och ungdomspsykiatriska
patienter. Nordisk Psykiatrisk Tidskrifi, 1978, 32: 225.
Предметный указатель
Абсансы 343
Абстиненция
каннабис 289
лечение 288
опиат 292
псевдо- 291
симптом 287
Агорафобия 406
Агрессивность (агрессия) 127,
273, 274, 276,436,445
Агрессивность открытая 274
Агрессивность продромальная
при эпилепсии 347
Адаптация
нарушение 127, 130
приспособление к внешним
условиям 30
стадия 294, 344
Аденин 39
Аддисона—Шильдера болезнь
270
ADHD (гиперактивность с дефи-
цитом внимания) 26, 31, 179,
180, 269, 276, 322, 429, см.
также DAMP
Адреналин 279
Ажитация 267, 441
Азотистые основания 39
Акатизия 267, 436
Активная память 91
Активность двигательная 119
Алекситимия 226
Алкоголь, злоупотребление 70,
286-295, 332
Амбивалентность 262
Аменорея 223
Амфетамин 290,429,430
Анализ
мутации 41
связи 45
ситуации 174
сцепления 43
Анальная фаза 91
Анальный стеноз 321
Анамнез 113,331,387
Анафилактический шок 292
Ангельмана синдром 54, 330
Ангиофибромы 48, 334
Анеуплодия 47
Антидепрессивные средства 349,
437,448
Антидиуретики 319
Антидот 292
Антипсихотические средства
434
Антиэпилептические препараты
267,444
АРА 107
Асоциальное поведение 69
Аспергера синдром 26, 29, 31,
108, 205
Астенодепрессивные состояния
224
Астигматизм 303
Астма 310
Асфиксия 212
Атаксия 444
Аутизм 25, 31, 36, 108, 127, 137,
202-204, 206-215, 338, 346,
361,433,462
Аутистический синдром 26, 432,
446
Аутоиммунная реакция 218, 220
Аутоиммунные факторы 218
Аутосомная наследственность
доминантная 44, 54
рецессивная 454,49, 329
Аутосомы 39
Афазия 301, 302, 343
Аффективная неустойчивость 31
Аффективные
болезни 67
нарушения 127, 129
реакции 394
судороги 325, 351
Аффективный синдром 69, 268
Аффекты 89, 393, 395
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ 525
Беженцы
семья 388
молодежь 280
Бека пособие по выявлению деп-
рессии 151
Бензодиазепины 288, 292, 445
Беременность 115, 264, 341
Бессонница у ребенка до года
322
Бета-адреноблокаторы (БАБ)
446
Биологическая уязвимость 24,28
Биологические факторы 36, 168
Биопсихологическая теория 254
Биполярная болезнь 442
Биполярный психоз 264, 270
Близкородственный брак 25
Близнецы, исследование 67,154,
235, 263, 264
Блокаторы бета-рецепторов 306,
443,445
Боль в животе 296, 297
Большие города 24
Боязнь чужих людей 88
Бриквет-синдром 298, 304
Бродяжничество 276
Броказона 261
Буспирон 446
Вазопрессин 227, 317
Вдыхание паров растворителей
288
Векслера тесты 121,151
Вес (масса тела)
фобия 224
увеличение 54, 235,435
Взаимодействие 395, 407,
Видео
записанный разговор 460
насилие 280
Вильямса синдром 53, 330, 336
Влечения 87,91,95,97, 100, 101
Внутреннее поведение 26, 106
Внутренние
картинки 393
модели взаимодействия 85
представления 394
Внутренний психический мир
393
Внутричерепные
кровоизлияния 303
опухоли 303
травмы 303
Возбуждение 31, 393
Вокализмы 216, 343, 434
Волнение 132
Вопросы Machovers 151
Воспалительные болезни ки-
шечника 315
Вспышки гнева 325, 352
Второй год жизни 91
Вызываемые ответы 335
Галактоземия 340
Галакторея 436
Галлюцинации 260, 291
Галлюцинации зрительные 261,
329
Галлюциногены 293
GHB (gammahydroxybutyrat) 293
Геллера синдром 212
Геми-синдром 301
Гемофилия 308
Генетика 38, 263
Генетические факторы 61, 168
Генотип 28, 65
Гентингтона хорея 41, 270, 302
Гепатит 288, 292
Героин 292
Герпетический энцефалит 208
Гидрокон 292
Гидроцефалия 35
Гиперактивность, нарушения
внимания и моторики (см.
также DAMP) 26, 31, 178—
189,430,435,441,444
Гипноз 403
Гипоталамический гипогона-
дизм 227
Гипоталамус-гипофиз-гонады
226
Гипотиреоз 208, 329,443
Гйрсутизм (оволосение по муж-
скому типу) 228
Гиршпрунга болезнь 321
Головная боль
напряженного типа 301, 303
периодическая 301
при психических нарушени-
ях 304
при соматических болезнях
303
хортоновская 302
хроническая 301
эпизодическая 301
Голодание 227
Гомеостаз 89
Гонорея 378,381,453
Госпитализация наркоманов 294
Государственное пособие по ухо-
ду 360,479
Гоше болезнь 340
Группа продленного дня 283,285
Гуанин 39
гурлера—Гунтера синдром (гар-
гоилизм) 333
DAMP (дефицит внимания, мо-
торного контроля и перцеп-
ции) 26, 31,179, 212, 337, 346,
361, 389
Дауна синдром 51, 329, 335, 341
Движения, стереотипы 203, 204
Девочки 27
Дегенеративная болезнь 260
Дезадаптация 30
Дезинтегративное нарушение
108,212
Деление клеток 40
Делеция 47, 54
Депрессивные синдромы 437
Депрессивные эквиваленты 274
Депрессия 26, 108, 127, 141,446
в подростковом возрасте 26,
145
новорожденных 143
скрытая 144, 274
собственно 146
эндогенная 442
эпизодическая 148
Депривация 127
Дети
жестокое обращение 367, 368
насилие 280
невроз 133
порнография 371
526 ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ
психиатрическое расследова-
ние 379
шизофрения 212
Детский апперцептивный тест
(ДАТ) 118,151
Детский психоз 212
Диабет 316
Диабет 1-го типа 313
Диагноз 387
группы 108
система 104, 105
Диагностика 42, 117, 185, 186,
195, 211, 218, 271, 299, 304,
318,320,331,387,396,407
Ди Джоржа синдром 54
Дискалькулия 191, 353
Дискинезия 437
Дислексия 30, 190—201
Дисменорея 198
Дисморфофобия 221
Диссоциативная защита 338
Диссоциативное состояние 261
Дистимия 146, 150
Диатоническая реакция 436
Дистония 267
Дисфазия 207
Дисфория 444
Дисфункциональная
агрессивность 274
дисграфия 190
Дисфункция плаценты 330
Дифференциальный диагноз
212,220,224,232,260,268,351
Диффузия идентичности 243
Дневное недержание мочи 316
Дневной энурез 316
Дозировка 431,433,439,440,442,
445,446
Допамин 218, 267
Другая семья 283
Другие меры 387
DSM-IV 105, 107, 113, 180, 240,
259, 261, 272, 298, 320,407
Дупликация 47
Жестокое обращение с детьми
367-373
Жировое перерождение печени
228
Зависимость от наркотиков и
алкоголя 70, 286—295
Зависимость
лекарственная 430,446
психическая 287
физическая 287
Заикание 24, 324
Закон о закрытом (стационар-
ном) лечении подростков 447
Закон о здоровье и лечении (ЗЗЛ)
447
Закон о здравоохранении 447
Закон о конфиденциальности
447,458-461
Закон о лечении в некоторых
случаях людей с вредными
привычками (ЗЛВП) 447, 453
Закон о поддержке и услугах не-
которым людям с функцио-
нальными нарушениями
(ЗГТУ) 338,447,462
Закон о правовом психиатричес-
ком лечении (ЗППЛ) 447,453
Закон о профессиональной дея-
тельности в области здоровья
и лечения 447
Закон о психиатрическом при-
нудительном лечении и ухо-
де (ЗПЛ) 447
Закон о социальной службе (ЗСС)
283,447
Закон об охране от эпидемиоло-
гических заболеваний 447,
453
Закон с особыми определениями
о лечении молодых людей
(ЗЛМ) 283,447,456
Законодательство 447
Запоры 236, 321
Злокачественный нейролепти-
ческий синдром (ЗНС) 436
Злоупотребление лекарственны-
ми средствами 364
Злоупотребления наркотиками
70, 286-295, 337, 364
Идеализирование 243
Избивающие родители 368, 371
Избирательный мутизм 26, 108,
133,139,212
IQ ПО, 151,327
Иллинойский тест психолинг-
вистических способностей
121
Импульсивное поведение 242
Импульсивный контроль 274
Инвалидность 36, 359
пособие 360
Инверсия 47
Ингибиторы моноамигноксида-
зы (МАО) 437, см. также МАО
Ингибиторы обратного захвата
серотонина 161
Индивид 392
Индивидуальная психотерапия
392-405
Индивидуальность 90
Инстинкт 87
Интеллект 29
Интервьюирование 115
Интоксикация 291, 444
Интрапсихические причинные
связи 153
Инфантильный аутизм 201
Инфантильный спазм 337
Инфекция 264
Инцест 374
Ипохондрическое нарушение
304
ICD-10 (МКБ-10) 107, 113, 240,
261
Исследование спинномозговой
жидкости 122
Исследование
лабораторное 334
магнитной камерой 124
с помощью магнитно-ядер-
ной резонансной томогра-
фии 335
Истерия 133
Кадмий 35
Каннабис
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ 527
абстиненция 289
психоз 270
Каннера синдром 202
Кардиомиопатия 227
Кариотип 53
CATCH 38,55
Качание (подергивание) головой
323
Каффи синдром 367
Кинетика 428
Кистофиброз 313
Клайнфелтера синдром 52
Классификация 104
Кластерная головная боль 302
Клейна—Левина синдром 108,
270, 442
Клиническое
исследование 117
лечение 284
Клонидин 444
Когнитивная
дисфункция 169
перестройка 412
Когнитивная терапия
обучающая 414
поведенческая 406—415
развивающая 412
Когнитивность 393,407
Когнитивные дефекты 312
Кокаин 290
Коммуникация
нарушения 127
теоретическая школа 398
Коморбидность 149, 250,438
Конверсионный синдром (исте-
рия) 137, 351
Кондиломы 376
Конституция 27
Контактная семья 283
Контактный человек 283
Контракт 395
Копролалия 216,434
Корнелии де Ланге синдром 333
Кортизол 227
Кражи 277, 293
Кризисы 422
Крона болезнь 315
Курение 289, 290, 332
Кхат (кустарник) 291
Ландау—Клеффнера синдром
212,343
Лануго эффект 228
Латентный возраст 97,100
Легастения 190
Легкое умственное отставание
327, 330
Лейкемия 288
Leiter 333
Лечение 161,174, 299, 304, 318,
339, 344, 382
выписка 462
модели 255, 266, 281, 393,411
план 175, 237
семья 159
Леша—Найхана синдром 335
Литий 429, 442
Личная помощь 463
Личностное нарушение
антисоциальное 240
избегающее 250
нарцисстическое 240
пограничное 240
Личность 76
диффузия 243
нарушение 240
Личный помощник 339, 359
Логопед 390
Ложные представления 260, 268,
393
Локус 39
Ломкая Х-хромосома 29, 50,115,
208, 329, 336
LSD 293
Lurias тесты 121
Лучевая терапия (облучение) 312
Макроцефалия (мегацефалия) 36
Маленькие физические анома-
лии 120
Мальчики 27, 285
Мания 269,442
МАО 72, 168, 279
Марихуана 289
Маркерный хромосомный синд-
ром 53
Марфана синдром 29
Мебиуса синдром 208
Медленный сон 35
Мейоз 40
Мелкие кражи 272
Менингит 34
Менингоэнцефалит 303
Мескалин 293
Метаболизм в печени 289
Метамфетамин 290
Метилфенидат (риталин) 290,
431
Методика исследования 113
Мигрень сложная 301, 302, 304
Микроцефалия 36
Миланская школа 425
Минимальная неврологическая
дисфункция (МВД) 179
Минирин 318, 319
Миссенс-мутация 41
Митоз 40
Многоосевая классификация 107
Множественные нарушения лич-
ности 240
Модифицирующие гены 46
Мозг
дисфункция 34, 337
исследование 208, 335
опухоль 312
повреждение 31, 34, 75, 264,
441
Монголизм 333, 335
Моногенная наследственность
44
Моносомия 47
Моторная неуклюжесть 120
Мукополисахаридоз 340
Мультимодальное лечение 430
Мутации 41,43
Мысль, содержание 119
Мышечная дистрофия 332
Мышечный тонус 120
Мышцы 120
Мюнхгаузена синдром (фиктив-
ная эпилепсия) 352, 370
528 ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ
Мягкие неврологические знаки
196
Навязчивые
действия 135
мысли 135, 219
поступки 221
состояния 31,133,135
Навязчивые движения по типу
мытья рук 213, 336
Навязчивые мысли о катастрофе
219
Напряжение 236
внутреннее 275
тренировка снятия 305
Нарушение внимания 178—181,
312
Нарушение развития координа-
ции 179
Нарушение эмпатии 226
Нарушение языка и речи 212,348
Нарушения поведения 127, 272,
293
Нарушения питания 127,227,232
Нарушения психического разви-
тия 327—341
мягкое 329
тяжелое 329, 336
Нарушения развития 462
Нарушения сна 127,237,321,348
Нарушения спектра аутизма 153
Нарушения функций 194, 334,
359 J
Нарушения характера 275
Насилие 462
Насилие в СМИ 280
Наследственность 44,46, 64, 74,
114
Наследственные факторы 31
Невроз 106
Невротизм 29
Негативные взаимодействия 409
Негативные симптомы 265
Незрелый сон 321
Нейро..
биологическая методика ис-
следования 118
биология 24
диагностика 152
лептики 267, 291, 432
токсические симптомы 444
фиброматоз 49, 115, 208
Неонатальные факторы 33
NEPSY121,151
Нервно-психическая анорексия
26,31,108,222,230
Нервно-психическая булимия
108,231-238
Нервно-психическая гиперексия
231
Неслучайная травма 369
Неспецифический язвенный ко-
лит 315
Неспособность обучаться 326
Нестабильно протекающий диа-
бет 314
Неэпилептические припадки
351
Новорожденный ребенок 115
Нонсенс-мутация 41
Норадреналин 254, 279, 291
Ночной энурез 316, 351
Ночные кошмары 322, 351,446
Ночные крики (pavor nocturnus)
322,323,351
Обильная еда 231
Обман (ложь) 277
Образ тела 88, 101,403
Обратная связь 419
Обсессивно-компульсивное на-
рушение (ОКН) 135, 219
Общее педиатрическое обследо-
вание 333
Объединения по интересам 361
Объектные отношения 88, 92,
93,95,98,100,101
Обязанность подачи сведений
459
Одаренность 29
Окружающая среда 46,61,64
Окружение 287
Онихофагия (привычка грызть
ногти) 324
ООФ-шкала (общая оценка фун-
кционирования) 107
Опекунство 448, 457
Опиаты 292
Оппозиционно-вызывающее
поведение 272
Опрашивающая команда 425
Опухоль 260, 270, 311
Оральная фаза 100
Особые движения глаз 258, 259
Особые нарушения речи 211
Острая диатоническая реакция
436
Острая интермиттирующая пор-
фирия (ОИП) 48
Ответственность 461
Отказ от школы 108, 133, 138,
237, 277, 402, 440
Отклонения в поведении 146
Отрочество 100
Отчаяние 154
Офтальмологическое исследова-
ние 124
Оценка 63, 117, 334, 387,407
Паника
атака 445
приступ 446
состояние 134
Парестезии 436
Паркинсонизм 436
Пациент
журнал 459
закон о журнале 460
ответственный врач 461
Патау синдром 52
Педагогика 199
Пенетрация 46
Первый год жизни 87
Передозировка 292
Перинатальные факторы риска
33,340,341
Период новорожденности 169
Перцепция 30
Печаль
процесс 127
реакция 312
Piaget30,93,410
Пиромания (склонность к под-
жогам) 277, 278
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ 529
Побег 272
Побочные действия 431
Поведение
изменения 173, 450
нарушения 435
показание 176
фенотип 335
Повреждения зубов 227, 236
Пограничная личностная орга-
низация (ПЛО)241
Пограничные состояния 108,
239-259
Подавленность 146
Поддержка 199
семьи 338,426
человека 389
Подростки 377
Подростковое развитие 183
Подростковый идеализм 103
Подростковые психозы 26
Подростковый ревматоидный
артрит (ПРА) 315
Поздняя дискинезия 267, 437
Полиморфизм 48
Полиплоидия 47
Полиция
заявление 375,458
розыск 448
Половое созревание 214
Половые клетки 39
Помощь в обеспечении 354
Помощь на содержание 454
Попытка самоубийства 163
Порнография 374
Порфирия 42,270
Пособие
для обеспечения ухода на
дому 360
на машину 361
на обустройство жилья 361
на обучение вождению 361
по болезни 361
полное 360
Посттравматические стрессовые
расстройства 129
Посттравматическое стрессовое
нарушение 127
Потеря сознания 352
Право удержания 448—453
Прадера—Вилли синдром 29,36,
54, 330, 333, 336, 361
Предподростковый период 99
Премутация41
Привычка грызть ногти 324
Приемные дети 61, 371
Приемы интервьюирования 115
Принудительное лечение 450
Причинение вреда 272
Причинные обстоятельства 75,
153
Причинные факторы 172
Приют 283
Проблемы взаимоотношений
198
Проблемы обучения 390
Проблемы психические и соци-
альные 198
Проблемы с памятью 93
Прогул 277
Проективная идентификация
281
Проекция 135
Пролапс митрального клапана
227
Проституция 292, 293
Протест 154
Процесс социализации 79
Прямой анализ мутации 43
Псилоцибин 293
Психиатрическая команда 461
Психическая травма 78
Психодинамические
перспективы 73
теории 84
Психодинамическая терапия
398,399,400
Психозы 108, 260-270, 347,444
Психологические факторы 73,79
Психологическое лечение 305
Психомоторное развитие 115
Психопатология 126, 235
Психотерапия, см. также тера-
пия 394-404, 406-415
Психотические нарушения 304
Психофармакологическое лече-
ние 428—446
Психофизиологическое разви-
тие 393
Психофизическое развитие 30
РСР 293
Пубертатный возраст 400
Пушковые волосы 228
Развод 227
Разговор 401,404
Разделение (индивидуализация)
87,90,92,95, 243
Рак 311
Раннее нарушение характера 275,
276
Ранняя пенсия 361
Рвота 292, 311,441
Реактивное нарушение контакта
127
Реакция на стресс 146
Реакция скорби 146
Регрессия 383
Рейнелла тест 121
Реклингхаузена болезнь (нейро-
фиброматоз) 48
Ректальный стеноз 321
Репликация 40
Ретта синдром 208,212,330,333,
336
Рецепторы 39
Рецидив 146
Рибонуклеиновая кислота 40
Риск
группа 172
факторы 169
Ритуалы 261
Родители
группы 389
образование 373
психические отклонения
362-366
связь с детьми 80,82,277,355,
357
Роды 115
Роршахатест 118
Руководство 161,396
530 ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ
Само
вознаграждение 412
восприятие
доверие 414
контроль 311,412
оценка 412—421
Самоубийство 162—177,259,442
Сандифера синдром 351
Сверх-«Я» 102
Свинец 35
Сдвиги в электролитах 227
Сексуальные посягательства
373-386
Селективные ингибиторы обрат-
ного захвата серотонина 438
Семейная
диагностика 421
терапия 160,423
Семейные факторы 156,170,265,
280
Семейный
дом 446
уход 350
Семья 79, 283, 339
Семья с множественными про-
блемами 355
Сенсомоторная стадия 410
Сепсис 331
Симбиотическая связь 171
Симбиотический психоз 212
Символическая игра 398
Симптомы 77, 142, 181, 184
Синдром аккомодации 377
Синдром гипервентиляции 446
Синдром двойных Y-хромосом
53
Синдром лица эльфа 53, 333
Синдром навязчивости 219, 235,
402, 439
Синдром пренатального искаже-
ния 330
Синдром упрямства 271, 281
Синдром эпизодического дис-
контроля 352
Синуит 303
Системная теория 418
Сифилис 453
Сколиоз 120, 213
Слабительные средства 221, 224,
236,321
Согласие 448
Сократовские вопросы 413
Соматизирующий синдром 298
Соматические болезни 309,462
Соматические симптомы 336
Соматоформный синдром 304
Сомнамбулизм 323
Сон
тихий 321
со сновидениями 321
Сосание пальца 324
Сотрудничество 397,448
Социальная компетенция 268
Социальное
взаимодействие 119
окружение 392
Социальные нарушения поведе-
ния 108, 271-285
Социальный конструктивизм
420
Союз детей и взрослых с наруше-
нием развития 361, 388
SPECT-исследование 124
Специальная школа 339
Специальный представитель 458
Стадия
абстрактного операционного
мышления 410
дооперационного мышления
410
конкретного операционного
мышления 410
развития 410
экспериментирования 294
Стимуляторы центральной не-
рвной системы 290, 291,429
Страх 127,134,236,347,410,445
Стресс 28,232, 308, 370
Стресс-факторы 262, 268
Структурированное интервью
243
Структурирующие приемы 403
Структурные протеины 39
Сублимация 242
Судорожный порог 436
Суперсистема 420
Тело
восприятие 403
ощущения 87
перцепция 30, 87
Тематический апперцептивный
тест (ТАГ) 118,151
Темперамент 29
Темпорально-мандибулярный
синдром 303
Теория инстинкта 273
Теория разочарования 274
Терапевтический
контракт 395
союз 392
Терапевтическое интервью 425
Терапия
арттерапия 403
гипно. 403
индивидуальная 160, 281
когнитивная 281, 401
когнитивная поведенческая
160,281,402
краткосрочная 400
кризисная 400
музыке. 395,403
ориентированная на тело 403
психоаналитическая 397
психодинамическая 281,
398-400
семейная 160, 282,416—427
функциональная 282
Тернера синдром 52
Тетрациклические антидепрес-
санты 439
Тики 24,216,432
Тип походки 120
Травма 78
Травма черепа 301,303,
Трансиндукция 403
Транскрипция 39
Транслокация 47
Трансляция 39
Тренинг расслабления 414
1}эенировка умений 411, 414
Третий год жизни 95
Трийодтиронин 285
Трисомия 47
'фихотилломания 221
ПРЕДМЕТНЫЙ УКАЗАТЕЛЬ 531
Трициклические препараты 161,
437
Трудности обучения 349, 359
Туберозный склероз 48,115,208,
329, 334
Туретта синдром 25, 31,108,216,
434
Тяжелое умственное отставание
327
Услуги сопровождения 463
Усыновление 57, 59, 60, 62, 64,
67, 226, 265
Уход 390
Учреждение
для подростков 282
лечебное 396
Фаза дифференциации 90
Фаза зависимости 294
Фаза реабилитации 295
Факторы
индивидуальные 279
общественные 281
фоновые 185,281
этиологические 263
Факторы защиты 158
Факторы причинные
перинатальные 331
пренатальные 33, 329, 330
постнатальные 331
Фармакологическое лечение 161,
306
Фармакотерапия 345
Фекалии 320
Феллинга болезнь (фенилкето-
нурия) 49, 208, 329, 340
Фенотип 65, 329, 335
Фенфлурамин 446
Ферменты 39
Фетальный алкогольный синд-
ром (ФАС) 189
FISH (флюоресцентная гибриди-
зация in citu) 38, 42
Фобии 134, 239, 259
Frostigs тест 121
Функциональные сдвиги 352—
361
Хаш 289
Хламидиаз 378, 453
Хромосома 47
анализ 42
изменения 39, 45
Хронологический возраст 30
Целиакия 329
Центромера 39
Церебральная компьютерная то-
мография 124, 208, 226, 335
Церебральные стимуляторы 429
Церебральный паралич 34, 361
Цитозин 39
Цитостатики 311
Частичные функции 394
Четвертый год жизни 95
Чрезмерная опека 356
Чрезмерная чувствительность
127, 134, 171,445
Чувство вины 268
Чувство неполноценности 268
Шизофрения 67, 261,433
Шкала
Бейли121
Винеланда 121
Денвера 121
Меррил—Палмера 121
развития Griffits 121, 151
самостоятельного измерения
депрессии 151
социальной зрелости 121
Школа
группа продленного дня 282
приют 282, 338
Школы психотерапевтические
397-404, 423-426
Школьники средних классов 377
Шпильмейера—Фогта—Шегрена
болезнь 329
Эдвардса синдром 52
ЭКГ 439
Экзема 308, 321
Экспансия тринуклеотидов 41
Экстази 290
Экстраверсия 29
Эмоциональные
аспекты 119
нарушения 108, 132, 140,405
Эндокринные нарушения 227
Эндорфины 292
Энзим 52
Энкопрез 319
Энурез 316,440
Энурез-коврик 318
Энцефалит 34
Эпидемиология 23
Эпилепсия 34,334,336,342-352
доброкачественная парциаль-
ная детская 342
похожие состояния 350
псевдо... 350
хирургическая 344
юношеская 343
Эрика-материал 398
Эрика-тест 151
Этилморфин 292
Эхолалия 203,434
Эхопраксия 434
ЭЭГ 35, 123, 335, 350, 352, 388
«Я думаю, что я. » 152
«Я»
недостаток 275
развитие 88
Явление обратного переноса 171
Явление переноса 169
Ядерная магнитно-резонансная
томография 208
Языковая философия 420
Язык/речь 119, 390
WISC 121,430
WPPS 121
Х-хромосома 39
Y-хромосома 39
Список обнаруженных опечаток
Страница
С. 423, 1 колонка,
1 абзац
С. 455, 1 колонка,
1 абзац
Неправильно
1. Заметные
функциональные
нарушения в семейных
отношения.
Согласно § 23
социальная служб
района несет
ответственность
Правильно
1. Заметные
функциональные
нарушения в семейных
отношениях.
Согласно § 23
социальная служба
района несет
ответственность
Научно-практическое издание
ПСИХОЛОГИЯ
ДЕТСКОГО
И ПОДРОСТКОВОГО
ВОЗРАСТА
Под редакцией
Кристофера Гиллберга и Ларса Хеллгрена
Русское издание под общей редакцией
академика РАМН П.И. Сидорова
Научный редактор
В. П. Яковлева
Редакторы
Л. Г. Доморощен кова, Н.С. Дурасова
Перевод со шведского
Ю.А. Макковеевой
Изд. лиц. ИД №03104 от 26.10.2000
Подписано в печать 30.10.04. Формат 70х100'/16. Гарнитура GaramondC.
Печать офсетная. Бумага офсетная. Объем 34 печ. л. Тираж 3000 экз. Заказ № 782
Издательский дом «ГЭОТАР-МЕД».
119828, Москва, ул. М. Пироговская, 1а,
тел./факс (095) 101-39-07,
e-mail: info@geotar.ru, http://www.geotar.ru
Отпечатано в ОАО «Типография Новости».
105005, Москва, ул. Ф. Энгельса, 46.
ISBN 5-9231-0427-Х
Психические проблемы нередки у детей и подростков. Поэтому в пси-
хиатрии детского и подросткового возраста,хотя она и является молодой от-
раслью медицины, идетактивное и постоянное накопление знаний.
В 1990 году в Швеции вышло первое издание книги «Психиатрия дет-
ского и подросткового возраста» под редакцией Кристофера Гиллберга и
ЛарсаХелл грена. Во втором издании, вышедшем через десять лет, информа-
ция о положении дел в этой области дана в уточненном и расширенном
виде.
На развитие ребенка оказывают влияние многие факторы, которые мо-
гут воздействовать также и на его психическое здоровье. Поэтому важным
вкладом в данную проблему являются различные точки зрения, высказыва-
емые представителями разных медицинских дисциплин. А поскольку все
двадцать шесть авторов этой книги — врачи-клиницисты и исследователи в
определенной области с большим опытом работы, представление о пробле-
ме исходит не из каких-то однородных теоретических рамок, а дается в мно-
гофакторной перспективе. Нет такой точки зрения, которая не нуждалась
бы в дополнении взглядами других специалистов. Каждая глава книги напи-
сана одним или двумя авторами и посвящена определенной теме. Но вместе
они представляют единое целое. В конце книги дан список литературы для
более детального изучения проблемы.
Книга предназначена прежде всего для врачей, студентов-медиков,
медсестер, психологов, социальных работников и других, кто так или иначе
связан с проблемой психического здоровья детей и подростков.
Кристофер Гиллберг — профессор психиатрии детского и подростко-
вого возраста в университете г. Гетеборга. Он заведующий детской нейро-
психиатрической клиникой детской и подростковой больницы имени коро-
левы Сильвии в Гетеборге и ее главный врач. Его исследовательская дея-
тельность распространяется на всю область психиатрии детского и подрост-
кового возраста, но прежде всего он изучает аутизм и похожие на аутизм со-
стояния, нарушение внимания, нарушения в питании и психические пробле-
мы при неврологических заболеваниях.
ЛарсХеллгрен — доктор медицины, детский и подростковый психиатр,
заведующий детским и подростковым психиатрическим отделением боль-
ницы Северо-Восточного района г. Стокгольма. Область его исследований
— дефицит внимания, моторного контроля и перцепции, гиперактивность с
дефицитом внимания, нарушения личности и подростковые психозы.